Боль в прямой кишке у женщин ночью — Боль в кишках
Прямая кишка расположена в области малого таза и заканчивается в промежности. У женщин спереди от неё находятся матка и передний свод влагалища. Боли в прямой кишке нередко связаны с болезнями органов, расположенных в малом тазу. Они иррадиируют в анальную область. Какие причины появления болей прямой кишки?
Функции прямой кишки
Роль прямой кишки состоит в эвакуации каловых масс. Переваренная в желудочно-кишечном тракте пища двигается по толстой кишке и скапливается в виде каловых масс чуть выше сфинктера. Дефекация происходит из-за давления, которое возникает в ампульной части прямой кишки.
Главной функцией является выведение переработанной пищи. Всасывание питательных веществ происходит быстрее, чем в желудке. Нарушение работы прямой кишки приводит к перитониту, воспалению органов, находящихся в малом тазу, острому холециститу, многим серьёзным заболеваниям.

Заболевания с болью в прямой кишке
Прямая кишка является частью системы пищеварительного тракта. Воспаления ЖКТ, как правило, проявляются в виде болей анальной области. Симптомы болевого синдрома бывают разной степени и связаны с воспалением толстой кишки у женщин и мужчин.
Предменструальный синдром
Перед менструацией многие женщины испытывают пульсирующие боли анального канала. Боль появляется потому, что матка начинает сокращаться, вызывая при этом ощущения, которые могут быть восприняты как боль в прямой кишке. Неприятные ощущения проходят через короткий период. Такое состояние вызывает дискомфорт, но не является заболеванием.
Гинекологические проблемы
Боль в момент дефекации нередко встречаются у женщин с гинекологическими патологиями:
- киста яичников;
- эндометриоз;
- воспаление репродуктивных органов.
Обычно симптомы проявляются в ночной период. Боль отдаёт в прямую кишку и вызывает дискомфорт.
Беременность
Почему во время беременности болит прямая кишка?  Болезненный синдром обычно бывает в виде спазмов. Симптомы проявляются практически сразу после зачатия. Женский организм начинает перестраиваться. Меняется гормональный фон.
Болезненный синдром обычно бывает в виде спазмов. Симптомы проявляются практически сразу после зачатия. Женский организм начинает перестраиваться. Меняется гормональный фон.
Растущий плод способствует появлению колик в области прямой кишки. Беременные женщины испытывают постоянные колющие боли внизу живота. Нарушается процесс дефекации, который сопровождается запором.
Симптомы
Обычно нарушение стула и боли в прямой кишке вызваны запорами. Во время беременности нередко обостряются заболевания прямой кишки. Выбор лечебных средств очень ограничен. Опасность применения любого лекарственного препарата состоит в том, что при попадании в организм матери они могут нанести непоправимый вред плоду. Проктологи с осторожностью назначают медикаментозное лечение беременным женщинам.
Анальная трещина
Анальная трещина является нарушением целостности слизистой анального канала. Она вызывает резкие боли. Каловые массы нередко имеют кровянистые вкрапления.
Симптомы
Главные симптомы:
- боль во время дефекации со следами крови;
- частые запоры.
Для этого заболевания характерна острая внезапная боль, которая быстро проходит. Если своевременно не провести лечение, то заболевание быстро переходит в хроническую стадию.
Причины
Принято считать, что причины появления анальной трещины связаны со следующими факторами:
- хронические поносы, запоры;
- нарушение кровообращения при длительном сидении;
- воспалительные процессы слизистой;
- хронический холецистит;
- травмы во время родовой деятельности.
Для лечения трещины используют биодобавки, способствующие нормализации стула. Назначают диетотерапию. Применяют обезболивающие препараты в форме свечей или мазей.
Парапроктит
Инфекционное заболевание параректальной клетчатки. Инфекция проникает сквозь железы анального отверстия, поражает слизистую кишки. После проникновения инфекции образуется свищ.
Симптомы
Парапроктит может иметь острую или хроническую форму заболевания. Основные симптомы характерны  для двух состояний:
для двух состояний:
- озноб, лихорадка, повышение температуры до 39 градусов;
- признаки интоксикации;
- мочеиспускание достаточно болезненное;
- тянущие боли в области прямой кишки, внизу живота;
- пульсирующая боль анальной области.
Воспалительный процесс сопровождается покраснением кожи, отёком, вокруг анального отверстия появляется болезненный синдром.
Причины
Парапроктит имеет различные причины появления боли. Основной причиной является инфекция, которая проникает из прямой кишки. Возбудителями заболевания чаще всего являются стафилококки, кишечная палочка и другие инфекции.
Парапроктит лечится хирургическим методом. Необходимо вскрыть образовавшийся гнойник, чтобы он не распространялся на близлежащие области.
Тромбоз геморроидальных узлов
При варикозном расширении венозных сплетений прямой кишки, выпадении геморроидального узла появляется боль. В анальном канале появляется уплотнение, которое вызывает причины болезненности ануса. Тромбоз узла является осложнением геморроя.
Симптомы
Сильные боли при тромбозе геморроидальных узлов не всегда связаны с актом дефекации. Симптомы заболевания проявляются следующим образом:
- даже слабое напряжение может вызвать резкую боль;
- боли, как правило, сопровождаются зудом анального канала;
- ощущения инородного тела;
- возможны кровотечения слабой интенсивности.
Сильные боли не зависят от размеров геморроидального узла.
Причины
Основные причины образования геморроидальных узлов служат следующие факторы:
- непомерные нагрузки;
- в период беременности, тяжёлых родов;
- нарушения дефекации.
Нередко образование геморроидальных узлов связано с сидячим образом жизни.
Полипы
Доброкачественные образования растут в прямой кишке, закрывая просвет. Новообразование похоже  на гриб с ножкой. Полипы покрыты слизью и мягкие на ощупь. Длительное развитие полипа может привести к перерождению в злокачественную форму.
на гриб с ножкой. Полипы покрыты слизью и мягкие на ощупь. Длительное развитие полипа может привести к перерождению в злокачественную форму.
Симптомы
В начале своего развития полипы себя никак не проявляют. Обычно, полипы обнаруживают во время эндоскопического исследования. По мере роста опухоли симптомы приобретают выраженные характеристики:
- скользкие кровянистые выделения из анального канала;
- ощущение чужеродного предмета;
- тянущие боли нижней области живота;
- пульсирующие, тянущие боли.
Образовавшиеся полипы нарушают перистальтику кишечника, провоцируя нарушение дефекации.
Причины
Предположительно, причины разрастания полипов связаны с воспалениями толстого кишечника. Неправильное питание, экология могут явиться причиной роста полипов прямой кишки.
Прокталгия
Для заболевания свойственны мышечные спазмы, поддерживающие кишку. При диагностике не обнаруживается развития патологических процессов.
Симптомы
Характерные симптомы, которые связаны с прокталгией, проявляются следующим образом:
- боль в кишке носит периодический характер;
- мышечный спазм, который поднимает задний проход;
- внезапная схваткообразная боль по утрам, в состоянии покоя;
- в стоячем положении болезненность ослабевает.
В основном, боли испытывают пациенты, которые перенесли операцию на органах малого таза или имеющие травму копчика.
Причины
Различают несколько видов заболевания, причины которых до конца не изучены. Предположительными причинами можно считать:
- проявления остеохондроза;
- травмированный копчик;
- операции на органах малого таза;
- нарушения дефекации;
- урология.
Прокталгия имеет первичную и вторичную форму. Причинами первичной прокталгии являются патологии, связанные с неврологическим состоянием. Вторичная форма развивается на фоне воспалительных заболеваний области прямой кишки, мочевого пузыря.
Если женщины испытывают боли в прямой кишке, то необходимо провести осмотр у проктолога. Только он сможет вылечить заболевания. Часто диагноз можно поставить по внешним признакам.
tutbolinet.ru
Острая боль в прямой кишке
Спровоцировать проблему острой боли чаще всего может анальная трещина. Она может усиливаться как в утреннее время, так и в ночное. Особенно больно в процессе дефекации. Боль длится длительное время, она может простреливать в промежность, проявляться в крестце. Проблема провоцирует нарушение цикла месячных у женщины, неприятные чувства при испражнении мочевого пузыря. При этом в стуле можно обнаружить кровь, появляется проблема запоров.
Чаще всего анальная трещина пропадает сама, но если она появилась однажды, то риск рецидива 100%.
Резкая боль в прямой кишке может быть вызвана прокталгией. Характер боли внезапный и появляются спазмы. Процесс выведения кала не влияет на болевые проявления. Они могут распространяться на анальное отверстие, промежность, копчик, крестец и остальные органы малого таза. Поводом для заболевания является стрессовая ситуация или слишком сильные нагрузки на организм.
Геморрой в острой стадии. Узлы увеличиваются в размерах, они отекают и становятся красными. Геморрой может спровоцировать боли в ягодичной мышце, зуд околоректальной области, простреливать в крестец.
Спровоцировать острую боль могут парапроктит или проктит, хотя чаще эти заболевания сопровождаются притупленными неприятными проявлениями. Острый характер боли имеют при тромбозе геморроидальных узлов, абсцессе, выпадении заднепроходного канала и т. д.
Спровоцировать боли в прямой кишке и внизу живота в правом боку может аппендицит.
Вернуться к оглавлению
Тупая боль
Боли в прямой кишке могут проявляться вследствие таких заболеваний:
- Кокцигодиния характеризуется болью, которая простреливает в поясницу. Обострение происходит в процессе дефекации или при сидении. Дискомфорт появляется, как следствие механического травмирования копчика.
- Парапроктит появляется из-за того, что железы в анальном проходе воспаляются, в анальном проходе появляется пульсация. Базальная температура становится выше.
- Одиночная язва, которой поражена прямая кишка. Происходит эрозирование слизистой оболочки. Заболевание сопровождается наличием кровянистых выделений в стуле или слизью.
- Прокталгия развивается из-за того, что гладкие мышцы анального прохода спазмируются. Точные источники появления такой болезни неизвестные. Считается, что она вызвана психосоматическими нарушениями в организме.
- Рак развивается чаще всего бессимптомно, но когда опухоль становится ощутимых размеров, появляются жалобы на болезненные проявления притупленного характера.
- Перианальная гематома появляется вследствие разрыва стенок в заднепроходной вене, которая проходит возле прямой кишки. От этого сосуд набухает и отекает.
- Герпес поражает слизистую оболочку кишки, что вызывает дискомфорт. При терапии вируса дискомфорт исчезает.
 Боли в животе могут быть вызваны различного рода заболеваниями
Боли в животе могут быть вызваны различного рода заболеваниями - Абсцесс в районе анального прохода. Болит несильно, но при чихании или кашле ощущения усиливаются.
Для женщин дополнительно причинами таких проявлений, что могут отдавать снизу в правом боку живота, являются такие нарушения работы репродуктивных органов:
- киста в яичнике;
- воспаление органов репродуктивной системы;
- эндометриоз.
Так болит при овуляции или месячных. Боль при овуляции может длиться от нескольких минут до недели. В овуляцию брюшина раздражается из-за скопления крови в дугласовом пространстве, отчего боль отдает в анальных проход. Чаще всего такая ноющая боль проявляется ближе к вечеру.
Вернуться к оглавлению
Боли ночью в прямой кишке
Чаще всего виновницей ночных болей является прокталгия. Ее вызывают спазмы прямого кишечника. Болезнь характерна больше для мужчин, чем представительницам женского пола. Если внезапная боль появляется в ночное время, длительность приступа составляет как полчаса, так и несколько минут. Эта проблема может проявить себя один раз за ночь, а может вызывать неудобство с вечера до утра. Могут появиться жалобы на озноб и метеоризм.
Чтоб диагностировать прокталгию, врач назначает ряд обследований на предмет отсутствия более серьезного генезиса дискомфорта. Так как болезнь появляется на нервной почве, терапия подбирается соответствующая. Кокцигодиния (анокопчиковый болевой синдром). Причины:
- поносы и запоры;
- оперативные процедуры в анальном проходе;
- опущение промежности;
- мышечные нарушения в тазовом дне.
Дискомфорт проявляется в копчике, анальном проходе или прямой кишке. Часто неприятные проявления беспокоят в ночной период.
Вернуться к оглавлению
Тянущие боли
Причиной тянущих болей могут быть воспаления в тканях, что располагаются вокруг прямого кишечника. Это провоцирует ложное желание произвести дефекацию, слабость, дискомфорт в тазу и промежности. Чаще всего боль несильная и тянущая, но бывает резкой. У женского пола они могут быть вызваны кистами яичников или воспалениями органов репродуктивной системы.
Мужчины страдают от тянущей боли, если у них простатит. При простатите они могут отдавать в крестец и мошонку. Особенность простатита в том, что сама простата не имеет нервных окончаний. Дискомфорт распространяется вокруг, до поясницы. Для простатита характерно то, что болевые ощущения могут быть как едва заметными, так и сильно колючими. Прокталгия тоже может спровоцировать такие проявления дискомфорта. Боли иррадиирующие в копчик и органы таза.
Вернуться к оглавлению
Боли прямой кишки при беременности
Наличие неприятных проявлений или дискомфорта в этот период является поводом обязательного похода к врачу, так как с болями в прямой кишке могут быть связаны серьезные нарушения работы организма, которые могут быть опасными не только для мамы, но и для будущего ребенка. Если болезни не придавать значения, она может спровоцировать другие проблемы со здоровьем. Иногда в период беременности корнем дискомфорта могут быть:
- низкий уровень активности;
- сидение на твердом стуле длительное время.
Но не следует думать, что проблемы нет. Чаще всего боли вызваны именно патологиями. Запоры могут спровоцировать зуд в области анального прохода, постоянный дискомфорт или жжение. Если к такой проблеме привело плохое питание, для лечения достаточно отрегулировать рацион.
В беременность боли в прямой кишке, в правом боку, и внизу живота могут быть вызваны началом воспалительного процесса в аппендиксе.
Они часто появляются из-за геморроя, что сопровождается запорами, жжением, головокружениями и ощущениями горечи в ротовой полости.
Анальные трещины появляются вследствие запоров и поносов, геморроя. При этом характерна болезненность процесса дефекации. Для избегания такой проблемы следует помнить, что беременность — не повод есть все, что хочется. Питание в этот период еще более важно, так как плохая пища еще больше нагружает организм. Врачи рекомендуют выполнять легкие упражнения.
Вернуться к оглавлению
Пульсирующие боли
 При обострении парапроктита повышается температура тела
При обострении парапроктита повышается температура телаПульсирующая боль, что поражает прямую кишку, свойственна парапроктиту. Оно может протекать в 2 стадии: хроническую и острую. При обострении болезни поражена околоректальная клетчатка, появляется гной, температура тела увеличивается, кожа около анального прохода становится красной, появляется отек.
Причина болезни: диарея, запор, слишком сильные физические нагрузки, плохое питание, алкоголизм, длительное пребывание в холодном месте. В анальные крипты попадает инфекционный возбудитель, который и провоцирует воспаление. Такой же сильный дискомфорт вызывает околоректальный абсцесс. При этом больно, когда садишься из-за вздутия, так как оно твердое. Из-за воспаления разрушается слизистая анального прохода. Терапия заключается во вскрытии абсцесса и дренаже.
Вернуться к оглавлению
Лечение болей в прямой кишке
Терапию назначают только после того, как врач определит, почему болит в области прямой кишки:
- Внутренний геморрой лечат с применением латексных колец. Они устанавливаются так, чтоб к узлам не текла кровь, отчего они становятся сухими и сами отпадут.
- Наружный геморрой лечат, используя поток тепловой энергии. Это способствует склерозу геморроя.
- Анальная трещина в начале болезни проходит от мазей и свечек, что вводят ректальным способом. Они устраняют зуд, воспалительные процессы, подсушивают кожу и обеззараживают.
 Лечение назначают после установления причины, вызывающей возникновение болей
Лечение назначают после установления причины, вызывающей возникновение болейИх назначают при терапии геморроя после очищения кишечника. Курс лечения зависит от стадии заболевания и формы. Минимальная длительность — 7 дней. В любом случае назначение фармацевтического лечения проводит врач, который в процессе терапии может его корректировать в зависимости от того, насколько он подходит пациенту и приносит результаты.
Если боли вызваны воспалением слизистой, рекомендуется прием антибиотиков, клизмы с ромашкой, корректировка питания.
При прокталгии обязательно принимать успокоительные препараты, которые устранят первопричину такого состояния. Назначают масляные клизмы с обезболивающими веществами, УВЧ, новокаиновые блокады. Могут рекомендовать курс специального массажа.
Чтоб избавиться от парапроктита, нужна операция. Кокцигония требует применения физиотерапевтических процедур, применения обезболивающих препаратов, массажа.
pishchevarenie.ru
1Почему возникает боль в области ануса?
Тромбоз геморроидальных узлов
Геморрой — вздутия, содержащие расширенные кровеносные сосуды, которые находятся внутри или вокруг ануса. Узлы часто возникают в результате длительного запора или напряжения при дефекации. Причинами может быть увлечение тяжелой атлетикой, роды, тяжелый труд.
Во многих ситуациях геморрой себя никак не проявляют. Симптомы могут быть разными:
- кровотечение после мочеиспускания;
- зуд на коже вокруг ануса;
- ощущение комка внутри и вокруг ануса;
- болезненность, краснота вокруг ануса;
- боль в прямой кишке, когда кровоснабжение узла блокируется и прерывается в случае тромба.
Сгустки крови, образующиеся в геморрое, болезненны при ходьбе, в положении сидя, во время или после дефекации. Болезненность ануса может проявиться внезапно. Если повреждена кожа наружного отверстия, то можно заметить кровь.
Подобные боли в прямой кишке и внизу живота стихают за несколько суток. Нехирургическое лечение подразумевает теплые ванночки, обезболивающие средства, слабительные средства и препараты, смягчающие кал (в том числе, включение в рацион дополнительного количества клетчатки). Большинство экспертов рекомендует удалять тромбы хирургическим путем. Операция производится под местной анестезией.
Трещины анального отверстия
Анальный канал представляет собой короткую трубку, окруженную мышцами в конце прямой кишки. Прямая кишка — часть нижних отделов толстой кишки. Анальная трещина — небольшой разрыв покрова анального канала. Трещины часто путают с геморроем. Цель всех нехирургических методов лечения — сделать стул мягким, объемным. В лечение входят:
- диета с высоким содержанием клетчатки;
- слабительные средства;
- теплые сидячие ванночки в течение 10-20 минут, применяемые несколько раз в день;
- лекарства.
Хотя большинство анальных трещин не требуют оперативного вмешательства, хронические труднее поддаются лечению, тогда хирургия может стать лучшим вариантом терапии. Цель операции заключается в том, чтобы дать возможность анальному сфинктеру расслабиться, это ослабит боль и спазмы, будет способствовать заживлению ранок.
Анальный абсцесс и свищи
Абсцесс — инфицированная полость, заполненная гноем, вблизи заднего прохода. Она соединяет инфицированные железы и кожу возле заднего прохода. Симптомы свища или абсцесса проявляются следующим образом:
- постоянная пульсирующая боль в прямой кишке, в том числе, и в состоянии покоя, она может обостряться, когда вы садитесь;
- раздражение кожи вокруг заднего прохода;
- появление крови или гноя во время мочеиспускания;
- отек и покраснение вокруг ануса;
- высокая температура (лихорадка).
Врач может прописать антибиотики, если абсцесс диагностирован на ранних стадиях. Однако в большинстве случаев абсцесс лечится хирургическим путем. Иногда это простая операция, но в более сложных случаях может потребоваться несколько операций.

2Менее распространенные причины болевого синдрома
Причины анальной боли, которые возникают редко:
- Прокталгия. Состояние, которое вызывается приступами внезапной тяжелой анальной боли. Это длится в течение нескольких минут. Появляется без видимых причин. Боли иногда предшествует давняя травма. В данной ситуации может помочь препарат, который расслабляет мышцы в области таза. Требуется консультация хирурга и психотерапевта.
- Синдром поднимающейся боли. Ощущение давления вокруг ануса. Чаще встречается у женщин. Может быть постоянным или периодически повторяющимся. Лечение направлено на расслабление мышц в области таза.
- Воспалительные заболевания кишечника, например, болезнь Крона. Другие симптомы: судороги внизу живота, кровавый понос и потеря веса. Лечение направлено на облегчение симптоматики.
- Грибковые инфекции, венерические болезни. У пациентов с грибковыми инфекциями или инфекциями, вызванными ЗППП, могут быть ректальные боли различной интенсивности. ЗППП включают в себя гонорею, хламидиоз, герпес, сифилис, ВИЧ и т. д. Боль не всегда связана с наличием перистальтики кишечника. Может возникнуть незначительное анальное кровотечение, выделения, появляется зуд. Терапия включает местную или общую антибиотикотерапию, противогрибковые препараты.
- Проблемы, связанные с костями. Боль в копчике (кокцигодиния) — боль, которая распространяется от нижней части спины, таза или бедра. Причины — артриты и опухоли костей. Способствовать может травма копчика. Боль ощущается чаще в положении сидя, во время или после дефекации. Лечение консервативное, длительное (до полугода).
- Проблемы мочевыводящих путей — простатит (воспаление предстательной железы).
- Кожные заболевания. Псориаз и бородавки могут влиять на кожу вокруг заднего прохода. В некоторых случаях необходима биопсия кожи. Лечение зависит от результатов биопсии кожи и физического осмотра. Ранняя диагностика является ключевым фактором.
- Рак ануса или нижней части прямой кишки. Онкология может иметь признаки, схожие с таковыми при геморрое и анальных трещинах, но встречается реже. Боль в прямой кишке и внизу живота вовсе не означает опухолевое заболевание, но нужно насторожиться, когда боль сопровождается кровотечением, изменениями в дефекации, а также если болевые ощущения усиливаются со временем. Обратитесь к хирургу как можно скорее. Первый визит включает в себя физический осмотр, обследование анального канала, биопсию. Возможно, некоторые исследования придется выполнять под анестезией. Лечение анального рака и других опухолей может включать химиотерапию, лучевую терапию и/или хирургическое лечение.

3Диагностические меры
Боль может отдавать в прямую кишку. При цистите боль из болезненного мочевого пузыря распространяется на область ануса. Воспаление сигмовидной кишки тоже может вызвать боль, которая будет отдавать в прямую кишку. При аппендиците тоже может быть боль такого характера. У женщин боль чувствуется в прямой кишке при кисте яичника, воспалениях половых органов. У мужчин часто простатит способен вызвать иррадиацию болезненности в анус.
Боль ночью в прямой кишке часто встречается при прокталгии, обусловленной спазмами и обостряющейся на фоне психоэмоционального перенапряжения. Чаще наблюдается у мужчин среднего возраста. При прокталгии болезАнальный абсцесс и свищиненное состояние мучает от нескольких минут до 1 часа. Боль в прямой кишке и внизу живота ночью может стать характерной и при опущении канала заднего прохода. Другие признаки: озноб, вздутие живота, запор, понос, после приступа — обильный пот.

Резкая боль в прямой кишке наблюдается при трещинах. Может возникнуть утром или ночью. В остром периоде становится сильнее во время дефекации, в хронической стадии — после дефекации. У женщин при такой патологии может произойти нарушение цикла месячных.
Рецидивы резкой болезненности наблюдаются при прокталгии. Обычно она случается внезапно, ей сопутствует спазм. Болезненность не связана с дефекацией, распространяется на копчик, анус, промежность. Спровоцировать приступ может стресс. Резкая боль проявляется иногда при тромбозе геморроя. Наблюдается увеличение узлов, их покраснение и отечность. Резкая боль в прямой кишке и внизу живота характерна для проктита, парапроктита, при выпадении ректального канала.
Пульсирующая боль характерна для парапроктита. У пациента повышается температура, появляется отечность и покраснение области ануса. Пульсирующая болезненность бывает и при околоректальном абсцессе.
Тупая боль отдает в прямую кишку — это обусловлена развитием абсцесса, отечного покрасневшего образования около ануса. Интенсивность нарастает в положении сидя, при чихании, кашле. Опухоль может вызвать тупую болезненность, распространяющуюся на поясницу. Тогда из заднего прохода выделяются кровь и слизь, есть вздутие, пациент чувствует наполненность и сдавливание области заднего прохода, наблюдаются задержка стула либо диарея.
Сильная боль в прямой кишке при трещине сочетается с наличием крови в кале, запорами, экземой. Болезненность бывает мучительной при выпадении канала заднего прохода. Наблюдаются отхождение газа, жидкого кала, выделения крови и слизи, зуд.
Распирающая боль характерна для тромбоза узлов геморроя. Одновременно в районе ануса ощущается наличие инородного тела. Болезненность пульсирующая, усиливается во время резких движений, кашля, при опорожнении кишечника и после дефекации. Такая боль в прямой кишке может говорить о развитии опухоли. В кале появляется кровь, дефекация болезненна. Симптомы онкологических процессов:
- резкая потеря веса;
- анемия;
- вздутие живота;
- запор.
Боль иррадиирует в бедра, нижнюю часть живота, гениталии. Заболевание чаще возникает у пожилых. У женщин ноющая болезненность распирающего характера в прямой кишке может сигнализировать о кисте яичника. Дискомфорт сочетается с нарушением цикла месячных. Боль внизу живота усиливается во время сексуального контакта, могут наблюдаться кровотечения из матки.

Тянущие боли характеризуют воспаление тканей вокруг прямой кишки. При этом наблюдаются ложные позывы на дефекацию, болезненность в промежности и области таза, недомогание. У женщин распирающие боли в прямой кишке встречаются при кисте яичников и воспалениях детородных органов. У мужчин такие боли могут сопровождать течение простатита.
4Особенности недуга во время беременности
Игнорировать распространенную проблему при беременности не рекомендуется: она может привести к осложнениям, которые негативно отразятся на здоровье женщины и ее будущего ребенка.

Боль в прямой кишке при беременности, отдающая в задний проход, обусловлена увеличенным давлением на прямую кишку увеличившихся матки и плода. В третьем триместре давление внутри брюшины увеличивается. Оно тоже провоцирует геморрой. Во время беременности могут обостряться иные болезни кишечника — проктит и колит.
Запоры. Когда женщина беременеет, ее организм начинает выделять вещество, снижающее кишечную перистальтику. Это повышает возможность запоров. Для лечения используют физкультуру и специальные диеты, свечи с глицерином.
Геморрой. Болезнь ярко проявляется во второй половине беременности. Даже при правильной терапии геморрой после родов может обостриться.

5Когда нужно обращаться за медицинской помощью
Вы должны обратиться к врачу в следующих случаях:
- болезненность не проходит;
- имеется ректальное кровотечение;
- самочувствие не улучшается.

Какие врачи лечат ректальную боль? Многих пациентов с ректальными проблемами могут лечить терапевт или семейный врач, но в сложных случаях потребуется консультация более узких специалистов:
- гастроэнтеролог;
- уролог;
- онколог;
- специалисты по инфекционным болезням;
- хирург;
- проктолог.
Хотя терапией прямой кишки занимается в основном проктолог, но беременным нужно сначала пойти к гинекологу.
Подведем итог. Если вас мучает боль в прямой кишке, необходимо:
- обращение в медучреждение;
- лабораторные исследования;
- колоноскопия;
- обследование органов, которые находятся рядом с прямой кишкой;
- желательна консультация нескольких специалистов.
Любая информация, приводимая на сайте, дается только в целях ознакомления. С беспокоящими вас вопросами, особенно, если они касаются здоровья, обращайтесь только к специалистам.
Любая консультация врача должна быть индивидуальной.
gastri.ru
Сопутствующие симптомы боли в заднем проходе
Боль в заднем проходе у женщин явление не редкое, имеющее много причин, требующее принятия мер по устранению и лечению.
Течение боли различное: острая, тупая, схваткообразная, пульсирующая, может возникнуть при дефекации либо после опорожнения, ночью во сне, при долгом сидении.
Наличие одного сопутствующего сигнала боли в заднем проходе, должно стать толчком к походу в больницу: 
- Чувство чужеродного тела в прямой кишке и области ануса.
- Жжение в анальном отверстии, сопровождающееся зудом.
- Ложные позывы к опорожнению.
- Длительные запоры, метеоризм, диарея.
- Выделения крови и гноя из заднего прохода.
- Признаки малокровия, слабость, упадок сил.
- Симптомы отравления организма, интоксикация.
Причины боли, не несущие опасности
Причиной боли в заднем проходе у женщин оказывается ношение неудобного, тесного белья, во время менструации использование некачественных гигиенических прокладок. Из-за натирания страдают не только половые органы, но и область анального отверстия, возникающее воспаление оказывает раздражающее действие на анус женщины, возникает боль и дискомфорт, с сопутствующим зудом, жжением, покраснением, возникновением ранок или язвочек. В запущенных случаях женщине больно садиться и совершать акт дефекации.
 Еще одной не опасной причиной возникновения болей в заднем проходе у женщин становятся критические дни.
Еще одной не опасной причиной возникновения болей в заднем проходе у женщин становятся критические дни.Предменструальный синдром, возникающий в начале цикла, приносит с собой не только дурное настроение, но и ноющую, тянущую боль в области ануса. Это связано с накоплением некоторого количества жидкости в прямокишечно-маточном углублении у женщин. Жидкость оказывает давление на задний проход, из-за чего появляются болевые ощущения, желание опорожнения, болит и тянет низ живота.

Боль в заднем проходе, нуждающаяся в лечении
Патологии, нуждающиеся в лечении, обусловлены характером боли, ее интенсивностью, степенью болевого порога.
Геморрой — болезнь, характеризующаяся патологическим расширением вен в прямой кишке, приводящая к образованию геморроидальных шишек, расположенных внутри либо снаружи анального прохода. Факторами происхождения становятся: наследственность, беременность и тяжелые роды, физические нагрузки, гиподинамия.
 Внешний геморрой сопровождается острой болью при опорожнении, при долгом сидении на твердом предмете мебели.
Внешний геморрой сопровождается острой болью при опорожнении, при долгом сидении на твердом предмете мебели.Болевые ощущения обусловлены расположением геморроидальных шишек, имеют разный окрас, при внутренних узлах — боль отдает в спину, поясницу, колит, стреляет, сопровождается жаром и выделением крови.
Колющая боль при опорожнении указывает на наличие трещин в нижней части кишечника, в анальном отверстии. Болевые ощущения, покалывание имеют место обостряться при прохождении по ректальному пути плотного стула. Сильная и резкая боль при дефекации может возникнуть, если в каловых массах содержаться твердые, не переработанные частицы (ягодные косточки, скорлупа семечек, инородные тела).
Боль в заднем проходе, имеющим трещины намного интенсивнее, чем при геморрое, и на уровне подсознания больная, не желая терпеть муки, сдерживает желание опорожнения, от чего возникают запоры.

Причиной боли в заднем проходе у женщин становится воспаление мочевого пузыря, цистит. Полый орган расположен над прямой кишкой, поэтому его воспаление, оказывая тяжесть на кишечник, вызывает отдающую, тянущую боль, возрастающую во время ходьбы.
Гинекологические патологии одна из распространенных причин болевых ощущений в заднем проходе. Прямая кишка, репродуктивные органы — находятся в непосредственной близости друг к другу, в малом тазу.
Воспаленные придатки яичников — аднексит — провоцирует спазмы внизу живота, тянущая боль отдает в задний проход, интенсивность боли нарастает при опорожнении кишечника, мочеиспускании. Внематочная беременность одна из причин тянущей боли низа живота, отдающей в анальный проход, сопровождается мажущими выделениями из влагалища.

Проктологическая фуга — причина распирающей боли в заднем проходе, заключающаяся в самопроизвольном сокращении мышц прямой кишки, появляются в ночное время суток. Сложно диагностируется, лечится, проходит самостоятельно в пожилом возрасте.
Видео:
Болевые ощущения как симптом серьезных заболеваний
Боль в заднем проходе у женщин в сочетании с иными симптомами, становится причиной серьезных патологий нуждающихся в немедленном лечении:
- Рак прямой кишки
Незначительная причина — прием пищи: легкоусвояемой, содержащей много химических веществ, консервантов. Боли при раке непрерывны, сосредоточены в нижней части живота, в области заднего прохода. Схваткообразные боли, могут свидетельствовать о ранней стадии рака анального канала. Сопутствующими симптомами становятся выделения из заднего прохода крови, гноя, анемия, похудание.

Острое воспаление околопрямокишечной клетчатки. Мужчин болезнь поражает чаще, чем женщин. Причиной возникновения становятся патогенные микроорганизмы, попавшие в параректальную клетчатку.
На развитие патологии влияют травмы прямой кишки, возникшие в процессе дефекации, геморроя, инородными телами. Характер болей обусловлен видами парапроктита — могут быть тупыми и острыми, пульсирующими, стреляющими. Прострелы, рези усиливаются при чихании, кашле, физических нагрузках.

- Выпадение прямой кишки
Причиной выпадения оболочки прямой кишки становится слабость мышц таза и повышенное внутрибрюшное давление. Такая патология часто проявляется у женщин в возрасте за 40 и у неоднократно рожавших. Болевые ощущения усиливаются при развитии заболевания, во время дефекации, при частых выпадениях слизистой оболочки кишки.

lechimzapor.com
Боль в прямой кишке, Причины и лечение боли в прямой кишке, Компетентно о здоровье на iLive
Боли в прямой кишке бывают размытыми, не чётко выраженными или, наоборот, достаточно резкими. Они могут сопровождаться дискомфортом в области заднего прохода, диареей, запорами. При подобных ощущениях возможны кровянистые или слизистые выделения, зуд в области промежности, вздутие живота. При этом человек испытывает недомогание, общую слабость, позывы к дефекации. Нередко возможно развитие анемии.
Нарушение обменного процесса в организме человека происходит при различных воспалениях, попадания инфекции в кишечник, злокачественных опухолях. Боли отдающие в прямую кишку могут быть также вызваны дисфункцией половых органов. Чтобы дифференцировать причину возникновения болевых ощущений, понадобится обследование и сдача анализов.
На приёме врач может назначить биохимическое исследование каловых масс, анализы крови, а также другие методы диагностики заболевания. Только после выявления причин возникновения боли, можно установить точный диагноз заболевания.
- Анальные трещины
Нередко боль может возникнуть при наличии трещин в анальном проходе. Данная патология характеризуется болью большой интенсивности, резью, кровянистыми выделениями в каловых массах. Анальные трещины могут также сопровождаться частыми запорами или диареей. Чтобы установить диагноз, врач проводит пальпацию заднего прохода.
Повреждение слизистой оболочки может быть обнаружено на стенках анального канала. Хронические трещины могут потребовать оперативного вмешательства. Анальные трещины на начальном этапе лечатся определённой терапией, которую назначит врач после осмотра. Помочь в устранении боли при анальных трещинах смогут тёплые ванночки из лекарственных трав.
Воспалительный процесс, который характеризуется сильной болью в прямой кишке, может быть вызван воспалением анальных желез (парапроктит). Боль – основной симптом данного заболевания. Задняя часть кишечника особенно болезненна при пальпации. Часто заболевание сопровождается лихорадочным состоянием. Ощупывая прямокишечный канал также можно ощутить плотное образование на тканях. Парапроктит лечится хирургическим путём.
Воспалённые геморроидальные узлы при геморрое нередко травмируются и повреждаются, что может вызвать боль в прямой кишке. Расположенный внутри геморроидальный узел защемляется, что может вызвать боль в прямой кишке. Со временем болевые ощущения ещё больше усиливаются. Болезненное уплотнение при геморрое может быть обнаружено при пальпации стенки прямой кишки. Геморрой часто сопровождается сильными болями, запорами, поносами.
Боль возникает в результате спазмов мышц заднего прохода. При этом задняя область прямой кишки не имеет никаких органических повреждений. Симптомом такого заболевания является сильная боль в прямой кишке либо ноющие болевые ощущения. Нередко боль сопровождается схватками. Данная патология может быть вызвана наследственными причинами, травмой, хирургическим вмешательством.
Травмирование копчика также может спровоцировать развитие болевого синдрома в прямой кишке. Такая боль часто ощущается в сидячем положении. Её интенсивность различна. Обычно болевой синдром в прямой кишке после повреждения копчика проходит через несколько дней.
Простатит также может сопровождаться болями, которые отдаются в прямую кишку. Само заболевание характеризуется наряду с болевыми ощущениями в прямой кишке болью при мочеиспускании. Общую картину заболевания уточнит уролог и назначит соответствующее лечение.
- Гинекологические заболевания
Боль в прямой кишке у женщин может быть вызвана воспалительным процессом в органах малого таза, а также кистой яичников. Подобные заболевания и воспаление придатков половой системы вызывают иррадиацию боли в прямую кишку. При гинекологических расстройствах боль в прямой кишке может сопровождаться мазанием кровяными выделениями.
Такой симптом требует срочного обращения к врачу. Часто боль в прямой кишке может быть симптомом внематочной беременности или апоплексии яичника. Проблемы здоровья женских половых органов должен решать гинеколог.
Характер болезненных ощущений
Боль может носить самый разнообразный характер. Она может быть ноющей, давящей, проявляться в нижних или верхних отделах, сопровождаться резями. Резкая боль в прямой кишке свидетельствует о каком-либо заболевании. Такая интенсивная боль вызывает истощение организма, нарушает обмен веществ и работу органов. Резкие болевые ощущения могут быть симптомами опухоли.
Острая боль в отделах прямой кишки может сопровождаться спазмами брюшины, что свидетельствует о присутствии серьёзного заболевания.
Усиливающая боль после дефекации говорит о возможности тромбоза геморроидальных узлов или парапроктите. Также боль в прямой кишке после посещения туалета вызывается анальными трещинами. В таком случае из заднего прохода выделяется слизь, кровь или гнойные массы. Раздражённый кишечник часто проявляется выделениями слизи из анального отверстия. Кровь в кале, которая сочетается с болью, свидетельствует о:
Боль также является основным симптомом воспалительного процесса слизистой.
Тупые боли в кишечнике могут быть вызваны абсцессом. Отёк вокруг анального отверстия может сопровождаться выделением из заднего прохода гноя. Тупая боль также сопровождается запорами или диареей. При сидении, чихании, кашле тупые боли в прямой кишке усиливаются. Может наблюдаться вздутие кишечника, ощущение сдавленности в анальной области.
Пульсирующая боль особенно характерна при проявлениях парапроктита. Его острая и хроническая формы обычно всегда сопровождаются повышением температуры, воспалением ректальной клетчатки и пульсирующей болью в прямой кишке. Инфекции может спровоцировать переохлаждение, сильная физическая нагрузка, неправильный рацион питания, злоупотребление курением и алкоголем.
Пульсирующая боль также возможна как симптом ректального абсцесса. При таком заболевании человек не может находиться в сидячем положении из-за сильной боли и дискомфорта. Воспаление характеризуется повреждением слизистой оболочки анального канала.
Распирающая боль – симптом тромбоза геморроидальных узлов. Такая боль характеризуется ощущением присутствия инородного тела в прямой кишке. Болезненность может сопровождаться пульсацией и усиливаться при движении, кашле, посещении туалета. Иногда распирающая боль свидетельствует о наличии опухоли в прямой кишке. Боль может переходить на другие органы, распространяться на бёдра, промежность, половые органы. Распирающий характер боли может наблюдаться и при кисте яичников.
Боль в прямой кишке
Боль в области прямой кишки бывает в случае некоторых патологий. Болезненность может спровоцировать воспаление мочевого пузыря. Воспалительный процесс в сигмовидной области также может отдавать болью в другие отделы. В пищеварительных процессах сигмовидная кишка несёт определённую функцию, а при её воспалении возникает боль. Процесс сопровождается тошнотой, урчанием в животе, запором, поносами.
Также боль может отдавать в прямую кишку и при аппендиците. Именно поэтому проводиться ректальное обследование. При спазмах и боли в ситуации прокталгии боль возникает по ночам. В течение ночи может быть несколько болевых приступов. Боль в прямой кишке ночью также вызывается опущением анального канала.
В случае частых ночных приступов необходимо срочно обратиться к врачу для установления точного диагноза. После стихания ночной боли иногда возникает озноб, повышенное потоотделение, расстройство кишечника, диарея, запор. Помочь справиться с ночными болевыми приступами сумеют тёплые ванночки из лекарственных трав.
Резкая боль в прямой кишке может быть спровоцирована обострением хронического заболевания в результате стресса или эмоциональной нагрузки. При развитии хронической болезни боли – особенно частый симптом. При этом болезненные ощущения в прямой кишке могут сопровождаться сердечными болями, нарушением мочеиспускания, резкой болью в крестце.
Боли в прямой кишке у женщин
Боль в прямой кишке при месячных – довольно распространённое явление. Сильная, коротка, пронзительная, тупая боль – синдром может иметь различную интенсивность. Такой симптом часто проявляется при различных заболеваниях половых органов.
Эндометрит, хроническое воспаление половых органов, аднексит, сальпингоофорит, фиброма матки, миоматозные узлы являются причиной болезненных ощущений в прямой кишке. При различных гинекологических заболеваниях матка может незначительно увеличиваться в размерах, вызывая боль различной интенсивности и дискомфорт в нижних отделах прямой кишки.
Спаечный процесс, непроходимость маточных труб, бесплодие также характеризуется болевыми ощущениями во время менструации. Для определения диагноза и правильного лечения необходима консультация гинеколога, который после установления причины болей назначит соответствующее лечение органов мочеполовой системы.
Чтобы избавиться от боли в прямой кишке при месячных требуется полное исключение хронического воспалительного процесса в половой сфере. Киста жёлтого тела, воспаление органов малого таза, удаление опухолей половых органов может вызывать боли в отделах прямой кишки.
Боль может усиливаться к вечеру, сопровождаться обильными выделениями, не имеющими цвета и запаха, либо, наоборот, характеризоваться выделениями с неприятным запахом.
Точный диагноз при боли в прямой кишке сумеет установить только квалифицированный специалист. Потребуется провести определённые исследования и сдать необходимые анализы, а после выявления причин болезненных ощущений необходимо пройти назначенный врачом курс лечения.
Как справиться с болью в прямой кишке?
Лечение боли в прямой кишке зависит от поставленного врачом диагноза. При болезненных ощущениях, которые вызваны внутренними геморроидальными узлами, применяется лигирование образования латексными кольцами. Это перекрывает приток крови к геморроидальному узлу. В итоге такого вмешательства он пересыхает и устраняется.
Наружные геморроидальные узлы обрабатываются специальными лекарственными средствами, которые обладают обезболивающим эффектом. Такие препараты обычно включают в свой состав лидокаин.
Боли, которые вызывают трещины прямой кишки, лечатся ректальными суппозиториями и мазями, которые вводятся в задний проход. Свечи эффективно снимают воспалительный процесс и заживляют анальные трещины, вследствие чего исчезает и боль в прямой кишке. В лечении анальных трещин, чтобы избавиться от боли, необходимо подбирать лекарственные препараты с мощным обезболивающим действием. Хорошо подходит для устранения болевого синдрома:
- препарат Анестезол;
- Релиф;
- облепиховые, ихтиоловые суппозитории.
Ректальные свечи рекомендуются использовать один — два раза в день. Перед их применением необходимо опустошить кишечник. Лекарственная мазь вводится в прямую кишку с помощью специального наконечника. Предварительно его необходимо смазать вазелином или небольшим количеством крема.
После введения суппозитория в задний проход требуется избегать активного движения. Лучше оставаться в положении лёжа около получаса для того, чтобы содержимое препарата не вытекало из анального отверстия и смогло оказать своё лечебное воздействие в прямой кишке.
Боль, которая вызвана воспалительным процессом слизистой оболочки кишечника, необходимо лечить специальной диетой. Правильный рацион питания поможет быстро восстановить микрофлору прямой кишки. Диета рекомендуется врачами при многих проктологических заболеваниях. Необходимо исключить из меню жареную, острую, солёную и копчёную пищу. Для предотвращения запоров важно включить в пищу продукты, богатые клетчаткой и обильное питьё.
Болезненные ощущения, вызванные прокталгией, устраняются приёмом успокоительных средств. При рецидивах врач может назначить новокаиновую блокаду. Также в лечении применяются масляные клизмы, обволакивающие слизистую оболочку прямой кишки. Проводятся физиотерапевтические процедуры и массаж. Данное лечение позволяет снять болезненные спазмы стенок прямой кишки.
При парапроктите, который вызывает сильную боль в отделах прямой кишки, показано оперативное вмешательство. Хирург вскрывает абсцесс и нейтрализует отверстие свища. После операции необходимо придерживаться всех врачебных рекомендаций, избегать сильных физических нагрузок, поднятия тяжестей, соблюдать щадящую для кишечника диету. Послеоперационный восстановительный период пройдёт безболезненно и быстро при соблюдении всех необходимых мер.
Боли, вызванные язвой анального канала, лечатся специальной диетой и слабительными средствами. Также врач назначает определённую медикаментозную терапию. В случае её отрицательного результата показано оперативное вмешательство.
Боли при кокцигодинии излечиваются с помощью различных физиотерапевтических процедур, применения УВЧ, парафиновыми аппликациями на поясницу, лечебными грязями. При сильном болевом синдроме назначаются лидокаиновые, новокаиновые блокады.
Не стоит забывать и о народных способах устранения боли в прямой кишке. Тёплые сидячие ванночки из отваров лекарственных трав помогут в кратчайшие сроки снять болевой синдром и предотвратят дальнейшее развитие заболевания. В ликвидации болезненных ощущений помогут ректальные свечи на основе растительных экстрактов, мёда, прополиса. Такие суппозитории можно изготовить в домашних условиях самостоятельно с помощью бумажного конуса.
Отвары лечебных трав необходимо залить в конусообразные формы и заморозить свечи в холодильнике. Перед применением обёртку требуется снять, опустив ректальную свечу на несколько секунд в горячую воду. Поможет снять сильную боль и тёплая ванна с отварами лекарственных растений. Для отваров используются:
Перед началом лечения необходимо проконсультироваться с лечащим врачом.
Оставить отзыв Отменить
Перед использованием информации с сайта необходимо проконсультироваться с врачом.
Материалы: http://stopgemor.ru/bol-v-pryamoj-kishke/
Боль в прямой кишке у женщин и мужчин
Прямая кишка является одним из участков пищеварительного тракта. Нередко люди жалуются на болезненные ощущения в этой области. Этот процесс вызывается рядом патологических состояний, которые отличаются этиологией и степенью выраженности. На что бы пациент не жаловался, нужно в срочном порядке посетить доктора и пройти курс лечения. Но в первую очередь стоит понять, почему появилась боль в прямой кишке?
Причины боли в прямой кишке
Болезни прямой кишки занимают одну из лидирующих позиций. Патологический процесс часто характеризуется болевым синдромом. Он не дает покоя ни днем, ни ночью. На фоне этого снижается трудоспособность, человек становится нервным. Ко всему этому, появляются другие неприятные признаки в виде нарушения стула, затруднения дефекации, интоксикации организма.
Клиническая картина будет напрямую зависеть от фактора. Врачами выделяется несколько причин в виде:
- предменструального синдрома у женщин;
- развития гинекологических проблем: кисты яичников, эндометриоза, воспаления в репродуктивных органах;
- беременности на ранних и поздних сроках;
- образования анальной трещины;
- развития парапроктита. Характеризуется воспалением анальных желез;
- геморроя в острой и хронической форме;
- прокталгии. Такое явление еще недостаточно изучено. Но врачи связывают такое состояние с органическим повреждением участка. Причиной чаще всего становится спазм анального сфинктера;
- кокцигодинии. Развивается при травмировании копчика;
- повреждения вены в аноректальной области;
- язвенного поражения прямой кишки;
- анального секса;
- паразитарного поражения пищеварительного тракта;
- выпадения прямой кишки;
- ущемления геморроидальных узлов;
- попадания чужеродных предметов в анус.
Причины боли в области прямой кишки могут иметь и хронический характер в виде:
- появления злокачественных образований;
- образования хронических анальных трещин;
- развития хронического парапроктита;
- криптита или папиллита;
- анального зуда.
Причины боли в прямой кишке у мужчин кроются в некоторых состояниях в виде:
- простатита;
- острого аппендицита;
- болезней половых органов;
- патологий в органах мочевыделительной системы;
- венерических заболеваний.
Почему болит прямая кишка, может сказать только врач после детального обследования. Но отличить болезни друг от друга можно по характеру болевого синдрома.
Симптоматическая картина
Дискомфорт в прямой кишке часто сочетается с нарушением стула. Чаще всего обострение болезни наблюдается в период беременности, когда плод начинает передавливать близлежащие органы. Но боль в прямой кишке у женщин может возникать и по другим причинам. От этого и будет зависеть симптоматика.
Острая анальная трещина
Колющая боль в прямой кишке может стать сигналом анальной трещины. Эта патология встречается в практике все чаще и чаще. Причиной дискомфорта становится образование дефекта на слизистой оболочке ануса.
Причинами являются:
- прохождение по кишечнику уплотненного кала;
- запоры хронического характера;
- поносы продолжительного характера;
- травмирование чужеродными предметами.
Главными признаками являются болезненные ощущения при опорожнении кишечника, появление капель крови и регулярные запоры.
Лечение заключается в использовании биодобавок, которые помогают в нормализации стула. Также пациентам показана лечебная диета, обезболивающие медикаменты в виде ректальных суппозиториев и мази.
Геморрой
Еще одна распространенная причина дискомфорта в прямой кишке при сидении. Патологический процесс связан с увеличением в размерах узлов и их дальнейшем воспалении. Боли не всегда являются первым симптомов недуга. Сначала пациента беспокоит зуд и жжение в области ануса.
При отсутствии лечения боль приобретает резкий и колющий характер. Во время дефекации вместе с каловыми массами выделяется немного крови. Некоторые люди обнаруживают выпадение прямой кишки.
Лечение заключается в соблюдении лечебной диеты, использовании свечей и мазей с обезволивающим и противовоспалительным эффектом. Также рекомендуется выполнять специальную гимнастику, сидеть в ванночках и делать очищающие клизмы на травах. В более тяжелых случаях врачи прибегают к хирургическим манипуляциям.
Тромбоз геморроидальных узлов
При варикозном расширении вен и выпадении геморроидальных узлов часто возникает боль. Через некоторое время в анальном проходе возникает уплотнение, которое принято называть тромбозом. В нем скапливаются кровяные сгустки. Такой патологический процесс относится к одному из осложнений геморроя.
Характеризуется:
- сильным дискомфортом. Даже небольшое напряжение ведет к возникновению резкого болевого синдрома;
- зудом в аноректальной области;
- чувством чужеродного предмета;
- кровотечением слабой интенсивности.
Причинами тромбоза становится нарушение дефекации, период беременности и тяжелый родовой процесс.
Лечение подразумевает исключение серьезных нагрузок. Но и вести малоподвижный образ жизни тоже нельзя. Не рекомендуется поднимать тяжелые предметы. Нередко требуется хирургическая терапия.
Полипозные образования
Полипы относятся к доброкачественным образованиям. Могут расти непосредственно в прямой кишке, перекрывая просвет. По внешнему виду напоминает гриб на ножке. Покрываются слизью. При длительном развитии полипа наблюдается перерождение в злокачественную опухоль.
Симптоматическая картина характеризуется:
- скользкими кровянистыми выделениями из прямой кишки;
- чувством чужеродного предмета в анусе;
- тянущими болями в нижней части живота.
Полипы ведут к нарушению перистальтики и нарушению процесса дефекации. Их можно обнаружить во время пальцевого обследования. Лечение подразумевает удаление новообразований хирургическим путем.
Паразитарное поражение
Болеть кишечник может и по другой причине. Нередко неприятное ощущение появляется в результате заражения гельминтами. Существует много разновидностей гельминтов.
При таком заболевании пациент часто жалуется на ночные боли в прямой кишке. Это связано с тем, что паразиты выходят из прямой кишки и откладывают свои яйца. Через некоторое время появляются другие признаки в виде:
- зуда и жжения;
- периодических запоров;;
- повышения температурных значений;
- появления признаков интоксикации;
- высыпаний на кожном покрове.
Лечение заключается в приеме противопаразитарных средств, очищении организма при помощи сорбентов, соблюдении диеты, выполнении очистительных клизм.
Прокталгия
Этот тип заболевания еще мало изучен. Но принято считать, что причиной возникновения считаются мышечные спазмы. Во время диагностических мероприятий не обнаруживается никаких патологических процессов.
У одних людей может колоть в аноректальной области, у других тянуть или вызывать резкую боль. Неприятное чувство носит периодический характер. По утрам беспокоит боль схваткообразного характера. Особенно ярко это ощущает тогда, когда человек находится в состоянии покоя. В положении стоя дискомфорт исчезает. Зачастую патология встречается у людей, которые перенесли операцию на органы малого таза или имели травму копчика.
Парапроктит острого или хронического характера
Под таким типом заболевания принято понимать поражение параректальной клетчатки инфекцией. Патогенные микробы попадают через железы анального прохода, в результате чего образуется свищ.
Острое течение характеризуется:
- сильным болевым синдромом в ночное и дневное время суток. Боль настолько неприятная, что пациент не может садиться или спокойно ходить;
- ознобом, лихорадочным состоянием, повышением температурных значений до 38-39 градусов;
- признаками интоксикации: тошнотой, поносом, тянущими болями в животе, головокружением, слабостью;
- болезненным мочеиспусканием.
Воспалительный процесс ведет к покраснению кожного покрова, отечности и опуханию ближайших тканей.
При хроническом течении клиническая картина выражена слабо. Температура может повышаться в период обострения до 37 градусов. Пациент жалуется на незначительное недомогание. Во время рецидива образуются свищи, которые могут вскрываться и образовывать гнойную пленку. Такой вид болезни можно вылечить только оперативным способом.
Венерические заболевания
Ноющая боль ночью нередко наблюдается при развитии венерических патологий. Заболевания передаются половым путем. Чаще всего возникают острые боли. Степень проявления может быть разнообразной.
Заподозрить о попадании серьезной инфекции можно по некоторым признакам в виде:
- красноты, высыпаний и зуда в области половых органов и прямой кишки;
- беспорядочных половых контактов;
- затруднения мочеиспускания у мужчин;
- помутнения мочи и появления в ней различных примесей;
- повышения температурных значений и общего недомогания;
- патологических болей у женщин.
Лечение проходит длительное время. Назначаются препараты с антибактериальным эффектом. В период медикаментозного лечения исключаются любые половые контакты.
Острый аппендицит
Не каждый человек догадывается о том, что боль в кишке может быть вызвана острым аппендицитом. Чаще всего это признак является первым. Через некоторое время появляются болезненные ощущения в животе резкого характера, тошнота и позывы к рвоте, повышение температурных значений до 39-40 градусов, побледнения кожного покрова. Приостановить этот процесс медикаментами уже нельзя, поэтому врачи проводят срочное оперативное вмешательство по удалению аппендикса.
острая, тупая, тянущая и пульсирующая
Прямая кишка — часть пищеварительной системы, которая является окончанием кишечника. Ее функции — скопление и выведение каловых масс. Как и в любом органе человеческого организма, в ней не должно быть никакого дискомфорта. Если же это не так, нужно обратиться к специалисту. Ведь несмотря на то, что прямая кишка не является самым важным органом, болезни, которые проявляются таким образом, могут представлять опасность для здоровья и жизни человек.
Болевые ощущения в прямой кишке могут говорить о наличии серьёзной болезни, не пренебрегайте симптомами.Острая боль в прямой кишке
Спровоцировать проблему острой боли чаще всего может анальная трещина. Она может усиливаться как в утреннее время, так и в ночное. Особенно больно в процессе дефекации. Боль длится длительное время, она может простреливать в промежность, проявляться в крестце. Проблема провоцирует нарушение цикла месячных у женщины, неприятные чувства при испражнении мочевого пузыря. При этом в стуле можно обнаружить кровь, появляется проблема запоров.
Чаще всего анальная трещина пропадает сама, но если она появилась однажды, то риск рецидива 100%.
Резкая боль в прямой кишке может быть вызвана прокталгией. Характер боли внезапный и появляются спазмы. Процесс выведения кала не влияет на болевые проявления. Они могут распространяться на анальное отверстие, промежность, копчик, крестец и остальные органы малого таза. Поводом для заболевания является стрессовая ситуация или слишком сильные нагрузки на организм.
Геморрой в острой стадии. Узлы увеличиваются в размерах, они отекают и становятся красными. Геморрой может спровоцировать боли в ягодичной мышце, зуд околоректальной области, простреливать в крестец.
Спровоцировать острую боль могут парапроктит или проктит, хотя чаще эти заболевания сопровождаются притупленными неприятными проявлениями. Острый характер боли имеют при тромбозе геморроидальных узлов, абсцессе, выпадении заднепроходного канала и т. д.
Вернуться к оглавлениюСпровоцировать боли в прямой кишке и внизу живота в правом боку может аппендицит.
Тупая боль
Боли в прямой кишке могут проявляться вследствие таких заболеваний:
- Кокцигодиния характеризуется болью, которая простреливает в поясницу. Обострение происходит в процессе дефекации или при сидении. Дискомфорт появляется, как следствие механического травмирования копчика.
- Парапроктит появляется из-за того, что железы в анальном проходе воспаляются, в анальном проходе появляется пульсация. Базальная температура становится выше.
- Одиночная язва, которой поражена прямая кишка. Происходит эрозирование слизистой оболочки. Заболевание сопровождается наличием кровянистых выделений в стуле или слизью.
- Прокталгия развивается из-за того, что гладкие мышцы анального прохода спазмируются. Точные источники появления такой болезни неизвестные. Считается, что она вызвана психосоматическими нарушениями в организме.
- Рак развивается чаще всего бессимптомно, но когда опухоль становится ощутимых размеров, появляются жалобы на болезненные проявления притупленного характера.
- Перианальная гематома появляется вследствие разрыва стенок в заднепроходной вене, которая проходит возле прямой кишки. От этого сосуд набухает и отекает.
- Герпес поражает слизистую оболочку кишки, что вызывает дискомфорт. При терапии вируса дискомфорт исчезает. Боли в животе могут быть вызваны различного рода заболеваниями
- Абсцесс в районе анального прохода. Болит несильно, но при чихании или кашле ощущения усиливаются.
Для женщин дополнительно причинами таких проявлений, что могут отдавать снизу в правом боку живота, являются такие нарушения работы репродуктивных органов:
- киста в яичнике;
- воспаление органов репродуктивной системы;
- эндометриоз.
Так болит при овуляции или месячных. Боль при овуляции может длиться от нескольких минут до недели. В овуляцию брюшина раздражается из-за скопления крови в дугласовом пространстве, отчего боль отдает в анальных проход. Чаще всего такая ноющая боль проявляется ближе к вечеру.
Вернуться к оглавлениюБоли ночью в прямой кишке
Чаще всего виновницей ночных болей является прокталгия. Ее вызывают спазмы прямого кишечника. Болезнь характерна больше для мужчин, чем представительницам женского пола. Если внезапная боль появляется в ночное время, длительность приступа составляет как полчаса, так и несколько минут. Эта проблема может проявить себя один раз за ночь, а может вызывать неудобство с вечера до утра. Могут появиться жалобы на озноб и метеоризм.
Чтоб диагностировать прокталгию, врач назначает ряд обследований на предмет отсутствия более серьезного генезиса дискомфорта. Так как болезнь появляется на нервной почве, терапия подбирается соответствующая. Кокцигодиния (анокопчиковый болевой синдром). Причины:
- поносы и запоры;
- оперативные процедуры в анальном проходе;
- опущение промежности;
- мышечные нарушения в тазовом дне.
Дискомфорт проявляется в копчике, анальном проходе или прямой кишке. Часто неприятные проявления беспокоят в ночной период.
Вернуться к оглавлениюТянущие боли
Причиной тянущих болей могут быть воспаления в тканях, что располагаются вокруг прямого кишечника. Это провоцирует ложное желание произвести дефекацию, слабость, дискомфорт в тазу и промежности. Чаще всего боль несильная и тянущая, но бывает резкой. У женского пола они могут быть вызваны кистами яичников или воспалениями органов репродуктивной системы.
Мужчины страдают от тянущей боли, если у них простатит. При простатите они могут отдавать в крестец и мошонку. Особенность простатита в том, что сама простата не имеет нервных окончаний. Дискомфорт распространяется вокруг, до поясницы. Для простатита характерно то, что болевые ощущения могут быть как едва заметными, так и сильно колючими. Прокталгия тоже может спровоцировать такие проявления дискомфорта. Боли иррадиирующие в копчик и органы таза.
Вернуться к оглавлениюБоли прямой кишки при беременности
Наличие неприятных проявлений или дискомфорта в этот период является поводом обязательного похода к врачу, так как с болями в прямой кишке могут быть связаны серьезные нарушения работы организма, которые могут быть опасными не только для мамы, но и для будущего ребенка. Если болезни не придавать значения, она может спровоцировать другие проблемы со здоровьем. Иногда в период беременности корнем дискомфорта могут быть:
- низкий уровень активности;
- сидение на твердом стуле длительное время.
Но не следует думать, что проблемы нет. Чаще всего боли вызваны именно патологиями. Запоры могут спровоцировать зуд в области анального прохода, постоянный дискомфорт или жжение. Если к такой проблеме привело плохое питание, для лечения достаточно отрегулировать рацион.
В беременность боли в прямой кишке, в правом боку, и внизу живота могут быть вызваны началом воспалительного процесса в аппендиксе.
Они часто появляются из-за геморроя, что сопровождается запорами, жжением, головокружениями и ощущениями горечи в ротовой полости.
Анальные трещины появляются вследствие запоров и поносов, геморроя. При этом характерна болезненность процесса дефекации. Для избегания такой проблемы следует помнить, что беременность — не повод есть все, что хочется. Питание в этот период еще более важно, так как плохая пища еще больше нагружает организм. Врачи рекомендуют выполнять легкие упражнения.
Вернуться к оглавлениюПульсирующие боли
При обострении парапроктита повышается температура телаПульсирующая боль, что поражает прямую кишку, свойственна парапроктиту. Оно может протекать в 2 стадии: хроническую и острую. При обострении болезни поражена околоректальная клетчатка, появляется гной, температура тела увеличивается, кожа около анального прохода становится красной, появляется отек.
Причина болезни: диарея, запор, слишком сильные физические нагрузки, плохое питание, алкоголизм, длительное пребывание в холодном месте. В анальные крипты попадает инфекционный возбудитель, который и провоцирует воспаление. Такой же сильный дискомфорт вызывает околоректальный абсцесс. При этом больно, когда садишься из-за вздутия, так как оно твердое. Из-за воспаления разрушается слизистая анального прохода. Терапия заключается во вскрытии абсцесса и дренаже.
Вернуться к оглавлениюЛечение болей в прямой кишке
Терапию назначают только после того, как врач определит, почему болит в области прямой кишки:
- Внутренний геморрой лечат с применением латексных колец. Они устанавливаются так, чтоб к узлам не текла кровь, отчего они становятся сухими и сами отпадут.
- Наружный геморрой лечат, используя поток тепловой энергии. Это способствует склерозу геморроя.
- Анальная трещина в начале болезни проходит от мазей и свечек, что вводят ректальным способом. Они устраняют зуд, воспалительные процессы, подсушивают кожу и обеззараживают.
Их назначают при терапии геморроя после очищения кишечника. Курс лечения зависит от стадии заболевания и формы. Минимальная длительность — 7 дней. В любом случае назначение фармацевтического лечения проводит врач, который в процессе терапии может его корректировать в зависимости от того, насколько он подходит пациенту и приносит результаты.
Если боли вызваны воспалением слизистой, рекомендуется прием антибиотиков, клизмы с ромашкой, корректировка питания.
При прокталгии обязательно принимать успокоительные препараты, которые устранят первопричину такого состояния. Назначают масляные клизмы с обезболивающими веществами, УВЧ, новокаиновые блокады. Могут рекомендовать курс специального массажа.
Чтоб избавиться от парапроктита, нужна операция. Кокцигония требует применения физиотерапевтических процедур, применения обезболивающих препаратов, массажа.
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке… УЗНАТЬ >>
ВАЖНО ЗНАТЬ! Даже ‘запущенный’ желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ… Читать статью >>
Боль в прямой кишке при сидении причины
Острая боль в прямой кишке
Описываемый синдром, сопровождающийся резкими приступами, возникает вследствие таких факторов:
- Трещина анального прохода. Дополнительно наблюдается выделение крови при дефекации, длительные запоры, реже – диарея.
- Тромбоз геморроидального узла с его выпадением. Характерны также трудности с опорожнением кишечника, сильная пульсирующая боль во время ходьбы, принятия сидячего положения.
- Воспаление аппендикса. Среди других признаков аппендицита больные отмечают дискомфортные ощущения в нижней части живота, лихорадку, тошноту с рвотой.
Тупая боль в прямой кишке
Причинами рассматриваемого симптома выступают:
- Парапроктит. Возникает вследствие воспаления анальных желез, сопровождается ощутимой пульсацией в районе ануса, повышением местной температуры.
- Кокцигодиния. Характеризуется отдающими в поясницу болями в прямой кишке, которые существенно усиливаются при сидении и дефекации. Болезнь развивается на фоне механических повреждений, травм копчика.
- Прокталгия. Патология вызвана спазмом гладких мышц заднего прохода неизвестного происхождения, иногда ее причиной называют психосоматические расстройства.
- Одиночное язвенное образование в прямой кишке. Так же проявляется и язвенный проктит со множественными эрозиями на слизистой оболочке. Выделения при этом заболевании имеют кровянистые и слизистые вкрапления.
- Перианальная гематома. Образуется из-за нарушения целостности стенок заднепроходной вены, расположенной возле анального отверстия, которая сильно увеличивается в размерах, провоцируя отечность.
- Рак. Заболевание прогрессирует длительно без явных симптомов, после чего больной ощущает наличие болезненного новообразования;
- Герпес. Как правило, после излечения вируса проходит и дискомфортное ощущение при дефекации.
Также данная патология встречается у женщин, страдающих гинекологическими болезнями, в частности:
- кистой яичников;
- эндометриозом;
- воспалением репродуктивных органов.
Подобные боли в прямой кишке возникают ночью, спустя несколько часов после отхода ко сну, имеют ноющий характер.
Причины болей в заднем проходе
Боль в области ануса – это довольно распространенная жалоба. Причины такой боли, по большей части, не являются серьезными и угрожающими жизни, но боль в заднем проходе сама по себе может быть нестерпимой, так как в области ануса расположено очень много нервных окончаний.
Многие заболевания, вызывающие боль в заднем проходе, также вызывают ректальные кровотечения. А это уже является поводом для беспокойства. Крайне редко боль и зуд в перианальной области может свидетельствовать о тяжелых заболеваниях, таких как рак.
Причины боли в заднем проходе обычно легко диагностируются. Чаще всего такое состояние лечат безрецептурными обезболивающими свечами и мазями, а также горячими сидячими ваннами.
Причины боли в заднем проходе включают:
14. Болезнь Крона .
15. Язвенный колит.
Необходимо срочно обратиться за медицинской помощью, если:
1. Боль в области заднего прохода сопровождается повышением температуры, ознобом и выделениями из ануса.
2. Боль сопровождается сильным ректальным кровотечением. которое не останавливается. При кровотечении угрожающими признаками являются головокружение и слабость .
Если боль долгое время не проходит, нужно обязательно запланировать визит к врачу. а до консультации врача можно пользоваться безрецептурными препаратами для облегчения боли.
Посетить врача нужно, если боль сопровождается даже незначительным кровотечением, а также, если больной старше 40 лет. У таких людей чаще развивается рак прямой кишки. Кровотечение может быть одним из его признаков.
При геморрое, который развился быстро, могут формироваться тромбы . Тромбоз может вызывать сильную боль. Такие тромбы необходимо ликвидировать в течение 48 часов, так что медлить нельзя. В то же время, тромбы при геморрое обычно не могут отрываться и «путешествовать» по сосудистому руслу, вызывая инсульты и другие осложнения. Это характерно для тромбов, которые образуются в других частях тела.
Меры для облегчения боли
В зависимости от причины боли, есть несколько средств, которые можно попробовать:
1. Нужно есть много фруктов, овощей и злаков, постоянно двигаться , принимать средства, размягчающие каловые массы . Эти меры обеспечат нормальный стул, что облегчит боль при дефекации.
2. Горячие сидячие ванны несколько раз в день – эффективное средство при болях, связанных с геморроем и мышечными спазмами.
3. Можно использовать безрецептурные кремы, содержащие бензокаин и гидрокортизон, чтобы снять боль и воспаление при трещинах и геморрое.
4. Можно также применять обезболивающие препараты внутрь: парацетамол , ибупрофен , напроксен и другие.
У меня появился дискомфорт в прямой кишке, при сидении чувствовалось что-то лишнее, мешающее спокойно сидеть. Стул более-менее регулярный. Может это начинается геморрой? Что поможет избавиться от этой &занозы&.
Вполне возможно. Период предвестников геморроя начинается дискомфортом в области ануса. На этом этапе высокой, можно сказать лечебной эффективностью, отличается соблюдение профилактических мер. О них можно узнать в этой статье: Профилактика геморроя. Стоит помнить, что все, что касается здоровья, может быть потенциально опасным, даже обычная еда, поэтому ознакомьтесь со статьей Питание при геморрое .
Записаться к проктологу онлайн
Выберите в каталоге врача-проктолога в Вашем городе и отправьте заявку прямо с сайта. Специалист свяжется с Вами в течение 15 минут и предложит Вам наиболее удобное время приёма, а также ответит на Ваши вопросы.
Причины боли в области копчика при сидении, вставании, диагностика и лечение
Боль в копчике – довольно редкое явление. Оно занимает около 1% от всех проблем с позвоночником. Боль может причинять незначительный дискомфорт или полностью нарушать привычный ход жизни. Кроме того, она часто проходит самостоятельно и без последствий, а порой служит тревожным сигналом серьезных состояний. Поэтому если в районе копчика появилась боль, то необходимо посетить терапевта, травматолога-ортопеда или невролога.
Что такое копчик?
Копчик – это завершающая часть нашего позвоночника. Он присоединен к крестцу полуподвижным сочленением и является, по сути, рудиментом. То есть у животных это кость, отвечающая за движения хвоста. У человека хвоста нет, а вот копчик остался.
Эта кость состоит из нескольких хвостовых позвонков, которые анатомы не отделяют, считая копчик единым целым. Своей формой он повторяет крестец, образуя чашу человеческого таза. Выделяют 4 типа копчиковой конфигурации, отличающихся по направлению и углу между копчиком и крестцом. Считается, что большинство случаев идиопатической боли приходится на 4 тип.
Несмотря на рудиментарное происхождение, копчик выполняет ряд важных функций. К нему прикреплены многие мышцы, связки и сухожилия, формирующие тазовое дно и поддерживающие наши внутренние органы. Кроме того, в позе сидя вес человека распределяется именно на копчик и седалищные кости.
Что такое кокцигодиния?
Конфигурация копчика & 4 типа
Боль в копчике обычно возникает после 40 лет, причем женщины жалуются на нее гораздо чаще мужчин. Этот синдром имеет характерные признаки:
- Боль локализована в конкретном месте: между ягодицами, чуть выше анального отверстия, или непосредственно в нем.
- Прикосновение к области копчика ощутимо или болезненно
- Боль усиливается при длительном сидении на твердых поверхностях или сразу при вставании
- В позе сидя облегчение происходит, если наклониться вперед
- Может быть затруднена дефекация
- Женщины испытывают дискомфорт при половом акте
Боли в прямой кишке — причины
Если происходит защемление геморроидального узла либо происходит тромбоз наружного узла геморроидального, то возникают болезненные ощущения. В области заднепроходного канала можно обнаружить уплотнение. Есть понос или запор. Используют местное обезболивание и вправляют узел, если он выпадает. Также показаны дополнительные терапевтические и иные процедуры.
Эти боли могут быть без повреждений кишечного канала. Причиной может быть спазм заднепроходных мышц. Симптомами являются ноющие боли, внезапные боли прямой кишки, которые как схватки. Боль меньше, если положение стоя. Это может быть при травме либо хирургическом вмешательстве в органы малого таза. Лечение индивидуальное.
Ощущение инородного тела и тяжести в заднем проходе
Геморрой – одно из самых распространенных заболеваний кишечника. Он может причинить множество проблем и хлопот. Неприятные ощущения, вызванные геморроем, часто приводят к сильным стрессам и ухудшению общего состояния организма.
Основными симптомами геморроя являются зуд и жжение, выпадение узлов из прямой кишки, болевые ощущения при ходьбе, сидении и во время опорожнения кишечника и анальные кровотечения.
Многие пациенты также жалуются на такой симптом, как ощущение инородного тела в заднем проходе и неприятное распирание ануса. Такой симптом, как правило, появляется при выпадении геморроидальных узлов и их сильном воспалении.
Набухание переполненных кровью геморроидальных узлов может вызывать сильную тяжесть и, даже, позывы к дефекации. Иногда этот симптом сопровождается болевыми ощущениями, которые то усиливаются, то ослабевают.
Если данный симптом имеет длительный характер, то велика вероятность тромбоза и ущемления внутренних узлов.
Тромбозы наружных геморроидальных узлов, как правило, возникают при погрешностях в диете и сильных физических нагрузках. Резкая боль и тяжесть в прямой кишке, а также синюшный геморроидальный узел – все это признаки тромбоза.
Ущемления внутренних узлов также чаще всего провоцируются несоблюдением диеты. При этом происходит выпадение и ущемление их в анальном отверстии, что вызывает некрозы и тромбозы. Это сопровождается распирающими болями и ощущением инородного предмета в заднем проходе.
При лечении геморроя и симптомов тяжести в кишечнике следует соблюдать правила личной гигиены. Ни в коем случае не следует пытаться самостоятельно засунуть воспаленные и некрозные геморроидальные узлы в кишечник. Такие проблем должны решаться с помощью квалифицированного специалиста. Чтобы не травмировать узлы и задний проход еще больше, следует пользоваться мягкой туалетной бумагой и полотенцами.
При проявлении таких симптомов следует устранить тяжесть в кишечнике и запоры. Для этого врачи рекомендуют принимать различные слабительные средства. Узлы, создающие дискомфорт, помогут устранить свинцовые примочки, различные противовоспалительные средства . Хорошим эффектом обладает пресакральная блокада с помощью 0,25% раствора новокаина, после проведения которой больному показан постельный режим.
При остром тромбозе самым эффективным является хирургическое лечение – рассечение тромбированных узлов и удаление тромботических масс. Такое лечение позволяет быстро поставить больного на ноги и ликвидировать сильные болевые ощущения.
Когда появляются подобного рода проблемы, стоит соблюдать строгую диету. Не следует употреблять острые и соленые блюда, алкоголь, кофе, шоколад, цитрусовые. Чтобы не провоцировать запоры следует пить много жидкости.
Другие симптомы и признаки геморроя:
Боль в прямой кишке: основные причины, характеристика симптома и наиболее распространенные заболевания
Прямая кишка является конечным отделом пищеварительного тракта. Болезненные ощущения в ней могут быть вызваны рядом патологических состояний, имеющих различную этиологию и степень выраженности. Клиническая картина в таких случаях может включать в себя нарушение акта дефекации, затрудненное опорожнение кишечника, метеоризм и разнообразные выделениями в стуле. Помимо того, не редкость когда боль в прямой кишке сочетается с зудом в области анального кольца. При длительном течении заболевания присоединяется общая слабость, интоксикация, малокровие и тенезмы.
ВАЖНО! Натуральное средство Nutricomplex восстанавливает правильный обмен веществ за 1 месяц. Читайте статью>>.
Если причиной подобного патологического состояния является онкологическое заболевание, то при прорастании опухоли могут повреждаться соседние органные структуры. В дальнейшем это ведет к нарушению мочеиспускания, импотенции, сбоям менструального цикла. С целью дифференцировки заболевания требуется выполнить ряд диагностических обследований, направленных на уточнение патологии. Сюда входит лабораторные анализы крови, мочи и кала, рентгенологическое обследование с контрастным раствором, различные эндоскопические методики, а также пальпаторное исследование прямой кишки.
Основные причины
- Анальная трещина встречается чаще всего. Пациенты с этим заболеванием отмечают выраженную болезненность, чувство рези в анальном проходе. При этом в кале наблюдаются светлые кровянистые выделения. Могут возникать нарушения стула по типу запоров, в редких случаях – диарея. При первичном обращении врач проводит осмотр заднего прохода. В большинстве случаев трещина расположена в области передней или задней стенки. При выраженной трещине, сопровождаемой обильным кровотечением, может понадобиться выполнение хирургической операции.
- В области анального кольца локализуются специальные железы. При их воспалении развивается заболевание под названием парапроктит. Главный симптом при этой патологии – это интенсивная пульсирующая боль в прямой кишке. Заболевание также проявляется общей воспалительной реакцией, сопровождаемой локализованной отечностью, покраснением и повышением температуры. При пальцевом исследовании прямокишечного прохода обнаруживается плотное формирование. Основная лечебная тактика – это оперативное вмешательство.
Источники: womanadvice.ru, natural-medicine.ru, www.gemorrs.ru, zdravotvet.ru, zdorovje.blogspot.ru, gemorstop.ru, ozhivote.ru

Кровотечение при геморрое

Аминокапроновая кислота при кровотечении геморроя

Изжога при язве двенадцатиперстной кишки

Можно ли применять при гастрите панкреатин

Язвочки в тонком кишечнике лечение
Как лучше вводить вагинальные свечи
Вагинальные свечи — это довольно популярная форма лекарственного средства, которая используется при лечении воспалительных заболеваний у женщин по совету врача. .
Свечи от геморроя наружного
Лечение наружного геморроя должно проходить под контролем лечащего специалиста. На начальной стадии заболевание хорошо поддается лечению консервативными методами и не требует .
Боль в прямой кишке после дефекации
Фистула прямой кишки или анальный свищ является одним из наиболее тяжелых заболеваний этого органа, так как оно связано с гнойным .
Как лучше вводить вагинальные свечи
Вагинальные свечи — это довольно популярная форма лекарственного средства, которая используется при лечении воспалительных заболеваний у женщин по совету врача. .
Боли с правой стороны печени ближе к пупку
Правый бок сзади ограничен мышцами спины, спереди брюшной полостью. В брюшной полости находится развитая сеть лимфатических узлов, основная функция которых .
Способы лечения рака прямой кишки
Эта неизлечимая патология, уносит жизни сотен людей в наше прогрессивное время, и даже в индустриально развитых странах этот тип рака лидирует .
Цинковая мазь
Цинковая мазь является противовоспалительным местным препаратом, который обладает адсорбирующим, подсушивающим, вяжущим и антисептическим эффектом, образующим альбуминаты и денатурирущим белки. Нанесение .
После дефекации возникает боль в нижней части живота
Статистика показывает, что у представительниц прекрасного пола в 70 процентах случаев болевые признаки в нижней области живота указывают на .
Если беспокоят анальные трещины
Диагноз анальная трещина вызывает у пациентов чувство страха. Он вызывается предстоящей хирургической операцией. Каждый больной владеет информацией о .
Разделы по темам
Последние статьи

Первые признаки геморроя

Трава коровяк при геморрое

Может ли геморрой перейти в рак — осложнения

Свечи при геморрое с гепарином

При геморрое боль в пояснице
Это важно знать
- 
- Рассасывание узлов при гемморе 
- Можно ли геморрой выжигать чистотелом 
- Причины появления крови в кале 
- Как избавиться от геморроя в домашних условиях 
- Что такое сигмовидная кишка за что она отвечает 
Самые читаемые
Алая кровь из заднего прохода без боли
Да, кровотечение из заднего прохода может быть симптомом геморроя. Но также .
За сколько дней рассасывается узел геморроя
Как долго лечится геморрой при наружном воспалении? Через сколько дней проходит .
Лечение хронической анальной трещины народными средствами
Среди проктологических заболеваний анальная трещина – это, пожалуй, наименее опасный недуг. .
Бандаж при опущении кишечника
Одним из наиболее эффективных профилактических средств при опущении кишечника и других .
Нарыв на копчике
Вы пишете, что упали на живот. А ведь живот – это .
О чем говорит тянущая боль в заднем проходе
Боль в области ануса – это довольно распространенная жалоба. Причины такой .
Причины зуда и выделений в заднем проходе
Слизь из заднего прохода выделяется при инфекционных заболеваниях, геморрое, трещинах терминального .
Малоподвижный образ жизни чреват развитием различных патологических состояний в нашем организме. Многие люди проводят большую часть времени сидя за экранами компьютером и ноутбуков сначала на рабочем месте, а потом и дома. Если человек к тому же не уделяет должного внимания регулярным физическим упражнениям, то риск развития заболеваний прямой кишки существенно возрастает. Боль в заднем проходе при сидении является сигналом о нарушении нормального функционирования организма.
Этот симптом встречается при многих патологиях прямой кишки, поэтому игнорировать его не стоит. Желательно обратиться к проктологу или хирургу в ближайшее время после появления дискомфорта и болезненности
Лечение заболевания на ранних стадиях предупреждает развитие тяжелых осложнений.
Этиология
Существует множество заболеваний, сопровождающихся болезненными ощущениями в области прямой кишки и анального отверстия. Любой воспалительный процесс в стенках прямой кишки или ее травматизация сопровождается болью различной интенсивности. При механическом раздражении пораженных участков (дефекация, давление на воспаленную прямую кишку в сидячем положении) усиливает ощущение боли. Основными причинами боли в прямой кишке при сидении являются:
- Геморрой: заболевание развивается на фоне таких предрасполагающих факторов, как наследственность и малоподвижный образ жизни. Больные жалуются на выделение крови в процессе дефекации (обычно в конце), объем кровопотери при одной дефекации может варьировать от нескольких капель до 50-100 мл. Именно из-за выделения крови во время дефекации у многих больных развивается анемия. Ощущение острой боли возникает при тромбофлебите или защемлении выпавшего геморроидального узла. В положении сидя болевой синдром усиливается, в некоторых случаях из-за болезненности становится невозможным провести пальцевое исследование прямой кишки;
- Анальная трещина: это патологическое состояние считается очень распространенным среди проктологических заболеваний. Чаще болеют женщины трудоспособного возраста. Анальная трещина представляет собой дефект стенки прямой кишки, предрасполагающим фактором для ее образования считаются хронические запоры. Острое течение заболевания характеризуется в первую очередь болевым синдромом. Боль очень сильная, усиливается в процессе дефекации и в сидячем положении, может иррадиировать в поясничную область и нижнюю часть живота. Также заболевание характеризуется выделением незначительного количества крови во время дефекации и спазмом анального сфинктера. При хроническом течении болезни болевой синдром выражен менее интенсивно, основными признаками являются дискомфорт при сидении и в процессе дефекации, возможен зуд в заднем проходе;
- Воспаление параректальной клетчатки: развивается на фоне смешанной инфекции стафилококков или стрептококков в сочетании с кишечной палочкой. Проникновение патогенных микроорганизмов происходит при травматизации прямой кишки. Обычно парапроктит развивается остро, больные жалуются на боль в промежности и вокруг анального отверстия, повышается температура тела. Болезненность значительно усиливается в сидячем положении, при дефекации, кашле, чихании. В некоторых случаях возможно формирование абсцесса над мышцами, поднимающими задний проход. Течение такой формы заболевания достаточно длительное, около 3 недель. Боль может иррадиировать в половые органы, мочевой пузырь и усиливаются при дефекации и сидении;
- Свищи прямой кишки: обычно такое патологическое состояние является осложнением парапроктита, возникающим из-за несвоевременного или неправильного лечения. Для заболевания характерно волнообразное течение, периоды ремиссии сменяются периодами рецидивов. Основной симптом – боль в области свища, усиливающаяся при сидении. Также характерна лихорадка, выделение гноя и слизи (в некоторых случаях кала и газов) через свищ. Наиболее грозным осложнением свища прямой кишки, если не пройти курс лечения, является его малигнизация и образование опухоли;
- Воспалительный процесс в прямой кишке: проктит развивается на фоне инфицирования различными патогенными микроорганизмами. К проявлениям этого заболевания относится боль, выделение слизи (иногда с примесями крови) из заднего прохода. Выраженность клинической симптоматики зависит от распространенности патологического процесса и общего состояния организма;
- Анокопчиковый болевой синдром: причины развития данного патологического состояния полностью не изучены. Боль обычно ноющего характера, иррадиирует в копчик, промежность, возникает как в покое, так и при дефекации или в сидячем положении;
Клиническая картина
В большинстве случаев боль в заднем проходе при сидении является не единственной жалобой пациента, обратившегося к проктологу. Поэтому важно также проанализировать и другие патологические проявления:
- Заболевания прямой кишки тесно связаны с функционированием других отделов желудочно-кишечного тракта. Поэтому нередко у пациентов отмечаются диспепсические явления (тошнота, рвота), изменение частоты дефекаций (диарея или запоры). Наличие запоров считается важным предрасполагающим фактором для развития геморроя и анальных трещин;
- Патологические выделения из прямой кишки: слизь, гной или кровь могут указывать на возможную этиологию возникновения боли в заднем проходе при сидении;
- Характер и продолжительность боли, что ее усиливает, а что облегчает;
- Состояние кожных покровов в перианальной области: их покраснение, болезненность, отечность;
- Наличие зуда заднего прохода;
При хроническом течении многих заболеваний основные симптомы выражены менее интенсивно, чем во время острого процесса. Поэтому для установления точного диагноза и выбора эффективной тактики лечения необходимо пройти комплексное обследование организма.
Диагностика
Диагностикой заболеваний, сопровождающихся болью при сидении, занимается проктолог или хирург. В первую очередь доктор осмотрит перианальную область, проведет пальцевое исследование прямой кишки. К инструментальным методам относят ректороманоскопию и аноскопию. Копрограмма используется для оценки моторно-эвакуаторной функции кишечника.
Для исследования общего состояния организма проводят общий анализ крови и общий анализ мочи>. Эти исследования позволяют определить воспалительные процессы в организме. При геморрое очень важно контролировать нормальный уровень гемоглобина и эритроцитов в крови.
Как правило, таких простых в выполнении диагностических мероприятий достаточно для правильной постановки диагноза. Если болезненность при сидении связана с развитием инфекции в прямой кишке, то также проводят бактериологическое исследование кала и анализ кала на яйца глистов.
Лечение
Чтобы устранить возникновение болезненности в сидячем положении в первую очередь следует провести комплексное лечение основного заболевания. Геморрой на ранних стадиях лечат консервативно. Терапевтические мероприятия направлены на регуляцию акта дефекации и консистенцию кала путем диеты, богатой пищевыми волокнами. Очень эффективными считаются малоинвазивные методы лечения: инфракрасная фотокоагуляция узлов, лигирование латексными кольцами и другие. При более тяжелом течении заболевания прибегают к оперативному лечению.
Для консервативного лечения анальных трещин применяют местно свечи с метилурацилом, новокаином, красавкой. Новокаиновые блокады используются при ярко выраженном болевом синдроме. На протяжении нескольких недель ежедневно используют очистительные клизмы для профилактики запоров. К хирургическому вмешательству прибегают в случаях затяжного течения анальных трещин, изъязвления стенок прямой кишки.
При остром парапроктите лечение проводится хирургическим путем. Оперативное вмешательство направлено на вскрытие и дренирование гнойника. После операции назначают курс антибиотикотерапии для предотвращения рецидива инфекции.
Образование свища прямой кишки также является показанием к проведению оперативного лечения.
Воспалительный процесс инфекционной этиологии в прямой кишке лечат при помощи антибактериальных препаратов, к которым наиболее чувствителен выявленный возбудитель. Для снятия болезненности местно применяют свечи, мази, хорошо облегчают боль теплые сидячие ванночки с травяным отваром мяты и мелиссы.
Прямая кишка выполняет финальную функцию пищеварения. Боли в прямой кишке у женщин вызываются патологическими симптомами заболевания, имеющими несколько разновидностей. Состояние здоровья оставляет желать лучшего: нарушается структура стенки кишечника, затрудняется естественное опорожнение, после дефекации возможны спазмы в нижней части туловища, кровеносные, слизистые выделения, покраснения, жуткий зуд в районе анального кольца мышц. Интоксикация, отравление организма происходят за считанные дни.
Независимо от характера болезни, люди жалуются на сильное уменьшение массы тела, плохую работу половых органов. Болезненные ощущения схваткообразного типа в области живота указывают на синдром раздражения, при котором наблюдаются примеси слизи в фекалиях. Венозная тромботизация, иррадиирующая в паховую область, опасна. Если после опорожнения замечается кал вперемешку с гноем, белой слизью – стоит пройти консультацию врача, исключив проктит.
Кровянистые выделения могут наблюдаться при заболеваниях:
- Язвенном колите;
- Геморрое;
- Болезни Крона;
- Анальной трещине.
- Тупая боль. Вызывается абсцессом – покрасневшее отёчное новообразование возле анального кольца. Болезненный синдром усиливается при сидении, движениях, разговорах, рефлексах. Тупая колика сопровождается частыми запорами, опорожнением с гноем, диареей. Новообразование распространяет ощущение по малому тазу, пояснице. Больной страдает вздутием кишечника, чувством сдавливания прямой кишки.

- Острая боль в области в животе начинает проявляться при образовании трещины. Человек чувствует, если находится в любом положении: при дефекации, сидении, прогулке, в состоянии покоя, чихании, ночью, днём. Ощущения резкие, острые, долго проходящие, пульсация переходит в паховую область, отдает в бедренные мышцы, наблюдается в районе крестца, половых органов. Происходят сбои менструального цикла, сердечные колики, невозможность нормально сходить в туалет при мочеиспускании. Восстановление – период долгий, требующий назначенного врачом лечения. Острая резь в прямой кишке характерна для проктита, запущенного геморроя, проктологии, воспалённого абсцесса, опущения заднего канала. Часто приводит к болевому шоку, если человек вовремя не обратился к специализированной помощи. Патологии возникают самые разнообразные, в зависимости от степени заболевания. При возникновении острой боли в прямой кишке срочно обращайтесь к участковому медицинскому работнику, квалифицированному проктологу, гинекологу. Осмотрев пальцевым исследованием, будут вынесены подозрения. После вспомогательной диагностики врач точно определит заболевание, составит курс лечения, назначит медикаментозную терапию.
- Тянущие боли. Тянущая резь внутри прямой кишки характерна воспалению околопрямокишечной клетчатки. Распространяется на все близко лежащие органы: пах, ягодичные мышцы, малый таз, желудок. Постоянные чувства, будто хочется в туалет – ложные позывы, общее недомогание, отдает в ногу. Колющая резь у женского пола означает образование кисты в яичниках, воспалительные процессы заболевания малого таза. Спазмолитические препараты принимать безуспешно, воспаление не снимут – ухудшат симптоматику. Возникшая после родов в матке давящая колика – повод обратиться к гинекологу, мышцы сильно расслаблены. Врач сможет назначить правильную терапию для сужения площади тканей.

Причины
Онкология – опухоли прорастают везде: мозг, мышцы, органы. Прямая кишка может болеть – она не исключение. При прорастании в кишечнике повреждаются соседние структуры, разрушаются мышечные стенки. Повреждение напрямую приведёт к нарушению мочеиспускания, циститу, сбоям менструального цикла. Обращение к онкологу поведёт за собой ряд диагностических обследований. Больной будет делать массажи, сдаст общие анализы, пройдет магнитно-резонансную терапию, рентгенологический кабинет, исследование прямого кишечника.
Больные с анальной трещиной замечают периодические боли в ягодичной части при сидении, чувство режущих болей на выходе каловых масс с анального прохода. Бледные кровянистые выделения возникают из-за частых запоров, диарей. Обращаясь к доктору, проводится тщательный осмотр внешних признаков, сдаются необходимые анализы. Трещина располагается в районе анального мышечного кольца. Выраженная трещина, вызывающая длительные обильные кровотечения, потребует хирургического вмешательства доктора.
Провоцирует неприятные ощущения анальная трещина, пульсирующая утром, в ночное время суток. Особенно во время нахождения в туалете напрягает ноющая колика. Боль не прекращается продолжительное время, простреливает волнами в паховую область, костный крестец. Симптомы нарушают течение цикла месячных, боль при мочеиспускании. Фекалии выходят с кровянистыми выделениями, мучают проблемы с запорами.
Воспаление анальных желёз развивает заболевание парапроктит. Симптомы патологии: продолжительные дергающие боли в прямом кишечнике, отекают внешние каналы, появляется покраснение, поднимается температура тела. Мышцы довольно сильно уплотняются, это заметно при пальпации. Проблема решается оперативно.

Геморрой – при первых стадиях симптомы незаметны, однако через время болезнь сильно усугубляется. Причины в скрытно протекающем органическом повреждении прямого кишечника. Без боли геморрой не встречается, возникает острая спазматическая боль анального сфинктера, от недалеко расположенного копчика. Симптомы непостоянного характера: усиливаются при сидении, излишней ходьбе, дефекации, уменьшаются в горизонтальном положении тела человека. Кровянистые выделения наблюдаются не всегда, только когда поврежден проход, образуется полость, содержащая кровь. Болевой синдром может отдавать в нижней части тела, копчик отличается разными степенями интенсивности. Лечебную терапию назначает доктор. Обычно заболевание не критично, проходит самостоятельно.
Геморрой в острой стадии – узлы увеличиваются в размерах, они отекают и становятся красными. Заболевание может спровоцировать боли в ягодичной мышце, зуд около ректальной области, простреливать в крестец.
Язвенная болезнь в районе прямой кишки отличается неприятными ощущениями совместно с болью. Проявляется распирающая резкая колика. Наблюдается нарушение выделения фекалий с кровью, слизью. Лечение состоит из подбора подходящей диеты, исключается углеводная, твёрдая пища.
Воспаление предстательной железы иррадиирует резью в прямой кишечник. Наибольшие боли возникают при мочеиспускании. Сходите на консультацию к гинекологу, неврологу. Нервные сосуды близко расположены друг к другу в малом женском тазу, при заболевании мочевыделительной системы болевые признаки передаются в прямую кишку, нарушая пищеварительный процесс. Только грамотный гинеколог способен выявить причину, установить лечение для скорейшего выздоровления.

Ночные боли
Проктология – причина беспокойного ощущения ночью. Заболевает задний проход при стрессовых ситуациях, эмоциональном всплеске. Женщины редко встречаются с ночными болезнями, но исключать их тоже неразумно. Ночные боли беспокоят в течение тридцати минут, могут сопровождаться изнеможением, просыпанием в холодном поту, бессонницей. Часто повторяющийся симптом ухудшит общее состояние здоровья, немедленно обращайтесь к терапевту. Он составит лечебную терапию, восстановит психологическое состояние, снижая влияние стресса.
- Понос, трёхдневный запор.
- Операции на анальный проход.
- Нарушение строения мышц.
Дискомфорт проявляется в копчике, анальном проходе или прямой кишке. Часто неприятные проявления беспокоят в ночной период.
Женские причины
Женщина наблюдает боли слева, справа внизу живота вследствие других причин:
- Киста в яичнике.
- Воспаление мочевыделительной системы.
- Эндометриоз.
Часто» сильная колика может возникать при овуляции, во время месячных. При овуляции промежность краснеет, длится это около нескольких дней, замечаются боли в пояснице. Проход раздражается из-за обильного скапливания крови.
Болевой синдром в прямом кишечнике – распространённая жалоба будущих мам. Некоторый плод живет, двигается, беспокоит мамочку – норма, нет причин волноваться, переживать. Длительные запоры могут вызывать осложнения для кишечника. О проблемах стула вовремя рассказывают наблюдающему беременную гинекологу. Запустив тяжкие заболевания, осложнения дадут патологии ребёнку, станут фатальными обоим организмам.
Лечение
Лечение назначает доктор, основываясь на характеристике ощущений. При геморрое предлагают применять латексные кольца, нормализирующие кровоснабжение, Сургитрон, воздействующий тепловой энергией. При небольшой трещине наносят мази, вставляют ректальные свечи два раза в день. Курс лечения длится не больше недели. Очищают кишечник естественным путём или клизмой раз в сутки.
При воспалениях, язве прямого кишечника назначают строгую лечебную диету, голодание, антибактериальную терапию, клизму. Предлагают тёплые ванны с марганцовкой раз в неделю, УВЧ, маслянистые микроклизмочки. Проводят курсы по восстановлению эмоционального состояния человека во избежание болевого шока.
>
Боль в заднем проходе ночью у женщин
Проктологи на практике все чаще сталкиваются с пациентами, которые жалуются на боль в заднем проходе ночью. Не все случаи появления болевого синдрома связаны с патологиями.
Боль в зоне ануса часто может возникать у тех, кто вынужден находиться долгое время в положении сидя на твердой, жесткой поверхности. В основном, это относится к офисным работникам. Боли ночью в большинстве случаев появляются у подростков. Причиной их возникновения может стать спазм мышц, которые располагаются вокруг ануса. Существует две формы развития болевого синдрома:
• острая,• а также хроническая.
Острая боль имеет особенность внезапно появляться и быстро исчезать. Боли хронического характера являются продолжительными, но не такими сильными, как острые. Именно характерные признаки болевого синдрома дают возможность врачу-проктологу поставить предварительный диагноз о причинах происхождения болей.
Анальные трещины
Основной причиной появления острой боли является трещина в заднем проходе. К появлению трещины может привести:
• нарушение стула,• частые запоры,
• поносы.
При запорах кал собирается в кишечнике, где он уплотняется и становится твердым. Во время совершения акта дефекации кал с трудом проходит по прямой кишке, травмируя слизистую оболочку. К травме слизистой оболочки и появлению трещины может привести присутствие инородных тел в кале. От сильной и резкой боли пациенты страдают при дефекации. Чтобы избежать болевых ощущений, больные сознательно не ходят в туалет, в результате чего возникают запоры, которые лишь усугубляют ситуацию.
Нервные окончания, которые в большом количестве присутствуют в слизистой оболочке прямой кишки, способствуют усилению боли и ее распространению в крестец и промежность. При этом может нарушаться нормальный отток мочи, у женщин нарушается менструальный цикл. Анальные трещины легко диагностируются при осмотре. Консервативная терапия предполагает применение:
• кремов,• мазей,
• свечей,
• ванночек с травяными отварами.
Если лечение не дало желаемых результатов, прибегают к хирургическому вмешательству. Если отсутствует необходимое лечение, следую
Боль в прямой кишке по ночам
- Форум
- Архив
- Медицина и здоровье
Открыть тему в окнах
Anonymous
18.10 13:29
#99575110
Несколько раз в год бывают очень сильные боли в прямой кишке. Именно ночью, просыпаюсь от сильной боли. У кого-то бывает подобное? Как лечитесь от этого?
Для шутников- АС не практикую.
Боль очень сильная, но минут за 30 проходит.
К какому врачу мне обратиться? Проктолог? Крови в стуле и запоров не бывает.Anonymous
18.10 13:48
#99575208
Я не сильно в теме…но может, это полип? Я к проктологу сходила для начала иколоноскопию бы сделала на всякий случай.
Anonymous
18.10 14:24
#99575448
А как вы определили, что это в прямой кишке?
Anonymous
18.10 18:35
#99576875
у меня бывает, лет 5 уже. Периодами, пару раз в год, но по неделе-две. Не всегда по ночам, но всегда в положении лежа на спине. Проктолог не нашел ничего. Локализация ее не очень понятна, где то внутри между прямой кишкой и шейкой матки. Гинеколог тоже плечами пожимает. Однажды гинеколог нащупала мне эту точку, было дико больно, но, опять же, сказала, что не ее это, предположила, что это тромбозный узел. В общем, не знаю, может МРТ сдлеать, опять же, чего? Боль очень сильная, просыпаюсь.
Anonymous
18.10 20:24
#99577410
Да, я вот тоже от боли просыпаюсь.
Anonymous
18.10 22:11
#99577893
Сделайте МРТ. Это м.б. что угодно, например, эндометриоз.
проктолог и сосудистый хирург. необходимо исключить сосудистую патологию. Сдать анализ крови на биохимию, в частности на ревматоидные факторы и с реактивный белок.
Судороги? После, как отпустит, на покакать или покакать не тянет? От нервов может быть.Магний мне пошёл в помощь.
Может быть внутренний геморрой.
Anonymous
20.10 21:31
#99585339
Я не врач, но мне кажется, надо бы КТ брюшной полости, колоноскопию.
Anonymous
21.10 07:17
#99586679
Автор, почитайте в интернете, там много информации — спазм анального сфинктера. Сама страдаю довольно давно. Раньше и днем могло прихватить, последние годы по ночам. Бывает редко, но метко. Могу жить-поживать длительное время и даже не вспоминать, а потом бац. У меня такое на фоне «нервенных» переживаний. Спазмолитики помогают мало, пока приступ не пройдет, все равно не отпустит.
Сочувствую сестре несчастью.Anonymous
21.10 21:56
#99590921
У меня изредко бывает. Прикладываю тёплую грелку или просто ладонь. Проходит за минут 15-20.
Anonymous
21.10 23:46
#99591447
У меня так же. Приступ длится не больше 2х минут, но та-а-ак больно, аж слезы выступают.
У меня не связано ни с чем, нет корреляции.

 Боли в животе могут быть вызваны различного рода заболеваниями
Боли в животе могут быть вызваны различного рода заболеваниями Благодаря наличию клетчатки и растительных жиров фундук помогает улучшить пищеварение и наладить работу желудка. В 100 г ореха содержатся следующие витамины и минералы:
Благодаря наличию клетчатки и растительных жиров фундук помогает улучшить пищеварение и наладить работу желудка. В 100 г ореха содержатся следующие витамины и минералы: Полезным станет такой орех, если боль в желудке не беспокоит длительное время. Не стоит употреблять много фундука, чтобы не спровоцировать приступ.
Полезным станет такой орех, если боль в желудке не беспокоит длительное время. Не стоит употреблять много фундука, чтобы не спровоцировать приступ. 
 Орехи при гастрите необходимо употреблять с осторожностью и после консультации с врачом.
Орехи при гастрите необходимо употреблять с осторожностью и после консультации с врачом.



 Легкоусвояемые белки, принимающие активное участие в обмене веществ.
Легкоусвояемые белки, принимающие активное участие в обмене веществ. Такое заболевание, как атрофический гастрит, является довольно сложной патологией, поскольку наряду с воспалительным процессом происходит атрофия слизистой оболочки и железистых тканей. Клетки и ткани желудка постепенно меняют свою структуру до полного или частичного отмирания, что непосредственно влияет на пищеварительную функцию. Нарушаются: секреция слизистой оболочки, производство ферментов, расщепление и абсорбция веществ, необходимых для организма. Со временем желудок прекращает «принимать» любую пищу, и процент питательных веществ, попадающих в организм, становится неприемлемо малым. В результате страдает не только пищеварительная система, но и весь организм человека.
Такое заболевание, как атрофический гастрит, является довольно сложной патологией, поскольку наряду с воспалительным процессом происходит атрофия слизистой оболочки и железистых тканей. Клетки и ткани желудка постепенно меняют свою структуру до полного или частичного отмирания, что непосредственно влияет на пищеварительную функцию. Нарушаются: секреция слизистой оболочки, производство ферментов, расщепление и абсорбция веществ, необходимых для организма. Со временем желудок прекращает «принимать» любую пищу, и процент питательных веществ, попадающих в организм, становится неприемлемо малым. В результате страдает не только пищеварительная система, но и весь организм человека. При изменении питания можно облегчить работу поврежденных органов. Следует употреблять безвредную пищу, тогда организм будет снабжен полезными элементами и витаминами; прохождение пищи будет происходить быстрей через желудочно-кишечный тракт. Более того, желудку будет легче работать, что уменьшит боли.
При изменении питания можно облегчить работу поврежденных органов. Следует употреблять безвредную пищу, тогда организм будет снабжен полезными элементами и витаминами; прохождение пищи будет происходить быстрей через желудочно-кишечный тракт. Более того, желудку будет легче работать, что уменьшит боли. Хроническая форма заболевания — долговременная болезнь, требующая длительного лечения. Провоцирующим фактором в развитии болезни является неправильная диета, употребление алкогольных напитков, частый прием лекарств — все это нарушает естественное производство соляной кислоты и пищеварительных ферментов.
Хроническая форма заболевания — долговременная болезнь, требующая длительного лечения. Провоцирующим фактором в развитии болезни является неправильная диета, употребление алкогольных напитков, частый прием лекарств — все это нарушает естественное производство соляной кислоты и пищеварительных ферментов. Очаговый гастрит характеризуется образованием зон атрофии стенок желудка. Говоря иначе, в желудке есть зоны, которые перестают выполнять секреторную функцию, поскольку железистая ткань частично заменяется эпителием.
Очаговый гастрит характеризуется образованием зон атрофии стенок желудка. Говоря иначе, в желудке есть зоны, которые перестают выполнять секреторную функцию, поскольку железистая ткань частично заменяется эпителием. Диагноз диффузной формы заболевания в большинстве случаев означает, что серьезных дистрофических проблем в желудке пока нет. Это своего рода переходная форма, когда повреждения слизистой оболочки все еще поверхностны, однако локальные участки дегенерации железистых тканей уже наблюдаются. Симптомы расстройства секреторной функции железистых клеток на этом этапе уже очевидны.
Диагноз диффузной формы заболевания в большинстве случаев означает, что серьезных дистрофических проблем в желудке пока нет. Это своего рода переходная форма, когда повреждения слизистой оболочки все еще поверхностны, однако локальные участки дегенерации железистых тканей уже наблюдаются. Симптомы расстройства секреторной функции железистых клеток на этом этапе уже очевидны. Сниженная кислотность появляется в результате атрофических процессов в слизистых тканях желудка. Степень ущерба может зависеть от того, насколько велика площадь поврежденной области. Железистые клетки постепенно теряют способность производить кислоту, которая помогает пищевому продукту обрабатываться и перевариваться. Кроме того, уменьшается выработка слизи, а также ферментов, из-за которых происходит процесс усвоения питательных веществ.
Сниженная кислотность появляется в результате атрофических процессов в слизистых тканях желудка. Степень ущерба может зависеть от того, насколько велика площадь поврежденной области. Железистые клетки постепенно теряют способность производить кислоту, которая помогает пищевому продукту обрабатываться и перевариваться. Кроме того, уменьшается выработка слизи, а также ферментов, из-за которых происходит процесс усвоения питательных веществ. Развитие атрофического гастрита с высокой кислотностью напрямую связано с питанием, то есть эта патология появляется на фоне недоедания. Это означает, что в первую очередь пациент должен внести коррективы в свое меню.
Развитие атрофического гастрита с высокой кислотностью напрямую связано с питанием, то есть эта патология появляется на фоне недоедания. Это означает, что в первую очередь пациент должен внести коррективы в свое меню. Пациенты с нормальной кислотностью желудочного сока питаются по принципу течения заболевания: с обострениями, диета становится более жесткой, а в периоды ремиссии — ослабляется.
Пациенты с нормальной кислотностью желудочного сока питаются по принципу течения заболевания: с обострениями, диета становится более жесткой, а в периоды ремиссии — ослабляется. Чаще всего в таких случаях назначают Стол № 1а, особенно с выраженным болевым синдромом. Эта диета должна соблюдаться 10-12 дней. Цель состоит в том, чтобы уменьшить раздражение и рефлекторную возбудимость слизистых тканей желудка. Пища разрешена измельченная до состояния пюре. Как правило, большая часть диеты состоит из размолотых злаков, кремовых супов и блюд на основе молочных продуктов — творога, йогуртов, пудингов.
Чаще всего в таких случаях назначают Стол № 1а, особенно с выраженным болевым синдромом. Эта диета должна соблюдаться 10-12 дней. Цель состоит в том, чтобы уменьшить раздражение и рефлекторную возбудимость слизистых тканей желудка. Пища разрешена измельченная до состояния пюре. Как правило, большая часть диеты состоит из размолотых злаков, кремовых супов и блюд на основе молочных продуктов — творога, йогуртов, пудингов. Атрофический гипертрофический гастрит сопровождается появлением образований на поверхности слизистой оболочки желудка — это могут быть кистозные или полипозные поражения. Причиной возникновения болезни считаются такие факторы, как употребление алкоголя, неестественные синтетические продукты, аллергические реакции на продукты.
Атрофический гипертрофический гастрит сопровождается появлением образований на поверхности слизистой оболочки желудка — это могут быть кистозные или полипозные поражения. Причиной возникновения болезни считаются такие факторы, как употребление алкоголя, неестественные синтетические продукты, аллергические реакции на продукты. Воздушные паровые котлеты
Воздушные паровые котлеты Нежное желе
Нежное желе Паштет из баклажанов
Паштет из баклажанов







 Врачи рекомендуют употреблять орехи при гастрите следующим образом:
Врачи рекомендуют употреблять орехи при гастрите следующим образом:
 Орехи кешью обладают следующие полезными свойствами:
Орехи кешью обладают следующие полезными свойствами:
 Польза грецкого ореха для здоровья такая:
Польза грецкого ореха для здоровья такая:



 Под влиянием магнитных полей в организме человека происходят определенные изменения:
Под влиянием магнитных полей в организме человека происходят определенные изменения:
 В настоящее время магнитотерапия может основываться на использовании различных магнитных полей – переменных низкочастотных и высокочастотных, постоянных и импульсных. И каждый из указанных типов воздействует на людей по-разному.
В настоящее время магнитотерапия может основываться на использовании различных магнитных полей – переменных низкочастотных и высокочастотных, постоянных и импульсных. И каждый из указанных типов воздействует на людей по-разному.

 Проведение сеанса магнитотерапии возможно не только в условиях физиотерапевтического кабинета, но и дома – современному потребителю предлагается множество приборов, предназначенных для бытового использования.
Проведение сеанса магнитотерапии возможно не только в условиях физиотерапевтического кабинета, но и дома – современному потребителю предлагается множество приборов, предназначенных для бытового использования.
 Поговорим о магнитотерапии в домашних условиях. Реально ли она эффективна, или же это очередной миф? Чтобы получить ответ на этот вопрос – следует рассмотреть некоторые научно доказанные факты.
Поговорим о магнитотерапии в домашних условиях. Реально ли она эффективна, или же это очередной миф? Чтобы получить ответ на этот вопрос – следует рассмотреть некоторые научно доказанные факты.
 В современное время воздействие магнитотерапией на организм человека успешно используется для устранения болей, снятия воспалений и отёчности при самых различных недугах. Замечательный лечебный эффект проявляется от воздействия магнитотерапии при лечении остеохондрозов, способствуя при этом регенерации костных и хрящевых тканей. И данный факт в научном сообществе не оспаривается.
В современное время воздействие магнитотерапией на организм человека успешно используется для устранения болей, снятия воспалений и отёчности при самых различных недугах. Замечательный лечебный эффект проявляется от воздействия магнитотерапии при лечении остеохондрозов, способствуя при этом регенерации костных и хрящевых тканей. И данный факт в научном сообществе не оспаривается.
 Важнейшей целью использования лечения магнитотерапией в медицине является борьба с болью. Так каким же образом достигается этот целебный эффект?
Важнейшей целью использования лечения магнитотерапией в медицине является борьба с болью. Так каким же образом достигается этот целебный эффект?
 Григорий Олегович Гревцев
Григорий Олегович Гревцев






 живота может указывать на наличие непроходимости в кишечнике. Кроме того, для этого недуга характерны запоры, схваткообразные внезапные боли.
живота может указывать на наличие непроходимости в кишечнике. Кроме того, для этого недуга характерны запоры, схваткообразные внезапные боли. выраженности симптома необходима консультация врача для постановки диагноза и начала лечения. Для определения отклонения потребуются анализ крови, УЗИ органов, рентгеновские снимки.
выраженности симптома необходима консультация врача для постановки диагноза и начала лечения. Для определения отклонения потребуются анализ крови, УЗИ органов, рентгеновские снимки.
 возникновения недуга при его устранении необходима коррекция питания. На время терапии и реабилитации следует строго ограничить сладкое, мучные изделия, все виды жирной и жареной пищи. Исключаются любые сорта алкоголя, а также курение.
возникновения недуга при его устранении необходима коррекция питания. На время терапии и реабилитации следует строго ограничить сладкое, мучные изделия, все виды жирной и жареной пищи. Исключаются любые сорта алкоголя, а также курение. кишечнике стимулируют сильногазированные напитки и соки. Лучше заменить их лимонной водой, зеленым чаем или травяными отварами. Данные напитки выведут лишнюю воду из организма и простимулируют метаболизм. Ограничение следует наложить на сладкое. Это относится к любым простым сахарам и их заменителям. Они могут стать причиной вздутия.
кишечнике стимулируют сильногазированные напитки и соки. Лучше заменить их лимонной водой, зеленым чаем или травяными отварами. Данные напитки выведут лишнюю воду из организма и простимулируют метаболизм. Ограничение следует наложить на сладкое. Это относится к любым простым сахарам и их заменителям. Они могут стать причиной вздутия.

 Боли в кишечнике внизу живота, о которых мы будем говорить в этой статье, вызываются чаще всего проблемами, связанными с функционированием толстой кишки.
Боли в кишечнике внизу живота, о которых мы будем говорить в этой статье, вызываются чаще всего проблемами, связанными с функционированием толстой кишки.
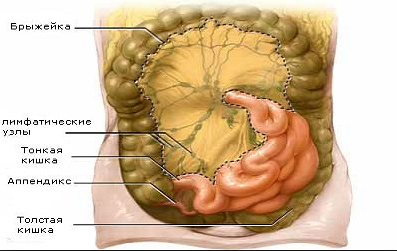





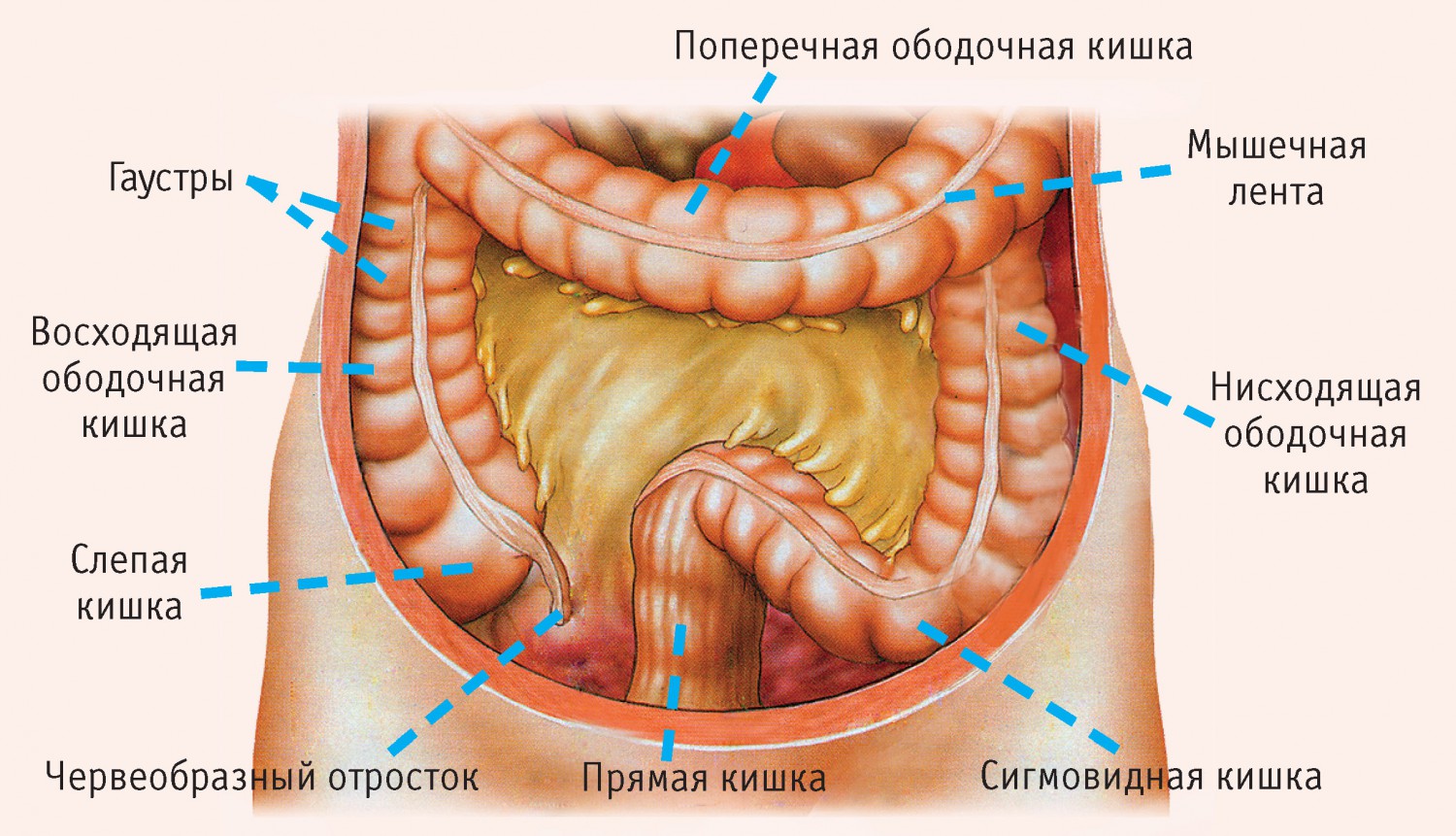


 Норма глюкозы в крови человека устанавливается в вариабельности от 3.3 до 5.5 единиц, и эти показатели являются нормальными для представителей сильного пола, женщин, а также детей старше 12-летнего возраста.
Норма глюкозы в крови человека устанавливается в вариабельности от 3.3 до 5.5 единиц, и эти показатели являются нормальными для представителей сильного пола, женщин, а также детей старше 12-летнего возраста. Как уже говорилось выше, норма содержания сахара в крови людей не разделяется по возрасту, но это касается только взрослых пациентов. Наряду с этим, норма у маленьких пациентов, а также людей пожилой возрастной группы будет своя. Кроме того, у беременных женщин имеются свои величины.
Как уже говорилось выше, норма содержания сахара в крови людей не разделяется по возрасту, но это касается только взрослых пациентов. Наряду с этим, норма у маленьких пациентов, а также людей пожилой возрастной группы будет своя. Кроме того, у беременных женщин имеются свои величины. Когда у пациента сахар поднялся до 27 единиц, эта картина не остается незамеченной, как правило, развивается негативная симптоматика, посредством которой организм пытается сигнализировать о гипергликемическом состоянии.
Когда у пациента сахар поднялся до 27 единиц, эта картина не остается незамеченной, как правило, развивается негативная симптоматика, посредством которой организм пытается сигнализировать о гипергликемическом состоянии. Если сахар составляет 27 единиц, но при этом больной не предпринимает каких-либо мероприятий, направленных на его снижение, то можно с большей долей вероятности заключить, что он будет и дальше подниматься.
Если сахар составляет 27 единиц, но при этом больной не предпринимает каких-либо мероприятий, направленных на его снижение, то можно с большей долей вероятности заключить, что он будет и дальше подниматься.













 Препарат принимают независимо от приема пищи. «Бифиформ» взрослым и детям в возрасте от двух лет нужно пить по одной капсуле два раза в день, максимально допустимая суточная доза равна четырем капсулам. Детям, имеющим возраст от полугода до двух лет, дают по одной капсуле препарата два раза в день, детям, имеющим возраст от шести месяцев до двух лет, дают содержимое половины капсулы два раза в день. Если у ребенка не получается проглотить капсулу, ее содержимое нужно смешать с водой. Курс приема «Бифиформа», в среднем, составляет 10-21 дней. При желудочно-кишечных расстройствах, сопровождающихся острой диареей, препарат нужно принимать два-три дня.
Препарат принимают независимо от приема пищи. «Бифиформ» взрослым и детям в возрасте от двух лет нужно пить по одной капсуле два раза в день, максимально допустимая суточная доза равна четырем капсулам. Детям, имеющим возраст от полугода до двух лет, дают по одной капсуле препарата два раза в день, детям, имеющим возраст от шести месяцев до двух лет, дают содержимое половины капсулы два раза в день. Если у ребенка не получается проглотить капсулу, ее содержимое нужно смешать с водой. Курс приема «Бифиформа», в среднем, составляет 10-21 дней. При желудочно-кишечных расстройствах, сопровождающихся острой диареей, препарат нужно принимать два-три дня.







 Если наличие гормонов станет постоянным, то бляшки исчезнут в течение 2-3 месяцев.
Если наличие гормонов станет постоянным, то бляшки исчезнут в течение 2-3 месяцев. Народные средства иногда могут сотворить чудеса, но следует помнить, что дары природы имеют определенную специфику.
Народные средства иногда могут сотворить чудеса, но следует помнить, что дары природы имеют определенную специфику. Фрукты, ягоды повышают сахар. Травы также нужно подбирать осторожно, учитывая свое состояние.
Фрукты, ягоды повышают сахар. Травы также нужно подбирать осторожно, учитывая свое состояние.


 Очистка сосудов от холестерина проводится медикаментами либо с помощью правильно подобранного питания.
Очистка сосудов от холестерина проводится медикаментами либо с помощью правильно подобранного питания.
















 Чистка сосудов молоком и чаем
Чистка сосудов молоком и чаем Кому нельзя проводить чистку
Кому нельзя проводить чистку












 Селезенка
Селезенка


 Использовать ушные капли без назначения врача. Если проблема находится в евстахиевой трубе, то капли просто не достанут до этой области. К тому же, если использовать их без рекомендации врача, можно повредить слуховой нерв.
Использовать ушные капли без назначения врача. Если проблема находится в евстахиевой трубе, то капли просто не достанут до этой области. К тому же, если использовать их без рекомендации врача, можно повредить слуховой нерв.














 Фото: Elnur / Фотобанк Лори
Фото: Elnur / Фотобанк Лори


 прижмите крылья носа большим и указательным пальцем;
прижмите крылья носа большим и указательным пальцем; Ушные капли применяют только при воспалении перепонки и тканей в наружном слуховом канале.
Ушные капли применяют только при воспалении перепонки и тканей в наружном слуховом канале.