рецепты с картинками. Кус-кус со свининой в мультиварке
Не только быстрый, но и полезный! Да ещё и сытный, и вкусный. То, что нужно деткам перед школой! А что это и как готовить — сейчас расскажу.
Увидев на полке магазина крупу с необычным названием, я заулыбалась, а рука сама потянулась к пакетику, надпись на котором гласила: «Кус-кус». Ну кто же откажется попробовать кашу с таким симпатичным и весёлым названием! Интересно, почему «кус-кус»? Потому что его «кусь-кусь»? На самом деле название крупы происходит от берберского слова ”seksu”, что означает «скруглённый» или «скатанный» — что весьма ёмко описывает процесс приготовления кус-куса.
Вылейте правильное количество кипящей воды над кус-кусом. Накройте чашу клинфильмом и оставьте на 10 минут. Когда будете готовы, удалите клепную пленку и, используя вилку, распушите зерна кускуса, чтобы помочь их разделить. Приправить солью и перцем, а затем подавать. Если вы используете дополнительные ингредиенты, размешайте их перед подачей на стол.
Фкуснофакты о кускусе
Выдержанный и поданный на равнине, кускус отлично справляется со всем, что на нем лежит — от жареных овощей и вкусных тушеных блюд до отбивных и лососевых стейков. Но раздувание вашего кус-куса дополнительными ароматами делает его блюдо с нокаутом или простым вкусом. Попробуйте добавить мелко нарезанные травы, такие как кориандр и петрушка; лимонный сок и тертую лимонную кожуру; измельченные оливки, сушеные помидоры или сушеные фрукты, такие как абрикосы или султаны. Или отправляйтесь полностью арабскими ночами с фисташками, вырезанными миндалем и семенами граната.
Знаете, как делают эту крупу? Из манки! Я сначала удивилась — как это, ведь манка намного мельче. Оказывается, манную крупу высыпанную на большой блюдо, увлажняют, сбрызгивая водой, и формируют из неё шарики, обкатывая в манке либо муке. Получившие круглые крупинки просеивают и те, что проскочили через ячейки сита, повторно обкатывают… Вот такая интересная технология! Представьте, что раньше это делали вручную. Сколько терпения нужно было девушкам, чтобы приготовить эту вкуснейшую крупу! Сейчас производство кус-куса автоматизировано.
С добавлением некоторых дополнительных ингредиентов кускус становится пищей сам по себе. Там действительно нет предела тому, с чем вы можете соединиться с кус-кусом. Попробуйте нарезанные овощи, такие как перец, кабачки и помидоры; импульсы, такие как нут; мясо на кубиках или сыр фета.
Вкусные блюда с крупой кус-кус: рецепты с картинками
Подается горячим или холодным, кускус является победителем в любом случае. Это также отличное дополнение во многих рецептах. В Интернете вы найдете тысячи кускусных рецептов, но знаете ли вы, как готовить? Как говорится, лучше начать с самого начала, начиная с основ, поэтому сегодня мы приносим вам другие наши кулинарные трюки: в этом случае: как приготовить кускус. Эти трюки помогут вам подготовить множество рецептов, например, тот, который мы показали вам некоторое время назад.
Кускус известен с 13 столетия, когда караваны, путешествующие по магрибским странам, увидели, как женщины берберских племён готовят что-то необычное и вкусное! Выяснив, что каша из этой невиданной крупы готовится гораздо быстрей, чем из обычного зерна, путешественники стали и себе закупать кускус, чтобы готовить на привалах в дороге. Постепенно продукт узнали и полюбили во всём Мире. В Сицилии, например, каждый год в сентябре проходит Фестиваль кускуса!
Кускус — типичный корм Северной Африки, состоящий из зерен манной крупы из пшеницы пшеницы очень крошечного и нежного вкуса, поэтому также указывается на приготовление детского питания, например, тот, который мы уже научили вас готовить с ранее. Вы можете купить его в любом супермаркете, и он уже приготовлен заранее, поэтому его подготовка проста и быстра. Вы хотите открыть секреты кус-куса?
Его название на арабском языке означает «еда», поскольку его можно считать основным блюдом во многих деревнях Северной Африки, а также присутствовать в сицилийской кухне. Он сопровождается множеством продуктов питания, в зависимости от страны. Традиционно кускус варится в кускусе, своего рода пароход, состоящий из нижнего горшка, в котором вода готовит с овощами, мясом и т.д. и превосходный горшок с отверстиями в основании, где кус-кус готовит, и занимает несколько часов до приготовление пищи. К счастью, в магазинах мы находим предварительно обработанный кускус, который требует очень небольшого времени подготовки и очень прост.
Когда-то кускус готовили из проса, а сейчас основа для него — манка — делается из твёрдых сортов пшеницы. Продукт получается очень полезный! Крупа богата витаминами группы В, благотворно влияющими на нервную систему, иммунитета, работы мозга и сердца, состояния кожи и волос. Кушайте кашу из кускуса — и будете полны энергии, уравновешены и здоровы!
Процедура приготовления кускуса следующая. Кипятить соленую воду или бульон с чайной ложкой масла в большом горшке, так как он растет много. Когда кипение ломается, удалите из жары и положите кускуса внутрь и немедленно перемешайте, чтобы весь кускус впитывал жидкость. Когда вы раскроете горшок, вы увидите, что кускус был компактным, с бисер застрял. Добавьте 1 чайную ложку сливочного масла и размахивайте кускусом с помощью вилки, поворачивая и двигаясь, пока граниты не станут свободными. Покройте горшок и дайте постоять в течение 5 минут. . Теперь вы можете использовать кускус для приготовления всех видов рецептов.
А как правильно приготовить кускус, было написано всё на той же упаковке. Удивительно просто! Я бы сказала, так же просто, как заварить «Мивину» или запарить хлопья, только намного полезнее. Можно даже обойтись без специальной кастрюли для куса-куса, которая называется… кускусьера! Правда, здорово? Это нечто похожее на пароварку — на нижней ярусе тушится мясо и овощи, а на верхнем, на пару, готовится крупа, пропитываясь ароматами… Кускус сочетается со всевозможными продуктами — мясом, морепродуктами, овощами, молочными продуктами… Можно придумать множество разнообразных блюд!
Вы можете принять его горячим к столу, в сопровождении овощей, мяса, сыров, рыбы, овощей и т.д. если вы позволите ему остыть, он идеально подходит для приготовления многих видов салатов. Маленькие трюки, которые помогут вам приготовить эту знаменитую марокканскую пасту.
Сегодня о ошибках при приготовлении кускуса. Кускус изготовлен из манголины из твердой пшеницы, ее история восходит к 10 веку, она была натуральным кормом во многих странах Северной Африки, таких как Марокко, Алжир или Мавритания. Происхождение этой пасты восходит к берберам, группе этнических групп, населяющих север Европы.
Я расскажу Вам базовый рецепт, который Вы легко приготовите на завтрак для детей или для всей семьи, а варьировать добавки можно по своему вкусу.
Вскипятить воду. Кускус всыпать в кастрюлю, залить крутым кипятком в соотношении 1:2 (на 1 стакан кускуса 2 стакана воды). Плотно закрыть кускус крышкой и настаивать.
Не используйте правильную пропорцию воды
Будучи легкой пищей для подготовки, которую можно было транспортировать без портирования, она была идеальной для кочевых народов. Кускус был расширен в Африке, а также приехал в Испанию, был подготовлен в Аль-Андалусе. Почти все мы рассматриваем долю воды при приготовлении риса, однако с макаронами мы не так сильно измеряем. Тем не менее, это не то же самое, что приготовить спагетти или макароны, которые толще кускуса, которые являются очень маленькими зернами манной крупы. Если мы не будем контролировать нужное количество воды, у нас будет несъедобная паста, помните, что вам нужно 1 стакан воды или 250 мл воды или бульона на каждые 110 г кускуса. Необходимо также учитывать время кипения, так как они составляют 5 минут, и очень легко отвлечься за такой короткий промежуток времени.
Добавить кус-кус до времени
Кустарниковая паста предварительно приготовлена, что означает, что она готова к добавлению в кипящую воду и очень быстро приготовлена. Если мы добавим кускус к горячей воде, даже если он не кипит, он также будет приготовлен, возможно, это займет 8 или 9 минут вместо 5, но будет приготовлено. Что произойдет, если вы добавите кускуса в горячую воду, вы дождитесь, пока он кипит, и вы дадите ему 5 минут?, Почти наверняка вы пройдете «кускус», так как на горячую температуру потребуется около минут, погруженных в воду. Когда он кипит, добавьте кус-кус и выключите огонь, закройте контейнер и дайтеполезные свойства и рецепты приготовления вкусной крупы
Привет, друзья! В этой статье поговорим по кускус.
Уж последнее время очень много его обсуждают и о нем пишут.
Давайте разбираться, что это за крупа, как она получается, в чем ее польза, как правильно ее выбрать и как готовить.
Из этой статьи вы узнаете:
Кускус — полезные свойства и рецепты приготовления
Что такое кускус?
Куску́с — пшеничная крупа, которая служит основой для одноимённого блюда магрибского или берберского происхождения. Исторически кускус готовили из проса. В наше время наиболее распространён кускус из манной крупы, получаемой из твёрдой пшеницы. ВикипедияКому следует присвоить изобретение такой популярной нынче крупы кускус, жителям африканских сел или арабам, до сих пор точно не известно.
Хотя, скорее всего, более развитые нации просто позаимствовали способ приготовления удивительно вкусной и питательной каши из всегда имеющегося под рукой проса у дикарей.
Первые упоминания об этом блюде встречаются в конце 12-начале 13 века.
Способ приготовления описывается, как измельчение проса в муку, потом вымешивание из него крутого теста с добавлением воды, а после перетирание при помощи сита в крупинки и высушивание их на солнышке.
Работа эта довольно трудоемкая и сегодня уже полностью автоматизирована, но в некоторых странах и по сей день признают только ручное изготовление крупы и занимаются этим исключительно представительницы прекрасного пола.
Считается, что изготовленная своими руками крупа более полезна, но факт этот научно не был доказан. По вкусу эти два вида готовой крупы также не отличаются.
Различиями служат разве что вид гранул (понятно, что при ручной работе они более неравномерные) и цена (опять же при ручном изготовлении она в несколько раз выше).
Чем полезна крупа кускус?
Нельзя сказать, что в нашей стране кускус пользуется бешеной популярностью.
Да, на него обращают внимание, некоторые уже покупали и готовили его, но все-таки упаковки чаще так и остаются в супермаркетах.
Почему так происходит?
Да, в некоторой степени останавливает высокая цена, но скорее всего, основная причина в неосведомленности о пользе продукта и о необходимости использования его в здоровом рационе каждой семьи.
Нередко кускус называют витаминным коктейлем и действительно состав крупы просто переполнен полезными для человеческого организма веществами:
- Главное достоинство — витамины группы В, которые необходимы для нормального функционирования нервной системы и своевременного обновления ее клеток.
- Внимания заслуживают также медь, фосфор, калий и селен которые требуются для кроветворения, для полноценной работы сердца и сосудов, для тонуса всего организма, для работоспособности и хорошего настроения.
- Следует отметить, что вещества эти отлично усваиваются организмом, а не просто проходят сквозь него, как при употреблении большинства других продуктов.
- Регулярное присутствие кускуса в меню обеспечивает нормальный обмен веществ, значительно повышает иммунитет, укрепляет костную ткань, снижает уровень холестерина в крови, регулирует содержание сахара.
- Любят крупу и за ее питательность. Насытиться можно даже маленькой порцией.
Кому рекомендовано есть кускус?
Использовать крупу в своем рационе в первую очередь рекомендуется спортсменам и людям, жизнедеятельность которых связана с большими физическими нагрузками.
Она надолго насыщает, обеспечивает поступление необходимых веществ.
Углеводы, содержащиеся в кускусе, усваиваются медленно, а значит и энергия расходуется равномерно и хватает ее надолго.
Не помешает использовать способности каши людям, имеющим проблемы с обменом веществ и работой органов ЖКТ.
При этом стоит понимать, что похудеть на кускусе вряд ли получится. Да, очищение происходит и довольно активно, так что если лишний вес был причиной нарушения метаболизма, то фигура станет более аккуратной, но следует учитывать высокую калорийность продукта.
Диетологи, конечно, советуют кушать готовое блюдо маленькими порциями, но, как показывает практика, совета этого мало кто придерживается. Всем ведь известно, что пережевывать пищу надо не менее минуты и вставать из-за стола полуголодным.
Но кто это правило соблюдает? Так и с порциями кускуса. Вряд ли кто-то сможет наесться двумя столовыми ложками каши, так что имеющим склонность к ожирению, надо употреблять ее как можно реже.
Хорошо сказывается употребление кускуса на внешнем виде, а именно на коже, волосах и ногтях, способствует нормализации водного баланса, предотвращает анемию, укрепляет кости, поддерживает работу почек, регулирует уровень сахара в крови, значительно снижает количество вредного холестерина.
Кускус замедляет естественные процессы старения, избавляет от бессонницы, повышает работоспособность.
Кускус для похудения
На этом пункте хочется остановиться подробнее.
Ранее мы говорили, что имеющим склонность к ожирению ее надо кушать в ограниченном количестве, но в то же время есть много «за», чтобы использовать ее в рационе худеющих.
- Во-первых, следует признать как факт великолепное очищение. Если учитывать, что к 35 годам у человека в толстом кишечнике может накапливаться до 25 кг каловых камней, то использование каши – отличный способ от них избавиться, причем постепенно и без ощущения дискомфорта.
- Вторым несомненным преимуществом для нормализации веса является приведение в порядок обмена веществ.
Следует отметить также насыщение надолго, но главное не это. В кускусе содержатся медленные углеводы.
Они способствует более эффективному расщеплению имеющихся жировых отложений, а еще обеспечивают лучшее усвоение организмом полезных веществ из других продуктов.
Конечно, если готовить кашу с маслом, да подавать с жирным молоком и куском сочного и невероятно аппетитного стейка, похудеть при помощи кускуса не получится.
Но при разумном подходе к составлению рациона, при достаточном содержании в нем овощей и фруктов, при употреблении каши только один раз в день, это вполне возможно.
Кому противопоказано есть кускус?
Говорят, что польза и вред всегда идут рядом. Это относится и к кускусу. Увы, не существует в мире идеального продукта.
- Первое, на что следует обратить внимание – большое содержание глютена.
Именно за счет этого клейкого вещества получается создать гранулы кускуса и обеспечить им длительное сохранение формы.
В некоторой степени это консервант, который как бы запечатывает продукт, оставляя всю его пользу внутри, но в то же время он способен нанести огромный вред организму и стать причиной не только тяжелейших заболеваний, но даже летального исхода.
Ранее этой проблеме достаточного внимания не уделялось и считалось, что употреблению глютена запрещено лишь имеющим индивидуальную непереносимость.
Пару лет назад существовали данные, согласно которым, от этого страдали не более 1% всего мирового населения.
Но сегодня, к огромному сожалению, таких людей становится все больше, причем, большинство об этом даже не подозревает.
Представители медицины утверждают, что каждый 3-5 человек имеет непереносимость глютена.
Таким образом, кашу категорически нельзя использовать в рационе детей до года, пожилых людей, а если после ведения ее в меню наблюдаются тошнота, рвота, повышенный метеоризм, следует немедленно исключить ее из меню и посетить врача.
- Также отказаться от крупы следует страдающим от сахарного диабета.
Вернее, перед тем как варить кускус, следует знать, что кушать его можно только без использования дополнительных ингредиентов.
А так как без них каша получается вообще пресная и безвкусная, то по нраву это придется далеко не каждому.
Как готовить кускус и что из него можно приготовить?
Кускус давно и успешно применяют в кулинарии.
Его используют для сладких и соленых блюд.
Многие повара называют ее трансформером за то, что она удивительно сочетается вообще с любыми продуктами.
Кашу готовят с овощами и фруктами, рыбой, мясом, грибами, морепродуктами и пр.
Идеально получается кускус с цуккини.
Из специй выбор следует остановить на майоране и базилике, можно также использовать тимьян и орегано, а вот тархун надо категорически исключить.
Чаще всего кускус подается в виде плова, но не менее вкусно получаются приготовленные из него салаты и разнообразные закуски. Можно применить его и для первых блюд.
Несомненная прелесть каши в практически мгновенном приготовлении. Достаточно просто залить ее кипятком, дать настоятся и все! Можно кушать.
Однако сегодня считается, что более полезно готовить на пару.
Тем более, что расположив на разных уровнях пароварки кускус, мясо и овощи, получится с минимальным использованием специй приготовить очень ароматное и вкусное блюдо.
Это интересно! Известно, что у африканских народов есть специальное приспособление для приготовления кускуса. Выглядит оно как многослойная конструкция, на разных ярусах которой располагаются разные продукты. Такой себе прототип нашей пароварки.
Проверенные рецепты с кускусом
Рассмотрим несколько проверенных рецептов приготовления кускуса в домашних условиях:
- Перец фаршированный кускусом и грибами
150 гр кускуса посолить и залить стаканом кипятка, оставить на 5 минут под закрытой крышкой.
Два помидора обдать кипятком, удалить кожицу и меленько нарезать мякоть.
Грибы очистить, измельчить, обжарить с луком на сковороде, добавить к ним помидорную массу, посолить поперчить, перемешать с кускусом.
Пропорции примерно одинаковые.
Посолить и поперчить по вкусу, добавить немного свежей зелени. Наполнить получившейся массой очищенные болгарские перцы.
Выложить их на застеленный пергаментом противень, посыпать сверху натертым сыром. Запекать примерно полчаса.
Приготовление этого блюда напоминает рецепт с использованием риса, и действительно, кускус можно использовать практически во всех блюдах вместо него.
- Кускус с сухофруктами
100 гр крупы залить кипятком, оставить на 5 минут.
За это время подготовить сухофрукты.
Их надо промыть, залить теплой водой, потом отжать и мелко нарезать.
Кускус вымешать, чтобы он стал рассыпчатым, добавить сухофрукты (пропорции примерно пополам), перемешать, сбрызнуть получившуюся массу лимонным соком, можно перемешать с натуральным йогуртом или добавить немного натурального меда.
- Кускус с рыбой и овощами
Это блюдо получается невероятно сочным и ароматным.
Весь секрет в том, что готовится оно в пакетиках из пергамента.
Их можно купить уже готовыми, а можно сделать самостоятельно.
На килограмм рыбного филе берется примерно 300 гр крупы, один небольшой кабачок, пара луковиц, болгарский перец и томаты.
Овощи очистить и помыть. Нарезать перемешать с кускусом, посолить и поперчить.
Выложить в пакет, сверху разместить кусочек рыбы, предварительно натертый солью и специями. Пакет закрыть и поставить на полчаса в духовку.
Подавать в этом же пакете, чтобы не испарились ароматы и сок.
Булгур и кускус основные отличия
Еще одной экзотической крупой считается булгур. С кускусом их часто путают, а чтобы этого избежать, рассмотрим основные отличия.
- Бывает трех видов, вернее помолов: среднего, крупного и цельного. По внешнему виду напоминает сечку или пшеничку, только с золотистым оттенком.
- В готовом виде имеет приятный ореховый оттенок. По вкусу очень напоминает перловку с добавлением сливочного масла, текстура нежная, приятная.
- Зерна пшеницы пропаривают и дробят. Если использовать пророщенные, то пользы будет в несколько раз больше.
- Обжаривается на сковороде без добавления масла, а после пропаривается в бульоне или в молоке до готовности.
- Имеет практически правильную округлую форму и гранулы приблизительно одинакового размера. Диаметр около 0,2 см
- На вкус напоминает сваренные макарошки крошечного размера. Сама по себе крупа пресная, вкуса не имеет.
- Пшеница перемалывается в муку, сбрызгивается соленой водой, перемешивается в тесто и перетирается до получения примерно одинакового размера гранул.
- Готовится за считанные минуты после заливания кипятком или приготовления на пару.
Теперь вы знаете, что кускус не просто так занимает место на полках супермаркетов.
Используйте полезный продукт с учетом всех предложенных рекомендаций и сможете сделать свой рацион не только разнообразным, но и очень полезным.
Также вам могут быть интересны эти посты:
С вами была Алена Яснева, всем пока!
фото@RoyBuri

ПРИСОЕДИНЯЙТЕСЬ К МОИМ ГРУППАМ В СОЦИАЛЬНЫХ СЕТЯХ



Нажимая кнопку «Отправить», вы соглашаетесь с нашей
кус — что это за крупа, как ее готовить, вкусные и простые рецепты
Продукт с забавным названием хорошо известен в арабских странах. У нас же он только набирает популярность. Давайте узнаем все про кус-кус – что это за крупа, как ее получают, в чем польза, и как лучше приготовить.
Первое упоминание в письменных источниках относится к 13 веку. Этим словом народы Северной Африки называют как полуфабрикат, так и блюда из него.

С африканского континента кускус перебрался в Европу. Он удачно вписался в средиземноморскую кухню. Там его подают с рыбой и морепродуктами, сочетают с фасолью и сыром фета.
Что такое кус-кус, и из чего он состоит?
На северо-западе Африки находится пустынный регион. Он называется Магриб и включает 5 стран: Западную Сахару, Мавританию, Алжир, Тунис, Марокко, Ливию. Их жители когда-то и изобрели рецепт приготовления вкусного блюда.
В 7 веке это кускус считался деликатесом. Теперь стал ее неотъемлемой частью национальной кухни всего региона
По внешнему виду крупа напоминает пшено. Размер зернышек всего 1-2 мм. Форма неправильная. Желтый оттенок придает куркума.

В старину кускус делали из проса. Его вытеснил аналог из манки, который получают из твердых сортов пшеницы. По сути это не крупа, а полуфабрикат, наподобие макарон, только другой формы и с иной структурой.
Приготовлением гранул традиционно занимались берберские женщины. Испокон веков они делали это вручную. Процесс подробно описан три столетия назад в арабском сборнике кулинарных рецептов. Он выглядел следующим образом:
- Пшеницу измельчали жерновами до состояния манки.
- Сбрызгивали подсоленной водой на широком блюде.
- Скатывали в гранулы ладонями.
- Обваливали в манке или муке.
- Сушили на солнце.
- Просеивали через сито.
Что не прошло сквозь отверстия – это и есть кускус. С остальной массой все повторяли сначала.
Сегодня процесс полностью автоматизирован. Чтобы приготовить вкусную кашу, достаточно зайти в магазин и взять с полки пакетик.
Состав и калорийность
Порция кускуса (157 грамм) содержит, (г):
- белков – 5,9;
- жиров – 0,3;
- углеводов – 36,5;
- пищевых волокон – 2,2.
Кускус – одна из самых высококалорийных круп. Ее калорийность – 176 ккал. По этому показателю она опережает гречку и перловку, но уступает овсянке.
Витаминный состав я вывела в таблицу. В сравнении с гречкой или нутом он не особо впечатляет.
| Витамин | Количество в 100 г, мг | % от дневной потребности |
| Тиамин | 0,063 | 4,2 |
| Рибофлавин | 0,027 | 1,5 |
| Пантотеновая кислота | 0,371 | 7,4 |
| Пиридоксин | 0,051 | 2,6 |
| Фолаты | 1,5 | 3,8 |
| PP | 0,983 | 4,9 |
Состав минералов на 100 грамм тоже не особо богат.
| Элемент | Количество, мг | % дневной потребности |
| Калий | 58 | 2,3 |
| Кальций | 8 | 0,8 |
| Магний | 8 | 2 |
| Сера | 37,9 | 3,8 |
| Фосфор | 22 | 2,8 |
| Железо | 0,38 | 2,1 |
| Марганец | 0,084 | 4,2 |
| Медь | 4,1 | 4,1 |
| Цинк | 0,26 | 2,2 |
Некоторые источники (USDA National Nutrient Database for Standard Reference) сообщают о высоком содержании селена (до 50% суточной дозы в каждой порции). Мне в это слабо верится.
Кускус делают из манки, а там Se «не густо». Кроме того, авторы не отмечают наличие селена в сырой крупе. А тогда откуда ему взяться в вареной, да еще столько? Химические элементы при нагревании не синтезируются.
С другой стороны, содержание Se в растениях напрямую зависит от почвы. Вполне допускаю, что пшеница, выращенная в определенных регионах (или с использованием селеносодержащих удобрений), накапливает этот элемент.
В составе присутствует длинный список заменимых и незаменимых аминокислот, а также жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные).
Кус-кус: польза и вред
По пищевым свойствам кускус мало отличается от манки. Его смело можно причислить к полезным и питательным продуктам. Он прекрасно подходит для детского и диетического питания.
Каша быстро насыщает, надолго утоляет чувство голода. Она рекомендована людям, испытывающим высокие физические нагрузки, ослабленным после болезни и имеющим проблемы с ЖКТ.
В ней больше белка, чем в рисе или овсянке. Она обеспечивает значительную долю аминокислот. Каша легко усваивается. Лучше всего ее кушать на завтрак, чтобы получить заряд бодрости на весь день.
Продукт обладает рядом положительных качеств:
- не раздражает желудок,
- дарит силы при хронической усталости,
- помогает восстановиться после операций,
- поддерживает организм во время гриппа и других вирусных заболеваний,
- не перегружает кишечник.
Кускус можно употреблять при избыточном весе, но в ограниченном объеме.
На что обратить внимание?
Основной минус – присутствие глютена. Тем, кто страдает аутоиммунными заболеваниями, следует это учесть. Белок связывают с воспалением, которое вызывает ухудшение иммунных реакций.
Кускус не стоит включать в меню при целиакии (глютеновой энтеропатии).
Я обнаружила себя непереносимость глютена и теперь стараюсь избегать пищи с этим белком. Как поступать вам, обсудите с врачом, если есть такая необходимость. Анализ на целиакию делают во многих лабораториях.
У кускуса относительно высокий гликемический индекс (70).
В отличие от цельного зерна рафинированные углеводы не дают особых преимуществ для снижения инсулинорезистентности или риска диабета. Они не уменьшают вероятность срдечно-сосудистых заболеваний, зато снижают аппетит и дарят энергию.
Блюда из кускуса: рецепты – просто и вкусно
Кус-кус – идеальная основа для кулинарных экспериментов. Он быстро варится, сочетается с любыми ингредиентами.Вкус во многом зависит от способа приготовления и приправ.
Традиционно его сочетают с бараниной, индейкой, курицей или говядиной. Он хорошо гармонирует с сухофруктами или тушеными овощами. Его приправляют восточными пряностями, куркумой, соком лимона или мятой.
Впервые я увидела кускус в кафетерии супермаркета премиум-класса. Попробовала – понравилось. Решила воспроизвести сама. Оказалось, что это «проще пареной репы» 😉
Предлагаю несколько рецептов, которые мне особенно понравились.
Кус-кус с сухофруктами
Это вкусный и питательный десерт, но он вполне «тянет» на кашу. Она подойдет детям или тем, кто торопится на работу. Ингредиенты:
- Сушеный инжир и курага – по 5 штук.
- Кускус – стакан.
- Кусочек сливочного масла.
- Соль.
Объема хватит на 2 порции. Если варите только себе, то смело делите надвое (или пусть остается на ужин).
Приготовление:
- Сухофрукты вымыть, порезать на 3-4 части, залить холодной водой.
- Выдержать 30 минут.
- Жидкость слить и залить кипятком.
- Посолить, довести до кипения.
- Высыпать зерна, дать кипнуть.
- Перемешать, накрыть крышкой, снять с огня.
- Дождаться набухания.
- Перед подачей полить растопленным маслом.
А еще на основе кускуса готовят плов, фаршированный перец. Его используют как гарнир вместо риса или макаронных изделий.
Как готовить кускус – рецепт с зеленью и помидорами черри
Вкусный гарнир, диетическая закуска или легкий ужин для худеющих. Именно с него началось мое знакомство с восточным продуктом. Состав я подсмотрела в отделе кулинарии:
- Кускус – 150 г.
- Черри – 10 шт.
- Кинза, зеленый лук, укроп – на глазок.
- Оливковое масло – чайная ложка.
- Немного лимонного сока для заправки.
Приготовление:
- Томаты моем, режем на половинки или оставляем целыми. Это единственный крупный ингредиент. Он должен выделяться.
- Зелень промываем, обсушиваем чистой салфеткой, мелко шинкуем.
- Зерна запариваем кипятком. Ждем набухания.
- Остужаем.
- Все смешиваем, заправляем маслом.
- Перед подачей на стол солим.
С овощами в мультиварке
В странах Магриба кускус принято готовить на пару. Для этого существует традиционная глиняная или керамическая посуда – борма. Она состоит из двух частей. Верхняя – с сетчатым дном. Туда и кладут кускус, предварительно застелив тканью.
Мы же используем современную технику, с которой хлопот меньше. Нам потребуется:
- Зеленый горошек (замороженный или свежий) – 1 мультистакан.
- Столько же консервированной кукурузы.
- 1 морковь.
- Стакан гранул.
- Соль – 1 ч.л.
- Вяленые помидоры или смесь сушеных овощей.

Порядок действий:
- Морковь чистим, моем, режем полукольцами. Затем обжариваем в растительной масле и складываем в чашу.
- Отправляем к ней остальные овощи. Если есть желание, добавляем порубленную зелень. Я обхожусь без нее.
- Доливаем 1,8–1 ст. воды, запускаем режим «Суп, кипячение», дожидаемся сигнала.
- Высыпаем гранулы, закрываем, через пару минут переключаем на «Подогрев» и оставляем на 15 мин.
Не переборщите с водой! Овощи отдают часть жидкости, а при ее избытке каша утратить рыхлость.
Пропаренный кускус: как приготовить?
Иногда встречается пропаренный кускус. Его достаточно залить кипятком в соотношении 1 к 2 и дать набухнуть 5 мин. После этого – разрыхлить вилкой, добавить масло, посолить.
Это идеальный вариант для тех, кто не любит проводить много времени на кухне (как я).
Где купить, как выбрать?
Обратите внимание на мелкие желтоватые зернышки в пачках. Они стоят на магазинных полках рядом с гречкой и перловкой, ничем не выделяясь.
Предпочтительнее кускус из пшеницы твердых сортов. Это обычно указано на этикетке. Иногда его делают из риса или ячменя. Изучите состав. В нем не должно присутствовать ничего, кроме исходного сырья, воды, соли.
Найдите на упаковке дату изготовления. Крупа хранится не больше года. Покупайте самый свежий вариант из всех, что найдете. Обязательное условие – отсутствие на пачке повреждений.
Если берете на развес, то учитывайте следующие рекомендации:
- Отсутствие постороннего запаха. Наберите немного в ладонь, аккуратно понюхайте. Качественная крупа почти не пахнет.
- Внешний вид. Гранулы должны выглядеть аккуратно, быть примерно одного размера, равномерно окрашены.
- Отсутствие мусора, посторонних включений или темных вкраплений.
Заключение
Кус-кус хорош тем, что он быстро готовится и гармонирует с различными компонентами. Но я считаю, что существуют более полезные альтернативы для ежедневного меню: более питательные и без глютена.
Мои любимые крупы – гречка, рис, перловка. Они несут большую пользу здоровью, чем макаронные изделия, чем по сути и является кускус.
Я постаралась подробно рассказать про кус-кус – что это за крупа, какие у нее сильные и слабые стороны. Надеюсь, мне это удалось. А вы готовите кускус?
подскажите, как правильно приготовить кус-кус?
КУС-КУС — национальное блюдо берберов и арабов. Кус-кус состоит из манной крупы и пшеничной муки, то есть по своему составу из одинаковых продуктов, и приготавливается следующим образом: на специальной доске, имеющей небольшую вогнутость и напоминающей плоское корыто, напыляется мука, на которую высеивается ситом манная крупа и разбрызгивается очень немного воды, почти незаметно для глаза. Затем обеими руками делаются вращательные движения по поверхности доски до тех пор, пока манные крупинки не превратятся в катышки наподобие дробинок, причем в процессе приготовления несколько раз напыляется мука и разбрызгивается мука из пульверизатора. Каждая партия дробинок ссыпается в кастрюлю и вновь приготавливается следующая партия на той же доске. Когда необходимое количество крупинок готово, они отвариваются на пару и подаются с разными острыми приправами, овощами, мясом и т. д. По виду готовый кус-кус похож на сильно разваренную пшенную кашу. В крупных супермаркетах можно найти готовую крупу кус-кус. Основные правила приготовления просты: крупа отдельно, соус, овощи, мясо — отдельно. Смешиваются в конце и выкладывается кус-кус на специальное блюдо (похоже на нашу блинницу, только крышка конусообразная) . Главное в приготовлении кус-куса это оливковое масло и специи. Если вы уже пробовали кус-кус, то вы знаете как блюдо должно выглядить, а остальное — дело вашей фантазии. Мне больше всего понравился кус-кус с голубиным мясом и яйцом (так его готовят троглодиты – матматские берберы).
Кускус из курицы с рисом Курицу разделывают, кожу и кости кладут в нагретый с маслом горшок. Сверху кладут мясо, а в сито над ним замоченный с вечера рис. Заливают кипятком и варят 2 часа. Время от времени рис поливают кипятком по мере выкипания бульона и помешивают. Перед готовностью рис посыпают шафраном. Мясо вынимают и нарезают квадратиками 2х2 см. В бульон кладут специи и доваривают еще час. Тогда на большое блюдо кладут рис, а на него курицу. С кускусом подают миску с соусом. Фильм <a rel=»nofollow» href=»http://www.youtube.com/watch?v=JUrrA8IoOs8″ target=»_blank»>http://www.youtube.com/watch?v=JUrrA8IoOs8</a> Хорошо вместо риса взять орзо — макароны в форме риса. Тогда время готовки сокращается вдвое. В оригинале кускус делают их твердых сортов пшеницы.
Кускус производится из более мелкой манной крупы. Манная крупа сбрызгивается водой, затем из полученной массы формируются крупинки, которые потом обсыпаются сухой манкой или мукой, после чего просеиваются. Слишком маленькие крупинки, проходящие через сито, снова обсыпаются манкой, и т. д. Кус-кус традиционно готовится на пару, и подаётся вместе с тушёными мясом и/или овощами. В западных странах распространён полуготовый кускус, который достаточно залить кипятком. Классический вариант — приправить готовый кус-кус соком лимона и украсить листьями свежей мяты. Кус-кус (приготовление крупы) манная крупа — 500г — мука пшеничная — 500г — вода, соль. Манную крупу высыпать на большое слегка вогнутое блюдо, предварительно напиленное мукой, сбрызнуть ее холодной подсоленной водой (для этого лучше использовать пульверизатор) , затем обеими руками делать вращательные движения, перекатывая крупу по кругу до образования первых крупинок кус-куса. Затем, добавляя после нескольких прокаток то воду, то муку до тех пор, пока крупинки кус-куса не увеличатся, превратившись в маленькие шарики. Просеять крупинки кус-куса сначала через сито с крупными отверстиями, затем через сито с мелкими отверстиями. Зерна, которые останутся в последнем сите, и будут использованы для приготовления кус-куса. Ароматный кус-кус с овощами оливковое масло — 1 ст. л. — зеленый лук (мелко нарубленный) — 3 шт. — морковь (кубиками) — 2 шт. — соль, черный перец (свежемолотый) — по вкусу — корица (молотая) — 1/8 ч. л. — куриный бульон — 400 мл — кускус — 175г — апельсиновая цедра (тертая) — 1/2 ч. л. Поставьте трехлитровую сковороду на средний огонь, нагрейте в ней масло. Добавьте зеленый лук, морковь, 1/4 ч. ложки соли и 1/4 ч ложки перца. Пассеруйте, часто помешивая, пока овощи не будут мягкохрустящими. Добавьте корицу. В овощную смесь влейте бульон, помешивая деревянной ложкой. Доведите до кипения на сильном огне. Добавьте кускус, хорошенько перемешайте. Закройте сковороду, снимите с огня. Дайте постоять минут 5. Размешайте кускус вилкой. При желании, добавьте натертую апельсиновую цедру. Кус-кус по-алжирски — кус-кус — 1 кг — оливковое масло — сливочное масло — соль, молотая корица. Кус-кус засыпать в миску, сбрызнуть водой (не заливать) и дать набухнуть в течение 10 минут. Затем слегка размять комки рукой, уложить крупу в дуршлаг (с мелкой решеткой) и закрепить его над кастрюлей, в которой либо просто кипит вода, либо варятся овощи и мясо. Варить на пару 20 минут. Через 20-30 минут снять кус-кус с огня, выложить в миску, еще раз полить водой и оставить набухать 10 минут. Затем посолить и слегка полить оливковым маслом, переложить в дуршлаг и над паром и варить около 20 минут. Готовый кус-кус выложить на большое блюдо, разложив по поверхности кус-куса кусочки сливочного масла и по желанию добавив отварные или печеные овощи и мясо, посыпать по вкусу молотой корицей.
Как правильно готовить кускус. Как правильно готовить. Kak-Delat-Pravilno.ru
Как правильно готовить кускус
Кускус — одна из модных ныне круп, которая отличается не только «разрекламированностью», но и хорошими вкусовыми и питательными свойствами. Существует разнообразные кулинарные рецепты с кускусом и мы рассмотрим несколько способов приготовления.
Классический способ готовки кус куса
Первый можно назвать классическим. Он довольно трудоемкий, но дает хороший результат. Вам понадобится кастрюля-пароварка, полкилограмма крупы и широкая посуда типа тазика. Высыпаем в неё крупу и немного брызгаем её растительным маслом. Тщательно перетерев, добавляем холодную воду и ещё раз перетираем, чтобы не осталось комков. В пароварке нужно предварительно вскипятить воду, подготовленный кускус выложить в верхнюю её часть и оставить на сильном пару на 15-20 минут. По прошествии этого времени даем крупе немного остыть и вновь перетираем, предварительно сбрызнув водой. Затем снова ставим на пар на 15-20 минут и так повторяем несколько раз. Когда крупа будет готова, её нужно посолить, добавить масло и хорошо перемешать.
Диетический способ приготовления кус куса
Второй способ называют диетическим, так как он не требует такого количества масла, как первый. Перед приготовлением крупу нужно замочить в холодной воде на 10-15 минут. Разбухшую крупу разминают и выкладывают в пароварку, подготовленную предварительно как и в первом случае, но не на 20, а на 10 минут. Этот способ приготовления также предполагает несколько циклов, между которыми кускус перемешивают, а в самом конце добавляют соль и масло.
Кулинарные рецепты с кускусом для лентяев
Третий способ был придуман для лентяев или тех, у кого нет возможности стоять у плиты часами. Для него вам понадобится не пароварка, а микроволновка. Полкилограмма крупы заливают половиной литра воды, добавляют одну ложку масла, все перемешивают и настаивают пять минут. Время приготовления в микроволновке просто символическое — всего 3 минуты.
 Каша из кускуса имеет легкую густоту, неплохую рыхлость, лёгкий неназойливый аромат и мягкий, свойственный только ему, вкус. Кускус отменно подходит любым продуктам, гармонирует с ними, неплохо вбирает ароматы и вкусы используемых в блюде продуктов. Сделать вкусное горячее мясное блюдо из него легко. Несложно приготовить гарнир или даже или сладкий десерт! Просто надо знать правильные кулинарные рецепты с кускусом.
Каша из кускуса имеет легкую густоту, неплохую рыхлость, лёгкий неназойливый аромат и мягкий, свойственный только ему, вкус. Кускус отменно подходит любым продуктам, гармонирует с ними, неплохо вбирает ароматы и вкусы используемых в блюде продуктов. Сделать вкусное горячее мясное блюдо из него легко. Несложно приготовить гарнир или даже или сладкий десерт! Просто надо знать правильные кулинарные рецепты с кускусом.
Кухарим
Как приготовить кус кус на гарнир
 Одна из самых популярных круп в восточной кухне — кус-кус. Она быстра в приготовлении и подходит для различных блюд: прекрасна и в виде гарнира с мясными продуктами, и с рыбными, в супах и похлебках ей просто не найти равных. Кроме того, восточная кухня предполагает не только, как приготовить кус кус в виде гарнира, но и в множестве различных сладостей.
Одна из самых популярных круп в восточной кухне — кус-кус. Она быстра в приготовлении и подходит для различных блюд: прекрасна и в виде гарнира с мясными продуктами, и с рыбными, в супах и похлебках ей просто не найти равных. Кроме того, восточная кухня предполагает не только, как приготовить кус кус в виде гарнира, но и в множестве различных сладостей.
Эта крупа весьма полезна для диабетиков благодаря низкому гликемическому индексу продукта. Многие сторонники правильного питания предпочитают готовить кус кус на гарнир, полученный из цельных зерен пшеницы. Калорийность традиционной крупы равна трехсот пятидесяти шести калориям на сотню грамм сухого продукта.
Получается кус-кус методом тщательного просеивания манной крупы: процесс происходит до тех пор, пока все крупинки не будут по одному миллиметру в диаметре. В некоторых странах, таких как Бразилия к примеру, кус-кус можно встретить из кукурузы, пшена или проса.
Рецепт приготовления кускуса в большинстве случаев достаточно прост: необходимо залить крупу горячей водой и дать настояться. Специи, овощи и фрукты добавляются по вкусу. Ниже ты познакомишься с парой вариаций приготовления различных гарниров из данной крупы.

- сто грамм кус-куса
- двести миллилитров воды
- по одной крупной морковке и луковице
- пятьдесят миллилитров соевого соуса
- чайная ложка специй «Карри»
- щепотка соли
Как приготовить кус кус по данному рецепту не составит большого труда. Помести крупу в термостойкую пиалу или кастрюлю, посоли, добавь «Карри» и хорошенько перемешай. Теперь залей крупу со специями горячей водой, накрой крышкой и дай настояться десять-пятнадцать минут. Далее данный рецепт приготовления кускуса предполагает готовку овощей.
Очисти лук и морковь от кожуры и промой под проточной водой. Луковицу измельчи мелкими кубиками, а морковь натри на крупной терке. Обжарь на сковороде лук до образования золотистой корочки и добавь морковь. Обжаривай на небольшом огне овощи примерно пять-семь минут.
Теперь залей овощи соевым соусом, накрой крышкой и туши на маленьком огне до готовности (минут десять-пятнадцать). Поперчи овощи, выложи готовую крупу в сковородку и все тщательно перемешай. Кус кус на гарнир готов, осталось только красиво выложить его на большое блюдо и украсить зеленью.
Кус-кус с тыквой и сельдереем

- триста пятьдесят грамм кус-куса
- шесть-восемь столовых ложек оливкового масла (можно заменить сливочным)
- один литр куриного бульона
- пятьсот грамм тыквы
- корень сельдерея
- сметана (возьми десять-пятнадцать процентов жирности)
- соль, перец, куркума по вкусу
Как ты уже понял, такое дело, как приготовление кус куса, не занимает много времени, однако, такое блюдо может подойти не только к повседневному, но и к праздничному столу.
Приготовление блюда начни с добавления к крупе оливкового масла. Для этого возьми глубокую миску, тщательно перемешай крупу и залей ее семитами миллилитрами кипящего куриного бульона.
Для получения ароматного кус куса на гарнир, накрой миску фольгой и отложи крупу в сторону на минут пятьдесят и займись приготовлением овощей. Сельдерей и тыкву очисти от кожуры, промой под проточной водой. Измельчи сельдерей на достаточно крупные кусочки, помести в казанок и туши в оставшемся курином бульоне минут пятнадцать-двадцать.
Добавь нарезанную небольшими кусочками тыкву, посоли, поперчи, посыпь куркумой и туши до готовности. В этом рецепте приготовления кускуса можно подавать готовую крупу и овощи как раздельно, так и смешав. Подавай блюдо к столу полив предварительно сметаной. Можешь также посыпать кус-кус сезонной зеленью и орехами.
Как приготовить кус кус на гарнир смотри на этом видео:
Понравилсь статья? Поделись с друзьями:
Как правильно готовить кускус
В последние годы на полках магазинов помимо традиционных круп все чаще можно встретить экзотические разновидности. Эту загадочную крупу многие уже успели распробовать. И больше всего по вкусу пришелся кускус. Представляет он собой мелкую крупу, чаще всего манку или пшено, приготовленную определенным образом. Крупу смачивают, скатывают шарики, сушат и просеивают. Получается эдакая мелкая паста. Хорошо приготовленный кускус мало кого оставляет равнодушным. Будет ли блюдо напоминать липкую кашу или рассыпчатую, нежную крупу зависит от того, насколько оно правильно было приготовлено.
— Способ —
Кускус не варят подобно другим крупам. Его готовят на пару. Вместо обычной воды для приготовления используется либо бульон, либо вода с добавлением специй, таких как стручки бадьяна, толченый чеснок и имбирь или лук. Традиционный метод пропаривания выглядит следующим образом: в саму кастрюлю наливают жидкость, в верхнюю часть кастрюли-пароварки выкладывают крупу и доводят жидкость до кипения. Кускус держат над паром, не накрывая крышкой, 15-20 минут. Затем крупу перекладывают в тарелку, слегка сбрызгивают водой и перемешивают. Весь процесс повторяют 2-3 раза. После всех проделанных манипуляций кускус получается воздушным и пушистым. Единственный недостаток метода — его трудоемкость, поэтому кускус чаще всего готовят по упрощенной технологии — заливают кипятком, закрывают и дают настояться.
— Соль —
Расхожее мнение, что кускусу не нужна соль, не боле чем миф. Соль добавляют в воду при варке макаронных изделий и риса. При приготовлении кускуса она также не будет лишней. Крупа впитывает жидкость, а вместе с ней и вбирает в себя все ароматы. Потому немного соли рекомендуется добавлять уже в начале приготовления. Если кускус покажется пресным, в конце можно будет добавить больше соли и других приправ по вкусу.
— Структура —
В большинстве рецептов предлагается перемешивать крупу после приготовления, перед подачей на стол. На практике же этот совет не работает: просто воткнув ложку в кускус и сделав несколько несложных движений, вы не избавитесь от комков. Чтобы кускус получился рассыпчатым, крупу пересыпают в другую посуду и перемешывают несколько раз. Делать это лучше всего смоченными маслом руками. У правильно приготовленного кускуса должна быть четкая структура, напоминающая икру.
— Приправы —
Кускус прекрасно сочетается буквально со всем — от мяса до овощей и рыбы. Главный секрет вкусного кускуса — соблюдение баланса. Его текстура не должна быть излишне влажной: правильно приготовленный кускус имеет нежную консистенцию и тонкий вкус и аромат. Его не придется маскировать под тоннами соуса, если в нужном количестве добавить оливковое или сливочное масло, соль и перец и свежую, порванную на кусочки зелень.
— Температура —
Вкус кускуса, даже если все сделать правильно, может испортить одна маленькая неточность — температура подачи. Кускус не должен быть обжигающе горячим, таким что вы не сможете в полной мере почувствовать весь аромат и вкус блюда, или холодным, что приведет к образованию комков. Оптимальной для подачи кускуса является комнатная температура.
Материалы по теме
Новости от партнеров
Источники: http://pravilnyj.ru/kak-pravil-gotovit-kuskus/, http://kuharim.com/sekrety-kuxni/kak-prigotovit-kus-kus-na-garnir/, http://steaklovers.menu/food/12097
Комментариев пока нет!
кускус, булгур, киноа — как готовить и где пробовать в Москве / Posta-Magazine — интернет журнал о качестве жизни
Давайте еще раз обратимся к истокам и разберемся, чем кускус, булгур и киноа отличаются друг от друга.
Киноа
На самом деле, киноа — не крупа, а просто семечки. К злаковым она отношения не имеет, хотя близка к ним с точки зрения вкуса и содержания питательных веществ. В отличие от круп, киноа не содержит глютена, зато в ней много растительного белка, железа, марганца, магния, а еще в ней есть полезный жир. За эти прекрасные качества ее и любят поборники здорового образа жизни, а также тот самый 1% населения, у которого действительно есть проблемы с усвоением глютена. Родина киноа — Южная Америка, а точнее, горные районы Анд, где ее тысячи лет назад широко использовали инки, называвшие киноа «матерью всего зерна».
Виды
Знатоки говорят, что существует около 1800 разновидностей киноа. Со всеми вы, конечно, не столкнетесь, поэтому ограничимся тремя главными видами: белой, красной и черной. От вида зависит не только цвет, но и фактура семечка. Белая киноа (она, кстати, чаще всего продается в магазинах) — самая мягкая и готовится особенно быстро, поэтому ее проще всего переварить. Красная киноа варится дольше, а ее вкус получается более плотным, поэтому она служит отличной основой для салатов. Черная — самая «непробиваемая», сладкая и интересная на вкус. В блюда ее любят добавлять для цвета и создания приятной текстуры.
Как готовить
Именно за текстуру киноа и ценят в первую очередь: вкус этого продукта — деликатный, не слишком выраженный, порой даже неприметный. Впрочем, усилить его можно — как и аромат. Для этого крупу перед приготовлением поджаривают на сухой сковороде, пока она не начнет издавать тонкий ореховый запах и немного потрескивать. Подготовленную таким образом киноа можно залить водой или бульоном в соотношении: одна часть крупы на две части жидкости. Варить на слабом огне около 12-15 мин. Готовую горячую киноа лучше, как и любую другую крупу, выложить на противень тонким слоем, и, немного помешивая, постепенно охлаждать: так она точно останется рассыпчатой и не переварится.
Булгур
Булгур — еще одна древняя разновидность крупы: упоминание о ней есть даже в Библии. Традиционно она относится к ближневосточной кухне, для которой является основной, а главное блюдо из нее, табуле, за последние годы обрело огромную популярность во всем мире благодаря легкому вкусу и питательности. Булгур делают из зерен пшеницы, которые очищают, пропаривают и дробят. По сути, это практически полуфабрикат. Что важно: все полезные свойства в зерне остаются. Булгур богат белком, а самая большая его ценность заключается в очень высоком содержании пищевых волокон: именно поэтому его настойчиво советуют включать в диетический рацион. У булгура довольно низкий гликемический индекс (даже ниже, чем у пасты или белого риса), хотя не стоит забывать, что это все-таки пшеница, поэтому глютен в ней есть.
Виды
Есть два основных вида булгура: желтый и темный. Поскольку на темный вы в российских супермаркетах вряд ли наткнетесь, ограничимся желтым — самым распространенным. Основной критерий — размер зерна: все зависит от того, как мелко его дробили. Можно встретить и довольно крупную крупу, которая хороша для плова или горячих блюд. У нее более плотная, упругая текстура и ореховый вкус. Если вам попадется крупа более мелкого калибра, знайте, что она подойдет скорее для салата или закуски. Хотя это, конечно, дело вкуса. Кроме того, есть разновидность и недробленого зерна, но она встречается только на родине булгура.
Как готовить
Во-первых, перед приготовлением обязательно промойте крупу. Проще всего булгур сварить: одна часть крупы заливается двумя частями холодной воды и варится около 20 минут на слабом огне под крышкой. Но не забывайте, что это зерно уже было обработано, поэтому альтернативой может быть вымачивание в кипятке. Например, на один стакан булгура берете один стакан крутого кипятка, заливаете, накрываете крышкой и оставляете на 40-60 минут. Если после этого зерно всё еще остается немного твердым, можно довести его до готовности, поставив минут на пять на огонь. Вымачивание, правда, применимо скорее к крупе среднего и мелкого калибра: крупный булгур лучше все-таки отварить. Остужать готовую крупу советуем также — разложив на противень и помешивая: это поможет предотвратить переваривание и сохранить крупу рассыпчатой.
Кускус
По сути кускус — древняя форма пасты, распространенная на севере Африки, среди берберов. На самом деле это не зерно, а продукт из пшеничной муки, которую скатывают в небольшие «зернышки». Традиционно кускус, конечно готовили и продолжают готовят вручную, перетирая грубо смолотую муку (по сути, аналог нашей манной крупы) мокрыми руками. В итоге получается подобие пасты. После того, как кускус приобретает форму, его высушивают и пропаривают.
Виды
В наших супермаркетах продается как минимум две разновидности продукта. Первая — базовый кускус, который готовят в Ливии, Марокко, Тунисе и других странах этого региона. Его отличает мелкий размер. Второй вид более редкий — так называемый израильский кускус, или птитим, более крупный и от этого еще больше напоминающий пасту, например, итальянскую фреголу. Почти весь магазинный кускус можно смело назвать крупой быстрого приготовления.
Как готовить
Несмотря на свою экзотичность, кускус — вещь в хозяйстве довольно удобная. Самый простой кускус из супермаркета, скорее всего, уже подготовлен к употреблению в пищу, и его остается только залить на пять-десять минут кипятком или даже смесью кипятка и сливочного масла, накрыть крышкой и дать воде впитаться. Пропорции все те же, что и при вымачивании булгура: один к одному. Второй вариант — готовить его на пару. В Марокко, где кускус — это и главная крупа, и главное блюдо в целом, его варят в специальной пароварке, в два-три подхода. Дома, конечно, сделать то же самое будет сложно — только если вы не готовитесь к приему марокканской делегации. В прочих случаях рекомендуем попробовать приготовить кускус на пару в упрощенной версии. Вскипятить воду, убавить огонь до минимума, насыпать в металлическое сито крупу, поставить в кастрюлю, чтобы пропарить ее. Готовить около 15 минут. Готовый кускус высыпать на плоское блюдо, полить небольшим количеством воды с маслом и хорошенько размешать, чтобы разбить комки. Вместо воды, кстати, можно использовать перетертые помидоры.
Где попробовать в Москве
AQ Kitchen Безупречный цыпленок по-мароккански с кускусом и чатни из груши — каноническая форма подачи блюда. Детали: |
Pinch Авторское блюдо Луиджи Маньи — черный баклажан в маслинах, который подается с кускусом, имеющим зеленый оттенок за счет базилика, и сладковатыми помидорами конфи. Любителям овощей придется по вкусу. Детали: |
Laffa Laffa Классическое ближневосточное табуле без лишней «петрушки» — свежее, легкое и очень полезное! Детали: |
Burger&Pizzetta Авторская вариация по мотивам табуле — летний салат йогуртовый салат с булгуром и свежим огурцом. Детали: |
Litro Осьминог с булгуром, свежими травами и овощами — чрезвычайно простое по набору ингредиентов блюдо, которое, однако, легко было бы испортить, если бы не умелые руки Тараса Кириенко. Детали: |
Valenok Легкий салат с копченой утиной грудкой, кускусом, личи, зелеными листьями и медово-горчичной заправкой. Детали: |
Touche Любителям экспериментов стоит заказать хумус с печеным перцем и овощи с черным киноа. Детали: |
Tartaria Киноа любим шеф-поварами за свою приятную текстуру, которая удачно дополняет любое блюдо. Например, каре ягненка с баклажаном мисо и йогуртовым соусом. Детали: |
Сыроварня на Красном Октябре Беспроигрышное сочетание киноа с овощами и фруктами: шпинат, хурма, помидоры, зелень. Детали: |
«Кофемания» Здоровее здорового: бургер с котлетой из киноа и кускуса, вместо булочки — листья салата айсберг. Детали: |
Nofar В марокканском ресторане обязательно нужно пробовать тажин с кускусом. В меню есть несколько интересных вариантов сочетания: например, томленый ягненок с топинамбуром. Детали: |
Pate & Co Киноа в компании более интересной, чем просто помидор и огурец, подают в Pate & Co — c молодой свеклой, буратой, эстрагоном, грецкими и кедровыми орехами и эдамаме. Детали: |
Сколько и как варить кускус?
Кускус – особый вид пшеничной крупы, которая готовится путем формирования гранул из слегка влажной манки. Продукт богат хорошо усваиваемыми витаминами и минералами. Как правильно варить кускус, чтобы сохранить все полезные компоненты и придать каше отменный вкус?

В кастрюле и мультиварке
Варить кускус можно на воде, бульоне или молоке.
Последовательность варки в кастрюле:
- в емкость залейте необходимое количество жидкости, поставьте на огонь и доведите до кипения;
- добавьте соль и специи по вкусу;
- засыпьте крупу в воду;
- снимите кастрюлю с огня, накройте крышкой и настаивайте до полной готовности;
- перед подачей добавьте сливочное масло, украсьте зеленью.
Еще один простой способ приготовления:
- в глубокую емкость засыпьте 1 стакан крупы;
- добавьте соль и немного сливочного или растительного масла;
- перемешайте и влейте 100 мл крутого кипятка;
- накройте крышкой и настаивайте 5 минут;
- при необходимости влейте еще 100 мл кипяченого бульона или воды, оставьте на 5 минут.
В мультиварке
Варится кускус в мультиварке по следующему рецепту:
- залейте жидкость в емкость устройства;
- выберите режим «паста» или «варка»;
- когда вода закипит, засыпьте в нее крупу;
- закройте крышку и включите на «подогрев».
Сколько варить
Кускус варится довольно быстро. Когда крупу засыпали в кастрюлю с кипятком, настаивайте ее 5–10 минут под крышкой.
В мультиварке после закипания каша готовится 6–7 минут.
Полезные рекомендации
Хозяйкам на заметку:
- Крупу не нужно мыть. При необходимости уберите мелкий мусор.
- Кускус можно подавать в качестве гарнира или добавлять в салаты.
- Для приготовления используйте толстостенную кастрюлю. Она медленно нагревается, что предупредит пригорание каши, и долго удерживает тепло.
- Во время готовки в пароварке или мультиварке на дно емкости положите мясо или овощи. Это придаст блюду особый аромат и вкус.
- Объем жидкости выбирайте с учетом желаемой консистенции каши. Чтобы получить мягкое нежное блюдо, возьмите кускус и жидкость в соотношении 1:2. Чтобы правильно сварить рассыпчатую кашу для салата, возьмите по 1 стакану крупы и воды.
- Подавайте гарнир с рыбой, мясом, морепродуктами, овощами или грибами.
Варить кускус совсем не сложно. Это вкусный и полезный продукт. В качестве гарнира он дополнит диетический рацион, в составе изысканного салата его можно подавать к праздничному столу.

 В мультиварке после закипания каша готовится 6–7 минут.
В мультиварке после закипания каша готовится 6–7 минут.



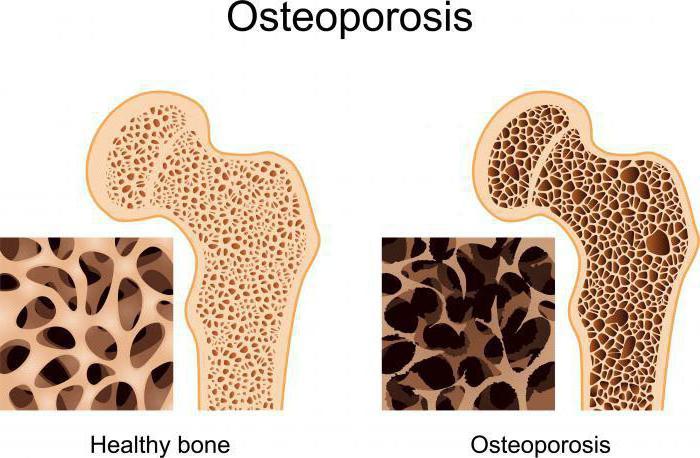


 Сегодня даже школьники знают, что тело человека практически является «ходячей таблицей Менделеева».
Сегодня даже школьники знают, что тело человека практически является «ходячей таблицей Менделеева».
 Можно говорить о своеобразном «круговороте кальция в природе», так как из почвы он поступает в растения, через них – в организмы питающихся ими копытных животных, затем – через мясо и молоко – к представителям хищников и всеядных (включая нас).
Можно говорить о своеобразном «круговороте кальция в природе», так как из почвы он поступает в растения, через них – в организмы питающихся ими копытных животных, затем – через мясо и молоко – к представителям хищников и всеядных (включая нас). Кальций присутствует у всех позвоночных в трех видах. Большая часть его массы сконцентрирована в виде гидроксиапатита в твердых тканях: кости, зубы, ногти, волосы. На ионном уровне кальций задействован в свертывании крови, а на межклеточном – в урегулировании большинства внутриклеточных процессов: от гормональной секреции до мышечного сокращения.
Кальций присутствует у всех позвоночных в трех видах. Большая часть его массы сконцентрирована в виде гидроксиапатита в твердых тканях: кости, зубы, ногти, волосы. На ионном уровне кальций задействован в свертывании крови, а на межклеточном – в урегулировании большинства внутриклеточных процессов: от гормональной секреции до мышечного сокращения.







 В периоды активного роста, усиленных спортивных тренировок, менопаузы у женщин и после операций, а также при диагностированных заболеваниях, связанных с недостатком кальция, назначаются различные препараты, где кальций выступает в чистом виде или в сочетании с витамином D, магнием, калием и цинком.
В периоды активного роста, усиленных спортивных тренировок, менопаузы у женщин и после операций, а также при диагностированных заболеваниях, связанных с недостатком кальция, назначаются различные препараты, где кальций выступает в чистом виде или в сочетании с витамином D, магнием, калием и цинком.






























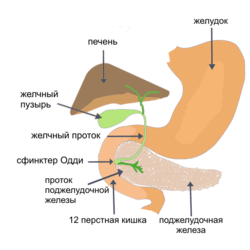
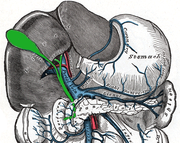
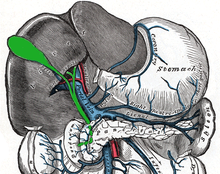 Система жёлчных путей с внешней стороны печени (выделена зелёным)
Система жёлчных путей с внешней стороны печени (выделена зелёным)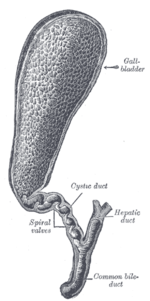
























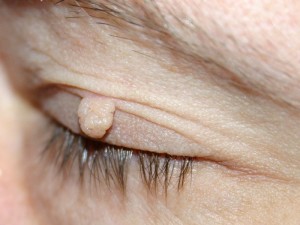
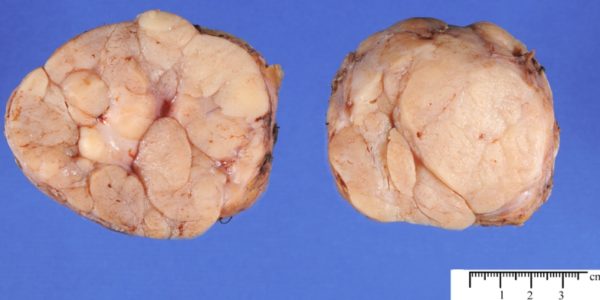
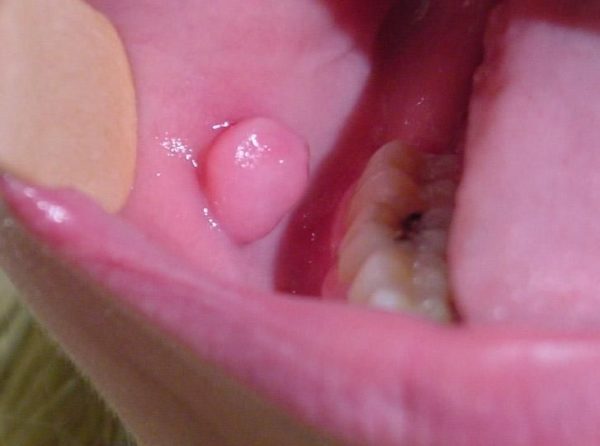








 Фиброма – это опухоль, которая состоит из соединительной волокнистой ткани. Обычно фиброма – это доброкачественное твердое, плотное образование шарообразной или овальной формы.
Фиброма – это опухоль, которая состоит из соединительной волокнистой ткани. Обычно фиброма – это доброкачественное твердое, плотное образование шарообразной или овальной формы. Лечение фибромы, возникшей на коже, проводят удалением – радиоволновым, лазерным и хирургическим удалением.
Лечение фибромы, возникшей на коже, проводят удалением – радиоволновым, лазерным и хирургическим удалением.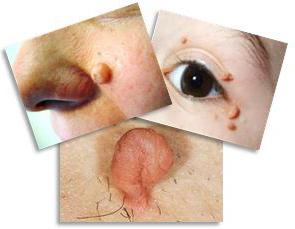

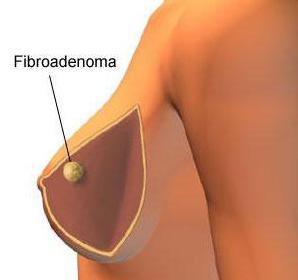
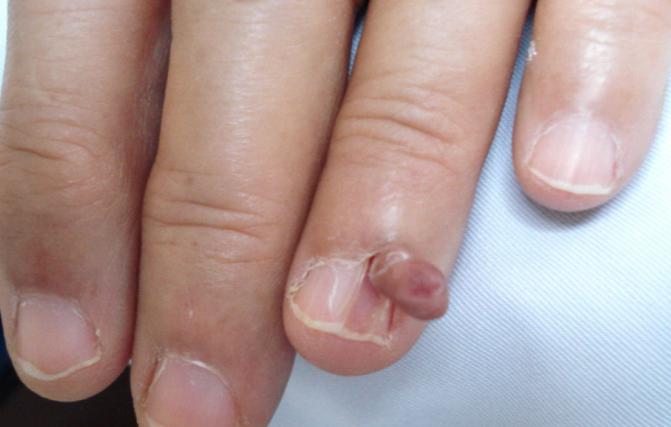
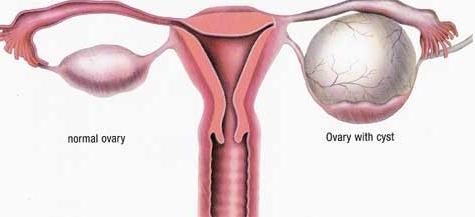
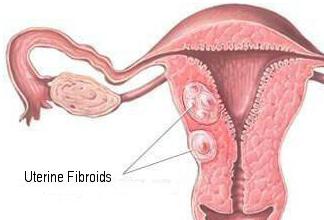




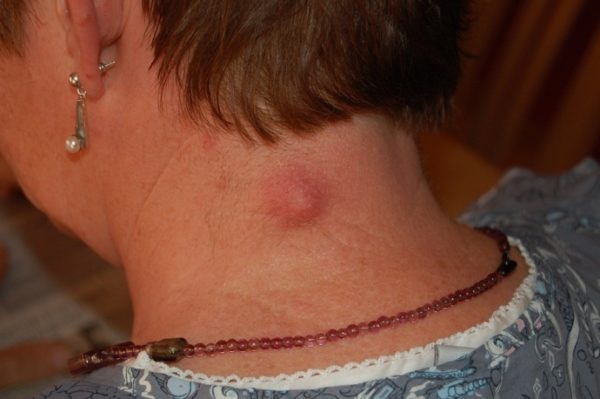
 Мягкая фиброма встречается реже, чем твердая. Состоит она, как правило, из жировой ткани, имеет рыхлую структуру. Образуется на коже в местах частого трения, а именно подмышками, на ягодице, под коленом, на веках глаз, в паху, в области шеи и грудины. Встречается чаще у пожилых женщин с дряблой кожей. Мягкая фиброма не опасна, но лучше удалить опухоль, если есть риск ее содрать.
Мягкая фиброма встречается реже, чем твердая. Состоит она, как правило, из жировой ткани, имеет рыхлую структуру. Образуется на коже в местах частого трения, а именно подмышками, на ягодице, под коленом, на веках глаз, в паху, в области шеи и грудины. Встречается чаще у пожилых женщин с дряблой кожей. Мягкая фиброма не опасна, но лучше удалить опухоль, если есть риск ее содрать.