Боли при плоскостопии – что болит и как снять болевые ощущения
Боли при плоскостопии могут наблюдаться уже с первых стадий заболевания. Они возникают как защитная реакция организма. Их интенсивность зависит от формы и степени деформации. Локализация боли соответствует области поражения и может распространяться по мере развития осложнений.
Специфика боли
Уплощение свода стопы вызывает изменения не только в ногах, но и во всем организме. Иногда симптоматика проявляется в местах, не связанных со ступнями. Это обусловлено сдавливанием позвоночных корешков, иннервирующих определенную часть тела.
Боль при плоскостопии часто вызвана:
- воспалением деформированных суставов;
- растяжением и травмами связок;
- подвывихами и вывихами пальцев;
- осложнениями (сколиоз, остеохондроз, артроз).
Болевой синдром может быть центрального и местного характера. Он имеет острую форму или хроническую. Иногда случаются кратковременные приступы, но чаще наблюдается постоянная боль в ногах, усиливающаяся при движении.
Особенности и причины при разных стадиях патологии


Болевые ощущения напрямую зависят от степени уплощения ступни и наличия осложнений.
| Стадия плоскостопия | Характер боли | Причины |
|---|---|---|
| Первая | Умеренная боль, ноющая или кратковременная. Усиливается после длительного стояния на ногах и физических нагрузок. Состояние часто путают с усталостью. | Первичное изменение формы стоп, ослабление связок, напряжение мышц и сухожилий. |
| Вторая | Болевой синдром становится выраженным и часто не связан с нагрузками. Повседневная обувь доставляет неудобства при ношении. На внутренних поверхностях большого пальца и пятки возникают грубые натоптыши. Походка становится тяжелой и неестественной. После длительного отдыха боль стихает. | Своды ступней становятся ниже 25 мм. Это вызывает деформацию мелких и крупных суставов. Меняется угол наклона пяточной кости, искривляется фаланга большого пальца ноги. |
| Третья | Самая тяжелая степень деформации стоп. Боль присутствует постоянно, при движении она усиливается. Из-за плоскостопия болит все тело. Пациенты вынуждены принимать нестероидные противовоспалительные средства и препараты от мигрени. Отсутствие лечения грозит инвалидностью. | Высота свода ступней достигает минимума. Плоские подошвы не выполняют рессорной функции. Опорно-двигательный аппарат испытывает патологичную вибрацию при каждом шаге. В результате, страдает позвоночник, коленные суставы и головной мозг. |
Важно!
Исправление свода стоп нужно начинать на ранних стадиях. Только своевременная терапия может предотвратить развитие болевого синдрома и избавить от операции.
Влияние формы болезни на симптомы
Если при плоскостопии болят ноги, нужно срочно определить форму патологии. От этого будет зависеть дальнейшее лечение. Существует три типа плоскостопия: поперечное, продольное и комбинированное. Прогрессирование любой из форм приводит к одному финалу, резкому снижению высоты свода. Но все разновидности имеют характерные симптомы.
Продольное плоскостопие


Отличается возникновением боли в центральной части подошвы. Часто страдания доставляет упор на внутренний край ступней. Боль отдает в лодыжки и в голени, иногда доходит до бедра. Стопа удлиняется, могут наблюдаться отеки. Эта симптоматика развивается со второй стадии.
На заметку!
При первой степени продольного плоскостопия пациенты не ощущают изменений. Иногда ходьба доставляет им неудобства и вызывает периодические боли, которые проходят после отдыха.
Поперечное плоскостопие
Встречается чаще, чем продольное. Страдают в основном женщины и дети. Патология вызывает расширение стопы вследствие чрезмерного давления на плюсневые кости. Это вызывает сильные боли в ногах при нагрузке и умеренные в покое.
Поперечное плоскостопие часто бывает причиной сколиоза и артроза. Деформированный свод не в состоянии защитить скелет при ходьбе. Вместо плавного распределения веса, происходит усиленная нагрузка на коленные суставы, голеностопы и позвоночник. Пациенты жалуются, что болит при плоскостопии поперечных связок постоянно и в разных местах. Самые распространенные симптомы:
- боль в пальцах, стопах, голенях и спине;
- отеки в области ступней и ахиллова сухожилия;
- болезненные судороги икроножных мышц;
- жжение в области мозолей и потертостей;
- невозможность ношения привычной обуви;
- воспаление косточки на большом пальце.
На заметку!
Поперечное плоскостопие хорошо поддается лечению на начальных стадиях. У детей эту форму деформации свода можно полностью исправить консервативными методами.


Комбинированное плоскостопие
Комбинированное плоскостопие характеризуется комплексом из симптомов поперечного и продольного типа. Протекает и поддается лечению сложнее. Вызывает боли в покое и при ходьбе. Доставляет трудности при выборе обуви, так как стопа и расширяется, и удлиняется.
На ранних стадиях проявляется ноющими болями в ногах в конце дня. В последующем симптоматика нарастает и без лечения приводит к острым болям в спине во время ходьбы.
Почему болят лопатки и шея
По степени нагрузки стопы занимают второе место в организме после сердца. Они ежедневно выполняют большую работу, связанную с двигательной активностью. Нарушение рессорной функции ступней вызывает заболевания в позвоночнике. Если развился сколиоз, боль проявляется в области поясницы, грудины и лопаток. При таком осложнении, как остеохондроз, недомогание ощущается преимущественно в шейном отделе.
На заметку!
Локализация боли зависит от защемления определенных нервных окончаний при деформации позвоночника. Чаще это происходит при критическом уплощении стопы в запущенных стадиях плоскостопия.
Помощь
Лечение болевого синдрома у детей и подростков проводится только под контролем врача. Самостоятельно можно дать сироп Нурофен или Ибупрофен в возрастной дозировке. Рассмотрим, как снять боль при плоскостопии у взрослых.
Медикаментозная терапия


Аптечные препараты показаны только в случае острого воспаления или выраженного недомогания. Для снятия симптомов применяют нестероидные средства системного и наружного действия:
- Найз;
- Диклофенак;
- Ибупрофен;
- Вольтарен;
- Амелотекс;
- Мелоксикам.
Медикаментозная терапия способствует только снятию боли, она не помогает исправить деформацию.
Важно!
Нестероидные средства противовоспалительного действия имеют много побочных эффектов. Перед использованием следует проконсультироваться с врачом.
Ортопедические устройства
Облегчить боль помогает ношение правильной обуви. Она поддерживает своды ступней в физиологическом положении. Это предотвращает нагрузку на позвоночник, стопы и колени. Постоянное использование корректирующих стелек, шин и супинаторов устраняет болевой синдром и снижает риск осложнений.
Массаж и ЛФК


Эти процедуры можно выполнять дома или у специалиста. Ежедневный массаж и гимнастика снижают усталость и устраняют боль при плоскостопии. Каждый сеанс укрепляет связки и улучшает кровоток в ногах.
Массаж при острых болях делают без приемов разминания и вибрации. В основном используют элементы поглаживания и растирания. Процедуру начинают со спины и заканчивают кончиками пальцев на ногах.
Занятия лечебной физкультурой способствуют увеличению двигательной активности и снятию боли при ходьбе. Самые эффективные упражнения:
- хождение на пятках, носках и наружных боковинах подошвы;
- простые приседания и те же упражнения со скрещенными ступнями;
- собирание небольших предметов с пола и поднятие их на стул;
- сгибание, разгибание и вращение стоп.
Физкультура и массаж в комплексе с ортопедической обувью являются также и профилактикой болевого синдрома при плоскостопии.
Народная медицина против боли
Если болят ноги при плоскостопии, успешно применяются домашние рецепты.
Для снятия болевого синдрома и избавления от мозолей и натоптышей в народной медицине используют:
- ванночки с солью, йодом или скипидаром;
- примочки с прополисом, сырым картофелем, ромашкой и календулой;
- медовые и капустные обертывания;
- мази с яйцом, желчью, глиной и перцем.
Важно!
Боль в ногах при плоскостопии можно снять любым доступным методом, но полностью от нее избавиться поможет только комплексное лечение.
Боль при плоскостопии: причины и способы лечения
Боль при плоскостопии – это симптом, возникающий чаще на поздних стадиях развития болезни. Врачи рекомендуют начинать уход за ступнями, когда недуг только обнаружился. Плоскостопие – деформация стопы, которая бывает приобретенной или имеет врожденный характер, код (шифр) по международной классификации болезней МКБ-10: M21.4, Q66,5. Заболевание причиняет человеку множество неудобств. Заключается в уменьшении высоты продольного или поперечного свода за счет увеличенной нагрузки на кости ступни. возникает на поздних стадиях развития.

Причины боли при плоскостопии
Сильные болевые ощущения, свинцовая тяжесть и прочие неприятные симптомы в ступне при деформации проявляются на второй степени развития заболевания. Своды исчезают, боль распространяется на голень. С третьей стадии больного освобождают от службы в армии.
Причины, по которым возникает мучительный симптом:
- Связки и мышцы в стопе травмируются, местами нарушается их целостность: возникают микронадрывы и микротрещины.
- Происходит раздражение нервных волокон, расположенных в непосредственной близости от мышц, пребывающих в тонусе. Нервы сдавливаются из-за скопления отечной жидкости.
- Если у больного врожденное плоскостопие, боль может возникнуть из-за слабости мышечно-связочного аппарата, соответственно, своды не поддерживаются в нужном положении.
- При поперечном уплощении происходит нарушение целостности плюсневых связок. Ступня дает о себе знать даже на начальных стадиях развития плоскостопия: боль ощущается наряду с усталостью в конце дня.
Постепенное течение плоскостопия усиливает болевые ощущения и причиняет человеку больше проблем и неприятных ощущений.
Обзор действенных обезболивающих
Боль в стопах при плоскостопии – признак активного развития заболевания, повышенной нагрузки на кости и нервные окончания. Иногда дискомфорт заставляет отменить свои планы. Может измениться походка. Поможет действенное обезболивающее, которое оказывает длительный эффект. При лечении плоскостопия врачи назначают мази, снимающие симптомы в течение получаса.
Ибупрофен – средство представлено в таблетированной форме и в форме геля и крема. Использовать средство нужно соответственно предписанной врачом дозировке, в зависимости от степени развития заболевания. Стандартную дозу геля необходимо втирать массажными движениями (50-100 мг препарата) в болезненную зону. Крем должен хорошо впитаться. Таблетки рекомендуется принимать дозировкой по 200 мг, не более 4 раз в сутки.
Кетонал – крем или мазь, в основу входит обезболивающее Кетопрофен. Препарат позволяет убрать боль в ногах при плоскостопии, снять воспаление, усталость, уменьшить отечность. Часто назначается при артрозах. Небольшое количество средства наносится на проблемную область, постепенно втирается. Крем применяется до 10 раз в день, мазь – 3 раза.
Долгит – гель на основе Ибупрофена. Для достижения эффекта рекомендуется использовать средство 3 раза в день. Комплексное действие Долгита направлено на устранение боли, оказание противовоспалительного эффекта.
Диклофенак – мазь для суставов, оказывает мощный обезболивающий эффект, снимает воспаление. Доктора выписывают препарат по причине отсутствия побочных эффектов.
Хондроксид – активно применяется в ортопедии, в том числе в лечении плоскостопия. Для необходимого результата нужно втирать препарат в кожу ступней трижды в день.

Как быстро устранить болезненные ощущения
Надежный метод снятия боли позволит человеку с плоскостопием не отвлекаться от текущих дел. Перед началом применения методов требуется проконсультироваться с доктором по поводу рациональности: часть способов обезболивания могут оказаться бездейственными и навредить стопе еще больше. С особой осторожностью рекомендуется относиться к самостоятельному массажу и упражнениям. Лучше уточнить у врача, как быстро снять болевой синдром.
Популярными и действенными методами при плоскостопии считаются лечебные упражнения и массаж. Некоторые пациенты пользуются методами народной медицины.
Массаж
В комплексном лечении плоскостопия массаж занимает важную позицию. Способствует укреплению мышц ступни, считается отличной анестезией. Следует обратиться за помощью к квалифицированному массажисту. Сделать процедуру можно и самостоятельно, главное – соблюдать правила выполнения. Предварительный общий массаж позволит расслабиться и улучшить эффект, избавиться от головной боли. Нервы, расположенные в ступнях, управляются нервами из позвоночника, начинать нужно со спины, поясницы и колена. Проводить процедуру следует осторожно, без резких движений. Перед началом массажа рекомендуется ненадолго опустить ноги в ванночку с теплой водой.
В первую очередь, нужно помассировать икроножную мышцу, затем – внешнюю и внутреннюю стороны голени, подошву, затем вернуться к икроножной мышце. Порядок массирования стопы следующий:
- подготовительный массаж, растирание и поглаживание;
- массирование внешней, затем внутренней части ступни;
- работа с подошвой и большим пальцем.
Ногу согнуть в колене, стопу подтянуть к себе. Для удобства под голень положить компактный валик или подушку. Начать нужно с поглаживания ступни, перейти к растирающим движениям (около 30 секунд). Растереть и размять руками основания пальцев, после – пятку.
Глубокий завершающий массаж ноги должен выполняться по направлению снизу вверх. Завершается процедура массирования легкими поглаживающими движениями стопы по направлению от пальцев к пятке.
Для массажа можно использовать ортопедические мячики и коврики.

Упражнения
Перед занятиями гимнастикой, стоит согласовать упражнения с ортопедом, чтобы не навредить мышцам, связкам ступней. Существует комплекс, рекомендованный на ранних и финальных стадиях развития патологии.
Положение – сидя на стуле.
- Стопы разместить на полу, на ширине плеч. Выполнять вращения стопой сначала 10 раз в одну сторону, затем 10 раз в другую.
- В том же положении ступней выполнять их «перекат» с внутренней стороны на внешнюю и обратно, по 10 раз.
- Выполнить разворот стоп: сначала свести носки, затем – пятки. Повторить 8-10 раз.
Положение – стоя.
- Плавно выполнять подъемы ступни на носок, сначала обеими ногами, затем – стоя на одной ноге. Аналогично выполнить перенос веса на пятки. Повторить 8-10 раз.
- Выполнять ходьбу на месте без приседания и отрыва пальцев ног от пола на протяжении минуты.
Упражнения можно выполнять в домашних условиях, без посещения спортзала. Заниматься можно в любое время. Несложно выделить 15 минут в день для того, чтобы укрепить связки и мышцы стопы.
Народные средства
Многие лица, страдающие от плоскостопия, предпочитают методы народной медицины: лечение проверено несколькими поколениями. Методика позволяет приготовить лекарство или мазь самостоятельно из доступных составляющих.
Стандартными методами народной медицины при боли считаются примочки и компрессы. При плоскостопии действенным травяным растением считается полынь горькая. Рецепт примочки: промыть листья растения и приложить к стопам, перемотав бинтами или тканью. Полынь способна быстро облегчать неприятные ощущения.
На поздних стадиях избавиться от неприятных симптомов поможет смесь из:
- сока лимона;
- раствора йода (3%).
Ингредиенты смешиваются в равной пропорции, в смесь добавляется 2 таблетки аспирина. Компресс накладывается на больную ногу, обматывается тканью. Подобные компрессы делать редко: 1 раза в 10 дней достаточно. Йод должен быть именно 3%: исключит вероятность получить ожог мягких тканей.
Популярным народным рецептом считаются ванночки для ног: ромашковые, солевые и хвойные. Отвар трав разводится в горячей воде. Длительность принятия ванночки – около 30 минут.
Профилактика боли при дефектах стопы
Болезнь редко удается вылечить полностью, боль со временем может возвращаться. Чтобы этого не произошло, следует проводить профилактику:
- регулярно ходить босиком, желательно по гальке или специальному ортопедическому коврику;
- не прекращать лечебную гимнастику, уделять стопам хотя бы по 10-15 минут в день;
- носить специальные ортопедические стельки;
- заниматься спортом, бегом и йогой;
- правильно подбирать обувь: должна быть качественной (без синтетики). мягкой, не передавливать стопу, задник должен быть плотным и немного завышенным.
Хорошим методом профилактики плоскостопия, свинцовой тяжести и болевых ощущений при этой болезни станет посещение бассейна. Плавание позволяет хорошо разработать ступню, укрепить мышцы.
Каждая методика устранения нежелательных симптомов действенна, но без надлежащего комплексного лечения они будут возвращаться. Если при плоскостопии болит стопа, в первую очередь нужно не устранять неприятные ощущения, а обращаться в медицинское учреждение к доктору, который назначит препараты, массаж и терапию для долгосрочного результата. Лечение всегда индивидуально, зависит от симптоматики.
Статья проверена редакциейсимптомы, лечение и виды, как лечить боли
Плоскостопие представляет собой изменение формы стопы, а точнее, ее сводов. Вследствие их опущения стопа становится плоской и утрачивает одну из основных функций – амортизационную. Это вызывает быструю утомляемость и боли в ногах, которые особенно остро ощущаются после долгой ходьбы или к вечеру.
Плоскостопие бывает продольным и поперечным, поскольку у стопы есть два продольных и один поперечный свод. В норме их поддерживают костные структуры, прочные связки и мышечные сухожилия. Ослабление мышечно-связочного аппарата приводит к искажению арочной конфигурации сводов и опущению костей в середине стопы.
Около четверти населения планеты имеет ту или иную степень плоскостопия. Причем у женщин оно наблюдается в 4 раза чаще, чем у мужчин. Основная причина – ношение обуви на высоких каблуках.
Анатомическая справка
Стопы удерживают вес тела, предотвращают падение при ходьбе, исполняют функцию амортизатора и подъемника. А своды являются важнейшим структурным элементом, определяющим функциональную способность стоп.
Если своды сформированы правильно, то нагрузка на позвоночник и крупные суставы ног распределяется равномерно. Человек легко удерживает равновесие и автоматически приспосабливается к неровностям поверхности земли (пола). Благодаря нормальной высоте сводов, смягчаются удары ног о землю (амортизация).
Таким образом, своды работают подобно пружинам или рычагам, придавая максимальный комфорт движениям с минимальными последствиями для организма. Если по каким-то причинам данное звено выходит из строя, нарушается работа всей опорно-двигательной системы.
Из-за снижения амортизации часть нагрузки переходит на коленные и тазобедренные суставы, а также на позвоночный столб. Поскольку эти структуры не приспособлены к подобной нагрузке, они перенапрягаются и быстро изнашиваются. Вот почему при плоскостопии у взрослых часто диагностируются сопутствующие заболевания – остеохондроз, радикулит и различные поражения коленных суставов.
Виды плоскостопия
Плоскостопие классифицируется по происхождению, направлению и выраженности деформации. В зависимости от причины возникновения различают 5 видов плоскостопия:
- врожденное. Встречается довольно редко, не более чем в 3% всех случаев;
- статическое. Самый распространенный тип, обусловленный ослаблением мышц и связок голеностопной зоны. Зачастую статическое плоскостопие развивается на фоне наследственной слабости соединительных тканей, которая проявляется при воздействии внешних факторов. Это может быть увеличение веса тела, недостаток физической активности при сидячей работе, вынужденное долгое стояние в силу профессиональных обязанностей (работа продавцом, парикмахером), ношение тесной обуви;
- травматическое. Причина – перелом костей стопы или щиколотки;
- рахитическое. Является следствием перенесенного рахита в детстве;
- паралитическое. Непосредственная причина – паралич больших берцовых и подошвенных мышц, возникающий после полиомиелита.
Определить наличие плоскостопия можно и в домашних условиях. Для этого нужно сделать отпечаток ноги на бумаге и измерить ширину следа посередине
По своему направлению плоскостопие бывает продольным, поперечным и комбинированным. Если опускается продольный свод, говорят о продольном плоскостопии. При опущении поперечного свода развивается поперечное плоскостопие. Деформироваться могут и оба свода одновременно: в этом случае будет наблюдаться комбинированное плоскостопие.
Читайте также:
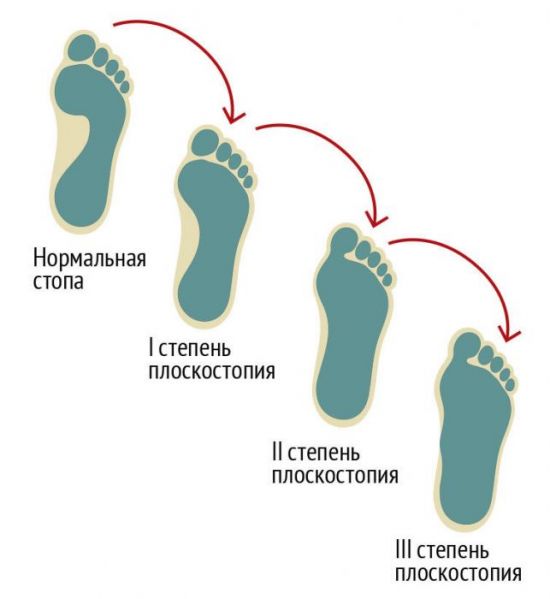
Существует 3 степени плоскостопия:
- 1 степень – форма стопы не изменена, высота свода сохраняется. Из-за ослабления связок возникают боли и усталость после длительной ходьбы либо к вечеру. После отдыха дискомфорт проходит. Характерно изменение походки, которая становится более тяжелой;
- 2 степень – уплощение стоп очень заметно, своды оседают, стопа расширяется и выглядит распластанной. Болевой синдром усиливается и беспокоит практически постоянно. Болезненность распространяется выше по ноге, на область голеностопного сустава и голени. Появляется косолапость и выраженные изменения в походке;
- 3 степень – кроме полного опущения сводов, наблюдается деформация пальцев (особенно при поперечном плоскостопии). Поражаются коленные суставы и позвоночник, развиваются артроз и остеохондроз. Ноги болят постоянно, при этом боль ощущается не только в стопах и голенях, но и в коленях, бедрах и пояснице. Человек с трудом передвигается, ходьба в обычной обуви становится практически невозможной.
Справка: продольное плоскостопие встречается преимущественно в молодом возрасте, до 25 лет, поперечным плоскостопием страдают в основном люди после 35 лет.
У продольного и поперечного плоскостопия имеются разные критерии оценки. При определении степени продольного плоскостопия руководствуются высотой и углом свода стоп. Если необходимо оценить степень поперечной деформации, измеряют угол отклонения большого пальца относительно плюсневой кости и угол, образованный 1-й и 2-й плюсневыми костями.
Степени продольного плоскостопия
В норме угол высоты свода Y составляет не менее 125° при высоте V от 3,6 см. При 1 степени продольного плоскостопия Y = 130–140°, V = 2,5–3,5 см. 2 степень – Y = 141–155°, V = 1,7–2,4 см. 3 степень – Y ≥ 155°, V ≤ 1,7 см.
На начальной стадии своды опускаются незначительно, и деформаций костей нет. При переходе во вторую степень укорачивается таранная кость, ее шейка выступает наружу. Не исключено повреждение хрящевой ткани голеностопа и обезыствление связок.
Для третьей стадии характерно выраженное выпячивание таранной кости и отклонение пятки к внешней стороне. Поперечный свод тоже опускается, и стопа разворачивается внутрь. Первый палец при этом сильно смещается в сторону остальных пальцев.
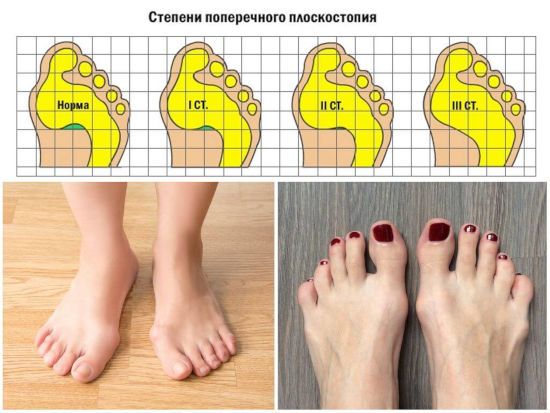
Степени поперечного плоскостопия
Диагностическими критериями поперечного плоскостопия служат два угла – угол, на который смещается большой палец (Y1) и угол между 1 и 2 плюсневыми костями Y2. 1 степень: Y1 = 15–20°, Y2 = 10–12°. 2 степень: Y1 = 21–30°, Y2 = 14–15°. 3 степень: Y = 31–40°, Y2 = 16–20°. 4 степень: Y1 ≥ 40°, Y2 = 20°. В норме значения Y1 и Y2 равны 14 и 9, соответственно.
При поперечном плоскостопии кости предплюсны, к которым крепятся фаланги пальцев, расходятся в виде веера
Симптомы плоскостопия у взрослых
На ранних стадиях плоскостопие заявляет о себе дискомфортом и быстрой утомляемостью ног. Иногда к этим признакам добавляются боли в разных частях нижних конечностей и в пояснице. После отдыха боль, как правило, проходит, но длительное нахождение на ногах вновь приводит к ее появлению.
Справка: об ослаблении связочного аппарата свидетельствует возникновение так называемого «эластичного» плоскостопия. При ходьбе стопы уплощаются, а в состоянии покоя к ним возвращается нормальный вид.
Со временем возникают сложности при выборе обуви. Привычные модели и размеры уже не подходят, поскольку меняется конфигурация и длина стоп. Особенно трудно выбрать подходящую пару вечером, что связано с нарастающей к концу дня отечностью.
Прогрессирующее плоскостопие сопровождается болями в ступнях и голенях. Чаще всего болят стопы в области вершин сводов, рядом с пяткой и внизу голеней. Пациенты могут жаловаться на выраженную болезненность в мелких костях предплюсны, расположенной чуть выше пальцев.
В запущенных случаях отмечаются боли в мышцах бедер, коленях и тазобедренных суставах, а также в пояснично-крестцовом отделе позвоночника. Болевой синдром развивается постепенно: утром, как правило, ноги не болят, а после нагрузок или долгого стояния в них чувствуется усталость и ломота.
Можно ли вылечить
Восстановить нормальную форму стопы проще всего у ребенка, которому не исполнилось 7 лет. Своды стоп в этом возрасте продолжают формироваться, и с помощью консервативных методов можно укрепить мышечно-связочную систему, предотвратив тем самым деформацию костей.
У взрослых все гораздо сложнее. Если признаки плоскостопия только начинают появляться, коррекция может быть успешной. При значительном опущении сводов исправить их форму уже не удастся. Однако лечение все же необходимо, чтобы избежать осложнений и остановить патологический процесс.
Лечение плоскостопия у взрослых
Незапущенное плоскостопие лечится с применением нескольких методов, к которым относятся:
- ношение ортопедических стелек-супинаторов и специальной обуви;
- выполнение лечебных упражнений для ног;
- массажные техники;
- физиопроцедуры.
При неэффективности данных способов, а также в случае наличия тяжелой симптоматики проводится операция.

«Правильная» обувь должна хорошо фиксировать стопу и иметь жесткий задник
Всем пациентам, независимо от степени плоскостопия, назначаются ортопедические изделия. Это могут быть стельки-вкладыши или обувь, сшитая по индивидуальным размерам. При использовании стелек можно носить обычную обувь, но обращать внимание на несколько деталей:
- каблук не выше 4 см;
- качественный материал, из которого сделан верх обуви. Желательно, чтобы это была натуральная кожа;
- широкий, свободный мысок;
- гибкая и упругая подошва, не слишком жесткая и не слишком мягкая.
Так же, как и обувь, физиопроцедуры могут назначаться на любой стадии болезни. Они хорошо снимают болевой синдром и способствуют восстановлению подвижности суставов. С помощью лекарственного электрофореза, ударно-волновой терапии можно улучшить микроциркуляцию и обменные процессы в тканях стоп. Благодаря курсовому физиолечению, нормализуется мышечный тонус, уходят накопившиеся в связках и сухожилиях соли, укрепляются своды стоп.
ЛФК наиболее действенно на ранних стадиях плоскостопия. При систематическом выполнении в течение нескольких месяцев упражнения дают отличный результат. Чтобы быстрее избавиться от патологии, рекомендуется делать гимнастику в утренние часы, а в течение дня повторить комплекс еще 1–2 раза.

Массажный коврик можно сделать самим, пришив детали к куску ковролина. В качестве выпуклых элементов подойдут небольшие гладкие камушки, пуговицы, крупы и пластиковые крышки
Устранить неприятные симптомы и укрепить мышечно-связочный аппарат помогут массажные приспособления. Чаще всего используются специальные коврики с выступающими элементами – шипами или полусферами.
Пользоваться ковриком очень просто – нужно просто ходить по нему в течение нескольких минут или делать несложные упражнения для стоп. Например, вставать на носки или пятки. При выборе коврика следует учитывать, что мягкие модели подходят только для профилактики плоскостопия. Лечебным эффектом обладают более жесткие изделия.
Операция
Лечащий врач может рекомендовать хирургическое вмешательство как при продольном, так и при поперечном плоскостопии. В нетяжелых случаях делают пластику сухожилий и связок. Зачастую ее совмещают с артродезом подтаранного сустава.
Подтаранный артродез выполняется молодым пациентам не старше 20 лет, когда стопа еще продолжает расти. Ограничение по возрасту связано еще и с тем, что после артродеза у людей в возрасте 30+ развивается стойкий болевой синдром.
Остеотомия пяточной кости, напротив, проводится только у лиц старшего возраста. В ходе операции врач распиливает пяточную кость, а образовавшиеся костные фрагменты устанавливает в необходимом положении. Затем конструкция закрепляется титановыми винтами. Результат – восстановление нормальной высоты свода и анатомически правильного расположения суставов стоп.
Наилучшим методом коррекции деформации хирурги считают комбинацию остеотомии и таранно-ладьевидного артродеза. Такая методика обеспечивает хороший клинический эффект и редко дает осложнения. Кроме того, в отличие от подтаранного артродеза, повторного вмешательства не требуется.
При поперечном плоскостопии операции проводятся на переднем отделе стоп. Наиболее часто выполняют остеотомию 1 кости плюсны. Если необходимо, ее дополняют пластикой мягких тканей – мышц, связок и сухожилий.
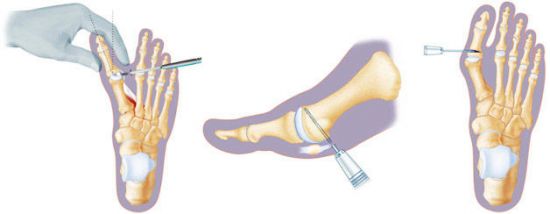
Операции по удалению «косточки на ноге», возникающей при поперечном плоскостопии, могут проводиться открытым и эндоскопическим (малотравматичным) способом, а также с помощью лазера
Сочетание продольного и поперечного плоскостопия представляет собой самую тяжелую форму деформации. Хирургическое лечение включает, как правило, несколько методик: рассечение и резекцию части головки 1-й плюсневой кости, артродезирование отдельных плюсневых суставов.
В большинстве случаев удается совместить все методики и выполнить операцию за один раз. Однако восстановительный период более длительный, чем после операций по поводу продольного плоскостопия. Гипс и костыли не понадобятся, но, возможно, придется 2 недели ходить с металлическими спицами. Их снимут вместе со швами.
Самое важное
Плоскостопие – это та патология, которую можно охарактеризовать цитатой «лучше профилактика, чем больничная практика». В первую очередь необходимо исключить факторы, которые могут негативно воздействовать на здоровье стоп.
Очень важно отказаться от ношения туфель на высоком каблуке, особенно если ноги стали сильно уставать к вечеру. Такую обувь допустимо носить не более 2–3 часов в день и использовать только для торжественных случаев.
Летом полезно ходить по естественным поверхностям – песку, траве, мелкой гальке. Поскольку лишние килограммы добавляют нагрузку на нижние конечности, рекомендуется поддерживать вес в норме.
Если к этому добавить ежедневные упражнения для стоп и ходьбу по массажному коврику, то шансов развиться или прогрессировать у плоскостопия не останется. Будьте здоровы!
Поперечное плоскостопие, симптомы и лечение, фото

В здоровом виде стопа обладает двумя изгибами – поперечным и продольным. Они необходимы, чтобы компенсировать ударные нагрузки во время движения и поддержания состояния равновесия в вертикальном положении.
Содержание:
- Причины, ускоряющие возникновение поперечного плоскостопия;
- Признаки развивающегося поперечного плоскостопия;
- Способы диагностики заболевания;
- Методики терапии поперечного плоскостопия;
- Профилактика деформации стопы.
Это природные амортизаторы, которые предохраняют суставы ног и позвоночник от резких перегрузок, возникающих во время движения.
Поперечное плоскостопие – это изменение строения ступней, проявляющееся сокращением ее поперечного изгиба. 
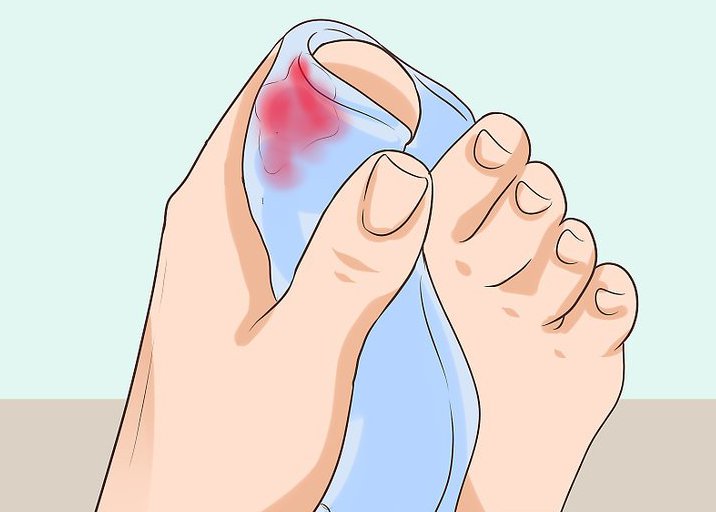
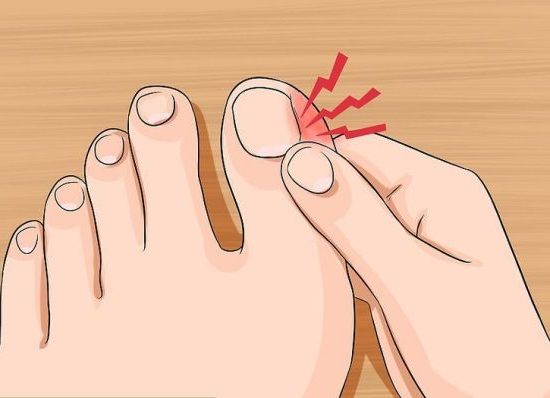
При данном нарушении развивается веерообразное расположение плюсневых косточек и перемещение сустава большого пальца в наружном направлении. В основном развитие поперечного плоскостопия характеризуется пациентами, как появление «косточки» в суставе большого пальца ноги.
Почти все полагают, что эта патология ступней возникает в малолетнем периоде. Но данное заболевание формируется продолжительное время, и начинает проявляется к 50 годам. Чаще всего оно случается у женщин, что объясняется врожденными особенностями мышц и связок голени и особыми требованиями, предъявляемыми к носимым туфлям.
Причины, ускоряющие возникновение поперечного плоскостопия:
- Генетические особенности, передающиеся по женской линии;
- Развивающееся физическое истощение мышечных волокон голени и стопы.
- Результаты травм и переломов костей ступни;
- Деформация костной ткани нижних конечностей вследствие перенесенного рахита в младенческом периоде;
- Профессиональные обязанности, требующие перемещения тяжелых предметов;
- Большая масса тела.
Признаки развивающегося поперечного плоскостопия.
В большинстве ситуаций, начало формирования поперечного плоскостопия не обладает выраженными симптомами. В связи с этим нужно знать основные признаки болезненного состояния стопы:
- Появление болевых ощущений в пальцах ступни;
- Возникновение постоянного ощущения тяжести в ногах;
- Частые непроизвольные сокращения икроножных мышц;
- Появление отеков ступней и голеностопного сустава;
- Возникновение сухих мозолей на пятках, подушечках пальцев.

Развитие заболевания сказывается на усилении проявлений симптоматики:
- Появляются болевые ощущения во всей ступне;
- Внешне наблюдаются изменения формы ступни. Она делается шире, выступает «шишка» на суставе большого пальца. Боль присутствует даже в состоянии покоя.
- В дальнейшем происходит развитие деформации положения большого пальца стопы, называемой бурситом.

Если терапевтические мероприятия не проводятся, начинают развиваться серьезные нарушения в других местах тела. Утрата смягчения при движении порождает увеличенную перегрузку на суставы нижних конечностей и отделы позвоночного столба. Начинают накапливаться нарушения в работе отделов позвоночника и суставах конечностей. Формируется типичная тяжелая поступь, нарушение осанки.
Способы диагностики заболевания.
При обращении в районную поликлинику диагностикой и лечением плоскостопия занимается ортопед. Специалист производит предварительное обследование больной конечности, опрашивает пациента о наличии подобных заболеваний у близких родственников, существующих сопутствующих болезнях.
В случае необходимости назначаются добавочные способы изучения заболевания, определяющие параметры симптомов плоскостопия:
- Плантография – это изучение оттиска подошвы ступни. Выполняют его на бумажном листе подходящего размера, обработав ступни ног маслянистым или придающим окраску раствором. Встают, на подложенный бумажный бланк, обеими ступнями.
Существуют варианты этого метода с использованием компьютерных технологий.
- Рентгеновский снимок – объективный способ, предоставляющий возможность посмотреть картину отклонений, величину произошедших изменений, отслеживать течение болезненного процесса. При рентгенографии получают негативные изображения стоп 2 ракурсов, человека находящегося в вертикальном состоянии.

- Технология электромиографии, позволяет оценить структуру и размещение мышечных волокон голени и ступней, делая запись особым аппаратом электрических сигналов появляющихся в течение их работы.

Методики терапии поперечного плоскостопия.
Излечить от развившегося плоскостопия представителей среднего возраста полностью невозможно. Применяя разнообразные приемы излечения можно добиться улучшения самочувствия пациента, и замедлить прогрессирование болезни. В первую очередь начинают использовать консервативные методы лечения. При быстром ухудшении состояния ступней показаны хирургические вмешательства по устранению болезненных проявлений.
Консервативные способы лечения содержат различные методы:
На сегодняшний день хирургическая операция является наиболее успешным методом реставрации нарушенной анатомии ступни. 
Часть пациентов стараются быстро устранить появившуюся «косточку». Проводится косметическое оперативное вмешательство, во время которого корректируется положение плюсневых костей пальцев ступни. Удаляются костные выросты в районе сустава большого пальца. Посредством только этой методики можно вернуть большой палец ступни в естественное положение.

Профилактика деформации стопы.
Поперечное плоскостопие – это сложное нарушение нормальной работы нижней конечности. Многие больные не идут к врачу и не занимаются лечением этого заболевания, что приводит в дальнейшем к тяжелым нарушениям здоровья. Подмечено, что это состояние изрядно помолодело. Если в прошлом им мучились пациенты в преклонном возрасте, в настоящее время клиенты 40-50 лет попадают на прием к врачу с симптомами появившейся «косточки», болевыми проявлениями в ступнях, длительными признаками усталости и отечности ног.
Поэтому главным способом защититься от подобных страданий становится профилактика указанного расстройства:
- Необходимо систематически выполнять упражнения по укреплению мышц и связок ног;

- При достижении зрелого возраста стараться контролировать перегрузки, возникающие во время различных передвижений;
- Прилагать усилия для снижения лишних килограммов веса тела;

- Пользоваться комфортной для ног обувью;
- По возможности чаще ходить без обуви на отдыхе за городом.
Плоскостопие — симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
Стопа человека принимает на себя весь вес тела в положении стоя и во время ходьбы. Для того чтобы выдерживать нагрузки, все части стопы, — кости, мышцы и связки, — должны находиться в нормальном состоянии, иметь правильное взаиморасположение и работать сообща.
Стопа имеет свод — возвышение, которое находится на ее внутренней части и не соприкасается с опорой. Различают продольный и поперечный своды стопы. В норме они должны иметь определенную высоту, чтобы стопа могла обеспечивать опору и выполнять рессорную функцию — смягчать толчки во время ходьбы, бега, прыжков. Плоскостопие, — снижение свода стопы, — является самым распространенным видом деформации стоп.
Причины
В зависимости от причин развития, выделяют несколько разновидностей плоскостопия.
Врожденное плоскостопие
Эта разновидность встречается реже, чем все остальные. Она обусловлена пороками развития, в результате которых нарушается взаиморасположение и форма костей, связок, мышц стопы.
Рахитическое плоскостопие
Рахит — заболевание, связанное с недостаточностью витамина D в организме, в результате чего мышцы становятся слабыми, а кости — мягкими и податливыми. При рахите деформируются многие части тела, в том числе стопы.
Паралитическое плоскостопие
Как следует из названия этого вида плоскостопия, оно является следствием частичного или полного паралича мышц голени и стопы. Деформация стопы развивается после перенесенного полиомиелита, инсульта.
Травматическое плоскостопие
Деформация стопы является следствием переломов костей плюсны и предплюсны, пяточной кости и лодыжек. Происходит деформация всей стопы, в том числе и ее свода.
Статическое плоскостопие
Этот вид плоскостопия является наиболее распространенным. Его основные причины — слабость связок и мышц стопы. При определенных условиях они не способны обеспечивать нормальную форму свода стопы. Факторы, приводящие к развитию статического плоскостопия:
- Избыточная масса тела, ожирение. При этом на стопы приходятся повышенные нагрузки за счет большого веса.
- Ношение неудобной, тесной обуви, обуви на высоком каблуке и с узкими носками.
- Длительное пребывание в положении стоя.
- Возраст. У детей мышцы и связки стопы являются недостаточно окрепшими. У стариков в них развиваются дистрофические процессы.
Проявления
Плоскостопие протекает в три стадии. На первой стадии проявления практически отсутствуют. Возникает боль в стопах и усталость после интенсивных физических нагрузок, в вечернее время.
На второй стадии боль возникает быстрее. К вечеру стопы и голени устают, начинают болеть. У обуви быстрее стаптывается каблук, особенно с внутренней стороны. Вечером может стать заметным уплощение стопы, а к утру оно проходит. Для выявления плоскостопия на этой стадии врач использует различные методы: плантографию, подометрию, рентгеновское исследование. По рентгеновским снимкам различают три степени плоскостопия, в зависимости от выраженности уплощения свода стопы.
На третьей стадии боли и усталость могут возникать даже после непродолжительной ходьбы. К вечеру ноги болят так сильно, что почти невозможно ходить. На стопах и голенях появляются отеки. Хорошо заметно уплощение стопы.
На четвертой стадии развивается контрактурное плоскостопие. Из-за деформации стопы постоянно травмируются нервы. В итоге мышцы голени становятся сильно напряженными. Они придают стопе неправильное положение. Во время ходьбы возникают сильные боли. Походка затрудняется, человек начинает хромать.
Осложнения
Контрактурное плоскостопие само по себе является тяжелым осложнением, так как оно затрудняет походку, нарушает работоспособность, качество жизни. В результате деформации стоп происходит перекос таза, когда человек стоит. Это приводит к деформациям позвоночника с последующим развитием остеохондроза.
Что можете сделать вы?
Плоскостопие часто начинает формироваться в детском возрасте. Поэтому ребенок должен регулярно проходить профилактический осмотр у ортопеда в установленные сроки. При появлении болей или других симптомов у взрослого нужно посетить хирурга.
Что может сделать врач?
На начальных стадиях плоскостопие можно лечить при помощи теплых ванн, массажа, лечебной физкультуры. Рекомендуется чаще ходить босыми ногами, особенно вне дома, по песку, траве. Существуют специальные комплексы гимнастики для стоп. Если работа предполагает постоянное нахождение в положении стоя, то ее нужно сменить — необходимо исключить длительные нагрузки на стопы.
При выраженном уменьшении свода стопы ортопед может порекомендовать ношение стелек-супинаторов, специальной ортопедической обуви.
На третьей и четвертой стадии, когда имеется стойкая деформация стопы, показано хирургическое лечение. Выполняют операции на суставах и связках, за счет чего стопа принимает правильное положение. Иногда вместо операции применяют фиксацию стопы гипсовой повязкой.
Материал подготовлен редакцией проекта «Здоровье Mail.ru».
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Как лечить плоскостопие у взрослых
Плоскостопие, которое большинство людей не считают чем-то, серьезно угрожающим их здоровью, является одной из наиболее часто встречаемых патологий ортопедической направленности. Мало кто думает о том, как лечить плоскостопие, и совершенно напрасно. Осложнением этой деформации приводят к проблемам в суставах и позвоночнике, нарушая нормальное функционирование всего опорно-двигательного аппарата. Лечение плоскостопия наиболее эффективно в детском возрасте, пока скелет еще не полностью окостенел. Применение терапевтических мероприятий во взрослом возрасте способно остановить развитие болезни и положительно воздействовать на состояние пациента.
Важные моменты в лечении
Полное восстановление свода стопы невозможно после того, как пациент достиг восемнадцатилетнего возраста, но лечить патологию все-равно необходимо. Целью терапевтических мероприятий будет остановка искривления и препятствие возникновения осложнений. Комплекс лечения плоскостопия у взрослых должен подбираться так, чтобы он мог обеспечивать ряд эффектов:
- Должны исчезать боль и отечность, а также сниматься мышечные спазмы.
- Деформирующие процессы должны быть остановлены.
- Важно наличие общеукрепляющего эффекта для организма, а также стимуляция иммунных процессов.
- Обменные процессы под воздействием лечения должны приходить в норму.
- Мероприятия по лечению плоскостопия должны способствовать формированию нормальной походки.
- Терапевтические процедуры должны оказывать укрепляющее воздействие на мышечные волокна и связочно-сухожильный аппарат ступней.
Терапия по степеням


Методы лечения плоскостопия в зависимости от его степени могут отличаться.
- Плоскостопие поперечное, продольное, а также комбинированного типа в первой степени, которая характеризуется отсутствием явных признаков костного деформирования, лечится гимнастикой, применением массажа и теплых солевых ванночек. Действенным способом при любом варианте плоской стопы является выбор правильной обуви. Не годятся те модели обуви, каблук которых в высоту превышает размер 4 см, а носок заужен. Также не должно быть стеснения стопы при носке.
- Вылечить плоскостопие второй степени помогают специально разработанные методики упражнений и массажа в комбинации с физиотерапевтическими методами. Продольный тип плоскостопия требует восьмичасового ношения ортопедических стелек, а при поперечном варианте нужно корректировать стопу, используя для этого специальные манжеты, которые надеваются на переднюю ее часть. Понадобятся специальные модели обуви, чтобы скорректировать расхождение плюсневых костей и отклонение главного пальца в наружную сторону, а также стельки ортопедической направленности.
- Плоскостопие в третьей степени, для которого характерна дисфункция стопы по всем направлениям, лечится с помощью физиотерапии и ортопедической обуви с применением различных противовоспалительных и болеутоляющих медикаментов, чтобы избавиться от воспалительных реакций и боли в артрозных суставах стопы. Нередко в таком случае рекомендуют операцию.
Важно!
Прежде чем лечить плоские стопы в домашних условиях, необходимо посетить специалиста с целью определения степени запущенности патологии и объемов лечения консервативным или оперативным способом. Самолечение может пагубно отразиться на состоянии ног.
Консервативные способы


В эту группу включаются лечебная физкультура, массаж, ношение стелек и обуви ортопедической направленности, медикаментозные средства, а также рецепты народной медицины.
Гимнастический комплекс
Целью любых упражнений из этой группы является укрепление мышечных волокон, а также сухожильно-связочного комплекса стопы. Выполняются они в положении сидя или стоя. Используются движения различного типа, как ступней, так и в голеностопном суставе ног, а также задействуют пальцы.
- Полезна ходьба с использованием какой-то одной части подошвы (внутренняя или наружная сторона) и перекатывание в процессе движения с задних отделов стопы на передние.
- Эффективно использование небольших предметов круглой или цилиндрической формы, которые нужно перекатывать ногами без помощи рук, а также передвижение по бруску приставным способом.
Упражнения для борьбы с этой деформацией выполняют не менее двадцати минут. Лучше уделять этому время дважды в течение дня
Физиотерапия
Из методов физиотерапевтического воздействия эффективность в лечении уплощения стопы обладают магнит, парафиновые и озокеритовые аппликации, фонофорез с кортикостероидными медикаментами, а также электрофорез с анальгетическими средствами
Массаж
Ручной массаж достаточно эффективен в лечении плоскостопия и не представляет чрезмерной сложности. Но первые сеансы лучше провести у специалиста, чтобы понять, как правильно использовать массажные методики применимо к ступням. Способами воздействия в данной ситуации будут растирающие, поглаживающие и похлопывающие движения.
- Производится массирование ног по всей длине в направлении снизу-вверх.
- Ступни массируют с обеих сторон в направлении от пальцев к самой ноге, используя движение собранными в пучок пальцами по кругу или ребром ладони в поперечном направлении.
- Свод массируется костяшками, сжатых в кулак пальцев рук.
- Не должны оставаться без внимания пятки и основания пальцев, которые массируются из положения ноги согнутой в колене.
На заметку!
Уделяют для массажа не более, чем по пять минут каждой ступне, поэтому много времени для него не требуется. Но необходима регулярность выполнения. Поводится он ежедневно, лучше в вечернее время.
Особая обувь


Модели ортопедической обуви, как и специальные стельки, подбирает специалист-ортопед после обследования пациента. Такая обувь должна хорошо удерживать ногу, разгружать стопу, распределяя оказываемую на нее нагрузку равномерно, а также повышать функции амортизации ее сводов и предотвращать развитие осложнений. Лучше, если она будет изготовлена на заказ по индивидуальным меркам.
Народная медицина
Рецепты народных целителей не смогут исправить костные деформации, но способны облегчить состояние, спровоцированное воспалительными реакциями. Наиболее часто используют компрессы, которые прикладываются на всю ночь и включают в свой состав листья белокочанной капусты, ошпаренные в кипятке, глину или мед в смеси с солью или соком из редьки, а также мучные компрессы, представляющие собой смесь муки ржаного типа с нашатырным спиртом.
Есть также несколько рецептов мази для снятия болевых ощущений.
- Смесь из порошка горчицы (100 г), соли (200 г) и керосина в небольшом количестве втирают над больными суставами ног в вечернее время до полного впитывания.
- Травяную смесь из тысячелистника и шалфея в равных объемах, а также зверобоя, взятого вдвое больше чем каждый из предыдущих компонентов, смешивают со смальцем свиного происхождения или вазелином, измельчив предварительно с помощью кофемолки. Намазывать на сустав ноги ежедневно с последующим его укутыванием.
Оперативное лечение
Бороться с плоскостопием ног, когда искривление достигает той крайности, что препятствует нормальному передвижению ногами, можно хирургическими методами. Такие операции считаются сложными и не могут дать гарантию восстановления анатомически правильной высоты и функциональности свода. Это могут быть остеотомии, резекционные операции или методики с последующим неподвижным соединением костных участков. Чаще такие операции используются с целью коррекции плоскостопия поперечного типа, которое встречается в большинстве обращающихся случаев.








 Головная боль редко является серьезным поводом для обращения к врачу. Но если она сопровождается болью в животе и повышением температуры, то такую симптоматику нельзя игнорировать, она может указывать на опасные заболевания. Именно поэтому не стоит пить обезболивающие таблетки и ждать пока само пройдет, лучше обследоваться и узнать точный диагноз.
Головная боль редко является серьезным поводом для обращения к врачу. Но если она сопровождается болью в животе и повышением температуры, то такую симптоматику нельзя игнорировать, она может указывать на опасные заболевания. Именно поэтому не стоит пить обезболивающие таблетки и ждать пока само пройдет, лучше обследоваться и узнать точный диагноз.



 Помимо хирургической патологии, болит низ живота, и повышается температура также при энтероколитах, протекающих с воспалительным поражением преимущественно толстых отделов кишечника, таких как сигмовидная кишка, подвздошная, ободочная. В отличие от хирургической патологии, болевой синдром в таких случаях менее выражен. Провоцирующим фактором чаще являются погрешности в питании. Кроме того, обычно патология пищеварительной системы сопровождается запорами, поносами, диспепсическими расстройствами.
Помимо хирургической патологии, болит низ живота, и повышается температура также при энтероколитах, протекающих с воспалительным поражением преимущественно толстых отделов кишечника, таких как сигмовидная кишка, подвздошная, ободочная. В отличие от хирургической патологии, болевой синдром в таких случаях менее выражен. Провоцирующим фактором чаще являются погрешности в питании. Кроме того, обычно патология пищеварительной системы сопровождается запорами, поносами, диспепсическими расстройствами. При вовлечении в процесс мочевого пузыря дополнительными симптомами являются частые позывы к мочеиспусканию, рези и болезненность.
При вовлечении в процесс мочевого пузыря дополнительными симптомами являются частые позывы к мочеиспусканию, рези и болезненность. Специалист прокомментирует ситуацию и назначит лечение и в случае наличия болей при овуляции, если причиной их являются патологические процессы, а также поможет определиться с тактикой при болезненных менструациях, которые могут быть обусловлены как врожденным нарушениями, так и патологическими процессами.
Специалист прокомментирует ситуацию и назначит лечение и в случае наличия болей при овуляции, если причиной их являются патологические процессы, а также поможет определиться с тактикой при болезненных менструациях, которые могут быть обусловлены как врожденным нарушениями, так и патологическими процессами. Боль практически всегда сопровождается сильной тошнотой и рвотой. Существует огромное множество заболеваний, при которых человек жалуется на боли в животе. В области желудка, кишечника могут возникать приступообразные боли, затем судорожное состояние.
Боль практически всегда сопровождается сильной тошнотой и рвотой. Существует огромное множество заболеваний, при которых человек жалуется на боли в животе. В области желудка, кишечника могут возникать приступообразные боли, затем судорожное состояние.



 Одна из наиболее часто встречающихся жалоб – это жалоба на боли в животе. Существует огромное множество заболеваний, при которых человек жалуется на боли в животе.
Одна из наиболее часто встречающихся жалоб – это жалоба на боли в животе. Существует огромное множество заболеваний, при которых человек жалуется на боли в животе.


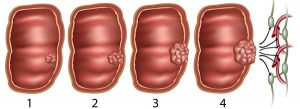 На начальном этапе развития онкологического процесса симптомы практически не проявляются, что затрудняет его дальнейшую терапию.
На начальном этапе развития онкологического процесса симптомы практически не проявляются, что затрудняет его дальнейшую терапию. Своевременное лечение и соблюдение всех рекомендаций специалиста продлевают жизнь пациенту.
Своевременное лечение и соблюдение всех рекомендаций специалиста продлевают жизнь пациенту. Болевые ощущения после приема пищи в области живота могут быть вызваны развитием онкозаболевания в кишечнике.
Болевые ощущения после приема пищи в области живота могут быть вызваны развитием онкозаболевания в кишечнике. Одним из методов диагностирования является процедура визуального осмотра слизистой оболочки прямой кишки.
Одним из методов диагностирования является процедура визуального осмотра слизистой оболочки прямой кишки. Хирургическое удаление злокачественного образования — основный метод терапии онкологии кишечника.
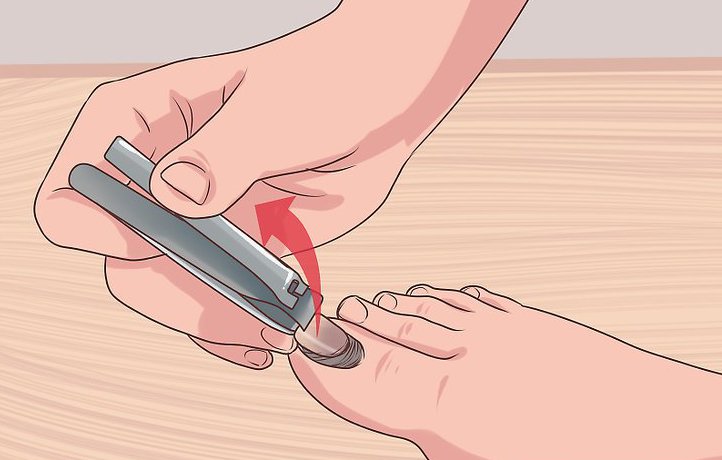
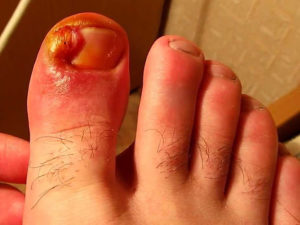
Хирургическое удаление злокачественного образования — основный метод терапии онкологии кишечника. Плохое качество педикюра вызывает проблемы с кожей. Инструмент задевает кутикулы, появляются воспаления, осложнения, царапины, вокруг ногтя появляется гной. Расстройство вызывают микробы, стрептококки, стафилококки, обитающие на коже каждого человека.
Плохое качество педикюра вызывает проблемы с кожей. Инструмент задевает кутикулы, появляются воспаления, осложнения, царапины, вокруг ногтя появляется гной. Расстройство вызывают микробы, стрептококки, стафилококки, обитающие на коже каждого человека. Лекарство:
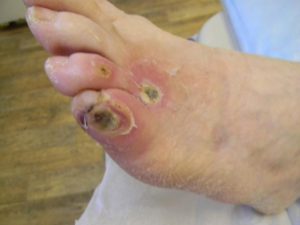
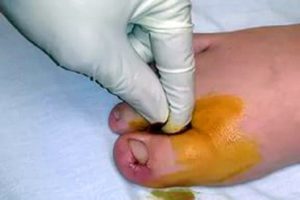
Лекарство: Проблемы с кровоснабжением возникают у диабетиков. Сосуды плохо доставляют кровь к ступням, пальцам ног, уменьшается чувствительность, замедляется обменные процессы, раны хуже заживают. Такое явление называется диабетической стопой. Человек не чувствует даже маленький камушек в ботинке. Когда появляется ранка на ноге, боль не ощущается. Попадает инфекция, кожа заживает плохо, развивается воспаление. Нарывы при СД могут привести к развитию гангрены. Часто таким пациентам проводится ампутация.
Проблемы с кровоснабжением возникают у диабетиков. Сосуды плохо доставляют кровь к ступням, пальцам ног, уменьшается чувствительность, замедляется обменные процессы, раны хуже заживают. Такое явление называется диабетической стопой. Человек не чувствует даже маленький камушек в ботинке. Когда появляется ранка на ноге, боль не ощущается. Попадает инфекция, кожа заживает плохо, развивается воспаление. Нарывы при СД могут привести к развитию гангрены. Часто таким пациентам проводится ампутация.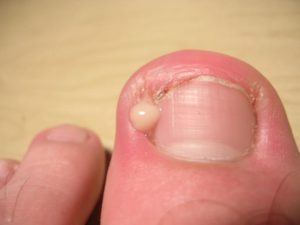














 Если сгусток образовался – неважно, какого размера, иногда он может выступать за пределы десны и ощущаться щекой или языком, — значит, все идет хорошо. На этом этапе заживления ранки ее не нужно полоскать и тем более пытаться оторвать сгусток или выковырять зубочисткой. Наоборот, его нужно оберегать и не тревожить даже языком.
Если сгусток образовался – неважно, какого размера, иногда он может выступать за пределы десны и ощущаться щекой или языком, — значит, все идет хорошо. На этом этапе заживления ранки ее не нужно полоскать и тем более пытаться оторвать сгусток или выковырять зубочисткой. Наоборот, его нужно оберегать и не тревожить даже языком. К сожалению, чаще всего кровотечение после удаления зуба начинается по двум причинам:
К сожалению, чаще всего кровотечение после удаления зуба начинается по двум причинам:
 Если при этом ощущается боль, острая, ноющая или пульсирующая, если повышается температура тела, появляется озноб, головокружение, тошнота, нужно немедленно вызвать врача.
Если при этом ощущается боль, острая, ноющая или пульсирующая, если повышается температура тела, появляется озноб, головокружение, тошнота, нужно немедленно вызвать врача.






 Загрузка…
Загрузка… 














































 Слабительное магния сульфат (магнезия или английская соль) — это то, что грамотный фармацевт предложит в случае острого запора. Препарат относится к солевым слабительным, действующим за счет притягивания воды или осмоса.
Слабительное магния сульфат (магнезия или английская соль) — это то, что грамотный фармацевт предложит в случае острого запора. Препарат относится к солевым слабительным, действующим за счет притягивания воды или осмоса. Магния сульфат в порошке используется для лечения хронических запоров
Магния сульфат в порошке используется для лечения хронических запоров Магния сульфат выпускается не только в бумажных пакетах, но и в удобной пластиковой банке
Магния сульфат выпускается не только в бумажных пакетах, но и в удобной пластиковой банке Для приготовления раствора со слабительным действием нужно растворить порошок магнезии в теплой воде
Для приготовления раствора со слабительным действием нужно растворить порошок магнезии в теплой воде
















 Загрузка…
Загрузка…