Что можно есть после пищевого отравления
Бытовое отравление пищей случается не только у детей, но также и у взрослых. Недожаренное мясо или рыба, сырые яйца, некачественные молочные продукты — все может привести к пищевому отравлению. Поэтому всегда внимательно относитесь к продуктам питания. Тщательно мойте фрукты и овощи, хорошо прожаривайте мясо и рыбу. Также не стоит есть консервы или молочные продукты, в свежести которых Вы не уверены. Поверьте, что проблем с пищеварением после употребления несвежих продуктов у Вас может появиться очень много.
В тяжелых случаях отравления очень важно вовремя оказать первую помощь и обратиться в больницу. Ведь отравление может вызвать не просто некачественная еда, но также и различные химикалии, которые могут попасть в еду. Поэтому без помощи врачей порой не обойтись никак.
После отравления все силы организма уходят на то, чтобы восстановиться и очиститься от болезнетворных бактерий. Естественно, организм не будет тратить свои силы на переваривание обычной пищи. Поэтому диета при отравлении должна быть очень щадящей.
Так что есть после отравления? В день, когда Вы отравились, количество еды, которое Вы сможете съесть, должно быть минимальным. А вот воду следует пить как можно чаще. Также Вы можете пить черный чай с ложечкой сахара и домашними сухариками из хлеба. Не следует на данный момент очень много есть. К вечеру Вам должно уже стать немного легче, поэтому можно пить нежирный куриный бульон. Также можете сварить жидкую кашу на воде: рисовую, гречневую или манную. Картофельное пюре без масла и молока также можно есть в небольших количествах.
Питание после отравления на второй день можно уже разнообразить. Можете съесть немного куриного мяса. Если хотите, можете приготовить паровые котлеты. Также очень важно готовить легкие постные блюда, которые будут полностью усваиваться организмом и не перегрузят работу пищеварительной системы. Обратите свое внимание на различные блюда с рисом. Рисовый отвар уже давно используют в медицине при пищевых отравлениях и инфекциях.
Важно знать, что следует исключить из своего рациона в первые пару дней после отравления. Кофе, соки и кисель недопустимы. Также следует полностью исключить шоколад, газированные воды, консервы, жирную, соленую, острую, жареную пищу и алкоголь. Желательно отказаться от молочных и кисломолочных продуктов. Сырые овощи также не рекомендуется употреблять. Замените их на вареные.
Также после отравления нельзя есть фрукты. Груши, сливы и виноград полностью следует исключить. Можно употреблять цитрусовые на 3-4 день после отравления, но в очень небольшом количестве. А вот яблоки можно включить в свой рацион, но только печеные или квашеные.
Немаловажно знать не только, что едят при отравлении, но и как. Не следует питаться пару раз в день, полностью наедаясь. Прием пищи следует ограничивать. Питание должно быть дробным 6 раз в день. Переходить на обычный рацион Вы сможете тогда, когда сами почувствуете, что желудок больше не раздражен.
Так как пищеварительная система достаточно слаба после отравления, можете употреблять пробиотики, которые помогут полезным бактериям восстановиться в желудочно-кишечном тракте. В аптеках можно найти различные препараты, которые помогут Вам. Также наладить пищеварение после отравления помогут определенные продукты питания, которые обязательно следует включить в свой рацион.
Что есть после отравления в первые две недели, чтобы полностью наладить пищеварение? К блюдам, которые Вы можете приготовить себе, относятся супы с крупами и борщ из квашеной капусты или капустняк. На данный момент организму не хватает аминокислот, поэтому рекомендуется есть гороховое пюре, которое очень легко усваивается. Гороховое пюре следует употреблять вместе с консервированными грибами, морской и квашеной капустой, рыбой.
Полное восстановление после отравления длится достаточно долго, поэтому в течение двух недель следует ограничить количество потребляемого мяса. Также необходимо следить, чтобы оно было хорошо прожаренным или отваренным.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Диета после пищевого отравления
1 марта 2015 | Просмотры: 2 599 Оцените статью: Загрузка…
Загрузка…Пищевые отравления легкой степени успешно лечатся на дому. Немаловажную роль в процессе выздоровления отводят режиму питания. Дело в том, что при пищевом отравлении поражается слизистая желудка и кишечника, страдает печень и поджелудочная железа. Для поддержания организма и скорейшего восстановления пищеварительных процессов врачи рекомендуют придерживаться диеты после пищевого отравления.
![]()
Полезные продукты
Первые день — два лучше полностью воздержаться от приема пищи. Пить воду, солевые растворы, компот из сухофруктов или некрепкий чай. Затем можно есть легко усвояемые продукты, не раздражающие стенки желудка и кишечника.
![]()
• Варят на воде жидкие каши из гречневой, овсяной или рисовой крупы.
• Кисломолочные продукты: простокваша, кефир, йогурт. Молоко не рекомендуется, так как вызывает в кишечнике процессы брожения.
• Картофельное пюре употребляют в небольших количествах, следя за состоянием кишечника.
• Все овощи и фрукты едят только в термически обработанном виде. Полезны печеные яблоки, вареная морковь, брокколи и цветная капуста, тушеные помидоры.
• Белковые продукты вводят в рацион через несколько дней после прекращения острого периода заболевания. Употребляют нежирные сорта мяса (курица, кролик), морскую рыбу. Яйца и творог рекомендуется в небольших количествах.
• Полезен крахмальный кисель и отвары из сухофруктов или шиповника.
![]()
Что нельзя есть после отравления
В первую очередь — это «вредные» продукты: копчености, маринады, соусы, консервы, фастфуд. Нельзя пить газировку и есть сладости. Также на время соблюдения диеты после отравления из меню исключают:
![]()
• Белый хлеб, булки, сдобу. Макаронные изделия ограничивают, отдавая предпочтения вермишели.
• Жирную пищу и жиры растительного и животного происхождения. Как исключение, в каши можно добавлять немного топленого или сливочного масла.
• Продукты, богатые клетчаткой: бобовые, перловка, пшенная и ячневая каши, капуста, огурцы, редис.
• Не рекомендуется есть груши, сливы, виноград, пить фруктовые и ягодные соки.
Какой режим питания соблюдать?
Диета после пищевого отравления подразумевает особый режим приема пищи. Есть следует часто, пять – шесть раз в день. Перерыв между приемами пищи должен составлять не менее 2 часов. Разовая порция еды небольшая, объем ее около 300 мл. При таком режиме организм лучше справляется с перевариванием пищи, успевает выработать необходимое количество пищеварительных соков.
![]()
Все блюда должна быть теплыми, но не горячими – чтобы не травмировать ослабленный желудок. За полчаса до еды полезно выпить стакан воды. Сразу после трапезы пить не рекомендуется – это будет мешать процессу пищеварения. Лучше выпить немного воды через 1 – 1,5 часа после еды.
В зависимости от тяжести пищевого отравления диету придется соблюдать в течение от 3 – 5 дней до нескольких недель. В пищу употребляют легко усвояемые продукты, исключают острые, жареные и жирные блюда. К обычному режиму питания возвращаются постепенно, прислушиваясь к потребностям своего организма.
Видео к статье
Читать также:
Похудение без голоданияКак не набрать лишний вес зимой
Диета 8 кг за неделю
Как поддерживать организм здоровым во время похудения
Диета кормящей мамы при аллергии у ребенка
симптомы, первая помощь и лечение
Картофель – один из самых популярных продуктов питания. Он хорошо усваивается, содержит много полезных веществ, но насколько он безопасен? На вопрос, можно ли отравиться картошкой, многие отвечают отрицательно, даже не задумываясь. А ведь отравление картофелем встречается намного чаще, чем нам кажется, и последствия такой интоксикации могут быть самыми тяжелыми.
Причины
Основная причина – это соланин в картофеле. Соланин – ядовитое вещество (гликоалкалоид), содержащееся во всех представителях семейства пасленовых, к которым относится и картофель. С его помощью растение защищается от насекомых и животных, питающихся клубнями в земле. Попадая в организм человека, яд в картофеле воздействует на нервную систему, вызывая ее угнетение, повреждает клеточные мембраны эритроцитов и вызывает почечную недостаточность.
В свежих клубнях количество химического соединения не превышает 0,05%. Это количество безопасно для человека, так как для отравления необходимо около 200-400 мг.
Гораздо опаснее «зазеленевший» или проросший картофель, который пролежал всю зиму или находился какое-то время на свету. В таких клубнях количество соланина может достигать до 100 мг на 100 г массы, и для отравления будет достаточно съесть 200 г продукта.
К счастью, большая часть соланина накапливается в кожуре, отростках и зеленых пятнах. При их удалении 90% опасного вещества удаляется. Но риск отравления соланином картофеля все равно остается.
Отравиться картофелем можно, если:


- употреблять в пищу проросший картофель – в нем количество соланина может в сотни раз превышать допустимое.
- Корнеплоды хранились в течение нескольких суток под ярким солнечным светом – в таких условиях картофель начинает усиленно готовиться к посадке, выпускает ростки, и количество соланина увеличивается во много раз.
- Выращивание корнеплодов в неподходящих условиях – слишком низкая посадка, избыточное количество влаги при росте.
- Повреждение клубня.
- Преждевременное мытье картофеля – больше, чем за 1-2 часа до готовки.
Соланин может годами накапливаться в организме человека, вызывая хроническую интоксикацию, повреждая суставы и увеличивая риск развития онкологических заболеваний.
Отравиться можно не только позеленевшей картошкой. Опасность представляют также блюда с этим продуктом, если при их приготовлении были нарушены санитарно-гигиенические нормы; чипсы и картофельные снеки, большое количество которых жарят в одном и том же подсолнечном масле; всевозможные «быстрые» пюре, в составе которых натурального картофеля практически нет.
Опасность представляет и картофель, обработанный большим количеством химических удобрений или пестицидов, хотя по его внешнему виду определить это невозможно.
Симптомы отравления картофелем
Симптомы интоксикации похожи на любое другое пищевое отравление.
Первые признаки интоксикации – это тошнота, рвота, боль в животе и диарея. Позже присоединяются головная боль, слабость, повышение температуры тела и помутнение сознания.
Характерные признаки отравления:
- ощущение горечи и жжения в ротовой полости;
- учащение дыхание;
- расширение зрачков;
- нарушение сердечного ритма
- повышенное слюноотделение
- потеря сознания, судороги.

 Чем сильнее отравление картофелем, тем более выражены симптомы интоксикации. Легкое отравление характеризуется нарушением пищеварения, тошнотой и рвотой не чаще 3-6 раз в сутки, умеренной болью в животе и головной болью.
Чем сильнее отравление картофелем, тем более выражены симптомы интоксикации. Легкое отравление характеризуется нарушением пищеварения, тошнотой и рвотой не чаще 3-6 раз в сутки, умеренной болью в животе и головной болью.
При отравлении средней степени тяжести самочувствие больного нарушается гораздо сильнее. Его мучают спазмы в животе, выраженная диарея и рвота. Могут наблюдаться эпизоды головокружения, повышения артериального давления, тахикардии.
Тяжелое отравление может вызвать судороги, потерю сознания, нарушения работы сердца и почек.
Первая помощь при отравлении картошкой
При отравлении соланином картофеля первую помощь нужно оказывать немедленно, как только появились симптомы интоксикации.
Важно правильно оценить тяжесть состояния больного. При появлении признаков воздействия на нервную систему — спутанность сознания, нарушение речи, координации движения или судороги — необходимо срочно обратиться за медицинской помощью и организовать лечение в стационаре.
До приезда “Скорой помощи” или при лечении в домашних условиях нужно:
- промыть желудок – выпить 1,5-2,5 л жидкости (прохладной воды, слабого раствора марганцовки, фурацилина) и вызвать рвоту, надавив на корень языка. Процедуру повторяют до момента появления чистых промывных вод.
- Прием сорбентов. Активированный уголь, Полисорб, Смекта, Энтеросгель — все эти препараты уменьшают интоксикацию и улучшают состояние больного. При отравлении рекомендуемую дозу можно увеличить или принимать препарат каждые 3-4 часа.
- Восполнять потраченную жидкость – очень важно не допустить обезвоживания, особенно у маленьких детей. Для этого больных отпаивают водой, специальными растворами, компотом, несладким чаем. Жидкость дают небольшими порциями, по 1\4 стакана или ложкой, часто, следя, чтобы количество выпитой жидкости было не меньше количества выделенной (примерно).
Лечение отравления

 Лечение в домашних условиях проводится в течение 3-10 дней. В этот период больной должен соблюдать диету, пить больше жидкости, принимать сорбенты, больше отдыхать.
Лечение в домашних условиях проводится в течение 3-10 дней. В этот период больной должен соблюдать диету, пить больше жидкости, принимать сорбенты, больше отдыхать.
Особенно важно соблюдение диеты. В первые 1-2 дня после отравления рекомендуется от еды отказаться полностью, но пить много жидкости. Затем 2-3 дня есть только легкую пищу в ограниченном количестве – жидкие каши, овощные супы, кисломолочные продукты. А в следующие дни диету можно расширять, но исключить из меню жареное, соленое, жирное, блюда с пряностями и приправами.
При лечении в стационаре, кроме оказания первой помощи, приема сорбентов и соблюдения диеты больным проводится инфузионная терапия, ферментотерапия, симптоматическое лечение.
Последствия
Последствия отравления зависят от его тяжести и вида. Чаще всего интоксикация проходит без осложнений, и спустя 2-3 дня человек возвращается к обычной жизни.
При тяжелых отравлениях возможно повреждение соланином нервной ткани, желудочно-кишечного тракта и почек.
В самых тяжелых случаях, развивается острая почечная недостаточность, которая может привести к смерти.
Профилактика
Избежать отравления овощем достаточно легко. Недавно собранная картошка, примерно с нового урожая до Нового года, безопасна. Такой картофель можно есть в любых количествах, не боясь отравления. А вот ближе к весне клубни должны составлять меньшую часть рациона, картофель можно добавлять в первые и вторые блюда, но не в качестве основной составляющей.
Важно обращать внимание на внешний вид картофеля. Отравление зеленой картошкой чаще всего развивается из-за невнимательности или желания сэкономить и не выбрасывать испорченные клубни. При чистке картофеля обязательно нужно удалять все глазки, срезать толстую кожуру и тщательно убирать все зеленые пятна. Если клубень позеленел в глубину больше, чем на четверть – его лучше выбросить и не рисковать своим здоровьем.
Хранить картофель рекомендуется в темном месте, недоступном для солнечных лучей и света, хорошо проветриваемом и сухом.
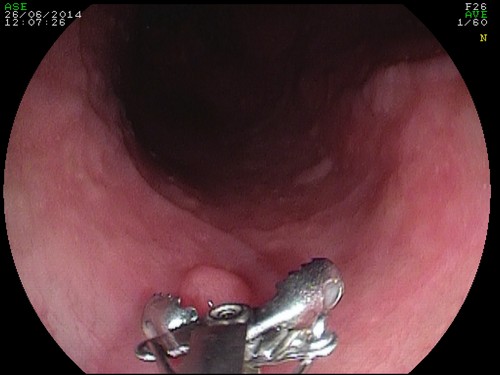
симптомы, есть вареный картофель при интоксикации или после нее, что делать и как лечить
Люди с недоверием относятся к экзотическим фруктам и овощам, но есть продукты, которые ни у кого не вызывают подозрений. Один из них — картошка. Этот овощ растет почти в 100 странах и в самых разных широтах. В России (и не только) картофель стал основным продуктом питания, отчего получил в народе название «второй хлеб».
Картошка знакома всем с самого детства, из нее можно приготовить сотни вкуснейших и полезных блюд. Этот овощ настолько прочно вошел в повседневный рацион, что не возникает даже мысли, что им можно отравиться. Но картофельные клубни отнюдь не столь безобидны и способны привести к тяжелейшему отравлению. Читайте, как не стать жертвой ядовитого картофеля и что делать при отравлении.
Содержание статьи
Картофельный яд
Картофель относится к семейству пасленовых, куда входит множество растений с крайне нехорошей репутацией. Это дурман, табак, сладко-горький паслен и белена, из которой с незапамятных времен делали яды. Все эти растения содержат токсины, некоторые из них даже в небольших количествах смертельно опасны для человека.
Может показаться, что картофель стоит особняком от своих опасных родственников, но это не так. В нем тоже синтезируются и накапливаются ядовитые вещества: соланин и хаконин. Это гликоалкалоиды, которые вырабатываются в клубнях, стеблях, листьях и цветах картофеля для защиты от насекомых и различных заболеваний. Концентрация хаконина в клубнях небольшая, поэтому главную опасность для любителей картошки представляет именно соланин.
Это интересно! Соланин — это токсин, характерный именно для пасленовых. Поэтому назван он в соответствии с латинским названием этого семейства (Solanaceae).
Больше всего соланина находится в кожуре, слое клубня, который расположен прямо под ней, и в так называемых глазках — картофельных почках. Поэтому, несмотря на то, что именно в кожуре сосредоточена большая часть полезных веществ картофеля, не стоит употреблять ее в пищу.
Почти всем с детства известно, что нельзя есть зеленую картошку. Поэтому многие люди полагают, что зелень на кожуре картофеля и есть соланин, но это не так. Изменение цвета клубней вызывает абсолютно безвредный хлорофилл, который вырабатывается там под воздействием солнца. Зелень считается однозначным признаком отравы, но иногда ядовитый картофель совершенно не отличается по цвету от безопасного.
Наибольший вред несет в себе картофель, расположенный на открытых витринах под прямыми солнечными лучами. Ведь именно солнечный свет способствует выработке соланина. Иногда покупателю достаются старые клубни, у которых превышен срок хранения. В такой картошке тоже может быть опасная концентрация токсина.
Это интересно! Чтобы не допустить появление соланина в картофеле, в Америке и странах Европы производители фасуют его в непрозрачные полотняные мешки и устанавливают срок годности 3 месяца.
Как происходит интоксикация
Из пищеварительной системы соланин всасывается в кровь и разносится по всему телу. В среднем на это уходит около 2 часов. В зоне наибольшего риска оказываются нервная, сердечно-сосудистая и мочевыводящая системы, а также органы дыхания.
Можно ли отравиться картошкой? Опасна для организма концентрация 2–5 мг на 1 кг массы тела. Если она доходит до 6 мг/кг, возможен летальный исход. Для человека массой 70 кг смертельной будет доза 420 мг.
Исходя из этих цифр, отравление возникнет, если съесть за раз порядка 2 кг зеленого картофеля. Мало кто способен справиться с такой порцией, и может показаться, что никакой опасности нет. Но здесь вступает в силу одно крайне опасное свойство этого вещества.
Соланин полностью выводится из организма только спустя сутки. Если же употреблять ядовитый картофель несколько раз в день на протяжении нескольких суток, токсин накапливается в организме и может достичь опасной для здоровья концентрации. Именно этот фактор приносит неприятности тем, кто считает, что небольшие порции зеленого картофеля не вредят организму.
Это интересно! Одно из самых массовых отравлений картофелем произошло в 1979 г. в лондонской школе для мальчиков. Тогда у 78 детей и нескольких преподавателей неожиданно начались боли в животе, рвота, диарея судороги. Некоторые даже впали в коматозное состояние. Проводившие расследование врачи обнаружили, что причиной этой вспышки стал мешок картофеля, который целый год хранился в подвале.
Симптомы отравления
Отравление картофелем по своим симптомам не слишком отличается от обычного пищевого. Первые признаки можно наблюдать спустя 8–12 часов после употребления:
- горечь и жжение во рту;

- повышение температуры;
- учащенное дыхание, одышка;
- расширенные зрачки;
- учащенное сердцебиение;
- упадок сил;
- сильное слюноотделение;
- желудочные спазмы;
- тошнота и рвота;
- диарея;
- головная боль и головокружение;
- сонливость;
- обмороки, судороги.
В отдельных случаях у отравившегося нарушается связность речи и наблюдается спутанность сознания. Еще реже больной впадает в коматозное состояние. Как правило, это бывает при крайне сильном отравлении и угнетении нервной системы.
По выраженности симптомов отравления соланином выделяется 3 степени тяжести:
- При легком отравлении происходит расстройство пищеварения, которое сопровождается чувством тошноты. 3–6 раз за сутки может быть рвота. Часто возникает головная и не очень сильная боль в животе.
- При отравлении средней тяжести появляются куда более ярко выраженные симптомы. Больной ощущает сильные и болезненные спазмы в животе, появляется диарея и сильная, частая рвота. Также этой степени тяжести свойственны головокружения, повышенное давление и нарушение сердечного ритма (тахикардия).
- При тяжелом отравлении у больного бывают судороги, он периодически теряет сознание, нарушается функция сердца и почек. Поскольку соланин угнетает нервную систему, некоторые пострадавшие впадают в кому.
Первая помощь
Первую помощь пострадавшему от соланина необходимо оказать сразу при появлении симптомов. Но перед этим следует определить степень тяжести отравления.
При легком отравлении достаточно ограничиться приемом сорбентов (например, активированного угля) и большим количеством жидкости. Через 1-2 дня все признаки интоксикации должны сойти на нет.
Если у отравившегося человека возникает спутанность сознания, нарушаются координация и речь или начинаются судороги, необходима срочная медицинская помощь. Справиться с таким тяжелым отравлением подручными средствами не получится.
Важно! При отравлении маленьких детей, беременных женщин, диабетиков или людей с сердечно-сосудистыми заболеваниями необходимо обязательно вызвать скорую помощь вне зависимости от предполагаемой тяжести отравления.
До приезда врача можно:
- Вызвать рвоту и промыть желудок большим количеством воды. Эти действия повторяют несколько раз до полного очищения желудка, т. е. пока выходящая вода не станет чистой.
- Уменьшить интоксикацию, дав отравившемуся активированный уголь, «Энтеросгель» или «Смекту».
- Следить за тем, чтобы не наступило обезвоживание организма. Больному необходимо обильное питье. Можно давать ему воду, компот или теплый чай без сахара.
Лечение отравления
Сейчас риск смертельного исхода при отравлении соланином чрезвычайно мал. Перед продажей поступающий в магазин картофель тщательно проверяют на содержание опасных для человека токсинов. Но это не дает 100%-ной гарантии безопасности. Иногда соланин вырабатывается в клубнях непосредственно в магазинах, если нерадивые продавцы нарушают условия хранения.
Длительность лечения на дому составляет не более 10 дней. Больному необходимо обеспечить покой. Он должен выпивать как можно больше жидкости, принимать сорбенты и придерживаться щадящей диеты. Именно режим питания играет ключевую роль в это время. Его нарушение может привести к неприятным осложнениям и замедлить лечение.
Если больному потребовалась госпитализация, врачи проводят инфузионную и ферментотерапию, а также симптоматическое лечение.
Употребление картофеля при отравлении
При отравлении необходимо тщательно подбирать продукты питания, чтобы не усугубить ситуацию. Часто люди задаются вопросом, можно ли есть картошку при отравлении. Ведь этот овощ — один из основных в повседневном рационе.
Употребление картофеля при отравлениях не запрещено. Он не усугубляет нарушение перистальтики и не раздражает слизистые оболочки желудка и кишечника. Но употреблять можно далеко не все блюда из картофеля.
В первый день отравления диетологи рекомендуют вообще отказаться от пищи. Со второго же можно переходить на щадящую диету. Для нее подходят следующие блюда:
- Картофельное пюре на воде. Оно хорошо насыщает и при этом не перегружает желудок. Консистенция должна быть жидкой, добавлять в него масло или молоко запрещено.
- Вареный картофель. Есть вареную картошку при отравлении тоже можно. Имеющийся в ней соланин выйдет в воду, поэтому риска ухудшить состояние ЖКТ нет.
- Супы с картофелем. В них не должно быть много заправки и жира, нельзя добавлять специи.
Кроме варки допустимо приготовление картофеля на пару. Но этот способ менее безопасен, поскольку паровая обработка не разрушает соланин.
Важно! У каждого человека свой период восстановления после отравления, поэтому необходимо прислушиваться к своему организму. При возникновении дискомфорта лучше уменьшить порции или отказаться от продукта, который его вызвал.
Последствия отравления
Последствия отравления картофелем во многом зависят от дозы соланина, которая попала в организм. Чаще всего происходит легкое отравление, которое через 1–3 дня проходит, и человек полностью выздоравливает.
При тяжелых формах отравления последствия более серьезные. Соланин может повредить нервную систему, пагубно сказаться на функциях органов пищеварения и работе почек. Результатом станут болезни ЖКТ (гастрит, колит или панкреатит), хроническая почечная недостаточность и астенический синдром (истощение).
Иногда от отравления соланином развивается острая почечная недостаточность, которая может привести к летальному исходу. Такие случаи чрезвычайно редки, и при своевременной помощи их вероятность сводится к нулю.
Меры профилактики
Несмотря на то, что иногда высокую концентрацию соланина в картофеле невозможно определить невооруженным глазом, существует ряд приемов и правил, которые помогут уберечься от отравления:
- Безопаснее всего покупать расфасованный картофель, на пачках которого указана дата упаковки. В этом случае нет риска приобрести залежалый товар.

- Лучший способ предотвратить возникновение соланина — хранить картофель в темном и прохладном месте. Желательно в непрозрачных полотняных мешках.
- Периодически клубни надо осматривать. Если какие-то картофелины позеленели или проросли, их лучше выбросить.
- Следует обращать внимание на сезонность. Летом, осенью и в начале зимы можно смело есть картофель, поскольку урожай еще свежий и не успел накопить опасные токсины. После Нового года лучше ограничить себя в употреблении картошки.
- При самостоятельном выращивании картофель необходимо сажать на достаточную глубину. Клубни, которые находятся слишком близко к поверхности или торчат из земли, становятся горькими, т. к. содержание соланина в них резко возрастает. Также необходимо окучивать картошку.
- По мере старения картофеля его кожура становится все толще и увеличивается количество солонина. Поэтому с залежалого корнеплода нужно срезать и кожуру, и верхний слой.
- Соланин далеко не всегда выводится при кулинарной обработке. Жарка картофеля, наоборот, повышает (хоть и незначительно) его концентрацию, поскольку из клубней выходит часть воды. А вот во время варки этот токсин выводится из картофеля в воду.
Читайте также:
Что делать, чтобы баклажаны не горчили и можно ли есть горькие плоды.
Как определить, арбуз девочка или мальчик, и выбрать сладкий, спелый плод.
Заключение
Картофель — недорогой, вкусный и питательный продукт, из которого можно приготовить невероятное количество самых разных блюд. Но даже с ним необходимо соблюдать определенные меры предосторожности, чтобы избежать отравления соланином.
Не употребляйте позеленевший или проросший картофель. Храните его в прохладном темном месте. Воздержитесь от покупки у уличных торговцев или в магазинах, которые не могут обеспечить нормальные условия для его хранения. Соблюдение этих несложных правил позволит лакомиться любыми блюдами из этого овоща безо всякого риска для здоровья.
Питание при пищевом отравлении и после него
Как правило, человек достаточно тяжело переносит пищевое отравление и связанно это, прежде всего, с тем, что в данном состоянии наблюдается неприятная симптоматика. Несмотря на то, что в большинстве случаев больной испытывает тошноту и слабость, все же организм нуждается в подпитке, а значит принимать пищу нужно, хоть и осторожно. В первые часы при отравлении рекомендуется отказаться от еды и сделать упор на воду, постепенно переходя на щадящий режим питания.
Пищевое отравление считается одной из древнейших болезней на земле. Это не удивительно, так как даже несколько десятилетий назад условия для хранения продуктов сильно отличались от современных.
Рекомендуемое питание

 На следующий день после отравления можно потихоньку вводить нежирное мясо
На следующий день после отравления можно потихоньку вводить нежирное мясоРекомендуется в первые часы после отравления пить несладкий горячий чай и есть в небольших количествах обычные сухарики. Постепенно в рацион добавляются нежирный бульон из курицы и картофельное пюре. Не рекомендуется употреблять масло и молоко. Больного можно накормить жидкими кашками, приготовленными только на воде. Подойдет гречневая и рисовая крупа, а также манка. Для начала следует употреблять еду в небольших количествах, чтобы не нагружать желудок лишней работой.
На другой день после отравления больному можно предложить в небольших количествах отварное нежирное мясо. Подойдет телятина или курица. Допускается употребление котлет, но только приготовленных на пару. В качестве десерта рекомендуется фруктовый кисель или желе. Следует отметить, что питание в первые дни после отравления должно быть дробным. Пищу следует употреблять в небольших количествах несколько раз в день.
Основные возбудители пищевого отравления могут попасть в продукты как из почвы и воды, так и через грязные руки и посредством насекомых. В редких случаях вредные микробы проникают в мясо или молоко вследствие какого-либо заболевания самого животного.
В первые дни после пищевого отравления следует полностью исключить из рациона больного фрукты и овощи. Также не рекомендуется есть жирную, жареную, сладкую и острую пищу, а кроме этого молоко и масло. Категорически противопоказано употребление алкоголя, даже в небольших количествах. Постепенно организм пойдет на поправку и человек сам перейдет на привычный рацион.
Рацион больного после отравления
После того, как уйдут все основные симптомы отравления, необходимо будет максимально восстановить свои силы и запитать организм полезными бактериями. Для этого следует перейти на полноценное, но осторожное питание. Рекомендуется включить в рацион больного различные кисломолочные продукты, такие как йогурт, кефир, ряженку и так далее.
Следует больше употреблять овощных супов-пюре, мясо в отварном виде или паровые котлеты. Подойдут паровые котлеты из рыбы. Также благотворно на организме скажется употребление запеченного творога, например, суфле, запеканки или пудинги. Рекомендуется есть рисовые и гречневые каши, овощи, но только отварные или запеченные. В качестве десерта подойдет зеленый чай и сухие сорта печенья.
До полного выздоровления следует питаться небольшими порциями, но как можно больше раз в день. Чтобы облегчить нагрузку на желудок, пищу следует измельчать или тщательно пережевывать. Кроме этого еда должна подаваться в теплом виде, так как холодные или горячие блюда раздражают еще не до конца окрепшую слизистую оболочку пищеварительного тракта.
Рекомендации и рецепты
Паровые котлетки — отличный вариант для меню после пищевого отравленияВ первый день после отравления рекомендуется насушить в духовке белый хлеб и давать его больному вместе с несладким чаем. На ночь можно сделать пюре или манную кашу на воде. Далее следует наварить несладкий компот из сухофруктов или кисель, подойдет и желе из фруктов. Следует постепенно вводить в рацион мясные и рыбные блюда, кисломолочные продукты, яйца.
Большая часть микробных ядов проникает в клетки желудка спустя тридцать минут после приема пищи. Это вызывает у человека рвоту и понос — основные симптомы пищевого отравления.
Для того чтобы приготовить вкусные диетические котлеты из рыбы потребуется филе белой рыбы, белый хлеб, яйца и мука. Белый хлеб следует замочить в воде, тщательно перемолоть филе рыбы и все это смешать между собой, добавив яйца и муку. Далее потребуется слепить небольшие котлетки и варить на пару до готовности.
Для приготовления парных котлет из телятины необходимо будет взять фарш самой телятины, манную крупу и яйца. Далее все это следует тщательно смешать между собой и сформировать котлетки небольших размеров. Готовить на пароварке следует в течение тридцати минут. Куриные котлеты готовятся точно также, только фарш заменяется куриным.
Больному можно приготовить творожную запеканку. Для этого понадобится нежирный творог, яйца и манка. Творог необходимо будет тщательно размять при помощи блендера, после чего добавить яйцо и манку. Далее следует замесить тесто до однородной консистенции и выложить в чашу. Готовить можно, как в духовке, так и в мультиварке.
В первые дни после отравления больному можно предложить паровой омлет. Для его приготовления потребуются яйца и молоко. Необходимо будет тщательно взбить яйца и влить в них молоко. После этого полученную смесь перелить в формочку, которую не следует смазывать маслом, так как этот продукт употреблять не рекомендуется. Формочку следует поставить на дуршлаг, погруженный в воду, чтобы получилась водяная баня и варить до готовности.
Порадовать больного можно замечательным десертом в виде печеных яблок с творогом. Для их приготовления следует взять нежирный творог и яблоки. Из яблок понадобится удалить сердцевину вместе с косточками и начинить их творогом. Далее следует выложить яблоки на противень и поставить в разогретую до двухсот градусов духовку на тридцать минут.
При соблюдении всех рекомендаций и диетическом питании, улучшение состояния больного должно наступить на пятый день. После этого можно сократить количество приемов пищи и увеличить сами порции. Следует помнить, что правильное питание значительно сократит период восстановления после отравления и снизит урон, который был нанесен организму.
Врач-терапевт городской поликлиники. Восемь лет назад закончила Тверской Государственный Медицинский Университет с красным дипломом. Решила не останавливаться на достигнутом и в настоящий момент специализируюсь на курсах косметологии и массажа. Оцените статью: Поделитесь с друзьями!













 В зависимости от того, какие компоненты преобладают, выделяют несколько видов минералок, полезных для ЖКТ:
В зависимости от того, какие компоненты преобладают, выделяют несколько видов минералок, полезных для ЖКТ: Сульфатная вода усиливает перистальтику желудка. Сульфат-ионы образуют нерастворимые соли, которые раздражают стенки пищеварительного органа и заставляют его сокращаться.
Сульфатная вода усиливает перистальтику желудка. Сульфат-ионы образуют нерастворимые соли, которые раздражают стенки пищеварительного органа и заставляют его сокращаться. Количество употребляемой воды зависит от степени минерализации. Столовые разновидности минералки имеют те же ограничения, что и обычная вода.
Количество употребляемой воды зависит от степени минерализации. Столовые разновидности минералки имеют те же ограничения, что и обычная вода. Примерами полезных марок могут быть:
Примерами полезных марок могут быть: К группе хлоридных минералок (без сульфатных примесей), которые полезны при таком состоянии, относятся:
К группе хлоридных минералок (без сульфатных примесей), которые полезны при таком состоянии, относятся: К ним относятся:
К ним относятся:
 Боржоми будет полезна людям с повышенной кислотностью.
Боржоми будет полезна людям с повышенной кислотностью.


 Загрузка…
Загрузка… Лактулоза производится в виде таблеток, которые удобно брать на службу и в длительные поездки
Лактулоза производится в виде таблеток, которые удобно брать на службу и в длительные поездки








 Преимущество лактулозы в том, что она не вызывает привыкания, как другие слабительные средства, компоненты состава не попадают в кровь, не оказывают воздействия на системы и функции организма.
Преимущество лактулозы в том, что она не вызывает привыкания, как другие слабительные средства, компоненты состава не попадают в кровь, не оказывают воздействия на системы и функции организма.


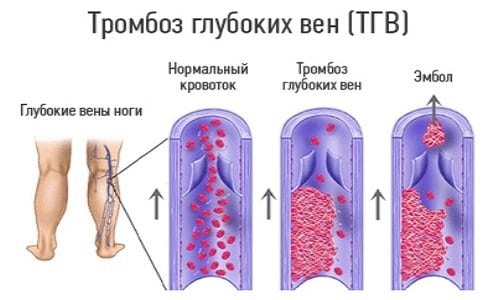
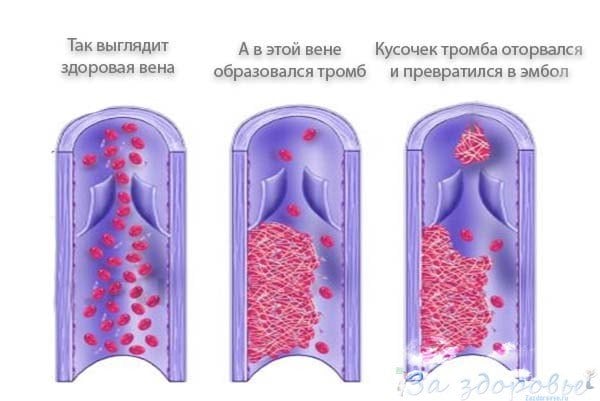
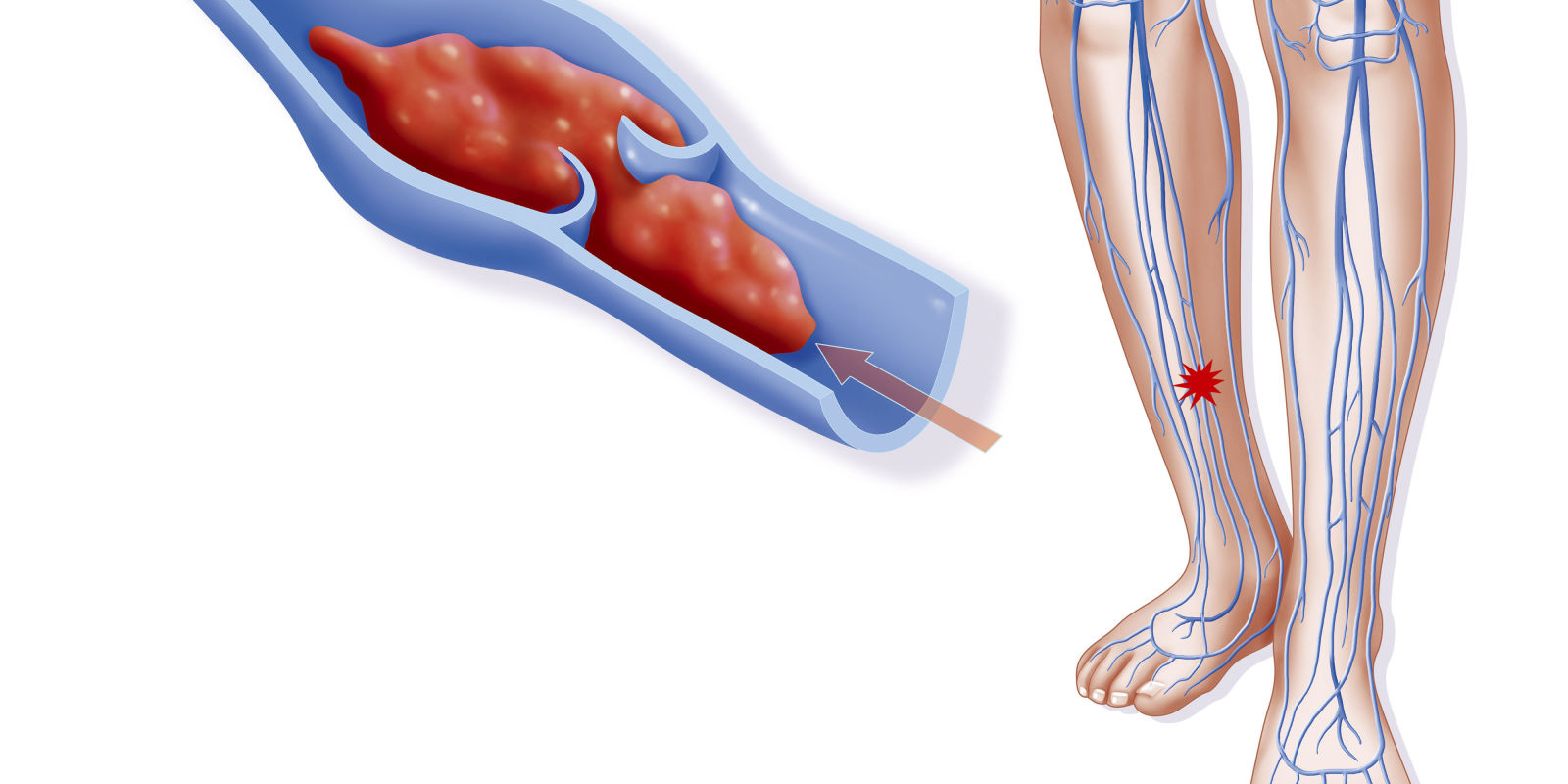
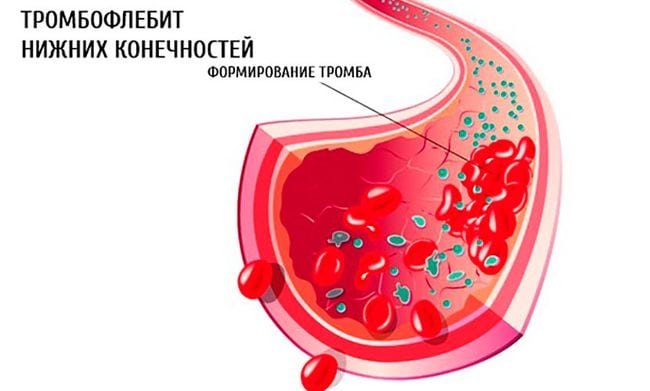
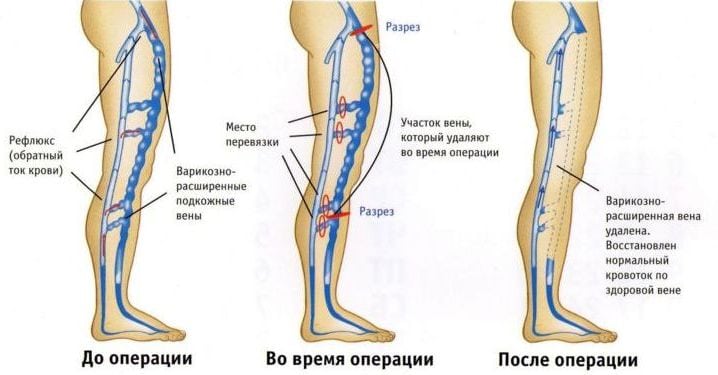
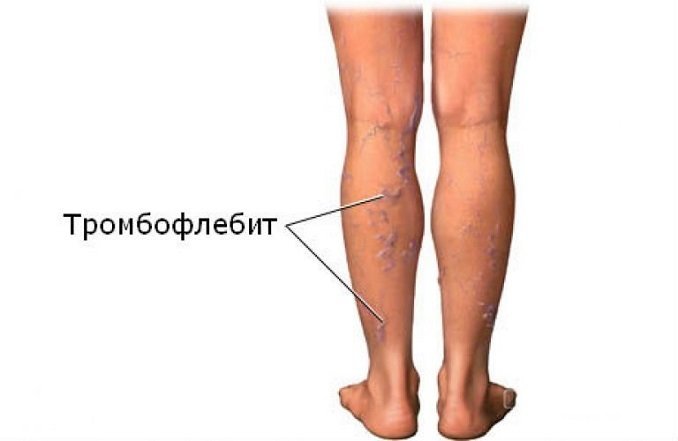
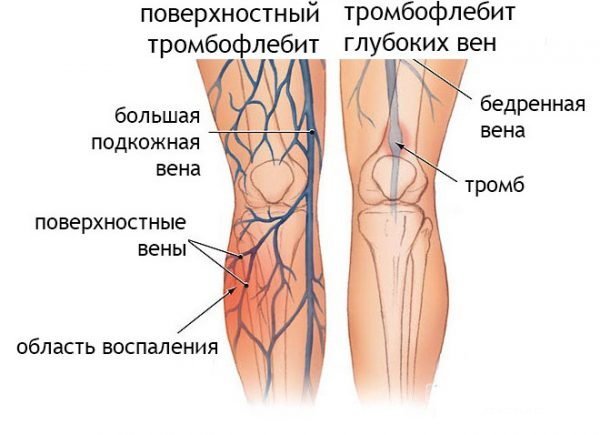
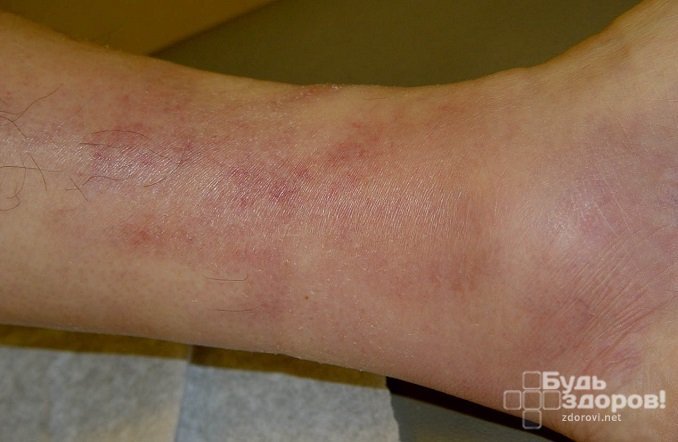
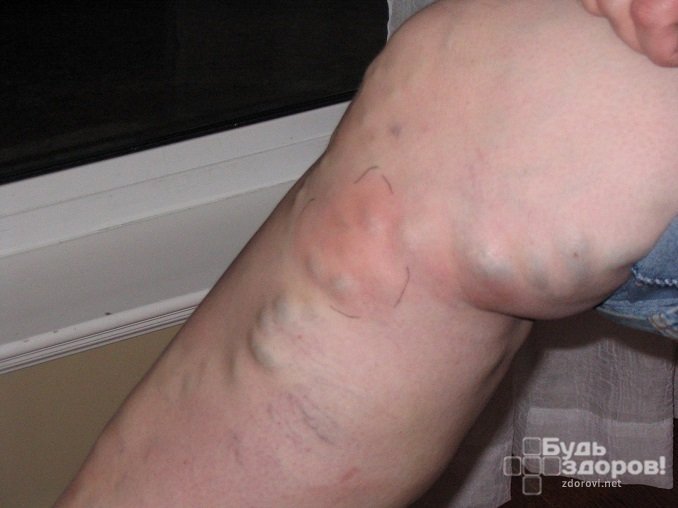

 Поверхностный флебит поражает вены на поверхности кожи. Такое состояние редко бывает серьезным и при правильном уходе обычно быстро проходит.
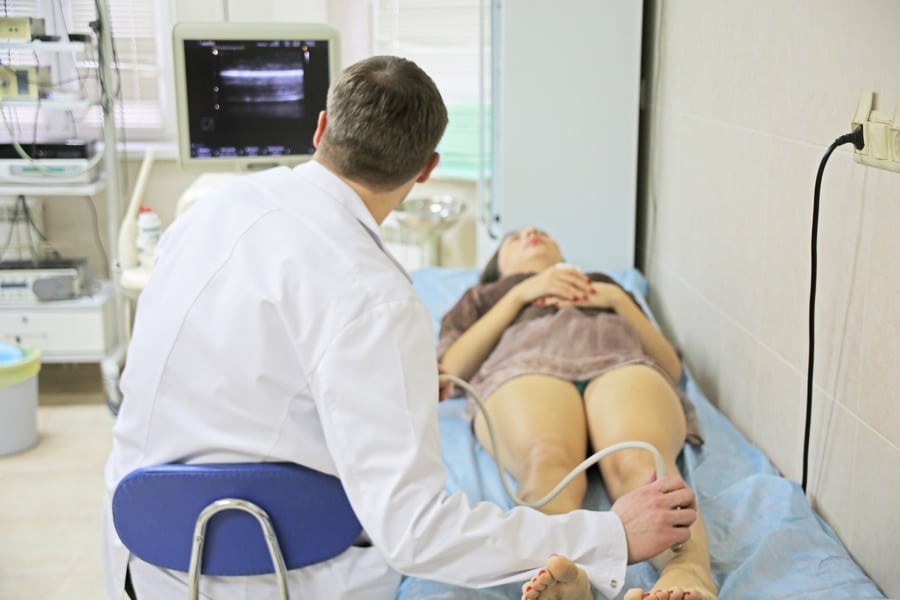
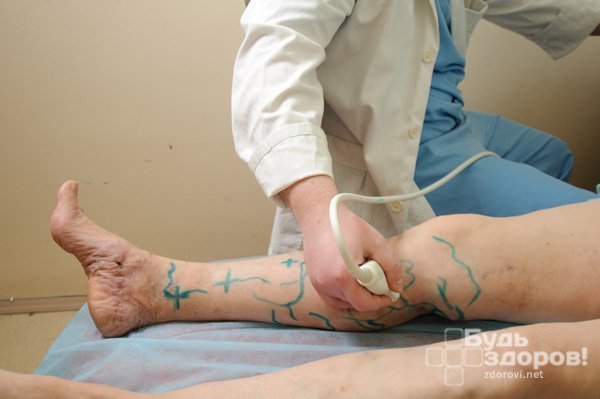
Поверхностный флебит поражает вены на поверхности кожи. Такое состояние редко бывает серьезным и при правильном уходе обычно быстро проходит. распада фибрина (преимущественно D-димера) в циркуляцию крови при тромбозе вен. Отрицательный D-димерный анализ подразумевает, что тромбоз не происходит и, таким образом, играет роль в исключении диагноза тромбофлебита глубоких вен.
распада фибрина (преимущественно D-димера) в циркуляцию крови при тромбозе вен. Отрицательный D-димерный анализ подразумевает, что тромбоз не происходит и, таким образом, играет роль в исключении диагноза тромбофлебита глубоких вен.














 Анализы крови – это индикаторы состояния организма. Когда все показатели в норме, значит, все системы и органы работают корректно.
Анализы крови – это индикаторы состояния организма. Когда все показатели в норме, значит, все системы и органы работают корректно.












 Пациентам, которые только что перенесли хирургическое вмешательство по удалению желчного пузыря, очень важно в первое время взять себе на заметку определённые правила питания. Ведь хирургическое вмешательство, вследствие которого был удалён желчный пузырь, является серьёзным внедрением со стороны в процесс функционирования ЖКТ. И если игнорировать диету и правила питания, это может спровоцировать осложнения и привести к образованию новых камней не только в пузыре, но и в смежных желчных протоках.
Пациентам, которые только что перенесли хирургическое вмешательство по удалению желчного пузыря, очень важно в первое время взять себе на заметку определённые правила питания. Ведь хирургическое вмешательство, вследствие которого был удалён желчный пузырь, является серьёзным внедрением со стороны в процесс функционирования ЖКТ. И если игнорировать диету и правила питания, это может спровоцировать осложнения и привести к образованию новых камней не только в пузыре, но и в смежных желчных протоках. Для начала придётся сократить до минимума потребление пищи, в которой содежится очень много соли.
Для начала придётся сократить до минимума потребление пищи, в которой содежится очень много соли. Еда будет намного полезней, если её не жарить, а готовить на пару или отваривать. Особенно актуально для людей, которые недавно перенесли операцию на желчном пузыре. Такой подход поможет избежать осложнений и повторного образования камней в пузыре.
Еда будет намного полезней, если её не жарить, а готовить на пару или отваривать. Особенно актуально для людей, которые недавно перенесли операцию на желчном пузыре. Такой подход поможет избежать осложнений и повторного образования камней в пузыре. Обязательно нужно кушать мясные продукты. Однако мясо должно быть нежирных сортов, например, курица, индейка, говядина или крольчатина.
Обязательно нужно кушать мясные продукты. Однако мясо должно быть нежирных сортов, например, курица, индейка, говядина или крольчатина.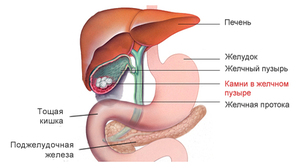 Из напитков следует полностью исключить газировку, крепкие чёрные чаи, какао и кофе.
Из напитков следует полностью исключить газировку, крепкие чёрные чаи, какао и кофе.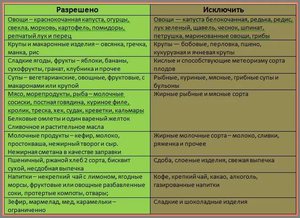 Сладости: шоколад, мороженой, торты, слойки, конфеты и т.д.
Сладости: шоколад, мороженой, торты, слойки, конфеты и т.д. Сразу после того, как была проведена операция, запрещено употребление какой-либо пищи или жидкости. При этом нормальным явлением будет считаться присутствие сухости во рту. Чтобы хоть как-то устранить неприятное ощущение, губы пациента протираются ваткой, обильно смоченной в воде.
Сразу после того, как была проведена операция, запрещено употребление какой-либо пищи или жидкости. При этом нормальным явлением будет считаться присутствие сухости во рту. Чтобы хоть как-то устранить неприятное ощущение, губы пациента протираются ваткой, обильно смоченной в воде.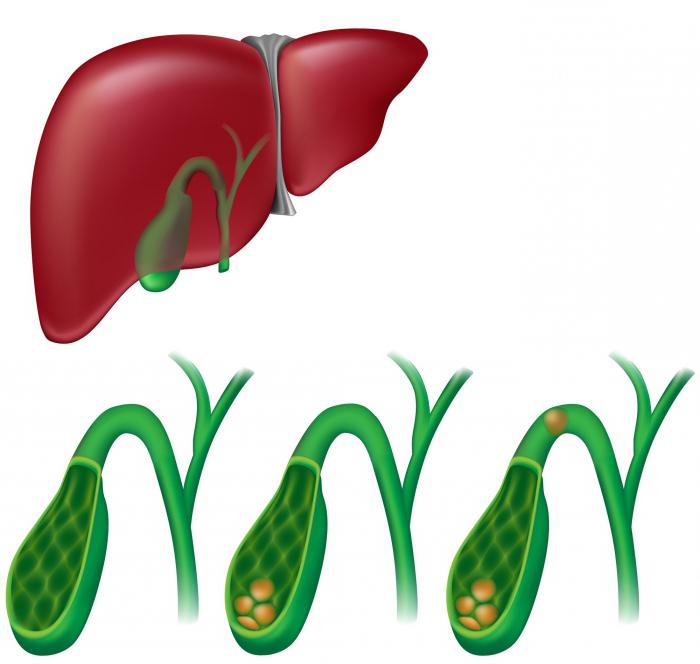 Желчекаменная болезнь в наше время достаточно распространена. Было установлено, что с этой проблемой сталкиваются практически 80 % женщин и около 30 % мужчин. Многим из них советуют соглашаться на операцию, а уже потом размышлять на тему, есть ли жизнь после удаления желчного пузыря. Ведь камни являются причиной постоянных болезненных спазмов, они могут привести к нарушениям в работе ЖКТ и даже стать причиной прободения стенки этого органа, что чревато летальным исходом.
Желчекаменная болезнь в наше время достаточно распространена. Было установлено, что с этой проблемой сталкиваются практически 80 % женщин и около 30 % мужчин. Многим из них советуют соглашаться на операцию, а уже потом размышлять на тему, есть ли жизнь после удаления желчного пузыря. Ведь камни являются причиной постоянных болезненных спазмов, они могут привести к нарушениям в работе ЖКТ и даже стать причиной прободения стенки этого органа, что чревато летальным исходом. После операции по удалению желчного пузыря начинаются перемены. Клетки печени продолжают все в том же объеме вырабатывать бактерицидную жидкость, но хранить ее становится негде. Организм вынужден приспосабливаться к функционированию без этого органа. При этом в нем наблюдаются такие изменения:
После операции по удалению желчного пузыря начинаются перемены. Клетки печени продолжают все в том же объеме вырабатывать бактерицидную жидкость, но хранить ее становится негде. Организм вынужден приспосабливаться к функционированию без этого органа. При этом в нем наблюдаются такие изменения: Как только пациент попадает с операционного стола в палату и приходит в себя после наркоза, он сталкивается с необходимыми ограничениями. В первые сутки разрешена только вода. Но ее количество строго регламентируется. Даже при сильной жажде в сутки можно выпить не более 1,5 литров. Позже можно уже начинать пить минеральную воду, некрепкий чай (он не должен быть горячим), обезжиренный кефир, несладкие компоты, кушать картофельное пюре на воде. Важно также ограничить потребление соли. Такого питания необходимо придерживаться на протяжении недели.
Как только пациент попадает с операционного стола в палату и приходит в себя после наркоза, он сталкивается с необходимыми ограничениями. В первые сутки разрешена только вода. Но ее количество строго регламентируется. Даже при сильной жажде в сутки можно выпить не более 1,5 литров. Позже можно уже начинать пить минеральную воду, некрепкий чай (он не должен быть горячим), обезжиренный кефир, несладкие компоты, кушать картофельное пюре на воде. Важно также ограничить потребление соли. Такого питания необходимо придерживаться на протяжении недели. Готовясь к операции, необходимо заранее разузнать, каким должно быть меню после удаления желчного пузыря. Рецепты блюд на каждый день пригодятся каждому больному.
Готовясь к операции, необходимо заранее разузнать, каким должно быть меню после удаления желчного пузыря. Рецепты блюд на каждый день пригодятся каждому больному.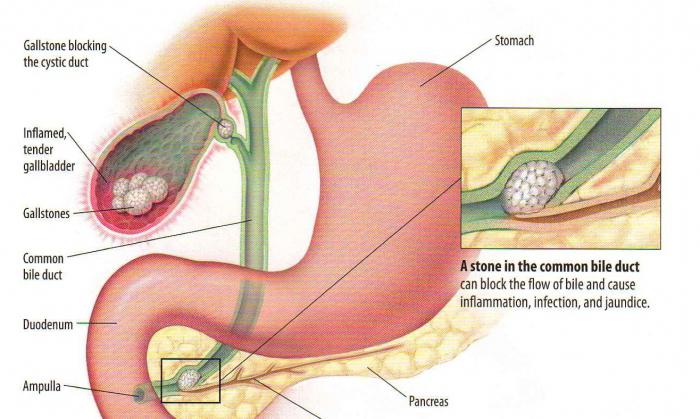 В ряде случаев бывает, что операция не приносит долгожданного облегчения. Даже при строгом соблюдении диеты у некоторых пациентов состояние может ухудшаться. У больного может повыситься температура, возникнуть рвота с желчью. Меняется и кал – он становится светлым, жирным, прилипает к стенкам унитаза. Рвота приносит больному долгожданное облегчение – проходит тошнота, заметно уменьшается чувство боли в области правого подреберья. Важно знать, что указанные симптомы требуют консультации врача. Они могут свидетельствовать о нарушении оттока желчи в двенадцатиперстную кишку и о застое там этой жидкости.
В ряде случаев бывает, что операция не приносит долгожданного облегчения. Даже при строгом соблюдении диеты у некоторых пациентов состояние может ухудшаться. У больного может повыситься температура, возникнуть рвота с желчью. Меняется и кал – он становится светлым, жирным, прилипает к стенкам унитаза. Рвота приносит больному долгожданное облегчение – проходит тошнота, заметно уменьшается чувство боли в области правого подреберья. Важно знать, что указанные симптомы требуют консультации врача. Они могут свидетельствовать о нарушении оттока желчи в двенадцатиперстную кишку и о застое там этой жидкости.
 Выясняя, как жить без желчного пузыря, и какие ждут последствия, не стоит концентрироваться лишь на негативных сторонах. Надо оценивать операцию как толчок к позитивным переменам. Правильное дробное питание не только наладит работу органов пищеварения, но и сможет заметно улучшить самочувствие.
Выясняя, как жить без желчного пузыря, и какие ждут последствия, не стоит концентрироваться лишь на негативных сторонах. Надо оценивать операцию как толчок к позитивным переменам. Правильное дробное питание не только наладит работу органов пищеварения, но и сможет заметно улучшить самочувствие.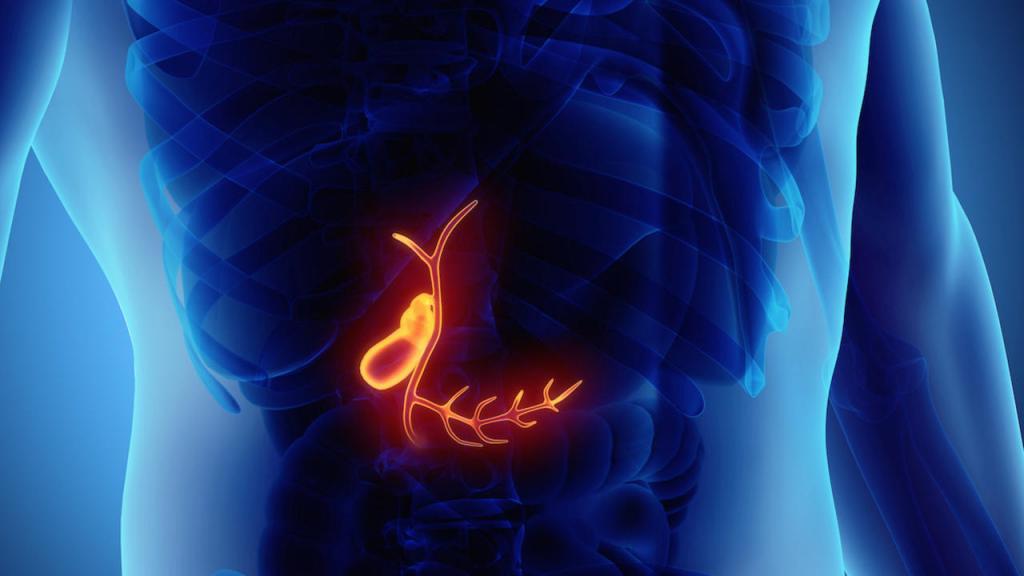











 Загрузка…
Загрузка…
 Противопростудные препараты в такой лекарственной форме представляют собой порошок, который помещен в пакетики.
Противопростудные препараты в такой лекарственной форме представляют собой порошок, который помещен в пакетики. Благодаря применению таких препаратов удается справиться с ключевыми проявлениями вирусных инфекций:
Благодаря применению таких препаратов удается справиться с ключевыми проявлениями вирусных инфекций: общая слабость, снижение трудоспособности;
общая слабость, снижение трудоспособности; Это средство принадлежит к категории быстродействующих препаратов.
Это средство принадлежит к категории быстродействующих препаратов. Препарат имеет жаропонижающие и сосудосуживающие свойства.
Препарат имеет жаропонижающие и сосудосуживающие свойства. Состав этого препарата напоминает терафлю.
Состав этого препарата напоминает терафлю. Это вещество включает ацетилсалициловую кислоту.
Это вещество включает ацетилсалициловую кислоту. Это противовирусный препарат, включающий витамин С.
Это противовирусный препарат, включающий витамин С. Благодаря применению данного средства удается быстро справиться со всеми проявлениями простуды и гриппа.
Благодаря применению данного средства удается быстро справиться со всеми проявлениями простуды и гриппа. Лекарство имеет комплексный эффект.
Лекарство имеет комплексный эффект. Вещество сопровождается явно выраженным обезболивающим действием.
Вещество сопровождается явно выраженным обезболивающим действием. Основой этого препарата являются такие компоненты, как парацетамол и витамин С.
Основой этого препарата являются такие компоненты, как парацетамол и витамин С. Детский эффералган. Главным действующим компонентом лекарства является парацетамол. С его помощью удается справиться с болью, успокоить малыша и снизить температуру.
Детский эффералган. Главным действующим компонентом лекарства является парацетамол. С его помощью удается справиться с болью, успокоить малыша и снизить температуру. нарушения работы почек, задержка мочеиспускания;
нарушения работы почек, задержка мочеиспускания; Стоит учитывать, в период применения таких средств следует исключить употребление алкогольных напитков.
Стоит учитывать, в период применения таких средств следует исключить употребление алкогольных напитков. беременность и лактация;
беременность и лактация; В такой ситуации следует придерживаться постельного режима, избегать переохлаждения и пить много теплой жидкости.
В такой ситуации следует придерживаться постельного режима, избегать переохлаждения и пить много теплой жидкости.
















 При простуде часто используются противовирусные препараты. Не у всех есть возможность покупать дорогостоящее лекарство, поэтому возникает вопрос, каким недорогим средством можно быстро вылечиться. Экономный человек знает, что легче предотвратить заболевание, чем его лечить. В пик простудных заболеваний, необходимо активизировать иммунную систему.
При простуде часто используются противовирусные препараты. Не у всех есть возможность покупать дорогостоящее лекарство, поэтому возникает вопрос, каким недорогим средством можно быстро вылечиться. Экономный человек знает, что легче предотвратить заболевание, чем его лечить. В пик простудных заболеваний, необходимо активизировать иммунную систему.
 процедуру нужно 2-3 дня подряд, и простуда начнет отступать.
процедуру нужно 2-3 дня подряд, и простуда начнет отступать.




















































 Истории наших читателей!
Истории наших читателей!  – уникальные водные растворы, выделенные из органов животных, растений и грибов, которые обновляют и омолаживают все органы и ткани организма.
– уникальные водные растворы, выделенные из органов животных, растений и грибов, которые обновляют и омолаживают все органы и ткани организма.  Раствор для клизмы можно приготовить так:
Раствор для клизмы можно приготовить так: