Диета при дивертикулезе кишечника. Дивертикулярная болезнь толстой кишки, ободочной кишки
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .
Дивертикулёз толстой кишки: симптомы, лечение, рекомендации
Дивертикулёз толстой кишки – это патология, развивающаяся и протекающая в желудочно-кишечном тракте. В процессе развития этой болезни стенка кишки формирует небольшие грыжеподобные образования, размер которых, в среднем, не превышает 2-3 сантиметра. В особо тяжёлых случаях такие выбухания способны достигать размера до 10 сантиметров. Мешковидный выступ (выпячивание) называется дивертикулом. Этот достаточно распространённый недуг часто диагностируют у пациентов в немолодом возрасте. С равной долей вероятности он проявляется у представителей обоих полов.
Дивертикулярной болезнью чаще страдают жители стран с развитой экономической системой, высоким уровнем жизни и пристрастием к фаст-фуду. Такую тенденцию врачи объясняют отсутствием сбалансированного рациона и ведением малоподвижного образа жизни.
Предпосылки появления и этапы развития
Выделяют ряд факторов, влияющих на формирование дивертикулёза. К ним относятся:
- Малоподвижный образ жизни.
- Несбалансированное питание, злоупотребление фаст-фудом, блюдами из мяса.
- Склонность к перееданию и ожирению.
- Потребление недостаточного количества жидкости.
Ещё одним немаловажным фактором, повышающим вероятность возникновения упомянутого заболевания, является употребление небольшого количества растительной клетчатки. Так, в азиатских странах, основной рацион жителей которых составляют рис, овощи и фрукты, эта болезнь не распространена.
Главный фактор, влияющий на вероятность появления и прогрессирования дивертикулярной болезни – возраст. Так, у людей в возрасте до тридцати лет дивертикулёз диагностируется редко. При достижении возраста от сорока до шестидесяти лет вероятность возникновения заболевания увеличивается до 30%. В период с шестидесяти до восьмидесяти лет риск возрастает уже до 60%.
Процесс возникновения и развития заболевания
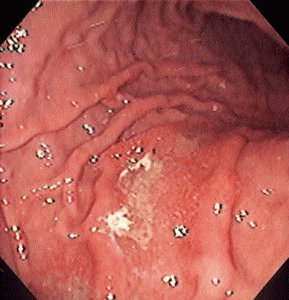
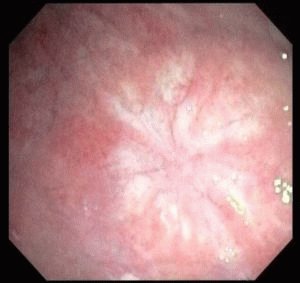
При достижении определённого возраста, под влиянием негативных внешних факторов или врождённых патологий эластичность стенок кишечника снижается. Из-за этого под действием повышенного внутреннего давления происходит выпячивание отдельных участков кишки, то есть образуются дивертикулы. С течением времени из-за накапливания в них каловых масс возникает вероятность развития воспаления – дивертикулита. В тяжёлых клинических случаях пациенту требуется экстренная хирургическая операция.
В толстом кишечнике местом локализации выпячиваний кишечной стенки преимущественно является область нисходящего отдела сигмовидной кишки. Дивертикулы также образуются в области восходящей ободочной части кишечника. Чаще всего эти образования расположены в два ряда, по одному с каждой стороны вдоль брыжейки. Если же заболевание является наследственным, мышечные волокна не растягиваются, а атрофируются. Дивертикулярная болезнь с возрастом прогрессирует.
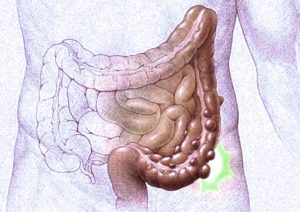

Дивертикулы в кишечнике
Клиническая картина
Дивертикулёз обычно протекает бессимптомно. Наличие ярко выраженных симптомов свидетельствует об усилении различных осложнений. Первые единичные признаки болезни малозаметны. Поэтому их легко пропустить.
Должны насторожить:
- Боль, дискомфорт, тяжесть в левых, средних или нижних отделах живота.
- Тошнота, повышенное слюноотделение, рвота.
- Вздутие живота, метеоризм.
- Изменения устоявшегося режима дефекации. Этот симптом может характеризоваться как возникновением запоров, так и диареей.
Аналогичные жалобы возникают и при дивертикулите.
Дивертикулярная болезнь способна привести к развитию серьёзных последствий и патологий. Запущенная болезнь грозит закончиться полной инвалидностью или даже летальным исходом. Скрытое течение на начальных стадиях заболевания способствует развитию тяжёлых патологий. В ряде случаев больному необходима экстренная госпитализация.
- Кровотечение. Эрозивные изменения слизистой оболочки кишечника способны вызвать кишечное кровотечение. Его основной симптом – присутствие в экскрементах явных следов крови. Также к симптомам внутреннего кровотечения относятся: бледность, понижение артериального давления, общая слабость больного. Часто кишечному кровотечению сопутствует болевой синдром.


- Кишечная непроходимость. Возникает из-за сужения кишечника в месте отхождения дивертикула. Крайне опасное осложнение. Основные симптомы: резкая боль в животе, задержка дефекации, асимметрия живота, рвота. Наличие рвоты указывает на начало интоксикации организма больного продуктами распада.
- Перитонит. Гнойное воспаление брюшины, вызванное поступлением в неё содержимого кишечника через отверстие в стенке дивертикула. При отсутствии неотложной квалифицированной медицинской помощи оканчивается смертью пациента. Симптомы схожи с приступом аппендицита. Рвота, высокая температура, режущая боль в животе.
Способы диагностики
Диагностику и лечение дивертикулярной болезни осуществляет врач-гастроэнтеролог. При обращении к нему пациенту предстоит пройти через ряд анализов и исследований. Обычно назначается клинический анализ крови. Для выявления следов скрытой крови берётся анализ кала. Также проводятся диагностические процедуры.
Для выявления дивертикулов больному назначают ирригоскопию – рентгеновскую диагностику кишечника с добавлением контрастного вещества. Эта процедура также позволяет выявить свищи и полипы. Недостатком исследования является невозможность его проведения при обострении дивертикулёза. Ирригоскопию разрешается проводить не ранее чем через четыре недели после купирования симптомов заболевания.


Ещё одним способом диагностики этого заболевания является колоноскопия. Эта процедура подразумевает изучение состояния стенок толстого кишечника при помощи гибкого эндоскопа и включает исследование прямой, ободочной и слепой кишки. Исследование проводится амбулаторно. Колоноскопия позволяет выявить дивертикулы, язвы и полипы, а также наиболее щадящим для пациента путём получить образцы тканей для проведения биопсии.
При остром течении заболевания назначается компьютерная томография (КТ). Это исследование позволяет выявить поперечно расположенные складки, воспаления, свищи, а также разливной перитонит. Вдобавок при проведении КТ возможно дренирование находящихся в брюшной полости абсцессов. Возможность оказания необходимой медицинской помощи без проведения операции является важным фактором в период обострения заболевания.
Лечение
При лёгких формах течения дивертикулёз возможно лечить дома. При отсутствии серьёзных осложнений основная задача больного – нормализация стула. Она решается при помощи составления сбалансированного рациона питания. Болевой синдром снимается спазмолитиками.
При подозрении на наличие кишечного кровотечения либо при ярко выраженном болевом синдроме следует обратиться за помощью в стационар. Это необходимо для проведения ряда исследований.

Своевременное обращение позволит предотвратить развитие более серьёзных осложнений, таких как абсцесс или перитонит. После улучшения самочувствия пациента дальнейшее лечение продолжается дома.
При выявлении развившегося из-за дивертикулёза свища пациенту рекомендуется проведение хирургической операции. В этом случае проводится резекция толстого кишечника, а поражённый участок кишки иссекается. Данная операция не является экстренной, широко практикуется и несёт минимальную опасность жизни пациента. Её часто назначают при рецидиве дивертикулярной болезни.
При разрыве дивертикула требуется экстренная операция и проведение ряда реанимационных мероприятий. При загрязнении гнойными либо каловыми массами брюшной полости поражённый сегмент иссекается. Каловый перитонит – тяжёлое осложнение, характеризующееся высокой смертностью. При гнойном перитоните процент выживших пациентов значительно выше.
Профилактика
В качестве способов профилактики дивертикулярной болезни выделяют составление насыщенного клетчаткой, сбалансированного рациона и контроль за потреблением жидкости. Так, рекомендуется выпивать не менее 8 стаканов воды в день. А физические упражнения позволят поддержать в тонусе мышцы живота. Дополнительные способы предотвращения болезни – укрепление иммунитета и контроль за состоянием здоровья. Также не стоит забывать о сне и отдыхе.
Ряд диетологов советует ежедневно съедать 25 – 35 граммов клетчатки. Она содержится в свежих овощах, фруктах, ягодах, коричневом рисе и отрубях. Такая пища помогает предупредить возникновение дивертикулёза и приводит к снижению уровня холестерина в крови. Потребление сладостей, сдобы, жирных или острых блюд и полуфабрикатов рекомендуется ограничить.
Дивертикулит толстого кишечника: клинические рекомендации
Дивертикулез толстой кишки относится к образованию грыжи слизистой и подслизистой оболочки через мышечный слой стенки толстой кишки и может быть результатом повышенной активности гладких мышц толстой кишки. Дивертикулярная болезнь может быть определена как любое клиническое состояние, вызванное симптомами, относящимися к дивертикулам толстой кишки, и включает широкий спектр от бессимптомной до тяжелой степени и осложненного заболевания. Дивертикулит указывает на воспаление дивертикула или дивертикул и может быть вызван инфекцией.
Другие осложнения дивертикулярной болезни включают сегментарный колит, кровотечение нижних отделов желудочно-кишечного тракта, инфекцию, абсцесс, перфорацию, перитонит и образование фистул.
Считается, что дивертикулярная болезнь имеет многофакторную этиологию. Причинными факторами являются как генетические, так и экологические факторы, в частности низкое потребление клетчатки, которое среди групп населения западных стран рассматривается как преобладающий фактор. Другие описанные предрасполагающие факторы включают снижение физической активности, ожирение, повышение употребления красного мяса, чрезмерное употребление алкоголя и кофеина, прием стероидов и НПВП.
Другими предполагаемыми этиологиями являются изменения в структуре стенки толстой кишки (повышенный синтез коллагена III типа, отложения эластина), атипичная перистальтика толстой кишки и нарушение функции нейромедиаторов толстой кишки (снижение уровня холин-ацетилтрансферазы, повышение синтеза серотонина). Аномалии соединительной ткани, такие как синдром Элерса-Данлоса, или образование грыж считаются обуславливающими совокупность расстройств, называемых триадой Сейнта (грыжа пищевого отверстия диафрагмы, дивертикулез толстой кишки, желчнокаменная болезнь).
Инфицированный дивертикул может стать причиной воспаления, которое приводит к возникновению дивертикулита. Отсутствуют подтверждения в пользу теоретической озабоченности относительно того, что при проглатывании семена и орехи могут застрять в дивертикуле и вызвать эпизод дивертикулита.
Питание с низким содержанием клетчатки повышает время прохождения содержимого через кишечный тракт и уменьшает объем каловых масс, что приводит к увеличению внутрипросветного давления и сегментации толстой кишки, которые предрасполагают к образованию дивертикул. Однако точный механизм полностью не ясен, и данная концепция не объясняет правостороннее развитие болезни, наблюдаемое в Азии. Сигмовидная кишка обычно поражается по причине ее небольшого диаметра.
Дивертикулы толстой кишки являются «псевдодивертикулами» (состоящей только из слизистой оболочки и мышечного слоя слизистой оболочки) и обычно возникают между лентами ободочной кишки в предполагаемых местах слабости, где выступы прямых сосудов проникают в стенку толстой кишки. Утолщение кругового слоя мышечной оболочки и сокращение ленты без фактической гипертрофии мышц вызваны повышением отложения эластина между мышечными клетками и лентами ободочной кишки. Считается, что оксид азота, влияя на эластичность кругового слоя мышечной оболочки,обуславливает сегментацию стенки толстой кишки при дивертикулезе. Застаивающиеся частицы пищи или фекальные массы могут способствовать развитию инфекции, которая в сочетании с повышенным внутрипросветным давлением может вызвать воспаление, ишемию и некроз стенки дивертикула, что приводит к перфорации. Микроперфорация 1 или более дивертикулов может привести к возникновению локализованной флегмоны, ограниченного абсцесса небольшого размера (стадия I), абсцесса в отдаленной области (стадия II), генерализованного перитонита (стадия III) или свободной перфорации и фекального перитонита (этап IV).
В настоящее время общепринятая клиническая классификация дивертикулярной болезни отсутствует. Однако обычно применяются следующие клинические различия:
- Бессимптомный дивертикулез: обычно является случайным результатом обследования при колоноскопии, бариевой клизме или компьютерной томографии.
- Симптоматическая не осложненная дивертикулярная болезнь: также называемая болезненной дивертикулярной болезнью, часто характеризуется эпизодической коликообразной болью в левой нижней части брюшной полости с другими неспецифическими симптомами вздутия живота, запоров или диареи. Симптомы могут становиться рецидивирующими.
- Осложненная дивертикулярная болезнь: наиболее распространенным осложнением является острый дивертикулит. Другие осложнения включают кровотечение, абсцесс, сегментарный колит, дивертикулярную флегмона, перфорации, перитонит, фистулы, стриктуры и непроходимость.
Степень тяжести острого дивертикулита градуируется с применением классификации Хинчи (Hinchey):
- Стадия I: небольшой или ограниченный периколический, или брыжеечный абсцесс.
- Стадия II: обширный параколический абсцесс часто распространяющийся на таз.
- Стадия III: перфорированный дивертикулит, при котором происходит перфорация перидивертикулярного абсцесса, что приводит к гнойному перитониту.
- Стадия IV: перфорированный дивертикулит, при котором имеется свободная перфорация и который связан с фекальным перитонитом.
Диагностика
Необходимо рассматривать возможность наличия дивертикулярной болезни у пациентов обычно старше 40 лет с жалобами на боль и чувствительность в левом нижне квадранте брюшной полости с пирексией или без таковой. Атипичное проявление включает правостороннюю боль в нижней части брюшной полости, связанную с развитием правосторонней дивертикулярной болезни толстой кишки, а у более молодых пациентов с ожирением проявлением является боль в нижней части брюшной полости. Результаты физикального осмотра зависят от клинического типа и степени тяжести дивертикулярной болезни. При осложненной дивертикулярной болезни, в частности при дивертикулите или абсцессе, у пациентов наблюдаются признаки перитонизма (болезненность при внезапном ослаблении давления, ригидность мышц) и может быть пальпируемое чувствительное новообразование в брюшной полости.
Всем пациентам необходимо проводить общеклинический анализ крови (ОАК) с рассмотрением на предмет наличия нейтрофилии, измерение уровня гемоглобина для исключения анемии, и измерение уровней маркеров воспаления, включая С-реактивный белок. Проведение бактериологического исследования на культуры необходимо рассматривать у пациентов с признаками или симптомами системного сепсиса, тяжелобольных или пациентов с осложнениями (например, перфорацией, фистулой, флегмоной). Компьютерное томографическое (КТ) сканирование брюшной полости является методом выбора визуализации и помогает подтвердить наличие дивертикулеза. КТ может выявлять признаки воспаления, в том числе периколическое уплотнение жировой ткани при остром дивертикулите, и помогает исключить осложнения, включая периколический и параколический абсцесс и дивертикулярную флегмону. Пациентам с ректальным кровотечением может потребоваться проведение ранней колоноскопия или гибкой ректороманоскопии.
Пациенты с бессимптомным течением
Бессимптомный дивертикулез часто диагностируется случайно, во время проведения колоноскопии или бариевой клизмы в рамках скрининга по другим показаниям. У таких пациентов результаты физикального осмотра и анализов крови обычно в норме.
Симптоматические пациенты с отсутствием обострений
Пациенты с симптоматическим дивертикулярной болезнью могут иметь рецидивную боль в левом нижнем квадранте брюшной полости, лихорадку, вздутие живота, запор или диарею. При не осложненной симптоматической дивертикулярной болезни анализы крови обычно в норме.
Острый живот/боль
Правосторонний дивертикулит может имитировать проявления острого аппендицита. У пациентов с острым дивертикулитом в левом нижнем квадранте брюшной полости могут наблюдаться чувствительность, возобновление симптомов и мышечный дефанс. Пациенты со свободной перфорацией и генерализованным перитонитом могут иметь диффузную чувствительность брюшной полости. В случаях образования абсцессов при пальпации может прощупываться новообразование. Тазовая чувствительность при пальцевом ректальном исследовании также является полезным признаком. При остром дивертикулите АОК с лейкоцитарной формулой обычно выявляет полиморфноядерный лейкоцитоз. При наличии лейкоцитоза у пожилых пациентов с дивертикулезом в анамнезе, диагнозом, скорее всего, является острый дивертикулит.
Визуализация при остром животе/боли
При предполагаемых случаях острого дивертикулита КТ сканирование является стандартным диагностическим исследованием для подтверждения клинического подозрения и исключения дивертикулярных осложнений. Если отсутствует возможность проведения КТ, в качестве альтернативы можно провести ультразвуковое исследование брюшной полости или одноконтрастную клизму. Другим вариантом является рентгенография органов брюшной полости, которая может выявить пневмоперитонеум, илеус и уплотнения мягких тканей. Рентгенографии органов брюшной полости и грудной клетки являются полезными для исключения других заболеваний, имитирующих острый живот, и покажут наличие свободного воздуха в брюшной полости при перфорации кишечника.
Ограниченная гибкая ректороманоскопия без вдувания воздуха может помочь в идентификации перфорированной карциномы ректосигмовидного отдела, имитирующую острый дивертикулит. Проведение фибросигмоскопии или колоноскопии можно рассматривать, когда диагноз дивертикулярной болезни неясен или подозревается рак, или ишемия кишечника. Во время проведения данных эндоскопических процедур необходимо соблюдать предельную осторожность для избежания перфорации.
Острое кровотечение
Дивертикулярное кровотечение обычно является внезапным, безболезненным, обильным артериальным кровотечением нижней части желудочно-кишечного (ЖК) тракта. Оно является наиболее распространенной причиной ЖК кровотечения у пожилых пациентов и обычно происходит в правосторонних дивертикулах, в частности у пациентов в Азии. Для точной диагностики во время острого кровотечения могут применяться колоноскопия или ректороманоскопия. Если кровотечение слишком массивно, чтобы обеспечить идентификацию с помощью колоноскопии, необходимо рассмотреть возможность проведения ангиографии или радиоизотопного сканирования с меченными эритроцитами.
Диагностическая лапароскопия
Если первичный диагноз все еще неясен, необходимо рассмотреть возможность проведения диагностической лапароскопии, которая также имеет и терапевтический вариант.
Эксплоративная лапаротомия
При диагностической неопределенности иногда может быть необходимо проведение эксплоративной лапаротомии.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
| |
|
|
|
|
|
|
|
|
Лечение
Бессимптомный дивертикулез
Дивертикулез толстой кишки относится к образованию грыжи слизистой и подслизистой оболочки через мышечный слой стенки толстой кишки и может быть результатом повышенной активности гладких мышц толстой кишки. При бессимптомном дивертикулезе нет необходимости в проведении лечения. Имеются слабые доказательства того, что таким пациентам может на пользу увеличение количества употребления клетчатки, включая фрукты и овощи.
Симптоматическая дивертикулярная болезнь
Дивертикулярная болезнь может быть определена как любое клиническое состояние, вызванное симптомами, относящимися к дивертикулам толстой кишки, и включает широкий спектр от бессимптомной до тяжелой степени и осложненного заболевания. Для пациентов с симптомами легкой степени лечение включает модификацию питания, в частности повышение употребления добавок с клетчаткой в течение нескольких недель и повышение гидратации. При наличии признаков инфекции и/или подозрения на чрезмерный бактериальный рост, тогда может быть начат прием антибиотика широкого спектра действия, охватывающего как грамположительные, так и грамотрицательные аэробные и анаэробные бактерии, хотя существует риск провоцирования развития псевдомембранозного колита.
Осложнения дивертикулярной болезни включают сегментарный колит, кровотечение из нижних отделов желудочно-кишечного тракта, инфекцию, абсцесс, перфорацию, перитонит и образование фистул.
Симптоматический дивертикулит (не осложненный)
Дивертикулит указывает на воспаление дивертикула или дивертикул и может быть вызван инфекцией. Основными целями лечения симптоматического дивертикулита являются ликвидация очага инфекции и профилактика развития осложнений. Бесшлаковая диета и прием пероральных антибиотиков при клиническом диагнозе могут сдерживать развитие не осложненного дивертикулита, который не проявляется какими либо симптомами острого живота (т.е. признаками острой боли тяжелой степени в брюшной полости, чувствительностью брюшной полости с мышечным дефансом или без такового, которые указывают на перитонизм, вздутие живота). Бесшлаковая диета является диетой с низким содержанием клетчатки и непереваренных продуктов, после переваривания и абсорбции которых в кишечнике остается минимальный остаток (например, рафинированный хлеб, злаки, белый рис, овощные и фруктовые соки без мякоти, молочные продукты) Антибиотики необходимо назначать на 7-10 дней.
Пациентам с болью в брюшной полости, лихорадкой или лейкоцитозом необходимо сначала рассматривать возможность применения пероральных антибиотиков и безопасного лечения на дому, при условии, что компьютерное томографическое (КТ) сканирование исключает наличие какого либо осложнения. Если в течение 72 часов сохраняются лихорадка и лейкоцитоз, симптомы острого дивертикулита или острого живота, пациента необходимо госпитализировать и применять внутривенные антибиотики до наступления клинического улучшения. Рассматривается возможность проведения лечебного голодания с применением бесшлаковой диеты. Для исключения развития каких либо осложнений проводятся визуализационные исследования, такие как компьютерная томография.
Некоторые исследователи ставят под сомнение необходимость применения антибиотиков при неосложненном дивертикулите, предполагая, что дивертикулит является скорее воспалительным, чем инфекционным заболеванием. В двух исследованиях, в которых пациенты с не осложненным дивертикулитом были случайным образом распределены на группы с применением антибиотиков и без такового, не было обнаружено существенной разницы в частоте возникновения рецидивов или развития осложнений. На основании этих данных Американская гастроэнтерологическая ассоциация дала слабую рекомендацию о выборочном, а не регулярном, применении антибиотиков у пациентов с острым не осложненным дивертикулитом.
Симптоматический дивертикулит (осложненный)
Осложнения, при которых необходимо дальнейшее исследование и лечение, включают кровотечение, абсцесс, обструкцию, перфорирование и фистулы. Наличие осложнений является основанием для хирургической консультации.
Первичное лечение кровотечения с доказательствами уменьшения объёма межклеточной жидкости или шока заключается в поддержании гемодинамической стабильности путем инфузионного введения кристаллоидов, коллоидов и крови. Для точного диагностирования может применяться колоноскопия и для большинства пациентов может проводиться эндоскопический гемостаз. Это значительно снижает необходимость хирургического вмешательства; однако его значение в предотвращении последующего кровотечения неясно. Если кровотечение слишком массивно, чтобы обеспечить идентификацию с помощью колоноскопии, необходимо провести ангиографию или радиоизотопное сканирование с меченными эритроцитами с попытками ангиографической эмболизации. Если, несмотря на попытки эндоскопического и ангиографического гемостаза, значительное кровотечение продолжается, необходимо рассматривать возможность проведения хирургического вмешательства.
Локализованный абсцесс размером <3 см в диаметре не требует проведения дренирования и лечится антибиотиками. Однако, когда абсцесс имеет размер >3 см в диаметре, лучше проводить его дренирование с КТ или ультразвуковым контролем, а в случаях, когда это невозможно выполнить, необходимо хирургическое вмешательство. КТ-сканирование брюшной полости с контрастом является визуализацией выбора при проведении чрескожного дренирования абсцесса.
Если первичный диагноз неясен, перед диагностической лапаротомией необходимо рассмотреть возможность проведения диагностической лапароскопии.
Раннее проведение лапароскопического промывания все чаще принимается в качестве хирургической стратегии при остром дивертикулите (степени I, II и III по классификации Хинчи (Hinchey)) и в случаях, когда медикаментозное лечение и чрескожное дренирование не дают положительных результатов в устранении сепсиса. В случаях диффузного перитонита или тяжелой степени может потребоваться неотложное проведение колэктомии, операции Гартмана или колэктомии с первичным наложением анастомоза.
Пациентам необходимо продолжать применение внутривенных антибиотиков, полный курс которых должен составлять от 7 до 10 дней в зависимости от клинического выздоровления.
Плановое хирургическое вмешательство при рецидивной дивертикулярной болезни
Критерии для рекомендации проведения плановой колэктомии при рецидивной болезни не определенные и не должны основываться только на количестве предыдущих приступов. Любое решение должно приниматься на индивидуальной основе в зависимости от возраста, частоты и тяжести рецидивных симптомов, предыдущих осложнений и наличия сопутствующих заболеваний. Лапароскопическая резекция толстой кишки в плановом порядке является допустимой и безопасной, может ускорить послеоперационное выздоровление и, как показано, вызывает меньшее количество послеоперационных осложнений, включая инфекции в области хирургического вмешательства.
Дивертикулез толстой кишки — симптомы, диагностика, лечение, профилактика
Данная болезнь представляет собой патологическое образование дивертикул на стенках толстого кишечника.
Причины появления
Факторов, которые приводят к появлению этой болезни достаточно много. Среди них самым важным принято считать недостаток такого вещества, как клетчатка. Кроме этого влияют лишние килограммы, слишком большое употребление напитков, содержащих алкоголь, использование препаратов слабительного действия в течение длительного периода времени.
Симптоматика
Самый типичный симптом – это боль в левой подвздошной области, без признаков другой патологии. Кроме этого отмечается боль ноющего характера в нижней части живота с левой стороны. Также у больного наблюдается понос или запор, позывы к рвоте и тошнота. Если болезнь имеет острую стадию, тогда обязательно повышается температура тела.
Диагностика
Перед тем, как поставить точный диагноз, гастроэнтеролог опрашивает и осматривает больного. Кроме этого назначается ряд анализов для прояснения картины болезни. Среди анализов в обязательном порядке присутствуют анализ крови, кала. Кроме этого проводят УЗИ ЖКТ, ирригоскопию и колоноскопию. На основании полученных данных врач назначает схему лечения дивертикулеза.
Лечение заболевания
Прежде всего врач составляет для больного диету. Она наиболее важный элемент всей схемы лечения. В рацион питания в обязательном порядке должны входить продукты, у которых много пищевых волокон. За счет их использования в пище понижается давление в толстом кишечнике. Кроме этого нужно ограничить употребление таких продуктов, как крепкий чай, различные тортики, молочные продукты, рис, макароны и арбузы. Следует полностью отказаться от приема алкогольных напитков и курения сигарет.
В рационе больного должны быть включены хлеб черный, фрукты и овощи, а также чернослив без косточек, гречка. Нужно пить, как можно больше воды. Разрешаются кисломолочные продукты. Также нужно как можно больше двигаться и гулять. Это будет способствовать улучшению переваривания пищи.
Помимо диеты, врач назначит и терапию лекарственными средствами. Как правило, это прокинетики, энтеропротекторы, кишечные антисептики. В сочетании с правильно подобранной схемой лечения, диетой и активным образом жизни у больного есть все шансы предотвратить обострение дивертикулеза толстой кишки и чувствовать себя полноценным человеком. Крайне важно соблюдать все рекомендации гастроэнтеролога, особенно это касается диеты и вовремя проходить обследования ЖКТ, во избежание рецидивов.
bolezni/divertikul-pishhevoda





 Абдоминальный способ УЗИ аппендикса
Абдоминальный способ УЗИ аппендикса Аппендикс в норме и при палотогии
Аппендикс в норме и при палотогии



 Аппендицит у беременных опасен осложнениями для женщин и плода. Среди них: прерывание беременности на поздних сроках, инфицирование плода и отслойка плаценты.
Аппендицит у беременных опасен осложнениями для женщин и плода. Среди них: прерывание беременности на поздних сроках, инфицирование плода и отслойка плаценты. Переживания мамы отразятся на ребенке, поэтому назначаются седативные
Переживания мамы отразятся на ребенке, поэтому назначаются седативные





 При двустороннем гайморите на ранней стадии нет высокой температуры, что очень опасно. При острой гнойной фазе температура может подняться до 40 ºС и сопровождаться головной болью.
При двустороннем гайморите на ранней стадии нет высокой температуры, что очень опасно. При острой гнойной фазе температура может подняться до 40 ºС и сопровождаться головной болью. Хронический двусторонний гайморит возникает в результате не вылеченного острого гайморита, очагов хронической инфекции в носоглотке. Как лечить двусторонний гайморит с гнойными выделениями может рассказать только врач. Начать лечение необходимо при первых признаках болезни.
Хронический двусторонний гайморит возникает в результате не вылеченного острого гайморита, очагов хронической инфекции в носоглотке. Как лечить двусторонний гайморит с гнойными выделениями может рассказать только врач. Начать лечение необходимо при первых признаках болезни.



















 Характер воспаления тоже имеет несколько форм, а именно:
Характер воспаления тоже имеет несколько форм, а именно:
 Гайморит является инфекционным заболеванием, поэтому при ярко выраженных болях в совокупности с субфебрильной температурой назначают лекарства противомикробного действия. К антибиотикам относят Эритромицин, Кларитромицин, Мидекамицин, Аугментин, Цефуроксим, Цефтриаксон. Взрослым назначаются таблетки или капсулы, детям рекомендовано употребление суспензии. При запущенной или тяжелой форме антибиотики назначаются внутримышечно. Не стоит применять лекарственные препараты без назначения врача. Сочетание препаратов для комплексного лечения и дозировку применяемых лекарств назначает врач-отоларинголог.
Гайморит является инфекционным заболеванием, поэтому при ярко выраженных болях в совокупности с субфебрильной температурой назначают лекарства противомикробного действия. К антибиотикам относят Эритромицин, Кларитромицин, Мидекамицин, Аугментин, Цефуроксим, Цефтриаксон. Взрослым назначаются таблетки или капсулы, детям рекомендовано употребление суспензии. При запущенной или тяжелой форме антибиотики назначаются внутримышечно. Не стоит применять лекарственные препараты без назначения врача. Сочетание препаратов для комплексного лечения и дозировку применяемых лекарств назначает врач-отоларинголог. Эффективность лечения зависит от своевременного обращения к врачу, вовремя проведенной диагностики и правильного лечения. В большинстве случаев болезнь хорошо излечивается. Снять отек слизистой и ускорить процесс удаления гнойного содержимого носа можно при помощи средств, приготовленных дома. В некоторых случаях назначение имеет индивидуальный характер.
Эффективность лечения зависит от своевременного обращения к врачу, вовремя проведенной диагностики и правильного лечения. В большинстве случаев болезнь хорошо излечивается. Снять отек слизистой и ускорить процесс удаления гнойного содержимого носа можно при помощи средств, приготовленных дома. В некоторых случаях назначение имеет индивидуальный характер.
















































 Купите в аптеке клетчатку или микроцеллюлозу. Съедайте натощак по столовой ложке, запивая все водой. Но есть одно противопоказание — геморрой. Балластные вещества будут раздражать пораженные стенки кишечника, и болезнь усугубится, поэтому в этом случае лучше отказаться от такого лечения.
Купите в аптеке клетчатку или микроцеллюлозу. Съедайте натощак по столовой ложке, запивая все водой. Но есть одно противопоказание — геморрой. Балластные вещества будут раздражать пораженные стенки кишечника, и болезнь усугубится, поэтому в этом случае лучше отказаться от такого лечения. Головные боли.
Головные боли.
















