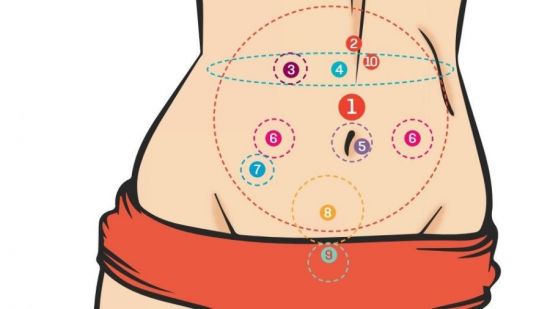
патогенетические связи и подходы к терапии uMEDp
Среди наиболее распространенных заболеваний гастроэнтерологического профиля особое положение занимает синдром перекреста гастроэзофагеальной рефлюксной болезни, функциональной диспепсии и синдрома раздраженного кишечника. Перекрест симптоматики с трудно дифференцируемыми доминирующими проявлениями усложняет клиницисту верификацию диагноза и выбор стратегии терапии.
Рис. 1. Динамика снижения диспепсических проявлений после четырехнедельного курса терапии препаратом Пепсан-Р®
Структура диеты со сниженным содержанием FODMAP
Рис. 2. Сравнительная эффективность Метеоспазмила и плацебо в регрессии абдоминальной боли у пациентов с СРК
Рис. 3. Эффективность Метеоспазмила в регрессии абдоминальной боли (А) и интенсивности вздутия живота (Б) у пациентов с СРК (оценка по ВАШ: 0 – отсутствие, 10 – выражено). Анализ с использованием критерия Краскела – Уоллиса показывает статистически значим
Рис. 4. Эффективность препарата Пробиолог СРК в нормализации качества жизни пациентов с СРК в сравнении с плацебо
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), функциональная диспепсия (ФД) и синдром раздраженного кишечника (СРК) относятся к наиболее распространенным нозологиям в рутинной гастроэнтерологической практике. Сочетание этих заболеваний у одного пациента принято называть синдромом перекреста [1]. Наиболее частыми вариантами таких сочетаний являются перекрест ГЭРБ и ФД, а также СРК и ФД [2–4]. Подобный перекрест симптоматики с трудно дифференцируемыми доминирующими симптомами усложняет клиницисту верификацию диагноза и выбор алгоритма лечения [1, 5].
Высокая клиническая и социальная значимость ГЭРБ, ФД и СРК обусловлена тем, что заболевания, нередко протекающие в хронической форме и склонные к частому рецидивированию, существенно снижают качество жизни пациентов, преимущественно молодого возраста [1, 6].
В Римских критериях – IV (2016 г.) впервые описана проблема синдрома перекреста, которая, по мнению исследователей и практикующих интернистов, на протяжении последних лет оставалась чрезвычайно актуальной [7]. Это подтверждают и результаты эпидемиологических исследований, свидетельствующие о высокой частоте перекрестных синдромов у пациентов с функциональными заболеваниями желудочно-кишечного тракта (ЖКТ). Синдром перекреста характеризуется рецидивирующим характером течения.
Согласно данным исследований, в которых применялись устаревшие критерии диагностики, частота синдрома перекреста ФД и ГЭРБ варьировалась от 7 до 20% [8, 9]. В более поздних исследованиях такой перекрест выявлялся чаще чем в 20% случаев. Так, в бельгийском исследовании симптоматика ГЭРБ зарегистрирована у 33,8% пациентов с ФД, в турецком исследовании – у 29,4%, южно-корейском – у 24,1% [10–12]. Однако эти исследования имеют ряд ограничений, обусловленных тем, что диагноз ГЭРБ устанавливали с помощью опросников, без использования эндоскопии и методик суточной рН-метрии или рН-импедансометрии. При постановке диагноза ФД современные критерии диагноза не принимались во внимание. Валидированные опросники высокочувствительны, но исключительно на их основании в отсутствие эндоскопии добиться объективной оценки у всей выборки включенных в исследование пациентов не представляется возможным.
В хорошо спланированном японском исследовании для диагностирования ГЭРБ и ФД использовали Монреальские и Римские критерии соответственно. У 1076 пациентов с жалобами на беспокойство со стороны верхних отделов ЖКТ симптомы ГЭРБ и ФД выявлены в 15,6 и 10,3% случаев, частота перекреста ГЭРБ и ФД не превысила 10%-ный барьер. При этом только клиническая оценка при менее строгом подходе (без применения диагностических критериев) предполагала существенно более высокую частоту перекреста ФД и ГЭРБ – в пределах 40% [13].
В ряде исследований зарегистрирована также высокая частота синдрома перекреста СРК и ФД. В недавнем метаанализе распространенность СРК у пациентов с ФД достигла 37% (95%-ный доверительный интервал (ДИ) 30–45) (7% (95% ДИ 5–10) у лиц без проявлений диспепсии). Суммарное отношение шансов (ОШ) для СРК у пациентов с диспепсией составило 8 (95% ДИ 5,74–11,16) [14]. В бельгийском исследовании у 46% пациентов, преимущественно лиц женского пола, ФД сочеталась с СРК. В китайском исследовании перекрест ФД и СРК отмечался в 16,9–24,8% случаев, в южнокорейском – в 20,8% [15–17]. В педиатрической практике перекрест ФД и СРК зафиксирован у 33% пациентов [18].
Согласно данным наших наблюдений, синдром перекреста выявляется у 40–58% пациентов. Частота его выявления возрастает по мере увеличения длительности анамнеза функционального заболевания, возникшего первым. Чаще дебютирует СРК, затем присоединяется ФД (постпрандиальный дистресс-синдром), впоследствии ГЭРБ.
В целом данные об ассоциации ГЭРБ, ФД и СРК могут указывать на общие патофизиологические механизмы их формирования. Подтверждение тому – результаты многолетних наблюдений за пациентами с ФД или СРК, у которых имело место переключение симптоматики указанных заболеваний с одного на другое [19, 20]. Обращает на себя внимание общий патофизиологический механизм ФД и СРК – феномен висцеральной гиперчувствительности. При СРК этот механизм выявляется у 50–60% пациентов [21, 22]. Висцеральная гиперчувствительность играет одну из ключевых ролей в патогенезе ФД, особенно в аспекте повышенной чувствительности к растяжению проксимального отдела желудка, соляной кислоте и нутриентам. В рамках ГЭРБ висцеральная гиперчувствительность рассматривается как ведущий патогенетический компонент формирования симптоматики у пациентов с нормальным уровнем экспозиции соляной кислоты в просвете пищевода, но со строгой корреляцией между физиологическими рефлюксами и наличием симптоматики [3, 23].
Верификация синдрома перекреста ФД и ГЭРБ требует комплексного диагностического подхода к каждой нозологии. Для ГЭРБ в диагностическом плане основным методом признана клиническая оценка в комбинации с эзофагогастродуоденоскопией, позволяющей дифференцировать форму заболевания (неэрозивная или рефлюкс-эзофагит), а также степень поражения слизистой оболочки. При необходимости целесообразно проведение суточной внутрипищеводной рН-метрии (лучше рН-импедансометрии) для оценки продолжительности и длительности эпизодов рефлюкса (рН
- ректальные кровотечения, наличие макро- и микропримесей крови в кале;
- немотивированное снижение массы тела;
- постоянную и интенсивную боль в животе как единственный симптом заболевания;
- хроническую диарею;
- анемию и другие изменения в анализах крови;
- лихорадку;
- манифестацию заболевания в возрасте старше 50 лет;
- рак и воспалительные заболевания кишечника у родственников;
- ночную симптоматику.
Безусловно, у пациентов с синдромом перекреста ФД и ГЭРБ предпочтительна комбинированная терапия c применением ингибиторов протонной помпы (ИПП) и прокинетиков длительностью от четырех до восьми недель и более [3]. Самый высокий процент эффективного лечения обострений ГЭРБ и сохранения ремиссии достигается при комбинированном использовании ИПП, прокинетиков и антацидов [25]. Представителем современного поколения антацидов является комбинированный препарат с гастропротекторным действием Пепсан-Р® («Майоли Спиндлер», Франция), содержащий гвайазулен и пеногаситель диметикон [26]. Гвайазулен обладает выраженным противовоспалительным свойством, оказывает антиоксидантное действие, а также усиливает регенеративные процессы в слизистой оболочке. Важный момент: благодаря ингибирующему эффекту на высвобождение гистамина из тучных клеток слизистой оболочки желудка гвайазулен способен снижать секрецию соляной кислоты. Диметикон – гидрофобное полимерное вещество с низким поверхностным натяжением, уменьшающее газообразование на всем протяжении ЖКТ, включая желудок и кишечник. Пепсан-Р® выпускается в двух формах – капсулы и гель.
Эффективность Пепсана-Р при ГЭРБ продемонстрирована в исследовании Э.П. Яковенко и ее коллег [26]. Четырехнедельный курс Пепсана-Р в монорежиме способствовал достоверному снижению частоты развития классических симптомов ГЭРБ (изжога и отрыжка), а также регрессу диспепсических жалоб (чувство быстрого насыщения, тяжесть в эпигастрии и метеоризм) (рис. 1) [26]. Эти результаты актуализируют использование Пепсана-Р в рамках комплексной терапии синдрома перекреста ГЭРБ и ФД.
Лечение синдрома перекреста ФД и СРК требует дифференцированного подхода к каждой нозологии и не регламентируется какими-либо утвержденными международными рекомендациями. К основным целям терапии пациентов с СРК относятся достижение клинической ремиссии, восстановление социальной активности, а также улучшение или нормализация качества жизни. Больным СРК рекомендуется диета со сниженным содержанием ферментируемых олиго-, ди-, моносахаридов и полиолов – FODMAP (Fermentable, Oligo, Di, Mono аnd Polyol) (таблица). Данные короткоцепочечные углеводы плохо всасываются и осмотически активны в просвете кишечника, где они быстро ферментируются, вызывая симптомы вздутия живота и боли [27, 28].
Фармакотерапия СРК должна быть дифференцированной в зависимости от подтипа заболевания [29–31]. В силу наибольшей значимости в клинической картине СРК болевого абдоминального синдрома ведущее место в фармакотерапии отводится селективным спазмолитикам. Эффективность препаратов данной группы по сравнению с плацебо (56 и 38% соответственно) подтверждена в метаанализе 23 рандомизированных контролируемых исследований (1888 пациентов) [32]. В другом метаанализе показано, что спазмолитики значительно эффективнее плацебо в разрешении абдоминальной боли (ОШ 1,52; 95% ДИ 1,28–1,80) [33].
В целях улучшения качества жизни целесообразно селективные спазмолитики назначать уже на первом приеме, поскольку основная жалоба пациента – абдоминальная боль. Согласно клиническим рекомендациям Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению больных с синдромом раздраженного кишечника 2017 г., одним из рекомендуемых селективных спазмолитиков является Метеоспазмил («Майоли Спиндлер», Франция). Это комбинированный препарат, включающий два активных компонента – спазмолитик алверина цитрат и пеногаситель симетикон [34]. Алверина цитрат блокирует серотониновые 5НТ1А- и 5НТ3-рецепторы, располагающиеся на энтерохромаффинных клетках, энтероцитах, гладкомышечных клетках и нейронах [35]. Данные рецепторные структуры в значительной степени связаны с висцеральной гиперчувствительностью и моторикой кишечника. Кроме того, алверина цитрат блокирует поступление ионов кальция из межклеточного пространства в гладкие миоциты через потенциал-зависимые и рецептор-зависимые каналы [36]. С учетом того что кальций является основным медиатором сократительной активности гладкой мускулатуры кишечника, в клиническом плане достигается эффект купирования спазма и ассоциированных с ним болевых ощущений. В свою очередь симетикон действует как поверхностно-активное соединение (сурфактант), способствуя регрессу симптомов, обусловленных повышенным газообразованием. Это особенно важно для пациентов с СРК, имеющих в генезе абдоминальной боли не только спазм гладкой мускулатуры, но и дистензию (боль при растяжении полого органа – кишечника за счет газов) [35, 36]. Уровень доказательности клинических исследований, подтверждающих эффективность Метеоспазмила в рамках терапии СРК, – I, уровень практических рекомендаций – А [34].
В крупномасштабном многоцентровом двойном слепом рандомизированном клиническом исследовании (409 пациентов с СРК) Метеоспазмил оказался значительно эффективнее плацебо в уменьшении абдоминальной боли у пациентов с СРК (рис. 2) [37]. Отдельно следует отметить, что при использовании баллонно-дилатационного теста у лиц, принимавших Метеоспазмил, порог болевой чувствительности повышался в 95% случаев, а в 34% случаев достигал показателей здоровых обследованных лиц [38]. Эффективность комбинации алверина цитрата и симетикона продемонстрирована и в недавнем открытом многоцентровом несравнительном клиническом исследовании B.S. Manzano и соавт. (894 пациента с абдоминальной болью, вздутием живота и нарушением стула при СРК). На фоне лечения отмечалось значимое уменьшение выраженности основных симптомов. Боль оценивали по визуальной аналоговой шкале (ВАШ) – от 1 до 10 баллов (по оценке пациента). Почти 75% пациентов отметили существенное облегчение симптомов к концу исследования (рис. 3А). Наблюдалось также уменьшение вздутия живота более чем на 80% (рис. 3Б). Изменения характеристик стула и ритма опорожнения кишечника нормализовались примерно у двух третей пациентов, достигнув 75,5% к концу курса терапии [39].
Через месяц после отмены терапии наблюдалось прогрессивное улучшение симптоматики, что говорит о пролонгированном эффекте Метеоспазмила.
Данные, полученные отечественными исследователями при назначении Метеоспазмила пациентам с СРК, аналогичны мировым. В исследовании Н.А. Агафоновой и соавт. (2011 г.) двухнедельный прием Метеоспазмила приводил к купированию болевого абдоминального синдрома и диспепсических явлений у 95% пациентов с СРК [40]. Во всех зарубежных и отечественных исследованиях отмечался хороший профиль безопасности препарата, лишь в единичных случаях сообщалось о кожных реакциях, не требовавших его отмены [37, 39, 40]. Как показывает собственный опыт, даже при длительном применении препарата побочные явления отсутствуют.
Боль при СРК можно разделить на спастическую и дистензионную, возникающую при растяжении полого органа. Согласно данным Н.Б. Губергриц (2010 г.), у 63% пациентов наблюдается преимущественно спастическая боль, у 37% – дистензионная [41]. Известный метод, иллюстрирующий висцеральную гиперчувствительность, – появление боли в животе при нагнетании воздуха в баллончик, введенный в прямую кишку. Этот метод по сути воспроизводит механизм возникновения дистензионной боли, то есть боли, возникающей при растяжении полого органа. Избыток кишечных газов при метеоризме, так же как баллончик в кишке, воздействует на барорецепторы и вызывает спазм вышележащих отделов в попытке пропульсивно изгнать раздражающий фактор – кишечный газ. Клинической особенностью дистензионной боли является распирание, тяжесть, ощущение давления, невозможность носить обтягивающую одежду, сидеть, особенно в положении с наклоном туловища вперед. Активная флатуленция (отхождение кишечных газов) облегчает клинические проявления дистензионной боли, в то же время ограничивает социальную активность [1]. Таким образом, дистензионная боль – один из факторов, способствующих формированию синдрома перекреста СРК и ФД.
С учетом вышеизложенного преимущество препарата Метеоспазмил, в состав которого входят спазмолитик и адсорбент кишечных газов симетикон, очевидно. Однако в случае синдрома перекреста за счет выраженной желудочной и кишечной дистензии болеутоляющий эффект терапии можно значительно усилить при одновременном назначении Метеоспазмила и Пепсана-Р. Оптимальной терапевтической схемой считается назначение Метеоспазмила по одной капсуле три раза в сутки за 30 минут до еды. Прием пищи активирует желудочную и кишечную перистальтику, и на фоне ее изначальной дискоординации (вне приема препарата) могут возникать абдоминальная боль и/или ощущения распирания, тяжести, дискомфорта. По нашему мнению, Пепсан-Р® целесообразно применять в промежутках между приемами пищи (через два часа после еды и за час до следующего приема пищи) по одной капсуле/саше три раза в сутки. В этом случае лучше реализуются обволакивающие свойства препарата.
В случае СРК с запором помимо традиционных рекомендаций, касающихся модификации образа жизни и диеты, особую роль отводят препаратам водорастворимой клетчатки, в частности псиллиуму (одно саше 1–3 раза в сутки растворяют в стакане воды) [34]. Препараты данной группы позволяют уменьшить плотность каловых масс и мягко стимулируют пропульсивную активность толстой кишки. Псиллиум можно применять как натощак, так и после еды.
В одном из последних метаанализов продемонстрировано, что из всех пищевых волокон только псиллиум оказывает положительное действие при СРК с запором [42].
Кроме того, при СРК с запором эффективны осмотические слабительные лактулоза и лактитол [43, 44]. При использовании этих препаратов важен индивидуальный подбор дозы. Начинать следует с 10–15 г, постепенно увеличивая дозу на 5 г каждые два-три дня [45].
В рамках существующих отечественных и зарубежных рекомендаций по лечению СРК пробиотики, содержащие бифидо- и лактобактерии, назначают при СРК с диареей [46, 47]. Однако, по нашему мнению, пробиотики целесообразно назначать и больным СРК с запором, особенно с жалобами на выраженный метеоризм. Пепсан-Р® оказывает быстрый и продолжительный симптоматический эффект, уменьшая симптомы диспепсии. Применение пробиотиков работает на перспективу, поскольку нормализация кишечной микробиоты приводит к уменьшению метан-продуцирующих штаммов, а значит, постепенному купированию метеоризма.
Недавний метаанализ 21 рандомизированного контролируемого исследования показал, что терапия с применением пробиотиков значительно эффективнее плацебо в купировании симптомов СРК (ОШ 1,82; 95% ДИ 1,27–2,60) и улучшении качества жизни (стандартизированная разница средних 0,29; 95% ДИ 0,08–0,50) [48].
В многоцентровом рандомизированном двойном слепом плацебоконтролируемом исследовании применяли комбинации трех пробиотических бактерий – двух штаммов Lactobacillus plantarum (CECT7484 и CECT7485) и одной Pediococcus acidilactici (CECT7483) в составе Пробиолога СРК («Майоли Спиндлер», Франция), зарегистрированного на территории Российской Федерации. На фоне шестинедельного курса терапии отмечалось положительное влияние на качество жизни больных СРК с диареей (рис. 4) [49]. Данная комбинация трех пробиотических бактерий включена в практические рекомендации «Пробиотики и пребиотики – 2017» Всемирной гастроэнтерологической организации для использования у пациентов с СРК [36].
■■■
Синдром перекреста – нередкое явление в практике интернистов. Разрешить проблему позволяет назначение мультитаргетной терапии, включающей в себя препараты с антацидным, регенеративным и спазмолитическим действием.
Эффективность индивидуального подхода к подготовке обследуемых к видеоилеоколоноскопии
Эффективность индивидуального подхода к подготовке обследуемых к видеоилеоколоноскопии
Самедов Б. Х. 1,2, Трушникова Н. А.1, Авдеенко Ю. Л.1
1ФГБУ Консультативно-диагностический центр с поликлиникой Управления делами Президента РФ
2 2-я Кафедра терапии (усовершенствования врачей), Военно-медицинская акдемия
г. Санкт-Петербург
Эндоскопические исследования толстой кишки являются неотъемлемой частью комплексного обследования с подозрением на патологию кишечника. Высокий уровень заболеваемости раком толстой кишки, необходимость профилактического обследования больших групп населения, которые по тем или иным параметрам могут быть отнесены к группам повышенного риска, определяют постоянно возрастающую потребность в проведении колоноилеоскопий. Клиническое применение современных диагностических методик и детальная визуализация самых незначительных патологических изменений в толстой кишке возможны только при адекватной подготовке кишки к проведению эндоскопического исследования.
Цель исследования:
Сравнительная оценка качества очистки кишечника Фортрансом перед колоноилеоскопией при подготовке по индивидуальной программе и «стандартным» методом.
Проведен ретроспективный анализ качества подготовки раствором Фортранса 331 обследуемого к диагностическим эндоскопическим исследованиям кишечника. Колоноилеоскопии выполнялись аппаратом Olympus EVIS EXERA II СFh280AL. 203 обследуемых (1 группа) готовились самостоятельно по имеющимся памяткам без предварительной консультации специалиста. 128 (2 группа) были предварительно проконсультированы эдноскопистом/гастроэнтерологом и разработана индивидуальная программа с учетом жалоб, анамнеза, цели исследования и сопутствующих заболеваний. Всем обследуемым предлагалось в течение 3–5 дней соблюдать бесшлаковую диету.
Подготовка расценивалась как отличная или хорошая при полном отсутствии содержимого или при наличии в небольшом количестве прозрачной или мутной жидкости, не мешающей осмотру и легко аспирируемой отсосом. Удовлетворительной считалась подготовка, если в просвете кишки или на стенках обнаруживались в незначительном количестве остатки каловых масс, позволяющие, тем не менее, провести полноценное исследование. При плохой подготовке полноценный осмотр всей кишки был невозможен.
Многолетний опыт применения Фортранса для подготовки к эндоскопическим исследованиям позволил нам предложить несколько вариантов лаважа кишечника с учётом индивидуальных особенностей каждого конкретного обследуемого. Независимо от метода подготовки пациента к исследованию, нередко в кишечнике сохраняется то или иное количество жидкого содержимого и имеется избыточное “пенообразование” на стенках и в просвете кишки, особенно при осмотре правых отделов и, в частности, слепой кишки и дистальных отделов подвздошной. Наличие “пенообразования” создает определенные сложности для проведения исследования, удлиняет время осмотра, может быть одной из причин возникновения болей и других неприятных ощущений у обследуемого. В подобных случаях увеличивается риск возникновения осложнений, в том числе, обусловленное необходимостью выполнения дополнительных манипуляций (промывания, попытки аспирации пенистой жидкости и т. д.), снижается качество осмотра и вероятность раннего выявления локальных изменений, повышается амортизация дорогостоящего оборудования. Рекомендуется методика комбинированного применения при подготовке к колоноилеоскопии вместе с Фортрансом пеногасителя — симетикона.
Фортранс® рекомендуется по обычной схеме: 4 пакета (содержимое пакета растворяется в литре прохладной воды) и выпивается малыми порциями в течение часа каждый с расчетом завершения приема препарата не позднее, чем за три часа до процедуры или принимается накануне дня исследования во второй половине дня. Обследуемым дополнительно рекомендуется принимать пеногаситель — симетикон в средней терапевтической дозе на ночь, если раствор Фортранса принимался накануне, или после приёма последней порции препарата, если подготовка проводилась в день исследования. Второй литр раствора Фортранса рекомендуется начинать принимать только после того, как начнется опорожнение кишечника. Лаваж кишечника Фортрансом у обследуемых с предшествующими длительными запорами (если перед началом приёма Фортранса не было дефекации в течение 3–4 и более дней) может в начале приема препарата сопровождаться ощущением тяжести, дискомфорта и распирания в животе, иногда вызывать боли по ходу толстой кишки, особенно в левых отделах. Для избежания этих нежелательных явлений рекомендуется, если позволяет время, в течение 5–7 дней назначить больному приём Форлакса по 2–4 пакета в день. У данной категории пациентов более предпочтительным является приём обследуемыми накануне исследования 3 пакетов Фортранса и 4-го пакета в день исследования с расчетом завершения приёма препарата не позднее 3-х часов до процедуры или 2-х пакетов накануне и 2-х — в день исследования.
Больные, у которых имеется наклонность к послаблениям, принимают 2 пакета Фортранса накануне исследования и в день исследования 3-й пакет, а после приёма последней порции — препарат, содержащий симетикон. Причём данной категории больных целесообразно накануне за 1–2 дня и во время приёма Фортранса назначить миотропный спазмолитик (Бускопан, Дицетел, Дюспаталин, Метеоспазмил, Ниаспам). При подготовке больных с воспалительными заболеваниями кишечника (язвенным колитом и болезнью Крона) к эндоскопическим исследованиям кишечника доза Фортранса должна определяться с учетом частоты дефекаций и комбинироваться с приёмом миотропных спазмолитиков. Как правило, достаточно приёма 2–3 пакетов Фортранса.
Имеет свои особенности подготовка к исследованию больных с дивертикулами толстой кишки, особенно при сопутствующем обстипационном синдроме: рекомендуется «растянуть» до трех часов приём первых двух порций раствора Фортранса, третью порцию принимать как обычно в течение часа. Причем подготовку лучше проводить в два этапа: в первый день, во второй половине дня обследуемый принимает три пакета Фортранса (в течение не менее четырех-пяти часов), а утром накануне исследования — четвертую порцию препарата. Приём раствора Фортранса необходимо завершить не позднее четырех часов до предполагаемого времени исследования.
Есть свои особенности подготовки пациентов хроническими запорами на фоне гипомоторной дискинезии толстой кишки, что нередко наблюдается у больных, длительно принимавших некоторые слабительные, в частности, препараты сенны, на фоне лечения некоторыми препаратами в связи с сопутствующими заболеваниями, при долихосигме и долихоколон и т. д. Наш опыт показал, что у данной группы больных при стандартной схеме подготовки Фортрансом действие препарата начинается с запозданием, первая дефекация происходит через несколько часов, кишка опорожняется вяло, во время колоноскопии наблюдается обильное поступление остаточной жидкости с примесью плотных масс, порой обильное, которое невозможно аспирировать. Кроме того, приём препарата переносится хуже, относительно часто сопровождается тошнотой, неприятным чувством переполнения в животе, что может быть причиной прекращения подготовки к исследованию. Для предотвращения нежелательных побочных эффектов и обеспечения качественной очистки кишки рекомендуется подготовка в два этапа. Если исследование проводится в плановом порядке, то целесообразно за 5–7 дней назначить больному Форлакс® по 2 пакета во время еды и дополнительно слабительное средство, оказывающее пропульсивное действие на толстую кишку, например пикосульфат натрия по 8–10 капель 1 раз в день или бисакодил. Возможен предварительный приём Форлакса в течение 3–4 дней, после этого бисакодил внутрь или, что предпочтительнее, в виде свечей. Если же нет возможности предварительной подготовки Форлаксом, то необходимо перед началом приёма Фортранса удалить плотные каловые массы с помощью 1–2 очистительных клизм утром накануне, микроклизмами Микролакс, предложить больному выпить 8–10 капель пикосульфата натрия. Раствор принимается в два этапа: после обеда в течение трёх часов больной выпивает два литра Фортранса и утром в течение часа каждый литр (два литра).
Результаты:
В 1 группе: отличная или хорошая подготовка 68 (33,5 %), удовлетворительная — 131 (64,5 %), плохая — 4 (2 %). 2 группа: отличная или хорошая подготовка 119 (93 %), удовлетворительная — 9 (7 %), плохая — 0. Таким образом, наш клинический опыт позволяет утверждать, что Фортранс® при «правильном» приёме обеспечивает адекватную очистку кишечника к эндоскопическим исследованиям и создает оптимальные условия для полноценного выполнения процедуры. Дополнительное назначение пеногасителя (симетикона) препятствует образованию пузырьков на стенках и в просвете кишки, что позволяет досконально осмотреть все отделы, быстро удалить оставшуюся (если таковая имеется) жидкость из кишки, сокращает время осмотра, делает процедуру менее обременительной для обследуемых. Приём Фортранса в два этапа переносится больными, как правило, лучше.
Выводы:
Подготовка, основанная на учете индивидуальных особенностей обследуемого, сопутствующих заболеваний, результатов предыдущих исследований позволяет обеспечить адекватную подготовку кишки к проведению эндоскопического исследования и детальной визуализации самых незначительных патологических изменений в кишечнике.
Вас консультирует врач-гастроэнтеролог Владимир Михайлович Русейкин
Каждый день мы едим, порой не задумываясь о том, что и как едим, и не подозревая, что в один далеко не прекрасный день наши желудок и печень могут забастовать, причем так, что взрослые мужики плачут как дети… Боль в верхней части живота, опоясывающая, когда трудно даже вздохнуть, кислый привкус во рту, изжога, а далее прием у врача, анализы, таблетки, строгая диета, на которой «шаг вправо, шаг влево» равносилен «расстрелу». Да, жизнь меркнет, когда болят такие важные органы, как желудок и печень (примечание: важность остальных органов мы нисколько не умаляем!).
Какие же основные причины болей в желудке, почему может дать сбой печень, какие продукты архи вредны для них и как можно своими силами или с помощью врачей предостеречь, предотвратить беду, когда прозвенели «первые звоночки», какова профилактика?
Русейкин Владимир Михайлович — врач-гастроэнтеролог.
Дорогие читатели, чтобы получить ответы на эти вопросы, мы пригласили на консультацию врача-гастроэнтеролога — Русейкина Владимира Михайловича, заведующего терапевтическим отделением в 23 ГКБ г. Москва, кандидата медицинских наук.
Резюме врача:
Закончил Военно-медицинскую академию имени С. М. Кирова в 1993 году, по специальности «лечебное дело».
Другие специализации и усовершенствования: терапия, гастроэнтерология, диетология, ультразвуковая диагностика, эндоскопия. Научные интересы: гастроэнтерология, лечебное питание.
Учился в аспирантуре — клиническая ординатура при кафедре гастроэнтерологии Военно-медицинской академии. Защитил диссертацию в 1999 году, посвященную вопросу питания больных.
На сегодня врачебный стаж составляет 17 лет, квалификационная категория — высшая. ОТВЕТЫ НА ВАШИ ВОПРОСЫ:
1. Олег, Ванкувер
Где-то с весны у меня боли в области желудка после принятия пищи. Врач выписала лекарство — Cyclobenzaprine и pantoprazole sodium. Я пропил полный курс этих лекарств, но ничего не изменилось. Что мне делать?
Ответ: Судя по назначениям, доктор лечил гастрит или язвенную болезнь. По Вашим жалобам, можно думать об обострении хронического панкреатита. Целесообразно выполнить УЗИорганов брюшной полости, гастроскопию и развернутый биохимический анализ крови. Порезультатам этих исследований можно будет уточнить диагноз, и назначить адекватное лечение.
2. Надежда, Москва
Доктор, здравствуйте! У меня HP-негативный атрофический гастрит и полипоз. Кислотность пониженная. Кроме того, обнаружена Hiatus Hernia. Как правильно питаться, чтобы улучшить моторику желудка и снять воспаление? Заранее благодарна!
Ответ: Для атрофического гастрита воспаление нехарактерно, воспаление характерно для поверхностного гастрита. Если воспаление протекает долго, гастрит становится смешанным, то есть чередуются очаги атрофии и зоны сохранившейся слизистой оболочки желудка сявлениями воспаления. Когда происходит полная атрофия слизистой оболочки желудка (атрофический гастрит) воспалятся уже нечему. Для этого состояния характерна пониженная кислотность. Hiatus Hernia — это грыжа пищеводного отверстия диафрагмы, которая обычно сочетается с гастроэзофагеальной рефлюксной болезнью. С учетом полипоза, Вам нужно каждые 6 месяцев выполнять гастроскопию с биопсией из полипов (чтобы не пропуститьзлокачественное перерождение полипов). Полипы более 5-6 мм подлежат эндоскопическому удалению. Питаться Вам нужно часто (не реже 6 раз в сутки малыми порциями). Для стимуляции желудочной секреции обычно перед едой используют различные горечи, но чаще – заместительная терапия (соляная кислота внутрь через трубочку непосредственноперед едой и препараты пепсина). С учетом грыжи пищеводного отверстия диафрагмы целесообразно применение прокинетиков (мотилиум, церукал, ганатон и др.).
3. Наталия, Пермь
Здравствуйте, Владимир Михайлович! У моей дочери 13-ти лет очень неприятный запах изо рта,особенно сильно ощущается утром, после сна. Как от этого избавиться? Какие исследования необходимо сделать ребенку, чтобы определить причину запаха изо рта?
Ответ: Самая частая причина запаха из ротовой полости — это кариес или наличие гнилостной флоры в ротовой полости. Реже запах бывает при хронических воспалительных заболеваниях глотки и носа (например, при хроническом тонзиллите). Также причиной запахаможет быть гастроэзофагеальный рефлюкс. Вам нужно посетить стоматолога, ЛОР-врача и гастроэнтеролога, эти специалисты назначат нужные исследования.
4. Ержан, Алма-Ата
После приема пищи наступает тошнота, позыв к рвоте. В последнее время появилась изжога, метеоризм. Что это может быть?
Ответ: Более вероятно, что у Вас гастроэзофагеальная рефлюксная болезнь.
5. Юлия, Уфа
Добрый день! Как Вы считаете, нужно ли лечить хеликобактерную инфекцию при отсутствии неприятных симптомов? Наличие инфекции показал анализ крови и экспресс-анализ при проведении ФГДС.
Ответ: В Москве и области у 90-95 % населения имеется Геликобактерная инфекция. Но большинство этих людей не нуждаются в специальном лечении. Для лечения Геликобактерной инфекции должны быть определенные показания: осложненное течение язвенной болезни, часто рецидивирующая язвенная болезнь, онкозаболевание желудка у близких родственников, предраковые заболевания желудка с высокой вероятностью озлокачествления, МАЛТ-лимфома. Если у Вас нет перечисленных состояний, лечить Геликобактерную инфекцию смысла нет.
6. Зульфия, УфаДобрый день! У моего ребенка (7 лет) обнаружены цистолямблии. Какое лечение Вы порекомендуете?
Ответ: У детей лечением гельминтозов занимается педиатр. При лечении учитывается нетолько возраст ребенка, но и вес тела (препарат рассчитывается на килограмм массы тела), индивидуальная чувствительность, сопутствующие заболевания. Лечение без врачебного контроля опасно!!! Поэтому назначение лечения при отсутствии информации о ребенке, безврачебного контроля — является медицинским преступлением. Рекомендую не экспериментировать со здоровьем ребенка, а сделать все как положено – обратиться к педиатру.
7. Елена, Самара
Здравствуйте! У меня ГЭРБ уже год, сижу на ИПП. Можно ли заставить кардию снова смыкаться? Иможно ли слезть с ИПП и пить их только курсами?
Ответ: Поясните, что такое ИПП? Если у Вас нет грыжи пищеводного отверстия диафрагмы,излечение ГЭРБ вполне возможно.
8. Галина, Ижевск
Добрый день. С детства были проблемы с желудком: ставили хронический гастродуоденит. Теперь ябеременна, 8-ая неделя, и к обыкновенной тошноте добавились боли в желудке, ничего есть не могу,изжога мучает от любой еды. Что вы можете посоветовать?
Ответ: Целесообразно питаться часто маленькими порциями. Пища не должна быть «тяжелой». Спать можно с приподнятым головным концом (подушку повыше). Послеприема пищи стараться сразу не ложиться. Внутрь беременным можно принимать мотилиум10 мг по 1 таблетке 4 раза в сутки (1-1,5 месяца), при сохраняющихся болях и изжоге к лечению добавить Париет 20 мг в сутки на 7-10 дней. (ЦЕЛЕСООБРАЗНО ИЗНАЧАЛЬНО ПОСОВЕТОВАТЬСЯ С ВРАЧОМ НАБЛЮДАЮЩИМ ВАС В ПОЛИКЛИНИКЕ)
9. Константин, Москва
Здравствуйте Владимир Михайлович! У меня по утрам белый налет на языке и побаливает спина, как будто остеохондроз. Есть ли какая связь между этими факторами?
Ответ: Связи нет. Это симптомы 2 разных заболеваний.
10. Анастасия, Красноярский край
О чём говорит белый налёт на языке?
Ответ: О гастроэзофагеальном рефлюксе.
11. Александр, Королев
Здравствуйте. Мучают проблемы: плохо переваривается пища, от жирного начинается тошнота, бывает изжога, слабость. Лечение у гастроэнтеролога не помогает. Куда и к кому посоветуете обратиться?
Ответ: Если Вам врач не смог помочь, нужно обратиться к другому врачу. Вам нужно дообследование, тогда лечение будет успешнее. Правильнее будет плановая госпитализация в гастроэнтерологическое отделение многопрофильного стационара.
12. Сергей, Пермь
Что порекомендуете принимать (возможно, фитотерапевтические препараты) при эзофагите для профилактики и при обострении с учетом, конечно же, диеты и приема стандартного набора лекарств при язвенной болезни желудка и ДПК в осенне-весенний период?
Ответ: Лечение эзофагита проводится с использованием противоязвенных препаратов. Лечение язвы бывает менее продолжительным, поэтому лечение эзофагита по стандартной схеме будет способствовать заживлению язвы. Фитотерапевтические препараты мало эффективны по сравнению с фармакологическими средствами. Диета важна при лечении большинства гастроэнтерологических препаратов. Нужно питаться часто (5-6 раз в сутки), небольшими порциями и исключить продукты стимулирующие повышение кислотности и возникновение рефлюкса (обычно диета № 1 по Певзнеру при обострении заболевания). Дополнительно к стандартному лечению (если оно назначено грамотно) обычно ничего добавлять не нужно!
13. Валентина, Уфа
У дочери (18 лет) в прошлом году был вирусный мононуклеоз — очень тяжелое течение болезни. Сейчас она студентка — не всегда получается во время покушать. Подскажите, пожалуйста, какую диету соблюдать, а что нельзя категорически. Спасибо.
Ответ: После заболевания прошло длительное время, кроме того, при мононуклеозе пациенты обычно не нуждаются в специальной диете. Если девушка 18-ти лет здорова, она может питаться обычной пищей, в специальных ограничениях нет необходимости. Другое дело, если у пациентки присутствуют хронические заболевания органов пищеварения, тогда действительно нужна специальная диета, которую с учетом диагноза должен назначить врач.
14. Сергей, Елец
Появились боль и тяжесть в желудке. Началась отрыжка. Что за болезнь и как лечить?
Ответ: По-видимому, у Вас гастроэзофагеальная рефлюксная болезнь. Но, для исключения других заболеваний с похожей симптоматикой, Вам необходимо выполнить гастроскопию, УЗИ органов брюшной полости, развернутый биохимический анализ крови. В настоящее время целесообразно начать прием двух препаратов: Париет 20 мг внутрь до еды по 1 таблетке 2 раза в сутки в течение 14 дней и Мотилиум 10 мг внутрь по 2 таблетки 4 раза в сутки 14 дней. Далее, по результатам обследования, Ваше лечение откорректирует врач-гастроэнтеролог.
15. Светлана, Тверь
У меня на УЗИ нашли полипы в желчном пузыре размером 3 мм, 3 мм, 4 мм.
Они меня не беспокоят. Надо ли их лечить или удалять?
Ответ: Обычно их наблюдают (выполняется каждые 6 месяцев УЗИ). Лечение только оперативное, если полипы начинают вырастать (показания к холецистэктомии: размер полипов более 5 мм).
16. Николай, Москва
Уважаемый Владимир Михайлович! Мне 58 лет, стараюсь вести здоровый образ жизни. Несколько месяцев назад появились приходящие боли в правом подреберье, особенно при подтягивании на турнике. По моим ощущениям это желчный пузырь. К врачу записаться некогда — или записи нет, или остается неудобное время. Посоветуйте, пожалуйста, что попить. С уважением, Николай
Ответ: Из Вашего рассказа складывается впечатление, что у Вас корешковый синдром (остеохондроз позвоночника). Для желчного пузыря боли при физической нагрузке нехарактерны, характерны боли через 1-1,5 часа после еды, боли хорошо купируются в течение часа приемом внутрь Но-шпы. Вам надо выполнить УЗИ органов брюшной полости, МРТ грудного отдела позвоночника и посетить гастроэнтеролога, невролога.
17. Луиза, Казань
Добрый день, меня беспокоит несильная боль, дискомфорт под ребром чуть правее центра. Побаливает очень слабо, и не всегда, к врачу не обращалась, других жалоб нет. Мне 39, на здоровье в целом не жалуюсь, вес в норме, занимаюсь фитнесом регулярно, слежу за питанием, алкоголь нечасто и умеренно. Заранее спасибо за ответ.
Ответ: К сожалению, этой информации недостаточно даже для предположения о характере заболевания. Ваш образ жизни вызывает уважение, однако, если описанная Вами боль будет сохраняться, нужно обязательно посетить врача.
18. Владимир, Москва
Добрый день! Замучила изжога, особенно вечером. После употребления молочных продуктов, бананов, печенья, пряников (на фруктозе — диабет). Кишку глотать не могу, начинаются рвотные позывы. Подскажите, какие таблетки или народные средства могут помочь. Спасибо.
Ответ: Не переедайте (особенно вечером), питайтесь часто, маленькими порциями. Целесообразно начать одновременно прием трех препаратов: Париет 20 мг внутрь до еды по 1 таблетке 2 раза в сутки в течение 14 дней, Мотилиум 10 мг внутрь по 2 таблетки 4 раза в сутки 14 дней и Альмагель внутрь перед сном ежедневно по 2 мерные ложки – 20 дней. Гастроскопия необходима!!!
19. Лена, Белгород
Добрый день! Подскажите, пожалуйста, как бороться с повышенным рвотным рефлексом, отчего он возникает? Более 10 лет мучаюсь от того, что не могу спокойно посещать стоматолога, ЛОРа, и даже чистить зубы, меня буквально выворачивает. Спасибо.
Ответ: Повышенный рвотный рефлекс характерен для людей очень эмоциональных. Его усилению способствуют воспалительные заболевания глотки, гортани, гастроэзофагеальная рефлюксная болезнь и интоксикация.
20. Наталья, Зеленоград
Владимир Михайлович, здравствуйте. Понимаю, что ставить диагноз можно только после необходимых исследований, все-таки, решусь задать свои волнующие вопросы. У сына (6 лет) временами после еды возникают болевые ощущения в районе пупка, которые проходят быстро, плюс раз в два-три месяца утром просыпается от тошноты с последующей рвотой желчью (рвота может быть однократной или многократной). С чем это может быть связано? Хочу заметить, что ребенок не переедает, готовлю дома диет пищу. Записались на УЗИ диагностику брюшной полости, насколько она будет информативна после приступа, которых был 2-3 недели назад? Насколько необходимо при данных симптомах «глотать кишку»? Анализ на энтеробиоз отрицательный. Какие анализы необходимо сдать для получения полной клинической картины? Заранее благодарю Вас за ответ.
Ответ: Подобные симптомы у детей этого возраста встречаются часто. Их возникновению может способствовать быстрая еда, употребление в пищу продуктов, вызывающих повышенное газообразование, сон сразу после обильной еды. Неприятности в детском саду или школе нередко так же вызывают подобную симптоматику. Кроме того, нельзя забывать, что продукты, которые куплены в магазине содержат различные консерванты (их могут даже не указать на этикетке), сроки годности, зачастую, подвергаются «коррекции». Детский организм очень чувствителен ко всем перечисленным факторам. Кроме того, энтеровирусная и др. вирусные инфекции могут протекать малосимптомно, только с гастроэнтерологическими проявлениями. На УЗИ органов брюшной полости больших изменений не найдут, но напишут, вероятно, дискинезию желчного пузыря и хронический панкреатит (их, почему-то, пишут каждому второму ребенку посетившему УЗИ кабинет, даже при полном отсутствии жалоб). На гастроскопии, большая вероятность выявления гастроэзофагеального рефлюкса. А если подходить к решению вопросов связанных со здоровьем ребенка грамотно, то лучше начать обследование с посещения педиатра или детского гастроэнтеролога, они, осмотрев маленького пациента, определятся с перечнем необходимых исследований.
21. Татьяна, Москва
Здравствуйте! Иногда у меня возникает боль между правым подреберьем и желудком, нарастает, переходит в горло и возникает ощущение как будто «кол в горле». Обследования показали небольшую дискенизию желчного пузыря. Не может ли это быть симптомами язвы желудка? «Кишку» глотать боюсь. Заранее спасибо за ответ.
Ответ: Точный диагноз возможен после гастроскопии. Симптомов язвенной болезни Вы не назвали. Дискинезия желчевыводящих путей таких симптомов не дает. По Вашему рассказу – это гастроэзофагеальная рефлюксная болезнь.
22. Юлия, Ярославль
Сыну 7 лет. Почти с рождения наблюдаемся у гастроэнтеролога по поводу дискинезии кишечника, функционального запора. Часто беспокоят боли в области пупка. Много раз сдавали анализ кала на лямблии — ничего не подтверждается. В августе было обострение: боли, особенно ночные, тошнота, чувство переполненности желудка. Добились полного обследования. Анализ крови на паразитов отрицательный. На ФГДС — незначительное воспаление пищевода, желудка, двенадцатиперстной. Хотя мы постоянно соблюдаем диету. На УЗИ увеличен желчный пузырь. После лечения Мотилиумом, Маалоксом боли возникают реже, но всё равно бывают часто. Со стулом сейчас проблем нет. Пожалуйста, посоветуйте, что можно ещё предпринять? Как избавить ребёнка от болей?
P.S. В анамнезе — аденоидит 2 степени, наша врач считает, что это может быть причиной воспаления.
Ответ: Воспаление аденоидов обычно с запорами не связано. У Вашего сына функциональное заболевание кишечника, то есть здоровые органы работают несогласованно, эти изменения, вероятно, исчезнут после 15-16 лет. В настоящее время, целесообразно частое питание малыми порциями с высоким содержанием клетчатки, вести активный образ жизни (занятия спортом, танцами и др.), использовать периодически прокинетики (мотилиум, церукал), осмотические слабительные (дюфалак). При болях в области пупка – метеоспазмил. При наличии дисбактериоза – коррекция флоры кишечника.
23. Наталья, Уфа
Всю жизнь мучают запоры, помогает только лист сены, но говорят это вредно. Что же делать, ничего другое не помогает.
Ответ: Сена – слабительное, эффект которого достигается путем раздражения слизистой оболочки кишки. Этот препарат запрещен в некоторых странах к регулярному использованию, так как при длительном приеме может приводить к онкозаболеванию толстой кишки, способствует подержанию хронического воспаления слизистой оболочки кишки и развитию дисбактериоза. Подбор других препаратов после длительного использования сены действительно затруднен, так как они чаще всего не работают. Если бы эта проблема решалась путем написания двух-трех фраз по Интернету, я бы их обязательно написал. Ваша проблема требует нескольких полноценных консультаций грамотного гастроэнтеролога, изменения образа жизни, регулярного приема пищи и препаратов и соблюдение ряда ограничений.
24. Николай, Оренбург
Какие продукты вредны для печени и желудка при гастрите?
Ответ: Для органов желудочно-кишечного тракта здорового человека вредными будут продукты содержащие большое количество консервантов, антибиотиков, несвежие, «трудные» к перевариванию (жирные, а так же подвергшиеся недостаточной кулинарной обработке), острые, пряные. Соответственно, для человека с больным желудком эти продукты будут тоже вредны.
25. Ирин, Челябинск
Можно диагностировать у себя панкреатит, без похода к врачу? Какие признаки?
Ответ: Обычно для панкреатита характерна боль в эпигастральной области после еды, сохраняющаяся несколько часов, вздутие живота, повышенное газообразование, послабления стула. Эти симптомы могут развиваться после грубых погрешностей в диете (обильная жирная, острая пища, алкоголь).
26. Гуля, Актау
После потребления даже небольшого куска хлеба, меня невероятно пучит. Причем происходит такое, если съесть хлебобулочное изделие из дрожжевого теста. Внутри какой-то ураган. Достаточно неприятно, учитывая работу в офисе. С чем это может быть связано, и как это лечить?
Ответ: Нужно сначала определиться с диагнозом. Это может быть дисбактериоз кишечника или Спру-целиакия. Посетите врача!
27. Гульнара, Павлодар
Здравствуйте доктор! Вот уже более года, просыпаясь утром , я ощущаю горечь во рту. У меня хронический панкреатит. Застой желчи в желчном пузыре (на УЗИ желч. пузырь, как восьмерка, перевернут). Знаю, что из-за застоя желчи. Но что бы Вы порекомендовали мне попить, чтобы избавиться от этой горечи. Пока мне только назначают травы, но они слабо помогают. С уважением, Гульнара.
Ответ: С желчным пузырем эти симптомы не связаны. У Вас, вероятно, гастроэзофагеальная рефлюксная болезнь. Травами гастроэзофагеальную рефлюксную болезнь не лечат. Эффекта от лечения нет, так как Вы не посетили доктора (и, соответственно, не лечились по общепринятым стандартам). Сходите на прием к гастроэнтерологу, он направит Вас на гастроскопию и назначит Вам адекватное лечение.
28. Елена, Саратов
Здравствуйте! У меня такая проблема: где-то через час после любой еды начинается сильная изжога. Спасает, если сразу после еды примерно 0,5 часа пожевать жевательную резинку. Тогда изжога не возникает. Что это может быть? Как лечиться?
Ответ: У Вас гастроэзофагеальная рефлюксная болезнь. Во время использования жевательной резинки выделяется слюна (слюна имеет щелочную реакцию), которая смывает кислоту со стенок пищевода и уменьшает изжогу. Лечиться у гастроэнтеролога. Лечение предполагает изменение образа жизни, частое питание малыми порциями, прием внутрь по схеме прокинетиков и препаратов снижающих кислотность желудочного содержимого, а иногда еще и антидепрессантов. Посетите врача!
29. Владимир, Свердловская область
Добрый день! На УЗИ обнаружили полип 4мм в желчном пузыре, через год его не стало, еще через год опять появился, через год опять не стало. Может ли такое быть? уважением, Владимир. 54 года
Ответ: Такого быть не может. Просто различные УЗИ-аппараты имеют различную разрешающую способность и разные технические характеристики, так же большую роль в визуализации полипа играет подготовка к исследованию пациента. Полип у Вас был всегда, просто его периодически не удавалось увидеть.
30. Ирина, Москва
Долго пользуюсь Карсилом, он мне помогает (принимаю курсами по 1,5-2 мес. с перерывом, у меня жирная дистрофия печени). Плохо, что по целой горсти пить надо (я пью по 12 драже), не вредно ли это для желудка.
Ответ: Нет, это не вредно. В настоящее время появился новый, высокоэффективный препарат – КАРСИЛ-ФОРТЕ! Для хорошего лечебного эффекта его нужно принимать всего по 1 капсуле 3 раза в сутки! Длительность приема – неограниченна.
31. Константин, Лыткарино
Здравствуйте, Владимир Михайлович! Год назад появились симптомы грибка в промежности, назначили орунгал таблетки и мазь по схеме (уже не помню названия). Спустя некоторое время почувствовал горечь во рту, да и вообще — дополнительное покраснение в промежности. Прервал лечение орунгалом — и стало лучше. Покраснение практически ушло. Но я стараюсь прислушиваться к себе и у меня вопрос — где можно проверить состояние ЖКТ и функцию печени в Москве? Спасибо.
Ответ: В Москве проблем с обследованием не существует. Это может быть поликлиника по месту жительства. Если у Вас мало свободного времени (нет желания часто ходить в поликлинику и стоять в очередях) можно обратиться в любой частный медицинский центр. Если финансовая составляющая у Вас слабая, а времени тоже нет, то целесообразна госпитализация в терапевтическое или гастроэнтерологическое отделение многопрофильного стационара. Если Вы человек мнительный и недоверчивый, тогда лучше госпитализироваться в институт гастроэнтерологии!
32. Елена, Волгоград
Добрый день! Этим летом у меня 2 раза произошло пищевое отравление, при этом в одном случае отравление сопровождалось повышением температурой, рвотой и болями спазматического характера в области желудка, а в другом — такими же болями, но еще и диареей. Подскажите, пожалуйста, какое лечение наиболее эффективно проводить в обоих случаях в домашних условиях?
Ответ: Лечение зависит от клинических симптомов и оно обычно при пищевой токсикоинфекции – симптоматическое. Если поносы, то используются спазмолитики. Если рвота – прокинетики. При подъемах температуры тела – жаропонижающие средства. Если в течение 2 дней симптомы не проходят, надо вызывать врача (обычно приезжает инфекционная бригада СМП).
33. Ирина, Москва
Добрый день! Моему сыну 3 года. Уже около года у него постоянная отрыжка до еды, во время еды, после еды. Причем любой еды и даже после глотка воды! Анализы в норме. В чём может быть причина и надо это как-то лечить? Спасибо!
Ответ: Нужно обязательно выполнить гастроскопию, исключить патологические изменения в нижней трети пищевода. С учетом результатов гастроскопии будет сформулирован верный диагноз.
34. Вероника, Самара
Добрый день! Пару лет назад страшно мучилась изжогой, она была ото всего и от каши овсяной на воде, и от супа, и от кисломолочного, ничего не помогало. Жуткое ощущение, когда что бы ни съел, все внутри горит. И, вроде, еда отторгается, и в то же время хочется закидать чем-то этот огонь внутри. Конечно, не помогали никакие гастали и прочие антациды. Разве что сода, но я понимала насколько это вредно. Методом проб и ошибок нашла для себя омез, причем пью не как рекомендовано в инструкции, а утром натощак и тогда в течение дня чувствую себя прекрасно, ем и помидоры, и цитрусовые без проблем. Ну и, подметила, что если вдруг не выпила таблетку, то неприятные ощущения будут, поэтому омез утром — это как почистить зубы, это правило. Так продолжается уже 2 года, и если честно, у меня сильные сомнения, правильно ли это? Не наношу ли я еще больший вред здоровью. Но омез же убирает излишки кислоты, может это и неплохо? И в то же время я ужасно не хочу пережить снова ту страшную изжогу. Буду очень признательна, если вы прокомментируете мою ситуацию. Спасибо
Ответ: Действительно, препараты снижающие кислотность являются ключевыми при лечении гастроэзофагеальной рефлюксной болезни. Но излечение возможно только при комплексном лечении: изменение образа жизни, питания, коррекция массы тела при ожирении, прием не только препаратов снижающих кислотность в желудке, но и прокинетиков, антацидов, антидепрессантов, а иногда и препаратов урсодезоксихолевой кислоты.
35. Марина, Волгоград
У мужа, 50 лет, постоянно жесткий живот, постоянное газообразование, боли до еды и после, вздутие, бурление, живот мерзнет. Что делать, как лечить?
Ответ: Вероятно, Ваш муж болен хроническим панкреатитом. Терпеть и мучиться не нужно, надо посетить гастроэнтеролога. Он определиться с диагнозом и порекомендует лечение. До визита к врачу начните прием ферментных препаратов во время еды (Креон 25 тысяч единиц по 1 капсуле вовремя каждого прима пищи).
36. Магомед, Махачкала
Мне очень часто хочется кушать, а после приходится пить против изжоги лекарства. Ходил больницу один раз, сняли желчь и никаких изменений. Как мне быть?
Ответ: Вам нужен грамотный гастроэнтеролог (возможно, не в Махачкале). До посещения врача принимайте два раза в сутки (утром и вечером) Ультоп 20 мг, перед едой Мотилиум 10 мг по 2 таблетки 4 раза в сутки. Питайтесь часто (5-6 раз в сутки), малыми порциями.
37. Александр, Санкт-Петербург
Доброго дня! Подскажите пожалуйста лечу жировой гепатоз: принимаю Урсосан по 2 капс*2 р/д, уже на протяжении 5 мес., но боли в правом подреберье не проходят. Возможно, ли одновременно применять Карсил. Какую взять дозировку?
Ответ: В настоящее время появился новый, высокоэффективный препарат – КАРСИЛ-Форте. Для хорошего лечебного эффекта его нужно принимать всего по 1 капсуле 3 раза в сутки! Длительность приема – неограниченна. Препарат эффективен при лечении жирового гепатоза. При жировом гепатозе болей не бывает. Ваши боли не связаны с печенью (в печени нет нервов и у людей, живших ранее и проживающих в настоящее время, печеночная ткань не болит), поэтому надо Вам пройти обследование и выявить настоящие причины болей в правом подреберье. Это может быть желчнокаменная болезнь, дискинезия желчевыводящих путей, панкреатит, межреберная невралгия, спаечная болезнь, синдром абдоминальной ишемии, дивертикулит и многое, многое другое!
38. Павел, Красноярск
Здравствуйте. 3 года страдаю гипертонией, но в последнее время перед кризом начинает сильно болеть и вздуваться живот. Заметил, что чем чаще вздувается живот, тем больше риск гипертонического криза. Скажите, пожалуйста, с чем может быть связано вздутие живота? И есть ли связь между вздутием живота и гипертонической болезнью?
Ответ: Обычно вздутие живота не связано с артериальной гипертензией. Вздутие живота связано с дисбактериозом кишечника, панкреатитом с внешнесекреторной недостаточностью, использованием в пищу продуктов с повышенным газообразованием. Нужно выполнить УЗИ органов брюшной полости с доплеровским исследованием почечных артерий, чревной артерии и ее ветвей. При нарушении кровотока в перечисленных артериях – связь артериальной гипертензии и болей в животе возможна.
39. Татьяна, Челябинск
30.08.2012 удален желчный пузырь. Присутствует изжога и отрыжка с кислотой после еды. Какие мои действия?
Ответ: Обратиться к гастроэнтерологу с целью лечения гастроэзофагеальной рефлюксной болезни.
40. Марина, Реутов
Здравствуйте! У моей дочери недавно был приступ с рвотой и поносом, в туалет ходит с болями, т.к. по 2-3 дня бывают запоры. Врач прописал бифиформ. Ставят диагноз — синдром раздраженной кишки. Посоветуйте лекарство. Нужно ли сдавать в таком случае анализ кала на дисбактериоз, и как надо питаться при колите?
Ответ. Запором называется отсутствие стула более 3 суток или наличие дефекации реже 2 раз в неделю. У Вашей дочери (если взять за основу Ваши слова) только склонность к запорам. Дефекация с болями обычно возникает при наличии анальной трещины. Для выявления анальной трещины нужен осмотр проктолога! «Приступ рвоты и поноса», по-видимому, был эпизодом пищевой токсикоинфекции, поэтому доктор назначил бифиформ. Диагноз синдрома раздраженной кишки ставят после углубленного обследования с посевом кала на диз.группу, дисбактериоз, после колоноскопии с биопсией! Этот диагноз не имеет никакого отношения к колиту (для неспецифического язвенного колита характерны частые ежедневные поносы с похуданием, в кале присутствует кровь и гной). Судя по тому, как Вы задаете вопросы, нет представления о заболевании дочери. Нужно сначала провести обследование, установить диагноз, а потом начинать лечение. Потому что диета при синдроме раздраженной кишки и колите разная, лечение тоже. А если будет диагностирована анальная трещина – возможно оперативное лечение.
41. Ирина, Новосибирск
Добрый день! У моего мужа диагностирован неспецифический язвенный колит. При обострениях (а это примерно 2 раза в год) он пьёт в больших количества сульфасалазин 500 мг. Может быть, появились какие-нибудь новые препараты или методы лечения? Очень прошу Вас сообщить об этом. С уважением, Ирина
Ответ: Базовым и основным препаратом лечения неспецифического язвенного колита является сульфосалазин. При обострении заболевания препарат назначается в суточной дозе 4 грамма (8 таблеток). Препарат не является токсичным и принимается месяцами, иногда годами. Кроме сульфосалазина при лечении неспецифического язвенного колита используются гормоны, цитостатики, иммунокорректоры, антибиотики. Большинство этих препаратов используются с большой осторожностью, при отсутствии эффекта от сульфасалазина или при комплексной терапии. При неэффективности лечения – удаление части толстой кишки, а иногда всей толстой кишки. Необходимость назначения определенного препарата определяет врач, ориентируясь в первую очередь на эффективность лечения при минимизации вредных последствий от лечения.
42. Ирина, Лабинск
Здравствуйте, Владимир Михайлович! Дело в том что в последние полгода, что бы я не покушала, у меня начинает болеть желудок. Ем немного, ничего жирного. Принимаю время от времени БАДы, вроде бы слежу за питанием, а желудок упорно болит после съеденного. К врачам обращаться не желаю, так как нет у нас профессионалов!
Ответ: Мне сложно ответить на Ваше утверждение, что в России нет хороших врачей. Но сами Вы, судя по рассказу, тоже себе помочь не можете. Любой диагноз должен основываться на доказанных фактах. Без гастроскопии, УЗИ органов брюшной помощи, биохимических анализов крови нельзя однозначно поставить диагноз. Поэтому, необходимо все же посетить «непрофессионалов», выполнить перечисленные исследования, по результатам которых будет назначено адекватное лечение.
43. Елена, Мурманск
Здравствуйте, Владимир Михайлович! Меня зовут Елена. В 2004 г. мне удалили желчный пузырь. В тех пор у меня постоянные проблемы с пищеварением. С утра после любого завтрака начинаются боли в кишечнике с обязательным походом в туалет. Такие симптомы могут быть на определенную пищу (яйца, масло слив. и пр.) в течение дня. Гастроэнтеролог назначил мне дюспаталин от спазмов и неосмектин на ночь, для того, чтобы «связать» накапливающуюся желчь в желудке. Как улучшить качество жизни при таких симптомах? Нужны ли дополнительные ферменты?
Ответ: Диета № 5, частое питание небольшими порциями, продолжить прием дюспаталина (можно, метиоспазмил или Но-шпу), желателен прием ферментов во время еды (мезим, креон, панкреатин). Эффективность лечения увеличится на фоне постоянного приема антидепрессантов (афобазол, новопассит, амитриптиллин и др.) При неэффективности — консультация гастроэнтеролога.
44. Ольга, Самара
Здравствуйте, Владимир Михайлович! У меня хронический холецистит, хронический панкреатит, ГЭРБ не в стадии обострения. Можно ли мне пройти лечение на курорте Мацеста с применением ванн, поможет ли? Спасибо.
Ответ: Да.
45. Юлия, Уфа
Резкая боль в определенной точке слева внизу живота у женщины. Что это может быть?
Ответ: Чаще всего аднексит или спаечная болезнь.
46. Наталия, Москва
Сейчас в образовательных и социальных учреждениях вводят в меню блюда с пролонгированным сроком хранения. То есть, первые и вторые блюда (суп, каша, макароны, мясо и др.) приготавливаются на заводе, затем пакуются в вакуумный пакет и могут храниться до 45 дней. Такие блюда затем поставляются в учреждения, разогреваются и подаются. Как Вы, как гастроэнтеролог, оцениваете полезность таких блюд для желудка детей, больных?
Ответ: Нет ничего лучше свежеприготовленного блюда из свежих качественных продуктов!
47. Почепцова Н. Н.
Жена лежала в военном госпитале, в хирургическом отделении на обследовании по поводу сильных болей в правом подреберье. Прошла компьютерную томографию, диагностировали сильное увеличение головки поджелудочной железы и рак печени под вопросом. Анализы на онкомаркеры не подтвердили рак. Биопсию поэтому брать не стали, поставили диагноз «хронический псевдотуморозный панкреатит», выписали 10 дней назад домой. Боли не прекратились. Что делать и какое лечение дальше можно предпринять? В поликлинике врач-гастроэнтеролог советует обходиться только диетой. Насколько опасно это заболевание?
Ответ: Если говорить не о раке печени и раке поджелудочной железы, а о пседотуморозном панкреатите, то кроме жесткого соблюдения Диеты 5п, необходимо продолжить прием блокаторов протонной помпы (париет 20 мг внутрь по 1 таблетке 2 раза в сутки не менее 14 дней), прием внутрь ферментов во время еды (Креон 25 тысяч единиц по 1 капсуле 4 раза в сутки не менее месяца), спазмолитиков (Дюспаталин внутрь до еды по 1 таблетке 4 раза в сутки – 14 дней). При сильных болях – инъекции баралгина. При неэффективности лечения в течение месяца – повторная госпитализация!
48. Сергей, Москва
Более 20 лет язык имеет белый налёт. Ничего не беспокоит. Чем это грозит, о чём говорит?
Ответ: Гастроэзофагеальная рефлюксная болезнь. В дальнейшем может появиться отрыжка воздухом, изжога, кислый привкус в ротовой полости по утрам. На продолжительность жизни не влияет.
49. Оксана, Ачинск
Подскажите, пожалуйста, в домашних условиях как можно прочистить желчевыводящие пути и избавиться от аписторхоза. У нас в городе в поликлиниках нет гастроэнтеролога. У меня хронический холецистит, и к тому же я носитель австралийского антигена.
Ответ: Для диагностики гельминтоза нужно 3 раза сдать анализ кала или кровь однократно из вены на известных гельминтов (анализ крови точнее). При выявлении опистархоза лечение проводится только под контролем врача, т.к. препарат токсичен. Чаще используется празиквантел в дозе 60 мг на 1 кг массы тела в сутки в течение 2-3 суток. Кроме антигельминтного препарата используются желчегонные средства, ферменты, слабительные препараты. Если при УЗИ органов брюшной полости в желчном пузыре выявлен осадок, то обычно гастроэнтерологом назначаются желчегонные средства и препараты урсодезоксихолевой кислоты. «Чистить» желчный пузырь при наличии камней желчегонными препаратами НЕЛЬЗЯ!
50. Дмитрий, Рыбинск
Добрый день, Владимир Михайлович! У меня обнаружили полип в желудке. Какие действия предпринять — хирургические или терапевтические? Какой диеты придерживаться?
Ответ: Диета значения не имеет. До 5 мм полип наблюдается (выполняется биопсия полипа при гастроскопии). Если размер полипа более 5 мм, он удаляется эндоскопически.
51. Владимир, Санкт-Петербург
Нас всю жизнь учили, что нельзя злоупотреблять острым, жаренным, кислым, крепким, нерегулярным питанием, а теперь говорят, что причина язвы — одна нехорошая бактерия. Значит, на старые рекомендации можно плевать!
Ответ: Это неправда. Ни в одном научном медицинском источнике информации не написано, что причина язвенной болезни — Геликобактер пилори. Изложено хитро, что Геликобактер пилори может при определенных условиях поддерживать воспаление в краях язвенного дефекта (который возник по другим причинам), способствовать возникновению осложнений и замедлять заживление. Жареные, острые блюда стимулируют выработку соляной кислоты в желудке, что при полном отсутствии лечения негативно скажется на течении язвенной болезни. Если же лечение проводится современными препаратами, то секреция подавляется медикаментозно и вред от «неправильного питания» несущественный. Однако, соблюдение диеты полезно с целью профилактики язвообразования, с целью нормализации моторно-эвакуаторной функции верхних отделов желудочно-кишечного тракта.
52. Ольга, Москва
Как часто можно есть докторскую колбасу, сосиски и пельмени без вреда для здоровья? В магазинах качество продуктов оставляет желать лучшего. Но нужно же есть хоть что-то.
Ответ: Вы правы, большинство продуктов эконом класса нельзя назвать полезными для здоровья, их использование в пищу наносит вред Вашему здоровью. Если человеку небезразлично здоровье его детей, эти продукты обычно отсутствуют в домашнем рационе!
Однако, современный человек обычно ленится купить свежее мясо и сделать пельмени или котлеты своими руками. Гораздо привлекательнее купить полуфабрикат, отравить им себя любимого и остальных членов семьи, а высвободившееся время потратить на просмотр фильмов или «сидение» в интернете.
53. Антоний, Москва
Доброго Вам здоровья. Замучился по ночам не спать, боли в желудке, язык желтый после еды, голова болит, и жжет правая сторона, язву нашли, но не лечится омезом. Уже 2 года мучаюсь. Можно к Вам на приём и сколько стоит?
Ответ: У нас в стране медицина бесплатная! Возможно, Вам попался поддельный препарат, поэтому нет эффекта от лечения, такое встречается часто! Если эффект от лечения отсутствует нужно хорошее дообследование для уточнения диагноза, эта язва может оказаться каллезной (такие язвы лечатся обычно хирургически), либо «другим заболеванием»!
54. Андрей Петрович
Мне 63 года. Прошедшей зимой сильно простудился (у меня 13-ть лет саркоидоз лёгких). Обычные лекарства не помогали — принимал антибиотики. С тех пор почти всегда понос. Недавно сдавал кровь — в норме. Что делать?
Ответ: Скорее всего, у Вас псевдомембранозный колит или дисбиоз кишечника, которые могут быть следствием антибактериальной терапии. Посетите гастроэнтеролога, проблема решаемая.
55. Павел, Кемерово
Доброго времени суток, Владимир Михайлович! По утрам «много» слизи в ротовой полости на «корне» языка, отхаркиваю примерно раз 10 пока чищу зубы, а еще запах изо рта, хотя зубы в идеальном состоянии и все свои. У моей жены тоже сильный запах изо рта, она говорит, потому что долго не кушала — поэтому и запах. Подскажите что к чему!! Заранее спасибо!
Ответ: Возможные причины – воспалительные заболевания зубов, миндалин; наличие избыточного роста гнилостных бактерий в ротовой полости; гастроэзофагеальная рефлюксная болезнь, грубые нарушения обмена веществ (сахарный диабет, цирроз печени, почечная недостаточность). В Вашем случае, вероятно, гастроэзофагеальная рефлюксная болезнь.
56. Евгений, Нижний Тагил
Как вылечить хелекобактер?
Ответ: Проблемы с диагностикой и лечением Геликобактерной инфекции не существует даже в небольших населенных пунктах. Существует более 20 различных схем эрадикационной терапии. Обычно проводится квадротерапия в течение 10-14 дней. Лечение проводится под контролем гастроэнтеролога или терапевта. Контроль излечения не ранее чем через месяц после завершения лечения.
57. Елена Иванова
Уважаемый Владимир Михайлович, здравствуйте! Скажите, можно ли начать лечение от наличия в желудке бактерии хеликобактер пилори без заглатывания зонда в желудок? Я сдала анализы крови и была выявлена эта бактерия. Спасибо!!!
Ответ: Да, можно.
58. Светлана, Москва
Здравствуйте, доктор! В последнее время беспокоит отрыжка почти после каждого приема пищи. Изжога бывает редко. И еще за последний месяц 2 раза было очень неприятное ощущение кома в горле, как будто еда застряла в пищеводе близко к горлу, и было затруднено глотание. Пришлось даже вызвать рвоту, чтобы облегчить состояние. Подскажите, является ли это симптомами заболевания или могло быть вызвано стрессом (в эти дни я нервничала)? Опасаюсь, что это непроходимость пищевода.
Ответ: По Вашему описанию это проявления гастроэзофагеальной рефлюксной болезни. Для уточнения диагноза необходима гастроскопия.
59. Надежда, Екатеринбург
Добрый день, доктор! После курса антибиотиков через какое-то время стал беспокоить налет на языке, отпечатки зубов по кончику языка и небольшое жжение, посев на кандидоз ничего не выявил (делала несколько раз, в разных лабораториях), гастроэнтеролог посоветовал курс лечения пребиотиками, но как-то не очень помогло… Сейчас вроде полегче, но иногда все симптомы возвращаются, и определить причину не могу (вроде диету не нарушаю), в прошлом хр. панкреатит, состою на учете у эндокринолога. Посоветуйте!
Ответ: Попробуйте в течение 14 дней принимать внутрь мотилиум 10 мг по 2 таблетки 4 раза в сутки до еды, Ультоп 20 мг внутрь до еды по 1 таблетке 2 раза в сутки 14 дней. Питаться необходимо часто, малыми порциями.
60. Евгений, Санкт-Петербург
Замучил эрозивный гастрит, что делать?
Ответ: Для правильного лечения необходимо знать характер эрозивного процесса и состояние моторики верхних отделов желудочно-кишечного тракта. Бывают острые эрозии, они заживают быстро при обычном противоязвенном лечении. Хронические эрозии заживают длительно при нормализации холестерина крови, артериального давления и улучшении некоторых других показателей. Вам нужен хороший специалист для того чтобы разобраться, для начала, в причинах Вашего заболевания! Обратитесь к врачу-гастроэнтерологу!
61. Меруерт, Астана
Добрый день, у меня в желчном пузыре камень размером 1 см. На сегодняшний день я держу диету: жирное, жареное, острое и т.д. не ем. Когда нарушается диета, то очень сильно болит поджелудочная. Никакие таблетки не употребляю. Что можно сделать?
Ответ: Вы сами хорошо ответили на свой вопрос. Соблюдение диеты обязательно! Когда Вы все же ее нарушаете, необходимо принимать внутрь во время еды ферменты (мезим, панкреатин, креон, эменталь и др.) Если боли, все-таки, возникли – примите внутрь Но-шпу или другой спазмолитик. Вам нельзя пользоваться желчегонными препаратами (могут возникнуть билиарные боли из-за ущемления камня в шейке желчного пузыря). Показаний к оперативному лечению желчнокаменной болезни пока нет, так как боли в проекции желчного пузыря не возникают. Вы должны наблюдаться гастроэнтерологом по месту жительства, он будет корректировать Ваше лечение.
62. Юлия, Рязань
Подскажите, пожалуйста, Дискенезия желчевыводящих путей, лечилась у гастроэнтеролога, невролога. Боли возникают перед менструацией, возможно ли это из-за сбоя в работе яичников, нарушения гормонального фона? Спасибо.
Ответ: Вы не описываете место возникновения болей, их характер, не сообщаете о связи болей с приемом пищи. Для дачи совета необходима хотя бы минимальная конкретизация характера и места болей! Связь болей с менструальным циклом возможна, если боли локализуются в нижних отделах живота, обычно это связано с активизацией перистальтики кишечника. Боли связанные с досопатией поясничного отдела позвоночника обычно с циклом не связаны, возможны только случайные совпадения!
63. Михаил Пилецкий, Новосибирск
В мае 2010 года у меня обнаружили рак прямой кишки, в июне я принял 28 сеансов облучения и химиотерапию кселодой. В октябре 10 года сделали операцию по удалению опухоли и вывели калостому. В феврале 11 года калостому убрали. Все анализы у меня по этому заболеванию хорошие, но до сих пор не восстановилась нормальная дефекация. Каждый день, обычно вечером, наступает время, когда я в течение 1-1.5 часов вынужден раз 10-12 ходить в туалет, но каждый раз с очень небольшим результатом, а позывы очень острые. Если мне в это время надо куда-то отлучиться, то я накануне вынужден принимать смекту. Что Вы посоветуете?
Ответ: Нормализация процесса занимает длительное время. Обычно для уменьшения болей используют спазмолитики (метеоспазмил, но-шпа и др.).
64. Олег Чикин, Санкт-Петербург
Уважаемый Владимир Михайлович! Подскажите, пожалуйста, есть ли польза от приема поливитаминов или лучше принимать их по отдельности? И еще, если известно, что предстоит прием достаточно больших доз алкоголя, имеет ли смысл «тренировать» алкогольдегидрогеназу и принимать небольшие дозы этилового спирта в течение нескольких дней? Есть ли особенности работы системы пищеварения в зависимости от национальности, к примеру, у народов финно-угорской группы? С уважением, Олег
Ответ: Современные поливитамины хорошо сбалансированы и антагонизм некоторых витаминов минимален. Поливитамины достаточно эффективны. Однако, прием витаминов по отдельности позволяет избежать даже минимального антагонизма. Действительно, прием небольших доз алкоголя накануне «праздника» улучшает работу алкогольдегидрогеназы, это повышает в дальнейшем толерантность к алкоголю. Обмен веществ у различных этнических групп действительно имеет различия, это определяет некоторые национальные особенности питания и характер национальной кухни.
65. Адик, Мурманск
Доброго дня! Мне 61год, рост 181, вес 117кг. У меня проблемы с пищеварением. После армии началось ухудшение, то нормально, то слабит. Раньше был такой препарат «Индостопан», он меня сильно выручал. Пытался обследоваться, смотрели меня со всех сторон. И вот мой набор: хр.панкреатит с внешнесекретной недостаточностью, хр.холецистит, поверхн. гастрит, жировой гепатоз и хр.этероколит. Я присутствовал, когда врач делал мне выписку, у меня создалось впечатление, что она затрудняется с диагнозом. У меня по жизни никогда ничего не болело. Крови в кале не было, я всегда смотрел за этим. Всё было бы замечательно, если бы ни эта беда. Я понимаю, что у людей есть проблемы и похлеще, тем более обидно, что я здоровый мужик, а жизнь так сложилась. Личная жизнь, образование — все пошло прахом! Вот сижу дома, боюсь выйти на улицу, вдруг припрёт. Послабление бывает только днём и один раз, потом можно отправляться по своим делам. Когда надо идти и нет времени ждать, я заранее принимаю «Имодиум», хватает на два дня спокойной жизни. Вот так я и живу. Да и характер изменился, я стал замкнутым, почти не общаюсь с друзьями. Да, за эту проблему и с врачом-то неловко разговаривать. Извините за откровения, первый раз так разговорился! Буду очень благодарен ВАМ, если хоть чем-то поможете!
Ответ: Из Вашего рассказа следует, что у Вас действительно имеет место хронический панкреатит с внешнесекреторной недостаточностью, а так же, вероятно, синдром раздраженного кишечника. Вам необходимо начать прием антидепрессантов (нормализация функции кишки без этого затруднительна) и продолжать этот прием не менее года (его Вам назначит гастроэнтеролог или психотерапевт). Кроме этого, необходим постоянный прием во время еды внутрь ферментов (Креон 25 тысяч единиц по 1 капсуле 4 раза всутки) и спазмолитиков (метеоспазмил по 1 таблетке 3 раза в сутки). В течение 14 дней необходимо выполнить коррекцию кишечной микрофлоры (эрсефурил 200 мг внутрь по 1 таблетке 4 раза в сутки в течение 5 суток, далее Бифиформ по 2 капсулы после еды 4 раза в сутки 10 дней). Питаться нужно часто, 5-7 раз в сутки (Диета № 5 по Певзнеру), малыми порциями. Эффект возможен через месяц от начала комплексного лечения. Лечение должно проходить под наблюдением гастроэнтеролога с коррекцией доз.
66. Ольга, Ульяновск
Здравствуйте! У меня изжога. Как лечить? Неужели придется «глотать кишку»? Сдавала анализ: хелико бактер, результат отрицательный.
Ответ: Гастроскопия целесообразна. Однако, симптоматическое лечение возможно до выполнения гастроскопии. Необходимо частое питание малыми порциями. Прием внутрь прокинетиков (церукала, мотилиума) и антисекреторных препаратов (париет). Лечение Вам может назначить терапевт или гастроэнтеролог.
67. Людмила, Саратов
У мальчика 10 лет — атопический дерматит, такой диагноз поставил дерматолог и направил к гастроэнтерологу. Сдали все анализы, в том числе кровь на аскариды, лямблии — все нормально. Сделали УЗИ, выяснилось, что у него чуть увеличен желчный пузырь. Прошли лечение, назначенное врачом, пропили все таблетки, соблюдаем диету, а атопический дерматит все равно периодически появляется. Что еще можно сделать? Может, нужны какие-то еще обследования, возможно у врачей других специальностей? Может надо провести еще какие-то анализы, а в районной поликлинике лечат по шаблону…
Ответ: По атопическому дерматиту все лечебные назначения и диагностические манипуляции должен назначать врач дерматолог. Кроме того, сложно говорить о дополнительных исследованиях для пациента, которого не видел. Вам нужно посетить опытного дерматолога и детского гастроэнтеролога.
68. Акиф, Баку
Здравствуйте, уважаемый доктор! У меня с детства гастрит желудка. Хотелось бы знать: влияет ли эта болезнь на эрекцию предстательной железы, и что Вы на сей счет можете рекомендовать? Спасибо!
Ответ: Гастрит не влияет на функцию простаты и не влияет на эректильную функцию.
69. Александр, Мытищи
Здравствуйте! Мне 52 года. Сколько себя помню, столько времени страдаю от изжоги. Причем возникает почти каждый вечер (или ночь), и не важно, что было съедено или выпито. Перепробовал все аптечные средства от изжоги. Да, помогают. Но очень долго нужно ждать эффекта от приема. В основном, поэтому пользуюсь пищевой содой. За месяц съедаю 1,5 — 2 пачки. Это очень вредно?
Ответ: Сода действительно быстро помогает снять изжогу, однако, при частом приеме может влиять на кислотно-щелочное состояние крови. Поэтому, при лечении изжоги обычно назначаются другие препараты. Эффект будет хорошим от лечения только при регулярном приеме назначенных препаратов.
70. Оксана, Кемерово
Скажите, когда у нас в стране и городе ФГС будет проводиться под седацией, как это проводится во всем цивилизованном мире?
Ответ: У нас в стране ФГДС выполняется в разных вариантах, в том числе и под наркозом и с использованием седативных препаратов. Решение о целесообразности седатации принимает врач с учетом необходимости.
71. Андрей, Волгоград
Доброго дня, мне 23 года, в июле у меня признали панкреатит, назначили пакреатин и еще был под системой, влили в вену 3 емкости с жидкостью, немного стало лучше, затем опять боли. Посоветуйте в лечении
Ответ: Отвечать сложно, так как нет информации о Ваших симптомах в настоящее время. С другой стороны, лечение пациента должно проводиться под наблюдением доктора. Всегда есть необходимость в регулярной оценке клинических данных, результатов исследований, иначе велика вероятность неудачи. У меня нет полной уверенности, что у Вас панкреатит, так как кроме диагноза нет данных о Ваших жалобах, результатах анализов и самочувствии в настоящее время. Кроме того, в 23 года хронический панкреатит встречается редко. Я рекомендую Вам пройти полное обследование с целью уточнения диагноза!
72. Юрий Сергеев, Москва
Прием L-карнитина при медикаментозно — компенсированном гипотиреорозе допустим?
Ответ: Да.
73. Елена, Самара
Добрый день! У ребенка (2 года) обнаружили лямблии по результатам анализа крови из вены, назначили лечение метронидазол и хофитол, лечение месяц, и нормабакт от дисбактериоза, курс 10 дней. Достаточно ли этого лечения или же стоит что-то еще принимать? Нужно ли нам сейчас сдавать кровь после пройденного лечения, или же только анализ кала на лямблии?
Ответ: После излечения лямблиоза контрольный анализ необходимо выполнить через месяц. Анализ кала необходимо повторить 3 раза. Анализ крови в течение некоторого времени может быть непоказательным, так как в крови после уничтожения лямблий сохраняются антитела к тканям лямблий.
74. Надежда, Пушкино
Добрый день! Муж уже несколько лет мучается Эзофагиальным рефлюксом. Это сильный кашель по утрам (только проснулся, еще не вставая, уже кашляет), постоянно возникает изжога, утром кушать не может, так как пока дойдет до гаража (1 км) 1-2 раза рвота будет. Пьет омепразол, домперидон, альмагель и церукал. С таблетками немного легче, но симптомы только слегка слабеют. Еще добавился ужасный запах изо рта (зубы здоровы, поэтому грешим на желудок). Есть ли какие-то другие методы лечения? Невозможно же все время пить таблетки, да и не помогают они полностью
Ответ: Обычно лечение гастроэзофагеальной рефлюксной болезни начинают с изменения образа жизни: частое питание малыми порциями (5-7 раз в сутки), снижение веса (при ожирении), соблюдение диеты № 5, исключается кофе, газированные напитки, рекомендуется отказ от курения. Лечение гастроэзофагеальной рефлюксной болезни в Европе и Америке проводится с обязательным назначением антидепрессантов на длительный срок. Так же используются прокинетики и антисекреторные препараты в двойных дозировках. Возможно, лечение Вашего мужа неэффективно, так как оно не является комплексным! Хирургическое лечение – крайняя мера! Операция выполняется при наличии длительного язвенного поражения пищевода при неэффективности консервативной терапии. Операция не гарантирует излечения!!!
75. Светлана, Кемерово
У меня постоянная отрыжка и, как мне кажется, плохо переваривается пища (я даже и есть не хочу). Что это и как бороться?
Ответ: Гастроэзофагеальная рефлюксная болезнь. Необходимо посетить гастроэнтеролога.
76. Олия, Кемерово
Здравствуйте, Владимир. У меня с 12 лет были проблемы с желудком — гастрит. И до моего 20-я день рождения мне лечили гастрит. Но позже поставили диагноз, совершенно случайно, анамалия развития толстого кишечника. У меня всегда были проблемы со «стулом», но никто не проверял мой кишечник. В итоге после длительного лечения 2 больницы предложили мне операцию. Одна предложила снова пройти лечение у гастроэнтерологов. Лечение я прошла. Стул нормализовала, теперь за этим строго слежу. Но боли в области пупка остались, не всегда, но есть. На что гастроэнтеролог сказала, что больше помочь не может и надо идти на операцию. Мне бы не хотелось операции. Подскажите, как мне быть в этой ситуации.
Ответ: Вы, к сожалению, не информируете меня о своем заболевании. Существует большое количество различных аномалий кишечника. Напишите, пожалуйста, Ваш диагноз и я Вам отвечу!
77. Наталья, Хабаровск
У моего мужа аденокарценома с метостазами в печени. Какова должна быть диета, чтобы метостазы не распространялись? Правильно ли то, что мы исключили сладкое и мясо?
Ответ: Метастазирование происходит независимо от диеты!
78. Татьяна, Зеленогорск Красноярского края
Здравствуйте, Владимир Михайлович! У меня хронический рецидивирующий панкреатит с экскреторной недостаточностью. Проблемы начались после удаления желчного пузыря. Теперь ещё и эрозивный атрофический гастрит с H.pylori дивертикулёз сигмовидной кишки. Медикаментозное лечение не помогает. Боли постоянно и вне приёма пищи, кушать ничего не могу, от одних продуктов боли в желудке, расстройства стула, вздутие кишечника, а теперь УЗИ показало повышенную пневмотизацию кишечника. Может, вы подскажите, что делать?
Ответ: Строгое соблюдение диеты № 5, питание частое 5-7 раз в сутки, малыми порциями, прием внутрь ферментов во время каждого приема пищи (лучше Креон 25 тысяч единиц), внутрь Метеоспазмил до еды по 1 таблетке 3 раза в сутки, раз в 3 месяца – коррекция кишечной флоры под контролем гастроэнтеролога.
79. Валентина, Кемерово
Можно ли применять Де-Нол при гастрите, и какое он оказывает действие на желудок. Тест на бактерию не делала.
Ответ: Де-Нол обычно при гастрите не используется. Де-Нол при язвенной болезни образует пленку на язвенном дефекте и способствует его заживлению. Так же Де-Нол используется при эрадикационной терапии в сочетании с двумя антибиотиками и антисекреторным препаратом.
80. Ирина, Киев
Могут ли лямблии спровацировать подъем до 60 ед АЛТ и АСТ?
Ответ: Могут. Но, существует множество других причин для повышения трансаминаз в крови!
81. Ирина, Санкт-Петербург
Какие фрукты можно есть при хроническом гастрите с повышенной кислотностью и насколько они вообще необходимы? Летом я люблю соки, а зимой совсем не хочется их пить. Искусственные витамины принимать вообще не могу, сразу экземы, которые потом по нескольку лет не проходят. Овощи ем в тушеном виде. А с фруктами просто не знаю, как быть, я их с детства не люблю, вообще, никакие. Да и от половины из них у меня вздутие. Только яблоки еще ничего и то раз в полгода. Как же быть — заставлять себя, или не нужно?
Ответ: Если использование в пищу фруктов вызывает дискомфорт, то их прием можно ограничивать. В большей степени Вам подойдут сладкие фрукты, так как кислые фрукты способствуют повышению кислотности в желудке.
82. Нина, Запорожье
У меня желчный пузырь был наполнен каким-то содержимым на половину, побаливало справа в подреберье. Доктор порекомендовал хофитол, попила. Теперь уже 2-год болит весь правый бок, особенно утром, часто бывает горечь во рту, особенно после приема любых лекарств. Пила урсосан — мало эффекта, от горечи сейчас избавилась энервилом. Но по утрам правый бок тянет, болит, пока не расхожусь. На узи загиб желчного пузыря. Можно ли бороться с загибом и как?
Ответ: «Загиб» желчного пузыря — врожденная особенность. У Вас минимум два заболевания: дискинезия желчевыводящих путей и гастроэзофагеальная рефлюксная болезнь. Их нужно лечить под наблюдением гастроэнтеролога (доктор назначит Вам комбинацию препаратов улучшающих отток желчи и уменьшающих рефлюкс). В Вашем случае обязательно соблюдение диеты и увеличение частоты питания!
83. Александра, Саратов
Добрый день! Помогите, пожалуйста, разобраться: сыну 5 месяцев, полностью на ГВ, с рождения много срыгивает (сейчас меньше), с 1-3 мес. был пенистый стул, 4-5 мес. стул стал редким, в среднем, раз в неделю, ни слизи, ни крови нет. С виду и по анализам все ок, педиатр никаких проблем не видит, у гастроэнтеролога не были. Педиатр рекомендует пораньше вводить прикорм, чтобы увеличить кол-во потребляемой клетчатки. Ребенок спокойный, веселый, хорошо развивается. Стоит ли мне беспокоиться насчет срыгивания и редкого стула? Пытаться попасть к гастроэнтерологу?
Напишите, пожалуйста, какие болезни «растут» из раннего детства. Какие проблемы мы можем усугубить, а какие, наоборот, предотвратить? Что вы думаете о ГВ и каким должно быть введение прикорма и рацион маленьких детей (второму сыну 2,5 года), волнуюсь, правильно ли он питается). Спасибо!
Ответ: Извините, у меня отсутствует опыт лечения грудных детей.
84. Людмила, Тула
Здравствуйте. У меня внучке 4 месяца. Раньше у нее стул был нерегулярный: 1 раз в двое суток. По результатам анализа на дисбактериоз у ребенка обнаружен стафилококк. По назначению врача принимали бифи- и лактобактерии по 2 недели каждых. Стул еще больше нарушился. Дефекация происходит после применения глицериновой свечки на 4-5 сутки. Гастроэнтеролог сейчас в отпуске. Посоветуйте, пожалуйста, что делать?
Ответ: Срочно обратиться к педиатру. Извините, у меня отсутствует опыт лечения грудных детей.
85. Александр, Москва
Дочь во время еды ребенка, 7 лет, постоянно дает ей пить кипяченую холодную воду. Я думаю это не правильно, но у дочери один ответ — ребенку хочется. Подскажите не вредно это для ребенка?
Ответ: Не вредно.
86. Светлана, Казань
Здравствуйте, доктор! У меня такая проблема, натощак очень болит желудок, и с утра такая же история — его в буквальном смысле сосёт. Подскажите, что это и как лечить?
Ответ: По Вашему рассказу – у Вас заболевание, связанное с повышенной кислотностью в желудке, нельзя исключить язвенную болезнь. Необходимо дообследование (выполнить гастроскопию) и с результатами посетить гастроэнтеролога!
87. Альвина, Санкт-Петербург
Вот уже 4 года меня мучает рефлюкс, как только я принимаю горизонтальное положение, кислота из желудка идет в пищевод, я уже измучена, лекарства не помогают, что делать? Благодарю
Ответ: Прежде всего – изменить образ жизни, так как лечение рефлюксной болезни это не только прием лекарств!
88. Дмитрий, Москва
Был острый гангренозный аппендицит. Мучают частые расстройства желудка. При обращении в поликлинику врач рекомендовала смекту и энтеросгель. При повторном обращении и жалобах на увеличение частоты расстройств, не смотря на: активированный уголь, энтеросгель, смекту, фосфалюгель, врач не смогла ничего посоветовать. При самостоятельной сдаче анализов в «Инвитро» обнаружилось, что завышены моноциты — 13.6. К какому специалисту лучше всего обратиться, и какой диагноз возможен?
Ответ: Обратитесь к гастроэнтерологу. По изолированному моноцитозу – диагноз не ставится, нужно дообследование.
89. Константин, Краснотурьинск
У меня изо рта идет запах, ощущается металлический привкус. Иногда возникает чувство похмелье, но при этом я не пил накануне. Что это может быть?
Ответ: Если у Вас есть коронки, то это может быть связано с особенностями металла, из которого они сделаны. Иногда, это связанно с гастроэзофагеальной рефлюксной болезнью или нарушением обмена веществ (почечная или печеночная недостаточность). В любом случае, целесообразно посетить врача!
90. Ольга, Омск
Меня мучает изжога, появляющаяся после обеда, началась она после приема витаминов для беременных и фолиевой кислоты. Пошла к врачу гастроэнтерологу, провели анализы. Они показали, что все в норме. А изжога не проходит. Уже скоро полгода, как я живу с изжогой, как быть, что можете посоветовать?
Ответ: У Вас гастроэзофагеальная рефлюксная болезнь, необходимо комплексное лечение под контролем гастроэнтеролога!
91. Владимир Андреевич, Москва
Уже на протяжении 15 лет у меня при постоянно высокой кислотности после каждого приема пищи в левой верхней части груди возникает резкая изжога, сопровождающаяся сильной и частой отрыжкой и болевыми ощущениями. Ранее я принимал их за боли в области сердца. Постоянный прием «Рени» позволяет временно снимать эти проявления. Не доверяю и не хочу обращаться к районным врачам. Но прочитав, что Вы являетесь выпускником ВМА им. Кирова, которую в начале 30-х годов окончил мой покойный отец, всю жизнь посвятивший военно-полевой рентгенологии и хирургии (автор «Рентгеномонокля для удаления инородных тел в полевых условиях») обращаюсь к Вам за советом и помощью.
Ответ: У Вас, вероятнее всего, гастроэзофагеальная рефлюксная болезнь, однако, для уточнения диагноза необходимо дообследование (гастроскопия). С результатами исследования необходимо посетить гастроэнтеролога.
92. Анна, Рязань
Диагностировали фиксированную ГПОД. Периодически бывают боли в левом подреберье. Связано ли это с ГПОД? УЗИ выявило застой желчи.
Ответ: Желчный пузырь находится в правом подреберье. Обычно застой желчи боли в левом подреберье не вызывает. Вероятнее всего, боли связаны с нарушениями моторики желудка.
93. Юрий, Электросталь
50 лет даже изжоги не было, а теперь отрыжка сероводородом и метеоризм.
Ответ: К сожалению, с возрастом в организме многое изменяется! Необходимо выяснить причину этих явлений (УЗИ органов брюшной полости, гастроскопия, развернутый биохимический анализ крови) и посетить врача!
94. Инна, Макеевка, Украина
В течение года боли в области левого предреберья, под ложечкой — сверлящие. Постоянная усталость. Принимала панзинорм, два раза в день листья алое. Стало немного лучше, но осенью опять все возобновилось. Заранее спасибо.
Ответ: Необходимо выполнить гастроскопию! С результатами осмотр гастроэнтеролога!
95. Евгений, Омск
Как грамотно лечить кандидоз пищевода, и есть ли вероятность заражения других членов семьи? Спасибо
Ответ: Кандидоз пищевода не заразен для других членов семьи. Для излечения внутрь принимается противогрибковый препарат (Флюконазол внутрь по 50 мг через день три раза, то есть по 1 таблетке в первый, третий и пятый дни), а так же используются препараты для подъема иммунитета организма.
96. Наталья Невмержицкая, Нижний Новгород
Здравствуйте, доктор! У меня такой вопрос. Как уменьшить забросы при рефлюкс-ээзофвгите?
Ответ: Питаться часто, малыми порциями, избегать приема жирной и острой пищи, снизить массу тела, спать с приподнятым головным концом и обязательно пройти курс медикаментозного лечения у гастроэнтеролога!
97. Василий, Абакан
У меня хронический панкреатит и холицестит, но мне врач кроме диеты ничего не прописывает. И еще, после приема пищи производится непроизвольно очень резкий вдох. Как-то неприятно. Благодарю за консультацию.
Ответ: Вне обострения (и при отсутствии жалоб) эти заболевания лечатся только диетой и приемом внутрь во время еды ферментов. Причина резкого вдоха после еды мне неясна, возможно, это особенность функционирования Вашей нервной системы.
98. Адриан, Смоленск
После пролеченного антибиотиками гастрита через 6 месяцев возобновились симптомы гастрита (боли, жжение, изжога). Возможен ли рецидив болезни? Спасибо.
Ответ: Да.
99. Любовь, Североуральск
В возрасте 6 лет занесли в инфекционной больнице вирус гепатита В, В качестве лечения назначали диету, эссенсале форте, витамин аевит. Прошло 20 лет, возможно ли в настоящее время полное излечение? Если да, то где? Спасибо.
Ответ: Да. Полное излечение возможно. Лечение обычно длится год с использованием двух препаратов, один из которых – интерферон. Лечением гепатита В занимаются инфекционисты. Нужно посетить инфекциониста по месту жительства.
100. Найля, Бухара
Здравствуйте, Владимир Михайлович! Год тому назад мне удалили желчный пузырь , затем у меня были осложнения , далее мне проделали релаксационную дуоденоскопию , потом эндоскопическую типичное паллитомию с установлением незобилиарного дренажа, операция проходила в Москве, за что я БЛАГОДАРНА ВРАЧАМ, но по приезду домой через 5 месяцев с интервалами в 1-2 недели происходят приступы, тяжесть в желудке, дискомфорт в кишках, нехватка кислорода, опоясывающие боли, и в это время я всегда принимаю Но-Шпу. Скажите, пожалуйста, какие необходимо пить таблетки или спазмалитики, в данное время, что не поешь после еды, то боли в правой и левой части живота, а также вздутие, тяжесть в желудке. Какие процедуры нужно пройти для улучшения качества жизни. Заранее Вам благодарна
Ответ: К сожалению, Вам необходимо строго соблюдать диету № 5 по Певзнеру, питаться часто малыми порциями, постоянно принимать во время еды ферменты (Креон 25 тысяч единиц по 1 капсуле 5 раз в сутки), периодически проводить лечение дисбактериоза. Из спазмолитиков можно продолжить прием Но-шпы, но лучше принимать селективные спазмолитики (дюспаталин).
101. Сали, Бишкек
Здравствуйте! В апреле анализы показали повышенные АЛТ 148 и АСТ 82, прошла обследование на все виды гепатитов, ожирение печени — отрицательно. После диагностировали гипотиреоз, прописали эутирокс 75 мкг, сказали, что печеночные ферменты должны прийти в норму. Обследовалась в сентябре, гормоны пришли в норму, но АЛТ и АСТ не понизились. Врач прописала Хофитол, сказав что, возможно, повышенные АЛТ и АСТ связаны с холецистэктомией, сделанной в 2008. После месяца приема Хофитола, сдала повторные анализы — АЛТ 146 и АСТ 80, ничего не изменилось. Посоветуйте, что мне делать? Сейчас чтобы хоть как-то помочь печени, принимаю Лив-52, пью печеночные сборы, исключила жирную пищу.
Ответ: Прием гепатопротекторов целесообразно продолжить. Подобное повышение трансаминаз крови в течение длительного времени обычно свидетельствует о наличии хронической вирусной инфекции. Причем не обязательно гепатиты «В» и «С», это может быть цитомогаловирус, вирус Эпштейна-Барра, простого герпеса и т.д. Посетите гастроэнтеролога.
102. Валерий, Москва
Частые поносы, что делать?
Ответ: Пройти обследование для выявления их причины!
103. Вера Ивановна, Губаха
Здравствуйте Владимир Михайлович! Хотела присоединить сканированные анализы, но не предусмотрено. Спрошу как смогу. При эзофагогастродуоденоскопии у меня обнаружили: слизистая рыхлая, приватник смыкается, луковица ДПК — правильной формы. Заключение: варикозное расширение вен пищевода 1-2 ст, недостаточность кардии, поверхностный аитр……. гастрит. Скажите, правильный ли диагноз и правильное ли лечение выписано: диета № 9, мотилак 1 шт. 3 раза в день, омепрозол, энтерофурил. Дело в том, что я начала принимать эти таблетки, и мне стало хуже, бросила их пить. И опасно ли варикозное расширение, другой врач мне сказал, что этого не может быть (варикозного расширения при остальных хороших анализах).
Ответ: Варикозное расширение вен пищевода возможно при нормальных анализах крови. Прокомментировать диагноз не могу, так как Вы его не написали. Вы написали только заключение ФГДС, это не диагноз.
104. Борис, Санкт-Петербург
Здравствуйте, уважаемый Владимир Михайлович! Часто появляется изжога, особенно после физических нагрузок. Болей нет. После приёма ранитидина прекращается, но не всегда.
Ответ: Вероятно, у Вас недостаточность кардии или грыжа пищеводного отверстия диафрагмы, нужно выполнить гастроскопию.
105. Татьяна, Нижний Новгород
Первое обследование показало, что у меня эрозивный рефлюкс-эзофагит, второе — гастрит с признаками атрофии. Прочитала, что атрофический гастрит очень опасен, У моей мамы был рак желудка. Подскажите, пожалуйста, какое лечение мне нужно.
Ответ: Атрофический гастрит при отсутствии жалоб обычно не лечится. С учетом онкозаболевания желудка у мамы Вам необходимо наблюдение гастроэнтеролога с ежегодным выполнением гастроскопии.
106. Алексей, Ташкент Здравствуйте! У меня уже лет 5 наблюдается отрыжка, иногда даже не после приема пищи! Что это может означать? Спасибо!
Ответ: Гастроэзофагеальная рефлюксная болезнь.
107. Ольга, Москва
Добрый вечер! В прошлом году после обследования мне поставили диагнозы: «Хронический холецистит. Перетяжка желчного пузыря. Хронический панкреатит. Правосторонний нефроптоз 2 степени. Солевой диатез почек. Эрозивный гастрит. Поверхностный бульбит». Назначили диету и курс лечения — квамател, де-нол, ОМЕЗ и панкреатин. Курс лечения я прошла. Диеты строго не придерживаюсь. Периодически бывают боли в желудке, чувство тяжести и тошноты. Хотела бы узнать, нужно ли повторять курс лечения в последующем, как мне рекомендовали — 2 раза в год? Заранее благодарю за консультацию.
Ответ: Да. Лечение лучше продолжать. Только необходимо уточнить препараты у Вашего врача!
108. Виктор, Ярославль
В течение года беспокоит кишечник в одном месте. Прошёл колоноскопию, вырезали 2 мелких полипа, но беспокойство — не очень болезненные при прохождении пищи в том же месте — неизменно есть. Как порекомендовал врач, нужно проверить толщину стенки кишечника!? Больше никакой помощи, Что делать!?
Ответ: Возможно, в этой точке спайка. Для уточнения диагноза (чтобы не пропустить другое заболевание) необходимо выполнить допплеровское исследование чревного ствола и его ветвей, компьютерную томографию органов брюшной полости, анализ кала на дисбактериоз. С результатами исследований повторно посетите врача.
109. Людмила Александровна
Уважаемый доктор! У супруга повышен биилорубин-49,1 АСТ 24 АЛТ 25. УЗИ выявило ЖКБ. При приеме Урсосана начались неприятные ощущения — жар и озноб тела при норм. температуре. И часто натощак его тошнит, покушает и позывы прекращаются. К врачу сходить не можем, т. к. супруг — инвалид 2гр. (онкология ОГМ). Из дому не выходим, а участкового терапевта нет, вернее, он есть, но на вызовы не ходит, т. к. один на весь наш городок.
Ответ: Тошнота натощак обычно связана с забросом желчи из кишки в желудок, поэтому питание должно быть очень частое, малыми порциями. Обычно Урсосан таких симптомов не дает и хорошо переносится, возможно, эти симптомы связаны с другими причинами. Но если Вы полностью уверены, что причина – Урсосан, препарат необходимо отменить.
110. Альбина, Москва
Здравствуйте, моим детям по 5 лет, и они во время еды часто жалуются на боли в животе, сдавали анализы (кровь, моча и кал), они ничего не показали. Подскажите, пожалуйста, с чем это связано и как лечить?
Ответ: Это, возможно, связано с дискинезией верхних отделов желудочно-кишечного тракта. Такая симптоматика для маленьких детей характерна, особенно если они кушают быстро или родители заставляют их кушать через силу! С возрастом эти явления проходят.
111. Мария. Буденновск
Здравствуйте! Сыну(7 лет) поставлен диагноз дискинезия по гипомоторному типу, синдром пайра, и в этом году при УЗИ-обследовании сказали, что у него желчный пузырь размером, как у взрослого человека (длина 8.5см, ширина 2.3 см.). Что это значит, и какой прогноз Вы можете дать по синдрому Пайра, выполняем все назначения врача.
Ответ: Крупный желчный пузырь – один из признаков гипомоторной дискинезии желчевыводящих путей (такой диагноз у Вашего ребенка уже есть). Необходимо продолжить лечение и наблюдение у Вашего врача.
112. Елена, Воронеж
После ФГС сказали, что имеется пролиферация (если я правильно называю). Как с этим бороться? Спасибо
Ответ: Затрудняюсь ответить, так как Вы неправильно назвали термин.
113. Елена, Черкесск
Владимир Михайлович, доброе время суток! Помогите разобраться: моей дочери 2,7 лет, жалуется на боль в животе. При этом требует, чтобы я положила руку ей на живот (причем никого другого к себе не подпускает). Может посидеть так минут пять, потом бежит играть, а иногда (если ее что-то заинтересует, то сидит не больше минуты и убегает). Немного поиграет, потом опять жалуется на боль. Спрашивала в детском саду — на боль не жаловалась ни разу. Когда остается с кем-нибудь из домашних (если не видит меня), то тоже ничего не болит. Как понять: действительно ли у нее проблемы с пищеварительным трактом или она таким образом пытается привлечь мое внимание? Заранее спасибо
Ответ: Вероятно, спастические боли в кишечнике девочку все же беспокоят, но они кратковременны. Вам дочка доверяет и Вас любит, поэтому обращается к Вам. При активизации перистальтики кишечника, рука положенная на живот уменьшает спазмы.
114. Галина, Италия
Что делать? У меня крапивница, помогает только кортизон… Подскажите народное средство, пожалуйста.
Ответ: Эффективных народных средств от аллергии не существует.
115. Елена, Архангельск
У меня гепатоз печени, удален желчный пузырь и хронический панкреатит. Могу ли я длительно принимать препарат «Дона» для лечения от артроза? Спасибо
Ответ: Да.
116. Лидия, Белгород
Доктор, здравствуйте! Мне скоро 70. Проблемы с пищеварением уже измучили: постоянные запоры. А если и очищаю кишечник с помощью ФИТОЛАКСА, ДУЛЬКОЛАКСА, то чаще всего — комки. Часто приходится прибегать к помощи клизмы, чтобы там не повредился кишечник. Последние 2 месяца пытаюсь что-то изменить: утром принимаю льняное или оливковое масло, принимаю клетчатку, каши льняные. Хлеб не ем (самое большее -2-3 ломтика за 10 дней.) Печёное — табу, мясное — очень мало. В сутки выпиваю 2 литра чистой воды, кроме чая, компота. Первые 2 недели вроде какие-то улучшения были (несколько дней), но потом всё вернулось на круги своя. Завтрак у меня — творог с кефиром и 2-3 ч/л сметаны, небольшой по объёму и калориям обед, на ужин — чай, кефир. Без сахара (при росте 165 вес 72 кг.). Посоветуйте, прошу Вас, что делать? Что изменить в режиме? С чего начать?
Ответ: Продукты с высоким содержанием кальция способствуют запорам (творог, сыр), запоры могут усиливаться, если пища калорийная за счет жиров (сметана, кефир 3,2-3,5 %). Малый объем пищи так же способствует запорам. Вы сможете справиться с запорами при комплексном подходе к решению этой проблемы: утром натощак необходимо выпивать стакан прохладной минеральной воду без газов, питание частое 5-6 раз в сутки (продукты с высоким содержанием клетчатки) не большими порциями, регулярно использовать в пищу чернослив, курагу, изюм. Ежедневная физическая нагрузка, занятия фитнесом, различные комплексы упражнений ЛФК (Вам их могут подобрать в поликлинике) способствуют нормализации перистальтики кишечника. В домашние тапочки можно вставить специальные стельки с пупырышками для стимуляции рефлекторных точек на стопе, которые способствуют активизации работы кишечника. Из слабительных препаратов лучше использовать Дюфалак по 30 мл утром натощак и 30 мл днем (дозу можно корректировать самостоятельно, препарат безвредный). Клизмы часто делать нецелесообразно, они негативно влияют на естественную моторику кишки и нередко вызывают дисбактериоз.
117. Ильяс, Уфа
Здравствуйте! У моей супруги имеет место рефлюкс изофогит. Раскажите, пожалуйста, о методах лечения этой болезни, как медикаментозных, так и иных (я имею в виду то, лечится ли эта болезнь хирургически). Заранее признателен.
Ответ: Хирургически это заболевание лечится только в крайних случаях (длительно незаживающие язвы в пищеводе несмотря на проводимое консервативное лечение). Эффект от такого лечения часто нестойкий, возможны побочные эффекты. Консервативное лечение заключается в изменении образа жизни (исключить стресс на работе, в быту; активные занятия фитнессом или плаванием; питание частое 5-6 раз в сутки, малыми порциями; не курить натощак, исключить употребление газированных напитков и черного кофе, снизить вес). Назначение антидепрессантов (прием не менее года), прокинетиков (мотилиум, церукал и др.) несколько месяцев, препаратов снижающих кислотность в желудке (блокаторы протонной помпы), на ночь принимаются внутрь антациды. Иногда к лечению еще добавляется Урсосан. Лечиться нужно под наблюдением гастроэнтеролога!
118. Надежда, Санкт-Петербург
Изматывающий кашель до рвоты, в любое время дня, обязательно во время приема твердой пищи. Скажите,пожалуйста, что это может быть?
Ответ: Может быть свищь между пищеводом и трахеей, дивертикул пищевода, выраженный эзофагит, образование пищевода, хронический ларингит, психическое заболевание и др. Необходимо выполнить гастроскопию, посетить гастроэнтеролога и ЛОР-врача, тогда причина рвоты будет ясна!
119. Александр, Ростов-на-Дону
По назначению врача принимал Нексиум, потом заменил препаратом НольПаза, ибо Нексиум больно дорог… Ваше мнение о НольПазе?
Ответ: Хороший препарат.
120. Варвара, Смоленск
Здравствуйте! Вот уже неделю меня мучают неприятные ощущения в животе! Острых болей нет! Бурление, спазмы (преимущественно справа), газы, чувство давления. Стул был нормальный, сейчас кашеобразный! Температуры нет. Как раз в этот период были месячные (скудные).При пальпации живот начинает бурлить! Мне 22 года. К врачу пойти не могу, не с кем оставить ребенка! Надеюсь на вашу помощь!
Ответ: Скорее всего, у Вас дисбактериоз. В течение 10 дней соблюдайте диету № 5 (исключить жирное, острое, пряное), питайтесь часто малыми порциями. Во время еды внутрь принимайте ферменты (мезим, креон, панкреатин и др.) по 1 таблетке 4 раза в сутки 10 дней. После еды внутрь бифиформ по 2 капсулы 4 раза в сутки 10-14 дней.
Вопрос-ответ на актуальные темы о здоровье
01.04.2021
Анонимный пациент
Екатерина, добрый день) У меня проблема, из-за гормонального сбоя были сильные внутренние прыщи, а сейчас от них остались темные пятна, даже тональником их сложно маскировать( я почитала, что лазером можно удалить, но не знаю каким лучше, может вы подскажете, или вообще может не лазером пятна убрать, а как-то по другому? Заранее большое спасибо!
Посмотреть ответ 19.03.2021
Пациент
Здравствуйте! Я родила ребенка и ему поставили диагноз апплазия части кожного покрова головы и сказали, что это генетическое заболевание. Можно ли как-то узнать точно ли это апплазия, а не неосторожность врачей при КС?
Посмотреть ответ 11.03.2021
Варвара , 25 лет, Новосибирск
Здравствуйте!
Скажите пожалуйста, делаете ли Лапароскопию по удалению эндометриозных кист и очагов эндометриоз по ОМС? Если нет, то подскажите стоимость (правый яичник-6,5 см, левый-2 кисты по 1,5 см, очаги) Две лапароскопии были проведены( одна запланированная, вторая экстренная( разрыв, но не удалили а просто коагулировали).
Посмотреть ответ 11.03.2021
Валерия Романова , 38 лет, Новосибирск
Здравствуйте, скажите пожалуйста 1,5 года назад забеременила в вашей клинике,. Был криоперенос. Сейчас хочу узнать не утилизирован мой материал, хочу оплатить просрочку для дальнейшего использования.
Посмотреть ответ 11.03.2021
Александра, 35 лет, Новосибирск
Могу я стать сурагатной мамой если я из украины
Посмотреть ответ 11.03.2021
Дарья , 35 лет, Новосибирск
Добрый день! У меня срок беременности 21 неделя, поставили диагноз: гипоплазия костей носа. На 12 неделе все было хорошо, размер косточки был 1,9 мм, сейчас в 21 неделю 4,3 мм. Биохимический анализ, хороший.
В таком случае какая вероятность потологии?
Посмотреть ответ 11.03.2021
Кристина , 29 лет, Новосибирск
здравствуйте, подскажите стоимость вакцинации пентаксим?
Посмотреть ответ 10.03.2021
Юлия, 40 лет, Новосибирск
Здравствуйте. Подскажите что принимать при воспаление поджелудочной железы. Раньше ставили диагноз панкреатит. Принимаю таблетки панкреатин омепразол нольпаза
Посмотреть ответ 10.03.2021
Юлия, 27 лет, Новосибирск
Здравствуйте!
Мне 27 лет, первая беременность, проблем не было не до не во время, токсикоза нет, всё протекает отлично, у мужа есть 1 ребёнок от первого брака. У ребёнка G6pD.
После прохождения 1-го скрининга в 13,2 недель по узи всё в норме, единственное голова по измерениям оказалась на 13,6 дней.
Доктора насторожил только анализ хгч МоМ и меня отправили с ним к генетику, но и после общения с ним я ничего не поняла и не знаю что делать. Надеюсь вы подскажете.
fb-hCG 88,3 ng/ml 2,20 Скорр.MoM
PAPP-A 7,25 mIU/ml 1,68 Скорр.MoM
Шлейная складка 1,40 мм
Генетик сказал, следующее:
Индивидуальный риск по хромосомной патологии менее 1%(низкий)
Риск по вырожденным порокам развития и наследственным болезням для плода до 5% (низкий, общепопуляционный)
Но при этом порекомендовала в ближайшее два дня сдать нипт, сказала что решать мне и особо сильных рисков нет, но лучше сдать. Я так и не поняла насколько мне действительно его нужно сдавать.
Сейчас у меня уже 15,4 недель, возможно ли пересдать анализ крови сейчас или это можно было только в 13 недель сдавать, или дождаться 2 скрининга или всё же нужно делать срочно нипт?
Посмотреть ответ 09.03.2021
Аноним, Новосибирск
Здравствуйте. Подскажите, пожалуйста. Сейчас 34 недели беременности. В 31 неделю начался зуд в области передней стенки живота и икр ног, высыпания по типу крапивница на животе, сейчас на данный момент эти высыпания сливаются и образуются «липешки», на икрах высыпания нет, только зуд. Обращалась на прием к дерматологу, сказали аллергия на стиральный порошок, поменяла порошок на гипоаллергенный, детский, переполоскала вещи, что были постираеы с предыдущим порошком. По назначению местно крем декспантенол на высыпания и гель атопик. Лучше не стало. Зуд усиливается в ночное время. Анализы от 26.01.2021 алт-5,5, аст-26.7, общ.белок-69.0,общ.билируб-13.4, гемоглобин-99, эр-3.4, лейк-12,3, тромб-215. Моча норма. Диету стараюсь соблюдать. Бабушка уже пытается лечить народными средствами. Что делать?
Посмотреть ответ 09.03.2021
Аноним, Новосибирск
Дочери 16 лет в области шеи папиллматозный невус 3 штуки,сколько будет стоить их удаление ,чтоб не осталось шрамов-каким лучше способом удалять
Посмотреть ответ 09.03.2021
Татьяна, 32 года, Новосибирск
Здравствуйте, беременность 18 недель при прохождении первого скрининга в 12 недель пришёл анализ с повышенным хгч, при повторной пересдаче показало высокий риск по трисомии 21
Посмотреть ответ 09.03.2021
Елена, 19 лет, Новосибирск
1 скрининг: показатели крови РАРР-А-0,46 .Это норма?
Посмотреть ответ 09.03.2021
Наталья, 18 лет, Новосибирск
Добрый день! Подскажите, РРА на сроке 12 недель 0,46
Гинеколог сказал что можно сдать еще анализ, а если денег нет, то не сдавать, потому как ничего страшного нет, не знаю что делать
Посмотреть ответ 03.03.2021
Наталья, 41 год, Новосибирск
Здравствуйте. У меня 1 марта отошли воды на 21 неделе. 2 марта сделали узи сказали 80мл, зев закрыт, у меня ещё ушивание шейки матки. 3 марта сделала узи сказали вод вообще нету. Как так если у меня уже не подтекают. Сегодня всячески мне навязывали советы прервать беременность. Ну я естественно отказалась. Сердце бьётся, шевеление есть. Не ужто нельзя сохранить беременность? Вот хотела у вас узнать возможно ли это????
Посмотреть ответ 03.03.2021
Гаухар, 53 года, Новосибирск
Здравствуйте! сыну 5 лет,в отябре выявили гидронефроз. 10 ноября сделали операцию. поставили стендт, 9 декабря удалиили стендт. При выписке лохпнка была 28 мм. 15 января 37. 24 февраля 31мм, 3 марта 34мм. Что делать незнаю
Посмотреть ответ 03.03.2021
Ульяна, 24 года, Новосибирск
Здравствуйте! Беременность 12-13 недель, по результатам первого скрининга биохимия:
Свободная бета-субъединима ХГЧ 18,65 Ме/Л эквивалентно 0,578 МоМ
PAPP-A 0.823 МЕ/л эквивалентно 0,303 МоМПодскажите какое значение результатов?
Посмотреть ответ 03.03.2021
мария, 46 лет, Новосибирск
сколько стоит пройти колоноскопию и УЗИ сосудов нижних конечностей
Посмотреть ответ 03.03.2021
мария, 46 лет, Новосибирск
Здравствуйте, анализы сданные по месту жительства в г. Мирный РС(Якутия) подойдут?
Посмотреть ответ 02.03.2021
Наталья, 31 год, Новосибирск
Здравствуйте!мне 31 год.4 беременность
Три беременности проходили без особенностей,дети здоровы
Первый раз столкнулась с такими результатами скрининг теста
Хгч-8,52нг/мл-0,24 мом
Папа-а-0,347 мед/мл -0,69 мом
Твп 1,0 мм-0,72 мом
Итог риск на Дауна -1:100000
Риск на СД (только по биохимии) : 1:29820
Риск на эдвардса 1:95492
Риск на Патау/тертера 1:100000
Стоит ли переживать о врождённых пороках?
Какой шанс родить здорового ребенка?
Посмотреть ответВопросы и ответы по приему Фитомуцил Норм
Добрый день.
Мне тридцать один год. Беспокоят частые запоры. Какие домашние средства от запора могут быть эффективными?
Я не слишком доверяю синтетическим лекарствам, потому что принимать всякую химию опасно для здоровья.
Хотелось бы узнать ваше мнение насчет домашнего средства от …
Очень помогает фитомуцил, пью постоянно уже 2 года, так как с детства страдаю запорами, сейчас мне 46 лет. Интересует вопрос, в инструкции написано, что разбавлять нужно в стакане воды, но мне очень тяжело выпивать сразу 2 стакана(1 стакан для разведения, 2 стакан-запить),можно ли раз…
Здравствуйте! Моя жена и я давно страдаем от постоянных запоров. Мы старики(85 и89 лет)и не можем определить какой вид запора у нас ,т.к. присутствуют признаки и атон. и спастич. запоров. Какое слабительное советуете.Спасибо.
Моей дочери 6лет, в раннем возрасте перенесла гнойный менингоэнцефалит. С полугода на противосудорожных препаратах. С прошлого года стали мучать запоры. До этого стул был регулярным. Многочисленные исследования, наблюдения у гастроэнтерологов результата не дают, питание спец при запор…
Доброго времени суток! мой папу ходил к врачу и ничего не нашли. но на протяжении 4-х месяцев после принятия антибиотиков начался жидкий стул. таблетки прописанные врачом не помогли. при принятие в пищу каши стула нет но если он поест что нибудь жидкое то жидкий стул обеспечен. и он о…
Добрый день. Нахожусь на 35 неделе беременности, замучали запоры — приобрела препарат фитомуцил. В инструкции написано, что в день необходимо употреблять на менее 1,5 литров жидкости. Уточните пожалуйста, в понятие «жидкость» входят соки, чай, кофе, кефир, молоко или только чистая во…
Добрый день!
Меня интересует такой вопрос — чем отличается атонический запор от спастического запора (лечение, причины, симптомы и т.п.).
Вкратце опишу ситуацию.
Мне 43 года. Два года назад появились проблемы с опорожнением кишечника — вздутие, запор, иногда — неприятные, болезненн…
Здравствуйте! Мне 27 лет,есть проблемы с кишечником-запор. И иногда колит около пупка слева,отрыжка,вздутия нет,рвоты нет,грешу на кишечник. Пошла к доктору,мне назначили анализы,но от запора-ничего,мол диета. Но хочется быстрее наладить стул,можно ли использовать мне «Фитомуцил»?
Здравствуйте, мне прописан постоянный прием препарата изоптин СР 240. Он вызывает у меня запор. Использовал много средств, ничего не помогает. Хотел бы попробовать Фитомуцил Норм. В связи с этим у меня вопрос: если будет положительный эффект как долго можно принимать фитомуцил ? Спаси…
Здравствуйте. Запор мучает несколько лет (с 2010г). Все началось с первой беременности. Никак не могла наладить стул. В 2014 году все стало идеально-скорректировала питанием: перестала есть мясо вообще, ела только зелень и овощи ну и сыр типа моцареллы + еще дополнительно ела клетчат…
внучке 3 года, страдает запорами,постоянная боязнь опорожнения привела к тому, что она постоянно терпит и подолгу сидит на горшке. опорожнения болезненные с кровью. принимаем препарат форлакс, это единственный препарат, который помогает и делает стул мягким. но принимать его бесконечн…
Здравствуйте!Мучаюсь запорами уже более 2-х лет.Очень сильные острые боли по всему животу.Болит и в правом боку и в левом.Больно ходить в туалет.Врач сказал садиться на диету,пить синаде.Диета результата не дала.С ежедневным приемом синаде хожу в туалет,без них стула нет.Как избавитьс…
Здравствуйте я мучаюсь запорами после родов.пью дюфалак но от него болит живот.чем можно заменить чтоб живот не болел.у меня грыжа пупочная небольшая прямо мизерная и геморой внутр.как мне вылечить запоры?что можно пропить.какие препараты от дисбактериоза хорошие.
Здравствуйте , после родов усложнилась ситуация с опорожнением кишечника , долгое время мучаюсь запорами ,когда хожу в туалет испытываю сильную боль ,несколько дней есть боль в животе .К врачу попасть не получается ,Скажите пожалуйста можно ли применять Фитомуцил норм и линекс вместе …
Маме 86 лет,после операции-киста яичника (онко), после операции мучается запорами, можно ли ей применять фитомуцил? Применяли Дюфалак, было с калом получше, но замучили газы и воспалился гемморой. Перестали применять и опять запоры
Мне совсем не надо худеть(53 года,рост-168см,вес-49кг).Как мне правильно принимать ФУТОМУЦИЛ,чтоб только наладить ежедневный стул?Завтрак у меня в 12 часов.До 12 пару чашек кофе.Последний прием пищи около 21-22 часов.Подскажите,пожалуйста.Заранее спасибо.
Здравствуйте! У моей мамы 69 лет диффузно узловой зоб 4 ст.,холецистит,панкреатит,высокий холестерин,хронический гемморой и в добавок ко всему этому сильные хронические запоры, делали клизмы Микролакс,пила Фортранс,постоянно принимает сенаде,свечи с бикасодилом эффекта нет. подскажите…
При хроническом панкреатите, холецистите и воспалении в толстой кишке, по причине первых двух заболеваний, происходят запоры. Не будут ли компоненты препарата раздражать кишку, что вызовет новое воспаление. Или грубые волокна подорожника не будут ли причиной воспаления поджелудочной? …
Здравствуйте! Дочке 4 года. Подскажите пожалуйста, почему Фитомуцил норм рекомендуют детям принимать на ночь? Можно ли его пить с утра? До завтрака или после? Как эффективней будет? Я заметила что после приема фитомуцила у ребенка всю ночь в животе очень сильно бурлит, иногда вздувает…
Доброго времени суток! Уже более года назад мне сделали операцию , диагноз-парапроктит! Образовался свищ, итак год я хожу и мучаюсь. Иногда пью фитомуцил, вопрос можно ли его принимать два раза в день, при диагнозе -свищ?
У меня сахарный диабет 2 типа, пришлось перейти на диету, ем не так много как раньше, но возникли проблемы с кишечником. Слабительные приходится употреблять. практически ежедневно. Еще у меня геморрой. Иногда и слабительные не помогают.
Добрый день! Можно ли применять сразу 2 пакетика фитомуцила утром в районе 10.00 (завтрак в 8.00), но не пить его вечером, тк нет возможности. Будет ли он так же эффективен или тут все дело во временных промежутках приёма, а не кол-ве? Спасибо!
Здравствуйте. У меня свекрови 82 года В декабре ей ампутировали 1/3 часть ноги.Она практически не встаёт больше лежит.Естественно в туалет не ходит самостоятельно.Даже со слабительными не ходит по 7-8 дней.Я уже не знаю что делать .Даём и фрукты и сырую морковь трём свеклу правда варё…
Здравствуйте,проблемы со стулом начались 3 года назад,после перенесенной простуды.Никак не получается нормализовать стул…в итоге появились трещины…Ходил к проктологу…он естественно сказал,что основное,это нормализация стула.Чтобы он был мягким…прописал бифидобактеринум,форлакс…
Моему дедушке 80 лет, у него полип в желудке, проблемы с поджелудочной, и проблемы с опоржнением были и раньше, только сейчас все сложнее и сложнее очистить кишечник. Подскажите препарат. И как его использовать. Спасибо.
Здравствуйте! Помогите, пожалуйста, советом. У меня постоянные проблемы с желудком- гастрит, забросы желчи, иногда эрозии. На фоне диет и лекарств от гастрита возникла проблема запоров. Знаю, что фитомуцил во время обострения гастрита лучше не применять, но запор тоже как- то надо пыт…
Здравствуйте! Утром прописали дюспаталин за 20мин до завтрака спустя час после еды мукофальк. и вечером после ужина спустя час. мукофальк. В Врач ушел в отпуск а толку нет. Вопрос по фитомуцилу . Могу я утром за полтара часа до еды пить фитомуцил или строго за полчаса? Или мбнировать …
добрый вечер. у меня мама диабетик на таблетках, как правильно принимать после ужина : фитомуцил сначала, а через час пить таблетки от сахара, или наоборот: сначала таблетку от сахара ,а через час фитомуцил. спасибо
У мамы (78) комплексная проблема: синдром раздраженного кишечника+дискинезия ж.в. путей по гипотоническому типу+долихо-сигма и естественно, неудовлетворительное опорожнение Все гастроэнтерологи сходятся во мнении : подключение психотерапии.Строгое следование инструкции по применению Ф…
Здравствуйте! Мне 22 года. За год было 3 операции, аппендицит-перитонит, потом ненатяжная герниопластика-вентральная грыжа. После последней был жуткий дисбактериоз, очень долго восстанавливалась. Беспокоит нерегулярный стул, тяжесть и вздутие. Можно ли начинать пить фитомуцил без назн…
Здравствуйте! Подскажите, пожалуйста, можно ли принимать за один прием 2 пакетика фитомуцила с кефиром до завтрака и ужина? Мне так удобнее и отруби я так принимала, просто при приеме по 1 шт 3-4 раза в день эффект слабенький, у меня очень проблемный кишечник.Спасибо заранее за ответ….
Я сейчас принимаю фитомуцил и лечусь от дисбактериоза. Через 2,5 месяца мне надо сдать анализ кала на дисбактериоз с бактериофагами. Подскажите за кокой период времени до сдачи анализа мне необходимо прекратить прием фитомуцила. (Моя проблема возникла после того как я начала худеть)
а что, всё таки лучше принимать. чтоб начать худеть и избавиться от лишних 30 кг,у меня при росте 172- вес 103кг и возраст -59 лет(мужчина) итак- что эффективней и проще-полисорб или фитомуцил? пока вот второй день принимаю полисорб,а может оставить его принимать и перейти на фитомуци…
Добрый день!беременность 26 недель,вес 63 кг,как начинала с 2 пакетов фитомуцила,эффекта не была в течение 4 дней,увеличила дозу до 3.эффект есть,учитывая проблемную беременность,принимаю много препаратов.каким образом разнести все это по времени,если в инст рукции написано полчаса до…
Добрый день! Хочу очистить кишечник перед очисткой печени. Профилактический приём для очистки от шлаков и токсинов. Можно ли сделать это с помощью фитомуцила? Какой должен быть курс и алгоритм приема? Не вызывает ли он привыкание
Подскажите пожалуйста. У меня беременность 15 недель. Мучают запоры. Начала пить фитомуцил, но я не могу выпивать 2 литра воды в день. Тогда эффекта не будет? Следует прекратить прием препарата? Мой вес 47 кг. По сколько пакетиков в день вообще нужно пить и как правильно? До еды или п…
Страдаю аллергией на запахи, некоторые лекарства и некоторую пищу, атонией кишечника, гипербилирубинемией доброкачественной (повышался до 54, сбил диетой до 16)… Всё отекает. Устал бороться. Поменял несколько врачей — результатов ощутимых нет. Это — ПРИГОВОР? Последний терапевт прин…
Здравствуйте!Моя трехлетняя дочка редко ходит в туалет,раз в 3-4 дня,часто бывают запоры,она практически не ест фруктов и овощей.хочу попробовать давать ей Фитомуцил. Скажите,сколько нужно ребенку употреблять воды при приеме препарата?И можно ли добавлять его в молоко?Спасибо.
Здравствуйте.У меня была онкология,удалена грудь,пила почти год тамаксифен и поправилась очень,сейчас эти таблетки не пью,обследовалась_все хорошо,в еде ограничиваю все,но такое чувство,что поправляюсь,сейчаспью ци_клим,можно ли употребляя фитомуцил мне вернуться к своему весу — 15кг …
Здравствуйте! Спасибо за Ваш сайт и препарат! Очень нравятся рецепты с добавлением фитомуцила, но все не решаюсь попробовать. Врач прописал мне фитомуцил 2 дозы в день для решения запоров (отлично!). Плюс я пью около 2 литров воды. Подскажите, пожалуйста, если использовать фитомуцил к…
Здравствуйте! Моей маме 91год,остеопороз. Перенесла операцию Вертеропластика,самостоятельно не передвигается с декабря 2014г. Варикозное расширение вен,стали отекать ноги,тк не двигается. Очень мучают запоры,геморрой. Можно ли ей принимать Фитомуцил? И как начать? Отдельно или с пищей…
Добрый день. Маме 79 лет. Давно мучается, и вздутеием живота, много газов в кишечнике, очень редкий стул. Врачи после аналихов сказали все нормально, просто возраст. Но стул раз в 2 недели — разве это нормально. Примерный диагноз-атонический колит. Можно ли без посещения врача принима…
Здравствуйте, мне 23 года. Полтора месяца назад мне сделали опеацию удалили внутренний,внешний гемморой и защили анальную трещину, в период реабилитации стул все равно твердый,больно ходить в туалет,очень мучаюсь…диета номер 3 не помогает. Начала пить дюффалак и линекс но от него ст…
Можно ли принимать Фитомуцил при обострении холециститопанкреатита, когда принимаются лекарства для нормализации работы желудка? Поможет ли он при этом заболевании, когда нарушено нормальное переваривание пищи, наладить стул? И не повлияют ли негативно в данном случае компоненты Фитом…
Меня очень давно мучают хронические запоры. Органической патологии толстой кишки не выявлено.Диагноз:Хронический эрозивный гастродуоденит.Запор.В течение 10 дней каждый день делал клизмы,в связи с чем потерял перестальтику.Теперь через день принимаю на ночь 25 капель гутталакса и масс…
Добрый день,подскажите как правильно выбрать,у меня холестерин высще нормы,хотя жирную пищу вообще не ем,при этоскажите, избыточный вес,мне изначально преобрести препарат фитомуцил для похудения или для снижения холестерина ?!
Здравствуйте. Мне 64 года.И уже уже около 30 лет клизменная зависимость,сама в туалет не хожу 100% и позывов нет. В связи с этим страдаю хронич.гемороем кровящим.Врачи выписывают разные слабительные препараты,которые не помогают.Есть ли выход из моего положения? Спасибо.
Добрый день! Приобрел «Фитомуцил» норм в банке. Этот вариант препарата, так как и Фитомуцил холестенорм, тоже снижает уровень сахара и холестерина? И сколько раз в день его принимать для снижения этих показателей: до еды(за сколько по времени), во время еды или после еды(через какое в…
Здравствуйте! Подскажите пожалуйста, моему ребёнку 6 лет. Сходить в туалет для неё проблема. Сначала она терпела до последнего, т.к. не нравится сам процесс. А потом стало хуже: несколько дней не сходит, а потом мучается, потому что очень больно, а потом стала вообще бояться ходить из…
Добрый день! Развейте сомнения. В аптеках циркулируют два вида Фитомуцила: в зеленых пачках(пакетиках), банках и голубых. Покупал оба вида. Зеленые — работают на 100%, голубые — на мой взгляд, халтура. Да и стоят дороже. Что скажете? Какой вариант подлинный?
Добрый день. Подскажите как принимать Фитомуцил холестенорм. В инструкции написано, что по 1 пакетику 2 раза в день и всё. На самих пакетиках уточняется, что 2 раза во время еды. Так как нужно принимать правильно? И второй вопрос… Холестенорм ведь тоже помогает при запорах? Спасибо.
Можно ли принимать редуксин капсулы, вместе с фитомуцилом для похудения!!! Допустим- с утра редуксин а вечером фитомуцил???? Не будет ли это «слишком»? И фитомуцил он же ещё как слабительное, не будет ли он выводить весь редуксин с организма, ибо будет всё на смарку!!!
Здравствуйте! Принимаю Фитомуцил второй месяц 1 пак. на ночь.Очень нравится. Но неожиданно на фоне приема (возможно не от него) заболела поджелудочная. Мог ли препарат спровоцировать? Могу ли я продолжить его принимать,естественно после лечения поджелудочной? Может ли поджелудочной не…
Здравствуйте.Какую дозировку выбрать ребенку (1год 5 месяцев, вес 15 кг)при постоянном запоре.Врачи-педиатры советуют гутталакс,форлакс,дюфалак,фитолакс.Очень не хочется дитя пичкать всякой химией.Случайно нашла описание фитомуцила,понравился состав.Есть ли противопоказания для малень…
Добрый день! Прошла исследования колоноскопией и ирригоскопией, диагноз: долихосигма 3 ст. с признаками гипотонической гипокинезии толстого кишечника. Пила дюфалак, не реагирует. На 5-6 день, принимаю дульколакс. Можно ли применять фитомуцил и сколько раз?
Добрый день! У меня хронические запоры. Много средств перепробовала, больше всего мне подходит фитомуцин, он хорошо помогает, стул становится ежедневным. Но когда перестаешь его принимать, то проблема возвращается. Но ведь постоянно наверное нельзя его применять. Какой максимально дол…
Добрый день, 1)скажите перед самым первым применением обязательно прочищать желудок (стула не было 3 дня, но так уже на протяжении полугода), 2) и можно и совмещать фитомуцил с гормональным препаратом (хлое) и верошпирон (не гормональное), последние 2 назначил врач-гинеколог, спасибо
Добрый день! Можно ли применять фитомуцил в течение всей беременности? Не снижается ли при этом всасывание витаминов и микроэлементов? Не будет ли растущий плод испытывать дефицит необходимых ему питательных веществ?
Добрый день! Я часто обедаю и ужинаю в ресторанах, кафе. А размешивать Фитомуцил в общественных местах как-то неудобно. Могу ли я дома размешать в кефире, соке, воде, перелить в бутылочку, а выпить днем или даже вечером непосредственно за 30 мин. до еды? Эффект будет такой же или за т…
Здравствуйте. Увидел рекламный ролик по тв про фитомуцыл . У меня была операция по удалению геморроя четвёртой степени месяц назад , реабилитация проходит медленно так как не могу добиться регулярного мягкого стула. Могу ли я воспользоваться этим препаратом.
Здравствуйте. Мне 52 года. Подскажите, пожалуйста, могу ли я использовать фитомуцил для очищения кишечника, если в последнее время постоянно ощущаю, что до конца кишечник не осводобился и кал в форме карандаша? Спасибо.
Здравствуйте! Два месяца назад маме проведена резекция желудка по Бильрот 1. Удалены 2/3 желудка по причине осложненного течения язвенной болезни. Послеоперационный период проходит относительно благополучно, но маму беспокоят постоянные запоры. Скорее всего есть психологическая состав…
Здравствуйте подскажите пж 3 месяца тому назад я родила,после этого у меня запоры не прекращаются,пью Дюфалак по назначению врача,если не выпью его то каловые массы твердеют,очень болезненная дефекация происходит притом с кровью ,у меня по моему уже привыкание к этому препарату.Могу л…
Здравствуйте! вопрос следующий: я каждое утро очень долго сижу в туалете, по полчаса как минимум. Причем у меня не столько запор, просто я очень медленная, мне 27 лет, а такое у меня с детства. Поможет ли данный препарат ускорить процесс?
Здравствуйте! В сентябре купил очередную банку Фитомуцила и увидел, что теперь препарат представляет из себя порошок более крупного помола и несколько иного цвета, чем был ранее. Но самое главное: теперь после разведения водой препарат не превращается в гель ( как раньше), а остается …
Здравствуйте!Пью фитомуцил уже 2 месяца. Допустимо ли это? На практике- все здорово! У меня грыжа пищевода,,НЯК, геморрой и т.д..Началось кровотечение,СОЭ-88,все неважно. Стала принимать постоянно фитомуцил и за это время все устаканилось. Кал стал рыхлым,кровь остановилось,чувствую с…
Здравствуйте, открыла для себя фитомуцил недавно, пока в восторге и хотелось бы прояснить :не влияет ли фитомуцул на всасывание витаминов , минералов , если его принимать вместе с комплексами витаминов . Приобрела еще курс по снижению веса + «витамины ж.40+ » + фитомуцил — вопрос наск…
Здравствуйте, раньше всегда покупала Фитомуцил в пакетиках по 30 шт. Последний раз купила в банке 360 г. Покупала через сайт apteka.ru г. Уфа, воспользовалась данным сайтом впервые. Препарат в банке отличается по консистенции и цвету от ранее использованного в пактиках — более крупный…
Здравствуйте! Скажите, пожалуйста, можно ли запивать фитомуцил стаканом чая, сока или кофе вместо простой воды? В 1,5-2 литра жидкости, которые необходимо выпивать при приеме препарата входят чаи, соки и кофе или только чистая вода?
Здравствуйте! Предстоят авиа-поездки за границу (Болгария-Россия, Вьетнам-Россия и обратно). Очень важно знать, будут ли проблемы с перевозкой Фитомуцила в багаже, т.е. при прохождении таможенного контроля. Является ли продукт содержащим запрещенные, требующие рецепта врача компоненты…
Здравствуйте. После приема фитомуцила у меня сильно меняется консистенция кала — он становится гелеобразным и иногда волокнистым. Нормально ли это? И можно ли сдавать анализ кала на копрограмму во время приема фитомуцила?
Здравствуйте, принимаю фитомуцил в связи с геморроем по назначению врача. Вчера вечером не ели ничего,только на ночь выпила пакетик фитомуцила с водой. Сегодня кал был с утра светлый и по консистенции немного похож на тянучее желе. Это может быть связано с приемом фитомуцила?
Добрый день. Запорами страдаю с детства, имею лишний вес (при росте 169 см вешу 84 кг), из-за запоров у меня геморрой и анальная трещина. Запоры лечила с переменным успехом — водой Донат и соблюдением специальной диеты, назначенной проктологом. Некоторое время назад решила худеть — ут…
Добрый день! Скажите, пожалуйста, можно ли фитомуцил применять чуть ли не в течение всей жизни? У меня имеется хроническое заболевание организма, из-за этого проблемы с кишечником (стул бывает 2-3 раза в неделю), постоянное газообразование из-за этого, вечная тяжесть внизу живота. Я т…
Добрый день! Пью фитомуцил второй день, дозу выбрала по 3 пакетика в день, утро и в обед перед едой за 30 минут, а 3 пакетик вместо ужина. На второй день был стул, но весь день одолевает флатуленция ( очень не приятного запаха). Может ли это связанно с тем что я вчера еще в добавок вы…
Можно ли использовать фитомуцил при обострении эрозивного антрального гастрита и эрозивного рефрюкс-эзофагита в стадии обострения,а также дискинезии желчевыводящих путей, диффузных изменениях в паренхиме печени и желчных путей, деформации ЖП, МКД обеих почек?
Мне 76. Я веду активный образ жизни. У меня язва желудка, пока в ремиссии, кислотность низкая. Удален желчный пузырь. Мучаюсь продолжительными запорами. С недавних пор стала принимать Фитомуцил. Но всё еще чувствую тяжесть в желудке. Поэтому возможно ли одновременное применение фермен…
Добрый день! Сам пью фитомуцил и очень доволен! Спасибо! Вопрос вот какой: у меня дочке 1,6 и есть проблема психологического запора. Необходимо выиграть время пока она не забудет причину страха ходить по «большому», но какать НАДО. Можно дать фитомуцил в маленькой дозе? И почему его м…
Здравствуйте, у меня беременность 22 недели, второй месяц мучаюсь запорами! Пробовала и специальные диеты, чтобы избавиться от этой проблемы и слабительные медикаменты, разрешенные беременным, но ничего толком не помогает! принимаю фитомуцил четвертый день по пакету 2 раза через час п…
Здравствуйте. Трехлетний ребенок. В соке не пьет, так как не нравится консистенция киселя. Можно ли в молочную кагу добавлять? Это единственная еда, где он не чувствует добавки. И он мало пьет. Никак не заставишь больше 200 мл сока в день. Остальная жидкость-это суп и молоко в каше. И…
Здравствуйте! Ребенку 1,5 года. в туалет ходила стабильно 1 раз в день. Кал твердый и большой . Последние 4 дня просится в туалет ,подходя к горшку плачет и убегае. И так на протяжении 1,5 -2часов.Что это может быть?Запор?И что делать? К какому врачу обратиться? Чем лечить? Заранее бл…
Все время покупаю Фитомуцил от запоров по 30 пакетиков. Цвет порошка все время был грязно-серый, но месяц назад цвет порошка оказался в желтизну и консистенция намного мельче,- почти пыль. Это подделка или нет? Кстати на упаковке напечатан адрес www.fitomucil.ru ,почему так?
Здравствуйте. Принимаю фитомуцил с 12 недели беременности, сейчас 29 недель. Последние две упаковки меня удивили — вместо порошка, к которому я привыкла, в пакетиках теперь пыль, которая моментально впитывает воду, принимать как раньше не получается (с водой). Также мне кажется, что э…
Здравствуйте! мне 31 год. я плохо ем, клетчатки не ем совсем, т.к начинает болеть живот, раздувать, метеоризм. И большинство дней живот раздут, иногда в туалет не хожу 2 или 3 дня. Но и когда хожу, бывают боли в животе, как-будто надувают изнутри, особенно перед месячными. Что делать?…
Здравствуйте.После операции по удалению части шейных позвонков(4 года назад),стала мучиться хроническими запорами.А если точнее,без слабительного стула нет совсем!!!А уже и Дульколакс приходится капать по 30 капель!Питаюсь только овощами, иногда могу съесть 1 яйцо,Похудела просто заме…
Здравствуйте.подскажите пожалуйста моему ребенку 3 года и семь месяцев и вот уже на протяжении месяца и чуть больше мой ребенок хочет сходить в туалет но постоянно сдерживает калл и постоянно пачкает трусики,бывает каждые 20-30 минут меняю,подавала слабительное дюфалак результат есть,…
Здравствуйте! Будьте добры, подскажите, у меня ребенку 4 года,с 3 месяцев страдаем постоянными запорами. Обследовались ,выявили после колоноскопии- особое строение толстой кишки,склонное к запорам, и запоры уже перешли в хроническую форму. Скажите,в нашем случае можно принимать этот п…
Здравствуйте! Во время беременности я постоянно принимаю Фитомуцил. Но, купив очередную упаковку (30 пакетиков), обнаружила, что содержимое больше походит на порошок, нежели «шелуху» более крупного «помола». Это нормально? Может ли это быть подделкой? Спасибо.
здравствуйте. 4года назад был перелом позвоночника,операция.После чего мучаюсь с запорами. Кроме бисакодила мне ни чего не назначали,Возникло привыкание,доза постоянно увеличивалась.Из интернета (сравнивая симптомы)узнала про форлакс,дриптан,микролакс. Мне помогают эти препараты,но то…
Здравствуйте! вернулся с отпуска неделю назад и вдруг стали проблеммы со стулом. Стул есть небольшой, нерегулярный и остается чувство неполного очищения кишечника. Пробовал слабительный фиточай помогает но очень от него болит долго живот. Вообще запорами никогда не страдал. Скажите ка…
Здравствуйте, меня мучает Запор и Геморрой роди не болить,после пойявление гемороя, я от себя чуствую неприятные запох от геморроя,по советуйте пожалуйста поможит ли мне Фитомуцил или как мне лечится,жду ответа,спосибо
я перенёс эрозивный гастрит, сейчас принимаю соответствующие лекарства: омепразол,маалокс,дюспаталин. При этом у меня с 26 июля не было стула. 30июля и 3 августа поставил клизму — чтобы хоть что-то вышло, но в 1 раз какое-то небольшое кол-во с водой прошло , а сегодня одна вода. Слаби…
Здравствуйте, хочу начать принимать фитомуцил, т.к. начались «беременные запоры», срок 10 недель. Принимала прелакс, перестал действовать. Также принимаю Утрожестан (гормональные таблетки — прогестерон, который мою беременность поддерживает). Первый вопрос — прелакс можно дальше прини…
Диагноз НЯК поставлен в 2009 г.после проведённого лечения наступила ремиссия,которая продолжалась 3,5 года.Месяц тому назад проведённая колоноскопия подтвердила рецидив заболевания.Не могу справиться с сильнейшим запором (хотя нет боли,нет рвоты,только лёгкое подташнивание).Принимаю Д…
Здравствуйте! Скажите пожалуйста, можно ли принимать Фитомуцил после операции на поджелудочной. У меня беременность 20 недель, более менее помог только фитомуцил, только через пару дней появилась боль под правой грудью, кажеться где-то в области пожделудочной? Спасибо!
Здравствуйте! Мне 57 лет. Из-за позвоночника веду малоподвижный образ жизни. Перепробовала все: питание овощами,кефиром: сильно бурлит, но не выходит ничего. У вас прочитала рецепты приготовления различных блюд( мне все понравились!) , в которые добавляются 2 ложки Фитомуцила. Как дол…
Добрый день,хочу начать прием Фитомуцила но у меня было две операции,удаляли опухоль стелющуюся по костям таза,доброкачественную,не повредит ли мне препарат?Операции были более 20 лет назад но проблемы с опорожнением кишечника все время.
Добрый день! Принимаю фитомуцил вторую неделю, по 3-4 пакетика в день. Первая неделя все ок. на второй началось бурление и сильное вздутие живота.не помогает ни мотилиум, ни эспумизан. неужели придется прекратить прием препарата?
Добрый день! Запоры мучают всю жизнь (через месяц мне 46 лет), ожирение с раннего детства. С весом борюсь постоянно. Как только ограничиваю питание — усиливается запор. Сейчас вешу 69.5, рост 153. Очень нужно похудеть на 10 кг. За последний месяц сидя на диете похудела на 6 кг. В туал…
Добрый день! Фитомуцил пью давно — периодически, 2 года назад убирала полипы в кишечнике. Вновь пока не проверялась, а уже пора, я не навредила себе этим препаратом??? Могу я продолжать его употребление? Заранее спасибо!!!
Метеоспазмил – инструкция, как принимать, дозировка, состав и др.
ІНСТРУКЦІЯ
для медичного застосування препарату
МЕТЕОСПАЗМІЛ
Склад лікарського засобу:
діючі речовини:1 капсула містить альверину цитрату 60 мг; симетикону 300 мг;
допоміжні речовини:желатин, гліцерин, титану діоксид (Е 171).
Лікарська форма.Капсули.
Непрозорі м’які продовгуваті капсули блідо-жовтого кольору, розміру № 6.
Вміст капсули: густа білувата суспензія.
Назва і місцезнаходження виробника.
Виробництво нерозфасованої продукції:
Лабораторії Галенік Вернін.
20 рю Луї Шарль Вернін, 77190 ДАММАРІ-ЛЕ-ЛІС, Франція.
Первинна та вторинна упаковка, контроль якості, відповідальний за випуск серії:
Лабораторії Майолі Спіндлер.
6, Авеню де л’Европ 78400 Шату Франція.
Фармакотерапевтична група.Препарати для лікування функціональних розладів шлунково-кишкового тракту. Альверин, комбінації.
Код АТС A03A Х58.
Альверин — міотропний спазмолітик, дія якого не супроводжується атропіноподібним ефектом. Знижує підвищений тонус гладкої мускулатури кишечнику. Альверін діє на мускулатуру шлунково-кишкового тракту на клітинному рівні, блокуючи кальцієві канали в гладких м’язових клітинах кишечнику, а також блокує нейрорецептори рецептор-залежних каналів, і таким чином знімає м’язовий спазм.
Симетикон — гідрофобна полімерна сполука з низьким поверхневим натягом, знижує газоутворення у кишечнику та покриває захисною плівкою стінки шлунково-кишкового тракту.
Показання для застосування.
Симптоматичне лікування функціональних розладів кишечнику, особливо тих, що проявляються метеоризмом.
Протипоказання.
Підвищена чутливість до альверину або будь-якого іншого компонента препарату.
Кишкова непрохідність, в тому числі паралітична; обструктивні захворювання шлунково-кишкового тракту.
Особливі застереження.
Застосування у період вагітності або годування груддю.
Застосування препарату у період вагітності або годування груддю не рекомендовано.
Здатність впливати на швидкість реакції при керуванні автотранспортом або роботі з іншими механізмами.
Препарат може спричиняти запаморочення, що слід враховувати при керуванні автотранспортом або іншими механізмами.
Діти.Препарат не застосовувати у педіатричній практиці.
Спосіб застосування та дози.
Застосовувати внутрішньо дорослим по 1 капсулі 2-3 рази на добу.
Приймати перед їдою.
Курс лікування визначає лікар індивідуально.
Передозування.Випадків передозування не відмічено.
Побічні реакції.
З боку нервової системи: головний біль, запаморочення.
З боку імунної системи:анафілактоїдні реакції включаючи кропив’янку, набряк гортані, задишку, чхання, шкірні висипання, свербіж, анафілактичний шок.
З боку печінки та жовчовивідних шляхів: жовтяниця внаслідок гепатиту, порушення функції печінки, які відновлюються після припинення лікування.
З боку шлунково-кишкового тракту: нудота.
Взаємодія з іншими лікарськими засобами та інші види взаємодій.
Не виявлена.
Термін придатності. 3 роки.
Умови зберігання.
Зберігати при температурі не вище 25 °С у недоступному для дітей місці.
Упаковка.
По 10 капсул у блістері, по 2 або 3 блістери у картонній коробці.
Категорія відпуску. Без рецепта.
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться
Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*:
— Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован:
ВсемКонсультантам
Консультант, которому задается вопрос:
Всем…Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Пол:
—укажите пол—ЖенщинаМужчина
Возраст:
ДУСПАТАЛИН 200 мг КАПСУЛЫ ПРОДЛЕННОГО ВЫПУСКА | Drugs.com
ПАКЕТНЫЙ БЮЛЛЕТЕНЬ: ИНФОРМАЦИЯ ДЛЯ ПОЛЬЗОВАТЕЛЯ
КАПСУЛЫ COLOFAC® MR
ДУСПАТАЛИН 200 мг КАПСУЛЫ ПРОДЛЕННОГО ВЫПУСКА
®
(мебеверина гидрохлорид)
Этот продукт доступен под любым из вышеуказанных названий. MR в оставшейся части брошюры.
Внимательно прочтите этот информационный листок, прежде чем начать принимать это лекарство.
• Сохраните эту листовку. Возможно, вам придется прочитать ее еще раз.
• Если у вас есть дополнительные вопросы, спросите своего врача или фармацевта.
• Это лекарство было прописано вам. Не передавайте это другим.
может нанести им вред, даже если их симптомы такие же, как у вас.
• Если какой-либо из побочных эффектов становится серьезным, или если вы заметили какие-либо побочные эффекты, не указанные в
в данном информационном листке, сообщите об этом своему врачу или фармацевту.
В этой брошюре:
1. Что такое Колофак MR и для чего он применяется для
2. Перед приемом Колофак MR
3. Как принимать Колофак MR
4.Возможные побочные эффекты
5. Как хранить Colofac MR
6. Дополнительная информация
1. ЧТО ТАКОЕ COLOFAC MR И ДЛЯ ЧЕГО ИСПОЛЬЗУЕТСЯ
Colofac MR — это капсула, содержащая мебеверина гидрохлорид. Он принадлежит к группе
лекарств, называемых спазмолитиками.
Это лекарство используется для лечения симптомов синдрома раздраженного кишечника (СРК).
Это очень распространенное состояние, вызывающее спазм и боль в кишечнике
.
Кишечник — это длинная мышечная трубка, по которой пища проходит вниз, чтобы ее можно было переваривать
.Если кишечник спазмируется и сжимается слишком сильно, возникают боли.
Это лекарство действует, снимая спазмы, боль и другие симптомы СРК
.
Основные симптомы синдрома раздраженного кишечника (СРК) включают:
• боль и спазм в животе
• чувство вздутия и одышки
• диарею (с запором или без него)
• маленький, твердый, гранулированный или ленточный стул (фекалии)
Эти симптомы могут варьироваться от человека к человеку.
Поговорите со своим врачом или фармацевтом, если эти симптомы не исчезнут через некоторое время, если
у вас появятся новые симптомы или вы обеспокоены своими симптомами.
Ваша диета и образ жизни также могут помочь в лечении СРК:
То, как вы ограничиваете свою диету, зависит от того, как СРК влияет на вас. Если вы обнаружите, что
определенных продуктов вызывают симптомы, то имеет смысл не есть их. Может помочь диета с высоким содержанием клетчатки
, но за дополнительной информацией обратитесь к врачу или фармацевту.
Некоторые люди считают, что умение расслабляться может помочь уменьшить симптомы СРК.
Возможно, вам будет полезно выделять несколько минут каждый день, чтобы расслабиться и нежно расслабиться
.
2. ПРЕЖДЕ ЧЕМ ПРИНЯТЬ COLOFAC MR
Не принимайте Colofac MR, если:
• У вас аллергия на мебеверина гидрохлорид или любой другой ингредиент капсулы
(список ингредиентов см. В разделе 6)
Если вышеперечисленное относится к вам, не принимайте это лекарство и поговорите со своим врачом или фармацевтом
.
Будьте особенно осторожны с Colofac MR
Проконсультируйтесь со своим врачом или фармацевтом перед приемом лекарства, если:
• У вас появились новые симптомы или симптомы ухудшились.
• У вас проблемы с печенью или почками.
Если что-либо из вышеперечисленного относится к вам (или вы не уверены), проконсультируйтесь со своим врачом или фармацевтом
, прежде чем принимать это лекарство.
Прием Colofac MR с едой и напитками
Вы можете употреблять алкоголь, пока принимаете Colofac MR.
Прием других лекарств
Сообщите своему врачу или фармацевту, если вы принимаете или недавно принимали какие-либо
других лекарств, включая лекарства, отпускаемые без рецепта.
Беременность и кормление грудью
Вам следует поговорить со своим врачом или фармацевтом, прежде чем принимать Колофак MR, если вы беременны
или можете забеременеть.Существует лишь ограниченная информация о безопасности мебеверина
для беременных. Ваш врач может посоветовать вам прекратить прием
Colofac MR до того, как вы забеременеете или как только вы узнаете, что беременны
. Колофак MR не следует применять во время кормления грудью.
Вождение и использование машин
Это лекарство вряд ли повлияет на вашу способность управлять автомобилем или пользоваться какими-либо инструментами или механизмами
.
3. КАК ПРИНИМАТЬ COLOFAC MR
Всегда принимайте Colofac MR в соответствии с указаниями врача.Если вы не уверены, проконсультируйтесь с врачом или фармацевтом
.
• Попробуйте принять капсулу за 20 минут до еды — некоторые люди обнаруживают, что симптомы
наиболее сильны после еды.
• Проглотите капсулу целиком, запивая водой. Не разжевывайте капсулу.
Сколько принимать Colofac MR
Взрослые (включая пожилых)
• Обычная начальная доза составляет одну капсулу два раза в день.
Дети
• Это лекарство не рекомендуется для детей.
Если вы приняли больше препарата Колофак МР, чем предусмотрено
Если вы или кто-либо другой приняли слишком много препарата Колофак МР (передозировка), обратитесь к врачу
или немедленно обратитесь в больницу. Возьмите с собой упаковку с лекарством.
Если вы забыли принять Колофак MR
Если вы пропустили капсулу, примите ее, когда вспомните. Однако, если почти настало время для следующей дозы
, пропустите пропущенную дозу и продолжайте как обычно с следующей дозой. Не принимайте
двойную дозу, чтобы восполнить пропущенную дозу.
Если вы прекратили прием Колофак MR
Не прекращайте прием Колофак MR, не посоветовавшись с врачом, даже если вам станет лучше.
Если у вас есть дополнительные вопросы по применению этого лекарства, обратитесь к врачу или фармацевту
.
4. ВОЗМОЖНЫЕ ПОБОЧНЫЕ ДЕЙСТВИЯ
У большинства людей не будет проблем, но у некоторых могут появиться побочные эффекты
(нежелательные эффекты или реакции).
Если у вас возникнут какие-либо из этих серьезных побочных эффектов, прекратите прием капсул. Немедленно обратитесь к врачу
:
• Затруднение дыхания, отек лица, шеи, языка или горла (тяжелые аллергические реакции
)
Эти другие эффекты менее серьезны.Если они беспокоят вас, поговорите с фармацевтом:
• Кожная сыпь, красная зудящая кожа
Сообщение о побочных эффектах
Если вы заметили какие-либо побочные эффекты, поговорите со своим врачом, фармацевтом или медсестрой. Это включает
любых возможных побочных эффектов, не перечисленных в данном информационном листке. Вы также можете сообщить о побочных эффектах
напрямую через схему желтых карточек по адресу: www.mhra.gov.uk/yellowcard.
Сообщив о побочных эффектах, вы предоставите дополнительную информацию о безопасности
этого лекарства.
5. КАК ХРАНИТЬ COLOFAC MR
• Хранить в недоступном для детей месте.
• Не используйте капсулы после истечения срока годности, указанного на картонной упаковке и блистере
. Срок годности относится к последнему дню этого месяца.
• Не хранить при температуре выше 30 ° C. Хранить в оригинальной упаковке. Не хранить в холодильнике и не замораживать
.
• Верните неиспользованные капсулы фармацевту.
• Лекарства нельзя выбрасывать в канализацию или бытовые отходы. Спросите
у своего врача или фармацевта, как утилизировать лекарства, которые больше не нужны.
Эти меры помогут защитить окружающую среду.
• Если ваше лекарство обесцвечивается или появляются какие-либо признаки порчи,
проконсультируйтесь с фармацевтом, который скажет вам, что делать.
6. ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Что содержит Colofac MR
Каждая капсула содержит 200 мг мебеверина гидрохлорида в составе
с модифицированным высвобождением.
Капсулы также содержат: стеарат магния, тальк, дисперсию полиакрилата 30%, гипромеллозу
, дисперсию сополимера метакриловой кислоты и этилакрилата (1: 1) 30% и триацетат глицерина
.Оболочка капсулы содержит желатин и диоксид титана (E171).
Печатные краски содержат шеллак (E904), пропиленгликоль, концентрированный раствор аммиака
, гидроксид калия и черный оксид железа (E172).
Внешний вид Colofac MR и содержимое упаковки
Капсулы Colofac MR представляют собой белые непрозрачные капсулы с модифицированным высвобождением с надписью
«245».
Colofac MR выпускается в блистерах по 30 и 60 капсул.
PL №: 15814/1086
POM
Colofac MR производится Abbott Healthcare SAS, Lieu dit Maillard, Франция.
Приобретено в ЕС и переупаковано держателем лицензии на продукт:
O.P.D. Laboratories Ltd., блок 6 Colonial Way, Уотфорд, Herts WD24 4PR.
Проспект редакции и дата выпуска (Справ.): 06.03.2015.
Colofac и Duspatalin являются зарегистрированными товарными знаками компании Abbott Products Operations
AG, Швейцария.
Чтобы запросить копию этой брошюры, напечатанную шрифтом Брайля, крупным шрифтом или в аудиозаписи, позвоните по телефону 01923 332 796.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, представленная на этой странице, применима к вашим личным обстоятельствам.
Синдром раздраженного кишечника — Врач Q&A
Регулярно испытываете спазмы и спазмы в желудке из-за синдрома раздраженного кишечника? Доктор Лин Хун Лин, руководитель и старший консультант Сингапурской больницы общего профиля, дает подробные ответы на ваши вопросы.
Есть ли у вас сильные спазмы или спазмы в животе из-за синдрома раздраженного кишечника (СРК)? Если да, то вы не одиноки.Примерно каждый пятый человек страдает СРК.
IBS может вызывать сильное беспокойство и мешать повседневной жизни. Чем больше вы знаете об этом состоянии, тем лучше вы сможете с ним справиться.
Доктор Лин Хун Лин, руководитель и старший консультант отделения гастроэнтерологии и гепатологии больницы общего профиля Сингапура, дает подробные ответы на ваши вопросы.
Вопрос от бирюзовый
Привет, доктор Линг,
Мне поставили диагноз СРК и мне посоветовали сделать колоноскопию, однако я боюсь рисков, а также страдаю от депрессии и беспокойства.Есть ли другой альтернативный тест?
Почему я несколько раз посещаю туалет до и после еды в день? В основном это водянистый стул, иногда сопровождающийся твердым стулом.
Я чувствую себя легко вздутым и газообразным. Я пробовала есть меньшими порциями.
Есть ли какие-то определенные продукты питания, которых следует избегать, или методы лечения, которые следует улучшить, поскольку это очень огорчает. Спасибо.
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Будет наиболее уместно обсудить с вашим врачом, какие тесты есть альтернативы колоноскопии.
Если у вас СРК, то чередование жидкого и твердого стула может быть признаком СРК.
Вопрос от vltoo
Привет, у меня проблема, связанная с болью в животе, вздутием живота и газом примерно через 30 минут после каждого приема пищи. Любое лечение можно сделать?
Ответил Д-р Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Возможно, вы захотите поговорить со своим врачом о том, какое лечение наиболее подходящее доступно.
Вопрос от tanny
Привет, доктор Линг! Спасибо, что уделили время чтению этого вопроса. Я пью традиционную китайскую медицину каждый день, и предполагается, что она выводит токсины из моего тела через твердые отходы. Однако мой желудок просто странный, я продолжаю испытывать метеоризм, и большая часть отходов водянистая. практикующий сказал, что после того, как у меня исчезли эти симптомы, это означает, что мои токсины полностью вышли, и после этого я, как говорят, здоров.Меня беспокоит, опасно ли это? это повлияет на что-нибудь?
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Мне будет трудно ответить на этот вопрос. Лучше всего задать этот вопрос человеку, проводящему лечение.
Вопрос от mosmos
Я не уверен, болею ли я СРК. Каждый раз, когда я принимаю немного более тяжелую пищу дома или на улице, примерно через 30 минут — час, у меня будут спазмы желудка и диарея с жидким водянистым стулом.Этот понос будет длиться 2-3 раза до туалета. Раньше я ходил к терапевту, и она сказала, что я не получал никакой еды.
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Я бы посоветовал вам обсудить это со своим врачом. Прийти к диагностике онлайн сложно.
Вопрос по октановому числу
Есть ли какие-либо продукты, которых следует избегать при каждом приеме пищи, чтобы предотвратить СРК? Или есть еда, которую вместе съесть, может вызвать СРК? Я стараюсь избегать газированных напитков, так как в следующий момент у меня будет вздутие живота и водянистый стул.
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Следует избегать газированных напитков, если у вас вздутие живота. Также следует избегать фасоли, брокколи и цветной капусты.
Вопрос от ktphua
Уважаемый доктор Линг,
У меня боли в животе с середины 2008 года, и, несмотря на то, что я прошел много сканирований, они оказались безрезультатными.
История сканирований
13.09.08 Бариевая клизма (поражений толстой кишки не обнаружено)
05.01.09 КТ брюшной полости (CGH)
01.03.10 Анализ крови (CGH)
10.03.11 Колоноскопия (CGH)
23.08.11 Рентген брюшной полости (cGH)
Лекарства: омепразол в капсулах / домперидон в таблетках / метеоспазмил / пробиотики 112,5 миллиарда капсул
Несмотря на прием всех вышеперечисленных лекарств, боли в животе не проходят. Иногда ощущение жжения в левой брюшной полости и чаще всего зияющая боль.
Согласно находке из-за чувствительности мышц живота.
Это связано с IBS / G.E.R.D или другими?
Посоветуйте, пожалуйста, спасибо.
rdgs,
phua kok too
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Обычно, когда врачи считают, что у вас чувствительный живот, мы имеем в виду СРК. Но лучше всего проконсультироваться с врачом, если у вас СРК, ГЭРБ или что-то еще.
Вопрос от Алисы
Я просто хочу узнать, связано ли:
- Причина СРК с диетой и образом жизни?
- Есть ли вероятность развития СРК у людей, страдающих желудочным заболеванием?
- Я чувствую вздутие живота и газы обычно во время обеда / ужина (но не во время завтрака). Связано ли это с IBS?
Заранее благодарим за уделенное время.
Ответил Доктор Лин Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Есть много теорий о том, что вызывает СРК.Теории включают диету, стресс, бактерии в нашем кишечнике, кишечную ось мозга и иммунную систему.
Многие люди с «желудочным» заболеванием на самом деле страдают так называемой неязвенной диспепсией. Это состояние, связанное с СРК. У некоторых людей может быть как СРК, так и неязвенная диспепсия.
Вздутие живота после обеда или ужина может быть связано с СРК. Но лучше всего это обсудить с врачом.
Вопрос от pinkiechloe
Привет, доктор Линг. Мне сделали эндоскопию 6 лет назад, и мне поставили диагноз СРК.Это было больше из-за стресса, чем из-за приема пищи. Я пытался принимать больше клетчатки, но мой желудок все еще раздулся, а испражнения проходят каждые 4-5 дней в неделю. В какой период рекомендуется сделать повторную эндоскопию? И как уменьшить СРК, если он связан со стрессом и депрессией?
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Я бы посоветовал вам обсудить это со своим врачом.Подходящий период для эндоскопии зависит от таких факторов, как возраст, семейный анамнез и т. Д.
Вопрос от anggielow
У меня постоянные боли внизу живота. Кажется, ничто не облегчает посуду. У меня в анамнезе киста яичника. Боль в животе, похоже, не вызывается никакой пищей. У меня была хроническая тазовая боль. Некоторые врачи говорят, что это из-за гинейской проблемы, но гинейка говорит, что это из-за запора / проблемы с пищеварением. Я сделал все сканирование и результаты нормальные.Иногда я чувствую себя очень вздутым. В большинстве случаев у меня нет позывов к движениям, а доктор говорит, что это запор, поэтому я продолжаю принимать слабительные. но это не снимает боли. У меня СРК?
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Я бы посоветовал вам обсудить это со своим врачом. Прийти к диагностике онлайн сложно.
Вопрос от sandy_ylk
Уважаемый доктор Линг,
Меня беспокоят спазмы / спазмы в животе, диарея после каждого приема пищи в течение почти 12 лет.У меня есть все симптомы СРК, но ни один врач мне этого не диагностировал. Все, что мне дали, это лекарство от желудка, но моя проблема с раздутым животом никогда не проходит.
Каждый раз, когда у меня пробежки, я всегда буду чувствовать, что я еще не очистил кишечник полностью и большую часть времени провел в туалете более 30 минут, и у меня начались судороги, и я покрылся холодным потом.
Кроме того, сейчас состояние, кажется, ухудшилось, когда я начинаю сильно набирать вес, а также у меня появляются кровотечения в стуле.Я хотел бы знать, целесообразно ли мне делать гастроскоп или колоноскоп?
Что я могу сделать, чтобы улучшить ситуацию?
Ответил Д-р Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Я бы посоветовал вам обсудить ваш диагноз и необходимость эндоскопии с вашим врачом.
Вопрос от hobt1112
Здравствуйте, доктор Линг. Я сам поставил диагноз СРК из журнала 3 года назад и принимаю лактулозу, купленную без рецепта, два раза в день.Я чувствую себя зависимым от слабительного и не хочу продолжать, но это меня раздражает, потому что у меня не бывает движения каждый день. Также у меня заметно вздутие живота, когда я пью кофеин, но это помогает мне в туалет. Посоветуйте, пожалуйста! спасибо
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Нормальное опорожнение кишечника может быть от 3 раз в день до одного раза в 3 дня. Однако лучше всего обсудить с врачом, следует ли (или нужно ли) отказываться от движения каждый день.
Вопрос от chime07
Dr Ling,
Мне 36 лет в этом году, мужчина.
Я страдал от депрессии и перепадов настроения с июня 2011 года по сентябрь 2011 года, и в течение этого периода я был крайне чувствителен к активности желудка, дискомфорту в левой части живота, дискомфорту в правой части живота и иногда в сочетании с диареей или жидким стулом. Все это добавило мне беспокойства по поводу колоректального рака или рака желудка в этот период.
У меня тоже был кислотный рефлюкс.
Обратитесь за медицинской помощью в период июль / август, приняв лекарство, которое поможет облегчить «ощущения» вокруг живота. Врач сказал, что это СРК, вероятно, вызвано моей депрессией и перепадами настроения. Это правда, когда мои перепады настроения и депрессия ушли, ситуация улучшилась.
Вопрос в том, что у меня все еще время от времени наблюдается вздутие живота после еды, и я иногда «ЧУВСТВУЮ» деятельность в желудке. Мои привычки кишечника остаются неизменными примерно 2 раза в день иногда 3. Может быть, это из-за кислотного рефлюкса?
А связано ли СРК с кислотным рефлюксом?
сколько времени обычно требуется, чтобы вылечиться от СРК?
Между прочим, я принимаю Нексиум от кислотного рефлюкса, и каждый раз, когда я его принимаю, это избавляет меня от вздутия живота.
Спасибо.
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
СРК не связан с кислотным рефлюксом. СРК проходит рецидивирующий и рецидивирующий курс, что означает, что он проходит через плохие и хорошие периоды, когда симптомы ухудшаются или улучшаются. Пожалуйста, обсудите со своим врачом, какое лекарство вам подойдет.
Вопрос от mbs042002 @ yahoo.com.sg
Уважаемый доктор Линг
Я подозреваю, что мой муж страдает ИБ, он всегда жалуется на вздутие живота. Стоит ли, помимо упомянутых в статье изменений в питании, проконсультироваться с врачом или специалистом? Есть ли опасность того, что ИБ могут привести к другим состояниям?
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
СРК не вызывает других проблем. Но проконсультируйтесь с врачом, чтобы узнать, действительно ли у вашего мужа СРК.
Вопрос от Liting
У меня есть симптомы, описанные в статье, но как мне узнать, страдаю ли я синдромом раздраженного кишечника (СРК), а не, возможно, желудочная кислота приводит к боли в животе.
Есть ли какой-либо тест и / или рентген, чтобы показать разницу между СРК и желудочным?
Литинг
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Будет полезно проконсультироваться с врачом, если у вас есть IBS или проблема, связанная с кислотой.Ваш врач должен обсудить с вами разницу между СРК и «желудочным»
Вопрос от osh
Год назад я зашил скобкой операцию по поводу геморроя, которая привела к стриктуре, и поэтому у меня возникли трудности с прохождением движений. Однако колоректальный хирург сказал, что моя стриктура не должна быть причиной запора. Поехали на колоноскопию, и результат был в порядке.
После этого мне поставили диагноз СРК из-за частых запоров, вздутия живота и ощущения неполноценности.Колонректальный хирург предложил провести тест на анальную мышцу, чтобы определить, является ли это причиной моих частых запоров и неполного опорожнения.
Могу я узнать, можете ли вы предложить мне то же самое?
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Этот тест, безусловно, стоит рассмотреть.
Вопрос от janusue19
привет д-р Линг,
У меня вздутие живота, он высовывается наружу, как будто я беременна.Я пошел к врачу своей компании на ультразвуковое сканирование, и в результате они сказали, что вокруг печени есть жиры, много газов, а также есть небольшая киста в обоих яичниках. Врач сказал мне, что в связи с кистой мне не нужно ничего делать в данный момент, так как она слишком мала, но если мой желудок не будет продолжать расти или возвращаться обратно не станет болезненно. Она посоветовала мне избегать определенных продуктов, например жареной пищи и т. Д. Считаете ли вы, что у меня также есть СРК, поскольку вздутие живота сохраняется, и, хотя я избегал определенной пищи, иногда я чувствую себя таким вздутым, что у меня запыхается, когда я иду вверх и вниз по лестнице .Стоит ли мне идти на дальнейшие тесты? Пожалуйста посоветуй. Спасибо, доктор.
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Вздутие живота является одним из симптомов СРК. Однако, пожалуйста, обсудите со своим врачом, есть ли у вас СРК, поскольку есть и другие возможные причины вздутия живота.
Вопрос от hyleong2000
Привет, доктор Линг. Как узнать, страдаю ли я СРК, просто желудочной проблемой или метеоризмом / диареей.TCm сообщает мне, что у меня газ в желудке, у меня мягкий стул, и я могу сходить в туалет 5 раз один раз, чтобы избавиться от раздражения в желудке. Спасибо.
Ответил Д-р Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Боюсь, что делать консультации в Интернете сложно. Пожалуйста, проконсультируйтесь с врачом по поводу вашего вопроса.
Вопрос от мой
Уважаемый доктор У моей мамы СРК, но она любит острую пищу.Есть ли способ обойти эту проблему, иначе ей придется изменить диету? Кроме того, является ли СРК наследственным? Каковы мои шансы на его развитие? Спасибо.
Ответил Д-р Линг Хун Лин Старший консультант, Отделение гастроэнтерологии и гепатологии, Сингапурская больница общего профиля
На основании текущих знаний, СРК не передается по наследству. Хотя острая пища может вызвать симптомы СРК, я иногда говорю своим пациентам, что если им нужно ее съесть, то давай ешь. Просто будьте морально готовы к тому, что ваши симптомы могут вернуться.
Вопрос от bernard68
Есть ли у человека синдром раздраженного кишечника (СРК), можно ли по-прежнему принимать острую пищу или нужно избегать ее?
С уважением
Ng Poh Chye
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Хотя острая пища может вызвать симптомы СРК, я иногда говорю своим пациентам, что если им нужно ее съесть, то продолжайте есть.
Просто будьте морально готовы к тому, что ваши симптомы могут вернуться.Хотя острая пища может вызвать симптомы СРК, я иногда говорю своим пациентам, что если им нужно ее съесть, то давай ешь. Просто будьте морально готовы к тому, что ваши симптомы могут вернуться.
Вопрос от premasubramania
Здравствуйте, доктор Линг.
Вызывает ли СРК непереносимость молочной кислоты (молока)?
Спасибо.
Prema
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Уважаемый Према Непереносимость лактозы может вызывать симптомы, подобные СРК.Однако это не СРК.
Вопрос от pstephlow
Привет, доктор Линг,
Почему всякий раз, когда я беру шоколад, у меня появляется вздутие живота до боли? Это вызывает у меня СРК? Я принимаю Librax, чтобы уменьшить вздутие живота, но иногда одна таблетка не работает, и мне нужно принять 2 или 3 таблетки. У меня трижды были очень сильные спазмы, которые длились час после обеда — действительно ли Yakult помогает в регулировании моего кишечника? Я начал принимать Yakult каждый день, и, кажется, стало лучше, и никаких спазмов нет, но когда я перестал принимать и вместо этого начал пить йогурт, спазмы вернулись.Что мне делать?
Стефани
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Уважаемая Стефани Вам, вероятно, следует обсудить лечение со своим врачом. Я обычно советую своим пациентам избегать продуктов, которые вызывают у них симптомы СРК.
Вопрос от [email protected]
Уважаемый доктор Линг
Я уже несколько лет страдаю СРК.У меня ощущение неполного очищения кишечника. Иногда мне нужно ходить, чтобы очистить кишечник 3–4 раза в день, когда это происходит, на следующий день я испытываю головокружение, и головокружение будет длиться 2–3 дня. Имеет ли это отношение к моему СРК? Ваш совет приветствуется. Спасибо
L Y Yong
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Я бы посоветовал вам проконсультироваться с врачом по поводу этой проблемы головокружения.
Вопрос от hyleong2000
Привет, доктор Линг! Мой задний проход всегда пахнет, и я обнаружил, что стул вытекает в задний проход вместе с жидким стулом. При твердом стуле я обнаружил, что он просто скапливается в прямой кишке и издает неприятный запах. Конечно, если я не займусь своим делом за один день, не будет позывов уходить, люди вокруг меня скажут, что я вонючий. Я сходила в туалет и, конечно же, стул у ануса уже есть. Я думаю, что у меня недержание кишечника, но как узнать, оно ли, если даже мое нижнее белье не пачкается.Я пошел на колоноскопию, это нормально, и никаких куч не обнаружено. Я могу принимать несколько раз (по крайней мере, два раза в день и один раз пять раз, чтобы очистить свои дела в день). Поскольку я никогда не пачкал свое нижнее белье, недавно мне поставили диагноз СРК. В чем причина СРК, как мне от этого избавиться и вылечиться? Есть ли лекарство или помощь для меня? Спасибо
Ответил Доктор Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Врачи не уверены, что вызывает СРК.Существует множество теорий о причинах СРК. Теории включают диету, стресс, бактерии в нашем кишечнике, мозговой кишечник и иммунную систему.
Пожалуйста, поговорите со своим врачом о различных типах лечения, которые вы можете попробовать.
Вопрос от судьба-судьба
Дорогой доктор, у меня очень тяжелый синдром раздраженного кишечника. Каждое утро я хожу в петлю, чтобы пройти хотя бы три раза от движения. Я всегда хорошо обедаю ночью и ужинаю раньше Спать.Иногда, когда я чувствую беспокойство, у меня также появляется чувство желудка и желание передать движение. Иногда, когда это чувство приходит, я не могу передать движение. Спасибо.
Ответил Д-р Линг Хун Лин Старший консультант Департамента гастроэнтерологии и гепатологии Госпиталь общего профиля Сингапура
Пациенты с СРК могут иметь диарею или запор. Пожалуйста, поговорите со своим врачом, связаны ли ваши трудности с прохождением движений во время тревоги с СРК.
Вопрос от anggielow
У меня очень сильная боль в нижней части живота (возможно, из-за эндометриоза), хроническая констапитация (совсем нет позывов к движению, принимаю большое слабительное, примерно от 5 до 10 бисакодилов каждый день, иногда больше), сильное вздутие живота.Я действительно сожалею об исцелении раз и навсегда. больше никаких лекарств … любые варианты действий, которые следует учитывать … Весь текст показывает нормальные результаты. Все документы в правительственном госпитале просто спрашивают, это ничего, это все в моей голове. прием большого количества слабительного сильно повлиял на мою жизнь, я не мог выйти, сильнейшие боли в животе и т.д …. любой хирургический вариант .. Пожалуйста, помогите …
Ответил Д-р Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Боюсь, что трудно проконсультироваться в Интернете.Пожалуйста, проконсультируйтесь с врачом по поводу вашего вопроса.
Вопрос от raviishanks
Привет, доктор Линг, Приветствую. Я не уверен, болен ли я СРК или нет. Моя проблема в том, что я проводил в туалете не менее 30 минут 2/3 раза в день. Особенно по утрам у меня было ощущение, что тонкий кишечник не промывается полностью. И поэтому перед обедом я обычно пропускал движения, и снова перед ужином я ходил в туалет. В настоящее время у меня также есть ощущение, что у меня избыток газов в животе, и я слышу звук газа из живота после 2-3 часов обеда.В настоящее время это становится препятствием для шоу. Я также старался есть больше клетчатки, но это помогает не всегда. Будет более полезно для любого предложения по преодолению этой проблемы. Огромное спасибо. — Рави
Ответил Д-р Линг Хун Лин Старший консультант Отделение гастроэнтерологии и гепатологии Сингапурская больница общего профиля
Боюсь, что трудно проконсультироваться в Интернете. Пожалуйста, проконсультируйтесь с врачом по поводу вашего вопроса.
Ссылка: U11
Дюспаталин
IBS Tales Home> Обзоры лечения> Лекарства от IBS> Дюспаталин
Общий рейтинг 4/5 По 6 отзывам
Дюспаталин (мебеверина гидрохлорид) — это спазматическое лекарство, которое означает, что он действует на мышцы кишечника и заставляет их расслабляться.Он содержит тот же основной ингредиент, что и британский препарат Колофак. Дюспаталин предназначен для лечения кишечных спазмов, спазмов, вздутия живота и ветра, а также диареи или запора, которые сопровождают эти симптомы. Он выпускается в форме таблеток и проглатывается с водой.
У этого лекарства две сильные стороны. Вам могут дать стандартные таблетки 135 мг или версию длительного действия на 200 мг, которая действует в течение более длительного периода и известна в некоторых странах как Дюспаталин ретард 200 мг.
Дюспаталин побочные эффекты
Наиболее частыми побочными эффектами Дюспаталина являются ангионевротический отек (припухлость под кожей), гиперчувствительность или аллергические реакции, кожная сыпь и крапивница (крапивница).
ОТЗЫВЫ НА DUSPATALIN
Отзыв от Amanda
Мне дали Дюспаталин как лекарство от острых спазмов желудка, и с тех пор я чешу кожу. Боль в животе прошла, но у меня много крапивницы. Это очень раздражает, я просто не могу перестать чесаться! Я слишком беспокоюсь, чтобы прекратить прием таблеток, если у меня снова начнутся изнуряющие спазмы желудка.
Отзыв от Azhar
Я страдаю СРК в течение многих лет, и это мешает моей жизни физически и социально.Я принимал Дюспаталин ретард 200 мг в течение нескольких недель с очевидным улучшением, но когда я перестал принимать это лекарство, симптомы вернулись. Теперь мне интересно, как долго я могу принимать это лекарство и если я буду принимать его в течение длительного времени, есть ли какие-либо нежелательные эффекты или какая-то зависимость.
Отзыв от Ram
Мне поставили диагноз СРК, и мне порекомендовали принять Дюспаталин. Я начал лечение дюспаталином ретард (200 мг), и у меня появилось заметное улучшение.Принимаемая дозировка — по одной таблетке два раза в день перед едой.
Отзыв от Gabby
Я просто хотел сообщить вам, что только начал принимать Дюспаталин 135 мг и Librax три раза в день, за 30 минут до еды. На следующий день мне стало лучше. Еще я принимаю пробиотики два раза в день после еды. Я рекомендую это лекарство, потому что от него мне стало намного лучше. Я думал, что сейчас взорвусь, прежде чем начал принимать лекарство.
Отзыв от Sara
Я принимаю Дюспаталин около шести недель и очень им доволен.У меня нет побочных эффектов, и я могу есть почти нормально впервые за 10 лет. Даже продукты, которые обычно вызывали у меня ужасный понос, я теперь могу есть в умеренных количествах (например, шоколадный мусс, круассаны или авокадо — одна порция в день не проблема). И если я переборщу, у меня может возникнуть диарея, но с гораздо меньшими спазмами. Качество моей жизни значительно улучшилось.
Отзыв от Andrè
Я много лет страдаю СРК. У меня были всевозможные тесты для поиска других болезней, но все сводилось к рабочему стрессу и СРК.Недавно меня госпитализировали с подозрением на аппендицит, но это оказалось ложной тревогой. Они провели дальнейшие тесты и исключили бактериальную инфекцию или любой очевидный вирус.
Несколько недель спустя мне стало лучше после острой фазы, но кажется, что это действительно снова СРК, но намного сильнее, чем когда-либо прежде. И я чувствую себя глупо из-за того, что был в больнице и зря тратил время людей, в том числе и свое. Думаю, моя страховая компания тоже может быть не в восторге! Мне прописали Librax, из-за чего я немного чувствовала себя сонной днем, но очень хорошо помогала при бессоннице! Поэтому врач перешел на Дюспаталин, который, по всей видимости, похож на Колофак в Великобритании.
Дюспаталин не так эффективен, как Librax, но он определенно значительно уменьшил боли и спазмы без сонливости. Это позволяет мне вести довольно нормальный образ жизни, в том числе иметь возможность общаться и употреблять небольшое количество алкоголя во время еды, в отличие от Весов, которые не следует смешивать с алкоголем.
Теперь мне нужно выяснить, какие продукты действительно вызывают СРК. Мой врач рекомендует воздерживаться от волокнистых овощей, но если я это сделаю, у меня начнется запор.В остальном я также пробовал Метамуцил (шелуха подорожника), но по какой-то причине мне было трудно переварить его, поэтому поиски продолжаются.
Вы страдаете СРК? Вы пробовали Дюспаталин? Пожалуйста, свяжитесь с Софи, чтобы отправить свой отзыв.
Бускопан: лекарство от спазмов желудка и СРК
Каждая таблетка Бускопана содержит 10 мг гиосцина бутилбромида.
Таблетки Бускопан отпускаются по рецепту в упаковке по 56 таблеток.
Бускопан также поставляется в виде 2 различных продуктов, которые вы можете купить в аптеке или магазине:
- Бускопан Судороги — в коробке 20 таблеток
- Бускопан IBS Relief — в коробках по 20 или 40 таблеток
Таблетки Бускопан все той же силы (10 мг), получаете ли вы их по рецепту или покупаете ли вы их как Buscopan Cramps или Buscopan IBS Relief.
Дозировка
Обычная доза Бускопана при спазмах желудка (или схваткообразной боли) у взрослых и детей в возрасте от 12 лет и старше составляет 2 таблетки 4 раза в день.
Для детей в возрасте от 6 до 11 лет обычная доза составляет 1 таблетку 3 раза в день.
Обычная доза Бускопана при симптомах СРК, диагностированных врачом у взрослых и детей в возрасте от 12 лет и старше, составляет 1 таблетку 3 раза в день.
При необходимости вы можете увеличить это количество до 2 таблеток 4 раза в день.
Бускопан не рекомендуется для лечения СРК у детей младше 12 лет.
Когда принимать
Таблетки Бускопан следует принимать при спазмах желудка или менструальных болях.
Бускопан обычно не вызывает расстройства желудка, поэтому его можно принимать с едой или без.
Принимайте Бускопан IBS Relief только в том случае, если врач подтвердил, что у вас есть IBS.
Что делать, если я забуду его взять?
Если вы забыли принять дозу, примите ее, как только вспомните.Если вы не помните, что почти пришло время для следующей дозы, пропустите пропущенную дозу.
Никогда не принимайте 2 дозы одновременно. Никогда не принимайте дополнительную дозу, если забыли.
Если вы часто забываете дозы, может быть полезно установить будильник, чтобы напомнить вам.
Вы также можете спросить совета у фармацевта о других способах, которые подходят вам и вашим лекарствам.
Что делать, если я возьму слишком много?
Если вы примете дополнительную дозу Бускопана, он вряд ли нанесет вам вред.
Поговорите со своим фармацевтом или врачом, если вы беспокоитесь или если вы приняли более одной дополнительной дозы.
Medica RCP | Метеоспазмил | Показания | Побочные эффекты | Состав | Маршрут | all.price
| ●
Страна: | Ливан |
| ●
Форма: | Капсула, мягкая |
| ●
Размер посылки: | Коробка 30 |
| ●
Публичная цена: | 11069 LBP | (11 069.00 LBP) |
| ●
Используемая единица размера упаковки: | 30 |
| ●
Стоимость / Единица: | 368,97 фунтов стерлингов | (368,97 фунта стерлингов) |
| ●
Дата ценообразования: | 06.03.2021 |
| ●
Страна: | Абу Даби |
| ●
Размер посылки: | 30-е годы |
| ●
Публичная цена: | 20 дирхамов ОАЭ | (8 239.20 фунтов) |
| ●
Используемая единица размера упаковки: | 30 |
| ●
Стоимость / Единица: | 0,6667 AED | (274,65 фунтов стерлингов) |
| ●
Цена в аптеке: | 16.42 дирхамов ОАЭ | (6764,3832 LBP) |
| ●
Дата ценообразования: | 27.01.2021 |
| ●
Тип: | Уполномоченный по медицине |
| ●
Страна: | Франция |
| ●
Размер посылки: | 40 |
| ●
Справка: | ответ |
| ●
Дата ценообразования: | 15.05.2021 |
| ●
Тип: | Уполномоченный по медицине |
Боль в животе :
| ●
Стоимость / Единица: | 368.97 фунтов | (368,97 фунта стерлингов) |
| ● Стоимость в день: | LBP | (0,00 фунта стерлингов) |
| ●
Стоимость в месяц: | LBP | (0.00 LBP) |
Вздутие живота:
| ●
Стоимость / Единица: | 368,97 фунтов стерлингов | (368,97 фунта стерлингов) |
| ● Стоимость в день: | LBP | (0.00 LBP) |
| ●
Стоимость в месяц: | LBP | (0,00 фунта стерлингов) |
Боль в животе :
| ●
Стоимость / Единица: | 0,6667 AED | (274.65 фунтов) |
| ● Стоимость в день: | AED | (0,00 фунта стерлингов) |
| ●
Стоимость в месяц: | AED | (0,00 фунта стерлингов) |
Вздутие живота:
| ●
Стоимость / Единица: | 0.6667 AED | (274,65 фунтов стерлингов) |
| ● Стоимость в день: | AED | (0,00 фунта стерлингов) |
| ●
Стоимость в месяц: | AED | (0.00 LBP) |
Цены указаны в долларах ($)
Вы должны зарегистрироваться, чтобы просмотреть эту информацию
Вы должны зарегистрироваться, чтобы просмотреть эту информацию
Leki stosowane w zespole jelita drażliwego | Гастрология
Pytanie nadesłane do redakcji
Mam 21 lat i zdiagnozowany zespół jelita drażliwego.Mój problem po raz pierwszy pojawił się trzy lata temu, kiedy wybrałem się do gastrologa i przepisano mi Xifaxan — lek mi pomógł i choroba nie utrudniała mi ycia przez 2,5 roku. От POL Roku ponownie pojawiły się objawy, TJ: biegunka на zmianę г zaparciami, uczucie ciężkości, uczucie «przesuwania Sie» treści ш jelitach, mocne skurcze, Бол brzucha на wysokości jelit, uczucie niepełnego wypróżnienia, poranne mdłości я Nagla potrzeba wypróżnienia (najczęściej ро posiłkach lub rano).
Wykonałem komplet badań: badanie krwi, CRP, USG brzucha, badanie kału na pasoyty i w kierunku lamblii (EIA).Wszystko według zaleceń gastrologa. Przez ten czas przyjmowałem leki: ponownie Xifaxan, następnie Duspatalin, Sulpiryd (w przypadku tła nerwowego) и ostatnio Meteospasmyl i Synbiotyk. Nic nie jest w stanie mi pomóc, jedynie ostatnie dwa leki złagodziły objawy na kilka dni. Od 15. roku życia leczyłem się farmakologicznie na nerwicę, a od roku nie biorę leków. Nie piję alkoholu, staram się odżywiać poprawnie, jedynie palę papierosy. Czy są jeszcze jakieś badania, które powinienem wykonać, eby mieć pewność, e to IBS? Czy powinienem spróbować wrócić do leków z grupy SSRI? Czy jest jeszcze jakiś sposób, który pomógłby mi wrócić do normalnego funkcjonowania? Czy jest coś co powinienem zasugerować gastrologowi? Byłbym niezmiernie wdzięczny za odpowiedź na mój problem, ta choroba coraz bardziej dezorganizuje moje życie.
Odpowiedziała
др н. мед. Anna Mokrowiecka
specjalista chorób wewnętrznych
specjalista gastroenterolog
Oddział Kliniczny Gastroenterologii Ogólnej i Onkologicznej
Uniwersytecki Szpital
i
Opisane objawy mogą wskazywać na zespół jelita nadwrażliwego (IBS). Choroba ta należy do kręgu chorób czynnościowych, w których bardzo istotny jest stan naszych emocji, radzenie sobie z sytuacjami stresowymi, lęki i inne zaburzenia zdrowia mentalicznego.
Wśród nich jest także nerwica, która wraz z innymi zaburzeniami emocjonalnymi może nasilać dolegliwości, których nawrót często Observationwujemy po zdenerwowaniu i w stresie. Dlatego też pacjenci z IBS często przyjmują leki z szeroko rozumianej grupy leków mentalrycznych — poprawiające nastrój, przeciwdepresyjne, przeciwlękowe itp. Sulpiryd oraz selektywne ингибирующее zwrotnego wychwytu serotoniny także należą do tej grupy.
Dlatego proponuję konsultację mentalryczną i ew.powrót do leków, po których była poprawa.
W opisie mowa jest o wykonywanych badaniach Laboratoryjnych i obrazowych, które najprawdopodobniej nie wykazały żadnych odchyleń. Brak zmian patologicznych w badaniach potwierdza pośrednio IBS. Badaniami, które nie były jeszcze wykonane są kolonoskopia i ew. gastroskopia z pobraniem kosmków. Jednak przy braku jakichkolwiek odchyleń w badaniach, braku krwawień z jelita, chudnięcia oraz negatywnym wywiadzie co do chorób nowotworowych w rodzinie, nie ma konieczności wywiñós end.Potwierdza to także bardzo charakterystyczny dla jelita nadwrażliwego «zestaw» objawów.
Leczenie IBS polega na stosowaniu środków przeczyszczajcych, rozkurczowych oraz unikaniu używek i zmianie diety. W pierwszym rzędzie proponuję unikanie palenia papierosów. W zależności od dominujących objawów lekarz zaleci leki rozkurczowe np. hioscynę, Regujące motorykę jelit, np. trimebutynę, działające osmotycznie leki przeczyszczajce, np. laktuloza, sole magnezu, nasiona babki płesznika czy przeciwwzdęciowe, np.симетикон. Swoje zastosowanie w jelicie nadwrażliwym mają antybiotyki i chemioterapeutyki, takie jak: neomycyna, metronidazol i rifaksymina, która początkowo okazała się skuteczna. Pomocne mogą okazać się również probiotyki, w których skład wchodzi kilka szczepów bakteryjnych. U pacjentów z IBS Obserwuje się korzystny wpływ terapii mentalicznej (relaksacyjnej, behaviorwioralnej, systemowej), jako działania wspierającego leczenie farmakologiczne.
Природные средства против вздутия живота
Вздутие живота определяется ощущением вздутия живота (метеоризм) с необходимостью извергнуть или испустить газы.Их несколько видов:
Th e вздутие живота мах фактически вызывает чувство тяжести в желудке. Также это сопровождается чрезмерным заглатыванием воздуха (аэрофагия).
Th Таким образом, вздутие тонкого кишечника происходит после операции по поводу кишечной непроходимости или паралича. Это также наблюдается у детей с отитом, стенокардией или гастроэнтеритом.
Th e вздутие толстой кишки , следовательно, вызывает вздутие живота и боли в животе.Однако это вызвано кишечными инфекциями, диетой, слишком богатой крахмалом и капустой, сырыми овощами, фруктами или углеводами.
Определение вздутия живота
Причины вздутия живота В частности, наш кишечник заселен бактериями, которые в основном участвуют в пищеварении. Разложение некоторых продуктов этими микробами фактически вызывает образование газа. Избыточный газ в конечном итоге вызывает вздутие живота; живот вздут, появляются боли.
Как избежать вздутия живота?
В результате вздутие живота возникает из-за избыточного потребления клетчатки из-за употребления фруктов и сырых овощей, но чаще всего из-за плохих пищевых привычек.
- Избегайте употребления безалкогольных напитков и кольцевых обедов , поскольку они содержат ингибиторы пищеварения, такие как консерванты, дубильные вещества, алкоголь и рафинированный сахар.
- Избегайте промышленных препаратов, богатых жирами и добавками.
- Сосредоточьтесь на белке в рационе.
- Избегайте foo ds, ответственных за вздутие живота: белые бобы, сельдерей, морковь, капуста, изюм, бананы, яблочный сок, избыток сырых овощей, свежий и горячий хлеб, огурцы, манго.Ограничьте потребление быстрых сахаров и жиров, яиц, мороженого.
- Добавьте тимьян, чабер, эстрагон или кервель в воду для варки при приготовлении бобовых.
- Предпочитайте макароны, рис, картофель, баклажаны, яблоки, хлеб, брокколи, птицу, рыбу, дыню, красные фрукты, простую воду.
- Предпочитайте o живое масло , которое является наиболее усвояемым из жиров, трав, препятствующих вздутию живота
- Добавьте в свой рацион органические овсяные отруби
Правила жизни Избегайте слишком сытных, жирных и острых блюд , продвигайте разнообразное питание
- Регулярное питание
- Ешьте сидя, медленно, спокойно, уделяя время хорошему пережевыванию пищи.Стресс замедляет функции пищеварения.
- Избегайте жевательной резинки, мягких угощений и стимуляторов (табак, алкоголь)
- Избегайте стрессовых ситуаций
- Упражнение
- Не ложитесь после еды и одежды, которая слишком тесна на уровне живота
- Остерегайтесь некоторых лекарств, которые могут усилить вздутие живота такие как осмотические слабительные.
Как лечить вздутие живота
Мускулотропное спазмолитическое средство
Тримебутин (Дебридат®), Флороглюцинеол (Спасфон®), Пинавериум бромур (Дицетелеверин®), Мерилоспазматин (Дицетелеверин®) )…
Антихолинергические спазмолитики
В сочетании с седативными или анксиолитическими средствами: Клидиния бромид 2.5 мг — Хлордиазепоксид 5 мг (Librax®)
Абсорбирующие продукты
Они действуют локально, поглощая выбросы кишечных газов:
- продукт симетикон s (Benega st® REDUGAS, DULCOGASal ,® Polysil Polysilane Upsa®, Siligaz®) действуют, изменяя поверхностное натяжение пузырьков газа, вызывая их коалесценцию (антипенные свойства). Они поглощают ау, газы и фиксируют микробные токсины.
- Растительный уголь является эталонной абсорбирующей молекулой (Charbon Belloc®, Carbolevure®, Carbactive®, Carbophos®, Elusanes®, Formocarbine®…)
- Speciality, содержащий как s imethicone, так и уголь : Notgaz®
b Меры предосторожности: Поглотитель Однако продукты могут снижать пищеварительную резорбцию других лекарств.Однако лучше всего соблюдать 2-часовой интервал между пероральными приемами.
Повязки для желудочно-кишечного тракта
Повязки на основе глины защищают слизистую оболочку за счет своей кроющей способности и абсорбируют газы: Bedelix®, Actapulgite®, Smecta®, Smectalia ® …
Воздушный шар и олиготерапия
Чтобы избежать повторного совершения преступления:
Oligosol® 1 луковица-кобальт каждое утро .
Воздушные шары и фитотерапия
Абсорбирующий - Коа овощной л (Carbactive ® , Carbodige s ® Coa …)
Активированный растительный уголь, полученный путем карбонизации скорлупы кокосовых орехов, затем становится очень пористым и, следовательно, обладает большой абсорбционной способностью; Прекрасно переносится, остается в пищеварительном тракте после приема внутрь.В конце концов, он сможет исправить не только газы, образующиеся при ферментации определенных продуктов, но и бактерии, которые производят эти газы.
Следует отказаться от еды и приема других лекарств (за 1 час до или через 2 часа после) из-за абсорбционной активности сибирской язвы (риск инактивации лекарств).
- Глина (Stomargil®…): предпочтительно в конце еды
Ветрогонные и пищеварительные растения - Зеленый и i se (Pimpinella anum 9015 ) Дозировка для взрослых: Настаивать 15 мин 10 г / л; пить от 250 до 500 мл в день.Предупреждение: не использовать в случае аллергии.
Фенхель (Foeniculum vulgar e) плод: стимулирует перистальтику желудка и способствует выведению газов. Дозировка для взрослых: Настаивать 15 минут 10 г / л; пить от 250 до 500 мл в день. Elusanes® Fenouil, Fenouil Arkogélules® по 1 капсуле утром в полдень и вечером после еды, запивая большим стаканом воды. Предупреждение: не используйте при аллергии на анетол.
- Badiane de chin e (Illicium verum ) — Звездчатый анис.Сухофрукты Badiane of Chin a известны своими свойствами при расстройствах пищеварения, сопровождающихся судорогами, вздутием живота, метеоризмом. Пример использования: отвар 3 звезды для украшения чаши, один или два раза в день в конце еды
Спазмолитические растения Составы против вздутия живота Питьевой золь средство для уменьшения вздутия живота
Возьмите чайную ложку смеси, разведенной в стакане воды утром и вечером.
Готовые к употреблению травяные чаи
Умные травяные чаи, приготовленные из смесей растений с целью борьбы с вздутием живота.Принимать после каждого приема пищи:
- Arkobio® Infusion digestio n
Воздушный шар и гомеопатия
Выбор гомеопатического лечения в конечном итоге определяется локализацией вздутия живота
Преобладание в желудке Выдувание, отрыжка и боль в животе, возникающие через 1/4 часа после еды, с чувством сытости и короткой постпрандиальной сонливостью: N ux vomica 5CH: 3 гранулы для рассасывания после еды.
Carbo Vegetab ilis 5CH, если вздутие живота облегчается возвратом воздуха. Присутствие любой пищи вызывает образование газов, и это по утрам. Вздутие живота под пупком с болью. Состояние усугубляется употреблением алкоголя, который вызывает лицевую гиперемию. затрудненное дыхание. Смешайте Antimonium cru dum, если человек ест слишком быстро.
Argentum nitri cum 9CH: Воздушные шары с болями в животе и очень шумной отрыжкой, которые облегчают.Состояние усугубляется сладостями. Очень тревожный человек.
Asa foetid a 5CH: отек и спазмы желудка и пищевода со зловонной отрыжкой. Жжение в желудке переходит в горло. Нарушения спровоцированы нервозностью.
Kalium car b отек над пупком сразу же или во время еды
Преобладание в нижней части живота Lycopod ium 5CH: живот (синдром обезжиренного ремня: уменьшение боли за счет ослабления ремня).Кислотная отрыжка, которая не облегчает состояние, и выделяет облегченные газы. Длительная сонливость после приема пищи и тяга к сладкому. Быстро насыщается, несмотря на сильный голод в начале еды. Обострение около 17:00.
Raphan us 5CH важная погода с большим количеством газа, который невозможно удалить
Множество метеоризмов: Au rom metallicum 5 CH в сильном субъекте, мускулистом, с пурпурным лицом, вырезать, очень зол на резкие замечания.
Готовый к употреблению Массаж Эфирные масла этого массажного масла также обладают тонизирующими и стимулирующими свойствами пищеварительной системы. Они также обладают ветрогонным, спазмолитическим действием, они также способствуют регулированию транзита и фактически помогают бороться с коликами и вздутием живота. Короче говоря, они облегчают транзит и облегчают боль, связанную с менструальным циклом.
Наносите круговыми движениями вокруг пупка по часовой стрелке.
Aroma Express Capsules® Digestion Transit содержит: - Органическое эфирное масло цейлонской корицы, известное своими пищеварительными свойствами и способностью бороться с пищеварительными инфекциями.
- Эссенция лимона и эфирное масло перечной мяты, стимулирующие деятельность желудка, печени, желчного пузыря и поджелудочной железы
- Эфирное масло имбиря, известное своим улучшением пищеварения
СОВЕТЫ ПО ПРИМЕНЕНИЮ
- Точечное применение: 2 капсулы 3 раз в день во время еды в течение 5 дней.
- Регулярное применение: по 1 капсуле утром и вечером во время еды, 5 дней в неделю в течение всего периода риска.
Для проглатывания, запивая стаканом пресной воды.
Баллонирование и нутритерапия
Пробиотики Принимайте, воздействуя на вздутие живота в течение 2 месяцев:
Некоторые штаммы пробиотиков, в том числе (lactobacillus plantarum 299V), помогают облегчить дискомфорт кишечника: раздражение, нарушение гравитации, вздутие живота, позволяя восстановить флору несбалансированной диетой или лечением антибиотиками.
Эти пробиотики также связаны с симетиконом или смектитом с листовой структурой (поглощающая способность в два раза выше, чем у зеленой глины) и экстрактами мяты перечной.
- Bion® Transit, Bloxair, Ergyphilus® comfort, Lactibiane® Reference, Laxeov® Régul-Transit, Oligocaps® плоский живот, Noreslim® Flat Ventre, Probiolog®…
Пребиотики 906cha35 FOS (sactiotic , пре-биотик, который снижает производство газов и, следовательно, вздутие живота, и волокна (тамаринд, чернослив и пектины) .Transiline Lero®
Инулин — это биотический луг, который восстанавливает здоровую кишечную флору, чтобы уменьшить образование новых газов: Benegast® REDUGAS
Ассоциация растений - Дягиль особенно полезен при вздутии живота
- Цикорий стимулирует пищеварение
- Фиолетовый обладает интересными свойствами в отношении кишечного транзита
- Дым традиционно используется для ускорения выведения из организма
- Артишоки помогают улучшить комфорт пищеварительной системы.
 Однако к провокаторам болезни можно отнести анатомические или генетические особенности организма человека, выражающиеся в слабых мышцах, находящихся в тазовом дне и не справляющихся с нагрузкой во процессе дефекации, в связи с чем постепенно растягиваются; аномальном расположении матки относительно прямой кишки; удлиненной брыжейке — связке, соединяющей заднюю и переднюю стенки брюшины; удлиненной сигмовидной кишке; аномалиях строения крестца и копчика; слабом анальном сфинктере.
Однако к провокаторам болезни можно отнести анатомические или генетические особенности организма человека, выражающиеся в слабых мышцах, находящихся в тазовом дне и не справляющихся с нагрузкой во процессе дефекации, в связи с чем постепенно растягиваются; аномальном расположении матки относительно прямой кишки; удлиненной брыжейке — связке, соединяющей заднюю и переднюю стенки брюшины; удлиненной сигмовидной кишке; аномалиях строения крестца и копчика; слабом анальном сфинктере.
 Пациентам рекомендуется соблюдение диеты, выполнение комплекса упражнений для укрепления мышц тазового дна, анального сфинктера и промежности, чтобы нормализовать стул. Для того, чтобы болезнь не прогрессировала, пациент полностью исключает физические нагрузки.
Пациентам рекомендуется соблюдение диеты, выполнение комплекса упражнений для укрепления мышц тазового дна, анального сфинктера и промежности, чтобы нормализовать стул. Для того, чтобы болезнь не прогрессировала, пациент полностью исключает физические нагрузки.
 В медицине принято говорить о нескольких методах, закрепляющих прямую кишку в физиологически правильном положении. Все методы дифференцируются на несколько групп, отличие которых связано с принципом влияния на органы.
В медицине принято говорить о нескольких методах, закрепляющих прямую кишку в физиологически правильном положении. Все методы дифференцируются на несколько групп, отличие которых связано с принципом влияния на органы.


 На второй стадии заболевания самостоятельного вправления не происходит, приходится помогать себе руками. И, наконец, на декомпенсированной стадии пролапс отмечается при малейшей физической нагрузке, кишка выпадает даже просто при принятии вертикального положения.
На второй стадии заболевания самостоятельного вправления не происходит, приходится помогать себе руками. И, наконец, на декомпенсированной стадии пролапс отмечается при малейшей физической нагрузке, кишка выпадает даже просто при принятии вертикального положения. Во время пролапса отмечается наличие новообразования ярко-красного или синюшного цвета, который обусловлен нарушением кровоснабжения стенки кишки. В центре образования будет щелевидное или звездчатое отверстие. При вправлении кишки ишемия проходит, кровообращение восстанавливается, и слизистая приобретает нормальный цвет.
Во время пролапса отмечается наличие новообразования ярко-красного или синюшного цвета, который обусловлен нарушением кровоснабжения стенки кишки. В центре образования будет щелевидное или звездчатое отверстие. При вправлении кишки ишемия проходит, кровообращение восстанавливается, и слизистая приобретает нормальный цвет. Разработано более 200 вариантов операций, которые могут выполняться разными доступами, в том числе лапароскопически, трансанально, лапаротомически, через промежность. Выбор техники определяется возрастом пациента, состоянием его здоровья, причинами болезни и степенью пролапса. Наиболее часто используется заднепетлевая ректопексия, при которой прямая кишка подшивается к крестцу. Помимо этого, используются следующие техники:
Разработано более 200 вариантов операций, которые могут выполняться разными доступами, в том числе лапароскопически, трансанально, лапаротомически, через промежность. Выбор техники определяется возрастом пациента, состоянием его здоровья, причинами болезни и степенью пролапса. Наиболее часто используется заднепетлевая ректопексия, при которой прямая кишка подшивается к крестцу. Помимо этого, используются следующие техники:
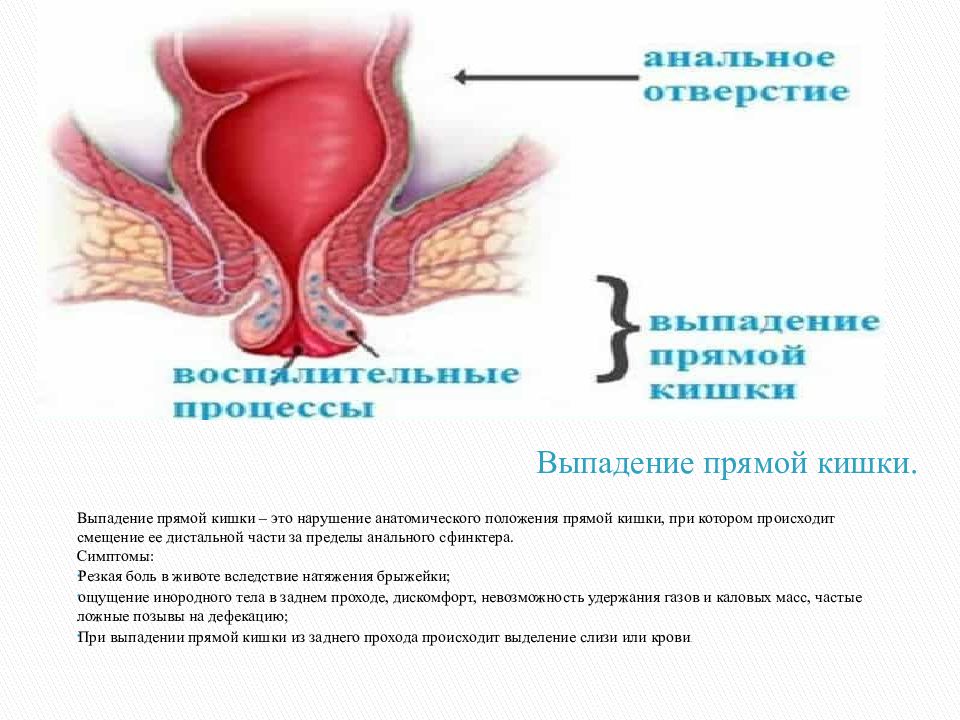 Свою роль играют также тяжелые и поздние роды, наследственная предрасположенность. Среди других причин общая дисфункция органов тазового дна, неврологические проблемы, связанные с заболеванием или повреждением спинного мозга. Но, как правило, причиной становится сочетание разных факторов.
Свою роль играют также тяжелые и поздние роды, наследственная предрасположенность. Среди других причин общая дисфункция органов тазового дна, неврологические проблемы, связанные с заболеванием или повреждением спинного мозга. Но, как правило, причиной становится сочетание разных факторов.
 Однако в случае с геморроем выпадают геморроидальные узлы, а в другом случае — части прямой кишки.
Однако в случае с геморроем выпадают геморроидальные узлы, а в другом случае — части прямой кишки.
 Во время осмотра пациенту могут предложить натужиться, чтобы вызвать выпадение прямой кишки наружу. Если выпадение прямой кишки является внутренним и не выявляется при натуживании, то диагностика заболевания должна быть дополнена специальным рентгенологическим исследованием — дефекографией. Оценить функцию помощью мышц, расположенных вокруг кишки, и оценить их участие в акте дефекации помогает ещё один диагностический метод — аноректальная манометрия.
Во время осмотра пациенту могут предложить натужиться, чтобы вызвать выпадение прямой кишки наружу. Если выпадение прямой кишки является внутренним и не выявляется при натуживании, то диагностика заболевания должна быть дополнена специальным рентгенологическим исследованием — дефекографией. Оценить функцию помощью мышц, расположенных вокруг кишки, и оценить их участие в акте дефекации помогает ещё один диагностический метод — аноректальная манометрия.

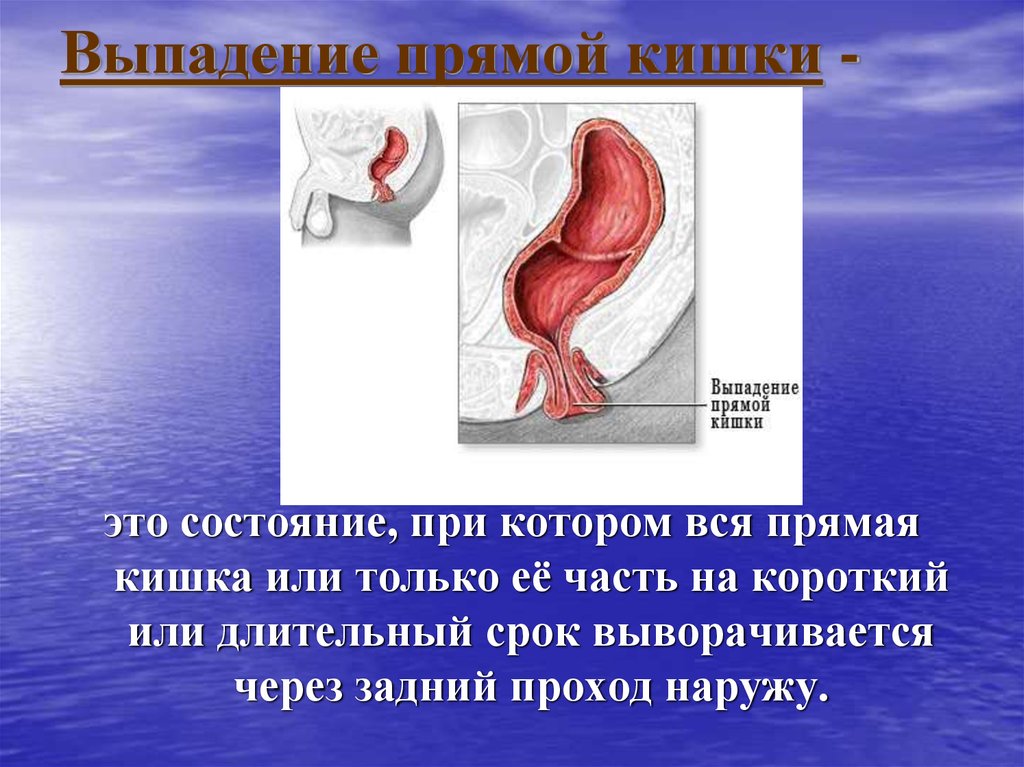
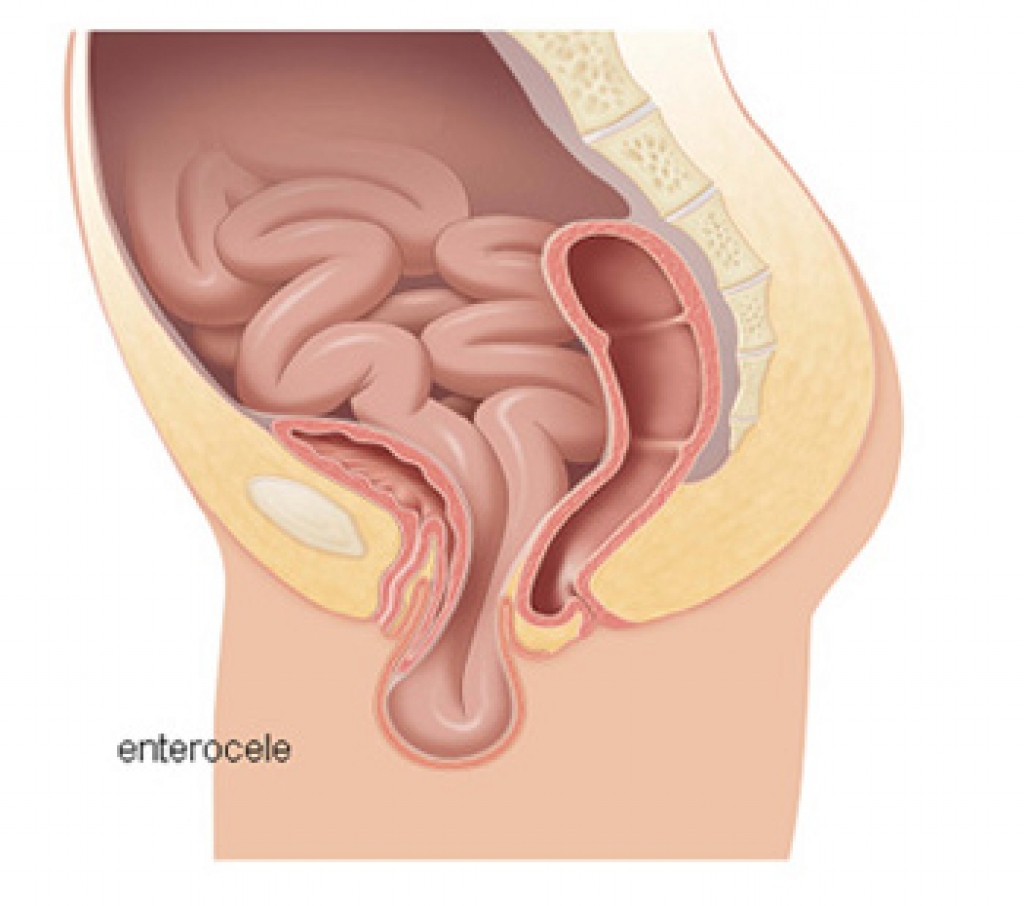
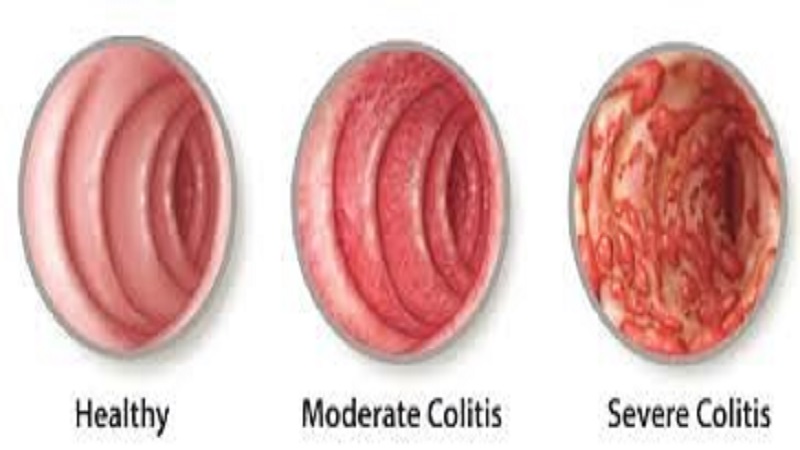
 Их разделяют на две большие группы, которые представлены в нашей таблице ниже:
Их разделяют на две большие группы, которые представлены в нашей таблице ниже:

 Консервативные методики применяются на первой и второй стадиях патологического состояния, длительность которого не превышает трёх лет. В процессе используют склерозирующие средства, а также проводят электрическую стимуляцию круговых мышц прямой кишки и тазового дна. В качестве дополнительных мер лечение выпадения прямой кишки проводят в домашних условиях с применением народных методов, которые обязательно согласовывают с проктологом.
Консервативные методики применяются на первой и второй стадиях патологического состояния, длительность которого не превышает трёх лет. В процессе используют склерозирующие средства, а также проводят электрическую стимуляцию круговых мышц прямой кишки и тазового дна. В качестве дополнительных мер лечение выпадения прямой кишки проводят в домашних условиях с применением народных методов, которые обязательно согласовывают с проктологом.
 Может сопровождаться болью в результате защемления;
Может сопровождаться болью в результате защемления; Выпадение прямой кишки может сопровождаться болью, недержанием кишечного содержимого, слизистыми и кровянистыми выделениями, ощущением инородного тела в заднем проходе, ложными позывами на дефекацию. Диагностика выпадения прямой кишки основывается на данных осмотра, ректального пальцевого обследования, ректороманоскопии, ирригоскопии, манометрии. Лечение выпадения прямой кишки в основном хирургическое; заключается в выполнении резекции и фиксации прямой кишки пластики сфинктера.
Выпадение прямой кишки может сопровождаться болью, недержанием кишечного содержимого, слизистыми и кровянистыми выделениями, ощущением инородного тела в заднем проходе, ложными позывами на дефекацию. Диагностика выпадения прямой кишки основывается на данных осмотра, ректального пальцевого обследования, ректороманоскопии, ирригоскопии, манометрии. Лечение выпадения прямой кишки в основном хирургическое; заключается в выполнении резекции и фиксации прямой кишки пластики сфинктера.





 Может сопровождаться болью в результате защемления;
Может сопровождаться болью в результате защемления;
 Кровоснабжение
Кровоснабжение Лимфатические сосуды тонкой кишки начинаются в ворсинках слизистой оболочки, по выходе из стенки тонкой кишки они входят в брыжейку. В зоне брыжейки они образуют транспортные сосуды, которые способны к сокращению и перекачиванию лимфы. Сосуды содержат белую жидкость похожую на молоко. Поэтому их называют млечными. В корне брыжейки находятся центральные лимфатические узлы.
Лимфатические сосуды тонкой кишки начинаются в ворсинках слизистой оболочки, по выходе из стенки тонкой кишки они входят в брыжейку. В зоне брыжейки они образуют транспортные сосуды, которые способны к сокращению и перекачиванию лимфы. Сосуды содержат белую жидкость похожую на молоко. Поэтому их называют млечными. В корне брыжейки находятся центральные лимфатические узлы. Через эпителий тонкого кишечника осуществляется всасывание питательных веществ. Через кровеносные капилляры, расположенные в центрах ворсинок, происходит всасывание воды, углеводов и аминокислот. Жиры всасываются лимфатическими капиллярами.
Через эпителий тонкого кишечника осуществляется всасывание питательных веществ. Через кровеносные капилляры, расположенные в центрах ворсинок, происходит всасывание воды, углеводов и аминокислот. Жиры всасываются лимфатическими капиллярами.



 Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.
Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.


 Д и а г н о с т и к а: применение уже одной капсулы ФБ позволяет определить наличие гинeколог. заболевания.
Д и а г н о с т и к а: применение уже одной капсулы ФБ позволяет определить наличие гинeколог. заболевания. путем
путем Являются эффективным гинекологическим средством для лечения и профилактики женских заболеваний.
Являются эффективным гинекологическим средством для лечения и профилактики женских заболеваний. Способствуют омоложению организма.
Способствуют омоложению организма. Использование капсул не мешает половому акту.
Использование капсул не мешает половому акту. Является тонизирующим средством, улучшает циркуляцию крови, устраняет застойные явления, регулирует менструальный цикл, является эффективным натуральным препаратом для лечения аменореи и дисменореи.
Является тонизирующим средством, улучшает циркуляцию крови, устраняет застойные явления, регулирует менструальный цикл, является эффективным натуральным препаратом для лечения аменореи и дисменореи. Нормализует работу желез внутренней секреции. Пробуждает чувства, раскрепощает, усиливает взаимопонимание партнеров.
Нормализует работу желез внутренней секреции. Пробуждает чувства, раскрепощает, усиливает взаимопонимание партнеров.



 ..
..  Имеется Государственная регистрация и Сертификация в Казахстане. Наша продукция имеет международную сертификацию GMP,ISO, грант FSP.
Имеется Государственная регистрация и Сертификация в Казахстане. Наша продукция имеет международную сертификацию GMP,ISO, грант FSP. Через 1 минуту стенки влагалища и шейка матки покрываются защитной пленкой, повышается секреция слизистой, улучшаются сексуальные функции, устраняется половая дисфункция и фригидность, также обладает антисептическим, противовоспалительным, бактерицидным действием, без каких либо побочных эффектов.
Через 1 минуту стенки влагалища и шейка матки покрываются защитной пленкой, повышается секреция слизистой, улучшаются сексуальные функции, устраняется половая дисфункция и фригидность, также обладает антисептическим, противовоспалительным, бактерицидным действием, без каких либо побочных эффектов. В качестве добавки для пожилых людей, слабых или людей со сниженной защитой, которым сложно адаптироваться к изменениям в диетических привычках.
В качестве добавки для пожилых людей, слабых или людей со сниженной защитой, которым сложно адаптироваться к изменениям в диетических привычках. F.U.
F.U. «Это верно во многих аспектах жизни, но особенно когда речь идет о поддержании нашего здоровья. В Eidon мы всегда подчеркиваем необходимость дать организму сырье, необходимое для оптимальной работы. Мы выступаем за активные подходы, и именно поэтому мы предлагает то, что мы считаем лучшим пробиотиком на сегодняшний день. Пробиотики ежедневно поддерживают здоровье желудочно-кишечного тракта и являются важным компонентом общего режима здоровья.
«Это верно во многих аспектах жизни, но особенно когда речь идет о поддержании нашего здоровья. В Eidon мы всегда подчеркиваем необходимость дать организму сырье, необходимое для оптимальной работы. Мы выступаем за активные подходы, и именно поэтому мы предлагает то, что мы считаем лучшим пробиотиком на сегодняшний день. Пробиотики ежедневно поддерживают здоровье желудочно-кишечного тракта и являются важным компонентом общего режима здоровья. в США. Именно эти коварные антибиотики, которые преобладают в нашей питьевой воде и источниках пищи, могут поставить под угрозу здоровое внутреннее состояние.В настоящее время население невольно употребляет отпускаемые по рецепту лекарства.
в США. Именно эти коварные антибиотики, которые преобладают в нашей питьевой воде и источниках пищи, могут поставить под угрозу здоровое внутреннее состояние.В настоящее время население невольно употребляет отпускаемые по рецепту лекарства. Flora Balance и Ultimate Acidophilus обеспечивают помощь пробиотиками, которые могут помочь поддерживать здоровую внутреннюю среду.
Flora Balance и Ultimate Acidophilus обеспечивают помощь пробиотиками, которые могут помочь поддерживать здоровую внутреннюю среду.
 Эта комбинация живых, дружественных бактерий помогает поддерживать постоянную здоровую флору в кишечнике.
Эта комбинация живых, дружественных бактерий помогает поддерживать постоянную здоровую флору в кишечнике. Если у вас есть или вы подозреваете, что у вас есть проблема со здоровьем, обратитесь к своему врачу. Информация и заявления о пищевых добавках не оценивались Управлением по контролю за продуктами и лекарствами и не предназначены для диагностики, лечения или предотвращения каких-либо заболеваний.
Если у вас есть или вы подозреваете, что у вас есть проблема со здоровьем, обратитесь к своему врачу. Информация и заявления о пищевых добавках не оценивались Управлением по контролю за продуктами и лекарствами и не предназначены для диагностики, лечения или предотвращения каких-либо заболеваний.
 Продолжительность лечения не менее двух месяцев.
Продолжительность лечения не менее двух месяцев. 
 Плохое пищеварение и недостаток полезных микроорганизмов часто приводят к широкому спектру симптомов, включая газы, вздутие живота, судороги, головные боли, проблемы с суставами и многое другое.
Плохое пищеварение и недостаток полезных микроорганизмов часто приводят к широкому спектру симптомов, включая газы, вздутие живота, судороги, головные боли, проблемы с суставами и многое другое. Пробиотики также обладают следующими преимуществами:
Пробиотики также обладают следующими преимуществами: Вот почему мы создали наш собственный супербиотик с 15 миллиардами организмов на дозу.
Вот почему мы создали наш собственный супербиотик с 15 миллиардами организмов на дозу.
 А чтобы не допустить вредных бактерий, включите в свой ежедневный рацион некоторые настоящие ферментированные или культивированные продукты, такие как мисо, ким-чи, квашеная капуста, кефир, йогурт из живых культур и любые домашние соленья.
А чтобы не допустить вредных бактерий, включите в свой ежедневный рацион некоторые настоящие ферментированные или культивированные продукты, такие как мисо, ким-чи, квашеная капуста, кефир, йогурт из живых культур и любые домашние соленья. (кефир, творог, квашеная капуста, простокваша).
(кефир, творог, квашеная капуста, простокваша). ; 8 (2): 143-55.
; 8 (2): 143-55. А., Майерс СП. Причины дисбактериоза кишечника: обзор. Альтернативная медицина, июнь 2004; 9 (2): 180-197.
А., Майерс СП. Причины дисбактериоза кишечника: обзор. Альтернативная медицина, июнь 2004; 9 (2): 180-197. Adv Clin Exp Med. 2013 сентябрь-октябрь; 22 (5): 759-766.
Adv Clin Exp Med. 2013 сентябрь-октябрь; 22 (5): 759-766.
 Микроорганизмы в Pro-Flora защищены, запечатаны и высушены замораживанием вдали от влаги, тепла, света и кислорода. Это позволяет бактериям оставаться в спящем состоянии до тех пор, пока они не подвергаются воздействию влаги в желудочно-кишечном тракте. Благодаря использованию передовой технологии инкапсуляции, пробиотические организмы сохраняются и высвобождаются в цель для получения максимальной пользы.
Микроорганизмы в Pro-Flora защищены, запечатаны и высушены замораживанием вдали от влаги, тепла, света и кислорода. Это позволяет бактериям оставаться в спящем состоянии до тех пор, пока они не подвергаются воздействию влаги в желудочно-кишечном тракте. Благодаря использованию передовой технологии инкапсуляции, пробиотические организмы сохраняются и высвобождаются в цель для получения максимальной пользы.

 bifidum оказывает антагонистическое действие против патогенов, помогая поддерживать баланс микрофлоры.
bifidum оказывает антагонистическое действие против патогенов, помогая поддерживать баланс микрофлоры. Было обнаружено, что L. plantarum конкурирует со штаммами Clostridium difficile и Clostridium perfringens из-за продукции бактериоцинов (летальных белков), которые подавляют рост бактерий. Исследования также показали, что L. plantarum помогает повысить иммунный ответ, стимулируя Th2-опосредованный иммунитет.
Было обнаружено, что L. plantarum конкурирует со штаммами Clostridium difficile и Clostridium perfringens из-за продукции бактериоцинов (летальных белков), которые подавляют рост бактерий. Исследования также показали, что L. plantarum помогает повысить иммунный ответ, стимулируя Th2-опосредованный иммунитет.  Иногда причина такой боли скрывается в погрешностях питания, а также банальном метеоризме. Но относиться беспечно к боли в животе, особенно при наличии сопутствующих симптомов, не стоит. Ведь за этим признаком могут скрываться, к примеру, заболевания кишечника.
Иногда причина такой боли скрывается в погрешностях питания, а также банальном метеоризме. Но относиться беспечно к боли в животе, особенно при наличии сопутствующих симптомов, не стоит. Ведь за этим признаком могут скрываться, к примеру, заболевания кишечника. К примеру, такая болезнь как неспецифический язвенный колит (НЯК) является следствием аутоиммунных процессов. При этой патологии зачастую наблюдается левостороннее поражение кишечника, поэтому пациенту не дают покоя боли в левом боку, особенно снизу. Кроме того отмечаются ложные позывы к дефекации (также называют тенезмами), частые диареи с кровью, слизью. Характерен умеренный подъем температуры тела.
К примеру, такая болезнь как неспецифический язвенный колит (НЯК) является следствием аутоиммунных процессов. При этой патологии зачастую наблюдается левостороннее поражение кишечника, поэтому пациенту не дают покоя боли в левом боку, особенно снизу. Кроме того отмечаются ложные позывы к дефекации (также называют тенезмами), частые диареи с кровью, слизью. Характерен умеренный подъем температуры тела. Один из типичных признаков недуга — боль в животе. Боли локализованы главным образом в подвздошных областях, чаще слева. Дискомфортные ощущения уменьшаются после дефекации и вовсе не тревожат во время сна. Пациентов с синдромом раздраженного кишечника беспокоят и нарушения стула. Характерны также психоэмоциональные нарушения в виде хронической усталости, головных болей, тревожности, депрессивности.
Один из типичных признаков недуга — боль в животе. Боли локализованы главным образом в подвздошных областях, чаще слева. Дискомфортные ощущения уменьшаются после дефекации и вовсе не тревожат во время сна. Пациентов с синдромом раздраженного кишечника беспокоят и нарушения стула. Характерны также психоэмоциональные нарушения в виде хронической усталости, головных болей, тревожности, депрессивности. Виновниками сальпингоофорита могут быть микроорганизмы собственной микрофлоры девушки или же патогенные микроорганизмы (хламидии, гонорейные гонококки и пр.), полученные от партнера.
Виновниками сальпингоофорита могут быть микроорганизмы собственной микрофлоры девушки или же патогенные микроорганизмы (хламидии, гонорейные гонококки и пр.), полученные от партнера. К этому симптому вскоре присоединяются тошнота, нарушение стула, скачок температуры тела.
К этому симптому вскоре присоединяются тошнота, нарушение стула, скачок температуры тела. Женщине рекомендуется сразу обратиться к гинекологу, мужчине – посетить терапевта, который даст направление либо к урологу, либо к гастроэнтерологу или проктологу. Такие состояния как перекрут кисты яичника, разрыв фаллопиевой трубы и вовсе требуют незамедлительного оказания медицинской помощи.
Женщине рекомендуется сразу обратиться к гинекологу, мужчине – посетить терапевта, который даст направление либо к урологу, либо к гастроэнтерологу или проктологу. Такие состояния как перекрут кисты яичника, разрыв фаллопиевой трубы и вовсе требуют незамедлительного оказания медицинской помощи. Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ? И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек.
И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек. Тогда и возникают так называемые кинжальные боли.
Тогда и возникают так называемые кинжальные боли. Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность — симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит!
Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность — симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит! Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.

 Также вызывает крайне неприятные болевые ощущения, но отличительной особенностью является его проявление преимущественно в ночное время суток.
Также вызывает крайне неприятные болевые ощущения, но отличительной особенностью является его проявление преимущественно в ночное время суток. Если при потреблении некоторых продуктов питания в процессе опорожнения мочевого пузыря мужчина ощущает незначительную боль либо жжение, это не так страшно. Гораздо опаснее, когда боль после мочеиспускания и, соответственно, заболевания мочеполовой системы вызваны более серьезными причинами, среди которых:
Если при потреблении некоторых продуктов питания в процессе опорожнения мочевого пузыря мужчина ощущает незначительную боль либо жжение, это не так страшно. Гораздо опаснее, когда боль после мочеиспускания и, соответственно, заболевания мочеполовой системы вызваны более серьезными причинами, среди которых: Со временем, если не обратиться к врачу за лечением, боли могут усилиться настолько, что мужчине будет больно опорожняться. Данное заболевание способно поражать прямую кишку.
Со временем, если не обратиться к врачу за лечением, боли могут усилиться настолько, что мужчине будет больно опорожняться. Данное заболевание способно поражать прямую кишку.
 Если боль возникает после мочеиспускания, полового акта или дефекации — это характерный признак простатита (у мужчин) или цистита (у женщин)
Если боль возникает после мочеиспускания, полового акта или дефекации — это характерный признак простатита (у мужчин) или цистита (у женщин) Камни мешают нормальному функционированию органов мочевыводящей системы и вызывают довольно неприятные ощущения.
Камни мешают нормальному функционированию органов мочевыводящей системы и вызывают довольно неприятные ощущения. Это происходит под воздействием следующих факторов:
Это происходит под воздействием следующих факторов:
 Дискомфорт и боль в поясничных областях, примесь крови в моче — это типичные признаки «почечной колики». Как правило, боль носит ноющий давящий характер, бывает так же острой.
Дискомфорт и боль в поясничных областях, примесь крови в моче — это типичные признаки «почечной колики». Как правило, боль носит ноющий давящий характер, бывает так же острой.
 Боль возникает в нижней части живота и отдает в паховые области и половые органы. Еще один признак наличия камней в мочевом пузыре — частое мочеиспускание, которое может внезапно останавливаться, хотя больной ощущает, что мочевой пузырь еще не опорожнен.
Боль возникает в нижней части живота и отдает в паховые области и половые органы. Еще один признак наличия камней в мочевом пузыре — частое мочеиспускание, которое может внезапно останавливаться, хотя больной ощущает, что мочевой пузырь еще не опорожнен.

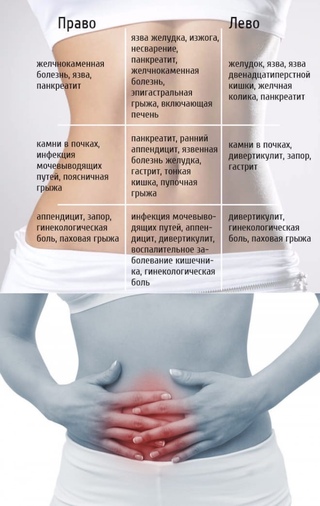 Когда размер камня достаточно велик и может занимать всю почку, тогда их называют «коралловидными». Метод позволяет извлечь камень целиком или разрушить до фрагментов, позволяющих извлечь их через тубус нефроскопа.
Когда размер камня достаточно велик и может занимать всю почку, тогда их называют «коралловидными». Метод позволяет извлечь камень целиком или разрушить до фрагментов, позволяющих извлечь их через тубус нефроскопа. Если камни оставить без внимания врача, то последствия могут быть очень печальными: к примеру, у вас может развиться острый пиелонефрит. Также последствием невнимания к своему здоровью может стать появление гнойного воспаления в почке (вплоть до удаления почки).
Если камни оставить без внимания врача, то последствия могут быть очень печальными: к примеру, у вас может развиться острый пиелонефрит. Также последствием невнимания к своему здоровью может стать появление гнойного воспаления в почке (вплоть до удаления почки).
 Торможение отражается, в частности, в затруднительном росте волокон коллагена, что становится причиной неправильного образования структур кольца пупка. Другими словами, есть большое количество факторов, затрудняющих нормальный процесс закрытия пупочного кольца. В процессе этого под областью заросшего пупка сохраняется свободное место, ранее занятое кровеносными сосудами. Некоторые врачи даже не обращают внимания родителей на мелкие пупочные грыжи, будучи уверены по опыту в том, что они закроются со временем самостоятельно. Хотя случается, что, и маленькая пупочная грыжа сама не проходит. Как же вести себя молодым родителям, если хирург поставил диагноз «пупочная грыжа»?
Торможение отражается, в частности, в затруднительном росте волокон коллагена, что становится причиной неправильного образования структур кольца пупка. Другими словами, есть большое количество факторов, затрудняющих нормальный процесс закрытия пупочного кольца. В процессе этого под областью заросшего пупка сохраняется свободное место, ранее занятое кровеносными сосудами. Некоторые врачи даже не обращают внимания родителей на мелкие пупочные грыжи, будучи уверены по опыту в том, что они закроются со временем самостоятельно. Хотя случается, что, и маленькая пупочная грыжа сама не проходит. Как же вести себя молодым родителям, если хирург поставил диагноз «пупочная грыжа»?
 И только когда врач полностью уверен, что грыжа сама не закроется – тогда он дает направление на операцию.
И только когда врач полностью уверен, что грыжа сама не закроется – тогда он дает направление на операцию.
 Например, бывают грыжи, у которых грыжевые ворота маленькие (это чисто анатомическое понятие), но при этом видимая часть грыжи, то есть сам пупок – громадный. В таких случаях хирург иногда раньше 3-х лет дает направления на операцию. Дело в том, что если ее не сделать, то кожа пупка может очень сильно растянуться и придется делать уже не обычную операцию по устранению грыжи, а более сложную – пластическую. Такая операция будет направлена на устранение косметического дефекта, когда пупок настолько велик, что в буквальном смысле слова болтается на животе. Лучше до этого не доводить.
Например, бывают грыжи, у которых грыжевые ворота маленькие (это чисто анатомическое понятие), но при этом видимая часть грыжи, то есть сам пупок – громадный. В таких случаях хирург иногда раньше 3-х лет дает направления на операцию. Дело в том, что если ее не сделать, то кожа пупка может очень сильно растянуться и придется делать уже не обычную операцию по устранению грыжи, а более сложную – пластическую. Такая операция будет направлена на устранение косметического дефекта, когда пупок настолько велик, что в буквальном смысле слова болтается на животе. Лучше до этого не доводить.
 Только используя совместные усилия, пупочная грыжа у вашего малыша останется в прошлом.
Только используя совместные усилия, пупочная грыжа у вашего малыша останется в прошлом.
 В подавляющем большинстве случаев достаточно использовать надёжные и эффективные пупочные пластины «Rupfix» от компании Арилис, которые уже помогли многим детям избавиться от так называемой грыжи, а также следовать другим рекомендациям врача.
В подавляющем большинстве случаев достаточно использовать надёжные и эффективные пупочные пластины «Rupfix» от компании Арилис, которые уже помогли многим детям избавиться от так называемой грыжи, а также следовать другим рекомендациям врача.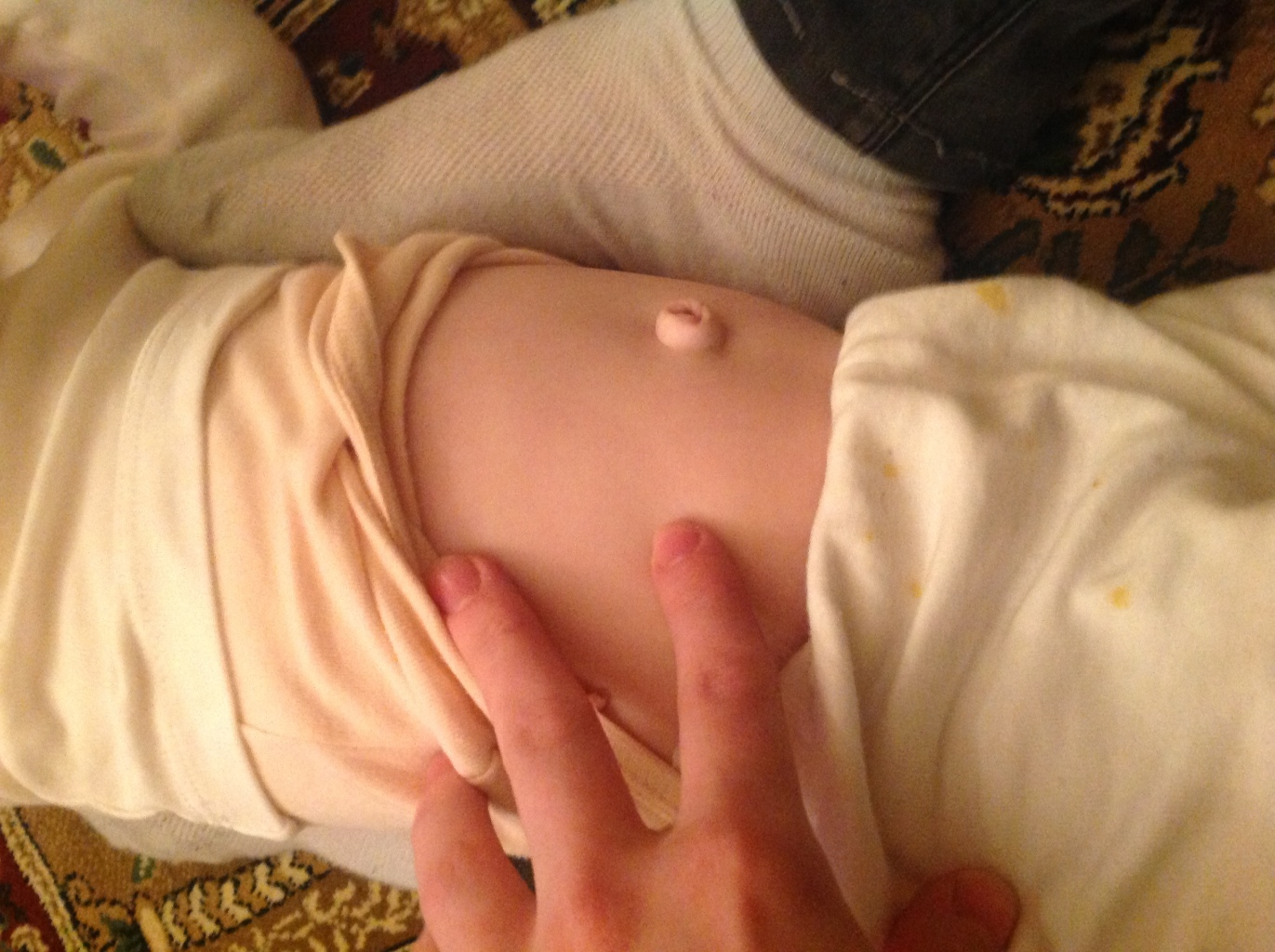
 Образовавшееся выпячивание сложно не заметить, особенно когда ребёнок сидит или стоит, когда он плачет или по другим причинам напрягает живот.
Образовавшееся выпячивание сложно не заметить, особенно когда ребёнок сидит или стоит, когда он плачет или по другим причинам напрягает живот. Возможные дополнительные симптомы — повышенная температура, изменение цвета кожи, нарушения стула.
Возможные дополнительные симптомы — повышенная температура, изменение цвета кожи, нарушения стула.
 Благодаря использованию таких пластин, можно существенно ускорить процесс избавления от так называемой пупочной грыжи у новорождённого.
Благодаря использованию таких пластин, можно существенно ускорить процесс избавления от так называемой пупочной грыжи у новорождённого.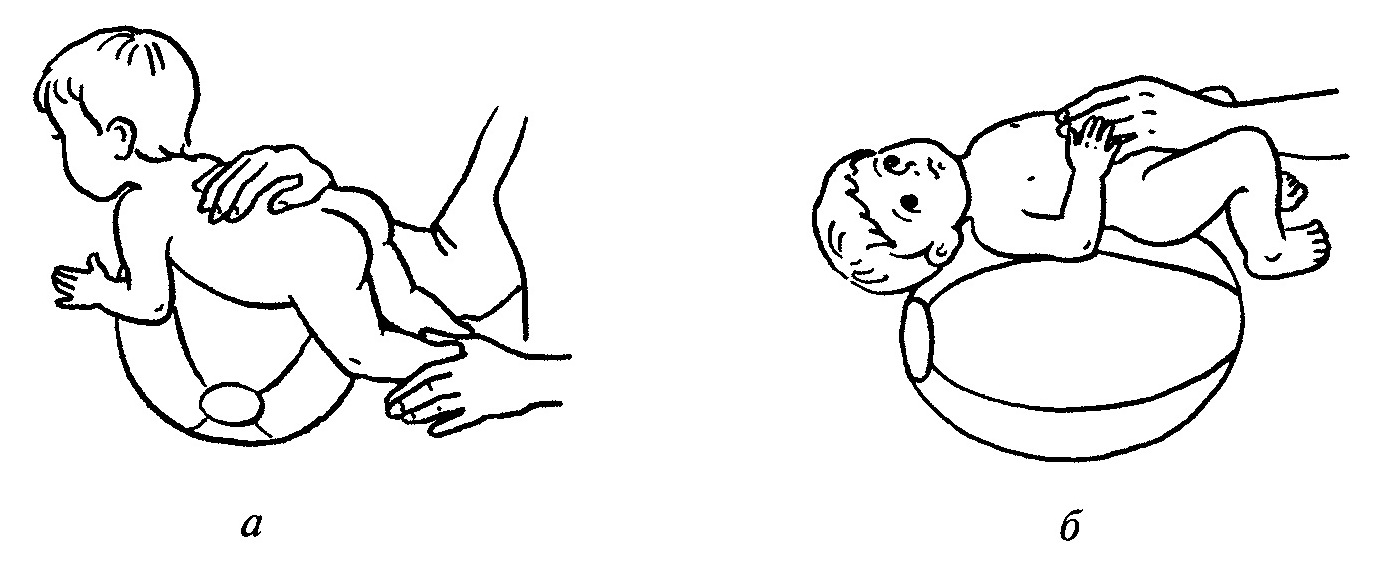 Но бывает, вследствие каких-то нарушений созревания коллагеновой ткани брюшной стенки это кольцо становится больше, чем надо.
Но бывает, вследствие каких-то нарушений созревания коллагеновой ткани брюшной стенки это кольцо становится больше, чем надо. Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).
Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).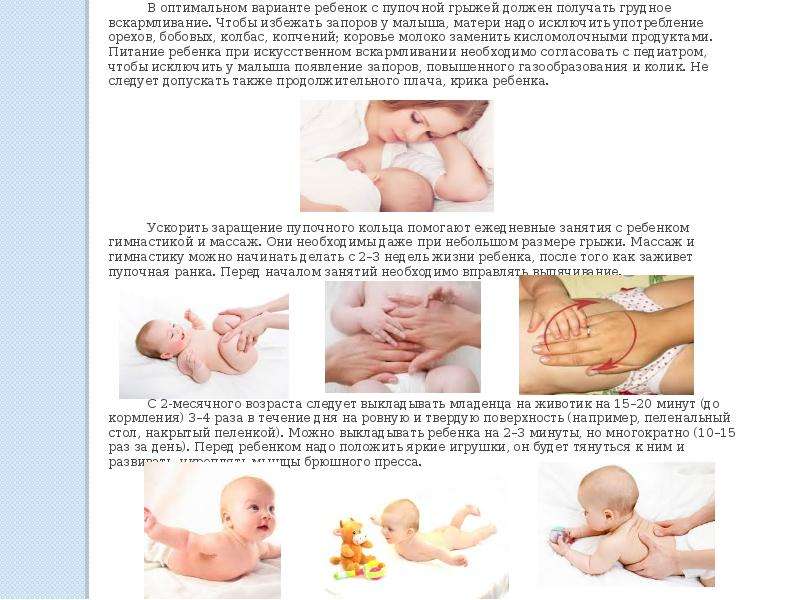 При этом не только вправляются органы на место, но и нормализуется стул ребенка, что в дальнейшем исключит натуживания при запорах.
При этом не только вправляются органы на место, но и нормализуется стул ребенка, что в дальнейшем исключит натуживания при запорах.
 Визуально она выглядит как надутый пупок и может достигать больших размеров. Например, быть величиной с крупную сливу.Пупочная грыжа абсолютно безболезненна, и ее наличие не беспокоит малыша. Вопреки распространенному мнению, боль малышу причиняет вовсе не она, а колики в животике.
Визуально она выглядит как надутый пупок и может достигать больших размеров. Например, быть величиной с крупную сливу.Пупочная грыжа абсолютно безболезненна, и ее наличие не беспокоит малыша. Вопреки распространенному мнению, боль малышу причиняет вовсе не она, а колики в животике. За этой услугой можно обратиться к специалисту или, заручившись его консультацией, проводить самостоятельно дома. Делать массаж лучше, когда малыш находится в хорошем расположении духа, спокоен, улыбчив.
За этой услугой можно обратиться к специалисту или, заручившись его консультацией, проводить самостоятельно дома. Делать массаж лучше, когда малыш находится в хорошем расположении духа, спокоен, улыбчив.  Но уж если симптомы этой болезни появились у малыша, лучшим решением будет обратиться за помощью к специалисту.
Но уж если симптомы этой болезни появились у малыша, лучшим решением будет обратиться за помощью к специалисту./cdn.vox-cdn.com/uploads/chorus_image/image/63501270/thinkstockphotos_147266848.0.jpg) Мальчикам в этом случае повезло меньше: грыжи у них наблюдаются в 9-10 раз чаще, чем у девочек. Такое явление объясняют физиологическими особенностями строения организма.
Мальчикам в этом случае повезло меньше: грыжи у них наблюдаются в 9-10 раз чаще, чем у девочек. Такое явление объясняют физиологическими особенностями строения организма.
 До этих пор ребенку будет рекомендован массаж, укладывание на животик, специальная гимнастика.
До этих пор ребенку будет рекомендован массаж, укладывание на животик, специальная гимнастика. Это способствует естественному отхождению газов (ребенок не тужится), увеличивает возможность активных движений руками, ногами и туловищем. Все это, уменьшая внутрибрюшное давление, препятствует выпячиванию грыжи.
Это способствует естественному отхождению газов (ребенок не тужится), увеличивает возможность активных движений руками, ногами и туловищем. Все это, уменьшая внутрибрюшное давление, препятствует выпячиванию грыжи. Операция занимает мало времени и не оставляет косметических дефектов. Правда, при ущемлении грыжи в любом возрасте срочный визит к врачу жизненно необходим.
Операция занимает мало времени и не оставляет косметических дефектов. Правда, при ущемлении грыжи в любом возрасте срочный визит к врачу жизненно необходим. Как правило, новейшие медицинские технологии в области щадящих и бескровных методов лечения сводят на нет возможность осложнений, а кроме того, делают операции малотравматичными и гораздо менее болезненными. Кроме того, сегодня существенно сокращено время пребывания ребенка в больнице. Малыш отправляется домой уже через несколько часов после операции.
Как правило, новейшие медицинские технологии в области щадящих и бескровных методов лечения сводят на нет возможность осложнений, а кроме того, делают операции малотравматичными и гораздо менее болезненными. Кроме того, сегодня существенно сокращено время пребывания ребенка в больнице. Малыш отправляется домой уже через несколько часов после операции.
 Чаще грыжа возникает у детей, страдающих запорами, а также у беспокойных малышей, которые часто плачут.
Чаще грыжа возникает у детей, страдающих запорами, а также у беспокойных малышей, которые часто плачут. Ребенку нужно выкладывать на животик при каждом переодевании сначала на несколько минут, с возрастом дольше. По мере взросления малыша мышцы будут укрепляться, этому будут способствовать его попытки поднимать головку и двигать ручками и ножками в положении лежа на животике, попытки сеть, поднимать ножки во время лежания на спинке. Мама должна поощрять все действия малыша, помогая ему в этом.
Ребенку нужно выкладывать на животик при каждом переодевании сначала на несколько минут, с возрастом дольше. По мере взросления малыша мышцы будут укрепляться, этому будут способствовать его попытки поднимать головку и двигать ручками и ножками в положении лежа на животике, попытки сеть, поднимать ножки во время лежания на спинке. Мама должна поощрять все действия малыша, помогая ему в этом. И в таком положении мышцы малыша активно работают.
И в таком положении мышцы малыша активно работают. Покажите ребенка хирургу, который назначит консервативное лечение: массаж, ЛФК и т. д. В некоторых случаях удается вылечить пупочную грыжу консервативно.
Покажите ребенка хирургу, который назначит консервативное лечение: массаж, ЛФК и т. д. В некоторых случаях удается вылечить пупочную грыжу консервативно.









 Настойка пустырника продаётся в любой аптечной сети в небольших флаконах из тёмного стекла. Внутри содержится прозрачная или полупрозрачная жидкость, иногда с оттенком зелёного. Вкус горький, аромат неярко выражен.
Настойка пустырника продаётся в любой аптечной сети в небольших флаконах из тёмного стекла. Внутри содержится прозрачная или полупрозрачная жидкость, иногда с оттенком зелёного. Вкус горький, аромат неярко выражен. Давно известно. Что стебли пустырника, которые применяются для приготовления настойки, благотворно влияют на нервную систему, помогают справиться со стрессами и действуют в качестве лёгкого успокоительного. Также помогает настроить верно настроить пульс и наладить работу сердечной мышцы.
Давно известно. Что стебли пустырника, которые применяются для приготовления настойки, благотворно влияют на нервную систему, помогают справиться со стрессами и действуют в качестве лёгкого успокоительного. Также помогает настроить верно настроить пульс и наладить работу сердечной мышцы. Средство на натуральной основе обычно хорошо воспринимается организмом и не наносит вреда пациенту. Однако существует несколько противопоказаний, которые нужно учитывать при назначении схемы лечения:
Средство на натуральной основе обычно хорошо воспринимается организмом и не наносит вреда пациенту. Однако существует несколько противопоказаний, которые нужно учитывать при назначении схемы лечения: Средство можно купить в абсолютно любой аптеке. Цена на него демократичная и доступна любому покупателю, нуждающемуся в таком лечении. Однако при наличии природного сырья, собранного собственными руками, настойку можно приготовить в домашних условиях.
Средство можно купить в абсолютно любой аптеке. Цена на него демократичная и доступна любому покупателю, нуждающемуся в таком лечении. Однако при наличии природного сырья, собранного собственными руками, настойку можно приготовить в домашних условиях.


 Загрузка…
Загрузка…












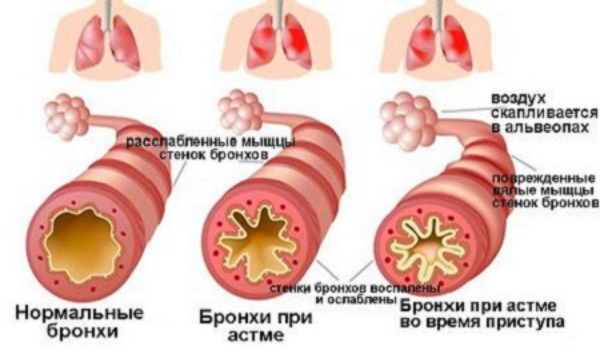



 Приступы астмы могут начинаться неожиданно как для больного, так и для людей, окружающих его. Даже если человек болеет астмой уже много лет, он не в силах предсказать каждую потенциально опасную ситуацию и позаботиться о себе самостоятельно.
Приступы астмы могут начинаться неожиданно как для больного, так и для людей, окружающих его. Даже если человек болеет астмой уже много лет, он не в силах предсказать каждую потенциально опасную ситуацию и позаботиться о себе самостоятельно.















 Если человек уверен в том, что у него отсутствуют болезни, а жесткий живот появляется без опасных симптомов, возможны следующие состояния:
Если человек уверен в том, что у него отсутствуют болезни, а жесткий живот появляется без опасных симптомов, возможны следующие состояния: При обнаружении твердого низа живота можно заподозрить наличие следующих нарушений:
При обнаружении твердого низа живота можно заподозрить наличие следующих нарушений: Если подробнее рассмотреть причины появления твердого живота у мужчин и женщин, можно выделить ряд заболеваний:
Если подробнее рассмотреть причины появления твердого живота у мужчин и женщин, можно выделить ряд заболеваний: Немедленно обращаться к доктору нужно при появлении опасных симптомов, указывающих на критические процессы в организме:
Немедленно обращаться к доктору нужно при появлении опасных симптомов, указывающих на критические процессы в организме: Точно оценить, почему живот стал большим и упругим, можно только в медицинском учреждении. Пациенту нужно сдать анализы и пройти некоторые диагностические процедуры. В экстренных ситуациях, когда времени на все это нет, хирурги принимают решение об операции, исходя из клинической картины.
Точно оценить, почему живот стал большим и упругим, можно только в медицинском учреждении. Пациенту нужно сдать анализы и пройти некоторые диагностические процедуры. В экстренных ситуациях, когда времени на все это нет, хирурги принимают решение об операции, исходя из клинической картины. Так как проблема острого живота характерна для самых разных состояний человека, специфические меры профилактики определить сложно. Главное, о чем должен помнить пациент, — соблюдение всех мер, нацеленных на улучшение образа жизни, отказ от вредной пищи и таких привычек, как курение и злоупотребление алкоголем.
Так как проблема острого живота характерна для самых разных состояний человека, специфические меры профилактики определить сложно. Главное, о чем должен помнить пациент, — соблюдение всех мер, нацеленных на улучшение образа жизни, отказ от вредной пищи и таких привычек, как курение и злоупотребление алкоголем.






 Все судороги живота можно разделить на 2 типа:
Все судороги живота можно разделить на 2 типа: Непроизвольные сокращения в животе, вызванные заболеваниями, часто сопровождаются комплексом неприятных симптомов со стороны ЖКТ.
Непроизвольные сокращения в животе, вызванные заболеваниями, часто сопровождаются комплексом неприятных симптомов со стороны ЖКТ. Судороги в животе могут быть связаны с воспалением матки и придатков. Обычно сопровождаются интенсивной болью, иногда поднимается температура, появляются кровянистые выделения:
Судороги в животе могут быть связаны с воспалением матки и придатков. Обычно сопровождаются интенсивной болью, иногда поднимается температура, появляются кровянистые выделения: При длительном сохранении спазмов необходимо обратиться к терапевту и получить направление к гастроэнтерологу, гинекологу или неврологу в зависимости от сопутствующих симптомов. Врачи назначат инструментальное обследование (УЗИ, ЭКГ, ФЭГДС), а также сдачу лабораторных анализов (кровь, кал, моча).
При длительном сохранении спазмов необходимо обратиться к терапевту и получить направление к гастроэнтерологу, гинекологу или неврологу в зависимости от сопутствующих симптомов. Врачи назначат инструментальное обследование (УЗИ, ЭКГ, ФЭГДС), а также сдачу лабораторных анализов (кровь, кал, моча).