виды, симптомы, лечение и операция
Стеноз желудка – это длительно сохраняющееся сужение просвета любого участка органа, из-за чего происходит застой пищи и возникают расстройства пищеварения.
Желудок условно делится на 4 отдела:
- кардиальный – в месте соединения с пищеводом;
- дно – выпуклая верхняя часть, расположенная под диафрагмой;
- тело – основная часть;
- антральный, или пилорический – узкий участок, заканчивающийся клапаном привратника.
В 80% случаев сужается выходной отдел. Большая часть клинических случаев – это стеноз привратника желудка. Второй отдел по частоте сужений – кардиальный. Стеноз тела желудка встречается редко.
Заболеванию присвоен код по МКБ-10 – К31.1-31.4. Этот раздел обозначен «другие болезни желудка и кишки». В него входят и нарушения проходимости двенадцатиперстной кишки.
Классификация стенозов
Заболевание классифицируют по времени возникновения и стадии развития. По величине просвета сужения желудка классификация отсутствует, так как орган способен значительно растягиваться, измерить относительное сужение невозможно.
По времени возникновения бывает:
- Врождённое заболевание – страдают младенцы обоих полов, но чаще наблюдается у мальчиков. Симптомы развиваются через несколько дней после рождения и начала питания.
- Приобретённое – развивается после перенесённых заболеваний, травм и оперативных вмешательств.
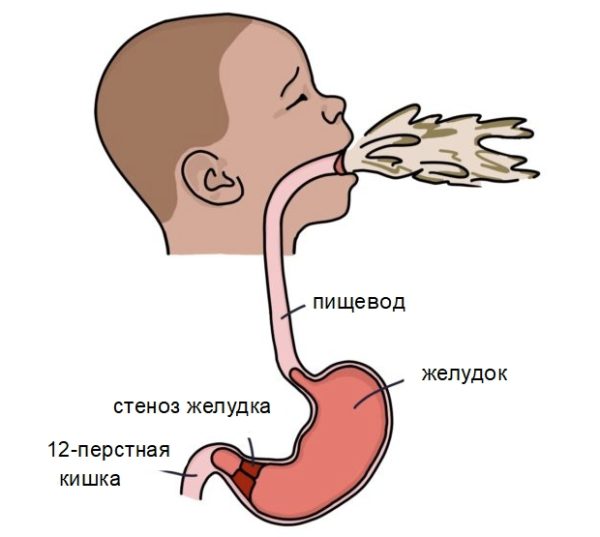

Стадии патологического процесса
- Компенсация. По клинической картине похожа на язвенную болезнь. Пациенты жалуются на боли и чувство тяжести в желудке, возникающие после еды в любом объёме. Через несколько часов после принятия пищи развиваются проявления диспепсии: изжога, отрыжка с выраженным кислым вкусом. Часто бывает рвота, после которой другие симптомы пропадают.
Объективно на рентгеновском снимке выявляется сужение пилорического отдела и расширение других частей желудка. Взвесь бария задерживается в полости до 12 часов, но проходит в двенадцатиперстную кишку полностью.
- Субкомпенсация. Сохраняются симптомы предыдущей стадии. Чувство переполненного желудка становится постоянным. Регулярная частая отрыжка приобретает гнилостный запах, похожий на стухшее яйцо.
Периодически беспокоят желудочные колики. Рвота происходит ежедневно или через день и становится привычной. Пациенты могут вызывать её самостоятельно, чтобы облегчить состояние.
Пища перестает нормально усваиваться, больной теряет вес, жалуется на слабость, становится вялым и малоподвижным.
Рентгенологически: желудок значительно растянут, в органе всегда присутствует жидкость. Перистальтика слабая и замедленная, для полного выведения контрастного вещества в кишечник требуются 1 сутки.
- Декомпенсация. Рвота возникает несколько раз в день, иногда после каждой еды. Тяжесть в верхнем отделе живота ощущается постоянно. Пища перестает перевариваться и начинает разлагаться.
Больные не встают с кровати, кахексичны. Район желудка на передней стенке живота выбухает. Появляются симптомы обезвоживания. При анализе крови обнаруживают: анемию, гипоальбуминемию, ацидоз или алкалоз.


Налицо развитие почечной и печёночной недостаточности из-за истощения и нарушения баланса ионов в крови.
Рентген выявляет: резкое растяжение стенок и уровень жидкости. Контраст задерживается больше чем на сутки либо не проходит в пищеварительный тракт вовсе.
Эти стадии применимы, если сужена пилорическая часть органа. Если патология возникает в кардиальном отделе, симптомы проявляются быстрее, во время приёма пищи. При незначительном сужении отдела возникают:
- неприятные ощущения за грудиной;
- кашель или поперхивание;
- чувство кома в горле.
В зависимости от степени сужения больные лишаются способности есть твердую пищу, переходят на каши и пюре. При полном перекрытии просвета перестает проходить вода.
На рентгене визуализируется расширенный пищевод и характерный рисунок контраста в виде узкого клина или резкого обрыва – в зависимости от того, чем вызван стеноз.
Выход из желудка при этом нормальный, но из-за нарушения глотания и питания может прогрессировать гастрит, эзофагит или язвенная болезнь.
Причины развития стеноза
Приобретённое сужение является следствием длительно текущих процессов в стенке пищеварительного тракта. Пилоростеноз может развиваться после деструктивных процессов или в результате роста новообразований: злокачественных или доброкачественных.
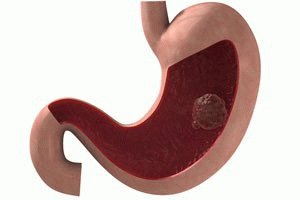

- Язва желудка. Язвенный дефект характеризуется волнообразным течением с периодами обострения и ремиссии. При росте язва может достигать диаметра 2 см., занимая половину окружности стенки. В периоды затихания воспалительного процесса происходит ее рубцевание, разрастается фиброзная ткань. Стенка стягивается, возникает сужение просвета.
- Травмы. Внутренняя поверхность органа может повреждаться проглоченными инородными предметами, едкими жидкостями. В месте контакта образуются раны, которые при заживлении образуют шрамы, и формируется рубцовый стеноз.
- Новообразования. Могут приводить к сужению кардиального и выходного отдела. По мере прогрессирования болезни утяжеляется течение стеноза желудка. Прогрессирует дисфагия – при локализации в верхней части органа, или диспепсия – если суживается привратник.
При раке с распадом деструкция опухоли может приводить к временному облегчению, так как просвет временно увеличивается. При пристеночном росте опухоли желудок не расширяется, так как стенки становятся плотными и ригидными. Это заметно при выполнении рентгена.
Полипы, локализованные в области кардии или привратника, механически перекрывают просвет, и вызывают те же симптомы.
Врождённый пилоростеноз
Об этом заболевании обычно упоминают отдельно, и кодируют по МКБ как Q40.0. Отмечено, что среди больных преобладают дети мужского пола.
Первые симптомы у детей регистрируют на 10-20 день жизни. Это связано с началом активного кормления. Главный симптом – регулярная обильная рвота, появляющаяся через 10-15 минут после завершения кормления либо во время него, если ребёнок ест медленно.
Объём рвотных масс может превышать количество проглоченной пищи.
У новорождённых быстро начинает падать масса тела, в течение первых суток появляется обезвоживание.
Лечение детей только оперативное, проводится по экстренным показаниям после уточнения диагноза с помощью рентгенологического обследования. После операции восстановительный период занимает 2 недели.
Диагностические мероприятия
Стеноз рубцовой природы врач может предположить на основании анамнеза язвенной болезни желудка или начального отдела тонкой кишки. Клинические рекомендации включают в план обследования стандартные процедуры:
- Анализ крови на содержание форменных элементов и химических веществ.
- Рентгенографию с контрастным усилением – взвесью бария.
- Эзофагогастродуоденоскопию. При обнаружении новообразования одновременно берут биопсию.
- Электрогастрография для визуализации перистальтики.
На основании всех обследований врач может поставить диагноз.
Прогноз выживаемости и осложнения стеноза
При патологии, вызванной разрастанием рубцовой ткани, хирургическое лечение приводит к выздоровлению в 100% случаев. При онкологическом заболевании прогноз зависит от стадии опухолевого процесса.


Осложнения
По мере прогрессирования болезни, повышается вероятность, что возникнет осложнение. Субкомпенсированный и декомпенсированный стеноз может спровоцировать:
- кровотечение из сосудов желудка или пищевода;
- обострение и перфорацию хронической язвы;
- разрыв желудка или желудочно-пищеводного соединения;
- шок из-за обезвоживания.
После операции может возникать несостоятельность швов, пептические язвы анастомоза, синдром приводящей петли и другие специфические последствия.
Методы лечения
Причина заболевания может быть устранена только хирургическим путём. Антибиотики, ферменты и противоязвенные препараты назначают до и после операции для профилактики осложнений.
Если радикальное лечение невозможно:
- опухоль прорастает в соседние ткани;
- развивается стеноз на большом протяжении.
В таком случае проводят эндоскопическое расширение отверстия. Его раздвигают при помощи бужирования или стента. Эти операции относятся к паллиативным и демонстрируют временный эффект.
Радикальные операции направлены на восстановление проходимости пищеварительного тракта.
В предоперационный период пациент находится в стационаре под наблюдением. Ему назначают:
- Диету с жидким питанием. При декомпенсированном стенозе человека переводят на внутривенное питание.
- Устанавливают желудочный зонд и проводят регулярные промывания полости органа.
- Проводят противоязвенную терапию.
- Корректируют нарушение уровня электролитов: вводят водно-солевые растворы, витамины, глюкозу.
- Назначают антибиотики.
Проводится иссечение опухоли или рубца, чаще всего вместе с частью органа. Операция называется резекция желудка. Одновременно к культе подшивается тонкая кишка.
В послеоперационном периоде медикаментозное лечение и диета продолжаются. Резекция желудка относится к тяжёлым операциям, восстановительный период длится несколько месяцев. Но без операции невозможно сохранить человеку жизнь.
Стеноз желудка: лечение только операцией?
После трапезы пища поступает в привратник и там, на время задерживается, чтобы хорошо перевариться. Но, есть случаи, когда орган слишком сужается, и пища не может проходить дальше. Этот процесс называется стенозом привратника. Также он возникает при рубцевании язвы (хронической). Основной задачей органа является обработка пищевыми ферментами попадающую в желудок еду, после чего по расширенному привратнику она попадает в 12-перстную кишку. Это заболевание серьезное, с течением времени происходит гомеостаз и тяжелые нарушения в организме из-за недостаточного количества веществ.
Симптомы стеноза привратника желудка
Симптоматика заболевания зависит от стадии и выраженности сужения. Основные признаки патологии в зависимости от степени развития:

- Начальная стадия. Пациент жалуется на чувство переполненности и тяжести после приема пищи, затем возникает кислая отрыжка или изжога. Эта стадия также характеризуется отсутствием резкого замедления опорожнения желудка. Продолжительность начального этапа стеноза желудка – 2 года. При отсутствии соответствующего лечения постепенно переходит в более тяжелое состояние, которое сопровождается значительными изменениями привратника.
- Субкомпесированный и декомпенсированный стеноз. Пациент чаще наблюдает изжогу и кислую отрыжку, параллельно возникает и иная симптоматика – отрыгивание частичками пищи, проблемы с аппетитом, чувство переполненности желудка и тяжесть в этой области. Для облегчения самочувствия пациент самостоятельно провоцирует рвотные позывы.
- Запущенная стадия. Пациент полностью отказывается от приема пищи. Эта стадия значительно ухудшает качество жизни, больной постоянно отмечает переполнение желудка, которое доставляет сильный дискомфорт, аппетит практически отсутствует. Помимо указанных симптомов стеноза желудка у пациента отмечается снижение веса, слабость, выраженная бледность кожных покровов, нарушенный сердечный ритм, одышка. Если не начать терапию, то состояние ухудшается, присоединяется белковая и витаминная недостаточность, начинаются проблемы с кожей, волосами, ногтями, наблюдается развитие инфекционных заболеваний.
Основные причины появления недуга
Спровоцировать развитие стеноза желудка могут разнообразные причины. К ним относятся:

- рубец из соединительной ткани, который возникает в результате заживления язвы, что приводит к малоподвижности желудочной стенки;
- онкология внутренней стенки, которая распространяется на ткани, сужает просвет пищеварительного тракта, как следствие наблюдается застаивание пищи, разрастание мышечной оболочки.
К провоцирующим факторам этой патологии также относятся и иные немаловажные причины:
- неправильное и несбалансированное питание;
- отказ от пищи на протяжении длительного периода;
- неправильно подобранная диета;
- новообразование злокачественного типа.
Стеноз у пациентов старшей возрастной категории относится к приобретенным заболеваниям, а у детей чаще носит наследственных характер.
Виды стеноза желудка
Существует несколько видов – стеноз пилорического отдела и антрального отдела, субкомпенсированный и декомпенсированный. Каждый вид заболевания отличается своей симптоматикой, развитием и терапией, которая подбирается в результате тщательного обследования.
Стеноз пилорического отдела желудка
Пилорический отдел – начальный отдел двенадцатиперстной кишки. Этот вид стеноза чаще всего диагностируется у пациентов с язвенной болезнью. Провоцирующими факторами также выступают язва двенадцатиперстной кишки, препилорические язвы и язвы пилорического канала. Определить тип патологии возможно при помощи рентгенологического исследования, биопсии. В результате диагностируется гипертрофирование мышечной оболочки желудка, уменьшение сократительной функции мышечной ткани, увеличение пищеварительного органа.
Стеноз антрального отдела желудка
Антральный отдел – низко расположенная часть желудка, которая переходит в двенадцатиперстную кишку. Стеноз выходного отдела желудка также сопровождается проблемами с опорожнением пищеварительного органа. Диагностируется в результате зондирования. Часто сопровождается новообразованиями злокачественного типа. Состояние пациента значительно ухудшается, возникают проблемы с аппетитом. Требуется немедленно медицинское вмешательство.
Субкомпенсированный стеноз желудка
Стеноз привратника желудка субкомпенсированного типа сопровождается чувством тяжести, чаще всего с болевыми ощущениями, частыми отрыжками воздухом или с не переваренными частичками пищи. Пациент жалуется на ежедневные рвотные позывы, снижение массы тела, обезвоживание, проблемы с кожными покровами.
Результаты рентгенологического исследования показывают пониженный тонус пищеварительного органа, незначительное увеличение в размере, натощак в нем присутствует жидкость. Процесс волнообразного сокращения стенок вне нормы, задержка бария в органе наблюдается в течение суток. Требуется своевременное лечение.
Декомпенсированный стеноз желудка
Декомпесированная стадия патологии характеризуется задержкой пищи в пищеварительном органе.

Пациент жалуется на такую симптоматику, как:
- регулярные рвотные позывы с остатками не переваренной пищи;
- постоянные болевые ощущения, которые беспокоят в любое время суток;
- ухудшение состояния, истощение организма, слабость, обезвоживание;
- судороги;
- выраженные признаки азотемии.
Во время осмотра выявляется западание нижней части живота, присутствует сильная выпуклость подложечной области. Обязательно проводится рентгенологическое исследование, в результате которого выявляются выраженные признаки патологии.
Стадии развития патологии
Стеноз желудка (МКБ 10 – К31.2 «Стриктура в виде песочных часов и стеноз желудка») развивается в несколько стадий, каждая из которых сопровождается соответствующей симптоматикой. Определить степень запущенности патологии способен только специалист на основании полученных результатов обследования.
Этапы развития стеноза желудка и двенадцатиперстной кишки:
- Начальная стадия. На этом этапе отверстие между пищеварительным органов и кишечником немного прикрыто. Симптомы стеноза привратника желудка практически отсутствуют, состояние пациента удовлетворительное.
- Средняя стадия. Состояние больного ухудшается, наблюдаются потери в весе, требуется лечение.
- Запущенная стадия. Патология интенсивно прогрессирует, требуется незамедлительное хирургическое вмешательство, иначе существует вероятность развития злокачественных новообразований.
Формы лечения стеноза привратника
Способ лечения стеноза желудка зависит от вида патологии, но в большинстве случаев прибегают к хирургическому вмешательству. Терапия включает и вспомогательные методы – прием медикаментов, народные средства, правильное питание. Чтобы добиться положительного результата от лечения, требуется проводить профилактические мероприятия и придерживаться рекомендаций специалиста – гастроэнтеролога.
Лечение функционального стеноза основывается на консервативной терапии, которая направлена на устранение язвы. Пациенту прописываются антисекреторные средства и медикаменты, помогающие избавиться от хеликобактериоза. Если говорить об органическом пилородуоденальном стенозе, то его устраняют только хирургическим путем. Операция подбирается индивидуально и исключительно специалистом.
Лечение стеноза привратника без операции
В большинстве случаев, чтобы справиться с проблемой, особенно на начальной стадии, требуется устранить провоцирующий фактор. Лечение стеноза без операции подразумевает прием определенных групп препаратов, правильное питание.
Медикаменты, которые рекомендованы пациентам со стенозом
- Метацин, Платифиллин, Атропин – лекарства холинолитической (антихолинергической) фармакологической группы.
- Пифамин, Пиренцепин, Гастроцепин – выборочные блокаторы холинорецепторов М1.
- Гастрогель, Ротер, Викалин – средства, нейтрализующие повышенную кислотность.
- Циметидин, Ранитидин – препараты, которые угнетают секреторное свойство пищеварительного органа.
- Омепразол, Лансопразол – ингибиторы.


Наиболее популярные лекарственные средства, которые могут назначаться пациенту со стенозом, являются Реглан, Кватерон, Метамизил, Обзидан. Часто параллельно проблемам с желудком наблюдаются различные признаки невроза, мешающие скорейшему выздоровлению. В такой ситуации рекомендуется принимать Тазепам или Амитриптилин, помогающий устранить неприятную симптоматику.
Вспомогательные средства биологического происхождения
Лечение народными средства не может заменить основную терапию. Нетрадиционная медицина должна выступать только дополнением или в качестве профилактики различных заболеваний желудочно-кишечного тракта.

Наиболее популярные средства, используемые при стенозе и язве желудка:
- Отвар из картофеля. Для приготовления потребуется 6 штук неочищенного картофеля небольшого размера, их необходимо отварить до полной готовности. Полученный отвар рекомендуется употреблять за 30 минут до приема пищи по 100 мл 3 раза в день в течение 28-30 дней.
- Настойка из алоэ. Потребуется несколько листьев этого цветка, желательно старше трех лет. За 2-4 дня до приготовления настойки листья кладутся в холодильник, которые потом перемалываются через мясорубку или измельчаются в блендере. К полученной смеси добавляется мед в пропорции 1:1, немного красного вина и подогревается. После остывания средство ставится в темное место на 5-8 дней. Пить настойку нужно за 30 минут до приема пищи по 1 ст.л. в течение 18-22 дней.
Операция при стенозе желудка
Операция при стенозе желудка назначается пациентам с хронической стадией. Во время хирургического вмешательства проводится удаление привратника. Нередко пациентам с таким нарушением проводится дренирование. Эта процедура подразумевает удаление шлаков, которые препятствуют поступлению пищи в двенадцатиперстную кишку.
Самочувствие пациента нормализуется сразу после хирургического вмешательства. Что касается рецидива, то риск велик, тем более при несоблюдении рекомендаций и отказа от восстановительной терапии. Обязательно требуется придерживаться диеты, которая поможет нормализовать работу желудочно-кишечного тракта и избавит от зашлакованности.
Операция – это всегда опасность. В этой ситуации она связана с обезвоживанием организма, поэтому предварительно проводится подготовка.
Подготовка к оперативному вмешательству
Подготовительный период включает прием препаратов, которые поспособствуют нормализации состояния, исключат обезвоживание организма, а также заживлению язвы. Такая подготовка занимает в среднем не более 10 дней, все будет зависеть от стадии патологии. Не стоит забывать и про питание, которое должно быть сбалансированным.
Реабилитация после операции
Существует несколько методов восстановительной терапии. Выбор зависит от сложности перенесенной операции, индивидуальных особенностей организма пациента. Главные способы восстановления:
- Медикаментозная терапия. Пациенту рекомендуют принимать витамины и соответствующие лекарственные средства.
- Диетотерапия. Правильное питание помогает восстановить функциональность пищеварительной системы.
- Психотерапия. Назначается в исключительных случаях, пациента с нарушенной психикой и онкобольным.
Меню при стенозе привратника желудка
Чтобы нормализовать состояние при таком заболевании как стеноз желудка, необходимо правильно питаться. Пациенту рекомендованы такие блюда как суп, бульон, жидкая каша. Разрешается пить натуральные соки, овощи и фрукты.

Правила, которых стоит придерживаться:
- Питание должно быть дробными, небольшими порциями и регулярным, нельзя допускать чувство голода.
- Принимать пищу рекомендуется только в теплом виде, желательно в виде пюре.
- Овощи и фрукты должны проходить термическую обработку, употребляться в перетертом виде.
- Из рациона исключаются жирные сорта мяса, рыбы, бульоны, свежа выпечка, копчености, соленья, пряности.
- Разрешается дополнять рацион свежими овощными соками, травяными чаями и отварами. Про кофе и какао стоит забыть.
Возможен ли летальный исход при стенозе?
Летальный исход при таком заболевание возможен, особенно при отказе от терапии или при позднем обращении к специалисту за помощью. Бывают случаи, когда патология преобразуется в онкологию – самое опасное осложнение. Поверхность желудка при раке можно перепутать с язвой, поэтому требуются дополнительные исследования.
Язва становится злокачественной, если она у пациента прогрессирует в течение длительного времени, и при этом не принимались никакие действия по борьбе с ней. Онкология способна длительное время никак себя не проявлять, но со временем возникает симптоматика, которая должна насторожить – постоянные и мучительные болевые ощущения, непереносимость пищи, резкая потеря веса.
На начальной стадии с онкологией нужно бороться и исход будет положительным. При раке последней стадии, а также при распространении метастаз, лечение и оперативное вмешательство не даст положительного результата.
Чтобы не столкнуться с таким заболеванием, необходимо проводить профилактические мероприятия, которые подразумевают посещение специалиста при проявлении первых тревожных признаков, исключение вредных привычек, правильное питание, своевременное лечение патологий желудочно-кишечного тракта, исключение стрессовых ситуаций и бесконтрольного приема медикаментов. Эти мероприятия рекомендованы пациентам и в период ремиссии.
Заключение
Стеноз привратника желудка – нарушение, доставляющее немалый дискомфорт. Спровоцировать патологию могут разнообразные причины и факторы. Заболевание обязательно сопровождается определенной симптоматикой, которая должна насторожить и заставить посетить специалиста. Чтобы не столкнуться с осложнениями не стоит игнорировать тревожные сигналы организма, никогда не отказывайтесь от посещения врача и назначенного лечения.
Узнать больше
Стеноз привратника желудка — симптомы и лечение, что это такое
Стеноз привратника желудка и пищевода
Определение стеноза привратника желудка
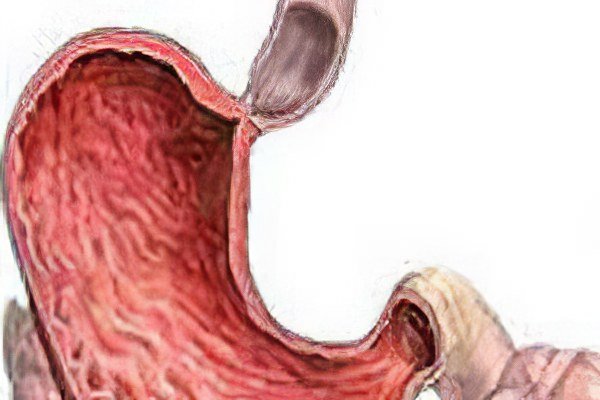
Стеноз привратника желудка (пилоростеноз) является осложнением язвенной болезни желудка, при котором происходит сужение просвета в этой области пищеварительного тракта и нарушается прохождение пищи в кишечник из желудка. Со временем данная патология приводит к развитию тяжелых нарушений в состоянии организма и изменению гомеостаза. Такой стеноз встречается у взрослых людей и бывает только приобретенным.
Причины развития стеноза привратника желудка
Одной из причин развития стеноза желудка является рубец, состоящий из соединительной ткани и формирующийся в процессе заживления язвенной болезни. Он стягивает стенку желудка, делает её малоподвижной.
Еще одной причиной развития стеноза может быть внутристеночный рак. Новообразование прорастает в ткань, в результате чего сужается просвет желудочно-кишечного тракта. Пища, продвигаясь по пищеварительному тракту, не может в полном объёме попасть в кишечник. Происходит её застой. Для эвакуации содержимого из желудка, начинает разрастаться мышечная оболочка. Этим в какой-то мере компенсируется стеноз.
Однако со временем и гипертрофированный мышечный слой желудка не справляется с нагрузкой, и увеличение объема содержимого желудка приводит к его растяжению. В результате застоя, пища под воздействием микробов начинает разлагаться и бродить.
В заболевании выделяют следующие стадии:
1. Первая стадия – компенсированный пилоростеноз. Отверстие сужено незначительно. У больного жалобы на отрыжку с кислым привкусом, чувство переполненного желудка после еды. Изредка возникает рвота, которая приносит чувство облегчения на короткое время. Состояние больного, в целом, удовлетворительное.
2. Вторая стадия – стадия субкомпенсации. У больного уже постоянное чувство переполненного желудка, которое сочетается с отрыжкой и болью. Рвота возникает через некоторое время или сразу после еды, приносит облегчение. Со временем человек худеет. При пальпации и осмотре живота слышен шум плеска в области пупка.
3. Третья стадия – стадия декомпенсации. Через время заболевание прогрессирует, желудок растянут. Состояние значительно ухудшается, развивается истощение, обезвоживание. Рвота бывает часто, не приносит облегчения. Рвотные массы в большом количестве, зловонные, имеют в большом количестве остатки многодневной пищи.
Диагностика и лечение стеноза привратника желудка
Диагностика заболевания проводится на основании следующих исследований:
· Рентгенологического исследования. В этом случае может отмечаться увеличение размера желудка, уменьшение перистальтической активности, сужение канала, увеличение времени эвакуации содержимого желудка;
· Эзофагогастродуоденоскопии. Она показывает сужение и деформацию желудка в месте выхода, расширение желудка;
· Исследование моторной функции (используется метод электрогастроэнтерографии). Этот метод даёт возможность узнать о тонусе, электрической активности, частоте и амплитуде сокращений желудка после приема пищи и натощак;
· УЗИ. В поздних стадиях позволяет визуализировать увеличенный желудок.
Лечение стеноза привратника желудка (пилоростеноза) только хирургическое. Лекарственная терапия включает в себя терапию основного заболевания, предоперационную подготовку. Назначаются противоязвенные препараты, проводят коррекцию нарушений белкового, водно-электролитного обмена, восстановление массы тела.
Профилактика включает в себя своевременное лечение язвенной болезни.
Врожденный стеноз привратника желудка
У детей можно встретить пилоростеноз врожденного характера. Часто заболевание носит наследственный характер. При стенозе имеет место разрастание соединительной ткани в области выводного отдела желудка. Это наиболее частая причина желудочной непроходимости у младенцев, причем мальчики страдают в четыре раза чаще, чем девочки.
Проявляется заболевание на второй-четвертой неделе жизни. Основной симптом – частая и сильная рвота «фонтаном» через время после кормления. Лечение только оперативное. Прогноз после операции благоприятный при условии своевременности начатого лечения.
Стеноз пищевода
При врожденном стенозе пищевода причиной является эмбриональный порок развития. Проявляется заболевание сразу с первых дней жизни при кормлении малыша. Ребенок сразу начинает срыгивать молоко. Если стеноз выражен незначительно, то симптомы появляются при введении твердой пищи.
При приобретенном стенозе пищевода также происходит сужение его просвета. Причин, приводящих к нарушению нормальной проходимости пищевода, несколько:
· Рубцовые изменения вследствие воспалительных, инфекционных заболеваний, перенесенных пептических язв желудка, гастроэзофагеальной рефлюксной болезни;
· Травмы, ожоги пищевода;
· Новообразования пищевода и окружающей ткани;
· Аневризма аорты, увеличение лимфоузлов, аномальное расположение сосудов.
Основными симптомами стеноза являются: боль при приеме пищи, по ходу пищевода, обильное слюноотделение, отрыжка, иногда рвота, кровотечение. При стенозе пищевода различают следующие степени:
1. Первая степень характеризуется периодическим нарушением проглатывания твердой пищи.
2. Вторая степень характеризуется прохождением по пищеводу только полужидкой пищи.
3. Третья степень – проходит только жидкая пища.
4. Четвертая степень стеноза – с трудом проглатывается вода и слюна.
С целью диагностики проводится эзофагоскопия, рентгенологическое исследование с взвесью бария. Лечение зависит от причины и тяжести заболевания и будет оперативным или консервативным. При консервативном лечении проводится коррекция нарушений питания, медикаментозная терапия, бужирование пищевода. При хирургическом лечении проводят пластику пищевода, рассечение рубцов, накладывается гастростома.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».

Пластиковые контейнеры для еды: факты и мифы!

«Разрушителем сахара» лечит диабет 2 и даже 1 типа!
Стеноз привратника желудка

- Боль в эпигастральной области
- Дряблость кожи
- Жажда
- Заостренность черт лица
- Изжога
- Отрыжка
- Ощущение переполненности желудка
- Рвота
- Тяжесть в желудке
Стеноз привратника желудка и двенадцатипёрстной кишки, который известен многим под названием пилоростеноз – это заболевание пищеварительного тракта, развивающееся в результате сужения выходного отверстия привратника желудка. Это приводит к нарушению прохождения еды из области желудка в полость кишечника. Это заболевание в запущенных формах становится причиной развития опасных болезней и изменяет гомеостаз. Как правило, этот недуг – приобретённый.
Причины появления болезни
Стеноз привратника между желудком и двенадцатипёрстной кишкой развивается вследствие:
- заживления рубцов, образованных после язв. Рубец состоит из соединительной ткани, что делает его малоподвижным и поэтому его появление стягивает желудочные стенки;
- рака внутренних стенок желудка и двенадцатипёрстной кишки. Злокачественная опухоль растёт в ткань, что способствует уменьшению отверстия, через которое пища попадает в кишечник. Чтобы помочь эвакуировать содержимое, мышцы желудка начинают расти, что в некоторой мере компенсирует стеноз. Однако с течением времени даже увеличенное количество мышц прекращает справляться с объёмом своей работы. Как следствие, поступающая в желудок пища, начинает его постепенно растягивать. Она в нём застаивается и начинает гнить и бродить.
Стадии недуга
Стеноз привратника желудка имеет три стадии развития:
- 1 стадия. Пилоростеноз на этом этапе проявляется незначительно, а отверстие между желудком и кишечником лишь немного закрыто. Пациент жалуется на отрыжку, имеющую кислый привкус, а также чувство переполнения желудка после приёма пищи. Иногда способом облегчения ощущений является рвота. В общем, состояние можно охарактеризовать как удовлетворительное;
- 2 стадия. Этап компенсации сопровождается постоянным ощущением переполнения желудка, что сопровождается болями и отрыжкой. При этом после сеанса приёма еды нередко проявляется рвота, которая может облегчить ощущения. Больной худеет;
- 3 стадия. Этап декомпенсации вызывает прогрессирование болезни. Желудок пациента при этом сильно растягивается, что сопровождается обезвоживанием и истощением. Часто при данной стадии стеноза желудка появляется симптом в виде рвоты с неприятных запахом, в которой можно обнаружить остатки еды за несколько дней.
Симптоматика
Стеноз привратника, расположенного между желудком и двенадцатипёрстной кишкой, имеет различные симптомы, которые различаются в зависимости от типа недуга. Выделяют следующие признаки болезни:
- при компенсированном типе заболевания наблюдается небольшое сужение желудочных мышц. Пациент чувствует переполненность желудка, у него часто возникает изжога, для предотвращения которой больные нередко принимают соду. Кроме того, редко возникающая рвота приносит облегчение и до следующего приёма пищи устраняет неприятные ощущения. Обследование при помощи рентгена поможет выявить ускорение желудочной перистальтики, а также некоторое замедление опорожнения кишечника. Признаки болезни могут проявляться на протяжении нескольких лет;
- субкомпенсированный тип недуга характеризуется частой и обильной рвотой, которая избавляет пациента от ощущения распирания в желудке. Стеноз выходного отдела желудка на данном этапе уже более выраженный. Наиболее характерным признаком субкомпенсации является отрыжка несвежими (тухлыми) продуктами, съеденными накануне. Пациент чувствует боль в эпигастральной области. Рентген показывает волны перистальтики слева направо. Признаком болезни на этом этапе, который можно определить лишь с помощью рентгенограммы, является расширение желудка, а также нарушение его транспортной функции – контрастное вещество способно оставаться там на протяжении нескольких часов или больше суток. Указанные признаки недуга могут длиться около 2 лет;
- декомпенсированный тип болезни представляет собой серьёзные нарушения эвакуаторной функции желудочно-кишечного тракта. Нередко декомпенсация – симптом язвенного заболевания. Больной испытывает постоянную тяжесть в желудке, частые рвотные позывы. Также он испытывает жажду из-за постоянной потери жидкости вследствие рвоты. При этом кожа пациента становится дряблой, черты лица приобретают резкий вид. В подложечной области начинают проявляться контуры растянутых желудочных тканей, а волны перистальтики исчезают. Врач может легко выявить звук плеска при пальпации. Рентгенологическое исследование выявляет понижение пропульсивной функции, а также большое количество пищи.

Если пациента постоянно рвёт, то он может потерять большое количество электролитов, что приведёт к гипохлоремической коме.
Диагностика
Стеноз выходного отдела желудка можно выявить при помощи:
- исследования рентгеном. Он поможет определить, увеличен ли размер органа, насколько снижена его перистальтическая активность или сужено ли отверстие между желудком и двенадцатипёрстной кишкой. Также с помощью рентгена можно выявить, какое время требуется для эвакуации пищи в двенадцатипёрстную кишку;
- эзофагогастродуоденоскопия. Она покажет, на какой стадии находится процесс сужения и деформации отверстия между желудком и двенадцатипёрстной кишкой, а также то, насколько расширен орган;
- наблюдение за моторной функцией. Оно осуществляется при помощи электрогастроэнтерографии, что даёт врачам возможность точно узнать тонус, активность, характер и частоту перистальтических движений во время приёма еды и натощак;
- УЗИ.
Лечение недуга
Лечение недуга предполагает проведение операции. Терапия при помощи лекарств делится на:
- лечение основных признаков недуга;
- подготовку к операционному вмешательству;
- корректировку патологий водного и электролитного обмена, приведение в норму массы тела.
Если стеноз привратника выявлен на компенсированной стадии, то врач назначит пациенту лечение препаратами, действие которых направлено на снижение воспалительного процесса в язве, так как его утихание приведёт к абсолютному восстановлению проходимости в двенадцатипёрстной кишке. Кроме того, специалист пропишет приём медикаментов, которые восстанавливают кишечную и желудочную моторику. Они называются прокинетиками. Как правило, это помогает уменьшить симптомы недуга или же полностью их устранить.
Ряд клинических случаев предполагает такое лечение, как эндоскопия. Она предполагает раздувание суженного ранее отверстия между желудком и двенадцатипёрстной кишкой при помощи баллона. Использование этой методики лечения приведёт к прекращению работы пилорического клапана, однако восстановит проходимость. Проведение этой процедуры может быть противопоказано в некоторых случаях или не иметь шансов на успех. В таком случае врач назначит больному полостную операцию открытого типа.
На сегодняшний день вариантов восстановления проходимости хирургическим методом существует немало. При этом уровень травматичности является минимальным. Хирургические методы лечения являются наиболее эффективными.
Стеноз желудка
Стеноз желудка – это длительно сохраняющееся сужение просвета любого участка органа, из-за чего происходит застой пищи и возникают расстройства пищеварения.
Желудок условно делится на 4 отдела:
- кардиальный – в месте соединения с пищеводом;
- дно – выпуклая верхняя часть, расположенная под диафрагмой;
- тело – основная часть;
- антральный, или пилорический – узкий участок, заканчивающийся клапаном привратника.
В 80% случаев сужается выходной отдел. Большая часть клинических случаев – это стеноз привратника желудка. Второй отдел по частоте сужений – кардиальный. Стеноз тела желудка встречается редко.
Заболеванию присвоен код по МКБ-10 – К31.1-31.4. Этот раздел обозначен «другие болезни желудка и кишки». В него входят и нарушения проходимости двенадцатиперстной кишки.
Классификация стенозов
Заболевание классифицируют по времени возникновения и стадии развития. По величине просвета сужения желудка классификация отсутствует, так как орган способен значительно растягиваться, измерить относительное сужение невозможно.
По времени возникновения бывает:
- Врождённое заболевание – страдают младенцы обоих полов, но чаще наблюдается у мальчиков. Симптомы развиваются через несколько дней после рождения и начала питания.
- Приобретённое – развивается после перенесённых заболеваний, травм и оперативных вмешательств.

Стадии патологического процесса
- Компенсация. По клинической картине похожа на язвенную болезнь. Пациенты жалуются на боли и чувство тяжести в желудке, возникающие после еды в любом объёме. Через несколько часов после принятия пищи развиваются проявления диспепсии: изжога, отрыжка с выраженным кислым вкусом. Часто бывает рвота, после которой другие симптомы пропадают.
Объективно на рентгеновском снимке выявляется сужение пилорического отдела и расширение других частей желудка. Взвесь бария задерживается в полости до 12 часов, но проходит в двенадцатиперстную кишку полностью.
- Субкомпенсация. Сохраняются симптомы предыдущей стадии. Чувство переполненного желудка становится постоянным. Регулярная частая отрыжка приобретает гнилостный запах, похожий на стухшее яйцо.
Периодически беспокоят желудочные колики. Рвота происходит ежедневно или через день и становится привычной. Пациенты могут вызывать её самостоятельно, чтобы облегчить состояние.
Пища перестает нормально усваиваться, больной теряет вес, жалуется на слабость, становится вялым и малоподвижным.
Рентгенологически: желудок значительно растянут, в органе всегда присутствует жидкость. Перистальтика слабая и замедленная, для полного выведения контрастного вещества в кишечник требуются 1 сутки.
- Декомпенсация. Рвота возникает несколько раз в день, иногда после каждой еды. Тяжесть в верхнем отделе живота ощущается постоянно. Пища перестает перевариваться и начинает разлагаться.
Больные не встают с кровати, кахексичны. Район желудка на передней стенке живота выбухает. Появляются симптомы обезвоживания. При анализе крови обнаруживают: анемию, гипоальбуминемию, ацидоз или алкалоз.

Налицо развитие почечной и печёночной недостаточности из-за истощения и нарушения баланса ионов в крови.
Рентген выявляет: резкое растяжение стенок и уровень жидкости. Контраст задерживается больше чем на сутки либо не проходит в пищеварительный тракт вовсе.
Эти стадии применимы, если сужена пилорическая часть органа. Если патология возникает в кардиальном отделе, симптомы проявляются быстрее, во время приёма пищи. При незначительном сужении отдела возникают:
- неприятные ощущения за грудиной;
- кашель или поперхивание;
- чувство кома в горле.
В зависимости от степени сужения больные лишаются способности есть твердую пищу, переходят на каши и пюре. При полном перекрытии просвета перестает проходить вода.
На рентгене визуализируется расширенный пищевод и характерный рисунок контраста в виде узкого клина или резкого обрыва – в зависимости от того, чем вызван стеноз.
Выход из желудка при этом нормальный, но из-за нарушения глотания и питания может прогрессировать гастрит, эзофагит или язвенная болезнь.
Причины развития стеноза
Приобретённое сужение является следствием длительно текущих процессов в стенке пищеварительного тракта. Пилоростеноз может развиваться после деструктивных процессов или в результате роста новообразований: злокачественных или доброкачественных.

- Язва желудка. Язвенный дефект характеризуется волнообразным течением с периодами обострения и ремиссии. При росте язва может достигать диаметра 2 см., занимая половину окружности стенки. В периоды затихания воспалительного процесса происходит ее рубцевание, разрастается фиброзная ткань. Стенка стягивается, возникает сужение просвета.
- Травмы. Внутренняя поверхность органа может повреждаться проглоченными инородными предметами, едкими жидкостями. В месте контакта образуются раны, которые при заживлении образуют шрамы, и формируется рубцовый стеноз.
- Новообразования. Могут приводить к сужению кардиального и выходного отдела. По мере прогрессирования болезни утяжеляется течение стеноза желудка. Прогрессирует дисфагия – при локализации в верхней части органа, или диспепсия – если суживается привратник.
При раке с распадом деструкция опухоли может приводить к временному облегчению, так как просвет временно увеличивается. При пристеночном росте опухоли желудок не расширяется, так как стенки становятся плотными и ригидными. Это заметно при выполнении рентгена.
Полипы, локализованные в области кардии или привратника, механически перекрывают просвет, и вызывают те же симптомы.
Врождённый пилоростеноз
Об этом заболевании обычно упоминают отдельно, и кодируют по МКБ как Q40.0. Отмечено, что среди больных преобладают дети мужского пола.
Первые симптомы у детей регистрируют на 10-20 день жизни. Это связано с началом активного кормления. Главный симптом – регулярная обильная рвота, появляющаяся через 10-15 минут после завершения кормления либо во время него, если ребёнок ест медленно.
Объём рвотных масс может превышать количество проглоченной пищи.
У новорождённых быстро начинает падать масса тела, в течение первых суток появляется обезвоживание.
Лечение детей только оперативное, проводится по экстренным показаниям после уточнения диагноза с помощью рентгенологического обследования. После операции восстановительный период занимает 2 недели.
Диагностические мероприятия
Стеноз рубцовой природы врач может предположить на основании анамнеза язвенной болезни желудка или начального отдела тонкой кишки. Клинические рекомендации включают в план обследования стандартные процедуры:
- Анализ крови на содержание форменных элементов и химических веществ.
- Рентгенографию с контрастным усилением – взвесью бария.
- Эзофагогастродуоденоскопию. При обнаружении новообразования одновременно берут биопсию.
- Электрогастрография для визуализации перистальтики.
На основании всех обследований врач может поставить диагноз.
Прогноз выживаемости и осложнения стеноза
При патологии, вызванной разрастанием рубцовой ткани, хирургическое лечение приводит к выздоровлению в 100% случаев. При онкологическом заболевании прогноз зависит от стадии опухолевого процесса.

Осложнения
По мере прогрессирования болезни, повышается вероятность, что возникнет осложнение. Субкомпенсированный и декомпенсированный стеноз может спровоцировать:
- кровотечение из сосудов желудка или пищевода;
- обострение и перфорацию хронической язвы;
- разрыв желудка или желудочно-пищеводного соединения;
- шок из-за обезвоживания.
После операции может возникать несостоятельность швов, пептические язвы анастомоза, синдром приводящей петли и другие специфические последствия.
Методы лечения
Причина заболевания может быть устранена только хирургическим путём. Антибиотики, ферменты и противоязвенные препараты назначают до и после операции для профилактики осложнений.
Если радикальное лечение невозможно:
- опухоль прорастает в соседние ткани;
- развивается стеноз на большом протяжении.
В таком случае проводят эндоскопическое расширение отверстия. Его раздвигают при помощи бужирования или стента. Эти операции относятся к паллиативным и демонстрируют временный эффект.
Радикальные операции направлены на восстановление проходимости пищеварительного тракта.
В предоперационный период пациент находится в стационаре под наблюдением. Ему назначают:
- Диету с жидким питанием. При декомпенсированном стенозе человека переводят на внутривенное питание.
- Устанавливают желудочный зонд и проводят регулярные промывания полости органа.
- Проводят противоязвенную терапию.
- Корректируют нарушение уровня электролитов: вводят водно-солевые растворы, витамины, глюкозу.
- Назначают антибиотики.
Проводится иссечение опухоли или рубца, чаще всего вместе с частью органа. Операция называется резекция желудка. Одновременно к культе подшивается тонкая кишка.
В послеоперационном периоде медикаментозное лечение и диета продолжаются. Резекция желудка относится к тяжёлым операциям, восстановительный период длится несколько месяцев. Но без операции невозможно сохранить человеку жизнь.
Пилоростеноз желудка
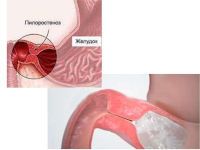
Пилоростеноз по-научному еще называют «блокадой желудка», ведь при этой тяжелой патологии желудок теряет естественную связь с двенадцатиперстной кишкой. Что это такое и почему важно вовремя выявить патологию? Так как она встречается чаще у новорожденных, особенно важно знать ответы родителям.
Что такое пилоростеноз
Пилоростеноз – это сужение просвета нижнего отдела сфинктера, из-за которого пища не может поступать из желудка в двенадцатиперстную кишку. В большинстве случаев диагноз обнаруживается у новорожденных. У взрослых патология обычно является вторичной, то есть возникает на фоне других заболеваний органов пищеварительной системы, особенно хронической язве, при которой пациент не соблюдает рекомендации врача, различных новообразованиях, пилороспазме.
Чтобы понять, как физиологически происходит сужение просвета нижнего отдела сфинктера, необходимо знать особенности строения желудка, в частности его пилорического отдела. Он состоит из:
- слизистой оболочки – внутренний слой;
- подслизистого слоя;
- мышечной оболочки;
- серозной оболочки.
Нижний сфинктер пищевода – это мышечное кольцо, которое периодически открывается и закрывается. Это кольцо еще называют привратником. Пилорический отдел желудка является конечной частью органа, которая сужается и переходит в привратник.
Когда пища переварилась, она поступает к привратнику и в норме он должен открыться. Происходит это благодаря действию нервного и гуморального механизма. При пилоростенозе своевременное открытие привратника и расширение просвета не происходит, из-за чего пища остается в пилорическом отделе кишечника.
В результате происходят частые срыгивания, периодическая обильная рвота. Если вовремя не лечить заболевание, начинаются процессы гноения остатков еды, возникают другие осложнения, которые могут привести к летальному исходу.
Причины развития врожденной патологии
Причины развития врожденного пилоростеноза до конца не изучены. Обычно патологию диагностируют у детей в течение первых дней жизни, реже, когда симптомы не настолько выражены, чуть позже, но все равно в раннем возрасте. Ее провоцируют внутриутробные изменения, аномалии развития плода.
Врожденная патология может быть спровоцирована одним или нескольким из таких факторов:
- генетическая предрасположенность к заболеваниям органов ЖКТ;
- перенесение женщиной инфекционных и других серьезных заболеваний в период вынашивания плода;
- сильный токсикоз;
- травмы ребенка при схватках и родах;
- аномалии развития органов ЖКТ.
При этих и других состояниях часть пилорического отдела желудка замещается соединительной тканью, так что выходное отверстие или привратник сужены сверх нормы.
Причины развития приобретенной патологии
У взрослых людей встречается приобретенная форма патологии, основными причинами появления которой часто являются:
- Язвенная болезнь желудка и/или двенадцатиперстной кишки. Заболевания, связанные с поражением слизистой оболочки, течение которых сопровождается острым воспалительным процессом.
- Идиопатическая гипертрофия. Чаще всего появляется из-за врожденного стеноза, который на протяжении лет не давал о себе знать. Гипертрофический пилоростеноз встречается редко.
- Опухоли привратника. Встречаются случаи как доброкачественных, так и злокачественных новообразований, которые спровоцировали пилороспазм.
- Хронический гастрит. При хроническом воспалении желудка требуется постоянная поддерживающая терапия. Если ее нет, развиваются осложнения, в том числе пилоростеноз.
Другими причинами врожденной патологии могут быть болезнь Крона и другие хронические патологии прямой кишки, сифилис желудка, туберкулез, острые воспалительные заболевания поджелудочной железы, других органов пищеварительной системы.
Стеноз привратника желудка и выходного отдела
Если патология является врожденной, то она имеет название стеноз привратника желудка. Приобретенные формы патологии сочетают все состояния, при которых происходит сужение просвета пилорического отдела кишечника.
Например, к ним относят стеноз выходного отдела желудка. Это патология, при которой стеноз имеет такие же симптомы, но располагается ближе к желудку. Также синонимами приобретенного пилоростеноза являются пилородуоденальный стеноз (расположен ближе к двенадцатиперстной кишке), пилорическая обструкция (когда происходит закупорка просвета).
К основным симптомам стеноза желудка относят рвота и расстройства со стороны органов ЖКТ. У детей при врожденной форме патологии они могут проявляться сразу или спустя несколько недель. Это объясняется тем, что в первые дни жизни грудничок употребляет очень мало молока, просвета в привратнике ему хватает. Когда количество употребляемой пищи увеличивается, возникают проблемы.
Общими симптомами, которыми сопровождается пилоростеноз, являются:
- чувство распирания в животе после приема пищи, дискомфорт, вздутие и метеоризм;
- обильная рвота, после которой наступает состояние облегчение;
- в рвотных массах содержатся остатки недавно съеденной пищи;
- изжога с привкусом тухлого, кислого, отрыжка, неприятный запах изо рта;
- отсутствие аппетита;
- ухудшение общего состояния, слабость, апатия;
- диарея, чередуемая с запорами;
- сухость и бледность кожных покровов, снижение массы тела.
У детей проявляются такие симптомы, как капризность, нарушения сна, беспокойства. Из-за боли и дискомфорта в желудке ребенок все время плачет.
Признаки стеноза привратника желудка и их интенсивность зависят от степени развития болезни. Патология бывает трех стадий:
- Компенсированная. Постоянно присутствует ощущение тяжести, дискомфорта в желудке. Редко случается рвота.
- Субкомпенсированная. Из-за застоя пищи в желудке, как только в него попадает новая порция, сразу начинается обильная рвота.
- Декомпенсированная, или некомпенсированная. Пища до кишечника не доходит, начинаются ее гниение, разложение.
Чем раньше начать лечение стеноза желудка, тем больше вероятность обойтись без хирургического вмешательства. Во время декомпенсированной стадии патологии появляется угроза летального исхода.
Диагностика
Диагностика пилоростеноза у детей начинается с осмотра. Очевидный признак патологии, который не всегда просматривается у взрослых, – синдром «песочных часов», при котором живот в области пупка западает, что видно невооруженным глазом. Для подтверждения диагноза у детей и взрослых назначают такие методы обследования:
- рентген – пациент должен занимать разные позы по указанию врача: стоя, сидя, лежа на боку;
- гастрография – рентгенографическое исследование с введением контрастного вещества;
- гастроскопия – в желудок через рот и пищевод вводят эндоскоп – тонкий шланг с камерой на конце;
- УЗИ желудка, двенадцатиперстной кишки и всех органов ЖКТ;
- общий и биохимический анализ крови.
Сужение привратника желудка
Возникает стеноз привратника желудка в результате язвы или механического повреждения слизистой в этой области. При этом у пациента нарушается пищеварение, развивается боль и ощущение тяжести в эпигастрии. Если процесс декомпенсированный, то он может вызывать рвоту и истощение организма из-за отсутствия продвижения пищи. Лечить патологию нужно хирургическим методом.
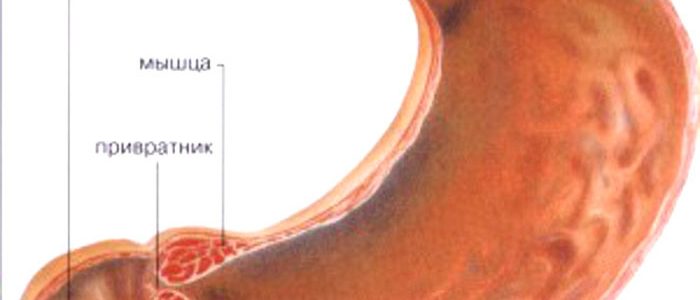
Привратник является местом соединения желудка с кишечником.
Почему развивается?
Стеноз в области привратника развивается в результате воздействия на организм человека таких факторов:
- образование рубцов после язвы желудка;
- рак с эндофитным прорастанием в ткани;
- увеличение региональных лимфатических узлов;
- патологии кроветворной системы;
- травмы;
- ожоги желудка;
- аномалии внутриутробного развития;
- наследственные патологии.
Вернуться к оглавлению
Стадии стеноза
На начальном этапе развития патологии для нее характерно бессимптомное течение. В последующем мышцы желудка значительно гипертрофируются для обеспечения проталкивания пищи по пищеварительному каналу, который на этой стадии немного сужен. У пациента может возникать незначительная отрыжка кислым и тошнота. После рвоты состояние человека значительно улучшается. На стадии субкомпенсации появляется боль, которая сопровождается сильным чувством переполнения живота. Больной истощается и теряет массу тела. Уже в этот период наблюдается симптом плеска в области живота. Стадия декомпенсации проявляется значительным растяжением желудка и истощением человека. У него постоянно наблюдается рвота, даже во время приема пищи. Со временем пациент ощущает сильное обезвоживание, от него отходит зловоние, вызвано гниением частиц пищи.
Симптомы при компенсации патологии
Стеноз привратника желудка на начальной стадии развития может не вызывать характерной клинической картины. Это связано гипертрофией мышц, находящихся в верхней части желудка и способствующих проталкиванию пищи. Перистальтические волны даже через незначительное отверстие еще способны просунуть пищу. Однако, у пациента может наблюдаться чувство тяжести и умеренная боль после еды. Возникает метеоризм и частая тошнота, что обусловлено нарушением переваривания пищи.
Субкомпенсированный стеноз
Для него характерно сильное сужение просвета рубцовым изменением или новообразованием, но при этом пища медленно все же проходит по пищеварительному каналу. Стеноз привратника провоцирует атрофию стенки желудка и ее истончение, а сам мешок расширяется, что связано с пребыванием большого объема пищи. При этом наблюдается общая слабость и истощение пациента из-за недостаточности поступления пищи в кишечник. Субкомпенсированный стеноз быстро переходит в последнюю стадию.
Декомпенсированный
Для наиболее тяжелой степени стеноза характерно полное отсутствие продвижения пищи по пищеварительной трубке. У пациента при этом наблюдается сильная рвота, иногда даже во время еды. К человеку перестают поступать необходимые для жизнедеятельности вещества, и поэтому он может умереть от голода. Таким больным необходима неотложная операция по устранению причины стеноза антрального отдела желудка.
При отсутствии терапии заболевание может вызвать летальный исход, связанный с голодом.
Диагностические мероприятия
Заподозрить стеноз привратника можно по наличию у пациента характерной для заболевания клинической картины. Для подтверждения диагноза проводится фиброгастродуоденоскопия, ультразвуковое исследование и рентгенография с контрастным веществом. Как дополнительные методы используется магнитно-резонансная и компьютерная томография. Также пациентам показано проведение общего и биохимического анализа крови. При диагностировании опухоли, перекрывающей желудочный выход, проводится ее биопсия с последующим гистологическим исследованием.
Особенности терапии зависят от стадии стеноза и общего состояния пациента. Устранить сужение при соединении желудка с кишечником в области двенадцатиперстной кишки можно с помощью оперативного вмешательства. Оно проводится по жизненным показаниям и направлено на удаление опухоли, иссечении стриктур и рубцово-измененных тканей, возникающих после язвенной болезни. Медикаментозная помощь при стенозе заключается в устранении или уменьшении выраженности основных симптомов патологии, недопущение развития осложнений и реабилитации пациента после вмешательства. Кроме этого, больному понадобится нормализовать режим питания и придерживаться строгой диеты, что гарантирует нормализацию процесса пищеварения.
Лечебная диета
Ее основной принцип заключается в дробном питании небольшими порциями. Важно исключить из рациона вредную еду жирную, жаренную и острую. Отказаться также нужно от тяжелой пищи, которая раздражает слизистую желудка и плохо переваривается. Предпочтение следует отдавать овощам и фруктам. Еда должна быть теплой в вареном состоянии, а лучше жидкой. Нельзя отказываться от мяса и рыбы, но они употребляются варенными и максимально диетическими. Питание составляет основу терапии пациента до и после проведения хирургического вмешательства.
Как выполняется операция?
Оперативное лечение проводится в стадии декомпенсации патологии и направлено на восстановление проходимости пищеварительного канала. Проводится частичная резекция желудка с анастомозом культи кишечника в верхнюю часть органа. Вмешательство является травматичным, и поэтому после его выполнения человеку требуется длительный период реабилитации. Такая методика используется при обнаружении язвы в области привратника, которая провоцирует стеноз выходного отдела желудка.
Народное лечение
В сочетании с традиционной терапией возможно применение таких нетрадиционных методов лечения, которые применяют в народе:
 Для скорейшего выздоровления больной может принимать отвар мать-и-мачехи.
Для скорейшего выздоровления больной может принимать отвар мать-и-мачехи.
- отвар мать-и-мачехи по 200 мл в день перед едой;
- настой клюквы и алоэ на меде;
- листья алоэ, измельченные на мясорубке и настоянные на красном вине;
- сок моркови и картофеля;
- настойка на листьях березы.
В лечении стеноза нельзя прибегать только к народным методам, так как они являются лишь дополнением к основной терапии.
Меры профилактики и прогноз
Предотвратить стеноз желудка можно, если придерживаться правильного питания без переедания и избавиться от вредных привычек, способствующих раздражению слизистой органа. Полезным будет также активный двигательный режим, который способствует усилению перистальтики. При проведении операции по устранению сужения привратника прогноз для жизни пациента благоприятный, но ему необходимо пожизненное соблюдение диеты, так как деформация может повториться.
Стеноз желудка – виды, причины, классификация, симптомы
 Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Чаще всего стеноз развивается в пилорическом отделе или в начале луковицы 12-перстной кишки, реже – в районе кардии.
Термин стеноз или стриктура обозначает стойкое и постоянно сужение какого-либо полого органа. Болезнь может быть врожденной и приобретенной. При локализации в пилорическом отделе желудка медики говорят о пилоростенозе. Стенозы желудка в Международном Классификаторе (МКБ-10)определены шифром K31, в разделе рассматриваются другие болезни желудка и 12-перстной кишки.
Врожденный пилоростеноз
Заболевание чаще встречается у новорожденных мальчиков. Основные клинические проявления – постоянная рвота после кормления на 2 – 3 неделе жизни. Период от конца кормления до начала рвоты небольшой и составляет 10, иногда 15 минут. Ребенка рвет «фонтаном», объем рвотных масс значительно выше объема кормления. Постепенно ребенок худеет, развивается истощение и обезвоживание. Диагностируют врожденный пилоростеноз с помощью рентгена, после уточнения диагноза назначают операцию.

В ходе операции хирургически рассекают область привратника вплоть до слизистой оболочки. Кормить ребенка начинают малыми дозами, по 20 мл через каждые 2 часа. Постепенно объем кормления увеличивают, к 10 дню переводят малыша на полноценное грудное вскармливание.
Приобретенный стеноз
Приобретенный стеноз выходного отверстия желудка (пилоростеноз) возникает вследствие образования рубцов после перенесенной язвы. Также причинами сужения привратника могут быть онкологические опухоли, ожоговые поражения, гипертрофия привратника.
Причиной кардиального стеноза желудка чаще всего бывает рак, локализованный в этой области. По статистике онкологических заболеваний стенозом кардии осложняется от 8 до 23 % от всех онкологических опухолей, расположенных в верхних отделах желудка.
Отличительным симптомом кардиального стеноза является дисфагия – пациент испытывает затруднения при глотании. Особенно трудно проглатывается твердая пища. Симптомы могут нарастать в связи с ростом и распространением опухоли.
Интересно! В период распада опухоли у пациента дисфагия может исчезать, принося облегчение на время.
В отличие от кардиального стеноза, пилоростеноз встречается чаще. Самая распространенная форма – рубцовая, то есть возникшая вследствие рубцевания язвенных поражений. Рассмотрим патологию подробнее.

Классификация и симптоматика
В развитии болезни выделяют 3 стадии, это:
- Компенсированный стеноз. Пациенты предъявляют те же жалобы, что и при язвенной болезни, однако отмечают, что изжога и кислая отрыжка появляются чаще, периодически возникает рвота, которая доставляет значительное облегчение. В спокойном состоянии возникает тяжесть в эпигастральной области, не связанная со значительным перееданием.
При рентген обследовании таких пациентов врач отмечает сужение пилорического отдела, некоторое расширение желудка. Эвакуаторная функция замедляется, контраст выводится до 6 – 12 часов.
- Субкомпенсированный стеноз выходного отдела. К постоянному чувству заполненного желудка и тяжести в эпигастральной области присоединяется неприятная отрыжка с запахом тухлого яйца. Периодически возникают резкие колики, обусловленные усилением перистальтики.
Для облегчения неприятных ощущений пациенты часто сами вызывают рвоту, так как после нее чувство тяжести проходит. Рвота возникает и самопроизвольно, и присутствует почти каждый день. Пациенты с субкомпенсированным пилоростенозом быстро худеют, становятся вялыми и слабыми.
При контрастной рентгеноскопии врач отмечает наличие жидкости в желудке натощак, значительное растяжение стенок пищеварительного органа (гастрэктазия), замедление перистальтики и эвакуаторных способностей. Контраст исчезает из желудка через 24 часа.
- Декомпенсированный стеноз. Пациенты жалуются на постоянную тяжесть в эпигастрии, ежедневную рвоту пищей. Рвотные массы имеют зловонный запах, который возникает из-за наличия разложившихся пищевых остатков.
Присутствует адинамия, обезвоживание организма, сильное истощение. Изменяется состав крови из-за выраженных электролитных нарушений. При осмотре пациента на брюшной стенке видны растянутые контуры желудка. С дальнейшим развитием патологии увеличивается рН крови, развивается алкалоз, провоцирующий почечную недостаточность.
При рентген контрастном обследовании врач видит значительно растянутый желудок, в полости которого находится жидкость, и остатки непереваренной пищи. Эвакуация контраста замедлена и продолжается более 24 часов из-за снижения перистальтики. Декомпенсированный пилоростеноз – тяжелое состояние, требующее хирургического лечения.
Диагностика и прогнозы
Если пациент имеет продолжительный язвенный анамнез, врач может заподозрить наличие стеноза желудка и 12 – перстной кишки. Для уточнения диагноза собирают тщательный анамнез, используют следующие методы:
 Общий и биохимический анализ крови.
Общий и биохимический анализ крови.- Рентгенография желудка с контрастом.
- Гастродуоденоскопия с биопсией.
- Электрогастрография.
Данного перечня обследований достаточно для постановки диагноза.
Важно! В случаях, когда причиной стеноза является онкологическая опухоль, растяжения желудка на рентгене не определяется. В этом случае сужение обусловлено сдавлением растущей опухолью.
Прогнозы в случае рубцового стеноза благоприятны, при онкологической природе болезни – сомнительны и полностью зависят от распространенности процесса, наличия метастазов и возможности провести хирургическое лечение.
Осложнения
В компенсированной стадии пилоростеноза осложнения возникают редко. В более поздних стадиях существует риск развития следующих состояний:
- острого желудочно-кишечного кровотечения;
- перфорации язвы;
- разрыва желудка на фоне многократной рвоты;
- гиповолемического шока.
Лечебные подходы
Лечение любого стеноза желудка всегда хирургическое. Консервативное лечение применяют в период предоперационной подготовки пациента.
Если имеет место стеноз кардии, спровоцированный опухолью, и хирургическая операция невозможна из-за распространенности процесса, применяют эндоскопическую дилатацию или устанавливают стент. Это сложные манипуляции, выполнить которые возможно только в хирургическом стационаре.
При пилоростенозе перед операцией проводят следующие лечебные мероприятия:
- Назначение щадящей диеты, в которую включена полужидкая или жидкая пища. Если питание обычное пациента невозможно, назначают парентеральное или зондовое питание.
- Регулярное промывание желудка для стимуляции перистальтики.
- Если имеет место активный язвенный процесс, назначают эрадикационную терапию.
- Также медикаментозно проводят профилактику или коррекцию гиповолемии, внутривенно капельно вводят солевые растворы, глюкозу и комплексные препараты. В качестве вспомогательного лечения назначают спазмолитики, ингибиторы протонной помпы.
Следующий этап – хирургическая операция, после которой требуется длительный реабилитационный период.
Никакого лечения пилоростеноза народными средствами в домашних условиях не существует.
К профилактическим мерам относится своевременная диагностика и лечение язвенной болезни желудка и 12-перстной кишки. В заключение посмотрите полезное тематическое видео о пилоростенозе:
симптомы и лечение без операции!

 Стеноз привратника желудка – это сужение привратника, которое ведет к нарушению нормального процесса продвижения пищи по желудочно-кишечному тракту. Привратник желудка – это часть органа, которая соединяет желудок и двенадцатиперстную кишку. Его предназначение — задержать пищу в желудке на непродолжительное время, за которое происходит воздействие на нее пищеварительных ферментов желудка.
Стеноз привратника желудка – это сужение привратника, которое ведет к нарушению нормального процесса продвижения пищи по желудочно-кишечному тракту. Привратник желудка – это часть органа, которая соединяет желудок и двенадцатиперстную кишку. Его предназначение — задержать пищу в желудке на непродолжительное время, за которое происходит воздействие на нее пищеварительных ферментов желудка.Если привратник сужен сильнее физиологической нормы, это затрудняет процесс попадания пищи в кишечник, что в свою очередь приводит к тяжелым нарушениям нормальной работы организма.
Причиной стеноза привратника желудка часто является язва желудка. О ней мы подробно написали в статье:
Как вылечить язву желудка навсегда
Которую настоятельно рекомендуем потом прочитать!
Причины заболевания

 Стеноз привратника желудка – это приобретенное заболевание, которое чаще всего развивается у взрослых на фоне патологий желудка, к которым в первую очередь относится язва. Однако в некоторых случаях недостаточность привратника желудка может быть врожденной. Врожденный стеноз вызван тем, что у младенца в области привратника разрастается соединительная ткань, которая и перекрывает просвет желудочно-кишечного тракта. Такое заболевание носит наследственный характер и чаще поражает мальчиков.
Стеноз привратника желудка – это приобретенное заболевание, которое чаще всего развивается у взрослых на фоне патологий желудка, к которым в первую очередь относится язва. Однако в некоторых случаях недостаточность привратника желудка может быть врожденной. Врожденный стеноз вызван тем, что у младенца в области привратника разрастается соединительная ткань, которая и перекрывает просвет желудочно-кишечного тракта. Такое заболевание носит наследственный характер и чаще поражает мальчиков.Сама распространенная причина приобретенного стеноза – язва желудка. Когда язва заживает, образуется рубцовая ткань. Этот рубец состоит из ригидной соединительной ткани, которая не способна растягиваться. Таким образом, снижается эластичность стенок желудка. Этот же рубец может перекрыть просвет привратника.
Другая причина стеноза – внутристеночный рак желудка. Злокачественное новообразование прорастает в ткань стенок желудка, что приводит к сужению просвета привратника. Поэтому обязательно еще прочитайте статью:
Рак желудка — симптомы и лечение
Чтобы сразу откинуть для себя эту вероятность, или напротив — подтвердить и начать лечение!
Симптомы заболевания
Врожденный стеноз привратника желудка проявляет себя уже в первый месяц жизни ребенка. Из-за того, что просвет привратника смыкается, пища не может попасть в кишечник. Как следствие, у младенца через некоторое время после кормления возникает обильная рвота.
Если стеноз развивается у взрослого человека, то проявляются следующие симптомы:
- тошнота и рвота;
- отрыжка с кислым привкусом;
- болевые ощущения в желудке;
- со временем нарастает истощение организма и обезвоживание.

 Следует помнить, что язва желудка проявляется аналогичными симптомами, поэтому у людей, которые страдают этим заболеванием, стеноз может долгое время не быть диагностированным. Поэтому таким больным важно регулярно проходить обследование.
Следует помнить, что язва желудка проявляется аналогичными симптомами, поэтому у людей, которые страдают этим заболеванием, стеноз может долгое время не быть диагностированным. Поэтому таким больным важно регулярно проходить обследование.Стадии болезни
В своем развитии стеноз проходит через три стадии:
- Стадия I – полной компенсации. Просвет привратника сужается незначительно, пища может проходить в кишечник. У больного возникают первые симптомы заболевания: отрыжка, которая часто имеет кислый приступ, чувство тяжести в желудке после еды, иногда – рвота. После рвоты больной чувствует себя лучше.
- Стадия II – частичной компенсации. Просвет привратника сужается еще больше, симптомы больного ухудшаются: ощущение переполненности желудка сопровождает человека постоянно и сопровождается болью, часто возникает отрыжка с кислым привкусом. Через некоторое время после приема пищи у человека возникает рвота, после чего он чувствует себя лучше. Вследствие того, что недостаточно пищи поступает в кишечник, у больного начинает развиваться анемия, снижается вес.
- Стадия III – декомпенсации. Привратник максимально сужается или смыкается. Состояние больного ухудшается, неприятные симптомы нарастают. Желудок растянут, в нем происходит брожение застоявшейся пищи. Возникает обезвоживание и истощение организма. У больного часто возникает обильная рвота. Рвотные массы имеют резкий неприятный запах.
Лечение заболевания
Если стеноз привратника желудка врожденный и развивается у новорожденного, традиционная медицина рекомендует проводить хирургическое лечение. Операция часто показана и взрослым больным.
Существует также нехирургическое лечение стеноза. При этом состоянии больному показана строгая диета. Также важно снизить секрецию желудочного сока.
Лечение стеноза привратника желудка должно включать терапию язвенной болезни. Чем быстрее будет излечена язва, тем быстрее восстановится нормальная эластичность стенок желудка.
Диета при стенозе

 Чтобы лечение стеноза было эффективным, важно соблюдать диету и правильно питаться. Язва желудка и стеноз требуют одинакового подхода к правильному питанию.
Чтобы лечение стеноза было эффективным, важно соблюдать диету и правильно питаться. Язва желудка и стеноз требуют одинакового подхода к правильному питанию.- Питаться при стенозе привратника необходимо часто 5 – 6 раз в день. Порции должны быть небольшими.
- Лучше кушать свежую еду домашнего приготовления. Еда должна быть теплой, поскольку слишком горячие и холодные блюда раздражают стенки желудка.
- Питаться нужно преимущественно жидким: жидкие протертые овощные супы и каши.
- Лучше избегать свежих овощей и фруктов, так как они стимулируют брожение пищи в желудке.
- Фрукты и овощи можно запекать или отваривать и перетирать.
- Необходимо исключить из рациона жирное мясо и рыбу и бульоны из них, выпечку.
- Еда должна быть пресной, нельзя употреблять пряные, соленые, копченые блюда, поскольку они стимулируют секрецию желудочного сока.
- Полезно в этом состоянии пить свежеотжатые овощные соки, чай и травяные отвары. Кофе и какао необходимо исключить.
Лечить стеноз привратника желудка можно народными средствами!
Лечение народными методами позволит облегчить состояние больного и уменьшить проявление неприятных симптомов болезни.
- Мать-и-мачеха. Отвар этого растения эффективен при изжоге, которая сопровождает стеноз привратника желудка. В 200 мл кипятка заваривают 1 ч. л. сушеной травы, настаивают полчаса, затем фильтруют. Пьют по половине стакана при изжоге.
- Клюква и алоэ. Смешивают в равных пропорциях сок клюквы и нижних листьев алоэ. 1 стакан смеси разводят в 2 раза холодной кипяченой водой и добавляют 1 ст. л. меда. Пьют по 1 ст. л. снадобья трижды в день. Лечение длится 1 неделю, после чего делают перерыв в месяц. Снадобье уменьшает симптомы стеноза, а также оказывает небольшой слабительный эффект.

 Алоэ. Вначале растение алоэ не поливают в течение двух недель. Срезают нижние листья растения. Полкилограмма листьев тщательно моют и кладут в темное прохладное место (можно на нижнюю полку холодильника) на пять суток. Затем листья очищают от кожуры, измельчают в мясорубке и смешивают с 0,5 кг нагретого на водяной бане меда и 500 мл красного натурального (лучше домашнего) вина. Снадобье настаивают в темной стеклянной посуде с плотной крышкой семь дней. Употребляют по 1 ст. л. средства дважды в сутки.
Алоэ. Вначале растение алоэ не поливают в течение двух недель. Срезают нижние листья растения. Полкилограмма листьев тщательно моют и кладут в темное прохладное место (можно на нижнюю полку холодильника) на пять суток. Затем листья очищают от кожуры, измельчают в мясорубке и смешивают с 0,5 кг нагретого на водяной бане меда и 500 мл красного натурального (лучше домашнего) вина. Снадобье настаивают в темной стеклянной посуде с плотной крышкой семь дней. Употребляют по 1 ст. л. средства дважды в сутки.- Морковь и картофель. Смешивают соки этих овощей в равном объеме. Употребляют по половине стакана сока дважды в день. Сок должен быть свежеотжатым. Снадобье способствует скорейшему заживлению язвы и уменьшает отрыжку.
- Береза. В 200 мл заваривают 1 ст. л. измельченных листьев березы. Настаивают снадобье 1 час, затем фильтруют. Пьют по 1 ст. л. отвара трижды в сутки.
- Бессмертник песчаный. В 200 мл кипятка запаривают 3 ст. л. сушеного растения, настаивают 20 минут, затем фильтруют. Отвар выпивают в течение дня небольшими порциями до приема пищи.
- Травяной сбор №1. Смешать в равном объеме семена льна и фенхеля, цвет липы и листья мяты. В 200 мл кипятка заваривают 1 ст. л. Этой смеси, настаивают 1 час, затем фильтруют. Употребляют по 50 мл дважды в день. Лечение длится, пока симптомы стеноза не пройдут.
- Травяной сбор №2. Смешивают по 3 части плодов и цвета рябины и 1 часть измельченного корня аира. В 200 мл кипятка заваривают 1 ст. л. Сбора, настаивают 1 час, затем доводят до кипения, остужают и фильтруют. Пьют по половине стакана дважды в день перед приемом пищи. Снадобье эффективно против рвоты.
- Травяной сбор №3. Смешивают 4 части вахты трехлистной и по 3 части цвета тысячелистника, семян укропа, листьев мяты и травы зверобоя. В 400 мл кипятка заваривают 2 ст. л. Сбора, настаивают 2 часа, затем фильтруют. Употребляют по 2 ст. л. отвара перед каждым приемом пищи за полчаса до еды.
- Травяной сбор №4. Смешивают в равном объеме траву полыни и хвоща полевого. В 200 мл кипятка запаривают 1 ч. Л. сбора, настаивают полчаса, затем фильтруют. Снадобье является эффективным противорвотным средством.
Прогноз и профилактика заболевания
Язва желудка – это наиболее распространенная причина возникновения стеноза привратника. Главная профилактика заболевания – своевременное выявление и лечение язвенной болезни желудка. В этом случае удается минимизировать образование рубцовой ткани и предотвратить стеноз.
Прогноз болезни благоприятный. Если язва желудка и другие патологические состояния больше не беспокоит больного, заболевание удается эффективно купировать, симптомы стеноза исчезают. Болезнь редко имеет рецидивирующий характер.
Стеноз привратника желудка: причины, симптомы и лечение
Стеноз привратника желудка и двенадцатипёрстной кишки, который известен многим под названием пилоростеноз – это заболевание пищеварительного тракта, развивающееся в результате сужения выходного отверстия привратника желудка. Это приводит к нарушению прохождения еды из области желудка в полость кишечника. Это заболевание в запущенных формах становится причиной развития опасных болезней и изменяет гомеостаз. Как правило, этот недуг – приобретённый.
Причины появления болезни
Стеноз привратника между желудком и двенадцатипёрстной кишкой развивается вследствие:
- заживления рубцов, образованных после язв. Рубец состоит из соединительной ткани, что делает его малоподвижным и поэтому его появление стягивает желудочные стенки;
- рака внутренних стенок желудка и двенадцатипёрстной кишки. Злокачественная опухоль растёт в ткань, что способствует уменьшению отверстия, через которое пища попадает в кишечник. Чтобы помочь эвакуировать содержимое, мышцы желудка начинают расти, что в некоторой мере компенсирует стеноз. Однако с течением времени даже увеличенное количество мышц прекращает справляться с объёмом своей работы. Как следствие, поступающая в желудок пища, начинает его постепенно растягивать. Она в нём застаивается и начинает гнить и бродить.
Стадии недуга
Стеноз привратника желудка имеет три стадии развития:
- 1 стадия. Пилоростеноз на этом этапе проявляется незначительно, а отверстие между желудком и кишечником лишь немного закрыто. Пациент жалуется на отрыжку, имеющую кислый привкус, а также чувство переполнения желудка после приёма пищи. Иногда способом облегчения ощущений является рвота. В общем, состояние можно охарактеризовать как удовлетворительное;
- 2 стадия. Этап компенсации сопровождается постоянным ощущением переполнения желудка, что сопровождается болями и отрыжкой. При этом после сеанса приёма еды нередко проявляется рвота, которая может облегчить ощущения. Больной худеет;
- 3 стадия. Этап декомпенсации вызывает прогрессирование болезни. Желудок пациента при этом сильно растягивается, что сопровождается обезвоживанием и истощением. Часто при данной стадии стеноза желудка появляется симптом в виде рвоты с неприятных запахом, в которой можно обнаружить остатки еды за несколько дней.
Симптоматика
Стеноз привратника, расположенного между желудком и двенадцатипёрстной кишкой, имеет различные симптомы, которые различаются в зависимости от типа недуга. Выделяют следующие признаки болезни:
- при компенсированном типе заболевания наблюдается небольшое сужение желудочных мышц. Пациент чувствует переполненность желудка, у него часто возникает изжога, для предотвращения которой больные нередко принимают соду. Кроме того, редко возникающая рвота приносит облегчение и до следующего приёма пищи устраняет неприятные ощущения. Обследование при помощи рентгена поможет выявить ускорение желудочной перистальтики, а также некоторое замедление опорожнения кишечника. Признаки болезни могут проявляться на протяжении нескольких лет;
- субкомпенсированный тип недуга характеризуется частой и обильной рвотой, которая избавляет пациента от ощущения распирания в желудке. Стеноз выходного отдела желудка на данном этапе уже более выраженный. Наиболее характерным признаком субкомпенсации является отрыжка несвежими (тухлыми) продуктами, съеденными накануне. Пациент чувствует боль в эпигастральной области. Рентген показывает волны перистальтики слева направо. Признаком болезни на этом этапе, который можно определить лишь с помощью рентгенограммы, является расширение желудка, а также нарушение его транспортной функции – контрастное вещество способно оставаться там на протяжении нескольких часов или больше суток. Указанные признаки недуга могут длиться около 2 лет;
- декомпенсированный тип болезни представляет собой серьёзные нарушения эвакуаторной функции желудочно-кишечного тракта. Нередко декомпенсация – симптом язвенного заболевания. Больной испытывает постоянную тяжесть в желудке, частые рвотные позывы. Также он испытывает жажду из-за постоянной потери жидкости вследствие рвоты. При этом кожа пациента становится дряблой, черты лица приобретают резкий вид. В подложечной области начинают проявляться контуры растянутых желудочных тканей, а волны перистальтики исчезают. Врач может легко выявить звук плеска при пальпации. Рентгенологическое исследование выявляет понижение пропульсивной функции, а также большое количество пищи.

Стеноз привратника желудка
Если пациента постоянно рвёт, то он может потерять большое количество электролитов, что приведёт к гипохлоремической коме.
Диагностика
Стеноз выходного отдела желудка можно выявить при помощи:
- исследования рентгеном. Он поможет определить, увеличен ли размер органа, насколько снижена его перистальтическая активность или сужено ли отверстие между желудком и двенадцатипёрстной кишкой. Также с помощью рентгена можно выявить, какое время требуется для эвакуации пищи в двенадцатипёрстную кишку;
- эзофагогастродуоденоскопия. Она покажет, на какой стадии находится процесс сужения и деформации отверстия между желудком и двенадцатипёрстной кишкой, а также то, насколько расширен орган;
- наблюдение за моторной функцией. Оно осуществляется при помощи электрогастроэнтерографии, что даёт врачам возможность точно узнать тонус, активность, характер и частоту перистальтических движений во время приёма еды и натощак;
- УЗИ.
Лечение недуга
Лечение недуга предполагает проведение операции. Терапия при помощи лекарств делится на:
- лечение основных признаков недуга;
- подготовку к операционному вмешательству;
- корректировку патологий водного и электролитного обмена, приведение в норму массы тела.
Если стеноз привратника выявлен на компенсированной стадии, то врач назначит пациенту лечение препаратами, действие которых направлено на снижение воспалительного процесса в язве, так как его утихание приведёт к абсолютному восстановлению проходимости в двенадцатипёрстной кишке. Кроме того, специалист пропишет приём медикаментов, которые восстанавливают кишечную и желудочную моторику. Они называются прокинетиками. Как правило, это помогает уменьшить симптомы недуга или же полностью их устранить.
Ряд клинических случаев предполагает такое лечение, как эндоскопия. Она предполагает раздувание суженного ранее отверстия между желудком и двенадцатипёрстной кишкой при помощи баллона. Использование этой методики лечения приведёт к прекращению работы пилорического клапана, однако восстановит проходимость. Проведение этой процедуры может быть противопоказано в некоторых случаях или не иметь шансов на успех. В таком случае врач назначит больному полостную операцию открытого типа.
На сегодняшний день вариантов восстановления проходимости хирургическим методом существует немало. При этом уровень травматичности является минимальным. Хирургические методы лечения являются наиболее эффективными.
Стеноз привратника желудка лечение без операции
 Стеноз желудка — сужение его выходного пилорического отдела является серьезной патологией, которая приводит к нарушению процесса пищеварения. Как следствие, развиваются нарушения клеточного обмена и расстройства всего организма в целом. Поэтому пилоростеноз нуждается в своевременной диагностике, устранении его причины и восстановлении нормальной моторики желудка.
Стеноз желудка — сужение его выходного пилорического отдела является серьезной патологией, которая приводит к нарушению процесса пищеварения. Как следствие, развиваются нарушения клеточного обмена и расстройства всего организма в целом. Поэтому пилоростеноз нуждается в своевременной диагностике, устранении его причины и восстановлении нормальной моторики желудка.
Понятие о стенозе желудка
Анатомия и физиология желудка таковы, что они обеспечивают периодический выход пищевой массы в 12-перстную кишку через его суженный конечный пилорический отдел или привратник. Мышцы его периодически сокращаются, закрывая просвет желудка, и через время расслабляются, давая выход прошедшей обработку пище.
Что такое стеноз привратника желудка? Это уменьшение его просвета, ширина которого в норме составляет не менее 1 см. В итоге пищевая масса (химус) своевременно не удаляется из желудка, задерживается, в результате застоя развиваются процессы ее брожения, гниения. Как следствие, происходят такие патологические процессы:
 размножающиеся бактерии и образующиеся токсические продукты негативно воздействуют на слизистую оболочку, вызывая воспаление;
размножающиеся бактерии и образующиеся токсические продукты негативно воздействуют на слизистую оболочку, вызывая воспаление;- чтобы протолкнуть пищу через суженное отверстие желудок усиленно сокращается, развивается вначале гипертрофия его мышц, а затем атония и увеличение объема;
- нарушается пищеварение, организм не получает достаточного количества питательных веществ, нарушается функция всех систем и органов.
Таким образом, стеноз, развивающийся в привратнике, является не только заболеванием желудка, но и отражается на здоровье в целом.
Причины заболевания
По международной классификации болезней МКБ-10 стеноз имеет код в зависимости от его причины:
- врожденный — Q40.0;
- гипертрофический — K31.1;
- рубцовый — K31.2.
Гипертрофический и рубцовый стеноз относятся к приобретенным.
Врожденный пилоростеноз
Сужение просвета желудка встречается у 1 на 300 новорожденных и является результатом различных аномалий развития: гипертрофии мышечного слоя, недоразвития нервных сплетений, когда возникает спазм сужающих мышц.

Имеет значение наследственная предрасположенность. Провоцирующими факторами являются инфекции, перенесенные матерью в период беременности, прием антибиотиков, седативных препаратов.
Приобретенный стеноз привратника
Основными причинами сужения просвета являются:
- язвенная болезнь желудка и 12-перстной кишки;
- опухоли желудка;
- опухоли поджелудочной железы.
При хронической язве пилорического отдела или 12-перстной кишки в результате многократного рубцевания образуется грубая фиброзная ткань, которая не дает полностью раскрываться привратнику, развивается рубцовый стеноз.

Стадии болезни и общие признаки
Приобретенное сужение развивается постепенно по мере нарастания рубцовых изменений при язве или роста опухоли. Выделяют 3 его стадии, отличающиеся степенью нарушения проходимости и клиническими признаками.
- Компенсированный стеноз, когда имеется незначительное сужение просвета (до 5 мм), проявляется отрыжкой с кислым привкусом, периодической рвотой, чувством тяжести в эпигастрии, общее состояние не нарушено.
 Субкомпенсированный стеноз, просвет сужен более, чем наполовину. У больного постоянное чувство полноты в желудке, постоянная отрыжка и боли в эпигастрии, частая рвота после каждого приема пищи, запоры. Нарушается общее состояние: появляется общая слабость, бледность кожи, снижается вес. При пальпации живота определяется характерный симптом — «шума плеска» за счет переполненного желудка.
Субкомпенсированный стеноз, просвет сужен более, чем наполовину. У больного постоянное чувство полноты в желудке, постоянная отрыжка и боли в эпигастрии, частая рвота после каждого приема пищи, запоры. Нарушается общее состояние: появляется общая слабость, бледность кожи, снижается вес. При пальпации живота определяется характерный симптом — «шума плеска» за счет переполненного желудка.- Декомпенсированный стеноз, просвет сужен полностью, пища практически не проходит в кишечник. Характерны постоянная отрыжка и частая рвота со зловонным застойным запахом, длительное отсутствие стула, спастические боли в животе, постоянная изжога из-за заброса желудочного содержимого в пищевод. Общее состояние больного нарушено: развивается истощение, анемия, обезвоживание, падает артериальное давление, нарушается сердечный ритм, появляются мышечные судороги.
Особенности течения у детей
Врожденный пилоростеноз у детей может протекать остро или иметь стадийное развитие, но оно прогрессирует очень быстро. При остром течении характерным симптомом является постоянное срыгивание даже после небольшого объема кормления, частая рвота, нарушение общего состояния малыша – обезвоживание, вялость, могут быть судороги мышц. Такие дети требуют неотложного оперативного вмешательства.
Даже при стадийном течении врожденный пилоростеноз развивается очень быстро. В первые дни характерно частое срыгивание, к концу недели присоединяется рвота, а уже на второй неделе вся симптоматика отчетливо выражена;
- рвота «фонтаном» после кормления;
- творожистый вид и кислый запах рвотных масс;
- белый цвет рвотных масс без примеси желчи;
- уменьшение выделения мочи;
- запоры, кал скудный, имеет зеленый цвет;
- бледность кожи, вялость ребенка, появление судорог.

При осмотре таких детей из-за тонкой и мягкой брюшной стенки визуально определяется асимметрия за счет выпячивания расширенного желудка в эпигастрии. Часто на фоне рвоты возникают аспирационные пневмонии, отиты и другие осложнения – образование язв, желудочное кровотечение.
Диагностические мероприятия
Для диагностики пилоростеноза применяются дополнительные методы исследования:
- рентгенологическое;
- гастроскопическое;
- ультразвуковое;
- функциональное.
Рентген желудка
Исследование проводят взрослым с бариевой взвесью, детям с водорастворимым контрастом. С помощью рентгена определяют размеры и контуры желудка, степень сужения привратника, скорость и характер эвакуации.
Фиброгастродуоденоскопия
Исследование фиброоптическим видеозондом дает информацию о состоянии слизистой желудка, сужении и расширении его просвета, наличии язв, полипов, опухолей, рубцовых изменений.

Ультразвуковое сканирование
Позволяет выявить размеры и состояние стенки желудка – ее толщину в различных участках.
Электрофункциональное исследование
Метод электрогастрографии выявляет нарушение моторной функции желудка – состояние его перистальтики натощак и после приема пищи, отличить стадию компенсации от атонии желудка при декомпенсированном стенозе.
Лечение заболевания
При стенозе любой стадии привратника желудка единственным методом лечения является хирургический – устранение сужения и восстановление пассажа желудочного содержимого в кишечник. Выбор метода операции зависит от вида и степени сужения, характера желудочной секреции, возраста пациента. Все вмешательства делятся на 3 группы:
- резекция желудка;
- дренирующая операция — наложение желудочно-кишечного анастомоза;
- пластика пилорического отдела.
Резекцию выполняют, в основном, при язвенной болезни с повышенной секрецией, удаляют среднюю и нижнюю треть вместе с пилорическим отделом, оставшуюся верхнюю треть органа соединяют с петлей тонкой кишки. Также выполняют экономные резекции только пилорического отдела, сочетая их с ваготомией – пересечением ветвей блуждающих нервов, стимулирующих секрецию желез.

Обходной желудочно-кишечный анастомоз чаще накладывается как паллиативная (временно облегчающая состояние) операция при неоперабельном раке или больным пожилого возраста, с недостаточностью сердца, дыхания, почек. Ее также сочетают с ваготомией.
Пластические операции чаще выполняются у детей, их варианты различны, в зависимости от характера аномалии. Типичной является пластика, когда пилорический отдел рассекают вдоль, затем продольную рану переводят в поперечное положение и ушивают, таким образом расширяется просвет.

Полезное видео
Что это за болезнь и как она проявляется можно узнать из этого видео.
Диета при стенозе
Большое значение при стенозе имеет характер питания, оно должно соответствовать таким требованиям:
- пищу принимать не менее 6 раз в сутки небольшими порциями;
- консистенция пищи должна быть жидкой или кашицеобразной;
- ограничить соль, исключить острые приправы;
 блюда должны быть свежеприготовленными – только отварными, на пару или запеченными в духовке;
блюда должны быть свежеприготовленными – только отварными, на пару или запеченными в духовке;- исключить сырые овощи и фрукты, только в тушеном или запеченном виде;
- исключить алкоголь, газированные напитки, кислые соки, кофе, черный чай;
- пища должна быть не холодной и не горячей, в пределах 30-40°С.
В принципе, диетические рекомендации при стенозе мало чем отличаются от питания при язвенной болезни.
Прогноз и профилактика

Профилактика стеноза в большой степени реальна при язвенной болезни. Для этого нужно постоянно придерживаться диеты, регулярно посещать врача, проходить обследование и противорецидивное лечение, не дожидаясь обострений. Чем чаще обостряется и рубцуется язва, тем больше вероятности формирования рубцового сужения привратника.

Пилоростеноз представляет собой патологическое изменение пищеварительного тракта. Оно проявляется сужением выходного отверстия привратника желудка. Следствием этого является нарушение транспортировки масс в кишечник. В запущенном состоянии проблема приводит к серьезным изменениям в организме, гомеостазу. В подавляющем количестве случаев стеноз привратника желудка приобретенный. В стадии декомпенсации требует обязательного хирургического лечения, современные методы сводят травматизацию к минимуму. Компенсированный этап может быть купирован консервативным методом.
Симптомы
В зависимости от этапа развития заболевания различаются и проявления. На начальной стадии наблюдается компенсированный пилоростеноз. Ему свойственно:
- ограниченное сужение;
- кисловатая отрыжка;
- ощущение полного желудка после еды.
Возможна рвота, после которой наступает облегчение на незначительный промежуток времени. В целом же состояние пациента характеризуется как удовлетворительное.
Второй этап развития пилоростеноза — субкомпенсация. Отмечаются жалобы на:
- болезненную отрыжку;
- рвоту после еды;
- снижение веса.
Если в это время обратиться за помощью к врачу, то при пальпации в околопупочной зоне отчетливо прослушивается плеск. Завершающий этап развития стеноза представляет собой третью стадию декомпенсации:
- желудок чрезмерно растянут;
- наблюдается истощение организма;
- прогрессирует обезвоживание.
Больного часто рвет, но это не приносит облегчения. Рвотные массы обильные и зловонные, включают остатки многодневной пищи.

Причины заболевания
Признаки стеноза привратника связаны преимущественно с рубцом, сформированным из соединительной ткани. Образуется он при заживлении язвенных поражений слизистой. Рубец стягивает стенку желудка, что приводит к ее малоподвижности. К другим причинам относят:
- наследственность;
- внутристеночный рак;
- длительные монодиеты, однообразное питание.
Что касается наследственного фактора, то у младенцев спустя 2-4 недели после появления на свет обнаруживают проявления врожденного пилоростеноза. Аномалия развития выходного отдела желудка приводит к нарушению проходимости и затруднению эвакуации пищи. В 4 раза чаще порок диагностируется у мальчиков.
Внутристеночный рак развивается практически в любом возрасте. Он поражает ткани желудка, сужает пищеварительный тракт. Еда не транспортируется в кишечник, застойные процессы усугубляются. Со временем прослойка мышц разрастается, желудок становится больше в объеме. Запускается процесс брожения, разложения еды.
К какому врачу обратиться?
Последствия болезни крайне серьезные. Как только появятся первые симптомы стеноза привратника желудка, необходимо обратиться за консультацией к специалисту. Решением этой проблемы занимаются:
Прежде чем назначить лечение, врач должен составить максимально объективную клиническую картину. Для этого он:

- анализирует жалобы и проявления;
- изучает анамнез болезни, образа жизни, семьи;
- проводит осмотр с пальпацией;
- назначает лабораторные и инструментальные анализы.
В качестве диагностических мер прибегают к общему анализу крови и эзофагогастродуоденоскопии. Также важны достоверные результаты:
- рентгенографии;
- электрогастроэнтерографии;
- УЗИ.
На основе этих исследований решается, каким будет лечение: консервативным или хирургическим. После выздоровления необходимо придерживаться профилактических мер.
Лечение стеноза привратника
Терапия при использовании медикаментозных средств подразумевает комплексное воздействие. Препараты необходимы для:
- купирования основных симптомов;
- подготовки к хирургическому вмешательству;
- корректировки водно-электролитного и белкового баланса.
Если стеноз обнаружен на стадии компенсации, то врач назначает лекарства, предназначенные для купирования воспаления при язве. Стихание процесса позволит полностью восстановить проходимость. Параллельно с этим необходимо принимать препараты-прокинетики, нормализующие моторику желудка и кишечника.
В ряде случаев прибегают к эндоскопическому методу лечения. Суженое отверстие между двенадцатиперстной кишкой и желудком расширяют баллоном. Метод блокирует функционирование пилорического клапана, одновременно с этим восстанавливая проходимость. Такой вариант не является универсальным и имеет противопоказания. Если прибегнуть к эндоскопическому вмешательству не представляется возможным, то проводят открытую полостную операцию.
Операция необходима?
К сожалению, довольно часто заболевание диагностируется на второй и третьей стадиях. Здесь не обойтись без вмешательства хирурга. Важно:
- корректно подготовить пациента к операции;
- выбрать оптимальный метод;
- полностью устранить стеноз.
Сложность и продолжительность вмешательства зависят от стадии сужения, формы патологии, причин, вызвавших ее. Возможна операция при стенозе привратника желудка, подразумевающая дренирование.
Консервативная терапия перед вмешательством очень важна, поскольку в большинстве случаев организм пациента ослаблен. В основном это связано с потерей жидкости, минеральных веществ.
После выздоровления необходимо в профилактических целях посещать гастроэнтеролога 2 раза в год. Если появляются жалобы на функционирование ЖКТ, то следует сразу же обращаться к врачу. Питание во время лечения и в период реабилитации должно быть дробным. Еда теплая, не рекомендуется употреблять слишком горячие или холодные продукты, напитки. Важно ограничить острые, кислые, пряные блюда.
Описание
Стеноз привратника желудка является серьезным осложнением язвенной болезни желудка. При пилоростенозе в данной области пищеварительного тракта происходит сужение просвета, что вызывает нарушение прохождения из желудка пищи в кишечник. Данная патология со временем приводит к развитию в организме тяжелых нарушений, а также изменению гомеостаза.

Подобный стеноз, как правило, встречается у взрослых людей, поэтому бывает только приобретенным.
Одной из часто встречающихся причин развития стеноза оказывается рубец, который состоит из соединительной ткани и образовывается при заживлении язвенной болезни. Рубец стягивает стенку желудка, вследствие чего она становится малоподвижной.
Еще одной распространенной причиной может быть внутристеночный рак. Просвет ЖКТ сужается в результате прорастания новообразования в ткань. Соответственно, двигаясь по пищеварительному тракту, пища не может попасть в кишечник в полном объеме, вследствие чего происходит застой, и пища под влиянием микробов разлагается и начинает бродить.
Врожденный пилоростеноз можно встретить у детей и, как правило, заболевание наследственного характера. Так как заболевание характеризуется разрастанием в области выводного отдела желудка соединительной ткани, то это является частой причиной желудочной непроходимости у младенцев. Отметим, что мальчики подвержены стенозу в 4 раза чаще, чем девочки.

Обычно заболевание показывает себя уже на 2-4-ой неделе жизни. Основным признаком является довольно частая и очень сильная рвота, таким себе «фонтаном» спустя время после кормления. При этом лечение показано исключительно оперативное. Прогноз благоприятный, если лечение начато своевременно.
Симптомы
Для заболевания характерны следующие три стадии:
Первая – компенсированный пилоростеноз. Отмечается незначительное сужение отверстия. Появляются жалобы на отрыжку, да еще и с кислым привкусом, после еды наблюдается ощущение переполненного желудка. Порою случается рвота, приносящая на короткое время чувство облегчения. В целом состояние больного удовлетворительное.
Вторая – стадия субкомпенсации. У пациента наблюдается постоянное ощущение переполненного желудка, сочетающееся, к тому же, с отрыжкой и болью. Спустя время либо после еды возникает рвота, приносящая облегчение. Наблюдается снижение массы тела. Хорошо слышен при осмотре живота и пальпации в области пупка — шум плеска.

Третья – стадия декомпенсации. Заболевание начинает прогрессировать, желудок растянут. Соответственно ухудшается состояние, развивается истощение, организм обезвоживается. Довольно часто бывает рвота, в большом количестве, облегчения не приносит. Рвотные массы зловонные, содержат остатки многодневной пищи.
Диагностика
Так как последствия заболевания довольно серьезные, следует при первых подозрениях, сразу же, наведаться в медицинское учреждение.
Отметим, что лечение СПЖ сугубо индивидуально.
Самое первое, что предпримет врач – проведет осмотр и опрос для выявления симптомов.
В качестве диагностических мер будут показаны больному следующие исследования:
- общий анализ крови;
- рентгенологическое исследование;
- эзофагогастродуоденоскопия;
- электрогастроэнтерография;
- УЗИ.
Профилактика
Основной профилактической мерой по предотвращению стеноза привратника желудка является своевременное выявление и дальнейшее лечение язвенной болезни.
Лечение
Отметим, что, несмотря на индивидуальность лечения, общие моменты при стенозе все-таки существуют, а именно хирургическое вмешательство. Именно оно является самым радикальным и эффективным способом. В ходе операции будет устранено препятствие, которое мешало проходу в двенадцатиперстную кишку из желудка.

Конечно же, сложность операции, как и ее продолжительность, варьируются в зависимости от разных причин. Например, от стадии сужения, от формы стеноза. Порою хирургическое вмешательство имеет вид дренирующей операции.
Под лекарственной терапией подразумевают терапию основного заболевания, также сюда входит и предоперационную подготовку. Показаны противоязвенные средства, коррекция нарушения водно-электролитного обмена, белкового, проводятся определенные мероприятия по восстановлению массы тела.
Важность предоперационного лечения довольно высока, так как из-за болезни человек имеет очень ослабленные внутренние органы. Происходит это все по причине потери жидкости и минеральных веществ, что может оказаться серьезным фактором, способствующим осложнениям во время проведения хирургической операции.


 Общий и биохимический анализ крови.
Общий и биохимический анализ крови.
 размножающиеся бактерии и образующиеся токсические продукты негативно воздействуют на слизистую оболочку, вызывая воспаление;
размножающиеся бактерии и образующиеся токсические продукты негативно воздействуют на слизистую оболочку, вызывая воспаление; Субкомпенсированный стеноз, просвет сужен более, чем наполовину. У больного постоянное чувство полноты в желудке, постоянная отрыжка и боли в эпигастрии, частая рвота после каждого приема пищи, запоры. Нарушается общее состояние: появляется общая слабость, бледность кожи, снижается вес. При пальпации живота определяется характерный симптом — «шума плеска» за счет переполненного желудка.
Субкомпенсированный стеноз, просвет сужен более, чем наполовину. У больного постоянное чувство полноты в желудке, постоянная отрыжка и боли в эпигастрии, частая рвота после каждого приема пищи, запоры. Нарушается общее состояние: появляется общая слабость, бледность кожи, снижается вес. При пальпации живота определяется характерный симптом — «шума плеска» за счет переполненного желудка. блюда должны быть свежеприготовленными – только отварными, на пару или запеченными в духовке;
блюда должны быть свежеприготовленными – только отварными, на пару или запеченными в духовке; Язвенная болезнь желудка проявляется в результате патологического образования на стенках и слизистой оболочке. Все это начинается с воспалительного процесса. Воспалению подвергается не только место появления дефекта, но и весь пищеварительный орган.
Язвенная болезнь желудка проявляется в результате патологического образования на стенках и слизистой оболочке. Все это начинается с воспалительного процесса. Воспалению подвергается не только место появления дефекта, но и весь пищеварительный орган. Прободная (перфорированная) язва желудка. Это один из видов серьезного осложнения болезни, суть которого заключается в появлении сквозного отверстия в стенке пищеварительного органа. Такой дефект влечет за собой образование сообщительного пути из желудка в брюшную полость. Вещества (остатки пищи, желудочная кислота), попадая за пределы органа, вызывают воспаление брюшной полости.
Прободная (перфорированная) язва желудка. Это один из видов серьезного осложнения болезни, суть которого заключается в появлении сквозного отверстия в стенке пищеварительного органа. Такой дефект влечет за собой образование сообщительного пути из желудка в брюшную полость. Вещества (остатки пищи, желудочная кислота), попадая за пределы органа, вызывают воспаление брюшной полости. Стрессовая язва желудка. Она образовывается в результате нескольких неблагоприятных факторов, одним их которых является активация гипоталамуса. В результате этого, на фоне депрессии, в организме начинает вырабатываться в повышенном количестве адренокортикотропный гормон (АКТГ). В свою очередь кортикостероидные гормоны способствуют уменьшению выработки желудочной слизи и понижению ее качества (теряется основная функциональность слизи).
Стрессовая язва желудка. Она образовывается в результате нескольких неблагоприятных факторов, одним их которых является активация гипоталамуса. В результате этого, на фоне депрессии, в организме начинает вырабатываться в повышенном количестве адренокортикотропный гормон (АКТГ). В свою очередь кортикостероидные гормоны способствуют уменьшению выработки желудочной слизи и понижению ее качества (теряется основная функциональность слизи). Язва антрального отдела желудка. Антральный отдел (превратник) – это низко расположенная область, которая разделяет тело желудка с двенадцатиперстной кишкой. Превратник является последним пунктом, через который пища попадает из желудка в дальнейшие отделы пищеварительной системы организма.
Язва антрального отдела желудка. Антральный отдел (превратник) – это низко расположенная область, которая разделяет тело желудка с двенадцатиперстной кишкой. Превратник является последним пунктом, через который пища попадает из желудка в дальнейшие отделы пищеварительной системы организма.  Язва кардиального отдела желудка. Это заболевание имеет сезонный характер и является достаточно редким. Диагностируется у 4-6% пациентов. Часто сопровождается нестабильными болями после приема пищи, горьким привкусом во рту, систематической отрыжкой, ощущением тяжести в пустом желудке. Также признаками недуга являются: налет на языке (язык слегка отекает) и плеврит левой стороны (воспаление плевральных листков).
Язва кардиального отдела желудка. Это заболевание имеет сезонный характер и является достаточно редким. Диагностируется у 4-6% пациентов. Часто сопровождается нестабильными болями после приема пищи, горьким привкусом во рту, систематической отрыжкой, ощущением тяжести в пустом желудке. Также признаками недуга являются: налет на языке (язык слегка отекает) и плеврит левой стороны (воспаление плевральных листков). Лекарственная (медикаментозная) язва желудка. Подобные патологические образования появляются в результате употребление человеком некоторых препаратов:
Лекарственная (медикаментозная) язва желудка. Подобные патологические образования появляются в результате употребление человеком некоторых препаратов: Хроническая язва желудка. Хроническая фаза заболевания наступает в случае медленного длительного течения. Также, если обостренная язва долго не рубцуется, болезнь может перейти в хроническую стадию. Такую форму недуга имеют около 32% всех язвенников. Когда именно патология приобретает хронический характер, заметить без соответствующей диагностики, невозможно.
Хроническая язва желудка. Хроническая фаза заболевания наступает в случае медленного длительного течения. Также, если обостренная язва долго не рубцуется, болезнь может перейти в хроническую стадию. Такую форму недуга имеют около 32% всех язвенников. Когда именно патология приобретает хронический характер, заметить без соответствующей диагностики, невозможно. Каллезная язва желудка. Одна из самых опасных, которая часто является предвестницей рака желудка. Образовывается, в основном, на малой кривизне органа. В некоторых случаях она может долго оставаться открытой без признаков рубцевания.
Каллезная язва желудка. Одна из самых опасных, которая часто является предвестницей рака желудка. Образовывается, в основном, на малой кривизне органа. В некоторых случаях она может долго оставаться открытой без признаков рубцевания. Пептическая язва желудка. Локализируется на слизистой оболочке нижней части органа. Очень часто она развивается как послеоперационное осложнение. Основную роль в образовании и развитии пептического дефекта играет бактериальная инфекция Хеликобактер Пилори, а также прием некоторых препаратов. Основными симптомами пептической язвы является:
Пептическая язва желудка. Локализируется на слизистой оболочке нижней части органа. Очень часто она развивается как послеоперационное осложнение. Основную роль в образовании и развитии пептического дефекта играет бактериальная инфекция Хеликобактер Пилори, а также прием некоторых препаратов. Основными симптомами пептической язвы является: Зеркальная язва желудка. Образование дефекта начинается с повреждения слизистой оболочки в результате воспалительного процесса. Под воздействием желудочного сока возникает углубление, которое охватывает несколько слоев стенки пищеварительного органа.
Зеркальная язва желудка. Образование дефекта начинается с повреждения слизистой оболочки в результате воспалительного процесса. Под воздействием желудочного сока возникает углубление, которое охватывает несколько слоев стенки пищеварительного органа. Язва при синдроме Золлингера-Элисона (эндокринная). Образовывается она в результате резкого повышения секреции желудочного сока. Обусловлено это повышением уровня гастрина в крови человека.
Язва при синдроме Золлингера-Элисона (эндокринная). Образовывается она в результате резкого повышения секреции желудочного сока. Обусловлено это повышением уровня гастрина в крови человека. Язвы желудка, которые возникают на почве иных заболеваний. Образовываются они в основном на фоне таких болезней: почечная недостаточность, цирроз печени, гепатит, заболевания поджелудочной железы и сердечнососудистой системы (атеросклероз, гипертония, сердечная недостаточность).
Язвы желудка, которые возникают на почве иных заболеваний. Образовываются они в основном на фоне таких болезней: почечная недостаточность, цирроз печени, гепатит, заболевания поджелудочной железы и сердечнососудистой системы (атеросклероз, гипертония, сердечная недостаточность).


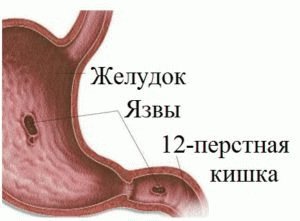
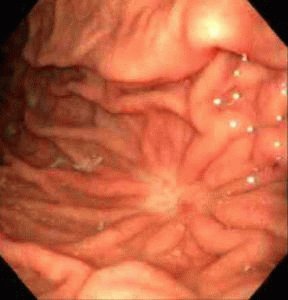




 Антацидные препараты. Их действие направлено на подавление и понижение пагубного влияния соляной кислоты на слизистую. Они бывают всасывающимися (Ренни) и невсасывающимися (Маалокс, Гавискон, Альмагель). Первые проникают в кровь и имеют короткий срок действия. Невсасывающиеся препараты устраняют причину возникновения заболевания, и практически не попадают в кровь.
Антацидные препараты. Их действие направлено на подавление и понижение пагубного влияния соляной кислоты на слизистую. Они бывают всасывающимися (Ренни) и невсасывающимися (Маалокс, Гавискон, Альмагель). Первые проникают в кровь и имеют короткий срок действия. Невсасывающиеся препараты устраняют причину возникновения заболевания, и практически не попадают в кровь.  Ваготомия. Во время этой операции перерезаются нервы, которые стимулируют секрецию кислоты.
Ваготомия. Во время этой операции перерезаются нервы, которые стимулируют секрецию кислоты.




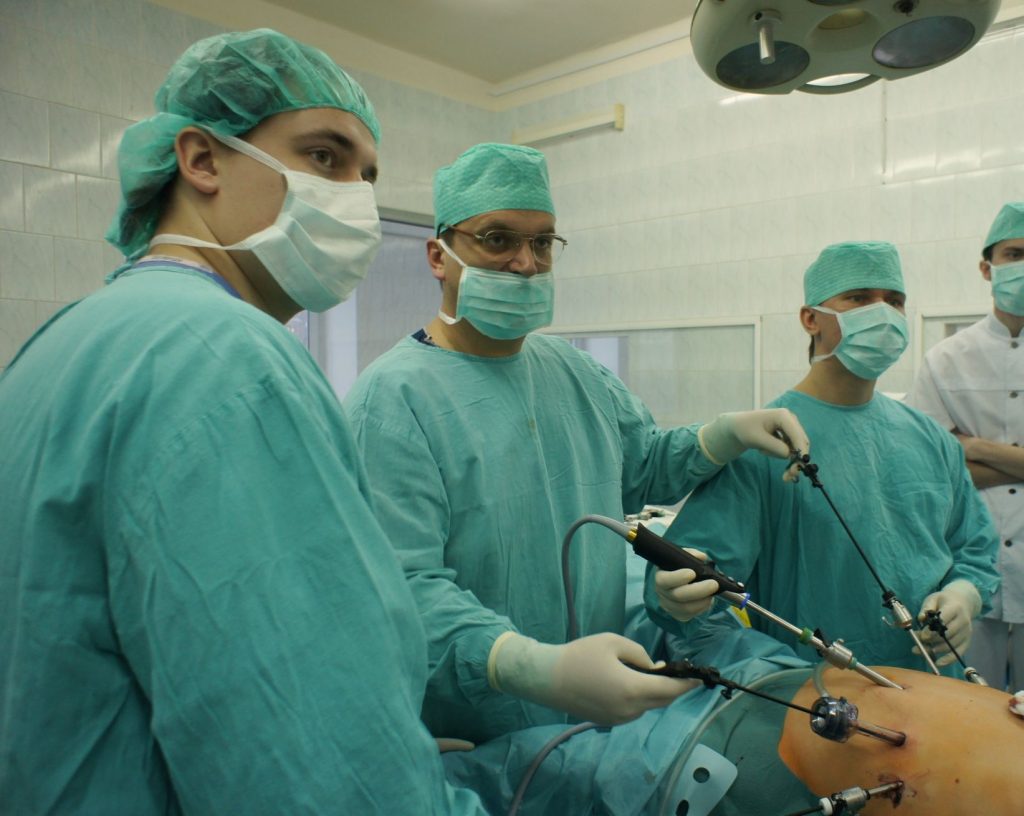

 При таком заболевании аппетит у человека часто ухудшается.
При таком заболевании аппетит у человека часто ухудшается. Установить диагноз можно с помощью ФГС.
Установить диагноз можно с помощью ФГС. При такой форме болезни нужно перестать есть хлебобулочные изделия.
При такой форме болезни нужно перестать есть хлебобулочные изделия.
 В комплексе лечение с фармсредствами состояние улучшается.
В комплексе лечение с фармсредствами состояние улучшается. «Если у вас повышенное артериальное давление, обязательно проверьте свою поджелудочную железу» — советует своим пациентам Ольга Владимировна Евграшина, терапевт поликлиники № 5 г. Павлодара.
«Если у вас повышенное артериальное давление, обязательно проверьте свою поджелудочную железу» — советует своим пациентам Ольга Владимировна Евграшина, терапевт поликлиники № 5 г. Павлодара.


 Профессор Неумывакин И. П. разработал уникальную методику применения перекиси водорода.
Профессор Неумывакин И. П. разработал уникальную методику применения перекиси водорода. Средство разводят жидкостью, чаще всего водой.
Средство разводят жидкостью, чаще всего водой. Эффективное лечение язвы перекисью водорода объясняется просто – препарат регулирует все процессы в организме без исключения. Такой метод терапии распространен при нарушениях функций желудочно-кишечного тракта, а, как известно, все заболевания так или иначе связаны с этой системой.
Эффективное лечение язвы перекисью водорода объясняется просто – препарат регулирует все процессы в организме без исключения. Такой метод терапии распространен при нарушениях функций желудочно-кишечного тракта, а, как известно, все заболевания так или иначе связаны с этой системой. Для приема вовнутрь пользуются 3% раствором, который продается в аптеках. Иногда при первом приеме препарата у пациентов возникает чувство дискомфорта в желудке. Это объясняется реакцией организма на уничтожение патогенных бактерий, а продукты их распада провоцируют интоксикацию организма. Негативная реакция проходит после двух-трех применений.
Для приема вовнутрь пользуются 3% раствором, который продается в аптеках. Иногда при первом приеме препарата у пациентов возникает чувство дискомфорта в желудке. Это объясняется реакцией организма на уничтожение патогенных бактерий, а продукты их распада провоцируют интоксикацию организма. Негативная реакция проходит после двух-трех применений. Польза перекиси для желудка
Польза перекиси для желудка Причин появления гастрита очень много
Причин появления гастрита очень много Внутренний прием перекиси водорода поможет избавиться от гастрита
Внутренний прием перекиси водорода поможет избавиться от гастрита Перекись водорода — одно из средств народной медицины при лечении гастрита
Перекись водорода — одно из средств народной медицины при лечении гастрита




 1. Эндоскопия. После предварительной подготовки больному через пищевод вводят эластичный жгут с камерой на конце. Изображение передается в цвете, что позволяет тщательно рассмотреть и распознать малейшие отклонения от нормы в строении и состоянии слизистой. Благодаря непосредственному взаимодействию с биологическими тканями есть возможность собрать материал для лабораторного исследования. Например, отщипнуть часть волокна от аномального новообразования на биопсию.
1. Эндоскопия. После предварительной подготовки больному через пищевод вводят эластичный жгут с камерой на конце. Изображение передается в цвете, что позволяет тщательно рассмотреть и распознать малейшие отклонения от нормы в строении и состоянии слизистой. Благодаря непосредственному взаимодействию с биологическими тканями есть возможность собрать материал для лабораторного исследования. Например, отщипнуть часть волокна от аномального новообразования на биопсию. 3. Применение маячковой капсулы. Больной проглатывает специальное устройство – эндокапсулу, которая продвигается по пищеварительным каналам естественным путем. На теле человека крепятся специальные датчики, улавливающие сигналы от капсулы. Это позволяет изучить строение тракта даже в самых труднодоступных местах. Микроустройство выводится из организма естественным путем в течение суток.
3. Применение маячковой капсулы. Больной проглатывает специальное устройство – эндокапсулу, которая продвигается по пищеварительным каналам естественным путем. На теле человека крепятся специальные датчики, улавливающие сигналы от капсулы. Это позволяет изучить строение тракта даже в самых труднодоступных местах. Микроустройство выводится из организма естественным путем в течение суток. 5. МРТ. Диагностирование данным способом считается самым безопасным и безболезненным. Выявляет скрытые аномальные и дегенеративные процессы, но не позволяет произвести забор биологических тканей. МРТ желудка имеет относительный недостаток – дороговизна процедуры. Для проведения такой диагностики потребуется двухфазное контрастирование — введение окрашивающего раствора в ток крови и в полость пищеварительного тракта. Главным преимуществом методики выступает отсутствие дискомфорта, травмирования и болезненности. Кроме того данный способ подходит широкому кругу клиентов любого возраста, в том числе женщинам, находящимся в положении и малолетним детям.
5. МРТ. Диагностирование данным способом считается самым безопасным и безболезненным. Выявляет скрытые аномальные и дегенеративные процессы, но не позволяет произвести забор биологических тканей. МРТ желудка имеет относительный недостаток – дороговизна процедуры. Для проведения такой диагностики потребуется двухфазное контрастирование — введение окрашивающего раствора в ток крови и в полость пищеварительного тракта. Главным преимуществом методики выступает отсутствие дискомфорта, травмирования и болезненности. Кроме того данный способ подходит широкому кругу клиентов любого возраста, в том числе женщинам, находящимся в положении и малолетним детям.
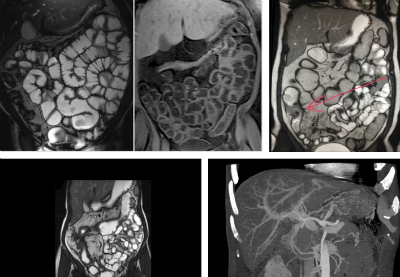
 2. Беременность на начальном этапе развития (первый триместр). Запрет обусловлен недостаточностью знаний о влиянии сильного магнитного поля на активно развивающийся внутриутробный плод. В клинической практике отсутствуют данные о влиянии магнита на плод, так как по естественным причинам таких опытов не проводилось. На этой стадии у ребенка закладываются все органы и системы, поэтому рекомендуется полностью исключить любое внешнее влияние, даже относительно безвредное. Со второго триместра противопоказание снимается.
2. Беременность на начальном этапе развития (первый триместр). Запрет обусловлен недостаточностью знаний о влиянии сильного магнитного поля на активно развивающийся внутриутробный плод. В клинической практике отсутствуют данные о влиянии магнита на плод, так как по естественным причинам таких опытов не проводилось. На этой стадии у ребенка закладываются все органы и системы, поэтому рекомендуется полностью исключить любое внешнее влияние, даже относительно безвредное. Со второго триместра противопоказание снимается. 2. Избыточная масса тела, превышающая 120-200 кг. Пациентам такой весовой категории сложно разместиться в закрытой капсуле аппаратной установки. В данном случае единственным выходом является обращение к услугам клиники, предоставляющей томографы открытого типа. Данные установки не имеют сплошных стенок, что позволяет тучным клиентам без труда пройти диагностику.
2. Избыточная масса тела, превышающая 120-200 кг. Пациентам такой весовой категории сложно разместиться в закрытой капсуле аппаратной установки. В данном случае единственным выходом является обращение к услугам клиники, предоставляющей томографы открытого типа. Данные установки не имеют сплошных стенок, что позволяет тучным клиентам без труда пройти диагностику. МРТ кишечника проводится в несколько этапов. Диагностам необходимо сравнить состояние органов ЖКТ в динамике, сначала проводится съемка в обычном режиме без усиления. Затем пациент проходит тот же процесс, но с использованием контрастирования. Краситель вводится внутривенно посредством шприца, капельницы или автоматического инжектора.
МРТ кишечника проводится в несколько этапов. Диагностам необходимо сравнить состояние органов ЖКТ в динамике, сначала проводится съемка в обычном режиме без усиления. Затем пациент проходит тот же процесс, но с использованием контрастирования. Краситель вводится внутривенно посредством шприца, капельницы или автоматического инжектора. При подозрениях на развитие онкологического процесса наиболее информативным методом исследования является гидро — МРТ кишечника. Особенностью данной методики является предварительное заполнение внутренних полостей специальным раствором, замедляющим всасывание воды. Под натяжением стенки расправляются, что позволяет определить точное местоположение онкологии на ранних стадиях развития.
При подозрениях на развитие онкологического процесса наиболее информативным методом исследования является гидро — МРТ кишечника. Особенностью данной методики является предварительное заполнение внутренних полостей специальным раствором, замедляющим всасывание воды. Под натяжением стенки расправляются, что позволяет определить точное местоположение онкологии на ранних стадиях развития.




 Диагностировать болезни желудочно-кишечного тракта довольно затруднительно. Это вызвано особенностями строения ЖКТ и его недоступностью для визуального осмотра. Заболевания ЖКТ встречаются достаточно часто и протекают довольно болезненно. Кишечник является очень важным органом пищеварения. Нарушения в его работе неизбежно отрицательно отражаются на здоровье человека. Поэтому очень важно выявить такие заболевания и приступить к лечению на самых ранних стадиях их развития в целях предотвратить их перетекание в хроническую форму. На сегодняшний день существуют разные способы диагностики кишечника. Одним из этих методов является магнитно-резонансная томография.
Диагностировать болезни желудочно-кишечного тракта довольно затруднительно. Это вызвано особенностями строения ЖКТ и его недоступностью для визуального осмотра. Заболевания ЖКТ встречаются достаточно часто и протекают довольно болезненно. Кишечник является очень важным органом пищеварения. Нарушения в его работе неизбежно отрицательно отражаются на здоровье человека. Поэтому очень важно выявить такие заболевания и приступить к лечению на самых ранних стадиях их развития в целях предотвратить их перетекание в хроническую форму. На сегодняшний день существуют разные способы диагностики кишечника. Одним из этих методов является магнитно-резонансная томография.
 Загрузка… 
Загрузка… 
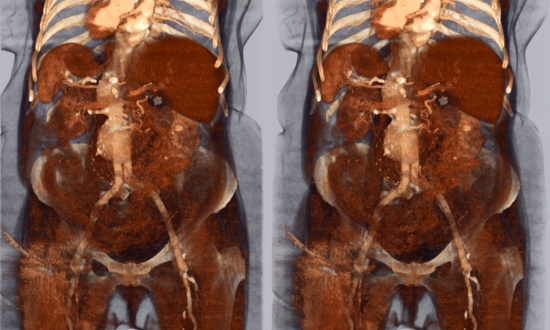 томография ЖКТ
томография ЖКТ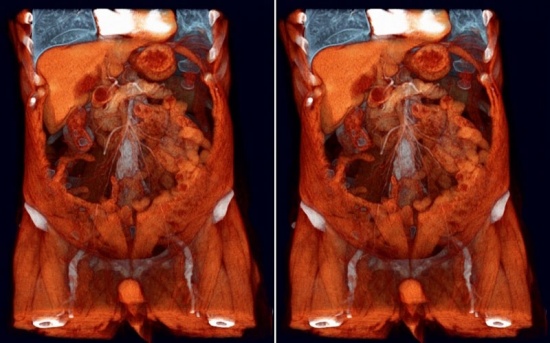 МРТ диагностика ЖКТ
МРТ диагностика ЖКТ

 Эффект снижения секретной функции желудка начинает проявляться уже через час после приема препарата. Принимая Разо в дозе 20 миллиграмм, длительность действия наблюдается на протяжении двух с половиной суток. Степень тормозящего действия данного препарата нормализируется и стабилизируется уже поле трех дней приема. А восстанавливается к прежним показателям на вторые сутки после отмены Разо.
Эффект снижения секретной функции желудка начинает проявляться уже через час после приема препарата. Принимая Разо в дозе 20 миллиграмм, длительность действия наблюдается на протяжении двух с половиной суток. Степень тормозящего действия данного препарата нормализируется и стабилизируется уже поле трех дней приема. А восстанавливается к прежним показателям на вторые сутки после отмены Разо.
 Так как основное действующее вещество, рабепразол, способно значительно снижать секрецию кислоты, возникает взаимодействие с препаратами, всасываемость которых зависит от состояния рН желудка.
Так как основное действующее вещество, рабепразол, способно значительно снижать секрецию кислоты, возникает взаимодействие с препаратами, всасываемость которых зависит от состояния рН желудка. Одновременный прием кларитромицина и рабепразола приводит к взаимоповышению максимальной концентрации действующих веществ обоих препаратов. На ряду с этим наблюдается увеличение периода полувыведения кларитромицина на 45%, а рабепразола на15%. Данный эффект является важным и эффективно применяется при лечении язвенной болезни желудка спровоцированной Хеликобактер пилори.
Одновременный прием кларитромицина и рабепразола приводит к взаимоповышению максимальной концентрации действующих веществ обоих препаратов. На ряду с этим наблюдается увеличение периода полувыведения кларитромицина на 45%, а рабепразола на15%. Данный эффект является важным и эффективно применяется при лечении язвенной болезни желудка спровоцированной Хеликобактер пилори.

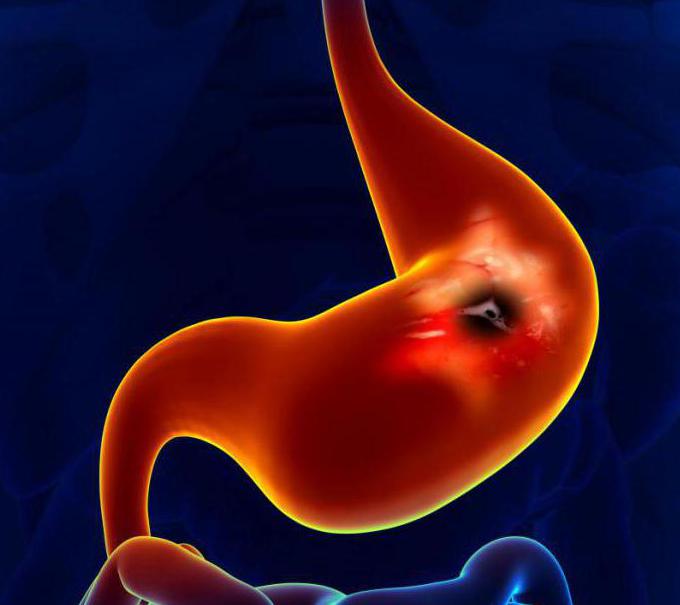























 Основными причинами болезни являются: не сбалансированное питание, большое количество жирной, острой пищи, алкоголя, побочные эффекты от приема медикаментов, травмы пищевода, генетическая предрасположенность.
Основными причинами болезни являются: не сбалансированное питание, большое количество жирной, острой пищи, алкоголя, побочные эффекты от приема медикаментов, травмы пищевода, генетическая предрасположенность. Особую опасность несет острая фаза развития заболевания. И в этот период внимание пациентов должно быть сосредоточено на свежих овощах, фруктах, полужидких кашах, в составе которых находятся растительные белки.
Особую опасность несет острая фаза развития заболевания. И в этот период внимание пациентов должно быть сосредоточено на свежих овощах, фруктах, полужидких кашах, в составе которых находятся растительные белки.









 Все вышеуказанные признаки случаются как редкое или временное явление, потому если болит живот, кружится голова из-за какого-либо из этих факторов, то можно отдохнуть, выпить крепкий чай с сахаром. После таких мер обычно организм приходит в норму. Иногда большую роль играют рацион и режим питания, образ жизни и распорядок дня. Возможно, потребуется небольшая корректировка этих пунктов.
Все вышеуказанные признаки случаются как редкое или временное явление, потому если болит живот, кружится голова из-за какого-либо из этих факторов, то можно отдохнуть, выпить крепкий чай с сахаром. После таких мер обычно организм приходит в норму. Иногда большую роль играют рацион и режим питания, образ жизни и распорядок дня. Возможно, потребуется небольшая корректировка этих пунктов. Если болевой синдром в височной и затылочной областях проявляется параллельно головокружению, то можно говорить о присутствии мигрени. В преимущественной части аналогичные признаки проявляются изначально при ауре, перед самим приступом болезни.
Если болевой синдром в височной и затылочной областях проявляется параллельно головокружению, то можно говорить о присутствии мигрени. В преимущественной части аналогичные признаки проявляются изначально при ауре, перед самим приступом болезни. Когда же у человека болит желудок, то, возможно, это первый сигнал о развитии такого заболевания, как гастрит. Недуг является достаточно частым явлением. Гастрит развивается на фоне воспалительного процесса слизистой оболочки желудка. Как факторы, предрасполагающие к заболеванию, стоит выделить неправильный рацион, перекус на ходу, злоупотребление табаком и спиртным, стресс.
Когда же у человека болит желудок, то, возможно, это первый сигнал о развитии такого заболевания, как гастрит. Недуг является достаточно частым явлением. Гастрит развивается на фоне воспалительного процесса слизистой оболочки желудка. Как факторы, предрасполагающие к заболеванию, стоит выделить неправильный рацион, перекус на ходу, злоупотребление табаком и спиртным, стресс. Стафилококковым отравлением. Первые симптомы отравления таковы: тошнота и рвота, боль в животе, снижение артериального давления, головокружение, замерзание конечностей, потемнение в глазах. Если у пациента такие признаки, то важно вызвать скорую помощь.
Стафилококковым отравлением. Первые симптомы отравления таковы: тошнота и рвота, боль в животе, снижение артериального давления, головокружение, замерзание конечностей, потемнение в глазах. Если у пациента такие признаки, то важно вызвать скорую помощь. Инфекции, отравления, хронические заболевания — основные причины боли внизу живота
Инфекции, отравления, хронические заболевания — основные причины боли внизу живота Стресс это результат физического и морального изнурения
Стресс это результат физического и морального изнурения
 Причиной слабости, головокружения и тошноты может быть тепловой удар
Причиной слабости, головокружения и тошноты может быть тепловой удар
 Чай из ромашки успокаивает и снимает стресс
Чай из ромашки успокаивает и снимает стресс Основные средства от тошноты
Основные средства от тошноты Ротавирусной инфекции очень сильно подвержены дети
Ротавирусной инфекции очень сильно подвержены дети Апендицит является очень серьезным заболевание
Апендицит является очень серьезным заболевание

