Предраковые заболевания желудка | Рак
Рак желудка – это злокачественное новообразование, которое возникает из эпителия его слизистой оболочки. Он относится к самым часто встречаемым онкологическим заболеваниям. Рак желудка может возникать в любом отделе и распространяться за его пределы (метастазировать) в другие органы, такие как печень, легкие, пищевод и пр. Ежегодно в мире умирает около 800 тыс. человек, больных раком желудка. Чаще всего заболевание возникает у лиц мужского пола.
Выделяют ряд внешних факторов, которые способствуют возникновению рака желудка: неправильное питание, ожирение, недостаток витаминов, вредные условия труда, злоупотребление алкоголем и т. д.
При тщательном расспросе и обследовании пациентов, которые имеют рак желудка, обнаруживают, что большинство из них ранее имели предраковые заболевания желудка. В эту группу входит ряд заболеваний, основные из них: хронический гастрит, язва желудка, пернициозная анемия, полипы желудка.
Предраковые заболевания желудка: хронический гастрит
Это патология широко распространена среди населения. Особое место занимает такая его форма, как атрофический гастрит, при котором определяется наличие перестройки эпителия и снижения желудочной секреции. В норме слизистая оболочка желудка имеет множество клеток, которые вырабатывают соляную кислоту, слизь и другие важные вещества.
Обновление клеток слизистой оболочки желудка в норме происходит на протяжении двух суток, а за 4-8 суток полностью заменяется вся слизистая. Определено, что развитию предракового состояния предшествует усиленное размножение клеток и появление их кишечной метаплазии. Такая форма гастрита называется метапластической.
Предраковые заболевания желудка: пернициозная анемия (болезнь Аддисона-Бирмера)
При этом заболевании возникает нарушение кроветворения вследствие недостаточного всасывания витамина В12. Такой дефицит возникает при наличии тяжелого атрофического гастрита у пациента. Причины данного заболевания до конца не изучены, но определены некоторые факторы, влияющие на его развитие: семейная предрасположенность и связь с аутоиммунными процессами.
Предраковые заболевания желудка: полипы желудка
Полипы относят в группу доброкачественных опухолевых новообразований, которые располагаются на стенке желудка и выступают (растут) в его просвет. Чаще всего эта патология не сопровождается внешними симптомами и выявляется случайно, во время гастроскопии.
Существуют два основных вида полипов желудка: гиперпластические и аденоматозные. Последние имеют более высокий риск озлокачествления (перехода в рак желудка).
Предраковые заболевания желудка: язвенная болезнь желудка
До конца не установлена связь между язвой желудка и раком желудка, но отрицать тот факт, что возможно перерождение тканей, нельзя. Все пациенты, которые имеют язву желудка, должны проходить регулярные медицинские осмотры и контролировать эту патологию.
Предраковые заболевания желудка: профилактика
К общим профилактическим мерам, которые следует соблюдать для снижения риска любых злокачественных процессов, относят:
- Меры по укреплению общих защитных сил организма (иммунитета).
- Сбалансированное и правильное питание, соблюдение режима.
- Исключение из рациона жирных, жареных, копченых блюд, а также избыток пряностей и острых приправ.
- Пища должна содержать достаточное количество растительной клетчатки. Особое значение следует уделить витамину С, ведь он способствует выработке защитных веществ (интерферона и т. д.).
- Важное место занимает отказ от вредных привычек (употребления алкоголя и курения).
Особое внимание следует обратить на то, что раннее выявление состояний, которые входят в группу предраковые заболевания желудка, дает возможность значительно снизить риск их перехода в рак. Ведь тогда будет возможность подобрать необходимое лечение для их устранения (например, при полипе) или уменьшения выраженности (гастрит, язва). Кроме того, пациент будет регулярно проходить прицельное обследование для контроля.
Рак и предраковые заболевания желудка —
1. Встречаемость.
Рак желудка по заболеваемости и смертности занимает второе место среди всех злокачественных опухолей. У мужчин карциному желудка выявляют в 2 раза чаще, чем у женщин. Типичный возраст — 50-75 лет.
2. Этиология.
Причина заболевания неизвестна. Отмечают повышение частоты рака среди членов одной семьи (на 20%), а также среди лиц с группой крови А, что предполагает наличие генетического компонента. Определенное этиологическое значение имеют хронические заболевания слизистой желудка, дефицит витамина С, консерванты, нитрозамины.
3. Факторы риска (по данным Philip Rubin).
Диета: считается, что употребление соленой, копченой, острой пищи повышает риск развития рака желудка. Находящиеся в пище нитрозамины в желудке могут преобразовываться в канцерогены.
Окружающая среда: повышенный риск развития рака желудка отмечается у лиц контактирующих с асбестом, никелем, у рабочих на производстве резины. Считается, что инфекция Helicobacter pylori также повышает риск заболевания.
Употребление алкоголя и табака на развитие рака желудка статически не доказано.
Наличие А группы крови — имеет историческое значение, поскольку эпидемиологическими исследованиями не было подтверждено это утверждение.
Язвенная болезнь. Часто происходит малигнизация длительно существующих каллезных язв.
Полипы и полипоз желудка. Все полипы кроме железистой аденомы не являются предраковыми состояниями. Все полипы желудка должны быть исследованы гистологически, и все полипы размерами более 2 см должны быть удалены.
Риск развития рака желудка в 2,5 раза выше у лиц, перенесших ранее резекцию по поводу язвенной болезни. Рак развивается в пределах 15-40 лет после резекции.
Факторы риска по данным отечественных авторов:
1 Наследственность.
2 Неправильный режим питания, в том числе употребление в пищу соленой, острой и копченой пищи.
3 Предраковые заболевания.
Предраковые состояния.
1 Атрофический гастрит
2 Аденоматозные полипы желудка — частота малигнизации составляет 40% при полипах более 2 см в диаметре. Большинство полипов желудка — гиперпластические, и их не относят к предраковым заболеваниям.
3 Состояние после резекции желудка (особенно через 10-20 лет после резекции по Бильрот-2).
4 Иммунодефициты, особенно вариабельный не классифицируемый иммунодефицит (риск карциномы — 33%)
5 Пернициозная анемия
Предраковые заболевания желудка.
1 Атрофический гастрит
2 Аденоматозные полипы и полипоз желудка
3 Хроническая каллезная язва желудка
5. Классификация.
Макроскопически выделяют:
1 Полиповидный рак (экзофитный) — в виде полипа
2 Блюдцеобразный рак (экзофитный) — так как опухоль разрушается в центре, то образуется форма блюдца — подрытые, большие края с кратером в центре.
3 Язвенно-инфильтративный
4 Диффузно-инфильтративный (linitis plastica , пластический линит). При этой форме заболевания наблюдается распространенная опухолевая инфильтрация слизистой и подслизистой оболочек.
Гистологически выделяют следующие типы злокачественных опухолей желудка:
1 Аденокарцинома — наиболее частая форма (95%)
2 Папиллярная аденокарцинома представлена узкими или широкими эпителиальными выростами на соединительнотканной основе
3 Тубулярная аденокарцинома — разветвленные трубчатые структуры, заключенные в строму.
4 Муцинозная аденокарцинома — содержит значительное количество слизи.
5 Перстневидно-клеточный рак. Клетки опухоли содержат много слизи.
6 Неходжкинские лимфомы, лейомиосаркома, недифференцированная саркома — менее 1%.
TNM классификация
Т первичная опухоль
ТХ недостаточно данных для оценки первичной опухоли
Т0 первичная опухоль не определяется
Тis преинвазивная карцинома: интраэпителияальная опухоль без инвазии собственной оболочки слизистой
Т1 опухоль инфильтрирует стенку желудка до подслизистого слоя
Т2 опухоль прорастает серозную оболочку до субсерозно оболочки
Т3 опухоль прорастает серозную оболочку (висцеральную брюшину) без инвазии в соседние структуры
Т4 опухоль распространяется на соседние структуры
N регионарные лимфатические узлы
NХ недостаточно данных для оценки регионарных лимфатических узлов
N0 нет признаков метастатического поражения регионарных лимфатических узлов
N1 имеются метастазы в перигастральных лимфатических узлах не далее 3-х см от края первичной опухоли
N2 имеются метастазы в перигастральных лимфатических узлах на расстоянии более 3-х см от края первичной опухоли или в лимфатичпских узлах, располагающихся вдоль левой желудочной, общей печеночной, селезеночной или чревной артерий.
М отдаленные метастазы
6. Клинические проявления
Жалобы.
1 Боль в эпигастральной области наблюдается у 70% больных.
2 Анорексия и похудание характерны для 70-80% больных.
3 Тошнота и рвота при поражении дистальных отделов желудка. Рвота — результат обструкции привратника опухолью, но может быть следствием нарушенной перистальтики желудка.
4 Дисфагия при поражении кардиального отдела
5 Чувство раннего насыщения. Диффузный рак желудка часто протекает с чувством быстрого насыщения, так как стенка желудка не может нормально растягиваться.
6 Желудочно-кишечное кровотечение при карциномах желудка происходит редко (менее 10% больных).
7 Пальпируемый в левой надключичной области лимфатический узел указывает на метастаз.
8 Слабость и утомляемость возникают вторично (в том числе при хронической кровопотере и анемии).
7. Диагностика
Жалобы.
Данные осмотра.
Лабораторные данные.
Данные инструментального исследования.
Жалобы (см. выше).
Данные осмотра.
Как правило, данные, полученные во время физикального исследования, свидетельствуют о поздних стадиях заболевания:
1 При пальпации живота определяется образование в эпигастральной области.
2 Пальпация в надключичной области Вирховского узла (Virchow’s node).
3 Пальпация узла в левой подмышечной области — узла Айриша (Irish’s node).
4 Шум плеска при пальпации желудка (при раке пилороантрального отдела).
5 При ректальном исследовании можно определить наличие выступа Блюмера (Blumer’s shelf) или метастаза Шницлера. Также можно обнаружить опухоль яичника — метастаз Крукенберга.
8. Данные лабораторного исследования
В крови нередко определяют карциноэмбриональный антиген, а также увеличение активности бета-глюкуронидазы в секрете желудка. Ахлоргидрия в ответ на максимальную стимуляцию при язве желудка указывает на злокачественное изъязвление.
9. Данные инструментального исследования
Рентгенологическое исследование
Серийные снимки верхнего отдела ЖКТ позволяют выявить новообразование, язву или утолщенный нерастяжимый желудок в виде «кожаного мешка» (диффузный рак желудка). Одновременное контрастирование воздухом увеличивает информативность рентгенологического исследования.
Эндоскопия (фиброгастродуоденоскопия)
Эндоскопия и с биопсией и цитологическим исследованием обеспечивает 95-99% диагностику рака желудка.
Лапаротомия
Является первичной процедурой для установления стадии заболевания и возможности радикальной операции.
УЗИ и КТ
УЗИ и КТ брюшной полости необходимы для выявления метастазов в печень, брюшину и т.д.
10. Дифференциальная диагностика
Язвенная болезнь
Предметов дифференциальной диагностики рака желудка, главным образом, является объяснение некоторых аналогичных рентгенологических данных. Прежде всего, речь идет о дифференциации доброкачественной язвы от злокачественной (блюдцевидная карцинома). Имеется ряд вспомогательных средств. Рак может укрываться и под видом типичной доброкачественной язвы, в особенности при локализации в ином месте, а не на вертикальной части малой кривизны. При гастроскопическом исследовании, также как и при рентгенологическом исследовании, доброкачественные и злокачественные язвы имеют свои характерные черты.
Биопсия помогает незначительно, главной областью ее применения являются диффузные нарушения. Дифференциальному диагнозу помогает исследование кислотности, поскольку имеет значение формула: ниша + гистаминная ахлоргидрия = карцинома.
Доброкачественные изменения антрума.
Антрум часто подвергается изменениям, которые в рентгенологической литературе приводят под различными названиями: антрумгастрит, гипертрофический антральный гастрит, перигастрит антрума, доброкачественная болезнь антрума, функциональные изменения или гипертония желудочного антрума. Эти названия обозначают предполагаемую причину. Проявляются сужением просвета, ригидностью стенки, угнетением перистальтики, насечками на какой-либо кривизне, грубым рельефом, который иногда даже имеет псевдополипозный характер. Как видно, здесь имеется ряд поводов для подозрения на карциному.
При гастроскопии и биопсии эти состояния делятся на две группы:
1 Функциональные изменения антрума: картина слизистой нормальная, иногда антрум бывает тунелевидным, иногда не удается заметить перистальтику, но это обычные данные, обнаруживаемые и при нормальной желудке; следовательно, имеется заметная разница между патологической рентгенологической картиной и нормальной гастроскопичекой картиной.
2 Атрофическо-гипертрофическая даже полипозная форма хронического гастрита; такая картина определяется в особенности у больных с злокачественным малокровием и является предраковым состоянием. «Доброкачественные изменения антрума» относятся к состояниям, при которых гастроскопия оказывает весьма полезную службу. С ее помощью больных с функциональными изменениями можно избавить от пробной лапаротомии. Наоборот, выявление полипозных изменений слизистой является показанием к профилактической резекции желудка в связи с их преканцерозностью.
Абнормальные складки и полипы.
Гигантские складки иногда с трудом рентгенологически можно отличить от карциномы, но гастроскопически диагноз бывает нетрудным; следовательно, они являются следующим показанием для гастроскопии, где она имеет оправдание.
Аналогичная ситуация наблюдается и при шовных полипах в оперированном желудке, при которых гастроскопии тоже принадлежит решающее слово.
Хотя о гистологическом характере других полипов гастроскопия не может судить с уверенностью, но макроскопический вид в большинстве случаев позволяет сделать предположение о вероятной доброкачественности или злокачественности.
11. Лечение
Лечение рака желудка зависит от распространенности опухоли в желудке, степени поражения регионарных лимфатических узлов и наличия отдаленных метастазов.
Основным методом лечения является хирургическое лечение, однако, также применяют сочетание химиотерапии и хирургического лечения, химиотерапии и лучевого лечения.
Хирургическое лечение
Операция является средством выбора. 5-летняя выживаемость наблюдается в 12% случаев. При поверхностной локализации опухоли может достигать 70%. При раке в язве желудка прогноз несколько лучше (5-летняя выживаемость составляет 30-50%).
Субтотальная дистальная резекция желудка.
Выполняется при локализации опухоли в дистальных отделах желудка, вместе с желудком удаляют большой и малый сальник, регионарные лимфоузлы.
Субтотальная проксимальная резекция желудка с большим и малым сальниками, регионарными лимфоузлами при поражении кардиального отдела желудка.
Гастрэктомия выполняется при поражении тела желудка или при инфильтративных опухолях, расположенных в любом из его отделов.
Комбинированная гастрэктомия при контактном прорастании опухоли в смежные органы (например, в поджелудочную железу). Выполняют удаление их в едином блоке.
Удаление регионарных лимфатических узлов при операциях по поводу рака желудка ведет к увеличению продолжительности жизни больных, поэтому лимфаденэктомия показана всем больным.
Паллиативная резекция желудка показаны при развитии стеноза желудка или кровотечения из распадающейся опухоли.
Химиотерапия
Химиотерапия подавляет злокачественный рост в 25-40% случаев, но мало влияет на продолжительности жизни. Вопрос о целесообразности адъювантной терапии после оперативного лечения потенциально курабельных опухолей достаточно спорен; однако, при применении схема ФАМ (5-фторурацил, адриамицин, митомицин) достигнут определенный положительный эффект.
Лучевая терапия
Используется только интраоперационная лучевая терапия, которая повышает 5-летнюю выживаемость у пациентов с раком желудка 2-3 стадии (по данным японских авторов).
12. Прогноз
Прогноз после оперативного лечения в значительной степени зависит от глубины прорастания опухолью стенки желудка, степени поражения регионарных лимфатических узлов и наличия отдаленных метастазов, но прогноз в целом остается достаточно плохим. Если опухоль не прорастает серозную оболочку желудка при невовлеченности регионарных лимфатических узлов, то 5-летняя выживаемость у таких пациентов составляет приблизительно 70%. Это значение катастрофически снижается, если опухоль прорастает серозную оболочку или поражает регионарные лимфатические узлы. Ко времени постановки диагноза лишь только у 40% пациентов имеется потенциально курабельная опухоль.
Предрак — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 марта 2016; проверки требуют 4 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 марта 2016; проверки требуют 4 правки.Предрак или предопухолевое состояние — врождённые или приобретённые изменения тканей, способствующие возникновению злокачественных новообразований. Для многих опухолей такие состояния не определены, что создаёт определённые трудности в организации профилактических мероприятий.
С клинической точки зрения различают облигатные и факультативные предраки. Облигатный предрак обусловлен врождёнными факторами и рано или поздно перерождается в рак. К таким заболеваниям относят:
Истинно доброкачественные опухоли, как правило, не малигнизируются.
Факультативный предрак трансформируется в злокачественное новообразование относительно редко. Он чаще не связан с наследственными и врождёнными изменениями тканей. Чем дольше существует факультативное предраковое состояние, тем выше вероятность развития злокачественной опухоли, хотя у большинства больных в течение жизни она не развивается. К факультативному предраку относят:
- Предраковые состояния кожи: доброкачественная акантома; кератоз; пигментная ксеродерма; базальноклеточный рак;
- Предраковые изменения в молочной железе: кисты; эктазия протоков; аденоз; склерозирующий аденоз; фокусы лактации; внутрипротоковая гиперплазия; внутридольковая гиперплазия;
- Предраковые состояния в области ротовой полости: лейкоплакия; эритроплакия; подслизистый фиброз;
- Предраковые состояния в области гортани
- Предраковые состояния в области носоглотки
- Предраковые состояния легких и изменение фенотипических свойств клеток
- Предраковые состояния пищевода и желудка
- Предраковые состояния толстой кишки
- Предраковые состояния печени
- Предраковые и неинвазивные изменения в мочевом пузыре
- Предраковые состояния предстательной железы
- Предраковые изменения шейки матки
- Гиперплазия и рак эндометрия
- Предрак // Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг.
Болезни, которые относятся к предраковым состояниям
Предраковые заболевания могут быть факультативными или облигатными. Облигатный предрак представляет собой раннюю онкологическую патологию, которой со временем свойственно переходить в рак. В отличие от них факультативные предраковые заболевания не всегда перерастают в рак, но требуют очень внимательного наблюдения. При этом, чем дольше затягивают с лечением факультативного предракового состояния, тем выше вероятность развития опухоли злокачественного характера. Узнайте в статье, какие недуги относятся к предраковым состояниям.
Предраковые заболевания: виды и причины развития
Наличие предракового фона вовсе не указывает на то, что он абсолютно точно перейдет в рак. Так, предраковые заболевания превращаются в злокачественные лишь в 0,1 – 5% случаев. К заболеваниям, которые подпадают под категорию предраковых можно отнести почти все хронические воспалительные процессы.
Выделяют 3 категории предраковых заболеваний:
- предраковые заболевания желудочно-кишечного тракта;
- предраковые кожные заболевания;
- предраковые заболевания половых органов у женщин.
Предраковые заболевания желудочно-кишечного тракта
Вероятной причиной развития рака является хронический гастрит, в особенности его анацидная форма. Большую опасность представляет атрофический гастрит, в этом случае частота возникновения рака составляет 13%.
 Болезнь Менетрие (опухольсимулирующий гастрит) также относится к предраковым заболеваниям – этот недуг в 8-40% случаев является причиной возникновения рака желудка.
Болезнь Менетрие (опухольсимулирующий гастрит) также относится к предраковым заболеваниям – этот недуг в 8-40% случаев является причиной возникновения рака желудка.
Вероятность перехода язвы желудка в злокачественно состояние зависит от ее размеров и локализации. Риск повышается в случае, если диаметр язвы превышает 2 см.
К предопухолевой патологии желудка относятся полипы желудка, особенно группа аденоматозных заболеваний более 2 см – здесь возможность перехода в злокачественное состояние составляет 75%.
Диффузный полипоз является облигатным предраком – практически в 100% случаев это предраковое заболевание перерастает в рак. Это заболевание передается генетически и перерождение в злокачественное состояние происходит в молодом возрасте.
Болезнь Крона и неспецифический язвенный колит относятся к факультативному предраку и подлежат консервативному лечению.
Предраковые заболевания кожи
В злокачественные опухоли могут перерождаться:
- невусы;
- хроническое лучевое повреждение кожи;
- поздний радиационный дерматит;
- актинические кератозы;
- сенильные кератозы и атрофии;
- трофические язвы, хроническая язвенная и вегетирующая пиодермия, которые долго существуют;
- язвенная и бородавочная форма формы красного плоского лишая;
- рубцовые изменения кожи в очагах эритематозной и туберкулезной формы волчанки
- граниченный предраковый гиперкератоз красной каймы губ, келоиды.

Предраковый меланоз Дюбрея, пигментные актинические кератозы, эпидермо-дермальный пограничный невус обладают большой склонностью к переходу в злокачественное состояние.
В 5-6% случаев отмечаются карциномы развиваются из рубцов, полученных вследствие ожогов. Доброкачественными эпителиальными опухолями, склонными к переходу в злокачественные являются кожный рог (12-20% случаев) и кератоакантома (17,5%).
Хотя вероятность того, что бородавки и папилломы превратятся в злокачественные изменения достаточно мала, все же существует ряд случаев, когда рак развивается из них.
Предраковые заболевания женских половых органов
Наиболее часто происходит поражение шейки матки, на втором месте – яичники, далее – влагалище и наружные половые органы. При этом полипы шейки матки редко перерождаются в рак, так как сопровождаются кровянистыми выделениями, из-за чего быстро диагностируются и своевременно удаляются.

Эрозия может присутствовать у женщины на протяжении месяцев и даже годов и никак себя не проявлять. В случае если эрозия шейки матки существует долго и не лечится, она может стать причиной развития опухоли. Основной причиной развития рака шейки и тела матки является вирус папилломы человека.
Кисты яичников на ранних стадиях у женщин протекают бессимптомно и могут быть выявлены исключительно при гинекологическом осмотре. Всякая распознанная киста удаляется обязательно.
Рак влагалища развивается по причине лейкоплакий. У женщин, которые пренебрегают гигиеной, лейкоплакии превращаются в язвы, которые в будущем могут стать почвой для развития рака. В запущенных стадиях лечение затруднено, в особенности в случае отказа от регулярного осмотра врача. Следует учитывать, что рак влагалища является более опасным, чем рак шейки матки, поэтому все хронические заболевания влагалища должны обязательно лечиться в больничной обстановке.
Зачастую рак является причиной небрежного отношения к своему здоровью и во многих случаях предотвратить его развитие возможно благодаря регулярным осмотрам у врачей. Чтобы не допустить такого исхода следует с особой внимательностью относиться к любым ухудшениям самочувствия и вовремя посещать специалистов.
Предраковые заболевания: основные виды. Предраковые состояния
Слово «рак» из уст врача звучит как приговор – невероятно страшно и жутко. Этот недуг чаще всего выявляют уже на определенных стадиях развития, а ведь мало кто знает, что существуют так называемые предраковые заболевания, которые далеко не так страшны, как кажется, и во всех случаях обратимы. Все, что требуется, это выявить их до того, как они перерастут в нечто более масштабное и неизлечимое.
Расшифровка термина
Предраковые заболевания – это приобретенные или же врожденные изменения некоторых тканей организма, которые способствуют зарождению злокачественных новообразований. Прочитав это, многие могут вздохнуть с облегчением, мол проверяешься регулярно у врачей, и в случае чего они на ранних стадиях обнаруживают болячку. Но на практике с точностью определить, что некая незначительная опухоль во внутренних тканях является именно сигналам о зарождении чего-то более серьезного, крайне сложно. Чаще всего предраковые состояния переносятся пациентом абсолютно безболезненно, человека ничего не беспокоит и не тревожит. Обнаружить их может, пожалуй, лишь определенная техника под управлением опытного врача.
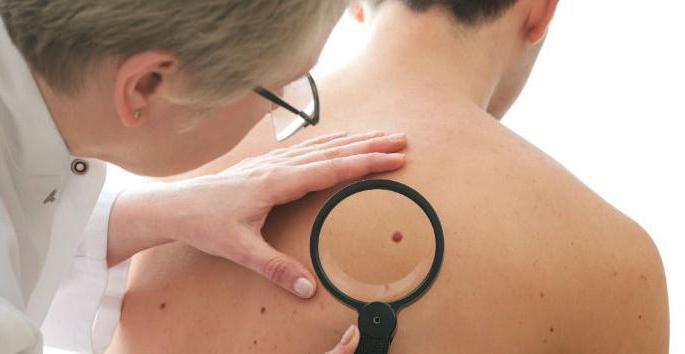
Исторические сведения
В 1870 году отечественный профессор и доктор М. М. Руднев заявил на одной из своих лекций, что рак – такой недуг, который формируется на основе определенных болезней, которые поражали те или иные органы. Он был уверен, что злокачественные опухоли не образуются на ровном месте, за ними что-то стоит. Такой термин, как предраковые заболевания, впервые появился в 1896 году, после того как в Лондоне прошел международный конгресс врачей-дерматологов. В ходе этого мероприятия также было выявлено следующее. Установили, какие именно органы человека подвержены образованию злокачественных опухолей. Следовательно, все предраковые заболевания уже имели точную локализацию, и выявить их было куда проще, чем ранее. За короткий промежуток времени процесс выявления подобных очагов столь серьезного недуга стал весьма популярным в мире медицины и получил название «профилактика рака».
Классификация предрака
С клинической точки зрения предраковые состояния делятся на две категории: облигатные и факультативные. Как ни странно, болезни, относящиеся к обоим группам, имеют врожденный или же наследственный характер, их практически невозможно приобрести самостоятельно или от кого-то заразиться ими (как известно, онкология не передается воздушно-капельным путем). Сразу подчеркнем, что большинство недугов, которые будут описаны ниже, мало знакомы простым людям и встречаются не так уже и часто. Но при первом появлении хотя бы одного из симптомов этих болезней немедленно следуйте к онкологу, тестируйтесь и проходите курс профилактики рака. Что же, теперь детально рассмотрим, какие именно недуги входят в первую и вторую категорию, и какова их дальнейшая судьба.
Облигатная категория
Эта группа болезней обусловлена исключительно врожденными факторами. В проценте случаев от 60 до 90 такие недуги служат хорошей основой для дальнейшего развития рака, так как они стимулируют рост злокачественных опухолей в организме. В облигатной категории стоит назвать следующие заболевания:
- Всевозможные полипы, которые могут образовываться как на слизистых оболочках, доступных для человека, так и во внутренних органах. Полипы сами по себе являются новообразованиями, и при малейшем сбое они становятся вредоносными для человека.
- Кисты, которые образуются железисто-секреторных органах, – это также фоновые и предраковые заболевания. Эти затвердения чаще всего обнаруживают в яичниках, поджелудочной, в щитовидке, в слюнных и молочных железах.
- Пигментная ксеродерма – единственное наследственное заболевание в данной категории, которое служит основой для рака кожи.
- Семейный полипоз толстой кишки – небольшое отклонение, которое встречается в организме практически каждого человека. Однако в некоторых случаях, если имеется предрасположенность к онкологии, подобное разрастание клеток приводит к образованию злокачественной опухоли. Такие полипы могут стать причиной развития рака кишечника или желудка.
Факультативная группа
Иногда исчерпывающий ответ на вопрос о том, от чего бывает рак, дают конкретные заболевания, которые знакомы практически каждому человеку. Они не так распространены, как простуда или грипп, но могут застать врасплох каждого. Среди них назовем следующие:
- Эрозия шейки матки.
- Папиллома.
- Атрофический гастрит.
- Кожный рог.
- Кератоакантома.
- Язвенный колит.
Но если ничего из вышеперечисленного не было обнаружено у пациента, а злокачественная опухоль все равно образовалась? Воспаление в любом органе, в любой слизистой или даже на поверхности кожи – это то самое главное, от чего бывает рак. Неестественные клеточные образования могут появиться даже на фоне хронического бронхита, если в органах дыхания постоянно происходит процесс воспаления. То же самое касается язв, гастритов, сахарного диабета и так далее.
Два вида лечения предрака
Многие врачи придерживаются так называемого правила отрезать проблему или очаг заболевания. Иными словами, проводится операция, в ходе которой опухоль или нарост, возникшие в организме, просто удаляются с помощью скальпеля. Длительное время считалось, что такой метод самый эффективный, но оказалось, что это не совсем так. Дело в том, что даже после ликвидации злокачественных образований в тканях остаются «корни» болезни, которые в скором будущем дадут новые «плоды». Например, предраковые заболевания шейки матки – это полипы. Их можно удалить, причем в некоторых случаях даже без врачебной помощи, самостоятельно. Однако вскорости будут нарастать очередные новообразования, возможно, даже большие по размеру и куда опаснее для здоровья. Необходимо регулярно обследоваться, проходить профилактику и тотально следить за своим организмом.
Желудок
Этот орган будто служит мишенью для самых разнообразных недугов. Более того, именно он отвечает за наш внешний вид, за состояние кожи и волос, даже за настроение. Предраковые заболевания желудка – это практически все болячки, которые протекают в нем и сопровождаются воспалительными процессами. Например, на фоне, казалось бы, безобидного гастрита может вырасти нечто более опасное и злокачественное. То же самое касается панкреатита, язвы и др.
Итак, вкратце предраковые заболевания желудка – это хроническая язва, полипоз различных отделов кишечника, гипертрофический гастрит, сниженная кислотность желудка. Также злокачественные опухоли могут начать развиваться на фоне ранее проведенных операций по удалению конкретной части желудка.
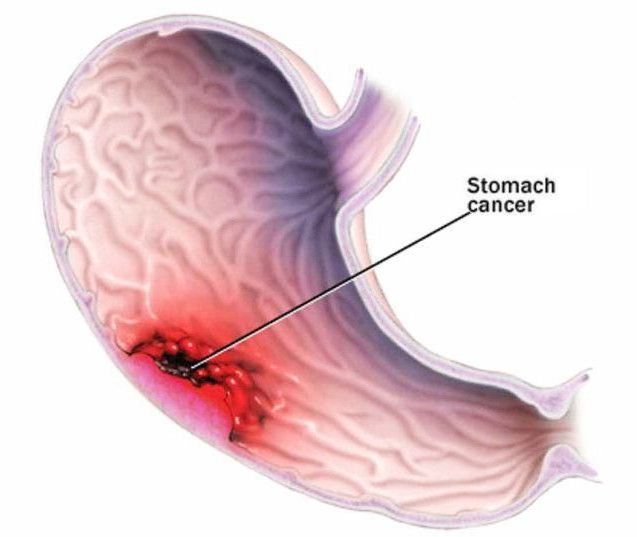
Профилактика
Считается, что распространение и развитие рака желудка зависит от географического местоположения. Суть заключается в том, что в каждой стране люди питаются определенными продуктами, которые могут либо стимулировать чрезмерный рост раковых клеток, либо притормаживать этот процесс. Таким образом, было выявлено, что соленья, бобы, жареные и копченые продукты, рис в больших количествах, а также недостаток витаминов являются причиной образования и развития злокачественных опухолей. А вот потребление в пищу всех молочных продуктов снижает риск возникновения онкологии желудка.
Гинекология
В данной отрасли различают два вида предрака: внешних половых органов и шейки матки. В первой категории можно выявить два основных недуга, которые служат фоном для дальнейшего образования злокачественной опухоли.
- Лейкоплакия – дистрофический недуг, который сопровождается ороговением слизистой оболочки влагалища. Также в процессе возникают сухие белые бляшки с последующим образованием склероза и сморщиванием тканей.
- Кауроз вульвы характерен сморщиванием и атрофией слизистой оболочки, клитора и малых половых губ. В результате кожа наружных половых органов становится гиперчувствительной, появляется невыносимый зуд и жжение.
Предрак во внутренних половых органах
Как ни странно, данная категория болезней куда более распространена и, конечно же, более опасна. Чаще всего предраковые заболевания шейки матки определяются в гинекологическом кабинете после осмотра или после анализов, и среди них можно назвать следующие:
- Эрозия.
- Лейкоплакия влагалища.
- Полипы.
- Эритроплакия.
- Эктропион.
В большинстве случаев предраковые заболевания в гинекологии требуют оперативного вмешательства. После того как очаг недуга полностью вырезан, пациенту необходимо проходить длительный и регулярный курс профилактики, дабы болезнь не вспыхнула с новой силой.
Рак в стоматологии
Здоровыми должны быть не только зубы и десны, но и все части ротовой полости – так утверждают дантисты. Следить нужно за состоянием верхнего и нижнего неба, языка, внутренней части щек, а также за губами и даже за гландами. Ведь все эти органы и части тела находятся в непосредственной близости друг к другу, и все те болезни, которые появляются на одном из них, быстро распространяются на все остальные. Как ни странно, рак – недуг, который может поразить даже полость рта. Его развитие чаще всего берет начало с совершенно безобидных, на первый взгляд, дефектов, которые и болезнью-то назвать тяжело. Это могут быть постоянные трещины на губах, определенного цвета и структуры налет на языке, небольшие пупырышки и ранки на небе. Поэтому прежде, чем мы перейдем к детальному рассмотрению всех недугов, связанных с этой слизистой оболочкой, предупреждаем: внимательно следите за собой, обращайте внимание на все изъяны и беспокоящие вас моменты. Лучше зря обратиться к врачу, нежели потом жалеть.
Внешние изменения, которые свидетельствуют о предраке
В некоторых случаях вы сами можете обнаружить на своем теле некоторые метаморфозы, которые будут означать, что в организме пошло что-то не так. В ряде таких изменений могут быть следующие:
- Слизистая оболочка теряет влагу, становится сухой и сморщенной.
- На ней появляются участки помутнения.
- Некоторые ее области могут быть деэпидермизированные.
- Микротрещины становятся патологией, от которой невозможно избавиться.
- Повышенная кровоточивость. Это связано с тем, что сосуды и капилляры становятся слишком хрупкими.
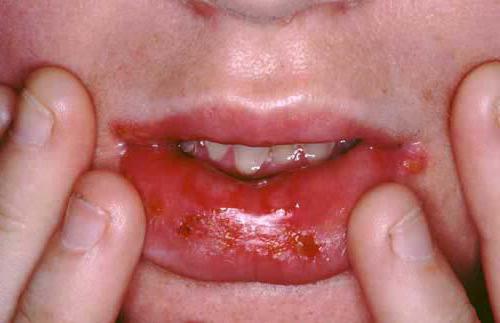
Список болезней и фоновых состояний
Предраковые заболевания полости рта также делятся на облигатные и факультативные. Сразу отметим, что по тяжести они могут быть идентичными или даже облигатный недуг будет переноситься легче, чем факультативный. Но в первом случае образование злокачественной опухоли неизбежно, а во втором – это лишь один из вариантов развития событий. Итак, в категорию облигатных относят следующие:
- Эритоплазия Кейра, а также болезнь Боуэна.
- Абразивный преканцерозный хейлит Манганотти.
- Узелковый или бородавчатый предрак.
- Органичный гиперкератоз красной каймы.
Как оказалось, факультативных предраковых сосотяний полости рта куда больше, чем облигатных. Многие из них в дальнейшем преобразуются в раковую опухоль в среднем в 15 процентах случаев. Но мы все-таки перечислим их:
- Кожный рог.
- Папилломы.
- Эрозивная и веррукозная лейкоплакия.
- Кератоакантома.
- Наличие язв на слизистой оболочке (чаще всего они хронические).
- Постоянно потресканные губы.
- Хейлиты различных видов.
- Пострентгеновский стоматит.
- Плоский лишай.
- Красная волчанка.
Подведение итогов
В медицинской теории предраковые состояния – это конкретные заболевания, которые поддаются лечению и профилактике. Поэтому считается, что, обнаружив их, можно уберечь пациента от летального исхода. На практике же оказывается, что таких состояний куда больше, чем было описано выше. Дело в том, что раковые опухоли могут зарождаться в самых неожиданных местах и органах. Они формируются в тех областях, где регулярно происходят воспалительные процессы. И самое главное, об этих процессах сам человек может даже не подозревать. Поэтому следить за своим организмом нужно с особой внимательностью, регулярно проходить осмотр у врачей и заботиться о себе.
Предраковые заболевания желудка — Онкология
Некоторые патологические процессы, развивающиеся в слизистой оболочке, с большим или меньшим основанием относятся к предраковым заболеваниям желудка.
Исходным состоянием для рака желудка является ряд заболеваний, длительное хроническое существование которых совсем не обязательно, однако все же может закончиться развитием рака. К предраковым заболеваниям желудка относятся хронические гастриты, полипы и язвы желудка.
Хронический гастрит — очень часто встречающееся у человека заболевание. На высокую частоту гастритов при раке желудка указывают многие авторы. Но есть и другие сведения. В последние годы высказывается мнение, что взаимосвязь гастрита и рака не может вчитаться доказанной. Так, по данным Стюарта и Гисса, у внешне здоровых людей, начиная со второго десятилетия жизни, уже могут наблюдаться гастритические изменения.
Считают реальным следующие три варианта взаимоотношений:
- случайное совпадение гастрита и рака;
- развитие гастрита, предшествующее возникновению рака
- последующее появление гастритических явлении в результате наличия опухоли.
Первые две возможности, конечно, наиболее вероятны. Наблюдения указывают на то, что гастритические изменения при раке выражены ярче, чем при его отсутствии, и проявляются в виде гиперплазии и атипических разрастаний желез, в их углублении в подслизистый слой с приближением к нему кишечных железистых трубок. Эти изменения могут пойти и в другую сторону — к атрофическому гастриту с истончением слизистой оболочки, уплощением и исчезновением ее складок и с потерей большей части желез. Существуют доводы в пользу того, что гипертрофический и атрофический гастриты являются часто звеньями одной и той же цепи, но отдалены друг от друга во времени. Так, гиперпластический гастрит с повышенной кислотностью в дальнейшем может перейти в атрофический с гипохлоргидрией и ахлоргидрией.
Ахлоргидрия — очень распространена, наблюдается у 25— 30% людей и даже у 50% лиц старше 50 лет. У больных раком желудка она наблюдается более чем в 70% случаев. Иногда вслед за ахлоргидрией у больных с хроническим гастритом возникает пернициозная анемия, с которой иногда сочетается рак желудка. Течение этого процесса очень медленное (нередко 8— 15 лет). 1—1,5% всех раков желудка развивается на фоне пернициозной анемии.
Гиперпластический гастрит вызвал в эксперименте у обезьян Лашбо после длительного содержания их в атмосфере паров смазочного автомобильного масла. Через 3 месяца у этих обезьян развивались, наряду с воспалительной инфильтрацией и аденомами подслизистого слоя, усиленная пролиферация эпителиальных элементов слизистой оболочки с образованием на утолщенных складках полипоидных разрастаний с проникновением железистых трубок сквозь tunica muscularis mucosae и возникновением глубоко расположенных эпителиальных кист. Сходные изменения слизистой оболочки наблюдали в экспериментах с крысами при кормлении их перегретыми жирами и холестерином, облученным ультрафиолетовыми лучами.
Однако не все авторы описываемые изменения в слизистой оболочке желудка трактуют как гастрит, некоторые квалифицируют их как структурную перестройку железистого аппарата желудка, являющуюся результатом усиленной функциональной нагрузки, а не воспалительного процесса. Необходимо все же признать, что хроническое воспаление или усиленная функциональная нагрузка (а возможно, и то и другое) вызывают повышение пролиферативной активности железистого эпителия, а там, где возникают точки избыточной пролиферации, создаются условия для развития новообразований. С этих позиций хронический гастрит надо считать предраковым заболеванием желудка.
Шиндлер сообщает, что больные гиперпластической, атрофической и атрофически-инфильтративной формами гастрита в три раза чаще болеют раком желудка, чем здоровые люди того же возраста. Отсюда возникает вывод о необходимости диспансеризации больных хроническими гастритами, особенно при наличии сочетания с ахилией и пернициозной анемией.
Доброкачественные опухоли — полипы — также относятся к предраковым заболеваниям желудка. Роль полипоза в возникновении рака желудка установлена не только клиницистами, но и патологоанатомами. Мнения авторов по этому вопросу разноречивы лишь в определении частоты перехода одного состояния в другое. Частота злокачественного превращения полипов в рак желудка равна 30—50%.
При множественных полипах вероятность малигнизации повышается. Возможно возникновение множественных раков из нескольких полипов.
Ясно выраженной симптоматики доброкачественные опухоли не дают. В одних случаях они протекают совершенно бессимптомно, в других же, наоборот, могут вызвать бурные клинические симптомы с явлениями непроходимости, зависящими от полной закупорки привратника со всеми признаками стеноза (например, полипы пилорического отдела желудка, располагающиеся на длинной ножке). Полипоз тела желудка и кардии может вызвать картину гастрита с анемией и исхуданием.
Часто при исследовании больных никаких изменений уловить не удается, несмотря на определяющуюся рентгеноскопически опухоль. Больше того, вследствие мягкой консистенции многие полипы не прощупываются даже на операционном столе через обнаженную стенку желудка. Поэтому в таких случаях рекомендуется гастротомия. Поэтому рентгеноскопическому методу в диагностике доброкачественных опухолей и полипов придается исключительное значение.
Ранний диагноз рака желудка возможен лишь тогда, когда все больные, страдающие хотя бы незначительными диспептическими явлениями, а также всякого рода гастритами, полипами, язвами и другими предраковыми заболеваниями желудка, будут диспансеризованы и подвергнуты рентгенологическому и лабораторному исследованию.
Возраст больного непоказателен при суждении о возможности злокачественного превращения доброкачественной опухоли: она в большом проценте случаев малигнизируется как у молодых, так и у пожилых субъектов.
Диагностировать начальную фазу канцеризации доброкачественной опухоли чрезвычайно трудно, а подчас и невозможно. Поэтому нужно считать полипы и полипозные гастриты потенциально злокачественными и предпринимать радикальную операцию — частичную резекцию желудка.
При изучении предраковых заболеваний желудка (клинические и секционные данные) с целью уточнения процесса, предшествующего возникновению рака ряд авторов обнаружили сравнительно невысокий процент (от 1,5 до 5,2%) развития злокачественных опухолей из полипов. Следует думать, что этот процент в действительности выше, так как при развившемся раке желудка нельзя с точностью выяснить предшествовавший образованию опухоли процесс в желудке. Полипы желудка могут быть чисто аденоматозного строения без воспалительных явлений.
Течение полипоза длительное, клиническая симптоматика мало выражена. Угроза малигнизации полипов выдвигает перед онкологом задачу их удаления. Большинство исследователей придерживаются мнения о необходимости резекции 3/4 желудка, другие считают возможным ограничиться их удалением с небольшим участком слизистой оболочки у основания полипа.
При выраженном полипозе, особенно при множественном, показана резекция желудка, а при одиночных, небольших полипах — диспансеризация с рентгенолоогическим исследованием не реже 2 — 3 раз в год. Язвенная болезнь также требует к себе внимания как предраковое заболевание желудка. По данным различных авторов, частота малигнизации язв различна и колеблется от 3 — 5 до 9%.
Критерием для доказательства происхождения рака желудка из язвы служат патоморфологические особенности опухоли (малигнизация в одном, чаще дистальном крае язвы, большой диаметр язвы — до 2—2,5 см). Следует подчеркнуть, что язва двенадцатиперстной кишки почти никогда не бывает предраковым заболеванием желудка, об этом свидетельствуют многочисленные наблюдения.
Клинические симптомы малигнизации язвы не особенно ярки. Все же некоторые изменения в течении язвенного процесса наблюдаются. Язвенные больные подлежат диспансеризации и подвергаются рентгенологическому исследованию 2—3 раза в год, при подозрении необходимо хирургическое вмешательство. Рентгенологически язва желудка характеризуется наличием ниши, иногда с воспалительным валом.
Учитывая большую распространенность рака желудка, вряд ли имеются основания говорить о сколько-нибудь значительной роли наследственного предрасположения желудка к опухолевому росту. Однако следует полагать, что в результате длительного пребывания в однородных условиях внешней среды многократные однотипные воздействия на слизистую оболочку в течение ряда поколений могут способствовать развитию приобретенной готовности к пролиферативным процессам и к злокачественному росту. При этом сказывается влияние других экзогенных и эндогенных факторов. Исключение последних или изменение условий, способствующих развитию склонности эпителия к пролиферации, может оказаться достаточным, чтобы злокачественный рост не наступил.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Предраковое состояние желудка что это такое
Предраковое состояние желудка
Более чем в 50% случаев злокачественная болезнь желудка является следствием длительного вялотекущего гастрита, когда не проводится необходимое лечение. Еще одно предраковое состояние желудка – это язвенная болезнь, которая развивается на фоне хронического воспаления слизистой органа. Кроме того, не стоит упускать из внимания полипы желудка, предрасполагающие к малигнизации клеток.
Симптомы и признаки предраковых состояний желудка
Особенностью желудочного поражения является длительное течение болезней без выраженных клинических признаков, из-за чего пациент зачастую обращается к врачу на поздних стадиях патологии.
Чтобы своевременно обнаружить заболевания желудка, необходимо знать, как они проявляются:
- Гастрит с низкой кислотностью характеризуется метеоризмом, чувством тяжести, отрыжкой пищей, поносом и снижением аппетита.
- Гастрит с увеличенной кислотностью проявляется изжогой, болевым синдромом (натощак) в области желудка, метеоризмом, запорами и повышенным аппетитом.
- Симптомы язвенной болезни заключаются в наличии болей различной интенсивности, характера и времени появления. Также наблюдается тошнота, рвота, снижение аппетита, запоры, тяжесть и вздутие живота.
- К признакам полипа желудка относятся диспепсические расстройства (тошнота, метеоризм, изжога, нарушение кишечной функции), периодические боли и чувство распирания.
Как распознать предраковое состояние желудка?
В диагностике и лечении заболеваний ведущим моментом является правильная постановка диагноза. Для этого используются различные лабораторные и инструментальные методики, благодаря которым удается получить полную картину патологического состояния.
Для выявления дефектов слизистой, ее изменения или появления новообразований, широко используются следующие методы диагностики:
- ФЭГДС, с помощью которой удается просмотреть состояние слизистой желудка и при необходимости выполнить биопсию подозрительного участка.
- Рентгенография с контрастом позволяет оценить проходимость пищевого комка по пищеварительному тракту и обнаружить дефекты слизистой.
- Анализ крови на определение уровня гемоглобина, эритроцитов, СОЭ, онкомаркеров желудка.
- Серологический способ, дыхательный, каловый или уреазный тест – для выявления H.pylori.
Все обследования рекомендуется проводить натощак для более точного получения результатов, на основании которых определяется точный диагноз и дальнейшая тактика лечения.
Как предотвратить развитие рака?
Значительно уменьшить риск малигнизации можно придерживаясь некоторых рекомендаций. Нижеперечисленные советы помогут не только остановить прогрессию патологии, но и нормализовать обменные процессы и пищеварение в целом.
- Отказ от курения, алкогольных и газированных напитков.
- Регулярные визиты к стоматологу для санации полости рта.
- Контроль над принимаемыми лекарственными средствами, особенно группы нестероидных противовоспалительных препаратов.
- Своевременное лечение инфекций.
Питание:
Отдельно следует сказать о рационе питания. Прием пищи должен проходить в одно и то же время с перерывами не более 4-х часов. Ужинать рекомендуется за 2 часа до сна. Не допускается переедание и “сухомятка”.
Пищевые продукты должны содержать достаточное количество витаминов и микро-, макроэлементов. Необходимо отказаться от жареных, жирных, острых блюд, специй, консервированных изделий и транс-жиров (маргарин, майонез, чипсы, полуфабрикаты, фаст-фуд).
Следует обогатить питательный рацион растительной клетчаткой, овощами (морковь, свекла, сладкий перец), молочными изделиями, рыбой, орехами, печенью, кукурузой, овсянкой и фасолью.
Также требуется следить за водным балансом, ежедневно выпивая 1,5-2 литра жидкости (сок, негазированная вода, зеленый чай).
Важно знать: Диета при раке желудка
Лечение
Диагностировав хронический гастрит, лечебная тактика заключается в соблюдении диеты, приеме препаратов, контролирующих секрецию соляной кислоты и защищающих слизистую от ее разрушающего действия.
Лечение язвенной болезни подразумевает назначение антибиотиков для борьбы с H.pylori (“Кларитромицин”, “Амоксициллин”). Также применяются антисекреторные средства и антациды (“Альмагель”, “Маалокс”), которые защищают слизистую от соляной кислоты.
Кроме того, эффективны блокаторы Н2-гистаминовых рецепторов (“Ранитиди”, “Квамател”), блокаторы протонной помпы (“Омез”, “Контролок”, “Нексиум”), а “Вентер” и “Де-Нол” окутывают слизистую и стимулируют заживление язвенного дефекта.
Из успокоительных медикаментов рекомендуются “Тенотен”, “Валериана”, “Глицин”, из пробиотиков – “Линекс”, из спазмолитиков – “Но-шпа”, “Дюспаталин”, а для стимуляции моторики используется “Мотилиум”.
Если же обнаружен полип в желудке, рассматривается вопрос о хирургическом вмешательстве.
Прогноз
Малигнизация клеток желудка на фоне язвенной болезни встречается в 2-3 % случаев. При наличии полипа диаметром около 2-х сантиметров частота ракового перерождения достигает 24%. В связи с тем, что на ранней стадии симптоматика зачастую отсутствует, не стоит пренебрегать профосмотрами, ведь благодаря им можно своевременно обнаружить предраковое состояние желудка и избежать развития злокачественного заболевания.
orake.info
Предраковое состояние желудка: признаки и лечение — Рак Инфо
Гастрические изменения в слизистой при раке отмечаются весьма часто. Раздражения, исходящие из нервной системы, способны нарушать нормальный регенераторный процесс в желудочных железах и тем самым способствовать развитию полипозного процесса. В. А.
Иванов в течение 3 лет проследил в эксперименте при воздействии на шейные отделы вегетативной нервной системы изменения в слизистой оболочке желудка. Слизистая в этих опытах претерпевала стадию экссудативного воспаления, с высокой кислотностью.
С течением времени экссудативное воспаление переходило в стадию атрофических процессов и снижения кислотности до ахилии включительно.
В этом периоде на слизистой оболочке, главным образом в антральном отделе, наблюдались полипозные разрастания, имеющие вид обычного полипоза, то есть развивалось предраковое состояние желудка.
Иногда у лиц с длительным хроническим гастритом и ахилией развивается пернициозная анемия и рак. По данным Шиндлера, больные, страдающие различными формами гастрита, чаще заболевают раком желудка, чем здоровые лица соответствующего возраста.
Гастрит при раке желудка может быть в 3 вариантах: как х


 Все ингредиенты для супов при язве должны быть свежими
Все ингредиенты для супов при язве должны быть свежими Супы рекомендованы в послеоперационный период
Супы рекомендованы в послеоперационный период Овсяной суп с молоком
Овсяной суп с молоком Тыквенный суп-пюре
Тыквенный суп-пюре




















 Многие мечтают избавиться от лишнего веса поэтому, когда при гастрите ненужные килограммы начинают уходить, такой симптом может, сначала восприниматься даже положительно. Однако когда этот процесс доходит до истощения, человек сталкивается со многими проблемами.
Многие мечтают избавиться от лишнего веса поэтому, когда при гастрите ненужные килограммы начинают уходить, такой симптом может, сначала восприниматься даже положительно. Однако когда этот процесс доходит до истощения, человек сталкивается со многими проблемами. При восстановлении целостности поврежденной желудочной оболочки, неприятные симптомы начинают исчезать. Но снижение веса при этом может не прекращаться. И такое состояние сигнализирует о патологиях, развившихся на фоне гастрита. В этом случае, чтобы выяснить из-за чего именно происходит снижение массы тела, специалист может назначить следующие исследования:
При восстановлении целостности поврежденной желудочной оболочки, неприятные симптомы начинают исчезать. Но снижение веса при этом может не прекращаться. И такое состояние сигнализирует о патологиях, развившихся на фоне гастрита. В этом случае, чтобы выяснить из-за чего именно происходит снижение массы тела, специалист может назначить следующие исследования:








 Часто у нас воникает много вопросов относительно снижения веса. Можно ли принимать таблетки для похудения? Можно ли заниматься спортом на голодный желудок? Бывают ли операции по «ушиванию» желудка? Как лечить изжогу? На все эти вопросы ответит врач GMS Clinic, гастроэнтеролог, гепатолог, к.м.н. Сергей Сергеевич Вялов.
Часто у нас воникает много вопросов относительно снижения веса. Можно ли принимать таблетки для похудения? Можно ли заниматься спортом на голодный желудок? Бывают ли операции по «ушиванию» желудка? Как лечить изжогу? На все эти вопросы ответит врач GMS Clinic, гастроэнтеролог, гепатолог, к.м.н. Сергей Сергеевич Вялов.









 Такое явление, как урчание в животе, появляется вследствие воздействия воздуха с желудочным соком. Лишний воздух заглатывается человеком случайно, после чего пища начинает плохо перевариваться, что приводит к усилению перистальтики желудка. В последующем, независимо от того, поступила еда в организм или нет, желудочный сок начинает вырабатываться каждые два часа. И если человек пропускает обед или ужин, то под воздействие желудочного сока и воздуха начинается урчание в животе.
Такое явление, как урчание в животе, появляется вследствие воздействия воздуха с желудочным соком. Лишний воздух заглатывается человеком случайно, после чего пища начинает плохо перевариваться, что приводит к усилению перистальтики желудка. В последующем, независимо от того, поступила еда в организм или нет, желудочный сок начинает вырабатываться каждые два часа. И если человек пропускает обед или ужин, то под воздействие желудочного сока и воздуха начинается урчание в животе. Еще одной причиной такого явления может стать синдром раздраженного кишечника. Возникает такая патология из-за повышенной чувствительности этого органа к внешним раздражающим факторам. Это может быть неправильное питание и сильный стресс. В животе появляются боли, усиливается газообразование, человека мучают запоры и поносы.
Еще одной причиной такого явления может стать синдром раздраженного кишечника. Возникает такая патология из-за повышенной чувствительности этого органа к внешним раздражающим факторам. Это может быть неправильное питание и сильный стресс. В животе появляются боли, усиливается газообразование, человека мучают запоры и поносы.













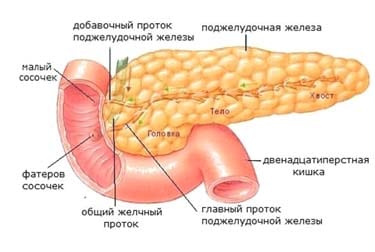 Поджелудочная железа состоит из двух частей: экзокринной и эндокринной. Будучи совсем небольшим (вес здоровой железы составляет около 100 г) органом, поджелудочная железа выполняет две важные функции.
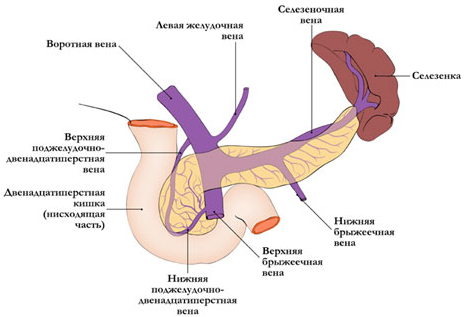
Поджелудочная железа состоит из двух частей: экзокринной и эндокринной. Будучи совсем небольшим (вес здоровой железы составляет около 100 г) органом, поджелудочная железа выполняет две важные функции.









 Чеснок – это мощный стимулятор иммунной системы.
Чеснок – это мощный стимулятор иммунной системы. Исследования индийских учёных демонстрируют, что чеснок или добавки с ним значительно понижают повышенное артериальное давление у лиц, страдающих гипертонической болезнью. Биологическое действие связано с ускорением образования оксида азота, который расширяет артериальные сосуды.
Исследования индийских учёных демонстрируют, что чеснок или добавки с ним значительно понижают повышенное артериальное давление у лиц, страдающих гипертонической болезнью. Биологическое действие связано с ускорением образования оксида азота, который расширяет артериальные сосуды.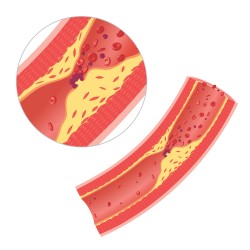 Атеросклероз – крайне опасное заболевание, характеризующееся отложением холестерина в стенках артерий и приводящее к множеству серьёзных патологий: ишемическая болезнь сердца, инфаркт миокарда, хроническая ишемия мозга и т.п.
Атеросклероз – крайне опасное заболевание, характеризующееся отложением холестерина в стенках артерий и приводящее к множеству серьёзных патологий: ишемическая болезнь сердца, инфаркт миокарда, хроническая ишемия мозга и т.п. Свободно-радикальные механизмы приводят к разрушению клеток всего организма и вызывают его старение. К сожалению, головной мозг наиболее подвержен воздействию данного патологического процесса.
Свободно-радикальные механизмы приводят к разрушению клеток всего организма и вызывают его старение. К сожалению, головной мозг наиболее подвержен воздействию данного патологического процесса. Чеснок издревле принимается для уменьшения проявлений усталости и повышения физической и умственной трудоспособности.
Чеснок издревле принимается для уменьшения проявлений усталости и повышения физической и умственной трудоспособности. Высокое процентное содержание соединений серы в чесноке защищает клетки организма от воздействия токсичных тяжелых металлов.
Высокое процентное содержание соединений серы в чесноке защищает клетки организма от воздействия токсичных тяжелых металлов. Исследования на грызунах показывают, что чеснок повышает уровень эстрогенов у женщин, а это, в свою очередь, замедляет возрастную потерю костных тканей и предупреждает такие отклонения, как остеопороз и патологические переломы костей.
Исследования на грызунах показывают, что чеснок повышает уровень эстрогенов у женщин, а это, в свою очередь, замедляет возрастную потерю костных тканей и предупреждает такие отклонения, как остеопороз и патологические переломы костей. Чеснок богат антиоксидантными веществами, которые защищают все клетки человека от воздействия свободных радикалов, токсических продуктов обмена и внешних факторов.
Чеснок богат антиоксидантными веществами, которые защищают все клетки человека от воздействия свободных радикалов, токсических продуктов обмена и внешних факторов. Соединения серы активируют ферментативный аппарат печени, ответственный за обезвреживание токсических веществ и их последующее выведение из организма. Данное свойство было подробно изучено учёными из Ирана.
Соединения серы активируют ферментативный аппарат печени, ответственный за обезвреживание токсических веществ и их последующее выведение из организма. Данное свойство было подробно изучено учёными из Ирана. Несмотря на все преимущества, в отдельных случаях использование чеснока может причинить вред здоровью. Не следует употреблять растение при наличии следующих противопоказаний:
Несмотря на все преимущества, в отдельных случаях использование чеснока может причинить вред здоровью. Не следует употреблять растение при наличии следующих противопоказаний: Ниже рассмотрены основные правила и особенности применения чеснока.
Ниже рассмотрены основные правила и особенности применения чеснока. Трудно сказать, когда люди обратили внимание на свойства чеснока. Историки утверждают, что это растение ведомо человеку с незапамятных времен.
Трудно сказать, когда люди обратили внимание на свойства чеснока. Историки утверждают, что это растение ведомо человеку с незапамятных времен. Целебные свойства чеснока заключаются в наличии большого количества микроэлементов.
Целебные свойства чеснока заключаются в наличии большого количества микроэлементов. Молодой чеснок отличается низкой калорийностью. В 100 гр. такого продукта всего 40 Ккал. Это лучшее средство от авитаминоза. Он содержит много минералов, витаминов, растительный белок.
Молодой чеснок отличается низкой калорийностью. В 100 гр. такого продукта всего 40 Ккал. Это лучшее средство от авитаминоза. Он содержит много минералов, витаминов, растительный белок. Энергетическая ценность зеленой части растения составляет всего 36 ккал.
Энергетическая ценность зеленой части растения составляет всего 36 ккал.
 Натощак следует употреблять сок чеснока в таком количестве: первые пять дней по 10 капель, потом пять дней по 20 капель.
Натощак следует употреблять сок чеснока в таком количестве: первые пять дней по 10 капель, потом пять дней по 20 капель. В чесноке присутствует такой фермент как ейхен. Он разжижает кровь и не дает появляться опухолям в организме женщины.
В чесноке присутствует такой фермент как ейхен. Он разжижает кровь и не дает появляться опухолям в организме женщины. Чеснок содержит тиамин. Этот микроэлемент позитивно влияет на нервную систему мужчин.
Чеснок содержит тиамин. Этот микроэлемент позитивно влияет на нервную систему мужчин. Кожура чеснока не менее полезна, чем зубки. Еще в древнем Риме считалось, что она добавляет мужской силы и омолаживает.
Кожура чеснока не менее полезна, чем зубки. Еще в древнем Риме считалось, что она добавляет мужской силы и омолаживает. В стрелках чеснока содержатся сульфидные соединения.
В стрелках чеснока содержатся сульфидные соединения. 1 крупную головку чеснока перемолоть и залить стаканом водки.
1 крупную головку чеснока перемолоть и залить стаканом водки. Надо перемолоть зубчики чеснока в мясорубке или измельчить в блендере. После этого необходимо смешать в равных пропорциях молотый чеснок и свиной жир.
Надо перемолоть зубчики чеснока в мясорубке или измельчить в блендере. После этого необходимо смешать в равных пропорциях молотый чеснок и свиной жир. Ванны с чесноком делают как холодные, так и горячие. Делают их двумя способы: готовят отвар из чеснока, или измельченный чеснок помещают на дно емкости для купания.
Ванны с чесноком делают как холодные, так и горячие. Делают их двумя способы: готовят отвар из чеснока, или измельченный чеснок помещают на дно емкости для купания. Чеснок в сочетании с молоком, находил применение в народной медицине долгие годы, как антибактериальное средство.
Чеснок в сочетании с молоком, находил применение в народной медицине долгие годы, как антибактериальное средство. Мед и чеснок в медицине применяются от множества болезней.
Мед и чеснок в медицине применяются от множества болезней.
 Каждая хозяйка знает несколько рецептов маринования чеснока. В таком виде он более приятный на вкус и не имеет такого побочного эффекта как неприятный запах изо рта.
Каждая хозяйка знает несколько рецептов маринования чеснока. В таком виде он более приятный на вкус и не имеет такого побочного эффекта как неприятный запах изо рта. Сушеный овощ своими свойствами не уступает свежему, в процессе обработки остаются практически все полезные вещества.
Сушеный овощ своими свойствами не уступает свежему, в процессе обработки остаются практически все полезные вещества.
 Свежий чеснок
Свежий чеснок




 Норма употребления здоровыми людьми −3−4 зубчика в день, и их нельзя есть на ночь.
Норма употребления здоровыми людьми −3−4 зубчика в день, и их нельзя есть на ночь.
 Активизация защитных сил организма происходит благодаря чесночной добавке к пище.
Активизация защитных сил организма происходит благодаря чесночной добавке к пище. Печёный чеснок рекомендован людям, страдающим потерей работоспособности.
Печёный чеснок рекомендован людям, страдающим потерей работоспособности.

 Сало и чесночок — любимое сочетание для многих людей.
Сало и чесночок — любимое сочетание для многих людей.
 С осторожностью нужно отнестись к чесночному лекарственному средству при проблемах с печенью и почками.
С осторожностью нужно отнестись к чесночному лекарственному средству при проблемах с печенью и почками.

 Приём такого чеснока утром осуществляют по 100 мл натощак в течение месяца в марте и сентябре.
Приём такого чеснока утром осуществляют по 100 мл натощак в течение месяца в марте и сентябре.
 Сердцу полезен только свежий чесночок в сыром виде.
Сердцу полезен только свежий чесночок в сыром виде.
 Чеснок с молоком приносит пользу организму, но при противопоказаниях способен нанести и вред.
Чеснок с молоком приносит пользу организму, но при противопоказаниях способен нанести и вред. Полезные свойства лимона и чеснока идеально сочетаются и приносят пользу. Но помните, что нерегулируемое употребление приносит вред.
Полезные свойства лимона и чеснока идеально сочетаются и приносят пользу. Но помните, что нерегулируемое употребление приносит вред.


 Чеснок при простуде способствует скорейшему выздоровлению
Чеснок при простуде способствует скорейшему выздоровлению Чеснок известен как проверенное средство против паразитов
Чеснок известен как проверенное средство против паразитов При некоторых состояниях и заболеваниях организма чеснок приносит вред
При некоторых состояниях и заболеваниях организма чеснок приносит вред Чеснок НСП
Чеснок НСП






 Здоровье Смотреть видео, Если лень читать
Здоровье Смотреть видео, Если лень читать












 У людей, страдающих онкологическими заболеваниями, черная рвота может возникать не только в результате патологических процессов в организме, но и как побочный эффект лечения. Дело в том, что практически все химиотерапевтические препараты оказывают специфическое эметогенное влияние на головной мозг, печень, желудок и кишечник пациента. Так, по мнению специалистов, тошнота и рвота у онкологических больных могут быть спровоцированы следующими факторами:
У людей, страдающих онкологическими заболеваниями, черная рвота может возникать не только в результате патологических процессов в организме, но и как побочный эффект лечения. Дело в том, что практически все химиотерапевтические препараты оказывают специфическое эметогенное влияние на головной мозг, печень, желудок и кишечник пациента. Так, по мнению специалистов, тошнота и рвота у онкологических больных могут быть спровоцированы следующими факторами: Еще одной распространенной причиной рассматриваемого состояния может стать раздражение опереженных рецепторов, расположенных в головном мозге или желудочно-кишечном тракте, которое часто наблюдается у раковых больных. Появление метастазов на поздних стадиях развития рака тоже может спровоцировать появление тошноты и приступов темной рвоты.
Еще одной распространенной причиной рассматриваемого состояния может стать раздражение опереженных рецепторов, расположенных в головном мозге или желудочно-кишечном тракте, которое часто наблюдается у раковых больных. Появление метастазов на поздних стадиях развития рака тоже может спровоцировать появление тошноты и приступов темной рвоты.
 При обильной, непрекращающейся черной рвоте очень важно оказать пациенту правильную доврачебную помощь. В первую очередь больного следует уложить в постель и обеспечить ему абсолютный покой. Непосредственно во время рвотного приступа пациента следует аккуратно перевернуть набок и чуть склонить его голову вниз, чтобы предотвратить попадание рвотных масс в дыхательные пути. Далее наложите на живот пациента холодный компресс или грелку со льдом. Это несколько уменьшит боли, а также поможет остановить возможное кровотечение.
При обильной, непрекращающейся черной рвоте очень важно оказать пациенту правильную доврачебную помощь. В первую очередь больного следует уложить в постель и обеспечить ему абсолютный покой. Непосредственно во время рвотного приступа пациента следует аккуратно перевернуть набок и чуть склонить его голову вниз, чтобы предотвратить попадание рвотных масс в дыхательные пути. Далее наложите на живот пациента холодный компресс или грелку со льдом. Это несколько уменьшит боли, а также поможет остановить возможное кровотечение. Частая рвота является одним из главных признаков развития онкологического заболевания желудка. Как правило, данный рефлекс провоцируется по причине увеличения раковой опухоли, которая воздействует на пищеварительную трубку, нарушая тем самым процесс нормального продвижения пищи. Принято различать два сценария возникновения рвоты.
Частая рвота является одним из главных признаков развития онкологического заболевания желудка. Как правило, данный рефлекс провоцируется по причине увеличения раковой опухоли, которая воздействует на пищеварительную трубку, нарушая тем самым процесс нормального продвижения пищи. Принято различать два сценария возникновения рвоты. Рвота кровью – один из ярких признаков развития ракового заболевания желудка. Как правило, кровяные сгустки появляются в рвотных массах по причине повреждения сосудов. Внутренняя слизистая оболочка желудка очень нежная по своей структуре, поэтому старается отторгнуть любые неприемлемые для нее элементы, вследствие чего и возникает кровяная рвота. В случае возникновения рвоты кровью необходимо срочно обратиться к специалисту, который сможет точно установить причину ее внезапного появления и дать соответствующие рекомендации по ее устранению.
Рвота кровью – один из ярких признаков развития ракового заболевания желудка. Как правило, кровяные сгустки появляются в рвотных массах по причине повреждения сосудов. Внутренняя слизистая оболочка желудка очень нежная по своей структуре, поэтому старается отторгнуть любые неприемлемые для нее элементы, вследствие чего и возникает кровяная рвота. В случае возникновения рвоты кровью необходимо срочно обратиться к специалисту, который сможет точно установить причину ее внезапного появления и дать соответствующие рекомендации по ее устранению. Тошнота, несмотря на то, что ее появление может быть вызвано самыми различными причинами, является одним из классических симптомов рака желудка. Приступы тошноты могут настигать больного как после приема им пищи, так и в любое другое, не зависящее от часов питания, время.
Тошнота, несмотря на то, что ее появление может быть вызвано самыми различными причинами, является одним из классических симптомов рака желудка. Приступы тошноты могут настигать больного как после приема им пищи, так и в любое другое, не зависящее от часов питания, время.


























 Появление диффузных изменений в тканях поджелудочной железы сигнализирует об отклонениях в ее размерах, структуре, плотности, а также о наличии других аномалий органа.
Появление диффузных изменений в тканях поджелудочной железы сигнализирует об отклонениях в ее размерах, структуре, плотности, а также о наличии других аномалий органа. Подобное отклонение выявляется во время проведения УЗИ и означает частичную утрату или рост способности органа поглощать передаваемую ультразвуковую волну при сравнении с установленными нормой параметрами.
Подобное отклонение выявляется во время проведения УЗИ и означает частичную утрату или рост способности органа поглощать передаваемую ультразвуковую волну при сравнении с установленными нормой параметрами.
 Желудок состоит из 3-х слоев: наружной оболочки – тонкого слоя соединительной ткани; мышечной ткани, благодаря которой орган сокращается и продвигает пищу в двенадцатиперстную кишку; слизистой оболочки, вырабатывающей ферменты, необходимые для расщепления белков.
Желудок состоит из 3-х слоев: наружной оболочки – тонкого слоя соединительной ткани; мышечной ткани, благодаря которой орган сокращается и продвигает пищу в двенадцатиперстную кишку; слизистой оболочки, вырабатывающей ферменты, необходимые для расщепления белков.

 В некоторых случаях внутреннее кровотечение может быть спровоцировано заболеваниями или патологиями сосудистой системы:
В некоторых случаях внутреннее кровотечение может быть спровоцировано заболеваниями или патологиями сосудистой системы:
 Если ЖКК было подтверждено, неотложная медицинская помощь заключается в следующем:
Если ЖКК было подтверждено, неотложная медицинская помощь заключается в следующем:
 Уголь хорошо использовать как первую помощь при болях в желудке.
Уголь хорошо использовать как первую помощь при болях в желудке.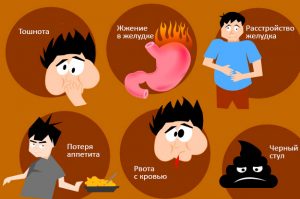 При данном заболевании препарат принесет только пользу.
При данном заболевании препарат принесет только пользу. Некачественная еда и алкоголь, могут привести к отравлению с которым поможет справиться активированый уголь.
Некачественная еда и алкоголь, могут привести к отравлению с которым поможет справиться активированый уголь. Прием препарата может иметь побочные действия.
Прием препарата может иметь побочные действия.