Методы диагностики и дифференциальной диагностики рака желудка
Злокачественная опухоль желудка стоит на втором месте среди самых распространенных раковых заболеваний во всем мире. С помощью современных методов проводится ранняя диагностика рака желудка, что крайне важно для максимальной результативности лечебных мероприятий.
Содержание статьи:Как диагностировать рак желудка?
Прежде чем возникает злокачественная опухоль желудка, у пациента зачастую наблюдается так называемое предраковое состояние. Для него характерны дисплазия и метаплазия слизистого желудочного эпителия на фона язвенной болезни, атрофического или хронического гастритов.
Затем, после предраковой стадии, развитие раковых клеток происходит очень быстро.
Ранний рак увеличивается в размерах в два раза в течение двух-пяти лет! Разрастание злокачественного новообразования вдвое в его уже распространившейся форме происходит по времени от двух до двенадцати месяцев!
При такой ситуации ранняя диагностика рака желудка является жизненно необходимой, поскольку явно выраженные симптомы злокачественной опухоли проявляются весьма поздно.
Для своевременной и максимально точной постановки диагноза используют следующие методы диагностики рака желудка:
- Компьютерную томографию.
- Магнитно-резонансный метод исследования.
- Фиброгастроскопию.
- Рентген.
- УЗИ органов брюшной полости.
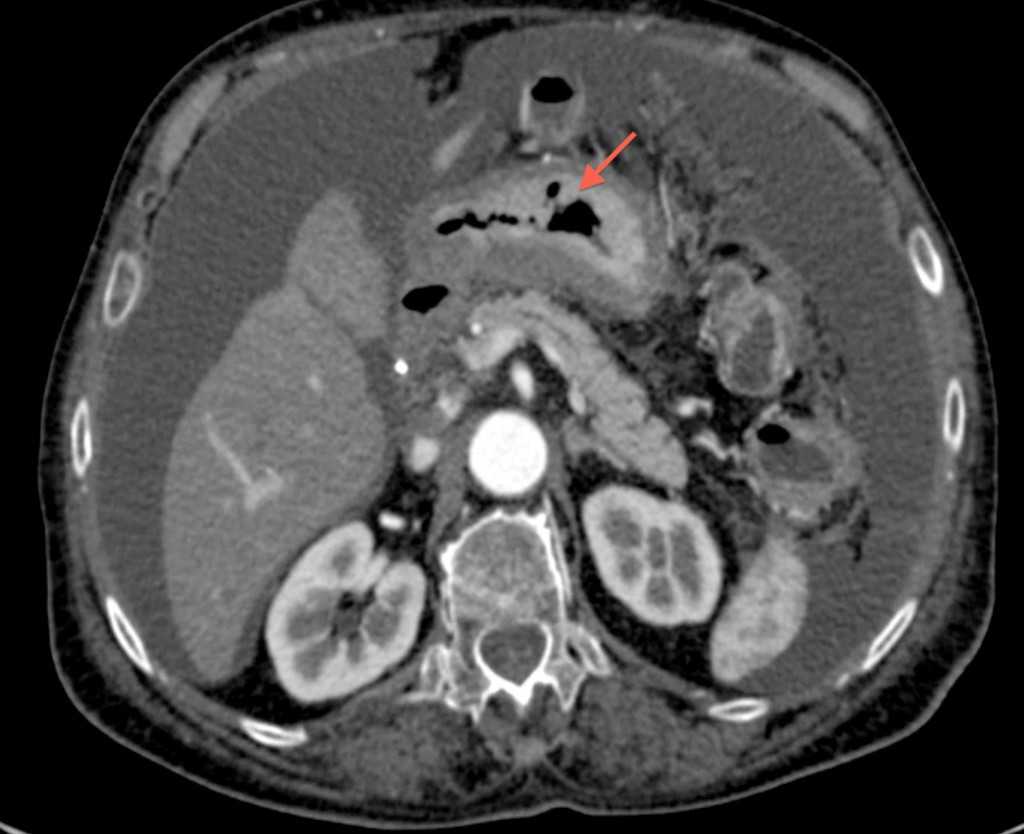
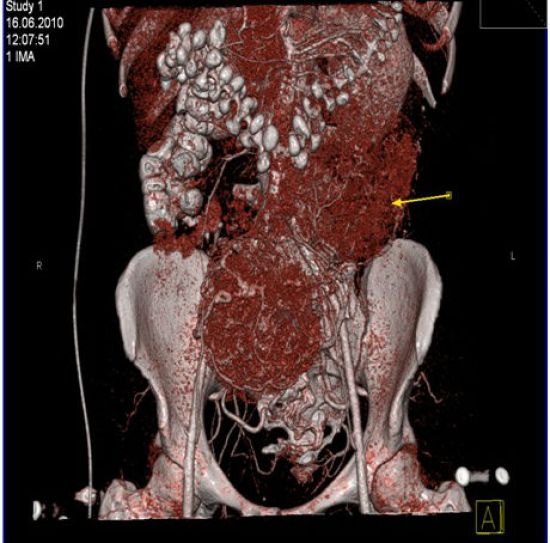
КТ-диагностика оценивает толщину стенки желудка. На её основании можно определить стадию опухолевого поражения, поскольку признаки существующих 4-х стадий рака желудка базируются, в том числе, на наличии и размере утолщения желудочной стенки.
Для более адекватной оценки данного показателя компьютерная томография желудка делается с внутривенным введением контрастного вещества. При этом в артериальной фазе исследование показывает зоны с низкой плотностью тканей, в которых есть некрозы или очаги ишемии. КТ-исследование позволяет распознать опухолевой инфильтрат и нарушенную эластичность желудочной стенки.
Так выглядит рак желудка на КТ:
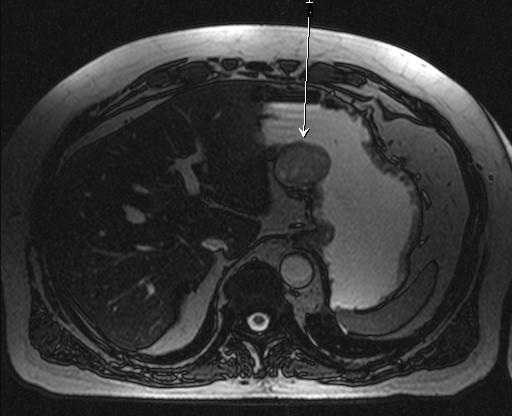
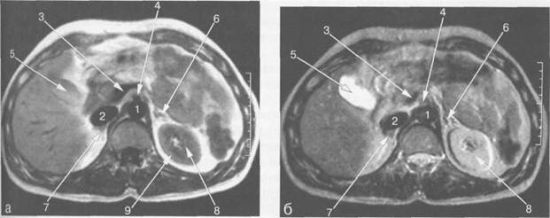
Благодаря МРТ-обследованию, можно выявить метастазирование желудочной опухоли в лимфатические узлы. Изображения, которые получают специалисты с помощью МРТ-диагностики, не показывают доброкачественные, не пораженные раком лимфоузлы, поскольку чувствительность метода не выделяет их из окружающих тканей. Тем более действенным оказывается данное обследование для выявления пораженных раком лимфоузлов.
Так выглядит рак желудка на МРТ:
Одним из наиболее достоверных исследований является фэгдс желудка.
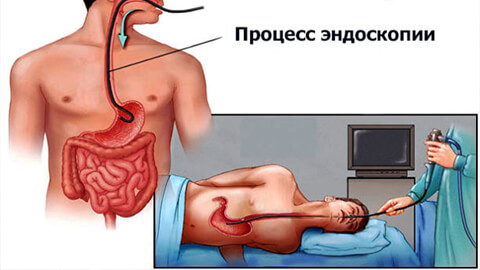
Проводится фиброгастроскопия с помощью эндоскопа, представляющего собой тонкую, длинную трубку с объективом и лампочкой на конце. Эндоскоп вводится пациенту через рот и пищевод прямо в полость желудка. Благодаря гибкости трубки эндоскопа, желудок изнутри врач может осмотреть во всех направлениях.
Кроме досконального осмотра, эндоскопический инструмент позволяет взять для детального изучения на клеточном уровне образцы тканей.
Также аппаратура для эндоскопии желудка дает возможность увеличить изображение изучаемых тканей в несколько десятков раз, сохранить его в памяти компьютера, записать, при необходимости, на видео или зафиксировать в виде фотографии.
В результате фиброгастроскопического исследования врач может визуально оценить наличие и месторасположение опухолевого образования, его величину!
Само исследование представляет собой безопасную процедуру и не сопровождается для пациента болезненными ощущениями.
Рентгенография желудка является важным диагностическим методом, 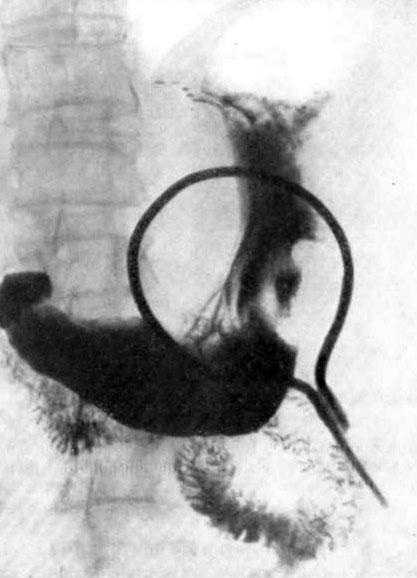 дополняющим эндоскопическое обследование.
дополняющим эндоскопическое обследование.
С помощью рентгена уточняются границы и размеры пораженного опухолью участка!
Также при раке желудка рентген позволяет оценить, затронула ли опухоль 12-ти перстную кишку и пищевод, сужается ли желудок под воздействием рака.
Проведение лучевой диагностики рака желудка с использованием контрастного вещества делает наглядным прохождение пищи через пищеварительную систему и помогает определить степень опухолевого поражения.
Диагностика рака желудка на аппарате УЗИ является также весьма эффективным методом. Ультразвуковое исследование забрюшинного пространства и органов брюшной полости показывает, в каком состоянии находятся у пациента лимфатические узлы, печень, почки, поджелудочная железа и селезёнка.
УЗИ дает возможность распознать, не затронуло ли раковое поражение эти органы,  перейдя на них из желудка.
перейдя на них из желудка.
Кроме вышеперечисленных обследований, при раке желудка диагностическая программа включает следующие мероприятия:
- Анализы на рак желудка – крови, мочи, кала.
- Забор анализа на биопсию.
- Пальпацию врачом области желудка.
- Консультацию хирурга-онколога.
Чтобы качественно и результативно пропальпировать пациента, необходимо несколько раз изменять положение его тела!
Развернутый анализ крови помогает понять, в каком состоянии в целом находится организм пациента. Также при раке желудка в крови обнаруживаются присущие заболеванию химические соединения – так называемые маркеры.
Читайте также: Первые признаки и симптомы рака желудка – как вовремя распознать рак желудка?
Дифференциальная диагностика рака желудка
Исследование дифференциальная диагностика рака желудка нацелено на то, чтобы исключить заболевания, относящиеся к категории предраковых, поскольку их основные симптомы очень схожи с симптоматикой развития злокачественной опухоли.
К таким болезням относятся:
- Язвенная болезнь желудка.
- Полипы желудка.
- Хронический гастрит атрофического характера.
В частности, для дифференциальной диагностики используется анализ кала на скрытую кровь. Если данный анализ показывает положительный результат, можно уверенно говорить об отсутствии язвенной болезни желудка, при которой элементов крови в кале наблюдаться не будет.
Также дифференциальную диагностику нужно проводить по поводу сифилиса и туберкулёза.
Сифилис желудка, если встречается (что бывает нечасто), проявляется, как хронический сифилитический гастрит, либо как характерные для сифилиса гуммы. Гуммы наблюдаются в виде инфильтратов, могут быть разных размеров и форм, одиночные или во множественном числе.
Для сифилитического гастрита типичны язвы, а также превращение желудка в узкий, короткий канал.
Если у пациента имеется туберкулез легких, он находится в группе риска по заболеванию туберкулезом желудка, поскольку, когда больной проглатывает собственную мокроту, туберкулезная палочка регулярно попадает в желудочную среду. Ярко выраженной клинической картины при туберкулёзе желудка не наблюдается. Иногда могут быть аллергические кожные реакции. Точную картину в этом случае даст только гистологический анализ.
Рак желудка довольно часто сочетается с туберкулёзом лёгких!
Применяемые современные диагностические методы позволяют диагностировать рак желудка на ранней стадии, а также удостовериться в отсутствии раковых новообразований следующих внутренних органов:
- Поджелудочной железы.
- Печени в левой её доле.
- Ободочной поперечной кишки.
- Селезёнки.
- Сальника.
www.operabelno.ru
Роль КТ и МРТ в диагностике рака желудка
Рак желудка занимает второе место по заболеваемости среди злокачественных опухолей, уступая раку легкого среди мужчин и раку молочной железы среди женщин.
Так как хирургический метод есть основным в лечении рака желудка, то рассчитывать на полное излечение можно лишь на ранних стадиях заболевания. Таким образом, результаты хирургического лечения рака желудка непосредственно зависят от своевременного выявления заболевания.
По современным представлениям диагностика рака желудка заключается не только в выявлении опухоли, ее локализации, размеров, анатомического типа роста и гистологической структуры, сколько в определении степени распространенности опухолевого процесса. Лучевые и инструментальные методы диагностики, применяемые в настоящее время для распознавания рака, принято разделять на основные и дополнительные. Основными методами, используемыми для первичной диагностики опухоли, являются рентгенологический и эндоскопический .
В настоящее время немногие авторы признают возможность обнаружения с помощью трансабдоминального УЗИ начальной стадии рака желудка . Большинство исследователей считают, что УЗИ является полезным при уже выявленных опухолях желудка, однако в улучшении ранней диагностики его значимость остается спорной. Они также утверждают, что невозможно с помощью гидросонографии определить распространенность прорастания опухоли в стенку желудка .
Значительное внимание в настоящее время уделяют возможностям эндоскопической ультрасонографии, которая соединяет в себе возможности эндоскопии и УЗИ .
Из развивающихся методов ультразвуковой диагностики нельзя не отметить интраоперационную эхографию, которая еще не получила широкого распространения в нашей стране, однако ее значение в определении опухолевых границ во время операции неоспоримо .
Внедрение в практическое здравоохранение современных технологий диагностики, и в частности компьютерной томографии кишечника и желудка, представляет особый интерес в свете возможностей решения проблемы рака желудка .
Первые сообщения об использовании компьютерной томографии (КТ) при диагностике опухолей желудка сделано в 1979 г. M. Komalko. В 1980-1981 гг. L. Moss и соавт. опубликовали работы, в которых обосновали целесообразность применения КТ в определении стадирования рака желудка как с точки зрения точности метода, так и экономических затрат .
Основываясь на КТ-оценке утолщения стенки желудка, признаках прямого распространения опухоли и отдаленных метастазах, авторы выделили 4 стадии рака желудка:
— интрамуральные массы без утолщения стенки желудка;
— утолщение стенки желудка более 1 см и наличие экзофитных масс;
— утолщение стенки желудка и распространение опухоли в прилежащие органы;
— утолщение стенки желудка с наличием отдаленных метастазов.
Они установили, что дооперационное ста- дирование, проведенное по КТ-признакам, подтвердило правильность сделанных выводов как у радикально оперированных больных, так и у больных после пробной лапаротомии. При этом они сделали экономически обоснованную оценку применения КТ, показав, что стоимость одного КТ-исследования составляет 325, а стоимость диагностической лапаротомии — 750 долларов США . В это же время появилась серия публикаций, авторы которых сообщали об успешной КТ — дифдиагностике доброкачественных и злокачественных заболеваний желудка .
Перспективы дооперационного определения стадии опухоли желудка и прогнозирования возможности радикального лечения с помощью КТ послужили стимулом для дальнейших изыскательных работ в этом направлении.
В отечественной литературе существует ограниченное количество публикаций об использовании КТ в диагностике распространения рака желудка. Первые сообщения о применении КТ с целью диагностики местного распространения рака появились в 1989 г. .
Несмотря на отсутствие единого мнения относительно оптимальной методики проведения КТ желудка, необходимо отметить, что ряд авторов осуществляет поиск различных методических подходов при выполнении этого исследования . Это и применение в качестве контраста таких различных средств, как водные растворы рентгеноконтрастных веществ, обычная вода, воздух , и комбинированное применение перорального контрастирования с внутривенным введением препаратов для получения отображения слоев стенки желудка в условиях его гипотонии , а также использование принципа полипозиционного сканирования .
В большинстве зарубежных исследований авторы для заполнения полости желудка предпочитают применять обычную воду . Для усиления отображения слоев стенки желудка предлагается болюсное внутривенное контрастирование контрастным йодсодержащим препаратом .
Значительно меньшее число авторов использует в своих работах в качестве контрастного средства воздух .
В работах Л.М. Портного и соавт. детально представлена методика ПРКТ (пневморентгенокомпьютерная томография), сущность которой состоит в динамическом сканировании желудка в условиях дозированного раздувания его полости воздухом .
Роль КТ в выявлении опухолевого поражения желудка, как и оценка возможностей любого метода, базируется на изучении его КТ-анатомии. Признаком ракового поражения считают утолщение стенки желудка с неровным контуром и возможными выбуханиями в просвет полиповидных разрастаний . Но авторы указывают, что толщина стенки желудка может широко варьировать (от 0,2 до 2,0 см) в зависимости от степени его растяжения, и адекватная оценка этого показателя может быть сделана только после тщательного растяжения желудка с помощью применяющихся контрастных средств .
При контрастном внутривенном усилении в артериальной фазе могут возникать характерные пятнистые зоны низкой плотности, обусловленные ишемическими очагами и некрозами. Считается, что такое патологическое утолщение обычно хорошо видно на фоне неизмененной растянутой стенки желудка. Исключение составляют кардиальный и препило- рический отделы желудка, при сканировании которых возникает проекционное искажение из-за косого прохождения рентгеновых лучей в этих зонах .
Следует учитывать, что при выполнении исследования с жидкими контрастными веществами не исключена возможность гипердиагностики за счет выявления так называемых псевдоутолщений стенки . Вероятность этого явления значительно меньше при воздушном контрастировании просвета желудка. Особого внимания заслуживает факт, на который указывают ряд авторов, высказывая уверенное суждение о возможности с помощью КТ диагностировать непосредственно опухолевую инфильтрацию стенки желудка .
E.J. Balthazar говорит о возможности диагностики с помощью КТ скиррозных раков благодаря выявлению утолщения стенки желудка в месте ее ракового поражения, М.С. Chen и соавт. на основе выявления утолщения стенки желудка и усиления изображения ее слоев утверждают, что точность их диагностики в определении раннего рака желудка составляет 96%, a К. Tsuda и соавт. считают, что при КТ не только возможно отразить интрамуральную опухолевую инвазию, но и выявить 49% ранних раков. При этом специфичность метода достигает 100%. В то же время G. Potente , также полагая, что КТ обнаруживает поражение стенки желудка у больных раком, оценивает этот метод только как дополнительный ввиду его неспособности достоверно распознать не только ранний рак, но и уже достаточно выраженное опухолевое поражение желудка.
Существует еще один важный признак внутристеночной бластоматозной инфильтрации в виде нарушения эластичности (ригидность) стенки желудка в месте ее поражения .
С внедрением в медицинскую практику спиральных компьютерных томографов более активно изучают возможности КТ в уточнении до операции стадии опухолевого процесса в желудке . Однако и при использовании таких современных диагностических технологий обращает на себя внимание разноречивость данных. Так, опухоль степени Т-2—4 легко визуализируется, однако некоторым авторам удавалось обнаружить опухоль степени Т-2—4 у 100% больных только при ретроспективном анализе . Имеются лишь отдельные сообщения, в которых при степени инвазии Т-1 можно было увидеть утолщенную стенку желудка . В основном, при этой степени толщина стенки оставалась в пределах нормы и опухоль не визуализировалась . Степень Т-2 проявлялась стабильным утолщением стенки, но каких-либо критериев, отличающих Т-1 от Т-2, никому выявить не удалось. Степень инвазии Т-3 — прорастание опухоли в серозную оболочку — является очень важной в плане определения прогноза заболевания . Именно в определении Т-3 многие авторы получили хорошие результаты. Существует единодушное мнение, что выход опухоли на серозную оболочку имеет специфический признак — неровность наружного контура стенки желудка с появлением полос мягкотканной плотности в перигастральной жировой клетчатке. По этому признаку удалось определить степень инвазии Т-3 в 83—100% . Замечено, что толщина опухоли в случае выхода ее на серозную оболочку в 95% превышала 2 см. Тем не менее были наблюдения, при которых описанные выше признаки имели место при Т-2 степени прорастания, а некоторые авторы указывают на недостаточную специфичность этих признаков, так как наблюдали их и при других патологических состояниях .
Анализу выявления Т—4 степени прорастания, свидетельствующей об инвазии опухоли в прилежащие ткани и органы, уделено наибольшее внимание в литературе. Но именно в возможностях точного распознавания Т—4 степени существуют противоречивые суждения. Считается, что признаком экстраорганного распространения является исчезновение прослойки жировой ткани вокруг желудка. Несмотря на этот, казалось бы, убедительный признак, большинство исследователей в определении Т—4 степени имели много ошибок и неточностей. E.J. Balthazar и соавт. отмечают высокую чувствительность метода при опухолях желудка IV стадии, но считают, что КТ имеет ограничения при определении ранних стадий поражения . Ряд авторов сдержанно оценивает возможности метода, полагая, что КТ при определении стадии опухоли TN-категорий представляет небольшую ценность .
Наряду с мнением, что сегодня нет абсолютного теста, выявляющего стадию опухоли желудка, некоторые исследователи считают мультиспиральную компьютерную томографию главным методом для ее определения .
Оценка поражения лимфатических узлов с помощью КТ также неоднозначна. В.М. Китаев указывает, что лимфоузлы диаметром более 20 мм достоверно содержат метастазы рака (выявляемость 100%), тогда как при диаметре лимфатических узлов 11-20 мм вероятность метастатического поражения 85,5% . По мнению многих авторов, с помощью КТ возможно определить лишь размеры лимфоузлов, но не природу их увеличения . Наиболее достоверным критерием метастатического поражения лимфатических узлов является конгломерат их при увеличении отдельных узлов более 10 мм в диаметре .
В 70-е годы XX века, через 25 лет после открытия F. Bloch и Е.М. Purcell (1946) феномена ядерно-магнитного резонанса (ЯМР), разработки Р.С. Lauterbur (1974-1982), R. Damadian (1971-1977), J.M.S. Hutchinson (1980) положили начало практическому применению ЯМР в медицине. Клиническое применение МРТ берет свое начало с 80-х годов. Одновременно, в последние два десятилетия прошлого века, появляются публикации, в том числе отечественных ученых, с подробным изложением сущности МРТ и детальным описанием процессов получения изображений, использующихся для диагностики заболеваний различных органов и систем .
О достоинствах и недостатках МРТ по сравнению с другими методами медицинской визуализации написано немало. Следует отметить, что даже с помощью мультиспирального компьютерного томографа последнего поколения истинное изображение можно получить только в аксиальной проекции, а построение всех остальных проекций возможно только путем математической реконструкции . МРТ же изначально свойственна полипроек- ционность исследования, то есть любая проекция является истинной, и при этом без изменения положения пациента во время исследования.
Внедрение новых импульсных последовательностей (ИП) приводит к значительному сокращению длительности исследования, которое всегда было одним из существенных недостатков МРТ. В отечественной литературе имеется небольшое количество публикаций на эту тему . В настоящее время следует отметить, что МРТ весьма слабо представлена в диагностическом алгоритме лучевых методов исследования при заболеваниях желудка, да и вообще всего желудочно-кишечного тракта.
Разработаны пероральные контрастные средства для исследования различных отделов ЖКТ, в том числе и для желудка, хотя и в этом вопросе остается много разногласий между отдельными авторами. В результате можно отметить, что при использовании современных технологий МРТ постепенно находит свое место в диагностике заболеваний желудка . И все же в настоящее время МРТ применяется в основном для определения стадии опухолевого процесса по N и М категориям. Чувствительность выявления метастазов рака желудка в перигастральных лимфатических узлах при МРТ составила 34,1%, при КТ — 18,7%, а при УЗИ — 5% с учетом размеров лимфатических узлов. (При этом размеры пораженных метастатическим процессом лимфатических узлов в 80% были 1,5 см и более.) . На основании своих исследований авторы делают вывод, что МРТ в предоперационном периоде является наиболее оптимальным методом определения метастазов в лимфоузлы. По данным M. Dux и соавт., лимфатические узлы лучше видны при использовании SE-, GRE-последовательностей . Использование GRE-последовательности дает более высокую степень определения лимфатических узлов как структур с сигналом высокой интенсивности, отличным от сигнала окружающих тканей. Чувствительность МРТ-визуализации метастазов равна 87%. Эти же ученые отмечают, что большая часть доброкачественных лимфатических узлов не определяется на МРТ-изображениях, так как интенсивность сигнала не воспаленных и не неопластических лимфатических узлов практически идентична интенсивности сигнала от окружающих тканей, что затрудняет их идентификацию. Чувствительность МРТ определения инфильтрированных опухолью лимфатических узлов, по данным M. Dux и соавт., была сравнима с таковой при эндо-УЗИ и превышала таковую при КТ. Специфичность же составила 60%, что не превышало этот же показатель при других методах лучевой диагностики . По мнению A.Y. Kim и соавт., КТ несколько превосходит МРТ в выявлении N-стадии опухолевого процесса при раке желудка (73 против 65% соответственно; р > 0,05) . K.M. Sohn и соавт. приводят данные, что при определении N-стадии опухоли величины точности МРТ и спиральной КТ составили 55 и 58,6% соответственно при отсутствии статистической достоверности (завышение данных при МРТ и спиральной КТ составляло 10 и 6,9%, а занижение — 34,5 и 34,5% соответственно), то есть данные МРТ и спиральной КТ по точности выявления метастатически измененных лимфатических узлов оказались практически равнозначны .
Из отечественных литературных источников данные об использовании МРТ в определении метастатически измененных лимфоузлов при раке желудка нам встретились лишь в нескольких работах, где отмечено, что наиболее чувствительными и точными методами в их выявлении при N 1 являются КТ и МРТ (73 и 61% соответственно), а более специфичными — КТ и УЗИ (54 и 52%). Для N 2 наиболее чувствительными были также МРТ и КТ (70 и 67% соответственно), специфичными — УЗИ и КТ (66 и 62%), тогда как по точности все 3 метода были равны 64% . Однако практически все онкологи сходятся во мнении, что определение стадии рака желудка ограничено неспособностью КТ, определить наличие опухолевого поражения в лимфатические узлы при условии их нормального размера .
Чувствительность МРТ при определении стадии рака желудка по М-критерию, по мнению Р.Ф. Бахтиозина, значительно выше и достигает 89—95%, а специфичность — 61—92%. Чувствительность МРТ в выявлении метастазов по М-критерию составляет 70%, а специфичность — 67% . В настоящее время онкологи сходятся во мнении, что МРТ является одним из ведущих методов исследования печени и диагностики очаговых образований печени, в том числе и метастатических, благодаря высокой чувствительности метода, особенно при использовании контрастных средств и быстрых импульсных последовательностей .
При использовании быстрых импульсных последовательностей получения МР-изображения с задержкой дыхания в условиях гипотонии и с использованием большого объема воды для растяжения полости желудка получили суммарную точность 81% при определении Т-стадии рака желудка . Однако эти данные были менее точны, чем результаты исследований этих же авторов, представленные в других работах . В противоположность этому сообщили о низкой точности МРТ, причиной которой были респираторные, двигательные артефакты и большое время получения изображений . Такие расхождения в оценке диагностической точности определения МР-стадии рака желудка по Т-критерию связаны, по-видимому, с различиями в методах получения изображений и критериях их интерпретации. Поэтому результаты работы многих исследователей, изучавших эффективность МРТ при диагностике рака желудка, были различны и с большим разбросом данных . Следовательно, роль МРТ в диагностике рака желудка остается до сих пор дискуссионной.
Несмотря на наличие некоторых хорошо известных ограничений при определении стадий Т и N рака желудка , КТ в настоящее время является наиболее популярным методом диагностики рака желудка. Нам встретилось лишь несколько работ, сравнивающих эффективность КТ и МРТ в одной группе больных .
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.КТ широко используется в качестве первого диагностического метода для определения стадии опухолевого процесса в желудке, так как этот метод предоставляет детальную информацию относительно протяженности опухоли и обеспечивает хирургам показания для отмены ненужной эксплоративной лапаротомии у больных с неоперабельными опухолями.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
surgeryzone.net
Услуги ФГБУ НМИРЦ (НМИЦ радиологии)
 Онкология или рак желудка – это заболевание, которое развивается в клетках слизистой оболочки желудка. Хотя точные причины возникновения этого опасного заболевания не ясны, все же медики сходятся во мнении, что определенные состояния желудочно-кишечного тракта могут способствовать возникновению и развитию опухоли. Так, онкология или рак желудка чаще всего возникает на почве хронического гастрита, кишечных полипов, язвы или гормональных нарушений. Онкология желудка, так же как и другие онкологические заболевания, успешно лечится при условии ее своевременного обнаружения.
Онкология или рак желудка – это заболевание, которое развивается в клетках слизистой оболочки желудка. Хотя точные причины возникновения этого опасного заболевания не ясны, все же медики сходятся во мнении, что определенные состояния желудочно-кишечного тракта могут способствовать возникновению и развитию опухоли. Так, онкология или рак желудка чаще всего возникает на почве хронического гастрита, кишечных полипов, язвы или гормональных нарушений. Онкология желудка, так же как и другие онкологические заболевания, успешно лечится при условии ее своевременного обнаружения.
Симптомы при онкологии желудка
Симптомы этого заболевания могут значительно отличаться либо отсутствовать вообще (особенно на ранних стадиях), ввиду различного характера и локализации онкологии, стадии развития опухолей, а также наличия сопутствующих заболеваний. Симптомы при онкологии желудка обычно делят на местные и общие.
К числу местных симптомов относятся:
- слабый аппетит;
- чувство быстрого насыщения во время еды;
- ощущение вздутия в верхней области живота, тяжесть после еды;
- существенное уменьшение массы потребляемой пищи, а также избирательность в еде;
- тошнота и рвотные посылы;
- затрудненное глотание – симптом появляется, если раковая опухоль находится в верхнем отделе;
- боли в области грудной клетки, реже — в районе лопаток.
Общие симптомы при онкологии желудка:
- снижение работоспособности, быстрая утомляемость, слабость;
- беспричинная потеря веса;
- анемия – часто является первым проявлением заболевания;
- апатия и депрессия;
- вялость;
- повышенная температура тела;
- появление крови в кале, рвота с кровью.
Симптомы при онкологии желудка отличаются, так как опухоль может располагаться в различных местах. Так, если поражена область желудка, которая прилегает к пищеводу, то преобладающими являются сложности при глотании пищи и повышенное выделение слюны. По мере роста опухоли появляется ощущение давления и тупые боли в области сердца либо между лопатками. При размещении опухоли в конечной области желудка, достаточно рано возникают такие симптомы как рвота и чувство тяжести вверху живота.
Симптомы при онкологии желудка могут вообще отсутствовать в течение достаточно длительного времени, если опухоль находится в средней трети желудка, (даже если она имеет достаточно большие размеры). В данном случае наблюдаются лишь слабость, потеря веса и анемия.
Протекание болезни
Рак желудка может проявляться по-разному, в медицине выделяют три варианта протекания болезни:
- Латентная форма. В данном случае рак желудка протекает без каких-либо признаков. Первым симптомом заболевания является наличие новообразования, причем прощупать его может и сам больной. Также в такой ситуации рак желудка может обнаружиться случайно при проведении диагностических манипуляций – рентгена, анализа крови на ФСГ.
- Безболевая форма. Онкология желудка проявляется в основном местными и общими симптомами, а также отсутствием болей.
- Болевая форма. Характеризуется частыми и длительными болями в верхней области живота, отдающими в поясничный отдел. Как правило, во время движения боли становятся более интенсивными. Также рак желудка может распространяться в область поджелудочной железы, поэтому наблюдаются боли в спине. Зачастую такие больные лечатся от невралгии или радикулита.
Рак желудка (онкология) имеет несколько видов. Наиболее распространенным является аденокарцинома, на нее приходится 95% выявленных случаев онкологии желудка. К более редким случаям относятся: плоскоклеточный рак желудка, лимфома, саркома (стромальная опухоль), нейроэндокринная опухоль.
При разрастании опухоль поражает прежде всего ближайшие к желудку лимфатические узлы брюшной полости и забрюшинного пространства.
Онкология желудка — методы диагностики
 В качестве главного метода изучения состояния желудка используется гастроскопия (ЭГДС), в ходе которой проверяется состояние слизистой желудка, а также осуществляется биопсия подозрительных участков. После этого выполняют гистологический анализ кусочков забранной ткани, который позволяет установить наличие злокачественной опухоли или ее отсутствие.
В качестве главного метода изучения состояния желудка используется гастроскопия (ЭГДС), в ходе которой проверяется состояние слизистой желудка, а также осуществляется биопсия подозрительных участков. После этого выполняют гистологический анализ кусочков забранной ткани, который позволяет установить наличие злокачественной опухоли или ее отсутствие.
Онкология желудка может быть выявлена при помощи ряда дополнительных исследований:
- Рентгеноскопия – проводится с пероральным применением контрастного препарата и позволяет определить локализацию и размеры пораженного участка.
- Компьютерная томография – дает возможность оценить наличие и распространение метастазов.
- Компьютерная томография органов брюшной полости – применяется для обнаружения метастазов.
- Общий и биохимический анализ крови – таким способом онкология желудка выявляется через наличие анемии и нарушений белкового обмена.
- Лапароскопия – помогает выявить мелкие метастазы в печени и на брюшине, невидимые при УЗИ и компьютерной томографии. Данное исследование позволяет свести к минимуму количество эксплоративных лапаротомий.
- Анализ крови на онкомаркеры – выявление опухоли на самой ранней стадии.
Лечение рака желудка
Перед тем, как выбрать оптимальный способ лечения, нужно учесть ряд факторов. Так, лечение рака желудка непосредственно зависит от места локализации опухоли, что, в свою очередь, влияет на форму резекции, а также количество и размеры удаляемой ткани. Кроме того, необходимо учитывать, что лечение онкологии желудка, как и других форм рака, зависит от общего состояния организма. Например, для ослабленных и пожилых людей операция несет множество рисков. Кроме того, при выборе стратегии лечения учитываются такие факторы как величина опухоли и наличие/отсутствие метастазов. Так, лечение при онкологии желудка может быть сосредоточено на уничтожении всех раковых клеток и профилактике возможных рецидивов, или же на блокирование роста опухоли и смягчение симптомов заболевания.
Основные методы борьбы с желудочной онкологией:
- Хирургический. Такой метод является наиболее эффективным. Операция при онкологии желудка часто проводится в щадящем режиме через пищевод, но такой вариант обычно подходит только для тех случаев, когда опухоль локализована в пределах слизистой желудка.Также, операция при онкологии желудка может осуществляться путем его частичной или полной резекции. Лечение онкологии желудка таким образом приводит к ряду ограничений в будущем, таких как специальная диета и дробное питание.
- Химиотерапия – прием противоопухолевых препаратов. Может применяться после операции для устранения очень мелких раковых клеток, которые невозможно удалить хирургическим путем. Также, данный метод применяется для смягчения симптомов на поздних стадиях.
- Лучевая терапия – высокочастотное излучение. Так же как и химиотерапия, данный метод позволяет убить мелкие клетки и уменьшить размер раковой опухоли. Часто лучевую и химиотерапию назначают в комплексе для усиления лечебного эффекта.
Также лечение при онкологии желудка может включать применение и других методов вспомогательной терапии, которые позволяют сделать жизнь больного более комфортной.
Опухоли забрюшинного пространства: виды, особенности
К числу одних из самых опасных и часто встречающихся относятся опухоли таких органов как мочеточники, а также почки и надпочечники. Онкологии данного типа делятся на три категории:
- кисты эмбриональной природы,
- опухоли, сформировавшиеся из нервных клеток и тканей,
- новообразования, появившиеся вследствие изменений в мышечной, жировой илисоединительной тканей.
В течение долгого времени опухоли забрюшинного пространства могут никаким образом не проявлять себя, и обнаруживаться лишь при посещении врача. Симптомы данного вида опухолей во многом схожи с клиническими проявлениями рака желудка, такими как тошнота, рвота, слабость, спад работоспособности, ухудшение общего состояния, боли в пояснице и другие. Кроме того, к числу симптомов относятся запор и диарея, а также головокружения. Как правило, опухоли забрюшинного пространства не имеют обширных очагов распространения, поэтому чаще всего устраняются хирургическим путем.
Колоректальный рак
В последнее время среди заболеваний органов пищеварения первое место занимает именно колоректальный рак, составляющий половину случаев онкозаболеваний желудочно-кишечного тракта. Чаще всего данный недуг выявляется у людей, возраст которых 40-60 лет. Однако, в последнее время болезнь встречается и у более молодых людей.
Причины развития болезни
Прямая кишка размещена в районе малого таза, она последний отрезок толстой кишки. Название органа связано с его формой и отсутствием каких-либо изгибов, длина — 15-20 см
Ученые не выявили основные предпосылки, которые приводят к возникновению данного онкозаболевания. Но факторы, провоцирующие развитие заболевания существуют:
- вредное и плохо сбалансированное питание – наличие в рационе большого количества мяса или животных жиров, частое употребление жареных продуктов, недостаток растительной клетчатки, фруктов и овощей. Среди людей, которые являются приверженцам вегетарианства, признаки рака прямой кишки встречаются очень редко;
- наследственная предрасположенность к развитию онкоаболеваний;
- малоподвижный образ жизни;
- злоупотребление алкогольными напитками или курение;
- наличие воспалений в области кишечника, незалеченные трещины, проктиты и полипы, которые часто присутствуют в кишках.
Симптомы рака прямой кишки часто возникают при работе с асбестом или на лесопилке.
Признаки заболевания
Болезнь не развивается быстро, чтобы опухоль захватила область прямой кишки, понадобится еще около 2 лет. Затем болезнь переходит на стенку кишки, кости таза или на соседние органы. Раковые клетки под действием движения крови и лимфы распространяются еще дальше по организму, что приводит к образованию метастазов, которые могут возникнуть в легких, в отделах печени или в близко расположенных лимфатических узлах.
Симптомы рака прямой кишки у женщин разнообразны:
- наличие кровяных выделений в кале;
- болевые симптомы в животе и в области заднепроходного отверстия;
- запор, учащение стула, понос;
- слизистые, гнойные выделения в заднем проходе;
- постоянное чувство слабости или усталости;
- метеоризм, самопроизвольное отхождение каловых масс;
- ощущение зуда в промежности;
- наличие дисфункции в половых органах;
- нарушен метаболизм, что вызывает снижение общего развития и роста больного.
Полипы, является предпосылкой к развитию онкозаболевания, т.к. практически в 100% выявленных случаев болезни, она из доброкачественной со временем переходит в злокачественную.
Рак прямой кишки у женщин имеет свои проявления, которые находятся в прямой зависимости от стадии его развития.
При начальном этапе распознать онкозаболевание не удается, а сопровождающими симптомами являются запор или наличие геморроя у пациента. При обнаружении геморроидальных шишек нужно обязательно посетить врача и выполнить колоноскопию, которая поможет на ранней стадии выявить признаки рака прямой кишки у женщин.
На более поздних этапах развивается непроходимость кишечника, которая проявляется в схваткообразных болях в области живота, сопровождается частыми рвотными позывами, задержкой или недержанием стула. У больных вырабатывается анемия, что является следствием обильных кишечных кровотечений.
В последней стадии развития заболевания образуются урогенитальные свищи, а при прорастании клеток рака в мочевой пузырь, моча у пациента становится мутной и имеет запах фекалий. Наличие данных симптомов со временем приводит к развитию тяжелых форм цистита и пиелита.
Ухудшение состояния пациента: постоянное чувство усталости, резкое снижение веса, отмечается в последние периоды раковой опухоли, что вызывается общей интоксикацией организма.
По статистике симптомы раковой опухоли в прямой кишке начинают проявляться уже при наличии изъязвлений на ее стенках, при врастании опухоли. Это значит, что болезнь вошла в последнюю стадию, поэтому лечение не будет таким эффективным, как при начальных этапах развития болезни.
Диагностика
Для изучения состояния больного и постановки диагноза больному нужно обратиться к врачу-проктологу.
Если имеется подозрение на новообразование, больному назначается:
- анаскопия — при помощи вводимого в задний канал анаскопа, изучается состояние поверхности анального прохода;
- пальцевое изучение прямой кишки – помогает выполнить диагностику раковой опухоли в 85-90% случаев. Во время проведения обследования, проводится изучение сфинктера и состояния слизистой оболочки анального канала, положение ампулы. Если опухоль расположена близко к анальному проходу, обнаружить ее легко.
Оба вида диагностики простые, но очень информативны и дают возможность выявить симптомы рака прямой кишки у женщин.
Следующим этапом диагностики является проведение рентгенологического обследования, УЗИ и ректроманоскопия, которая дает возможность изучить внутреннюю поверхность слизистой поверхности кишечника. Диагностика выполняется специальным аппаратом, который вводится в полость кишки на 45-50 см.
Пациенту назначается взятие пробы кала на наличие скрытой крови, анализы крови: общий и биохимический. Чтобы рак прямой кишки, симптомы, признаки подтвердились на 100%, врач-онколог назначает МРТ, компьютерную или позитронно-эмиссионную томографии.
При проведении диагностики у женщин, дополнительно выполняется исследование влагалища, что дает возможность выявить отношение опухоли к его стенке.
Признаки рака прямой кишки у женщин значительно чаще встречаются при наличии склонности к полипозу, трещинам и воспалениям в области данного органа.
Присутствие большой численности болезней и патологических процессов, которые по своей клинической картине схожи с раковыми процессами в прямой кишке, нуждаются в проведении ранней диагностики, а также в выборе эффективного лечения.
ЗАПИСАТЬСЯ НА ДИАГНОСТИЧЕСКОЕ ИССЛЕДОВАНИЕ:
Контактный тел.: 8 (495) 150-11-22
Возврат к списку
nmicr.ru
Мрт при раке желудка — ooncologiya
Диагностика таких заболеваний желудка, как язва и появление злокачественной опухоли, может представлять значительные трудности при использовании таких традиционных методов, как гастроскопия, ультразвуковое исследование, рентгенография. Для точной диагностики сложных патологий с успехом применяется МРТ желудка (магнитно-резонансная томография). Это высокотехнологичное исследование имеет только один недостаток – оно достаточно дорогое, но его информативность и безопасность для организма человека компенсирует высокую стоимость исследования.
Что собой представляет магнитно-резонансная томография
Работа томографа основана на взаимодействии радиоимпульсов и магнитного поля. Создавая это поле, электромагнитные волны формируют из радиоволн концентрированный пучок. Это скопление радиоволн стимулирует ткани человеческого организма к тому, чтобы подать сигнал, считываемый приемным устройством. Этот сигнал регистрирует и расшифровывает компьютер, создавая на своем экране реальное изображение исследуемого органа во всех подробностях.
Показания к назначению
Это исследование не входит в число обязательных методов диагностики при первичном обследовании больного с подозрением на заболевания желудка. Оно назначается в ситуациях, когда рентгенография, ФГДС или УЗИ не дают достаточно информации для уточнения диагноза. Возможные показания на проведение МРТ желудка:
- Подозрение на онкологическое поражение стенок желудка:
- Неявно выраженные симптомы заболевания;
- Наличие в полости желудка воспалительного процесса, затрудняющего точную диагностику;
- Необходимость коррекции лечения при опухолях желудка, изъязвлении большой площади, сопровождающегося кровоизлиянием;
- Подозрение на метастазы в желудке при онкологическом процессе, необходимость определения стадии метастазирования.
Что показывает томография желудка
Хотя МРТ полых органов, к числу которых относится и желудок, сопровождается некоторыми сложностями, оно может выявить сложные патологии этого органа:
- Гастрит – воспаление слизистой оболочки желудка, при отсутствии лечения переходит в хроническую форму, когда нарушается процесс пищеварения, появляются боли, диспепсия, процесс осложняется язвенным поражением.
- Язва – МРТ позволяет определить величину, локализацию, склонность этих образований к кровоизлияниям.
- Злокачественные новообразования – самый информативный метод в плане выявления онкологического поражения желудка, томография позволяет обнаружить опухоли любой этиологии на первой стадии, когда рак еще не дает о себе знать симптомами, определяется объем и глубина поражения стенки желудка, стадия прогрессирования процесса.
- Эзофагоспазм – определяются патологические процессы, происходящие со сфинктером, пропускающим пищу в желудок из пищевода.
Предварительная подготовка
Длительная медикаментозная подготовка к этому исследованию не нужна. Чтобы оно было наиболее информативно, надо провести профилактику повышенного газообразования. За несколько дней до назначенного времени рекомендуется придерживаться легкой диеты, в составе которой нет мучных и хлебобулочных изделий, алкоголя, блюд из бобовых и капусты, газированных напитков.
Чтобы несколько уменьшить перистальтику кишечника и провести профилактику метеоризма, накануне исследования применяются антацидные препараты по рекомендации врача:
- Смекта,
- Энтеросгель,
- Эспумизан.
За 6 часов до исследования нельзя курить, принимать пищу, пить любые жидкости. Нужно успокоиться и привести свои эмоции в уравновешенное состояние, а также настроиться на то, что придется провести достаточно много времени в неподвижном положении в замкнутом пространстве.
Перед самой диагностической процедурой следует освободить карманы своей одежды от металлических предметов, снять украшения, оставить вне пределов диагностического оборудования пластиковые карточки с магнитной полосой.
Проведение томографии желудка
Для проведения исследования пациент ложится на кушетку, где плотно фиксируют его голову, руки и ноги. Эта предосторожность необходима для получения более точного изображения. Контроль дыхания обследуемого обеспечивается специальным поясом, надетым на грудь больного. Для пол
ooncologiya.com
что показывает, подготовка к диагностике желудочно-кишечного тракта
Кишечник считается важной частью пищеварительного тракта. Любые нарушения в функционировании органа становятся причиной значительного расстройства системы пищеварения. Достаточно часто недуги кишечника возникают на фоне патологии микрофлоры вследствие перенесённого воспалительного процесса.
Наиболее эффективным способом диагностирования проблемы с кишечником считается метод магнитно-резонансной томографии. МРТ ЖКТ (желудочно-кишечного тракта) позволяет составить полную клиническую картину и определить методы лечения.
Показания к проведению МРТ
МРТ желудочно кишечного тракта, которая проводится без контрастирования, считается абсолютно безопасной для пациентов с наличием разнообразных патологий. Для проведения томографии не используется радиация, поэтому можно не беспокоиться о возникновении разнообразных побочных явлений или осложнений.
Показанием к проведению МРТ брюшной полости может стать наличие у больного:
- пороков развития органа;
- воспалительных процессов;
- панкреатита;
- увеличенной печени;
- камней в желчевыводящих путях.
МРТ внутренних органов считается единственным исследованием, при котором с точностью можно установить разновидность и стадию онкологического недуга. Благодаря методике, можно отличить злокачественную опухоль от доброкачественной. Также можно выявить наличие метастазов в организме, чтобы возможно было достоверно оценивать шансы на выздоровление.
Кроме этого, прохождение МРТ желудка и кишечника обязательно при подозрении развития воспалительного процесса и повреждения в тканях, аномалии строения внутреннего органа, ракового недуга, сосудистой патологии. Также направление на магнитно-резонансную томографию пациент в следующих случаях:
- при наличии симптоматики недугов, которые нельзя продиагностировать иным методом;
- предварительной подготовке к оперативному вмешательству;
- необходимости выявления характера опухоли;
- отсутствии возможности прохождения контрастной урографии;
- необходимости выявления разновидности камней в жёлчном пузыре и почках;
- контроле эффективности терапии, направленной на устранение опухоли.
Недопустимо проведение МРТ с контрастной жидкостью больным, которым показана процедура гемодиализа
Несмотря на безопасность проведения обследования всё же перед МРТ важно предварительно проконсультироваться со специалистом. Недопустимо проводить МРТ лицам с наличием:
- кардиостимулятора;
- имплантанта;
- протеза.
Подобные противопоказания объясняются тем, что мощные магнитные поля, создающиеся томографом, способствуют нагреванию и повреждению металлических элементов, которые находятся в организме у человека. Также следует воздержаться от прохождения магнитно-резонансной томографии лицам, которые страдают психическим нарушением или боятся шумов и замкнутого пространства.
Стоит помнить! Недопустимо проведение МРТ с контрастной жидкостью больным, которым показана процедура гемодиализа.
Виды МР-исследования брюшной полости и забрюшинного пространства
Пациентам предоставляют возможность проведения разнообразных типов обследований, таких как обзорные исследования, МРТ брюшной полости (с контрастным веществом и без), МР-ангиографии сосудов, МР-томографии венозных синусов и артерий.
При обзорном обследовании тестируется печень, желудок, селезёнка, кишечник, панкреатические протоки, сосуды, лимфоузлы. Также тестируется поджелудочная железа, желчевыводящие узлы, ткани в области пояса, почки, мочеполовая система и надпочечники.
Благодаря обширному исследованию, можно дать достоверную оценку состояния лимфоузлов, панкреатических и лимфатических протоков, кровеносных сосудов. Магнитнорезонансная томография брюшной полости позволяет выявить воздействие изменений в органе на системы организма. В случаях, когда обследование МРТ проводится без направления врача, лучше всего пройти обзорный вид исследования.
Подготовка к обследованию
Перед тем как сделать МРТ в области живота, необходимо пройти предварительную подготовку, а именно:
- Двое суток соблюдать безуглеводную диету, что положительно отразится на пищеварительном тракте.
- В течение суток перед прохождением томографии не пить газированную воду, сладкие напитки, кофе, чай. Также рекомендуется исключить из рациона чёрный хлеб, овощи и фрукты. Очень важно соблюдать эти рекомендации перед прохождением сканирования органов.
- Подготовить для прохождения МРТ удобную одежду (отлично подойдёт одноразовая сорочка).
- Недопустимо есть за 8–10 часов до проведения томографии. Пить лучше всего за 5–6 часов до МРТ.
- За 12 часов до МРТ необходимо выпить Эспумизан. Непосредственно перед процедурой специалисты советуют принять спазмолитическое средство.
- В случаях, когда у пациента существует страх замкнутого пространства и шума, следует сообщить об этом врачу, который может назначить подходящее успокоительное средство. Выпить его лучше за 40 минут до МРТ.
Расшифровка результатов МРТ должна проводиться лечащим врачом
Важно! Больные, страдающие гиперподвижностью, могут проходить МРТ исключительно под общим наркозом.
Процедура проведения исследования
Магнитно-резонансная томография подразумевает использование свойств магнитного поля и специфику их взаимодействия с ядром атома водорода, который находится в организме человека. Процедура проведения магнитно-резонансной томографии проводится в соответствии со следующей схемой.
Пациент размещается внутри аппарата магнитно-резонансной томографии, который наделён открытым контуром. Аппарат создаёт магнитные поля, возбуждающие атомы водорода в организме больного. Радиоволны появляются вследствие излучения ядер клеток. Изображение начинает формироваться на экране монитора.
Клетки начинают возвращаться в первоначальное состояние, не испытывая при этом повреждения. С помощью компьютера полученные данные об органах и сосудах обрабатываются. Создаётся трёхмерное изображение (высокое разрешение). Продолжительность проведения исследования органа занимает около 25 минут. Как правило, для диагностирования используют среднепольные и сверхвысокопольные машины.
Читайте также:
Что показывает МРТ брюшной полости?
Что показывает МРТ желудка и кишечника? Расшифровка результатов магнитно-резонансной томографии должна проводиться квалифицированным врачом. Как правило, для подготовки отчётов врачу необходимо всего 40–60 минут. Результат больной получает в виде заключения, которое распечатывают на бумаге или в форме снимка. Отчёты и изображения записываются на съёмные носители или отправляются на электронную почту пациента.
МРТ желудка
Перед проведением обследования больному необходимо пройти предварительную подготовку. С помощью специального железосодержащего раствора врачи растягивают немного желудок. Итоговую томограмму можно увидеть в трёх проекция. Благодаря современной методике, можно избежать появления боли и получить точный диагноз.
С помощью МРТ можно производить диагностирование рака желудка. В данном случае специалист определяет место расположения новообразования и его размерные характеристики. Исследование позволяет проводить послойный осмотр органа и предугадывать возможный путь развития ситуации.
МРТ 12-перстной кишки
В определённых ситуациях при магнитно-резонансной томографии требуется внутривенно ввести специальное вещество для растягивания стенок кишки. Больной фиксируется специальными валиками и ремнями для обеспечения полной неподвижности во время проведения сканирования. В случаях когда больной испытывает дискомфорт от шумов, врач предлагает ему беруши.
Далее обследование проходит по следующей схеме:
- Пациент, лежащий на столе, размещается в полость цилиндра томографа.
- Медик, отправившись в соседнюю комнату, запускает аппарат.
- Общение между врачом и пациентом происходит посредством системы двусторонней связи.
- Продолжительность сканирования составляет 40–50 минут.
МРТ желудочно-кишечного тракта в аксиальной плоскости
МРТ печени
Благодаря магнитно-резонансной методике, можно детально изучить строение тканей и определить поражённую область, место её расположения и размерные характеристики. Кроме того, томография даёт возможность выявить состояние желчевыводящих путей.
Томография печени может быть проведена как на открытом аппарате, так и на закрытом. Довольно часто применяется закрытый тип томографа, однако обследуемые испытывают в данном случае дискомфорт от продолжительного нахождения в закрытом пространстве. Длительность процедуры может затягиваться до 80 минут.
МРТ поджелудочной железы
К основным показаниям проведения томографии поджелудочной стоит отнести наличие таких проблем:
- опоясывающих болей в области желудка и поджелудочной железы;
- хронических нарушений пищеварения;
- подозрений на объёмные процессы;
- подозрений на возникновение опухоли области хвоста панкреаса.
При диагностировании больной укладывается на стол. Специалист в обязательном порядке должен провести фиксирование головы. Благодаря неподвижности пациента, можно добиться максимально точного снимка. Контрастное вещество, которое вводится в вену, скапливается в тканях и помогает улучшить уровень визуализации органа. Продолжительность процедуры составляет 45–60 минут.
МРТ кишечника
Томография кишечника считается сложной процедурой, так как продолговатый орган отличается сформированными накладывающимися друг на друга полукольцами. Эта особенность очень усложняет процесс обследования воспалительных поражений слизистой оболочки.
Процесс сканирования органа занимает 20–30 минут. В это время аппарат издаёт шумы разнообразной тональности. В некоторых случаях туловище больного фиксируется для предотвращения лишних движений. В руке пациента размещают пульт, который позволяет сообщить врачу об ухудшении самочувствия. В такой ситуации исследование останавливается.
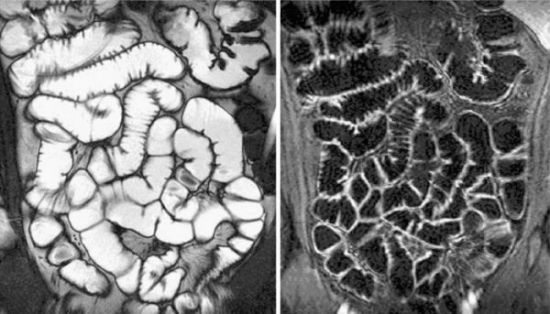
Добиться максимальной наглядности можно с помощью МРТ тонкого кишечника с контрастированием
МРТ жёлчного пузыря
Магнитно-резонансная томография позволяет эффективно проводить исследования жёлчного пузыря и протоков. Благодаря современной методике, можно подтвердить диагноз, который был установлен в ходе иных обследований.
При желчнокаменном недуге больной испытывает болезненность. Обнаружить камни можно только с помощью томографии. Благодаря своевременному диагностированию, можно предотвратить развитие холецистита, панкреатита, дискинезии и холангита. МРТ жёлчного пузыря длится больше 20 минут.
Заключение
Благодаря тестированию с помощью магнитно-резонансной томографии, можно обнаружить врождённую аномалию строения органов, воспалительный, обструктивный и кистозный недуг. Кроме того, с помощью МРТ можно выявить нарушение кровотока, злокачественную и доброкачественную опухоль и метастазы.
Очень важно перед тем как осуществлять обследование пройти предварительную подготовку. Своевременная терапия поможет восстановить здоровье. Полученная информация на магнитно-резонансном исследовании дает возможность получить полную информацию о недуге и подобрать подходящий метод лечения.
vrbiz.ru
Прошу помощи!! КТ и МРТ диагностика опухоли желудка!!!
Здравствуйте уважаемые специалисты! Прошу вашей помощи в анализе диагностики КТ и МРТ органов брюшной полости. Цель этих исследований: определиться с диагнозом. Итак: моей маме 64года (Киев).На данный момент мама чувствует себя хорошо, в меру активная, жалоб особых нет, работает на даче, ест все и с удовольствием (вес 80кг). В апреле 2013 для контроля сделали УЗИ брюшной полости и Гастроскопию, анализ крови развернутый, печеночные пробы, сахар. Кровь-в пределах норм.
Заключение УЗИ-в эпигастральной области в проекции желудка-неоднородное округлое образование с пристеночным солидным компонентом, занимающим почти всю полость, размер 3,69х2,69см.Гастроскопия-в препилорическом отделе по большой кривизне, ближе к задней стенке подслизистое образование 1,0х1,0см. Очаговый атрофический гастрит. Ангиоэктазия пищевода. Гастроентеролог назначил Гесек 40-2недели, креон-2недели. Пропила.
В диагностических центрах проведены такие исследования: КТ с двойным контрастом органов брюшной полости- У передней стенки пилорического отдела желудка определяется дополнительное образование овальной формы с четкими контурами 3,8*2,8см, тесно прилежащее и компримирущее стенку. Образование имеет полостную форму, заполненную солидным компонентом, который усиливается при в/венном контрастировании. К нему подходят артериальные ветви от правой желудочно-сальниковой артерии, пронизывающие образование. Вывод: КТ-картина субсерозного образование стенки большой кривизны н/трети желудка, с большой вероятностью обусловленого GIST.
Повторная гастроскопия с биопсией под наркозом- выполнена хромоэндоскопия раствором индигокармина, по большой кривизне антрального отдела желудка определ. плоский участок нерегулярного рельефа поверхности(биопсия), по задней стенке антрального отд.определ. утолщение слизистой до 1см (биопсия).Вывод:Эритематозная гастропатия. Патоморфология на материал желудка и колоноскопии (сделали одновременно с гастро) -«табулярная аденома слепой кишки. НР-ассоциированный хронический гастрит антрального отдела желудка с лимфоидной и фовеолярной гиперплазией-гастрит типа В. Признаки малигнизации не обнаружены».
31.05.2013 -МРТ органов брюшной полости -На серии МРТ в проекции передней поверхности стенки (н/трети тела/антрального отдела) желудка сохраняется четко очерченное кистозно-солидное объемное образование, неправильно-округлой формы, с четко очерченными ровными контурами, с определением внешней «псевдокапсулы», розмер 40*30мм, которое характеризуется гипоинтенсивным на Т1-W1 и гетерогенным гиперинтенсивным на Т2-W1 МР-сигналами по отношению к мягким тканям. Гетерогенность структуры массы опухоли особенно при Т2-W1, обусловлена преимущественно «миксоидным» компонентом (солидная и кистозная части).
При болюсном контрастировании отмечается гетерогенное постепенное усиление солидной части с более интенсивным контрастированием в венозную и віддалену фазы. При использовании диффузионных последовательностей (DWI) отмечается высокий сигнал с преимущественно низким коэффициентом диффузии солидной части — что больше говорит о малигнизации процесса.
Образование плотно прилегает к передней-нижней стенке желудка на протяжении 35мм, без видимого прорастания в просвет желудка и без «изъязвления». Образование также плотно прилегает к передней чревной стенке, без видимого прорастания.
ВЫВОД: МРТ картина объемного образования стенки антрального отдела желудка. Выявлены изменения наиболее характерные для-GIST, субсерозная форма, с экстрагастральным экспансивным распространением. Кавернозная гемангиома правой части печенки, кистозное образование головки поджелудочной , мезентериальный панникулит.
Ссылки на диски КТ и МРТ:
http://yadi.sk/d/8ISBiPiN5f9ZI (КТ)
http://yadi.sk/d/MUFTvbpn5f9dO (МРТ)
Очень прошу помочь, что же за опухоль такая? Спасибо.
radiomed.ru
что показывает, оправдана ли гастроскопия?
Развитие современных эндоскопических методов диагностики позволяет транслировать реальное изображение слизистой пищевода, желудка и двенадцатиперстной кишки на монитор аппарата. Таким образом, с помощью гастроскопии можно выявить большинство заболеваний верхних отделов пищеварительной системы.
КТ органов брюшной полости
Однако эндоскопическим способом можно осмотреть только слизистую (внутреннюю) оболочку желудочно-кишечного тракта, гастроскопия не позволяет диагностировать патологические процессы в мышечном и серозном слоях, а также состояние окружающих тканей и органов. Если у врача есть подозрение на то, что процесс не ограничивается поражением слизистой, он может назначить КТ.
Как выполняется диагностика на компьютерном томографе?
КТ относится к рентгенологическим методам диагностики, отличаясь от обычного рентгена способом получения информации. Анализатор компьютерного томографа выполнен в виде кольца, внутренняя поверхность которого оснащена рентгеновскими излучателями. Кольцо вращается вокруг стола, на котором расположен пациент, и испускает рентгеновский луч. Излучение, проходя по спирали, делает тонкие сканы органа с интервалом в несколько миллиметров.
В современных аппаратах может присутствовать до шести излучателей по периметру кольца, поэтому они называются мультиспиральные томографы. Применение такой установки помогает повысить диагностическую способность метода, а также выполнить исследование в несколько раз быстрее.
Мультиспиральный компьютерный томограф
Особенности исследования полых органов
Желудочно-кишечный тракт относится к полым органам, которые в пустом состоянии достаточно сложно повергаются исследованию, поэтому нативная (без контрастирования) КТ для диагностики заболеваний пищеварительной трубки не применяется.
Но, компьютерная томография хорошо визуализирует полости, заполненные жидкостью или газом. Поэтому перед выполнением КТ, желудок наполняют жидкостью. Существуют разные методики наполнения желудка: для этих целей подходит обычная вода, некоторые специалисты предлагают пациенту перед исследованием выпить слабый водный раствор контрастной жидкости.
В странах Западной Европы и США для наполнения используют воздух, но такая методика сопровождается неприятными ощущениями у пациента во время наполнения газом и после исследования, когда газ должен покинуть желудок.
Кроме перорального способа, проводится внутривенное введение контраста, который, достигая стенок органа по кровеносным сосудам, делает их более четкими на томограммах. В качестве контраста при КТ используют рентгеноконтрастные вещества на основе йода.
Для диагностики каких заболеваний необходима компьютерная томография?
Как правило, КТ необходима при раке желудка, а также других видах онкологических процессов этого органа. Коварность злокачественных новообразований заключается в том, что они способны поражать не только орган, в котором начался рост опухоли, но и прорастать в соседние ткани и органы, а также давать отдаленные метастазы (в печень, легкие, головной мозг), эти осложнения не видны при гастроскопии. Поражаются при раке и регионарные (соседние) лимфатические узлы.
КТ позволяет не только выявить распространенность новообразования внутри стенки органа, но и степень распространения процесса в брюшной полости и лимфатических узлах. Также преимуществом КТ перед гастроскопией является то, что выявив патологию в желудке, врач может сразу осмотреть и соседние органы: поджелудочную железу, печень, брюшину.
Такая информация при раке необходима, чтобы онколог мог определить метод лечения пациента, так при начальных стадиях онкологического процесса необходима радикальная операция с удалением опухоли. При раке, который распространился за пределы желудка оперативное вмешательство противопоказано, так как может ускорить рост опухоли, поэтому необходима химиотерапия и лучевая терапия.
КТ информативна не только для диагностики злокачественных новообразований, также как и гастроскопия, она показывает доброкачественные опухоли, полипы, стриктуры и стенозы. Для диагностики язвенной болезни метод применяют редко, так как наполнение органа жидкостью или газом может вызвать осложнения: перфорацию или кровотечение из язвы, поэтому диагностика проводится преимущественно с помощью гастроскопии.
Как подготовиться к исследованию?
Мужчина готовится к прохождению КТ
Исследование выполняется на голодный желудок, поэтому перед исследованием нельзя есть и пить в течение пяти часов перед обследованием. Если в это время очень важно принять лекарственное средство, запить его рекомендуется минимальным количеством воды.
Отправляясь на процедуру необходимо захватить с собой результаты уже имеющих исследований, например, гастроскопии, рентгена и УЗИ. Другой подготовки не требуется.
Противопоказания к процедуре
Так как метод основан на применении рентгена, его использование абсолютно противопоказано беременным, а также нежелательно повторное исследование в течение короткого периода времени.
Современные аппараты обладают минимальной лучевой нагрузкой, сравнимой с обычной рентгенограммой, поэтому применение компьютерной томографии у детей безопасно, но, в соответствии со стандартами медицинской помощи, назначается им только в случае крайней необходимости. Ограничивает применение исследования и значительный лишний вес пациента, при котором процедура технически невозможна (до 120-150 кг, в зависимости от модели конкретного томографа).
Максимальный вес, который может выдержать стол томографа отличается в разных моделях
Введение контраста невозможно при аллергических реакциях на йод и другие компоненты контрастирующих препаратов, при почечной недостаточности, тяжелом сахарном диабете и заболеваниях щитовидной железы. Других противопоказаний для исследования нет.
diagnostinfo.ru



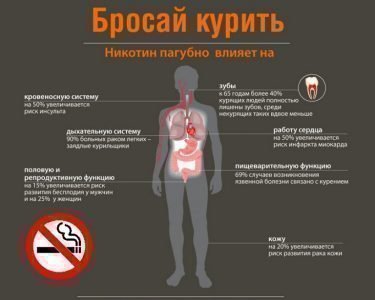
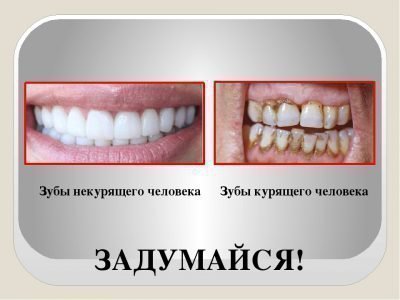
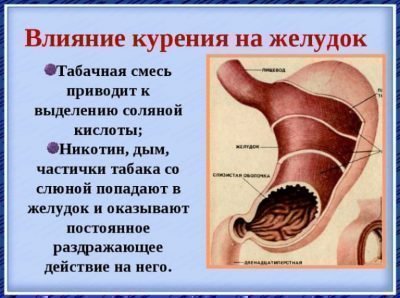

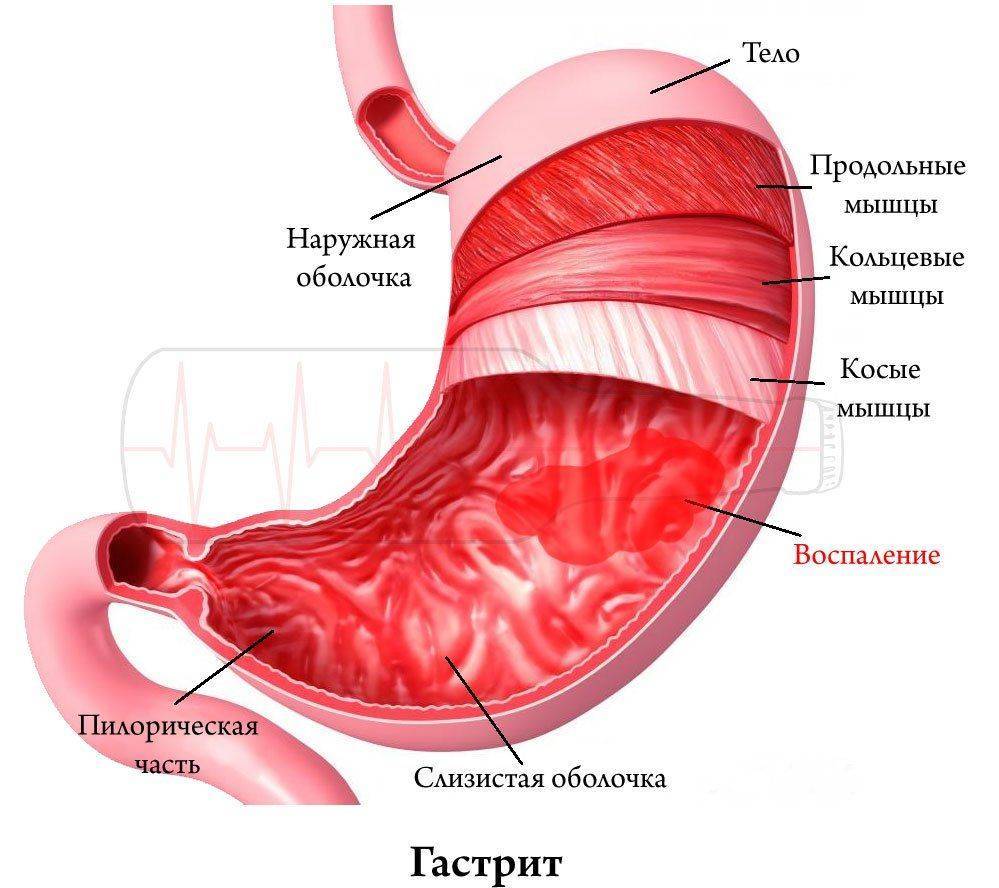













 [8], [9], [10]
[8], [9], [10]







 Болезненности может иметь различный характер:
Болезненности может иметь различный характер: Не всегда боль в желудке при беременности на ранних сроках связана с заболеванием, ее причиной могут быть:
Не всегда боль в желудке при беременности на ранних сроках связана с заболеванием, ее причиной могут быть: К сожалению, появление боли в желудке у беременных на раннем сроке полностью избежать не удастся, но можно сделать их более редкими и менее интенсивными.
К сожалению, появление боли в желудке у беременных на раннем сроке полностью избежать не удастся, но можно сделать их более редкими и менее интенсивными.




























 Стресс может быть причиной дисфункции органа пищеварения.
Стресс может быть причиной дисфункции органа пищеварения. Повышенная потливость может являться симптомом возникновения язвы органа пищеварения.
Повышенная потливость может являться симптомом возникновения язвы органа пищеварения. По изжоге можно распознать невроз пищеварительного органа.
По изжоге можно распознать невроз пищеварительного органа.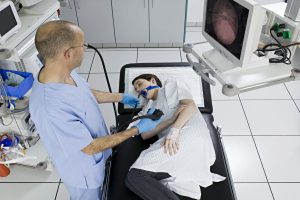 Гастроскопия является основным методом диагностики при болевых ощущениях на нервной почве.
Гастроскопия является основным методом диагностики при болевых ощущениях на нервной почве.











 В России ежегодно выявляют почти 16 тысяч первичных пациентов, то есть 12 из каждых 100 тысяч. Преимущественно болеют зрелые граждане, причём у женщин рак возникает в среднем на 6 лет позже — после 70-летия.Самая низкая заболеваемость у киприотов, чаще всех карцинома поражает венгров и финских женщин.
В России ежегодно выявляют почти 16 тысяч первичных пациентов, то есть 12 из каждых 100 тысяч. Преимущественно болеют зрелые граждане, причём у женщин рак возникает в среднем на 6 лет позже — после 70-летия.Самая низкая заболеваемость у киприотов, чаще всех карцинома поражает венгров и финских женщин.

 Боль в эпигастрии – серьезный сигнал для обследования
Боль в эпигастрии – серьезный сигнал для обследования В норме раковые клетки постоянно уничтожаются иммунитетом, на картинке представлена паранеопластическая клетка, которая разрушается лейкоцитами
В норме раковые клетки постоянно уничтожаются иммунитетом, на картинке представлена паранеопластическая клетка, которая разрушается лейкоцитами


 Заболевание проявляется такими симптомами, как отрыжка кислым содержимым желудка и неприятный запах изо рта.
Заболевание проявляется такими симптомами, как отрыжка кислым содержимым желудка и неприятный запах изо рта. После общего осмотра больного назначается ряд процедур, среди которых сдача крови на анализы.
После общего осмотра больного назначается ряд процедур, среди которых сдача крови на анализы.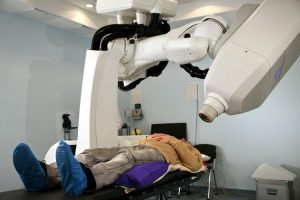 Для поддержания и продления жизни назначается облучение злокачественного образования в комплексе с химиотерапией.
Для поддержания и продления жизни назначается облучение злокачественного образования в комплексе с химиотерапией.























 Диета при гастрите является жесткой и предполагает исключение из меню жареного, соленого, консервированных продуктов, маринованных, копченостей и некоторых других блюд, которые раздражают стенки желудка.
Диета при гастрите является жесткой и предполагает исключение из меню жареного, соленого, консервированных продуктов, маринованных, копченостей и некоторых других блюд, которые раздражают стенки желудка. Молокопродукты являются источником кальция. Наибольшей популярностью пользуется продукт коровьего происхождения, но помимо него употребляется в пищу козье, верблюжье и другие разновидности.
Молокопродукты являются источником кальция. Наибольшей популярностью пользуется продукт коровьего происхождения, но помимо него употребляется в пищу козье, верблюжье и другие разновидности. При наличии повышенной кислотности створаживание ускоряется. Молоко обеспечивает нейтрализацию кислоты, что облегчает состояние большого. Этим свойством продукта пользуются язвенники, когда появляется боль в области желудка, то для ее купирования можно выпить стакан молока.
При наличии повышенной кислотности створаживание ускоряется. Молоко обеспечивает нейтрализацию кислоты, что облегчает состояние большого. Этим свойством продукта пользуются язвенники, когда появляется боль в области желудка, то для ее купирования можно выпить стакан молока. Врачи рекомендуют пациентам при возникновении изжоги употреблять теплое молоко небольшими глотками для того, чтобы нейтрализовать неприятные ощущения. Пониженная кислотность продукта дает возможность стабилизировать среду в желудке, понижая высокую кислотность, которая провоцирует возникновение изжоги.
Врачи рекомендуют пациентам при возникновении изжоги употреблять теплое молоко небольшими глотками для того, чтобы нейтрализовать неприятные ощущения. Пониженная кислотность продукта дает возможность стабилизировать среду в желудке, понижая высокую кислотность, которая провоцирует возникновение изжоги. В периоды обострения требуется соблюдение более жесткой диеты, которая не терпит поблажек. Строгие ограничения в пище позволяет выйти из стадии обострения безболезненно и максимально быстро.
В периоды обострения требуется соблюдение более жесткой диеты, которая не терпит поблажек. Строгие ограничения в пище позволяет выйти из стадии обострения безболезненно и максимально быстро. Для того чтобы не спровоцировать усиление неприятных симптомов, не рекомендуется употреблять в пищу следующие продукты:
Для того чтобы не спровоцировать усиление неприятных симптомов, не рекомендуется употреблять в пищу следующие продукты: При атрофическом гастрите наблюдается истончение слизистого слоя стенки желудка и снижение секреторной активности. Эта разновидность гастрита требует соблюдения жесткой диеты и внимательного отношения к рациону.
При атрофическом гастрите наблюдается истончение слизистого слоя стенки желудка и снижение секреторной активности. Эта разновидность гастрита требует соблюдения жесткой диеты и внимательного отношения к рациону. Полезным будет введение в диетический рацион при хронической форме гастрита смеси молока с медом. Врачи рекомендуют молочно-медовую терапию проводить на протяжении 3 недель. Для этой цели следует выпивать в день по 1 стакану волока с растворенными в нем 2 столовыми ложками меда. Такой напиток способствует ощелачиванию содержимого желудка и заживлению язв и эрозий.
Полезным будет введение в диетический рацион при хронической форме гастрита смеси молока с медом. Врачи рекомендуют молочно-медовую терапию проводить на протяжении 3 недель. Для этой цели следует выпивать в день по 1 стакану волока с растворенными в нем 2 столовыми ложками меда. Такой напиток способствует ощелачиванию содержимого желудка и заживлению язв и эрозий. Особенностью этого продукта является отсутствие аллергической реакции на него. Этот продукт могут употреблять в пищу взрослые люди, у которых выявлено наличие лактозной недостаточности, являющейся причиной отказа от использования коровьего молока.
Особенностью этого продукта является отсутствие аллергической реакции на него. Этот продукт могут употреблять в пищу взрослые люди, у которых выявлено наличие лактозной недостаточности, являющейся причиной отказа от использования коровьего молока. Наличие лактоферрина помогает агрегировать болезнетворные бактерии и ускорить их выведение из организма.
Наличие лактоферрина помогает агрегировать болезнетворные бактерии и ускорить их выведение из организма.