Первые симптомы воспаления легких у взрослых. Признаки пневмонии у детей
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У]
симптомы и лечение воспаления легких
Пневмония или воспаление легких относится к острым инфекционным заболеваниям. Возбудителями пневмонии могут быть разновидности вирусов, бактерий, грибков. Встречаются также такие виды, как аспирационные пневмонии или параканкрозное воспаление легких, развивающееся вокруг очага раковой опухоли в тканях легкого. При первых признаках воспаления легких необходимо срочно обратиться к врачу.
Воспалительный процесс в легких – заболевание, способное нанести значительный вред здоровью. До изобретения антибиотиков смертность от воспаления легких достигала 80%. На данный момент в различных регионах показатели летального исхода вследствие развития пневмонии составляют от 5 до 40%, причем страдают в основном пожилые люди.
Неосложненная форма заболевания при своевременной диагностике и терапии излечивается за 10-14 дней. Современные лекарственные средства помогают избежать тяжелых осложнений и вылечить практически любые формы воспаления легких без последствий. Однако необходимо помнить, что для эффективного лечения и успешной профилактики осложнений терапией данного заболевания должен заниматься специалист.

Фото: create jobs 51/ Shutterstock.com
Что такое воспаление легких
Пневмония – воспалительный процесс с локализацией в легочных тканях. В большинстве случаев возбудителем является инфекционный агент. Пути попадания инфекции в организм различны, чаще всего это воздушно-капельный, реже – распространение через кровоток.
Часть микроорганизмов, ответственных за развитие воспаления легких, постоянно присутствует в теле человека. При должном уровне иммунной защиты организм успешно справляется с подобными инфекциями, при снижении уровня защитных сил (переохлаждении, первичном заболевании) развивается воспалительный процесс в легких.
Наиболее часто в этиологии пневмонии присутствуют заболевания верхних дыхательных путей. В таком случае на фоне симптомов простуды, трахеита, острого, хронического бронхита, иного очага инфекции в органах дыхания развивается воспалительных процесс в легких. Возникновение заболевания также может быть следствием перенесенной болезни других органов и систем, осложнением после хирургического вмешательства, иных ситуаций, негативно влияющих на иммунитет.
Как проявляется пневмония у взрослого, симптомы, как лечить
Пневмония — инфекционная патология, поражающая легочные альвеолы. Опасное заболевание способно привести к серьезным осложнениям.
Для такой грозной патологии, как воспаление лёгких, необходимо своевременное лечение.
Что такое пневмония?
Пневмония — это воспалительный процесс легочных тканей. Бессимптомная форма— редкое явление. Чаще заболевание протекает остро.
Пневмония передается от зараженного человека к здоровому. Существует 4 способа передачи заболевания:
- воздушно-капельный;
- фекальный;
- контактный;
- бытовой.
Возбудитель мгновенно начинает размножаться, провоцируя стремительное развитие патологии.
Частота встречаемости пневмококковой инфекции — 30–40%.
Классификация
По клинико-рентгенологическим данным пневмония у взрослых делится на 4 типа:
- очаговая;
- сегментарная;
- лобарная;
- интерстициальная.
Локализация воспаления легочных структур односторонняя или двусторонняя. Все 4 типа недуга имеют острое и затяжное течение. В первом случае — симптомы воспаления беспокоят в течение 6 недель. При затяжном виде болезни признаки заболевания остаются в течение 6 недель-8 месяцев.
По этиологии выделяют:
- бактериальную;
- вирусную;
- грибковую;
- паразитарную;
- смешанную форму.
Воспаление лёгких также может развиться у новорожденных.
Внутриутробная пневмония примерно в 30% протекает локализовано. Этот тип заболевания остается актуальны в современной педиатрии. Внутриутробная пневмония развивается только у новорожденных, взрослым она не страшна.
Внутриутробная пневмония бывает 4 степеней тяжести и имеет такую же этиологию.
Классификация заболевания по Чучалину:
- первичная;
- вторичная — госпитальная пневмония и аспирационная;
- при нарушении иммунитета;
- атипичная.
Также выделяют классификацию по развившимся осложнениям. Типы:
- плевральная;
- легочная;
- легочно-плевральная;
- токсическая.
Причины пневмонии
Многие люди считают, что пневмония является более тяжелой версией гриппа, но это не совсем правильно. Вирусные, бактериальные, паразитарные, и даже грибковые инфекции могут привести к скоплению жидкости. Есть бактерия пневмококк, которая несет ответственность за бактериальную форму пневмонии, но это не единственная причина, несмотря на свое название.
По сути, все, что вызывает воспаление и накопление жидкости в легких, можно считать причиной болезни. Даже жидкость, вдыхаемая во время питья, технически является причиной пневмонии.
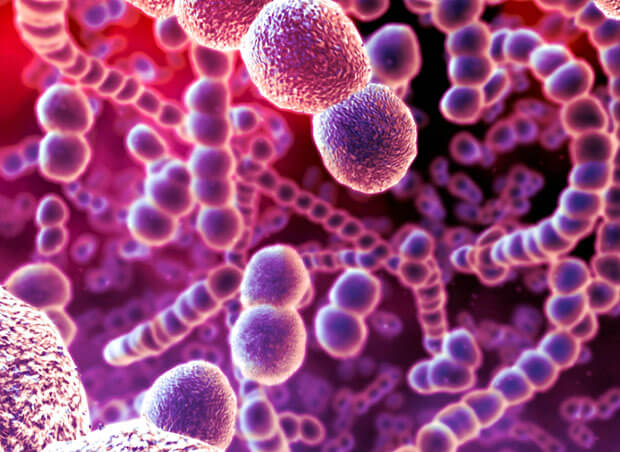 Пневмококк — вид бактерий из рода стрептококков
Пневмококк — вид бактерий из рода стрептококковВоспаление обычно развивается в результате пневмококковой инфекции, вызванной бактерией под названием пневмококк (в 70% случаев причиной является она).
Многие типы бактерий, включая гемофильную палочку (haemophilus influenzae) и золотистый стафилококк (Staphylococcus aureus), также могут вызывать заболевание.
Также причиной недуга могут выступать вирусу и, реже, грибки.
Причины развития заболевания:
- вирусная форма пневмонии развивается в результате аденовируса, гриппа, парагриппа, респираторно-синцитиального вируса, кори. В группу риска входят инфицированные ВИЧ/СПИДом, получающие химиотерапию от рака или другие медикаменты, ослабляющие иммунитет. Вирусный тип недуга встречается лишь в 10% случаев;
- причинами атипичной пневмонии выступает бактерия Mycoplasma. Она часто поражает людей младше 40 лет. Частота встречаемости — 15–20%;
- аспирационная форма развивается в результате вдыхания вредных веществ, например, дыма или химических элементов;
- грибковой тип пневмонии — явление редкое. Влияет на людей с ослабленной иммунной системой;
- госпитальная пневмония развивается в больнице во время лечения другой патологии или операции. Пациенты в реанимации, которые дышат с помощью вспомогательных средств особенно подвержены риску развития вентилятор-ассоциированной формы.
В 30% случаев причина воспаления легочных структур остается неизвестной.
Факторы риска
Врачи выделили группу факторов риска, способных привести к развитию недуга:
- возраст. Пациенты, которым за 40 лет более подвержены заболеванию, поскольку иммунная система уязвима;
- болезни легких, сердца и другие серьезные состояния здоровья;
- употребление спиртных напитков в больших количествах и курение. Эти факторы разрушают слизистую оболочку, покрывающую бронхи и альвеолы. Это приводит к разложению губчатого вещества, а затем к воспалению легких;
- частые простудные заболевания, которые приводят к формированию хронического инфекционного очага;
- негативные социально-бытовые условия жизни и несбалансированное питание. Длительное пребывание пациента в положении лежа.
Развитию заболевания подвержены курящие личности, пациенты с астмой, кистозным фиброзом.
Симптомы пневмонии у взрослых
 Наиболее распространенной комбинацией симптомом пневмонии является кашель с мокротой, боль в груди и озноб с высокой температурой.
Наиболее распространенной комбинацией симптомом пневмонии является кашель с мокротой, боль в груди и озноб с высокой температурой.Симптомы пневмонии могут развиться внезапно в течение 24–48 часов, или проявляться медленнее в течение нескольких дней.
Общие признаки воспаления легочных структур:
Менее распространенные признаки болезни:
- головная боль;
- гемоптизм;
- тошнота или рвота;
- болезненность в суставах;
- миалгия;
- дезориентация у пожилых людей.
Кашель при пневмонии не всегда присутствует. Данный симптом сопровождается выделением мокроты. Секрет желтый или зеленый, это говорит о наличии в дыхательных путях бактерий. Дезориентация и путаница сознания, как правило, характерны при пневмонии у пожилых людей. Легкие не могут поглощать кислород в достаточном количестве, поэтому мышцы, мозг и сердце не способны нормально функционировать. Недостаток кислорода приводит к посинению пальцев и губ.
Для атипичной пневмонии характерно начало по типу ОРВИ с явлений ринита и фарингита. Затем появляются боли в суставах, повышается температура тела и отделяется скудное количество слизистой мокроты.
Для вирусной пневмонии характерно резкое начало воспалительного процесса в легочной ткани. Начало недуга острое, сопровождается акроцианозом, разнокалиберным влажным хрипом, температура держится в течение 15 суток. Тяжелые формы вирусной пневмонии протекают с коллапсом и дыхательной недостаточностью.
Воспаление лёгких аспирационного типа вызывает повышение температуры до субфебрильных значений и сухой кашель. Провоцирует развитие гипертермии и цианоза кожи. Спустя несколько дней с кашлем выделяется пенистая мокрота, могут присутствовать примеси крови.
Аспирационный тип воспалительного процесса в легочной ткани через 2 неделе после появления первичных симптомов приводит к абсцессу и эмпиеме. Характеризуется кровохарканьем с гнойными выделениями, неприятным запахом изо рта.
При грибковой форме на поздних стадиях отмечается озноб и повышенное потоотделение, приступы удушья и серозно-гнойная мокрота. Отсутствие терапии приводит к нарастанию симптомов сердечной и дыхательной недостаточности, что может привести к смерти.
Осложнения пневмонии
Бактерии нуждаются во влаге и тепле, чтобы жить. Человеческое тело является идеальным хозяином. По мере того, как они распространяются по легким, организм борется. белые кровяные клетки атакуют микробы. Зараженная область воспаляется — это нормальный ответ организма на инфекцию.
В здоровом теле, лейкоциты побеждают бактерии. Организм подавляет ее размножение. Но у человека со слабой иммунной системой инфекцию невозможно сдержать.
На концах дыхательных трубок в легких находятся крошечные воздушные мешочки, где кислород переходит в кровь-альвеолы. Когда они заражаются, начинают заполняться жидкостью и гноем. Это нарушает нормальный процесс газообмена в легких, и кислород в кровь попадает в недостаточном количестве. Поднимается уровень углекислого газа, в результате — пациент начинает задыхаться, ему тяжело дышать.
Если ткани организма — особенно в сердце и в головном мозге — не получают необходимого кислорода, может появится спутанность сознания, кома, сердечная недостаточность и в конечном итоге смерть.
Бактериальная форма пневмонии обычно более серьезная, так как она вызывает более тяжелые симптомы. Однако вирусный тип заболевания, вызванный вирусом гриппа, также может быть опасной для жизни, если она вызывает особенно сильное воспаление легких или осложняется вторичной бактериальной инфекцией.
Пневмония у взрослых при неправильном или несвоевременном лечении приводит к менингиту, миелиту, энцефалиту. Заболевание грозит гемолитической анемией, это состояние при котором красных кровяных клеток недостаточно, потому что тело разрушает их.
Важно! Пневмония — это серьезное и сложно поддающееся лечению заболевание. Воспаление лёгких может привести к экссудативному выпоту, деструкции легочной ткани, инфекционно-токсическому или септическому шоку, сепсису, бактериемие, нефриту. Чтобы предотвратить развитие осложнений, необходимо вовремя обращаться к врачу.
Также отсутствие терапии или неправильно составленная тактика лечения грозит пациенту острой дыхательной недостаточностью.
Диагностика
Для постановки диагноза типичной пневмонии используют инструментальные и лабораторные методы диагностики.
Сначала врач собирает анамнез. В карточке фиксирует данные о недавних простудных заболеваниях, хронических недугах и симптоматике. Затем доктор назначает ряд анализов и инструментальные методы диагностики.
Диагностика включает:
- выслушивание легких — при аускультации слышны мелкопузырчатые влажные хрипы. Если у пациента воспаление лёгких прослушивается инспираторная крепитация;
- перкуссия — это простукивание, проводится для выявления физических свойств органа или его части. В норме перкуторный тон над всей поверхностью легких ясный. При начальной стадии воспаления легочной ткани перкуторный звук притупленный с тимпаническим оттенком. Тупой звук прослушивается при опеченении крупозной формы, гнойном абсцессе;
- рентгенография — признаками крупозной пневмонии являются: на снимке видны физиологические поражение куполов диафрагмы. Очаговая форма заболевание на снимке — это небольшие инфильтраты, присутствие теней на снимке, наличие плеврита. При типичной пневмонии на снимке можно наблюдать полную потерю прозрачности легочной ткани, затемнение одной или нескольких долей, ограниченное затемнение;
- биохимический анализ крови — покажет нарушение метаболических процессов. По данному анализу оценивают активность воспалительного процесса. Наблюдается изменения в соотношении белковых фракций;
- мокрота и смыв из бронхов — хотя исследование мокроты бесполезно, обычно возбудители не могут быть обнаружены, но смыв из бронхов позволяет выявить микробы под микроскопом. Главное, чтобы слюна не попала в материал;
- КТ или УЗИ — назначаются, если улучшение не наступает даже после проведения серьезного лечения. УЗИ и компьютерная томография помогает выявить проблемы со стороны сердца, возникшие в качестве осложнений;
- плевральная пункция — без согласия пациента не проводится. Получают его в письменном виде. Если пациент находится в бессознательном состоянии, дать согласие могут ближайшие родственники. Для проведения плевральной пункции больному делают глубокую анестезию. Иглу вводят выше 2 ребра;
- спирография — метод исследования функции внешнего дыхания, включающий в себя измерение объёмных и скоростных показателей дыхания. Подготовка не требуется, но врач обязан проинструктировать пациента и рассказать порядок выполнения процедуры.
Помните, что возможна и бессимптомная форма пневмонии. Поэтому проводится дифференциальная диагностика для исключения других заболеваний.
Лечение пневмонии

При типичной пневмонии и другой форме заболевания лечение подразумевает правильный выбор лекарственной терапии. Важно уничтожить патогенную микрофлору и восстановить легочные ткани.
Самостоятельно прекращать курс лечения пневмонии нельзя. Если доктор назначил курс антибактериальных средств и других препаратов на 2 недели, значит именно столько времени следует их принимать.
Недолеченная пневмония грозит возобновление воспалительного процесса ухудшением общего состояния и развитием осложнений, вплоть до летального исхода.
Медикаментозная терапия
При вирусной пневмонии, грибковой, госпитальной или атипичной пневмонии назначают курс:
- антибиотиков;
- жаропонижающих;
- отхаркивающие препараты;
- антигистаминные препараты.
Антибиотики назначают всем пациентам, кому поставлен диагноз воспаление лёгких. При назначении антибактериальной терапии следует учитывать возраст пациента, тяжесть состояния и наличие сопутствующих патологий.
При тяжелой форме назначают Авелокс с Цефтриаксоном. Также прописывают Таваник, Левофлоксацин, Фортум, Сумамед или Цефепим.
Антибиотики могут назначать в комбинации. Например, Линкомицин с Амоксициллином, Цефуроксим и Гентамицином, Метронидазолом с Цефалоспорином.
Антибиотики могут не подействовать при развитии устойчивости микроорганизмов к выбранному препарату. Данные медикаменты вызывают сильное повреждение пищеварительного тракта, способны привести к тошноте, рвоте, головокружениям, ломоте в мышцах и слабости.
При бесконтрольном употреблении антибиотиков возможно образование язвы желудка.
Жаропонижающие начинают принимать, если температура поднимается выше 38°С. Когда она находится в пределах 37–38, лекарство пить не стоит. Это физиологическое явление, при котором ускоряется метаболизм, повышается местная иммунная система, что способствует более быстрому избавлению от бактерий.
Предпочтительны препараты с ацетилсалициловой кислотой, метамизолом, парацетамолом или ибупрофеном. Эти действующие препараты быстро снижают температуру. Только препараты на основе ибупрофена вызывают больше побочных реакций.
Отхаркивающие препараты при типичной пневмонии помогают разжижить густое отделяемое бронхов. Они уменьшают способность мокроты прилипать к стенке дыхательных путей. Разжижать ее важно, это своеобразное очищение дыхательных путей от микробов и продуктов их жизнедеятельности.
Отхаркивающие лекарства:
- АЦЦ;
- Флюдитек;
- Амбробене;
- Флавамед;
- Джосет;
- Аскорил.
Для отделения мокроты при пневмонии используют и народные средства. Только все необходимо согласовывать с лечащим доктором.
Антигистаминные препараты (Лоратадин, Диазолин, Тавегил) уменьшают спазм гладких мышц, снижают проницаемость капилляром, отек тканей и зуд. Выпускаются антигистамины в таблетках и ампулах. Терапевтический эффект после применения лекарство при атипичной пневмонии и других типах болезни развивается в течение 30–60 мин.
Антигистамины медленно выводятся из организма, поэтому возможно лишь однократное применение лекарства.
Электрофорез с йодидом калия редко используется при острой стадии пневмонии. Физиотерапия с этим веществом улучшает кровообращение, оказывает противовоспалительный и обезболивающий эффект.
Народные средства
Использовать данные средства в качестве монотерапии не рекомендуется. Лечение народными способами должно сочетаться с приемом медикаментов.
Воспаление легких — патология с острым течением, чаще всего протекает тяжело, поэтому полагаться только на домашние средства не стоит.
Эффективные рецепты:
- 100 г корней сабельника заливают 500 мл водки. Переливают в емкость с плотно закрывающейся крышкой, настаивают неделю. Пить настойку по 15 мл трижды в сутки;
- в качестве отхаркивающего средства используют репчатый лук. 150 г овоща нарезают, добавляют 400 г сахара и 1 л воды. Все поставить на огонь и варить в течение 3 часов на самом маленьком огне. Лекарство остудить и процедить. Пить приготовленный отвар по 5 ст. л. в день. Лечение составляет 3 суток;
- в терапии используют шиповник. Заливают кипятком 15 ягод, настаивают 20 минут. Пить настой шиповника 2 раза в сутки. Такое средство разрешается принимать беременным, пожилым и детям.
Народные средства при пневмонии используют для ингаляций. Проводить их не рекомендуется при температуре. Делают ингаляции небулайзером, из меда, прополиса, экстракта каланхоэ, отвара ромашки и настоя шалфея.
Для внутреннего применения используют цветки бузины черной, почки тополя, легочницу и окопник лекарственный.
Профилактика пневмонии
Есть определенные шаги, которые может предпринять человек, чтобы уменьшить вероятность возникновения пневмонии.
Заболевание по-прежнему является потенциальной проблемой для пожилых людей, которые находятся в опасности или у которых развиваются инфекции в верхней или нижней части дыхательной системе.
100% гарантированных методов профилактики, к сожалению, нет.
Профилактические меры:
1. Вакцинация является одним из первых вариантов предотвращения болезни, и пожилые люди должны делать прививку, особенно если у них есть основные условия, способные увеличить риск инфекции в легких.
2. Избегать контакта с инфицированными. Следует проявлять особую осторожность, навещая больного человека. Мойте руки после посещения, используйте дезинфицирующие средства.
3. Носите маску для лица, посещая больного человека.
Также важно прекратить злоупотребять алкогольными напитками, уменьшить количество сигарет в сутки, всегда мыть руки после посещения улицы и перед едой. Необходимо закаляться и укреплять иммунитет.
Прогноз
При своевременном лечении и правильно назначенном прогноз пневмонии благоприятный. В 80% случаев наблюдается абсолютное восстановление легочной ткани. Это происходит в течение нескольких месяцев после окончания терапии.
Главное принимать антибиотики. Кишечная флора после приема лекарств восстанавливается самостоятельно, в редких случаях потребует использовать лекарственные средства.
Если лечение не соответствует состоянию больного, составлено некорректно или имеется иммунодефицит возможен летальный исход.
Как понять, что воспаление легких
Воспаление легких или пневмония – это одно из самых серьезных и опасных заболеваний, которое поражает легочные ткани. При появлении первых симптомов заболевания человека сразу же направляют в больницу, поскольку пневмония может вызвать тяжелые осложнения. Необходимо знать, как в домашних условиях распознать воспаление легких, чтобы избежать последствий для здоровья. В статье поговорим о том, как определить пневмонию в домашних условиях.
Пневмония или воспаление легких – как распознать на ранней стадии в домашних условиях
Воспаление легких – это инфекционное заболевание тканей легких. Воспалительный процесс возникает в альвеолах и бронхах и ведет к изменениям в них.
Медицина не стоит на месте и развивается, однако в пяти процентах случаев воспаление легких заканчивается летальным исходом.
Пневмония чаще всего диагностируется у детей, но все же встречается и у взрослых. Возбудителями являются микоплазмы, стафилококки, грибки и вирусы. Симптомы могут различаться в зависимости от причины заболевания.
В большинстве случаев пневмония является следствием воспалительного процесса, протекающего в верхних участках дыхательных путей.
Реже заболевание прогрессирует, начиная с тканей легких. На это влияют такие факторы как сниженный иммунитет, переохлаждение, ожоги дыхательных путей, отравление химикатами и тому подобное.
Как диагностировать: основные симптомы и первые признаки
Чаще всего признаки воспаления легких обнаруживаются во время осмотра. Но человек сам может попросить провести дополнительное обследование – рентгеноскопия. Эта процедура считается основным методом диагностики пневмонии, поскольку с помощью нее можно хорошо увидеть очаг воспаления.
Кроме рентгеноскопии может понадобиться лабораторный анализ содержимого мокроты. Он позволяет установить природу пневмонии. Также делают анализ крови. В зависимости от количества белых кровяных клеток можно определить форму пневмонии.
Изображение кликабельно
Еще одна процедура для диагностики воспаления легких – это бронхоскопия.
Эти процедуры проводятся для диагностики пневмонии в больнице. Но как определить заболевание самостоятельно, когда нет возможности обратиться к врачу? Для этого нужно знать основные симптомы воспаления легких.
Симптомы воспаления легких могут быть разнообразными. Сейчас очень часто встречается болезнь, протекающая без каких-либо симптомов (нет повышенной температуры, кашля, не отходит мокрота). Поэтому лечение начинается поздно, и развиваются серьезные осложнения.
Основные симптомы воспаления легких:
- Повышение температуры до тридцати семи-тридцати девяти с половиной градусов.
- Отдышка.
- Выделение мокроты. Иногда в ней могут присутствовать кровавые выделения в виде прожилок.
- Боль в груди при глубоком вдохе.
- Кашель.
- Озноб.
Стоит отметить, что кашель – это не характерный симптом воспаления легких, так как инфекция может находиться совсем не в дыхательных путях. В некоторых случаях происходит изменение цвета кожи (цианоз), возникают головные боли, лихорадка, человек может терять сознание. У маленьких детей характерных симптомов пневмонии нет, за исключением вялости, потери аппетита и лихорадки. Для того, чтобы не дать развиться осложнениям, нужно обязательно пройти обследование и как можно скорее начать лечение.
Когда надо обращаться к врачу
При возникновении нарушения дыхания, болей в груди, температуре выше тридцати девяти градусов, стойком кашле с примесями гноя в мокроте необходимо как можно скорее обратиться к врачу. Особенно это касается людей, которые входят в группу риска:
- Пожилые люди старше шестидесяти пяти лет.
- Дети младше двух лет.
- Люди с ослабленным иммунитетом или сопутствующими заболеваниями.
- Люди, перенесшие химиотерапию или принимающие иммуносупрессоры.
Воспаление легких особенно опасно для людей с сердечной недостаточностью или проблемами с легкими, а также для пожилых людей.
Причины возникновения – как определить и выявить пневмонию
Воспаление легких может передаваться капельно-вирусным путем. В этом случае, когда больной человек кашляет или чихает, микробы из его выделений попадают в легкие здорового человека и вызывают там воспалительный процесс.Также заболевание возникает из-за повышенной активности бактерий, которые постоянно находятся в дыхательных путях. Во время снижения иммунитета организму хватает сил бороться с вирусами, поэтому они сразу же начинают размножаться, попадают в легкие и провоцируют воспаление. Такое может случаться и по причине переохлаждения организма или вирусных инфекций, которые ослабляют иммунную систему.
Воспаление легких возникает не только из-за патогенных бактерий и вирусов, оно может возникнуть у лежачих больных при нарушении легочного кровообращения. В этом случае нужно чаще переворачивать больного, чтобы избежать образования пролежней.
К факторам риска можно отнести:
- Возраст старше шестидесяти лет (угнетение кашлевого рефлекса, рефлекса, отвечающего за спазм голосовой щели).
- Новорожденные дети и младенцы (неполное развитие иммунитета).
- Состояния, сопровождающиеся потерей сознания (эпилепсия, травмы, состояние алкогольное опьянение и так далее).
- Заболевания органов дыхания, курение.
- Заболевания, снижающие активность иммунитета (онкология, ВИЧ-инфекция и тому подобное).
- Плохие социально-бытовые условия жизни.
- Длительное пребывание в лежачем состоянии.
Виды и классификации
В зависимости от форм и сроков:
- Внебольничная – возникает в дома или в первые двое суток пребывания в больнице.
- Госпитальная (нозокомиальная) – возникает после двух суток пребывания больного в стационаре, или если больной за предыдущие три месяца лечился в каком-либо лечебном учреждении в течение двух и более дней.
- Аспирационная – развивается при проглатывании большого количества содержимого ротоглотки людьми, находящимися без сознания, с нарушенным актом глотания и ослабленным кашлевым рефлексом. Может возникать химический ожог слизистой оболочки дыхательных путей соляной кислотой. Данную форму заболевания еще называют химическим пневмонитом.
- Пневмония, возникшая на фоне первичных и вторичных иммунодефицитов.
В зависимости от возбудителя:
- Бактериальные – основными возбудителями являются стрептококки,стафилококки, микоплазмы, хламидии.
- Вирусные – возбудителями являются вирусы гриппа, парагриппа, риновирусы, аденовирусы, респираторно-синцитиальные вирусы, вирусы кори, краснухи, коклюша, цитомегаловирусная инфекция, вирус Эпштейна-Барр.
- Грибковые – основными возбудителями можно считать кандид, аспергиллов и так далее.
- Пневмония, вызванная простейшими микроорганизмами.
- Пневмония, вызванная гельминтами.
- Смешанная – бактериально-вирусная причина.
В зависимости от степени тяжести:
- Легкая.
- Средняя.
- Тяжелая.
- Крайне тяжелая.
В зависимости от локализации:
- Очаговая – локализуется в пределах ацинуса и дольки.
- Сегментарная – локализуется в пределах одного сегмента.
- Полисегментарная – локализуется в пределах нескольких сегментов.
- Долевая – локализуется в пределах одной доли.
- Тотальная – локализуется во всем легком.
Последствия самолечения
Самолечение воспаления легких может быть очень опасным. Это может привести к серьезным осложнениям.
Группы осложнений:
- Легочные (эмпиема плевры, отек легких, хронический бронхит, абсцесс, фиброз и так далее).
- Состояния, не связанные с бронхолегочной системой (анемия, эндокардит, менингит и так далее).
Опасность недолеченной или неправильно вылеченной пневмонии заключается в том, что воспаление может распространиться по всему легкому, в результате может развиться легочная недостаточность.
Часто встречаемые осложнения:
Наиболее серьезные осложнения – это фиброз и абсцесс легкого.
Абсцесс – это разложение тканей легкого под действием гноя из очага воспаления.
Фиброз – это образование соединительной ткани на месте повреждения.
Последствия данного недуга у детей выражены более ярко, чем у взрослых, особенно это проявляется у грудничков – воспалительный процесс может распространяться на органы нервной, пищеварительной, мочеполовой и других систем. Поздно начатое лечение нередко приводит к летальному исходу.
Самым распространенным последствием воспаления легких у детей является токсикоз. Также может развиться диурез (задержка мочеиспускания), могут появиться судороги.
Стоит отметить, что благодаря современным лекарствам осложнения возникают очень редко, поэтому не нужно заниматься самолечением. Лучше как можно скорее обратиться к специалисту.
Лечение пневмонии в домашних условиях у взрослых
Признаки туберкулеза легких на ранних стадиях описаны тут.
Астма у детей: признаки и симптомы //drlor.online/zabolevaniya/gortani-glotki-bronxov/astma/bronxialnaya-u-rebyonka-simptomy-metody-lecheniya-rekomendacii-roditelyam.html
Видео
Выводы
Только правильная диагностика воспаления легких обеспечит быстрое выздоровление и обезопасит от развития осложнений. Приведенные в этой статье рекомендации по диагностике помогут вам определить пневмонию в домашних условиях.
Лечение должно осуществляться теми методами и препаратами, которые способствуют облегчению течения заболевания, уничтожению причины его возникновения защите пациента от возможных последствий. Подробнее, как распознать воспаление легких можно узнать в статье.
Как вовремя распознать симптомы воспаления лёгких — Рамблер/новости
Заболевание, от которого умирает около 10% больных — пневмония или воспаление лёгких. При данной заболевании не обязательно поражены оба дыхательных органа, иногда воспаление возникает только на маленьком участке лёгкого. Например, на альвеоле или прилежащем участке плевры. Чем больше тканей поражено, тем тяжелее у человека проявляется заболевание.
Считается, что пневмонию провоцирует переохлаждение. Это не совсем так. Как и туберкулез, пневмония — это болезнь сниженного иммунитета. Когда защитные силы организма ослабевают, его атакуют бактерии, передающиеся от человека к человеку воздушно-капельным путём. Около 10 их видов являются возбудителями болезни. Реже случается заражение через кровь.
Воспаление лёгких могут спровоцировать некоторые бактерии, грибки, травмы грудной клетки, токсичные вещества и аллергии. Все эти недруги опять же провоцируют ослабление иммунитета.
Вредные привычки также могут сыграть роль в развитии заболевания. Профессор РНИМУ им. Пирогова, пульмонолог, терапевт Александр Карабиненко обращает внимание: курение — наиболее благоприятная среда для развития заболевания. Вернее «бронхит курильщика», которым часто страдают любители смолить. Он проявляется постоянным кашлем и одышкой. Достаточно небольшой простуды, чтобы один недуг перешел во второй.
Часто пневмония является последним заболеванием у пожилых людей: дожившие до глубокой старости умирают от воспаления легких. Причина — ослабленный организм.
Что должно насторожить
Как начинается пневмония зависит от её вида. Она бывает типичная, атипичная, аспирационная и крупозная.
Типичная начинается резко, человек за пару часов из полностью здорового превращается в больного. Резко поднимается температура, появляется кашель с обильными выделениями гнойной мокроты. Также у человека появляется потливость, сонливость, апатия.
Ролики об атипичной пневмонии не сходили с экранов телевизоров несколько лет назад. Её вспышки наблюдались в разных уголках мира и уносили много жизней. В отличие от типичной она начинается внезапно. Первым симптомом этого заболевания является сухой кашель. К нему добавляются головная боль, першение в горле, слабость. Высокой температуры при атипичной пневмонии обычно не бывает.
Аспирационная пневмония — единственная, которая имеет неинфекционную природу. Она возникает при попадании в легких разных токсичных веществ. Например, собственных рвотных масс или желудочного сока (такое случается во время сна). Соляная кислота содержимого желудка очень агрессивна по отношению к эпителию дыхательных путей. Это приводит к спазму бронхов, гангрене лёгких и другим последствиям.
Первый симптом заболевания — резкое повышения температуры, а также появление сухого кашля. С течением времени симптомы только нарастают — отмечается затруднённое дыхание, появляются боли в грудной клетке. Ещё через несколько дней у человека наблюдается кашель с выделением пенистой мокроты, в которой могут присутствовать примеси крови.
Одна из самых страшных — это крупозная пневмония. Данное заболевание начинается с лихорадки. Температура тела поднимается до 39 градусов. Начинается озноб, боли груди, сухой кашель с мокротой. При крупозной пневмонии лихорадка, кашель и отхождение мокроты держатся до 10 дней.
Любая пневмония страшна своими осложнениями, в числе которых могут быть абсцесс, гангрена легкого, острая дыхательная недостаточность, эндокардит, миокардит, менингит.
Как лечить пневмонию
До начала 20 века многие умирали от пневмонии. Потому что наряду с постельным режимом и обильным, от неё спасают антибиотики. Подбор антибиотика осуществляет врач. Самодеятельность в этом вопросе может стоит жизни. Антибиотики нужны, чтобы убить бактерии, спровоцировавшие болезнь.
Также врачи обычно лечат симптомы болезни — кашель и жар. Назначаются жаропонижающие, отхаркивающие и муколитические средства.
Чтобы не заболеть пневмонией доктор Александр Карабиненко советует всем укреплять иммунитет и вакцинироваться. От болезни не застрахован никто, лучше предотвратить, чем лечить, предупреждает он.
Видео дня. Можно ли подхватить коронавирус через посылку
Читайте также
«Как лечить пневмонию у взрослых?» – Яндекс.Знатоки
Пневмония — это воспалительный процесс в ткани легкого, который может быть вызван различными инфекционными агентами (бактерии, вирусы, грибковое поражение). Исходя из клинической картины, данных опроса и обследования пациента устанавливается предполагаемый возбудитель заболевания и назначается лечение, направленное на устранение этого возбудителя (важно подчеркнуть, что правильную схему лечения должен назначать только врач):
- в случае бактериальной природы рекомендуются антибиотики. Назначать антибактериальный препарат должен только врач в правильной дозировке и необходимым по длительности курсом. Это важно так как неправильная схема лечения может приводить к формированию у микробов устойчивости к данному антибиотику и прогрессированию заболевания.
- при грибковом поражении требуется назначение противогрибковых препаратов.
- вирусная пневмония может протекать довольно тяжело и в некоторых ситуация требует госпитализации пациента в стационар.
Особое внимание следует уделить пациентам пожилого возраста и людям с тяжелыми хроническими заболеваниями, развитие пневмонии в таком случае так же может требовать лечения в условиях стационара.
- При развитии кашля могут быть рекомендованы препараты, разжижающие мокроту и улучшающие ее отхождение — Амброксол, Флуимуцил, АЦЦ, Лазолван.
- При повышении температуры тела выше 38.0 показана жаропонижающая терапия (Аспирин, Парацетамол, Ибупрофен). При приеме жаропонижающих средств не рекомендовано превышать разрешенные дозировки, в случае Парацетамола не более 4 гр в сутки и не более 1 гр за один прием.
Для ускорения процесса выздоровления необходимо соблюдать ряд общих рекомендаций:
обильное питье — 30 мл жидкости на 1 кг массы тела в сутки
соблюдение постельного режима
регулярное проветривание помещения
до момента исчезновения жалоб и нормализации температуры тела Вы можете быть источником инфекции, поэтому при контакте с окружающими может быть рекомендовано носить индивидуальную маску. Отмечаю, что маску необходимо менять каждые 2-3 часа.
классификация, разновидность, симптомы воспаления легких
Воспаление легких классифицируют, ориентируясь на несколько критериев. Среди них выделяют этиологию недуга, область распространения, продолжительность инкубационного периода, локализацию очагов воспаления. В перечне также включают степень тяжести заболевания, патогенез, тип возбудителя и его путь проникновения в организм (при инфекционном заражении). Внебольничные и больничные виды пневмонии требуют применения различных терапевтических методов. Лечение ребенку и взрослому назначают, учитывая результаты диагностического обследования.
Инфекция может быть вызвана вирусами, микоплазмой, грибками и бактериями. Возбудитель проникает в организм через верхние дыхательные пути. Ситуация усугубляется из-за ослабленного иммунитета, острых и хронических патологий дыхательной системы. Пневмония часто появляется на фоне инсульта, наркотической и алкогольной комы, аспирации, механических травм.
Классификация по локализации
Существует несколько разновидностей пневмонии, особенно выделяют следующие:
Бронхопневмония представляет собой заболевание, возникающее в результате скопления мокроты в бронхах. Недуг стремительно прогрессирует. Популяция возбудителей быстро увеличивается, из-за чего клетки паренхиматозного органа подвергаются деструктуризации. Зона поражения может занимать разную площадь. Это зависит от тяжести и стадии патологии.
Крупозную пневмонию вызывают пневмококки. Данная разновидность воспаления легких довольно распространена. Недуг поражает всю поверхность легкого или только его треть. Чем больше площадь поражения, тем выше риск возникновения последствий. При выявлении тотальной пневмонии больного экстренно госпитализируют. Это объясняется плохим прогнозом. В клинической картине присутствует:
 Сонливость
Сонливость- дыхательная недостаточность;
- сонливость в дневное время;
- диспноэ;
- спутанность сознания;
- необоснованная тревожность;
- общее недомогание;
- изнурительный кашель;
- гипертермия.
В медикаментозную схему включают химиопрепараты. Препараты с антибактериальным эффектом при тотальной пневмонии не оказывают положительного действия.
При септическом воспалении легких возникает некроз функциональной ткани. Этот процесс сопровождается развитием полостей, содержащих гной и некротическую жидкость. Возможно появление фиброза. Пневмония развивается на протяжении трех стадий. На первой активизируется процесс гнойной инфильтрации. Вторая характеризуется вскрытием очага воспаления. На третьем этапе происходит формирование рубцовой ткани. Симптоматика следующая:
- озноб;
- резкое повышение температуры тела;
- болезненные ощущения в области грудины;
- заражение крови;
- сильный кашель;
- отделение большого количества мокроты.
 Сильный кашель
Сильный кашельОдним из самых опасных типов пневмонии является базальное воспаление легких. В этом случае очаг находится в нижних отделах дыхательной системы. Базальная пневмония развивается очень быстро. О прогрессе патологии свидетельствуют острые боли, возникающие при кашле и дыхании.
Температура тела повышается до 40 градусов по Цельсию. Терапия должна проходить только в стационарных условиях. Игнорирование клинических проявлений чревато возникновением спонтанного пневмоторакса, перитонитом гнойного типа, перфорацией язвы.
Классификация по степени тяжести
По современной классификации ВОЗ пневмонию делят на следующие виды: легкая, средняя и тяжелая. При пневмонии легкой степени тяжести симптомы выражены довольно слабо. В клинической картине могут присутствовать признаки токсического поражения. На начальной стадии пневмонию называют типичной.
 Биохимия крови
Биохимия кровиВесомым поводом для беспокойства становится резкое поднятие температуры и увеличение частоты дыхания. К характерным признакам причисляют поражение одного или нескольких сегментов органа. При проведении общего и биохимического анализа крови выявляют увеличение СОЭ и умеренный лейкоцитоз. Госпитализация обычно не требуется.
Воспаление легких средней степени тяжести характеризуется такими признаками, как гипертермия и умеренно выраженная интоксикация. На второй стадии развития пневмонии может развиться плеврит. Больному обязательно прописывают препараты, обладающие жаропонижающим и отхаркивающим эффектами.
Также потребуются медикаменты, которые снимают спазмы. Таким образом устраняют дыхательную недостаточность и влажный кашель. Еще одним симптомом, характерным для пневмонии средней тяжести, считается цианоз кожных покровов. Лечение должно происходить в стационарных условиях. Терапии, проведенной в домашних условиях, будет недостаточно. Больного направляют в отделение пульмонологии.
При тяжелой пневмонии все вышеперечисленные симптомы усиливаются. Температура тела становится выше 39 градусов по Цельсию. Она может держаться на протяжении суток. Также возможно появление следующих симптомов:
- потеря ориентации в пространстве;
- изменение биохимических показателей в крови и результатов рентгенограммы;
- галлюцинации;
- падение артериального давления.
Цвет кожи изменяется из-за цианоза. На этой стадии происходит поражение обоих паренхиматозных органов, что чревато эмпиемой плевры и иными серьезными осложнениями. Также пневмония может быть затяжной и застойной. Последний тип заболевания чаще всего возникает у лежачих больных. В этом случае ситуация усугубляется замедленным кровообращением. Затяжное воспаление легких требует длительного лечения.
Атипичная пневмония – разновидность недуга, при котором отсутствуют признаки типичной формы. При особом характере болезни довольно трудно подобрать эффективную терапевтическую схему. Это объясняется трудностями, которые появляются при дифференциальной диагностике. В клинике присутствуют признаки, схожие с симптомами респираторных патологий. Изменения в анализе крови часто отсутствуют. Для подтверждения диагноза используют рентген. В группе риска находятся новорожденные и подростки.
Прогноз в большинстве случаев неблагоприятный. При отсутствии своевременного лечения бактериальной или вирусной пневмонии возможен летальный исход. На тяжелой стадии пневмонии уровень смертности довольно высок. Это обусловлено тем, что возникшие патологические изменения часто необратимы.


 Боль внизу живота после дефекации
Боль внизу живота после дефекации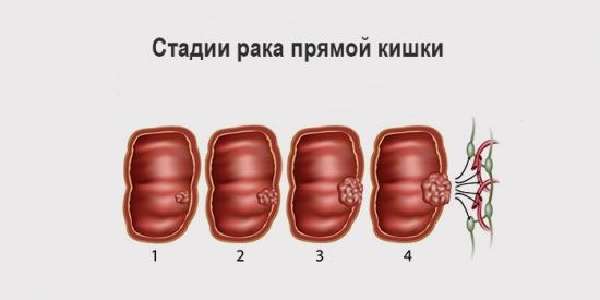


 Загрузка…
Загрузка…









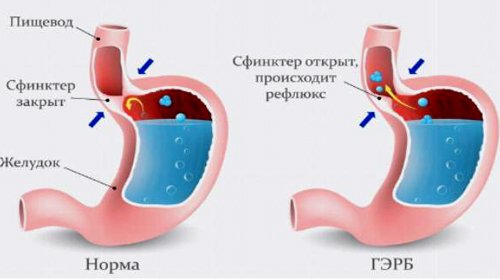
 Избыточный вес. При ожирении повышается внутрибрюшное давление, нарушается моторика пищевода, учащаются эпизоды рефлюкса.
Избыточный вес. При ожирении повышается внутрибрюшное давление, нарушается моторика пищевода, учащаются эпизоды рефлюкса. Особенности питания – пристрастие к кофе, крепкому чаю, частое употребление жирного мяса, жареных и острых блюд, переедание, приём пищи на ходу.
Особенности питания – пристрастие к кофе, крепкому чаю, частое употребление жирного мяса, жареных и острых блюд, переедание, приём пищи на ходу. изжога более 2 раз в неделю;
изжога более 2 раз в неделю; поражение зубов и полости рта: кариес, пародонтоз, стоматит;
поражение зубов и полости рта: кариес, пародонтоз, стоматит;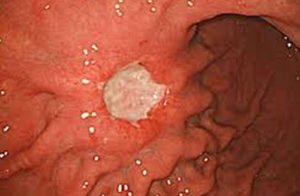 Язвы пищевода – глубокие дефекты слизистой оболочки.
Язвы пищевода – глубокие дефекты слизистой оболочки. Сбор анамнеза и осмотр. Врач выясняет характерные жалобы, их длительность, условия появления. Изжога – основной симптом заболевания – встречается у 83% пациентов с ГЭРБ, отрыжка возникает в 52% случаев.
Сбор анамнеза и осмотр. Врач выясняет характерные жалобы, их длительность, условия появления. Изжога – основной симптом заболевания – встречается у 83% пациентов с ГЭРБ, отрыжка возникает в 52% случаев.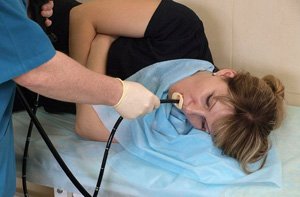 ФГДС – основной метод диагностики эзофагита и осложнений болезни. Перед исследованием обязательно снимают ЭКГ для исключения патологии сердца. При осмотре выявляет воспаление слизистой оболочки, эрозии, язвы, рубцовую деформацию. Для исключения пищевода Барретта берут биопсию с изменённых участков и отправляют материал на гистологическое исследование.
ФГДС – основной метод диагностики эзофагита и осложнений болезни. Перед исследованием обязательно снимают ЭКГ для исключения патологии сердца. При осмотре выявляет воспаление слизистой оболочки, эрозии, язвы, рубцовую деформацию. Для исключения пищевода Барретта берут биопсию с изменённых участков и отправляют материал на гистологическое исследование. рН-импедансометрия пищевода – высокоточный метод исследования моторики пищевода, определения причины, типа рефлюкса. Пациенту через нос вводят электроды, измеряют сопротивление между ними.
рН-импедансометрия пищевода – высокоточный метод исследования моторики пищевода, определения причины, типа рефлюкса. Пациенту через нос вводят электроды, измеряют сопротивление между ними. Принимайте пищу в спокойной обстановке, не разговаривайте во время еды.
Принимайте пищу в спокойной обстановке, не разговаривайте во время еды. Ингибиторы протонной помпы – блокируют фермент, участвующий в синтезе соляной кислоты, повышают уровень рН, способствуют заживлению эрозий. Средства эффективны при пищеводных и внепищеводных симптомах заболевания. Длительность лечения зависит от выраженности изменений слизистой оболочки на ФГДС. Терапия состоит из двух этапов: основного (4-8 недель) и поддерживающего (до 6-12 месяцев). Основные препараты: Омез, Дексилант, Ланцид, Рабепразол, Нольпаза и др.
Ингибиторы протонной помпы – блокируют фермент, участвующий в синтезе соляной кислоты, повышают уровень рН, способствуют заживлению эрозий. Средства эффективны при пищеводных и внепищеводных симптомах заболевания. Длительность лечения зависит от выраженности изменений слизистой оболочки на ФГДС. Терапия состоит из двух этапов: основного (4-8 недель) и поддерживающего (до 6-12 месяцев). Основные препараты: Омез, Дексилант, Ланцид, Рабепразол, Нольпаза и др. Альгинаты – средства на основе солей альгиновой кислоты, оказывают обволакивающее, кровоостанавливающее действие, связывают агрессивные компоненты желудочного сока. Альгинаты безопасны, не имеют побочных эффектов, поэтому их рекомендуют беременным и кормящим женщинам. Препараты: Гевискон, Гевискон форте.
Альгинаты – средства на основе солей альгиновой кислоты, оказывают обволакивающее, кровоостанавливающее действие, связывают агрессивные компоненты желудочного сока. Альгинаты безопасны, не имеют побочных эффектов, поэтому их рекомендуют беременным и кормящим женщинам. Препараты: Гевискон, Гевискон форте.















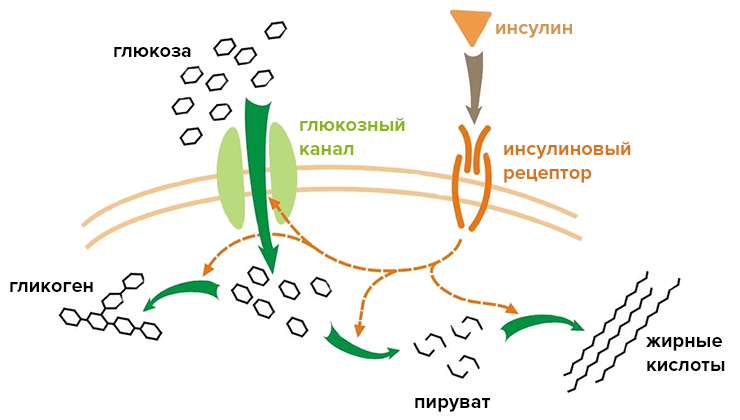
 Уже стало понятно, что гормон поджелудочной железы (инсулин) отвечает за контроль уровня глюкозы в крови. Поэтому, для того чтобы оценить работу данного органа, достаточно будет сдать кровь на сахар. Это исследование проводится путем взятия крови из вены строго натощак. Запомните следующие показатели, по которым можно оценить, в достаточном ли количестве в вашем организме вырабатывается гормон инсулин. Норма у женщин и мужчин при этом одинакова: концентрация глюкозы в крови будет составлять 3,3-5,5 ммоль/л. Если она находится в пределах 5,6-6,6 ммоль/л, то целесообразно будет соблюдать специальную диету и проводить дополнительные исследования. Это так называемое пограничное состояние, когда о сахарном диабете говорить еще бессмысленно. Беспокоиться нужно начинать уже тогда, если уровень глюкозы в крови близок к 6,7 ммоль/л. В этом случае врачи советуют пройти следующий тест – толерантность к глюкозе. Здесь немного другие цифры:
Уже стало понятно, что гормон поджелудочной железы (инсулин) отвечает за контроль уровня глюкозы в крови. Поэтому, для того чтобы оценить работу данного органа, достаточно будет сдать кровь на сахар. Это исследование проводится путем взятия крови из вены строго натощак. Запомните следующие показатели, по которым можно оценить, в достаточном ли количестве в вашем организме вырабатывается гормон инсулин. Норма у женщин и мужчин при этом одинакова: концентрация глюкозы в крови будет составлять 3,3-5,5 ммоль/л. Если она находится в пределах 5,6-6,6 ммоль/л, то целесообразно будет соблюдать специальную диету и проводить дополнительные исследования. Это так называемое пограничное состояние, когда о сахарном диабете говорить еще бессмысленно. Беспокоиться нужно начинать уже тогда, если уровень глюкозы в крови близок к 6,7 ммоль/л. В этом случае врачи советуют пройти следующий тест – толерантность к глюкозе. Здесь немного другие цифры:





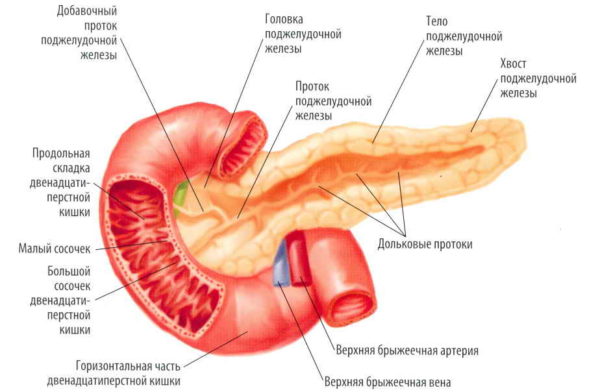





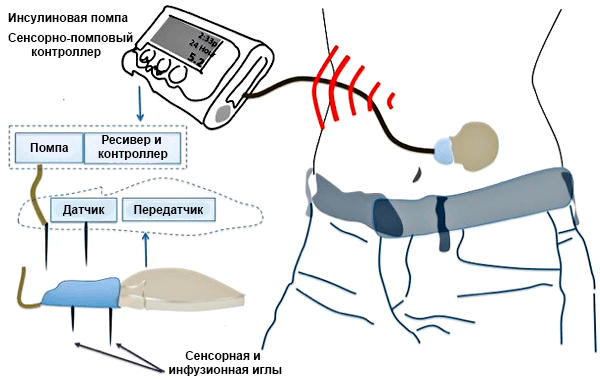











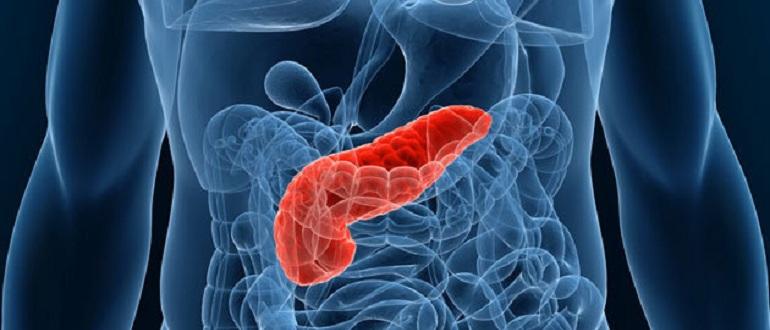
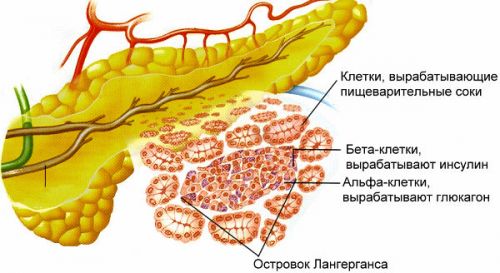
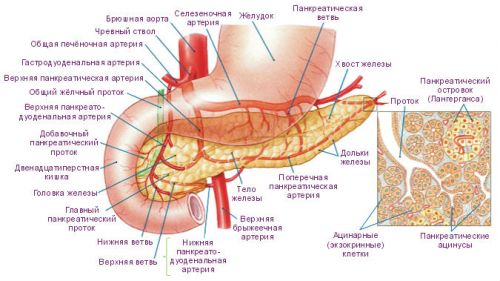
 Поджелудочная железа
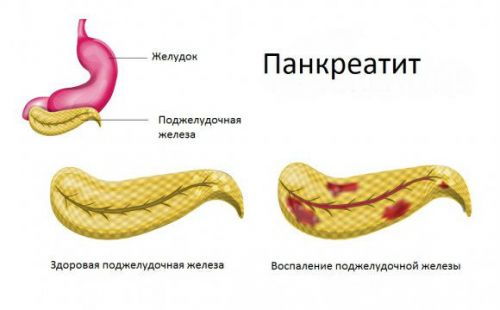
Поджелудочная железа Какие симптомы при панкреатите поджелудочной железы
Какие симптомы при панкреатите поджелудочной железы Воспаление поджелудочной железы
Воспаление поджелудочной железы Воспаление поджелудочной железы — панкреатит
Воспаление поджелудочной железы — панкреатит Панкреатит лечение народными средствами в домашних условиях
Панкреатит лечение народными средствами в домашних условиях Тысячелистник обыкновенный (деревий)
Тысячелистник обыкновенный (деревий) Каллизия душистая, золотой ус: состав, применение, настойка
Каллизия душистая, золотой ус: состав, применение, настойка Зверобой продырявленный, настой зверобоя, отвары зверобоя
Зверобой продырявленный, настой зверобоя, отвары зверобоя Пырей ползучий настой корневищ
Пырей ползучий настой корневищ Золотой Ус (каллизия душистая) настойка, мазь, лечение
Золотой Ус (каллизия душистая) настойка, мазь, лечение Земляника лесная, настой земляники, отвар листьев земляники
Земляника лесная, настой земляники, отвар листьев земляники Донник лекарственный (буркун), настой донника, отвар донника
Донник лекарственный (буркун), настой донника, отвар донника Валериана, отвар корней и спиртовая настойка валерианы
Валериана, отвар корней и спиртовая настойка валерианы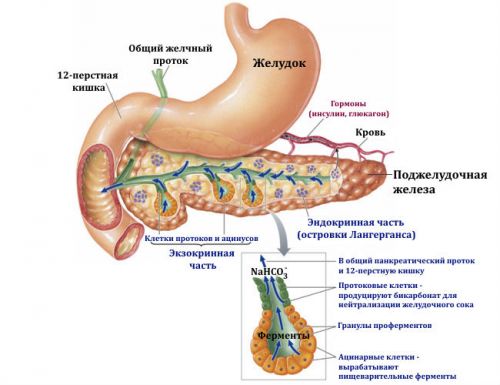











 Лечение геморроя — процесс долгий и неприятный, к тому же о самой болезни говорить не принято, поэтому многие используют народные средства от геморроя у мужчин
Лечение геморроя — процесс долгий и неприятный, к тому же о самой болезни говорить не принято, поэтому многие используют народные средства от геморроя у мужчин Народные средства — это всевозможные горячие, теплые или холодные ванночки с добавлением отваров целебных трав, самодельные ректальные свечи, местные компрессы
Народные средства — это всевозможные горячие, теплые или холодные ванночки с добавлением отваров целебных трав, самодельные ректальные свечи, местные компрессы Часто в домашних условиях геморрой у мужчин и женщин лечится посредством чеснока
Часто в домашних условиях геморрой у мужчин и женщин лечится посредством чеснока Такое народное средство, как каменное масло, обладает ранозаживляющим, обезболивающим и смягчающим действиями, а также имеет противовоспалительный и кровоостанавливающий эффект
Такое народное средство, как каменное масло, обладает ранозаживляющим, обезболивающим и смягчающим действиями, а также имеет противовоспалительный и кровоостанавливающий эффект Картофельные свечи. Их вырезают из сырой картошки длиной около 5 см и шириной 1,5 см. Вводят в анальный проход на несколько часов, после чего следует сменить свечу на новую
Картофельные свечи. Их вырезают из сырой картошки длиной около 5 см и шириной 1,5 см. Вводят в анальный проход на несколько часов, после чего следует сменить свечу на новую Облепиховое масло содержит рутин, витамин С и дубильные вещества, которые укрепляют сосудистую стенку, предотвращают кровотечения из геморроидальных узлов
Облепиховое масло содержит рутин, витамин С и дубильные вещества, которые укрепляют сосудистую стенку, предотвращают кровотечения из геморроидальных узлов Его используют для компрессов при наружном геморрое
Его используют для компрессов при наружном геморрое Пациенту придется поменять свой образ жизни, а именно, мужчина должен будет отказаться от вредных привычек и научиться правильно, питаться
Пациенту придется поменять свой образ жизни, а именно, мужчина должен будет отказаться от вредных привычек и научиться правильно, питаться
 Чеснок – один из компонентов для приготовления домашних лекарств.
Чеснок – один из компонентов для приготовления домашних лекарств. Облепиховое масло подойдет для приема внутрь и обработки наружных узлов.
Облепиховое масло подойдет для приема внутрь и обработки наружных узлов. Из меда можно приготовить немало средств для борьбы с такой болезнью.
Из меда можно приготовить немало средств для борьбы с такой болезнью. Зверобой поможет успокоить все неприятные симптомы.
Зверобой поможет успокоить все неприятные симптомы. Кизиловые ягоды способствуют облегчению состояния больного.
Кизиловые ягоды способствуют облегчению состояния больного.




 Геморрой. Лечение геморроя народными средствами.Мой успешный опыт.
Геморрой. Лечение геморроя народными средствами.Мой успешный опыт.







 само по себе вряд ли сможет полностью вылечить проблему. Дело в том, что такое сложно заболевание может потребовать более кардинальных мер. Однако, если сочетать народные средства от геморроя с теми, что назначил врач, то выздоровление больного может существенно ускориться.
само по себе вряд ли сможет полностью вылечить проблему. Дело в том, что такое сложно заболевание может потребовать более кардинальных мер. Однако, если сочетать народные средства от геморроя с теми, что назначил врач, то выздоровление больного может существенно ускориться. Виду большого разнообразия трав, применяемых для приготовления народных средств для лечения от геморроя, описывать свойства каждого из них нет смысла. Для примера, познакомимся с некоторыми растениями, обладающих разными целебными свойствами.
Виду большого разнообразия трав, применяемых для приготовления народных средств для лечения от геморроя, описывать свойства каждого из них нет смысла. Для примера, познакомимся с некоторыми растениями, обладающих разными целебными свойствами. из самых безопасных вариантов применения народных средств. При нем воздействие препарата направленно непосредственно на место поражения. Компоненты состава не оказывают негативного воздействия на внутренние органы, поэтому и противопоказаний у способа минимум.
из самых безопасных вариантов применения народных средств. При нем воздействие препарата направленно непосредственно на место поражения. Компоненты состава не оказывают негативного воздействия на внутренние органы, поэтому и противопоказаний у способа минимум.
 из самых лучших средств лечения от наружного геморроя. Они позволяют воздействовать непосредственно на воспаленные узлы, активные компоненты в системный кровоток не попадают.
из самых лучших средств лечения от наружного геморроя. Они позволяют воздействовать непосредственно на воспаленные узлы, активные компоненты в системный кровоток не попадают.
 средство от геморроя в домашних условиях из сырых овощей. Для этого морковь, картофель и свекла натираются на мелкой терке. Смесь овощей накладывается на марлю и помещается на больной участок. Компресс выдерживается в течение двадцати минут.
средство от геморроя в домашних условиях из сырых овощей. Для этого морковь, картофель и свекла натираются на мелкой терке. Смесь овощей накладывается на марлю и помещается на больной участок. Компресс выдерживается в течение двадцати минут.
 микроклизму, необходимо приобрести спринцовку объемом 50-200 мл. В нее надо набрать лекарственное средство. Наконечник спринцовки обильно смазывают вазелином. Больной ложится на бок, и раздвигает ягодицы. В его задний проход вкручивающими движениями вводят наконечник устройства, после чего надавливают на «грушу» и переливают раствор в кишечник. Далее наконечник извлекают из заднего прохода.
микроклизму, необходимо приобрести спринцовку объемом 50-200 мл. В нее надо набрать лекарственное средство. Наконечник спринцовки обильно смазывают вазелином. Больной ложится на бок, и раздвигает ягодицы. В его задний проход вкручивающими движениями вводят наконечник устройства, после чего надавливают на «грушу» и переливают раствор в кишечник. Далее наконечник извлекают из заднего прохода. народные методы лечения геморроя с помощью сырого картофеля. Для этого из корнеплода вырезаются бруски в виде свечи. Одна свечка окунается в облепиховое масло и вводится в задний проход. Оставить такое средство необходимо на всю ночь.
народные методы лечения геморроя с помощью сырого картофеля. Для этого из корнеплода вырезаются бруски в виде свечи. Одна свечка окунается в облепиховое масло и вводится в задний проход. Оставить такое средство необходимо на всю ночь.
 противовоспалительным действием обладает мазь из меда и корицы. Для ее приготовления необходимо смешать в одинаковых пропорциях натуральный жидкий мед и ароматную приправу. Этим средством смазываются геморроидальные узлы. Однако важно учитывать, что оба компонента данного средства – сильные аллергены. Поэтому их применение разрешено не всем.
противовоспалительным действием обладает мазь из меда и корицы. Для ее приготовления необходимо смешать в одинаковых пропорциях натуральный жидкий мед и ароматную приправу. Этим средством смазываются геморроидальные узлы. Однако важно учитывать, что оба компонента данного средства – сильные аллергены. Поэтому их применение разрешено не всем.
 средство от геморроя у женщин и мужчин в домашних условиях для приема внутрь. Такие препараты оказывают общее воздействие на весь организм. При правильном применении они помогают не только снять воспаление и боль, но и восстановить кровообращение и даже нормализовать состав крови.
средство от геморроя у женщин и мужчин в домашних условиях для приема внутрь. Такие препараты оказывают общее воздействие на весь организм. При правильном применении они помогают не только снять воспаление и боль, но и восстановить кровообращение и даже нормализовать состав крови.

 геморрое крайне важно максимально смягчить нагрузку на кишечник. Ведь запоры, диарея, а также банальное раздражение может привести к открытию кровотечений.
геморрое крайне важно максимально смягчить нагрузку на кишечник. Ведь запоры, диарея, а также банальное раздражение может привести к открытию кровотечений.
 самолечением в период лактации. Средства, принимаемые вовнутрь, могут попасть в молоко и оказать влияние на ребенка. Также в послеродовой период организм женщины особенно уязвим, поэтому любой негативный фактор, например, вызванный использованием ледяной свечки, может спровоцировать заболевания других органов.
самолечением в период лактации. Средства, принимаемые вовнутрь, могут попасть в молоко и оказать влияние на ребенка. Также в послеродовой период организм женщины особенно уязвим, поэтому любой негативный фактор, например, вызванный использованием ледяной свечки, может спровоцировать заболевания других органов.













 i
i