Правила подготовки ребенка к УЗИ брюшной полости, подготовка к УЗИ грудничку и детям до года, нормы и расшифровка УЗИ
Оглавление
УЗИ (ультразвуковое исследование) – медицинский осмотр органов человека, который производится при помощи специального датчика. Данный прибор испускает высокочастотные звуковые волны, которые затем отражаются от обследуемых тканей пациента. Результат такого исследования проецируется непосредственно на монитор врача.
Это один из самых современных и безболезненных типов обследования. Он совершенно безопасен для пациентов любого возраста и пола, а также для плода, развивающегося в утробе беременной женщины.
Одновременно это один из наиболее точных анализов, который позволяет рассмотреть структуру внутренних органов, выявить наличие патологий, заболеваний или новообразований.
Какие заболевания выявляются в ходе УЗИ у детей?
Ультразвуковое исследование брюшной полости может быть назначено ребенку как в профилактических целях (в возрасте 1–1,5 месяцев), так и для диагностики заболеваний или отклонений.
Необходимо пройти такой осмотр, если у ребенка:
- Выявлены патологии в развитии
- Есть жалобы на боли в спине, боку или животе
- Зафиксировано пожелтение белков глаз, кожи
- Присутствует чрезмерное газообразование, вздутие живота
- Имеются боли неустановленного характера при пальпации
- У ребенка замечено частое нарушение стула
- Меняется вес
- Проблемы, связанные с тяжестью в животе, тошнотой и горечью в ротовой полости
УЗИ позволяет выявить такие заболевания, как:
- Реактивный панкреатит поджелудочной железы
- Внутреннее кровотечение
- Мононуклеоз — вирусная болезнь, поражающая печень, селезенку и иные органы
- Заболевания крови
- Кисты и другие новообразования
- Абсцесс органов — воспалительный процесс, который сопровождается скоплением гнойных масс
- Заражение паразитами
- Водянка — характеризуется скоплением жидкости в органах
- Мочекаменная болезнь
- Пиелонефрит — воспаление, сосредоточенное в почках
УЗИ брюшной полости грудничку: нужна ли подготовка?
Для проведения УЗИ брюшной полости детям до 1 года требуется несложная подготовка. Она заключается в голодании за некоторое время до процедуры:
- Для новорожденных данный период составляет три часа
- Младенцу на грудном вскармливании также достаточно трех часов
- Малышу на искусственном кормлении нужно 3,5 часа
Лучше всего принести такого младенца на обследование прямо перед следующим приемом пищи. Самым удобным периодом времени для осмотра в данном случае является первая половина дня.
УЗИ брюшной полости ребенку от 1-го года: какая нужна подготовка?
Дети в возрасте от года до трех слишком малы, чтобы спокойно терпеть чувство голода, жажду или позывы к мочеиспусканию. Поэтому для них существуют простые правила:
- Диета
- Последний период питания должен быть за 4–5 часов до обследования
- За час до начала анализа нельзя пить воду (в крайнем случае, малышу можно дать совсем немного жидкости)
Для более взрослого ребенка подготовка усложняется. Она включает в себя:
- Легкую диету
- Опорожнение кишечника и регуляцию пищеварения
- Голодание перед процедурой в течение 6–8 часов
За два-три дня до осмотра необходимо перевести ребенка на облегченную пищу:
- Каши на воде
- Паровую нежирную рыбу и птицу
- Одно вареное яйцо в день
- Сыр
Необходимо исключить такие продукты, как:
- Черный хлеб и иную выпечку
- Молочные продукты
- Овощи
- Бобовые
- Жирные блюда
- Газированные напитки
- Жевательную резинку и конфеты
Накануне процедуры можно сделать клизму, а также принимать регулирующие пищеварение препараты, если у ребенка наблюдаются нарушения стула или повышенный метеоризм.
В случае, если врач ранее прописал ребенку препараты, которые необходимо принимать во время еды, то прием данного лекарства необходимо отложить.
Противопоказания
Ультразвуковое исследование безопасно для детей любого возраста, поэтому противопоказаний к данной процедуре нет.
Затруднение при проведении обследования может возникнуть из-за того, что ребенок окажется в нестандартной для него ситуации. Поэтому перед анализом нужно объяснить малышу, что и зачем будет делать врач.
Проблемы при использовании УЗИ могут возникнуть, если у ребенка повреждена та часть кожи, на которую будет наноситься гель, — имеются рана или болезненные кожные высыпания. Также проведение процедуры будет затруднено в случае, если малышу слишком больно лежать в необходимой для анализа позе.
Норма и расшифровка УЗИ брюшной полости у детей
Если перед проведением УЗИ брюшной полости подготовка к исследованию ребенка прошла правильно, то обследование покажет четкое и контрастное изображение исследуемых органов.
В норме у ребенка не должно быть кист и иных новообразований, все органы должны иметь однородную структуру и четкие границы. Для детей разных возрастов правильные размеры органов отличаются.
По результатам исследования врач оценивает:
- Поджелудочную железу — ее размеры, форму и структуру, а также состояние ее протоков
- Почки — их однородность, наличие или отсутствие конкрементов (камней), толщину стенок, общие размеры
- Печень — ее эхогенность, размеры долей
- Желчный пузырь – форму, правильность развития желчных протоков, размеры и толщину стенок
- Селезенку — ее форму, однородность тканей и размеры
В некоторых случаях УЗИ может показать нестандартную форму одного из органов. Но не всегда это является патологией — данное явление может оказаться индивидуальной особенностью организма, которая не несет никакого вреда.
Преимущества проведения процедуры в МЕДСИ
- В МЕДСИ используется современное ультразвуковое оборудование экспертного класса, которое позволяет поставить диагноз наиболее точно
- Все УЗИ-аппараты подходят как для взрослых, так и для детей
- Врачи-диагносты высоких квалификационных категорий помогут с подготовкой к исследованию, а также обеспечат качественную расшифровку результатов и подберут индивидуальное лечение в случае обнаружения заболевания
- При необходимости может быть проведено экстренное обследование
- Записаться на УЗИ в МЕДСИ просто — нужно позвонить по телефону 8 (495) 7-800-500
medsi.ru
УЗИ брюшной полости подготовка для ребенка (грудничку)
Я думаю, каждый из нас неоднократно слышал девиз: “Наши дети – это наше будущее!”. И правда, именно наши дети продолжат наши начинания, осуществят наши незавершённые проекты, проведут недоступные нам научные изыскания и открытия… Но для того, чтобы их будущее было светлым и беззаботным, необходимо позаботиться об их здоровье сегодня. Лучшим методом лечения заболевания является его профилактика и ранняя диагностика. Именно о диагностике мне бы хотелось сегодня поговорить.
Один из самых диагностически информативных методов обследования органов брюшной полости у детей – УЗИ. С помощью этого уже довольно распространённого метода, доктор буквально способен заглянуть в животик вашего новорожденного или уже почти взрослого ребёнка и увидеть, всё ли там в порядке или нужно внести какие – то коррективы, например, изменить питание или даже назначить лечение маленькому пациенту.
Что необходимо сделать перед обследованием?
Важным элементом УЗИ – обследования органов брюшной полости ребёнка, является правильная подготовка. Прежде всего, потребуется воздержаться от приёма пищи перед процедурой. Идеальным для врача – узиста будет временной промежуток в семь – восемь часов.
Однако любая мама знает, что грудничку не всегда не всегда под силу выдержать и пару часов без еды. Поэтому необходимо покормить ребёнка за два часа до обследования чем – то лёгким, например, молоком или молочной смесью.
У детей же постарше основной проблемой является страх визита к доктору. Здесь поможет психическая подготовка.Объясните ребёнку суть процедуры, пообещайте, что не будет никаких страшных шприцев и уколов.
Так в каких же случаях следует проводить УЗИ брюшной полости ребёнку?

Ультразвук – это не страшно! Покажите детям эту фотографию 🙂
Показания
Направление на УЗИ – обследование даёт участковый педиатр либо врач – гастроэнтеролог. Обследование производится детям самых разных возрастов – от подростков и до грудничков.
Показаниями к сканированию органов брюшной полости у новорожденных являются:
- Плановое обследование. В возрасте одного – двух месяцев малышам назначается УЗИ ОБП для выявления всевозможных аномалий развития и наследственных заболеваний органов пищеварения и селезёнки. Особенно важно обследование при заболеваниях пищеварительного тракта у родственников ребёнка.
- Частые срыгивания грудничка. Обследование проводят для выявления основной причины и исключения патологии пищеварительной системы, особенно важно исключить органические заболевания пищевода.
- При медленном наборе массы тела. Это может быть симптомом множества заболеваний, в том числе и органов брюшной полости.
- При постоянных неинфекционных поносах или запорах у ребёнка. Для исключения врождённых заболеваний печени, кишечника и поджелудочной железы.
Детям постарше обследование производится в следующих случаях:
- Травмы живота. УЗИ выявит кровь в брюшной полости, укажет повреждённый орган, приблизительный объём кровопотери и позволит оказать своевременную хирургическую помощь.
- В ряде ситуаций, как подготовка к оперативным вмешательствам.
- Ощущение горечи во рту. Признак поражения или порока развития желчного пузыря.
- Постоянные ноющие или опоясывающие боли. Боли сопровождают множество различных заболеваний особенно пищеварительной системы. Какой именно из органов пострадал, подскажет ультразвуковое сканирование.
- Появление желтизны склер. Как признак болезней желчного пузыря или печени.
Так что же именно нам покажет ультразвуковое сканирование?
Возможности современной УЗИ – аппаратуры просто огромны и сейчас врач ультразвуковой диагностики способен буквально “видеть” органы своего пациента на мониторе.

При исследовании печени у новорожденного ребёнка наиболее часто выявляются врождённые заболевания, сопровождающиеся диффузными изменениями. Это болезнь Байлера, синдром Алажилля, гликогеноз, врождённый поликистоз печени.
Иногда встречаются цирротические изменения на фоне сопутствующие патологии, например, при муковисцидозе.
У детей постарше иногда могут встречаться такие признаки паразитарных заболеваний, как эхинококковые кисты печени или изменения желчных протоков при описторхозе, признаки острого или хронического гепатита.
К самым распространённым аномалиям желчного пузыря относятся перегибы, перетяжки и перегородки, которые часто выявляются при первом же УЗИ – обследовании у новорожденных. Как показывает практика, обычно они не вызывают каких – либо жалоб при нормальном питании, однако при переедании, злоупотреблении жирной пищей могут давать ощущения тяжести в правом подреберье, чувство горечи во рту, расстройство стула.
Холециститы, конкременты, опухоли желчного пузыря у детей выявляются довольно редко.
Патология поджелудочной железы представлена преимущественно кистозными образованиями, которые нередко выявляются у грудных детей.
Хронические панкреатиты возникают в основном при сопутствующей патологии, например, муковисцедозе.
Острые панкреатиты и опухоли поджелудочной железы у детей младшего возраста практически не встречаются. Они могут быть спровоцированы у подростков длительной медикаментозной терапией либо регулярным неправильным питанием.
УЗИ является очень важным методом для диагностики недостаточности кардиального отдела пищевода. (Это обследование проводится отдельно и для него необходима особая подготовка). Халазия кардии может лежать в основе заболеваний бронхолёгочной системы, ЛОР – органов, эзофагитов и даже синдрома внезапной смерти. Именно поэтому ультразвуковое исследование пищевода так важно для маленьких пациентов.
Кроме того, ультразвуковое исследование позволит выявить диафрагмальную грыжу и начать её лечение своевременно, до возникновения серьёзных осложнений.

УЗИ нередко помогает диагностировать заболевания кишечника у ребёнка. Прежде всего, метод используется для диагностики острой кишечной непроходимости детям, причинами которой могут быть удлинение антропилорического отдела желудка, синдром Ледда или же травма кишечной стенки.
В толстом кишечнике опытный специалист способен выявить признаки болезни Крона или неспецифический язвенный колит.
При обследовании органов брюшной полости доктор также обследует и селезёнку. У новорожденных нередко выявляются аномалии развития этого органа. Например, добавочная селезёнка, которая обычно не превышает двух – трёх сантиметров. У более старших детей особенно важно сканирование селезёнки при травмах живота, а также ДТП и падениях с высоты. Очень часто, поначалу, разрыв селезёнки может быть практически безболезненным и не сопровождаться никакими симптомами, однако позднее клиника кровопотери нарастает настолько быстро, что даже оперативное вмешательство бывает безуспешным. С помощью ультразвука возможно выявление крови в полости живота или же гематомы под капсулой селезёнки.
В заключение, хотелось бы добавить, что своевременное выявление позволяет не только вовремя начать лечение многих заболеваний, но и прежде всего, предотвратить те серьёзные осложнения, которые могут развиться при недостаточной или полном отсутствии современной и качественной диагностики, которое может предоставить такой общедоступный метод, как ультразвуковое обследование. Будьте здоровы и берегите Ваших детей!
uziprosto.ru
Как подготовить ребенка и новорожденного к УЗИ органов брюшной полости и какие нормы должно показать исследование у детей? – MedPath.ru
Ультразвуковое исследование органов брюшной полости, поскольку оно безопасно, проводится и в отношении детей, причем с самого рождения. Более того, всех грудных детей в при достижении ими 1-го месяца направляют на подобное исследование в рамках первого скрининга новорожденного, с целью оценки состояния внутренних органов. При проведении УЗИ ребенок не подвергается какому-либо излучению, в отличие от компьютерной томографии и рентгенографии, что является несомненным его преимуществом. Процесс исследования не доставляет ребенку болезненных ощущений.
Аппаратура, с помощью которой проводится исследование, четко показывает изображение органов на мониторе аппарата, и таким образом оценивается их состояние. При этом необходимо обратить особое внимание на то, как расположены органы и имеются ли отклонения. В норме они должны располагаться симметрично. Перед проведением УЗИ брюшной полости детей необходимо подготовить определенным образом. Если следовать всем рекомендациям относительно этого, то процесс обследования не вызовет каких-либо трудностей.

Обследование органов брюшной полости у детей
При проведении ультразвукового исследования врач должен тщательно осмотреть органы брюшной полости и зафиксировать полученные результаты в протоколе ультразвукового исследования, после чего заключение отдается родителям ребенка. Посредством УЗИ выявляется норма и отклонения в состоянии брюшной полости. В заключении описываются показатели и возможные отклонения, если таковые были обнаружены. Норма показателей определяется в соответствии с существующим стандартом по возрасту ребенка. С помощью ультразвука исследуют и оценивают:
- Печень. Выявляется возможное увеличение размеров печени, проверяется наличие кистозных образований, выявляются новообразования, как доброкачественного, так и злокачественного характера. Кроме того, при помощи такого обследования определяют состояние сосудов и протоков желчного пузыря.
- Селезенка. Измеряются размеры селезенки, важно определить, не увеличена ли она, поскольку данный признак свидетельствует о наличии в организме ребенка инфекционно-воспалительных процессов. Норма размера селезенки заложена в аппарате УЗИ.
- Поджелудочная железа. В силу того, что маленькие дети часто страдают особой формой панкреатита, необходимо своевременно выявить этот факт и начать своевременно лечение. В противном случае, такое заболевание приобретает хроническое течение.
- Желчный пузырь. Исследование пузыря также имеет большое значение для оценки общего благополучия в состоянии ребенка.
Некоторые размерные показатели органов брюшной полости у новорожденных:
- толщина правой доли печени: от 26 до 75 мм., в среднем — 50 мм;
- длина селезенки: от 30 до 50 мм., в среднем — 40 мм;
- толщина поджелудочной железы: от 5 до 10 мм., в среднем — 7 мм;
- длина желчного пузыря: от 12 до 25 мм.
В каких случаях ребенок направляется на ультразвуковое исследование?
Показаниями для проведения ультразвукового исследования брюшной полости у детей до 1-го года являются следующие случаи:
- Плановое обследования с целью выявления врожденных патологий. Иногда такое обследование проводится еще в роддоме, до выписки новорожденного.
- Наблюдается частое срыгивание.
- Недобор веса. Известно, что есть стандарты показателей набора веса, здоровый ребенок должен им соответствовать. Поэтому, если отмечается стабильный недобор веса, педиатр может заподозрить проблемы с ЖКТ и направить маленького пациента на дополнительное исследование.
- Имеются признаки пилороспазма – частая рвота.
- Тенденция к разжижению стула, при этом такое состояние не сопровождается гипертермией и дисбактериозом.
Дети старше 1-го года обычно не направляются на плановое УЗИ брюшной полости. Такое исследование назначается им тогда, когда возникают характерные жалобы. Так, если ребенок жалуется на болезненные ощущения в животе, но при этом не может указать точное место локализации боли, он должен пройти УЗИ исследование для выяснения причин такого состояния. Кроме того, такие признаки, как горечь во рту, отрыжка с горьким или кислым вкусом, длительно присутствующий неприятный запах изо рта также являются поводом для обращения за помощью к врачу ультразвуковой диагностики.
Если ребенок жалуется на повышенное газообразование с болевыми ощущениями после испускания газов, то также желательно пройти диагностику с применением ультразвука. Обязательное проведение УЗИ брюшной полости предполагается при получении различных травм брюшной полости. Помимо этого, надо пройти УЗИ исследование, если поставленный ранее диагноз указывает на возможное увеличение размеров селезенки.
Как подготовиться к проведению исследования и как оно проходит?
Для точности и достоверности результатов при обследовании органов брюшной полости требуется определенная подготовка. Такая подготовка проводится для того, чтобы разгрузить желудочно-кишечный тракт перед исследованием и чтобы внутренние структуры лучше визуализировались. Некоторые продукты или их сочетание провоцируют повышенное газообразование в брюшной полости, которое значительно затрудняет проведение УЗИ. Поэтому необходимо соблюдение определенного режима питания и освобождения кишечника от содержимого.

Подготовка должна начаться примерно за 3 дня до исследования, на это время рекомендуется воздержание от употребления таких продуктов:
- молоко;
- бобовые;
- сладкая сдоба;
- капуста;
- овощи в сыром виде;
- некоторые фрукты.
Если ребенок питается молочными кашами, то нужно временно перейти на безмолочное приготовление каш. Молоко повышает газообразование. Можно на это время перейти на куриное мясо и говядину в отварном виде. Вареная рыба или приготовленная на пару также подходит для подобной диеты. Можно кушать вареные яйца, но не более 1-го в день. Если ребенок просит сыр, то можно ему дать нежирные сорта сыра.
Детей надо кормить часто, для облегчения переваривания пищи. Накануне исследования не следует плотно ужинать, предпочтение желательно отдать пище, которая легко усваивается. Подобные меры трудно применять в отношении детей грудного возраста. Грудничку разрешается питаться привычной пищей, ограничение надо сделать лишь перед непосредственно самой процедурой – за 2-3 часа. Воду также желательно перед процедурой не давать.
Кроме того, прием пищи рекомендуется совмещать с приемом препаратов: Эспумизан или Боботик, Фестал, в зависимости от возрастных ограничений. Данные препараты будут способствовать улучшению пищеварения и не позволят пище и газам скапливаться в брюшной области. В идеале, УЗИ нужно произвести на пустой желудок.
УЗИ брюшной полости ребенку делается с помощью трансабдоминального датчика. Во время проведения процедуры врач смазывает область живота специальным гелем, чтобы легко было водить датчиком по поверхности брюшной полости. Чтобы врач мог сделать УЗИ маленькому ребенку, желательно отвлечь малыша игрушкой. Если УЗИ предстоит более старшему ребенку, то можно заранее рассказать ему о том, как будет проводиться исследование, чтобы он не пугался. Длительность процедуры занимает не более 15 минут.
medpath.ru
Узи брюшной полости новорожденного подготовка — Все о детях
Ультразвуковое исследование организма представляет собой совершенно безвредную процедуру, которая может назначаться малышам с рождения. Ребенку непременно делают УЗИ органов брюшной полости, когда ему исполняется месяц. Данный вид обследования помогает выявить врожденные аномалии, а также распознать начинающиеся патологические процессы. Процедура проходит совершенно безболезненно и длится примерно 20 минут. Большое значение здесь имеет начальный этап. Как подготовить к УЗИ брюшной полости ребенка? Рассмотрим подробнее данный вопрос в этой статье.
Содержание статьи:
Безопасно ли делать УЗИ ребенку?
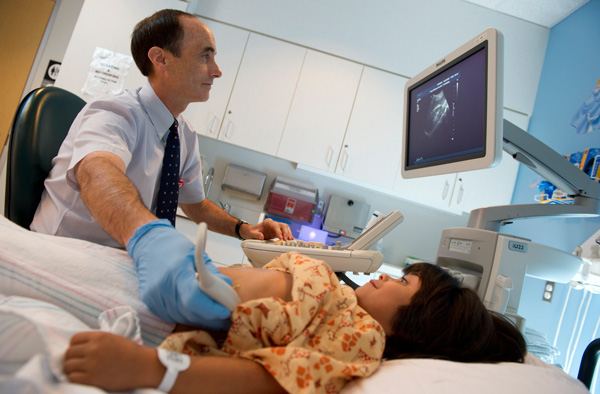
Давайте на этом остановимся более подробно. Многие молодые родители переживают, что УЗИ брюшной полости грудничку может нанести вред. Данному вопросу было посвящено множество научных изысканий. Сегодня специалисты с полной уверенностью заявляют, что такой метод является совершенно безвредным для ребенка по сравнению с другими типами обследования, такими как флюорография, МРТ и КТ. Лучевая нагрузка при проведении УЗ-обследования отсутствует.
Ультразвуковое излучение не имеет никакого отношения к радиации. Оно имеет совершенно иную природу. Это простые акустические колебания высокой частоты, которые возникают в диапазоне от 1 до 12 МГц. Человеческое ухо не воспринимает их. Однако ультразвук присутствует в шумах, создаваемых морским прибоем, ветрами и звуках, издаваемыми некоторыми животными. Сама процедура не доставит никакого дискомфорта ребенку. Выполняется она обычно в непринужденной обстановке, что также имеет большое значение.
Показания
Этому вопросу стоит уделить особое значение. Обычно УЗИ органов брюшной полости детям назначается в плановом порядке. Однако в некоторых случаях врач может отправить на дополнительное обследование и после простого осмотра. Выписывает направление на УЗИ педиатр или гастроэнтеролог. Что же является основными показаниями для проведения такого рода обследования?
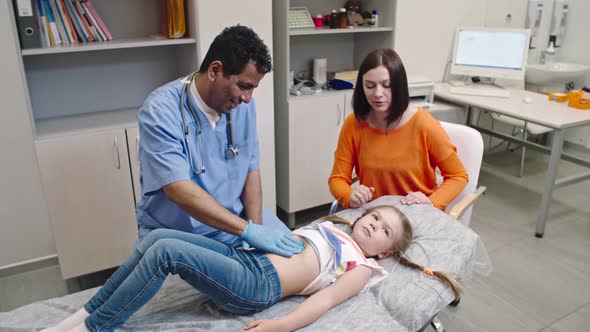
Стоит выделить следующее:
- Плановые осмотры малышей в возрасте до 1,5 месяцев. Такого рода обследования помогают исключить врожденные патологии развития, а также на ранней стадии определить многие заболевания.
- Жалобы на болезненные или неприятные ощущения при пальпации.
- Повышенное газообразование.
- Боли в области спины и живота тянущего или режущего характера.
- Горечь во рту.
- Тошнота.
- Тяжесть в животе.
- Появление желтушности на белках глаз и коже.
- Постоянные нарушения нормального стула.
- Резкое изменение массы тела.
- Появление сыпи на коже.
Где можно сделать ребенку УЗИ брюшной полости? Данная процедура выполняется как в государственных больницах и поликлиниках, так и в частных медицинских центрах.
Что можно выявить при помощи обследования?
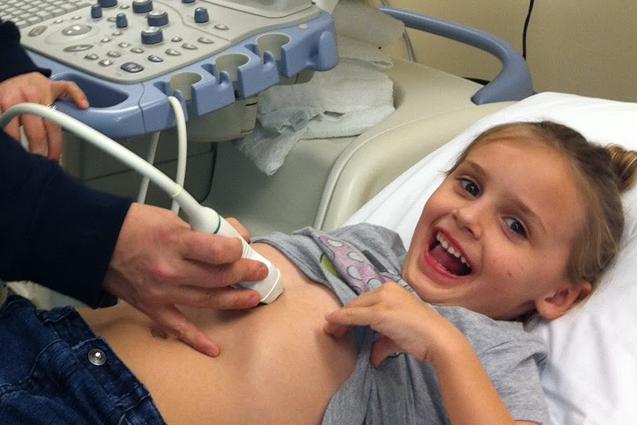
УЗИ органов брюшной полости ребенку обычно делают для того, чтобы исследовать печень, селезенку, желчный пузырь или поджелудочную железу. Врач, проводящий процедуру, обязательно проведет расшифровку результатов с учетом индивидуальных особенностей организма и нормальных показателей. В некоторых случаях отдельно может осуществляться ультразвуковое исследование почек.
Помимо врожденных аномалий, УЗИ помогает определить патологические изменения органов брюшной полости.
К ним относятся:
- инфекционный мононуклеоз;
- внутренние кровотечения;
- болезни крови.
О нарушениях данного типа могут свидетельствовать увеличенные в размерах внутренние органы, новообразования, кисты и абсцессы. УЗИ также помогает выявить наличие вредных микроорганизмов в тканях печени. С помощью ультразвукового обследования можно диагностировать такую болезнь поджелудочной железы, как реактивный панкреатит. Обычно она появляется у младенцев.
При помощи ультразвукового обследования органов брюшной полости можно определить отклонения в моторике желчного пузыря, холецистит, пиелонефрит, кисты и другие образования. Большинство платных клиник сегодня предлагают процедуру УЗИ внутренних органов с применение доплера. Данное обследование позволяет выявить врожденные дефекты почек.
Готовимся к исследованию
Итак, как правильно это сделать? Чтобы УЗ обследование показало достоверные результаты, к процедуре нужно хорошо подготовиться. Этот этап начинается за 3-5 дней до планируемого обследования. Основное требование – обеспечить акустическую доступность всех изучаемых органов. Это означает, что у ребенка в животе не должно быть воздуха, газов или остатков пищи. К тому же во время пищеварения внутренние органы малыша увеличиваются естественным образом. Поэтому в процессе сканирования это может помешать специалисту правильно определить состояние того или иного органа. Как подготовить ребенка к УЗИ брюшной полости и почек?

Существует несколько простых правил:
- Если процедуру предстоит пройти новорожденному, ребенка не стоит кормить часа за три до обследования.
- УЗИ лучше делать в утреннее время, когда малыш еще недостаточно проголодался.
- При подготовке к УЗИ малышам от 1 до 3 лет рекомендуется пропустить одно кормление.
- За час до выполнения процедуры следует исключить употребление жидкости.
- Чтобы ребенок не капризничал, разрешается дать ему небольшое количество слегка подслащенной воды.
- Детям старше трех лет нестрашна и небольшая голодовка.
- УЗИ обычно проводят в утреннее или послеобеденное время. Главное требование –чтобы последний прием пищи состоялся за 6-8 часов до проведения ультразвукового обследования.
- Если ребенок страдает от повышенного газообразования, то за несколько дней рекомендуется начать принимать «Эспумизан». Это средство поможет устранить симптомы метеоризма.
- Перед обследованием кишечный тракт должен быть пустым. Для этого рекомендуется часов за 12 до проведения процедуры поставить клизму.
Диета
Как подготовить к УЗИ брюшной полости ребенка? Многие специалисты советуют начать курс подготовки за несколько дней до осуществления обследования. С этой целью проводится диетический курс. Главной задачей диеты является исключение из рациона любых продуктов, которые способны вызвать усиленное газообразование. Перечень блюд для каждого ребенка составляется с учетом индивидуальных особенностей. Однако существует и ряд общепринятых запретов.
Так, к примеру, из рациона на несколько дней следует полностью исключить:
- молочные и кисломолочные продукты;
- свежие овощи и фрукты;
- хлебобулочные изделия;
- бобовые;
- жирные мясо и рыбу;
- газированные напитки;
- сладости и леденцы.
Во время подготовки к проведению процедуры основу рациона питания ребенка должны составлять крупы, мясо птицы, отварные яйца, сыр и нежирная рыба. В день выполнения исследования детям не следует давать никаких лекарственных препаратов. Особое внимание следует обратить на прием стимуляторов работы печени и поджелудочной железы, а также на употребление спазмолитических препаратов.
Как осуществляется диагностика?

Можно ли проводить УЗИ брюшной полости детям? Как делают данную процедуру грудничкам? Сеанс ультразвукового обследования проводится трансабдоминальным методом. Специалист, проводящий процедуру, наносит на кожу ребенка специальный гель. После этого по поверхности живота начинает водить специальным датчиком. По времени процедура проходит не дольше 20 минут. Врач может перевернуть ребенка на спину. Детей постарше еще, как правило, просят надуть живот, задержать дыхание, привстать, сделать глубокий вдох. Главная задача родителей в процессе обследования – это успокоить ребенка. Попробуйте объяснить малышу, что ему не будет больно. Что касается одежды, то здесь лучше выбрать вещи свободного кроя, в которых легко открывать живот.
Расшифровка
Что главное при проведении УЗИ органов брюшной полости детям? Специалист должен правильно интерпретировать результаты обследования. Обычно после проведенного УЗИ на руки взрослым выдается его расшифровка. В некоторых случаях врач прикрепляет его к амбулаторной карте. Проанализировать данные сможет гастроэнтеролог или педиатр, который выдавал вам направление на обследование.
Как прочитать УЗИ брюшной полости у ребенка? Что показывает данное исследование? Цель УЗИ – определить следующие показатели:
- При обследовании печени – параметры долей, структурное строение, размеры портальной вены и желчного протока, эхогенность.
- При исследовании селезенки особое внимание уделяется форменным отличиям и структурности.
- При УЗИ поджелудочной железы – помимо соответствия размеров проверяется также наличие образований в клетках ткани и протоках.
- Желчный пузырь обследуют на предмет толщины стенок, форменных отличий и размеров.
- Для парного органа помимо параметров, также изучается структура и наличие в ней конкрементов.
Что считать нормой?

Это состояние, когда все органы имеют обычные размеры и очертания, без разрастания тканей и конкрементов, кист, новообразований и жидкостей. Диаметр всех сосудов также должен оставаться в пределах нормы. Специалист еще должен проверить состояние желчевыводящих протоков и отток урины. Врачи не рекомендуют родителям самостоятельно пытаться выполнить расшифровку УЗ обследования. Проблема состоит в том, что в нормальном состоянии у детей и взрослых показания УЗИ органов брюшной полости могут сильно различаться. А у маленьких пациентов показатели способны варьироваться в зависимости от возраста. То, что считается нормальным для грудничка, будет считаться патологией у ребенка старшего возраста.
Ультразвуковое обследование зачастую позволяет диагностировать аномалии в развитии органов, которые с возрастом могут прийти в норму. Кроме того, нестандартные формы внутренних органов являются индивидуальной особенностью организма ребенка и никак не мешают ему вести нормальную жизнь.
Особенности УЗИ почек
Ультразвуковое обследование позволяет определить такие патологии, как пиелонефрит, наличие песка и камней в почках, абсцесс, сужение мочевыводящего канала, увеличение почек, воспаление слизистых оболочек, опухоли, кисты и так далее. Своевременно выявленное заболевание позволяет адекватно провести лечение и значительно увеличить шансы на выздоровление.
Подготовка исследования почек
Сложнее всего провести УЗИ брюшной полости грудничку. Подготовка позволяет добиться более достоверных и точных результатов. За полчаса до проведения исследования нужно дать ребенку некоторое количество жидкости. Объем будет зависеть от возраста малыша. Лучше всего для этой цели использовать негазированную воду или несладкий чай. Такая подготовка поможет улучшить визуализацию органов. Наполнение мочевого пузыря помогает расправить его складки и тем самым улучшить качество проводимого обследования. Также жидкость улучшает проводимость ультразвука, что позволяет изучить все структуры органов.
Заключение

УЗИ помогает вовремя диагностировать различные патологии и заболевания. Если вы знаете, как подготовить к УЗИ брюшной полости ребенка, то и результаты обследования будут информативными.
Source: FB.ruЧитайте также
detishki.ahuman.ru
Как подготовить ребенка к узи брюшной полости: основные рекомендации
Узи брюшной полости может проводиться детям с самого рождения. Причем каждого ребенка, когда ему исполнится один месяц, направляют на такое обследование, чтобы точно знать о состоянии внутренних органов.
Узи для детей до года

УЗИ — абсолютно безопасный метод исследования
Молодые родители сталкиваются с необходимостью делать узи органов брюшной полости часто, особенно до года. К основным показаниям проведения процедуры будет:
- Плановое обследование для выявления врожденных патологий. Чаще всего проводят его уже в детской поликлинике по предварительной записи, но некоторым деткам, роды у которых прошли тяжело, могут провести его и в родильном доме
- Частые срыгивания, если нет никаких проблем с головным мозгом
- Маленький набор веса ребенком. Существует определенные нормы, в которые должен укладываться ребенок, набирая в весе. Иногда допускают отклонения. У некоторых детей есть особенность, один месяц они могут вырасти, например, на 3 сантиметра и при этом набрать 200 грамм, а другой наоборот, набрать килограмм, но вообще не вырасти
- Подозрение на пилороспазм
- Частый жидкий стул, который при этом не сопровождается температурой и наличием вредных бактерий в кишечнике
Именно в этих случаях могут назначить ультразвуковое исследование для детей до года.
Назначение узи для детей старше года
Для детей, возраст которых старше года, обычно не проводят планового узи, а назначают его только тогда, когда выявляются какие-то проблемы, к которым можно отнести:
- Болезненные ощущения в области живота, причем нет каких-то особенных местоположений боли
- Присутствие горечи во рту
- Кислая или горька отрыжка, о которой можно понять по изменению выражения лица ребенка, а также по запаху
- Запах изо рта, который появляется вне зависимости от того, утро это или вечер. Такой запах присутствует в течение всего дня
- Повышенное газообразование, причем ребенок перед тем, как «пукнуть» будет жаловаться на боль
- Травма брюшной полости
- При постановке диагнозов, основной опасностью которых является увеличение селезенки
Детям старше года узи будет проводиться для контроля имеющихся заболеваний, связанных с желудочно-кишечным трактом, а также другим органами брюшной полости.
Что показывает узи брюшной полости

УЗИ не приносит дискомфортных ощущений
Узи – это одно из самых безопасных исследований, во время которого ребенок не поддается никакому изучению, и при этом не испытывает никаких болезненных ощущений. Во время узи брюшной полости у ребенка осматриваются следующие органы:
- Печень. Данное исследование позволяет выявить возможное увеличение данного органа, наличие кист, новообразований (доброкачественных или злокачественных), определяется состояние сосудов, а также желчных протоков. Также выявляется общее состояние органа, состояние его стенок, а также правильность местоположения
- Селезенка. Во время ультразвукового исследования становится возможным измерение размеров этого органа, а также выявление его увеличения. Селезенка увеличивается тогда, когда в организме происходят воспалительные процесс из-за проникновения в него инфекции
- Желчный пузырь. Очень важно провести тщательный осмотр желчного пузыря, так как во время ультразвукового исследования можно обнаружить очень серьезные заболевания, среди которых холецистит, камни и т.д.
- Поджелудочная железа. У детей часто обнаруживают особенную форму панкреатита, лечить которую необходимо сразу же. Так как она с легкостью переходит в хроническое заболевание
На узи органов брюшной полости врач тщательно осмотрит все органы и запишет результаты. В итоге выдаст пациенту заключение (родителю ребенка), которое будет сделано, основываясь на возрастных нормах и стандартах.
Как подготовить ребенка к узи брюшной полости
Для того, чтобы исследование было максимально точным, необходимо перед ним подготовится. С детьми все намного сложнее, так как не всегда ребенок понимает, почему нельзя съесть, например, конфету. Одной из главных особенностей подготовки к узи брюшной полости является соблюдение специальной диеты. Примерно за три дня необходимо исключить из рациона следующие продукты:
- Молоко, даже если ребенок кушает каши. В этом случае несколько дней нужно готовить их на воде, так как молоко в некоторых случаях способно вызвать повышенное газообразование
- Бобовые. Довольно часто детям дают фасоль, горошек, так как именно эти продукты они любят. Но лучше всего их исключить на пару дней
- Сладкое, а именно булочки, так как в них содержаться дрожжи и сахар, которые вызывают образование газов
- Капусту
- Сырые овощи, так как они долго перевариваются
- Свежие фрукты, которые оказывают непосредственное влияние на кишечник
Если у ребенка часто бывают запоры или же, наоборот, понос, то лучше всего пару дней подавать какие-то ферментные препараты, например, Фестал.
Во время подготовки ребенка к узи брюшной полости разрешается оставить в рационе:
- Каши, сваренные не на молоке, и приготовленные из ячневой, гречневой или овсяной крупы
- Курицу и говядину, так как они меньше всего оказывают влияние на кишечник и желудок
- Рыбу, а именно нежирную и приготовленную либо в пароварке, либо же просто сваренную
- Яйцо, причем не больше одного в день
- Нежирный сыр, приобрести который можно в крупных гипермаркетах

УЗИ может дать ответ на многие вопросы
При этом, лучше всего кормить ребенка не три раза в день, а пять, чтобы облегчить рабоут желудка. Вечером, перед узи не рекомендуется кормить малыша плотным ужином. Лучше всего приготовить какое-то пюре, которое быстро усвоится. В случае же с маленькими детьми вряд-ли получится соблюсти вышеуказанные рекомендации, и поэтому их нужно просто не кормить утром (по возможности) или же взять в поликлинику с собой еду.
Что же касается грудничков, то перед узи лучше пропустить последнее кормление, чтобы временной промежуток был равен 3-4 часам. Также не надо давать воду малышу за час до исследования, так как даже при питье воды, поджелудочная начинает вырабатывать ферменты. Также малышам лучше за несколько дней начать давать Эспумизан, Боботик или другое лекарственное средство, которое будет выводить накопившиеся газы.
Детям, возраст которых от одного года до трех лет, не рекомендуется кушать за 4 часа до исследования. Именно поэтому многие родители записываются на узи ближе к обеду, чтобы покормить ребенка завтраком. Дети же, возраст которых старше 3 лет не должны кушать за 6 часов до процедуры. Идеальным вариантом будет узи на голодный желудок.
От того, насколько правильно прошла подготовка ребенка к узи органов брюшной полости, зависит достоверность полученных результатов. Некоторые родители пренебрегают требованиям и получают плохие результаты только по одной причине, что они покормили малыша перед узи.
Как проводится узи

УЗИ требует правильной подготовки
Даже большие дети иногда плачут перед узи, так как они не знают, что им будут делать. На самом деле процедура абсолютно безболезненная, единственное, что может не понравится малышу, это холодный гель, которым смазывается тело и датчик. Есть несколько рекомендаций, при соблюдении которых сам процесс пройдет намного лучше:
- Необходимо взять из дома с собой пеленку, на которую можно будет положить ребенка. Конечно, в поликлинике выдадут ее, но только одноразовую, которая очень тонкая. А не всегда в кабинете УЗИ тепло
- Одеть ребенка нужно так, чтобы можно было легко расстегнуть кофту, рубашку для осмотра области живота, потому что именно тут в основном будет находиться датчик. Поэтому не надо одевать водолазки, обтягивающие кофты и т.д. Лучше одеть либо рубашку с пуговицами, либо же спортивную кофту с молнией
- Если малыш маленький, то обязательно взять с собой игрушки, причем самые любимые, чтобы отвлекать его.
- Во время узи не нужно, чтобы ребенок плакал. А для того его придется отвлекать. То же самое случается иногда и со взрослыми детьми
- Заранее поговорить с ребенком о процедуре (если ему более трех лет), так как во время узи необходимо будет повернуться на бок, спину и т.д. И чтобы ребенок не расплакался, нужно предупредить его об этом
- Взять с собой воду, печенье, шоколадку, яблоко (то, что любит чадо). Иногда продукты потребуются в том случае, если надо посмотреть на сократимость желчевыводящих путей. Да и в любом случае, печенье и шоколадка пригодятся после узи, когда придется успокаивать малыша
Само ультразвуковое исследование проводится довольно быстро, примерно за 10 или 15 минут. Все будет зависеть от сложности случая и профессионализма доктора. В первую очередь он мажет датчик и тело гелием, а затем начинает водить им по всему животу. Многие дети плачут только потому, что им страшно. И поэтому все дети находятся в кабинете врача строго с родителями.
Безопасность исследования
Уже около 20 лет ультразвуковое исследование широко используется в педиатрии. Но, несмотря на это находятся противники данного метода, которые считают, что выводы можно сделать на основании анализов. Во время узи четко видна картина и состояние органов, и при этом можно обратить внимание на симметричность расположения других органов, на наличие проблем с ними. В отличие от рентгена, компьютерной томографии ребенок не поддается никакому излучению, что очень важно.
Некоторые считают, что во время узи происходит такое же излучение, как если человек побыл минуту в зоне радиации. Стоит отметить сразу, что ультразвуковые волны не имеют никакого отношения к радиации, так как они имеют кардинально другое происхождение. Подготовить ребенка к узи брюшной полости не сложно, главное соблюдать все рекомендации и, если он сладкоежка, на пару дней спрятать все сладкое в доме. Так будет проще и ему, и родителям.
Какая подготовка нужна для УЗИ органов брюшной полости? Расскажет видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Подготовка ребенка к УЗИ брюшной полости: правила и рекомендации подготовки к УЗИ грудничка и детей до года
 Ультразвуковое исследование (УЗИ) – современный, безопасный и высокоинформативный метод диагностики заболеваний внутренних органов. Основан на возможности мягких тканей отражать звуковые волны, которые генерируются прибором и спускаются специальным датчиком. Процедура абсолютно безболезненна и может использоваться с самого рождения малыша. Специалисты клиники «Профимедика» проводят ультразвуковую диагностику органов живота детям любого возраста. Подготовка ребенка к УЗИ брюшной полости – один из этапов качественного обследования. Наши врачи подробно разъясняют родителям, как именно нужно подготовить малыша для получения максимально точных результатов исследования.
Ультразвуковое исследование (УЗИ) – современный, безопасный и высокоинформативный метод диагностики заболеваний внутренних органов. Основан на возможности мягких тканей отражать звуковые волны, которые генерируются прибором и спускаются специальным датчиком. Процедура абсолютно безболезненна и может использоваться с самого рождения малыша. Специалисты клиники «Профимедика» проводят ультразвуковую диагностику органов живота детям любого возраста. Подготовка ребенка к УЗИ брюшной полости – один из этапов качественного обследования. Наши врачи подробно разъясняют родителям, как именно нужно подготовить малыша для получения максимально точных результатов исследования.
Нужна ли подготовка грудничка перед УЗИ брюшной полости?
УЗИ брюшной полости, а также подготовка к исследованию ребенка – взаимозависимые понятия. Проведение качественной диагностики органов живота предусматривает временное голодание перед процедурой. В зависимости от особенностей питания пациента отказаться от приема пищи необходимо:
- за 3 часа для новорожденных и грудничков, которые пребывают на грудном вскармливании;
- за 3,5-4 часа для малышей на искусственных смесях.
Дети до 1 года кушают часто. Для сведения дискомфорта малыша к минимуму рекомендуется так планировать поход к врачу, чтобы ультразвуковое исследование живота проводилось непосредственно перед следующим кормлением. Это увеличивает информативность процедуры, которая легче переносится.
Дети от 1-го года: подготовка к УЗИ брюшной полости
Подготовка маленьких пациентов в возрасте от одного года предусматривает еще несколько ограничений. В этот период важно не только исключить прием пищи перед процедурой, но и проследить за диетой малыша за последние 2-3 дня. Употребление продуктов, повышающих газообразование и стимулирующих перистальтику кишечника, может исказить результаты обследования.
От чего стоит воздержаться?
Для того чтобы подготовить своего ребенка к процедуре с использованием УЗИ органов брюшной полости за 2-3 дня до диагностики рекомендуется исключить из рациона следующие продукты:
- свежий виноград;
- бобовые культуры;
- капусту;
- лук;
- грибы;
- топинамбур;
- цельное молоко;
- газированные напитки.
Детки в возрасте 3-4 года и старше также должны воздержаться от употребления жареной пищи. Указанные продукты стимулируют повышенное газообразование и перистальтику кишечника. Это снижает информативность диагностики. Раздутая кишка сдвигает соседние структуры, затрудняя визуализацию.
Дополнительно нужно воздержаться от приема пищи за 4-8 часов до процедуры. Чем старше маленький пациент, тем дольше он может обходиться без еды. Желательно за 1 час до обследования не пить воду.
Разрешенные перед исследованием продукты
При подготовке перед УЗИ ребенок переводится на облегченное питание. Разрешается кушать простую, легкоусвояемую еду. Врачи «Профимедика» рекомендуют обратить внимание на следующие продукты, которые разрешены к употреблению:
- каши, сваренные на воде;
- отварную рыбу (нежирную) и курятину;
- вареные куриные яйца;
- кисломолочные продукты.
Качественная подготовка к обследованию – важный аспект полноценной диагностики. Соблюдение простых правил повышает информативность ультразвукового исследования. Это является залогом установки правильного диагноза и позволяет при необходимости в короткие сроки подобрать адекватное лечение заболеваний органов живота.
Как проводится процедура УЗИ брюшной полости ребенка?
Ультразвуковая диагностика органов брюшной полости в клинике «Профимедика» детям проводится по клиническим показаниям. Процедура нужна при подозрении на заболевания поджелудочной железы, желчного пузыря, печени, возможные новообразования в животе.
Детские врачи клиники «Профимедика» имеют стаж работы с детьми более 10 лет. Накопленный нами опыт гарантирует высокую информативность диагностики, независимо от предполагаемого диагноза. Для оценки функции органов живота мы используем современный УЗ-сканер экспертного уровня с высокой разрешающей способностью.
 Обследование ребенка занимает от 10 до 25 минут. Пациент ложится на кушетку. Для обследования используется специальный датчик. Врач перед началом диагностики обрабатывает его проводящим гелем, который увеличивает контакт с кожей, что гарантирует получение лучшего изображения. Дальше с помощью плавных движений по передней поверхности живота малыша доктор выводит на экран интересующие структуры брюшной полости.
Обследование ребенка занимает от 10 до 25 минут. Пациент ложится на кушетку. Для обследования используется специальный датчик. Врач перед началом диагностики обрабатывает его проводящим гелем, который увеличивает контакт с кожей, что гарантирует получение лучшего изображения. Дальше с помощью плавных движений по передней поверхности живота малыша доктор выводит на экран интересующие структуры брюшной полости.
Сделать УЗИ органов живота в клинике «Профимедика» можно в удобное для родителей время. Для этого нужно позвонить по контактному телефону и записаться на прием. Обследоваться у нас можно без ожидания в длинных очередях. Сотрудники медицинского центра ответят на все возникшие вопросы. Цена процедуры указана на сайте клиники. Обращайтесь к лучшим сонологам в удобное время!
www.profimedika.ru
Узи брюшной полости у новорожденных подготовка — Детишки и их проблемы
УЗИ органов брюшной полости является простым исследованием, но для получения неискаженных результатов важна правильная подготовка. К необходимым условиям относят:
- предварительное соблюдение режима питания, водной нагрузки;
- правильно соблюдать режим назначения разных исследований в один и тот же день, направленных на выявление патологии органов брюшной полости;
- лечащий врач должен знать о препаратах, которые постоянно принимает больной, о его вредных привычках, соотнести эти данные.
Какие факторы могут привести к искажению картины, полученной при ультразвуковом исследовании.
- Вредные привычки или предварительное эндоскопическое исследование может привести к рефлекторному спазму гладкой мускулатуры кишечника.
- Чрезмерное газообразование.
- Если предварительно вводилось рентген-контрастное вещество, его невыведенные остатки могут дать ложную информацию.
- Ультразвуковые волны хуже проникают (на меньшую глубину) у лиц с избыточным весом, так как они имеют слишком выраженный слой подкожно-жировой клетчатки.
- Высокая двигательная активность пациента (дети младшего возраста, легковозбудимые больные).
- Наличие рубцов или обширных повреждений кожи в местах установления датчика.
Соблюдение диеты
Минимальный срок, за который пациенту назначается диета с целью подготовиться к исследованию органов брюшной полости, 3 суток. Если удается начать бесшлаковую диету раньше, это только улучшит результат и облегчит работу врача-диагноста.
Целью питания является снижение газообразования. Это первоочередные мероприятия, на втором месте стоит снижение количества шлаков, нормализация перистальтики и очищение кишечника с помощью медицинских средств.
Продукты, не рекомендованные к употреблению перед УЗИ:
- любые бобовые культуры;
- все газированные напитки;
- черные сорта хлеба;
- молочные продукты;
- свежая выпечка, кондитерские изделия;
- овощи и фрукты в сыром виде;
- жирные сорта мясных и рыбных продуктов;
- алкогольные напитки;
- крепкие напитки, типа чая и кофе.
УЗИ органов брюшной полости проводится только натощак, поэтому последний прием пищи перед утренним исследованием должен быть вечером накануне. Если процедура назначена во второй половине дня, разрешается легкий завтрак из разрешенных блюд и продуктов.
Диетическое питание может состоять:
- мясо нежирных сортов (говядина, телятина, перепелка, курица) в отварном виде;
- рыба нежирная. Разрешается запекать, отваривать, готовить на пару;
- яйца куриные, сваренные вкрутую. Можно одно яйцо в день;
- из круп: перловая, овсяная и гречневая; в виде каш;
- твердые сорта сыра, не жирные.
Помимо перечня продуктов больному даются рекомендации нормализовать режим приема пищи: дробно, мелкими порциями примерно каждые 3 часа. Еда не должна запиваться сразу, чтобы не нарушить ее переваривание и не способствовать образованию шлаков и газов. Из напитков диета допускает сладкий некрепкий чай и негазированную воду, которую пьют за час перед едой или спустя полчаса после приема пищи. Пациент соблюдает питьевой режим — не менее 1,5 литра воды в сутки. Остальные напитки (чай) не входят в этот объем.
Отличается подготовка детей разных возрастов.
- Малышам до года достаточно пропустить одно кормление перед УЗИ органов брюшной полости, это примерно 3 часа до исследования. Пить запрещено за час до обследования.
- Дети с года до трех могут перенести четырехчасовое голодание, а за час до УЗИ отказаться от питья.
- Дети старше 3 лет голодают до УЗИ брюшной полости минимум от 6 до 8 часов. Употребление жидкости завершить за час до посещения кабинета УЗИ.
Использование препаратов для подготовки кишечника.
- Подготовка невозможна без использования лекарств, снимающих симптомы метеоризма. Наиболее часто используемый препарат, который могут применять взрослые и дети, является «Эспумизан». В педиатрической практике разрешены «Боботик», «Инфакол», «Куплатон». Дозировки согласно возрасту, курс приема- 3 дня до начала исследования.
- Если препараты, содержащие симетикон (перечислены выше), не дают полноценного эффекта, или к ним есть противопоказания, желательно применять сорбенты. Это «Смекта», активированный уголь, «белый уголь». Эти лекарства достаточно принять накануне вечером и еще раз до исследования за 3 часа. Активированный уголь принимать можно только взрослым.
- Чтобы компоненты пищи переварились до конца и не вызвали процесса брожения с образованием газов, подготовка может быть дополнена назначением ферментных препаратов типа «Фестала» и «Мезима», но только для взрослых, если нет в анамнезе панкреатита.
Использование Эспумизана
С помощью препаратов подобного рода можно просто и самостоятельно подготовиться к УЗИ органов брюшной полости. Препарат является поверхностно-активным веществом, за счет чего и происходит разрушение пузырей газа в кишечнике и превращение их в воду и свободный газ, который легко выводится самостоятельно или всасывается.
Препарат принимают перед УЗИ по 2 капсулы трижды в день, а утром назначенного дня однократно 2 капсулы.
Очищение кишечника
Это необходимый компонент для того чтобы качественно подготовиться к УЗИ органов брюшной полости.
Очищение кишечника проводят накануне дня исследования во время между 16-18 часами вечера.
Подготовка подразумевает клизму, которую делают с помощью кружки Эсмарха, объем воды-1–1,5 литра. Вода не должна быть теплая, так как это способствует всасыванию токсинов из кишечника. Оптимально использовать прохладную воду, некипяченую.
Существует и альтернатива очистительной клизме — это препараты слабительного действия.
- Сенаде. Принимать по 1 таблетке перед сном. Не желательно повышать дозу, так как это может вызвать усиленное газообразование.
- Фортранс. Продается в пакетиках, рассчитанных на массу 20 кг, только для лиц старше 14 лет. В среднем потребуется от 3 до 4 пакетиков, которые следует растворить в одном литре воды, выпить за 3 часа. Предпочтительное время с 16 до 19 часов вечера.
- Микроклизмы. Это «Микролакс» и «Норгалакс».
Подготовка не может быть осуществлена некоторыми препаратами. Существуют лекарства, основанные на использовании лактулозы. Они тоже направлены на обеспечение легкого опорожнения кишечника, но вопреки этому их для подготовки принимать нельзя, так как они вызывают повышенное газообразование.
Нюансы перед УЗИ:
- исключить курение за 2 часа до процедуры;
- не есть леденцы, не жевать жевательные резинки;
- лицам, страдающим сахарным диабетом, не голодать! Для этого стоит заранее договориться с врачом, проводящим или назначающим исследование, чтобы он перенес процедуру на утреннее время.
- Если Вам в последние 2 дня проводилось рентгенологическое исследование с использованием бария или других рентген — контрастных веществ, предупредите об этом диагноста перед исследованием.
- Желательно отменить спазмолитические препараты, если вы их постоянно принимаете, предварительно проконсультировавшись с врачом. К ним относятся: Папаверин, Но-шпа, Спазмалгон, Папазол, Дибазол.
Анализ полученных результатов
Расшифровка информации касается всех органов, расположенных в брюшной полости: печень, селезенка, желчный пузырь, желчные протоки, поджелудочная железа, полые органы (желудок, кишечник), лимфатические узлы.
Расшифровка показывает размеры органов, наличие патологических очагов, конкрементов, изменение их эхоплотности, контуры, форму, для полых органов типа желчного пузыря, важен объем и наличие камней, песка, осадка.
Петли кишечника и полость желудка рассматриваются на предмет «поражения органа». Не должно быть накопления жидкости в этих анатомических образованиях.
При осмотре лимфатических узлов обращают внимание на их визуализацию, так как в норме УЗИ их не показывает. Если диагност их видит, это может быть свидетельством инфекционного или неопластического заболевания (опухоли).
Похожие статьи:
detki.shukshin-net.ru




 19 ноя 2014,
19 ноя 2014,  13:50
13:50 Мочегонный сбор – прекрасное средство помощи тем, кто хочет ускорить вывод мочи для устранения отечности на любом участке тела. Это набор из нескольких трав, действие которых в едином комплексе усиливается, поэтому высвобождение от лишней жидкости происходит не так стремительно, как при использовании синтетических диуретиков. Готовить мочегонные сборы можно самостоятельно, но для этого надо знать их состав и соблюдать пропорции при приготовлении лекарства. Намного проще, особенно городскому жителю, купить мочегонные сборы в аптеке и пользоваться ими для устранения возникших проблем.
Мочегонный сбор – прекрасное средство помощи тем, кто хочет ускорить вывод мочи для устранения отечности на любом участке тела. Это набор из нескольких трав, действие которых в едином комплексе усиливается, поэтому высвобождение от лишней жидкости происходит не так стремительно, как при использовании синтетических диуретиков. Готовить мочегонные сборы можно самостоятельно, но для этого надо знать их состав и соблюдать пропорции при приготовлении лекарства. Намного проще, особенно городскому жителю, купить мочегонные сборы в аптеке и пользоваться ими для устранения возникших проблем..png) Думаете, что любой аптечный сбор из лекарственных трав, даже если он считается мочегонным, поможет избавиться от тех отеков, которые вдруг появились, или станет идеальным профилактическим средством против болезней почек и мочевыводящих путей? Вовсе нет, потому что каждый из них имеет свой состав, а, следовательно, и свое воздействие на организм. Нельзя избавиться от отечности, появляющейся в результате сердечной недостаточности, если пить травы, которые служат для очищения почек. Более того можно вместо помощи организму, оказать на него вредное воздействие, если не учитывать дозировку и рекомендуемый курс приема лекарства. Трудно представить, что случится с гипертоником, который будет в неумеренных количествах потреблять назначенный ему травяной чай для снижения давления, когда прием жидкости рекомендуется довести до минимума. Вывод напрашивается однозначный: мочегонный монастырский сбор трав как урологический, так и почечный назначается только врачом после того, как пациент прошел диагностическое обследование.
Думаете, что любой аптечный сбор из лекарственных трав, даже если он считается мочегонным, поможет избавиться от тех отеков, которые вдруг появились, или станет идеальным профилактическим средством против болезней почек и мочевыводящих путей? Вовсе нет, потому что каждый из них имеет свой состав, а, следовательно, и свое воздействие на организм. Нельзя избавиться от отечности, появляющейся в результате сердечной недостаточности, если пить травы, которые служат для очищения почек. Более того можно вместо помощи организму, оказать на него вредное воздействие, если не учитывать дозировку и рекомендуемый курс приема лекарства. Трудно представить, что случится с гипертоником, который будет в неумеренных количествах потреблять назначенный ему травяной чай для снижения давления, когда прием жидкости рекомендуется довести до минимума. Вывод напрашивается однозначный: мочегонный монастырский сбор трав как урологический, так и почечный назначается только врачом после того, как пациент прошел диагностическое обследование. Если в мочевых путях появились неприятные боли, скорее всего, речь идет о начале воспалительного процесса. Прекрасным средством помощи окажется аптечный травяной сбор № 2, который, как и предыдущий, обладает мочегонным и дезинфицирующим средством, но имеет немного другой состав. В этом наборе тоже три компонента: корень солодки, ягоды можжевельника и лист толокнянки (соотношение 1:2:2). Готовиться настой так же как в предыдущем рецепте и принимается только по назначению. Этот мочегонный сбор можно использовать для лечения ребенка, посоветовавшись с педиатром. Детям дают по ложке настоя после еды (до 4-х раз в день).
Если в мочевых путях появились неприятные боли, скорее всего, речь идет о начале воспалительного процесса. Прекрасным средством помощи окажется аптечный травяной сбор № 2, который, как и предыдущий, обладает мочегонным и дезинфицирующим средством, но имеет немного другой состав. В этом наборе тоже три компонента: корень солодки, ягоды можжевельника и лист толокнянки (соотношение 1:2:2). Готовиться настой так же как в предыдущем рецепте и принимается только по назначению. Этот мочегонный сбор можно использовать для лечения ребенка, посоветовавшись с педиатром. Детям дают по ложке настоя после еды (до 4-х раз в день). С предельной осмотрительностью следует выбирать мочегонный сбор для ребенка или беременных. И тем, и другим только врач может назначить лекарство, тщательно изучив состав. Для детей до 12 лет отдельные травы оказывают токсическое действие, а для беременных лекарственное травяное сырье может привести к сокращениям матки и вызвать абортивное действие.
С предельной осмотрительностью следует выбирать мочегонный сбор для ребенка или беременных. И тем, и другим только врач может назначить лекарство, тщательно изучив состав. Для детей до 12 лет отдельные травы оказывают токсическое действие, а для беременных лекарственное травяное сырье может привести к сокращениям матки и вызвать абортивное действие.





 Свойство травяных чаёв усиливать диурез используется при похудении, когда за счет уменьшения содержания жидкости в межклеточных пространствах достигается эффект снижения веса и сокращения объемов тела. Циркулирующая кровь становится менее густой, сердечной мышце приходится прилагать меньше усилий для ее движения, при гипертонии используются мочегонные травяные сборы для борьбы с повышенным артериальным давлением.
Свойство травяных чаёв усиливать диурез используется при похудении, когда за счет уменьшения содержания жидкости в межклеточных пространствах достигается эффект снижения веса и сокращения объемов тела. Циркулирующая кровь становится менее густой, сердечной мышце приходится прилагать меньше усилий для ее движения, при гипертонии используются мочегонные травяные сборы для борьбы с повышенным артериальным давлением.






















 [53], [54], [55], [56]
[53], [54], [55], [56]




 В этих случаях ломота в теле связана с попаданием в кровь веществ, которые поражающе воздействуют на мышечную ткань, приводя к распаду ее клеток и сильному воспалению ее ткани.
В этих случаях ломота в теле связана с попаданием в кровь веществ, которые поражающе воздействуют на мышечную ткань, приводя к распаду ее клеток и сильному воспалению ее ткани. Ломота в теле проявляет себя определенными признаками. Она редко возникает сама по себе. Как правило, пациент отчетливо может вспомнить обстоятельства, после которых она наступила.
Ломота в теле проявляет себя определенными признаками. Она редко возникает сама по себе. Как правило, пациент отчетливо может вспомнить обстоятельства, после которых она наступила. Они дают возможность полностью избавиться от болевых ощущений, устранить дискомфорт в мышцах, облегчить движения в суставах.
Они дают возможность полностью избавиться от болевых ощущений, устранить дискомфорт в мышцах, облегчить движения в суставах.
 Боль в желудке вызывает поражение позвоночника.
Боль в желудке вызывает поражение позвоночника. Воспалительные процессы в желудке приводят к интоксикации всего организма.
Воспалительные процессы в желудке приводят к интоксикации всего организма. Патогенная микрофлора кишечника может спровоцировать ревматоидный артрит.
Патогенная микрофлора кишечника может спровоцировать ревматоидный артрит.







































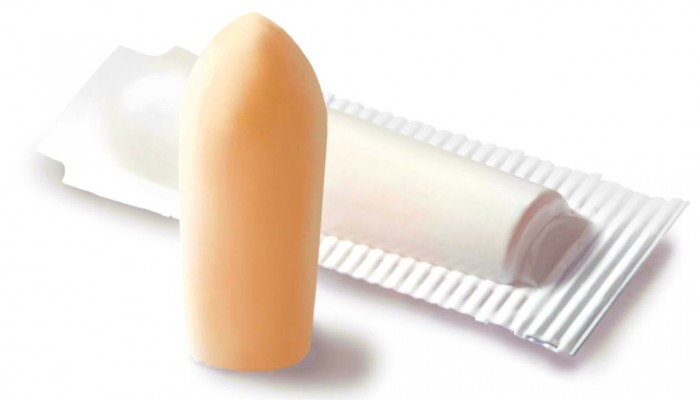






 Свечи с облепихой используют в гинекологии и проктологииВ состав свечей с облепихой входят натуральные составляющие, которые не вызывают побочных эффектов благодаря своему природному происхождению. Основной компонент свечей — облепиховое масло, богатое витаминами и микроэлементами.
Свечи с облепихой используют в гинекологии и проктологииВ состав свечей с облепихой входят натуральные составляющие, которые не вызывают побочных эффектов благодаря своему природному происхождению. Основной компонент свечей — облепиховое масло, богатое витаминами и микроэлементами. Свечи с облепихой можно купить в аптекеВагинальные свечи используют при лечении таких гинекологических заболеваний, как:
Свечи с облепихой можно купить в аптекеВагинальные свечи используют при лечении таких гинекологических заболеваний, как:






























 Существует ложное мнение у родителей, что синтетические медикаменты хуже чем сиропы натурального синтезирования. Однако, это не так. Многие синтетические лекарства хоть и обладают противопоказаниями, но они также позволяют лечить новорожденных деток, что не всем показано с растительными составами, в силу возможной аллергической реакции.
Существует ложное мнение у родителей, что синтетические медикаменты хуже чем сиропы натурального синтезирования. Однако, это не так. Многие синтетические лекарства хоть и обладают противопоказаниями, но они также позволяют лечить новорожденных деток, что не всем показано с растительными составами, в силу возможной аллергической реакции. Многие знают, что условия брожения могут влиять на отбор и формирование сопутствующих компонентов с теми или иными свойствами. Овсяный кисель изотова готовится на кефире. Кефир имеет в своём составе белки, жиры, углеводы, витамины, закваску в виде дрожжевых бактерий и другие компоненты.
Многие знают, что условия брожения могут влиять на отбор и формирование сопутствующих компонентов с теми или иными свойствами. Овсяный кисель изотова готовится на кефире. Кефир имеет в своём составе белки, жиры, углеводы, витамины, закваску в виде дрожжевых бактерий и другие компоненты.
 Кисель Изотова представляет собой овсяный целебный кисель, запатентованный в западных странах как «Чудо кисель Доктора Изотова». Этот продукт, обладающий широким спектром профилактических и лечебных свойств известен в мире еще и под названием «Русский Бальзам». Большинство из вас знает, что в условиях брожения происходит формирование и отбор сопутствующих компонентов, обладающих различными свойствами. А Кисель Изотова готовится на основе кефира, который в своем составе имеет, углеводы, жиры, белки и, конечно же, закваску в виде полезных дрожжевых бактерий.
Кисель Изотова представляет собой овсяный целебный кисель, запатентованный в западных странах как «Чудо кисель Доктора Изотова». Этот продукт, обладающий широким спектром профилактических и лечебных свойств известен в мире еще и под названием «Русский Бальзам». Большинство из вас знает, что в условиях брожения происходит формирование и отбор сопутствующих компонентов, обладающих различными свойствами. А Кисель Изотова готовится на основе кефира, который в своем составе имеет, углеводы, жиры, белки и, конечно же, закваску в виде полезных дрожжевых бактерий. Чтобы приготовить Кисель Изотова в домашних условиях, остудите предварительно вскипяченную воду до температуры парного молока и перелейте ее в пятилитровую емкость, заполнив на ?. Засыпьте туда 5-7 столовых ложек овсяной крупы грубого помола и полкило «Геркулеса». В получившуюся смесь добавьте пол литра кефира и плотно закройте крышкой. Все это поставьте для брожения на пару дней в теплое место. Если через два дня появятся пузырьки и начнет расслаиваться взвесь, значит, процесс идет нормально.
Чтобы приготовить Кисель Изотова в домашних условиях, остудите предварительно вскипяченную воду до температуры парного молока и перелейте ее в пятилитровую емкость, заполнив на ?. Засыпьте туда 5-7 столовых ложек овсяной крупы грубого помола и полкило «Геркулеса». В получившуюся смесь добавьте пол литра кефира и плотно закройте крышкой. Все это поставьте для брожения на пару дней в теплое место. Если через два дня появятся пузырьки и начнет расслаиваться взвесь, значит, процесс идет нормально. Взвесь после брожения следует фильтровать через дуршлаг. При этом следует в нее добавлять понемногу холодную воду и тщательным образом перемешивать. Постарайтесь промыть максимальное количество взвеси в другую емкость. После этого емкость с промывной жидкостью следует выдержать не менее 18-ти часов, до образования в ней двух слоев. Нижний, белого цвета, рыхлый осадок, это концентрат овсянки, его следует оставить. А верхнюю жидкость следует, применяя резиновую трубочку удалить. Ваш концентрат готов. Далее следует перелить его в подходящую емкость и готовить из него Кисель Изотова. Хранить концентрат можно не дольше 3-х недель.
Взвесь после брожения следует фильтровать через дуршлаг. При этом следует в нее добавлять понемногу холодную воду и тщательным образом перемешивать. Постарайтесь промыть максимальное количество взвеси в другую емкость. После этого емкость с промывной жидкостью следует выдержать не менее 18-ти часов, до образования в ней двух слоев. Нижний, белого цвета, рыхлый осадок, это концентрат овсянки, его следует оставить. А верхнюю жидкость следует, применяя резиновую трубочку удалить. Ваш концентрат готов. Далее следует перелить его в подходящую емкость и готовить из него Кисель Изотова. Хранить концентрат можно не дольше 3-х недель. из концентрата варится обычным способом. Для этого размешайте в 2-х стаканах холодной воды не более 5-ти ложек концентрата и доведите получившуюся смесь до кипения на малом огне. Помешивая уварите овсяный кисель до необходимой густоты. Под конец варки можете его по вкусу подсолить, добавить растительного масла и зелени (петрушка, укроп). Употребляют Кисель Изотова во время завтрака с сухариками или хлебом, можно с добавлением изюма.
из концентрата варится обычным способом. Для этого размешайте в 2-х стаканах холодной воды не более 5-ти ложек концентрата и доведите получившуюся смесь до кипения на малом огне. Помешивая уварите овсяный кисель до необходимой густоты. Под конец варки можете его по вкусу подсолить, добавить растительного масла и зелени (петрушка, укроп). Употребляют Кисель Изотова во время завтрака с сухариками или хлебом, можно с добавлением изюма.


 bogun, 13 августа 2014
bogun, 13 августа 2014 Бальзамом называют концентрированный спиртовой настой на основе корней и пряных трав. Крепость растительного напитка достигает 40-45%. Практически все бальзамы используют в медицине, а не гастрономической промышленности. Их реализуют в плотных керамических бутылках, которые защищают жидкость от ультрафиолетовых лучей и воздуха. Минимальные концентрации бальзама добавляют в алкогольные коктейли, выпечку, закуски или основные блюда. Важно не переборщить с порцией бальзама, иначе блюдо примет характерный «лекарственный» привкус.
Бальзамом называют концентрированный спиртовой настой на основе корней и пряных трав. Крепость растительного напитка достигает 40-45%. Практически все бальзамы используют в медицине, а не гастрономической промышленности. Их реализуют в плотных керамических бутылках, которые защищают жидкость от ультрафиолетовых лучей и воздуха. Минимальные концентрации бальзама добавляют в алкогольные коктейли, выпечку, закуски или основные блюда. Важно не переборщить с порцией бальзама, иначе блюдо примет характерный «лекарственный» привкус.






