Польза и вред фруктозы для организма человека
Человечество неравнодушно к сладкому. Привычка сформировалась в те времена, когда предки людей ходили стаями и питались ягодами, корнеплодами и фруктами. Пища содержала природные сахара, ее всем хватало. Благоденствие длилось 1,5 миллиона лет и закончилось с наступлением ледникового периода. Времени хватило, чтобы сахар стал основной пищей для мозга.
Сейчас население планеты употребляет рафинад, производимый промышленным способом. Фруктоза не исключение. До середины ХХ века она не находила широкого применения, потому что производилась в лабораторных условиях и стоила дорого. Доступный способ получения продукта нашли в Финляндии в пятидесятых годах прошлого века.
Промышленные масштабы производства чистой фруктозы привели к тому, что ее содержание в рационе людей выросло до 10%. Она присутствует в газированной воде, конфетах, фабричной выпечке.
Коротко о фруктозе
Фруктоза относится к простейшим углеводам и по химической природе является моносахаридом. Она входит в состав пищевого сахара наравне с глюкозой и используется организмом как источник энергии.
В естественном состоянии вещество входит в состав ягод, некоторых овощей и злаков, меда. Максимальное количество содержат фрукты, поэтому оно называется еще фруктовым сахаром.

Искусственно созданный продукт представляет собой мелкие белые кристаллы и по внешнему виду и калорийности не отличается от обычного сахара. Источником получения промышленной фруктозы до недавнего времени являлся органический полисахарид инулин. Он в больших количествах содержится в клубнях георгина, топинамбуре, агаве. В современном производстве используются сиропы – продукты гидролиза любого крахмалосодержащего сырья.

Усвоение фруктозы организмом происходит без участия инсулина, без резкого повышения глюкозы в крови. Эта особенность характерна для фруктозы и отличает ее от других сахаров. Механизм действия таков, что метаболизм моносахарида совершается только в печени. Часть откладывается в виде необходимого запаса гликогена, остальное — в виде жира. Глюкоза же утилизируется всеми клетками организма.
Условная польза
В природе не существует веществ однозначно полезных или только вредных. В большинстве случаев все зависит от потребляемого количества. Говорить о прямой пользе можно в контексте рассуждений о природном сахаре, содержащемся в ягодах, фруктах и злаках. Моносахарид, полученный промышленным способом, аналогичен пищевому сахару. Полезные свойства проявляются при умеренном потреблении.
И все-таки фруктоза обладает некоторыми особенностями, выгодно отличающими ее от глюкозы:
- Низкий гликемический индекс. После употребления в крови не происходят резкие скачки сахара. Объясняется свойство тем, что для расщепления практически не требуется инсулин. Значительно разгружается поджелудочная железа, организм получает энергию постепенно.
- По калорийности аналогична сахару, но при этом в два раза слаще. Такое преимущество позволяет снизить энергетическую ценность продуктов.
- За счет длительного расхода энергии после употребления моносахарида человек меньше устает от физических нагрузок и быстро восстанавливается.
- Один из немногих сахаров, не дающих побочного эффекта в виде аллергической реакции.
- Сохраняет влагу и цвет продукта, является природным консервантом.
- при употреблении в пищу, процессы брожения и газообразования в кишечнике выражены в меньшей степени, чем при употреблении обычного сахара.
- Снижается уровень образования кариеса, зубного налета, воспалительных процессов в полости рта. Данные свойства характерны в большей степени для природной фруктозы.
- Быстро очищает организм при алкогольном отравлении, преобразуя спирт в безопасные продукты распада.

Фруктоза оказывает благотворное влияние на организм в том случае, когда:
- Используется в умеренном количестве, не превышающем 40 граммов в чистом виде. Это 5 бананов или 3 яблока.
- Употребляется в виде фруктов и овощей, которые содержат клетчатку. Растительные волокна обеспечивают медленное и равномерное расщепление сахара.
Реальный вред
Когда эти два правила нарушаются, фруктоза способна нанести вред здоровью человека. Чтобы такого не случилось, необходимо ограничивать употребление сладкой газированной воды. В одной алюминиевой банке напитка содержит 23 грамма фруктозы. В идеале от нее лучше отказаться. С осторожностью надо относиться к выпечке, джемам, десертам, содержащим промышленную фруктозу. Чтобы правильно использовать продукт, необходимо учитывать негативные последствия:
- Медленное и равномерное всасывание фруктозы имеет обратную сторону. В такой ситуации чувство сытости долго не наступает, человек переедает и, как следствие, имеет лишний вес. Ожирение и диабет II типа стали проблемой для человечества после трех десятилетий употребления искусственного подсластителя в продуктах и газировке.
- Облегчая работу поджелудочной железы, моносахарид увеличивает нагрузку на печень. Большая часть превращается в липиды, что ведет к жировому перерождению органа.
- Жир из печени поступает в кровь, повышая уровень холестерина. С этим обстоятельством связаны заболеванию сосудов сердца и головного мозга.
- При злоупотреблении фруктовый сахар влияет на микрофлору кишечника, провоцирует рост патогенных бактерий.
- Бесконтрольный прием может привести к нарушению кислотно-щелочного баланса. Заболевание называется ацидозом и сопровождается слабостью, аритмией и сонливостью.
- При длительном употреблении может повыситься уровень мочевой кислоты. Что провоцирует повышение артериального давления, появление подагры и образование камней в почках.
- Стоимость фруктозы в четыре раза больше, чем у сахара.
При всей серьезности негативных последствий виновата не фруктоза, а неверный подход к употреблению. Польза и вред напрямую зависят от количества.
Области применения
Использование фруктового сахара, как любого другого продукта, основано на его полезных свойствах. Основные области применения следующие:
- Пищевая промышленность.
- Диетическое питание.
- Спортивное питание.
- Медицина.
В производстве продуктов сахарозаменитель пользуется популярностью у кондитеров. В виде дешевого кукурузного сиропа фруктозу применяют при изготовлении варенья и джема, булочек и пряников, мороженого и конфет. Гигроскопичность моносахарида позволяет дольше сохранять выпечку свежей и мягкой.
Время выпекания сокращается на 10%. В сочетании с этим свойством способность фруктозы усиливать аромат ягод и фруктов используется при изготовлении мармелада и желе. Содержание натурального пектина можно снизить на 30%. Правда, пользы продукту это не добавляет.
При соблюдении диеты людям, стремящимся сбросить вес, рекомендуется заменить обычный сахар фруктовым. Более интенсивный сладкий вкус позволит в два раза снизить калорийность продукта. Главное – помнить о возможных вредных последствиях и не переусердствовать с количеством.
Занятия спортом предполагают серьезные физические нагрузки и соответствующее питание. Роль фруктозы состоит в том, что медленно усваиваясь, она способствует накоплению гликогена в мышцах. Если ее принять за 40 минут до тренировки, она сохранит запас глюкозы. Это позволит спортсмену дольше заниматься, не испытывая усталости.
Как лечебное средство моносахарид рекомендуется диабетикам вместо сахара, поскольку не провоцирует резкий выброс инсулина. Используется в качестве лекарства при состояниях, сопровождающихся недостаточностью глюкозы. Свойство фруктозы быстро расщеплять спирт применяется при лечении тяжелых отравлений алкоголем путем внутривенных инъекций.
Фруктоза – неоднозначный продукт
Натуральная фруктоза полезна в овощах и фруктах. Содержание сахара в них минимально. Для сравнения: в порции помидоров 2,5 грамма, а в небольшой бутылке газированного напитка – 23. Кроме того, пищевые волокна в плодах способствуют его медленному усвоению.
Фруктоза, полученная искусственным путем, требует осторожного отношения. В небольших количествах служит лекарством, а в чрезмерных наносит вред здоровью.
Похожие материалы:
польза и вред для организма, полезные свойства и противопоказания
Фруктоза — натуральный сахар, который находится в составе сладких овощей, меда, фруктов и ягод. Является природным сахаром, углеводом. Продается в магазинах в виде отдельного компонента.
В основном фруктозу употребляют приверженцы здорового образа жизни. Она слаще, чем обычный сахар и обладает низким гликемическим индексом, от чего является достойной заменой.
Свойства фруктозы

Фруктоза, попадая в организм человека, работает иным способом, нежели сахар. Сахар вызывает чувство сытости и способствуют повышению уровня глюкозы в крови. Чтобы снизить глюкозу на помощь организму приходит инсулин. Особенно это опасно для людей, больных сахарным диабетом. При этой болезни организм не может вырабатывать инсулин в достаточном количестве, и отмечается высокий уровень сахара. Он воздействует на сосуды негативно, разрушая их стенки. На месте повреждений скапливаются холестериновые бляшки со всеми вытекающими последствиями: язвы, инфаркты, инсульты.
Фруктоза не повышает уровень сахара, и этим от него отличается. Она усваивается кровяными клетками и без инсулина, благодаря чему используется как замена сахару в первую очередь при диабете. С ее помощью можно нормализовать уровень сахара.
Польза фруктозы
Благодаря тому, как фруктоза усваивается организмом, она полезна для больных сахарным диабетом, и используется преимущественно для данной категории людей. Кроме того, фруктоза не воздействует негативно на эмаль зубов, в сравнении с тем же сахаром. Соответственно, вероятность кариеса при употреблении фруктозы снижается.
Желающие вести здоровый образ жизни также используют фруктозу как заменитель сахара. Она хорошо растворяется в воде, от чего хорошо подходит для добавления ее в напитки или продукты из молока.
Все блюда, где вместо сахара содержится фруктоза, считаются блюдами здорового питания. Это обуславливается не только хорошей усвояемостью фруктозы организмом, но и тем, что такие блюда считаются малокалорийными и проще усваиваются организмом.
Поскольку фруктоза слаще сахара, то она употребляется в меньших количествах, нежели сам сахар. Это в том числе и экономно. Как уже было сказано ранее, фруктоза имеет свойство понижения калорийности пищи и препятствует скоплению лишних углеводов в организме. Это в свою очередь влияет на сохранение фигуры.
Помимо этого, фруктоза может восстанавливать организм после физических или умственных нагрузок. Ее можно употреблять при активном образе жизни и для снижения сильного чувства голода.
Применение фруктозы
Фруктоза активно используется в кулинарии вместо сахара. Соответственно, ее можно добавлять во все блюда, где необходимо добавлять сахар. Однако стоит учитывать пропорции, ведь фруктоза слаще сахара.
Ее можно добавлять в молочные продукты, выпечку, для консервирования овощей, фруктов, при изготовлении варенья, мороженого, сладких десертов.
Примечательно, что фруктоза усиливает аромат фруктов и ягод, что можно заменить при приготовлении блюд.
Стоит отметить и то, что фруктоза поступает в наш организм при употреблении разнообразных плодов и ягод.
Вред фруктозы

Несмотря на прекрасные свойства фруктозы, она имеет и ряд вредных свойств.
Не рекомендуется употреблять фруктозу на постоянной основе. Дело в том, что по результатам некоторых исследований при систематическом употреблении может развиться гипоглекимическое состояние, от чего наблюдается стабильно низкий уровень сахара в крови.
Вред фруктозы кроется и в ее чрезмерном употреблении. Поэтому важно соблюдать все ежедневные нормы и не превышать их. В противном случае будет постоянное ощущение голода. И если идти на поводу у этого чувства, то неизбежно накопление лишних килограммов вплоть до ожирения и сахарного диабета.
Доказан вред фруктозы и для печени. Поскольку при расщеплении фруктоза довольно быстро переводится в жир, и это может перерасти в жировую дистрофию печени. Чрезмерное употребление фруктозы неизбежно поражает печень.
В связи с этим, чтобы этот продукт не стал опаснейшим врагом, стоит соблюдать дозировку продукта и по возможности заменять фруктозу другими продуктами. Например, добавлять в чай не фруктозу, а мед. Таким образом, от фруктозы можно получить лишь пользу.
Употреблять фруктозу рекомендуется под наблюдением лечащего врача.
Видео
свойства, содержание во фруктах, преимущества
[contact-form-7 404 «Not Found»]
Фруктоза – натуральный сахар, который присутствует в свободном виде почти во всех сладких фруктах, овощах, а также меде. Фруктоза (Ф.) стабилизирует уровень сахара в крови, укрепляет иммунитет, снижает риск возникновения кариеса и диатеза у детей и взрослых. Серьезные преимущества фруктозы перед сахаром связаны с различиями процессов усвоения этих продуктов организмом.
Особенности фруктозы
Сладость фруктозы объясняется накоплением в ее молекулах, так называемых, гидроксильных групп. Они тают при нагревании. А когда сгорают, то становятся причиной обугливания. Кстати, фруктоза слаще глюкозы раза в два.
Есть такой научный термин – пассивная диффузия. Так вот из пищеварительного тракта, фруктоза всасывается именно таким путем. Попадая в кишечник, под действие ферментов она может подвергаться брожению. В зависимости от вида этого самого брожения, производит меньше или больше, например молочной кислоты или уксусной, даже алкоголя.
Особенность фруктозы еще и в том, что кроме клеток печени, практически никакие другие не могут ее использовать. Она поглощается клетками печени почти полностью. Там же преобразуется и хранится в виде, так называемого, гликогена.
Физические свойства
Фруктоза образует безводные кристаллы в виде игл, температура плавления 102-105 С. Молекулярный вес 180,16; удельный вес 1,60 г/см3; калорийная ценность примерно та же, что и других сахаров, 4 ккал на 1 г. Фруктозе свойственна некоторая гигроскопичность. Концентрированные составы фруктозы сохраняют влагу. Фруктоза легко растворима в воде и спирте. При 20 С насыщенный раствор фруктозы имеет концентрацию в 78,9%, насыщенный раствор сахарозы – 67,1%, а насыщенный раствор глюкозы – только 47,2 %. Вязкость растворов фруктозы ниже вязкости растворов сахарозы и глюкозы.
Биологические свойства
В отличие от глюкозы, фруктоза абсорбируется из пищеварительного тракта человека только путем пассивной диффузии. Этот процесс занимает сравнительное долгое время. Метаболизм фруктозы происходит быстро и протекает в основном в печени, но также и в стенках кишечника, и в почках ввиду особой цепи фруктозо-1-фосфата, которая не регулируется инсулином. Из этого следует, что фруктоза является пригодной в качестве подслащивающего вещества и источника углеводов для больных сахарным диабетом.
Суточная норма
Считается, что фруктоза менее калорийна, чем другие углеводы. В 100 граммах моносахарида сосредоточено 390 калорий.
Рекомендуемая суточная норма фруктозы – 40 грамм.
Признаки дефицита вещества в организме:
- упадок сил;
- раздражительность;
- депрессия;
- апатия;
- нервное истощение.
Симптомы излишка:
- повышенный аппетит;
- лишний вес.
Содержание фруктозы в некоторых продуктах
| Наименование | Количество моносахарида в 100 граммах продукта, грамм |
| Кукурузный сироп | 90 |
| Сахар-рафинад | 50 |
| Агава сухая | 42 |
| Мед пчелиный | 40,5 |
| Финик | 31,5 |
| Изюм | 28 |
| Инжир | 24 |
| Шоколад | 15 |
| Курага | 13 |
| Кетчуп | 10 |
| Джекфрукт | 9,19 |
| Черника | 9 |
| Виноград «Кишмиш» | 8,1 |
| Груши | 6,23 |
| Яблоки | 5,9 |
| Хурма | 5,56 |
| Бананы | 5,5 |
| Черешня | 5,37 |
| Вишня | 5,15 |
| Манго | 4,68 |
| Киви | 4,35 |
| Персики | 4 |
| Виноград «Мускатный» | 3,92 |
| Папайя | 3,73 |
| Смородина красная и белая | 3,53 |
| Слива (алыча) | 3,07 |
| Арбуз | 3,00 |
| Фейхоа | 2,95 |
| Апельсины | 2,56 |
| Мандарины | 2,40 |
| Малина | 2,35 |
| Земляника | 2,13 |
| Кукуруза | 1,94 |
| Ананас | 1,94 |
| Дыня | 1,87 |
| Капуста белокочанная | 1,45 |
| Кабачок (цуккини) | 1,38 |
| Сладкий перец (болгарский) | 1,12 |
| Капуста цветная | 0,97 |
| Абрикос | 0,94 |
| Огурец | 0,87 |
| Батат | 0,70 |
| Брокколи | 0,68 |
| Клюква | 0,63 |
| Картофель | 0,5 |
Преимущества фруктозы
- Хорошим качеством этого продукта считается то, что употребление его не приводит к повышению резкому, уровня сахара в крови. Оказывается, фруктоза не высвобождает в кишечнике гормоны, стимулирующие выработку инсулина. Такой механизм работы делает ее доступной в употреблении людям болеющим диабетом.
- Считается этот продукт, по сравнению с другими углеводами, и менее калорийным. В 100 г содержится 400 калорий. Так что, добавляя в пищу именно этот ингредиент, можно добиться значительного понижения калорийности продуктов.
- Обладает фруктоза и тонизирующим эффектом. Накапливаясь в печени в виде гликогена, она способствует восстановлению, причем наиболее быстрому, после сверх нагрузок. Будь они физические или умственные. В таком ракурсе рекомендуется спортсменам, да и просто людям, которые ведут достаточно активный образ жизни.
- Еще один плюсик в копилку преимущества фруктозы то, что она не вызывает кариес. А еще она ускоряет распад в крови алкоголя.
- Считается фруктоза и одним из лучших подсластителей. Ведь в ней нет консервантов. И если сахар в выпечке заменить фруктозой, то такое изделие сможет дольше оставаться пушистым и мягким.
- Оказалось, что употребление фруктозы не только страхует от развития диабета, но и способно усиливать распад алкоголя в крови тех, кто принял лишнюю дозу. В некоторых случаях так лечат алкогольное отравление – вводят раствор фруктозы внутривенно.
- Английские стоматологи обнаружили еще одну полезную способность фруктозы – они обратили внимание, что желтый налет, образующийся на зубах после приема пищи, гораздо слабее и лучше удаляется, если человек употреблял фруктозу, а не сахар. Чтобы убедиться в этом, провели эксперимент на двух группах студентов. Одна из них питалась, используя в качестве сахара только фруктозу, другая – сахарозу. В первой группе заболеваемость кариесом была на 30 процентов ниже. Причина в том, что налет, образующийся при употреблении сахарозы, содержит плотное вещество декстран, а при преобладании в рационе фруктозы налет образуется из легко разрушающегося соединения.
- У фруктозы есть еще одна очень важная роль в организме. Когда человек употребляет много фруктозы, в крови не повышается содержание сахара, как при употреблении глюкозы. Дело в том, что фруктоза очень быстро входит в состав соединений, поставляющих организму энергию, поэтому в состоянии стресса, максимального напряжения лучше есть фрукты и мед, чем сахар или шоколад, – фруктоза обеспечит организм энергией гораздо быстрее. Специальные исследования показали: если спортсмены принимали перед соревнованиями фруктозу, то расход гликогена в мышцах был в два раза меньше, чем при употреблении сахарозы.
Недостатки фруктозы
- У некоторых людей фруктоза вызывает сильнейшую аллергию. Такие больные вообще не могут употреблять никакие фрукты. Даже овощи противопоказаны. Пища на основе этих ингредиентов тоже не рекомендуется. Только это очень индивидуально. Ведь аллергенами могут оказаться любые вещества.
- Может фруктоза оказаться и виновницей лишнего веса. Этому способствует ее особенность создавать чувство голода. Оказывается, что при длительном и непомерном употреблении продукт этот может вызвать нарушения в выработке некоторых гормонов, которые играют очень важную роль. Гормоны эти называются инсулин и лептин. Без них как раз наш организм не способен регулировать энергетический баланс.
- Большее, чем приемлемо, потребление фруктозы может стать причиной заболеваний относящихся к категории сердечно-сосудистых.
- Исследования израильских ученых, которые проводили эксперименты на мышах, показали, что фруктоза даже может привести к преждевременному старению организма.
Перечисленные недостатки фруктозы не говорят о том, что немедленно надо от нее и от продуктов, в которых она есть, отказаться. Умеренное употребление этого природного заменителя сахара, не приводит к осложнениям, а наоборот приносит значительную пользу. Оптимальной нормой для взрослого считается – 45 г в сутки.
Употребление фруктозы при сахарном диабете
У фруктозы низкий гликемический индекс, поэтому в разумных количествах ее вполне могут употреблять люди, страдающие инсулинозависимой формой диабета первого типа.
Для переработки фруктозы инсулина требуется в пять раз меньше, чем для переработки глюкозы. Следует заметить, что фруктоза не способна справиться с гипогликемией (понижение уровня сахара в крови), так как фруктозосодержащие продукты не вызывают резкого повышения уровня сахаридов в крови.
Диабетики второго типа (чаще всего эти люди страдают ожирением) должны ограничивать норму подсластителя до 30 граммов. В противном случае организму будет нанесен вред.
Фруктоза для беременных и кормящих женщин
В период вынашивания ребенка будущая мама входит в зону риска по нарушению углеводного обмена. Остро стоит данный вопрос, если у женщины еще до беременности был лишний вес. В результате фруктоза будет способствовать дальнейшему набору веса, а значит создавать проблемы с вынашиванием малыша, родами и увеличит риск развития гестационного сахарного диабета. Из-за ожирения плод может быть крупным, что усложнит прохождение малыша через родовые пути.
Кроме того, бытует мнение, что если в период беременности женщина употребляет много быстрых углеводов, это ведет к закладке большего количества жировых клеток у малыша, чем обычно, что в зрелом возрасте вызывает склонность к ожирению. В период грудного вскармливания также лучше воздержаться от приема кристаллической фруктозы, поскольку часть ее все – равно трансформируется в глюкозу, что подрывает мамино здоровье.
Применение фруктозы
Фруктоза при диабете – лишь одно из назначений медиков. Так, врачи назначают моносахар внутривенно при алкогольных отравлениях. Лекарство не вызывает побочных эффектов, но главное, в разы ускоряет метаболизм спиртного. Оно быстро расщепляется и выводится из организма.
Не встает вопрос и можно ли фруктозу младенцам. Они способны усваивать моносахар уже в двухдневном возрасте. А вот глюкоза и галактоза детскими организмами часто отторгаются. Отсюда непереносимость многих молочных смесей. Вот врачи и прописывают фруктозу в качестве лекарства, дабы нормализовать пищеварение, позволить новорожденному полноценно питаться.
Фруктоза является лекарством при гипогликемии. Эта патология связана с пониженным содержанием сахара в крови. Привычная сахароза лишь способствует гипогликемическим реакциям. Фруктоза в меде и фруктах, напротив, поддерживает необходимый уровень сахара. Для должного эффекта медики назначают препарат в чистом виде, в таблетках и порошках.
Состав фруктозы заинтересовал и специалистов мыловарения. Моносахар добавляют в бытовую химию, чтобы повысить устойчивость пены. Кроме того, фруктоза увлажняет и питает кожу. Добавка придает мылу особый аромат. Кажется, что пахнет сухофруктами. На самом деле, это аромат фруктозы.
Интересные факты
- Очень важно понимать, что между натуральной фруктозой, входящей в состав овощей и фруктов, и пищевой, которая искусственно добавляется в различные продукты, существует огромная разница, точно такая же, как вкусное и полезное питание отличается от суррогатов. Натуральная фруктоза – вполне безвредное вещество. Оно не способствует повышению уровня жиров в крови – при условии, что потребляется в умеренном количестве. К тому же нельзя забывать, что из настоящих фруктов вместе с фруктозой мы получаем витамины, антиоксиданты, микроэлементы и пищевые волокна. Кстати, благодаря последним натуральная фруктоза усваивается медленнее и приводит к постепенному повышению уровня сахара в крови.
- Обработанная, пищевая фруктоза воспринимается организмом как обычный белый сахар. Подобно ему, она быстро повышает сахар в крови, ее излишки превращаются в жир и накапливаются в жировой ткани. Результат – совсем не сладкий: увеличение веса, рост уровня жиров в крови, развитие диабета, повышение кровяного давления.
- Ученых и врачей давно беспокоит избыток обработанной фруктозы в нашем рационе. Американские исследователи не устают повторять соотечественникам, что пристрастие к сладкому джанк-фуду – это первый шаг к инфаркту, инсульту и диабету, не говоря уже об ожирении. Итальянские ученые провели исследование с участием 45 тысяч человек и установили, что женщины, которые потребляют много сладких продуктов, в том числе меда, десертов и сластей, в 2 раза чаще страдают заболеваниями сердца, чем те, кто основывает свое меню на сложных углеводах (макаронах и хлебе из муки грубого помола, крупах, овощах).
- Еще один парадокс фруктозы в том, что она вызывает… голод. Как это может быть, спросите вы. Не станем мучить вас описанием исследований. Вы и сами наверняка замечали, что полные люди часто страдают повышенным аппетитом. Съев один кусок торта, они способны сразу же накинуться на второй. Толстяки не виноваты: поступать так им велит пищевая фруктоза. Она влияет не только на жиры, но и на гормон лептин, который в нашем организме отвечает за чувство сытости. Фруктоза подавляет выработку этого гормона, и наевшийся фруктового сахара человек чувствует себя голодным.
- Аналогично действует фруктоза и на любителей спорта, которые подкрепляются перед тренировкой энергетическими батончиками.
Отказ от фруктозы
Сразу и резко отказаться от сахара не просто трудно – это почти невозможно: он входит в состав многих продуктов, в том числе и содержащих фруктозу. Поэтому не стоит отказываться от сахара полностью. Просто начните ограничивать его потребление. Чтобы облегчить себе задачу, противопоставьте сахару белки, особенно на обед и завтрак. Как считает Кателин Дес Мейсонс, профессор-диетолог, специалист по натуральному питанию из Альбукерка, белок поможет, когда ваш организм проявит первые признаки сопротивления. Типичный перекус, который она рекомендует: яйца и тосты, вареная рыба и салат или пита с сыром.
Потом начинайте ограничивать потребление продуктов из белой муки: в них всегда кладут сахар. Замените их продуктами из коричневого риса, овса и зерна грубого помола. Когда вы почувствуете себя комфортно, начинайте изгнание из своего рациона содержащих сахар конфет и рафинада, который вы обычно кладете в чай.
Если вы чувствуете утомление и опустошенность, ешьте больше фруктов. Они богаты натуральным сахаром, дадут вам нужную энергию и поднимут уровень сахара в крови до нужного куда лучше, чем рафинад, утверждает Пол Сандерс, натуропат и профессор Канадского колледжа натуропатической медицины в Торонто.
Доктор Нан Лу, директор Международного центра традиционной китайской медицины в Нью-Йорке, советует есть дыню, груши, миндаль и имбирь. А чтобы лучше справляться с чувством депрессии, купите комплекс витаминов группы В.
Видео
Источники
Вред фруктозы для здоровья
Фруктоза еще теснее связана с ожирением и диабетом, чем глюкоза. С точки зрения диетологии ни фруктоза, ни глюкоза не содержат жизненно необходимых питательных веществ
Фруктоза еще теснее связана с ожирением и диабетом, чем глюкоза. С точки зрения диетологии ни фруктоза, ни глюкоза не содержат жизненно необходимых питательных веществ. И в качестве подсластителей они похожи.
Тем не менее, фруктоза приносит больший вред здоровью человека по сравнению с глюкозой из-за своего уникального метаболизма в организме.

Обмен веществ глюкозы и фруктозы отличается во многих отношениях. Почти каждая клетка в нашем организме может использовать глюкозу для получения энергии, но никакие клетки не умеют использовать фруктозу. Когда фруктоза попадает в наш организм, она может метаболизироваться только печенью. В то время как молекулы глюкозы могут рассеиваться по всему организму для использования в качестве энергии, молекулы фруктозы превращаются в управляемые ракеты, летящие в печень.
Когда мы едим много глюкозы, она начинает циркулировать практически в каждой клетке организма, которые помогают распределить эту нагрузку. Ткани тела, кроме печени, обрабатывают 80% съеденной глюкозы. Каждая клетка в организме, в том числе клетки сердца, легких, мышц, мозга и почек готовы полакомиться с глюкозного «шведского стола». Это оставляет печени для переработки всего лишь 20% глюкозной нагрузки. Большая часть этой глюкозы превращается в гликоген для хранения, оставляя немного глюкозы в качестве субстрата для производства нового жира.
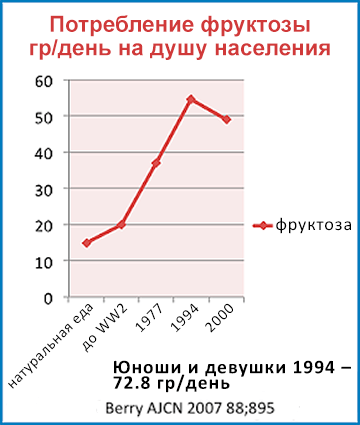
Чего нельзя сказать о фруктозе. Большие количества съеденного нутриента идут прямо в печень, потому что никакие другие клетки не могут помочь использовать или переработать ее, тем самым значительно увеличивая нагрузку на печень. Уровни углеводов и инсулина в ней могут быть в 10 раз выше, чем в других частях системы кровообращения организма. Таким образом, печень подвергается гораздо более высоким уровням углеводов — и фруктозы, и глюкозы — чем любой другой орган в нашем теле.
Сравните удар молотком и укол иглой: всё давление направлено на одну точку. Сахароза обеспечивает равные количества глюкозы и фруктозы. В то время, как целых 75 кг тканей обычного человека обрабатывают глюкозу, равное количество фруктозы должно быть отважно обработано только 2,2 кг печени. Что это означает на практике: фруктоза, возможно, имеет в 20 раз больше шансов вызвать ожирение печени (ключевая проблема ведущая к инсулинорезистентности) по сравнению с одной глюкозой. Это объясняет, каким образом многие примитивные сообщества могли переносить чрезвычайно высокоуглеводные диеты без развития гиперинсулинемии или резистентности к инсулину.
Печень преобразует фруктозу в глюкозу, лактозу и гликоген. Нет никаких ограничений в этой системе обмена веществ для фруктозы. Чем больше вы едите, тем больше вы обрабатываете. Когда ограниченные запасы гликогена заполнены, избыток фруктозы переходит непосредственно в жир печени через де-ново липогенез (DNL). Перекармливание фруктозой может увеличить DNL в 5 раз, а замена глюкозы на равный по калорийности объём фруктозы увеличивает объем жира в печени на 38% в течение всего 8 дней. Именно это ожирение печени имеет решающее значение для развития резистентности к инсулину.
Способности фруктозы вызывать ожирение печени уникальны среди углеводов. Ожирение печени непосредственно вызывает резистентность к инсулину, приводя в движение порочный круг: гиперинсулинемия — резистентность к инсулину. Кроме того, этот вредный эффект фруктозы не требует высоких уровней глюкозы или инсулина в крови, чтобы посеять хаос. Действуя через жировую болезнь печени и резистентность к инсулину, этот ведущий к ожирению эффект не заметен в краткосрочной перспективе — только на протяжении длительного времени.
Метаболизм этанола (спирта) весьма похож на метаболизм фруктозы. После проглатывания, ткани тела могут усвоить только 20% спирта, оставляя 80% для вывода непосредственно в печень, где он метаболизируется в ацетальдегид, стимулирующий де-ново липогенез. Суть заключается в том, что алкоголь просто превращается в печеночный жир.
Чрезмерное потребление этанола является хорошо известной причиной жировой дистрофии печени. Так как ожирение печени – это важный шаг на пути к резистентности к инсулину, неудивительно, что чрезмерное употребление этанола также является фактором риска развития метаболического синдрома.
Фруктоза и резистентность к инсулину
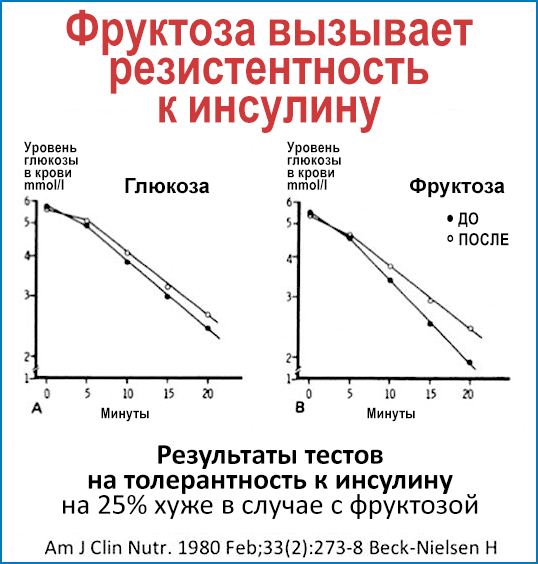
Тот факт, что переедание фруктозы может вызвать резистентность к инсулину, был известен еще в 1980 году. Здоровым участникам исследования давали избыточную фруктозу соответствующую 1000 калорий в день, и результаты показали ухудшение их чувствительности к инсулину на 25% — и это после 7 дней эксперимента! Тем, кому давали дополнительные 1000 калорий глюкозы в день, не показали подобного ухудшения.
Более позднее исследование 2009 года подтвердило, насколько легко фруктоза вызывает резистентность к инсулину у здоровых добровольцев. Испытуемым давали 25% от их ежедневных калорий в виде Kool-Aid (бренд ароматизированного напитка от компании Kraft Foods), подслащенного либо глюкозой, либо фруктозой. Хотя эти дозировки могут показаться высокими, многие сейчас потребляют примерно такой же объем сахара в своем рационе. В группе с фруктозой, в отличие от группы с глюкозой, увеличилась резистентность к инсулину так стремительно, что участники вполне могли быть продиагностированы как пред-диабетики. Ещё примечательнее другой факт: для развития подобного состояния понадобилось только 8 недель переедания фруктозы.
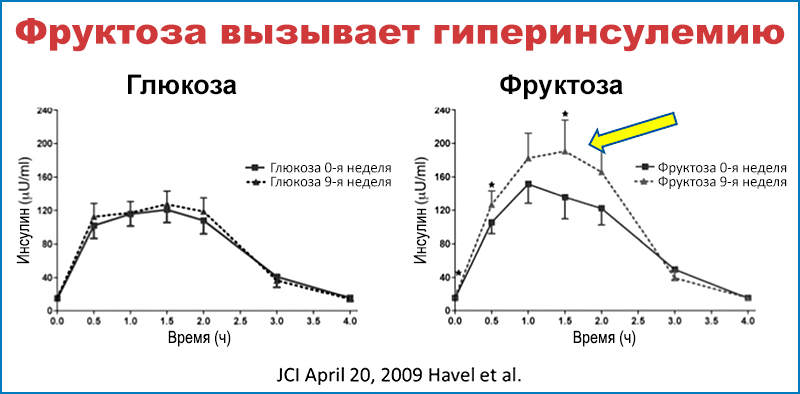
Всего 6 дней избытка фруктозы в вашем рационе вызывает резистентность к инсулину. 8 недель потребуется, чтобы получить пред-диабетическое состояние. Что же произойдет после десятилетий высокого потребления фруктозы? Результатом станет эпидемия сахарного диабета — то, что происходит сейчас с нами. Переедание фруктозы стимулирует ожирение печени и приводит непосредственно к резистентности к инсулину.
В переедании фруктозы действительно есть что-то зловещее. Да, доктор Роберт Ластиг прав. Сахар — это яд.
Факторы токсичности
Существует ряд причин, определяющих токсичность фруктозы.
Во-первых, ее обмен веществ происходит исключительно в печени, поэтому практически весь ее объем после попадания в наш организм хранится в виде вновь созданного жира. В отличие от глюкозы, которую абсолютно все клетки могут метаболизировать.
Во-вторых, фруктоза преобразуется без ограничений. Чем больше мы потребляем фруктозы, тем интенсивнее происходит процесс печёночного де-ново липогенеза, и тем сильнее ожирение печени. Нет естественных тормозов в нашей системе, чтобы замедлить производство нового жира. Фруктоза непосредственно стимулирует DNL независимо от инсулина, поскольку диетическая фруктоза оказывает минимальное влияние на уровень глюкозы или инсулина в крови.
Метаболизм фруктозы регулируется менее жестко. Таким образом, он может перегрузить «экспортный механизм» печени, приведя к чрезмерному накоплению жира в ней. Мы поговорим о том, как печень пытается избавиться от вновь созданного жира в следующей главе.
В-третьих, в организме не предусмотрено другой альтернативы для обработки фруктозы. Избыток глюкозы хранится безопасно и легко в печени в качестве гликогена. При необходимости гликоген трансформируется обратно в глюкозу для легкого доступа к энергии. Фруктоза не имеет еще одного механизма для удобного хранения. Она метаболизируется в жир, который не может легко быть преобразован обратно.
Поскольку фруктоза является натуральным сахаром, а также считается частью рациона человека с древнейших времен, мы должны всегда помнить первый принцип токсикологии. «Всё — яд, всё — лекарство; то и другое определяет доза». Тело имеет возможность обрабатывать небольшое количество фруктозы. Это не означает, что оно способно обрабатывать неограниченное ее количество без негативных последствий для здоровья.
Выводы
Фруктоза когда-то считались безвредной из-за своего низкого гликемического индекса. В краткосрочной перспективе, очевидных рисков для здоровья мало. Фруктоза проявляет свою токсичность в основном за счет долгосрочных эффектов, ведя к ожирению печени и резистентности к инсулину. Этот эффект часто измеряется десятилетиями, что приводит к немалому количеству дискуссий.
Таким образом, сахароза или высокофруктозный кукурузный сироп, примерно с равными частями глюкозы и фруктозы, играют двойную роль в процессе ожирения и развитии диабета 2 типа. Это не просто «пустые калории». Это нечто гораздо более зловещее, и люди постепенно начинают это понимать.
Глюкоза – рафинированный углевод, который напрямую стимулирует инсулин. Тем не менее, большая его часть может сжечься для получения энергии, оставив лишь небольшие количества продуктов обмена в печени. Тем не менее, очень высокие уровни потребления глюкозы также приводят к ожирению печени. Эффекты от потребления глюкозы очевидно проявляются в изменении ее уровня в крови и ответной реакции инсулина.
Переедание фруктозы производит жировое перерождение печени, что, в свою очередь, непосредственно создает резистентность к инсулину. Фруктоза на пять-десять раз чаще способна спровоцировать ожирение печени по сравнению с глюкозой, создавая зловещий порочный круг. Устойчивость к инсулину приводит к гиперинсулинемии, так как организм пытается «преодолеть» это сопротивление. Тем не менее, все это имеет неприятные последствия, потому что гиперинсулинемия усугубляется сопутствующей глюкозной нагрузкой, которая ведет к углублению состояния резистентности к инсулину.
Поэтому сахароза стимулирует выработку инсулина, как в краткосрочной, так и в долгосрочной перспективе. Таким образом, сахароза в разы более вредоносна, чем содержащие глюкозу крахмалы, такие, как амилопектин.
Глядя на гликемический индекс, эффект от глюкозы очевиден, а эффект от фруктозы полностью скрыт.
Этот факт уже давно ввел в заблуждение ученых, преуменьшавших роль сахара в эпидемии ожирения.
Воздействие инсулинорезистентности на ожирение накапливается в течение многих лет или даже десятилетий, прежде чем становится очевидным. Краткосрочные исследования полностью упускали этот эффект. Недавний системный анализ, рассмотревший множество исследований продолжительностью менее недели, пришёл к выводу, что фруктоза не вызывает особого эффекта, помимо содержащихся в ней калорий. Но последствия потребления фруктозы, например, ожирение, развиваются в течение десятилетий, а не недель. Если бы мы полагались на анализ только краткосрочных исследований о вреде курения, мы могли бы сделать ту же ошибку: посчитать, что курение не вызывает рак легких.
Сокращение в своем рационе сахара и сладостей всегда считается первым шагом к снижению веса практически во всех диетах на протяжении всей истории человечества. Сахароза – это не просто пустые калории или рафинированный углевод. Она гораздо опаснее, так как одновременно стимулирует и выработку инсулина и резистентность к нему. Наши предки всегда знали этот факт, даже если они не знали физиологии.
Мы попытались отрицать это на протяжение нашей 50-летней одержимости калориями. Пытаясь обвинить во всем избыточную калорийность, мы не распознали естественную опасность от переедания фруктозы. Но невозможно бесконечно отвергать истину, а за невежество приходится дорого платить. Мы поплатились двойной эпидемией: сахарного диабета 2 типа и ожирения. Но уникальные свойства сахара, ведущие к ожирению, были, наконец-то, снова признаны. Это была истина, котороая подавлялась на протяжение долгого времени.
Так что, когда доктор Ластиг представил свою лекцию в 2009 году и заявил, что сахар является ядом, весь мир слушал его с напряженным вниманием. Поскольку этот профессор эндокринологии говорил нам то, что мы уже инстинктивно знали и считали верным. Несмотря на все банальные возражения и заверения, что сахар не является проблемой, мир уже знал, в глубине души, настоящую правду. Сахар — это яд. опубликовано econet.ru
Автор: доктор Джейсон Фанг
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
польза и вред, состав, можно ли при сахарном диабете, отзывы
Многообразие современной пищевой продукции привело к увеличению тенденции следить за качеством пищи и заменять одни продукты другими, используя информацию о полезных свойствах. Сахар как основной источник привычных углеводов стал вытесняться заменителями. Польза и вред фруктозы как одного из заменителей до сих пор находится под пристальным вниманием исследователей.
Что такое фруктоза и как ее получают
Немногие знают, что фруктоза является частью пищевого сахара. Слово способствует возникновению ассоциации с фруктами, которые исключительно полезны для здоровья. На самом деле моносахарид может нести как пользу для организма, так и оказывать вред.

Сахароза состоит из равных частей известных моносахаридов. Полезные физические свойства фруктозы превышают показатели по тем же параметрам глюкозы. Она содержится во фруктах, овощах и всех сортах меда. Она быстро усваивается и становится полноценной заменой пищевого рафинада. Ее химическое название – левулоза. Химическая формула
Моносахарид можно получить с помощью:
- экстракции из клубней топинамбура;
- гидролиза с использованием сахарозы.
Последний способ применяют в промышленном производстве. Его объемы существенно выросли в последние десятилетия. Это связано с повышением спроса на продукт.
Основные физические свойства фруктозы:
- кристаллической формы;
- белого цвета;
- хорошо растворима в воде;
- не имеет запаха;
- слаще глюкозы в несколько раз.
Состав, пищевая ценность и калорийность фруктозы
В качестве замены, с точки зрения калорийности, прием этого заменителя почти не оправдывает себя. Пищевая ценность левулозы составляет 374 ккал. Отличие в том, что по вкусовым свойствам фруктовый вариант намного слаще пищевого сахара, поэтому количество для подслащения одних и тех же блюд может быть минимизировано.

Фруктоза – полноценный моносахарид. Это значит, что углевод состоит из одного элемента, не разделяется на компоненты, усваивается в первоначальном виде.
Чем полезна фруктоза
Польза и вред фруктовой левулозы – это понятия, которые полностью взаимосвязаны. Она является участником химических реакций организма, которые происходят на базе полезных или вредных свойств.
- Способствует поступлению энергии, тонизирует.
- Имеет свойство стимулировать процессы обмена.
- Способствует очищению от токсинов.
- Обладает отличительным свойством: не способствовать развитию бактерий на зубах и не быть причиной развития кариеса.
- При употреблении не повышает показатели крови.
Полезна ли фруктоза для беременных и кормящих
О пользе и вреде фруктозы для организма при беременности спорят представители разных теорий. В период вынашивания ребенка рекомендуют снизить прием сладкого. О замене говорят, если у будущей мамы наблюдаются следующие состояния:
- заболевание диабетом до беременности;
- повышенные показатели крови;
- одна из стадий ожирения.
Для кормящей мамы пользы от фруктозы, как заменителя сахара, может быть меньше, чем вреда, если она употребляет более 40 г в день.

Можно ли давать фруктозу детям
Для детей до года левулоза противопоказана. Необходимые углеводы они должны получать в этот период из лактозы.
После введения в рацион малыша фруктов и овощей плодовый сахар поступает в естественном виде. Польза от получения этого элемента из фруктов гораздо выше, чем тот же прием сахара. Если организм успешно справляется с усвоением углевода, то не происходит нанесения вреда ребенку, который нередко проявляется как аллергическая реакция.
Замена на фруктозу для детей будет иметь пользу только в том случае, если существуют факторы вреда для здоровья, связанные с появлением симптомов диабетических состояний.
Фруктоза при сахарном диабете
Польза фруктозы для диабетиков бесспорна. Она обладает свойствами, которые важны при облегчении признаков диабета обоих типов. Ее основное полезное качество заключено в том, что она усваивается, не затрагивая процессы выработки инсулина.
Фруктоза имеет низкий гликемический индекс, ее рекомендуют как основной заменитель пищевого рафинада для диабетиков. Это не значит, что левулозу можно употреблять бесконтрольно.
Можно ли фруктозу при похудении
Несомненна польза фруктозы при похудении, но только в том случае, если ее получают из полезных фруктов и овощей. Баланс достигается за счет высокого содержания клетчатки.
Плодовый сахар может стать причиной вреда при похудении и набору лишних килограммов. Попадая в организм, он может быть переработан только клетками печени. При переизбытке и невозможности дальнейшего усвоения он будет оседать в виде жира.

Где содержится фруктоза
Основным источником вещества являются фрукты, некоторые овощи, мед, ягоды.
источник , 100 г | объем содержащейся фруктозы |
ягода ежевика | 3 г |
мед, сорт разнотравье | 39 г |
яблоко кисло-сладкого сорта | 6 г |
виноград черный | 7 г |
помидор | 1 г |
Применение фруктозы
Заменитель сахара используют в медицине и пищевой промышленности:
- как заменитель сахара для диабетиков;
- как один из полезных консервантов при приготовлении сладостей длительного хранения;
- как средство экстренной помощи при алкогольных отравлениях в виде капельниц;
- как средство увеличения выносливости при физических нагрузках у спортсменов.

Суточная норма употребления фруктозы
Чтобы не нанести вреда организму, но получить пользу от замены пищевого сахара, для употребления заменителя рассчитан максимально допустимый предел. Для взрослого человека он составляет 35 — 45 г.
Вред фруктозы и противопоказания
Полезная левулоза, которая содержится во фруктах и овощах, почти не имеет противопоказаний. Заменитель в таблетированной форме может нести существенный вред при переизбытке или неправильном приеме.
- Нарушения в работе эндокринной системы. То, что является основным полезным свойством, может стать существенным недостатком при чрезмерном приеме.
- Изменения внутри организма, образование жиров вокруг печени или сердца при переизбытке.
- Нарушения в деятельности печени из-за того, что она является основным органом переработки.
Сахар, содержащийся во фруктах, не принесет пользу людям с недостатком пищеварительного фермента, способствующего усвоению углеводов этого типа.
Ее не рекомендуют людям с заболеваниями печени, чтобы избежать нагрузки на орган.
Левулоза имеет свойство вызывать переедание. Привычный объем сахарозы мгновенно насыщает организм, а левулоза из-за медленного всасывания способствует повышению дозировки, чтобы удовлетворить потребность в насыщении.
Чем отличается фруктоза от глюкозы
Содержание обоих моносахаридов равными частями в одном углеводе заставляет задумываться об их сходствах и отличиях.
показатель | фруктоза | глюкоза |
способ переработки | клетки печени | универсальна для всех типов клеток |
влияние на насыщение | нет мгновенного насыщения | препятствует развитию чувства голода |
влияние на выработку гормонов | не нуждается в инсулине | способствует повышению показателей инсулина |
действие на показатели крови | не влияет | способствует увеличению показателей |
В последнее время получила распространение теория о том, что глюкоза является основной энергетической базой для размножения уже имеющихся в организме раковых клеток. Это связано с влиянием глюкозы на показатели крови, их резкие изменения, которые возможны при ее поступлении.
По мнению исследователей, фруктоза при раке простаты должна быть основным источником медленной энергии, который несет пользу при употреблении. При онкологическом заболевании особенно опасно использовать продукты, имеющие повышенный гликемический индекс. Ограничение углеводов – это отнюдь не единственный полезный прием при борьбе с развитием раковых клеток, но он является одним из основных.
Что лучше: фруктоза или сахар
Польза и вред фруктозы и сахара для здорового человека существуют одновременно. Это связано с тем, что они относятся к одной и той же функциональной группе – углеводов.
Левулоза способна быть полезной своим медленным распределением в организме, но непривыкшему к таким действиям человеку бывает сложно удержаться от чрезмерного приема.
Элемент, который содержится во фруктах, не может нести вреда и считается полезнее, чем пищевой рафинад. Прием фруктов невозможно передозировать. Кроме того, в них содержатся полезные микроэлементы, витамины и клетчатка.
Заключение
Польза и вред фруктозы – похожие понятия. При чрезмерном употреблении она теряет полезные свойства. В то же время дозированное применение полезно для людей, имеющих определенные проблемы со здоровьем. Польза и вред фруктового сахара имеют прямую зависимость от количества употребляемого заменителя.
Отзывы
Майкова Анна Константиновна, 43 года, г. Черногорск
Я начала использовать полезную фруктозу вместо сахара при похудении. Как диабетик со стажем, научилась контролировать все, что ем. Из всех заменителей этот тип мне нравится больше всех.
Семенова Инна Михайловна, 37 лет, пгт Новоселово
Для меня в вопросе о пользе и вреде фруктового сахара всегда побеждает польза. Работаю учителем химии и хорошо понимаю, как добывают левулозу. При сравнении с изготовлением других подсластителей я отдаю предпочтение именно ей. Хотя стараюсь избегать сладкого, потому что постоянно веду борьбу с лишним весом.
Левин Леонид Михайлович, 56 лет, г. Новороссийск
В моей семье всегда следят за показателями крови. Я предпочитаю заменять рафинад подсластителями. Старюсь выбирать полезные продукты на основе фруктозы: в них заключена только польза для здоровья.
Была ли Вам данная статья полезной?
Да Нет
свойства, польза и вред. Фруктоза и сахар разница
Все более широкое применение фруктозы в пищевой индустрии вызывает интерес к ней даже у тех, кто не придерживается специальных диет и не страдает сахарным диабетом. Какими свойствами обладает это вещество и насколько оно безобидно? Последнее время в продуктах и особенно – напитках, все чаще используется фруктоза вместо сахара; польза и вред такой замены относительны.
Что такое фруктоза?
Это химический аналог глюкозы. Она содержит такое же количество атомов углерода, водорода и кислорода, но расположены эти атомы в другом порядке. Поэтому химические свойства фруктозы отличаются от свойств глюкозы, но она имеет такой же, и даже более насыщенный сладкий вкус. Этот вкус она придает фруктам и даже меду.

 Химическая формула глюкозы и фруктозы
Химическая формула глюкозы и фруктозыЧем фруктоза отличается от сахара?
Чем же отличается фруктоза и сахар? Разница между этими понятиями очень проста: фруктоза – это одна из двух составляющих сахара. Вторая составляющая – глюкоза. На вкус фруктоза значительно слаще сахара, поэтому есть разница в количестве употребления: фруктозы надо класть значительно меньше. Калорийность у сахара и фруктозы практически одинаковая. По внешнему виду сахар и фруктоза очень похожи.

 Фруктоза значительно слаще сахара
Фруктоза значительно слаще сахараПольза фруктозы для человека
Получить пользу от употребления фруктозы можно лишь в том случае, если не превышать суточную дозу потребления — 45 грамм.
Важно: суточная доза потребления фруктозы не должна превышать 45 грамм.

 Польза фруктозы для человека
Польза фруктозы для человека- Фруктоза в отличие от сахара меньше способствует развитию кариеса. Она оказывает более щадящее воздействие на зубную эмаль.
- От нее не может произойти резкого скачка сахара в крови.
- Она может помочь быстро восстановить силы и энергию во время тренировок и физических нагрузок.
- Так же, как и глюкоза, она запасается печенью в форме гликогена, и расходуется на образование молочного сахара – лактата. Таким образом, она удовлетворяется энергетические запросы организма, но делает это более плавно, чем глюкоза.
- Самый безвредный способ употребления фруктозы — это употребление фруктов. Да, таким способом не подсластить чай, но зато вы гарантировано получите пользу от употребления моносахарида и избежите передозировки и вредного воздействия.

 Самый лучший способ употребления фруктозы — есть сами фрукты
Самый лучший способ употребления фруктозы — есть сами фруктыФруктоза при сахарном диабете
Фруктоза при диабете применяется по той простой причине, что для ее поглощения не нужен инсулин. Она обеспечивает клетки энергией даже при полном прекращении выработки этого гормона в поджелудочной железе.
Она не запускает выделение инсулина. Этот гормон не участвует в ее усвоении – она поступает в клетки без его помощи, другим путем. Чтобы спровоцировать выработку инсулина, фруктозе нужно пройти ряд превращений и трансформироваться в глюкозу. Процесс превращения отнимает немало времени и затрачивает энергию, поэтому резких изменений гликемического профиля при потреблении фруктозы не происходит.

 Фруктоза при сахарном диабете
Фруктоза при сахарном диабетеВозможные противопоказания
Если основным видом сахара в рационе становится фруктоза, польза и вред ее приобретают особое значение.
Во-первых, нужно исключить редкую патологию, при которой в организме отсутствует фермент, обеспечивающий всасывание фруктозы.
Во-вторых, нужно обратить внимание на энергетический баланс, то есть взвесить суточную калорийность рациона и расход энергии. Если расходуется намного меньше калорий, чем поступает, повышается риск развития ожирения и связанных с ним патологий.
С другой стороны, она быстрее превращается в молекулы жира (глицерин). И если человек потребляет слишком много фруктозы или практически не двигается в течение дня, происходит быстрое накопление жировой ткани под кожей и внутри клеток печени.
И с осторожностью нужно потреблять фруктозу при склонности к отекам, нарушении работы сердца, легких и почек. Как и другие виды сахара, она связывает молекулы воды и может задерживать в тканях жидкость.
Фруктоза (видео):
В этом видео достаточно точно освещены плюсы и минусы употребления фруктозы.
в чем разница, что лучше, польза и вред
Натуральных сладких соединений существует немало, не все они одинаково активно используются человеком. Самое популярное вещество – сахароза, но ее количество так сложно контролировать. Отсюда возникают ожирение и диабет. Интернет магазины пестрят предложениями различных заменителей, однако у каждого из них своя польза и вред. Фруктоза и сахар: в чем разница между этими сладкими веществами? Стоит ли отказываться и переходить на сахарозаменители, давайте разберемся.
Чем отличается фруктоза от сахара
С чисто химической точки зрения оба соединения относятся к углеводам. Сахароза – это дисахарид, она включает глюкозу и фруктозу. Фруктовый сахар (фруктоза) – моносахарид, изомер глюкозы, она представляет собой бесцветные кристаллы, сладкие, прекрасно растворяющиеся в воде.

Фруктоза от сахара отличается такими характеристиками:
- метаболизмом – механизмом усвоения;
- гликемическим индексом, влиянием на уровень глюкозы в крови;
- степенью сладости;
- способом получения;
- стоимостью готового продукта.
Она встречается в чистом виде во многих плодах, как структурный элемент входит в состав инулина и крахмала, поэтому ее в основном получают из кукурузы.
Фруктозу широко применяют для производства продуктов питания, при восстановлении спортсменов после длительных тренировок. Она помогает лечить людей после отравлений, особенно алкоголем. Большое значение имеет моносахарид в питании диабетиков и при похудении.
Где содержится?
Вещество называют фруктовым сахаром, поскольку в плодах этого углевода очень много. Содержание в яблоках и грушах доходит до 9-11%, все зависит от сорта. Примерно 9% вещества содержат хурма и бананы.
В сухофруктах концентрация еще выше. Например, в сливах до 3%, а в черносливе до 15%. В свежем винограде около 7%, в изюме до 30%. В овощах сладкого углевода немного. Рекордсмен по количеству соединения в составе – мед, в нем до 40%.
Цена и доступность
Купить подсластитель в чистом виде – не проблема. Углевод продается в супермаркетах, аптеках, интернет магазинах, ориентированных на диабетиков или кондитеров. Но цена уж очень “кусается”: 1 кг фруктозы обойдется в 5-6 раз дороже белого сахара.
Это связано с тем, что из растительного сырья сначала нужно выделить более сложные углеводы (инулин, сахарозу, крахмал), а затем уже из них получить моносахарид.
Аллергия
У некоторых людей встречается врожденная непереносимость этого углевода Она обусловлена генетическими факторами, передается по наследству. При этом в организме не хватает специфического фермента, что в крайних случаях вызывает гипогликемию – слишком низкую концентрацию глюкозы в крови.
Симптомы аллергии начинают проявляться в раннем возрасте вместе с введением первого прикорма. Она выражается в проблемах с пищеварением, появлением сыпи на коже. Кроме того возникает кашель и хронический насморк, малыш плохо прибавляет в весе.
В таком случае придется исключать из рациона все продукты, богатые простым углеводом.
Разрушение эмали зубов (Кариес)

Одно из наиболее распространенных заболеваний зубов, главная причина их разрушения – кариес. Он напрямую связан с употреблением углеводов, которые превращаются в кислоты под действием микроорганизмов ротовой полости.
Считается, что сахароза больше виновата в кариесе, поскольку фруктоза менее подвержена процессам брожения. Но она чаще поступает в организм с плодами, которые кроме нее богаты еще и органическими кислотами. От них может быть значительный вред для эмали.
Гликемический индекс
В отличие от глюкозы и сахарозы, фруктоза обладает более низким гликемическим индексом в 20-30 единиц (по разным источникам).
Это связано с особенностями ее метаболизма. Поэтому на вопрос “повышает ли фруктоза сахар крови”, ответ будет: да, но незначительно, серьезных скачков это сладкое вещество не провоцирует. Сахар при диабете намного вреднее, его ГИ порядка 100 единиц, как и у чистой глюкозы.
Благодаря этому свойству, фруктовый углевод используют при производстве диабетических продуктов. Но все же диабетикам рекомендуется употреблять его не более 30-50 г в сутки с учетом всех продуктов питания.
Калорийность фруктозы и сахара на 100 грамм
Оба вещества – это углеводы, поэтому для подсчета энергетической ценности принимают, что каждый грамм дает 4 ккал или 100 г = 400 ккал.
Если сравнивать фруктозу с белым рафинированным сахаром, то по калорийности различия между ними нет. Но за счет высокой сладости ее необходимо добавлять меньше практически в 2 раза. Поэтому ее применение позволяет создавать сладкие и менее калорийные продукты, что важно для людей с диабетом и ожирением, при похудении.
Вкусовые качества. Что слаще фруктоза или сахар?
Фруктоза считается самым сладким среди натуральных углеводов. Поэтому она применяется как подсластитель (заменитель сахара).

По сравнению с синтетическими и некоторыми натуральными заменителями (стевиозид, ксилит), она хороша тем, что не имеет никаких специфических вкусовых оттенков. К тому же это вещество способно усиливать сладость других подсластителей, если они используются в комплексе.
Соотношение во сколько раз фруктоза слаще сахара
Сладость сахарозы принята за эталон и составляет 1. У фруктозы этот показатель 1,7-1,8, т.е. она существенно слаще. Причем степень интенсивности вкуса зависит от температуры продукта и его рН: в холодных и слегка подкисленных блюдах сладость более выражена. Поэтому нельзя заменять эти вещества в соотношении 1:1.
Метаболизм (как усваивается) фруктоза, глюкоза и сахароза
У фруктозы несколько иной путь усвоения, чем у глюкозы. Сахароза же сначала расщепляется до двух простых соединений, каждое из которых всасывается организмом своим путем.
Попадая в кровь, значительное количество фруктозы доставляется в печень и там накапливается. И хотя она частично превращается в глюкозу, все равно очень слабо меняет показатели крови. Вещество не требует значительных доз инсулина для усвоения.
Польза и вред фруктозы вместо сахара
Что полезнее?
У каждого из веществ есть свои ограничения, в первую очередь это касается количества. Чрезмерное употребление (более 50 г в сутки) может причинить вред здоровью. Но если уж выбирать между двумя углеводами, то фруктоза предпочтительнее. Лучший источник вещества – плоды и ягоды, поскольку в них кроме сладкого соединения еще много других полезных компонентов.
Можно ли давать детям фруктозу вместо сахара?
Вещество причиняет вред только при больших количествах в пище. Предпочтительнее давать фрукты или сухофрукты, ими подсластить блюда. Если же говорить о замене сахара простым углеводом в разумных количествах, то можно. В пропорции 1:1 добавлять в пищу для детей нельзя – это спровоцирует привыкание ребенка к чрезмерно сладкому вкусу и нежелание кушать натуральные продукты без подсластителей.
Можно ли заменить фруктозой сахар в выпечке?
Да, можно. Моносахарид не боится высоких температур. Она хорошо растворяется в жидкостях (воде, молоке), подходит для выпекания сдобы. Дрожжи сбраживают этот углевод, просто нужно пересчитывать количество в рецепте (уменьшать в 1,7-1,8 раза). При выпекании кексов они получаются чуть меньшего объема, поскольку ингредиента физически добавляется меньше. Печь изделия на натуральном подсластителе нужно при более низких температурах, иначе получиться слишком темная корочка.
Делаем вывод. Что лучше: фруктоза или сахар

Оба вещества имеют природное происхождение, значительную калорийность, сладкий вкус. Если употреблять сахар в небольших количествах, то вреда для здоровья не будет. Еще ни в одной стране мира от него не отказались.
Однако применение простого углевода за счет его высокой сладости позволяет снизить в конечном счете калорийность блюда и уменьшить риск развития диабета. Поэтому ответом на вопрос “что лучше?” является фруктоза.
Таблица. Сравнение сладких веществ
| Показатели | Сахароза | Фруктоза |
| Происхождение | Натуральное вещество | Натуральное вещество |
| Основные источники | Свекла, тростник | Мед, фрукты, ягоды |
| Сладость, единицы | 1 | 1,7-1,8 |
| Гликемический индекс, единицы | 100-110 | 20-30 |
| Калорийность, ккал на 100г | 400 | 400 |
Сахар в больших дозах вреден, но совсем без сладкого жить сложно. Поэтому стоит переходить на менее вредные подсластители сахарозаменители типа фруктозы, особенно это актуально при диабете и для снижения веса. Еще лучше – употреблять фрукты и ягоды в свежем виде, получая вкусовое удовольствие и одновременно пользу для организма.


















 Отвар из алоэ. Растение является известным биостимулятором, активирующим обмен веществ, снимающим воспаление и помутнение в глазах. Известны случаи, когда использование раствора с натуральным экстрактом алоэ восстанавливало зрение на 0,5-1 показатель. Для приготовления очистите внутреннюю часть от кожуры и отварите в небольшом количестве воды, остудите. Обильно нанесите на ватный диск и протирайте чуть приоткрытые веки. Подходит для использования каждое утро и вечер.
Отвар из алоэ. Растение является известным биостимулятором, активирующим обмен веществ, снимающим воспаление и помутнение в глазах. Известны случаи, когда использование раствора с натуральным экстрактом алоэ восстанавливало зрение на 0,5-1 показатель. Для приготовления очистите внутреннюю часть от кожуры и отварите в небольшом количестве воды, остудите. Обильно нанесите на ватный диск и протирайте чуть приоткрытые веки. Подходит для использования каждое утро и вечер.









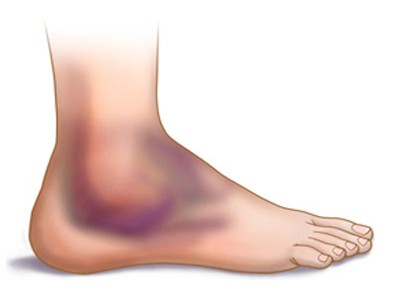 Тем более, сейчас лето, а это время отпусков, каникул и поездок на дачу, что, в свою очередь, чревато возможными травмами, растяжениями, вывихами и просто ушибами. Хотите узнать, как снять опухоль, полученную при таких травмах, в домашних условиях? Читайте дальше!
Тем более, сейчас лето, а это время отпусков, каникул и поездок на дачу, что, в свою очередь, чревато возможными травмами, растяжениями, вывихами и просто ушибами. Хотите узнать, как снять опухоль, полученную при таких травмах, в домашних условиях? Читайте дальше! В первый день постарайтесь прикладывать холод каждые полчаса на несколько минут. В остальные дни к ушибленному месту прикладывайте тепло и проводите легкий массаж. Это хороший стимул для кровообращения и быстрого восстановления. Пожалуй, это самый действенный способ того, как снять опухоль в домашних условиях.
В первый день постарайтесь прикладывать холод каждые полчаса на несколько минут. В остальные дни к ушибленному месту прикладывайте тепло и проводите легкий массаж. Это хороший стимул для кровообращения и быстрого восстановления. Пожалуй, это самый действенный способ того, как снять опухоль в домашних условиях.

 Измельчите березовый гриб (чага). Чтобы гриб было легче измельчить, залейте его теплой водой на несколько часов, а затем натрите на крупной терке. Залейте 1 часть сырья 5 частями воды с температурой около 50 градусов. Настаивайте в теплом месте 2 дня. Принимайте по 1 стакану три раза в день до еды, можете добавлять немного сахара. Курс лечения длительный, а иначе положительного результата не будет.
Измельчите березовый гриб (чага). Чтобы гриб было легче измельчить, залейте его теплой водой на несколько часов, а затем натрите на крупной терке. Залейте 1 часть сырья 5 частями воды с температурой около 50 градусов. Настаивайте в теплом месте 2 дня. Принимайте по 1 стакану три раза в день до еды, можете добавлять немного сахара. Курс лечения длительный, а иначе положительного результата не будет.


























 В основном все новорожденные после выписки из роддома выглядят здоровыми и спокойными, они подолгу спят и хорошо едят. Но у некоторых в ближайшее время происходят изменения: нарушается стул, он становится водянистым и зелёным, появляется сухость и шелушение кожи, во время приёма пищи малыш плачет и подгибает ножки. Всё это признаки дисбактериоза. Для того чтобы разобраться в этом заболевании, нужно изучить все симптомы и лечение дисбактериоза у грудничка.
В основном все новорожденные после выписки из роддома выглядят здоровыми и спокойными, они подолгу спят и хорошо едят. Но у некоторых в ближайшее время происходят изменения: нарушается стул, он становится водянистым и зелёным, появляется сухость и шелушение кожи, во время приёма пищи малыш плачет и подгибает ножки. Всё это признаки дисбактериоза. Для того чтобы разобраться в этом заболевании, нужно изучить все симптомы и лечение дисбактериоза у грудничка. В последнее время дисбактериоз стал часто встречающейся проблемой у грудничков. Поэтому всякая кишечная инфекция у них заканчивается дисбактериозом кишечника. Внимательные родители с лёгкостью распознают его при возникновении первых признаков заболевания. При появлении диареи, беспокойного поведения, плаксивости родителям нужно насторожиться и для постановки диагноза обратиться к педиатру. А он, в свою очередь, назначит необходимые лабораторные исследования.
В последнее время дисбактериоз стал часто встречающейся проблемой у грудничков. Поэтому всякая кишечная инфекция у них заканчивается дисбактериозом кишечника. Внимательные родители с лёгкостью распознают его при возникновении первых признаков заболевания. При появлении диареи, беспокойного поведения, плаксивости родителям нужно насторожиться и для постановки диагноза обратиться к педиатру. А он, в свою очередь, назначит необходимые лабораторные исследования. Выделяют 4 стадии прогрессирования заболевания, которым характерны такие симптомы:
Выделяют 4 стадии прогрессирования заболевания, которым характерны такие симптомы: Родителям не нужно пугаться этого диагноза, современная медицина легко борется с этим недугом. Справиться с ним будет намного проще, если будут выявлены причины у грудничка этого заболевания. При первых симптомах нужно сразу обращаться за помощью к педиатру, именно он правильно определит причины, даст рекомендации и назначит необходимое лечение.
Родителям не нужно пугаться этого диагноза, современная медицина легко борется с этим недугом. Справиться с ним будет намного проще, если будут выявлены причины у грудничка этого заболевания. При первых симптомах нужно сразу обращаться за помощью к педиатру, именно он правильно определит причины, даст рекомендации и назначит необходимое лечение. При лечении используют три вида препаратов: пробиотики, бактериофаги и пребиотики. Для улучшения эффекты желательно дать крохе сорбенты, которые выведут из организма токсичные вещества, собравшиеся в нём в период болезни.
При лечении используют три вида препаратов: пробиотики, бактериофаги и пребиотики. Для улучшения эффекты желательно дать крохе сорбенты, которые выведут из организма токсичные вещества, собравшиеся в нём в период болезни. Держать ребёнка на диете. Если малыш не на грудном вскармливании, то его еда должна быть рационально сбалансирована. Грудное молоко может быть заменено лечебной смесью.
Держать ребёнка на диете. Если малыш не на грудном вскармливании, то его еда должна быть рационально сбалансирована. Грудное молоко может быть заменено лечебной смесью. Это форма лечения базируется на применении отваров разных трав и настоев. Для того чтобы прибегнуть к этим методам, родители должны быть уверены, что у ребёнка нет аллергии на составляющие компоненты. Перед применением этого метода лечения необходимо обязательно проконсультироваться со специалистом.
Это форма лечения базируется на применении отваров разных трав и настоев. Для того чтобы прибегнуть к этим методам, родители должны быть уверены, что у ребёнка нет аллергии на составляющие компоненты. Перед применением этого метода лечения необходимо обязательно проконсультироваться со специалистом. Довольно понятно о симптомах и лечении дисбактериоза у грудничков высказался известный педиатр Евгений Комаровский (на фото).
Довольно понятно о симптомах и лечении дисбактериоза у грудничков высказался известный педиатр Евгений Комаровский (на фото). Причины черного кала у женщин
Причины черного кала у женщин Причины учащенного мочеиспускания у женщин
Причины учащенного мочеиспускания у женщин Лечение дисбактериоза кишечника у взрослых
Лечение дисбактериоза кишечника у взрослых Симптомы и лечение бронхита у взрослых
Симптомы и лечение бронхита у взрослых








 Фото: Яндекс.Картинки
Фото: Яндекс.Картинки Фото: Яндекс.Картинки
Фото: Яндекс.Картинки Фото: Яндекс.Картинки
Фото: Яндекс.Картинки
































 Собираться за ужином или на воскресный обед за одним столом всей семьей для многих из нас — добрая традиция. Ведь именно с близкими хочется обсудить, что нового произошло за день, вместе посмотреть любимую телепередачу, интересный фильм. И когда все это сопровождается вкусной домашней едой, иногда можно не заметить, что съедено чуть больше, чем хотелось. Организму трудно справиться с непривычным количеством еды, поджелудочная железа не успевает вырабатывать пищеварительные ферменты в нужном объеме, а вас начинают беспокоить тяжесть и вздутие в животе. Проверенный временем немецкий препарат Мезим® форте помогает усвоению пищи, а, следовательно, и устранению дискомфортных ощущений, связанных с перееданием.
Собираться за ужином или на воскресный обед за одним столом всей семьей для многих из нас — добрая традиция. Ведь именно с близкими хочется обсудить, что нового произошло за день, вместе посмотреть любимую телепередачу, интересный фильм. И когда все это сопровождается вкусной домашней едой, иногда можно не заметить, что съедено чуть больше, чем хотелось. Организму трудно справиться с непривычным количеством еды, поджелудочная железа не успевает вырабатывать пищеварительные ферменты в нужном объеме, а вас начинают беспокоить тяжесть и вздутие в животе. Проверенный временем немецкий препарат Мезим® форте помогает усвоению пищи, а, следовательно, и устранению дискомфортных ощущений, связанных с перееданием. Не успели позавтракать, днем не было возможности полноценно пообедать, острое чувство голода заглушили перекусом на ходу… И вот, едва успев прийти домой и вымыть руки, вы открываете холодильник и хаотично опустошаете его, пытаясь наесться за весь день. К накопленной усталости присоединяется тяжесть в желудке, урчание, вздутие в кишечнике — и прощай мечта о долгожданном вечере отдыха после рабочего дня. Справиться с неприятными ощущениями помогает препарат Мезим® форте. В его состав входят пищеварительные ферменты, которые помогают улучшить переваривание и усвоение пищи.
Не успели позавтракать, днем не было возможности полноценно пообедать, острое чувство голода заглушили перекусом на ходу… И вот, едва успев прийти домой и вымыть руки, вы открываете холодильник и хаотично опустошаете его, пытаясь наесться за весь день. К накопленной усталости присоединяется тяжесть в желудке, урчание, вздутие в кишечнике — и прощай мечта о долгожданном вечере отдыха после рабочего дня. Справиться с неприятными ощущениями помогает препарат Мезим® форте. В его состав входят пищеварительные ферменты, которые помогают улучшить переваривание и усвоение пищи. Ваша жизнь связана с разъездами, командировками по стране, путешествиями по миру? Непривычная кухня, нерегулярное питание часто бывают следствиями такого образа жизни, и могут сопровождаться расстройствами пищеварения.
Ваша жизнь связана с разъездами, командировками по стране, путешествиями по миру? Непривычная кухня, нерегулярное питание часто бывают следствиями такого образа жизни, и могут сопровождаться расстройствами пищеварения. Итак, не будет преувеличением сказать, что урчание, вздутие, дискомфорт и чувство тяжести в животе — классические признаки нарушения пищеварения — знакомы многим. Мезим® форте помогает справиться с неприятными ощущениями в животе.
Итак, не будет преувеличением сказать, что урчание, вздутие, дискомфорт и чувство тяжести в животе — классические признаки нарушения пищеварения — знакомы многим. Мезим® форте помогает справиться с неприятными ощущениями в животе.
 Отвечает Алексей Буеверов, доктор медицинских наук, профессор Первого Московского медицинского университета им. Сеченова, врач-гастроэнтеролог, специалист по заболеваниям печени:
Отвечает Алексей Буеверов, доктор медицинских наук, профессор Первого Московского медицинского университета им. Сеченова, врач-гастроэнтеролог, специалист по заболеваниям печени: 
 Чайник (лота) для джала нети
Чайник (лота) для джала нети Простое приспособление для промывание носа, доступное в аптеках
Простое приспособление для промывание носа, доступное в аптеках











