Тянущая боль внизу живота у мужчин
С болями в нижней части живота чаще обращаются женщины, но и среди мужчин подобные жалобы встречаются. Если неприятные ощущения возникли резко – это часто становится причиной вызова бригады скорой помощи. Сами по себе боли внизу живота у мужчин не являются каким-то специфичным симптомом и могут указывать на разные заболевания. Для более точной диагностики важно правильно охарактеризовать врачу саму боль, ее локализацию. У мужчин такие симптомы становятся сигналом наличия серьезного заболевания, которое нельзя запускать.
Почему у мужчин болит низ живота
Жалобы на боли в районе таза для мужчин редкость и указывают на острый воспалительный процесс внутренних органов, который может без должного лечения перейти в хроническое состояние. Это становится причиной того, почему болит низ живота. Возникать неприятные ощущения могут при половом контакте, кашле, мочеиспускании. Есть случаи, когда боль не связана с болезнями, к примеру, при регулярных запорах, аппендиците, во время бега или при получении травмы в этой области. Спазмы внизу живота вызваны проблемами со следующими органами:
- яичками;
- почками;
- мочевым пузырем;
- семенными пузырьками;
- мочеточниками;
- предстательной железы;
- толстым кишечником;
- тонким кишечником.
Подавляющее большинство обращений женщин в больницу с болью внизу живота связано с заболеваниями половой системы. У мужчин же эта причина встречается крайне редко, чаще у сильного пола возникают воспалительные процессы пищеварительного тракта или мочевыводящих путей. Важно не тянуть время и не медлить с визитом к врачу, если режет низ живота, не доводить проблему до хронического состояния.
Возможные причины болей
- Воспаление яичка и/или его придатка.
- Непроходимость кишечника.
- Злокачественная или доброкачественная опухоль мочеполовой системы.
- Почечная колика, мочекаменная болезнь.
- Задержка оттока мочи в острой форме.
- Воспаления мочеполовых органов. Речь идет о мочевом пузыре (цистит), воспалении простаты (простатит). Резь при мочеиспускании может становиться сильнее или слабее. Иногда она иррадиирует в половой член, задний проход, мошонку.
Локализация и характер болей
При визите к врачу на приеме происходит обязательный опрос больного о характере боли (колющая, режущая, тупая, ноющая, схваткоо
zheludokok.ru
Боль внизу живота у мужчин слева, справа (ноющая, резкая, тянущаяся): причины, что делать?
При возникновении боли у мужчин внизу живота обязательно стоит заняться выяснением истинной причины этого неприятного состояния. Такой симптом может появиться от массы разных факторов: от воспаления мочеполовой системы до проблем с пищеварением и нервами. В зависимости от скорости исследования находится и скорость излечения или облегчения течения болезни, синдрома.
Симптомы связанных патологий
Чтобы поставить диагноз у врача или попытаться выяснить самому, что случилось, первым делом нужно понять, какая именно область живота болит, от какого органа идут нервные сигналы (внешними границами живота считаются: сверху – края реберных дуг, снизу – края лобковых костей).
Когда болит низ живота у мужчин, обычно имеется в виду область гипогастрия, то есть место в районе лобковой кости (точнее, в надлобковой области) либо справа или слева от нее. Получается, что боль внизу живота справа у мужчин может указывать на проблемы в кишечнике: в слепой кишке, в аппендиксе (в червеобразном отростке), в правом мочеточнике. А что находится слева внизу живота? Тут – проекция таких органов, как прямая кишка, сигмовидный кишечник, тонкий (подвздошный) кишечник, правый мочеточник.
Если боль локализована посередине – возможно, проблема с мочевым пузырем, яичками либо с простатой. Кроме этого, болевые ощущения могут иррадировать, то есть отдавать в другие части тела и органы, например, в поясницу, половые органы и так далее.
Из-за того что причины боли внизу живота у мужчин слишком разнообразны, чтобы делать выводы, обязательно стоит обратить внимание на наличие дополнительных симптомов.
Мочевыделительная система
Если появляются рези внизу живота у мужчин и есть подозрения на проблемы с мочевыделительной системой, проверяют наличие следующих болезней по таким дополнительным признакам:
- Цистит (воспалительный процесс в мочевом пузыре, а именно – его слизистых оболочек):
- Учащенное мочеиспускание (около 15-20 раз за световой день).
- Кровь, наблюдаемая в моче или мутность последней.
- Резь, усиливающаяся при опорожнении мочевого пузыря, а также чувство неопустошенности последнего.
- Рвота.
- Увеличенная температура тела.
Замечание: цистит часто бывает также следствием другой болезни – простатита или уретрита.
- Камни в почках:
- Боли-спазмы (резкие) или ноющие боли в области поясницы с распространением на низ живота и другие области брюшины, имеющие название почечных колик.
- Мужчину может тошнить.
- Появляется кровь в моче.
- Пиелонефрит (когда поражена интерстиция, то есть соединительная ткань пузыря, а также мочеточников или других частей системы инфекцией, проникшей из крови либо при выбросе мочи обратно в каналы-мочеточники):
- Аппетит ухудшается.
- Температура тела поднимается.
- Головные и поясничные боли.
- Наблюдается помутнение мочи, нарушение мочеиспускания.
Есть боли, распространяющиеся на паховые области, всю брюшину.
- Онкологические новообразования мочевого пузыря (к раку могут привести другие заболевания – простатит, камни в почках, а также генетическая предрасположенность, вредные условия труда, перегруженность организма канцерогенными веществами):
- Кровь в моче.
- Наличие других болезней, которые могут сопровождать или быть одной из причин рака.
- Боли при учащенном мочеиспускании.
- Боли в поясничной области.
Репродуктивные органы
Если наблюдается острая боль внизу живота у мужчин, это может быть связано с нарушениями и болезнями половой системы. Для более точного определения, чем же мог заболеть мужчина, нужно обратить внимание на сопутствующие симптомы:
- Везикулит острый или хронический (инфицированы семенные пузырьки):
- Боль внизу живота во время полового акта или эякуляции.
- В выбрасываемой сперме есть кровянистые вкрапления.
- Увеличенная общая температура.
- Болит голова и ощущается общая слабость.
- Нарушенное, частое мочеиспускание.
- Гнойные выделения в моче.
- Орхит (воспаление мужских половых яичек вследствие травмы, инфекции):
- Режущие боли в яичке (яичках).
- Понижение давления (артериального).
- Интоксикация организма.
- Изменение величины и/или формы яичка из-за отека.
- Усиление болей при движении.
- Мошонка розовеет или краснеет.
- Простатит (болезнь, при которой мужской орган – простата – становится воспаленным):
- Боль может затрагивать также мошонку, промежность, органы выделительной системы и другие части тела.
- Болезненный синдром полового члена после секса.
- Снижение эрекции.
- Частое и/или затрудненное мочеиспускание.
- Головная боль, усталость, чувство тяжести.
- Запоры, боль при дефекации.
- Аденома предстательной железы (когда разрастается ткань в этом органе):
- Болезненные ощущения при опорожнении мочевого пузыря.
- Нарушения протекания этого процесса.
- Болезненная поясница.
- Рак предстательной железы:
- Частые позывы в туалет.
- Кровянистые образования в моче, сперме.
- Боль, наблюдаемая в промежности.
- Слабость, болезненные ощущения в груди, уменьшение веса (при появлении метастазов).
- Перекручивание яичка (семенного каната):
- Резкая боль внизу живота, мошонке и паховой области.
- Напряженные мышцы брюшины (симптом обнаруживается при пальпации).
- Снижение давления.
Пищеварительный тракт
При возникновении болей в нижней области живота мужчина должен обратить внимание на возможные проблемы в пищеварительной системе. Итак, симптомы, сопровождающие синдромы и болезни пищеварительной системы:
- Грыжа (грыжи):
- Покалывание при нагрузках, резкая боль.
- Застойные процессы кишечника.
- Рвотные позывы.
- Грыжи могут быть и без симптомов.
- Аппендицит (когда червеобразный отросток воспаляется):
- Ноюще болит правый бок, отдает в спину и другие части тела (в зависимости от тяжести воспаления).
- Нарушение стула.
- Слишком большой тонус мышц живота.
- Повышение температуры.
- Запор хронического характера:
- Непропадающее чувство недостаточного опустошения кишечника.
- Вздутие, тяжесть в животе.
- Синдром раздраженного кишечника:
- Чувство неполного опорожнения кишечника.
- Вздувание брюшины.
- Периодические спазмы в одном из районов кишечного тракта.
- Болезнь Крона (глубокое воспаление кишечника):
- Частый понос (несколько раз в день).
- Тяжесть или распирающая боль в брюшине, которая увеличивается при психическом, эмоциональном напряжении, а также после еды.
- Снижение веса и отсутствие аппетита
- Тошнота.
- Непроходимость кишечника:
- Рвота.
- Бледные кожные покровы.
- Запор, невозможность выпустить газы.
- Вздутие живота в некоторых местах.
- Ложные позывы осуществить опорожнение кишечника.
- Колит неспецифический (хроническое воспаление слизистой толстого кишечника):
- Кровь из анального отверстия.
- Похудение.
- Спазмы внизу живота, которые становятся сильнее после еды.
- Стул с примесями в виде крови и/или слизи.
- Увеличенная температура и общая слабость.
- Илеит (воспаление тонкого кишечника):
- Болит живот справа.
- Вздутие.
- Очень часто возникающий жидкий стул.
- Постоянно тошнит.
- Рак толстой кишки (симптомы могут возникать только на поздних стадиях):
- Тупая, ноющая боль внизу живота, которая проявляется почти постоянно.
- Слабость, разбитость, бледность кожи.
- Снижение веса и аппетита.
- Увеличенная температура.
- Дивертикулез кишечника (в отделе толстого кишечника появляются дивертикулы, то есть мешочки или выпячивания):
- Болит левый бок внизу живота у мужчины (этот и последующие симптомы могут не возникнуть вообще на первых стадиях заболевания).
- Повышение температуры, увеличенный пульс (при воспалении дивертикулов).
- Тошнота.
- Кровь в испражнениях, запор.
Нервная система
Почему болит низ живота у мужчин? Если пищеварительная и мочеполовая система в порядке, причиной болей может быть нервная система, точнее, ее неправильная, расстроенная работа. Конкретной предпосылкой в данном случае становится воспаление седалищного нерва, сопровождающееся обычно защемлением корешков спинного мозга (отдел пояснично-крестцовый).
Дополнительным симптомом в данном случае является резкая боль, которую еще называют стреляющей. Она распространяется на бедро (бедра) или ягодицы. Вторым дополнительным симптомом служит онемение или покалывание.
Этиология в зависимости от локализации
Обобщая симптоматические проявления, можно сделать выводы о причинах рассматриваемой проблемы:
- Боль при половом акте или боли внизу живота после полового акта могут свидетельствовать об аденоме, простатите, везикулите и других воспалительных и инфекционных заболеваниях половой системы (в том числе такая боль может быть вызвана заболеваниями, передающимися половым путем – ЗППП – хламидиоз, гонорея и другие).
Причины возникновения этих болезней: накапливающиеся гормональные нарушения, неправильное кровообращение в органах малого таза из-за сидячего образа жизни, травмы органов малого таза, беспорядочные половые связи (относится к ЗППП).
- Боль слева внизу живота – это признак кишечной непроходимости, рака, дивертикулеза, наличия камней в почках, синдрома раздраженного кишечника.
Причины таких заболеваний: застой в тазовой области, запоры из-за обилия мучной пищи и уменьшения количества потребляемой жидкости, ожирение, кишечные инфекции, неправильный белковый обмен в организме, неправильное питание, недостаток микроэлементов и витаминов, травмы.
- Боль справа внизу – это воспаление аппендикса (аппендицит), болезнь Крона, мочекаменная болезнь, илеит и другие воспалительные заболевания кишечного тракта.
Причины: вирусы, бактерии, инфекции, неправильное питание, растяжение почки из-за застрявшего камня (относится только к мочекаменной болезни).
- Тянущая боль внизу живота, отдающая в ногу, а также в случае, когда характер боли – режущий, может быть признаком камней в почках, аппендицита, грыжи в паху, сигмоидита (воспаление сигмовидного отростка), аппендицита.
Причины аппендицита: закупорка аппендикса (слепого отростка кишечника) каловыми камнями или непереваренными остатками пищи. При этом локализация болезненных ощущений зависит от местонахождения отростка – позади, впереди прямой кишки.
- Если болит и тянет внизу живота у мужчин с трансляцией боли в поясницу, есть такие варианты заболеваний в данном случае: простатит, аденома, орхит, аппендицит, грыжа, цистит, камни в почках.
Причины, как и в предыдущих случаях многочисленны и разнообразны, а для некоторых патологических состояний и болезней они до сих пор являются невыясненными и неизученными.
- Болит нижний участок живота после мочеиспускания или во время него? Это свидетельствует о цистите, простатите или аденоме простаты.
Причины: переохлаждение, заражение инфекцией, переизбыток женского гормона эстрогена и недостаток мужского гормона тестостерона.
- Если боли низа живота наблюдаются после еды, скорее всего, это синдром раздраженного кишечника.
Причины: употребление большого количества кофеина, переедание, стресс.
По статистике большинство неприятных ощущений в нижней части живота, которые возникают у мужчин среднего и старшего возраста, являются следствием простатита (воспаления предстательной железы, то есть простаты).
Причиной такого неприятного мужского состояния является воздействие инфекций, долгое половое воздержание, злоупотребление алкоголем, сидячий образ жизни, ведущий к застойным процессам, переохлаждение, снижение иммунитета. Что касается инфекционного характера болезни, в данном случае виновник – инфекция – может попасть внутрь организма извне или изнутри по восходящему пути мочеиспускательного канала либо от других органов (например, от воспаленных миндалин, почек).
Диагностические мероприятия
В любом случае при возникновении проблем со здоровьем нужно пройти диагностическое исследование и посетить врача. Он, собрав анамнез (историю жизни и болезни пациента), направит больного на диагностические обследования:
- Физикальное обследование, включающее осмотр, ощупывание брюшной области лежа (пальпацию), анализ звуковых шумов при постукивании (перкуссию), прослушивание звуков, которые издают внутренние органы во время работы (аускультацию).
- Лабораторная диагностика. Сюда входит: анализ крови, мазок из канала, по которому проходит мочеиспускание, анализ секрета, выделяемого предстательной железой.
- Инструментальное исследование: рентген (ирригоскопия), эндоскопия, ректороманоскопия, цистоскопия (при необходимости получить сведения о мочевом пузыре), колоноскопия, ультразвуковое исследование, манометрия аноректальная и толстокишечная (измерение давления в толстой кишке).
Методы лечения
Если болит низ живота слева, справа или посередине, трудно сразу сказать, в чем причина. Только при наличии дополнительных симптомов можно поставить предварительный диагноз. Рекомендуется для этого обратиться в больницу и пройти обследование. Важно: по возможности не нужно принимать анальгетики и использовать другие обезболивающие средства до постановки диагноза, так как это увеличит путаницу и исказит результаты обследования.
После выяснения причины боли в зависимости от поставленного диагноза, может быть назначено такое лечение:
- Лечение боли (болевого синдрома) медикаментами (анальгетиками, спазмолитиками, наркотическими анальгетиками при раке).
- Прием противовоспалительных препаратов.
- Терапия антибиотиками (при подтверждении наличия микробов в организме).
- Лечение эндоскопическое. Сюда входит цистоскопия для удаления посторонних тел, образований, прижигания слизистой мочевого пузыря, остановки кровотечения, колоноскопия для терапевтических операций в кишечнике.
- Хирургическое вмешательство. Применяется при необходимости удалить воспаленный аппендикс, новообразования, исправить перекручивание яичка.
- Физиотерапевтическое лечение (ультравысокочастотная терапия УВЧ, дарсонвализация, то есть лечение электрическим током, индуктотермия, воздействующая на организм с помощью электромагнитного излучения).
- Назначение диеты.
- Лечение народными средствами (в зависимости от болезни может помочь набор лечебных трав, снимающих воспаление, применение овощей, фруктов и их частей и отваров).
Если болит или тянет низ живота у мужчины, не стоит сразу делать поспешные выводы, ведь причины могут быть как связанными с серьезными заболеваниями, так и банальными. Главное – понаблюдать за состоянием всего организма и отдельных его органов, чтобы выяснить, есть ли дополнительные симптомы. Именно по ним можно определить предварительно, в чем причина болей. Самолечение в данном случае исключено, например, прием обезболивающих препаратов может испортить “картину” болезни и запутать лечащего врача. После обращения к медику-специалисту при болях внизу живота мужчинам назначаются диагностические и лабораторные исследования.
manmedicine.ru
Почему болит низ живота у мужчин
Мужчины, когда болеют, ведут себя хуже детей. Особенно, если болезненные ощущения возникают в нижней части живота. Когда малышу плохо или больно, то он бежит к маме. Плачет, жалуется и пытается объяснить или показать где болит.
Мужчина же, наоборот, плакать не привык, ибо настоящие мужчины не жалуются! И молчит как партизан, отравляя себе жизнь терзаниями и сомнениями и третируя окружающих. Пока либо тянущая тупая боль перейдет в сильную и придется обратиться к врачу, либо ни станет слишком поздно.
Причины болей в нижней части живота
Боли внизу живота могут быть вызваны воспалительными процессами.
Болезненные ощущения в нижнем квадранте живота могут быть острые, тупые, схваткообразные, режущие и колющие.
Они могут отдавать в ногу, область ануса, усиливаться во время физической нагрузки и при посещении туалета, сопровождаться проблемами при мочеиспускании и дефекации. Основные причины болей в нижней части живота у мужчины:
- воспалительные процессы в мочевом пузыре;
- почечная колика;
- венерические заболевания;
- ущемление грыжи, в том числе и позвоночника;
- воспаление кишечника, непроходимость;
- аппендицит;
- заболевания простаты;
- онкопатологии простаты, яичек, полового члена.
Зачастую симптоматика этих заболеваний сходна. Поэтому не следует ставить себе диагноз самостоятельно. Начинать активные действия следует с посещения уролога, так как большая часть заболеваний относится именно к его специализации. При подозрении на воспаление аппендикса или кишечника, онкологические заболевания врач перенаправит вас к нужному специалисту.
Заболевания мочеиспускательной системы
Боль внизу живота — признак заболевания мочеиспускательной системы.
Цистит считается женским заболеванием, так как уретра у представительниц прекрасного пола короче и шире, чем у мужчин и патологическая микрофлора быстрее достигает мочевого пузыря.
Но и сильная половина человечества от этого не застрахована. Воспаление мочевого пузыря является осложнением уретрита – воспалительного процесса в уретре. Причиной может быть переохлаждение, ЗППП. Симптоматика цистита и уретрита:
- жжение и боль в уретре;
- болезненное мочеиспускание;
- мутная моча, нитки или сгустки гноя;
- отечность края уретры;
- боль в низу живота;
- в запушенных случаях тошнота.
Подобная симптоматика наблюдается и при прохождении песка или камней при почечной колике. Конкременты, проходя мочеточники, вызывают сильную, схваткообразную боль. Больной не находит себе места, мечется.
Если камни некрупные или отторгается песок, то симптоматика мож
zheludokok.ru
Болит низ живота у мужчин: причины, симптомы, лечение
Если болит низ живота у мужчин — это может означать воспаление в мочевыделительной сфере. Зачастую сильный пол редко жалуется на то, что их беспокоит, пока боль станет невыносимой.
Например, острая в левом боку, внизу живота означает болезни кишечника, увеличение паховых лимфоузлов — урологические недуги. Сегодня мы расскажем, какие распространённые отклонения и аномалии, сопутствуют такому состоянию, симптоматика, меры для лечения и профилактики.
Для определения патологии мочеполовой сферы, костей, хрящей нижних конечностей и позвоночника, чтобы исключить такие недуги, как остеопороз, остеохондроз и ревматизм.
Факторы, влияющие на негативный процесс
Почему болит низ живота, мы сейчас поможем разобраться. Существуют различные причины послужившие, такому симптому, как боль.
Почечная колика сопровождается интенсивным спазмом — невыносимый, сильный, отдающий в пах и низ живота. Рассмотрим все по порядку.
Причины:
- Простата, семенные канальца и пузырьки, яички, почки, пиелонефрит, цистит, рак мочевого пузыря, уретрит.
- Половая сфера.
- ЖКТ (желудочно-кишечный тракт).
- Неврологические заболевания.
- Новообразования половой системы.
Как видно, причин может быть достаточно много и только врач поставит конкретный диагноз. Теперь разберём характерную боль внизу живота для каждого отдельно.
Мочеполовая сфера
Пиелонефрит (pyelos nephros). Урологическое заболевание, сопровождающееся воспалительным процессом в лоханках и канальцах почек. Инфекция проникает через кровеносную систему.
Симптомы: высокая температура — 38 °C, мигрень, быстрая утомляемость, слабость и ломота всего тела (лихорадка), боль внизу живота, отдающая в пах и усиливается при ходьбе, появление рвоты, отсутствие аппетита, изменение цвета урины, затруднено мочеиспускание.
Лечение:
- Медикаментозное – «Амоксициллин», «Пенициллин», «Цефалексин», «Цефаклор», «Амикацин», «Гентамицин», «Левофлоксацин»;
- Терапия проходит стационарно под наблюдением врачей;
- Необходимо часто справлять нужду, не переохлаждать организм, держать ноги в тепле.
Конкременты в почках (мочекаменное заболевание). Они образуются при нарушении метаболизма.
Причины:
- Отсутствие витаминов в рационе, неправильный образ жизни и питание.
- Вредные вещества, влияющие на организм, плохая экология.
- Генетическая расположенность.
- Аномальное строение мочевыделительной системы.
- Хронические инфекционные заболевания.
Симптомы:
При прохождении камня боль в паху, отдающее в низ живота и место, где именно движется конкремент, становится жгуче болезненным, от этого может появиться тошнота и рвота, нередко повышается температура.
Пациента необходимо срочно уложить в постель, дать обезболивающее («Ревалгин», «Цистенал», «Но-шпа», «Баралгин»).
Лечение: полосовая операция по удалению камней, лапароскопия, ударно-волновая литотрипсия.
Цистит (κύστις). Урологическое воспалительное заболевание слизистой мочевого пузыря. Причины: переохлаждение организма, внутренние эндокринные и гормональные сбои, травмы при цистоскопии, плохой иммунитет, застойные явления в малом тазу.
Симптомы: частое мочеиспускание, тянущие боли в паху и внизу живота, температура до 37,5 – 38 °C, жжение при испражнении, рвота, чувство неполного опустошения.
Терапия: диета, физиотерапия, лечебная физкультура, медикаментозное – «Нолицин», «Монурал», «Нитроксолин», «Рулид», «Палин», «Фурагин», «Фурадонин».
Половая сфера мужского организма
Болезни, которые могут вызвать боли внизу живота:
Воспаление предстательной железы (простатит, аденома). Распространённое заболевание половой сферы мужчин, которые перешагнули 40-й рубеж.
Симптомы: боль в мошонке и внизу живота, жжение и рези при освобождении мочевого, лихорадка, частые позывы и походы в туалет, тяжело опорожнить полностью пузырь, быстрое семяизвержение или отсутствие его, проблемы с потенцией и в интимной сфере.
Лечение: физиотерапия, упражнения, лекарственные препараты – «Афала», «Вибрамицин», «Витапрост», «Простамол», «Таваник», «Фокусин», «Цифран», «Юнидокс Солютаб».
Рак предстательной железы. Злокачественное образование эпителий тканей простаты. Причины: гормональные сбои и эндокринные нарушения (сахарный диабет), мужской климакс, пожилой возраст, наследственность.
Симптомы: частое испражнение мочевого, боль в паху и внизу живота, изменения цвета урины, гематурия, при наличии метастаз (4 стадия) боль распространяется на расположенные рядом органы, недомогание, резкое похудение.
Лечение: оперативное вмешательство, химио- и гормонотерапия, криотерапия, радиохирургия.;
Везикулит, орхит и перекрут яичка. Данные заболевания у мужчин зачастую имеют общую симптоматику и сопровождаются болями внизу живота, мошонке, увеличением их в размерах, высокая температура, слабость, мигрень, примеси крови в сперме.
Лечение: противовоспалительная терапия, постельный режим в первые дни, антибиотики широкого спектра действия – «Аугментин», «Амоксициллин», «Ампициллин», «Левофлоксацин».
Желудочно – кишечный тракт (ЖКТ)
Болевой синдром внизу живота у мужчин может быть проявлением таких патологических процессов и недугов:
Хронические запоры, инвагинация кишечника. Симптомы: боль в брюшине, непроходимость каловых масс и газов, вздутие, колики, чувство тяжести и не опорожненного кишечника. Лечение: применение клизм, свечей, слабительных – «Дюфалак», «Бисакодил», «Гуттасил», «Касторовое масло», «Крушины сироп».
Гранулематозный энтерит. Это воспалительное заболевание проявляет себя поражением всех отделов ЖКТ. Причины: наследственность, сбой иммунитета, бактериальные инфекции.
Симптомы: вздутие, боль внизу живота, резкое похудение, рвота, плохой аппетит, диарея. Лечение: «Сульфасалазин», «Месалазин», «Преднизолон», «Ципрофлоксацин», «Метронидозол», Витамин В.
СРК (синдром раздражённого кишечника). Основной причиной заболевания считают стресс, неврологические расстройства.
Симптомы: боли внизу живота переходящие в паховую область, спазмы, метеоризм, чередующийся стул – запор или диарея (понос). Лечение: диета, препараты (Смекта, Дюфалак).
Паховая грыжа, рак толстого кишечника. Это малый перечень, который может ответить на вопрос, почему болит внизу живота?
Последовательность действий, что нужно
- При резкой и внезапной острой боли необходимо уложит на ровное пациента.
- Сделать укол – Но-шпа, Папаверин, Спазмалгон.
- Вызвать скорую помощь, особенно если спазм в правой стороне живота, это может означать воспаление аппендикса и исключить его разрыв.
- До приезда медиков, положить согревающее на место боли.
- Не давать еду и воду. Если сильно пересохли губы смочить жидкостью.
Медикаменты для предотвращения боли — спазмолитики:
- «Но-шпа»;
- «Бускопан»;
- «Папаверин»;
- «Спазмомен»;
- «Метеоспазмил»;
- «Ибупрофен»;
- «Диклофенак»;
- «Нимесулид».
Лечение назначает только врач, все дозировки лекарственных препаратов не должны превышать, чтобы избежать побочных эффектов. Для выяснения какая причина болей внизу живота необходимо полное обследование и диагностика.
Поэтому не откладывайте поход к урологу, хирургу или нефрологу. Подписывайтесь на наш сайт. Будьте здоровы!
flintman.ru
Причина боли внизу живота у мужчин. Диагностика и лечение.
Возникновение болей внизу живота у мужчин нередко является признаком патологии. Сигнализировать о проблеме может один из органов мочеполовой системы, низлежащие отделы кишечника, простата. Предварительная самодиагностика поможет сориентироваться в выборе врача.
Простата
У мужчин боли в нижней части живота чаще всего провоцирует предстательная железа. Орган располагается сразу под мочевым пузырем, поэтому боль ощущается в районе от пупка до паха. Может отдавать в прямую кишку, на внутреннюю поверхность бедер, в поясницу. Подтвердить подозрение на заболевание простаты могут такие симптомы, как учащенное болезненное (нередко затрудненное) мочеиспускание, жидкий стул, сопровождаемый спазмами.
Простатит
Степень и характер болевых ощущений зависит от типа поражения железы. При хроническом простатите боль длительная, тупая, тянущая, может периодически утихать. Симптом усиливается при наполнении мочевого пузыря, перегреве, физической нагрузке, приеме алкоголя. При рецидивах боль нередко приобретает режущий характер, усиливаясь в ночное время.
Острый инфекционный простатит проявляет себя колющими болями в надлобковой области. Дискомфорт возникает резко, постепенно нарастая. Если боль ощутимая, но терпимая, а температура не поднимается выше 38 градусов, то речь идет о катаральном простатите. Это неосложненная форма воспаления железы без образования гнойников. Но если болевые ощущения становятся непереносимыми, а температура поднялась до 39 градусов и выше, то это сигнал о начале гнойного процесса. Характерные дополнительные симптомы:
- мучительно болезненное мочеиспускание;
- частые позывы к дефекации, сопровождаемые спазмами, запоры;
- появление в моче гнойных и кровяных нитей.
Ситуация требует немедленного вмешательства врача. Купировать острую боль препаратами можно, но за это время абсцесс может вскрыться и привести к тяжелым последствиям.
Схема лечения простатита зависит от формы болезни и возраста пациента. Прописываются препараты, регулирующие гормональный фон, улучшающие микроциркуляцию крови в органе, восстанавливающие ткани железы. Острое воспаление снимается нестероидными противовоспалительными средствами, антибиотиками.
Аденома
Аденома приводит к хроническому увеличению размеров простаты и возникновению тянущих опоясывающих болей внизу живота (над лобком). Их локализация зависит от направления роста доброкачественной опухоли. Это может быть область прямой кишки, мочевой пузырь. Дополнительные симптомы сходны с простатитом.
Полностью вылечить аденому консервативными методами нельзя, но есть средства для сдерживания ее разрастания. При большом объеме опухоли она частично или полностью удаляется малоинвазивными либо открытыми хирургическими методами.
Семенные пузырьки
Семенные пузырьки (везикулы) расположены по бокам простаты с задней стороны мочевого пузыря. Семенной проток связывает эти железы с яичками.
Воспаление семенных пузырьков (везикулит) сопровождается острыми болями, которые локализуются над лобком по линии паховой складки. Нередко возникает ломота в яичках. Во время семяизвержения, мочеиспускания либо дефекации боль существенно усиливается. Обостряется она и при наполнении мочевого пузыря.
Везикулит иногда сопровождается лихорадкой, повышением температуры до 38 градусов. Могут появиться мутные серые выделения из уретры. Без своевременной терапии есть риск развития гнойных очагов, тогда боль приобретает стреляющий, пульсирующий характер.
Болезнь способна принять хроническую форму, при которой каждый половой контакт сопровождается ощутимым дискомфортом внизу живота. В итоге развивается половая дисфункция.
Хронический везикулит часто становится причиной бесплодия.
Лечение проводится антибиотиками, нестероидными противовоспалительными средствами. В период восстановления применяется физиотерапия, прописываются витамины. При развитии абсцесса железу удаляют.
Мочевыделительная система
Мочевыделительная система подвержена атакам болезнетворных микроорганизмов, размножение и активность которых провоцирует появление дискомфортных ощущений.
Возникновение ноющих болей внизу живота (от пупка до паха) может быть следствием воспаления стенок мочевого пузыря (цистит).Дополнительные симптомы: частое мочеиспускание, сопровождающееся резями, ложные позывы. Вероятно появление крови в моче. Лечение проводится антибиотиками и фитопрепаратами (например, «Фитолизин»). Узнайте о симптомах, указывающих на цистит.
Ноющие боли в надлобковой области, в мочеиспускательном канале могут быть спровоцированы хламидиозом, гонореей, трихомониазом, уреаплазмозом, специфическими и неспецифическими уретритами. Воспаление уретры сопровождается болезненным мочеиспусканием, выделениями. Возбудитель определяется по результатам анализов, затем проводится курс лечения антибиотиками. Дискомфорт во время терапии помогают снять обезболивающие средства.
Мочекаменная болезнь
Образовываться камни могут в различных органах мочеполовой системы, но чаще всего их обнаруживают в почках. Под влиянием ряда факторов конкременты начинают мигрировать. Во время их продвижения из почек по нижней трети мочеточника возникает режущая боль в области паха, которая может отдавать в головку полового члена и яички. Когда камень останавливается, приступ боли немного ослабевает, одновременно появляются сильные позывы к мочеиспусканию. При повреждении стенок уретры моча окрашивается кровью.
Конкременты в почках еще до миграции дают о себе знать болями тянущего характера, локализующимися в области поясницы.
Острые боли в нижней части живота, возникающие после физических нагрузок, могут быть вызваны камнями в мочевом пузыре. Особенно часто их образование происходит на фоне аденомы простаты. Главная опасность кроется в закупорке уретры, о чем сигнализируют сильные схваткообразные боли не только внизу живота, но и в пояснице. Подобное состояние требует срочного врачебного вмешательства.
Удаление крупных камней производится эндоскопическим или открытым методом, мелкие можно попытаться растворить медикаментозно или раздробить (ультразвуком либо лазером).
Яички
При воспалении яичек (орхит) и их придатков (эпидидимит) мужчина испытывает боль не только непосредственно в семенниках, но также в лобковой области, крестце, пояснице. Также ощущается общая слабость, тошнота, повышение температуры. Яички (одно или оба) увеличиваются в размерах, кожа на них натягивается и багровеет. Любое прикосновение вызывает острую боль.
Промедление с лечением воспаления яичек может привести к необратимому бесплодию вследствие разрушения их тканей.
Лечение проводится антибиотиками или противовирусными препаратами (в зависимости от причины воспаления).
Кишечник
Внизу живота расположены сразу несколько секторов кишечника, различные патологии которых также вызывают боли. Самая безобидная причина дискомфорта– спазмы при сильном волнении, переохлаждении, нарушении режима питания. Подобные явления быстро устраняются приемом спазмолитиков, стимуляцией дефекации, иногда достаточно просто прилечь. Но в ряде случаев боли сигнализируют о более серьезных нарушениях.
Аппендицит
Если острая точечная боль внезапно появилась в нижней части живота справа, то возможно развитие аппендицита (воспалительный процесс в отростке слепой кишки). При движении рези усиливаются, в положении лежа затихают.Дополнительные симптомы:
- рвота;
- повышенная температура;
- головокружение;
- бледность кожи;
- общая слабость.
Необходимо вмешательство врача, в противном случае разовьется перитонит (воспаление брюшины).
Сигмоидит
Сигмовидная кишка расположена в нижней части живота слева. Ее воспаление может быть спровоцировано язвенным колитом, инфекциями, застоем кала вследствие хронических запоров, выпячиванием стенок (дивертикулами) или опухолью. Данная область кишечника подвижна, поэтому тупая, но ощутимая боль может блуждать от левой части живота к центру (в районе пупка). Если воспаление затрагивает и прямую кишку, то диагностируется проктосигмоидит.
Методы лечения зависят от причин: новообразования удаляются, запоры корректируются слабительными, диетами и стимулирующими перистальтику препаратами, а инфекции блокируются антибиотиками.
Болезнь Крона
Заболевание представляет собой хронический воспалительный процесс (изъязвления, гранулематозные разрастания), который может развиться в любой части желудочно-кишечного тракта. Чаще всего страдают молодые мужчины, причем область поражения обычно ограничивается тонким кишечником (возникает боль в нижней части живота). Патология сопровождается диареей, субфебрильной температурой, критичным снижением аппетита, слабостью.
Причины болезни до конца не изучены, наиболее вероятным фактором считается иммунное нарушение. Лечение проводится на фоне строгой диеты, применяются аминосалицилаты, кортикотропные препараты, при инфекционных осложнениях вводятся антибиотики.
Паховая грыжа
Паховая грыжа в ряде случаев дает о себе знать тянущей болью в области лобка и яичек, возникающей или усиливающейся во время ходьбы либо другой физической активности.
Ущемление части кишки приведет к ее некрозу, возможен летальный исход. Если боль приняла режущий характер, появилась тошнота и рвота, то следует немедленно вызвать врача.
Сводная таблица
В таблице представлены наиболее часто диагностируемые причины болей внизу живота:
| Основная локализация | Захватываемые области (не обязательно) | Характер боли | Дополнительные симптомы | Причина |
| По центру от пупка до паха | Крестец, анус, яички, поясница, весь низ живота | Режущая | Повышение температуры, слабость, рези при мочеиспускании | Острый простатит |
| Ноющая, периодически затухающая | Затрудненное, но частое мочеиспускание, слабая струя | Хронический простатит | ||
| Резкие боли при скоплении мочи, мочеиспускании, эрекции и эякуляции.Ноющие в положении лежа и состоянии покоя | Аденома простаты | |||
| Над лобком вдоль линии паховой складки | Яички | Острая | Усиление боли при мочеиспускании, дефекации | Везикулит |
| Над лобком, в уретре | Головка полового члена | Ноющая | Выделения из уретры, жжение во время мочеиспускания, усиление болей после него | Инфекции, уретриты |
| Низ живота справа | Область пупка | Острая, режущая | Тошнота, рвота, повышение температуры | Аппендицит |
| Низ живота справа ниже пупка | В начале развития процесса боль эпизодическая, носит тупой характер. Затем становится постоянной интенсивной, усиливается после еды и при нажатии на живот | Потеря аппетита и веса, диарея (пенистый кал), отеки, боль в суставах, конъюнктивит | Болезнь Крона (подвздошная кишка) | |
| Болезнь Крона (тощая кишка) | ||||
| Низ живота чуть выше пупка слева | ||||
| В области пупка, может уходить вправо | Болезнь Крона (тонкий кишечник) | |||
| Низ живота, вся левая сторона | Промежность, мочевой пузырь, передняя поверхность бедра | Тупая, периодически обостряющаяся | Запор, метеоризм, диарея, выделение слизи из ануса | Сигмоидит, проктосигмоидит |
| Лобок, яички | Внутренняя поверхность бедра | Ноющая, эпизодическая | Увеличение яичка в размере. Усиление боли при физической нагрузке, приеме алкоголя, запорах | Паховая грыжа |
| Яички | Лобок, крестец, поясница | Острая, постоянная. Может быть пульсирующей | Увеличение яичка в размере, болезненность при надавливании, повышенная температура и покраснение кожи | Орхит, эпидидимит |
effectmen.ru
Ноющая боль внизу живота у мужчин
 Появление болевых ощущений или сильного дискомфорта в нижней части брюшной области у мужчины, является показателем развития заболевания или воспалительного процесса. Боль — это всего лишь симптом, который свидетельствует о присутствии патологии, но никогда не является самостоятельным заболеванием.
Появление болевых ощущений или сильного дискомфорта в нижней части брюшной области у мужчины, является показателем развития заболевания или воспалительного процесса. Боль — это всего лишь симптом, который свидетельствует о присутствии патологии, но никогда не является самостоятельным заболеванием.
Потому, при появлении первых симптомов, нужно определить причину и обратиться за медицинской помощью. Своевременная дифференциальная диагностика и правильно назначенная терапия, являются залогом качественного лечения и сохранения здоровья.
Содержание статьи
Основные причины, почему болит в нижней части живота у мужчин
Самые распространенные причины боли внизу живота у мужчин это дисбактериоз, вздутие, запор, физические повреждения. Так же боль может проявиться при развитии одной или нескольких патологий и может локализоваться в разных частях живота.
Болевые ощущения в левой доле
Существует много причин из-за которых может возникать сильная боль в левом боку, но выделяется ряд основных:
- гастрит или гастродуоденит;
- острое расширение селезенки;
- инфаркт селезенки;
- абсцесс селезенки;
- заворот селезенки;
- хронический миело- и лимфолейкоз;
- болезнь Крона;
- полипоз;
- нетипичное расположение воспаленного аппендикса;
- дивертикулит;
- сигмоидит;
- дивертикулез сигмовидной кишки;
- синдром раздраженного кишечника;
- рак сигмовидной кишки;
- мочекаменная болезнь;
- кишечная непроходимость.
Болевые ощущения в правой доле
В большинстве случаев боль с правой нижней стороны живота говорит об аппендиците, но так же возможен ряд таких проблем как:
- воспаления правой почки или мочеточника;
- аппендицит;
- болезни Крона;
- неспецифического язвенного колита, в стадии прогрессирования;
- дивертикулита;
- болезни позвоночника;
- илеит.
Болевые ощущения в паховой области
Боль внизу живота, отдающие в паховую область у мужчины чаще всего возникают при наличии следующих заболеваний:
- острый простатит и обострение хронического простатита;
- цистит;
- рак мочевого пузыря;
- рак простаты;
- гемморой
- грыжа
- везикулит.
Синдром хронической тазовой боли — неприятное и довольно распространенное состояние у мужчин, когда ощущение тяжести, дискомфорта, распирания присутствует внизу живота и отражается на всех областях жизни мужчины: его потенции, способности радоваться жизни и выражать позитив в системе ценностей.
Симптомы заболеваний нижней части живота
 Чтобы узнать, к какому врачу обращаться за медицинской помощью, необходимо определить все ощутимые отклонения работы организма, наличие дискомфорта в области расположения органов.
Чтобы узнать, к какому врачу обращаться за медицинской помощью, необходимо определить все ощутимые отклонения работы организма, наличие дискомфорта в области расположения органов.
В результате такого сбора анамнеза можно определить 90% причин, вызывающих этот симптом. Но подобную диагностику запрещено проводить в случае развития острых и продолжительных болей, а следует без промедления вызвать скорую помощь или обратиться в хирургическое отделение ЦРБ.
Важно! Принимать обезболивающие медицинские препараты — строго запрещено! В случае приема обезболивающих средств, смазывается клиническая картина и может быть поставлен неправильный диагноз. Соответственно, лечение не будет эффективным, что приведет к летальному исходу.
Для того что бы провести быструю самодиагностику, нужно лишь сопоставить болевые ощущения и симптомы с ниже приведенными заболеваниями:
- Запор и вздутие. В большинстве случаев запоры и вздутие возникают при нарушении работы верхних отделов кишечника или употребления тяжёлой и слабо перевариваемой пищи. Появляются колики, спазмы, которые возникают вовремя распирания стенок газами и каловыми массами.
- Дисбактериоз. Развивается как самостоятельное заболевание или в результате приема антибиотиков. Грибки, патогенные и условнопатогенные микроорганизмы раздражают стенки кишечника, тем самым вызывают колики и дискомфорт в нижней части живота у мужчин. В зависимости от вида микроорганизма и состояния здоровья, симптомы нарастают в течении нескольких дней.
- Глистная инвазия. Болевые ощущения появляются впоследствии раздражения слизистой оболочки глистами. В зависимости от вида паразита боль может иметь распирающий характер, быть острой кратковременной или продолжительной с распространением по всему кишечнику.
- Повреждения. Причинами болей могут быть травмы и острые патологии внутренних органов, развитые впоследствии нарушения целостности их структур. В результате, появляется острая боль затяжного характера или периодические приступы с нарастанием интенсивности и силы ощущений.
- Перитонит. Развивается впоследствии нарушения целостности структур полых внутренних органов и излияния инородного содержимого в брюшную полость. Заболевание начинается остро с нарастанием симптомов. В зависимости от места повреждения и характера содержимого, первые признаки могут появиться в любом месте кишечника и быстро распространяться.
- Неврит седалищного нерва. Характеризуется развитием воспалительного процесса седалищного нерва в результате межпозвоночной компрессии или травматического повреждения структуры нервных волокон. В зависимости от места и степени повреждения, боль распространяется на разные иннервируемые области — на бедро, правую или левую подвздошную область и низ живота.
- Травмы позвоночника. Травмы позвоночника приводят к ущемлению корешков периферийных нервных волокон и воспаления с болевым и тоннельным синдромом, парезам или параличам иннервируемой поверхности. Травмы поясничного отдела позвоночника, часто приводят к возникновению болей в правой или левой подвздошной области с иррадиацией в ногу.
- Травмы живота. Впоследствии травмирующего воздействия, образуются ушибы органов, нарушения их целостности и гематомы. В результате, появляются боли разного характера в зависимости от степени и места повреждения.
- Заболевания мочевыводящей системы. Характеризуется воспалительными процессами мочевыводящей системы, впоследствии воздействия бактерий или грибков. Проявляется коликами в области почек и поясницы, иррадиирущими в мочевой пузырь и вниз живота. Воспаления мочевого пузыря проявляются болями внизу живота, которые усиливаются при заполнении на 10% и в процессе мочеиспускания.
- Везикулит, перекрут яичка и орхит. Проявляются болью в паховой области с иррадиацией в нижние конечности, органы малого таза и вниз живота. Иногда ощущения становятся невыносимыми и требующими введения обезболивающих препаратов. Часто происходит иррадиация в крестец при мочеиспускании или акте дефекации. При орхите и перекруте яичка происходит отек мошонки с ее постоянной болезненностью.
- Острая непроходимость кишечника. Развивается в результате закупорки кишечника каловыми массами, инородными телами и спаечными перегородками. Блокируется просвет кишечника и прекращается его функционирование.
- Новообразования и онкология. Под воздействием факторов внешней среды или генетической предрасположенности, появляются опухоли в полости малого таза. В зависимости от особенности их структуры, расположения и степени поражения внутренних органов, они вызывают боль и дискомфорт.
- Аппендицит. Причиной болевых ощущений, является воспаленный аппендикс. Заболевание развивается остро или постепенно, с нарастанием симптомов впоследствии нарушения кровообращения, поражения слизистой оболочки бактериальной инфекцией или закупоркой просвета червеобразного отростка. В зависимости от особенностей организма мужчины, боль вначале воспалительного процесса может появиться в любой части брюшной полости. Постепенно острая боль концентрируется в правой подвздошной области.
- Простатит. Воспаление предстательной железы, возникающее у мужчин старше 35 лет, на фоне нарушения циркуляции крови и увеличения размера простаты. К подобным воспалениям приводит бактериальная инфекция, которая попадает в железу через кровь и восходящие пути мочевыводящей системы.Вначале ощущается дискомфорт при мочеиспускании, который постепенно переходит в режущие острые боли в нижней части брюшной полости. Отличительным симптомом считают увеличение температуры, боли в прямой кишке при дефекации, ложные позывы при пустом мочевом пузыре. В случае отсутствия лечения заболевания, через некоторое время появляется проблема с мочеиспусканием и острой задержкой мочи.
- Геморрой. Впоследствии расширения сосудов прямой кишки, образуются узлы. Через некоторое время они воспаляются и вызывают дискомфорт в заднем проходе с иррадиацией болей в надлобковую область. Отличительным симптомом считают появление на поверхности каловых масс прожилок крови и нарастающего дискомфорта в области заднего прохода.
- Грыжа. В результате поднятия тяжестей, в правой или левой подвздошной области может появиться выпуклость, которая с каждой минутой становиться болезненней. Неприятные ощущения усиливаются и распространяются по мере ущемления петель кишечника. При подобных явлениях, нужно немедленно обратиться за медицинской помощью.
Рекомендации по лечению при болях в нижней части брюшной полости
Лечебные мероприятия дома проводятся только в том случае, если нет опасности развития тяжелых осложнений и после консультации у врача, в остальных случаях требуется неотложная помощь врача.
Запор и вздутие
 При нормальном общем здоровье проблема решается самостоятельно, реже применяют медикаментозные препараты и физиологические процедуры. При соблюдении диеты, рецидивы прекращаются и редко когда переходят в острую или хроническую форму.
При нормальном общем здоровье проблема решается самостоятельно, реже применяют медикаментозные препараты и физиологические процедуры. При соблюдении диеты, рецидивы прекращаются и редко когда переходят в острую или хроническую форму.
Лечебные мероприятия, для устранения запора и вздутия в домашних условиях, проводятся, только если существует уверенность, что причина ощущений во временных физиологических отклонениях. В случае кишечной непроходимости в течении 3 – 4 суток, постоянных болей или не эффективности препаратов, необходимо обратиться за консультацией к хирургу или гастроэнтерологу.
Для лечения используют:
- слабительные препараты – дюфалак, нормазе и другие;
- препараты против вздутия – эспумизан, мотилиум и активированный уголь;
- дополнительно можно провести очистительную клизму, для выведения из толстого кишечника каловых масс.
Дисбактериоз
 Применение медикаментов в домашних условиях, позволяется только в тех случаях, когда отсутствует продолжительная диарея, запор или признаки инфекционного заболевания. Перед применением препаратов нужно проконсультироваться у гастроэнтеролога.
Применение медикаментов в домашних условиях, позволяется только в тех случаях, когда отсутствует продолжительная диарея, запор или признаки инфекционного заболевания. Перед применением препаратов нужно проконсультироваться у гастроэнтеролога.
Для лечения используют:
- противогрибковые препараты – флуконазол, каспофунгин;
- препараты нормальной микрофлоры кишечника – бифиформ, бифидумбактерин.
Важно знать! В случае самостоятельного лечения без проведения специальной диагностики, существует вероятность развития осложнений. Потому, при появлении первых болевых ощущений внизу живота, нужно в ближайшее время обратиться за консультацией к специалисту. Лечение в домашних условиях можно проводить только после разрешения лечащего врача и назначения эффективной терапии.
urohelp.guru
Почему болит низ живота у мужчин
На сегодняшний день существуют неприятные ощущения, с которыми хоть раз в жизни, но сталкивался абсолютно каждый человек.
К числу таких состояний относят: головную боль, головокружение, увеличение температуры, хроническую усталость и боль внизу живота.
Зачастую подобные признаки не расцениваются как сигнал развития заболевания, но только в некоторых случаях подобные ощущения не являются частью клинической картины.
Раньше болевой синдром в области живота намного больше встречался у представительниц прекрасного пола, однако сейчас подобный симптом практически также часто встречает у мужчин.
Поэтому актуальным становится вопрос: «Почему болит низ живота у мужчин, какие причины могут провоцировать появление подобных ощущений?»
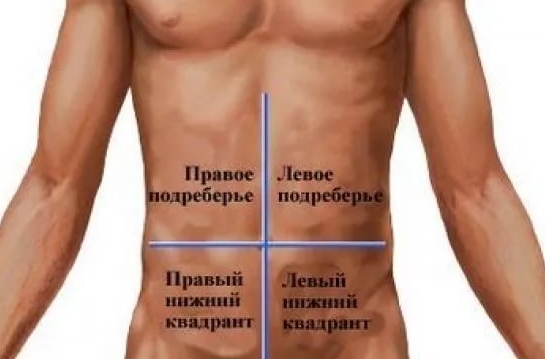
Характер и расположение болевых ощущений
Прежде чем искать причины, которые могли привести к появлению неприятных ощущений у мужчины, необходимо понять характер боли, определить точное место ее локализации.
Именно поэтому один из первых шагов диагностики – это сбор анамнеза. На данном этапе мужчина должен как можно точнее описать испытываемые ощущения. Характер болевого синдрома может быть:
- тупым;
- острым;
- тянущим;
- режущим.
Помимо этого, боль может возникать только после еды, по утрам, быть приступообразной или постоянной. Также важно отметить расположение: низ, боковые области, середина живота.
Не стоит забывать, что неприятные ощущения имеют свойство отдавать в соседние области.
Отталкиваясь от основных характеристик, предшествующих факторов терапевт может предположить возможную причину того, почему возникло данное ощущение.
- Спонтанно возникшая резкая и достаточно острая боль может свидетельствовать о патологиях мочеполовой и пищеварительной систем, разрыве органа.
- Регулярная, постепенно нарастающая боль может быть признаком развития воспалительных процессов в организме человека.
- Болевой синдром в форме пульсации сопровождает непроходимость мочевыделительных каналов и кишечника.
Также боль внизу живота, как правило, сопровождаются другими неприятными ощущениями, о которых также важно сказать специалисту.
Обратите внимание, что самостоятельно выявить причины, провоцирующие появление клинических признаков невозможно.
Для постановки диагноза необходимо обратиться к специалисту и пройти ряд диагностических исследований.
Воспалительные процессы
Если болит внизу живота на протяжении достаточно долгого промежутка времени, при этом ощущения постепенно становятся все интенсивнее, то скорее всего причина кроется в воспалении.
Наиболее распространенные заболевания подобного характера — это простатит, холецистит, цистит, пиелонефрит.
Причины возникновения болевых ощущений больше чем в половине случаев кроются именно в воспалении. Кроме того, патологии данного характера несут опасность для состояния здоровья человека.
Простатит
Одна из причин почему у мужчины возникает боль внизу живота – простатит. Данное патологическое состояние — воспаление в предстательной железе. Болезнь достаточно распространена и встречается у каждого 10 мужчины от 35 лет.
Одна из главных причин развития простатита – это нарушение кровообращения, следовательно, увеличение предстательной железы.
Самостоятельно выявить заболевание невозможно, при появлении симптоматики простатита необходимо получить консультацию специалиста и пройти диагностические тесты.
В клинические признаки патологии включают:
- жжение при мочеиспускании, болевой синдром;
- боль внизу живота, промежности, уретре;
- повышение показателей температуры тела;
- головную боль и сильное головокружение;
- в острой форме может появиться острая, резкая боль, свидетельствующая о вскрытии абсцесса;
- хроническую усталость, излишнюю утомляемость.
Простатит у мужчин – одна из самых распространенных и опасных патологии. Именно поэтому при проявлении признаков крайне важно получить медицинскую помощь.
После длительного отсутствия лечения или при некомпетентной помощи на фоне болезни у мужчин могут развиться крайне негативные последствия: половая дисфункция, бесплодие, предрасположенность к злокачественным новообразованиям.
Холецистит
Одной из возможных причин на фоне которой может возникать боль внизу живота является воспаление желчного пузыря.
Это заболевание в большей степени встречается у женщин, однако по данным медицинской статистики за последние несколько лет количество диагностируемых у мужчин случаев увеличилось.
Характерной чертой холецистита является то, что болевой синдром может значительно усиливаться после употребления алкогольной продукции, жирной, жареной или вредной пищи.
К числу симптомов патологии относят:
- боль в правой стороне, в частности – подреберье;
- неприятные ощущения могут отдавать в различные области и проявляться: внизу живота, в правой лопатке, плече;
- тошнота, рвота содержимым желудка и желчью;
- увеличение температуры тела;
- вздутие живота, тахикардия.
Если болит внизу живота у мужчин и при этом наблюдается проявление вышеперечисленных симптомов, то важно своевременно получить медицинскую помощь.
Среди осложнений холецистита: перфорация желчного пузыря, развитие гангренозной и эмфизематозной формы. Подобные негативные последствия характеризуются высоким риском летального исхода.
Воспаление мочевого пузыря
В медицине данное заболевание носит название цистит. Главная причина возникновения патологического процесса – это попадание в организм болезнетворных микроорганизмов, в частности стафилококков.
У мужчин подобная патология может возникнуть на фоне другого заболевания мочеполовой системы. Как первичная болезнь цистит у представителей сильного пола встречается крайне редко.
Среди клинических признаков данной болезни урологи отмечают:
- кровь в моче, изменение ее цвета, помутнение;
- процесс мочеиспускания становится болезненным и достаточно частым;
- возникновение нехарактерного для мочи запаха;
- боль внизу живота, промежности.
Если заболевание развивается достаточно долгий промежуток времени, то может проявляться бесконтрольный процесс мочеиспускания.
Цистит достаточно быстро переходит с острой стадии в хроническую. С последней формой патологии бороться в несколько раз сложнее. В связи с этим важную роль играет не только грамотное лечение, но и своевременная диагностика.
Кроме того, патология может привести к развитию более серьезных болезней.
Пиелонефрит
Болеть внизу живота может и по причине воспаления в почках. Пиелонефрит развивается как следствие проникновения в организм патогенных бактерий.
Заболевания подобного характера по мнению большей части специалистов гораздо проще не допустить, чем вылечить. Но в последнее время патология стала встречаться чаще.
Для того чтобы определить развитие воспаления почек, нужно знать основную симптоматику.
- Увеличение температуры тела и потоотделения;
- Чувство усталости, озноб;
- Исчезновение аппетита, чувство тошноты, рвота;
- Повышение количества мочеиспускании в сутки;
- Боль со стороны поврежденной почки, которая может отдавать внизу живота;
- Появление отечности конечностей, лица – подобный симптом интенсивно проявляется по утрам;
- Изменение оттенка урины, возникновения помутнений, крови.
Лечение подобной патологии подразумевает использование терапевтического комплекса.
К числу опасных осложнений патологии относят распространение воспалительного процесса на вторую почку, бесконтрольный процесс мочеиспускания, развитие сепсиса.
При появление первых признаков у мужчин важно, как можно скорее обратиться к лечащему урологу.
Заболевания пищеварительной системы
Не менее часто причины возникновения болезненных ощущений внизу живота связаны с развитием патологических процессов в органах пищеварительного тракта.
Среди общего перечня болезней пищеварения выделяют заболевания, которые в большинстве случаев встречаются именно у мужчин.
Распространенные причины, связанные с пищеварительной системой: колит, различного рода кишечные инфекции, воспаление аппендикса, колики, сигмоидит.
Кишечные колики
Пожалуй, самый распространенный патологический процесс в ходе которого болит внизу или по середине брюшной области. Подобное состояние – болевой, спазматический синдром.
Чаще всего, колики возникают после приема употребления жареной, острой или жирной пищи. Однако данное состояние так же может развиваться после перенесенных патологий мочеполовой, пищеварительной системы.
Главный симптомы развития колик – интенсивный болевой синдром, который может характеризоваться как острый или резкий, так и как тупой, тянущий.
После перенесенного пика болевых ощущений при коликах может возникать рвота, тошнота, проблемы при мочеиспускании.
В клиническую картину кишечных колик включают также: метеоризм и интенсивное вздутие.
Многие считают, что кишечные колики опасны, но это не так. На их фоне могут развиваться другие заболевания, воспалительные процессы. В их числе: перитонит, почечная недостаточность, гепатиты.
Аппендицит
Воспаление аппендикса – это одно из самых распространенных заболеваний пищеварительной системы, которое нуждается в оперативном вмешательстве.
Помимо этого, болезнь считается достаточно опасной и при отсутствии лечения может привести к смерти пациента.
На благоприятный прогноз аппендицита огромное влияние оказывает своевременная диагностика В связи с этим необходимо точно знать симптоматику заболевания.
- Острый, резкий болевой синдром в брюшной области, который усиливается при нажатии или смене положения тела;
- Увеличение показателей температуры тела;
- Проявление симптомов лихорадки: озноб, повышенное потоотделение;
- Болезненные ощущения при мочеиспускании.
На первых стадиях развития патологии диагностировать ее достаточно сложно, поскольку клиническая картина похожа на сотни других заболеваний пищеварения.
Однако главный симптомы, позволяющий осуществить выявление, постоянные интенсивные острые боли в брюшной области.
При отсутствии лечения может произойти разрыв аппендикса, как следствие, перитонит. Подобные состояние могут привести к летальному исходу.
Кишечные инфекции
Подобные патологии составляют целую группу различных болезней, которые в большинстве своем поражают органы пищеварительной системы. Именно поэтому при подобного рода инфекциях интенсивно болит именно живот.
В число болезнетворных организмов после попадания которых возникают кишечные инфекции относят: стафилококков, сальмонелл, шигелл, ротавирусы, аденовирусы, клебсиеллы.
В число симптомов кишечной инфекции включают:
- Болит низ, серединные области желудка. Неприятные ощущения носят приступообразный характер, продолжительность приступа примерно 3-5 минут.
- Снижение аппетита;
- Возникновение диареи, подобный симптом вызывает обезвоживание организма;
- Тошнота, рвота;
- Снижение иммунных функции организма;
- Головная боль, интенсивное головокружение;
- Болезненный процесс мочеиспускания;
- Дерматологические реакции: крапивница, зуд.
- Увеличение температуры тела;
- Озноб, снижение работоспособности, хроническое чувство усталости.
Лечение кишечных инфекции строго обязательно и только после проведения диагностических исследований, консультации специалиста.
Самолечение в данном случае может не только ухудшить протекание болезни, но и привести к развитию более опасных заболеваний.
Колит
Заболевание, которое характеризуется развитием воспалительного процесса в области толстой кишки. Патология развивается только при проникновении в организм инфекционных бактерий.
Болезнь протекает в две стадии, которые значительно отличаются по клинической картине.
Симптомы острой формы заболевания:
- Болезненный процесс мочеиспускания и опорожнения кишечника;
- Болевой синдром распространяющийся на низ живота, серединные части; неприятные ощущения в большинстве случаев возникают после мочеиспускания, приема пищи, физических нагрузок и механических воздействий;
- Тяжесть желудка, вздутие, частые проявления метеоризма.
При переходе заболевания в хроническую форму начинают проявляться следующие признаки:
- Интенсивное увеличение газообразования;
- Проблемы при мочеиспускании и дефекации, возникают болезненные ощущения, чувство жжения;
- Тупая, тянущая боль после физической нагрузки;
- Хроническая слабость;
- Дерматологические реакции, которые свидетельствуют о токсическом поражении организма.
Интенсивность симптомов нарастает в период обострений.
Заболевание нуждается в своевременной диагностики и назначении лечения. В ином случае может возникнуть перитонит.
Сигмоидит
Патологический воспалительный процесс в сигмовидной кишке. Причины развития данного заболевания: попадание болезнетворных бактерии или другой инфекции.
Следует также отметить, что болезнь может возникнуть на фоне застоя кала в органах желудочно-кишечного тракта, формирования образований и как следствие из-за сокращения просвета кишок.
Сигмовидная часть ЖКТ считается достаточно подвижной, поэтому боль у мужчин может возникать не только внизу живота, но и с правого, левого бока.
Обратите внимание, неприятные ощущения в центральной части брюшины встречаются крайне редко.
Кроме того, в число симптомов данной патологии входят:
- тошнота, рвота;
- диарея, при этом каловые массы могут смешиваться с гноем и кровяными сгустками;
- вздутие живота;
- увеличение температуры тела;
- общее недомогание, головная боль.
При длительном протекании данного заболевания без грамотного, квалифицированного лечения может возникнуть истощение организма. После правильной терапии болезнь сходит на нет, вся симптоматика исчезает.
Заболевания репродуктивной системы
Причина того, почему болит низ живота у мужчин может скрываться в болезнях репродуктивных органов.
На сегодняшний момент современные урологи, основываясь на данных ВОЗ (всемирной организации здравоохранения) выделяют два основных заболевания у представителей мужского пола, которые могут быть причиной возникновений данных болезненных ощущений.
Везикулит
Патология, которая характеризуется развитием воспалительного процесса в рамках семенных пузырьков. Данный орган является парным, локализуется в боковых частях простаты.
Основная функция семенных пузырьков – синтез спермы, поддержание необходимого уровня активности сперматозоидов.
Причины почему может развиться воспалительный процесс в пузырьках – патогенные микроорганизмы, которые могут попасть в семенники из соседних органов.
Одним из основных симптомов развития везикулита считают резкую, острую боль в животе, которая может располагаться как внизу, так и по середине, и с левой, и с правой стороны.
При этом болевой синдром приобретает наиболее сильный характер после и в течение эякуляции, перед процессом мочеиспускания.
Кроме того, выделяют следующие клинические характеристики:
- увеличение температуры тела;
- состояние общего недомогания;
- при мочеиспускании может развиваться острая боль;
- урина приобретает оттенок близкий к серому, мутнеет, может проявляться кровь;
- процесс мочеиспускания становится более частым.
Для мужчины воспаление семенных пузырьков – опасное и серьезное заболевание. Так как если не провести своевременную терапию может развиться абсцесс, который необходимо удалять только оперативным вмешательством.
Отсутствие или затянувшееся лечение данного заболевания может стать причиной бесплодия и неконтролируемого процесса мочеиспускания. После грамотной и комплексной терапии не остается никаких негативных последствий.
Орхит
Боль внизу живота не утихает на протяжении достаточно длительного промежутка времени, ощущения острые, но одновременное тянущие. Возможная причина почему возникло подобное состояние – орхит.
Данная патология – воспаление яичек у мужчин. Как правило, подобное состояние возникает после перенесенных сопутствующих заболеваний: уретрит, везикулит, гонорея, простатит.
Болит при этом, как правило, одно из яичек, но неприятные ощущения также отдаются в пах, крестец, поясницу. Помимо того, может возникать тянущая боль и внизу живота.
Также в клиническую картину при орхите включают:
- повышение показателей температуры тела;
- состояние общего недомогание, головокружение, снижение концентрации и работоспособности;
- болевой синдром в голове, рвота и тошнота;
- проблемы при мочеиспускании;
- значительное увеличение размеров органа, подвергшегося воспалительному процессу.
После проведения необходимых диагностических исследований у мужчины и постановки диагноза, важно вовремя начать терапию.
Лечение, как правило, сводится к соблюдению специализированной диеты, включению приема противовирусных и антибактериальных препаратов.
Одно из самых опасных, но при этом распространенных осложнений орхита – бесплодие.
Болит низ живота у мужчин – это на данный момент одна из самых актуальных и распространенных тем. Связано это с тем, что данный симптом хоть раз в жизни возник в жизни каждого мужчины.
Многие считают, что данные болезненные ощущения не опасны и не требуют лечения, однако это не совсем так. В некоторых случаях боль внизу живота может стать предвестников развития серьезной патологии.
К числу причин, которые приводят к появлению данного симптома относят заболевания: пищеварительной, репродуктивной системы, воспалительные процессы и разрыв органов.
В связи с этим для предотвращения развития опасных для жизни осложнений и назначения лечения необходимо как можно скорее получить консультацию у лечащего терапевта.
Состояние здоровья зависит от уровня осознанности и ответственности.
Полезное видео
jeludokbolit.ru







 Употребление продуктов, богатых балластными веществами: орехи, семечки, грибы, жилистое мясо, сырые овощи.
Употребление продуктов, богатых балластными веществами: орехи, семечки, грибы, жилистое мясо, сырые овощи. Синдром раздражённого кишечника. При ускоренной перистальтике пища не успевает полностью усвоиться, её частицы выходят с каловыми массами.
Синдром раздражённого кишечника. При ускоренной перистальтике пища не успевает полностью усвоиться, её частицы выходят с каловыми массами. комочки в стуле присутствуют постоянно, вне зависимости от рациона;
комочки в стуле присутствуют постоянно, вне зависимости от рациона; Анализ на яйца глист – выявляют вегетативные формы и цисты простейших, яйца гельминтов.
Анализ на яйца глист – выявляют вегетативные формы и цисты простейших, яйца гельминтов. Для уменьшения нагрузки на желудок и кишечник принимайте пищу 6 раз в день (примерно каждые 3 часа) небольшими порциями.
Для уменьшения нагрузки на желудок и кишечник принимайте пищу 6 раз в день (примерно каждые 3 часа) небольшими порциями.

 Что вызывает слизь в кале: причины и лечение заболеванийВ состав слизи входит гликопротеин – своеобразная органическая смазка для защиты желудка и кишечника. Без наличия небольшого количества слизи в кале человек будет испытывать трудности с опорожнением. Также каловая слизь содержит немного лейкоцитов и клеток эпителия, которые предотвращают появление запоров. Однако подобные выделения не должны превышать норму.
Что вызывает слизь в кале: причины и лечение заболеванийВ состав слизи входит гликопротеин – своеобразная органическая смазка для защиты желудка и кишечника. Без наличия небольшого количества слизи в кале человек будет испытывать трудности с опорожнением. Также каловая слизь содержит немного лейкоцитов и клеток эпителия, которые предотвращают появление запоров. Однако подобные выделения не должны превышать норму.







 У человека чаще всего светлые или белые вкрапления в стуле являются частицами непереваренной организмом пищи, что может быть вызвано нарушением в работе желчевыделительной системы, некоторыми заболеваниями, пищевой непереносимостью и другими причинами.
У человека чаще всего светлые или белые вкрапления в стуле являются частицами непереваренной организмом пищи, что может быть вызвано нарушением в работе желчевыделительной системы, некоторыми заболеваниями, пищевой непереносимостью и другими причинами. Белые членики ленточного червя, которые выходят вместе с калом. На фото собачий стул, но людей определенные виды этой группы гельминтов поражают также.
Белые членики ленточного червя, которые выходят вместе с калом. На фото собачий стул, но людей определенные виды этой группы гельминтов поражают также. Колонии грибка Кандида в виде белых пятен, которые всплывают на поверхность воды
Колонии грибка Кандида в виде белых пятен, которые всплывают на поверхность воды Загрузка…
Загрузка…











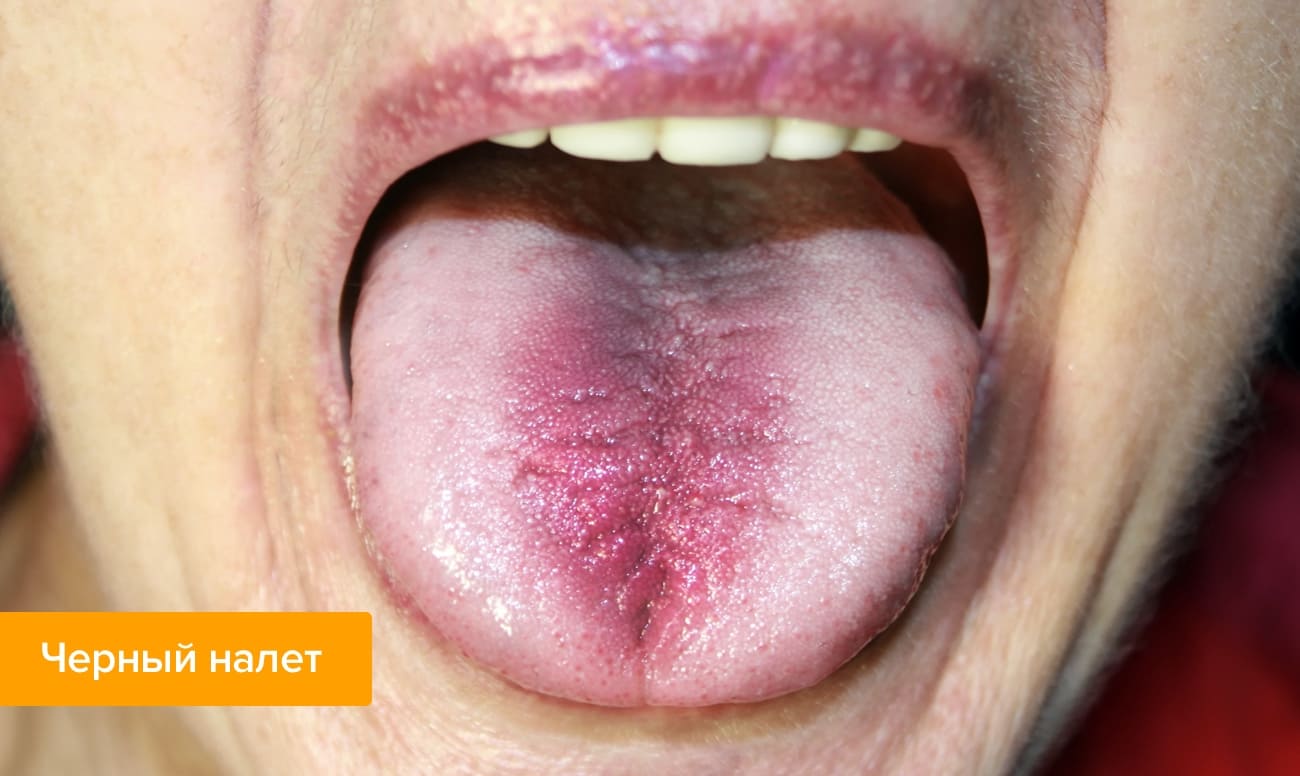










 Средство устраняет болезнетворные микроорганизмы.
Средство устраняет болезнетворные микроорганизмы. Профессор Неумывакин И. П. разработал уникальную методику применения перекиси водорода.
Профессор Неумывакин И. П. разработал уникальную методику применения перекиси водорода. Средство разводят жидкостью, чаще всего водой.
Средство разводят жидкостью, чаще всего водой.

 Источник
Источник Иван Павлович Неумывакин ( 1928 — 2018) — один из основоположников космической медицины, более 40 лет занимался вопросами лечения и оздоровления человека. Доктор медицинских наук, профессор, лауреат Государственной премии, действительный член Европейской и Российской академий естественных наук, ряда других академий, автор более 200 научных работ, заслуженный изобретатель, имеющий 85 авторских свидетельств на изобретения.
Иван Павлович Неумывакин ( 1928 — 2018) — один из основоположников космической медицины, более 40 лет занимался вопросами лечения и оздоровления человека. Доктор медицинских наук, профессор, лауреат Государственной премии, действительный член Европейской и Российской академий естественных наук, ряда других академий, автор более 200 научных работ, заслуженный изобретатель, имеющий 85 авторских свидетельств на изобретения.
 Источник
Источник





















 С гастритом шутки плохи
С гастритом шутки плохи Капустный сок повышает кислотность
Капустный сок повышает кислотность Подорожник — средство для повышения кислотности
Подорожник — средство для повышения кислотности Корень девясила
Корень девясила Корни аира
Корни аира Мед и сок каланхое — основные компоненты для лечебной настойки
Мед и сок каланхое — основные компоненты для лечебной настойки Масло облипихи
Масло облипихи Растения: зверобой, пастушья сумка и ноготки
Растения: зверобой, пастушья сумка и ноготки Тмин, корень лапчатки, шалфей, бессмертник
Тмин, корень лапчатки, шалфей, бессмертник Тысячелистник, семена льна, листья мяты, корень дягиля
Тысячелистник, семена льна, листья мяты, корень дягиля Бананы — противовоспалительное средство
Бананы — противовоспалительное средство Зеленые яблоки регулируют расщепление кислот
Зеленые яблоки регулируют расщепление кислот Шиповник
Шиповник Семена укропа
Семена укропа Корень петрушки
Корень петрушки Свекольный и капустный соки
Свекольный и капустный соки Кисель полезен благодаря своей структуре
Кисель полезен благодаря своей структуре Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно
Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно Шиповник — рекордсмен среди лекарственных растений по содержанию аскорбиновой кислоты
Шиповник — рекордсмен среди лекарственных растений по содержанию аскорбиновой кислоты Необходимо учитывать что длительное кипячение разрушает витамин С поэтому лучше для терапии гастрита использовать настой и готовить его в термосе
Необходимо учитывать что длительное кипячение разрушает витамин С поэтому лучше для терапии гастрита использовать настой и готовить его в термосе Наибольшее распространение при использовании шиповника в качестве лечебного средства получил отвар из его плодов
Наибольшее распространение при использовании шиповника в качестве лечебного средства получил отвар из его плодов Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно
Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно При пониженном и нормальном уровне соляной кислоты напиток из шиповника пойдет только на пользу
При пониженном и нормальном уровне соляной кислоты напиток из шиповника пойдет только на пользу Отвар шиповника используется для борьбы с самыми различными заболеваниями в том числе и с гастритом
Отвар шиповника используется для борьбы с самыми различными заболеваниями в том числе и с гастритом Специалисты рекомендуют употреблять отвар шиповника два раза в сутки примерно за полчаса до еды хватит 0,5 стакана
Специалисты рекомендуют употреблять отвар шиповника два раза в сутки примерно за полчаса до еды хватит 0,5 стакана Экстракт шиповника налаживает пищеварение при гастрите с пониженной и нормальной кислотностью
Экстракт шиповника налаживает пищеварение при гастрите с пониженной и нормальной кислотностью Гастрит с пониженной кислотностью лечат употребляя аптечный или домашний сироп шиповника
Гастрит с пониженной кислотностью лечат употребляя аптечный или домашний сироп шиповника


















 Народные целители советуют пить для облегчения состояния при атрофическом гастрите средство из шиповника в такой же дозировке, как и при обычной форме болезни.
Народные целители советуют пить для облегчения состояния при атрофическом гастрите средство из шиповника в такой же дозировке, как и при обычной форме болезни. Пить отвар рекомендовано по 100 мл не чаще, чем 2 раза в сутки. Приём средства должен обязательно сопровождаться диетическим питанием.
Пить отвар рекомендовано по 100 мл не чаще, чем 2 раза в сутки. Приём средства должен обязательно сопровождаться диетическим питанием.















 Загрузка…
Загрузка…