Сбалансированное питание – это важный процесс во время вынашивания новой жизни, которого необходимо строго придерживаться. Молоко при беременности в обязательном порядке должно быть добавлено в рацион. Обладает витаминами и полезными свойствами, что благотворно сказывается на организме матери и ребенка.
Польза
Вопрос можно ли беременным молоко достаточно актуален. Молочные продукты представляют собой кладезь полезных веществ, которые необходимы будущей маме и ее ребенку.
Данная жидкость насыщена витаминами и аминокислотами, что благотворно сказывается на организме. Благодаря большому количеству кальция, влияет на формирование костной ткани и нервно-мышечной системы плода.
Среди преимуществ также необходимо отметить:
- укрепление иммунитета, нервной и сердечно-сосудистой систем;
- нормализация работы желудочно-кишечного тракта;
- благотворное влияние на развитие плода;
- предотвращение набор лишнего веса.
Для здорового сна рекомендуется пить молоко на ночь при беременности, помогающее расслаблять мышцы.
На ранних сроках
Польза молока при беременности неоспорима, но его не рекомендуется употреблять много на ранних сроках. Напиток содержит много кальция, что может вызвать тошноту.
Согласно исследованиям ребенок, находящийся в утробе матери усваивает только тот кальций, который поступал последние 4 месяца перед рождением. Молоко при беременности на ранних сроках необходимо употреблять в меру.
Варианты
Напиток содержит лактозу, что может вызывать дискомфорт в животе. Будущим мамам в особенности следует осторожно сочетать с ним продукты.
Кофе
Для развития плода большое количество кофеина вредно. Специалисты рекомендуют заменить цикорием, обладающим кофейным ароматом, но не содержащим кофеина.
Если же беременная не может отказаться от кофе, в него следует добавлять молоко или сливки. С добавлением молочных продуктов, напиток станет мягче и приятнее, а также не навредит ребенку.
В период вынашивания следует придерживаться правила, согласно которому нельзя пить более одной чашки кофе в сутки. В течение дня лучше пить воду, свежевыжатые соки, чай и цикорий.
Чай
Чай при беременности не противопоказан, можно употреблять в любых количествах. Женщинам лучше выбирать некрепкий зеленый с добавлением молочных ингредиентов. Напиток способствует повышению лактации после родов.
Зеленый чай обладает мочегонным эффектом, выводит токсины и шлаки. Поэтому нужно быть готовым к тому, что участятся позывы в туалет. Последнее употребление чая лучше оставить за 3 часа до сна.
Мед
Коктейль с медом полезен для организма. Он:
- помогает укрепить иммунитет, борется с простудными заболеваниями, облегчает болевой синдром в горле;
- помогает улучшить сон;
- снимает стресс, нормализует нервную систему, улучшает психоэмоциональный фон;
- облегчает токсикоз.
Напиток по калорийности может заменить полноценное блюдо, поэтому не рекомендуется пить более 1 стакана в сутки. Лишний вес при беременности может навредить развитию плода и осложнить родовой процесс.
Мед нельзя добавлять в кипящую и очень горячую жидкость, при нагревании вырабатывается канцероген, пагубно влияющий на желудочно-кишечный тракт.
Сода
Сода и молоко при беременности имеет ряд полезных свойств. К которым относятся:
Для приготовления лекарства необходимо вскипятить 300 миллилитров жидкости и добавить ¼ чайной ложки соды. Все ингредиенты нужно тщательно перемешать и дать остыть до комнатной температуры. Принимать следует утром натощак и вечером за 2 часа до сна.
В него можно добавить кусочек сливочного масла. Такой напиток обладает лечебными муколитическими свойствами. Употреблять рекомендуется за час до сна.
Продукт с содой и медом также используется часто для лечения простудных заболеваний. Средство безопасно и имеет приятный вкус.
С йодом
В период вынашивания категорически запрещено употребление спиртового раствора йода. Пероральный прием может вызвать ожог внутренних органов, тканей желудочно-кишечного тракта. Раствора йода очень токсичен для здорового организма.
Для женщины прием чреват негативными последствиями:
Беременным ни в коем случае нельзя употреблять его в пищу или с жидкостью, в том числе с молоком. Спиртовой раствор йода может вызвать замирание плода в утробе, что приведет к вынужденному проведению механического аборта.
Что предпочесть
На прилавках магазинов представлен большой выбор видов кисломолочной продукции. Не каждое молоко является полезным и способнон насытить организм витаминами и микроэлементами.
Вне зависимости от выбора вида, оно должно быть пастеризованным. То, которое не прошло данную процедуру, для будущих мам может быть опасно.
Во время вынашивания для борьбы с лишними килограммами рекомендуется использовать обезжиренную молочную продукцию, не содержащую дополнительных калорий. Употреблять такой напиток можно по 2-3 стакана в день без вреда для здоровья и фигуры.
Преимущества коровьего продукта:
- содержание витаминов А и Е благотворно сказывается на укреплении иммунитета матери и ребенка, а также защищает от бактерий и вирусов;
- кальций способствует росту и укреплению костной и мышечной тканей;
- улучшает зрение.
Самым полезным видом является овечье, но из-за специфического запаха, почти не востребовано. Однако ему не уступают в полезности коровье и козье.
Своеобразный вкус и запах козьего способны перенести не все, но оно приносит много пользы. Козье молоко при беременности имеет преимущества:
- в нем содержится больше белка, чем в коровьем;
- более низкокалорийное;
- улучшает метаболизм.
Выбирая молочные продукты при беременности, следует отдавать предпочтение тем, которые не содержат канцерогенов и химических добавок. Будущая мама должна подходить ответственно к выбору рациона и употреблять напиток в рекомендуемом количестве.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача Клочковой О.В.
Специальность: акушер-гинеколог высшей категории.
Молочные продукты для беременных
Содержание:
Хорошо известно, что молочные продукты – это отличный источник кальция и белка для организма. Кальций является строительным материалом для костей, зубов, играет важную роль в функционировании мышечной ткани, миокарда (мышцы сердца), нервной системы и кожи. Для беременных женщин употребление молочных продуктов должно стать неотъемлемой частью ежедневного пищевого рациона, что позволит ей сохранить свою красоту и здоровье, а также поможет правильному и здоровому развитию малыша.
Нормы потребления
информацияРекомендуемая суточная потребность кальция для беременной женщины составляет 800-1000 мг в день. Низкое содержание этого элемента в рационе приведет к деминерализации ее собственных костей (остеопороз), разрушению зубной эмали, возникновению судорог в икроножных мышцах.
Для пополнения необходимого запаса кальция в организме достаточно употреблять в день 3-4 порции продуктов молочного происхождения. Сделать это не составляет никакого труда: например, можно начать утро со стакана молока, а салат на обед заправить йогуртом или сметаной. Захотелось себя побаловать сладким – приготовьте коктейль или горячий шоколад. Суточный запас пополнен!
Польза и вред
Количество продуктов, которые готовятся из молока, большое множество.
Молоко. Свежее коровье молоко содержит белки, жиры, углеводы, практически все витамины и минеральные вещества, а также ферменты, органические кислоты и иммунные соединения. В оптимальном соотношении представлен в молоке кальций, фосфор и магний. Молочный кальций является наиболее легкоусваиваемой формой этого минерала из всех представленных в природе.
Молоко пьют практически все женщины без исключения, поэтому обратим внимание на некоторые моменты, позволяющие максимально извлечь пользу из данного продукта.
- Не употребляйте домашнее молоко во время беременности без предварительного кипячения! Не пастеризованное молоко для беременной может стать опасным продуктом, так как в нем могут содержаться болезнетворные бактерии, способные вызвать кишечное отравление;
- Молоко лучше всего пить маленькими глотками, что позволит ему легче усвоиться организмом;
- Не рекомендуется пить холодное или ледяное молоко, оно может вызвать нарушение пищеварения или стать предпосылкой для развития простудных заболеваний;
- Молоко не является питьем, оно не утоляет жажду, и вполне может заменить перекус между обычными приемами пищи.
Козье молоко. Молочко, взятое от козочки, усваивается легче и реже вызывает аллергию. Однако, по сравнению с коровьем молоком, оно содержит меньшее количество железа, зато белка, жира и кальция в разы больше.
Кисломолочные продукты (простокваша, ряженка, йогурт, кефир). Хорошая альтернатива молоку. Они отлично усваиваются, а также способны активно восстанавливать микрофлору кишечника и нормализовать его двигательную активность, что немало важно в профилактике возникновения такой проблемы во время беременности как запоры.
Кефир. Этот продукт содержит много калия, кальция и фосфора, в его состав входят витамины С, РР, А. По содержанию витаминов группы В он богаче, чем свежее молоко. При частичной непереносимости лактозы – кефир может стать отличной заменой молоку. Кроме того, кефир обладает большими антибактериальными свойствами, снижает риск дисбиоза кишечника, помогает при запорах, выводит токсины. Беременным женщинам при раннем гестозе помогает полстакана кефира перед сном или с утра натощак.
Йогурт. Богаче белками и органическими кислотами, чем кефир или простокваша, но и, как правило, более калорийный. Лучше выбирать йогурты, в которые добавлены бифидобактерии, они улучшают обмен веществ, нормализуют микрофлору кишечника, повышают общую сопротивляемость организма, выводят шлаки.
Творог. Высококонцентрированный молочный белковый продукт. Употребление его в пищу можно ограничить 3-4 приемами в неделю.
Сыр. Содержит практически все необходимые для организма макро- и микроэлементы, в том числе огромное количество кальция и фосфора. Ломтик сыра на завтрак может заменить половину необходимой суточной дозы кальция. Сыр при беременности лучше выбирать твердый, нежирных сортов.
Сыр с плесенью. Любительницам сыров с белой или голубой плесенью во время беременности лучше от них отказаться. Это связано с тем, что в них могут содержаться бактерии, возбудители листериоза, которые представляют опасность для дальнейшего нормального развития малыша.
Сметана. Содержит много жира, витаминов, лецитина, а также немного углеводов и белка. Сметана очень хорошо усваивается и возбуждает аппетит, стимулирует перистальтику желчевыводящих путей и кишечника. При склонности к набору лишнего веса употребление ее лучше ограничить.
Сгущенное несладкое молоко. Является концентрированным представителем обычного молока. Оно более жирное, поэтому употребление его в пищу у женщин с лишним весом стоит свести к минимуму.
Сливочное масло. В основном это молочный жир, включающий в себя 76 различных жирных кислот. В масле есть фосфатиды, которые участвуют в построении клеток и потребность в которых резко повышается при стрессах, нервных перенапряжениях, высокое содержание в нем витаминов А, D, Е. Сливочное масло высококалорийно и при этом отлично усваивается. Беременным женщинам рекомендуется ежедневный прием этого молочного продукта. Имейте в виду, что при нагревании в масле разрушаются все витамины, поэтому лучше добавлять его в готовые блюда.
Как правильно выбирать молочные продукты?
Покупая любую молочную продукцию в магазине, обратите внимание на следующие моменты:
- Дату производства и сроки хранения;
- Упаковка должна быть целая, без признаков вздутия;
- Обращайте внимание на продукты с минимальным сроком годности, что будет свидетельствовать о наличии в нем меньшего числа консервантов;
- Выбирайте проверенного производителя, эксперименты оставьте на потом;
- Не покупайте молочную продукцию у неизвестных бабушек на рынке.
Можно ли беременным молоко: чем полезен продукт и как его употреблять?

Ароматная чашечка кофе с молоком утром, вкусный молочный суп на обед и кружка горячего молока перед сном, чтобы уснуть. Молоко, это продукт, без которого довольно сложно представить повседневное меню. Как влияет этот напиток на формирование плода и состояние будущей матери?
Можно ли пить молоко при беременности?
Не существует никакого строгого запрета на употребление молочных продуктов во время беременности. Будущая мама может разнообразить своё меню парным, пастеризованным, сухим или топлёным молоком в зависимости от своих вкусовых предпочтений.Также не возбраняется употреблять козье молоко или сливки. Главное — не превышать норму и внимательно следить за ответной реакцией организма.
Обратите внимание! Парное молоко следует пить осторожно – маленькими дозами. Лактоза, входящая в состав необработанного продукта, может вызвать расстройства пищеварения. Употребляйте необработанное молоко только в том случае, если вы лично убеждены в здоровье скота.
Расстройства в работе кишечника (вздутие, повышенное газообразование, тошнота и диарея) — это веские причины исключить продукт из своего меню. Однако, это вовсе не значит, что под запрет попадают все молочные продукт: творог, йогурты и сыры должны присутствовать в достаточном количестве, для поддержания оптимального уровня белка и кальция в организме.
Чем полезно молоко для беременных женщин?
Состав и пищевая ценность продукта может варьироваться в зависимости от обстоятельств:
- здоровья и породы дойной коровы;
- последующей обработки молока;
- наличия или отсутствия пищевых добавок.
Вне зависимости от вышеперечисленных факторов, коровье молоко обогащено белком, жирами, минеральными веществами, молочным сахаром и витаминами групп A, B и D. Показатели калорийности варьируются от 30 до 80 ккал на 100 мл. Что же касается пользы для беременных, то этот напиток обладает следующим рядом преимуществ:
- Поддерживает иммунитет.
- Положительно влияет на работу ЖКТ (снижает кислотность, способствует улучшению самочувствия при рефлюксной болезни, гастрите и язве желудка).
- Имеет весь набор нужных веществ для гармоничного развития плода.
- Подходит для профилактики развития остеопороза.
- Предотвращает набор лишнего веса.
Справка! Для лучшего усвоения питательных веществ молоко стоит пить не торопясь, мелкими глотками.
Какое молоко можно пить беременным:
На полках современных супермаркетов выбор молока настолько велик, что очень сложно сделать выбор: какой продукт можно употреблять в период ожидания ребёнка?
— обезжиренное молоко
Этот вариант отлично впишется в ваш рацион, если вы имеете проблемы с лишним весом. Благодаря специальной обработке, из молока удаляются все насыщенные жиры и напиток становится более диетическим. Но, в то же время, вместе с жиром из него исчезает часть жирорастворимых витаминов (A, D, E и C).
— цельное молоко
Стандартный вариант, при котором массовая доля жира составляет примерно 3,5% на 100 мл. Один стакан цельного молока – это 20% от суточной потребности в насыщенных жирах. Этот напиток может стать ценным дополнительным источником кальция и витаминов.
Можно ли при беременности пить козье или коровье молоко, и чем оно полезно для матери и ребенка: польза и противопоказания

Женский организм в период беременности нуждается в полезных веществах, микроэлементах и витаминах. По этой причине рацион стоит пополнить натуральными продуктами, которые содержат все элементы для полноценного развития плода. Одним из таких продуктов является молоко.
Молоко при беременности
 Во время беременности женщина должна разнообразить свой рацион и обогатить его питательными веществами и витаминами, которые направлены на формирование и развитие малыша в утробе. Молоко – это продукт, в котором содержится сбалансированный набор микроэлементов для формирования скелета и органов малыша. Его употребление положительно влияет на организм будущей матери и ее ребенка.
Во время беременности женщина должна разнообразить свой рацион и обогатить его питательными веществами и витаминами, которые направлены на формирование и развитие малыша в утробе. Молоко – это продукт, в котором содержится сбалансированный набор микроэлементов для формирования скелета и органов малыша. Его употребление положительно влияет на организм будущей матери и ее ребенка.
Польза при беременности
Молоко – это природный источник молочного белка и важных микроэлементов. В составе продукта имеется кальций, который нужен для правильного формирования костной ткани плода. Также данный компонент необходим и будущим матерям, так как в этот период у нее отмечается ухудшения волос, зубов и ногтей.
Изжога является частым спутником беременности. И данный продукт помогает избавиться от данного недуга. Для этого его необходимо напиток пить в течение дня.
Для ребенка
 Вещества, которые входят в состав молока, направлены на полноценное формирование будущего малыша. А именно:
Вещества, которые входят в состав молока, направлены на полноценное формирование будущего малыша. А именно:
- аминокислоты, они выполняют синтез белковых соединений;
- железо, компонент участвует в насыщении организма кислородом;
- белки, они нужны как строительный материал для всех клеток;
- витамины группы B, A, E, D;
- калий, он нормализует работу сердца;
- жирные кислоты, данные вещества участвуют в создании и поддержке функции сосудистой и нервной системы.
Главный элемент, входящий в состав молочного продукта – это кальций. Он нужен для правильного формирования скелета, ногтевых пластин и зубов.
Для матери
 Для будущей матери молоко оказывает огромное влияние, несмотря даже на имеющиеся предостережения и ограничения. Продукт способствует полноценной работе всех органов и является полезным:
Для будущей матери молоко оказывает огромное влияние, несмотря даже на имеющиеся предостережения и ограничения. Продукт способствует полноценной работе всех органов и является полезным:
- оно является источником энергии;
- лактоза нормализует работу ЖКТ;
- защищает пищеварительную систему от пагубных веществ;
- аминокислоты поступают в организм;
- жиры, входящие в состав продукта, укрепляют нервную систему.

Какое молоко лучше всего пить
При выборе молока следует отдавать предпочтения свежему домашнему продукту. При покупке его в магазине следует учитывать срок годности производителя, а также условия хранения.
 Во время беременности коровье молоко является, о чем полезным продуктом питания. Оно содержит:
Во время беременности коровье молоко является, о чем полезным продуктом питания. Оно содержит:
- фосфор и кальций участвуют в создании костной ткани плода, и восполняет дефицит в женском организме;
- аминокислоты, витамины и минералы улучшают состояние ногтей, кожи и волос;
- животный белок принимает участие в строении тканей и обмене веществ;
- лактоза способствует усвоению кальция и укрепляет иммунитет.
 Козье молоко, в отличие от коровьего, усваивается намного лучше и является гипоаллергенным. В нем содержится большое количество различных витамин и микроэлементов. Полезные свойства козьего молока:
Козье молоко, в отличие от коровьего, усваивается намного лучше и является гипоаллергенным. В нем содержится большое количество различных витамин и микроэлементов. Полезные свойства козьего молока:
- нормализация в крови уровня холестерина и работы печени;
- активизирует мозговую деятельность и память;
- препятствует отложения жира.
Польза от данного продукта теряется при высоких температурах, поэтому его лучше пить комнатной температуры.
Полезно ли пить топленое
Топленое молоко оказывает положительное влияние на центральную нервную систему. В нем содержится витамин А и фосфор, которые способствуют полноценному формированию и развитию нервной системы. Помимо этого витамины являются прекрасным средством в профилактике от проблемы со зрением.
Топленое молоко укрепляет кости. Содержание витаминов С и D формируют и усиливают костные ткани, также они полезны для укрепления иммунной системы.
Витамин Е – это антиоксидант, который улучшает иммунитет и нормализует гормональный фон.
Почему постоянно хочется молоко при беременности
 Постоянное желание во время беременности употреблять молочные напитки свидетельствует о нехватки в организме определенных элементов и витаминов. При беременности молока может хотеться по следующим причинам:
Постоянное желание во время беременности употреблять молочные напитки свидетельствует о нехватки в организме определенных элементов и витаминов. При беременности молока может хотеться по следующим причинам:
- в организме недостаток кальция;
- дефицит аминокислот;
- потребность в железе и фосфоре;
- недостаток витаминов группы В;
- необходимость организма в белковых продуктах.
Молочные продукты нужно употреблять во время беременности, так как они являются природным источником кальция. Будущий ребенок забирает множество полезных веществ из женского организма, поэтому в рацион не нужно включать молоко, чтобы избежать проблем с ногтями, зубами и выпадением волос.
Противопоказания при беременности
 Молоко – это полезный продукт, которое нужно включать в ежедневное меню. Определенных запретов на его употребления не существует.
Молоко – это полезный продукт, которое нужно включать в ежедневное меню. Определенных запретов на его употребления не существует.
Однако существует индивидуальная непереносимость напитка, которая связана с аллергией на молочный белок и лактозная недостаточность. Главным сигналом о том, что нужно отказаться от него является появление высыпаний на коже и нарушение стула.
Возникает лактозная недостаточность при недостаточности ферментов, которые расщепляют молочных белок. В таком случае молоко следует заменить кисломолочной продукцией.
Энтерит и язвенный колит являются противопоказанием к употреблению его в свежем виде.
Почему нельзя пить молоко после родов
Врачи не рекомендуют употреблять молоко сразу после родов, так как аллергенный компонент может негативно сказаться на здоровье грудничка. У новорожденного могут наблюдаться покраснения, высыпания, кашель, заложенный нос. Также продукт влияет на возникновение колик и других пищевых расстройств.

Несмотря на то, что молоко подавляет лактацию, его можно пить, если отсутствует аллергия. В его состав входит магний, кальций, фосфор, которые нужны для полноценного развития малыша и восстановления женского организма после родов.

Таким образом, в период беременности женщина нуждается в большом употреблении витаминов, микроэлементов и полезных веществ. Молоко является простым и проверенным источником для пополнения запасов нужных для полноценного развития плода.
Полезное видео
Источники:
http://baby-calendar.ru/pitanie/molochnye-produkty/
http://beremennost.net/moloko-vo-vremya-beremennosti
http://sovetmame.online/pitanie-beremennoj/moloko-pri-beremennosti.html
‘за’ или ‘против’? Можно ли беременным молоко?
Содержание:
«Пейте, дети, молоко — будете здоровы!» — эти строки многим из нас знакомы с детства. О пользе молока многие тоже не раз слышали от своих мам и бабушек. Но вот всем ли и всегда ли оно полезно? В этом вопросе у специалистов нет единого мнения. Поэтому мы представляем на суд читателя два мнения о молоке и о том, как оно влияет на организм будущей мамы.
Питанию беременных женщин посвящено много книг. Советы, которые в них даются, часто отличаются друг от друга, но в одном вопросе все авторы солидарны: рацион беременной женщины должен быть полноценным и сбалансированным по содержанию полезных веществ. Для соблюдения этого правила придумано множество различных диет. Однако есть на Земле один продукт, состав которого изначально идеально сбалансирован по составу питательных элементов. В этом продукте все питательные вещества сочетаются друг с другом наилучшим, наиполезнейшим образом. Недаром древние врачеватели величали его «соком жизни». Имя ему — Молоко.
Молоко при беременности. Есть ли от него польза?
Каждая женщина вправе самостоятельно решать вопрос об употреблении молока и молочных продуктов в пищу, наша же задача — рассказать вам как можно больше об этом продукте.
Начнем с того, что молоко содержит все необходимые питательные вещества в наиболее легкоусваиваемой и полноценной форме. В состав молока входят белки, жиры, углеводы, витамины и минеральные вещества; в свежем молоке содержатся также специальные ферменты и антитела, защищающие от инфекции.
Белки молока содержат в своем составе все аминокислоты, в том числе и незаменимые, то есть те, которые в организме человека не образуются и должны обязательно поступать с пищей. Недостаток поступления с пищей незаменимых аминокислот влечет за собой тяжелые последствия для организма: нарушается жировой и азотный обмен, изменяется состав крови, возникают поражения костей, печени, мышечной ткани и легких, может даже развиться слабоумие. Белки молока хорошо усваиваются; кроме того, калорийность молока ниже, чем калорийность мяса, что позволяет употреблять достаточное количество белка, не набирая при этом лишние килограммы.
Минеральные вещества, входящие в состав молока, представляют собой едва ли не полную таблицу Менделеева. Все вещества в молоке идеально соотносятся между собой. Например, соотношение кальция и фосфора в молоке 2:1 — идеальная пропорция для усвоения кальция в организме.
Состав молока непостоянен. Он зависит от многих факторов: состояния здоровья животного, условий его кормления и содержания, породных и индивидуальных особенностей, возраста и условий внешней среды, способа получения молока, организации контроля за его качеством.
Качественное молоко — это однородная жидкость без осадка, комочков и примесей. В топленом молоке и молоке с повышенной жирностью не должно быть отстоя сливок. Цвет — белый с легким желтоватым оттенком, топленое молоко имеет кремовый оттенок, а нежирное молоко — синеватый.
Зачем же необходимо пить молоко при беременности?
Растущему плоду требуется много кальция для строительства костей, поэтому беременная женщина, в рационе которой недостаточно продуктов, содержащих кальций, обречена на ухудшение состояния зубов. Если женщина по каким-то причинам отказывается от молока и молочных продуктов в течение беременности и кормления грудью, то ей необходимо позаботиться о восполнении запасов кальция в крови. Много его в мелкой рыбе (той, которую едят с костями). Для поддержания кальциевого баланса хороша также минеральная вода (50 мг и более кальция на литр). Недостаток кальция во время беременности можно восполнить орехами, однако четверть стакана миндаля содержит только 378 мг кальция (при суточной потребности 1000 мг).
Усвоению кальция из молока способствует лактоза — молочный сахар. В его присутствии кальций усваивается наиболее полно. Молоко содержит большое количество именно этого углевода. Углеводы используются в организме в качестве источника энергии. Поэтому в суточном рационе они должны составлять не менее 60%.
Многие люди отказываются пить молоко, мотивируя это тем, что после его употребления возникают желудочно-кишечные расстройства. Это бывает у взрослых людей с недостаточностью фермента лактазы, которая расщепляет молочный сахар. Считается, что недостаток лактазы может развиваться как раз от неупотребления молока в пищу. Таким людям можно рекомендовать при любой возможности пить парное молоко (от проверенной «знакомой» коровы или козы), поскольку свежее молоко само по себе содержит этот фермент. Следует отметить, что если будущая мама ранее испытывала какие-либо неприятные ощущения при употреблении молока, то во время беременности лучше не экспериментировать.
Жиры молока легко усваиваются и содержат все незаменимые жирные кислоты — те, которые не синтезируются в организме. Жиры молока также способствуют усвоению витаминов Е, D и А, содержащихся в молоке.
О пользе витаминов все знают. Эти вещества необходимы в организме в очень малых количествах, но их отсутствие приводит к нарушениям обмена веществ и работы органов. Так вот, молоко содержит более 20 витаминов.
Среди них больше всего витаминов А, D, и витаминов группы В, которые оказывают огромное влияние на правильное формирование иммунитета, костной, мышечной и нервной системы плода.
Молоко способно выводить из организма токсины, соли тяжелых металлов и даже радиоактивные вещества. А витамины, содержащиеся в молоке, играют роль антиоксидантов (антиокислителей), дополнительно защищая организм от вредного воздействия окружающей среды. Так что жителям современных загазованных мегаполисов пора выдавать молоко так, как это делают на некоторых производствах — «за вредность».
Парное молоко при беременности полезно использовать в пищу только в том случае, если вы уверены, что животное, от которого оно было получено, — здорово. Для большинства сельского населения молоко было и остается одним из основных продуктов питания. Если вы не уверены в качестве «деревенского» молока, то лучше его перед употреблением прокипятить. Промышленное молоко подвергается пастеризации или стерилизации. Принцип пастеризации знаком каждой хозяйке — продукт нагревается при температуре, близкой к кипению, в течение 15-20 секунд, а затем охлаждается. Стерилизация — это быстрое нагревание молока до температуры кипения на несколько секунд под давлением. И в том и в другом случае погибают вредные микроорганизмы, а в продукте сохраняется максимум полезных веществ в неизмененном состоянии.
У каждого из нас есть определенные пищевые пристрастия. Поэтому каждая женщина в состоянии сама решить, какое молоко для нее вкуснее всего. Однако во время беременности стоит обратить свое внимание на витаминизированное молоко, дополнительно обогащенное полезными веществами. Если вы склонны к полноте, то вам будет более полезно употреблять молоко с пониженной жирностью. В таком молоке, кстати, кальция больше, чем в жирном.
Надеюсь, все сказанное убедит читателя в том, что молоко — это действительно очень полезный продукт, незаменимый во время беременности, — конечно, если при его употреблении женщина будет соблюдать необходимые санитарные нормы.
Наталья Розина, врач-эндокринолог, к.м.н.
Лактазная недостаточность и аллергия на молоко
Значение коровьего молока для здоровья человека неоднозначно. С одной стороны, оно является источником высококачественных белков, жиров, углеводов, витаминов и минеральных элементов. В молоке в достаточных количествах содержатся все незаменимые аминокислоты. На некоторых людей молоко в теплом виде действует как снотворное и оказывает мочегонный эффект, что в определенных ситуациях надо считать полезным.
Хотя человек стал употреблять в пищу молоко жвачных животных с момента становления животноводческих цивилизаций, т.е. в начале своей хозяйственной деятельности, основной пищей детей в те далекие времена все же было грудное молоко. Когда мать не могла кормить дитя, прибегали исключительно к помощи кормилицы.
Греческий врач Гиппократ (460-370 гг. до н.э.) одним из первых обнаружил, что коровье молоко может вызывать желудочно-кишечное расстройство и крапивницу. Позднее Галеном описано наблюдение аллергии к козьему молоку.
Кормление грудью потеряло популярность, особенно среди состоятельных женщин, главным образом потому, что мешало им вести светскую жизнь. С середины XVIII века кормление детей молоком животных стало довольно распространенным явлением, причем предпочтение отдавали не коровьему, а козьему и ослиному молоку.
В XX же веке, наоборот, в Европе появились сообщения об аллергии на коровье молоко. С этого и до настоящего времени все больше и больше врачей стали осознавать реальность существования аллергии на белок коровьего молока. Реакции могут развиваться либо локально в желудочно-кишечном тракте, либо в других органах: коже, дыхательных путях, почках, слизистых оболочках нервной системе.
Аллергия на молоко в основном является болезнью детей в возрасте до 2 лет, и ее распространенность резко снижается у детей старше 2-3 лет. Однако никакой возраст нельзя считать безопасным: аллергия к молоку может быть впервые диагностирована и у подростка, и у взрослого. В раннем возрасте больше подвержены заболеванию мальчики.
Раннее, т.е. с 1-го месяца жизни, появление аллергических реакций у малыша, находящегося на грудном вскармливании, связано с характером питания матери в III триместре беременности и во время лактации. Именно ежедневное (независимо от дозы) употребление молочных продуктов будущей или кормящей мамой приводит к формированию у ребенка гиперчувствительности к белку коровьего молока. Риск развития аллергических реакций возрастает при употреблении сырого молока и одновременно — большого количества сахара (сгущенное молоко с сахаром). И напротив, риск снижается при термической обработке молока (кипячение, сухое молоко).
Дети с аллергией к коровьему молоку нередко реагируют и на козье молоко (так называемая перекрестная реакция).
Скорость появления симптомов аллергии к молоку может составлять от нескольких минут или часов до нескольких суток.
Неблагоприятные реакции на коровье молоко могут быть обусловлены также ферментативным механизмом. Это происходит при врожденном или приобретенном дефиците фермента (лактазы) в результате различных желудочно-кишечных заболеваний, в том числе аллергии к коровьему молоку. При этом в кишечнике молочный сахар — лактоза начинает бродить, что проявляется вздутием живота, урчанием и кислым, водянистым стулом.
Наиболее тяжело лактазная недостаточность проявляется у новорожденных и грудных детей. Оптимальным выходом из положения является применение ЛАКТАЗ-ЭНЗИМА. Подбор индивидуальной дозы этого препарата позволяет продолжить вскармливание грудным молоком.
В заключение хочется сказать, что отношение к молочному питанию различных групп населения должно быть различным. Молоко проявляет свои целебные свойства в возрасте после 3 лет и до менопаузы при условии отсутствия у женщины гиперчувствительности к белку коровьего молока или лактазной недостаточности. При этом в последние 2 месяца беременности и во время кормления грудью молоко не рекомендуется употреблять ежедневно. Преимущество имеют кисломолочные и термически обработанные продукты. В случае нелюбви к молоку нет необходимости пить его через силу. Хорошая лактация зависит не от количества выпитого молока — она определяется пониманием значимости естественного вскармливания для здоровья матери и ребенка.
Наталия Ахмина,д.м.н., профессор кафедры неонатологии
Российской медицинской академии
последипломного образования
Статья из ноябрьского номера журнала

×
Одноклассники:

Я уже подписан на сообщество «Молоко в Черноземье»
×
Вступай в сообщество «Молоко в Черноземье»!
| ВКонтакте: | |
| Facebook: | |
| Одноклассники: |   |
Я уже подписан на сообщество «Молоко в Черноземье»
Мы используем cookie-файлы для наилучшего представления нашего сайта. Продолжая использовать этот сайт, вы соглашаетесь с политикой конфиденциальности.
Политика конфиденциальности
Есть мнение, что молоко с медом при беременности способно принести пользу. Это утверждение верно, но только при условии хорошей переносимости этих продуктов. Какая польза и вред от напитка?

Положительные свойства меда и молока для беременных
Рекомендуется принимать молоко с медом при беременности при простуде и для повышения иммунитета, так природные продукты обладают полезны как для мамы, так и для ребенка:
- молоко содержит кальций, необходимый женщине и плоду. Этот элемент помогает формировать скелет малыша, сохраняет в целости ногти и зубы матери;
- компоненты меда повышают защитные силы организма, предотвращают сезонные заболевания. Молоко с медом во время беременности не только помогает справиться с недугом, но и является мощной профилактикой;
- теплое молоко с добавлением продукта пчеловодства смягчает горло и успокаивает кашель при бронхите и ларингите;
- народное средство обладает успокаивающим действием, стабилизирует эмоциональный фон беременной женщины. Выпитый на ночь напиток обеспечивает крепкий и здоровый сон;
- сочетание продуктов устраняет гипертонус матки. Улучшается кровообращение, расслабляются мышцы, ребенок получает больше кислорода;
- напиток является стабилизатором артериального давления, стимулирует сердечную мышцу. После одного стакана уходит головная боль, которая во время беременности сопровождает анемию и токсикоз;
- медовый напиток обеспечивает организм ценными элементами. Особенно это актуально для женщин, на ранних сроках страдающих токсикозом, и неспособных питаться полноценно.
Можно ли беременным молоко с медом? Однозначно — да. Но только при условии, что нет индивидуальной непереносимости. Это натуральное и безопасное средство быстро снимет боль в горле, насморк, кашель, полезно для иммунитета будущей матери.
Лечебные рецепты
Рекомендуется употреблять средство для лечения простудных заболеваний в ситуациях, когда большинство медицинских препаратов противопоказано. Преимущество заключается в полной безопасности напитка, при условии отсутствия аллергии.
Простуда
Мед и молоко снимают воспаление, уничтожают микробы. Большое количество витаминов и минералов укрепляют организм, оказывают выраженное успокаивающее действие. Даже сильная простуда отступает под натиском природного лекарства.
Стоит помнить о мочегонном и потогонном действии медового средства. Вместе с жидкостью организм избавляется от токсинов, благодаря чему здоровье восстанавливается.
Чтобы приготовить напиток, возьмите:
- стакан молока;
- 1 ч. л. меда.
Если молоко покупное, его нагревают до 40–45 °C. А домашнее – кипяченое молоко остужают до теплого состояния. Размешивают в нем мед, и выпивают небольшими глотками. Выпивают за один прием и, в зависимости от тяжести заболевания, пьют напиток еще 1–2 раза в течение дня. Длительность приема – один-три дня.
Кашель
Сильный кашель опасен для беременных, так как может спровоцировать отслойку плаценты и самопроизвольный аборт. На поздних сроках не исключены преждевременные роды. По этим причинам женщинам в положении нельзя допускать длительного кашля, а на большинство медикаментов имеются противопоказания.
На помощь приходит молоко с медом от кашля. Напиток смягчит горло, снизит интенсивность и остроту приступов, поможет заснуть. Можно использовать рецепт из двух компонентов – меда и молока, который описан выше. Молоко с медом и с содой от кашля при беременности способно облегчить состояние будущей мамы без особого вреда для здоровья ребенка.
Возьмите:
- 250 мл молока;
- 1 ч. л. нектара;
- 1/3 ч. л. соды.
В стакане теплого молока размешивают мед и соду. Выпивают маленькими глотками. Употребляют напиток 1–3 раза в сутки. Один прием должен непременно приходится на ночь.
При пониженной кислотности желудка не стоит использовать более 1/5 ч. л. соды для приготовления лекарства.
Боль в горле
Молоко с медом и сливочным маслом эффективно на начальной стадии заболеваний горла. В масле содержатся триглицериды, карбоновые кислоты и белки. Они делают продукт одним из самых полезных от горла при беременности. Кроме того, в его составе содержится алкалоид теобромин, который современная медицина активно применяет при лечении легких и бронхов.
Чтобы приготовить лекарство, нужно взять:
- стакан теплого молока;
- по 1 ч. л. меда и масла (сливочное можно заменить на масло какао).
Компоненты смешивают и выпивают до трех раз в день, чтобы снять боль, обусловленную тонзиллитом или фарингитом. Не стоит увлекаться напитком при гнойной ангине.
Рекомендации по выбору продуктов и приготовлению
Чтобы напиток принес пользу, нужно употреблять качественные продукты. Учитывайте следующие рекомендации:
- магазинное молоко не оказывает такой пользы, как домашнее. Его подвергают обработке, насыщая всевозможными добавками и даже антибиотиками с целью продлить срок годности. Используйте его только в тех случаях, когда нет возможности приобрести натуральный продукт у фермеров;
- пастеризованное молоко можно не кипятить. Если же используете натуральное, непременно прокипятите его около десяти минут. Это уничтожит в нем возможные инфекции;
- внимательно отнеситесь к выбору меда. Подойдет только тот, в качестве которого нет сомнений. При бронхите полезен акациевый продукт, простуде – липовый. Для нормализации работы кишечника и желудка выбирайте гречишный;
- если пчелопродукт засахарился, не беда. От этого он не теряет своих полезных свойств. Подогревать его необязательно, просто размешайте в теплом напитке до растворения.
А можно ли пить горячее молоко с медом при беременности? Нет, не следует. Напиток, имеющий высокую температуру, бесполезен в плане терапии, и может даже принести вред. При растворении меда в горячем молоке нарушается структура фруктозы и глюкозы, выделяются канцерогены.
Оптимальная температура напитка – 40 °C. Пить средство лучше вечером маленькими глотками, после чего укутаться и попытаться уснуть.
Важный момент: не пейте напиток сразу после еды, так как он может вызвать проблемы с пищеварением. Оптимальное время – через 1–2 часа после трапезы.
Противопоказания
Любое, даже самое хорошее лекарство, способно стать ядом, если принимать его неправильно. Прежде чем лечиться медово-молочным напитком, узнайте о противопоказаниях:
- аллергия на продукты пчеловодства. Даже если до беременности ее не наблюдалось, проведите тест на чувствительность, ведь при беременности все реакции в организме обостряются;
- третий триместр (после 30 недели). В это время происходит формирование собственного иммунитета малыша. Употребление пчелиного нектара может привести к тому, что после рождения ребенок будет страдать диатезом и прочими видами аллергий;
- лактазная недостаточность. При этой патологии организм не вырабатывает лактозу, отвечающую за переработку молока. У таких людей после напитка возможен сильный дискомфорт в животе;
- сахарный диабет. Мед может приводить к повышению уровня глюкозы в крови;
- гнойная ангина. Исследования показали, что теплая жидкость обволакивает слизистую, создает парниковый эффект, провоцируя рост и развитие патогенных микроорганизмов.
Не следует злоупотреблять домашним лекарством при анемии. Кальций блокирует усвояемость препаратов железа, которые назначают при этом состоянии.
Однократный прием молока с медом поможет вам справиться с простудой и улучшит состояние. Если же вознамерились пить напиток регулярно, проконсультируйтесь с лечащим врачом, чтобы избежать возможных последствий.
Молоко во время беременности
В чем польза молока, как правильно его употреблять при беременности?
В чем польза молока
В период вынашивания малыша, женщина отдает много микроэлементов из своего организма. Ей крайне необходим кальций и другие питательные вещества. Кроме этого, молоко способствует укреплению нервной, иммунной и сердечно-сосудистой систем. Оно является калорийным продуктом, но в умеренных количествах помогает поддерживать вес стабильным. К слову сказать, молоко намного полезнее соков из пакетов и сладкой газировки. В нем содержаться жиры, что без труда, быстро расщепляются в человеческом организме. Молоко питательное и в то же время легко усваивается.
В состав молока входят такие вещества, необходимые при беременности, как:
- Фосфор.
- Кальций.
- Различные витамины.
- Калий.
- Натрий.
- Специфический белок.
- Магний.
Свойства молока
Парное
Парным называют молоко только что из-под коровы. Первые несколько часов, оно обладает, по-истине, чудесными свойствами, помогает организму бороться с болезнетворными микроорганизмами. Очень важно, в данном случае, при употреблении парного молока — быть уверенной в его безопасности и качестве.Свежее
Сырое, без кипячения, молоко, а еще если домашнее, безусловно, содержит очень много различных полезных веществ. Однако пить можно только от знакомой коровы. При этом учитывать то, как оно добывается, в каких условиях. Заразиться неприятными заболеваниями через молоко не составляет труда, особенно, если доярка не соблюдала правил гигиены. Дле беременных это неоправданный риск. Ко всему, жирность домашнего сырого молока достаточно высокая, не каждый организм сможет справиться. Употреблять такой продукт разрешено только, если организм привыкший. В противном случае, лучше предварительно прокипятить.Пастеризованное
Пастеризованным называют молоко, которое прошло тепловую обработку. Грубо говоря — это кипяченое молоко, но температуры для этого используются достаточно высокие. Пастеризованное молоко лучше выбирать такое, что не подвергалось очень высоким температурам, которые убивают все живое и делают из молока воду белого цвета. Максимальная температура для обработки не должна превышать 70 градусов, тогда вся вредоносная микрофлора гибнет, а полезные вещества остаются. Ко всему, современные производители могут жидкое молоко делать из специального порошка, поэтому важно смотреть на цену и замечать различные нюансы. Вреда от «мертвого» молока нет, но и пользы никакой.Кислое (кефир)
Одним из самых рекомендуемых видов молока при беременности, является кефир. Он помогает органиму избавиться от токсинов, предупреждает запор. 90% кислого молока организм усваивает полностью. Пить кефир лучше натуральный, не с пакетов из супермаркета. Скислить молоко просто — поставить на несколько дней в теплое место или с помощью специальных заквасок, содержащих различную активную, полезную микрофлору. Их можно приобрести в магазине и использовать для создания кефира или натурального, не сладкого йогурта. Специальные бактерии способствуют расщеплению белков в организме, а значит, такой продукт подходит и людям с негативной реакцией на данный микроэлемент.Сухое
Из него производят много различных продуктов — сладостей и молочных сухих смесей. Получается оно в результате специальной обработки кипяченого молока. В сухом продукте значительно меньше жира, чем в сыром, но остальные полезные элементы присутствуют. Оно подходит для употребления при беременности, но покупая, обращайте внимание на состав. Там не должно быть растительных добавок, вроде соевого белка и т. д.Козье молоко
Считается, что козье молоко больше подходит человеческому организму, оно почти полностью усваивается, в отличие от коровьего. В нем содержится большое количество витаминов и микроэлементов, необходимых для нормальной работы многих органов, в том числе печени, сердца, мозга. Однако есть один нюанс — при нагревании более, чем на 45 градусов, все полезные вещества улетучиваются. Поэтому его лучше пить в сыром виде. Многие уверены, что козье молоко имеет специфический запах. При правильном уходе за животным и соблюдении правил гигиены во время дойки, противного запаха не будет. Покупайте козье молоко у знакомых и проверенных продавцов.Кому нельзя пить молоко?
Отказаться от употребления молока следует при:- Проблемах с пищеварительной системой.
- Неправильной работе печени или почек.
- Анемии.
- Негативной реакции на лактозу.
Как пить молоко при беременности, основные правила
Чтобы получить от молока максимальную пользу, постарайтесь:- Разбавлять молоко водой или чаем. При этом молока должно быть больше в стакане.
- Не пить после еды. Лучше через некоторое время или в качестве перекуса.
- Отдавайте предпочтение домашнему молоку. В магазине могут быть подделки.
- Пейте только в теплом виде.
- При простуде можно пить молоко с медом на ночь, но, если нет противопоказаний.
На современном этапе, много советчиков не рекомендуют пить молоко в период беременности по разным причинам, но реальных оснований для этого нет, кроме индивидуальной непереносимости. Если женщина любит молоко и хорошо себя чувствует после его употребления, то во время беременности тоже можно его пить, только без фанатизма и в умеренных количествах.
7 продуктов, которые нельзя есть беременным
1. Непастеризованное молоко
Чем опасно непастеризованное молоко? Исследователи не раз регистрировали в свежем молоке патогенные бактерии, в том числе сальмонеллу. Сальмонеллез у беременных проявляется так же, как и у других пациентов: он вызывает головную боль, тошноту, боль в животе, жар и рвоту. Кроме того, он может отразиться на развитии малыша. На сегодняшний день пастеризация является лучшим способом обезопасить молоко и молочные продукты.
.jpg)
2. Колбасные изделия
В период беременности стоит временно забыть о колбасе и сосисках промышленного производства. Дело в том, настоящие колбасные изделия, сделанные из качественного сырья, найти довольно трудно. В лучшем случае покупная колбаса содержит всего-навсего 30% мяса. Остальное – соя и разнообразные добавки, усиливающие вкус. Одна из самых вредных для плода добавка – глутамат натрия (он повышает давление). Также в колбасе зачастую содержится кармин, вызывающий аллергические реакции. Нередко встречаются в колбасных изделиях фосфаты, наличие которых в организме приводит к дефициту кальция, а ведь это один из жизненно необходимых элементов для плода. Даже если вы считаете колбасу какого-то производителя качественной и вкусной, лучше всего воздержаться от ее употребления.

3. Сыр из непастеризованного молока
Без пастеризации молока производятся такие сыры как Камамбер, Бри, Порт Салют, Кресченца, Горгонзола и некоторые швейцарские сыры (например, знаменитый Эмменталь готовится путем смешивания сырого и пастеризованного молока). В период беременности стоит временно отказаться от этих видов сыров. Также не стоит покупать сыр, приготовленный в домашних условиях или на частных фермах, где нет своей лаборатории для контроля качества продукции.

4. Яйца сырые и приготовленные всмятку
Яйца при беременности весьма полезны, ведь они богаты витаминами, железом, фосфором, медью, кальцием, кобальтом. Также яйца содержат холин, отвечающий за умственное развитие будущего ребенка.
Однако яйца при беременности можно есть только в том случае, если они сварены вкрутую. Если вы делаете яичницу, то в ней должны полностью свернуться белок и желток. Сырые яйца представляют опасность при беременности – вы можете заразиться таким заболеванием, как сальмонелла. Обратите внимание, что из сырых яиц иногда делают заправки к салатам (например, салату «Цезарь») и заварной крем. Доктора рекомендуют на некоторое время отказаться от таких блюд.

5. Субпродукты
В питании беременных не должны содержаться субпродукты (к ним относят печень, сердце, желудки, почки и т.п.). Когда-то женщинам даже рекомендовали есть селезенку, аргументируя тем, что в ней много железа. Однако еще больше этого элемента содержится в любом красном мясе (говядине, телятине и т.п.). В печени и некоторых других субпродуктах может даже содержаться повышенное количество витамина А, который в избытке вреден для плода.

6. Рыба с высоким уровнем содержания ртути
К таким видам относят всех хищных рыб (тунец, акула, рыба-меч, палтус, королевская макрель). В их мясе накапливаются ртуть и диоксины, способные нарушить процессы нормального развития нервной системы будущего ребенка. Однако это ни в коем случае не означает, что нужно отказаться от рыбы. Напротив, ее нужно включать в рацион минимум дважды в неделю. Предпочтение лучше отдавать морской рыбе, поскольку в ней содержится большое количество полиненасыщенных жирных кислот семейства омега-3, необходимых для развития мозга плода. Наиболее полезны лосось, кета, форель, сардина, скумбрия, сельдь, треска и сиг.

7. Напитки с кофеином
Почти все без исключения врачи сходятся в том, что кофеинсодержащие напитки вредны для развития будущего плода. И речь идет не только о кофе, но и о крепком чае, какао и шоколаде.
Но, оказывается, резкий отказ от напитков с кофеином в первом триместре беременности может привести к гипотонии и нарушению кровотока в сосудах плаценты. Позвольте себе небольшую чашку некрепкого кофе с молоком или какао. Выводите эти напитки из своего рациона постепенно. Сделать это все-таки нужно, ведь кофеин вымывает кальций из костей, выводит из организма железо, магний и другие необходимые маме и малышу элементы, способствует повышению артериального давления и создает дополнительную нагрузку на сердце. Пейте вместо кофе и крепкого чая цикорий – этот напиток не только безвреден, но и улучшает работу кишечника. Шоколад можно заменить сухофруктами.

Последнее обновление
Создать новую человеческую жизнь нелегко. Если вы беременны, вам нужно есть и пить все полезные для здоровья продукты, чтобы обеспечить правильное питание ребенку, растущему в вашей матке. Получение достаточного количества питательных веществ имеет решающее значение для роста вашего ребенка и для вашего благополучия во время беременности. Молоко является богатым источником всех необходимых питательных веществ, которые вам понадобятся во время беременности.Помимо употребления в пищу полезных фруктов, овощей, зерновых и т. Д., Вам также следует ежедневно выпивать стакан молока. Чтобы узнать о пользе питьевого молока и типе молока, которое вы должны пить, читайте дальше!
преимуществ питья молока во время беременности
Есть разные мнения, когда речь идет о включении молока и других молочных продуктов в рацион беременных, но молоко может быть очень полезным для вас во время беременности. Он может предложить вам множество питательных веществ, которые вам понадобятся для здорового развития вашего ребенка.Итак, выясните, почему мы настаиваем на включении этого полезного напитка в ваш рацион.
- Молоко очень питательно и является жизненно важным источником кальция и витамина D для женщин во время беременности. А знаете ли вы, почему вам нужен витамин D во время беременности? Согласно исследованию, потребление достаточного количества витамина D во время беременности может снизить риск развития аллергии у ребенка в будущем. Помимо этого, беременным женщинам также необходимо от 1000 до 1300 мг кальция каждый день, чтобы питать свое тело и тело своего развивающегося ребенка.Пить молоко во время беременности может удовлетворить некоторые ваши потребности в кальции. Вы можете принимать добавки кальция, рекомендованные вашим врачом, и пить молоко ежедневно, чтобы удовлетворить ваши потребности в кальции.
- Питье молока во время беременности также может оказывать стимулирующее влияние на развитие плода, и оно может помочь ребенку вырасти в росте. Ребенок также может иметь более высокий уровень инсулина в крови в подростковом возрасте, что может снизить риск диабета 2 типа.
- Молоко богато белком, аминокислотами и жирными кислотами — все они необходимы для развития нервной системы ребенка.Будучи богатым кальцием и железом, молоко помогает формировать и развивать кости ребенка и транспортировать кислород к ребенку. Молоко также содержит все необходимые витамины A, B и D, необходимые для внутриутробного развития плода.
- Молоко действует как эффективный антацид, который может облегчить изжогу и другие желудочные заболевания, которые являются распространенной проблемой во время беременности.
- Показано, что содержание йода в молоке улучшает развитие мозга плода и повышает IQ детей.
- Потребление молока во время беременности также связано с пониженным риском таких заболеваний, как рассеянный склероз, рахит у новорожденных и остеопороз.
Какие виды молока вы можете выбрать во время беременности?
При обработке различных видов молока их жирность и калорийность изменяются. Диета и тип тела женщины во время беременности будут определять, полезен ли ей тип молока. Вот несколько видов молока, которые вы можете выбрать:
1.Цельное молоко
Цельное молоко содержит дополнительные жиры и питательные вещества, которые удаляются в процессе скимминга. Чашка цельного молока содержит около 5 г насыщенных жиров и 149 калорий. Цельное молоко идеально подходит для вас и будет рекомендовано, если у вас нет лишнего веса и вы любите пить цельное молоко.
2. Молоко пастеризованное
Пастеризация — это процесс, при котором молоко нагревают до высокой температуры для уничтожения патогенных микроорганизмов и ферментов, которые портят молоко, когда оно находится на хранении.Всякий раз, когда вы выбираете цельное молоко, вы должны убедиться, что оно пастеризовано, чтобы предотвратить вероятность серьезных заболеваний. Если вам нравится пить холодное молоко, убедитесь, что оно пастеризовано, прежде чем пить его.
3. Сырое молоко
Сырое молоко — это в основном непастеризованное молоко. Он часто содержит множество инфекционных патогенов, ненужных ферментов и гнойных клеток от коровы. Если ваш единственный источник — сырое молоко, убедитесь, что оно вареное и охлажденное или употребляется в виде горячего молока.
Пищевая ценность различных видов молока
Не все женщины предпочитают один и тот же вид молока, и не всем нужен одинаковый уровень питания, если учитывать остальную часть их рациона. Например, веганы предпочитают немолочное и органическое молоко из растительных источников, а некоторые могут просто пойти по вкусу. Итак, вот несколько видов молока с их питательными факторами — выбирайте то, что вам нравится!
1. Коровье молоко
Коровье молоко в изобилии доступно и потребляется многими.Это входит в сырой, обезжиренный, целый и приправленный тип.
Факты о питании: Коровье молоко богато кальцием, а витамины А, D и Е. Белки и аминокислоты, присутствующие в молоке, необходимы для создания клеток как у матери, так и у плода. Витамин D имеет решающее значение для поглощения кальция и защищает от гестационного диабета. Витамин А укрепляет иммунную систему и помогает улучшить зрение. Витамин Е обладает антиоксидантными свойствами и защищает от болезней. Стакан коровьего молока может дать вам 285 мг кальция.
2. Козье молоко
Козье молоко, хотя и не пользуется популярностью среди многих людей, очень питательно. Это может показаться немного странным, но стоит попробовать, если вы ищете больше качества и меньшего количества. Это доступно как свежее молоко, UHT (обработанное Сверхвысокой температурой) молоко, которое нагрето выше 135 градусов Цельсия, чтобы избавиться от спор, и в органических вариантах.
Факты о питании: Козье молоко содержит больше протеина, витамина В2 и шариков жирного жира по сравнению с коровьим молоком.Полезные диетические жиры в козьем молоке также помогают снизить уровень холестерина, ускоряют обмен веществ и помогают пищеварению. Содержание витамина А в молоке легко усваивается организмом. Стакан козьего молока содержит 283 мг кальция.
3. Соевое молоко
Для приготовления соевого молока измельченные соевые бобы замочить в воде. Он содержит тот же уровень белков, что и коровье молоко, и доступен в ароматизированных, волокнистых и обогащенных кальцием разновидностях.
Факты о питании: Соевое молоко может обеспечить вас достаточным количеством кальция, необходимого для матери и ребенка.Это также предлагает здоровые жиры, которые полезны для сердца, будучи свободными от холестерина. Соевое молоко также богато антиоксидантами, которые борются с раком и повышают иммунитет. Один стакан соевого молока может обеспечить вас 300 мг кальция.
4. Миндальное молоко
Также известное как молоко бадам, оно производится путем измельчения миндаля и добавления воды. Это отличная альтернатива для тех, у кого аллергия на глютен и сою.
Факты о питании: Миндальное молоко богато фолиевой кислотой, витамином В, витамином Е, кальцием, железом, белком и клетчаткой.Это с низким содержанием калорий, насыщенных жиров и холестерина. Стакан неочищенного миндального молока дает 7,5 мг кальция.
5. Овсяное молоко
Овсяное молоко с высоким содержанием клетчатки и низким содержанием калорий. Это облегчает запоры и может контролировать вашу чрезмерную тягу к еде и поддерживать стабильный уровень сахара в крови.
Факты о питании: Овсяное молоко богато витаминами А и В, а также минералами, такими как калий, фосфор и марганец. Он содержит больше белков, чем миндальное молоко и рисовое молоко (приготовленное из молотого риса и воды), но не так много, как коровье молоко.Он содержит довольно хорошее количество кальция, то есть 120 мг на стакан.
6. Сухое молоко
Формула быстрого приготовления в форме сухого молока производится из натурального пастеризованного молока. Он имеет такое же питательное содержание, что и коровье молоко.
Это разные виды молока. Говорят, что питье шафранового молока очень полезно для беременной женщины. Если вы хотите пить шафрановое молоко во время беременности, вы можете добавить несколько нитей шафрана в любое молоко и выпить его.Шафрановое молоко может помочь снизить кровяное давление, перепады настроения и улучшить пищеварение.
Как пить молоко во время беременности
Если вы пьете сырое или непастеризованное молоко во время беременности, это может быть неприятно для вас и вашего ребенка. Вот почему мы расскажем вам, как пить молоко во время беременности —
- Молоко хорошо усваивается при разбавлении водой в соотношении 2 к 1. Таким образом, вы можете пить чай с молоком или легкий молочный коктейль.
- Пейте теплое молоко маленькими глотками — не торопитесь.
- Не пейте молоко после тяжелой еды.
- Держите минимум 3 чашки в день в разное время.
Меры предосторожности и советы
Хотя употребление молока полезно во время беременности, есть несколько вещей, которые нужно помнить при употреблении молока или других молочных продуктов.
1. Что есть или пить
Потребляйте молочные продукты, такие как йогурт, как полдник. Имейте молоко с миской хлопьев для более полного завтрака. Нежирный сыр отлично подходит к бутербродам и салатам.
2. Чего следует избегать
Избегайте непастеризованного молока и молочных продуктов, изготовленных из него.
Сколько молока вы должны пить во время беременности?
Питье слишком большого количества молока во время беременности может привести к вздутию живота и расстройству желудка. Поэтому вы должны пить молоко или употреблять другие молочные продукты в умеренных количествах. Питье трех чашек молока в день во время беременности может обеспечить вас всеми необходимыми питательными веществами. Но, если вы пьете любую другую форму молока, кроме коровьего, посчитайте уровень питательных веществ и измените количество соответственно.
Часто задаваемые вопросы
1. Питьевое молоко во время беременности сделает моего ребенка справедливым — это правда?
Это миф. Питьевое или шафрановое молоко не влияет на цвет лица вашего ребенка. Цвет лица полностью зависит от генов, унаследованных от родителей.
2. Что произойдет, если я не пью молоко во время беременности?
Беременные женщины, которые употребляют менее одной чашки молока в день во время беременности, могут иметь более маленьких детей по сравнению с теми, кто употреблял более одной чашки.Беременные женщины с дефицитом кальция из-за низкого потребления молока испытывают потерю костной массы во время беременности, так как плод поглощает кальций у матери для развития.
3. Можно ли пить молоко ночью во время беременности?
Не пейте молоко сразу после еды. Вы можете пить теплое молоко с медом перед сном для лучшего качества сна и поддержания оптимального уровня сахара в крови ночью.
Независимо от того, какой тип молока вы решили употреблять, соберите необходимое количество, чтобы вы могли обеспечить все необходимые питательные вещества, необходимые вашему ребенку для здорового развития.
,Какой тип лучше для вас и почему?
Молоко является жизненно важной частью сбалансированной диеты, особенно во время беременности. Будущая мать, которая не испытывает отвращения к молоку, может принимать почти две-три порции молока в день (1). Это помогает удовлетворить потребности в питании матери, а также развивающегося плода. Молочный белок содержит все девять незаменимых аминокислот, которые важны для роста, развития и поддержания жизнедеятельности человека (2) (3). Но есть ли другие варианты молока для женщин, которые не хотят пить коровье или животное молоко?
Здесь MomJunction рассказывает вам о различных видах молока, их питательной ценности и побочных эффектах, чтобы помочь вам выбрать правильный тип.
Хорошо ли пить молоко во время беременности?
Да, молоко обеспечивает достаточное количество кальция, белка и витамина D для обеспечения здоровой беременности и роста плода (4).
Сколько молока должна пить беременная женщина в день?
У беременной женщины может быть около трех стаканов молока, предпочтительно с низким содержанием жира или обезжиренного, каждый день (1), чтобы извлечь из этого пользу. Тем не менее, выбор молока будет зависеть от питания и медицинского состояния матери.
Преимущества питьевого молока во время беременности
Молоко предлагает следующие преимущества во время беременности:
1.Диетический кальций для костей
Будущая мать обеспечивает приблизительно 50–330 мг кальция для поддержки развивающегося скелета плода (5). Для выполнения этого требования будущей женщине в возрасте 19 лет и старше рекомендуется потреблять 1000 мг кальция в день. Женщинам до 19 лет рекомендуется употреблять 1300 мг кальция в день. Один стакан (250 мл) обезжиренного молока содержит 309 мг кальция (6). Поэтому рекомендуется употреблять три-четыре стакана молока для удовлетворения ваших ежедневных потребностей в кальции во время беременности.
2. Белок для развития ребенка
Во время беременности оптимальное потребление белка помогает поддерживать рост ребенка и его клетки быстро размножаться (3). Белок может помочь укрепить матку, улучшить кровоснабжение и питать ребенка (7) (8).
Если потребление белка недостаточно, это может увеличить риск низкой массы тела при рождении у детей (9). Суточная потребность в белке для беременных составляет 1,1 г / кг массы тела / сутки (10). Один стакан молока предлагает 8-9 г белка (4).Таким образом, прием трех стаканов молока с низким содержанием жира может помочь вам удовлетворить более трети потребности в белке за день (11).
3. Витамин D предотвращает рахит у новорожденных
Потребление витамина D во время беременности может помочь предотвратить рахит у новорожденных и низкий вес при рождении. Суточная потребность в витамине D составляет 400 МЕ (12), а одна порция (8 унций) молока может предложить от 115 до 124 МЕ (13). Поэтому употребление трех порций молока может помочь вам удовлетворить 59% потребности в этом витамине.
4. Antacid свойство
Изжога и другие желудочные проблемы часто встречаются во время беременности. Употребление обезжиренного или нежирного молока может в некоторой степени облегчить симптомы изжоги (14).
5. Держит вас гидратированными
Если вы чувствуете обезвоживание или стресс, вам поможет стакан молока. Он удерживает вас в воде и компенсирует потерю жидкости в организме (15).
Сырое или пастеризованное молоко: что безопасно?
Пить непастеризованное или сырое молоко или употреблять что-либо, приготовленное из сырого молока, небезопасно во время беременности.Потребление сырого молока (которое не пастеризовано и несет микробы) увеличивает риск некоторых заболеваний, таких как листериоз (16).
Во время процесса пастеризации молоко нагревают при высоких температурах, чтобы уничтожить микробы, которые вызывают некоторые заболевания. Листериоз встречается редко, но может быть опасен для нерожденных детей.
Типы молока — Какое молоко лучше пить во время беременности?
В общем, молоко бывает разных типов. Тем не менее, два основных типа — это жирное и обезжиренное или обезжиренное молоко.Выбираете ли вы обезжиренное или цельное молоко, важно выбрать пастеризованное. Сырое молоко обычно содержит бактерии, которые могут быть опасны для вас и вашего будущего ребенка.
Центр по контролю и профилактике заболеваний США (CDC) рекомендует беременным женщинам избегать продуктов, приготовленных из непастеризованного молока (17).
Ниже перечислены различные типы молока, которые вы можете выбрать:
- Нежирное / двухтонное или обезжиренное молоко: Обезжиренное молоко с низким содержанием жира и один из лучших вариантов, чтобы поддерживать себя в форме и быть здоровым во время беременность.Он также содержит основные питательные вещества, которые помогают в росте ребенка и структуре костей.
Один стакан (250 мл) молока с низким содержанием жира содержит 309 мг кальция, который необходим матери и развивающемуся плоду. Исследования показывают, что два-три стакана молока с низким содержанием жира (или три порции молочных продуктов) — мудрый выбор во время беременности.
- Цельное молоко или цельное молоко: Цельное молоко содержит избыток жиров и питательных веществ. Один стакан цельного молока предлагает 150 калорий, тогда как обезжиренное молоко имеет только 83 калории (18).Кроме того, общее количество насыщенных жиров на 100 г цельного молока составляет 1,6 г, а для обезжиренного молока — 0,056 г (19) (20).
Таким образом, цельное молоко может быть частью вашей диеты, если ваш врач рекомендует вам это. Однако будьте осторожны, так как беременность не требует избытка жира. Большое количество жира во время беременности может привести к избыточному увеличению веса.
Молоко поступает из разных источников, включая животных и растения. От коровьего молока до козьего молока, рисового молока и миндального молока, каждый тип имеет различную питательную ценность и вкус, о которых вам нужно знать, прежде чем пытаться.
1. Молоко коровье
- Это наиболее часто потребляемая разновидность молока, доступная в цельном, обезжиренном, обезжиренном и ароматизированном вариантах.
- Богат аминокислотами, которые помогают строить клетки в теле матери и ребенка
Также содержит:
- Витамин Е действует как антиоксидант и помогает контролировать повреждение свободных радикалов
- Витамин А, полезен для зрения, помогает создать здоровые ткани и повысить иммунитет
- Один стакан коровьего молока обеспечивает 240 мг кальция (21)
2.Козье молоко
- Не популярный, но очень питательный. Он имеет необычный вкус и доступен в виде свежего молока и ультрапастеризованного молока.
- По сравнению с коровьим молоком, козье молоко имеет более высокое содержание белка и жира, высокое содержание калорий и меньших жировых шариков и больше витамина В2 (22).
- Козье молоко содержит больше незаменимых жирных кислот, таких как линолевая кислота и арахидоновая кислота, а также жирные кислоты со средней длиной цепи, чем коровье молоко (23).
- Высокое содержание витамина А непосредственно усваивается организмом.
- Он также содержит большое количество витамина В2, который стимулирует выработку антител, тем самым поддерживая здоровую иммунную систему (24).
- Одна чашка цельного козьего молока дает 134 мг кальция (24).
3. Соевое молоко
- Получается путем измельчения пропитанных водой соевых бобов.
- Соевое молоко выпускается в обезжиренном, цельном и ароматизированном вариантах, а также обогащено клетчаткой или кальцием. Соевое молоко содержит почти тот же уровень белка, что и коровье молоко (25).
- Не содержит холестерина и поставляет хорошее количество кальция для плода и матери. Стакан соевого молока предлагает до 300 мг кальция.
- Содержание мононенасыщенных и полиненасыщенных жиров может помочь в борьбе с сердечно-сосудистыми заболеваниями.
- Он также имеет антиоксиданты, которые могут помочь в борьбе с раком и его последствиями.
3. Рисовое молоко
- Готовится путем смешивания риса с водой. Рисовое молоко доступно в обезжиренной, ароматизированной, обогащенной кальцием или белком разновидностях.
- Рисовое молоко содержит в четыре раза больше углеводов, чем коровье, и не идеально для женщин с диабетом.
- Рисовое молоко содержит большое количество витаминов группы В и содержит мало жира.
- Обогащен кальцием, низким содержанием белка и высоким содержанием антиоксидантов.
- Одна чашка рисового молока может обеспечить 118 мг кальция (26).
4. Миндальное молоко
- Миндальное молоко — лучшая альтернатива, особенно для тех, кто не переносит лактозу или сою. Он готовится из измельченного миндаля и воды.
- Не содержит холестерина и насыщенных жиров. Известно, что одна чашка рисового молока содержит 197 мг кальция (27).
- Богат клетчаткой, фолиевой кислотой, витаминами В и Е, белками, кальцием и железом.
- Низкокалорийный и содержит антиоксиданты, которые стимулируют иммунную систему.
5. Овсяное молоко
- Высокое содержание клетчатки в овсяном молоке может предотвратить запоры во время беременности. Это может также помочь контролировать тягу к еде, контролировать уровень сахара в крови и помочь в транспортировке кислорода к клеткам.
- Основными пищевыми волокнами овсяного молока является бета-глюкан. Считается, что бета-глюкан обладает нутрицевтическими свойствами, которые помогают поддерживать уровень глюкозы в крови. Также известно, что он обладает гипохолестеринемическим эффектом.
- Богат витаминами А и В, а также некоторыми минералами, такими как калий, марганец и фосфор (28) (29).
- Содержание белка выше, чем в миндальном или рисовом молоке, но меньше, чем в коровьем молоке.
6. Кокосовое молоко
- Одна чашка кокосового молока дает 76 ккал, которые в основном состоят из сахара и общего жира, но общий белок практически ничтожен.
- Содержит значительное количество насыщенных жиров, состоящих из качественных МСТ. Некоторые МСТ, такие как лауриновая и каприновая кислоты в нем, связаны с пользой для здоровья (30).
- Кроме того, он содержит почти 459 мг кальция, что является значительным количеством по сравнению с молоком из животных источников.
Даже несмотря на отмеченные преимущества, выбор кокосового молока во время беременности должен осуществляться под руководством ребенка.
8. Шафрановое молоко
- Шафрановое или кесарное молоко получают путем добавления в молоко небольшого количества шафрана.Использование шафрана в молоке во время беременности является традиционной практикой, которая восходит ко времени аюрведы.
- Считается, что добавление шафрана в молоко может помочь в:
- помощь в пищеварении и аппетите
- работает в качестве антидепрессанта для контроля стресса и может помочь справиться с перепадом настроения
- помогает в облегчении тошноты и запоров
- актов в качестве миорелаксанта
- контролирует симптомы простуды
9.Сухое молоко
- Также называется сухим молоком, оно производится путем выпаривания влаги в молоке для получения сухого сухого молока. Он доступен в виде сухого цельного молока, сухой сыворотки, сухого обезжиренного молока и сухих молочных смесей.
- Это менее полезно для здоровья, так как оно подвергается сильному нагреву для отвода влаги из молока, которая нарушает водорастворимый витаминный и минеральный профиль.
- Это также приводит к разбитым белкам и прогорклым жировым клеткам в нем.
10. Кисломолочное молоко (также называется пахта)
- В процессе приготовления масла из цельного молока оставшуюся воду, содержащую сыворотку, называют культивируемым молоком или пахтой (31).
- Это также сделано, выращивая молоко с молочнокислыми бактериями, где это волнует молоко, давая это острый аромат.
- Питание похоже на обезжиренное или обезжиренное молоко.
11. Сгущенное молоко
- Это обезвоженное коровье молоко с добавлением сахара, также доступное в несладком виде.
- Безопасно употреблять во время беременности, поскольку оно изготовлено из обычного пастеризованного молока, которое варят до получения густой консистенции.
- Питательные свойства такие же, как у цельного или обезжиренного молока.
12. Шоколадное молоко
- Это тип ароматизированного молока, который добавляют в молоко шоколадный порошок или сироп.
- Считается безопасным пить во время беременности, поскольку содержит большое количество калорий, необходимых для двух. Тем не менее, вы должны быть осторожны с содержанием кофеина и сахара.
Безопасные способы употребления молока во время беременности
При употреблении в избытке или без надлежащей подготовки молоко может причинить вам некоторый дискомфорт. Вот несколько безопасных способов употребления молока во время беременности:
- Разведите молоко водой в соотношении 2: 1 и хорошо перемешайте.Используйте это, чтобы сделать чай или молочные коктейли.
- Потребляйте теплое молоко маленькими глотками и не глотайте его поспешно.
- Избегайте пить молоко после еды.
- Вы можете иметь до трех чашек молока с интервалами
Советы и меры предосторожности, которым необходимо следовать
Хотя употребление молока полезно во время беременности, есть некоторые вещи, которые вам следует помнить.
Что есть или пить
- Молочные продукты, такие как йогурт, могут стать полезной послеобеденной закуской.Тем не менее, обратите внимание на их содержание сахара, так как некоторые марки йогуртов содержат много сахара, что может быть проблемой во время беременности.
- На завтрак смешайте молоко с такими хлопьями, как овес, кукуруза или кукурузные хлопья и ячмень. Таким образом, вы сможете сбалансировать свою еду с помощью комбинации углеводов и белка. Добавление разнообразных фруктов к этой еде будет иметь дополнительные преимущества.
- На ужин выпейте чашку обезжиренного молока.
- Включите нежирный сыр в салаты.
Чего следует избегать
- Избегайте заплесневелых сыров (камамбер и бри), мягких сыров с голубыми прожилками (рокфор) и продуктов из непастеризованного молока.Потребление этих видов сыра может подвергнуть вас риску бактериального загрязнения, приводящего к листериозу (32).
Ниже мы ответим еще на несколько вопросов о молоке и беременности.
Часто задаваемые вопросы
1. Почему я жажду молока во время беременности?
Наше тело естественно жаждет питательных веществ, которые нам нужны. Так что если вы жаждете молока, это может указывать на дефицит кальция, белка или жира. Регулярное употребление молока дает вам и вашему ребенку необходимые питательные вещества и может помочь вам справиться с тягой.
2. Что произойдет, если я выпью слишком много молока во время беременности?
Питье слишком большого количества молока во время беременности может привести к расстройству желудка и вздутию живота.
3. Пьет ли молоко во время беременности, что делает ребенка справедливым?
Питьевое молоко или шафрановое молоко не влияют на цвет лица ребенка, поскольку зависят главным образом от генетического наследования.
4. Пьет ли молоко во время беременности, делает детей большими?
Питье молока во время беременности может привести к рождению здоровых детей, поскольку молоко обеспечивает достаточное количество кальциевых жиров, белков и калорий, необходимых для развития плода.Однако одно молоко не может быть указано для веса ребенка и его общего размера.
Неважно, какой тип молока вы выберете, важно потреблять необходимое количество, чтобы обеспечить организм необходимыми питательными веществами и растущим ребенком. Молочное или растительное молоко может быть здоровой альтернативой газированным и подслащенным напиткам, которые вредны для вас. Так что выбирайте здоровых, оставайтесь здоровыми.
Используйте наш раздел комментариев, чтобы сообщить нам, какой сорт молока вы употребляли во время беременности и почему, по вашему мнению, он лучше, чем остальные.
Источники:
1. Эйлин Р. Фаулз; Что беременной женщине есть? Обзор текущих руководящих принципов диеты USDA и MyPyramid; Национальный центр биотехнологической информации2. Молочный белок; Факты о молоке
3. Белок; Пищевая ценность для Австралии и Новой Зеландии; Правительство Австралии
4. Пищевая ценность молока; Министерство здравоохранения; Королевство Саудовская Аравия
5. Бейндер Е; Прием кальция во время беременности — это обязательно ?; Национальный центр биотехнологической информации
6.Где взять кальций естественно во время беременности; Американская Ассоциация Беременности
7. Белковое питание и биохимический состав матки; Американское общество репродуктивной медицины
8. Определен белок, играющий роль в кровотоке; Science Daily
9. Рейнальдо Марторелл и Тереза Гонсалес-Коссио; Материнское питание и вес при рождении; Интернет-библиотека Wiley
10. Мишель А. Коминьярек и Прия Раджан; Рекомендации по питанию при беременности и кормлении грудью; Национальный центр биотехнологической информации
11.Важность низкого потребления жира во время беременности; Колледж Уильяма и Мэри
12. Кальций и витамин D во время беременности; Колорадский государственный университет
13. Витамин D и ваши кости; Департамент здравоохранения; Newyork State
14. Забота о себе во время беременности и после нее; Медицинский центр UCSF
15. Homero Martinez; Потребление жидкости мексиканскими женщинами во время беременности и первого семестра лактации; Национальный центр биотехнологической информации
16. Обновление эпидемиологических заметок и отчетов — Листериоз и пастеризованное молоко; Центры по контролю и профилактике заболеваний
17.Люди в опасности: беременные женщины; Министерство здравоохранения и социальных служб США
18. Пищевые источники кальция; Штат Мичиган
19. Молоко цельное 336070; Food Data Central; USFDA
20. Молоко обезжиренное (обезжиренное), 336079; Food Data Central; USFDA
21. Как я могу получить достаточно кальция ?; Национальный центр биотехнологической информации
22. Состав и свойства козьего молока по сравнению с коровьим молоком; USDA
23. Испанские исследователи считают, что козье молоко можно рассматривать как функциональную пищу; Science Daily
24.Кодзи Хосоми и Джун Кунисава; Специфические роли витаминов в регуляции иммунологического надзора и поддержании иммунологического гомеостаза в кишечнике; Национальный центр биотехнологической информации
25. Соевое молоко, Udayamimitra
26. Рисовое молоко, 336110; Food Data Central; USFDA
27. миндальное молоко несладкое, 336108; Food Data Central; USFDA
28. Что такое овсяное молоко ?; Продовольствие и питание
29. Swati Sethi et al .; Альтернативы растительному молоку в развивающемся сегменте функциональных напитков: обзор; Национальный центр биотехнологической информации
30.Кокосовое молоко, наше тропическое угощение; Фонд Международного информационного совета по продовольствию
31. Культивированные молочные продукты; Сельскохозяйственный колледж; Университет Кентукки
32. Можно ли есть вареный бри и голубой сыр во время беременности ?; NHS
Рекомендуемые статьи:
Была ли эта информация полезной? , Новости здоровья: почему беременные женщины должны пить больше молока, справляться с болью в колене звуковыми волнами и может ли рыбий жир уменьшить астму?
By Daily Mail Reporter
Обновлено:
В нашем обзоре новостей о здоровье на этой неделе, почему беременные женщины должны пить молоко, решая боль в колене звуковыми волнами и используя рыбу масло для уменьшения симптомов астмы.
Почему беременные женщины должны пить больше молока


Беременные женщины, которые регулярно пьют молоко, могут помочь своим детям избежать остеопороза
Беременные женщины, которые регулярно пьют молоко, могут помочь своим детям избежать остеопороза в дальнейшей жизни.
Новое исследование показывает, что у подростков больше шансов иметь крепкие кости, если их матери пьют молоко каждый день.
Результаты важны, потому что костная масса начинает снижаться в возрасте 20 лет.
Но в то время как молочные продукты долгое время были связаны с более здоровыми костями, было менее ясно, оказало ли питание матери во время беременности большое влияние.
В ходе исследования тасманские исследователи измерили плотность кости у 216 подростков.
Их матери приняли участие в исследовании в конце восьмидесятых, во время которого они подробно рассказали о своей диете во время беременности.
Результаты показали, что у рожденных от матерей с самым высоким потреблением молока были самые крепкие кости.
Но у тех, кто родился от женщин, которые пили мало молока и ели жирную пищу, такую как гамбургеры и чипсы, во время беременности была более низкая плотность костной ткани.
Решить боль в колене с помощью мягких звуковых волн
Звуковые волны используются для лечения боли в колене, вызванной остеоартритом.
В новом клиническом исследовании мужчинам и женщинам с остеоартритом коленного сустава легкой и средней степени назначается ультразвуковая терапия низкой интенсивности.
Теория заключается в том, что терапия увеличивает толщину хряща коленного сустава, улучшая его амортизирующий эффект и уменьшая боль.
Это следует из небольших исследований, которые показали, что может принести пользу до 40 процентов людей, хотя большие улучшения — до 30 процентов — были также замечены у людей, которые проходили лечение плацебо.
Другие исследования показали, что ультразвук увеличивает кровоток в обрабатываемой области, что ускоряет процесс заживления, а также уменьшает отечность, которая является одним из основных источников боли.
В новом исследовании в Университете МакМастера в Онтарио, Канада, пациенты пройдут 24 сеанса терапии.
Может ли рыбий жир уменьшить симптомы астмы?
Рыбий жир может стать новым средством лечения астмы. В ходе испытаний врачи назначают по пять капсул с высоким содержанием рыбьего жира в день в течение трех недель пациентам с легкими симптомами.
Из более мелких исследований следует, что добавки с рыбьим жиром могут помочь предотвратить кашель, сужение дыхательных путей и хрипы.


Прием таблеток с рыбьим жиром может помочь уменьшить симптомы астмы
В случае успеха масло, которое, по-видимому, не имеет побочных эффектов, может быть альтернативой стандартному лечению, вдыханием стероидов или уменьшением дозы. необходимо.
Обработка рыбьим жиром может быть особенно полезна для долгосрочных пользователей астмы, которые могут испытывать побочные эффекты стероидов, такие как увеличение веса, увеличение синяков и охриплости.
Предполагается, что польза от жирных кислот (омега-3), содержащихся в рыбьем жире, обладает противовоспалительным действием, говорят исследователи из Института респираторного здоровья Firestone в Канаде.
Рыба, богатая омега-3, включает лосося, тунца, скумбрию, сельдь и сардины.
.Кокосовая вода из молодых, нежных кокосовых орехов — это освежающий, заряжающий энергией, сладкий и прозрачный изотонический напиток, который помогает вашему организму восполнить потерянные жидкости. Также известный как Nariyal Pani и Elaneer в Индии, он известен своей универсальностью и неисчислимыми питательными преимуществами. Возникает вопрос: безопасно ли это во время беременности? MomJunction скажет вам, если это так.
Безопасно ли употреблять кокосовую воду во время беременности?
Да, безопасно пить нежную кокосовую воду во время беременности.Однако, как и любая другая еда, умеренность является ключом к безопасности. Кокосовая вода богата минералами, такими как калий, и ее чрезмерное потребление может привести к слишком большому количеству калия в крови. Это состояние известно как гиперкалиемия (1).
Гиперкалиемия может привести к изменениям сердечного ритма, что может привести к летальному исходу. Во время беременности этот дисбаланс электролитов может привести к более серьезным осложнениям.
12 Польза для здоровья кокосовой воды во время беременности
Преимущества кокосовой воды в питании можно понять из ее приблизительного состава.100 грамм нежной кокосовой воды содержит следующие питательные вещества:
| Наименование | Сумма | RDA (в день) | |
|---|---|---|---|
| Вода | 94,99 г | — | |
| Энергия | 19 Ккал | Ккал | — |
| Сахаров, всего | 2,61 г | — | |
| Кальций | 24 мг | 1000 мг | |
| Магний | 25 мг | 350 мг | |
| Фосфор | 20 мг 200 мг | ||
| Калий | 250 мг | 2900 мг (МА) | |
| Натрий | 105 мг | 1500 мг |
Источник: USFDA (2) , RDA (3)
1 ,Потенциальное природное мочегонное средство:
Кокосовая вода считается природным мочегонным средством. Это увеличивает желание мочиться из-за присутствия калия, магния и других минералов. Они помогают вымывать токсины и очищать мочевые пути. Эти возможные антилитогенные свойства кокосовой воды могут, таким образом, предотвратить почечные камни и инфекции (4). Это также может играть решающую роль в профилактике инфекций мочевыводящих путей, что снижает вероятность преждевременных родов.
Хотя употребление кокосовой воды во время беременности хорошо, количество, которое вы потребляете, должно контролироваться.
2. Содержит незаменимые электролиты:
Потребность в электролитах возрастает во время беременности, потому что такие состояния, как утренняя тошнота, тошнота и диарея, обезвоживают организм. Кокосовая вода снабжает все пять основных электролитов: минералы, натрий, кальций, калий и фосфор, которые могут успокаивать организм и давать энергию (5).
Эти электролиты также помогают в передаче электрических зарядов в вашем теле и поддерживают работу мышц.Они также поддерживают поддержание уровня pH вашего тела и контролируют уровни артериального давления (6).
3. Обеспечивает облегчение изжоги и запоров:
Гормональные изменения во время беременности могут привести к ряду проблем, таких как изжога, запоры и расстройства желудка. Значительное содержание пищевых волокон в кокосовой воде может способствовать укреплению пищеварительной системы, улучшению пищеварения, регулированию уровня pH и предотвращению запоров.
Аюрведа считает нежную кокосовую воду потенциальным слабительным (4).Считается, что улучшает обмен веществ и поддерживает детоксикацию вашего тела. Кокосовая вода является естественным нейтрализатором кислоты и, следовательно, может предотвратить изжогу.
4. Борьба с инфекциями:
Кокосовая вода содержит значительное количество витаминов, основных минералов и антиоксидантов, которые повышают ваш иммунитет и обеспечивают устойчивость к инфекциям. Он также содержит лауриновую кислоту, жирную кислоту со средней длиной цепи, которая отвечает за выработку мощного антимикробного соединения монолаурина (7).
5. Поддержка поддерживает здоровье сердца:
Низкий уровень электролитов скачков кровяного давления. Питьевая кокосовая вода может помочь улучшить уровни калия, магния и лауриновой кислоты, которые могут помочь в регулировании кровяного давления (8). Он также улучшает хороший холестерин и борется с плохим холестерином, явлением, необходимым для поддержания здоровья сердца (9).
Стакан кокосовой воды каждый день считается полезным в последнем триместре, когда нарастает рабочая напряженность, которая может повысить ваше кровяное давление.
6. Способствует поддержанию здорового веса:
Кокосовая вода не содержит жиров и содержит мало калорий (9). Таким образом, его умеренное потребление вместо напитков с сахаром помогает в поддержании веса во время беременности. Поскольку беременность добавляет дополнительный вес вашему телу, кокосовая вода может помочь предотвратить ее ухудшение, контролируя общее потребление калорий и контролируя чувство голода.
7. Натуральный напиток:
Кокосовая вода — это вкусный натуральный напиток, не содержащий искусственных ароматизаторов и вредных компонентов.Во время беременности обезвоживание не редкость. Вы можете выбрать кокосовую воду, так как она может утолить жажду и освежить вас, не добавляя вредных веществ в ваш организм.
8. Регидрат после тренировки:
Кокосовая вода — это натуральный изотонический напиток, который помогает регидрировать и снабжать энергией, когда вы обезвожены, утомлены и истощены. Если вы регулярно занимаетесь спортом, вы можете выбрать кокосовую воду в качестве энергетического напитка (10). Считается, что гидратация улучшает эластичность кожи, поэтому ограничивает растяжки, возникающие во время беременности (11).
9. Низкое содержание сахара:
Летаргия часто встречается во время беременности. Поэтому вы можете искать энергетические напитки. В этот момент это не выглядит надоедливым. Однако чрезмерное потребление сахара может привести к повышению общего уровня сахара в крови. В ста граммах кокосовой воды содержится 2,1 грамма сахара, что меньше, чем у других энергетических напитков. Это не приведет к увеличению веса во время беременности, а диета с низким содержанием простых сахаров снизит риск развития гестационного диабета.
10.Может помочь росту плода:
Некоторые исследователи обнаружили, что нежная кокосовая вода содержит определенные биологически активные соединения и факторы, способствующие росту (12). Кроме того, кокосовая вода также предлагает матери все необходимые питательные вещества, которые, как считается, помогают в росте и развитии плода.
11. Улучшает уровень околоплодных вод:
Кокосовая вода, особенно в третьем триместре, повышает уровень околоплодных вод и улучшает объем крови и кровообращение (13).
12. Общая защита:
Исследование показало, что кокосовая вода во время беременности обеспечивает защиту от изменений в рационе питания с высоким содержанием жиров у матери (14). Это очень важно, так как в различных исследованиях было показано, что материнская диета влияет на рост и развитие плода. Тем не менее, необходимы дополнительные исследования, чтобы подтвердить использование претензии.
Есть ли побочные эффекты кокосовой воды во время беременности?
Нет доказательств того, что кокосовая вода оказывает неблагоприятное воздействие на беременность.Как и любой другой фруктовый или овощной сок, он также кажется безопасным. Однако безопасность во время беременности жизненно важна для матери и будущего ребенка. Поэтому разумно быть осторожным. Чрезмерное потребление спелой кокосовой воды может вызвать запор.
Сколько кокосовой воды может иметь беременная женщина?
- Умеренность всегда является ключом к здоровому питанию. Вы можете выпить до одного-двух стаканов кокосовой воды в день.
- Предпочитают употреблять свежую кокосовую воду из молодых кокосов над упакованной кокосовой водой.Используйте чистую соломку или налейте ее в стакан и выпейте.
- Не употребляйте кокосовую воду, если вы реагируете на нее или не любите ее вкус.
Как правильно выбрать кокос?
Чтобы насладиться различными преимуществами кокосовой воды, вы должны знать, как правильно их выбирать. Эти советы могут помочь вам купить свежий и нежный кокосовый орех.
Свежий кокос будет легким и сладким и не будет содержать кокосового мяса, белого, мясистого, нежного вещества. Спелый или несвежий вкус будет кислым.
Выбор: Выбирайте кокосы среднего размера, чистые и зеленого цвета, так как они содержат большое количество воды. Не выбирайте кокосовые орехи с твердыми коричневыми скорлупами и серыми пятнами, поскольку они обозначают зрелые орехи.
Вода: Энергично встряхните кокос около вашего уха, чтобы проверить, есть ли в нем вода. Выберите те, которые производят хороший звук выплескивания. Свежий кокос будет содержать почти чашку воды.
Если вы хотите хранить кокосы дома, храните их в прохладном месте.
Мифы о кокосовой воде во время беременности:
Вы также можете столкнуться с некоторыми мифами, и для вас очень важно разъяснить эти факты. Вот они:
Миф 1 — Кокосовая вода обладает магическими свойствами
Кокосовая вода содержит много питательных веществ, поэтому ее рекомендуют беременным женщинам.
Факт: Беременные женщины нуждаются во всех необходимых питательных веществах и минералах в надлежащих количествах. Это давний миф, что только кокосовая вода может помочь удовлетворить все эти потребности в питании, особенно во время беременности.
Беременность — это время, когда качественное питание очень важно. В таком сценарии умеренность и разнообразие должны быть в центре внимания. Хорошо спланированная, сбалансированная диета — это то, что вам нужно. К этой сбалансированной диете можно добавить кокосовую воду.
Миф 2 — кокосовая вода улучшает волосы ребенка
Ваш ребенок родится с густыми волосами на голове, когда вы будете пить кокосовую воду во время беременности.
Факт: Нет исследований, которые могли бы связать потребление кокосовой воды с качеством волос ребенка.
Миф 3 — Кокосовая вода делает кожу вашего ребенка здоровой и здоровой
Питьевая кокосовая вода, в то время как вы беременны, придаст вашему ребенку ясный и светлый цвет лица.
Факт: Простое потребление кокосовой воды не сделает кожу вашего ребенка светлой и чистой. Кожа и здоровье вашего ребенка будут зависеть от многих факторов, включая генетику, питание, здоровье родителей и многое другое.
Еда кокоса во время беременности:
Потребление кокосового мяса также считается полезным во время беременности.
Преимущества кокосового мяса во время беременности:
Кокосовое ядро или мясо — это мякоть нежного зеленого кокоса, который питателен. Кокосовая мякоть из нежных зеленых кокосовых орехов сладкая. Тем не менее, общее содержание сахара же меньше по сравнению со многими другими фруктами. Кроме того, он богат белком и минералами, такими как железо, цинк и фосфор (15). Этот профиль питания делает разумным выбор кокосового мяса во время беременности.
1. Грудное молоко:
Считается, что регулярное употребление кокосового мяса во время беременности увеличивает поступление грудного молока после родов.Тем не менее, нет клинических исследований, которые могли бы связать потребление кокосового мяса и увеличение поставок грудного молока.
Несмотря на то, что существуют значительные научные исследования, связывающие оральное и местное применение первичного кокосового масла с повышенным производством грудного молока.
Кокосовое масло богато лауриновой и каприновой кислотой. Это два триглицерида со средней длиной цепи, потребление которых во время фазы лактации является полезным. Известно, что эти жирные кислоты обладают противовирусным, антибактериальным и паразитицидным действием, что может способствовать развитию иммунной системы.
2. Улучшает кровообращение:
Объем крови удваивается во время беременности, вызывая опухшие ноги и ступни. Плохая циркуляция крови усугубляет состояние. Считается, что употребление кокосового мяса может улучшить кровообращение и предотвратить отек и боль в ногах. Тем не менее, нет никаких клинических исследований, чтобы доказать это.
Однако рандомизированное перекрестное исследование показало, что пероральное употребление первичного кокосового масла может увеличить концентрацию холестерина липопротеинов высокой плотности.Это свойство считается потенциально полезным для сердечно-сосудистых заболеваний (16).
3. Пищеварение:
Кокосовое мясо питательно и богато клетчаткой (9). Это связано с его богатым содержанием клетчатки, которая считается эффективной в борьбе с запорами, что является общей проблемой во время беременности.
4. Лучший сон:
Сон во время третьего триместра — это то, с чем борются многие беременные женщины. Отчасти это связано с гормонами, а отчасти из-за увеличения веса, который мешает женщинам долго спать в определенном положении.
Обе эти причины приводят к нарушениям сна, которые затем приводят к усталости и нарушают общее самочувствие будущей женщины (17). В альтернативной медицине считается, что кокосовое мясо в сочетании с маком и топленым маслом может помочь в регуляции вашего цикла сна.
5. Повышает метаболизм:
Считается, что пероральное употребление кокосового мяса, смешанного со специями, может помочь повысить метаболическую активность у беременных женщин. Тем не менее, нет никаких конкретных исследований, чтобы доказать обоснованность убеждения.
Кокосовое молоко во время беременности:
Кокосовое молоко представляет собой густую и молочную жидкость, получаемую путем измельчения тертой кокосовой мякоти. Это также важный ингредиент во многих продуктах, особенно в блюдах Юго-Восточной Азии. Кокосовое молоко помогает повысить уровень топлива в организме. Это совершенно безопасно пить, если у вас нет аллергии на него. Итак, проконсультируйтесь с врачом, прежде чем планировать добавить то же самое в свой рацион.
Преимущества кокосового молока во время беременности:
1. Возможно, повышает иммунитет:
Кокосовое молоко содержит лауриновую кислоту, жирную кислоту со средней длиной цепи, которая составляет большинство МСТ в кокосовом масле.Считается, что он обладает антибактериальными и противовирусными свойствами (18), которые могут быть полезны для беременных женщин. Считается, что этот тип жира помогает улучшить иммунную систему, согласно книге Шерри Нил «Кокосовое масло и иммунная система». Считается, что длинноцепочечные жирные кислоты выпрямляют кровеносные сосуды и уменьшают любые блокировки в сердце, тем самым улучшая состояние сердца.
2. Другие преимущества:
- Содержит большое количество железа, которое может помочь при лечении анемии.
- Это может помочь в улучшении проблем с пищеварением.
- Это может помочь расслабить мышцы и нервную систему.
- Может помочь контролировать уровень сахара в крови и уровень кровяного давления. и помогает похудеть
Как приготовить свежее кокосовое молоко?
Желательно готовить кокосовое молоко в домашних условиях, свежее, а не упакованное.
- Натереть один целый кокос и добавить полстакана горячей воды.
- Оставьте смесь для охлаждения при комнатной температуре.
- Как только смесь охладится, процедите ее, чтобы получить молоко.
Одна чашка кокосового молока (приблизительно 240 г) имеет следующие питательные ценности:
- Калории — 550
- Жиры — 50,2 г (все виды жиров)
- Натрий — 40 г
- Углеводы — 14 г (в 250 г молока) )
- Белки — 6 г
- Витамин С — 11%
- Железо — 22%
- Кальций — 4%
Хорошо ли консервированное кокосовое молоко во время беременности?
Консервированное кокосовое молоко безопасно употреблять во время беременности, но вам необходимо следить за тем, чтобы консервная банка не подверглась коррозии, ржавчине, давлению или хранению при небезопасных температурах.
Кокосовое молоко содержит значительное количество насыщенных жиров, то есть 3 г в одной столовой ложке. Прием слишком большого количества насыщенных жиров может повысить как хороший, так и плохой уровень холестерина в организме. В случае консервированного молока вы должны знать об уровне своего потребления, поскольку он не должен превышать ваши ежедневные потребности.
Помимо вышесказанного, другие причины, по которым вы не можете выбрать консервированное кокосовое молоко:
1. Бисфенол — A (BPA):
Это химическое вещество, обычно используемое в оболочке банок для упакованных пищевых продуктов.Этот BPA может постепенно выщелачиваться в кислые, жирные или соленые продукты, такие как кокосовое молоко, овощи, помидоры и супы. В исследовании утверждается, что существует связь между высоким уровнем BPA у матерей и нейроповеденческими проблемами у младенцев (19).
2. Гуаровая камедь:
Гуаровая камедь — добавка, присутствующая в консервированном кокосовом молоке. Это галактоманнан, полисахарид, и это в основном молотый эндосперм гуаровых бобов. Были жалобы, такие как сильные спазмы в животе, расстройство желудка, метеоризм и диарея, поскольку бобы трудно перевариваются.В клиническом эксперименте пациенты, у которых были проблемы с кишечником, показали улучшение, когда они прекратили использовать консервированное кокосовое молоко в своей диете.
3. Нарушение всасывания фруктозы:
Это расстройство пищеварения, характеризующееся нарушением транспорта фруктозы (простой сахар, содержащийся во фруктах, овощах и меде) через тонкую кишку. Повышенные уровни фруктозы в кишечнике вызывают чрезмерный рост бактерий. Это, следовательно, уменьшает поглощение воды в кишечнике. Беременные женщины с воспалительным заболеванием кишечника (IBD) и синдромом раздраженного кишечника (IBS) сильно страдают от мальабсорбции фруктозы (20).
Согласно краткому описанию диеты с ограниченным употреблением фруктозы, больница Святого Луки рекомендует ограничить использование кокосового молока и сливок. Кокосовое молоко содержит сахар, включая фруктозу (21). Поэтому следует также избегать тех, кто страдает от IBD и IBS расстройств.
Часто задаваемые вопросы:
1. Безопасен ли сок buko для беременных женщин?
Сок Буко или кокосовый сок — это смесь кокосовой воды, нежного кокосового мяса и молока. Это очень освежающий и полезный напиток, популярный на Филиппинах.Все, что вам нужно сделать, это извлечь кокосовую воду, очистить мясо и положить их в кувшин. Добавьте молоко, сахар и много кубиков льда. Разрешить смесь растопить, а затем подавать. Поскольку напиток представляет собой комбинацию кокосовой воды, мяса и молока, его можно безопасно употреблять беременным женщинам.
2. Нужна ли пастеризация кокосовой воды?
В отличие от других фруктовых соков, которые лучше пастеризованы, нежная кокосовая вода традиционно употребляется в свежем виде. Однако, если вы потребляете упакованную или консервированную кокосовую воду, пастеризация обязательна для обеспечения микробиологической безопасности.
Нежный кокосовый орех — мудрый выбор во время беременности. Его многочисленные продукты, такие как мясо, молоко и вода, могут быть полезны как для матери, так и для развивающегося плода. Однако обеспечение качества кокосов очень важно в этом отношении. Даже количество должно управляться с осторожностью. Избыток кокосовой воды, кокосовое молоко и кокосовое мясо имеют свои последствия. Таким образом, потреблять их разумно.
Надеюсь, у вас есть вся информация о кокосовой воде во время беременности.Если у вас есть чем поделиться, напишите нам в разделе комментариев ниже.
Ссылки:
Рекомендуемые статьи:
Была ли эта информация полезной? ,Орехи для кишечника: Что полезно для здоровья кишечника – 8 продуктов с доказанным эффектом – Польза и вред орехов для здоровья человека. Виды орехов
Польза и вред орехов для здоровья человека. Виды орехов
Во всем мире для укрепления и поддержания здоровья рекомендуются употреблять больше еды растительного происхождения, включая орехи. Они являются одними из древнейших продуктов питания на Земле. Поистине, это редкий продукт, в составе которого содержится огромное количество разнообразных микроэлементов, витаминов и минералов. Орехи богаты жирами и белками как никакой другой продукт. Благодаря этому, орехи заслуженно находятся на наших столах. В природе существует большое количество их видов орехов.
Какие бывают виды орехов
Разнообразие орехов очень велико, но к самым популярным в России относятся:
- арахис,
- бразильский орех,
- грецкий орех,
- лесные орехи,
- каштан,
- кедровые орехи,
- кешью,
- миндаль,
- мускатный орех,
- фисташки,
- фундук.

Химический состав орехов
Данный растительный продукт насыщен полезными веществами, отвечающими за крепкое здоровье и благополучие. Калорийность орехов — 500 – 600 ккал на 100 г.
В состав всех видов входят:
Витамины: А, Е и группы В.
Минералы: железо, калий, кальций, магний, медь, селен, фосфор.
Орехи содержат около 60 – 70% растительных жиров, которые отличаются от животных жиров почти полным отсутствием холестерина. Следовательно, они не нанесут вреда сердечно-сосудистой системе. Благодаря употреблению орешком, человеческий организм получает омега‑3, омега‑6, омега‑9.
Примечательно и то, что орехи являются богатым источником растительного белка (20%), включая аминокислоту аргинин. Этот элемент превращается в организме в оксид азота, что придает эластичность кровеносным сосудам.
Помимо этого данный растительный продукт включает в себя стерин, углеводы и клетчатку.
Состав орехов, 100 г
| Название | Белки, г | Жиры, г | Углеводы, г | Ккал на 100 г |
|---|---|---|---|---|
| Арахис | 26 | 45 | 10 | 551 |
| Бразильский орех | 14 | 66 | 5 | 656 |
| Грецкий орех | 15 | 65 | 7 | 654 |
| Каштан | 3 | 3 | 31 | 166 |
| Кешью | 26 | 54 | 13 | 643 |
| Миндаль | 19 | 54 | 13 | 609 |
| Мускатный орех | 6 | 36 | 29 | 525 |
| Фисташки | 20 | 50 | 7 | 556 |
| Фундук | 15 | 61 | 9 | 651 |
Сколько орехов можно съедать в день
Благодаря повышенной калорийности, как уже было сказано выше, в среднем 500 – 600 ккал на 100 г, орешки насыщают человека на продолжительное время. Это довольно тяжелый продукт для переваривания, поэтому рекомендуется перед употреблением их замочить в воде на 8 – 10 ч для лучшего усвоения.
Суточная норма орехов — 30 – 35 г (примерно 1 горсть), это примерно:
- 15 – 20 шт. арахиса,
- 10 шт. бразильских орехов,
- 20 шт. грецких орехов,
- 4 каштана,
- 2 ст.л. кедровых орешков,
- 10 шт. кешью,
- 20 шт. миндаля,
- 4 шт. мускатного ореха,
- 60 шт. фисташек,
- 20 шт. фундука.
Если есть возможность, за один прием съедать несколько видов орехов.
 Замачивание миндаля
Замачивание миндаляПолезные свойства и польза орехов для организма
- укрепляют иммунитет,
- выводят токсины и шлаки из организма,
- гонят желчь,
- усиливают деятельность кишечника,
- понижают уровень холестерина в крови,
- профилактика и лечение заболеваний сердца,
- придают сосудам эластичность,
- лечат заболевания предстательной железы,
- являются природными афродизиаками,
- усиливают потенцию,
- стимулируют работу мозга,
- улучшают память,
- снимают нервное напряжение,
- устраняют бессонницу,
- лечат кожные заболевания,
- улучшают состояние кожи, волос и ногтей,
- продлевают молодость.
Употребление горсти орехов на протяжении 5 дней понижает вероятность возникновения диабета на 27% и болезней сердечно-сосудистой системы на 30 – 50%. А две горсти приводит к снижению уровня холестерина в крови на 5%.
Грецкие орехи
Является одним из самых популярных орехов в России. Они содержат большое количество минеральных веществ и витаминов. Большое значение в составе грецкого ореха имеет магний. При его недостатке повышается риск развития атеросклероза и астмы. Кроме всего, этот микроэлемент крайне важен для сердца.
Кроме обычного употребления в пищу, народной медициной рекомендуется использовать чуть ли не все части этого растения. Например, листья грецкого ореха помогают в борьбе с базедовой болезнью и с туберкулезом. Для лучшего эффекта отвар из листьев грецкого ореха нужно пить трижды в день. Для лечения ревматизма рекомендуется использовать отвар для лечебных ванн. Отвар из перегородок грецкого ореха эффективен и при заболеваниях горла (например, ангине) – необходимо делать полоскания. Чайная ложка раскрошенных перегородок ореха заливается стаканом кипятка и настаивается в течение нескольких часов.
При заболеваниях кишечника не рекомендуется употреблять в пищу грецкие орехи. Однако, при повышенной кислотности можно употребить 2 – 3 орешка. При гипертонии рекомендуется курсами употреблять грецкие орехи довольно продолжительное время – около 2 месяцев по 5 – 6 орехов. При этом орехи можно заправить медом. Связано это с повышенным содержанием магния в орехах, который очень полезен для сердца.

Миндаль
Орех в растолченном виде помогает при мочекаменной болезни. Если у вас бессонница, анемия или мучает бронхиальная астма – смешайте растолченный миндаль с медом и употребляйте ежедневно.
Фисташки и арахис
Эти орехи помогут справиться с головной болью и избавят вас от плохого настроения. Если вы находитесь в постоянном стрессе и ведете напряженный график – фисташки и арахис вас спасут!
Лесные орехи
Применяются в лечении заболеваний предстательной железы, импотенции и недержания мочи. Для этого необходимо употреблять настой из коры и листьев орехового дерева. Сами орехи, как и грецкие, очень полезны для сердца и кишечника. Единственное ограничение – в день можно съесть максимум 10 орешков.
Фундук
При его употреблении улучшается работа сердечно-сосудистой системы, так как он понижает уровень холестерина в крови, очищает ее, повышает уровень гемоглобина, нормализует работу сердца, укрепляет миокард. Также продукт полезен для нервной системы и для хорошей работы головного мозга.

Противопоказания и вред
- индивидуальная непереносимость,
- аллергия,
- дети до 5 лет,
- избыточный вес.
Как и любым другим продуктом, орехами не стоит злоупотреблять. При употреблении в больших количествах, они могут спровоцировать пищевую аллергию. Далеко не все знают, что аллергия на арахис может привести к смерти.
С осторожностью нужно относиться к продукту и людям, страдающим избыточным весом, ведь орехи имеют высокую калорийность.
При их покупке продукта стоит обратить внимание на его состояние и срок годности. Например, в состав незрелого миндаля входят цианиды, которые могут быть ядовиты. Кроме того, на прилавках магазинов можно встретить зараженные плесневыми грибками продукт, которые вырабатывают канцерогены. Подойдите ответственно к их покупке.
Как выбирать и как хранить орехи в домашних условиях
К сожалению, на прилавках магазинов и рынков продается большое количество некачественного товара, поэтому почитайте нашу статью «Где купить и как выбирать сухофрукты и орехи», чтобы не навредить своему здоровью.
Орехи рекомендуется хранить в стеклянной или деревянной посуде с плотной крышкой. Отличные условия для хранения — сухость, темнота, прохлада. В холодильнике продукт хранится примерно 4 мес, в морозилке — полгода.
Тепло и влажность является хорошей средой для размножения грибков. Если на орехах появилась плесень, обязательно их выбрасывайте, так как они потеряли свои полезные свойства, и стали токсичными.
Чтобы этого не произошло советуем соблюдать вышеперечисленные правила, и покупать орехи в небольших количествах.

Применение орехов
Лечение орехами
При ангине. 1 ч.л. измельченных перегородок грецкого ореха залейте 1 стаканом кипятка. Спустя 2 ч прополощите горло получившимся средством. Процедуру повторять 3 – 4 раза в день.
От язвы желудка. Принимайте за 30 мин до приема пищи по 1 ст.л. измельченных кедровых орешков 3 раза в день.
При гипертонии. Ежедневно съедайте 5 – 7 шт. грецкого ореха на протяжении 1,5 мес. Затем сделайте перерыв 30 дней.
От мигрени. Чтобы избавиться от головных болей необходимо съедать каждый день по 50 г миндаля.
От повышенного холестерина. Каждый день ешьте по 30 г миндаля.
От тошноты. Съешьте 2 – 3 шт. фисташек. Хорошенько их пережуйте.
При бесплодии. Съедайте по 1 бразильскому ореху в день.
Для потенции. Грецкие орехи + мед в пропорции 1:1. Смесь стоит принимать ежедневно по 2 ч.л. 3 раза в день.
При невралгии, импотенции. 0,5−1 ст.л. листьев лесного ореха залейте кипятком. Принимайте 1 раз в день перед едой за полчаса.
От фурункул. Измельченные кедровые орехи + немного воды. Кашицу нанесите на проблемную зону в виде компресса.

Орехи в кулинарии
Орехи используют в различных отраслях промышленности, но лидером, бесспорно, является пищевая. Пользу орехи приносят только в том случае, если их употреблять в сыром виде и предварительно замочив в воде (на 5 – 8 ч) для лучшего усвоения, как уже было сказано выше. Они служат прекрасным дополнением при приготовлении различных блюд, начинок, соусов, приправ. Наверное, самое лучшее вкусовое сочетание, не говоря уже о пользе для организма, дают орехи с медом, лимоном и курагой — «Витаминная смесь» (рецепт).
С помощью орехов можно не только повысить калорийность блюда, но и улучшить вкус готового изделия. Наверное, нет лучшего средства, с помощью которого можно быстро утолить голод. Но лучше употреблять их отдельно или с фруктами.
Рецепты с орехами
Много рецептов можете найти у нас на сайте «Бестужева лавка» в разделе «Рецепты».
 Конфеты Трюфели
Конфеты ТрюфелиИтак, орехи — это поистине кладовая витаминов может сохранять полезные свойства в течение длительного времени независимо от времени года. По калорийности орехи не уступают мясным и молочным продуктам (от которых надо отказаться!!!), но намного полезнее и легче усваиваются организмом человека. Вот почему они являются незаменимым продуктом в рационе вегетарианцев, веганов, сыроедов и людей, соблюдающих пост. Жиры, содержащиеся в орехах, не наносят вред здоровью, помогают организму справиться с некоторыми болезнями, укрепляют иммунитет. Постоянно имея в своем рационе орехи, можно продлить свою молодость, сохранить здоровье. Полезны орехи в любом возрасте – от детского до преклонного.
Какой вид ореха любимый у вас?
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Грецкие орехи полезны для кишечника и кровеносных сосудов.
То, что грецкие орехи полезны, знают практически все. Тем не менее, некоторые люди опасаются есть их много, поскольку они обеспечивают впечатляющую каллорийность — 650 ккал в 100 г. Но исследования показывают, что употребление в пищу грецких орехов не приводит к увеличению веса. Вместо этого, грецкие орехи улучшают много показателей здоровья: кровяное давление, уровень холестерина, сахар в крови, сосудистое состояние. Под влиянием которых улучшается и общее состояние здоровья. Одно из исследований также показало, что грецкие орехи положительно влияет на кишечную флору и здоровье толстого кишечника, что, как известно, является ключом к здоровью.
Грецкие орехи обеспечат здоровые кровеносные сосуды
Грецкие орехи — замечательный продукт, который в блюдах отлично сочетается с хлопьями, салатами или овощными блюдами. Много полезных рецептов хлеба включают грецкий орех. К тому же их можно есть в качестве закуски, что не только вкусно, но и полезно.
Многочисленные рецепты с грецкими орехами регулярно фигурируют в научных исследованиях:
В сентябре 2013 года исследователи Yale-Griffin Prevention Research Center штата Коннектикут заявили, например, что употребление в пищу грецких орехов может защитить от диабета и сердечно-сосудистых заболеваний.
Ежедневно, в течение восьми недель, по 56 г грецких орехов
Их исследование, в котором приняли участие 46 взрослых в возрасте от 30 до 75 лет, появилось в журнале американского колледжа питания (Journal of the American College of Nutrition). Участники имели избыточный вес и ИМТ более 25. Они все не курили, но вместо этого имели, по крайней мере, один дополнительный фактор риска для метаболического синдрома, который обычно предшествует диабету или сердечно-сосудистым проблемам. Они включают в себя четыре характеристики: ожирение, высокий уровень холестерина, резистентность к инсулину и гипертонию.
Субъекты были разделены на две группы. Испытуемые съедали в рационе ежедневно по 56 г грецких орехов, восемь недель подряд (очищенные и необжаренные), другие (контрольная группа) не ели орехов. Потом они поменялись. Это означает, что контрольная группа теперь принимала восемь недель ежедневно по 56 г грецких орехов, в то время как основная группа теперь уже не ела грецкие орехи.
Грецкий орехГрецкие орехи делают сытым и вытесняют нездоровую пищу из рациона
«Известно, что изменить рацион питания для многих людей сложно, но теперь есть некоторая пища, которая решила эту проблему, — сказал д-р Дэвид Кац (David Katz), руководитель исследовательского центра профилактики Яале-Гриффин (Yale-Griffin Prevention Research Center) и руководитель исследовательской группы.
Наша теория заключается в следующем: Если вы насыщаете рацион продуктами с высокой плотностью питательных веществ, то это имеет по крайней мере два преимущества: с одной стороны, организм извлекает выгоду из нового поступления питательных веществ, а с другой стороны, насыщается свежей (и полезной) пищей настолько сильно, что вы автоматически удаляте из рациона некоторые менее полезные и менее богатые питательными веществами продукты».
Грецкие орехи не способствуют набору веса
Наиболее интересно в вышеупомянутом исследовании то, что грецкие орехи также улучшают функции эндотелия. В то же время, субъекты субъекты исследования даже не набрали вес — хотя 56 г грецких орехов поставляет по меньшей мере, 350 ккал.
Эндотелий представляет собой слой клеток, который выстилает внутренние кровеносные сосуды. Этот слой клеток отвечает за регулирование размера сосудов. Если речь идет о так называемой эндотелиальной дисфункции. То есть, если эндотелий больше не может выполнять своё назначение должным образом, это способствует развитию атеросклероза, со всеми его осложнениями для сердечно-сосудистой системы.
Кроме того, у испытуемых, имевших ранее повышенные систолическое артериальное давление, ситуация заметно улучшилась именно в группе употреблявших грецкий орех.
Грецкие орехи регулируют кишечную флору
В другом исследовании, опубликованном в июле 2017 года в журнале Пищевая биохимия (Journal of Nutritional Biochemistry) — представлены результаты исследований Центра медицинских наук Луизианы (Louisiana State University Health Sciences Center). Они обнаружили, что диета, которая включает в себя регулярно и грецкие орехи, очень положительно влияет на кишечную флору. Возможно будет найден еще какой механизм действия грецких орехов на здоровье.
Ученые из группы доктора Лаури Байерли (Lauri Byerley), профессора физиологии Университета штата Луизиана заявили: «грецкие орехи можно называть Суперпища, потому что они очень богаты омега-3 жирными кислотами, антиоксидантами, витамином Е и ценными волокнами. Теперь мы обнаружили, что грецкие орехи могут регулировать ещё и кишечную флору «.
Увеличение разнообразия кишечной флоры путем потребления грецких орехов
Они исследовали это свойство грецких орехов на мышах. Одна группа подопытных не получала среди прочего питания грецких орехов, другая группа получала. В последующем исследовании соответствующей кишечной флоры в нисходящей ободочной кишке показали определённые различия:
В основной группе присутствующее количество и типы бактерий значительно изменилось. В частности, увеличилось число полезных лактобактерий, поэтому предполагается, что грецкий орех имеет пребиотический эффект, то есть поставляет кишечную флору с пищей.
Грецкие орехиНизкое разнообразие кишечной флоры способствует болезни и ожирения
Предыдущие исследования показали, что низкое разнообразие кишечной флоры (небольшое число бактериальных штаммов) связано с ожирением и другими заболеваниями. Это влияет на развитие воспалительных заболеваний кишечника — сказала профессор Байерли. Если, однако, найти способы привести обратно в норму разнообразие кишечной флоры, как это представляется возможными, например, с грецким орехом, то это нормализует общее состояние здоровья, уменьшая воспалительные процессы. Что в свою очередь также облегчает потерю веса.
Грецкие орехи ингибируют рак
Исследования на животных показали также, что грецкие орехи способствуют росту здоровых клеток мозга и сокращают размер опухоли в случае рака. По поводу рака соответствующее исследование грецкого ореха было опубликовано в июне 2016 года. В то же время ученые из Университета штата Коннектикут доказали, что регулярное употребление грецких орехов оказывает положительное влияние на кишечную флору, что подавляет развитие рака легких. Испытания проводились опят же на мышах.
Ешьте по 30 грамм грецких орехов в день
Когда животным обеспечили рацион в виде грецких орехов от 7 до 10,5 процентов от общего потребления калорий, они стали гораздо менее подвержены риску рака. Причём остальная часть их рациона соответствовала качеству типичного американского ежедневного рациона. У человека эта доля орехов в рационе соответственно составит примерно 30 г, что на самом деле не много, и может быть легко добавлено в ежедневный рацион.
Несмотря на то, что представленные исследования проводились на мышах и клинические испытания еще не завершены, директор исследования заявил, что он не будет ждать, пока в конце концов, будет установлен окончательный результат, и уже с этого дня начнёт есть грецкие орехи ежедневно.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
115
Ученые выяснили, что грецкие орехи полезны для сердца и кишечника
2020-01-17T15:21+0300
2020-01-17T15:21+0300
https://ria.ru/20200117/1563547303.html
Ученые выяснили, что грецкие орехи полезны для сердца и кишечника
https://cdn24.img.ria.ru/images/148436/33/1484363362_0:84:1000:647_1036x0_80_0_0_9a8b4a6ba334fffb028ab5b8f31e6ce4.jpg
РИА Новости
https://cdn22.img.ria.ru/i/export/ria/logo.png
РИА Новости
https://cdn22.img.ria.ru/i/export/ria/logo.png
МОСКВА, 17 янв — РИА Новости. Ученые выявили, что добавление грецких орехов в ежедневный рацион увеличивает количество полезных бактерий в кишечнике, а также способствует укреплению сердца. Результаты исследования опубликованы в журнале Nutrition.Американские ученые из Университета штата Пенсильвания ранее выяснили, что диета с низким содержанием насыщенных жиров, включающая грецкие орехи, снижает уровень холестерина и кровяное давление, способствуя тем самым укреплению сердца. В новой работе авторы решили узнать, как влияют грецкие орехи на работу желудочно-кишечного тракта.
Для исследования исследователи набрали 42 добровольца с избыточной массой тела в возрасте от 30 до 65 лет. До начала эксперимента участники в течение двух недель питались как среднестатистические американцы.
После этого их случайным образом разделили на три группы. В диетах всех трех групп насыщенные жиры были заменены либо грецкими орехами, либо растительными маслами. Одна из диет содержала цельные грецкие орехи; вторая была без грецких орехов, но включала альфа-линоленовую кислоту (ALA), содержащуюся в грецких орехах, и полиненасыщенные жирные кислоты; третья — тоже без грецких орехов, но с ALA и другой жирной кислотой — олеиновой.
Эксперимент продолжался шесть недель. Ученые анализировали фекальные пробы участников, собранные за 72 часа до того, как участники закончили предварительную диету и трижды в период опытной диеты.

7 декабря 2019, 10:41
Ученые выяснили, какой режим питания поможет похудетьРезультаты показали, что ежедневное употребление грецких орехов в рамках здоровой диеты приводит к увеличению количества полезных бактерий в кишечнике.
«Диета с грецкими орехами обогатила ряд полезных для здоровья кишечных бактерий, — приводятся в пресс-релизе университета слова Кристины Петерсен (Kristina Petersen), одного из авторов исследования. — Прежде всего, это Roseburia, которая связана с защитой внутренней оболочки кишечника. Мы также видели обогащение у Eubacteria eligens и Butyricicoccus».
Авторы считают, что между изменением кишечного микробиома и благотворным влиянием грецких орехов на сердечно-сосудистую систему существует прямая связь.
Так, рост количества Eubacterium eligens приводит к снижению кровяного давления, а Lachnospiraceae — к снижению артериального давления, общего и «плохого» холестерина. В группах, где грецкие орехи были заменены растительными маслами, рост этих бактерий не наблюдался.
«Замена обычной закуски, особенно если это нездоровая пища, грецкими орехами — это небольшое изменение, которое вы легко можете сделать, чтобы улучшить свое питание», — говорит Петерсен.
Ученые считают, что употребление 50-80 грамм грецких орехов в день положительно влияет на микробиом кишечника, снижает риск сердечных заболеваний и способствует общему оздоровлению организма.
«Такие продукты, как цельные грецкие орехи, обеспечивают разнообразные субстраты — например, жирные кислоты, клетчатку и биологически активные соединения — для питания нашего кишечного микробиома, — объясняет Регина Ламенделла (Regina Lamendella) из колледжа Джуниата, также участвовавшая в исследовании. — В свою очередь, это помогает генерировать полезные метаболиты для нашего организма».
 9 декабря 2019, 14:20РИА НаукаУченые разработали здоровую диету для любителей мяса
9 декабря 2019, 14:20РИА НаукаУченые разработали здоровую диету для любителей мясакрепят или слабят, грецкие, арахис, миндаль
Орехи при запоре эффективны благодаря цельным маслам, витаминам и микроэлементам. Микронутриенты необходимы для нормального функционирования желудочно-кишечного тракта и всего организма в целом. Семена и орехи – базовый элемент ежедневного рациона любого человека. Указанные продукты содержат фитиновую кислоту, которая затрудняет всасывание полезных веществ, поэтому продукцию предварительно замачивают на 2-4 часа, лучше на ночь, прокаливают на сковороде или подсушивают в духовом шкафу.
При хорошей переносимости рекомендовано употребление жареного фундука, кокоса, грецкого, бразильского, мускатного, кедрового и бразильских орехов, миндаля, кешью, каштанов. Этот калорийный продукт назначают взрослым, детям и пожилым в небольших порциях, по предварительному согласованию с диетологом или нутрициологом. Беременные и женщины на грудном вскармливании вводят продукт постепенно, употребляют небольшими порциями, наблюдая за реакцией организма.
Полезное действие орехов и семечек на кишечник
Орехи богаты витаминами, минеральными веществами, жирными кислотами, жирами, белком, аминокислотами, стеариновой кислотой, белками, углеводами. Начинают действовать через 1-2 часа, эффект сохраняется на несколько суток. Рекомендовано принимать не более 30-40 грамм продукта в день. Не более 4-5 бразильских орехов, 3-4 каштанов, 10 кешью или миндаля. Причина – высокая калорийность.

Все орехи являются полезными. Однако в зависимости от сорта в продукте преобладает то или иное количество полезных микроэлементов и масел.
Орехи калорийны. Во время беременности быстро насыщают, заряжают энергией, повышают устойчивость нервной системы к стрессовым ситуациям. Препятствует атеросклерозу, сердечно-сосудистым заболеваниям, обменным нарушениям, нормализуют вес, настроение, работоспособность.
Употребление продукта оказывает такие терапевтические действия:
- нормализует состояние иммунной системы;
- продлевает молодость;
- выводит шлаки и токсические вещества;
- нормализует состояние ногтевых пластин, волос, кожных покровов;
- активизирует функциональное состояние желчного пузыря, желудочно-кишечного тракта;
- нормализует сон.
Важно! При хорошей переносимости семена используют ежедневно: добавляют в супы, каши, салаты. Умеренное употребление продуктов не вызывает нарушений, нормализует стул, обогащает организм полезными веществами.
Орехи крепят или слабят: разрешенные при запоре плоды
Пациентам с запорами рекомендовано употребление миндаля, арахиса, грецких и лесных орехов. Для улучшения усвоения жирных кислот дополнительно в рацион вводят пищу, богатую витамином К2: листовую зелень, шпинат, латук, а также овощи, в которых содержится клетчатка. Орехи и мед несочетаемы, поскольку могут усугубить дисфункцию желудочно-кишечного тракта.
Доступная альтернатива орешкам и семенам – свежеприготовленное масло холодного отжима. Не является цельным продуктом, но при хорошей переносимости используется в качестве замены.
Будут орехи крепить или слабить, зависит от состояния желудочно-кишечного тракта, переносимости продукции, наличия сопутствующих болезней. Употребление избыточного количества жирной пищи провоцирует расстройство стула. При запорах рекомендовано отказаться от кондитерских изделий, мясных консервов, первых блюд с мясным или рыбным бульоном, рисовой каши, картофельного пюре, манки, макаронных изделий, какао, шоколада, крепкого чая, бананов, груш, черники, гранатов.

Ядра орехов содержит растительный белок, который особенно важно употреблять вегетарианцам. Орехи жирные, но содержат минимум углеводов, благодаря их в минимальном количестве можно включать в рацион худеющих.
Продукт употребляют в чистом виде, а также используют для приготовления пасты, растительного молока, урбеча. Жмых после приготовления молока добавляют в выпечку, супы, салаты.
Грецкий орех
Грецкий орех – источник витаминов, минералов, полезных жиров, которые нормализуют перистальтику и предотвращают запоры у взрослых и детей. Грецкий орех слабит или крепит? Чтобы продукт хорошо усвоился, его тщательно и медленно пережевывают. Грецкий орех богат белком, при избыточном употреблении вызывает аллергическую реакцию.
Употребление 25-35 грамм продукта в день будет благоприятно влиять на перистальтику кишечника, функциональное состояние желудочно-кишечного тракта, закреплять. Аскорбиновая кислота повышает защитные свойства организма, ускоряет процесс выздоровления при инфекционных патологиях.
Арахис
Арахис – представитель семейства бобовых. Нормализует функционирование желудочно-кишечного тракта. Этот диетический продукт используют для приготовления сладких и основных блюд. Употребляют сырым и в жареном виде. Соленый арахис при проблемах ЖКТ не рекомендован.
Применение арахиса не рекомендовано людям с:
- гастритом;
- артритом;
- энтероколитом;
- подагрой;
- язвенной болезнью желудка и двенадцатиперстной кишки.
Важно! Такой продукт богат калием, магнием, растительными жирами, кислотами. Благодаря клетчатке нормализуется процесс пищеварения, ускоряется эвакуация кишечника. Рекомендовано употреблять не более 50-60 грамм продукта в день. Арахис слабит при индивидуальной непереносимости. Избыточное употребление чревато аллергическими реакциями, в тяжелых случаях – анафилактическим шоком.
Миндаль
Миндаль богат селеном, йодом, марганцем, растительной клетчаткой. Восстанавливает состояние кожи, волос, ногтей. Используют ежедневно, после предварительного замачивания. Масла, которые содержатся в миндале, нормализуют функциональное состояние органов желудочно-кишечного тракта.

Миндаль производит оздоравливающий эффект — применяется при диабете, заболеваниях органов дыхательной системы, отлично влияет на состояние волос, кожи, зубов.
Фундук
Фундук и лесной орех более чем на 70% состоят из растительного жира, линолевой, линоленовой кислоты, витамина Е, клетчатки, омега-3. Такой продукт стимулирует пищеварение, нормализует холестерин, ускоряет регенерацию поврежденных тканей, препятствует запорам. Можно съедать до 5-7 фундучных орешков в день.
Кокос
Кокос – ароматный орех, богатый клетчаткой, полезными жирами и аминокислотами, природными антибиотиками. Ежедневное употребление кокосового масла препятствует воспалительными процессам, уменьшает проявления кандидоза, восстанавливает микрофлору кишечника. Подходит для приготовления паст, молока, сливок. Кокосовое масло – оптимальный продукт для жарки с высокой точкой дымления.
Регулярное употребление кокосовых орехов нормализует дефекацию, микробиоту, защитные свойства организма, повышает местный иммунитет.
Какие орехи запрещено употреблять при затрудненной дефекации
При индивидуальной непереносимости, аллергической реакции на орехи, которая проявляется затруднениями дефекации, употребление любых орехов не рекомендовано. При тошноте, рвоте, горечи во рту после их употребления рекомендовано обратить внимание на функционирование печени и желудочно-кишечного тракта, пройти тест на переносимость такого продукта. Симптомы пищевой непереносимости – показание для исключения орехов из ежедневного рациона.
Особую осторожность проявляют люди с атопическим дерматитом, полинозом, псориазом, неспецифическим язвенным колитом, рассеянным склерозом, сахарным диабетом, АИТ и другими аутоиммунными процессами. Орехи и семена часто выступают триггерами, запускающими реакцию иммунной системы, могут спровоцировать ухудшение клинической картины, обострение болезни.
Употребления семечек при запорах: список одобренных семян
При запорах ребенку и взрослому рекомендовано кушать перемолотый лен, чиа, мак, а также семечки подсолнуха и тыквы. Семена также предварительно замачивают на ночь и прокаливают на сковороде. Семечки крепят или слабят? Для улучшения биодоступности льняные семена предварительно смалывают в кофемолке.
Важно! Семена нормализуют функционирование не только пищеварительного тракта, но и женской репродуктивной системы. В фолликулярную фазу употребляют семена, богатые эстрогеном, для созревания доминантногно фолликула: лен в сочетании с подсолнечником. В лютеиновую – требуется цинк и витамин Е, которыми богаты тыквенные семечки.
Нормализация гормонального фона приводит к улучшению функционирования органов желудочно-кишечного тракта, предотвращает запоры.
Что делать, когда возник запор от орехов или семечек: рекомендации доктора
Если употребление семечек и орехов вызывает запор, их употребление прекращают. В рацион вводят клетчатку, яблочный или ананасовый пектин, псиллиум, соблюдают питьевой режим. Назначают схему медикаментозной терапии с учетом возраста и особенностей организма пациента.
Любые орехи и арахис не рекомендовано употреблять в вечернее время: это может спровоцировать тяжесть, тошноту, боль в эпигастрии.
Если самочувствие не улучшается, и пациента беспокоят регулярные запоры, используют водяные, гипертонические, масляные, лекарственные клизмы, капли и таблетки со слабительным действием. Регулярные запоры – показание для консультации с врачом, проведения лабораторной и инструментальной диагностики.
Список литературы
- Булынко С.Г. Диета и лечебное питание при болезнях ЖКТ./С.Г. Булынко. Москва: Машиностроение, 2013. 256 c.
- Шульпекова Ю.О., Шептулин Д.А., Шульпекова Н.В. Принципы рационального питания при запоре.Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2018; 28(5): 117-125.
- Точиловская Л.Н. Лечебное питание при болезнях пищеварительной системы./Л.Н. Точиловская. М.: Феникс, 2015. 240 c.
13 самых полезных орехов и семян, которые стоит есть каждый день, чтобы оставаться здоровым

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту
красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Орехи и семена всегда пользовались популярностью во многих культурах — в виде полноценных перекусов, либо как ингредиенты блюд. Научные исследования подтверждают, что эти продукты — важная составляющая здорового питания. Регулярное присутствие в рационе хотя бы некоторых из них дает ощутимую пользу организму.
AdMe.ru собрал самые популярные и полезные орехи и семена, которые показывают свою эффективность в борьбе с болезнями и их профилактике.
1. Семена льна
Судя по результатам исследований, льняные семечки — настоящая бомба здоровья, так как их химический состав работает сразу в нескольких направлениях.
Льняные лигнаны — это натуральные гормоны-фитоэстрогены, они эффективны против роста раковых опухолей, в частности, рака молочной железы и простаты.
Содержащаяся в семенах клетчатка, обволакивая стенки желудка, препятствует развитию воспалительных процессов.
Одна столовая ложка размолотых семян содержит почти 2 грамма омега-3 жиров, которые оказывают лечебное действие на работу сердца и сосудов.
2. Семена кунжута
Полезный состав семян снижает артериальное давление, что служит профилактикой инфаркта миокарда, инсульта и почечной недостаточности.
Сезамол, сезаминол — антиоксиданты, которые содержатся в значительном количестве в семенах кунжута и практически нигде в природе больше не встречаются. Эти вещества значительно снижают показатели холестерина.
Высокое содержание жирных масел в составе семечек улучшает состояние кожи, волос и ногтей.
3. Семена тыквы
Содержат огромное количество аргинина. В организме эта аминокислота способствует расширению сосудов, улучшает ток крови по ним, что служит профилактикой гипертонической болезни.
Несмотря на высокую калорийность семян, в них содержится много белка, который легко усваивается организмом и нормализует уровень сахара в крови.
Высокое содержание витаминов А и Е, которые отвечают за упругость и гладкость кожи, объясняет популярность применения семян тыквы и масла в косметических целях.
4. Миндаль
Миндаль нормализует уровень липидов в крови, уменьшает риск сердечно-сосудистых заболеваний у пациентов с сахарным диабетом.
Миндаль в качестве перекуса либо перед основными приемами пищи снижает уровень жира в общей массе тела. Поскольку продукт — альтернатива животного белка, он дает длительное чувство насыщения, следовательно, переедание во время приемов пищи исключается.
Названа польза грецких орехов для сердца и кишечника | Здоровая жизнь | Здоровье
Ученые выявили, что добавление грецких орехов в рацион увеличивает количество полезных бактерий в кишечнике, а также способствует укреплению сердца. Результаты исследования опубликованы в журнале Nutrition.
 Для исследования исследователи набрали 42 добровольца с избыточной массой тела в возрасте 30-65 лет. Их случайным образом разделили на три группы. В диетах всех трех групп насыщенные жиры были заменены либо грецкими орехами, либо растительными маслами.
Для исследования исследователи набрали 42 добровольца с избыточной массой тела в возрасте 30-65 лет. Их случайным образом разделили на три группы. В диетах всех трех групп насыщенные жиры были заменены либо грецкими орехами, либо растительными маслами.Одна из диет содержала цельные грецкие орехи; вторая была без грецких орехов, но включала альфа-линоленовую кислоту (ALA), содержащуюся в грецких орехах, и полиненасыщенные жирные кислоты; третья — тоже без грецких орехов, но с ALA и другой жирной кислотой — олеиновой. Эксперимент продолжался шесть недель. Результаты исследований показали, что ежедневное употребление грецких орехов приводит к увеличению количества полезных бактерий в кишечнике.
Авторы работы считают, что между изменением кишечного микробиома и благотворным влиянием грецких орехов на сердечно-сосудистую систему существует прямая связь. Ученые сделали вывод, что употребление 50-80 грамм грецких орехов в день положительно влияет на микробиом кишечника, снижает риск сердечных заболеваний и способствует общему оздоровлению организма.
Ранее мы писали, что без вреда для здоровья можно съедать четыре мандарина ежедневно.
Врачи сходятся во мнении, что злоупотребление мандаринами может привести к развитию аллергических реакций, вздутию живота, обострению хронических заболеваний желудочно-кишечного тракта, так как фрукты содержат большое количество клетчатки.
Также мы писали, что без вреда для здоровья можно съедать четыре мандарина ежедневно. Врачи сходятся во мнении, что злоупотребление мандаринами может привести к развитию аллергических реакций, вздутию живота, обострению хронических заболеваний желудочно-кишечного тракта, так как фрукты содержат большое количество клетчатки.
Новости от АиФ.ua в Telegram. Подписывайтесь на наш канал https://t.me/aif_ukraine.
Названа польза грецких орехов для сердца и кишечника
цей матеріал доступний українськоюЕжедневное употребление грецких орехов приводит к увеличению количества полезных бактерий в кишечнике.
Грецкие орехи полезны для сердца и кишечника / ampodemoda.com
Ученые выявили, что добавление грецких орехов в рацион увеличивает количество полезных бактерий в кишечнике, а также способствует укреплению сердца.
Результаты исследования опубликованы в журнале Nutrition.
Читайте такжеНазван самый вредный продукт в мире
Для исследования исследователи набрали 42 добровольца с избыточной массой тела в возрасте 30-65 лет. Их случайным образом разделили на три группы.
В диетах всех трех групп насыщенные жиры были заменены либо грецкими орехами, либо растительными маслами. Одна из диет содержала цельные грецкие орехи; вторая была без грецких орехов, но включала альфа-линоленовую кислоту (ALA), содержащуюся в грецких орехах, и полиненасыщенные жирные кислоты; третья — тоже без грецких орехов, но с ALA и другой жирной кислотой — олеиновой. Эксперимент продолжался шесть недель.
Результаты исследований показали, что ежедневное употребление грецких орехов приводит к увеличению количества полезных бактерий в кишечнике.
Авторы работы считают, что между изменением кишечного микробиома и благотворным влиянием грецких орехов на сердечно-сосудистую систему существует прямая связь.
Ученые сделали вывод, что употребление 50-80 грамм грецких орехов в день положительно влияет на микробиом кишечника, снижает риск сердечных заболеваний и способствует общему оздоровлению организма.
Ранее эксперты рассказали, какие 4 витамина способны тормозить старение.
Если вы заметили ошибку, выделите ее мышкой и нажмите Ctrl+Enter
Народные способы лечения язвы желудка – как эффективно вылечить трофическое заболевание двенадцатиперстной кишки и его симптомы
Лечение язвы желудка народными средствами в домашних условиях
Данный недуг является хроническим заболеванием, проявляющееся появлением язв слизистой оболочки желудка или двенадцатиперстной кишки, болевых ощущений в подложечной области через некоторое время после употребления пищи или на голодный желудок («голодные» боли), рвотой, сезонными обострениями (весна и осень). Во время протекания болезни могут возникнуть осложнения. Благодаря народным средствам можно облегчить состояние во время обострения язвы, или полностью избавиться от нее.
Симптомы язвы желудка
- болевые ощущения в области пупка,
- боль имеет распирающий и приступообразный характер,
- «голодная» (ночная) боль возникает спустя 2 – 3 ч после еды (язва двенадцатиперстной кишки),
- «голодная» (ночная) боль возникает спустя 30 – 60 мин после еды (язва желудка),
- неприятные ощущения в подложечной области,
- кровь в каловых массах,
- потеря веса,
- чувство тошноты,
- рвота,
- изжога,
- запоры,
- бессонница, слабость.
Причины образования язвы желудка
Почему возникает данное заболевание? Как правило, причинами могут послужить неправильное питание, беспокойства, стрессы, курение и употребление спиртных напитков. Более подробно об этом можете почитать здесь.

Лечение язвы желудка в домашних условиях
Народная медицина предлагает множество рецептов по борьбе с данным недугом. Каждый может выбрать для себя наиболее подходящее натуральное средство.
Мед
Добавьте 1 – 2 ч.л. меда в стакан с теплой водой, температура которой не должна превышать 40°C, иначе он становится токсичным для организма. Медовую водичку принимайте 3 раза в день за 1,5−2 ч перед приемом пищи. Усилить эффект лечения поможет сок алоэ.
Необходимо алоэ измельчить при помощи блендера или кухонного комбайна. Понадобится его 0,5 стакана и 3⁄4 стакана меда. Смешайте все хорошенько и уберите в недоступное для света место на 3 дня, чтобы смесь настоялась. Затем добавьте в него 1 стакан свежевыжатого виноградного сока (из красных сортов) и снова уберите на 1 день.
Курс лечения составляет 1 – 2 месяца. Принимайте по 1 ст.л. 3 раза в день перед употреблением пищи. Данное народное средство подойдет для лечения язв желудка и двенадцатиперстной кишки, а также диспенсии, гастрита, плохого пищеварения.

Растительные масла
1. Оливковое масло при язве: смешайте 500 мл масла, 500 г меда и соком из 2 лимонов. Смесь следует принимать по 1 ст.л. 1 раз в день за полчаса до приема пищи. Курс лечения — 1 мес. Храните лекарство в холодильнике.
Также рекомендуется мелко порубить траву зверобоя, положить ее в банку и залить оливковым маслом. Масло должно покрывать только траву. После этого на дно высокой кастрюли положите солому или круг из асбеста, затем разместите банку. В кастрюлю залейте столько воды, чтобы она была на одном уровне с содержимым банки. Кастрюлю поставьте на средний огонь. Так как вода будет выкипать, ее надо будет подливать. Готовится это средство для лечения язв 6 ч. Не забудьте потом процедить и убрать его в прохладное место. «Лекарство» употребляйте 2 ст.л. за 30 мин до употребления пищи.
2. Масло шиповника от язвы желудка: очень быстро помогает справиться с болезнью. Смешайте 250 мл масла с 20 г порошка прополиса. Подержите смесь на водяной бане полчаса, не забывайте помешивать. После остывания профильтруйте ее. Принимать надо по 1 ч.л. до еды.
3. Будет весьма полезно облепиховое масло при язве желудка и двенадцатиперстной кишки, при хроническом гастрите с повышенной секрецией желудочного сока. Принимайте его по 10 мл за 30 мин до употребления пищи 2 раза в день. Масло заживляет рубцы, улучшает кровоснабжение желудка.

Натуральные свежевыжатые соки
Внимание! Пить напитки надо в умеренном количестве, иначе они могут сделать хуже.
Капустный сок: выпивайте по 5 стаканов в день. Пить его не очень приятно, поэтому можно добавить к нему в пропорции 3:1 сок сельдерея. Кстати, сельдерей тоже очень хорошо рубцует язвочки. Кроме того, к капустному соку можно добавить 1 – 2 ст.л. томатного, ананасового или лимонного сока. Сок храните только в холодильнике. Сок надо пить каждый день по 250 мл на пустой желудок. Продолжительность приема составляет 3 недели.
Картофельный сок: для профилактики — 0,5 стакана в день на протяжении 1 недели; при обострениях — выпивать 1 л в день (курс лечения — 1 неделя). Пить сок надо натощак.
Морковный сок: суточная доза — 1 л, при этом необходимо отказаться от мучных изделий, сахара и крахмала.
Сок из черной смородины: ежедневно выпивайте по 100 мл. Продолжительность приема — 1 мес.

Травы
1. Необходимо собрать травяной сбор из 1 ч.л. семян укропа, 1 ст.л. цветков ромашки и 1,5 ст.л. липового цвета.
Для одной «дозы» потребуется залить 1 ст.л. данной смеси 1 стаканом горячей воды, а затем залить все это в термос и оставить настаиваться на 2 – 3 ч. Травяной настой следует пить 3 раза в день за полчаса до еды по половинке стакана. Курс лечения составляет — 3 недели, потом можно проделать его снова спустя 15 дней.
2. Залейте 1 ч.л. сушеницы топяной 1 стаканом горячей воды. Надо кипятить около 5 мин, затем настоять полчаса. После кипячения (по желанию) можно добавить 1 ч.л. меда — это ускорит рубцевание язв. Смесь пейте 3 раза вдень за 1 ч до еды по 1⁄4 стакана. Курс лечения составляет 30 – 45 дней, можно повторить через 1 месяц.
3. Настой из 5 г цветов пижмы на 1 стакан горячей воды очень хорошо справляется с язвенной болезнью желудка и двенадцатиперстной кишки, а также с энтероколитами. Для избавления от язв смесь надо употреблять по 0,5 стакана 3 раза в день; при энтероколитах — по 1 ст.л. 5 раз в день.
4. Очень хорошо с рубцеванием справляется стахис (клубеньки). Для приготовления чудо-лекарства потребуется 10 клубеньков. Обдайте их горячей водой, а затем съедайте по утром и перед сном на голодный желудок на протяжении 30 дней. Курс можно повторить спустя 15 дней. Способ противопоказан для людей с низким давлением.
Стахис укрепляет организм в целом, а также помогает при сахарном диабете. Доказано, что 1 ч.л. муки из клубней стахиса приравнивается 1 дозе инсулина.
 Стахис (клубеньки)
Стахис (клубеньки)Профилактика язвы
Лучший способ профилактики язв это правильное питание. На второе место можно поставить — отсутствие стрессов, расслабление, хороший сон, прогулки на свежем воздухе. Старайтесь не переживать по мелочам, чаще выбираться на природу. Освойте дыхательные упражнения, и почаще улыбайтесь. 🙂
Какую диету нужно соблюдать
Одной из главных причин появления язв является неправильное питание. Поэтому, чтобы от них избавиться следует пересмотреть свой рацион.
Обязательно надо отказаться от жареной пищи, рыбы и мяса. Сейчас на прилавках магазинов продается очень много «мусора». Под мусором подразумеваются продукты, вызывающие раздражение слизистой желудка. В первую очередь, к ним можно отнести копчености, чипсы, консерванты, дрожжевую продукцию, маринады, газированную воду, кофе, какао, острые приправы и др.
В самый пик заболевания следует соблюдать максимально щадящую диету на протяжении 10 – 15 дней. Самый лучший вариант это перейти на сыроедение (хотя бы на время) или устроить разгрузочные дни. Но учтите, что овощи и фрукты, которые содержат грубую растительную клетчатку (например, груши, огурцы, капуста, шпинат и др.) тоже есть нельзя.
Если по тем или иным причинам вы не можете или не хотите есть исключительно растительному пищу, то можете составить свой рацион из жидкой или желеобразной еды. После 15 дней можно начать есть полужидкую пищу (каши, пюре). Затем, как правило, людям с язвами назначают диету №1 (название из традиционной медицины). Смысл ее заключается в том, что еда готовится на пару, а продукты «пропускают» через терку. От соли тоже желательно полностью отказаться. Есть надо 6 раз в день понемногу и не калорийной пищи. Щадящей диеты рекомендуется следовать 2 – 6 месяцев — все зависит от состояния.
Следите за своим здоровьем.
Как вылечить язву желудка и гастрит за 10 дней картофелем
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Лечение язвы желудка народными средствами
Язва желудка – очень неприятное заболевание, которое повреждает слизистую желудка и может проникать далеко в желудочную стенку. Помимо медикаментозного лечения, это коварное заболевание можно вылечить и нетрадиционными способами.
Народная медицина изобилует различными методами, помогающими справиться с этим недугом. О том, какие существуют народные рецепты, которые позволяют устранить симптомы язвенной болезни, рассмотрим далее.
Причины возникновения язвы
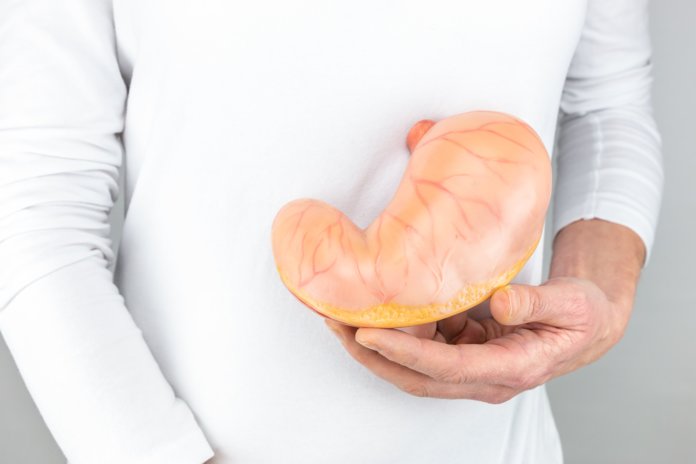

Для эффективного лечения язвы желудка нужно разобраться с причинами возникновения этого заболевания. Недавние исследования установили, что основной причиной является хеликобактерная инфекция. Но стоит помнить, что сам по себе возбудитель заболевания безвреден. Бактерия может активизироваться только при определенных факторах.
К возникновению язвы желудка и двенадцатиперстной кишки приводят:
- Постоянный стресс и нервное напряжение.
- Злоупотребление табаком и алкоголем.
- Частое использование фармацевтических препаратов из группы НПВП: аспирин, ацеклофенак, лорноксикам, напроксен, амидопирин.
- Неправильное питание и отсутствие полноценного рациона.
- Наследственная предрасположенность к заболеванию.
В случае язвы желудка одинаково вредят и диеты, и переедание. Не рекомендуется злоупотреблять острыми приправами и жирами растительного или животного происхождения. Отрицательно влияют нерегулярное питание и еда всухомятку. Но наибольший вред наносит газированная сладкая вода и пищевой мусор (чипсы, попкорн).
Нередко несколько факторов влияют одновременно. В этом случае человек попадает в группу риска. При возникновении симптомов заболевания надо действовать без промедления, чтобы вовремя вылечить язву желудка.
Симптомы язвы желудка


Язву желудка можно диагностировать у врача-гастролога или семейного доктора после ряда процедур. Однако, вовремя заподозрить у себя данное заболевание можно по ряду признаков.
Основные симптомы язвы желудка:
- Острая или тянущая боль в области живота.
- Постоянная изжога.
- Кислая отрыжка.
- Тошнота и рвота.
- Приступы голода.
Иногда болевые ощущения возникают в области спины или нижней части груди. Боли проявляются во время или сразу после приема пищи.
Спровоцировать приступ может острая или жирная пища, алкоголь или табак. Подавлять рвоту не рекомендуется. С нею организм удаляет излишки желудочного сока, которые и вызывают развитие язвы.
У больного язвой человека голод проявляет себя резко, без причины. Приступы могут возникать в любое время суток и доставлять множество неудобств.
Лечение язвы народными средствами


При лечении язвы желудка могут помочь некоторые народные средства. Они подойдут для домашнего лечения, снимут остроту приступов и помогут восстановить слизистую желудка и двенадцатиперстной кишки.
В перспективе эти средства могут полностью излечить язву. Но для этого лечение должно быть постоянным и регулярным.
Народное лечение язвы следует начинать с поста длительностью один-два дня или монодиеты для снижения концентрации желудочного сока. В этот период рекомендуется пить травяные отвары на ромашке и льняном семени.
Существует несколько групп народных средств, при помощи которых можно вылечить язву желудка в домашних условиях. Среди них прием отваров и настоев на основе некоторых лекарственных растений, использование рецептов на основе молочных и растительных продуктов, а также продукции пчеловодства. Рассмотрим некоторые из них.
Фитотерапия
Фитотерапия является одним из основных способов народного лечения. К ней относятся рецепты на травах, соцветиях, листьях. Фитотерапия включает отвары, настои и настойки, чаи. Особенно эффективны различные травяные сборы, которые включают ряд эффективных лекарственных растений. Также народные целители выделяют пользу подорожника при лечении язвы и гастрита.
Подорожник
Особый заживляющий оказывает подорожник. Для приготовления народных средств от язвы желудка используют как его листья, так и семена.
Настой подорожника делается из свежих листьев растения. Для лечения язвы желудка надо собрать свежие листья подорожника, тщательно их промыть, залить кипятком и настоять в течение 8-10 часов. Настаивать рекомендуется в термосе или другой подобной таре, в течение чеса. Принимать по одному стакану за 30 минут до еды, ежедневно. Полный курс лечения – 3 недели. При необходимости курс повторяют после недельного перерыва.
Лечебными свойствами обладают не только листья, но и созревшие семена подорожника. В качестве сырья используются созревшие многосемянные коробочки растения. Семена высушивают, измельчают и хранят в сухом и прохладном месте. На ¼ ч. л. порошка берется 1 ч. л пчелиного меда, принимается по отдельности, натощак. Средство обязательно надо запивать. Курс приема – 30 дней.
Травяные сборы
Для приготовления самого распространённого средства от язвы используются: липовые цветки, листья мяты, стебли фенхеля, льняное семя. Составляющие берутся в равном количестве. Сбор надо просушить, перемолоть и тщательно перемешать. Смесь заливается кипятком и настаивается в течение 30-40 минут. На 2 ст. л. сбора берется 0,5 литра воды. Пить по одному стакану за 30 минут до еды, 3 раза в день. Курс лечения – 2 недели.
Другой травяной сбор делается из дубовой коры, болотной сушеницы, стеблей тысячелистника, корня лакрицы и корня алтея. Хранить состав нужно в прохладном и сухом месте. Рецепт его приготовления прост:
- Все берется в равных пропорциях.
- Компоненты собираются в свежем виде, тщательно перебираются, высушиваются и перемалываются.
- На 0,5 литра воды берется 2 ст. л. сбора.
- Смесь заливается кипятком и выдерживается на водяной бане в течение 10-15 минут.
- Затем ее час настаивают в закрытой посуде.
Пить по 1 стакану за 30-40 минут до еды, 3 раза в день. Курс лечения – 2 недели, затем делается недельный перерыв.
Продукты пчеловодства


При лечении язвы желудка мед используется для снижения уровня кислотности. В чистом виде мед принимается по 1 ч. л. 3 раза в день во время еды. В большем количестве этот продукт использовать не рекомендуется.
Можно использовать мед вместо сахара, добавляя его в чай. Можно разводить мед в теплой кипяченой воде, и пить его перед едой, натощак. В лечебных целях можно использовать только натуральный продукт. Существует несколько рецептов народных средств на основе меда, которые можно использовать при домашнем лечении.
Прополис является весьма эффективным лечебным средством, но с его приемом могут возникнуть определенные проблемы. В аптеках обычно продается спиртовая настойка прополиса. Но спирт вреден при язве желудка. Из-за этого предпочитают использовать раствор с концентрацией 10%, который добавляют в кипяченое молоко.
На 1 стакан молока надо брать 18-20 капель настойки прополиса. Принимают трижды в день, за 30-40 минут до еды. Курс лечения – 3 недели. Можно растворять в молоке прополис в чистом виде. Нужно добавить 1 ч. л. прополиса в 0,5 литра молока и нагревать на слабом огне. Смесь должна стать полностью однородной. Пить по 1 стакану за 30-40 минут до еды, 3 раза в день. Курс – 2 недели, затем недельный перерыв.
Не менее известное народное средство на основе меда, помогающее излечить язву желудка и двенадцатиперстной кишки, также готовится по определённому рецепту. Надо взять по 0,5 стакана пчелиного меда и оливкового масла, ¼ стакана грецких орехов и 1 лимон. Из лимона выжать весь сок, орехи измельчить и перемешать с остальными ингредиентами. Смесь употреблять 3 раза в день за полчаса до еды. Полный курс приема – 30 дней.
Эффективным лечебным средством будет смесь сухофруктов, грецких орехов и меда. Готовится он следующим образом:
- Изюм, сушеные абрикосы или чернослив и грецкие орехи пропускаются через мясорубку или измельчаются в блендере.
- Мед нагревается на водяной бане до температуры 35-40 градусов.
- Затем мед заливается в полученную смесь.
- Для дополнительной эффективности добавляют измельченную цедру лимона.
- Все тщательно перемешивается до образования однородной массы.
- Принимать по 2-3 ст. л. смеси натощак за полчаса до еды. Курс приема – 40-45 дней.
Пчелиное молочко в аптеки поставляется в виде таблеток, пчеловоды его продают в виде жидкости. У таблеток длительный срок хранения, принимать их следует до еды, 3 раза в день. Таблетку кладут под язык, не проглатывают – она должна рассосаться самостоятельно.
Жидкое пчелиное молочко можно принимать по 1 ч. л., 3 раза в день, за 30 минут до еды. Срок хранения натурального пчелиного молочка – 2-3 недели. Курс приема – 2 недели с недельным перерывом между курсами.
Чага и мумие
Для скорейшего выздоровления можно использовать настой чаги для лечения язвы желудка. Для приготовления настоя понадобится свежий, только что собранный, целый гриб. После сбора необходимо:
- Почистить и тщательно просушить гриб на солнце или в духовке, на слабом огне.
- Высушенное сырье заливают кипятком – на один гриб хватает 1 литра воды.
- После этого его вымачивают в течение 10-12 часов.
- Когда чага размякнет, его достают из воды и пропускают через мясорубку.
- Измельчённое сырье помещают в ту же воду, в которой происходило вымачивание.
- В ней гриб нагревают на слабом огне, не доводя до кипения.
- После этого настой выдерживают 48 часов.
Готовый процеженный настой можно использовать в течение 3-4 дней после приготовления. Принимают по половине стакана 3 раза в день за 30-40 минут до приема пищи.
Мумие считается эффективным и надежным средством для борьбы с язвами и воспалениями. Оно используется как в народной, так и в традиционной медицине. Существует простой и удобный метод домашнего лечения с помощью мумие. Берется 0,1 г препарата, растворяется в 1 ст. л. теплого молока и выпивается натощак. Принимать утром и вечером, за 40-45 минут до еды. Курс лечения – 3-3,5 недели. Между курсами делается перерыв на 1,5-2 недели.
Овощные соки


Овощные соки — это отличный способ не только поддержать здоровье, придать организму бодрости и сил, но и излечить язву желудка. Чаще всего в качестве сырья используют капусту, картофель, морковь и тыкву.
При лечении язвы будет полезна белокочанная капуста. Наиболее эффективным средством станет сок, выжатый из листьев растения. Для лечения надо пить по 1 стакану капустного сока 3 раза в день, за 30-40 минут до еды. Курс – 1 неделя. Между курсами приема нужен перерыв на 2-3 недели.
Из всех подобных средств тыква действует наиболее мягко. При высокой эффективности у нее не имеется ограничений и противопоказаний к применению. Единственное исключение – это аллергия на тыкву, но это встречается редко. Средство нужно пить не менее 3 раз в день, по 1 стакану за раз. При своевременном лечении тыквенный сок поможет избавиться от язвы желудка за 2-3 месяца.
Тыквенный сок рекомендуется даже при повышенной кислотности.
Картофельный сок будет крайне полезен при борьбе с язвой желудка. Это средство очень просто приготовить в домашних условиях. Эффективен будет только свежевыжатый сок картофеля. Выпивать его надо 3 раза в день, за полчаса до приема пищи. Прием длится в течение 4 недель, с постепенным увеличением дозировки. В первую неделю надо выпивать по 1 ст. л. сока за один раз. Во вторую неделю разовая доза равна 2 ст. л. В третью неделю ее увеличивают до 3 ст. л. В последнюю, четвертую неделю надо выпивать по половине стакана сока за один раз.
Излечить язву желудка в домашних условиях можно при помощи смеси из картофельного и морковного сока. Подойдет только свежевыжатый продукт. Соки смешивают в равных пропорциях. Выпивать надо по 1 стакану средства утром за 40 минут до приема пищи. Курс лечения – 2 недели.
Домашние средства


Помогают побороть язву желудка масла растительного происхождения, которые можно найти в любом доме. Среди всех масел стоит выделить оливковое масло и масло облепихи. Принимается средство по 1 ч. л. 3 раза в день за полчаса до приема пищи. Можно растворять в 1 ч. л. масла облепихи 2 г прополиса. Масла не рекомендуются в качестве лечебного средства людям с болезнями печени или почек.
Растительные масла снижают остроту приступов и защищают стенки пищеварительного тракта от неблагоприятных воздействий.
Если у больного нет аллергии на семена льна, то их можно использовать в качестве лечебного средства. Для этого их можно заваривать, или делать из них кисель. Это народное средство не только помогает язве зарубцеваться, оно также выводит из организма вредные вещества, которые способствуют развитию заболевания.
Для приготовления настоя 1 ст. л. семян заливают 0,5 л кипятка и настаивают в течение часа. Пить готовый настой можно по половине стакана 3 раза в день, до еды.
Другой вариант использования льна — кисель. Для приготовления льняного киселя нужно выполнить следующие действия:
- На 1 ст. л. семян берётся 1 стакан кипятка.
- Смесь ставится на слабый огонь и проваривается 30-40 минут.
- Кисель необходимо постоянно помешивать.
- Довести до кипения, снять с плиты, остудить, чтобы смесь оставалась тёплой.
- Для улучшения вкуса и лечебных качеств на 1 стакан киселя берется 1 ч. л. пчелиного меда.
- После остывания можно пить натощак или во время еды.


Помогает бороться с хеликобактерной инфекцией и воспалением, а также ускоряет восстановление стенок желудка алоэ. Но для борьбы с язвой подойдет только зеленый лист растения не моложе 3 лет. Лист срезается и хранится в холодильнике. Можно выжимать из него сок и принимать по 0,5 ч. л. 3 раза в день до приема пищи. Также можно делать из алоэ отвар:
- Собранные листья заливаются водой. На 100 г сырья надо брать 0,3 литра теплой воды.
- Затем алоэ настаивается в течение 3 часов.
- После этого листья надо достать из воды и выжать из них сок.
- Добавить в мед. На 1 ч. л. сока берется 2 ст. л. меда.
- Компоненты тщательно перемешиваются.
Принимается по 1 ст. л. 3 раза в день за 30 минут до приема пищи. Полный курс приема – 60 дней.
Кожура граната снабжает организм веществами, которые необходимы для лечения язвы желудка.
Для эффективного лечения наилучшим средством будет настой из гранатовой кожуры. Ее перемалывают и заливают кипятком. На 1 ст. л. с верхом надо брать 0,5 литра воды. Смесь настаивается в термосе 1 час. Затем остужается и принимается по четверти стакана 3 раза в день до приема пищи. Курс приема – 1 неделя. При необходимости повторить, но только после недельного перерыва.
Порошок белой глины — эффективное народное средство поможет удалить из организма вредные вещества, разрушающие стенки пищеварительного тракта. Для борьбы с язвой желудка и двенадцатиперстной кишки надо принимать по 0,5 ч. л. глиняного порошка в половине стакана теплой воды. Средство принимается 2 раза в день за час до еды, утром и вечером. Полный курс – 3 недели. Перерыв между курсами – 1,5 недели.
Польза молочных продуктов при язве


При язве крайне полезны молочные продукты: творог, кефир, молоко, йогурты, простокваша, сметана. Однако употреблять их также надо с умом, учитывая рекомендуемый максимум в сутки.
Кефир и простокваша определённо пойдут на пользу тем, кто болеет язвой желудка. Они улучшают пищеварение и помогают восстановить стенки желудка. Еще эти продукты помогают восстановить стенки желудка и легко усваиваются организмом.
Существует простой способ лечения – в стакан кефира или простокваши добавляется 1 ст. л. оливкового масла и выпивается за 30-40 минут до сна. Это домашнее средство снимает боль и помогает излечить язву желудка и двенадцатиперстной кишки.
Бороться с недугом можно при помощи коровьего или козьего молока. Их можно пить в чистом виде или использовать народные рецепты на их основе. Для эффективного восстановления организма можно выпивать по 1 стакану теплого молока с медом 3 раза в день за 30 минут до еды. На один стакан молока надо брать 1 ч. л. меда.


Второй рецепт – молоко с тыквой. Тыква пропускается через мясорубку, заливается молоком и варится на медленном огне в течение часа. На один литр молока надо брать 0,4 кг тыквы. Молоко с тыквой после варки перемешиваются в однородную массу. Употреблять по половине стакана 3 раза в день за 30-40 минут до еды, натощак.
Творог весьма полезен в качестве домашнего средства при лечении язвы желудка. В нем содержится большое количество белка, который нужен для восстановления пищеварительного тракта. Это народное средство позволяет укрепить организм и улучшить состояние больного. Поэтому творог всегда входит в рацион больных язвой желудка.
Сметана помогает унять боль, и защищает поврежденную область от попадания желудочного сока. Но стоит помнить, что сметану нельзя употреблять в больших количествах, иначе она только навредит организму.
Рекомендации и меры профилактики


Язва желудка и двенадцатиперстной кишки развивается постепенно. Наиболее эффективный способ борьбы с нею в домашних условиях – это правильная профилактика заболевания. Существует ряд простых рекомендаций, которые помогут снизить риски практически до нуля.
Среди основных мер профилактики язвы желудка выделяют:
- Здоровое питание.
- Употребление витаминов.
- Отказ от вредных привычек.
- Исключение стресса.
- Регулярный отдых.
Желательно вести здоровый образ жизни. Чистый воздух, отдых на природе и отсутствие стрессов будут полезны для профилактики язвы желудка. А тому, кто уже заболел, они помогут ускорить восстановление организма.
Обязательно надо отказаться от табака и алкоголя. Они разрушают слизистые пищеварительного тракта, вызывают сбои в работе желудка и кишечника, нарушают обмен веществ.
Одной из основных причин язвы желудка является неправильное питание. Нужно соблюдать режим питания, принимать пищу небольшими порциями. Не стоит злоупотреблять острой и жирной пищей. Важно наличие в рационе витамина C.
Нужно обратить внимание на следующие продукты:
- шиповник,
- барбарис,
- петрушка,
- черная и красная смородина,
- клубника,
- цитрусовые,
- брюссельская капуста,
- молочные продукты.
Особенно рекомендуют при язве желудка и после её излечения соблюдение диеты. Самой популярной и действенной является диета под названием «Стол №1». Она способствует уменьшению воспаления и ускорению заживления язв.
Лечение язвы желудка народными средствами: самые эффективные

Терапия желудочной язвы c помощью народных методик является отличным способом профилактики и лечения на моменты обострения и ремиссии. Излечить недуг полностью консервативным путем невозможно. Для этого требуется хирургическая операция. Народные средства помогают бороться с неприятными симптомами, улучшают самочувствие больного, предупреждают осложнения. Лучшие методы лечебной терапии подразумевают нормализацию уровня кислотности желудочного секрета, ликвидацию заброса желчи в желудок из двенадцатиперстной кишки и прочее.
Особенности АСД
Для успешного лечения язвы желудка можно применять особый препарат АСД. Этот препарат считается биогенным стимулятором, который владеет широким спектром целебного воздействия. Его активно используют в лечении множества гастроэнтерологических, гинекологических, урологических недугов.
АСД обладает следующими свойствами:
- ранозаживляющее;
- антибактериальное;
- стимулирующее.
Препарат выпускается в виде жидкости, имеющей светло-коричневый оттенок, которую принимают перорально.

При язве желудка лечение осуществляется по следующей схеме:
- день первый: утром – пять капель, вечером – десять;
- день второй: утром – пятнадцать, вечером – двадцать капель;
- день третий: утром – двадцать, вечером – двадцать пять;
- день четвертый: утром – двадцать пять, вечером – тридцать;
- день пятый: утром – тридцать, вечером – тридцать пять капель;
- день шестой: утром и вечером по тридцать пять капель.
Затем необходимо сделать перерыв, после которого следует употреблять ежедневно по 35 капель два раза в день.
Это важно! Комбинируя АСД с остальными лекарственными препаратами, его необходимо принимать не ранее, чем через 2 часа после другого средства. Это обусловлено тем, что АСД нейтрализует эффект других медикаментов.
Чтобы лечить язвенный колит кишечника либо заболевания двенадцатиперстной кишки, необходимо соблюдать следующие правила приема:
- Разбавлять лекарство кипяченой водой, желательно охлажденной.
- Если лечится ребенок, лучше разбавить соком, так как у АСД специфический привкус, запах.
- После применения употреблять белковую продукцию.
- Строго запрещено пить кофе, алкоголь и крепкий чай.
- В случае обострения колита, язвы, не рекомендуется прием АСД. Необходимо прервать лечебный курс до устранения симптомов.
Продолжительность всего курса лечения с помощью препарата составляет полгода. Помимо этого препарата также есть и другие которые хорошо справляются с лечением язвенной болезни желудка и двенадцатиперстной кишки.
Советы народной медицины
Многие пациенты предпочитают наряду с традиционной медициной пользоваться народными средствами при лечении заболеваний ЖКТ. Народные средства лечения имеют следующие преимущества:
- минимальные затраты;
- эффективность;
- безопасность;
- отличное дополнение к традиционной медицине.
Учитывая этиологию язвы, необходимо подбирать народные общеукрепляющие средства. Прогрессирующая язва затрагивает двенадцатиперстную кишку, желудочные стенки, что в случае обострения может вызвать перфорацию, проникновение в брюшину. Подобное осложнение вызывает сильную интоксикацию всего организма, перитонит. При подобных осложнениях необходима срочная медицинская помощь.

Симптоматика язвы:
- изжога;
- тошнота;
- рвота;
- вздутие живота;
- боли в эпигастральной области;
- боли в животе, отдающие в спину и лопатку;
- головные боли;
- понос или запор;
- потеря веса;
- плохой аппетит;
- бледность кожи.
Курс терапии назначается лечащим врачом. При лечении язвы желудка народными средствами самыми эффективными из них считаются следующие:
Способ 1

Масло с кефиром. Каждый день нужно выпивать 250 миллилитров некислого кефира, предварительно смешав его с маслом. Данный рецепт купирует болезненные ощущения благодаря способности масла обволакивать стенки желудка, устраняя раздражение, воспаление.
Способ 2
Вода и глина. На протяжении месяца разбавлять глину водой и пить натощак. Потом необходим перерыв на четырнадцать дней и повторный курс.
Способ 3
Теплая вода. Отличным вариантом устранения признаков заболевания является 200 мл теплой воды на голодный желудок. Длительность курса – 6 месяцев. При этом каждый месяц необходимо делать перерыв на неделю.
Способ 4
Одним из лучших рецептов является молоко с прополисом. Ингредиенты: 50 грамм прополиса, один литр свежего молока коровьего. Смешайте компоненты, растворите на плите. Принимать за полчаса до приема пищи по 100 грамм. Продолжительность курса – месяц. При запущенной форме заболевания врач может продлить лечение.
Способ 5
Прополис и масло. Чтобы приготовить целебную смесь, нужно соединить 100 грамм качественного сливочного масла и 10 грамм прополиса, прогреть до растворения. Затем нужно процедить смесь, используя марлю. Хранить средство в холодильнике. Ежедневно с утра растворять десять грамм смеси в 250 миллилитрах теплого молока, принимать небольшими глотками за час до еды. Продолжительность применения – десять дней.
Способ 6

Лимон с мёдом. Предложенный метод отлично справляется с заболеваниями печени, а также желудочной язвы, колита. Понадобятся такие ингредиенты: 500 мл масла оливкового, сок из двух крупных лимонов, а также 500 грамм цветочного мёда. Смешать все компоненты. Хранить в холодильнике, прочно закрыв крышкой. Перед употреблением нужно размешать смесь. Принимать по 1 ст. л. трижды в день до приема пищи в течение 1 месяца. В год необходимо проводить не менее трех подобных профилактических курсов.
Способ 7
Простокваша медовая. Рецепт очень простой, доступный и результативный. Добавьте 500 грамм меда цветочного в 3 литра простокваши, тщательно размешайте. Применение: по 1 стакану утром на голодный желудок, а также перед сном. Прежде чем пить микстуру, подогрейте смесь. Способ хранения – в холодильнике. Чтобы язва зарубцевалась, необходимо повторить курс после перерыва.
Фитотерапия
Профилактика болезни и лечение народными средствами требует консультации с лечащим врачом, чтобы избежать побочных эффектов, осложнений. Важно отметить, что практически каждое народное средство от язвы желудка можно использовать также при колите, гастрите.
Особенности лечения травами, лекарственными растениями:
Рецепт 1

Зверобой и масло. Данный рецепт очень удобный и простой. Свежий зверобой нужно промыть в проточной воде, просушить и тщательно измельчить. Затем поместить его в стеклянную емкость, влить нерафинированное подсолнечное или оливковое масло. Банку плотно закрыть, поставить на десять суток в темное место. Процедить. Принимать по двадцать грамм до еды. Продолжать терапию до полного исчезновения симптомов заболевания.
Рецепт 2
Молоко с медом и маслом календулы. Напиток пьют с утра на голодный желудок. Приготовление: в 200 миллилитров молока теплого добавить по пять грамм масла календулы, меда, размешать. Данная комбинация ингредиентов предотвращает повреждение слизистой оболочки желудка, способствует рубцеванию старой язвы, а также предупреждает развитие новых эрозий и язв.
Рецепт 3
Настой подорожника. Растение заваривают, пьют как чай. Стаканом кипятка заваривают одну чайную ложку листьев, оставляют на пятнадцать минут. Готовый настой выпивают залпом до приема пищи трижды в день.
Рецепт 4

Сок подорожника. Его можно принимать вместо настоя, упомянутого выше. Сок нужно отжать из свежих листьев. Принимать по столовой ложке трижды в день до еды. Соблюдайте аккуратность, применяя такой метод. Начинайте с ½ чайной ложки, постепенно увеличивая дозировку.
Лечение народными средствами желудочной язвы, а также неспецифического язвенного колита предлагает использовать следующие эффективные травы:
- Крапива – отлично снимает воспаление, очищает кишечник от гнилостных продуктов, способствует улучшению свертываемости крови;
- Листья смородины, земляники и малины – улучшают функционирование печени;
- Ромашка – помогает успокоить спазмы, оказывает антибактериальное, антимикробное воздействие;
- Перечная мята – имеет антибактериальное действие, справляется с диареей и спазмами, устанавливает эмоциональную стабильность;
- Лапчатка – лучшее средство для заживления язвы, хорошо останавливает диарею;
- Тысячелистник – удаляет бактерии, чистит кишечник и борется с поносом;
- Ольха – имеет ранозаживляющий, вяжущий эффект, останавливает кишечное кровотечение;
- Полынь – очищает кишечник.
Из указанных трав можно заваривать чай, делать настойки. По желанию можно добавлять в отвар глицерин.
Язва желудка – опасный недуг, справиться с которым можно только в комплексе с препаратами при язве желудка и народными средствами. Перед использованием фитотерапии и других народных рецептов необходимо проконсультироваться с лечащим доктором.
Лечение язвы желудка народными средствами, самые эффективные способы и методы
Желудок является важным органом всей пищеварительной системы, в котором происходит расщепление пищи и частичное её усвоение. Любое заболевание желудка неблагоприятно влияет на весь организм. Одно из опаснейших заболеваний желудка – язва.
Положительные результаты дало лечение язвы желудка народными средствами, самые эффективные из них:
- Свежеотжатые соки из овощей и ягод;
- Лекарственные растения, масло облепихи;
- Мёд, прополис;
- Барсучий жир;
- Перепелиные яйца.
Лечение соками
[attention type=green]Свежевыжатые соки нужно готовить непосредственно перед использованием, они обладают лечебными и бактерицидными свойствами.[/attention]
Картофельный сок
 Из картофеля (лучше всего использовать молодые клубни) выжимается сок, кожура не снимается. Пить по 150 мл до приёма пищи три раза в день. Продолжительность приёма 1 месяц.
Из картофеля (лучше всего использовать молодые клубни) выжимается сок, кожура не снимается. Пить по 150 мл до приёма пищи три раза в день. Продолжительность приёма 1 месяц.
Ещё один метод исцеления – отвар из картофеля. Отвар из очищенного и варенного без соли картофеля нужно пить перед едой не менее трёх раза в день.
Свекольный сок
Из сырой свёклы отжать сок, разбавить кипячёной водой 1:1. Общий объём 200 мл. Пить перед едой за полчаса.
Сок из свежей капусты
[banner_content type=728 float=left][/banner_content]
 Капустный сок рекомендован пациентам с пониженной кислотностью. Пить перед приёмом пищи по 150 мл. Продолжительность приёма 10 дней, затем сделать паузу 10 дней и опять повторить приём.
Капустный сок рекомендован пациентам с пониженной кислотностью. Пить перед приёмом пищи по 150 мл. Продолжительность приёма 10 дней, затем сделать паузу 10 дней и опять повторить приём.
Сок из свежей капусты способствует ускорению процесса рубцевания язвы желудка.
Сок подорожника
Из свежего подорожника выжимается сок и принимается ежедневно по 1 столовой ложки перед едой. Этот способ рекомендован пациентам с повышенной кислотностью. Подорожник прекрасно заживляет раны.
Берёзовый сок
При регулярном применении берёзового сока восстанавливается слизистая желудка.
Лекарственные растения при язве желудка
При язве желудка готовят из лекарственных растений отвары, настойки.
Алоэ при язве желудка
Одно из самых эффективных лекарственных растений при лечении язвы желудка – алоэ. Измельчённый лист алоэ смешать с мёдом 1:1. Смесь оставить на сутки, чтобы настоялась. Принимать средство перед едой по 1 ст. ложке.
Лечение подорожником
 Каждый день пить настой из сухого подорожника вместо чая. Готовится он из трёх листов подорожника. Трава заливается кипятком и настаивается 1–2 часа. Этот чай можно пить, не соблюдая нормы.
Каждый день пить настой из сухого подорожника вместо чая. Готовится он из трёх листов подорожника. Трава заливается кипятком и настаивается 1–2 часа. Этот чай можно пить, не соблюдая нормы.
Снять болевые приступы можно с помощью настоя из семян подорожника. Берётся одна столовая ложка семян и заливается кипятком 100 мл. Употреблять по 1 ст. ложке.
Семена льна при язве
Готовится настой в термосе. Залить 1–2 ст. ложки семян 0,5 л кипятка, оставить на ночь. Утром настой из термоса перелить в другую посуду и довести до кипения, но не кипятить. Принимать снадобье утром 1/3 стакана, за 30 минут.
Из льняных семян готовят вкусный и полезный кисель.
Готовится очень просто. Берётся 100–150 г семян и варится до получения киселеобразной жидкости. Сахар добавлять не рекомендуется.
Средства, приготовленные из льняных семян, обладают обволакивающими свойствами, защищают оболочку желудка.
Смесь трав
 Берётся по две чайные ложки календулы, тысячелистника, девясила, солодки, ромашки и черники. Смесь трав настаивать в термосе. Пить по 150 мл до еды.
Берётся по две чайные ложки календулы, тысячелистника, девясила, солодки, ромашки и черники. Смесь трав настаивать в термосе. Пить по 150 мл до еды.
Используемый состав трав ускоряет пищеварительные процессы, устраняет изжогу и болезненные ощущения в желудке.
[banner_content type=728 float=left][/banner_content]
Облепиховое масло
Следует принимать масло облепихи перед едой. Оно успокаивает боль и раздражение в желудке, содействует заживлению поражённых тканей.
Лечение язвы желудка продуктами пчеловодства
[attention type=green]По праву признаны продукты пчеловодства при лечении язвы желудка самыми эффективными народными средствами.[/attention]
Лечение мёдом
Мёд подойдёт пациентам с повышенной кислотностью.
- Медовая вода. Развести одну столовую ложку мёда в чашке тёплой воды. Принимать за один час до еды и спустя час после еды.
- Медовый бальзам – первый способ. Для приготовления медового бальзама нужны следующие ингредиенты:
- 100 мл мёда;
- 100 мл сока алоэ;
- 100 г масла сливочного;
- 100 г какао-порошка.
Все компоненты перемешать на водяной бане. Принимать два раза в сутки. Время лечения не менее одного месяца.
- Медовый бальзам – второй способ. Используются следующие компоненты:
- 50 г мёда, разогретого на водяной бане;
- 1 сырой куриный желток;
- 50 г какао-порошок;
- 50 г сливочное масло.
 Смешать все компоненты. Употреблять средство по 1 столовой ложке до еды 6 раз в день. Принимать 10–14 дней, сделать пауза три недели и возобновить лечение. После первого приёма бальзама снимается обострение язвы и болевые ощущения в желудке. При резких приступах язвы можно есть мёд. Съедать нужно утром 40 г, днём 50 г и вечером 30 г.
Смешать все компоненты. Употреблять средство по 1 столовой ложке до еды 6 раз в день. Принимать 10–14 дней, сделать пауза три недели и возобновить лечение. После первого приёма бальзама снимается обострение язвы и болевые ощущения в желудке. При резких приступах язвы можно есть мёд. Съедать нужно утром 40 г, днём 50 г и вечером 30 г.
- Мёд со свиным нутряным салом.
- 300 г мёда;
- 300 г свиного нутряного сала.
Необходимо растопить жир, важно не передержать на огне, иначе не будет целебного действия. Жир немного охладить, добавить мёд. Жир не должен быть горячим, чтобы мёд при нагревании не утратил свои целебные свойства.
Лечение язвы прополисом
[banner_content type=728 float=left][/banner_content]
Прополис имеет свойство обволакивать повреждённое место плёнкой, при этом болезненные спазмы снимаются, и постепенно рубец заживляется.
- Один из самых простых вариантов лечения, принимать по каплям настойку прополиса. На один приём необходимо отсчитать в ложку 15 капель настойки прополиса и выпить, запивая тёплой водой. Принимать перед приёмом пищи.
Барсучий жир при язве желудка
Барсучий жир успешно применяется в лечении язвы желудка. Содержащие в нём вещества способствуют регенерации повреждённых тканей.
Употреблять барсучий жир рекомендуется по 0,5 ч. ложке перед едой, за 10 минут. Курс лечения: 1 неделю принимать, 2 недели сделать паузу, и повторить.
[attention type=red]Людям с заболеваниями печени барсучий жир противопоказан.[/attention]
Перепелиные яйца при язве
 Перепелиные яйца не заражены сальмонеллой, поэтому их безопасно есть в сыром виде.
Перепелиные яйца не заражены сальмонеллой, поэтому их безопасно есть в сыром виде.
Принимать по 3 яйца натощак перед завтраком. Курс лечения неограничен.
При язве желудка необходимо выполнять все рекомендации врача, соблюдать диету. Старайтесь избегать стрессовых ситуаций. Необходимо полностью отказаться от вредных привычек.
https://www.youtube.com/watch?v=Rj9OM3lJcoA
  НАРОДНЫЕ СРЕДСТВА Лунный календарь Серебряная вода Лечение картофелем Хвойный квас Лечение чистотелом |  Мобильная версия Мобильная версияКак лечить язву народными средствами, настоями, отварами, настойками. Травник.  Содержание: Язвенная болезнь характеризуется, прежде всего, возникновением ранки на слизистой оболочке желудка. Если дистрофические процессы при язве заходят далеко, наблюдается прободение стенки желудка, и содержимое его может поступить в брюшную полость. При успешном лечении небольшие язвы образуют рубец, мало влияющий на функцию желудка. При заживлении большой язвы образуется соответственно и большой участок соединительной ткани, которая не может выполнять специфические для слизистой оболочки функции. Народная медицина располагает множеством средств лечения язвы желудка. Все эти народные средства направленны на излечение повреждения слизистой желудка. Необходимо воспользоваться несколькими народными рецептами, чтобы найти свое лекарство. Если не помогает одно средство, пробуйте другое — ведь организмы у всех разные. Нет единого народного рецепта для лечения этой болезни. Ниже, вы найдете достаточное количество рецептов, из которых можно выбрать вполне доступное средство для домашнего применения. Язва желудка Язва желудка — хроническое заболевание, связанное с разрушением слизистой оболочки желудка или кишечника. Своим возникновением язвы обязаны либо чрезмерной секреции желудочного сока и ферментов (хотя у некоторых лиц с язвой желудка процессы могут протекать нормально), либо неполноценности слизистой, которая у здоровых людей защищает внутренние органы брюшной полости от эрозии или «само переваривания». Уменьшение защитных свойств слизистой желудка и кишечника и возникновение предпосылок для образования язв могут быть связаны с продолжительным употреблением некоторых лекарственных препаратов типа аспирина, ибупрофена и кортикостероидов, а также с систематическим злоупотреблением алкоголем и курением. Если процесс образования язвы начался, то он продолжается до тех пор, пока не происходит полного разрушения слизистой и мышечного слоя того или иного органа пищеварительной системы. Симптомы язвыСимптомы: острая боль, грызущая, постоянная или жгучая. Обычно при язве желудка боли возникают через 20—30 минут после еды, а при язве двенадцатиперстной кишки характерны боли натощак, затихающие после приема пищи, а также ночные боли. Язва может сопровождаться тошнотой и рвотой. Иногда возникает изжога. Язва желудка опасна тем, что может привести к кровотечению, в этом случае появляется черный стул. Народные средства, домашние рецепты при язвы желудкаНужно отметить, что язвой желудка реже болеют вегетарианцы. Особенно отчетливо лечебный эффект отмечается при включении в рацион пшеничных отрубей и соевой муки. Полезно при язвенной болезни употребление меда, несколько народных рецептов опубликованы ниже. В народной медицине при язве желудка применяют средства богатые витаминами и растительной клетчаткой. При лечении такими народными средствами, язва достаточно быстро затягивается и рубцуется. Предлагаем вашему вниманию несколько десятков различных народных методов лечения язвы желудка. Применение мёда и прополисаО пользе меда и применении его в народной медицине известно всем. Хорошим средством при лечении язвы желудка является прополис. Он угнетает болезненную микрофлору в очаге воспаления. Вот несколько народных рецептов с мёдом применимых при язве желудка:
Лечение сокамиСоки, народная медицина, рекомендует при многих заболеваниях. Масса содержащихся в них природных лечебных компонентов помогает преодолеть не только язву желудка. Но и другие, не менее тяжкие болезни. Народное лечение язвы желудка соками, несколько рецептов:
Домашние средстваПри язве желудка рекомендуем употреблять следующие народные методы лечения:
Гречка, лен, овесДля устранения болей и лечения язвы желудка: Средства народной медицины предлагают употреблять в пищу гречку, овес и лен. Их заживляющее воздействие на стенки желудка доказано временем. Вот несколько рецептов:
Лечение масламиОблепиховое масло применяется отдельно. На подсолнечном, либо оливковом, масле, народные лекари настаивают различные лекарственные травы. Обычно нагревают на водяной бане, потом настаивают 2-3 недели.
Шиповник, чага, кора дуба
Лечение девясилом, подорожником, ромашкойИз этих лекарственных растений обычно делают настои и отвары. Вот несколько народных рецептов:
Лекарственные сборы при язве
Признаки язвы желудкаДаже на бытовом уровне необходимо знать проявление и течение язвенной болезни с тем, чтобы своевременно обратиться к врачу. Разнообразие признаков язвы большое. Самым опасным надо считать скрытое, без симптомов, течение недуга. Оно может вдруг проявиться таким страшным осложнением, как прободение стенки желудка или желудочным кровотечением. В более легких случаях заболевание длится годами, причем может самостоятельно затихать и вновь обостряться. Самым важным симптомом язвы является боль. Болезненные проявления имеют свои нюансы. Прежде всего, это относительная терпимость боли. К примеру, при почечной колике бывают сильнейшие боли, которые требуют применения мощных обезболивающих средств. При язве боли не достигают такой интенсивности (не считая прободного синдрома) и связаны они с приемом пищи: грубой и раздражающей. Они локализуются под ложечкой, могут быть разными по характеру: то сверлящие, то острые, то жгучие, и возникают обычно после приема пищи через 1–2 часа. При физической нагрузке боли могут усилиться. Знайте, что так называемые голодные боли возникают при язве 12–перстной кишки. Как правило, эти боли исчезают после приема пищи. Если язва разъедает кровеносные сосуды, то появляются кровотечения, которые можно заметить при испражнении или рвоте. Часто больных мучает изжога через 2–3 часа после еды. При болевом синдроме в экстренном порядке на живот нужно положить горячие припарки, что противопоказано при желудочном кровотечении. А в случае кровавой рвоты, наоборот, на область желудка поместить компресс со льдом. Причины язвы желудкаПроисхождение язвы многолико. Она может проявляться вследствие расстройства центральной нервной системы (ЦНС), гормональной регуляции, аллергических, токсических нарушений. Однако следует выделить основные факторы предрасположенности к заболеванию. К ним в первую очередь относятся нервно–психические нагрузки, нарушения гормональной регуляции системы гипофиз – надпочечники, функций близлежащих органов (печень, поджелудочная железа, желчный пузырь). Немаловажную роль в развитии недуга играют предшествующие болезни: гастрит, дуоденит, холецистит. К предрасполагающим факторам можно отнести конституциональные и наследственные, воздействие внешней среды, злоупотребление курением, алкоголем. Особенно хочется заострить внимание на курении натощак. Доказано, что вред от выкуренной на голодный желудок всего лишь одной сигареты в 10 раз больше, чем от двух сигарет, выкуренных после еды. Режим питания, неправильный, также способствует развитию язвы (нерегулярный прием пищи, острое, раздражающее питание, слишком горячая или холодная еда). Один мой знакомый, опытнейший гастроэнтеролог, формулирует причины язвенной болезни следующим образом: «Язва – это следствие кортико–висцерального нарушения, при котором тонус парасимпатикуса повышается, и желудок впадает в сложный секреторно–двигательный невроз. Это предпосылка к последующему повреждению слизистой». Неспециалисту понять что–либо из этого определения трудно, но нам такой подход очень импонирует, и не зря в комплекс лечения мы вводим седативные лекарственные травы, особенно пустырник. Предпочтительно это больным со склонностью к гипертонии и нежелательно гипотоникам. Хеликобактер пилори и язва желудкаВ последнее время многие гастроэнтерологи связывают возникновение язвы желудка с дисбактериозом. И здесь много правды. По причине ухудшения экологической среды, использования некачественных и поддельных лекарственных средств и других факторов у многих людей нарушается баланс микрофлоры кишечника. И происходит сдвиг в сторону условно патогенных бактерий, которые начинают доминировать в кишечнике. Это и называется дисбактериозом. Лечится дисбактериоз лучше всего растительными средствами с предварительной чисткой кишечника и последующим введением культуры полезных бактерий. Но есть бактерии, которые напрямую связаны с возникновением язвы желудка – это хеликобактер пилори. А хеликобактериоз – инфекционное заболевание, вызванное этим возбудителем. Упрощенно говоря, хеликобактер пилори способствует образованию язвы. За счет воздействия продуктов своей жизнедеятельности, поражающих слизистую оболочку. Это в свою очередь провоцирует проникновение внутрь оболочек хеликобактерий. Обеспечивая доступ к ним пепсина и соляной кислоты, усугубляя поражение. Таким образом, создаются условия для длительной жизнедеятельности микробов. С нарушением нервной и эндокринной регуляции желудка, изменением кислотности, развитием дисбактериоза и хеликобактериоза. Некоторые врачи лечат дисбактериоз введением культур полезных бактерий, в частности бифидобактерий. Это не совсем правильно. Сначала нужно создать условия для жизнедеятельности этих бактерий. А потом уже их прививать в желудке, иначе они опять погибнут. Для этих целей существуют очень эффективные растительные средства. Рецепт от дисбактериозаНа одном из заседаний Московского фитотерапевтического общества академик К.А. Трескунов поделился своим рецептом лечения запущенного дисбактериоза. Вот его состав: Ромашка – 2 части, подорожник – 2 части, мята – 2 части, репешок – 1 часть, зверобой – 2 части. Приготовить настой из расчета 2 столовые ложки на половину литра кипятка и принимать по 1 столовой ложке каждый час в первый день, по 2 столовые ложки через каждые 2 часа на второй день, далее в течение 5 дней по полстакана 3 раза в день до еды. Полезно при этом принимать БАД «Ферула–7», куда входят корни лопуха, девясила, дягиля, аира, одуванчика, овес, ферула. Рекомендации по применению указаны на упаковке. • Хеликобактериоз, лечение язвы желудка• Гастрит • Изжога • Рвота и тошнота • Снижение или отсутствие аппетита вверх Возможно Вас заинтересует:
|
Винегрет салат кто придумал – Пожалуйста напишите (только не в двух словах, а целый рассказ) историю происхождения салата Винегрет.
История салата «Винегрет» и рекомендации по его приготовлению
Вне всякого сомнения, винегрет носит звание популярнейшего салата в нашей стране, отлично дополняя как новогодний стол, так и обычный рацион.

Откуда произошло название винегрет, и какова история этого салата? Слово винегрет произошло от французского слова «vinaigre», которое можно перевести, как уксус, а при добавлении окончания это слово превращается в «vinaigrette» — название салатной заправки, состоящей из набора специй, уксуса и растительного масла. Причём, изначально французы применяли подобную заправку, когда готовили салат, совершенно не похожий на винегрет, и состоящий из разных видов свежей зелени и сортов лука.
Существуют разные версии и легенды о происхождении винегрета и его названия. По одной из версий, в России этот салат стал известен с XIX века. В годы правления Александра I у императора служил повар из Франции Антуан Карем. Ему довелось быть свидетелем того, как русские придворные повара готовят некий салат и добавляют туда уксус, и с удивлением спросил у них: «Vinaigre?» (как было сказано выше, это слово означает уксус), и услышал в ответ: «Винегрет!».

Именно так, если верить данной легенде, возникло название этого салата.
Следует отметить, что во Франции ещё в XVII веке существовал прообраз винегрета под названием «Сальмагунди», и готовили такой салат в основном моряки и пираты, поскольку он делал разнообразнее их скудный рацион и снижал вероятность заболеть цингой. Готовился салат следующим образом. Мясо (это могло быть мясо птицы, морепродукты и т.д.) жарилось, рубилось на большие куски и мариновалось в вине со специями, добавлялась зелень и овощи (включающие капусту и лук). После этого в салат добавляли растительное масло, соль, перец, уксус и иные специи.
Винегрет, знакомый нам со времён Советского Союза, состоит из следующих ингредиентов. Это варёные овощи – свекла, картофель, солёные огурцы, морковь, квашеная капуста, а также зелёный консервированный горошек. При этом, есть и множество иных вариантов салата – к примеру, в него иногда добавляется солёная рыба, фасоль или маринованные грибы, и это зависит от предпочтений того или иного человека, который готовит винегрет.

Для того, чтобы приготовить качественный винегрет, следует знать некоторые кулинарные хитрости.
Главным секретом винегрета является заправка, дающая салату свою вкусовую изюминку. Чтобы сделать такую заправку, необходимо добавить в подсолнечное (или иное растительное) масло раствор уксусной кислоты слабой концентрации, соль и перец. В целом, количество и концентрация уксуса зависят от того, хотят ли люди, готовящие салат, получить во вкусе большую кислинку или наоборот, предпочитают менее яркий вкус.
Что касается растительного масла, добавляемого в винегрет, оно может быть подсолнечным, что является самым распространённым вариантом, или же оливковым, льняным, горчичным, кунжутным и др.
Можно назвать и ещё один секрет, известный ещё с XIXвека. Для того, чтобы все компоненты винегрета сохраняли собственный натуральный цвет, свеклу рекомендуется перемешать в растительном масле отдельно от других ингредиентов. Если же требуется, чтобы все компоненты салата порозовели от сока свёклы, рекомендуется смешивать всё вместе.
Как мы видим, винегрет имеет довольно богатую историю и множество разных вариантов приготовления, и продолжает оставаться неотъемлемой частью рациона жителей России.
Винегрет: ингредиенты русские, название французское
Во всем мире разноцветный микс из отварных овощей, пропитанных уксусной заправкой, именуют русским салатом, и только в нашей стране за ним укоренилось иностранное название – винегрет. Историки кулинарии по-разному трактуют истоки названия, но сходятся во мнении – рецепт был придуман именно на Руси.
Есть и противники российского происхождения винегрета. Одни исследователи считают родиной салата Швецию, так как в одной из британских поваренных книг XIX века приводится рецепт шведского блюда, где отварные овощи и яйца смешаны с пикулями, селедкой и яблоками. Другие находят аналогичные салаты в старонемецкой кухне. Но посмотрите на стандартный отечественный винегрет – ингредиенты в виде квашеной капусты или соленых огурчиков крайне редко используются за границами России. Естественно, овощные полезные салаты имеются в кухне, наверное, каждой страны, но привычный для нас винегрет был придуман именно русскими кулинарами.
Откуда появилось название «винегрет»?
Начнем с версии занимательной, но крайне сомнительной. Впервые увидев винегрет, ингредиенты которого отличаются красочными цветами, Екатерина Великая высоко оценила аппетитный вид овощного салата. Но далее этого дело не пошло – вкус блюда пришелся ей не по нраву. Едва попробовав салат, императрица воскликнула: «Фи, не грето!». Якобы, эта фраза и дала блюду название.
На самом деле, витаминный салат именуется vinaigre от французского слова«уксус». При дворе царя Александра I состоял повар-француз по фамилии Карем. Как-то он увидел, что на кухне готовится интересное холодное блюдо из отварных овощей и уксусной заправки. Желая убедиться, что применяется именно уксус, иностранец задал вопрос: «Vinaigre?». Наши повара, несведущие в заморских языках, решили, что так во Франции называется сам салат. Вспоминая моду тех времен на все иностранное и классика Грибоедова (господствует еще смешенье языков: французского с нижегородским), неудивительно, что за исконно русским блюдом укоренилось французское название.
Русский винегрет: ингредиенты
Вернемся к «хлебу насущному»… Салат имеет не только интересную историю названия, но и массу достоинств. Основные ингредиенты классического винегрета – свекла, картофель, морковь, квашеная капуста и другие овощи – богаты витаминами и питательными веществами. При этом блюдо не даст набрать лишний вес (при умеренном употреблении) – легкий салат имеет калорийность в пределах 130 ккал на 100 гр. Еще одно достоинство винегрета – стимуляция работы пищеварительной системы. Но здесь нужно быть осторожными: полезное действие блюда сохраняется не более суток. Через день (даже при хранении в холодильнике) винегрет может дать противоположный результат – вызвать проблемы с кишечником.
Сегодня многие хозяйки активно экспериментируют. Ингредиенты для классического винегрета смешиваются с мидиями, креветками и другими продуктами, несвойственными для нашей страны. Конечно, в домашней кулинарии нет строгих канонов, а проявление фантазии часто приводит к появлению очень вкусных салатов. Главное правило – использовать только свежие и качественные продукты.
Нужно отметить, что эксперименты с винегретом не ограничиваются только рецептами – многие хозяйки придумывают оригинальные способы подачи салата. Вариантов здесь масса. К примеру, для оформления тарелки можно использовать мангольд (листовую свеклу) – на ярком зеленом фоне разноцветные овощи будут смотреться особенно красиво и аппетитно.
Полезные советы
Чтобы винегрет получился сочным, полезным и вкусным, нужно использовать маленькие хитрости:
- овощи лучше не варить, а запекать в мундире – при таком подходе в них сохраняются витамины и питательные вещества;
- маринуйте свеклу отдельно – красные овощные кубики, предварительно пропитанные уксусно-масляной заправкой, не окрасят других ингредиентов;
- смешивайте салат только из холодных овощей – блюдо из теплых продуктов имеет меньший срок годности;
- используйте фарфоровую или эмалированную посуду – под воздействием уксуса металл окисляется.
Правильно приготовленный винегрет – блюдо с французским названием и русской душой – займет достойное место на любом повседневном или праздничном столе!
Все про винегрет – калорийность, свойства, польза, способы приготовления
 Винегрет – салат, знакомый каждому. Уже много лет он остается одним из популярных повседневных блюд, одновременно являясь легкой и полезной закуской, ведь все входящие в состав этого салата ингредиенты – это овощи. Существует несколько рецептов приготовления винегрета, которые существенно ничем не отличаются. Винегрет является прекрасным блюдом для тех, кто придерживается диетического питания.
Винегрет – салат, знакомый каждому. Уже много лет он остается одним из популярных повседневных блюд, одновременно являясь легкой и полезной закуской, ведь все входящие в состав этого салата ингредиенты – это овощи. Существует несколько рецептов приготовления винегрета, которые существенно ничем не отличаются. Винегрет является прекрасным блюдом для тех, кто придерживается диетического питания.
Содержание:
История возникновения винегрета
Считается, что этот салат возник во времена правления Александра Первого, а до этого каждый ингредиент предпочитали кушать отдельно. Название же свое салат получил после того, как французский повар, работавший при дворе, увидел, как русский повар добавляет в салат уксус и спросил: «Винегр?», что означало «уксус». Русский повар решил, что француз озвучил название блюда и закивал: «Винегрет, винегрет».
В настоящее время это блюдо редко можно встретить на праздничном столе. Как-то притерлось, что ли. Многие предпочитают покупать уже готовый салат в магазинах. А очень зря, ведь этот салат – источник витаминов и пользы для вашего организма, поэтому его нужно стараться готовить как можно чаще. К тому же, это одно из достаточно бюджетных блюд.
Состав винегрета
Как такового общепризнанного рецепта винегрета нет. Кто-то добавляет туда мясо, сельдь, а кто-то предпочитает добавлять исключительно овощи. Некоторые добавляют в винегрет зеленый горошек. В любом случае, в составе винегрета должна быть отварная свекла, картофель, морковь. В классический русский винегрет к этим ингредиентам еще добавляется лук, соленые огурцы, квашеная капуста, и одно рубленое вареное яйцо. Заправка готовится из растительного масла, трехпроцентного уксуса, черного молотого перца и соли.
Иногда в винегрет добавляют немного сельди мелкокрошенной и предварительно вымоченной в молоке, но в таком случае квашеную капусту не кладут вообще, а картофеля и лука, наоборот, добавляют побольше.
Калорийность и полезные свойства винегрета
Винегрет по праву можно отнести к диетическим блюдам, поскольку в него входят практически одни овощи. К тому же, в качестве заправки используется смесь на основе растительного масла, а не майонез, что уже является большим плюсом. Говорить о точной калорийности винегрета невозможно, поскольку не существует точных требуемых пропорций того либо иного ингредиента. Все они добавляются на вкус повара, к тому же, могут меняться некоторые ингредиенты, что тоже влияет на калорийность. В среднем в 100 граммах этого блюда содержится около 130 Ккал, что очень и очень мало. К тому же, это блюдо способствует нормализации желудочно-кишечного тракта, помогает очистить организм.
Входящие в его состав ингредиенты содержат много витаминов, минералов и других полезных веществ, которые значительно теряются при термической обработке. Чтобы овощи сохранили как можно больше витаминов, их лучше отварить на пару либо запечь в духовке. Винегрет является источником растительной клетчатки и пищевых волокон. Все же диетологи советуют ограничить употребление винегрета людям, страдающим сахарным диабетом и избыточным весом, поскольку основные его компоненты (свекла, морковь и картофель) содержат много углеводов, которые быстро всасываются в кровь, тем самым повышая уровень инсулина и провоцируя сахарный диабет. Наличие квашеной капусты в салате может вызвать дискомфорт и боли у людей с нарушениями работы желудочно-кишечного тракта (колитами, гастритами, дуоденитами, язвенными болезнями).

Для того чтобы винегрет стал более полезен с точки зрения диетологии картофель советуют заменять картофель отварной фасолью, консервированный горошек замороженным, отваренным в подсоленной воде. Можно добавлять апельсины, яблоки, лимоны, апельсины, зелень. Солить винегрет не рекомендуется при добавлении в него квашеной капусты и соленых огурцов.
Секреты приготовления
- Если вам хочется, чтобы ваш винегрет имел равномерный розовый оттенок, смешайте все ингредиенты, заправьте свекольным соком либо отваром и лишь затем маслом. Если же вам нравится смесь разноцветных ингредиентов, то каждый ингредиент нужно заправить маслом в отдельных емкостях и лишь затем смешивать.
- Чтобы овощи были вкуснее, их нужно отваривать в кожуре, а еще лучше – запекать.
- Заправку нужно готовить отдельно и подливать постепенно, следя, чтобы было добавлено ровно столько, сколько впитают овощи.
- Ингредиенты лучше не смешивать в металлических емкостях.
Напоследок видеорецепт популярного салата:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
«Секреты приготовления классического винегрета.» – Яндекс.Знатоки
Принципы приготовления классического винегрета
Винегрет делается из:
- Картофель
- Морковь
- Свекла
- Соленые огурцы
- Квашенная капуста
- Консервированный зеленый горошек
- Каперсы
- Лук репчатый либо зеленый
- Масло растительное
- Соль
- Сахар
Для заливки:
- Масло растительное
- Уксус
- Соль
- Сахар
- Горчица
Приготовление:
Винегрет в первую очередь ассоциируется со свеклой, и это правильно. Однако начнем мы с картошки.
При приготовлении всегда возникает вопрос – сколько нужно продуктов для приготовления блюда?
Конечно, винегрет хорош и на следующий день, но всё же готовить его стоит ровно столько, чтобы съесть за раз.
Так вот картошки нужно взять ровно столько штук (средних размеров), сколько будет едоков – 1 принцип.
Скажем на 3 порции нужно взять 3 средние картофелины.
Ставим на огонь две кастрюли с водой, чтобы отварить картошку и морковь, добавляем немного соли и немного сахара. Овощи получаются вкуснее, когда они варятся в солено – сладкой воде
Чистим сырую картошку, промываем и режем красивыми ровными кубиками
В кипящую воду забрасываем порезанную картошку, теперь самое главное – не упустить момент готовности, чтобы она не разварилась.
Есть способ предотвратить эту случайность – после того, как вода снова закипит, добавьте чуть – чуть уксуса, в кислой среде картошка будет вариться медленнее
Чистим и такими же кубиками нарезаем морковку, забрасываем ее во вторую кастрюлю с водой, подкислять ее не нужно, она и так достаточно долго варится
Попробовать картошку на готовность, она должна быть чуть – чуть с небольшой сыринкой или как говорят – практически готова, откинуть ее на дуршлаг и через пару минуть промыть холодной водой – остановить процесс варения
Теперь свекла, ее нужно сварить заранее, в мундире, и чтобы она успела полностью остыть
Её необходимо почистить и нарезать такими же кубиками, как морковь и картошка
Свеклу ссыпать в большую миску, полить ее растительным маслом и хорошо перемешать
Это еще один принцип винегрета – каждый овощ должен иметь в салате свой цвет, и чтобы свекла не окрасила другие овощи, мы ее покрываем тонким слоем масла
Теперь соленые огурцы – их можно почистить от кожицы, можно не очищать, это уже кто как любит. Их также нарезаем, как и все остальные овощи – кубиками
Морковь варите, чтобы она оставалась с небольшой сыринкой, ее также откиньте на дуршлаг и промойте холодной водой
Очередь за капустой, квашенную капусту отжимаем от рассола и мелко шинкуем
Теперь посмотрит соотношение количества продуктов: количество картошки с морковкой должно быть равно или чуть больше свеклы
Огурцы с капустой, если два кислых продукта соединить вместе, то их должно быть в полтора раза больше, чем картошки с морковкой
Теперь соединяем вместе в большой миске картошку с морковкой, огурцы и капусту, и добавляем консервированный зеленый горошек, по объему он должен быть в два раза меньше свеклы
Добавляем небольшую горсточку рубленных каперсов, но это не обязательно, а только на любителя
Также добавляется мелко нарезанный репчатый лук, либо на любителя – зеленый лук. Объем его на каждый вкус свой
Теперь готовим заливку и первым делом это уксус – третий принцип винегрета, растительное масло, соль, немного сахара и конечно, горчица, она стабилизирует два несмешиваемых ингредиента – уксус и масло, все взбить венчиком
Заливаем в винегрет заправку и теперь можно все хорошо перемешать
Получился классический базовый винегрет.
Более подробно с рецептами читайте на страницах https://kopilpremudrosti.ru/vinegret-klassicheskij-recept.html
Похмелья синдром лечение: Похмельный синдром и его последствия, советы специалистов – Как быстро избавиться от похмелья в домашних условиях? Строго научно
причины, симптомы и методы лечения
Ученые много десятков лет исследуют механизм воздействия алкоголя на организм человека. Одно из последних интересных открытий в этой области принадлежит институту американского штата Пенсильвания.
Изучив более двух тысяч форм генетических совокупностей, исследователи обнаружили любопытную закономерность. В любом последующем поколении усиливали свое действие гены, ответственные за производство алкогольдегидрогеназы - фермента, ускоряющего окисление этилового спирта в организме.

Простыми словами, ученые пришли к выводу, что люди будущих поколений будут страдать мощным похмельем даже после небольшого объема выпитого спиртного.
Эта статья расскажет:
- что такое похмельный синдром;
- как избавиться от похмелья;
- зачем человеку бывает нужно опохмелиться;
- почему алкоголь неодинаково действует на разных людей.
Похмелье и абстинентный синдром: как отличить
По статистике, примерно 3/4 всех случаев приема спиртных напитков имеют последствия в виде похмелья.
Похмельный синдром - это состояние организма в следствие интоксикации этиловым спиртом, сопровождающееся совокупностью неприятных ощущений:
- головной болью и головокружением;
- потливостью;
- тошнотой;
- раздражительностью;
- сухостью во рту;
- сонливостью.
Следует различать вышеуказанные проявления у людей, хронически зависимых от алкоголя и у принимающих его изредка. Первым свойственно не похмелье, а синдром отмены - так называемый «абстинентный синдром».
Несмотря на внешнюю схожесть с похмельем, абстиненция имеет несколько весомых отличий:
- непреодолимая потребность похмеляться;
- депрессия;
- психическое и нравственное смещение жизненных ценностей;
- отсутствие критики к причинам и последствиям злоупотребления спиртным.
Перечисленные выше признаки - главные симптомы устойчивой степени болезни.
Самочувствие человека, не отягощенного алкогольной зависимостью, прямо противоположное. Он испытывает полное отвращение к алкоголю на утро после приема больших доз, и у него не возникает желания похмелиться.
Помимо внешних различий, эти два состояния по-разному проявляются и на физиологическом уровне. Похмелье для здорового человека нечто иное как реакция организма на отравление большими дозами этанола. В то время как абстиненция - сигнал для алкоголезависимого, что ему плохо без привычной порции спиртного. Больному человеку не под силу контролировать желание выпить. Он будет опохмеляться даже осознавая, что облегчение состояния кратковременно, а в дальнейшем это пристрастие и вовсе может стоить жизни.
Такая разница в реакциях возникает из-за того, что регулярное употребление этилового спирта радикально нарушило выработку ферментов, отвечающих за обмен веществ в организме.
Причины похмелья
Этанол - токсин для организма, вызывающий поражение всех его частей. Именно он служит основной причиной проявлений похмельного синдрома.

Сопутствующими факторами могут быть:
- Нарушение взаимодействия солей и воды в организме
Пытаясь избавиться от яда, организм забирает из тканей воду, выводя вместе с ней этанол через потовые поры и при частом мочеиспускании. Поэтому при похмелье происходит загущение крови из-за недостатка жидкости. Вместе с тем, часть воды перераспределяется в мягкие ткани и задерживается там. Как следствие, появляется постоянная жажда и отеки.
- Недостаток витаминов и минералов
Дефицит жизненно важных витаминов и минералов мешает правильно работать большинству систем организма. Как следствие - плохое самочувствие.
- Смещение кислотно-щелочного баланса в организме
Попадая в организм алкогольные токсины начинают расщепляться, образуя большие скопления уксусной, мочевой и молочной кислот в организме. Отсюда - тошнота и рвота.
- Сбои в работе вегетативной системы
Сильное потоотделение, приток крови к лицу, вялость в движениях - все это признаки вегетативных нарушений нервной системы, страдающей от интоксикации.
- Разрушающее влияние этанола на сердце, сосуды и головной мозг
При усугубляющем воздействии алкоголя на клетки головного мозга человек раздражителен, ему тяжело выдерживать резкие звуки и яркое освещение, он испытывает головокружение и бессонницу. Из-за нагрузки на сердце и сосудистую систему сердечной мышце трудно перекачивать сгустившуюся кровь через суженные сосуды. Следствие - учащенное сердцебиение, перебои сердечного ритма, повышение давления.
Факторы, влияющие на тяжесть похмелья
Причины, влияющие на уровень выраженности похмелья:
- Количество выпитого спиртного и скорость, с какой это было сделано
Этанолу, как и любому другому веществу, попавшему извне в человеческий организм, необходимо время для прохождения разных стадий: всасывания, расщепления и вывода наружу. Если принимать спирт в высоких дозах и быстро, организм не успевает перерабатывать его и начинается отравление, которое в последствии обернется похмельным синдромом.

- Вид и качество алкоголя
Несмотря на то, что большие объемы любых алкогольных напитков неизбежно ведут к похмелью, некоторые из них чаще и быстрее других приводят к мучительным ощущениям.
Особенно тяжелые последствия вызывают:
- Алкоголь темного цвета - красное вино, виски, пиво
Эти напитки содержат много токсинов - конгенеров, то есть продуктов распада спирта. Они и отравляют организм, вызывая жуткое похмелье. К примеру, в темном бурбоне содержание этих веществ в 37 раз выше, чем в светлой водке. Мучительные симптомы после злоупотребления виски возникают из-за наличия в нем масел и добавок, негативно влияющих на общее самочувствие. А вот содержащееся в красном вине гистаминоподобное вещество тирамин, вызывает мигрень, сильную рвоту и повышает давление.
- Шампанское и игристые вина
Состояние усугубляют пузырьки газа в этих напитках, способствующие стремительному проникновению спирта в кровоток. Ситуация ухудшается при совмещении шампанского с другим алкоголем.
- Крепкие настойки - абсент, бехеровка и другие
Вызывают резкую боль в голове и тошноту по причине высокого содержания экстрактов растений и эфирных масел.
Качество напитков непосредственно влияет на продолжительность похмелья. К примеру, после больших доз высокопробного красного вина оно длится сутки, а после злоупотребления алкоголем низкого качества - от трех и более дней. Причина затяжных неприятных ощущений - дубильные вещества и консерванты, которые в большом количестве добавляют в низкосортную продукцию.
Популярно мнение о том, что похмелье случается в основном после злоупотребления напитков с высоким процентом содержания спирта. В действительности, определяющее значение здесь имеет возраст напитка, а не его крепость. Выдержанные в течение нескольких лет горячительные напитки вызывают похмелье чаще. В основном это шампанское, вино, коньяк и виски.
Независимо от других факторов существует еще одна веская причина похмельного синдрома - дегидратация (обезвоживание) организма.
Проявление состояния похмелья
Как правило, похмелье начинается в тот момент, когда концентрация алкоголя в крови достигла минимума. Чаще всего на следующее утро после злоупотребления.
Выделяют характерные проявления этого состояния, свойственные большинству людей:
- частый сердечный ритм;
- тревожное состояние;
- нервозность, вспыльчивость;
- краснота глаз и боязнь яркого света;
- непереносимость громких звуков;
- озноб;
- сухость во рту, жажда;
- боль в голове и мышцах;
- несобранность, невозможность сосредоточиться;
- слабость, вялость в движениях;
- головокружение;
- одышка;
- тошнота и рвота;
- изжога;
- диарея;
- метеоризм;
- боль в животе;
- повышенное потоотделение.

С учетом того, что похмелье - это следствие отравления алкоголем, может возникнуть необходимость в оказании срочной медицинской помощи пострадавшему.
Нужно незамедлительно вызывать скорую при появлении следующих признаков:
- неравномерное и медленное дыхание с интервалом менее 8 вдохов за минуту;
- спутанность сознания и оцепенение;
- критическая гипотермия - температура тела ниже нормы;
- бескровно белая кожа, ее посинение;
- непрерывная рвота.
Как протекает процесс похмелья
Плохое самочувствие при похмелье - это следствие разрушительных процессов в организме. Для понимания причин мучительных проявлений необходимо знать, какие реакции протекают в организме после злоупотребления спиртным.
Большие дозы этилового спирта - всегда яд для организма. Больше всего страдает печень, поскольку именно она расщепляет этанол, ферментируя алкогольдегидрогеназу. Это вещество преобразует продукты распада этилового спирта - ацетальдегиды - в менее опасные соединения.
Ацетальдегид - сильнейший токсин. Он мешает организму нейтрализовать другие токсины и сам по себе вызывает сверхвозбуждение нервной системы. Это выражается в нетерпимости света и звуков, треморе рук и медлительности в движениях. Мучает бессонница, особенно при высоких нормах принятого алкоголя. Если и удается заснуть, то сон поверхностный и не приносит облегчения.
Состояние человека усугубляется при приеме за короткое время большого количества спиртного. В этом случае печень не успевает сделать переработку всего поступившего этанола и он накапливается в организме в виде ацетальдегида. Похмелье будет длиться до тех пор, пока эти вещества полностью не выйдут из организма.
Употребление спиртного на голодный желудок может привести к такому опасному явлению, как гипогликемия. Критическое падение уровня сахара в крови способно вызвать необратимые сдвиги в организме, вплоть до состояния комы и опасности умереть.
Кроме того, этанол может сильно подавлять общий иммунитет организма, и, как следствие провоцировать разные воспалительные процессы.
На фоне злоупотребления алкоголем идет стремительная выработка желудочных кислот, а процессы освобождения желудка замедляются. По этой причине человек испытывает боль в животе, страдает от тошноты и рвоты.
Обезвоживание организма
Избавляясь от алкогольных токсинов, организм в большом количестве выводит из себя воду. К примеру, выпив 250-300 мл алкоголя, человек теряет 800-1000 мл жидкости. То есть объем потерь воды в несколько раз больше, чем потребления. Поэтому утром, следующим за вечером после злоупотребления, человек сильно хочет пить.

Обезвоживание имеет и другие последствия:
- Головные боли
В попытках компенсировать нехватку воды, организм забирает ее часть из мозга. В результате происходит уменьшение его объема. Хотя оно и незначительное, но достаточно для того, чтоб нарушить работу мембран, соединяющих мозг с черепом. Как следствие - у человека начинает болеть голова.
- Головокружение, тошнота, упадок сил
Происходит это из-за резкого падения уровня полезных солей вследствие их вывода из организма при частом мочеиспускании, вызванном употреблением алкоголя. Прежде всего, это калий и большинство солей, важных для обеспечения бесперебойной работы нервных окончаний и мышц.
Степени похмельного синдрома
Насколько тяжелыми будут проявления после злоупотребления спиртным зависит от разных факторов:
- Объем выпитого алкоголя
Чем он больше, тем мучительнее состояние.

- Половая принадлежность
Женщинам свойственно более сильное похмелье, так как их организм затрачивает больше времени на расщепление этанола и его вывод из организма.
Человеку старшего возраста сложнее справляться с похмельным синдромом в силу того, что его организм больше чувствителен к токсинам, а расщепляющих их ферментов вырабатывает меньше.
- Генетическая предрасположенность
В зависимости от расовой принадлежности выработка расщепляющих алкоголь ферментов происходит по-разному. Так, у большинства азиатов организм продуцирует этанолдегидрогазу менее активно, чем у европейцев. Поэтому они и страдают затяжным и более мощным похмельем.
Что помогает от похмелья
Испытав хоть раз мучительные последствия алкогольной интоксикации, человек задается вопросами:
- как быстро избавиться от похмелья;
- что выпить, чтобы стало лучше;
- как снять болезненные ощущения;
- что сделать, чтобы не болеть после запоя.
Таблеток, способных полностью и единовременно ликвидировать похмельный синдром не существует. Препараты, выпускаемые как «антипохмельные», в основном помогают:
- снять болевые ощущения;
- нормализовать обмен воды и соли в организме.
Самое лучшее лечение - это комплексная помощь самому себе в виде отдыха, сна и вторичного насыщения обезвоженного организма водой. Такой способ с большой вероятностью избавит от симптомов похмелья за сутки.

Кроме того, можно пробовать следующие методы:
При очень выраженном отравлении перед их приемом предварительно нужно промыть желудок.
- Прием таблеток от тошноты - Мотилиум, Метоклопрамид, Церукал.
- Использование обезболивающих - Ацетаминофен, Парацетамол, Тайленол, Аспирин.
Важно не превышать рекомендуемую дозировку. В противном случае ослабленный после попойки организм может ответить сильными побочными эффектами. Что касается Аспирина, его не стоит принимать при проблемах почек, желудка и бронхиальной астме. Несмотря на то, что это одно из лучших средств, которое помогает от боли, разжижает кровь, ускоряет кровоток и, как следствие, способствует быстрому выведению токсинов.
- Поддержание питьевого режима
Для устранения обезвоженности и нормализации уровня натрия и глютена в организме необходимо пить много жидкости в течение дня.
Можно принимать:
- чистую воду, немного подсластив или подсолив ее;
- травяные чаи из расторопши, листьев гуавы или женьшеня. Это хорошие помощники организму при выводе токсинов и восстановлении печени;
- фруктовые соки, особенно с большим содержанием витамина С. Это отличный источник восполнения глюкозы и витаминов.
- Соблюдение диеты
Вопреки сниженному аппетиту во время похмелья, для восстановления сил организма следует перейти на щадящие продукты питания. Это могут быть:
- легкие углеводы, быстро повышающие сахар в крови;
- продукты, содержащие фруктозу, которая помогает выводить этанол из организма;
- богатая калием пища - квашеная капуста, моченые горох и яблоки, морская капуста, фасоль в томате, соленые помидоры и огурцы.
- Качественный сон
Несмотря на то, что заснуть бывает непросто, сон жизненно необходим пострадавшему от алкоголя организму. Для борьбы с бессонницей можно принять мягкие натуральные седативные препараты.
Как избавиться от похмелья в домашних условиях
Существуют некоторые уловки и народные методы, помогающие как облегчить, так и совсем ликвидировать похмельный синдром в домашних условиях:
- перед тем, как выпить спиртное, можно принять чайную ложку растительного масла, обволакивающие свойства которого препятствуют проникновению этанола в кровь;
- принимать поливитамины, пополняя запасы организма необходимыми минералами и веществами, вымываемыми алкоголем из организма;
- накануне приема спиртного, минимум за сутки, пить много жидкости без газов для предупреждения быстрого обезвоживания.
Последствия похмельного синдрома
Последствия злоупотребления алкоголем бывают всегда, даже если делать это нечасто. Организм в любом случае среагирует на отравление неприятными побочными эффектами.
Люди, любящие выпить, ошибочно считают спиртные напитки своеобразным антидепрессантом. Но в действительности они только разрушают нервные клетки и ведущая роль в этом процессе принадлежит ацетальдегиду. Это отравляющее вещество в несколько десятков раз токсичнее самого этилового спирта. Накапливаясь в организме, оно тормозит выработку дофамина. Этот гормон отвечает за состояние психики, бесперебойную работу сердца и мозга, контроль веса и работоспособность.

Ацетальдегид нарушает работу кровеносной системы. К примеру, тормозит свойство эритроцитов обогащать кислородом ткани и органы. В результате организм страдает гипоксией, от чего симптомы похмелья усиливаются.
Если злоупотреблять спиртными напитками слишком часто, организм постоянно будет находиться в отравленном состоянии. Это может привести к хроническим нарушениям всех его функций:
- Смещается электролитный состав организма, препятствуя нормальной работе сердца и других органов.
- Рвота во время похмелья может привести к желудочному кровотечению.
- Стабильно закрепляются состояния аритмии, хронической бессонницы, вялости, подавленности, меланхолии.
- На фоне обезвоживания начинаются гормональные сбои, нарушения кислотной среды организма, значительное расстройство в работе сердечно-сосудистой системы.
Зачастую злоупотребление спиртным переходит в зависимость и первую стадию алкоголизма. Наблюдается стойкое длительное обезвоживание организма, и если не успеть оказать неотложную медицинскую помощь, ситуация может привести к летальному исходу.
Чего нельзя делать во время и после приема спиртного
Похмелье нельзя лечить, как отдельную болезнь. Это специфичное состояние интоксикации организма, тяжелые последствия которого можно уменьшить, не принимая больших доз спиртного.
Кроме того, есть несколько запретных действий, которые категорически нельзя допускать в момент распития спиртных напитков:
- принимать высокие дозы этанола;
- смешивать между собой разные виды алкоголя;
- курить;
- выпивать на голодный желудок;
- употреблять небольшие порции, но за маленький временной промежуток.
Кроме того, во время похмелья не следует пить крепкий кофе. Хотя многие полагают, что он бодрит и может помочь быстрее выйти из запоя, этот напиток имеет мочегонное действие, что вредит обезвоженному организму.
Соблюдение перечисленных правил поможет минимизировать последствия интоксикации организма.
© 2018 – 2019, Буната Дмитрий. Все права защищены.
лечение дома. Как снять похмельный синдром быстро
Похмельный синдром – это последствие длительной интоксикации организма алкоголем. Когда человек прекращает пить, добровольно или принудительно, наступает сильнейший дискомфорт, называемый в народе похмельем. Человек не желает воспринимать окружающую действительность адекватно и стремится смягчить похмелье новыми дозами алкоголя, что приводит к замкнутому кругу.
В медицине такое явление называется абстинентным кризисом и считается серьезным недугом, отягощенным целым комплексом психических и физиологических проблем.
Людям, страдающим абстинентным синдромом, трудно самостоятельно справиться с недугом. Нередко выводить из запоя приходится медикаментозно и не без посторонней помощи. Существует также немало способов быстро и эффективно лечить похмелье народными способами.
Признаки и стадии
Похмельный синдром имеет свою клиническую картину. Общие симптомы выражаются в следующем:
- дрожании кистей, коленей и головы;
- нежелании принимать пищу;
- периодической рвоте и тошноте;
- субфебрильной температуре.
По некоторым отдельным симптомам абстинентного синдрома можно определить и стадию алкоголизма:
- Первая степень хронической интоксикации организма зарабатывается годами (в среднем около пяти лет). Человек регулярно принимает алкоголь, а в перерывах испытывает сильный эмоциональный дискомфорт. Высокая раздражительность, подавленное настроение, вспышки беспричинного гнева – яркие психологические признаки похмельного синдрома на первой стадии алкоголизма. Но лечить его еще можно домашними средствами.
- Вторая степень развивается быстрее и интенсивнее. Эмоциональные расстройства в периоды воздержания принимают острый характер. Злоба на людей, неконтролируемая агрессия и стремление рушить все вокруг – это симптомы похмельного синдрома при алкоголизме средней тяжести. На этой стадии появляются и явные симптомы физического ухудшения здоровья: очень быстрая утомляемость, проблемы с печенью и вегетативные нарушения (заметные нарушения координации движений). В этом случае лечить приходится и сам синдром, и его последствия.
- Третья степень – самая сложная. Концентрация этилового спирта в организме настолько высока, что человек практически не выходит из алкогольного опьянения, для которого ему достаточно даже незначительных доз алкоголя. Некоторые психологические симптомы противоположны второй степени: буйство сменяется глубокой апатией, вспышки злобы – слезливостью. Личность больного претерпевает серьезные изменения. Нарушения нервной системы приводят к глубокой депрессии, безразличия ко всему происходящему и неврологическим болезням.
На первой стадии алкоголизма человек еще может справиться с похмельным синдромом самостоятельно. На второй – понадобится помощь близких людей, чтобы быстро и эффективно выйти из запоя без рецидивов. А вот на третьей стадии лечение абстинентного синдрома представляет собой немало трудностей даже в стационаре.
Как снять похмельный синдром лекарствами
Современная фармацевтика предоставляет широкий спектр препаратов и таблеток для лечения похмельного синдрома, как самостоятельного, так и под присмотром специалистов.
Для тех, кто интересуется вопросом, как снять похмельный синдром дома быстро, врачи рекомендуют следующие медикаменты в виде таблеток:
- «Алко-Прим» или «Алкозельцер». Препараты содержат аспирин, лимонную кислоту и соду. В сочетании эти компоненты восстанавливают кислотно-щелочной баланс, уменьшают головную боль и быстро выводят токсины. А глицин, входящий в состав «Алкозельцера», регенерирует нервные клетки.
- Таблетки «Алко-Буфер», содержащие расторопшу (экстракт травы), способствуют нормализации работы печени.
- Быстро выводят ядовитые вещества таблетки «Бизон» или «Антипохмелин». Первый вид лекарства основан на янтарной кислоте, второй – на сочетании нескольких кислот, нормализующих обмен веществ.
Перечисленные медикаменты пользуются большой популярностью благодаря тому, что быстро и эффективно устраняют абстинентный синдром, не имея противопоказаний для большинства людей.
Есть много и других таблеток, помогающих в период похмельного кризиса, но требующих внимательного прочтения инструкции или консультации с врачом:
- «Зорекс»;
- «Медихронад»;
- «Зеналк»;
- «Пиаль-Алко» и др.
При наличии второй или третьей степени алкоголизма, для стабилизации психического состояния, врачи дополнительно назначают седативные препараты:
- Атенолол или пропранолол, относящиеся к группе бета-адреноблокаторов. Чаще всего принимаются пациентами, имеющими абстинентный синдром, как последствие длительной интоксикации организма.
- Различные препараты из группы барбитуратов. Лечение этими медикаментами некоторыми специалистами считается устаревшим. Обычно их заменяют на бензодиазепины, которые не имеют серьезных противопоказаний и не вызывают привыкание.
- Хлордиазэпоксид или диазепам (для традиционной терапии), а также оксазепам или лоразепам (для быстрого выведения из похмелья). Эти лекарства представляют группу бензодиазепинов. Они обладают и восстановительным, и седативным свойством.
Дополнительно может проводиться терапия специальными медикаментами, разработанными для выработки у пациента отвращения к алкоголю. Однако лечение такими препаратами проводится по индивидуальной программе, включающей несколько сеансов.
Прописываются и мочегонные препараты (этими средствами быстрее выводятся токсины).
Нормализация питания
В лечении такого недуга, как похмельный синдром, немалую роль играет восстановление нормального питания. Во время длительного запоя человек не испытывает потребности в пище. Алкоголь обладает повышенной калорийностью, но так как спирт не содержит питательных веществ, организм истощается, сжигая внутренние резервы.
В период, когда наступает абстинентный кризис, больному трудно нормально есть, его желудок отвергает пищу. Поэтому в первые два-три дня человеку необходимо пить бульон, овощные морсы и фруктовые соки. Можно делать питательно-витаминные миксы. Например, смешивать сок сырой свеклы, моркови, яблока и добавлять протертый лимон с медом.
Затем в рацион вводится овощное и фруктовое пюре, отварное мясо, яйца. Пища принимается малыми порциями, но часто. Для повышения аппетита пару раз в день выпивается стакан простой воды с добавлением лимонного сока. Такой напиток быстро выводит токсины.
На вторую неделю, в период выздоровления, подается более калорийная сладкая пища, а также много фруктов.
Похмельный синдром — лечение дома
Как снять похмельный синдром – знает народная медицина. Кроме домашних рассолов и клюквенного морса, быстро восстановить кислотно-щелочной баланс в организме и облегчить страдания можно и другими народными средствами. Например, отварами из трав:
- зверобоя;
- лаврового листа;
- чабреца.
Столовую ложку сухой смеси из одной или сразу нескольких трав заливают кипятком и настаивают около часа. Процеженный напиток принимается от одной до двух недель по 100 г. перед приемом пищи.
После очень длительного запоя эффективно помогает настойка на перечисленных травах (по одной столовой ложке на сто грамм спирта). Прием по 30 г. напитка трижды в день облегчит страдания пациента, постепенно освобождая его от похмельного синдрома. Считается, что настойка на лавровом листе даже вырабатывает отвращение к алкоголю.
Быстрое отвыкание от спирта вызывает проверенное домашнее средство: водка настаивается на лесных клопах (которые водятся на листьях дикой малины). Через сутки напиток процеживается и предлагается больному (делать это нужно, не посвящая его в подробности рецепта). Народное лекарство незамедлительно вызывает рвотный рефлекс. Через несколько подобных попыток, у человека вырабатывается стойкое отвращение к спиртному.
Снятие похмельного синдрома на дому возможно с помощью обычного нашатырного спирта. В стакан с холодной водой добавляется несколько капель нашатыря (3-5 капель при легкой стадии или 5-8 при более тяжелых случаях). Подобное средство можно аккуратно влить в рот человека, находящегося в полубессознательном состоянии.
Быстро приводит в чувства и еще один домашний метод: нужно положить ладони на ушные раковины и разогреть их трением. Несколькими минутами спустя пациент очнется, сможет самостоятельно передвигаться и разговаривать. Если напоить его мятной водой или крепким чаем с лимоном, человек окончательно придет в себя.
Психологическая помощь
Людям, переживающим абстинентный кризис, трудно противостоять синдрому самостоятельно. Кроме медикаментозной терапии, необходима психологическая поддержка.
Сеансы у специалиста имеют несколько направлений:
- выявление причин, приведших к алкогольной зависимости;
- объяснения пациенту процессов, которые происходят в его организме и нервной системе;
- кодирование на отвращение к спирту (с разрешения самого больного).
Психотерапия может включать только индивидуальные беседы или чередоваться с посещением пациентом специальной группы, где человеку предоставляется возможность общаться с другими людьми, имеющими абстинентный синдром, и увидеть свои проблемы со стороны.
Квалифицированная психологическая помощь помогает облегчить эмоциональный дискомфорт, обрести стимул для борьбы с похмельным синдромом и полностью восстановиться в социальном плане.
что такое, признаки и симптомы, лечение в домашних условиях
 Все помнят уроки биологии в школе. На одном из них учителя показывали наглядный пример действия алкоголя на живой организм, точнее, на растительные ткани. Когда всего каплю этилового спирта наносили на клетку луковицы, и спустя несколько минут, она сжималась. Так вкратце можно описать похмельный синдром у человека — ведь алкоголь действует также и на организм. Только из-за более совершенных систем последствий приёма алкоголя намного больше и иногда они значительно серьёзней.
Все помнят уроки биологии в школе. На одном из них учителя показывали наглядный пример действия алкоголя на живой организм, точнее, на растительные ткани. Когда всего каплю этилового спирта наносили на клетку луковицы, и спустя несколько минут, она сжималась. Так вкратце можно описать похмельный синдром у человека — ведь алкоголь действует также и на организм. Только из-за более совершенных систем последствий приёма алкоголя намного больше и иногда они значительно серьёзней.
Что такое похмелье и как спиртные напитки действуют на человека? Чем опасна передозировка алкоголя и что делать в этом случае? Как снять похмельный синдром в домашних условиях и можно ли это сделать быстро?
Что такое похмелье
Спиртные напитки — это самый распространённый стимулятор. Под их действием человек, может, быстро и эффективно расслабиться не только эмоционально, но и физически. Алкоголь побуждает человека к действиям, о которых в трезвом состоянии не многие даже задумываются. Но, кроме положительных моментов, спиртные напитки, пусть они хоть самые слабые, приводят к нежелательным последствиям, одним из которых является похмелье. И если у какого-то человека плохое самочувствие бывает только наутро, как последствие бурно проведённого вечера или ночи — то у другого, всё начинается уже спустя несколько часов после употребления алкоголя.
Что такое похмелье? Определение этого термина в медицине — постинтоксикационное состояние от употребления алкоголя, которое сопровождается психологическими и физиологическими эффектами.

Почему наутро появляются симптомы интоксикации? Самочувствие человека зависит от нескольких факторов:
- от количества выпитого алкоголя;
- от его качества и состава;
- от возможностей организма или, другими словами, насколько хватит ферментов для полноценной переработки спиртосодержащих жидкостей.
Сколько длится похмелье тоже зависит от возможностей наших систем. После поступления сильнодействующих напитков в организм они должны быть переработаны до определённых конечных продуктов. Всё происходит в печени, а это значит, что от её состояния зависит самочувствие человека наутро после возлияний и будет ли у него сильное похмелье.
Как развивается похмелье
Алкоголь при попадании в организм человека проходит полноценную переработку. Он разлагается в печени до ацетальдегида благодаря ферменту — алкогольдегидрогеназа. Следующая фаза превращения — это образование уксусной кислоты. Если все эти метаморфозы прошли успешно — человек чувствует себя хорошо, но при избытке спиртосодержащих напитков ацетальдегид или этаналь накапливается в организме. По своим негативным или разрушающим свойствам он превосходит алкоголь. Именно с его присутствием в организме учёные связывают все симптомы похмелья.
 Но это ещё далеко не все механизмы отравления алкоголем. Как спиртные напитки влияют на человека и появляется похмелье?
Но это ещё далеко не все механизмы отравления алкоголем. Как спиртные напитки влияют на человека и появляется похмелье?
- Этанол повышает диурез или учащает походы в туалет. Со временем из-за этого развивается обезвоживание, что влияет на все системы человека. Почему с похмелья хочется пить? Организм испытывает острую нехватку жидкости, которая нужна для восстановления всех органов после отравления организма этиловым спиртом.
- Вместе с мочой происходит потеря микроэлементов, что не может не сказаться на деятельности сердца и мышц. Калий и магний при неправильной работе почек уйдут в избытке из крови. Почему бывает, что болят мышцы с похмелья? Из-за изменения микроэлементного состава крови и вследствие нарушения кислотно-щелочного баланса. Алкоголь разлагается до конечных продуктов, которые преимущественно повышают кислотность.
 Почему с похмелья болит сердце? Всё по той же причине — нехватка магния. В дополнение, несмотря на мочегонный эффект, алкоголь приводит к утренним отёкам из-за неправильного распределения жидкости в кровеносном русле, которая устремляется в ткани. Отёки любого происхождения — это нагрузка на сердце, ведь главному мотору приходится дополнительно прокачивать лишние объёмы крови.
Почему с похмелья болит сердце? Всё по той же причине — нехватка магния. В дополнение, несмотря на мочегонный эффект, алкоголь приводит к утренним отёкам из-за неправильного распределения жидкости в кровеносном русле, которая устремляется в ткани. Отёки любого происхождения — это нагрузка на сердце, ведь главному мотору приходится дополнительно прокачивать лишние объёмы крови.- Сколько длится похмелье зависит от состава напитка. Одним из немаловажных факторов, определяющих симптомы на следующий день после распития алкоголя, являются дополнительные вещества в нём. К ним относятся сивушные масла, которые ухудшают симптомы, а также красящие элементы и сахар. Именно поэтому после коктейлей, бурбона и виски самочувствие намного хуже, чем от обычной водки.
Нередко можно услышать, что у всех членов одной семьи похмелье длится лишь короткое время или практически не беспокоит. Генетический фактор играет не последнюю роль в самочувствии человека после употребления спиртных напитков. Если выработка в печени большого количества алкогольдегидрогеназы передалась следующему поколению — то человеку просто повезло.
Нередко люди думают, что достаточно принять какую-то таблетку от похмелья, чтобы самочувствие сразу улучшилось. Это не так. Нет идеального волшебного средства, но помощь нередко зависит от симптомов интоксикации.
Симптомы и описание их причин
Синдром отмены действия алкоголя или похмелье можно отнести к отравлению. Но в этом случае оно чаще всего добровольное. Ощущения или признаки интоксикации у разных людей отличаются, что опять-таки зависит от многих факторов.
 Симптомы и их причины при похмелье, следующие.
Симптомы и их причины при похмелье, следующие.
- Любая интоксикация сопровождается рвотой, слабостью и общим недомоганием.
- Боль в области сердца и его учащённое биение происходит из действия токсинов.
- Один из самых знакомых симптомов — это головные боли. Почему с похмелья болит голова? Этому есть несколько объяснений. Во-первых, из-за обезвоживания нервная система испытывает колоссальную нагрузку. Во-вторых, так на организм действует ацетальдегид, который в десятки раз токсичнее самого алкоголя. Вдобавок отсутствие магния отражается и на функциях другого металла — кальция, который постоянно стимулирует работу клеток, возбуждая их. Такое состояние сопровождается усталостью тканей.
- Ещё один признак похмелья — это тремор. Почему с похмелья трясутся руки? — из-за влияния промежуточных продуктов переработки алкоголя на нервную систему.
- При похмелье может быть тяжесть в области желудка.
- Высокое давление тоже признак интоксикации. Почему повышается артериальное давление с похмелья? Учащение сердцебиения и повышенное давление — это результат влияния токсинов на сердечно-сосудистую систему. А также оно повышается из-за отёков.
- Страх и паника тоже могут быть следствием чрезмерных возлияний. Почему с похмелья страшно? Это результат обезвоживания организма. Нехватка жидкости в первую очередь влияет на нервную систему. При резком обезвоживании в результате частого мочеиспускания нарушается вся её работа, что может привести к временному ухудшению психического состояния.
 Избыточное потоотделение. Почему потеешь с похмелья? — это один из способов избавления организма от этанола. Около 10% его удаляется в неизменном виде с помощью лёгких, потовых желёз, почек.
Избыточное потоотделение. Почему потеешь с похмелья? — это один из способов избавления организма от этанола. Около 10% его удаляется в неизменном виде с помощью лёгких, потовых желёз, почек.- Человек может быть раздражителен, крайне чувствителен ко внешним факторам.
- Ещё один частый признак похмелья — депрессия. Её причины те же самые — это обезвоживание организма и влияние всех отравляющих веществ на нервную систему.
Симптомы похмелья могут немного меняться в зависимости от ситуации.
Возможные осложнения
Можно ли умереть от похмелья? Период отравления алкоголем в среднем длится от 8 до 15 часов. Дальше постепенно организм избавляется от вредных продуктов распада этилового спирта. Но если это время превысило все допустимые нормы, то человеку придётся нелегко.

галлюцинации
Смертельная доза этанола — от 4 до 12 гр. на килограмм веса тела. Именно столько нужно, чтобы похмелье окончилось смертельным исходом.
Ещё одно осложнение, связанное с похмельем — психические нарушения различной степени тяжести. Это галлюцинации, вследствие синдрома отмены и психозы. Возможно, развитие с похмелья панических атак.
При частом злоупотреблении спиртными напитками может развиться алкогольный делирий или белая горячка.
Что делать при похмелье
Лечение похмелья начинается с определения степени тяжести состояния. При умеренных симптомах человек, может, помочь себе самостоятельно. При этом подойдут практически все домашние способы избавления от тяжёлого состояния.
Что делать при сильном похмелье? В этом случае лучше всего, конечно, обратиться за помощью к специалистам. При выраженной интоксикации, слабости и нарушения работы нервной системы — показано лечение в условиях стационара.
Помощь человеку оказывается в зависимости от симптомов, которые его беспокоят. Главная задача — поддержание кислотно-щелочного равновесия крови и восполнение потери жидкости.
Неотложная помощь в условиях стационара
В случае передозировки алкоголем и выработки в организме человека большого количества вредного ацетальдегида лечение нужно проводить немедленно. Пострадавшего нужно незамедлительно доставить с больницу для коррекции работы всех органов.
 Первая помощь при похмелье начинается с промывания желудка. Пострадавшим, находящимся в сознании, можно это сделать и в домашних условиях.
Первая помощь при похмелье начинается с промывания желудка. Пострадавшим, находящимся в сознании, можно это сделать и в домашних условиях.- Затем, вводят солевое слабительное, чтобы остатки алкоголя быстрее вышли из организма. В случае лёгкого отравления подойдут любые адсорбенты.
- Далее, вводят «Унитиол», тиосульфат натрия и витамины группы B для коррекции работы внутренних органов.
- В экстренных случаях применяют раствор гидрокарбоната натрия с калием, магнием и глюкозой.
- Для экстренной помощи от судорог применяют «Пирацетам».
- При необходимости назначается гормональная терапия.
Лечение в домашних условиях
Как помочь человеку при невозможности или нежелании обратиться к специалистам? В основном лечение симптоматическое. Нужно корректировать все возможные симптомы, не забывая о причине их возникновения.
 Что делать в домашних условиях если с похмелья болит голова? Можно принять тысячу самых замечательных средств, но при этом не помочь организму. Головные боли — это симптом тяжёлой интоксикации. Для правильной помощи прежде всего нужно пить большое количество жидкостей. Хорошо помогает от похмелья ацетилсалициловая кислота — всем привычный «Аспирин». Для более качественной и быстрой помощи лучше подойдёт растворимый шипучий. Его помещают в стакан с водой и выпивают 1–3 раза в день. Но дозы любых препаратов корректируются индивидуально. С этой же целью от похмелья назначают «Парацетамол». Этот противовоспалительный препарат подходит для снятия головной боли из-за алкогольной интоксикации.
Что делать в домашних условиях если с похмелья болит голова? Можно принять тысячу самых замечательных средств, но при этом не помочь организму. Головные боли — это симптом тяжёлой интоксикации. Для правильной помощи прежде всего нужно пить большое количество жидкостей. Хорошо помогает от похмелья ацетилсалициловая кислота — всем привычный «Аспирин». Для более качественной и быстрой помощи лучше подойдёт растворимый шипучий. Его помещают в стакан с водой и выпивают 1–3 раза в день. Но дозы любых препаратов корректируются индивидуально. С этой же целью от похмелья назначают «Парацетамол». Этот противовоспалительный препарат подходит для снятия головной боли из-за алкогольной интоксикации. Что делать в домашних условиях если трясёт с похмелья? Помочь в этом случае, может, восстановление потери жидкости, ведь озноб является результатом обезвоживания организма. Можно использовать минеральную воду, но в неё хорошо бы добавить сахар, пару ложек лимонного сока.
Что делать в домашних условиях если трясёт с похмелья? Помочь в этом случае, может, восстановление потери жидкости, ведь озноб является результатом обезвоживания организма. Можно использовать минеральную воду, но в неё хорошо бы добавить сахар, пару ложек лимонного сока.- Что делать, если болит сердце с похмелья? Нужно убирать симптомы интоксикации, принимая препараты, содержащие полезные микроэлементы. Как помочь сердцу и мышцам перенести все симптомы интоксикации? — подойдёт «Аспаркам». Он немного восстановит микроэлементный состав крови и поможет главной мышце справиться с нагрузкой. Дополнительно можно использовать препараты магния в нужных терапевтических дозировках. Идеально в домашних условиях при похмелье подходит «Регидрон» — это препарат для восстановления потери жидкости в организме с нужным количеством микроэлементов. Содержимое пакетика растворяют в воде и маленькими глотками выпивают.
- Что делать, когда с похмелья высокий пульс? Учащённое сердцебиение — результат нехватки микроэлементов, а именно магния. Поэтому помогут препараты, его содержащие, такие как «Аспаркам».
- Как понизить давление с похмелья? Для этого с осторожностью применяют магнезию. Но только после консультации с врачом!
- Что делать если с похмелья кружится голова? Помогают общие меры по устранению симптомов отравления алкоголем. Человеку дают обильное тёплое питье, обеспечивают полный покой, рекомендован приём витаминов группы B, E и C.
 Тошнота и рвота могут корректироваться с помощью адсорбентов. Помогает ли активированный уголь при похмелье? — да, но, если принять его как можно раньше. Этим он поможет избавиться от избытка алкоголя и от его токсических отходов. С той же целью применяется «Полисорб МП». Как его принимать от похмелья? Назначают по 1–2 ложки препарата до четырёх раз в сутки. Как принимать «Энтеросгель» при похмелье? — используют стандартную дозировку для взрослого человека — один пакетик или полторы ложки 3 раза в день. А также можно использовать любой другой сорбент. Что ещё можно сделать если тошнит с похмелья? — для избавления от этого применяют препарат «Метоклопрамид» (аналог — «Мотилиум»). Он же спасает от постоянной рвоты. Используют лекарство перед едой или до употребления жидкости.
Тошнота и рвота могут корректироваться с помощью адсорбентов. Помогает ли активированный уголь при похмелье? — да, но, если принять его как можно раньше. Этим он поможет избавиться от избытка алкоголя и от его токсических отходов. С той же целью применяется «Полисорб МП». Как его принимать от похмелья? Назначают по 1–2 ложки препарата до четырёх раз в сутки. Как принимать «Энтеросгель» при похмелье? — используют стандартную дозировку для взрослого человека — один пакетик или полторы ложки 3 раза в день. А также можно использовать любой другой сорбент. Что ещё можно сделать если тошнит с похмелья? — для избавления от этого применяют препарат «Метоклопрамид» (аналог — «Мотилиум»). Он же спасает от постоянной рвоты. Используют лекарство перед едой или до употребления жидкости.- Как быстро в домашних условиях избавиться от похмелья после запоя? Такое состояние надо лечить только в условиях стационара, так как при запое организм подвергается длительной интоксикации. В домашних условиях быстро помочь человеку в этом случае не получится.
Лучше перенести похмелье помогут следующие препараты: «Аспирин», «Аспаркам», сорбенты.
Народные способы избавления от похмелья
Прочитав очередной народный метод лечения, человек может усомниться в необходимости медикаментозной терапии. Но это неправильное решение. Лучше всего сочетать методы официальной и народной медицины. Но необходимо учитывать, что советов как избавиться от похмелья много, а какие из них эффективны — сложно сказать. Рассмотрим наиболее простые, действенные способы, как быстро избавиться от похмелья в домашних условиях. Многие из предложенных рецептов хорошо знакомы, но некоторые могут удивить.
 Применение соды при похмелье. Многие утверждают, что она помогает справиться с интоксикацией после злоупотребления спиртными напитками. И это оправдано. Если растворить соду в воде, сделав щелочной раствор, и пить его во время похмелья, когда pH крови сдвинут в кислую сторону, то восстановится кислотно-щелочное равновесие, что поможет избавиться от многих симптомов интоксикации.
Применение соды при похмелье. Многие утверждают, что она помогает справиться с интоксикацией после злоупотребления спиртными напитками. И это оправдано. Если растворить соду в воде, сделав щелочной раствор, и пить его во время похмелья, когда pH крови сдвинут в кислую сторону, то восстановится кислотно-щелочное равновесие, что поможет избавиться от многих симптомов интоксикации.- Использование с похмелья обычной воды с лимоном тоже оправдано. Такой рецепт помогает восстановить потерю жидкости, избавляет от интоксикации и немного снижает головные боли. Но здесь, главное, не переусердствовать с лимонной кислотой — в избытке она не на пользу.
- Хорошо помогает прийти в себя чашка чая. Какой предпочтительнее чай от похмелья и можно ли его пить? Лучше остановиться на травяных видах чая, так как зелёный и чёрный обладают выраженным мочегонным эффектом, а позывы в туалет, итак, значительно увеличены. Не забудьте добавить в чай сахар и лимон. Прекрасно подойдут самодельные чаи с шиповником, малиной и другими травами.
 Старый добрый огуречный рассол. Почему он быстро помогает при похмелье? Это действенный способ народной медицины избавления от симптомов отравления спиртными напитками. Дело в том, что в рассоле содержатся соль, калий, магний, иногда уксусная кислота и пряности. То есть это сбалансированный микроэлементный состав для восстановления работы сердца, нервной системы и других органов! Поэтому практически с первых глотков человек чувствует облегчение, улучшается настроение и самочувствие.
Старый добрый огуречный рассол. Почему он быстро помогает при похмелье? Это действенный способ народной медицины избавления от симптомов отравления спиртными напитками. Дело в том, что в рассоле содержатся соль, калий, магний, иногда уксусная кислота и пряности. То есть это сбалансированный микроэлементный состав для восстановления работы сердца, нервной системы и других органов! Поэтому практически с первых глотков человек чувствует облегчение, улучшается настроение и самочувствие.- Помогает ли кефир от похмелья? Кисломолочные продукты нужны организму, а белковые тем более. Врачи рекомендуют избавляться от похмелья с помощью жидких продуктов, поэтому кефир вполне подойдёт. Но при условии, что человек его хорошо переносит, то есть нет реакций или непереносимости.
- Можно ли использовать томатный сок с похмелья? Для чего рекомендуют его пить после злоупотребления алкоголем? Это не только приятный напиток, но и питание для организма. Томатный сок обычно содержит соль, которая поможет перенести симптомы интоксикации. Дополнительно в его состав входят витамины и углеводы, способствующие быстрой адаптации внутренних органов к стрессовым факторам и скорейшему выведению продуктов распада алкоголя.
- Для снижения симптомов интоксикации поможет обычный жирный куриный бульон с небольшим количеством овощей.
Какие лекарства не помогут
Несмотря на то что есть многочисленные проверенные лекарства, которые действительно помогают, люди нередко продолжают использовать абсолютно не эффективные и даже опасные препараты для устранения симптомов алкогольной интоксикации.
Что не нужно использовать для лечения похмелья?
- Можно ли пить «Феназепам» с похмелья? При развитии абстинентного синдрома препарат, действительно, используют. Но только в условиях стационара с разрешения врача и под его наблюдением. Но для лечения похмелья его не назначают.
- Можно ли пить «Цитрамон» с похмелья? Нет, он поднимет артериальное давление, которое и без того может быть высоким.
 Можно ли пить «Корвалол», если болит сердце с похмелья? Это неэффективное и небезопасное в этом случае лекарство. Так же, как и пустырник, валерьянка и другие успокоительные средства он непредсказуем, если использовать его при похмелье. Вдобавок «Корвалол» тоже содержит алкоголь.
Можно ли пить «Корвалол», если болит сердце с похмелья? Это неэффективное и небезопасное в этом случае лекарство. Так же, как и пустырник, валерьянка и другие успокоительные средства он непредсказуем, если использовать его при похмелье. Вдобавок «Корвалол» тоже содержит алкоголь.- «Валидол» при похмелье относится к категории ненужных лекарств. Хотя, как люди утверждают, он помогает избавиться от головных болей. Но сам препарат не предназначен для лечения состояния отмены алкоголя.
- Можно ли использовать янтарную кислоту при похмелье и как её принимать? Это спорный вопрос. Её применение оправдано, так как лекарство улучшает состояние человека, она помогает переработать ацетальдегид. Но при этом препарат повышает давление, усиливает симптомы нарушения работы нервной системы и обостряет хронические заболевания желудочно-кишечного тракта. Поэтому её рекомендуют применять не более 6 таблеток (назначают по одной через каждые 50 минут).
Как избежать похмелья
Лучшее лечение — это правильная своевременная профилактика. Позаботиться о том, как себя чувствовать после бурного застолья, нужно заранее. В этом помогают не только народные методы, но и зарегистрированные лекарственные препараты.
Как наутро избежать похмелья? Можно подготовиться с помощью обычных всем доступных методов.
 Запивайте алкоголь достаточным количеством жидкости, чтобы не было большой стрессовой для организма потери воды спустя несколько часов.
Запивайте алкоголь достаточным количеством жидкости, чтобы не было большой стрессовой для организма потери воды спустя несколько часов.- Что принять перед употреблением алкоголя, чтобы не было похмелья? Какого-то специального препарата для этого нет. Но перед застольем или до начала распития спиртных напитков нужно хорошо поесть. Преимущества нужно отдавать жирной пище, которая поможет связать алкоголь и продукты его переработки.
- После застолья можно использовать препараты от похмелья. К ним относятся: «Антипохмелин», «Алька-Прим», «Алка-Зельтцер», «Зеналк». Основной состав этих лекарств — витамины, янтарная кислота, ацетилсалициловая, различные экстракты целебных растений. Способы применения и режим дозирования содержится в аннотации. Они помогают справиться с тошнотой, слабостью, головными болями, нормализуют работу нервной системы и сердечной мышцы. И если они полноценно не избавляют от похмелья — то значительно улучшают состояние.
- Ещё одно народное средство от похмелья — это заранее выпитое сырое яйцо. Белок обволакивает слизистую оболочку пищеварительной системы вследствие чего алкоголь всасывается в меньшем количестве. Такой способ профилактики похмелья имеет много особенностей (не все смогут выпить сырое яйцо) и может быть не всегда эффективным. Но попробовать стоит.
- Хорошая рекомендация по профилактике похмельного синдрома — пить только один вид спиртного напитка и по возможности избегать окрашенных.
Самые частые вопросы о похмелье
- Можно ли пить кофе с похмелья? Это непредсказуемый напиток для этого случая. Он содержит кофеин, который прекрасно подходит для избавления от вялости, усталости и сонного состояния после злоупотребления алкоголем. В то же время он дополнительно выводит воду из организма, то есть учащает мочеиспускание. Поэтому после кофе рекомендовано пить побольше жидкости.
 Можно ли заниматься спортом с похмелья? Даже при лёгкой алкогольной интоксикации это запрещено! Токсины в организме ухудшают работу сердца, при этом учащается его биение, повышается давление. Кроме этого, увеличивается потоотделение, а жидкости в организме из-за мочегонного эффекта алкоголя, итак, мало. Повезёт если последствий не будет, так как возможны острые нарушения работы сердца.
Можно ли заниматься спортом с похмелья? Даже при лёгкой алкогольной интоксикации это запрещено! Токсины в организме ухудшают работу сердца, при этом учащается его биение, повышается давление. Кроме этого, увеличивается потоотделение, а жидкости в организме из-за мочегонного эффекта алкоголя, итак, мало. Повезёт если последствий не будет, так как возможны острые нарушения работы сердца.- Почему с похмелья хочется есть? Снижается уровень глюкозы в организме. В результате воздействия на печень ацетальдегида нарушается процесс глюконеогенеза, из-за чего она не может контролировать и влиять на глюкозу. Как результат человек хочет есть.
- Может ли подняться температура с похмелья? Вследствие употребления алкоголя она, как правило, не повышается. У человека, выпившего большое количество спиртных напитков, бывает озноб. Если повысилась температура — это чаще признак или начавшейся инфекции, или воспаления какого-либо органа.
- Можно ли пить молоко с похмелья? Любая жидкость, которая не вредит человеку может ему помочь. Но молоко люди в возрасте часто плохо переносят, так как во взрослом организме мало фермента, перерабатывающего молочный белок. Поэтому его нужно пить с осторожностью.
- Для чего назначают глицин при похмелье? В основном его применяют в больнице для лечения хронического алкоголизма. А при похмелье он используется для улучшения сна, настроения, успокоения.
Похмелье — это временное состояние в результате употребления большого количества спиртных напитков. Наступает оно, так как при чрезмерном употреблении алкоголя не справляются ферментные системы организма человека. Самый простой способ избежать похмелья — это не пить много, а в случае выраженной интоксикации довериться специалистам.
Как избавиться от похмелья или алкогольный абстинентный синдром
«Мне 30 лет. Скажу сразу, что я не часто употребляю алкоголь — только на семейных посиделках и в компании друзей. Раньше плохо себя чувствовала лишь после большого количества выпитого. Обычное похмелье, которое к середине следующего дня проходит. Могла пить хоть целую ночь без серьезных последствий, организм быстро восстанавливался. Спокойно шла на работу, даже если спала всего несколько часов. Бодрая, в отличном настроении, без кругов под глазами.
Но сейчас стала замечать, что наутро после застолья ужасно себя чувствую. Стараюсь сдерживать себя — выпиваю совсем чуть-чуть. Но даже если вечером пью пиво, долго не могу избавиться от похмелья с утра. Просыпаюсь среди ночи с учащенным сердцебиением, а потом долго не засыпаю. Утром, естественно, уставшая и разбитая — раскалывается голова, тошнит, веки опухшие. Появился даже какой-то страх перед алкоголем. Может, мне совсем нельзя пить?»
— Ирина, 30 лет
Наутро после бурной и продолжительной вечеринки, во время которой полностью теряется контроль над количеством выпитого алкоголя, неизбежно наступает «расплата» — похмелье. Это явное доказательство того, что вы превысили свою «норму» спиртного. При этом от похмелья страдают не только люди, зависимые от алкоголя, но и те, кто даже в праздники старается много не пить. С какими неприятными симптомами предстоит бороться? В статье рассмотрим полезные рекомендации, которые помогут избавиться от похмелья.
Содержание:
Похмелье или абстинентный синдром?

Похмелье — интоксикация организма вследствие злоупотребления алкогольными напитками. Это состояние сопровождается неприятными физиологическими и психологическими эффектами. [1]
Понятие «похмелье» часто путают с «алкогольным абстинентным синдромом». Но сравнивать эти 2 состояния, наступающих после активного возлияния спиртного, некорректно. Так с каким врагом нам предстоит бороться?
«Обычное» похмелье в медицине называют вейсалгией. Это совокупность неприятных симптомов, которые испытывает человек, выпив накануне. Похмелье может наступить даже после небольших доз спиртного — зависит от физиологии конкретного человека. Вейсалгия не входит в число пагубных последствий алкоголизма. Если действовать правильно, от похмелья можно быстро избавиться при снятии физического и эмоционального дискомфорта. [2]
Согласно исследованиям, избавление от «среднестатистического» похмелья занимает до 10 ч. Своего пика плохое самочувствие достигает ориентировочно в 9:45 утра — могут трястись руки, голова буквально «раскалывается», подступает тошнота. Данные представлены на основе того, что человек начал пить накануне вечером, а закончил максимум в середине ночи.
А вот абстинентный синдром возникает у людей с уже сформировавшейся алкогольной зависимостью на 2-ой и 3-ей стадии. В данном случае спиртное «работает» как наркотик — стимулирует выработку гормона дофамина, отвечающего за хорошее настроение и резкий подъем физической активности. Когда поступление алкоголя в организм прекращается, физическое состояние зависимого ухудшается. Но стоит только человеку выпить хотя бы немного спиртного, все неприятные симптомы «улетучиваются». Чем опасен абстинентный синдром у алкоголиков? Он провоцирует запои. Порочный круг затягивает в пучину пагубной привычки: выпивка — похмелье — выпивка. Похмелье и абстинентный синдром — острая интоксикация организма, что дает колоссальную нагрузка на сердце. а это может грозить летальным исходом. [2]
Почему наступает похмелье

Неумеренное количество выпитого алкоголя — огромный стресс для организма. На протяжении длительного времени после вечеринки ему приходится «бороться» с ядами — продуктами распада этилового спирта. Плохое самочувствие усугубляется тем, что застолье, как правило, сопровождается и употреблением не самой полезной пищи. С продуктами распада сладкой и жирной еды, «залитой» этиловым спиртом, организму тоже нелегко справиться.
Итак, что вызывает неприятные симптомы при похмелье?
- Обезвоживание организма, которое только усиливается при тошноте, диарее и активном потоотделении. Есть данные, что с каждой единицей алкоголя из организма, помимо непосредственно выпитого спиртного, дополнительно выводится 100 мл жидкости. Попробуйте подсчитать, сколько жидкости теряет организм, если вы выпиваете литр пива.
- Алкоголь раздражает слизистые желудка и кишечника, что грозит развитием воспалительного процесса, а соответственно и появлением неприятных симптомов.
- Вместе с жидкостью из организма «вымываются» витамины и минералы, необходимые для активной жизни.
- Употребление спиртного в большом количестве вызывает расширение сосудов, а также нарушения химии мозга и работы гормонов. Это объясняет головные боли и учащенное сердцебиение. [2]
Британские ученые провели интересное исследование с целью узнать, в каком возрасте люди тяжелее всего переносят похмелье. Оказалось, что это 29 лет. Плохое самочувствие больше связано не с состоянием здоровья, а с устоявшимися привычками — человек полагает, что он, как в молодости, может выпить сколько угодно, поэтому даже не пытается контролировать количество потребляемого алкоголя. В конечном итоге наступает тяжелое похмелье, которое сопровождается перегаром — от этих симптомов сложно избавиться.
Симптомы похмелья

«Очень переживаю за своего мужа. Кажется, он спивается. Нет, в запои он не уходит, но точно близок к этому.
Дети уже подросли, у нас много друзей. Мы не отказываемся от шумных посиделок в кругу приятелей и коллег. Естественно, алкоголь льется рекой. Я могу вовремя остановиться, поскольку знаю, что с утра мне будет очень плохо. Но мой муж всегда пьет «до последнего». На следующий день буквально не встает — может даже на работу не пойти, насколько ему плохо. Мужа буквально трясет от похмелья. Что делать в таких ситуациях, я уже знаю — даю больше пить, отправляю принять холодный душ. Но супруг предпочитает другой метод — пьет еще. Ему сразу становится лучше. Может «опохмеляться» весь следующий день после застолья. При этом не пьянеет — бодрый, веселый. Меня это пугает».
— Екатерина, 35 лет
Организм, выводя яды, работает «на износ», что чревато огромной нагрузкой на печень, почки и сердечную систему. Каждый из факторов в совокупности может дать довольно внушительный список «похмельных» симптомов:
- общая слабость;
- неприятный запах изо рта;
- головокружение;
- головная боль;
- повышенное артериального давления;
- повышенная температуры тела;
- учащенный пульс;
- сухость в полости рта, сильная жажда;
- рвота и диарея;
- отсутствие аппетита;
- дрожь в руках;
- отеки лица и ног.
Много вопросов у ученых вызывает тот факт, что при похмелье многие люди испытывают острое чувство тревожности, вину и страх. Даже при условии, что они не совершали ничего плохого, когда были пьяны. Существует масса гипотез, объясняющих это состояние. Например, Р. Филлипс, автор книги «Alcohol: A History», полагает, что возникающие стыд и вина продиктованы социальной ответственностью. В сознании человека пьянство ассоциируется с аморальностью. Это впустую потраченные деньги, головная боль с утра и возможные негативные последствия, которые понесут окружающие (агрессия со стороны выпившего, аварии при вождении в нетрезвом виде). Эти мысли угнетают, провоцируя острое чувство вины за вчерашний день. [3]
Длительность похмелья, как правило, не превышает сутки. За это время, если принять эффективные меры, организм выводит токсины. Но при абстинентном синдроме на 2-ой и 3-ей стадии алкоголизма зависимый не может избавиться от тяжелого похмелья и тошноты вплоть до следующей порции спиртного. И все симптомы в данном случае выражены более ярко, поскольку состояние здоровья отягощается уже имеющимися патологиями внутренних органов. Ощутимо дрожат руки, температура тела поднимается как минимум на 1-2 °С, диарея может не прекращаться вплоть до сильнейшего обезвоживания организма. [2]
Детоксикация организма: первый шаг, чтобы эффективно избавиться от похмелья
При вейсалгии организм сам выводит токсины. Но естественный процесс может затянуться. Что делать при похмелье, если с утра нужно максимально быстро прийти «в норму»? Помогите организму бороться с ядами. Пока в крови присутствуют продукты распада этилового спирта, вы не избавитесь от симптомов похмелья. Даже неприятный запах изо рта никуда не денется, сколько ни чисти зубы.
Считается, что «женское» похмелье протекает гораздо тяжелее «мужского». Это можно объяснить тем фактом, что в организме женщины меньше жидкости и ферментов, расщепляющих продукты распада этилового спирта. В итоге при одинаковом количестве выпитого спиртного, женщина с лихвой ощущает на себе все «прелести» похмелья — от сильной головной боли до непрекращающейся тошноты. [4]
В домашних условиях можно использовать несколько способов детоксикации организма, чтобы избавиться от сильного похмелья.
Прием сорбентов
Эффективное средство от похмелья — прием сорбентов. Это медикаментозная детоксикация. Препараты наподобие губки впитывают в себя токсины, а потом естественным путем выводятся из организма.
Сорбенты помогают избавиться от тошноты, запора или диареи. Если это единственные симптомы похмелья, можно считать, что вы справились с задачей. Самый популярный сорбент — активированный уголь. Но есть и более современные препараты, которые «работают» гораздо быстрее.
Нельзя заниматься самолечениям, «экспериментируя» с приемом различных сорбентов! Проконсультируйтесь с врачом. Только специалист может правильно оценить степень интоксикации организма пациента и порекомендовать подходящие препараты для снятия неприятных ощущений в желудке и кишечнике.
Прием медикаментов для борьбы с головной болью
Если от головной боли не спасает ни сон, ни сытная здоровая еда, можно принять таблетку. Но обратите внимание — многие препараты не предназначены для употребления в период острого похмелья. Обязательно ознакомьтесь с инструкцией.
Поскольку каждое средство против головной боли имеет свой механизм действия, за рекомендациями по приему медикаментов лучше обратиться к врачу!
Снимая похмелье различными лекарствами, не имеет смысла принимать их одновременно с сорбентами. Они будут поглощать активные вещества лекарств, а значит и эффекта от такой терапии не будет. По мнению врачей, оптимальный порядок лечения похмелья следующий: сорбенты — опорожнение кишечника — через 20-40 мин. прием лекарств от головной боли. [3]
Народные способы
Ускорить детоксикацию организма можно и народными способами без клизмы и медикаментов. Но насколько эффективными окажутся эти методы, будет зависит от количества спиртного, выпитого накануне. Что помогает от похмелья в домашних условиях?
Отличный результат показывает мед. Достаточно всего пару ложек сладкого продукта, чтобы зарядиться энергией и поднять себе настроение. Также можно развести мед в воде. Считается, что активные вещества в его составе участвуют в выведении продуктов распада этилового спирта.
Чтобы нормализовать работу желудочно-кишечного тракта, можно в течение пары часов выпить 2 стакана кефира или айрана. Если не любите его, съешьте сметану или натуральный йогурт.
Немного лимонного сока, растворенного в питьевой воде, ускорит метаболизм и даст порцию витамина С, так необходимого для хорошего самочувствия.
А вот прием различных настоек и напитков, которые обеспечивают тонизирующий эффект (элеутерококк или эхинацея, кофе, энергетики на основе кофеина), не рекомендован. При учащенном сердцебиении, которым сопровождается похмелье, от этих препаратов будет больше вреда, чем пользы.
При алкогольном абстинентном синдроме домашние методы детоксикации организма не окажутся эффективными. Они на короткое время помогут избавиться от похмелья после водки и других алкогольных напитков, но рука зависимого совсем скоро потянется за бутылкой спиртного, поскольку пагубная привычка уже полностью овладела человеком. В выведении из запоя эффективно только стационарное лечение под наблюдением врача. В медицинских учреждениях активно применяют капельницы с физрастворами, чтобы быстрее вывести токсины из организма пациента. Назначаются препараты, которые помогут восстановить органы, пораженные неумеренным употреблением алкоголя.
Лечение тяжелого похмелья, а тем более абстинентного синдрома сомнительными народными способами — большой риск. При острой интоксикации этиловым спиртом у человека может проявиться эпилепсия, даже если раньше такого не было. Это крайне опасно. За рекомендациями по улучшению физического состояния лучше обращаться к врачу.
5 рекомендаций, чтобы снять сильное похмелье
Как бы ни хотелось опохмелиться с утра, чтобы избавиться от неприятных симптомов, — скажите себе «стоп». Возьмите отпуск от алкоголя, дайте организму возможность как следует восстановиться.
Итак, что делать при сильном похмелье? Воспользуйтесь действенными рекомендациями врачей.
| Что делать? | Зачем это нужно? | Как именно действовать? |
| Принять прохладный душ |
| Стойте под струей прохладного душа 3-5 мин. Даже это подарит долгожданное облегчение. Главное, не переусердствовать — вода не должна быть слишком холодной, иначе есть риск вдобавок к похмелью «подхватить» и простуду. Альтернатива прохладному душу — контрастный. Процедуру начинайте с теплой воды, затем меняйте на прохладную. И так несколько раз. Продолжительность — не более 5 мин |
| Приложить холодный компресс ко лбу | Облегчить головную боль, поскольку холод способствует сужению сосудов | Возьмите кубики льда или замороженные овощи, заверните их в хлопчатобумажную ткань. Как минимум на 15 мин. приложите компресс ко лбу, находясь в горизонтальном положении |
| Больше пить | Восстановить водный баланс в организме | Чтобы в домашних условиях избавиться от похмелья, в следующие сутки после шумной вечеринки выпейте максимум жидкости. Пусть это будет обычная кипяченая вода, зеленый чай, натуральный сок без добавления сахара. В воду можно добавить мед или лимонный сок. От черного чая, сладких газировок и кофе лучше отказаться совсем. Большое количество огуречного рассола, так любимого многими в период похмелья, — тоже не самый лучший вариант, так как содержит много соли. Можно выпить умеренное количество рассола от квашеной капусты — в нем много витамина С, необходимого для восстановления организма. Норма выпитой жидкости — не менее 3 л за сутки |
| Больше спать |
| Сон — лучшее лекарство. Если есть такая возможность, после бурной ночи с большим количеством алкоголя выспитесь как следует |
| Сытно поесть |
| Даже если вас немного тошнит, не отказывайтесь от завтрака. Еда должна быть сытной, но не «тяжелой». Откажитесь от сладкого, мучного и жирного. А вот кисломолочные напитки, каши, тушеные или свежие овощи только приветствуются |
В состоянии похмелья лучше воздержаться от физической активности. Это серьезная нагрузка на сердце. Организм и без того активно борется с продуктами распада этанола. Даже если привыкли бегать по утрам или непременно делаете зарядку, в этот день отдыхайте, отложив занятия на завтра.
Желание выпить с утра, чтобы облегчить тяжелые симптомы похмелья, может означать наличие абстинентного синдрома. На начальных стадиях с алкоголизмом возможно бороться самостоятельно, заручившись поддержкой близких и развивая силу воли. Но при серьезной зависимости пациентам сложно сказать «нет» своей пагубной привычке. В данном случае похмелье — лишь один из симптомов серьезного заболевания.
Когда похмелье превращается в проявление абстинентного синдрома, в борьбе с патологической моделью поведения отличную эффективность показывает поведенческая психология. Одна из новых методик — технология модификации поведения 7Spsy. Это запатентованный курс, основанный на теориях И. П. Павлова, Б. Ф. Скиннера, А. А. Ухтомского.
Прохождение тренинга поможет освоить здоровую модель поведения — говорить четкое «нет» алкоголю, даже когда мучает похмелье. По мере того, как зависимый будет постепенно заменять негативные поведенческие установки на позитивные, ему станет легче «переживать» абстинентный синдром. Он научится искать более рациональные способы, чтобы избавляться от похмелья от водки и прочих алкогольных напитков. Это обеспечит надежную профилактику запоев.
Курс по технологии модификации поведения 7Spsy рассчитан на срок до 6 недель. Если вам сложно признаться близким в своих проблемах, можете этого не делать — тренинг проходит в режиме строгой конфиденциальности. Психолог дает все необходимые консультации в удобном удаленном режиме — по e-mail, в чатах и по телефону.
Не упустите тот момент, когда похмелье — всего лишь «побочный эффект» разгульной вечеринки. Если будет утерян контроль над ситуацией, придется бороться уже не с тошнотой и головной болью с утра, а с серьезным абстинентным синдромом — главным признаком алкоголизма.
Источники:
- «Большая медицинская энциклопедия диагностики. 4000 симптомов и синдромов», 2013 г., А. Луковкина.
- «Клиника алкоголизма», 1971 г., А. А. Портнов.
- «Alcohol: A History», 2014 г., Rod Phillips.
- «Алкоголизм у женщин», 1988 г., Б. М. Гузиков.
Абстинентный синдром при алкоголизме лечение дома, купирование

Алкогольный абстинентный синдром (его также называют просто абстиненция, в народе его именуют белой горячкой или похмельем) – это патологическое состояние, возникающее у человека при резком прекращении употребления алкоголя после продолжительного его приеме. Может длиться от одного до нескольких суток. В зависимости от периода продолжительности данного синдрома определяют степень его тяжести.
Понятие абстинентного синдрома
Употребление спиртных напитков в большом количестве длительное время приводит к значительным нарушениям эмоционального, психического и физического здоровья человека. Алкогольный абстинентный синдром – это наиболее частое проявление алкоголизма. Если это явление имеет постоянное присутствие, то это уже свидетельствует о тяжелой алкогольной зависимости второй или третьей стадии.
Возникновение абстинентного синдрома при алкоголизме свидетельствует о том, что организм зависит и требует поступление этилового спирта. Если алкоголик в течение нескольких часов не примет дозу или примет ее малое количество, то наступит абстиненция. Изначально внешне это состояние можно спутать с обычным похмельем, которое возникает у здорового человека после праздников с обилием выпивки. Но эти два понятии имеют существенное отличие – длительность.
Здоровый человек приходит в норму уже во второй половине дня, а вот у алкоголиков состояние не может нормализоваться в течение 3-5 суток.
Признаки
Длительное употребление этилового спирта может привести к различным последствиям. Их характер зависит от состояния организма человека, его здоровья, особенностей нервной системы и т.д.
Общие проявления:
- Истощение организма,
- Неудержимое желание снова употребить выпивку,
- Головная боль, головокружение, тяжесть в голове,
- Неприятный вкус во рту, рвота, тошнота,
- Озноб тела, дрожь в руках,
- Отсутствие аппетита,
- Явный симптом — значительное нарушение внимание, больной не может сконцентрироваться ни на чем.
Признаки со стороны психики:
- Депрессия,
- Приступы агрессии и злобы,
- Настроение часто сменяется – от злобы до равнодушной тоски,
- Явно повышенная тревожность,
- Судорожные припадки – если случай тяжелый.
Проявления со стороны внутренних органов:
- Сердечная боль, перебои в работе сердца, его учащенное биение,
- Артериальное давление очень повышено,
- Боль в животе, признаки обостренного гастрита,
- Боли под правым подреберьем,
- Нарушенный стул.
Купирование

Купирование алкогольного абстинентного синдрома в домашних условиях уместно, если состояние больного не граничит с очень тяжелым. В первую очередь стоит очистить полость желудка и кишечника – промывание и клизма.
Дальше нужно обеспечить обильное питье, для которого может подойти минеральная вода, кефир, компот, сок или отвары трав. Также облегчить этот тяжелый похмельный синдром помогут следующие методы:
- Семена кардамона или тмина – их необходимо жевать несколько раз в течение дня
- Сок из свежей капусты или огурцов – он отлично восполнит водно-солевой баланс.
- Баня – эффективное средство, если у больного нет проблем с сердцем.
- Рассол из любых овощей в банке – давно известная всем жидкость, которая облегчает состояние после выпивки.
- Витамин С – отличный купирующий способ, ведь аскорбиновая кислота тонизирует и освежает.
- Сорбенты – активированный уголь, сорбекс, энетросгель и многие другие препараты, которые выводят токсины.
- Высококалорийная пища – хорошо помогает в детоксикации.
- Холодный душ – освежает и бодрит.
- Умеренные физические нагрузки на свежем воздухе – являются отличным способом купирования абстинентного синдрома, они насытят кислородом организм.
Медикаменты
Резкая отмена алкоголя при зависимости от него приводит к очень плачевным последствиям. Именно поэтому больного нужно лечить, а не просто ждать, когда само пройдет. Лечение дома абстинентного синдрома при алкоголизме должно включать медикаментозное сопровождение.
Уместнее будет проконсультироваться с врачом, но алкоголики редко на это соглашаются. Домашнее лечение алкогольного абстинентного синдрома может включать следующие препараты:
- Витамины – восстанавливают функции нервной системы, нормализуют работу различных органов, защищают их от дальнейшего влияния этилового спирта. Витамин В1 улучшит проведение импульсов между нейронами, витамин В6 улучшит функции нервной системы и выведет последствия этилового спирта из организма, витамин РР снабдит органы кислородом и улучшит обмен веществ, витамин С защитит клетки от повреждения свободными радикалами.
- Дезинтоксикационные лекарства — растворы для внутривенного ведения, быстро выводят из организма этиловый спирт и ускоряют лечение абстинентного синдрома. Капельницы лучше осуществлять в стационаре под наблюдением медицинского персонала. Унитол и натрия тиосульфат нейтрализуют и выведут токсины, глюкоза увеличит энергию организма, раствор мочевины снимет отек головного мозга, раствор магнезии расширит сосуды и снизит давление, хлорид натрия восстановит водно-электролитный баланс, гемодез восполнит недостаток жидкости и не даст крови чрезмерно быстро сворачиваться.
- Продуктивным лечением разрушающего абстинентного синдрома будет, если включить в него также психотропные препараты. Их лекарственный эффект устранит психические расстройства. Диазепам снизит тревожность и повышенный тонус мышц, грандаксин также отлично устраняет тревогу, галоперидол уберет галлюцинации и подавит рвотный рефлекс.
Постабстинентный синдром
 Длительное употребление алкоголя приводит к тому, что его вещества встраиваются в работу нервной системы человека. Поэтому, когда поступление спирта прекращается, нервная система дает сбой.
Длительное употребление алкоголя приводит к тому, что его вещества встраиваются в работу нервной системы человека. Поэтому, когда поступление спирта прекращается, нервная система дает сбой.
После абстинентного наступает постабстинентный синдром, который характеризуется теми же проявлениями, но при этом употребление алкоголя отсутствует. Еще его могут называть сухим запоем или сухим срывом.
Критический период длится от 3 до 6 месяцев, но обычно он равняется такому количеству месяцев, сколько лет человек употреблял алкоголь.
Постабстинентный синдром выражается такими признаками:
- Затрудненное мышление. В основном мышление человека в таком состоянии напоминает мышление пьяного. Характеризуется отсутствием ясности, плохой концентрацией, нарушением логики и т.д.
- Нарушение памяти. Процессы запоминания и воспоминания очень осложнены.
- Эмоциональные нарушения. Человек слишком бурно реагирует на любые мелочи, эмоции беспричинно меняют одна другую, возможны зависания в депрессивных состояниях.
- Проблемы с физической координацией. Наличие головокружений, замедленные движения, проблемы с координацией, неповоротливость, заторможенность и т.д.
- Расстройства сна. При данном синдроме человека может мучить бессонница, ночные кошмары, во время бодрствования проявляется сонливость.
- Стресс. Постоянное напряжение, усталость, неспособность отдохнуть, сложно отличить его малый стресс с большим.
- Тяга употребить алкоголь возрастает и обостряется.
Постабстинентный синдром требует грамотного лечение и лучше в условиях специализированной клиники. Там больной пройдет соответствующий курс лечения и реабилитации, ему назначаться необходимые препараты, также будет восстановлена его психика.
Последствия
Последствия алкогольного абстинентного синдрома могут быть самыми различными. Их вид и степень зависят от тяжести и продолжительности алкоголизма. Начальная стадия характеризуется легкими нервными расстройствами, бессонницей, общим недомоганием. При условиях отказа от алкоголя, все эти симптомы проходя в течение недели. Но тяжелые случаи ведут за собой такие последствия:
- Тяжелый психоз, выход из которого возможен только в условиях стационара.
- Опасные заболевания сердца, которые могут привести к инфаркту или другим патологиям.
- Глубокие поражения печение – цирроз, гепатит и т.д.
- Отек мозга.
- Некроз большинства участков головного мозга, который приводит к явному слабоумию.
- Алкогольная кома.
Если у алкоголика был замечен абстинентный синдром, то это говорит о серьезной прогрессирующей болезни, которая формирует устойчивую зависимость от спиртных напитков. Поэтому для человека, который ценит свою жизнь, а также для его семьи, это должно быть поводом для обращения в профильную клинику к соответствующим специалистам.
Ведь каким бы хорошим не было бы лечение в домашних условиях и каким бы оно эффективным вам не казалось, нельзя самостоятельно обеспечить все условия для полного выздоровления алкоголика. Только клиника и грамотный подход могут продуктивно вывести человека из этого состояния.
что это такое, сколько длится и как с ним бороться
Многие знают и не понаслышке, каким неожиданным и тяжелым бывает утренний похмельный синдром. И возникнуть он может даже после умеренного употребления спиртного.
Причины похмелья
Что такое похмелье, знают не только наркологи, но и люди, страдающие алкогольной зависимостью. Он возникает уже на второй стадии и без обращения за медицинской помощью стремительно развивается. Похмельный синдром — это выраженная форма алкогольной интоксикации.
Алкоголь всасывается желудочно-кишечным трактом и напрямую отправляется в печень. Избежать попадания спиртного в печень можно двумя способами: задержкой во рту и вдыханием через кальян. В этом случае алкоголь, минуя самую крупную железу организма, сразу поступает в мозг, чем вызывает быстрое опьянение.
В печени алкоголь разлагается на составные, вызывающие воздействие не только на центральную нервную систему, но и на все остальные органы, которое проявляется спустя несколько часов после употребления водки или вина. Трагедия распада алкоголя в печени заключается в том, что помимо его токсичности образуются не менее опасные вещества — ацетальдегиды. Вот почему плохо с похмелья.
Признаки и симптомы похмелья
Признаки похмелья проявляются в том, что алкоголь уже включается в постоянный процесс обмена веществ в организме, и при прекращении его применения у человека формируется синдром отмены, или абстинентный синдром. Признаки похмелья ярко выражены и могут быть следующие:
- головная боль;
- тошнота, иногда приводящая к рвоте;
- тахикардия и аритмия;
- повышение артериального давления;
- повышенный уровень тревожности, раздражительность и вспыльчивость;
- обострение влечения к алкоголю;
- нарушение сна.
Нередко при алкогольном синдроме возникают судорожные состояния, особенно если эпилептические припадки были в анамнезе. Наряду с этим обостряются все хронические заболевания, так как организм находится в состоянии нестабильности.
Похмелье без лечения вполне может привести к развитию тяжелейших осложнений по направлению психиатрии. В состоянии похмелья может возникнуть белая горячка, энцефалопатия Вернике, различные психозы. Похмелье может привести к инсульту, инфаркту и другим неврологическим и кардиологическим расстройствам. Можно ли умереть от похмелья? Врачи утверждают, что летальный исход не исключен, и об этом свидетельствуют даже статистические данные по стране.
На какие симптомы похмельного синдрома прежде всего обращается внимание:
- Повышенное давление. Зачастую его цифры увеличиваются в 1,5 раза.
- Бессонница. Каждая ночь, проведенная с нарушением сна, приближает развитие белой горячки.
- Работа дыхательной системы. С похмелья тяжело дышать по причине нарушения работы сердца в результате отравления алкоголем. Наряду с этим этому могут сопутствовать и имеющиеся заболевания легких и бронхов.
- Повышение температуры тела и озноб, сопровождающиеся приступами кашля.
- Нарушения опорно-двигательного аппарата. Болят ноги даже при отсутствии движения, немеют руки из-за недостаточной циркуляции крови.
Эти основные симптомы указывают на то, что необходимо срочное лечение вплоть до госпитализации и помещения в стационар.
Неспецифические проявления похмельного синдрома
Похмельный синдром может выражаться и в других формах. К ним относятся следующие неспецифические проявления похмельного синдрома:
- Кровь из носа при похмелье может быть вызвана повышением артериального давления вследствие задержки спиртного в кровеносной системе, а также ослабленного состояния всего организма. Носовое кровотечение, особенно проявившееся на 3-4 день похмелья, опасно для здоровья, поэтому необходим вызов скорой помощи.
- При некоторых случаях отравления алкоголем наблюдается сильная сухость во рту, поэтому с похмелья хочется пить: люди готовы выпить все, что попадается на их пути.
- Неустойчивость при ходьбе и головокружение нередко приводят к серьезным падениям, в результате которых могут возникнуть не только синяки и ушибы, но и более серьезные травмы.
- Сухое похмелье — термин, обозначающий такое утреннее состояние, при котором проявляются психические и вегетативные признаки, характерные для похмельного синдрома. Они наблюдаются спустя несколько месяцев после лечения и прекращения употребления алкоголя и служат предвестниками рецидива заболевания.
- Часто даже после употребления незначительного количества вина, не говоря уже о более крепких напитках, болят суставы. Это связано прежде всего с разрушительной силой алкоголя. На суставы возложена колоссальная нагрузка, связанная с прямохождением человека, и они подвержены значительным изменениям. Алкоголь вызывает отеки, разрушает хрящи, и в результате этого появляется деформация, вызывающая боль.
Итак, это симптомы похмелья. Если не обращать внимания на их проявления, не обращаться за медицинской помощью к специалистам и не следовать их советам по улучшению состояния, то смерть от похмелья может наступить от внезапной остановки сердца или мозгового кровоизлияния, прекращения функциональной деятельности печени и почек. Особенно это относится к тяжелым и длительным формам алкогольного отравления.
Как избавиться от похмельного синдрома
Алкоголь является сильнейшим диуретиком, то есть выводит воду из организма. Лечение похмелья начинается с дезинтоксикации, принцип которой заключается в гидратации, то есть наполнении организма жидкостью. Если отравление тяжелое, то применяется капельное внутривенное введение жидкости, которое помогает справиться с похмельем.
Причины, по которым необходима гидратация:
- большой объем жидкости уменьшает количество продуктов распада алкоголя и его концентрацию в крови;
- вызывает обильное мочеиспускание, осуществляется вывод токсинов из организма.
Обязательно применение обезболивающих лекарственных препаратов, и прежде всего аспирина, который не только снимет головную боль, но и обезвредит продукты распада алкоголя. Ацетилсалициловая кислота — единственная для лечения похмелья в любом ее виде. Сочетание парацетамола с алкоголем может быть токсичным для печени, поэтому употреблять его нежелательно.
Через сколько проходит боль в голове и ушах, зависит и от окружающей обстановки. Она должна быть спокойной и расслабляющей, исключающей резкие движения и звуки.
В некоторых случаях применяется анаприлин — бета-блокатор, направленный на нормализацию артериального давления и сердечного ритма. Наряду с этим он положительно влияет на вегетативный дисбаланс, который наблюдается при похмелье.
Для улучшения сна, снижения тревожности и агрессивности используются транквилизаторы. Эти препараты обладают успокаивающим, релаксирующим и снотворным эффектом. Они охватывают многие симптомы похмелья. Из самых простых и доступных, не входящих в список учетных препаратов, является феназепам.
У людей, страдающих алкогольным синдромом, наблюдается дефицит калия и магния, что негативно сказывается на работе сердца. Восполнение этих микроэлементов целесообразно применением таких лекарственных средств, как панангин и аспаркам.
У любого лекарства есть противопоказания и побочные действия, на это следует обращать внимание. Дозировка всех лекарственных средств сугубо индивидуальная и зависит от массы тела человека, степени абстинентного синдрома, возраста, наличия хронических заболеваний. Это назначает врач при личном контакте с пациентом.
Применение витаминов группы B, A, C, E способствует наряду с основной терапией скорейшему освобождению организма от токсинов и благополучному исходу.
Если после употребления спиртного болят ноги и немеют руки, то можно воспользоваться средствами народной медицины и принять теплые расслабляющие ванночки с травяным настоем, например, лопуха или мяты. После этого рекомендуется защитить конечности с помощью теплых носков и перчаток.
Сколько длится похмелье? Однозначного ответа на этот вопрос нет. Если комплексное лечение, направленное на дезинтоксикацию и профилактику сердечно-сосудистых заболеваний, достигает своих целей, то абстинентный синдром благополучно проходит сам в течение 3-4, максимум 7 дней. При тяжелых формах его продолжительность увеличивается.
Алкогольный синдром является непродолжительным болезненным периодом вследствие физической зависимости, и его лечение не затрагивает такую болезнь, как алкоголизм. Это купирование опасного для жизни и здоровья состояния. Умеренное употребление алкоголя или полный отказ от него снижает риск развития хронических заболеваний, продлевает жизнь, наполняя ее радостными моментами.
Похмелье, похмельный синдром: симптомы и признаки, лечение
Похмелье — это болезненное состояние различной степени, возникающее у человека через некоторое время после употребления алкогольных напитков. Наступает из-за распада спирта в организме, так как алкоголь является ядом.

Похмельный синдром может быть 2 видов:
- абстинентный синдром, который наблюдается при хроническом алкоголизме и запоях;
- алкогольное отравление, может возникать у каждого человека при употреблении больших доз спиртного.
Следует различать эти два состояния, так как они возникают и протекают по-разному. При обычном отравлении возникает отвращение к спиртному. При абстинентном синдроме человеку необходимо снова выпить алкоголь, чтобы вернуться в нормальное состояние. Это происходит из-за нарушения процесса ферментации в организме после регулярного употребления алкогольных напитков. Спирт уже принимает участие в обмене веществ и вызывает физическую зависимость.
Похмельный синдром является обычным отравлением, поэтому может привести к гибели человека. Его последствиями могут быть аритмия, синдром Мэллори-Вэйса (разрыв слизистой пищевода), бессонница, галлюцинации и тяжелое обезвоживание. У больных сердечно-сосудистыми заболеваниями аритмия может привести к смерти.
Причины похмелья

Основной причиной похмелья является то, что спиртные напитки отравляют организм человека. Клетки печени не успевают переработать большое количество этилового спирта в углекислый газ и воду, поэтому в крови остается промежуточное вещество распада — ацетальдегид. Ацетальдегид является еще более опасным веществом, чем спирт и именно он вызывает все симптомы похмельного синдрома. Похмельное состояние — это защитная реакция организма, который подает сигналы о тяжелом отравлении.
Никифоров Игорь Анатольевич, нарколог, психиатр, психотерапевт
Спиртные напитки являются сильными диуретиками, ускоряют выделение мочи, вызывая тяжелое обезвоживание организма. Обезвоживание приводит к болезненному состоянию и неприятным симптомам. Организм теряет жидкость с того момента, как человек начинает выпивать.
Алкогольные напитки выводят быстро из организма витамины и минералы, а также понижают уровень сахара в крови. Причиной похмелья и головной боли является расширение кровеносных сосудов головы. Также у человека может болеть или колоть сердце, появляться одышка из-за обезвоживания.
Симптомы похмелья

Симптомами алкогольного отравления или похмельного синдрома являются:
- головная боль и озноб;
- сухость во рту;
- тошнота и рвота;
- потеря аппетита;
- дрожание рук, повышенная потливость;
- депрессия и апатия;
- сильная слабость;
- головокружение;
- одышка.
Тяжесть симптомов похмелья зависит от того, какой алкоголь был выпит и в каком количестве. Тяжелее всего переносятся выдержанные спиртные напитки: виски, ром, коньяк и шампанское. Красное вино в больших количествах может вызывать сильную мигрень, так как в нем содержится тирамин — гистаминоподобное вещество, поэтому у человека болит голова на следующий день после выпивки.
Характерным признаком похмелья является тошнота и рвота. Из-за рвоты наступает сильное обезвоживание и потеря полезных веществ. К ним могут присоединяться общая слабость, апатия, тремор, расстройство кишечника, покраснение глаз, повышение давления и потеря аппетита. Часто человеку ничего не хочется делать, возникает депрессия.
Признаками похмельного синдрома могут быть бессонница и другие нарушения сна. Человеку трудно уснуть, снятся кошмары, из-за этого он плохо спит и встает разбитым. При абстинентном синдроме сильно дрожат руки. Человеку очень плохо, но рвоты у него не возникает. Учащается сердцебиение и пульс, возникает сильная одышка. Пока человек не выпьет, симптомы не прекратятся. Возникают перепады настроения, от агрессии до полной апатии. Во время алкогольной интоксикации наступает повышенное чувство вины. Это происходит из-за биохимических процессов в организме, поэтому человек чувствует себя виноватым, хотя ничего не сделал.
Лечение похмелья

Лечение похмельного синдрома включает прием препаратов, которые выводят продукты распада из организма, устраняют головную боль, восстанавливают баланс жидкости в организме. Наиболее популярными средствами от алкогольного отравления являются Алка-зельтцер, Пропротен-100, Зорекс, Зеналк. Их можно заменить растворимой таблеткой аспирина или цитрамона, если у человека нет язвы желудка или кишечника и заболеваний сердца. От головной боли хорошо принять 2 таблетки цитрамона после приема пищи. Витамин C быстро выводит спирт из организма и улучшает состояние. Его можно принять в таблетках или в виде лимонного сока, отвара шиповника.
При дискомфорте в желудке, тошноте, рвотных позывах лучше выпить активированный уголь из расчета 1 таблетка на 1 кг веса человека. Можно выпить 2 таблетки но-шпы или лоперамида гидрохлорид. Помогает и следующее сочетание препаратов: аспирин+но-шпа+активированный уголь. Выпить 6-8 таблеток активированного угля, 2 таблетки но-шпы, 1 таблетку аспирина сразу после приема алкоголя. На утро голова будет свежей, не будет тошноты и рвоты. Активированный уголь адсорбирует вредные вещества, нош-па нейтрализует этанол в печени, аспирин ускоряет кровообращение и снижает давление. От состояния похмелья и неприятного запаха изо рта поможет витамин B6 в ампулах. 2 ампулы вылить в 0,5 стакана воды и сразу выпить.
Лечение похмелья должно включать обильное питье простой воды, клюквенного морса, отвара шиповника. Минеральная вода с соком лимона устраняет тошноту, восстанавливает потерянные минералы и соли. Полезно выпить крепкий сладкий чай, так как он ускоряет работу сердечно-сосудистой системы. Отвар мяты или чай с мятой помогают устранить дискомфорт в желудке, успокоить нервную систему, снимают головные боли. Для восстановления работы желудка и кишечника рекомендуется съесть некрепкий куриный или легкий суп на рисе или овощах.
Лечение похмельного синдрома может проводиться с помощью больших доз глюкозы с аскорбиновой кислотой, если нет сахарного диабета. Это могут быть пищевые добавки или сладкий виноград, сладкий чай, Кока-Кола, Пепси. При алкогольном отравлении из организма вымываются соли калия, поэтому полезно употреблять продукты и препараты с калием: картофель, курага, квашеная капуста, помидоры, рассол из капусты и огурцов.
Народные методы лечения синдрома похмелья

- Огуречный рассол, из квашеной капусты или помидоров — высокое содержание солей восполняет дефицит минералов в организме, удерживают воду в крови при обезвоживании. Пить рассол нужно небольшими глотками, делая перерывы.
- Капуста с кефиром — содержит кислоту и соли калия, необходимые после алкогольного отравления. Смешать небольшое количество свежей капусты с кефиром. Хорошо перемешать, отжимая капусту, затем съесть.
- Клизма. Очистительная клизма помогает устранить продукты распада из кишечника и печени, облегчить общее состояние. Можно выпить слабительное для хорошего стула.
- Приготовить чашку горячего кофе или крепкого чая, добавить ломтик лимона, добавить несколько ложек коньяка. Следует выпить напиток, пока он горячий. Снимает симптомы похмелья и улучшает сон.
- Кровавый глаз — действенный коктейль от сильного алкогольного отравления. В стакан томатного сока вылить желток без белка, не перемешивать. Напиток выпить залпом. Коктейль обволакивает стенки желудка и помогает быстрее вывести алкоголь из организма. Содержит калий.
- Лимон со льдом. Стакан наполнить льдом, бросить в него ломтик лимона и залить минеральной водой с солью. Выпить медленными глотками, чтобы лучше усвоился. Помогает устранить тошноту и рвоту, восстанавливает баланс жидкости в организме.
- Свежие помидоры с солью — содержат много калия, восстанавливают баланс минералов в организме.
- Хлопья с кефиром. Взять любые хлопья и добавить в них кефир, 1 ст. ложка на 100 грамм кефира. Дать настояться и съесть. Хлопья впитывают вредные вещества в кишечнике и быстро выводят их из организма.
- Касторовое масло с молоком. Смешать 2 столовые ложки касторового масла в 1 стакане молока. Молоко должно быть горячим, чтобы масло полностью растворилось. Охладить и выпить.
Взрослым женщинам нельзя пить больше двух, а мужчинам — больше четырех единиц алкоголя в день. Женщина употребляет слишком много алкоголя, если она постоянно выпивает более 2 единиц алкоголя в день. Две единицы — это 0,5 банка пива или сидра крепостью 4,7%, полторы рюмки водки или 195 ml вина. Мужчина употребляет слишком много алкоголя, если он выпивает более четырех единиц алкоголя в день. Это более двух бутылок пива крепостью 4,7%, 130 мл водки или 400 мл вина крепостью 13%.
Употребление алкоголя с высоким риском для мужчин — выпивать за один раз шесть или более единиц алкоголя, к примеру, 3 или более 0,5 л бутылок пива, а для женщин — выпивать за один раз четыре или более единиц алкоголя, к примеру, 2 или более 0,5 л бутылки сидра. В каждой неделе должно быть не менее 3 абсолютно трезвых дней.
Пройдите простой онлайн тест
Лимит времени: 0
Информация
Узнайте степень алкогольной зависимости
Тест составлен опытными врачами наркологами
Рекомендуется, чтобы тест проходили родственники или близкие больного
5 простых
вопросов
93% точность
теста
11 тысяч
тестов
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Время вышло
Поздравляем! Признаков алкогольной зависимости не обнаружено
Однако рекомендуем все же не злоупотреблять спиртными напитками. Помните, алкоголизм начинается часто с бытового пьянства.
Есть риск начальной стадии алкоголизма. Но не отчаивайтесь!
На данный момент лучшие результаты показывают средство от алкоголизма АЛКОПРОСТ — это капли на натуральной основе, которые вызывают отвращение к алкоголю.
Капли не имеют цвета или запаха и их можно давать без ведома больного. Именно полностью натуральный состав позволяет давать средство без ведома больного.
Как раз сейчас производитель проводит акцию и АЛКОПРОСТ можно приобрести со скидкой -50% на официальном сайте.
Исследования показали эффективность более 80% при принятии средства в течение 30 дней. У испытуемых в течение всего периода снижалась доза употребляемого спиртного вплоть до полного отказа от алкоголя. Больше информации по ссылке ниже.
Перейти на официальный сайтЕсть признаки второй стадии алкоголизма. Нужно СРОЧНО принимать меры!
На данный момент лучшие результаты показывают средство от алкоголизма АЛКОПРОСТ — это капли на натуральной основе, которые вызывают отвращение к алкоголю.
Капли не имеют цвета или запаха и их можно давать без ведома больного. Именно полностью натуральный состав позволяет давать средство без ведома больного.
Как раз сейчас производитель проводит акцию и АЛКОПРОСТ можно приобрести со скидкой -50% на официальном сайте.
Исследования показали эффективность более 80% при принятии средства в течение 30 дней. У испытуемых в течение всего периода снижалась доза употребляемого спиртного вплоть до полного отказа от алкоголя. Больше информации по ссылке ниже.
Перейти на официальный сайтЕсть признаки поздних стадий алкоголизма. Человека нужно СРОЧНО спасать!
На данный момент лучшие результаты показывают средство от алкоголизма АЛКОПРОСТ — это капли на натуральной основе, которые вызывают отвращение к алкоголю.
Капли не имеют цвета или запаха и их можно давать без ведома больного. Именно полностью натуральный состав позволяет давать средство без ведома больного.
Как раз сейчас производитель проводит акцию и АЛКОПРОСТ можно приобрести со скидкой -50% на официальном сайте.
Исследования показали эффективность более 80% при принятии средства в течение 30 дней. У испытуемых в течение всего периода снижалась доза употребляемого спиртного вплоть до полного отказа от алкоголя. Больше информации по ссылке ниже.
Перейти на официальный сайт
- С ответом
- С отметкой о просмотре
Как избежать состояния похмелья
- Хорошо поесть перед тем, как будете пить алкоголь. Пища помогает связать спиртное, и организму нужно больше времени, чтобы его переработать.
- Медленно пить и контролировать количество выпитого спиртного.
- Спиртные напитки нужно чередовать с водой, воды должно быть больше алкоголя. Алкоголь быстро обезвоживает организм, поэтому хочется больше пить. После каждой рюмки спиртного нужно выпивать 1 стакан воды.
- Спиртные напитки темного цвета, которые содержат множество дополнительных веществ такие, как красное вино, коньяк и портвейн, вызывают наиболее сильный похмельный синдром.
- Спиртные напитки лучше не смешивать и пить только один тип алкоголя. Это избавит от алкогольного отравления и сильного опьянения.
Чтобы избежать обезвоживания, перед сном нужно выпить несколько стаканов очищенной воды. Рекомендуется выпить мультивитамины, чтобы восстановить в организме баланс утерянных веществ.

Редактор статьи: Аркадий Беляков
врач-нарколог со стажем более 12 лет Ежедневно помогаю людям бороться с алкогольной зависимостью…
Обо мне →Излечим рак кишечника – ИСТОРИЯ О ТОМ, КАК ПОБЕДИТЬ РАК ТОЛСТОЙ КИШКИ В 78 ЛЕТ, ПОСЛЕ ТОГО, КАК ВРАЧИ СКАЖУТ, ЧТО ВЫЛЕЧИТЬ ЕГО НЕВОЗМОЖНО
ИСТОРИЯ О ТОМ, КАК ПОБЕДИТЬ РАК ТОЛСТОЙ КИШКИ В 78 ЛЕТ, ПОСЛЕ ТОГО, КАК ВРАЧИ СКАЖУТ, ЧТО ВЫЛЕЧИТЬ ЕГО НЕВОЗМОЖНО
- 8
-
8
Поделились
История излечения рака толстой кишки записана со слов самого Алана Тейлора, источник записи здесь.
Его история также была рассказана в газетах Daily Mail UK и Sunday Mirrow.
Прежде, чем Алану Тейлору был диагностирован «неизлечимый» рак толстой кишки в 2011 году, 78-летний пенсионер страдал многолетней проблемой с сердцем.
Алану сделали операцию, а затем провели несколько курсов химиотерапии, после которых ему стало настолько плохо, что всякое лечение было прекращено.
Несмотря на это, Алан решил не сдаваться. Он стал искать в интернете информацию об альтернативных методах лечения онкологии, натуральных средствах, правильном питании. После чего поразил врачей тем, что в его организме все следы рака исчезли.
Алан говорит, что его старшая дочь умерла в 49 лет от побочных действий лечения, которое ей прописали врачи, когда лечили ее от рака. А он в своем преклонном возрасте чувствует себя на 21, ежедневно отвозит и привозит внуков в школу и из школы, самостоятельно ремонтирует свой дом, рубит большие деревья в саду и занимается разной другой работой.
ИСТОРИЯ БОЛЕЗНИ
В конце 2010 года Алан пошел к врачу, чтобы тот проверил небольшую шишку, которую он нашел у себя в области живота, и которая причиняла несильную боль. Врач осмотрел его и сказал, что все в порядке и беспокоиться не о чем. Но спустя какое-то время шишка выросла в размере и стал более твердой, поэтому Алан решил сходить к другому доктору. Его тщательно осмотрели, сказали, что беспокоиться не о чем, удалили шишку и отпустили.
Однако Алан не был удовлетворен тем, что сказали ему оба доктора и через 6 недель решил навестить еще одного врача. Третий врач не был так уверен в том, что все в порядке и назначил встречу в госпитале Южного Кливленда. Алану сделали колоноскопию и эндоскопию, и сказали, что есть проблема. Врач сделал биопсию и через несколько дней пришел результат, который засвидетельствовал о большой злокачественной опухоли в области толстого кишечника, ближе к печени. Сомнений в диагнозе не было, Алан и сам видел на снимке, что опухоль была большой.
Операция была назначена на 28 сентября 2011 года, хирург заверил Алана в том, что он сделает все возможное, хотя и не выглядел при этом так, как будто был уверен в исходе операции.
Позже, за несколько дней до операции, Алан упал в обморок от сильнейших болей в желудке. Его дочь, которая была медсестрой, вызвала скорую, и Алана отвезли в университетскую больницу Джеймса Кука, города Милсбро, штат Южный Кливленд, где хирург Анил Редди немедленно провел операцию.
Хирургу пришлось удалить 19 см толстой кишки Алана и провести илеостомию, которая в последствии была отменена. Алану пришлось провести в больнице 3 недели, но постепенно он начал восстанавливаться.
Ему назначили химиотерапию, и первая неделя курса прошла хорошо. Но со второй недели начались проблемы. Алана постоянно тошнило, ногти на ногах стали отслаиваться, а на тыльной стороне рук появились болезненные пятна. Также Алана беспокоило постоянное расстройство желудка и появились серьезные боли в грудной клетке. Через 4 месяца онколог прекратил курсы химиотерапии, поскольку качество жизни Алана заметно страдало.
Дальше снова пошли плохие новости: сканирование показало новые очаги рака в желудке и ПЭТ-КТ показал, что рак распространился в брюшину. Также у Алана нашли признаки рака простаты. Примерно в это время пришла информация от онколога о том, что вылечить Алана будет невозможно, но он готов только отслеживать развитие болезни.
Поскольку мать и старшая дочь Алана умерли от рака и того лечения, которое им прописали доктора, он сам прекрасно представлял, что его ждет.
Алан решил не сдаваться и стал изучать варианты альтернативных методов лечения онкологии. Он нашел много информации в интернете, а также свидетельств того, что химиотерапия работает только в 5% случаев. Он решил попробовать альтернативные методы и сказал об этом онкологу. Онколог ответил, что эти методы не повредят, но вряд ли помогут.
Поскольку терять было нечего, Алан приступил к лечению натуральными методами.
НАТУРАЛЬНЫЕ МЕТОДЫ, КОТОРЫМ СЛЕДОВАЛ АЛАН
- Прежде всего, он изменил свое питание: он отказался от красного мяса, бекона, колбас, любых супов, на основе мясного бульона. Алан перестал есть молочные и кисло-молочные продукты, убрал все полуфабрикаты, все продукты, в составе которых был сахар. Он начал покупать органические овощи и фрукты, его целью было 10 порций фруктов и овощей в день, в сыром виде, поскольку любая обработка уничтожает важнейшие ферменты.
- Алан также стал выходить на спортивные прогулки дважды в день по 30 минут. Его целью было насытить кровь кислородом, что убивает раковые клетки. Он поставил беговую дорожку в доме, которой можно было пользоваться при плохой погоде вместо прогулок.
- Благодаря интернету Алан узнал о немецком докторе Отто Варбурге, обладателе Нобелевской премии, который обнаружил, что, если вы повысите щелочной баланс тела, то уровень кислорода в крови увеличится и это убьет раковые клетки. Алан перестал пить воду из-под крана, поскольку она обладает высокой кислотностью, и стал покупать воду с PH балансом 7.4.
- Два раза в день Алан выпивал чайную ложку с горкой органического порошка ячменной травы, разбавленную в теплой воде. Это помогает сохранять щелочной баланс и, таким образом, защищает от рака. Сегодня он считает это основным элементом, который помог в лечении рака.
- Утром и вечером Алан принимал по 200мг селена для поддержки иммунной системы. Химиотерапия, возможно, и помогает убить часть раковых клеток, но она также очень сильно просаживает иммунную систему, которая играет крайне важную роль в борьбе с раком. У всех людей есть раковые клетки, и именно иммунная система помогает бороться с ними. Алан решил, что никогда больше не будет делать химиотерапию.
- Каждый день Алан принимал витамин С (в виде капсулы, покрытие которой не содержало сахара). Ему была рекомендована доза в 1гр. Алан принимал 24 капсулы, то есть 24 грамма витамина С в день. Его доктор также посоветовал ему принимать аспирин для сердца.
- Он принимал 12 капсул куркумина в день, бренд Х4000 (около 7 гр). У этого бренда много исследований, в которых говорится о том, что куркумин этого бренда обладает абсорбцией в 23 раза более эффективной, чем 95% других брендов. О пользе куркумы при всех видах рака можно почитать ЗДЕСЬ. Куркума подавляет развитие опухолей и кровеносных сосудов, которые формируются вокруг них для обеспечения их роста.
- Одной из важнейших составляющих натурального протокола были горькие абрикосовые семечки. Алан начал с 8 горьких абрикосовых семечек в день и постепенно довел их количество до 54 семечек в день (по 18 с каждым приемом пищи). Никаких побочных эффектов при этом он не испытывал.
Всего лишь через 2 месяца очередной скан показал, что признаков рака в организме Алана нет! Алан до сих пор следует модифицированной версии своего натурального протокола, принимает по 24 абрикосовые семечки в день и только 3 капсулы куркумина Х4000. Он ест много овощей и фруктов ежедневно и соблюдает все основные правила, о которых узнал.
Сегодня Алан сожалеет о том, что врачи не смогли вылечить его старшую дочь и жалеет о том, что не знал тогда то, что знает теперь про натуральные методы лечения онкологии. Он считает, что любой человек может следовать тому режиму, которого придерживался он, и принимать все те же натуральные добавки.
Алан даже связывался с официальной организацией в Великобритании по изучению рака Cancer Research UK, чтобы рассказать им свою историю и то, как еще можно вылечить рак, но они сказали, что им это не интересно.
Он считает, что люди должны знать его историю и то, как можно вылечить рак альтернативными методами.
КРАТКО ПРОТОКОЛ ЛЕЧЕНИЯ АЛАНА:
Ингредиенты можно заказать здесь – www.iherb.com
!!! ВАЖНО ЗНАТЬ, что при раке кишечника, колоректальном раке, раке ануса, раке прямой или толстой кишки часто прописывают химиотерапию препаратом 5-ФУ или 5-ФТОРУРАЦИЛ, которые часто продаются в том числе под такими названиями, как Fluoroplex, Tolak, Efudex, Carac и Adrucil, а в случае перорального приема это будет капецитабин. Имейте ввиду, эти препараты могут убить вас после первого же приема! Почитать подробнее о том, почему это может произойти и какие пациенты попадают в зону риска, можно в этой СТАТЬЕ.
Другие истории людей, которые вылечили свой рак альтернативными методами, можно почитать в разделе ИСТОРИИ ИСЦЕЛЕНИЯ.
На моем сайте вы можете прочитать об альтернативных методах лечения рака в разделе Антираковые протоколы, об антираковой диете, витаминах и минералах, травах, специях и добавках, которые рекомендуется принимать при диагностированной онкологии, причинах возникновения онкологии. Вы также можете получить БЕСПЛАТНУЮ консультацию по всем этим вопросам, связавшись с нами через форму в разделе Контакты.
(с)
Источник: boletnebudu.ru
По материалам:
http://www.dailymail.co.uk/health/article-2204080/Grandfather-incurable-cancer-given-clear-swapping-red-meat-dairy-products-10-fruit-veg-day.html
https://www.mirror.co.uk/news/uk-news/man-cures-himself-of-cancer-using-1325900
Рак кишечника: симптомы и лечение, стадии, профилактика, видео
Рак – это злокачественное новообразование, возникающее у человека из эпителиальной ткани, которой покрыта поверхность человеческого тела и внутренние органы. Свое название заболевание получило от латинского слова «cancer» в связи с тем, что сама опухоль похожа на краба или рака. Рак кишечника – это один из многих видов опухолей.
Разновидности
К разновидностям рака относятся:
- саркома;
- гемобластозы;
- глиальные заболевания;
- костные опухоли.
Болезнь возникает в результате дисбаланса в обменных процессах организма на клеточном уровне. Клетки постоянно обновляются, на месте старых появляются новые.
Но бывают так, что старые клетки под воздействием патогенных факторов отторгаются от организма и начинают развиваться самостоятельно, прикрепляясь к определенному органу, ткани.
В процессе своей жизнедеятельности клетка растет и развивается, и внедряется в лимфатическую и кровеносную системы организма.
Содержание статьи :
Этапы развития
Развитие онкологического заболевания:
- множественное образование несовершенных клеток;
- образование доброкачественной опухоли;
- перерождение доброкачественной опухоли в злокачественную;
- предраковая стадия, переходящая в следующую стадию или регрессивное состояние;
- рак.
Рак как самостоятельное заболевание возникает у лиц среднего и преклонного возрастов. Это связано с тем, что с возрастом организм человека не может полноценно реагировать на вредные факторы внешней среды.
Канцерогены
Одними из таких опасных факторов являются вещества естественного происхождения или созданные человеком, способные внести изменения в жизнедеятельность организма на клеточном уровне – канцерогены.
Канцерогены – это
- нитраты;
- нитриты;
- различные пищевые добавки;
- ультрафиолет;
- вирусы;
- реагенты.
Предрасположенность к данному заболеванию может тоже стать основной предпосылкой его возникновения, что, прежде всего, связано с выраженным врожденным иммунодефицитом организма человека.
Злоупотребления табачной и алкогольной продукцией также может привести к физическому отравлению организма и как следствие к физиологическим сбоям.
Значительное влияние на здоровье человека оказывает рацион продуктов, употребляемых ежедневно. Он должен содержать низкокалорийную пищу богатую витаминами и клетчаткой.

Причины
Рак кишечника: что это? Рак кишечника – это перерождение клеток эпителия прямой и толстой кишки, возникает в результате множества причин.
Причины возникновения и диагностика рака кишечника:
- вредные факторы окружающей среды (загрязненный воздух, вода, плохая экология, воздействие ультрафиолетовых лучей, плохой радиационный фон),
- генетическая предрасположенность,
- неправильный образ жизни (злоупотребление алкоголем, табачными изделиями, наркотическими препаратами, лекарственными средствами, малоподвижность и плохое питание и т.д.)
Возникает рак кишечника у пациентов старше 45 лет и занимает среди онкозаболеваний 2-е место по возникновению. Смертельный исход от течения заболевания наступает из-за поздней диагностики заболевания и сложности лечения.
Смертельные исходы в год среди заболевших людей составляют свыше 40%
Рак кишечника, как правило, метастазируется в печень. Продолжительность жизни от момента возникновения заболевания до наступления смерти не превышает 6-10 месяцев. Особенностями проявления заболевания являются высокая скорость развития, значительная болезненность, существенные изменения внутренних очертаний органов.
Главное при таком заболевании – это ранняя диагностики и быстрое применение предусмотренного лечения.
Диагностика
Диагностика рака кишечника осуществляется посредством:
- Рентгена. Обследования проводят рентген аппаратом при помощи введение в полость кишечника пациента специального лекарства;
- Ретроманскопия. Обследование кишечника от анального отверстия на расстояние 30 см вглубь.
- Колоноскопия. Обследование кишечника от анального отверстия на расстояние 100 см вглубь.
- Копрология кала на наличие крови;
- МРТ и КТ. Обследование на наличие метастаз в организме пациента.
МРТ – самый лучший и безболезненный способ выявления болезни. Но только колоноскопия дает четкое представление о состояние кишечника, тогда, как МРТ служит лишь вспомогательным методом для определения наличия признаков заболевания.
Если выбирать между МРТ и колоноскопией, то нужно основываться на мнении врача и общем состоянии здоровья человека.
Если человек страдает дополнительными заболеваниями (грыжа, внутренние кровотечения и т.д.) к основному и возможности к проведению колоноскопии нет, то метод МРТ служит спасением для ряда пациентов и лучшим методом диагностики.
Также МРТ показано для обследования области тонкого кишечника, некоторых отделов толстой кишки и органов малого таза. В остальных случаях лучше применение колоноскопии, которая позволяет не только провести обследование состояние кишечника, но и лечебные процедуры.
Абсолютными противопоказаниями для МРТ служат:
- наличие металлических предметов в теле человека
- беременность первого триместра
- лекарственная непереносимость вводимых веществ при обследовании
- почечная недостаточность в тяжелой стадии
- детский возраст
Абсолютными противопоказаниями для колоноскопии служат:
- критические состояние сосудистой системы (инфаркты, инсульты)
- сложные воспалительные заболевания кишечника – перитониты, ишемические колиты
- перфорация кишечника
Обследование кишечника с помощью МРТ и колоноскопии предполагает подготовку кишечника с помощью прописанной диеты и очищение исследуемой области кишечника лекарственными препаратами и водяными клизмами.
Виды заболевания
Рак кишечника бывает шести видов:
I. Энтероколитный
Строение кишечника начинается от желудка в виде тонкой кишки, переходящей в толстую. В этих отделах желудочно-кишечного трака происходит переваривание пищи и поступление питательных веществ, микроэлементов и витаминов в организм. В благополучном состоянии в нем не присутствуют ни плохие, ни хорошие микроорганизмы.
Если в отделы толстого и тонкого кишечника попадают патогенные бактерии, то это вызывает дискомфорт в области живота, диспепсии, вздутия, болезненность, нарушение пищеварения и другие изменения работы ЖКТ. В результате возникает воспаление, в месте которого поражаются клетки кишечника, и наступает рак.
II. Стенозный
Стенозный рак характеризуется сужением просвета кишки, который вызывает дискомфорт в виде вздутия и газообразования и болезненность. В начале заболевание облегчение приносит опорожнение кишечника.
III. Анемичная форма
Анемичная форма рака протекает в виде аутоиммунного процесса в связи с неправильной реакцией иммунной системы человека на патогенные факторы.
IV. Диспепсический
Диспепсический рак опасен тем, что практически не проявляется в виде сильного дискомфорта, сопровождается незначительной изжогой и неприятным горьковатым привкусом во рту.
V. Циститный
Болезнь получило название «циститный рак» в связи с тем, что схожа с проявлениями заболевания мочеполовой системы. Появляется кровь при мочеиспускании, происходит воспаление выделительной системы организма пациента.
Все это связано с тем, что близкое расположении опухоли к органам выделения, приводит к поражению его тканей.
VI. Псевдовоспалительный
Псевдовоспалительный рак — крайне сложная и болезненная форма рака, которая приводит к перитониту — тяжелому заболевания брюшной полости. Оказывает негативное влияние на работу близ расположенных органов.
У женщин – на функционирование органов малого таза, что вызывает нарушение менструального цикла, приводит к влагалищным кровяным выделениям. У прочих пациентов появляется кровь и боль при мочеиспускании.
Симптомы
Симптомы рака кишечника разнообразны, но основные из них носит диспепсический характер, и зависят от вида протекающего рака.
Основное внимание надо уделить состоянию стула, его формы и размера, и периодичности. Наступает ли у пациента облегчение после опорожнение. Если нет, что это первый признак онкологического заболевания кишечника.
Переход на правильное питание не вызывает облегчение, соблюдение диеты не приводит к ослаблению симптомов при раке кишечника. Наоборот, с каждым днем состояние человека ухудшается, болезненность увеличивается, список расстройств ЖКТ пополняется.
Иногда резкие боли не говорят о раке, это может быть дисбаланс в работе поджелудочной железы или синдром раздраженного кишечника. В любом случае требуется диагностике организма, т.к. не надо забывать, что на первых этапах течения заболеваний при правильном лечении выздоровление, весьма вероятно.
Общие симптомы
Общими симптомами опухоли кишечника являются:
- повышенная утомляемость;
- бледная окраска лица, незначительная синюшность;
- снижение белка при анализе крови;
- постоянной повышение температуры тела до 37 градусов;
- головная боль;
- кишечные кровотечения;
- анемия;
- болезненность других пищеварительных органов.
Развитие рака у мужчин и женщин
Развитие рака у мужчин и женщин схожи и заключаются в проявлении симптомов опухоли при мочеиспускании. Единственным отличием у женщин является прорастание опухоли в мочевой пузырь женщины, а затем во влагалище, что приводит к отходу газов и кала через влагалищное отверстие.
Течение рака у детей
Течение рака у детей происходит без симптомов. Только со временем у ребенка наблюдается повышенная утомляемость, снижение массы тела и снижение аппетита.
Симптомы в дальнейшем
В дальнейшем симптомы заболевания усугубляется и характеризуется появлением:
- приступов тошноты;
- изжоги или отрыжки;
- болей в области живота;
- неоформленного стула с наличием слизи или крови.
Смазанность картины симптомов приводит к постановке неправильных диагнозов и потери драгоценного времени.
Последние стадии: симптомы
Последние стадии рака дают полное представление об его проявлении в виде симптомов:
- резкого снижения массы тела;
- сильных кишечных кровотечений;
- кишечной непроходимости;
- диспепсических изменений в работе ЖКТ.

Симптомы: зависимость от расположения опухоли
Стоит отметить, что симптомы рака зависят от расположения опухоли в полости кишечника:
- расположение опухоли в правой стороне приводит к кишечным кровотечениям и болям, сопровождающей анемией;
- расположение опухоли в левой стороне приводит к кратковременным острым болям, частичной непроходимостью каловых масс и нерегулярным опорожнением кишечника;
- расположение опухоли в области прямой кишки приводит к появлению крови в каловых массах и воспалению поверхности ануса.
Симптомы шести видов опухоли
I
Симптомы энтероколитного рака:
- повышение температуры тела;
- жидкий стул;
- газообразование;
- урчание;
- боль после еды;
- слизь, кровь в кале.
II
Симптомы стенозного рака:
- запоры;
- боль после опорожнения;
- газообразование.
III
Симптомы анемического рака:
- физическая слабость;
- головная боль;
- тошнота;
- боль в суставах;
- субфебрильная температура;
- бледность кожных покровов;
- изменение ритма сердца и дыхания.
IV
Симптомы диспепсического рака:
- сильные боли в области кишечника
- горечь во рту;
- отрыжка;
- тошнота;
- рвота;
- чередование поносов и запоров;
- повышенная температура тела.
V
Симптомы циститного рака:
- кровь в моче;
- боль при мочеиспускании.
VI
Симптомы псевдовоспалительного рака:
- высокая температура;
- постоянная сильная боль в области живота;
- выделения из ануса выделений из крови и слизи;
- запоры;
- плохой отход газов.
Четыре стадии развития

Существует 4 стадии развития рака кишечника. Рассмотрим каждую из них.
1 стадия
Исследуя пациента, обнаруживается небольшое уплотнение и воспаление в области кишечника, при рассмотрении двигается. Содержимое уплотнения плотное. Может представляться в виде язвы. В амбулаторной карте стадия фиксируется записью Т0 N0 M0.
Внешние изменения практически отсутствуют, наблюдаются незначительные недомогания. N0 – значит лимфатические узлы не задеты, M0 – Метастазов нет.
2 стадия
В зависимости от размера опухоли и поражения близ находящихся лимфатических узлов в карте пациента шифруется как T2 N1 M0 или T3 N0 M0. T2 и T3 описывают размеры опухоли, N1 и N0 – наличие и отсутствие поражения лимфатических узлов. Метастаз на этой стадии нет.
3 стадия
Разнообразна вариантами течения заболевания. Стадия рака шифруется в зависимости от величины опухоли, области и степени поражения лимфатических узлов. Метастазов нет.
4 стадия
Тяжелая стадия рака, сопровождающая метастазами в печени, шифруется в медицинских документах как T1-4, N1-3 M1
Статистика по заболеванию
Рак кишечника распространенная заболевание среди онкологических болезней. В основном им болеют люди старшего возраста, проживающие в городской среде с развитой промышленностью.
Но все более чаще это заболевание встречается и лиц моложе 30 лет. Точные причины возникновения рака кишечника до сих пор не установлены, известны только его предпосылки. Чаще всего ракам кишечника болеют мужчины.
Большинство заболевших погибают в течение года. И смертность от рака кишечника из года в год растет.
Считаются, что и количество заболевших также будет неуклонно расти в связи со снижением уровня жизни населения и качеством питания в результате роста численности людей на планете. При этом ежегодные медицинские профилактические осмотры не позволяют выявить заболевания на ранних стадиях болезни.
Установлено, что если после оперативного вмешательства и регрессивного течения заболевания не наблюдаются симптомы течения болезни, он считается выздоровевшим.
Преодоление пятилетнего рубежа зависит от вида опухоли, профессионализма оперирующего хирурга, локализации опухоли в области кишечника, её распространения и собственного здоровья пациента.
Способы лечения
Основными способами лечения рака являются операбельные вмешательства с применением химиотерапии и лучевого лечения. При этом может удаляться, как сама опухоль, так и ее метастазы. Химиотерапия и лучевая терапия считаются дополнительными способами лечения.
Химиотерапия
После оперативного вмешательства пациента могут прожить от 3 до 5 лет, имея 3-4 стадию рака. Химиотерапию используют на протяжении болезни и последующего наблюдения за пациентом с целью предотвращения рецидива.
Операция представляет собой удаление опухоли и рядом находящихся лимфатических узлов, метастазов и пораженных ссудив через разрезы в брюшной полости, традиционным методом и высокочастотным ножом.
Химиотерапия предполагает применение сильных цитостатических препаратов для предотвращения разрастания раковых клеток.
Химиопрепараты бывают в виде таблеток и инъекций. Терапию цитостатических препаратами продолжают на протяжении 6 месяцев после хирургического вмешательства.
Побочные явления
Химиотерапия необходимый метод лечения рака, но он вызывает ряд сильных побочных явлений в виде:
- тошноты;
- рвоты;
- неоформленного стула;
- изменения состава крови;
- облысения кожи головы и бровей;
- онемения конечностей.
Лучевая терапия
Лучевую терапию применяют как наружно, так при введении в организм пациента. В первом случае, на теле заболевшего наносят точками очаги поражения внутренних органов или места расположения опухоли и метастазов.
При помощи воздействия рентгеновых, радиоактивных и электронных лучей на отмеченные зоны предотвращают рост онкологических клеток, а, значит, и опухоли.
При внутривенном введении препарата радиоизотопы проникают в поврежденный орган кишечника и несколько часов воздействуют на очаг заболевания. После чего удаляется из организма.
Народная медицина — лечение содой (Видео)
Кислотно-щелочной баланс
Следует обратить внимание на кислотно-щелочной баланс организма. У современного человека практически все заболевания, в том числе и рак, протекают на фоне закисленного состояния организма. Закисленная внутренняя среда способствует развитию различных заболеваний, паразитной инвазии, грибковых и вирусных инфекций.
Видео: рак излечим!
1 часть видео о лечении рака содой. Живой пример лечения рака содой!
7 часть видео о лечении содой по прошествии двух лет. Результаты.
Профессор Огулов: Действие соды на организм
Профилактика
О возникновении рака кишечника стоит задуматься людям после 40 лет. Имеющим генетическую расположенность к данную заболеванию (есть заболевшие среди кровных родственников), хронические заболевания желудочно-кишечного тракта.
Для предотвращения данного онкологического заболевания, следует следить за рационом питания, заботится о поступлении всех необходимых витаминов и микроэлементов в организм, чаще прибывать на воздуха, заниматься спортом, вести активный образ жизни, отказаться от вредных привычек.
Не стоит игнорировать профилактические осмотры, проявлять внимание к своему организму и в случаях возникновения недомоганий и диспепсических расстройств незамедлительно обращаться к врачу для сдачи анализов и прохождения диагностики с целью исключения этого тяжелого недуга.
Избыточный вес
Немаловажным является контроль массы тела. Считается, что люди с избыточным весом более всего подвержены заболевания рака кишечника в связи с плохим обменом веществ, неправильной работой кишечного трактами, застоем токсином и вредных микроэлементов.
В особенности людям с узкими бедрами и большими отложениями в области талии и боков, необходимо уделять больше внимания правильному питанию и проходить медицинские осмотры.
Питание
Для профилактики рака кишечника в питании должны присутствовать растительная пища, богатая клетчаткой. Пища, богатая клетчаткой – это способ предотвращения запоров и, как следствие, возникновения интоксикации организма. Большая часть пищи должна быть сырой и натуральной — без тепловой обработки.
Нужно помнить, что копченые изделия и соленые продукты пагубно сказываются на состоянии всего пищеварительного тракта. Поэтому, людям с повышенным риском онкозаболеваний стоит отказаться от их употребления.
Мясо не должно являться продуктом постоянного потребления. Необходимо периодическое чередование мясных изделий и растительной пищи.
Кальций
Существует мнение, что развитию рака способствует дефицит кальция в организме, поэтому необходимо постоянно употреблять в пищу молочные продукты, сыры, орехи и другие кальцийсодержащие вещества. Помимо кальция, требуется принимать витамин Д для большего усвоения кальция, витамин С и фолиевую кислоту.
Физическая активность
Последним аспектом физического здоровья является постоянная активность. Всем известен факт, что люди, которые ежедневно занимаются спортом или испытывают любые физические нагрузки, меньше болеют.
Их мышечная, костная система находится в здоровом состоянии, все внутренние органы нормально функционируют, в процессе тренировок улучшаются метаболические процессы, улучшается настроение и поднимается жизненный тонус всего организма.
Положительный эмоциональный фон помогает бороться со стрессами, которых в современной жизни встречаются все чаще и чаще.
Лечение рака кишечника, прогноз результата по устранению онкологии
В последнее время рак кишечника стал диагностироваться все чаще. Одной из самых злокачественных форм считается колоректальный рак. Трудность его лечения основывается на том, что выявляют такую патологию только на 3 и 4 стадии. Это объясняется тем, что симптоматика раннего рака отсутствует, так как опухоль имеет незначительные размеры. Но как проходит лечение рака кишечника и можно его вылечить полностью?
Народные методики лечения рака кишечника
Злокачественная опухоль кишечника считается серьезной патологией. Если вовремя не распознать признаки заболевания, то все может закончиться смертельным исходом.
Если имеется подозрение на раковое образование, то нужно незамедлительно начинать лечение. Патологию на первой стадии можно вылечить при помощи народных средств. Лекарства на основе трав позволяют достичь несколько положительных эффектов в виде:
- возобновления поврежденных клеточных структур;
- устранения воспалительного процесса;
- очистки крови;
- повышения иммунных сил.
Такой способ лечения необходимо обсудить с врачом. Все зависит от результатов анализов, стадии развития недуга, общего состояния больного и индивидуальных особенностей организма.
Лечится ли рак кишечника при помощи народных средств, сказать трудно. Но существует несколько эффективных рецептов. Борьба с онкологией заключается в изготовлении отваров, настоек и вытяжек.
Применение чистотела
В состав чистотела включены ядовитые алкалоиды. Янтарная кислота несет ответственность за клеточное деление, налаживание метаболических процессов, улучшение регенерации тканевых структур. Если в организме этого вещества недостаточно, то наблюдается затормаживание обновления клеток и повышение риска развития раковых образований. Цитостатическим действием обладает хелидонин. Благодаря ему задерживается рост и распространение раковых клеточных структур.
Чтобы приготовить лечебную настойку, необходимо измельчить чистотел до порошкообразного состояния. Положить 3 ст. л. смеси в банку и залить водкой. Закрыть и поставить в прохладное и затемненное место. Дать настояться в течение 14-20 дней.
Начальная дозировка составляет 4-5 капель, но постепенно она повышается до 50 капель в сутки.
Использование гриба чага
Березовый гриб разрешается использовать для лечения рака 3-4 стадии. Зачастую такое средство является единственным спасением, когда проводить хирургические манипуляции нельзя, а химиотерапия не оказывает должного результата.
Для изготовления лекарственного средства понадобится гриб. Его хорошо промывают, а потом мелко нарезают. Перекладывают в 3-литровую банку и заливают 1,5 литрами кипяченой воды. Тару прикрывают марлей, хранят 2 дня в затемненном месте. После чего процеживают и принимают 2-3 раза в сутки до приема пищи. Настой хранится 4 дня, потом следует готовить новое средство.
Применение алоэ вера
Это растение имеется практически в каждом доме. Благодаря своему составу оно оказывает несколько положительных свойств. В первую очередь, алоэ уничтожает раковые клетки и притормаживает процесс метастазирования.
Другие лечебные мероприятия при раке кишечника
Большинство пациентов интересует вопрос о том, сколько живут с раком кишечника. Заболевание злокачественного характера считается серьезным и может нанести существенный урон организму. Но если опухоль выявлена на первой стадии, то шансы на полное выздоровление достаточно высоки и составляют до 90%. Прогноз рака кишечника зависит от степени поражения и метастазирования.
Для лечения требуется принимать внутрь сок из листьев. Лечение длится 12 дней и повторяется курсами. Перед приготовлением лекарства растение просушивают и помещают в холодильник. Лучше использовать растение, которому больше 3 лет.
Резекция пораженного участка кишечника
Под резекцией принято понимать оперативное вмешательство, которое подразумевает отсечение части кишечного канала. Манипуляции осуществляются под общим наркозом. Осуществляется в два этапа, куда входит резекция части кишечного канала и наложение анастамоза. Во время процедуры используется оборудование нового поколения.
В стенки брюшной полости вводятся и фиксируются эндоскопы. Также применяются специальные хирургические инструменты и оптика. Врач обнаруживает пораженный участок и убирает его. За ходом процедуры следят через мониторы.
Преимущество такого способа лечения заключается в удалении новообразования целиком, без прикосновения к ней. То есть раковые клетки не смогут перейти на здоровые ткани. Ко всему этому, наблюдается минимальное травмирование органов брюшной стенки, понижение риска инфицирования и моментальная реабилитация в течение 5-6 дней.
После этого проводится анастамоз. Происходит соединение двух культ кишки и прошивание их специальным хирургическим степлерром. Скрепки выдвигаются, а потом прошиваются насквозь.
Удаление пораженного кишечника
Рак кишечника излечим, но если имеются обширные поражения, то приходится прибегать к лапаротомии. Это тип оперативного вмешательства, который проходит при помощи надреза в передней брюшной стенки.
Процедура осуществляется поэтапно.
- Обрабатывается операционная поверхность антисептиками.
- Делается продольный разрез в области брюшной стенки, а потом ее фиксирование при помощи зажимов.
- Врач осматривает внутренние органы больного и оценивает состояние пораженного участка.
- Здоровая часть кишечного канала изолируется, а поврежденная часть кишечника удаляется. Накладываются зажимы.
Под тотальной резекцией принято понимать полное удаление тонкого или толстого кишечника. Но такой способ применяется лишь в том случае, когда диагностируются обширные поражения.
Зачастую наблюдаются осложнения в виде:
- присоединения бактериальной инфекции;
- образования спаек и обструктивной непроходимости;
- болезненного чувства на фоне ограниченной моторной функции кишечника;
- внутреннего кровотечения;
- грыжи;
- нарушения пищеварения. Этот процесс сопровождается вздутием живота, отхождением газов, неприятным запахом, запорами или сильными поносами;
- развития функциональных нарушений в виде недержания мочи и каловых масс, сексуальной дисфункциональности у мужчин.
Выживаемость после удаления кишечника со злокачественной опухолью составляет 50%. Все зависит от того, насколько организм ослаблен и помогает ли ему поддержка химиотерапией.
Резекция с выведением колостомы
Этот вид оперативного вмешательства используется в практике чаще всего. Под колостомой принято понимать искусственное отверстие в кишечном тракте, которое выводится наружу. Такое устройство необходимо для выведения содержимого ободочной кишки.
Колостомия делается выше пораженной области. В зависимости от патологического процесса она может носить временный или постоянный характер.
Но после выполнения резекции с колостомой могут возникать осложнения в виде:
- параколостомического абсцесса на фоне инфицирования брюшной стенки;
- некроза выведенной кишки в результате нарушения кровотока;
- ретракции колостомы. Наблюдается сужение просвета из-за плохой фиксации;
- выпадения петель кишечника в колостому или рану;
- выпадения части кишки из-за повышенной перистальтики.
Процесс заживления наступает в течение 1 месяца. После этого нормализуется физиологический процесс опорожнения кишечника.
Лучевая терапия
Самый распространенный вопрос: излечим ли рак кишечника? Ответ зависит от стадии патологического процесса. Одним из ведущих методов лечения является лучевая терапия. Такой способ подразумевает применение ионизирующего излучения. Его используют в 50% случаев и включают в состав комплексной терапии. Особенность такой методики заключается в том, что происходит подавление роста раковых клеток и угнетение их дальнейшего размножения.
Принципы лучевой терапии заключаются в следующем.
- Наблюдается максимальное воздействие на первичную опухоль.
- Здоровые ткани находятся под защитой биологических и физиологических способов.
- На ранних стадиях удается полностью побороть рак.
- Наблюдается одновременное влияние на опухоль и региональные лимфатические узлы. Это позволяет предотвратить дальнейшее метастазирование.
- Понижается суммарная доза препаратов.
- Применение лучевой терапии оказывает общеукрепляющий эффект на организм.
Осуществляется процедура не только после операции, но до этого. Прогноз в большинстве случаев положительный, если лечение начато своевременно. Но такой метод лечения онкологии не применяется при нестабильном состоянии больного, сопутствующих патологиях легких, печени и почек в декомпенсированной стадии, болезнях крови, остром течении инфекции. Абсолютным ограничением является лучевая болезнь, период беременности и детский возраст до 15 лет.
Недостатком такого метода лечения является неблагоприятное воздействие на здоровые ткани. То есть применение этого метода может привести к общим и местным реакциям. Такой процесс неблагоприятно сказывается на кожном покрове, слизистой оболочке или других внутренних органах.
Химиотерапия
Одним из востребованных способов лечения является химиотерапия. Подразумевает использование сильнодействующих медикаментозных препаратов, которые способствуют уничтожению раковых клеток. Такой способ применяется до оперативного вмешательства для уменьшения новообразования и снижения частоты рецидивов. Но может привести к развитию побочных эффектов в виде выпадения волос и побледнения кожного покрова.
Рак прямой кишки, история исцеления
Пять лет назад мой брат Андрей сильно заболел. Врачи поставили диагноз рак прямой кишки. Прогнозы врачей были не благоприятными, все выводы врачей склонялись ближе к приговору, нежели хоть какому ни будь шансу на излечение.
Мы не теряли надежду на выздоровления, и утешали себя и настраивались на то, что это обычная болезнь, которую нам необходимо вылечить, и для лечения этого недуга, мы применяли народную медицину. Благодаря народным средствам и веру бога, мой брат вылечился, стал на ноги, вернулся на работу, продолжает растить детей, ведет нормальный образ жизни. Не давно проходили плановое обследования, все анализы показывают, что у Андрея все в порядке, рецидивов нет. Врачи говорят, что это чудо и в их практики такого не было, после проведенных тяжелейших операций, химии, лучевой терапии, Андрей чувствует себя абсолютно нормально, и все органы целы. Врачи даже Андрея в пример ставят, что бы люди не боялись делать химию и лучевую терапию, хотя они прекрасно знают, и сами говорили что это чудо. Андрей осознает, что онкология, это очень серьезно, поэтому придерживается диеты, пьет для профилактики настои из трав, ходит в церковь молится, причащается. Делюсь опытом победы над раком, прежде всего что бы дать надежду онкобольным, которые уже не верят в победу, и я очень надеюсь что мой опыт поможет продлить жизнь, и даже излечится от рака.
Началось все в 2009 году в январе, у Андрея целый месяц был жидкий стул, потом появилась слабость, но так как брат работает водителем в маршрутном такси, и перенес на ногах простуду, не принимал все всерьез, списал все на напряженный график работы, нервы и перенесенную простуду. Андрей обратился в больницу, его обследовали, анализы показали низкий гемоглобин 68 единиц. Врачи положили Андрея в больницу, откапали и рекомендовали побольше отдыхать, и усиленно питаться. Брат взял отпуск, мы решили полететь в Египет отдохнуть, лечащий врач сказала, что мы молодцы и все делаем правильно, ни каких противопоказаний к отдыху, солнцу и морю, у Андрея нет. Я лишь спустя время в Интернете прочитала на информационных медицинских сайтах, что очень низкий гемоглобин, это повод для волнения, и большая вероятность того, что это связана с онкологией, необходимо провести полное обследование человека. А наши врачи, не выяснив причин низкого гемоглобина, принимали все меры, что бы поднять гемоглобин, и рекомендовали усиленное питание, не говоря уже о том, что брата отпустили на море, а это строго запрещается при таком гемоглобине. Далее мы начали штурм, врачей, анализы, консультации, но причин, почему низкий гемоглобин ни кто ни видел, по анализам Андрей был полностью здоров. Далее снова врачи и новые рекомендации, ни кто не мог объяснить причин, назначили пройти колоноскопию. Мы были уверены, что колоноскопия ни чего плохого не покажет, т.к. брат себя не плохо чувствовал, гемоглобин 95, но ни тут то было, при обследовании обнаружили полипы, нас срочно отправили на операцию. Мне врач сказал, что судя по размерам опухоли, у моего брата однозначно рак с метастазами, и прогрессирование рака благоприятствует возраст брата (регенерация клеток проходит быстрее нежели у людей в возрасте). Я очень люблю своего брата, и когда я услышала то что сказал мне врач, у меня ускользнула земля из под ног, я потеряла сознание, сами понимаете такое услышать без подготовки, ни каждый устоит на ногах.
Компьютерная томография показала, отсутствие отдаленных метастаз, а биопсия подтвердила, что это рак прямой кишки. Что бы все понимали, рак 4 стадии — это наличие отдаленных метастаз, шансов практически нет, нам если можно так сказать повезло, но прогнозы все равно не утешительны. Решение принимали вместе с братом, а всем своим родным сказали, что это всего лишь, доброкачественная опухоль и волноваться не стоит, врачи говорят ни чего страшного здесь нет. Так как врачи сказали, что опухоль очень большая и перекрывает просвет прямой кишки, времени нет тянуть, дальше будет только хуже, нам ни чего не оставалось как доверится врачам, и отдаться всецело общепринятым методам лечения в таких ситуациях. Андрею назначили лучевую терапию, и никто из врачей даже не заикнулся, о том какая должна быть диета (если разобраться, это очень важно и врачи должны предупреждать и рекомендовать диету). Но так как мы раз обожглись на этом, все что делали моему брату, я перепроверяла в Интернете, много читала о последствиях лучевой терапии, и что делать что бы их свести к минимум. Так вот, я прочитала, что при лучевой терапии, необходимо пить льняное масло. Для того чтобы избежать ожогов, повреждений слизистой, необходимо пить отвар овса (стакан промытого овса, заливается литром воды, довести до кипения и держать на слабом огне 2 часа. Настоять в термосе ночь, процедить, пить по половине стакана 4-ре раза в день), есть овощи, фрукты, пить овощные соки, есть каши. Сразу после первого курса лучевой терапии, Андрею удали прямую кишку, мне сказали что сейчас будут делать переливание крови. Но так как я часто лазила в Интернете, я знала, что переливание в данном случае стимулирует развитие раковых клеток, поэтому желательно было переливать кровь родного человека, я настояла со скандалами, что бы кровь была моей. Врачи после операции, говорили так: учитывая то, что Андрею провели операцию, и он почти пять дней ничего не ел, то основываясь на всем этом, ему можно только бульончики и яйца, и на этом все. Если бы Вы только видели моего брата, он был очень слаб, ему даже разговаривать было трудно, не говоря уже о такой пище (она очень тяжелая). Я как всегда ответ нашла в интернете, как кормить больных в подобных ситуациях. В итоге на мой страх и риск, рацион питания моего брата изменился, я кормила брата овощными супчиками (суп перетертый: морковь, зелень, тыква, картофель, кукурузное масло).
Когда сталкиваешься с онкологией, нужно понимать, что диета очень важна, т.к. раковые клетки питаются и имеют тенденцию прогрессировать, и самой главной задачей в таких случаях является минимизировать подпитку раковых клеток, тем самым, подавляя их рост. По утрам на завтрак, есть каши на воде (перловые, гречневые и т.д.), не жирный творог (1%), запеченные яблоки, пить соки и компоты. Исключить, острое, сахар, мясо (можно только диетическое мясо, например кролик), исключить молоко. Во время проведения химии, пить отвары из овса и льна, есть фрукты и овощи.
Народная медицина нам очень помогла.
Для лечения рака прямой кишки народным методом, делаем следующее. Выкапываем целиком растение вместе с корневищем чистотел (выкапывается чистотел во время цветения), промывается и сушится 4 часа в тени на воздухе, затем пропускаем через мясорубку, отжимаем через марлю сок и ставим в холодильник на четыре дня, сливаем чистый сок без осадка в чистую стеклянную тару. Для получения настойки чистотела, необходимо смешать 1 литер сока чистотела с 300 мл спирта. Брат пил настойку чистотела по одной столовой ложке 4 раза в день, за 20 мин. до употребления пищи, 5-й раз принимал в том случае, если просыпался ночью. Принимать настойку нужно месяц, затем делаем перерыв в десять дней, и снова возобновляем месячный курс приема настойки. Можно приготовить настойку и из сухой травы чистотела, заливаем 2-ве столовые ложки измельченной сухой тра вы, 400 мл. кипятка, ждем пока остынет и принимаем по 1-й столовой ложке 4 раза в день, за 20 мин. до употребления пищи, 5-й раз принимаем в том случае, если просыпаемся ночью, принимаем в течении 14 дней. Затем следующие 14 дней мы увеличиваем дозировку на 1 столовую ложку, и пьем по 2 столовые ложки 4 раза в день, за 20 мин. до употребления пищи, 5-й раз принимаем в том случае, если просыпаемся ночью. Делаем перерыв в десять дней, и повторяем курс. После того как брат пропил настой из чистотела, начали пить противораковою микстуру.
Микстура для лечения рака прямой кишки.
Для приготовления микстуры, все ингредиенты покупаем в аптеке, это очень удобно, не нужно заготавливать, сушить и т.д. Способ приготовления данной микстуры мы нашли в интернете, и так, для приготовления микстуры нам понадобятся:
— сто грамм сосновых почек;
— сто грамм тысячелистника;
— двести грамм шиповника;
— пятьдесят грамм подорожника;
— десять грамм полыни.
Все эти травы, высыпаем в кастрюлю, заливаем тремя литрами воды, ставим на огонь и доводим до кипения, затем уменьшаем огонь и томим 1,5 часа. Затем хорошо замотать кастрюлю полотенцем, и поставить настаиваться на 1 сутки, затем процеживаем отвар через марлю, и добавляем в отвар:
— пятьсот грамм меда;
— триста мл. коньяка;
— двести грамм березового гриба чага;
— двести мл. сока алоэ.
Хорошо перемешиваем, чтобы мед растворился, наша противораковая микстура готова. Пьем микстуру 7 дней, по одной чайной ложке 4 раза в день, за 20 мин. до употребления пищи, затем увеличиваем дозировку и пьем микстуру по одной столовой ложке, пока микстура не закончится.
При плановом обследовании, у брата ни чего не нашли, слава Богу все хорошо. Таким вот образом народными средствами мы вылечили рак прямой кишки. Не опускайте руки, верьте в то что делаете, ходите в церковь, проходите плановые обследования, обязательно придерживайтесь диеты, пейте овощные сок и, отвар овса, настой чистотела, противораковую микстуру. Я очень надеюсь, что наш опыт борьбы с раком, поможет и Вам.
Читайте также:
Как быстро развивается рак кишечника
Как быстро развивается рак кишечника? Об этом расскажет квалифицированный онколог. Рак кишечника проявляется опухолями, располагающимися в анальном проходе, ободочной, слепой или прямой кишке. Они могут отличаться по форме и гистологическому составу.
Внимание! В данном случае приводить конкретные цифры не корректно, не этично, а иногда и преступно. В зависимости от многих и многих факторов сроки развития заболевания могут значительно колебаться, от двух месяцев, до 10-15 лет.
Комментарий Дронян С.С.
Как быстро у человека развивается рак кишечника

К возникновению данного заболевания вызывают несколько причин, и выделить одну — главную — врачи не могут. К таким факторам относятся:
- нарушение диеты;
- влияние внешней среды;
- наличие генетической предрасположенности;
- болезни толстой кишки , которые постепенно приобретают хронический характер.
Относительно режима диеты, стоит отметить, что врачи тщательно учитывают его при установлении того или иного вида рака. Это необходимо, чтобы понять, как быстро развивалось заболевание. Например, если человек употреблял много мяса и мало растительной пищи, то может возникнуть колоректальный рак. Вызвано это тем, что в кишечнике происходит значительное накопление кислот жира, превращающегося в канцерогенные агенты. Поэтому употреблять стоит богатую клетчаткой пищу, что помогает разбавлять жиры и снижать уровень их переноса по кишке .
Рак может быстро возникать и развиваться у тех, кто постоянно страдает от воспаления толстой кишки , сопровождающегося колитами. Также в группу риска входят те, кто долго болел, а клиническая картина протекания болезни была сложной.
Причины быстрого развития рака кишечника
Некоторую роль в том, что быстро развивается рак кишечника, играет генетическая предрасположенность. Особенно это касается лиц, которые состоят в первой степени родства с больными раком . Поэтому стоит обращать внимание на следующие факторы, способные вызвать раковую болезнь:
- толстая кишка была поражена злокачественными опухолями;
- диффузный полипоз;
- сидром Тюрко;
- синдром Гарднера.
Чаще всего в кишке развивается аденокарцинома, что вызвано несвоевременным удалением полипов кишечника или самой кишки. Развитие болезни. Время для развития рака кишечника определяется характером роста опухолей, их распространения по кишке. Таким образом, раковая опухоль отличается автономностью и нерегулярностью увеличения в размере. К другим факторам стоит отнести:
- отсутствие или уменьшение дифференцировки тканей;
- потерю органотипичного строения;
- утрату гистотипичного строения.
Внимание стоит обратить и на то, что распространение рака кишечника проходит значительно медленнее, чем рака желудка. Об этом должен больному сообщать онколог, как только были обнаружены злокачественные опухоли. Это необходимо знать, чтобы владеть информацией о том, как быстро развивается рак кишечника. В результате чего моральное состояние больного будет более стабильным, что необходимо для проведения терапии.
Развитый рак долго может находиться в кишечнике и при этом не распространяться в самую глубину кишки. В нее болезнь проникает только на 2 или 3 сантиметра от края органа. К другой особенности относится то, что медленный процесс увеличения опухоли будет вызывать сильное воспаление локального характера, вследствие чего могут сильно пострадать органы и ткани. Туда могут прорастать раковые отростки, вызывающие образование так называемых местно распространенных опухолей. Они не имеют удаленных метастазов. Метастазирование может поражать лимфоузлы, печень, легкие.
Для рака кишечника характерно то, что он часто сопровождается наличием нескольких центров роста опухолей. Возникают они синхронно, а иногда последовательно — одна за другой. При том или ином варианте воспаления опухоли возникают в толстой кишке и других органах, куда метастазы уже проникли. Симптомы и диагностика. Рак кишечника проявляется характерными признаками:
- Во-первых, кровотечение внутри кишки;
- Во-вторых, нарушается стул;
- В-третьих, появляется боль в животе;
- В-четвертых, наличие тенезмы.
Кровотечение может быть скрытым и явным, т.е. проявляться как примесь к стулу или протекать внутри кишки. Выделение происходит через анальный проход или через прямую кишку. Темная кровь свидетельствует о том, что раковый процесс развивается на левой стороне кишечника. Скрытое кровотечение вызывает анемию, слабость у больного и бледность кожи. Это также свидетельство того, что рак проявляется на правой стороне кишки.
Стул может быть не только затруднительным, но и вызывать проблемы с дефекацией. Проявляется на поздних стадиях заболевания и чаще всего протекает на левой стороне ободочной или прямой кишки.
Рак кишечника вызывает часто острую непроходимость, иногда проблемы с дефекацией или ложные позывы к ней. Но такие симптомы могут и не проявляться, а единственными признаками развития болезни становятся слабость, отсутствие аппетита, резкое похудение. Они начинают беспокоить пациентов в самом начале появления опухолей, а потом — на поздних стадиях — могут появиться асцит и гепатомегалия.
Как диагностировать стадию развития болезни

Диагностировать рак и стадию его развития может только специалист онколог, который назначает сдачу клинических анализов и проводит изучение состояния больного. В первую очередь, проводится сбор анамнеза, записываются жалобы, изучается состояние прямой кишки. Особое внимание нужно уделять факторам, которые вызывают беспокойство в области кишечника.
Далее пациенты сдают общий анализ крови и анализ кала, чтобы обнаружить скрытую кровь. И только потом делается колоноскопия или ирригоскопия. При сложных случаях назначают УЗИ живота и органов малого таза, а также делается биопсия опухолей.
Симптоматика отличается следующими особенностями:
- монотонный характер признаков;
- наличие одного или нескольких симптомов;
- опухоли располагаются в различных частях кишки , поэтому проводится пальцевое обследование прямой кишки .
УЗИ помогает обнаружить опухоли и метастазы, которые могут достичь печени, вызывая перифокальное воспаление. Обычно используют 4 различных вида исследования: эндоскопический, интраоперационный, чрескожный, эндоректальный.
В очень сложных ситуациях назначается томография или ядерно-магнитный резонанс. Диагностику нужно проводить, чтобы избежать осложнений, которыми становятся проблемы с проходимостью кишечника, наличие кровотечений (в том числе скрытых), воспаления, анемия. Подобные проблемы, сопровождающие рак, нужно срочно лечить, вплоть до проведения операции.
Посмотрите видео по теме:
Боль в яичках и внизу живота: причины, осложнения и методы лечения – Боль в яичках и внизу живота
причины и лечение в домашних условиях

Болезни яичек
Боль в яичках может возникнуть внезапно у всех мужчин, независимо от возраста и состояния. Причиной неприятных ощущений способны стать травмы, инфекционные заболевания и воспалительные процессы в органе. При появлении боли нужно незамедлительно обратиться к врачу для постановки диагноза и начала терапии. В зависимости от причины состояния может потребоваться медикаментозное лечение, хирургическое вмешательство или применение народных методов.
1
ПричиныЯички (тестикулы, или яйца) — это половые мужские железы, которые разделены на дольки с перегородками. Внутри них располагаются семенные каналы, где зарождаются и созревают сперматозоиды для последующего оплодотворения женщин. По семявыводящим каналам сперма попадает в придатки яичка, а затем переносится в протоки уретры, происходит семяиспускание. Структура тестикул сложная, они пронизаны густой сетью кровеносных сосудов. Поэтому причин, по которым болит яичко у мужчин, множество.
Дискомфорт в этой области может возникнуть в детском, юношеском, зрелом и пожилом возрасте. Ощущения подразделяют в зависимости от интенсивности и причины, вызвавшей их. Мужчина чувствует дискомфорт, боль, жжение и зуд. Самолечение в этом случае неуместно, поскольку требуется квалифицированная помощь медиков. При малейшем недомогании необходимо пройти осмотр у уролога и решить вопрос о методах коррекции, чтобы в дальнейшем человек не утратил репродуктивную способность из-за осложнений.
Боль бывает различной интенсивности, возникает в одном или сразу обоих яичках. Урологи подразделяют состояние на несколько групп:
| Группа | Характеристика |
| Травматическая | Боль возникает из-за механического повреждения полового члена, тестикулы при ударах, травмах. Поражаются нервные окончания, которыми пронизаны семенники и половой член. Травматическая боль возникает из-за ряда причин:
|
| Физиологическая | Яички у мужчины болят от возбуждения, которое не кончилось семяизвержением, например, при воздержании. Это связано с перенапряжением тестикульных мышц, что приводит к их спазму. Часто такое явление наблюдается у подростков. Ничего патологического в этом состоянии нет |
| Инфекционная | Возникает из-за заболеваний, которые передаются половым путем |
| Сосудисто-патологическая | Боль, жжение вызывает закупорка артерий и вен, снабжающих орган питательным веществами. Причиной могут стать сосудистые патологии:
|
| Иннервационная | Вызвана заболеваниями:
|
Если у мужчины болят яички, ошибочно можно предположить, что причиной стало защемление или травматизм. Это мнение не всегда верное, так как простудные заболевания способны дать осложнения и негативно повлиять на функционирование семенников.

Почему болят почки у мужчин и как избавиться от этой проблемы?
1.1
Заболевания, вызывающие боль в семенникахЕсли мужчина ощущает дискомфорт в области яичек, требуется посетить врача для постановки диагноза и начала терапии при необходимости. Некоторые заболевания могут вызвать боль в мошонке:
| Болезнь | Характеристика | Фото |
| Везикулит | Везикулит, или воспаление семенных пузырей развивается в результате уретрита. Это связано с тем, что из уретры инфекция совместно с кровью попадает в семенные пузырьки |  |
| Мочекаменная болезнь | Причины развития:
|  |
| Цистит | Заболевание, возникающее в результате переохлаждения, снижения иммунитета, гормонального сбоя |  |
| Рак | Злокачественное новообразование, которое дает метастазы. Если опухоль увеличилась до 3 см в диаметре, то у мужчины болит мошонка |  |
| ЗППП | ЗППП — заболевания, передающиеся половым путем:
Возбудителями патологии являются грибки, вирусы и бактерии. Боль носит постоянный тупой характер, у мужчины увеличивается половой член в размерах, появляется ощущение жжения, развиваются язвы и набухают паховые лимфоузлы |  Возбудители инфекционных заболеваний, передающихся половым путем |
| Дисфункция клапана семявыводящих протоков | Если боль возникает сразу после полового акта, это может быть свидетельством отсутствия семяизвержения. Сперма вырабатывается в полном объеме, но не может выйти наружу, а попадает в мочу |  Семявыводящие протоки |
| Воспаления | Частые причины:
|  |
| Уретрит | Уретрит развивается в связи с попаданием бактериальной инфекции в уретру. Патогенные микроорганизмы с током крови проникают в яички, тем самым вызывая их инфицирование. Мужчину беспокоят зуд, жжение, у него побаливают семенники |  |
| Варикоцеле | Варикоцеле — варикозное расширение вен на яичках, сопровождающееся ноющей болью внизу живота и в мошонке. Развивается из-за анатомического строения мочеполовой системы |  |
| Грыжа | Боль отдает в ту сторону, с которой поражено яичко. Врачи удаляют грыжи хирургическим путем, но неприятные ощущения сохраняются еще несколько недель. Во время секса у мужчин появляется острая, резкая боль, так как при эрекции грыжа ущемляется |  |
| Гидроцеле | Гидроцеле — водянка яичек, при которой семенники увеличиваются в размерах. У мужчины ломит тело, повышается температура, его беспокоит ноющая боль. Пациент ощущает тяжесть в левом или правом яичке |  |

Почему чешутся яйца у мужчин и как снять симптомы в домашних условиях
2
СимптомыМедики выделяют симптомы, при которых требуется незамедлительно посетить врача:
- Острая, резкая боль в яичках при пальпации.
- Увеличение одного или обоих яиц в размере, появление отека. Орган стал более твердым или мягким при пальпации.
- Боль около семенников различной интенсивности.
- Резкая, острая боль в яичках.
- Тупые боли с приступами обострения на протяжении долгого времени.
- Ломота в теле, высокая температура.
- Краснота и припухлость на органе.

Почему появляется кровь в сперме у мужчин и что делать?
3
ДиагнозПри возникновении боли в яичках мужчине требуется посетить уролога или андролога.
Врач опрашивает и осматривает пациента, пальпирует орган, исследуя его на плотность, изменение размеров. После сбора анамнеза доктор направляет больного на анализы и аппаратную диагностику:
- общие анализы мочи и крови;
- спермограмма, исследование семенной жидкости;
- УЗИ семенников, мошонки;
- биопсия тестикулы;
- МРТ.
Комплексное обследование позволяет точно поставить диагноз и приступить к методам коррекции.
4
ЛечениеЛечение зависит от проблемы, которая вызвала боль. В таблице описаны наиболее распространенные методы терапии заболеваний, провоцирующих подобные симптомы:
| Болезнь | Схема лечения |
| Травма | При травме паха в мошонке может скопиться кровь, что ведет к воспалительному процессу. После механического повреждения на пораженную область требуется наложить холодный компресс, который помогает убрать неприятные ощущения. Если от манипуляции нет эффективных результатов, мужчине прописывают противоотечные и обезболивающие средства:
Тяжелые повреждения семенником устраняются оперативным вмешательством |
| Везикулит | Больному назначают медикаментозные средства:
Дополнительно мужчину направляют на физиопроцедуры:
|
| Мочекаменная болезнь | Во время мочекаменной болезни мужчине требуется избегать обезвоживания, придется пить как минимум 2 л жидкости в день. Врач оценивает место расположения камня, динамику роста и наличие инфекций. Удаляют элементы открытым доступом, эндоскопически, дистанционной литотрипсией |
| ЗППП | При заболеваниях, передающихся половым путем, мужчине назначают медикаментозное средство, которое воздействует на определенную группу возбудителя. К примеру, при хламидиозе показаны:
При гонорее однократно требуется выпить один из препаратов:
Лечение зависит от возбудителя болезни, индивидуальных особенностей организма |
| Варикоцелле | На начальном этапе развития мужчине назначают следующие лекарства:
На запущенной стадии варикоцеле лечение медикаментами неэффективно |
| Грыжа | Удаляется хирургическим путем |
| Уретрит | Основа терапии при уретрите — антибиотики. При кандидозном виде назначают противомикозные лекарства |
| Гидроцелле | Если объем жидкости при гидроцеле небольшой, то пациенту назначают препараты, которые устраняют сопутствующие болезни: бактериальные, противовоспалительные, противоотечные средства. Пациенту требуются покой, поддерживающие повязки. При выраженном болевом синдроме и угрозе атрофии яичек мужчине назначают операцию, или гидроцелеэктомию |
Данные приведены в качестве ознакомления, лечить боль в яичках требуется под наблюдением врача.
4.1
Нетрадиционная медицинаНаряду с медикаментозными препаратами, можно прибегать к лечению народными средствами в домашних условиях. Эффективные рецепты, которые помогают облегчить состояние мужчины:
- 1. Травяной сбор. Берут в одинаковом соотношении лапчатку гусиную, листки березы, плоды можжевельника, корни чистотела и сальника. 2 ст. л. сбора заливают 1 л кипятка. Настаивают в термосе несколько часов. Перед употреблением средство подогревают и пьют по стакану каждый раз перед едой.
- 2. Льняное семя. 50 г семени измельчают до порошкообразного состояния, заливают теплой водой и настаивают 15 минут. Прикладывают к больному месту в виде компресса на 15 минут. Процедуру проводят до снятия отека.
- 3. Грушанка. 5 ч. л. листков и цветов растения заливают 4 стаканами кипятка и настаивают в термосе 2-3 часа. Принимают 3 раза в сутки по 50 мл.
- 4. Фитосбор. Берут по 1 ч. л. травы, а также крапиву, липовый цвет, цветы бузины, мяту и корень аира. Заливают 2 л кипятка и употребляют вместо чая.
Прибегать к лечению растениями можно только в комплексе с медикаментозной терапией.
5
ЗаключениеПри возникновении болей в яичках требуется незамедлительно обращаться к врачу для выяснения причины болезни.
На запущенной стадии возрастает риск развития осложнений, главное из которых — бесплодие.
Боли яичках и в прямой кишке и низ живота
Болит низ живота у мужчин – какие симптомы указывают на болезни яичек и основные причины развития патологий
Если болит низ живота у мужчин, возможно, прогресируют серьезные болезни мочеполовых органов. Не стоит терпеть боль, так как организм сигнализирует нам о том, что он нуждается в помощи и внимании. Чтобы избежать развития тяжелых патологий и осложнений необходимо, регулярно обследоваться у врача.
Болят яички и низ живота у мужчин причины – что делать
Мужчины известны внимательным отношением к своему здоровью. Когда появляются тревожные симптомы болезни, консультация у врача-уролога является обязательным условием сохранения здоровья. Когда болит низ живота и яйца у мужчин, следует поочередно исключить следующие патологии:
- Перекрут яичка. Крайне опасное заболевание, без медицинского лечения может закончиться удалением органа. Из-за поворота яичка на семенном канатике нарушается кровоснабжение, что влечет омертвение тканей органа. Зачастую перекрут происходит с левой стороны. Первые симптомы – это режущие боли внизу живота почти в области паха и покраснение мошонки, она становится отечной и болезненной. Другими проявлениями патологии являются: тошнота, озноб, потеря сознания от болевых ощущений, головокружение и рвота. Чтобы при транспортировке мужчины в больницу облегчить его страдания, необходимо обеспечить покой яичкам, приложить к ним холод. В медицинском учреждении уролог или хирург определит, можно ли вернуть яичко на место без операции.
- Водянка яичка. Развивается из-за нарушения оттока жидкости. Если водянка не является врожденной, то она может появиться из-за воспалительных процессов, протекающих в мужских половых органах. Как и предыдущее заболевание, водянка зачастую образовывается с одной стороны. Поэтому, если у мужчины болит низ живота в паху справа, это говорит о развитии водянки в области правого яичка. Основными симптомами являются увеличение размера мошонки и боли при надавливании на нее. Если мужчина не придал значения первым симптомам, острое течение болезни постепенно переходит в хроническое.
- Травмы яичка. Для мужчин получение ушибов из-за падения, драк или вследствие других факторов не является редкостью. Любое повреждение яичек даже, если нет видимых признаков, требует осмотра у уролога. Когда мужчина замечает отечность и болезненность мошонки, то следует обратиться к врачу. До посещения специалиста, нужно обеспечить ему покой и прикладывать холод на мошонку.
- Эпидидимит. Заболевание, которое заключается в воспалении придатка яичка. Толчком к развитию являются инфекции стафилококка или стрептококка в организме. Причиной эпидидимита могут быть также болезнетворные микроорганизмы, которые вызывают туберкулез, бруцеллез, сифилис и гонорею. Состояние больного характеризуется упадком сил, тошнотой, головными болями, а общее состояние его здоровья ухудшается. Появляется отечность и наполнение мошонки кровью, также ощущается некоторое уплотнение и боль в придатках. Течение заболевания возможно в острой или хронической формах. Чтобы диагностировать эпидидимит проводится ультразвуковое исследование. Оно позволяет убрать перекрут яичка или другие нарушения. При остром состоянии пациента разрешается прием обезболивающих средств и наложение холода. Для лечения назначается курс антибиотиков и проведение физиотерапии.
- Орхит. Если боль в яичке отдает в живот, а в самом яичке происходит скопление жидкости, то это может указывать на наличие заболевания орхит. Его симптомами является тошнота, быстрая утомляемость и слабость, повышение температура тела. Болезнь бывает обманчивой и может протекать без видимых симптомов, исход — удаление омертвевшего яичка.
- Ущемление пахово-мошоночной грыжи. Развивается вследствие осложнения грыжи. Появляется боль, также может наблюдаться увеличение яичек в размерах.


Врачи предупреждают, что желание самостоятельно вправить грыжу лишь ухудшит самочувствие и вызовет необходимость операции.
На что указывают боли в паху
Как правило, боль в паху указывает на воспалительный процесс, протекающий в органах мочеполовой системы. Она может быть ноющей или острой, проявляться время от времени или же постоянно присутствовать.
Наиболее часто мужчины жалуются на боли в паху из-за следующих заболеваний:
- цистит. Состояние больного сопровождается тянущей или тупой болью, которая усиливается при мочеиспускании. Воспаление мочевого пузыря влечет немало проблем работающему человеку, поэтому здесь важно качественное лечение;
- простатит. Заболевание сопровождается болью режущего характера. Она может иррадиировать в яички. Без своевременного лечения нарушения эректильной дисфункции не обойдут мужчину стороной. При остром простатите болевые ощущения значительно усиливаются во время мочеиспускания и акта дефекации. Их отголоски ощущаются в крестце и области анального отверстия;
- Наличие доброкачественных или злокачественных новообразований. Для постановки точного диагноза и определения природы опухоли необходимо пройти обследование у специалиста.


Своевременная постановка диагноза повышает шансы на полное выздоровление пациентов без каких-либо последствий для организма. Поэтому не стоит ждать, когда болезнь перейдет в хроническое состояние, от которого удается избавиться только после операции.
Как действовать
Прежде всего, мужчина должен проанализировать, что могло стать причиной появления болевых симптомов. Они могут сигнализировать о наличии грыжи, кисты, воспалении поджелудочной железы или яичек. Не следует исключать и возможные проблемы с почками. Особенно часто на покалывающую и тянущую боль жалуются спортсмены, которые подвергают тело повышенным физическим нагрузкам. Быстрый бег или любая другая интенсивная встряска организма может привести к боли в паху. Такое состояние не требует лечения, рекомендуется просто сделать перерыв в занятиях.


Иногда боли сопровождаются такими симптомами, как температура, общая слабость организма и тошнота. Конечно, все перечисленные признаки болезни можно устранять приемом сильнодействующих обезболивающих препаратов (кетанов, солпадеин, темпалгин). Однако лишь на некоторое время устраняя симптомы, болезнь может спровоцировать развитие серьезных осложнений.
Причины боли
Боли в правом внизу живота у мужчины ближе к паху указывают на проблемы с кишечником или же на хронический простатит. Чтобы установить точный диагноз следует записаться на прием к врачу, а также посетить консультацию гастроэнтеролога для исключения проблем с ЖКТ.


Если боль отдает в яичко, то это верный признак болезни мочеполовой системы, которая сопровождается воспалением лимфатических узлов. Из-за воспалительных процессов может значительно снизиться сексуальная активность мужчины, могут появиться проблемы с эрекцией. Появляется ощущение дискомфорта и боль при мочеиспускании. Если не обратиться за помощью и не начать лечение, следующими диагнозами будут бесплодие и импотенция.
Народные средства для устранения боли в яичках
Некоторые болезни требуют немедленной медицинской помощи. С другими можно бороться при помощи эффективных народных средств. Чтобы сохранить мужское здоровье следует соблюдать следующие рекомендации:
- Включить в ежедневное питание свежие овощи, фрукты, а также натуральные соки.
- Принимать отвары на основе черной смородины.
- Принимать нарезанную зелень петрушки с вытопленным молоком.
- Ежедневно пить отвар из цветков василька.
Когда человек чутко относится к своему организму, значительно повышается качество жизни и устраняется множество проблем со здоровьем. Мужчины не должны пренебрегать регулярным осмотром у уролога, а при появлении тревожных симптомов, следует немедленно записаться на осмотр к врачу.
источник
Болит яичко у мужчины
Если болит яичко у мужчины, значит, необходимо обратиться к специалисту, так как этот симптом может свидетельствовать о развитии патологического процесса. Болевой синдром в нижней части тела бывает очень сильным, что связано с чувствительностью этой области. Иногда к боли присоединяются и другие симптомы, которые полностью обессиливают мужчину и вселяют ему страх за свое здоровье и жизнь.

Почему возникают болезненные ощущения
Такие боли чаще всего беспокоят взрослых мужчин, хотя иногда от этого страдают и дети. Эти ощущения могут иметь разный характер: боль может быть тянущая, отдающая в поясницу, острая, резкая, ноющая, может распухать яичко. Независимо от степени выраженности симптома, такой дискомфорт не считается нормальным. В этом случае только специалист выявит причину нарушений и назначит лечение.
Яичко у мужчины может болеть по разным причинам. Некоторые из них носят патологический характер.
Травмы и механические повреждения
Часто болит яичко, если был нанесен удар или ушиб. От этого возникает резкая боль, которая постепенно проходит самостоятельно. При тяжелой травме в этой части тела может настолько сильно болеть, что мужчина испытывает болевой шок и теряет сознание.
Колющая или режущая боль требует немедленного вызова врача. Последствиями отсутствия своевременного лечения могут стать бесплодие или потеря органа.
Эпидидимит
В левом яичке или в правом, а также под яичками может болеть по причине развития воспаления придатков. При этом возникают отек и сильные болезненные ощущения. Такое случается, если в эпидидимис — трубочка внутри мошонки за яичком — попадает бактериальная инфекция. Внешний вид органов при этом остается абсолютно нормальным, основные симптомы болезни – это боль и отечность тканей. Такое заболевание называют эпидидимитом.
Наши читатели рекомендуют

 Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе — результат 100% — полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД.
Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе — результат 100% — полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД.Нарушения развиваются из-за попадания в придаток яичка гонококка или хламидии. По этой же причине может развиваться уретрит.
Боль внизу живота отдающая в мошонку и ноги
Болит низ живота у мужчин – какие симптомы указывают на болезни яичек и основные причины развития патологий
Если болит низ живота у мужчин, возможно, прогресируют серьезные болезни мочеполовых органов. Не стоит терпеть боль, так как организм сигнализирует нам о том, что он нуждается в помощи и внимании. Чтобы избежать развития тяжелых патологий и осложнений необходимо, регулярно обследоваться у врача.
Болят яички и низ живота у мужчин причины – что делать
Мужчины известны внимательным отношением к своему здоровью. Когда появляются тревожные симптомы болезни, консультация у врача-уролога является обязательным условием сохранения здоровья. Когда болит низ живота и яйца у мужчин, следует поочередно исключить следующие патологии:
- Перекрут яичка. Крайне опасное заболевание, без медицинского лечения может закончиться удалением органа. Из-за поворота яичка на семенном канатике нарушается кровоснабжение, что влечет омертвение тканей органа. Зачастую перекрут происходит с левой стороны. Первые симптомы – это режущие боли внизу живота почти в области паха и покраснение мошонки, она становится отечной и болезненной. Другими проявлениями патологии являются: тошнота, озноб, потеря сознания от болевых ощущений, головокружение и рвота. Чтобы при транспортировке мужчины в больницу облегчить его страдания, необходимо обеспечить покой яичкам, приложить к ним холод. В медицинском учреждении уролог или хирург определит, можно ли вернуть яичко на место без операции.
- Водянка яичка. Развивается из-за нарушения оттока жидкости. Если водянка не является врожденной, то она может появиться из-за воспалительных процессов, протекающих в мужских половых органах. Как и предыдущее заболевание, водянка зачастую образовывается с одной стороны. Поэтому, если у мужчины болит низ живота в паху справа, это говорит о развитии водянки в области правого яичка. Основными симптомами являются увеличение размера мошонки и боли при надавливании на нее. Если мужчина не придал значения первым симптомам, острое течение болезни постепенно переходит в хроническое.
- Травмы яичка. Для мужчин получение ушибов из-за падения, драк или вследствие других факторов не является редкостью. Любое повреждение яичек даже, если нет видимых признаков, требует осмотра у уролога. Когда мужчина замечает отечность и болезненность мошонки, то следует обратиться к врачу. До посещения специалиста, нужно обеспечить ему покой и прикладывать холод на мошонку.
- Эпидидимит. Заболевание, которое заключается в воспалении придатка яичка. Толчком к развитию являются инфекции стафилококка или стрептококка в организме. Причиной эпидидимита могут быть также болезнетворные микроорганизмы, которые вызывают туберкулез, бруцеллез, сифилис и гонорею. Состояние больного характеризуется упадком сил, тошнотой, головными болями, а общее состояние его здоровья ухудшается. Появляется отечность и наполнение мошонки кровью, также ощущается некоторое уплотнение и боль в придатках. Течение заболевания возможно в острой или хронической формах. Чтобы диагностировать эпидидимит проводится ультразвуковое исследование. Оно позволяет убрать перекрут яичка или другие нарушения. При остром состоянии пациента разрешается прием обезболивающих средств и наложение холода. Для лечения назначается курс антибиотиков и проведение физиотерапии.
- Орхит. Если боль в яичке отдает в живот, а в самом яичке происходит скопление жидкости, то это может указывать на наличие заболевания орхит. Его симптомами является тошнота, быстрая утомляемость и слабость, повышение температура тела. Болезнь бывает обманчивой и может протекать без видимых симптомов, исход — удаление омертвевшего яичка.
- Ущемление пахово-мошоночной грыжи. Развивается вследствие осложнения грыжи. Появляется боль, также может наблюдаться увеличение яичек в размерах.


Врачи предупреждают, что желание самостоятельно вправить грыжу лишь ухудшит самочувствие и вызовет необ
Боли внизу живота и в яичках у мужчин — Все о заболеваниях ЖКТ
Отчего возникают боли в низу живота у мужчины
У нас принято считать, что мужчина должен уметь терпеть боль, не обращать на нее внимания, потому что именно в этом, якобы, и состоит проявление мужественности. Но, с точки зрения медиков, любая боль – это сигнал о появившейся в организме патологии, поэтому игнорировать ее, по меньшей мере, глупо, а в основном – просто опасно.
Причины возникновения боли в низу живота у мужчины и женщины, как вы понимаете, немного разнятся. И мы сегодня попытаемся разобраться, из-за чего же возникают эти тревожные симптомы у сильного пола, и какие именно заболевания могут стоять за этим.
Чаще всего у мужчин боль в нижней части живота вызывается заболеваниями мочевыделительной системы, например циститом. Ее можно охарактеризовать как ноющую, тянущую, усиливающуюся при мочеиспускании. При этом частота походов в туалет тоже заметно увеличивается. Изредка цистит может сопровождаться небольшим повышением температуры.
Не менее частой причиной боли в низу живота у мужчины является простатит. Боль при этом заболевании характеризуют как режущую и тянущую, отдающую в пах и яички. При мочеиспускании рези становятся особенно выраженными. Это заболевание сопровождается также ослаблением эрекции.
При аденоме простаты тупая давящая боль вызывается задержкой мочи из-за сильного сужения мочевыделительного канала. Это заболевание сопровождается заметным учащением позывов «по-маленькому», усиливающихся в ночное время. В тяжелой стадии появляется задержка мочи и нарушение эрекции – это требует немедленной госпитализации больного в урологическое отделение.
Боли в низу живота у мужчины, вызванные варикоцеле и заболеваниями почек
При варикоцеле, расширении вен яичка и семенного канатика, боль проявляется чаще всего слева, отдавая в мошонку. В запущенных случаях она имеет распирающий характер, мошонка значительно увеличивается и отвисает, а левое яичко заметно уменьшается. Извитые вены при этом отчетливо контурируются.
Камни в почках или воспаление в них (пиелонефрит) также сопровождаются болью, отдающей в пах, к ней присоединяются еще и озноб, повышение температуры, нередко – тошнота. Такая боль появляется внезапно, продолжается от пары минут до нескольких суток и требует обязательного осмотра у специалиста.
Боли в низу живота у мужчины при заболеваниях кишечника и аппендиците
Различные патологии в области кишечника также могут вызывать болезненные ощущения в низу живота. Это может быть, например, кишечная непроходимость. Если она образовалась в толстом или тонком кишечнике, то боль локализуется, в основном, в нижней части живота, характеризуясь как тупая спастическая. Ее сопровождает задержка дефекации, в то время как позывы на нее остаются сохраненными. Не леченая непроходимость вызывает общую слабость, головокружение, тошноту, повышение температуры и рвоту каловыми массами.
Аппендицит – это еще одна причина, вызывающая боль у мужчин. Низ живота, к сведению, в данном случае начинает болеть не сразу. Первыми симптомами оказываются болезненные ощущения в районе пупка, которые, усиливаясь, опускаются ниже и сопровождаются повышением температуры и однократной рвотой. Подозрения на аппендицит требуют срочного обращения за врачебной помощью!
Не игнорируйте боль, не терпите ее, а лучше всего, обратитесь к специалистам, чтобы избежать серьезных проблем со здоровьем!
fb.ru
Болят яички у мужчин. Что это может быть?
Считается, что боль в яичках, или тестикулах, которая обычно отдает внизу живота у мужчин, является самой сильной, какая только может быть у человека вообще. Это обусловлено особой чувствительностью этого органа мужского организма. Что же могут предвещать эти неприятные ощущения у мужчин?
На что следует обращать внимание
Поводом для опасений и немедленного обращения мужчины к врачу могут быть такие симптомы:
- резкая, а главное, внезапная болезненность внизу живота или в яичках;
- тянущая беспричинная боль в тех же областях;
- чувство озноба, холода во всем теле, повышение температуры, тошнота;
- усиление болезненных ощущений при прикосновении к паху;
- деформация размера, формы, поверхности одного или обоих яичек;
- очень долгий, больше часа, период восстановления после их травмы.
«Сходу» довольно сложно определить, что именно у мужчин вызывает болезненность в яичках или внизу живота. Есть перечень возможных причин, которые могут спровоцировать перечисленные симптомы.
Любой мужчина знает, что сильную боль вызывает удар или случайный ушиб яичек. Впрочем, она не продолжается очень долго, но если травмирующее воздействие повторяется слишком часто, боль может нарастать, да и само состояние чревато осложнениями.
Болезненность яичек могут вызывать многочисленные вирусные, инфекционные заболевания и болезни, передающиеся половым путем:
В случае с ЗППП боль может сопровождаться различными выделениями из мочеиспускательного канала. Если есть подозрения, что мужчина мог заразиться ЗППП, ему следует немедленно обратиться к дерматовенерологу.
Боль в яичках может быть вызвана и осложнениями после «свинки» (паротита). Это состояние называется орхитом и нуждается в срочном лечении. Орхит сопровождается не только болью в яичках, но и повышением температуры, распуханием, а затем уменьшением яичек в размерах. Это очень опасное состояние, чреватое потерей половой и детородной функции у мужчин.
Еще одна причина такой специфической болезненности — эпидидимит, или воспалительный процесс в придатках тестикул. Боль при этом может быть очень сильная и резкая, отдающая в низ живота. Яички в размерах значительно увеличиваются. Температура тела повышается. Есть проблемы и с мочеиспусканием.
Если мужчина заметил какие-либо из перечисленных симптомов, ему важно срочно обратиться к врачу потому что любое из этих заболеваний при отсутствии адекватного лечения грозит бесплодием.
Опасные предвестники
Боль в мошонке, отдающая в низ живота, бывает вызвана еще рядом таких причин как: паховая грыжа, гидроцеле (так называемая «водянка»), варикозное расширение вен внутри семенного канатика и др.
Любая из этих болезней требует грамотного лечения у профессионала.
Еще более опасное заболевание – простатит, тоже может сопровождаться у мужчины сильной болью внизу живота или в самой мошонке. К сожалению, на самых ранних стадиях развития простатит себя почти никак не проявляет. Если уже есть сильная тянущая боль в мошонке либо внизу живота, это означает, что болезнь перешла на более тяжелую стадию развития.
Простатит — очень тяжелое заболевание, связанное с нарушением функций всей мочеполовой системы. Мужчина теряет в этом случае способность вести нормальную сексуальную жизнь и вообще общее здоровье.
Не стоит сбрасывать со счетов и вероятность возникновения еще более опасного заболевания — рака предстательной железы, поэтому обращение к доктору при всех перечисленных симптомах обязательно!
medbetter.ru
Причины боли в яичках у мужчин, способы ее устранения
Причины и методы устранения боли
Тянущая боль в яичках у мужчин — одна из самых частых причин посещения уролога или андролога, если таковой специалист имеется в местной клинике. Беспокойства пациентов связаны не только с неприятными симптомами, но и с психологическим дискомфортом, а также невозможностью совершать полноценный половой акт. В свою очередь психологический дискомфорт приводит к разрушительным процессам потенции мужчины.
Яички — это половые железы представителей сильного пола, которые предназначены для выработки семени и половых гормонов. Располагаются яички внутри мошонки, их можно легко прощупать через кожу данного наружного полового органа. Чтобы устранить боль в яичках у мужчин, причины устанавливает только врач, он же ищет способы устранения таких предпосылок дискомфорта.
Почему болят яйца у мужчины: возможные причины
Чаще всего ноющая боль в правом яичке или левом у мужчин может быть сигналом разных болезней мочеполовой системы, будь то простатит, перекрут яичек, варикоцеле и многие другие сложные недуги. Причин такому явлению может быть много, без квалифицированной помощи специалиста и тщательной диагностики разобраться в этом практически невозможно.
- Воспалительные процессы или инфекции. Если мужчина ощущает боль под яичками или в них, боль в придатке, скорее всего этому способствуют несколько распространенных недугов — воспаление яичка (орхит), простатит (воспаление предстательной железы), эпидидимит (воспалительный процесс в придатках).
- Болезни, которые можно получить путем полового акта. В данном случае наблюдается постоянная тупая боль под яичками или в них, причинами этому могут быть несколько видов болезней — хламидиоз, микоплазмоз и уреаплазмоз. И пока специалист не обнаружит, не вылечит заболевание, пациент будет страдать от такого симптома.
- Травмы в области мошонки. Если мошонка и яички болят при прикосновении, а также еще в течение часа после этого, скорее всего речь идет о серьезных последствиях после перенесенной травмы этого органа. Необходима срочная диагностики и осмотр у доктора.
- Грыжа. Иногда боль внизу живота и яичках может появиться после того, как большая часть кишки упала на мошонку, сдавливая ее при этом. В то время как образование опухолей до последнего момента не вызывают никаких болей.
- Варикозное расширение вен (варикоцеле). Это заболевание приемлет лечение, то есть для опытного специалиста не составит труда вылечить варикоцеле. Но чем раньше начнется терапия, тем больше шансов у мужчины избежать хирургического вмешательства.
Также вам будут интересны следующие статьи:
В любом случае понятно, что причина такой боли у мужчин сигнализирует о наличии серьезного сопутствующего этому заболевания. Халатное отношение к проявлению боли может привести к серьезным нарушениям и дисфункция половой системы.
Есть ли разница, болит правое или левое яичко?
В медицинской практике часто случаются ситуации, когда пациент жалуется на односторонние боли в области мошонки. Поэтому есть смысл по отдельности рассмотреть причины каждого отдельного случая.
Причина боли правого яичка у мужчин:
- орхит и воспалительный процесс;
- эпидидимит — воспаление придатков;
- травматизация яичек;
- перекрут яичек;
- грыжа;
- варикоцеле или вздутие вен;
- гирдоцеле — водянка;
- сперматоцеле — киста в зоне мошонки.
В данном случае тянущая боль в яичках у мужчин (в правом) может говорить о серьезных нарушениях организма. В тяжелых ситуациях этот симптом сопровождается повышением температуры, обострением боли и тошнотой. Также причиной боли может быть долгосрочное воздержание от половых актов.
Это просто элементарно! Чтобы вернуть и усилить потенцию, нужно каждый вечер.
Боль в левом яичке у мужчин — причины:
- ушибы и травмы;
- урологические инфекции и воспалительные процессы;
- тесное нижнее белье;
- переохлаждение или перенагрев;
- длительное воздержание от половых связей;
- перекрут;
- кисты;
- варикоз вен;
- опухоли в области мошонки;
- грыжа;
- водянка;
- рак;
- проблемы с нервной проводимостью после травмы поясницы.
Но согласно медицинской практике, острая или тянущая боль в левом яичке является следствие воспаление придатка (эпидидимит), без которого невозможна подвижность сперматозоидов.
Разный характер болей
Такой казалось бы простой симптом, как боль, может иметь совершенно разный характер, по которому можно предугадать чуть ли не в точности вид заболевания, предшествующий этому. Что касается болезненных проявлений в области яичек, боли могут быть тянущими, постоянными или периодичными, острыми или тупыми. Причем они могут обостряться во время передвижений, полового акта или активного времяпровождения.
Скорее всего, периодическая боль или постоянная тянущего характера может сигнализировать о раздражении или сдавливании нервных окончаний. Поэтому причинами такого симптома могут быть сдавливание изнутри или снаружи, тканевый отек, а также проблемы с нервной проходимостью. Таким образом, можно говорить о:
- воспалительных процессах на фоне переохлаждения;
- урогенитальных патологиях;
- инфекционных болезней, что передаются половым путем.
Поэтому при проявлении тянущей боли есть повод посетить сначала венеролога, кроме этого уролога. В редких случаях к таким ощущениям может привести патология почек на фоне воспаления и инфекции. Врачи также всегда уточняют, не случались ли ранее травмы мошонки, так как это тоже может привести к тянущим частым болям в зоне яичек.
Ноющая боль в яичках у мужчин может являться следствием негативного воздействия разных факторов. Но чаще всего, врач предполагает наличие механической травмы или воспаления. Привести к этому могут также болезнетворные бактерии, гонококки или хламидии, а также воспаление мочеиспускательного канала (проявляются боли при мочеиспускании в яичках).
- перекрут;
- грыжа;
- орхит;
- эпидидимит;
- переохлаждения;
- опухоли доброкачественные;
- гидроцеле и варикоцеле;
- длительное воздержание от половых связей;
- нарушенный процесс кровоснабжения в тканях мошонки и яичек;
- нарушения в области нервных окончаний.
Если такой симптом имеет постоянный характер, чаще всего речь идет о болезнях, что передаются между половым партнерами во время соития. Хронический характер боли может говорить о перенесенной травме мошонки.
Боль при воздержании
Не всегда боли в области яичек являются следствием заболеваний и серьезных патологий, чаще всего это может происходить от воздержания. Иногда такая ситуация может сопровождаться болевыми ощущениями в области почек, что тоже говорит о долгом отсутствии половых связей. Чаще всего, такие боли не требуются вмешательства врача, а лишь скорейшее ведение активной половой жизни.
Последствия воздержания и болей после возбуждения могут быть разными — от онанизма до поллюции. Но если такие случаи единичные, никаких опасностей боли не влекут за собой, кроме физиологического и психологического дискомфорта. Если же воздержание носит длительный характер, это может стать причиной эректильной дисфункции и даже импотенции.
Во время или после акта
Бывают случаи, когда удовольствие и боль шагают рядом, например, когда яички у мужчины болят после секса или во время него. Помимо боли, мужчина может ощущать тошноту, недомогание и чрезмерное выделение пота. Причинами острой или тупой боли во время полового акта и его завершения могут быть следующие ситуации:
- инфекционные заболевания;
- реакции организма на прием лекарственных средств;
- травматизация органов малого таза;
- закупоривание семявыводящего канала;
- следствие операций;
- защемление нервов;
- перекрут;
- сперматоцеле и варикоцеле;
- патологии неврологического профиля;
- доброкачественные опухоли.
Кроме этого, болезненность яичек после акта может говорить о неполучении удовольствия и оргазма, то есть неопорожненность и распирающая боль в области яичек в будущем. Поэтому специалисты настоятельно рекомендуют не доводить себя до воздержания и последствий этого.
Халатное отношение к болям может привести к серьезным нарушениям и последствиям. Следует немедленно посетить уролога, венеролога и андролога для консультации и последующей диагностики.
От полученных данных напрямую зависит лечение проблемы. Невозможно дать общий вариант устранения болей в области мошонки и яичек, так как предшествовать этому могут совершенно разные серьезные заболевания и физиологические нарушения. Не последнее место в определении терапии занимает возраст пациента, его общее состояние здоровья, индивидуальные особенности организма, способ жизни и степень проявления симптомов.
Когда боль яичек не опасна?
Помимо указанных выше серьезных причин, из-за которых возникает острая боль в области мошонки и яичек, к дискомфорту и болезненности могу привести один фактор — сексуальное перевозбуждение. Чаще всего болят яйца у мужчин при возбуждении в молодом возрасте в период полового созревания, когда организм уже готов к половой жизни, но из-за ряда причин она отсутствует. Длительному отсутствию семяизвержения сопутствует пульсирующая боль.
Во время сексуального возбуждения большой объем крови приливает к половым органам. Половой член при этом сильно увеличивается в размерах, а яички — набухают. Если же возможностей совершить эякуляцию долгое время нет, такое воздержание может сопровождаться болями. В данном случае нет нужды в лечении, необходим сексуальный контакт или мастурбация. Стоит запомнить, что резкая боль не характерна простому воздержанию.
silaman.ru
Боль в яичках перешла и в низ живота
Болит низ живота у мужчин – какие симптомы указывают на болезни яичек и основные причины развития патологий
Если болит низ живота у мужчин, возможно, прогресируют серьезные болезни мочеполовых органов. Не стоит терпеть боль, так как организм сигнализирует нам о том, что он нуждается в помощи и внимании. Чтобы избежать развития тяжелых патологий и осложнений необходимо, регулярно обследоваться у врача.
Болят яички и низ живота у мужчин причины – что делать
Мужчины известны внимательным отношением к своему здоровью. Когда появляются тревожные симптомы болезни, консультация у врача-уролога является обязательным условием сохранения здоровья. Когда болит низ живота и яйца у мужчин, следует поочередно исключить следующие патологии:
- Перекрут яичка. Крайне опасное заболевание, без медицинского лечения может закончиться удалением органа. Из-за поворота яичка на семенном канатике нарушается кровоснабжение, что влечет омертвение тканей органа. Зачастую перекрут происходит с левой стороны. Первые симптомы – это режущие боли внизу живота почти в области паха и покраснение мошонки, она становится отечной и болезненной. Другими проявлениями патологии являются: тошнота, озноб, потеря сознания от болевых ощущений, головокружение и рвота. Чтобы при транспортировке мужчины в больницу облегчить его страдания, необходимо обеспечить покой яичкам, приложить к ним холод. В медицинском учреждении уролог или хирург определит, можно ли вернуть яичко на место без операции.
- Водянка яичка. Развивается из-за нарушения оттока жидкости. Если водянка не является врожденной, то она может появиться из-за воспалительных процессов, протекающих в мужских половых органах. Как и предыдущее заболевание, водянка зачастую образовывается с одной стороны. Поэтому, если у мужчины болит низ живота в паху справа, это говорит о развитии водянки в области правого яичка. Основными симптомами являются увеличение размера мошонки и боли при надавливании на нее. Если мужчина не придал значения первым симптомам, острое течение болезни постепенно переходит в хроническое.
- Травмы яичка. Для мужчин получение ушибов из-за падения, драк или вследствие других факторов не является редкостью. Любое повреждение яичек даже, если нет видимых признаков, требует осмотра у уролога. Когда мужчина замечает отечность и болезненность мошонки, то следует обратиться к врачу. До посещения специалиста, нужно обеспечить ему покой и прикладывать холод на мошонку.
- Эпидидимит. Заболевание, которое заключается в воспалении придатка яичка. Толчком к развитию являются инфекции стафилококка или стрептококка в организме. Причиной эпидидимита могут быть также болезнетворные микроорганизмы, которые вызывают туберкулез, бруцеллез, сифилис и гонорею. Состояние больного характеризуется упадком сил, тошнотой, головными болями, а общее состояние его здоровья ухудшается. Появляется отечность и наполнение мошонки кровью, также ощущается некоторое уплотнение и боль в придатках. Течение заболевания возможно в острой или хронической формах. Чтобы диагностировать эпидидимит проводится ультразвуковое исследование. Оно позволяет убрать перекрут яичка или другие нарушения. При остром состоянии пациента разрешается прием обезболивающих средств и наложение холода. Для лечения назначается курс антибиотиков и проведение физиотерапии.
- Орхит. Если боль в яичке отдает в живот, а в самом яичке происходит скопление жидкости, то это может указывать на наличие заболевания орхит. Его симптомами является тошнота, быстрая утомляемость и слабость, повышение температура тела. Болезнь бывает обманчивой и может протекать без видимых симптомов, исход — удаление омертвевшего яичка.
- Ущемление пахово-мошоночной грыжи. Развивается вследствие осложнения грыжи. Появляется боль, также может наблюдаться увеличение яичек в размерах.


Врачи предупреждают, что желание самостоятельно вправить грыжу лишь ухудшит самочувствие и вызовет необходимость операции.
На что указывают боли в паху
Как правило, боль в паху указывает на воспалительный процесс, протекающий в органах мочеполовой системы. Она может быть ноющей или острой, проявляться время от времени или же постоянно присутствовать.
Наиболее часто мужчины жалуются на боли в паху из-за следующих заболеваний:
- цистит. Состояние больного сопровождается тянущей или тупой болью, которая усиливается при мочеиспускании. Воспаление мочевого пузыря влечет немало проблем работающему человеку, поэтому здесь важно качественное лечение;
- простатит. Заболевание сопровождается болью режущего характера. Она может иррадиировать в яички. Без своевременного лечения нарушения эректильной дисфункции не обойдут мужчину стороной. При остром простатите болевые ощущения значительно усиливаются во время мочеиспускания и акта дефекации. Их отголоски ощущаются в крестце и области анального отверстия;
- Наличие доброкачественных или злокачественных новообразований. Для постановки точного диагноза и определения природы опухоли необходимо пройти обследование у специалиста.


Своевременная постановка диагноза повышает шансы на полное выздоровление пациентов без каких-либо последствий для организма. Поэтому не стоит ждать, когда болезнь перейдет в хроническое состояние, от которого удается избавиться только после операции.
Как действовать
Прежде всего, мужчина должен проанализировать, что могло стать причиной появления болевых симптомов. Они могут сигнализировать о наличии грыжи, кисты, воспалении поджелудочной железы или яичек. Не следует исключать и возможные проблемы с почками. Особенно часто на покалывающую и тянущую боль жалуются спортсмены, которые подвергают тело повышенным физическим нагрузкам. Быстрый бег или любая другая интенсивная встряска организма может привести к боли в паху. Такое состояние не требует лечения, рекомендуется просто сделать перерыв в занятиях.


Иногда боли сопровождаются такими симптомами, как температура, общая слабость организма и тошнота. Конечно, все перечисленные признаки болезни можно устранять приемом сильнодействующих обезболивающих препаратов (кетанов, солпадеин, темпалгин). Однако лишь на некоторое время устраняя симптомы, болезнь может спровоцировать развитие серьезных осложнений.
Причины боли
Боли в правом внизу живота у мужчины ближе к паху указывают на проблемы с кишечником или же на хронический простатит. Чтобы установить точный диагноз следует записаться на прием к врачу, а также посетить консультацию гастроэнтеролога для исключения проблем с ЖКТ.


Если боль отдает в яичко, то это верный признак болезни мочеполовой системы, которая сопровождается воспалением лимфатических узлов. Из-за воспалительных процессов может значительно снизиться сексуальная активность мужчины, могут появиться проблемы с эрекцией. Появляется ощущение дискомфорта и боль при мочеиспускании. Если не обратиться за помощью и не начать лечение, следующими диагнозами будут бесплодие и импотенция.
Народные средства для устранения боли в яичках
Некоторые болезни требуют немедленной медицинской помощи. С другими можно бороться при помощи эффективных народных средств. Чтобы сохранить мужское здоровье следует соблюдать следующие рекомендации:
- Включить в ежедневное питание свежие овощи, фрукты, а также натуральные соки.
- Принимать отвары на основе черной смородины.
- Принимать нарезанную зелень петрушки с вытопленным молоком.
- Ежедневно пить отвар из цветков василька.
Когда человек чутко относится к своему организму, значительно повышается качество жизни и устраняется множество проблем со здоровьем. Мужчины не должны пренебрегать регулярным осмотром у уролога, а при появлении тревожных симптомов, следует немедленно записаться на осмотр к врачу.
источник
Болит яичко у мужчины
Если болит яичко у мужчины, значит, необходимо обратиться к специалисту, так как этот симптом может свидетельствовать о развитии патологического процесса. Болевой синдром в нижней части тела бывает очень сильным, что связано с чувствительностью этой области. Иногда к боли присоединяются и другие симптомы, которые полностью обессиливают мужчину и вселяют ему страх за свое здоровье и жизнь.

Почему возникают болезненные ощущения
Такие боли чаще всего беспокоят взрослых мужчин, хотя иногда от этого страдают и дети. Эти ощущения могут иметь разный характер: боль может быть тянущая, отдающая в поясницу, острая, резкая, ноющая, может распухать яичко. Независимо от степени выраженности симптома, такой дискомфорт не считается нормальным. В этом случае только специалист выявит причину нарушений и назначит лечение.
Яичко у мужчины может болеть по разным причинам. Некоторые из них носят патологический характер.
Травмы и механические повреждения
Часто болит яичко, если был нанесен удар или ушиб. От этого возникает резкая боль, которая постепенно проходит самостоятельно. При тяжелой травме в этой части тела может настолько сильно болеть, что мужчина испытывает болевой шок и теряет сознание.
Колющая или режущая боль требует немедленного вызова врача. Последствиями отсутствия своевременного лечения могут стать бесплодие или потеря органа.
Эпидидимит
В левом яичке или в правом, а также под яичками может болеть по причине развития воспаления придатков. При этом возникают отек и сильные болезненные ощущения. Такое случается, если в эпидидимис — трубочка внутри мошонки за яичком — попадает бактериальная инфекция. Внешний вид органов при этом остается абсолютно нормальным, основные симптомы болезни – это боль и отечность тканей. Такое заболевание называют эпидидимитом.
Наши читатели рекомендуют

 Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе — результат 100% — полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД.
Наш постоянный читатель избавился от ПРОСТАТИТА действенным методом. Он проверил его на себе — результат 100% — полное избавление от простатита. Это натуральное средство на основе меда. Мы проверили метод и решили посоветовать его Вам. Результат быстрый. ДЕЙСТВЕННЫЙ МЕТОД.Сильная боль в яичках и низ живота
что делать, когда болят яички и низ живота


У нас принято считать, что мужчина должен уметь терпеть боль, не обращать на нее внимания, потому что именно в этом, якобы, и состоит проявление мужественности. Но, с точки зрения медиков, любая боль – это сигнал о появившейся в организме патологии, поэтому игнорировать ее, по меньшей мере, глупо, а в основном – просто опасно.
Причины возникновения боли в низу живота у мужчины и женщины, как вы понимаете, немного разнятся. И мы сегодня попытаемся разобраться, из-за чего же возникают эти тревожные симптомы у сильного пола, и какие именно заболевания могут стоять за этим.
Чаще всего у мужчин боль в нижней части живота вызывается заболеваниями мочевыделительной системы, например циститом. Ее можно охарактеризовать как ноющую, тянущую, усиливающуюся при мочеиспускании. При этом частота походов в туалет тоже заметно увеличивается. Изредка цистит может сопровождаться небольшим повышением температуры.
Не менее частой причиной боли в низу живота у мужчины является простатит. Боль при этом заболевании характеризуют как режущую и тянущую, отдающую в пах и яички. При мочеиспускании рези становятся особенно выраженными. Это заболевание сопровождается также ослаблением эрекции.
При аденоме простаты тупая давящая боль вызывается задержкой мочи из-за сильного сужения мочевыделительного канала. Это заболевание сопровождается заметным учащением позывов «по-маленькому», усиливающихся в ночное время. В тяжелой стадии появляется задержка мочи и нарушение эрекции – это требует немедленной госпитализации больного в урологическое отделение.
Боли в низу живота у мужчины, вызванные варикоцеле и заболеваниями почек
При варикоцеле, расширении вен яичка и семенного канатика, боль проявляется чаще всего слева, отдавая в мошонку. В запущенных случаях она имеет распирающий характер, мошонка значительно увеличивается и отвисает, а левое яичко заметно уменьшается. Извитые вены при этом отчетливо контурируются.
Камни в почках или воспаление в них (пиелонефрит) также сопровождаются болью, отдающей в пах, к ней присоединяются еще и озноб, повышение температуры, нередко – тошнота. Такая боль появляется внезапно, продолжается от пары минут до нескольких суток и требует обязательного осмотра у специалиста.
Боли в низу живота у мужчины при заболеваниях кишечника и аппендиците
Различные патологии в области кишечника также могут вызывать болезненные ощущения в низу живота. Это может быть, например, кишечная непроходимость.
Если она образовалась в толстом или тонком кишечнике, то боль локализуется, в основном, в нижней части живота, характеризуясь как тупая спастическая. Ее сопровождает задержка дефекации, в то время как позывы на нее остаются сохраненными.
Не леченая непроходимость вызывает общую слабость, головокружение, тошноту, повышение температуры и рвоту каловыми массами.
Аппендицит – это еще одна причина, вызывающая боль у мужчин. Низ живота, к сведению, в данном случае начинает болеть не сразу. Первыми симптомами оказываются болезненные ощущения в районе пупка, которые, усиливаясь, опускаются ниже и сопровождаются повышением температуры и однократной рвотой. Подозрения на аппендицит требуют срочного обращения за врачебной помощью!
Не игнорируйте боль, не терпите ее, а лучше всего, обратитесь к специалистам, чтобы избежать серьезных проблем со здоровьем!
Болят яички у мужчин. Что это может быть?
Считается, что боль в яичках, или тестикулах, которая обычно отдает внизу живота у мужчин, является самой сильной, какая только может быть у человека вообще. Это обусловлено особой чувствительностью этого органа мужского организма. Что же могут предвещать эти неприятные ощущения у мужчин?
На что следует обращать внимание
Поводом для опасений и немедленного обращения мужчины к врачу могут быть такие симптомы:
- резкая, а главное, внезапная болезненность внизу живота или в яичках;
- тянущая беспричинная боль в тех же областях;
- чувство озноба, холода во всем теле, повышение температуры, тошнота;
- усиление болезненных ощущений при прикосновении к паху;
- деформация размера, формы, поверхности одного или обоих яичек;
- очень долгий, больше часа, период восстановления после их травмы.
«Сходу» довольно сложно определить, что именно у мужчин вызывает болезненность в яичках или внизу живота. Есть перечень возможных причин, которые могут спровоцировать перечисленные симптомы.
Любой мужчина знает, что сильную боль вызывает удар или случайный ушиб яичек. Впрочем, она не продолжается очень долго, но если травмирующее воздействие повторяется слишком часто, боль может нарастать, да и само состояние чревато осложнениями.
Болезненность яичек могут вызывать многочисленные вирусные, инфекционные заболевания и болезни, передающиеся половым путем:
В случае с ЗППП боль может сопровождаться различными выделениями из мочеиспускательного канала. Если есть подозрения, что мужчина мог заразиться ЗППП, ему следует немедленно обратиться к дерматовенерологу.
Боль в яичках может быть вызвана и осложнениями после «свинки» (паротита). Это состояние называется орхитом и нуждается в срочном лечении. Орхит сопровождается не только болью в яичках, но и повышением температуры, распуханием, а затем уменьшением яичек в размерах. Это очень опасное состояние, чреватое потерей половой и детородной функции у мужчин.
Еще одна причина такой специфической болезненности — эпидидимит, или воспалительный процесс в придатках тестикул. Боль при этом может быть очень сильная и резкая, отдающая в низ живота. Яички в размерах значительно увеличиваются. Температура тела повышается. Есть проблемы и с мочеиспусканием.
Если мужчина заметил какие-либо из перечисленных симптомов, ему важно срочно обратиться к врачу потому что любое из этих заболеваний при отсутствии адекватного лечения грозит бесплодием.
Опасные предвестники
Боль в мошонке, отдающая в низ живота, бывает вызвана еще рядом таких причин как: паховая грыжа, гидроцеле (так называемая «водянка»), варикозное расширение вен внутри семенного канатика и др.
Любая из этих болезней требует грамотного лечения у профессионала.
Еще более опасное заболевание – простатит, тоже может сопровождаться у мужчины сильной болью внизу живота или в самой мошонке. К сожалению, на самых ранних стадиях развития простатит себя почти никак не проявляет. Если уже есть сильная тянущая боль в мошонке либо внизу живота, это означает, что болезнь перешла на более тяжелую стадию развития.
Простатит — очень тяжелое заболевание, связанное с нарушением функций всей мочеполовой системы. Мужчина теряет в этом случае способность вести нормальную сексуальную жизнь и вообще общее здоровье.
Не стоит сбрасывать со счетов и вероятность возникновения еще более опасного заболевания — рака предстательной железы, поэтому обращение к доктору при всех перечисленных симптомах обязательно!
Причины боли в яичках у мужчин, способы ее устранения
Причины и методы устранения боли
Тянущая боль в яичках у мужчин — одна из самых частых причин посещения уролога или андролога, если таковой специалист имеется в местной клинике.
Беспокойства пациентов связаны не только с неприятными симптомами, но и с психологическим дискомфортом, а также невозможностью совершать полноценный половой акт.
В свою очередь психологический дискомфорт приводит к разрушительным процессам потенции мужчины.
Яички — это половые железы представителей сильного пола, которые предназначены для выработки семени и половых гормонов. Располагаются яички внутри мошонки, их можно легко прощупать через кожу данного наружного полового органа. Чтобы устранить боль в яичках у мужчин, причины устанавливает только врач, он же ищет способы устранения таких предпосылок дискомфорта.
Почему болят яйца у мужчины: возможные причины
Чаще всего ноющая боль в правом яичке или левом у мужчин может быть сигналом разных болезней мочеполовой системы, будь то простатит, перекрут яичек, варикоцеле и многие другие сложные недуги. Причин такому явлению может быть много, без квалифицированной помощи специалиста и тщательной диагностики разобраться в этом практически невозможно.
- Воспалительные процессы или инфекции. Если мужчина ощущает боль под яичками или в них, боль в придатке, скорее всего этому способствуют несколько распространенных недугов — воспаление яичка (орхит), простатит (воспаление предстательной железы), эпидидимит (воспалительный процесс в придатках).
- Болезни, которые можно получить путем полового акта. В данном случае наблюдается постоянная тупая боль под яичками или в них, причинами этому могут быть несколько видов болезней — хламидиоз, микоплазмоз и уреаплазмоз. И пока специалист не обнаружит, не вылечит заболевание, пациент будет страдать от такого симптома.
- Травмы в области мошонки. Если мошонка и яички болят при прикосновении, а также еще в течение часа после этого, скорее всего речь идет о серьезных последствиях после перенесенной травмы этого органа. Необходима срочная диагностики и осмотр у доктора.
- Грыжа. Иногда боль внизу живота и яичках может появиться после того, как большая часть кишки упала на мошонку, сдавливая ее при этом. В то время как образование опухолей до последнего момента не вызывают никаких болей.
- Варикозное расширение вен (варикоцеле). Это заболевание приемлет лечение, то есть для опытного специалиста не составит труда вылечить варикоцеле. Но чем раньше начнется терапия, тем больше шансов у мужчины избежать хирургического вмешательства.
В любом случае понятно, что причина такой боли у мужчин сигнализирует о наличии серьезного сопутствующего этому заболевания. Халатное отношение к проявлению боли может привести к серьезным нарушениям и дисфункция половой системы.
Есть ли разница, болит правое или левое яичко?
В медицинской практике часто случаются ситуации, когда пациент жалуется на односторонние боли в области мошонки. Поэтому есть смысл по отдельности рассмотреть причины каждого отдельного случая.
Причина боли правого яичка у мужчин:
- орхит и воспалительный процесс;
- эпидидимит — воспаление придатков;
- травматизация яичек;
- перекрут яичек;
- грыжа;
- варикоцеле или вздутие вен;
- гирдоцеле — водянка;
- сперматоцеле — киста в зоне мошонки.
В данном случае тянущая боль в яичках у мужчин (в правом) может говорить о серьезных нарушениях организма. В тяжелых ситуациях этот симптом сопровождается повышением температуры, обострением боли и тошнотой. Также причиной боли может быть долгосрочное воздержание от половых актов.
Это просто элементарно! Чтобы вернуть и усилить потенцию, нужно каждый вечер.
Боль в левом яичке у мужчин — причины:
- ушибы и травмы;
- урологические инфекции и воспалительные процессы;
- тесное нижнее белье;
- переохлаждение или перенагрев;
- длительное воздержание от половых связей;
- перекрут;
- кисты;
- варикоз вен;
- опухоли в области мошонки;
- грыжа;
- водянка;
- рак;
- проблемы с нервной проводимостью после травмы поясницы.
Но согласно медицинской практике, острая или тянущая боль в левом яичке является следствие воспаление придатка (эпидидимит), без которого невозможна подвижность сперматозоидов.
Разный характер болей
Такой казалось бы простой симптом, как боль, может иметь совершенно разный характер, по которому можно предугадать чуть ли не в точности вид заболевания, предшествующий этому.
Что касается болезненных проявлений в области яичек, боли могут быть тянущими, постоянными или периодичными, острыми или тупыми.
Причем они могут обостряться во время передвижений, полового акта или активного времяпровождения.
Скорее всего, периодическая боль или постоянная тянущего характера может сигнализировать о раздражении или сдавливании нервных окончаний. Поэтому причинами такого симптома могут быть сдавливание изнутри или снаружи, тканевый отек, а также проблемы с нервной проходимостью. Таким образом, можно говорить о:
- воспалительных процессах на фоне переохлаждения;
- урогенитальных патологиях;
- инфекционных болезней, что передаются половым путем.
Поэтому при проявлении тянущей боли есть повод посетить сначала венеролога, кроме этого уролога. В редких случаях к таким ощущениям может привести патология почек на фоне воспаления и инфекции. Врачи также всегда уточняют, не случались ли ранее травмы мошонки, так как это тоже может привести к тянущим частым болям в зоне яичек.
Ноющая боль в яичках у мужчин может являться следствием негативного воздействия разных факторов. Но чаще всего, врач предполагает наличие механической травмы или воспаления. Привести к этому могут также болезнетворные бактерии, гонококки или хламидии, а также воспаление мочеиспускательного канала (проявляются боли при мочеиспускании в яичках).
- перекрут;
- грыжа;
- орхит;
- эпидидимит;
- переохлаждения;
- опухоли доброкачественные;
- гидроцеле и варикоцеле;
- длительное воздержание от половых связей;
- нарушенный процесс кровоснабжения в тканях мошонки и яичек;
- нарушения в области нервных окончаний.
Если такой симптом имеет постоянный характер, чаще всего речь идет о болезнях, что передаются между половым партнерами во время соития. Хронический характер боли может говорить о перенесенной травме мошонки.
Боль при воздержании
Не всегда боли в области яичек являются следствием заболеваний и серьезных патологий, чаще всего это может происходить от воздержания. Иногда такая ситуация может сопровождаться болевыми ощущениями в области почек, что тоже говорит о долгом отсутствии половых связей. Чаще всего, такие боли не требуются вмешательства врача, а лишь скорейшее ведение активной половой жизни.
Последствия воздержания и болей после возбуждения могут быть разными — от онанизма до поллюции. Но если такие случаи единичные, никаких опасностей боли не влекут за собой, кроме физиологического и психологического дискомфорта. Если же воздержание носит длительный характер, это может стать причиной эректильной дисфункции и даже импотенции.
Во время или после акта
Бывают случаи, когда удовольствие и боль шагают рядом, например, когда яички у мужчины болят после секса или во время него. Помимо боли, мужчина может ощущать тошноту, недомогание и чрезмерное выделение пота. Причинами острой или тупой боли во время полового акта и его завершения могут быть следующие ситуации:
- инфекционные заболевания;
- реакции организма на прием лекарственных средств;
- травматизация органов малого таза;
- закупоривание семявыводящего канала;
- следствие операций;
- защемление нервов;
- перекрут;
- сперматоцеле и варикоцеле;
- патологии неврологического профиля;
- доброкачественные опухоли.
Кроме этого, болезненность яичек после акта может говорить о неполучении удовольствия и оргазма, то есть неопорожненность и распирающая боль в области яичек в будущем. Поэтому специалисты настоятельно рекомендуют не доводить себя до воздержания и последствий этого.
Халатное отношение к болям может привести к серьезным нарушениям и последствиям. Следует немедленно посетить уролога, венеролога и андролога для консультации и последующей диагностики.
От полученных данных напрямую зависит лечение проблемы.
Невозможно дать общий вариант устранения болей в области мошонки и яичек, так как предшествовать этому могут совершенно разные серьезные заболевания и физиологические нарушения.
Не последнее место в определении терапии занимает возраст пациента, его общее состояние здоровья, индивидуальные особенности организма, способ жизни и степень проявления симптомов.
Когда боль яичек не опасна?
Помимо указанных выше серьезных причин, из-за которых возникает острая боль в области мошонки и яичек, к дискомфорту и болезненности могу привести один фактор — сексуальное перевозбуждение.
Чаще всего болят яйца у мужчин при возбуждении в молодом возрасте в период полового созревания, когда организм уже готов к половой жизни, но из-за ряда причин она отсутствует.
Длительному отсутствию семяизвержения сопутствует пульсирующая боль.
Во время сексуального возбуждения большой объем крови приливает к половым органам. Половой член при этом сильно увеличивается в размерах, а яички — набухают.
Если же возможностей совершить эякуляцию долгое время нет, такое воздержание может сопровождаться болями. В данном случае нет нужды в лечении, необходим сексуальный контакт или мастурбация.
Стоит запомнить, что резкая боль не характерна простому воздержанию.
Болит низ живота у мужчин – какие симптомы указывают на болезни яичек и основные причины развития патологий


Если болит низ живота у мужчин, это может указывать на наличие серьезных заболеваний внутренних органов. Не стоит терпеть боль, так как организм сигнализирует нам о том, что он нуждается в помощи и внимании. Чтобы избежать развития тяжелых патологий и осложнений необходимо, регулярно обследоваться у врача.
Болят яички и низ живота у мужчин причины – что делать
Мужчины известны внимательным отношением к своему здоровью. Когда появляются тревожные симптомы болезни, консультация у врача-уролога является обязательным условием сохранения здоровья. Когда болит низ живота и яйца у мужчин, следует поочередно исключить следующие патологии:
- Перекрут яичка. Крайне опасное заболевание, которое без медицинского лечения может закончиться удалением органа. Из-за поворота яичка на семенном канатике нарушается кровоснабжение, что влечет за собой омертвение тканей органа. Зачастую перекрут происходит с левой стороны. Первые симптомы данного недуга – это боли внизу живота слева у мужчины почти в области паха режущего
Рвота кровью со сгустками причины – Рвота кровью со сгустками похожими на печень. Общие причины и способы лечения от рвоты с кровью
Рвота кровью со сгустками похожими на печень. Общие причины и способы лечения от рвоты с кровью
Если в рвотных массах обнаружены следы крови, это является сигналом для незамедлительного обращения в больницу.
Рвота возникает в том случае, если организму необходимо избавиться от чего-то, находящегося в желудке или в верхнем отделе кишечника. Яркая кровь в рвотных массах свидетельствует о том, что кровотечение достаточно обильное, кровь свежая.
Если сгустки крови темные, коричневого оттенка или черные, значит кровотечение слабое, но более продолжительное (до нескольких дней), кровь долго контактировала с желудочным соком, свернулась и потемнела. Последний вариант принято считать менее опасным на данный момент, но может привести к тяжелым последствиям.
Важно помнить, что наличие крови в рвотных массах свидетельствует о внутреннем кровотечении. По количеству крови нельзя однозначно судить о его интенсивности. В любом случае, это может представлять угрозу жизни.
Причин появления рвоты с кровью у взрослого может быть несколько
1. Воспаление слизистого слоя желудка (гастрит), 12-перстной кишки (дуоденит) или язва в каком-то из этих отделов пищеварительной системы.
2. Расширение вен (варикоз) в пищеводе или желудке. Чаще всего это следствие цирроза печени.
3. Повреждение (разрывы) слизистой пищевода или желудка.
4. Злокачественная опухоль.
5. Проглоченная кровь при сильном кровотечении из носа или кровь, выделяющаяся из повреждений в ротовой полости (например, при механическом повреждении, если рвота вызывалась искусственно путем раздражения корня языка). Если выделения имеют вид кровавой пены, скорее всего это кровь из легких. Такое возможно при туберкулезе.
6. Заворот кишок
Есть небольшая вероятность, что вы видите не кровяные сгустки, а схожие по цвету и консистенции остатки полупереваренной пищи, съеденной накануне.
Нередко рвота с кровью сопровождается и другими симптомами.
Яркая кровь в кале или его черный цвет говорит о наличии сильного кишечного кровотечения.
Боль в животе может являться следствием сильных судорожных сокращений мышц при позывах к рвоте или указывать на поражение органов пищеварения.
Нередко рвота, в том числе, и с кровью, сопровождается повышением температуры и ознобом. Если даже в положении лежа ощущается слабость и головокружение, а также если ощущается жажда, появляется испарина, значит кровопотеря значительная.
При наличии крови в рвотных массах необходим осмотр врача и проведение обследования. Если врача вызвали на дом, во время ожидания его визита нужно сделать следующее:
— Уложить больного в постель, желательно на бок, укрыть одеялом.
— Поставить таз рядом с постелью на случай, если рвота возобновится.
— Следить за пульсом и, по возможности, за давлением.
— Давать пить воду для предотвращения обезвоживания.
Если рвота с кровью у взрослого, нельзя:
Оставлять сильно ослабленного человека без присмотра — в приступе рвоты он может захлебнуться;
— давать какие-либо лекарства без назначения врача;
— искусственно вызывать рвоту;
— заставлять принимать пищу:
— самостоятельно добираться в больницу без сопровождения, тем более, управлять автомобилем.
Своевременное обращение к врачу может спасти вам жизнь.
Кровавая рвота – неспецифический симптом, который указывает на внутреннюю кровопотерю. Очаг кровотечения может открыться в любой части тела после механической травмы, повреждения слизистых, инфекционных, воспалительных или онкологических заболеваний. Пострадавшему необходимо оказать первую помощь и как можно скорее отправить в медицинское учреждение, иначе исход может быть летальным. Что нужно знать о кровавой рвоте и можно ли ее предотвратить?
Механизм и характер рвоты
Рвота – рефлекторное извержение содержимого желудка (реже двенадцатиперстной кишки) через рот. Иногда количество рвотных масс так велико, что они выходят и через носоглотку. Механизм рвоты достаточно прост. Он обусловлен сокращением мышц брюшного пресса и одновременным закрытием части желудка. Сперва тело органа расслабляется, затем происходит открытие входа в желудок. Весь желудочно-кишечный тракт реагирует на изменения в работе и готовится к выбросу рвотных масс. Как только рвотный центр, расположенный в продолговатом мозге, получает необходимый сигнал, пищевод и ротовая полость расширяются, за чем следует извержение пищи/биологических жидкостей.
Область медицины, которая занимается изучением рвоты и тошноты, называют эметологией.
Как распознать рвоту? За несколько часов или минут до извержения рвотных масс человек ощущает тошноту, учащенное дыхание, непроизвольные глотательные движения, повышенное выделение слез и слюны. Рвотная масса состоит не только из остатков пищи, которая не успела полностью усвоиться организмом, но и желудочного сока, слизи, желчи, реже – гноя и крови.
Возможные причины развития
Чаще всего причиной рвоты становится пищевое/алкогольное/наркотическое/медикаментозное отравление. Механизм извержения содержимого желудка также может сработать при ряде инфекций, раздражении брюшной полости, воспалительных болезнях ЖКТ. Иногда организм самостоятельно высвобождает опасные вещества наружу или прекращает нормально функционировать под воздействием сильного психологического стресса/расстройств нервной системы.
Если в рвотных массах обнаружена кровь, значит в одном из отделов организма развилось кровотечение. Даже если вы заметили один небольшой кровяной сгусток, следует незамедлительно обратиться к врачу. Количество изверженной крови может не соответствовать реальному положению дел. Единственное, на что следует ориентироваться – оттенок и структура биологической жидкости. Яркая алая кровь указывает на обильное «свежее» кровотечение, а вот сгустки темной багровой крови – на малый, но продолжительный объем кровопотери. При контакте с желудочным соком кровь сворачивается и приобретает темный оттенок.
Рвота с кровью несет серьезную угрозу здоровью человека. Как только вы заметили симптом – вызывайте бригаду скорой и выполните самостоятельно/попросите кого-нибудь оказать первую помощь.
При каких заболеваниях развивается рвота с кровью?
 Рвота с примесью крови может указывать на:
Рвота с примесью крови может указывать на:
- механическое повреждение слизистой пищевода, желудка, горла, другого внутреннего органа или полости;;
- варикозное расширение вен пищевода;
- язву, цирроз, острый гастрит;
- онкологические болезни вне зависимости от характера;
- алкогольное отравление;
- употребление медикаментов, которые пагубно влияют на слизистую оболочку внутренних органов;
- беременность (кровавая рвота представляет опасность как для матери, так и для малыша).
Как оказать первую помощь?
Убедитесь, что в рвотной массе содержится именно кровь, а не окрашенные пищевые продукты. Часто пациент может принять съеденный накануне шоколад за сгустки коричневой крови и поставить массу преждевременных диагнозов. Еще один ложный повод для переживания – попадание в рвотные массы крови из носа или ротовой полости. Возможно, в носовых ходах лопнул сосуд или совсем недавно вам удалили зуб, на месте которого осталась кровавая рана.
Остановить кровотечение из носа/ротовой полости можно самостоятельно. Если вы не знаете что делать или объемы высвобожденной крови выглядят пугающе – обратитесь к врачу.
Главное – действовать быстро и рассудительно. Вызовите бригаду скорой, успокойте пациента и уложите его на ровную поверхность. Слегка приподнимите ноги или поверните человека на бок. Ориентируйтесь на его состояние и комфорт, если есть возможность – отправляйтесь в больницу самостоятельно. Периодически следите за пульсом/давлением и фиксируйте полученные результаты, чтобы позже передать их врачу. Обеспечьте пострадавшему неограниченный доступ к питьевой . Помогайте ему сделать несколько глотков, чтобы избежать обезвоживания.
Ни в коем случае не оставляйте пострадавшего без присмотра. Если приступ рвоты застал вас одиночестве – попросите родственников или соседей находиться рядом до прибытия скорой. Рвота в любой момент может возобновиться, что чревато тотальн
Рвота со сгустками крови причины
Рвота – это нормальный рефлекс организма. Во время этого малоприятного процесса происходит очистка организма от токсинов. Однако далеко не всегда она бывает полезной, напротив, иногда она является опасным симптомом, при возникновении которого необходимо срочно вызывать скорую помощь.
Но не стоит пугаться заранее. Как правило, такой признак, как рвота с кровью, означающий тяжелое заболевание, не приходит внезапно, наверняка его опережали другие симптомы.
Также появление тяжелого заболевания такого характера практически не грозит людям, ведущим здоровый образ жизни, то есть не употребляющим алкоголь и придерживающимся правильного меню. Тем не менее, провериться у врача нужно, и чем раньше пройдет выявление причин, тем лучше.
Рвота с кровью: причины
Так что же может означать такой симптом? Существует несколько вариантов развития событий, многие из которых подразумевают под собой срочную госпитализацию и длительное тяжелое лечение.
Итак, рвота с кровью может свидетельствовать о таких заболеваниях:
 Цирроз печени. Длительный запой или частые пьянки рано или поздно приведут к циррозу печени, во время которого в органе произойдут необратимые изменения, приводящие к рвоте с кровью. Кроме того, к циррозу приводит инфицирование гепатитом неизлечимой формы. Также это заболевание сопровождается увеличением живота, водянкой, болью в области печени, тошноте. Полностью цирроз вылечить не удаются, однако есть препараты, которые при постоянном приеме, здоровом образе жизни способны поставить человека на ноги и снять симптомы. При циррозе кровяные выделения в рвотной массе имеют темно-красный цвет, возможны сгустки:
Цирроз печени. Длительный запой или частые пьянки рано или поздно приведут к циррозу печени, во время которого в органе произойдут необратимые изменения, приводящие к рвоте с кровью. Кроме того, к циррозу приводит инфицирование гепатитом неизлечимой формы. Также это заболевание сопровождается увеличением живота, водянкой, болью в области печени, тошноте. Полностью цирроз вылечить не удаются, однако есть препараты, которые при постоянном приеме, здоровом образе жизни способны поставить человека на ноги и снять симптомы. При циррозе кровяные выделения в рвотной массе имеют темно-красный цвет, возможны сгустки:- Рак желудка. Достаточно редкое явление, но его нельзя обойти стороной. Данный симптом проявляется редко, когда заболевание уже находится на опасной стадии;
- Рак двенадцатиперстной кишки. Это заболевание аналогично по симптомам раку желудка. Кровь в рвотных массах проявляется в запущенном состоянии и имеет темный окрас;
- Острый гастрит или язва. Чаще всего кровяные выделения в данном случае связывают с большим употреблением алкоголя. Однако при этом их мало и они быстро исчезают. Несмотря на это, такой симптом нельзя упускать из виду;
- Легочное кровотечение. Его легко угадать. Кровь при этом будет ярко-красной и иметь пенистую структуру;
- Внутренне кровотечение длительного характера. Такая беда проявляется со сгустками крови в рвотных массах;
- Рвотное кровотечение у беременных. Это тяжелая форма токсикоза, которая отрицательно действует не только на будущую мать, но и на плод, который при этом испытывает кислородное голодание. Проявляется преэклампсия на позднем сроке и сопровождается отечностью, слабостью, повышенным давлением и, конечно же, тошнотой. Состояние очень опасно.
Все эти причины очень и очень серьезны. Если такая беда застала человека в ночное время, ему необходимо в срочном порядке вызывать скорую помощь. Самостоятельно садиться за руль больному категорически запрещено.
Нередко рвотная масса свидетельствует о менее опасных причинах, которые, тем не менее, также требуют осмотра врача.
К ним относят:
- Повреждение гортани и пищевода. Такое часто бывает при попадании рыбьей кости в слизистую оболочку или других острых предметов при проглатывании. Кровь при этом будет светлой, яркого окраса. Это говорит о том, что она не успела окисляться за счет желчи в желудке, значит, повреждение находится не так глубоко;
- Кровь из носоглотки. Кровотечение из носоглотки легко провоцирует рвотный рефлекс, который, естественно, будет проходить вместе с кровяными вкраплениями;
- Заглатывание крови. Для многих это кажется невозможным, но такое часто наблюдается у грудничков. Они заглатывают кровь, выделяющуюся из трещин сосков у кормящей женщины, вместе с молоком, а потом срыгивают. Родители при этом пугаются;
- Пищевое отравление. Довольно частое явление. Пожалуй, каждый человек хотя бы раз в своей жизни сталкивался с такой бедой. Если рвота проходит очень активно, то иногда лопаются сосуды того же пищевода.
Все эти причины достаточно распространены, особенно пищевые отравления или инфекционные кишечные заболевания. В любом случае обследование у врача требуется.
Рвота с кровью: лечение
Как видно из вышеперечисленного, причин для такого симптома очень много и все они разносторонние. Тяжелые заболевания лечатся только после госпитализации под присмотром врачей. Для точного диагноза одного или нескольких симптомов недостаточно, у больного берут анализы, он проходит необходимые тесты, ему делают УЗИ, используют и другие способы диагностики.
Если больного тошнит дома, предпринимают следующие шаги:
- Вызвать скорую помощь;

- Пока скорая помощь едет, больному следует промыть желудок с помощью теплой воды. Это дополнительно очистит организм от токсинов;
- Давайте пострадавшему пить небольшими порциями, по одному-два глотка минеральной или обычной негазированной воды. Это убережет от обезвоживания, а маленькая дозировка не вызовет новых рвотных рефлексов. Вместо воды, можно заварить некрепкий травяной отвар из ромашки, календулы или шиповника без сахара;
- Если в аптечке найдется противорвотный препарат, то дайте его. Оптимальный вариант Церукал.
В несерьезных для жизни случаях, например, при легком отравлении, больному следует соблюдать щадящую диету. Как только рвотные позывы перестанут беспокоить, ему можно дать нежирный куриный бульон или кашу, отваренную на воде, но только не пшеничную, она тяжелая для желудка. Хорошо подойдет рис или гречка.
Через пять дней больного переводят на более свободное меню.
Под запретом – соленые и перченые блюда, копчености, жареное, алкоголь и газированные напитки. Эту диету требуется соблюдать в течение месяца или более по настоянию лечащего врача.
Для лечения полезно продолжать пить отвар из трав. Это не зависит от диагноза, при всех болезнях лекарственные свойства той же ромашки или чабреца необходимы для снятия воспалительного процесса и в качестве антибактериального препарата.
В остальных же случаях лечение назначается согласно диагнозу, поэтому обследования у врача так необходимо. При том же отравлении назначают абсорбирующие препараты: Смекту, Энтеросгель и другие.
Рвота с кровью: как уберечься в будущем
Как уже говорилось выше, рвота с кровью симптом многочисленных заболеваний, от которых, к сожалению, уберечься невозможно. Тем не менее, простые правила помогут снизить риск.
Вот они:
- Не злоупотребляйте алкоголем. Крепкие алкогольные напитки ни к чему хорошему не ведут. Пример тому: цирроз печени и язва желудка;
- Употребляйте здоровые продукты. Сухарики и чипсы – это наихудший вариант замены полноценного обеда. От такого меню возрастает риск раковых заболеваний и снижается иммунитет;
- Мойте руки после улицы и перед едой. Тогда инфицирование кишечной палочкой, сопровождающееся рвотой с кровью, вам не грозит;
- Проверяйте свежесть продуктов, тщательно мойте овощи и фрукты, прожаривайте мясо, рыбу и птицу.
Рвота с кровью – это повод обратиться за помощью в больницу без откладываний на потом. Этот симптом нельзя оставлять без диагностирования причины, он опасен.
Рвота — явление, которое часто возникает у многих детей, особенно при наличии ротавируса.


Кровь в рвоте не всегда является симптомом серьёзной медицинской проблемы, но при этом условии обязательно требуется оценка специалиста.
Кровавая рвота требует экстренной медицинской помощи. Часто кровотечение прекращается довольно быстро, но иногда оно бывает серьёзным и становится угрозой для жизни. Поэтому вызовите скорую помощь или обратитесь непосредственно в ближайшую больницу, если у ребёнка кровавая рвота.
Кровь обычно присутствует в рвоте либо ярко-красного цвета, либо похожая на кофейную гущу тёмно-коричневого цвета.
Рвота с ярко-красной кровью означает, что кровотечение началось непосредственно перед рвотой, тогда как рвота тёмной кровью (часто цвета кофейной гущи) свидетельствует о том, что кровь была в желудке некоторое время и железо в крови было окислено желудочными кислотами.
Общие причины
Есть много причин присутствия крови в рвоте:
1. Трещины сосков у кормящей мамы.
У большинства младенцев на грудном вскармливании кровь в рвоте наблюдается из-за подсачивания крови из трещин сосков матери, а не по причине кровотечения в организме ребёнка.
Обычно кормящие мамы, которые только что начали кормить грудью, испытывают раздражение и боль в сосках из-за их вытягивания и давления или по причине воздействия слюны на кожу. Это приводит к появлению трещин, и кровь попадает к ребёнку.
В большинстве случаев здоровый ребёнок на грудном вскармливании, у которого наблюдается рвота с кровью, просто проглотил немного крови из больного соска матери. Кровь раздражает желудок, и происходит регургитация.
Если вы наблюдаете кровь в грудном молоке или на соске, предложите ребёнку простую воду после кормления, чтобы кровь самостоятельно выходила из желудка. Не кормите через повреждённый сосок несколько дней, пока он не заживет. Вы можете использовать накладку для соска, доступную в аптеках, чтобы избежать раздражения здорового соска.
Кровь, которая проходит с грудным молоком, также будет смешиваться с кишечником, и вы будете видеть кровь в стуле ребёнка.
2. Проглатывание крови во время рождения.
Если у ребёнка кровь в рвоте вскоре после рождения, это может быть материнская кровь, которую малыш проглотил во время родов. Однако следует обратиться к специалисту, чтобы он понаблюдал за крохой.
 3. Носовое кровотечение.
3. Носовое кровотечение.
Часто кровь из носовой полости попадает в рот и проглатывается. Это раздражает желудок, и происходит рвота с кровью.
4. Туберкулёз.
Инфекция лёгких является серьёзной причиной рвоты кровью у детей.
5. Состояние показателей крови.
Редко уменьшение количества тромбоцитов в крови (тромбоцитопения), лейкемия, гемофилия или анемия могут быть причиной кровавой рвоты.
Пищеводное кровотечение
Причин подобного явления может быть несколько:
- Расширение пищеводных вен. Увеличенные кровеносные сосуды в подкладке пищевода или желудка — возможное осложнение цирроза печени. При циррозе поврежденная ткань печени препятствует кровотоку через орган. Это приводит к увеличению давления в вене, которая забирает кровь в печень из кишечника. Повышенное давление провоцирует застой крови в сосудах, заставляет вены «разбухать» в стенках пищевода. Расширенные сосуды очень хрупкие и могут сильно кровоточить.
- Воспаление пищевода. Часто возникает вследствие кислотного рефлюкса. Иногда воспалённый пищевод кровоточит.
- Синдром Мэллори-Вейса. Это кровотечение, спровоцированное травмой (трещиной) подкладки пищевода или желудка. Рана может быть вызвана внезапным скачком давления в этих органах из-за повторяющейся рвоты, чрезмерного напряжения, сильного кашля или икания.
Желудочное кровотечение
Причины подобного состояния следует рассмотреть подробнее:
1. Язва желудка. Язва – дефект в виде небольшой лунки в слизистой желудка. Язва может кровоточить, иногда сильно.

Существует несколько причин язв желудка:
- бактериальная инфекция Helicobacter pylori;
- приём противовоспалительных лекарств иногда являются причиной язвы желудка;
- Аспирин, используемый обычно для предотвращения сгущения крови;
- стресс.
2. Рак желудка иногда служит причиной желудочного кровотечения.
3. Воспаление слизистой желудка (гастрит) имеет сходные причины с язвой желудка.
4. Расширение вен в подкладке желудка. Может возникать аналогично варикозному расширению венозных сосудов пищевода, описанному выше.
5. Синдром Мэллори-Вейса.
Кровотечение из верхнего отдела тонкого кишечника
Причины подобного состояния также заслуживают подробного разговора:
 Язва двенадцатиперстной кишки. Как и язва желудка, обычно вызывается инфекцией H. pylori. Противовоспалительные медикаменты и Аспирин, являющиеся распространёнными причинами желудочных язв, редко вызывают язвы в кишечнике.
Язва двенадцатиперстной кишки. Как и язва желудка, обычно вызывается инфекцией H. pylori. Противовоспалительные медикаменты и Аспирин, являющиеся распространёнными причинами желудочных язв, редко вызывают язвы в кишечнике.- Воспаление двенадцатиперстной кишки имеет схожие причины, как и при язве двенадцатиперстной кишки.
Что делать родителям?
Кровь в рвоте не обязательно является признаком серьёзного заболевания. Часто кровь в рвоте бывает, когда сила рвотного рефлекса вызывает крошечные надрывы в кровеносных сосудах, выстилающих пищевод. Иногда могут быть полоски крови в рвоте ребёнка, если у него кровотечение из носа и имеет место проглатывание крови.
Ранки в горле из-за сильной рвоты могут стать большими и вызвать значительное кровотечение. У ребёнка также возможно развитие непроходимости в верхнем отделе тонкой кишки.
Рвота может сопровождаться другими симптомами — ребёнка тошнит, у него диарея, лихорадка, общая слабость и раздражительность. Другие симптомы, которые следует учитывать и подмечать, включают глубокое частое дыхание, снижение частоты мочеиспускания, боли в животе и бледность кожи. Иногда рвота у ребёнка бывает симптомом более серьёзного заболевания.
Даже при отсутствии более серьёзного патологического состояния, рвота, которая длится более 24 часов, может привести к обезвоживанию, особенно когда у ребёнка диарея. Не имеет значения, в чем причина рвоты, малыш теряет много жидкости, когда его рвёт.
Обезвоживание является распространённым побочным эффектом постоянной рвоты, особенно если ребёнок не пьёт достаточно жидкости для восполнения жидкости, которую теряет его тело. При отсутствии лечения обезвоживание может вызвать серьёзные осложнения или стать угрозой для жизни.
Диагностика
Оценка врача
Доктор задаст разные вопросы о характере рвоты и спросит, есть ли другие жалобы и симптомы, проведёт осмотр.
 Врач попытается выяснить, действительно ли эта кровь исходит из верхних отделов ЖКТ.
Врач попытается выяснить, действительно ли эта кровь исходит из верхних отделов ЖКТ.
Врач должен понять, сколько крови потерял ребёнок и насколько это серьёзно путем опроса, проверки пульса и артериального давления.
Если ясно, что кровь поступает из верхних частей желудочно-кишечного тракта, обычно проводятся тесты для определения причины.
Анализ крови
Анализы крови обычно проводятся для оценки общей ситуации. Например, сколько крови было потеряно, нужно ли вводить жидкость внутривенно или необходимо переливание крови из-за большой кровопотери.
Помимо этого, анализ крови поможет оценить функцию печени, например, если есть «рубцевание» (цирроз), или будет полезен в диагностике и оценке других причин кровотечения.
Гастроскопия
Гастроскопия (эндоскопия) – метод внутреннего осмотра. Тонкий гибкий телескоп проводится по пищеводу в желудок и в двенадцатиперстную кишку. Причину кровотечения зачастую можно определить с помощью эндоскопии.
Лечение
Первоначальное лечение возможно потребует постановки капельницы с целью введения специальных жидкостей в вену, чтобы восполнить потери, или переливания крови, если кровотечение тяжёлое. Это не потребуется, если кровотечение было несильным и прекратилось.
Однако когда кровотечение серьёзное, необходима реанимация и срочная замена жидкости/крови.
Первоначальное лечение по остановке любого кровотечения часто выполняется с помощью инструментов, которые проводятся через эндоскоп. Иногда требуется экстренная хирургическая помощь для контроля тяжёлого кровотечения. После прекращения кровотечения дальнейшее лечение проводится в зависимости от причины.
При любых недомоганиях у ребёнка требуется консультация специалиста, а рвота кровью всегда является проблемой, независимо от причины. Попала ли кровь из носа в желудок или травма живота вызвала внутреннее кровотечение, причину рвоты необходимо исследовать дальше, чтобы стабилизировать детское состояние.
Рвота — это первый признак неполадок в желудочно-кишечном тракте, стремление желудка освободиться от чего-то, что мешает нормально функционировать. Причины возникновения этого состояния могут быть разные. Иногда в рвотном содержимом обнаруживается кровь. И это тревожный знак. Присутствие крови в содержимом желудка говорит о внутреннем кровотечении. По количеству крови сложно определить интенсивность истечения. Но рвота с кровью может угрожать жизни.
Обычно рвота сопровождается потерей аппетита, и это нормально. Желудок очистился и хочет отдохнуть, набраться сил, восстановиться. В этот период, первые 12 часов есть не рекомендуется, но в питье можно себе не отказывать, организм не должен обезвоживаться. Теплая кипяченая вода, чай, или витаминные отвары только будут способствовать восстановлению работы желудка.
Как выглядит кровь в содержимом желудка?

Кровь при рвоте — настораживающий симптом
Алая, нормальной консистенции, кровь говорит о том, что кровотечение появилось недавно, и возможно, оно обильное. Чаще такое кровотечение связано с пищеводом. Темная кровь сгустками является признаком того, что ее истечение слабое, но продолжающееся несколько суток.
Она какое-то время взаимодействовала с желудочным соком, вследствие чего свернулась и приобрела темный кофейный цвет. Такое кровотечение возникает в желудке при гастрите или язвенном поражении. Если кровь имеет пенистую консистенцию, это может свидетельствовать о легочном ее происхождении.
Причины кровотечения
- Гастрит желудка, воспаление двенадцатиперстной кишки (дуоденит), наличие язвы в ЖКТ;
- Варикозное заболевание сосудов в верхнем отделе желудка или в пищеводе. Возникает при воспалении печени;
- Синдром Мелори-Вейса. Травмированность слизистой оболочки пищевода или желудка;
- Онкологическое заболевание в ЖКТ;
- Проглоченная кровь. Появляется, как следствие носового кровотечения, механического повреждения во рту,
- Если кровь в виде пены, то это может быть кровь, связанная с патологией легких.
- Заворот кишок.
Иногда при рвоте с кровью возникают иные патологические факторы:
- кровь в содержимом кала служит признаком кровотечении в кишечнике;
- рези в животе могут возникать вследствие спазматических сокращений мышц при позывах к рвоте или
- свидетельствовать о повреждениях органов пищеварения;
Лихорадочное состояние с температурой в сочетании с головокружением и жаждой говорят о значительных кровопотерях.
Синдром Мелори-Вейса
Повреждения слизистых оболочек пищевода и желудка были описаны в 1929 году врачами Мелори и Вейсом на примере 15 пациентов, страдающих алкоголизмом. Разрывы появляются при продолжительной, склонной к рецидивам, рвоте по причине отравления алкоголизмом или переедании, а также могут сопровождать поздние токсикозы беременных, осложненные рвотой.
Спровоцировать синдром Мелори-Вейса может грыжа пищеводного отверстия диафрагмы. Синдром Мелори-Вейса характеризуется рвотой с кровью. Обычно кровотечение прекращается самостоятельно в течение одного-двух суток. При необходимости в уточнении диагноза проводят эндоскопию. Чаще синдром Мелори-Вейса удается купировать медикаментозным лечением с применением антацидных препаратов и коагулянтов крови.
Реже возникает необходимость в хирургическом вмешательстве, в результате которого разрывы зашиваются. Применяется также перевязывание левой желудочной артерии. Но оперативное вмешательство — это крайняя мера в лечении синдрома Мелори-Вейса.
Рвота с кровью после алкоголя

Причин кровотечения — несколько
Обильное застолье с неограниченным количеством спиртного нередко оставляют после себя утреннюю тошноту и головокружение. Случается, что организм устраивает бунт своему загулявшему хозяину и с помощью рвотных рефлексов избавляется от излишков этилового спирта и несовместимых продуктов питания.
Рвота с кровью возникает у людей имеющих проблемы со здоровьем. Алкоголь и обильная пища только усугубляют эти проблемы. Рвота с кровью может возникнуть по следующим причинам:
- Цирроз печени. Известно, что цирроз называют болезнью алкоголиков. Именно алкогольная нагрузка на печень провоцирует обострения этого заболевания. Следствием цирроза является варикозное расширение кровеносных сосудов, пронизывающих пищевод. Стенки сосудов под действием давления лопаются, что и приводит к кровотечению;
- Повреждения слизистой пищевода или желудка;
- Острый гастрит. Пьющий человек редко следит за тем, что ест, закусывая тем, что под рукой. В результате, нарушается режим питания, что приводит к обострению воспалительного процесса в желудке, повышению кислотности;
- Не последнее место в статистике причин занимает отравление низкокачественным спиртным. В этом случае необходимо промывание желудка и обильное питье.
Людям с проблемами желудочно-кишечного тракта следует быть крайне осторожным со спиртным. А лучше — вообще отказаться от употребления крепких горячительных напитков. Не надо бояться насмешек пьющей братии, и показаться слабее, чем вы есть на самом деле. Сила как раз и заключается в умении противостоять чужой воле и поступать не так, как хотят другие, а так, как это нужно вам.
Рвота с кровью у беременных

Не стоит откладывать вызов скорой помощи!
Рвота при беременности по утрам — состояние, если и не нормальное, то относительно приемлемое. Это происходит с женщинами, страдающими токсикозом. Но если в выброшенном из желудка содержимом присутствует кровь, это может служить серьезным основанием для тревоги.
Болезни желудочно-кишечного тракта у беременной усугубляются растущим плодом, создающим дополнительную нагрузку на организм и оказывающим давление на кишечник и желудок. Статистика показывает, что 70 процентов будущих мам страдают гастритом, который тоже в значительной степени провоцирует тяжелые формы токсикоза. Поэтому при беременности необходимо соблюдать диету, щадящую желудок, и чаще посещать гастроэнтеролога.
Кроме вышеуказанных причин, характерных для болезненного состояния ЖКТ, рвота с кровью у беременной женщины может быть признаком преэклампсии — тяжелого состояния, возникающего при беременности. Преэклампсия характеризуется повышенным давлением, отечностью, в моче появляется повышенное содержание белка. В состоянии тяжелой формы гестоза нарушается зрение, возникает головная боль, острая резь в желудке.
Преэклампсия обнаруживается обычно во второй половине беременности. Она не излечивается, и пациентка с такой патологией находится под наблюдением медиков до рождения ребенка.
Что делать, если возникла рвота с кровью?
При обнаружении крови в составе рвоты:
- Больной должен лечь в постель, желательно на бок и укрыться одеялом (особенно в состоянии повысившейся температуры и лихорадки).
- Рядом с больным надо поставить таз на случай, если рвота начнется снова.
- Контролировать состояние пульса, и если есть тонометр, то и давление.
- Давать больному пить, чтобы организм не обезвоживался. Кстати, сладкий зеленый чай успокаивает, прекращает позывы к рвоте.
В таком состоянии нельзя:
- Оставлять больного, обессиленного человека одного. В состоянии рвоты он может поперхнуться и задохнуться.
- Не зная, что является причиной, вызвавшей рвоту, давать какие-либо лекарства;
- Заставлять человека есть. В таком состоянии есть вообще не рекомендуется.
- Даже пытаться самостоятельно добраться до больницы, особенно опасно садиться за руль.
Народная медицина против рвоты

Рвота — серьезный сигнал организма
Итак, мы пришли к выводу, что при появлении рвоты с кровью непонятной этиологии, не следует полагаться на то, что вы «что-то не то съели», и заниматься самолечением. Лучше лишний раз перестраховаться и пройти обследование.
Давая больному в качестве питья теплый чай, можно добавить в него корень имбиря, который помогает успокоить позывы к рвоте. Также хорошо помогает ментоловый чай. Для его приготовления потребуется чайная ложка измельченных листьев перечной мяты на стакан кипятка. Мятные листья заливаются кипятком и настаиваются в стакане 15 минут.
Все напитки, предлагаемые больному после рвоты с кровью, не должны быть ни в коем случае ни горячими, ни холодными. Горячее будет раздражать желудок и наоборот провоцировать рвоту. Холодное способно усугубить воспалительный процесс. Если причиной кровавой рвоты становится синдром Мелори-Вейса, для заживления небольших разрывов и скорого прекращения рвоты можно порекомендовать вместо чая теплый отвар крапивы или календулы.
Известно, что водный отвар крапивы является коагулянтом, его рекомендуют для остановки маточных и внутренних кровотечений.
Будущим мамам, страдающим рвотой полезно пить лимонный напиток: сок лимона, разбавленный кипяченой охлажденной водой и немного подслащенный для вкуса. Лимон успокаивает рвоту и понижает давление. Правда, такой напиток противопоказан больным с повышенной кислотностью и аллергией на цитрусовые. 1 чайную ложку семян укропа заливают стаканом кипяченой воды, кипятят 2-3 минуты и дают настояться (пока остывает).
Но не надо остужать искусственным путем, ставя в холодную воду, или в холодильник. Пить понемногу. Укропная вода стабилизирует ЖКТ, успокаивает рвоту. Рекомендуется давать не только взрослым, ног и детям при рвоте, и других проблемах с желудком.
Как остановить рвоту у ребенка? Рецепт чая — в видеоматериале:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Рвота кровью со сгустками у пожилых людей
Выход содержимого желудка через рот, иногда – нос, вызывает большой дискомфорт и беспокойство по поводу состояния здоровья. Увидев кровь в рвотных массах, человек почти всегда поддается панике. Появившийся испуг небезоснователен: в большинстве случаев это свидетельствует о наличии серьезных заболеваний, открывшихся кровотечениях. Определить точную причину возникновения возможно только с помощью врача, сдав необходимые анализы, пройдя обследование – рентген, гастроскопию, УЗИ и т.д.
Рвотные процессы являются защитной реакцией организма на вредное воздействие, например, при интоксикации. Рвота с кровью может быть вызвана различными патологиями, зависеть от возраста, индивидуальных особенностей человека, рациона питания, психологического состояния. Рвота сама по себе не всегда представляет опасность, наоборот, посредством нее из организма выводятся ядовитые вещества. Сигналом для обращения к врачу является появление в рвотных массах разнообразных примесей, особенно кровяных – гематомезис.
Определить возможные причины появления крови можно по ее цвету: темная, как будто засохшая, – вступила во взаимодействие с желудочным соком и свидетельствует об открывшемся кровотечении в желудке, двенадцатиперстной кишке. Ярко-красная, «свежая» – проявление потери крови в верхнем отделе желудка. Опаснее наличие темной крови, т.к. процесс протекает медленнее и возрастает риск серьезных осложнений.
Другими причинами, вызвавшими кровь при рвоте, являются:
- язвенная болезнь желудка – самая распространенная причина;
- повреждения слизистой оболочки, сосудов пищевода, например, при употреблении медикаментов;
- синдром Мелори-Вейса;
- варикоз стенок желудка;
- грыжа пищеводного отверстия;
- употребление спиртосодержащих напитков вызывает рвоту с кровяной примесью при остром гастрите и циррозе печени;
- эрозивный гастрит;
- легочное кровотечение;
- онкологические заболевания органов желудочно-кишечного тракта;
- поражение слизистой оболочки желудка при токсикоинфекции;
- менингит;
- панкреатит;
- полипы желудка;
- геморрагические васкулиты;
- нарушения свертываемости крови – сепсис, гемофилия, лейкоз и др.;
- ожоги желудка, пищевода;
- болезнь Меньера;
- туберкулез;
- преэклампсия у беременных;
- психогенный фактор;
- геморрагический диатез;
- попадание в органы ЖКТ инородных предметов.


Серьезные переживания вызывает появившаяся рвота с кровью у ребенка. В отличии от взрослых, детская рвота – не всегда симптом тяжелого заболевания. Малыши часто пробуют окружающие их предметы на вкус. Кровь в рвоте у ребенка появляется при повреждении желудка, разрыва слизистой пищевода. Причинами этого становятся проглоченные острые предметы, кусочки стекла, мелкие, шероховатые игрушки, косточки ягод и др. Помимо этого, появление крови могут спровоцировать:
- Поврежденные соски матери. Новорожденный, находящийся на естественном вскармливании, может проглотить с молоком кровь, появляющуюся при трещинах сосков. В таких случаях следы крови обнаруживаются и в стуле грудничка.
- Носовое кровотечение. Нос и горло тесно связаны между собой. Так, кровь из носа может попасть в гортань, вызвав рвотные рефлексы.
- Психологическое перенапряжение, стресс, страх у детей могут спровоцировать самовнушаемую, демонстративную рвоту у ребенка.
При обнаружении у ребенка незначительного количества крови в рвотных массах, необходимо обратиться к вра
Рвота со сгустками крови алой
Рвота с кровью – признак патологического процесса, не сама болезнь, в развитии которой происходит внутреннее кровотечение. Пренебрежение симптомом, самолечение неприемлемо. Симптом наблюдается при кровотечении из носа, не представляет сильной угрозы человеку. Рвота – нормальный рефлекс организма, когда нужно убрать содержимое желудка.
Кровавая тошнота может вызываться кашлем, насморком, икотой. Если будет с примесями крови – опасный сигнал организма, симптом может привести к смертельному исходу. Замечая, выход рвотных масс с кровяными вкраплениями, необходимо удостовериться, чтобы не перепутать с кофе, красными соками, свёклой, мясом, последствий употребления шоколада.
Причины рвоты могут скрывать разные факторы. Если произошло не из-за кровотечения из носа, в срочном порядке вызвать доктора, рвотные массы важно сохранить для определения по внешнему виду заболевание её вызвавшее. Сгустки крови, слизь, частички пищи, слюна смешиваются, могут быть незаметны непрофессионалу.
Признаки кровавой рвоты зависят от причины возникновения, обычно человек ощущает: отсутствие аппетита, боль в животе, слюнотечение, дезориентация, тошнота, головная боль, головокружение, повышенная температура, раздражительность; понос; сонливость, сильная слабость.
Причины у взрослого тошноты с кровью – последствия чрезмерного употребления спиртного, добавляются симптомы: неприязнь по отношению к звукам, раздражительность, светобоязнь, сухость во рту, нестабильный стул.


Человека нельзя оставлять наедине, вероятность захлебнуться рвотными массами чрезмерно высока, нужно вызвать медицинскую помощь.
При желудочном кровотечении повышается количество тромбоцитов, уменьшается уровень гемоглобина – выявляется проведением анализа крови.
При рвоте редко различают сгустки крови в рвотных массах, перемешивается со слюной, частичками пищи. Распознать кровяные сгустки имеется возможность по привкусу металла, тошнота отдает запахом железа.
Если предпосылка проблемы носовое кровотечение, а рвота со сгустками крови сильная, существует большая вероятность потери сознания человеком.
Если тошнит ребенка, в срочном порядке вызывается скорая помощь, нужно выяснить причину, вызвавшую рвоту с кровью.
Капля крови в рвоте у грудничка на естественном вскармливании может появиться после еды, кормления, по причине треснувших сосков и выделившейся крови.
Если ребенок без температуры выше нормы, а в рвоте находятся выделения с коричневыми, бордовыми вкраплениями – вспомните питание, возможно в рационе присутствовала красная ягода, шоколад, ягоды синего цвета. Приглядитесь, вероятно, с рвотой выходят продукты. Ребёнок мог скушать эти продукты, вызвав тошноту.
Тошнота с кровяными сгустками бывает, если произошло легочное, носовое кровотечение. Когда кровь попадает в пищевод, желудок при глотании, в слюне прослеживаются прожилки крови.
Если при тошноте у ребенка присутствует кровь, диагностируют грыжу пищевода.


Появление крови после рвоты — крайне серьезный симптом, который требует немедленной госпитализации ребенка, незамедлительно сдать на анализы кровь, кал.
Если с рвотой появляются кровяные сгустки, значит, речь идет о повреждения слизистой оболочки желудка, сосудов пищевого тракта, из-за проглатывания острых предметов.
Тошнота с сукровицей, примесями кровяных сгустков может вызываться от сильного надрывного сухого кашля, повредившего пищевод, желудок. Болезни печени вызывают повреждения пищевода, следствие – появление рвоты с примесью крови.
Если ребенок выглядит напряженным, расстроенным, нужно расспросить, любая ситуация могла его огорчить, рвота и кровянистые выделения появляются от эмоционального срыва, истерики.
Тошнота с кровяными сгустками в отдельных случаях является последствием драки, повреждение внутренних органов нередко происходит в детских столкновениях.
Опишем причины появления рвоты с прожилками крови у человека взрослого.
Из желудка, пищевода в тошноте может появляться кровь со сгустками из-за внутренних повреждений, трещин, царапин.
При остром гастрите в рвоте также можно увидеть прожилки крови, однако гастрит не способен вызвать острое кровотечение, и тошнота продлится недолго, выходя через нос, рот.
Во время тошноты появление ярко-красной крови может свидетельствовать, что это внутренний варикоз стенки желудка, пищевода, при язве желудка, двенадцатиперстной кишки запущенной стадии.
Тошнота бывает с желчью, что показывает нарушение работы двенадцатиперстной кишки, забросе желчи в желудок, либо о нарушении проходимости двенадцатиперстной кишки.
Причиной рвоты с небольшой примесью крови является отравление некачественной пищей, если продолжает рвать впоследствии опустошения желудка, рвота выходит с желчью зеленого цвета.
Очередным показателем кровоизлияния в пищеводе является тошнота с алой примесью, признак не остановленного кровотечения. 15% случаев кровяные рвотные массы у больных свидетельствовали о раке желудка или других онкозаболеваниях. Стоит бояться кровянистых выделений из заднего прохода.
Сильное кровотечение может возникать впоследствии частого употребления алкоголя, из-за высокого давления лопаются стенки вен пищевого тракта. Кровотечение – главный симптом цирроза печени. Если такое произошло – следует незамедлительно обращаться в скорую помощь. Пускай, рвотные массы стали прозрачные – в любом случае стоит обратиться к врачу, алкоголь наносит непоправимый ущерб организму.
Нехорошим добавочным признаком будет моча, которая стала темной.
Причиной может являться высокое давление в желудке, токсичное отравление.
У беременных женщин рвота с кровянистыми сгустками бывает симптомом преэклампсии. Главные симптомы позднего токсикоза заключаются в частой тошноте, могут появиться белые рвотные массы, повышении давления, отекают ноги, руки, сильное чувство слабости, возможные несоответствия нормам, изменения, связанные с температурой тела. Даже, если кровь пошла немного, вызов врача, скорой помощи необходим. Существует вероятность нехватки кислорода плодом.


Чтобы назначить правильное лечение, необходимо провести диагностику, установить причину развития рвоты.
Сначала доктор, по возможности, проводит осмотр больного для выяснения общей картины патологии. После проводятся различные исследования. Программа диагностики состоит из обязательного УЗИ, рентген органов брюшной полости, электрокардиограмма, биохимический, развернутый анализ крови, анализ мочи, анализ кала.
От результатов будет зависеть проведение дополнительной диагностики, либо назначение лечения.
Делать прогнозы, ставить диагноз и назначать лечение имеет право исключительно врач. Не стоит принимать медикаменты без его рекомендации.
Ожидая скорую помощь, больному помогают:
- поддерживать больного психологически на протяжении периода болезни;
- после рвоты больному важно соблюдать постельный режим, голова приподнята; правильнее, уложив на бок, накрыть теплым одеялом;
- попытаться заставить выпить максимально много воды;
- обязательно спрашивать о его самочувствии, ощущениях боли, чтобы передать информацию врачу;
- измерять давление больного, его пульс раз в пять минут в случае выделения большого количества крови;
- если случился обморок, в обязательном порядке уложить на бок.
Лечение в стационаре зависит от причины заболевания, больному могут сделать промывание желудка (при отравлении пищей, алкоголем, токсинами), прижигание трещин желудка или разрывов сосудов в желудке, применение противорвотных препаратов.
Существуют общие рекомендации по уходу:
- давать больше жидкости, чтобы от сильной рвоты не наступило обезвоживание, жидкостью будет обычная вода, отвары, натуральные напитки, морсы;
- больному разрешено диетическое питание, желудок не должен перегружаться после такого стресса и напряжения, с разрешения врача разрешено употреблять куриный бульон, легкие виды каш, сваренные на воде.
Нельзя лечить больного на дому, это усугубит ситуацию.
Лечение детей зависит от причины появления такого процесса.
Рекомендаций, отличных от лечения взрослого, нет. Стоит помнить, что моральное спокойствие ребенка, его поддержка в сложной ситуации – главное, что сделают родители.
До приезда скорой постарайтесь уговорить ребенка выпить воды, можно попытаться сделать в игровой форме, рассказать о волшебной водичке, выпив которую, можно вылечиться. Следует уложить малыша на кровать, повернуть на бок, голова должна находиться выше туловища. Попробуйте увлечь ребенка любимой игрушкой, объяснить, что скоро приедут хорошие люди, обязательно помогут, вылечат и ребенок продолжит гулять с друзьями, ходить в садик (школу), на кружки.
Температуру 38-39 у ребенка предпочтительнее сбить лечебными щадящими препаратами.
Мер по профилактике рвоты нет, она – составляющая болезни. Своевременное полное прохождение обследований организма, органов брюшной полости, ведение здорового образа жизни, не злоупотребление алкоголем.
Чувствуя тошноту, лучше соблюдать постельный режим, пить больше жидкости. Злоупотребление алкоголем ведет не только к циррозу печени, не стоит об этом забывать.
Следите за своим питанием, обращайте внимание на качество, свежесть, срок годности продуктов. Обращайтесь к врачу при первых признаках недомоганий – ключ к недопущению развития серьезных болезней.
Если при рвоте идет кровяная жидкость, это не означает наличие страшной болезни, внутреннего кровотечения, необходимости паники и страха. Однако появляется высокая вероятность, что это кровохаркание, вот некоторые отличия:
- кровь не выделяется, а отхаркивается;
- выходит в виде пенки, при рвоте со сгустками практически отсутствует;
- симптомы кровотечения – черный кал, которого нет в симптомах кровохарканья;
- харканье длится долговременно.
В заключении пожелаем не сталкиваться с такими патологиями, быть здоровыми. С первыми признаками недомоганий незамедлительно обращайтесь к врачу, проходите обследование ежегодно, лучше – раз в полугодие.
источник
Появление у ребенка кровавой рвоты указывает на повреждение стенок желудка либо пищевода. Причина их появления – это механическая травма или инфекционное поражение. При выявлении симптома надо сразу обращаться в больницу, не занимаясь самолечением.
Кровь в извергаемых массах у ребенка появляется по причине:
- язвы пищевода либо желудка;
- кровотечение из носа;
- патологии печени;
- злокачественное образование;
- повреждения слизистой пищевода либо желудка;
- травма ЖКТ острым предметом.


Для кормящих мам. Из-за трещин в сосках ребенку в желудок может попадать кровь, при заглатывании молока.
Причины появления рвоты разделяется на три типа.
- Варикозное расширение вен возникает как осложнение цирроза печени. Сопровождается повышенным давлением и болевыми ощущениями.
- Синдром Мэллори-Вейса – кровотечение, из-за травмы пищевода либо желудка.
- Воспаление пищевода – из-за кислотного рефлюкса.


Причины развития этого состояния заключаются в:
- Язве 12-перстной кишки. Возникает из-за патологических инфекций, приема противовоспалительных лекарств и аспирина.
- Воспаление 12-перстной кишки. По симптоматике схожа с язвой.


Стул как вода у взрослого причины: что делать и причины этого, лечение заболевания с температурой или рвотой в домашних условиях и от чего оно – Вода вместо кала: опасен ли симптом и как от него избавиться
Понос как вода у взрослого: причины, лечение, симптомы диареи
Если у взрослого человека начался понос как вода, и не прекращается несколько дней, вплоть до наличия чистой воды, следует обратиться к врачу: возможно, это признак дизентерии или холеры. В таком случае показана экстренная госпитализация. В остальных случаях возможно лечение в домашних условиях.

Симптомы диареи
Жидкий стул считается поносом, если он повторяется чаще двух раз в сутки. Помимо этого, для диареи характерны и другие признаки.
- Увеличение отделяемого до 200 и более мл за один раз.
- Разжижение стула вплоть до дефекации жидкостью.
- Невозможность контролировать метеоризм и флотуленцию (отделение газов через задний проход), а также – каловые массы в анусе.
- Неприятный запах при опорожнении кишечника, особенно, при бактериальной или вирусной инфекции.
- Возникновение обезвоживания – жажда, сухость кожи и слизистых, уменьшение количества мочи и ее потемнение, редкое мочеиспускание.
- Слабость, головная боль, тошнота, снижение аппетита, подъем температуры.
Диарея может быть следствием ряда инфекции (вирусных и бактериальных), обострением хронических заболеваний, признаком острого живота (острый аппендицит, панкреатит, внематочная беременность).
Виды поноса у взрослых
В некоторых случаях количество жидкости в каловых массах при поносе превышает 90%. Основная причина поноса водой – нарушение всасывания электролитов и жидкости в организме. Это бывает от ряда факторов, поэтому диарея делится на несколько групп.

- Токсическая – при различных отравлениях.
- Диспепсическая – при нарушениях пищеварения из-за недостатка ферментов, непереносимости некоторых пищевых продуктов, заболеваниях поджелудочной железы, желчного пузыря, кишечника (панкреатит, терминальный илеит, полипоз кишечника, язвенный колит).
- Инфекционная – при инфицировании бактериями (дизентерия) и вирусами (герпес, вирусный гепатит, ротавирус).
- Эндокринная – при сахарном диабете, болезни Аддисона, тиреотоксикозе.
- Медикаментозная – после приема некоторых препаратов (антибиотиков).
- Нейрогенная – при остром или хроническом стрессе.
- Аллергическая – при аллергии на ряд медикаментов или пищевых продуктов.
- Понос от смены климата (диарея странников).
Помимо этого, понос бывает при беременности на различных ее сроках, наличии в организме грибов, глистов и простейших, злокачественных опухолях пищеварительного тракта, ахилическом гастрите и состоянии после резекции желудка.
Возможно изменение цвета каловых масс – желтый или зеленый водянистый стул. Это указывает на патологию желчного пузыря, чаще – неинфекционного характера. Необходимо тщательное обследование для правильной диагностики и грамотного лечения.
Опасность поноса водой у взрослого и ребенка заключается в обезвоживании организма. Признаками обезвоживания являются сильная жажда, сухость кожи и слизистых оболочек, урежение мочеиспускания, уменьшение количества мочи и ее потемнение.
Более поздними проявлениями обезвоживания является тахикардия, тромбофлебит, обморок, гипоксия мозга, кома и летальный исход.

Лечение поноса водой у взрослого
Коррекция питания – исключить алкогольные и газированные напитки, соленые, жирные, острые и жареные блюда, бобовые, шоколад, злаковые, сдобную выпечку, кислые фрукты и ягоды. Есть больше вареного, тушеного, легких супов, нежирного мяса, сухарей, каш на воде, лучше слизистых.
Прием сорбентов:
- Энтеросгеля,
- Активированного угля,
- Смекты,
- Полисорба.
Они поглощают в кишечнике токсины и выводят их с каловыми массами, препятствуя поступлению токсинов в кровь и дальнейшему отравлению организма.

Помимо этого, гели обладают обволакивающим действием, защищая слизистую от раздражения. Энтеросгель, в отличие от других энтеросорбентов, не поглощает в кишечнике ферменты, микроэлементы и витамины.
Понос водой требует обильного питья для восстановления водного баланса. Пить можно черный чай, морсы, кисломолочные продукты и регидранты:
- Регидрон,
- Оралит.
При наличии энтерита – пить теплый чай из ромашки, компоты, отвар шиповника.
Если понос стал жидким, как вода, вследствие наличия в организме бактерий, потребуются антибактериальные препараты:
- Фуразолидон,
- Левомицетин,
- Тетрациклин,
- Эрсефурил.
Выпускаются в виде таблеток и инъекций. Предварительно требуется сделать посев на чувствительность – это поможет подобрать грамотную терапию.
Препараты, замедляющие перистальтику и повышающие тонус анального сфинктера:
- Имодиум,
- Лопедиум,
- Лоперамид.
Являются средствами экстренной помощи: действуют уже через 3-5 часов, иногда – раньше.
Пробиотики: восстанавливают баланс микрофлоры в кишечнике, вырабатывают антитела, повышают иммунитет и нормализуют пищеварение. Входят в состав многих пищевых добавок. К таким препаратам относятся:
- Бифидумбактерин,
- Хилак-форте,
- Линекс.
При пищевой аллергии – исключение аллергенного продукта из рациона и прием антигистаминных.
Обезболивающие и спазмолитики при сильном болевом синдроме.
Народные средства от поноса водой
Понос как вода останавливается и народными средствами. Поможет крахмальная вода из одной чайной ложки крахмала и стакана воды комнатной температуры.
Отвар из гранатовых корок: залить чайную ложку измельченных сухих корок стаканом кипятка, проварить 15 минут, остудить, выпивать в течение дня.

Настои любых лекарственных трав – крапивы, тысячелистника, зверобоя, кровохлебки.
Понос водой у взрослого: причины, лечение и профилактика
Какие причины могут спровоцировать водянистый стул
Сильный понос водой у взрослого человека может иметь очень серьезные последствия. Поскольку в этой ситуации происходит огромная потеря жидкости в тканях и органах, это может вызвать обезвоживание всего организма. Вследствие этого процесса:
- сгущается кровь;
- образуются тромбы;
- нарушаются обменные процессы;
- происходит водно-солевой дисбаланс;
- возможны инсульт, летальный исход.
Если жидкий стул водой у взрослого сопровождается болями в животе, это может сигнализировать о заболеваниях печени, поджелудочной железы. О серьезных проблемах говорит изменение цвета стула больного:
- Черный – сигнал о кишечном кровотечении. Требуется вызывать неотложную помощь.
- Белый может являться признаком непроходимости желчного пузыря из-за камня или новообразования.
Среди основных причин, провоцирующих водянистый понос у взрослого человека, большинство вызваны действиями самого пострадавшего.
К основным факторам развития диареи относят:
- употребление некачественной воды;
- несовместимые продукты питания в рационе;
- немытые овощи и фрукты;
- аллергические реакции на ряд продуктов;
- отравление ядовитыми веществами;
- возникшие реакции на некоторые лекарственные препараты;
- беременность.
Отдельно можно выделить некоторые заболевания, на фоне которых возможно развитие поноса водой. Среди таковых выделяют:
- дисбактериоз;
- кровотечения кишечника;
- ротавирусные инфекции;
- нарушения переваривания пищи;
- колит;
- инфекции вирусного характера;
- пищевые отравления;
- заболевания желудочно-кишечного тракта;
- непроходимость желчного пузыря.
Сильный водянистый понос может вызывать достаточно серьезные осложнения у человека. Поскольку в результате данного процесса происходит потеря организмом большого количества жидкости в целом, это приводит к обезвоживанию.
На фоне этого происходят следующие процессы:
- сгущение крови;
- водно-солевой дисбаланс;
- образование тромбов;
- нарушение обменных процессов;
- не исключены инсульт и смертельный исход.
В том случае, когда понос водой у взрослого сопровождается болевым синдромом в области живота, это может свидетельствовать о возможных нарушениях в работе печени или поджелудочной железы.
Есть группа причин, вызывающих такое явление, как водянистый понос у взрослого.
К основным из них относят такие:
- Инфекционные раздражители, к которым относят пищевые токсины, кишечные вирусы, дизентерию и патогенные микроорганизмы.
- Диспепсические, которые являются наиболее распространенными факторами, вызывающими жидкий водянистый стул. В этом случае можно говорить о нарушении всасываемости в кишечник, что происходит по причине нарушения регуляции желез, расположены в кишечнике.
- Токсические, которые говорят о наличие отравляющих веществ различной природы в организме.
- Алиментарные, подразумевающие употребление в пищу продуктов, которые вызывают аллергическую реакцию в организме, и кишечник вырабатывает больше воды, превращающейся в понос.
- Неврологические связанные с нестабильной работой нервной системы. Навязчивые страхи, переживания, частый стресс также может вызвать жидкий стул у взрослого.
- Медикаментозные, вызванные приемов активных препаратов, которые могут уничтожать полезные микроорганизмы в кишечнике, что и вызывает водянистый стул у взрослого.
Данные состояния отражаются на способности кишечных желез правильно вырабатывать воду, и это провоцирует разжижение кала.
Понос, как вода у взрослого может иметь различный окрас, это во многом может показывать на болезнь, которая вызвала данное состояние. При появлении частых позывов сходить в туалет по большому не стоит стесняться заглянуть в унитаз, внешний вид его содержимого может помочь в установлении проблемы.
Прежде чем определить лечение поноса у взрослого с водой стоит понимать такие особенности цвета кала:
- Примеси крови говорят о наличии внутреннего кровотечения в разных отделах кишечника.
- Черный цвет является явным признаком кровотечений в верхних отделах ЖКТ.
- Зеленый окрас говорит о поражении кишечника инфекцией.
- Белый цвет сигнализирует о поражении желчного пузыря или печени.
- Прозрачный сильный понос водой говорит о несварении желудка.
- Желтый стул, напоминающий воду, считается самым безопасным, поскольку показывает лишь, то что нарушена ферментация, что вероятнее всего говорит о нарушении в переваривании пищи.
Наличие не переваренных частиц пищи в жидком кале любого цвета говорит о том, что плохо работает поджелудочная железа, иона вырабатывает недостаточное количество ферментов, которые должны принимать участие в расщеплении пищи.
Клинические проявления поноса такого рода
Понос водой у взрослого человека выражается в частых, более 3-х раз в сутки, актах дефекации мутной жидкостью с неприятным запахом, на 90% состоящей из воды. Может прослеживаться изменение цвета каловых масс: красный говорит о кишечном кровотечении, жёлтый – о проблемах с желчным пузырём. Симптомы, сопровождающие патологический процесс, зависят от причины и выражены в разной степени интенсивности:
- боли, рези в животе – проявляются не всегда;
- повышение температуры тела – явный знак инфекционной природы недомогания;
- усиленное газообразование, урчание, метеоризм;
- иногда тошнота, рвота – как правило, при остром отравлении;
- признаки обезвоживания: сухость во рту, вязкая слюна, плохой тонус кожи, снижение АД;
- вялость, слабость, головокружение.
В организме человека, на 80% состоящем из воды, идёт постоянный интенсивный обмен жидкостью, где кишечник играет одну из главных ролей. Тонким кишечником всасывается до 78% водного содержимого пищевого кома. Из оставшихся 22% порядка 18-20% вытягивается в толстом отделе. Когда наблюдается жидкий стул как вода, происходит нарушение электролитических процессов в стенке тонкого кишечника.
Сопутствующая симптоматика
Жидкий стул редко когда может проходить без сопровождения дополнительных симптомов. Значимость сопутствующей симптоматики заключается в том, что данные признаки позволяют выявить первопричину патологии.
Наиболее часто диарея у взрослого может сопровождаться тошнотой и рвотой. Такое явление достаточно просто объясняется: в следствие того, что происходит нарушение в работе кишечника, содержимое его забрасывается обратно в желудок.

Обязательно почитайте:
Как осветлить волосы народными средствами
Также данный симптом нередко провоцирует интоксикация организма, когда при всасывании вредных веществ в кровоток происходит их распространение по всем системам, в результате чего и образуется рвотный рефлекс.


Дополнительно, понос водой может сопровождаться:
- болями в области живота. Симптом характерен для всех видов поноса. Однако, чаще всего говорит о наличии в организме болезнетворной флоры. В начале боль носит приступообразный характер, возникает периодически. После затишья происходит жидкая дефекация;
- отрыжкой. В более частых случаях такой признак говорит об обострении патологий хронической формы пищеварительной системы.
Часто водянистый понос у взрослого может сопровождаться повышенной температурой тела вплоть до 39-41 градуса. Это свидетельствует о проникновении бактериальной или вирусной флоры.
Измененный цвет каловых масс также сигнализирует о наличии определенных проблем со здоровьем:
- белый – признак непроходимости желчного пузыря из-за образования камней или новообразований;
- черный – возможно кишечное кровотечение. В данном случае требуется неотложная помощь пациенту;
- зеленый – интоксикация организма патогенной флорой;
- прозрачный – говорит о несварении желудка;
- желтый – считается наиболее благоприятным при диарее. Расстройство такой формы поддается самостоятельному лечению;
- при кровяных примесях есть подозрение на неблагоприятное течение болезни, для лечения которого понадобится специальная медикаментозная терапия.
Что вызывает водянистый стул
Жидкий водянистый стул возникает в ряде случаев, причины которых условно делятся на внешние и внутренние. К внешним факторам относят:
- Медикаментозные средства, которые меняют процесс ионного обмена в стенке кишечника. Это слабительные, мочегонные препараты, лекарства от бронхиальной астмы, заболеваний щитовидки. Вызывают понос с водой таблетки от давления, средства от депрессии и возрастных умственных нарушений, стимуляторы сердечной деятельности.
- Отравление токсинами грибов, мышьяком, соединениями фосфора, средствами от насекомых, алкоголем.
- Заражение кишечными инфекциями — холерой, кишечной палочкой, иерсиниозом, стафилококками. Наиболее опасен водянистый понос у взрослого и ребёнка, инициированный холерным вибрионом. Последняя массовая вспышка холеры зафиксирована в 2010 году после землетрясения на Гаити.
Внутренние причины водянистой диареи:
- наследственные аномалии, обнаруживаемые у новорожденных и заключающиеся в неправильном ионном обмене электролитов стенки кишечника;
- опухоли щитовидки, желудка, женской груди, других органов, выделяющих гормоны. В результате нарушается водный обмен;
- болезнь Крона, резекция подвздошной кишки не дают желчным кислотам всасываться. Они достигают толстого кишечника и стимулируют выделение воды.
Диагностирование
Для правильной постановки диагноза используют следующие методы:
- анализ кала на глисты и скрытую кровь, а также дисбактериоз;
- капроцитограмма;
- бактериологическое исследование каловых масс;
- ирригоскопия;
- анализ крови;
- УЗИ брюшной полости и органов малого таза.
Для исключения заболеваний толстого кишечника применяют ректороманоскопию и колоноскопию.
Последствия профузной диареи
Если у взрослого человека жидкий стул не прекращается, наступает угроза обезвоживания организма. Дегидратацию (обезвоживание) различают в трёх степенях:
- Лёгкая стадия наступает при потере с водой до 3% массы тела. Например, человек весом 60 кг теряет 1,8 л воды. Больной чувствует слабость, жажду, сухость во рту.
- Среднюю тяжесть диагностируют у потерявших до 6% массы (3,6 л для 60 кг). Начинаются судорожные сокращения мышц, сильная жажда, посинение губ, учащённое сердцебиение, дряблая кожа.
- Тяжелую степень обезвоживания характеризует потеря до 9% жидкости (5,4 л для 60 кг). Больной чувствует неукротимое желание пить, язык сухой, слабость и судороги мышц. Снижается давление, учащается сердцебиение, появляется одышка. Отмечают посинение слизистых. Мочи выделяется мало, или её совсем нет. Кожа рук и ног покрывается морщинами.
Чем раньше оказать больному помощь, тем благоприятнее прогноз на будущее. Последствия неукротимого поноса чрезвычайно опасны для жизни. Во избежание непоправимого ущерба здоровью следует обратиться к врачу.
Лечение народными средствами
Кроме медикаментозного лечения поноса водой можно применять некоторые проверенные рецепты народной медицины:
- Чай. Делается достаточно крепкая заварка черного или зеленого чая. Употреблять нужно минимум три раза в сутки. Также можно просто пожевать сухие листья чая;
- Рисовый отвар. Достаточно эффективное средство, результат от которого заметен уже на второй-третий день. Для приготовления понадобится стакан риса и семь чашек воды. Кипятить нужно на медленном огне. После отвар охлаждается и принимается теплым по 1/3 части стакана с интервалом в два часа. Перед употреблением полученную смесь нужно процедить;
- Кора ивы. Берется 10 грамм сухой смеси и заливается 200 миллилитрами кипяченой воды. На протяжении 20 минут смесь необходимо прокипятить на медленном огне. Затем остудить и пропустить через сито для очистки. Для приема рекомендуется половина стакана до 4 раз в сутки;
- Груша. Сушеные плоды в количестве 2 столовых ложек заливаются стаканом кипяченой воды, накрываются крышкой и настаиваются около шести часов. Рекомендуется пить до приема пищи минут за 15 по 50 миллилитров;
- Семечки подсолнуха. Потребуется стакан жареных семечек, которые заливают только закипевшей водой. После этого смесь варится на огне до тех пор, пока объем не уменьшится вдвое. Перед употреблением отвар необходимо профильтровать;
- Кожура граната. Две столовые ложки заливаются стаканом воды и ставится на огонь на 30 минут. Затем настой процеживается и принимается до еды за двадцать минут по 2 ложки;
- Лимонный сок. Способствует остановке рвоты и поноса. Для употребления нужно одну ложку развести в стакане теплой воды.

Обязательно почитайте:
Омоложение лица: современные процедуры и народные средства
Какие бы методы лечения поноса водой не использовались, главное помнить, любой из них будет оказывать положительное воздействие, если диарея не способствует обострению состояния пациента, что сопровождается сильными болевыми ощущениями в животе, температурой, слабостью.
При наличии какого-либо симптома, заставляющего насторожиться, необходимо сразу обратиться к врачу и не заниматься самолечением, что в таких ситуациях может быть опасно для жизни человека.
Меры помощи больному
Меры неотложной первостепенной помощи складываются из восстановления объёма потерянной жидкости, укрощения приступов неконтролируемой дефекации, снятия воспаления, восстановления пищеварительных и моторных функций.
Лечение водянистого поноса у взрослых начинают с устранения обезвоживания и восстановления баланса электролитов. Неоценимую помощь при сильном поносе у взрослого окажет слабо минерализованная вода без газа, содержащая ионы калия и натрия. Эти элементы восстановят осмотическое давление в тканях. Врачи рекомендуют пить подогретую до 35-42 °C минералку, холодная вода послабит кишечник.
Можно приготовить регидрант при сильной диарее самостоятельно: растворить в 1 л кипяченой тёплой воды 15 г сахара (3 чайные ложки без горки), 5 г хлорида натрия (чайная ложка) и 2 г бикарбоната натрия.
Прекращение диареи
Быстро и эффективно остановят водяной понос препараты на базе лоперамида. Лекарства с данным активным веществом реализуются под торговыми названиями Имодиум, Диара, Веро-Лоперамид, Лопедиум, Лоперамид-Акри, Суперилоп, Лоперамида гидрохлорид. Основная лекарственная форма представлена в виде жевательных пластинок и таблеток для скорого растворения в полости рта. Действует лоперамид в следующих направлениях:
- тормозит кишечную перистальтику;
- тонизирует мускулы анального кольца для удержания кала;
- приостанавливает выделение воды и электролитов кишечной стенкой.
Однако лекарства устраняют проявления водянистого поноса только в случае, если он не вызван язвенным колитом, псевдомембранозным колитом, антибиотик-ассоциированной диареей. Противопоказаниями также служат кишечная непроходимость, наличие дивертикулов, кровавый стул, возраст до 6 лет у детей, беременность и грудное вскармливание.
Вяжущие средства
Препараты Тансал, Аллилсат, Бевисал, Мексаза оказывают вяжущее, противовоспалительное, антимикробное действие. После проглатывания таблетки проходят желудок и постепенно растворяются в кишечнике, образуя плёнку из уплотнённых белков. Стенки кишечника становятся непроницаемы для посредников патологических реакций, выделение воды тормозится.
Лекарственные средства на основе растений широко представлены в продаже и стоят недорого, обладают доказанной эффективностью за счёт содержания дубильных веществ. Наиболее популярные из них:
- брикеты травы зверобоя;
- соплодия ольхи или ольховые шишки;
- водный экстракт листьев большого подорожника в гранулах;
- цветы ромашки аптечной;
- трава с корнями топяной сушеницы.
Приверженцы средств народной медицины пользуются теми рецептами, что дошли до нас в «причёсанном» виде и получили одобрение официальной науки. Сборы лекарственных трав имеют изученный состав и доказанное действие каждого компонента при определённом заболевании. Однако предки наши пользовались услугами знахарей и бабок-травниц по причине отсутствия альтернативы в виде современной медицины с её достижениями.
Если внешние раны и порезы лечились повязками и припарками с антисептическими травами, то относительно внутренних органов человеческого тела «народные доктора» находились в дремучем невежестве. Лечить внутренние болезни надлежало зельями из странных ингредиентов в сопровождении заговоров и заклинаний.
Вот некоторые народные средства от водянистой диареи, приведённые «без купюр» из старинного лечебника:
- Распустить в урине помёт собаки в порошке, опустить туда раскалённый речной булыжник. Давать пить в течение 3-х дней по 2 раза.
- Воспаление кишок излечивается козьим помётом, высушенным, стёртым в порошок и приложенным к животу.
- Повышенную температуру сбивали походом в лес, к осине. Дереву кланялись и приговаривали: «Осина, осина, возьми мою трясину, дай мне леготу!». После чего перевязывали осину своим поясом.
- Если леса рядом нет, можно пойти к реке с зажатой в кулачке горстью пшена. Становятся задом к реке, заклинают: «Лихорадки, вас семьдесят семь, наше вам всем». С этими словами бросают пшено через голову.
- Для тех, кто не соблюдает чистоты в доме или дворе, кладёт свой помёт где попало и особа та неизвестна, придумано страшное наказание. Берут из печки раскалённые угли и сыплют на тот помёт. Ждут, когда седалище неряхи опаршивеет.
Сейчас подобные методы лечения вызовут недоумённую усмешку, а когда-то люди верили в них и воспринимали как должное. Благодаря современной «химии» — антибиотикам, вакцинам, анальгетикам, антипиретикам, спазмолитикам и другим действенным медикаментам, мы имеем возможность жить долго и счастливо.
Снизить нагрузку на пищеварительную систему призвана специальная диета, от точности соблюдения которой зависит скорость выздоровления. Разрешенные продукты питания:
- крупы – манная, овсяная, рисовая, гречневая. Из них варят жидкие каши на воде или нежирном половинном молоке. Заправляют сахаром, солью, 5 г сливочного масла на порцию 200 г;
- мясо – грудка куриная, индейка, кролик, говядина. Отваривают, тушат, запекают. Подают с гарниром из овощей, круп, разваренных макарон. Готовят паровые котлеты и другие изделия из фарша;
- рыба нежирная, запечённая в фольге с овощами, тушеная;
- овощи – картофель, морковь, кабачок, тыква отварные, растёртые. Хорошо включать в рацион овощные супы-пюре;
- яйца, сваренные вкрутую;
- фрукты – запечённые, протёртые яблоки выводят токсины благодаря высокому содержанию пектина;
- хлеб – белые домашние сухарики, галеты;
- напитки – чай, вода, минералка без газа, отвар шиповника.
Запрещённые в период лечения продукты:
- сырые фрукты и овощи, богатые клетчаткой и вызывающие повышенное газообразование, особенно капуста всех сортов, груши, виноград, абрикосы;
- продукты с высоким уровнем химических добавок, острых специй, уксуса, соли, коптильной жидкости, консервантов;
- исключают из меню жирные жареные блюда, приготовленные во фритюре картофель, куриные крылышки, пончики;
- молочные и кисломолочные изделия плохо перевариваются и раздражают кишечник.
Что представляет собой диарея водой
Даже в нормальном состоянии каловые массы состоят на 80 -90 % из воды. Но при этом человек видит достаточно тугую сформированную массу в унитазе. А вот когда вода из кишечника выводится в большем количестве, можно увидеть понос водой у взрослого. В данном случае можно заметить, что количество позывов сходить в туалет значительно превышает 1 – 2 раза. Также появляется разжижение фекалий и может измениться цвет.
В день из кишечника выводится где – то 150 -300 грамм фекалий. Их количество зависит от количества потребляемой пищи. А диарея приводит к тому, что это количество значительно увеличивается просто из – за того, что выводится важная для организма жидкость.
В этот момент организм терпит серьезный стресс, поскольку жидкий стул, как вода у взрослого, вымывает все полезные микроорганизмы из кишечника, что приводит к нарушениям в общем состоянии здоровья. При сильно частых дефекациях больной очень быстро начинает чувствовать слабость, что вызвано нарушением водно – солевого баланса.
Профилактика
Профилактика водянистого поноса состоит из нескольких пунктов:
- Соблюдение санитарно-гигиенических правил в повседневной жизни.
- Приём лекарств по назначению врача.
- Осторожность и внимательность при сборе грибов.
- Использование средств индивидуальной защиты во время работы с ядами от насекомых.
- Перед выездом за границу узнать эпидемиологическую ситуацию в регионе и сделать прививки.
- Находясь на отдыхе, пить бутилированную воду, избегать сырых продуктов и покупок пищи с уличных лотков.
- Проходить медосмотр хотя бы раз в год.
- Укреплять иммунитет здоровым питанием, спортом, достаточным отдыхом.
Водянистый частый стул служит симптомом разных заболеваний. Он опасен сильным обезвоживанием. Обильное тёплое питье восполнит утраченную жидкость. Средства с лоперамидом остановят понос, вызванный погрешностями в питании. Вяжущие растительные препараты предохранят кишечник от потери воды. Диетическое питание ускорит выздоровление. Профилактические меры помогут предотвратить недомогание.
Как помочь организму при водянистой диарее
Стоит понимать, что то, что хожу в туалет калом, похожим на воду, не должно сразу пугать. Но необходимо помочь организму справиться с этой трудностью.
В домашних условиях допускается устранение неприятного состояния только в случаях, если не наблюдаются такие дополнительные симптомы:
- Повышение температуры тела.
- Рвота.
- Тошнота.
- Головокружения.
- Острые или ноющие боли в области живота в любом его участке.
- Обмороки.
- Вздутие живота с частым неприятным урчанием и газами.
В таких случаях причины и лечение недуга подвластны только врачам, поскольку они требуют немедленной реакции со стороны медицинских работников. Если же все, что вы ощущаете, это то, что в туалет хожу часто, а стул жидкий, то предполагается, что лечение поноса с водой у взрослого может проходить в домашних условиях.
Для домашней терапии можно применять такую схему лечения:
- Нужно восстановить водно – солевой баланс. Для этого нужно размешать в 1 л воды 5г соли, 2 г соды и 15 г сахара. Это позволит насытить организм самыми важными для жизнедеятельности веществами.
- Стоит использовать препараты для восстановления микрофлоры кишечника, к ним относятся пробиотики, пребиотики и эубиотики.
- Допускается применение препаратов снижающих моторику кишечника, то есть тех, которые замедляют сокращение тканей стенок.
- Абсорбенты желательно включать в лечение всем для того, чтобы активно выводить токсические вещества.
- Спазмолитики помогают устранять болевые ощущения и помогают кишечнику успокоиться.
- Медикаменты с содержанием ферментов также благотворно влияют на работу ЖКТ.
Народная медицина тоже дала свой ответ на вопрос, что делать при поносе с водой. В таком случае рекомендуется пить отвары из черемухи и черники. Дубильные вещества также содержаться в коре дуба, рябине и ольховых шишках, поэтому их настои и отвары также могут помочь при поносе.
В меню страдающего жидким понос должны отсутствовать все жирные и жареные блюда, молоко, жирное мясо и рыба, а также сырые овощи и фрукты.
А вот список продуктов, который поможет справиться с расстройством:
- Отвар риса, и сама рисовая крупа.
- Яйца, но не больше 1 штуки в день.
- Зеленые бананы в количестве 2 штук.
- Постное мяса в отварном или запеченном виде.
- Кисели из ягод.
- Пюре из картофеля.
- Кисломолочные продукты.
Эти продукты нужно принимать в небольшом количестве с периодичностью в 3 часа, и тогда работа ЖКТ стабилизируется.
О том, как лечить жидкий водянистый стул может сказать только специалист. Но следуя перечисленным рекомендациям можно значительно улучшить свое состояние без медикаментов, если в конкретном случае это уместно, а не требует острой медицинской помощи.
Вас также может заинтересовать
Вода вместо кала у взрослого
Сильный понос водой – проблема, с которой сталкивался хоть раз каждый взрослый человек. Причин для появления нарушения стула довольно много. Это могут быть инфекции в кишечнике или просто некачественный продукт, съеденный за ужином. Понос водой чаще всего появляется вследствие патологий тонкого кишечника.
Знайте! Водянистый понос у взрослого может быть симптомом серьезного заболевания, а потому необходимо обязательно выяснить причину, по которой появилась диарея, и как можно скорее устранить ее.
Возможные причины появления поноса у взрослого
Понос водой у взрослого может возникнуть в самый неожиданный момент. Хорошо, если позывы в туалет будут редкими и продлятся в течение одного – двух дней. Однако, понос водой у взрослого может продлиться и дольше. В случае, если жидкий водянистый стул сохраняется дольше трех дней, следует обратиться к врачу и пройти обследование, чтобы выяснить причину недуга. Пищеварительный тракт связан со всеми системами в организме, поэтому любое внешнее воздействие может усилить перистальтику кишечника, вызвав тем самым появление водянистого стула у взрослого. Наиболее распространенными причинами диареи являются следующие факторы:
- Диспепсический фактор. Такая причина возникает из-за нарушения выработки и регуляции желудочных желез, что приводит к невозможности переваривать пищу и усваивать питательные вещества организмом.
- Инфекционная причина – одна из наиболее распространенных причин. Как правило, при наличии инфекционного заболевания у пациента наблюдается вирус в кишечнике или токсические вещества, оставшиеся от некачественных продуктов.
- Алиментарный фактор. Данная причина заключается в реакции организма на одно из веществ, которое содержится в продуктах.
- Токсическая причина. Понос как вода у взрослого человека может возникнуть вследствие отравления ядовитыми и токсическими веществами.
- Медикаментозный фактор спровоцирован воздействием сильных лекарственных препаратов. К примеру, часто появление поноса водой у взрослого вызвано лечением антибактериальными средствами. Антибиотики отлично борются с патогенной микрофлорой, однако, одновременно уничтожают и полезные бактерии, вызывая дисбактериоз.
- Неврогенная причина также носит названием медвежьей болезни. В таком случае жидкий стул, как вода, у взрослого появляется из-за сильных и частых переживаний.
Существуют и другие факторы, провоцирующие появление диареи у взрослого человека. Многие задаются вопросом, при поносе водой что делать. Важно в этом случае обратить внимание на сопутствующие симптомы. Например, если помимо поноса водой также наблюдается высокая температура, вероятнее всего, у вас наблюдается интоксикация организма. Она может возникнуть при отравлении ядами или некачественными продуктами. Кроме того, порой понос сопровождается резкими болями в животе, что может свидетельствовать о других серьезных заболеваниях.
Дополнительные симптомы
Понос в виде воды из кишечника может быть признаком различных недугов. Для того, чтобы иметь более полную информацию о заболевании, необходимо учитывать и другие факторы. К примеру, следует обращать внимание на то, как протекает заболевание, какие дополнительные симптомы проявляются, а также какого цвета каловые массы.
Жидкий стул у взрослого часто сопровождается повышением температуры тела. Максимальная температура, как правило, отмечается на уровне 39 градусов. Такой признак считается нормальным, поскольку он свидетельствует об иммунодефиците. Часто диарею сопровождает тошнота и рвота, могут проявляться боли в животе и неприятное чувство тяжести. Кроме того, многие отмечают и отрыжку с запахом тухлых яиц, что легко объясняется поступлением газов из кишечника в желудок.
Практически любой врач может легко определить причину недуга по цвету каловых масс. Также любой пациент может самостоятельно сделать некоторые выводы. Во-первых, следует задать себе вопрос, насколько часто я хожу в туалет. Если ответ на него: более трех раз в день, следует начинать беспокоиться. Во-вторых, также следует задаться вопросом, на протяжении какого времени в туалет хожу жидким калом. Тревожным признаком является продолжение дизентерии на протяжении трех суток и более. Цвет каловых масс может говорить о следующем:
- Зеленый цвет является признаком наличия патогенной микрофлоры в кишечнике. Это могут быть вредоносные бактерии или вирусы различной природы.
- Желтый цвет кала говорит об усиленной перистальтике кишечника. Данный недуг наиболее просто устраняется, поэтому желтый цвет можно считать хорошим признаком.
- Черный цвет каловых масс может быть свидетельством употребления в пищу некоторых продуктов, к примеру, черники, свеклы или активированного угля. Если накануне никакие подобные продукты не употреблялись, то такой признак говорит о наличии кровотечения в организме.
- Белый цвет жидкого кала – верный признак камня в желчном протоке или новообразования.
- Если каловые массы имеют прозрачные и похожи на воду, возможно говорить о присутствии холеры, которая провоцирует все признаки поноса.
Последствия поноса водой у взрослых
При отсутствии лечения диареи водой взрослый человек может получить множество осложнений. Наиболее вероятное и распространенное последствие поноса – обезвоживание. Во время диареи организм теряет довольно много воды. Если не восполнять ее количество в организме, можно легко заработать нарушения водного, электролитного и солевого баланса в организме.
Вода и минеральные вещества необходимы абсолютно всем системам организма. Кроме того, скелет человека примерно на одну пятую часть состоит из воды, а мозг и сердце на три четверти. Именно поэтому без нужного количества воды организм просто не может выжить. Восстановление после обезвоживания очень долгое.
Лечение диареи
Многие задаются вопросом – как лечить понос водой взрослому человеку. Не лишним будет для начала сказать, что причины и лечение диареи тесно взаимосвязаны.
Важно! Прежде, чем начинать терапию, обязательно необходимо определить причину, по которой беспокоит жидкий стул. Лучше всего для этого обратиться к специалисту, поскольку в большинстве случаев выявить проблему можно только при помощи специальных исследований.
Первое, о чем нужно побеспокоиться – это не допустить обезвоживания организма. Нужно восстановить баланс воды и соли, отлично подходит для этого препарат Регидрон. Если его под рукой не оказалось, можно просто налить в литровую банку кипяченую воду и добавить половину чайной ложки соды, столовую ложку сахара и половину чайной ложки соли. Желательно начинать пить раствор уже в первые 6-10 часов появления диареи. После принятия раствора, спустя некоторое время можно также добавить минеральную воду. Не рекомендуется во время поноса пить соки, молоко и кофе.
Не стоит пытаться самостоятельно вылечить заболевание антибактериальными средствами. Антибиотики во время диареи назначаются крайне редко, так как в данном случае они могут скорее навредить, чем помочь. Вообще самостоятельное лечение чаще всего оборачивается осложнениями, поэтому не рекомендуется пренебрегать квалифицированной помощью. Многие инфекционные заболевания могут привести к довольно печальным последствиям.
Как питаться во время диареи?
Важной частью лечения диареи является соблюдение специальной диеты. Она подразумевает отказ от сладкого и мучного, острой и жирной пищи. Кроме того, под запретом оказываются алкогольные и газированные напитки. Также не стоит включать в меню маринованные или консервированные продукты. Все блюда должны готовиться на пару, либо отвариваться. Следует употреблять больше круп и овощей. Хлеб лучше заменить сухариками.
Если начался понос водой у взрослого человека, насколько это информативно для него самого и врача? И почему цвет поноса имеет такое важное диагностическое значение? Отправной точкой при постановке диагноза по внешнему виду стула становится характеристика каловых масс в норме. Виды фекалий очень информативны, водянистый понос, несомненно, является признаком серьезной патологии, почему это происходит и какое лечение будет максимально эффективным – об этом подробно в статье.

Прицельная характеристика
Водянистый понос – патология, выявить его не сложно, любой взрослый человек, даже не подкованный в азах медицины, по внешнему виду каловых масс и симптомам, его сопровождающим, сможет быстро понять, что такой тип диареи опасен, особенно если болит живот.
Виды поноса водой у взрослых (характеристика):
- Частое опорожнение в течение суток (свыше 3 раз).
- Объем испражнений увеличен.
- Дискомфорт после возвращения из туалета.
- Газы, зловонный запах, стул жидкий непонятного цвета.
Понос водой часто приводит к нарушению водно-электролитного баланса, что для человека очень опасно и чревато развитием обезвоживания, а это является критическим состоянием.
Лечение, если начался водянистый понос, зависит от того, что легло в основу развития Патологии. Все терапевтические мероприятия врач разрабатывает, исходя из причины, по которой развились диарея и водянистый стул.
Сильное расстройство водой у взрослого человека: причины
Очень часто чрезмерный жидкий стул (водой) указывает у взрослого на неправильный режим питания, или наоборот – с соблюдением диет. Иногда, желая обрести стройность, дамы (и мужчины тоже) начинают потреблять несовместимую пищу или сомнительного качества препараты. Понос водой появляется при употреблении жгучих, острых и пряных продуктов, алкоголя или сильногазированных напитков. Диарея темно-коричневого цвета водой указывает на застойные явления и выход желчи после употребления желчегонных продуктов.

Очень опасно изменение цвета стула — в таком случае необходима срочная госпитализация.
Все цвета радуги
Стул, окрашенный в разные цвета, скажет врачу больше, чем рассказ самого человека о проявлении симптомов. Жидкий стул (водой) при сочетании разного рода окрасов указывает на те или иные патологические процессы, протекающие в организме. Особенно опасно изменение цвета и болит живот – такая диарея может потребовать немедленной госпитализации.
Его причины неоднозначны, нельзя выделить только одно обстоятельство, которое повлекло изменение каловых масс. Кишечный грипп (ротовирусная инфекция) передается алиментарно или воздушно-капельным путем, в зоне риска все, кто контактирует с больным человеком. Желтый понос может указывать на гормональные нарушения (климакс, диабет, сбой функций щитовидной железы, беременность), лечение в таком случае исходит сугубо от причины, вызвавшей пожелтение фекалий. Иногда желтый понос и водой является следствием того, что антибиотики принимаются постоянно, поэтому лечение ими должно сопровождаться приемом пробиотиков. Панкреатит, язва и гастрит тоже могут спровоцировать жидкий и желтый понос, поэтому лечение будет успешным при действии на конкретную болезнь, а не на симптом.
Понос желтого цвета, появившийся у взрослого человека, часто говорит о серьезных нервных состояниях (депрессии, стрессе или нервном перенапряжении). Лечение такого желтого поноса, как правило, не требуется, достаточно убрать провоцирующий фактор.
Очень сильный понос желтого цвета бывает, если организму мало желчной соли при нарушении работы печени. Лечение в этом случае сводится к выявлению патологий печени и успешном их устранении. Также понос желтого цвета наблюдается после оперативного вмешательства на органах ЖКТ. Стул в течение всего реабилитационного периода постоянно будет желтый.
- Оранжевый водянистый понос
Ярко-оранжевый цвет кала может свидетельствовать как о естественных процессах, не требующих внимания, так и о серьезных внутренних патологиях. Оранжевый стул появляется после приема продуктов, содержащих каротин, с этим ничего не нужно делать – при смене рациона необычная окраска исчезнет. Очень должен заинтересовать взрослого человека оранжевый стул водой, если он появился вне приема пищи. Насыщенный оранжевый или рыжий цвет укажет специалисту на то, что нужны экстренные меры, такая окраска характерна для заболеваний печени, поджелудочной железы, при цистите или язве желудка.
Стул белого или кремово-белого цвета указывает на внутренние патологии, чаще всего это проктит или кишечный кандидоз. Белый понос провоцируется грибками и говорит о том, что в кишечнике нарушен баланс между «хорошей» и «плохой» микрофлорой. Светлый понос и диарея указывает на проблемы с желчным пузырем, при этом стул приобретает зловонный запах. При нарушении пищеварительных процессов в кишечнике также появляется белый понос, он провоцируется недостаточностью желчи из-за перекрытия желчного протока опухолью или камнем.

Светлый понос и диарея указывает на проблемы с желчным пузырем.
- Оттенки красного
При наличии крови в испражнениях они приобретают красноватый оттенок, более яркий цвет бывает, если кровоточащий источник находится близко к выходу и на него не успевают подействовать ферменты. Красный цвет указывает на язвенную болезнь, дивертикулит или болезнь Крона. В любом случае водянистый понос с таким оттенком нельзя оставлять без внимания, чем раньше начнется лечение, тем меньше шансов получить осложнение.
Опасные моменты
Что делать, если болит живот, а фекалии принимают более жидкий вид?
Такое заболевание, как холера, хоть и является в настоящее время редким явлением, но все же имеет место. Если постоянно и очень болит живот, после частых и обильных испражнений появилась тошнота и рвота, кал с ярко-желтого и зеленого постепенно переходит в белый понос (водой), – нужно срочно вызывать врача. Лечение только в стационаре, и первыми лечебными действиями будут недопущение сильного обезвоживания организма, после приема солевых растворов назначают медикаментозную терапию.

При холере лечение необходимо проводить только в стационаре, при этом следить, чтобы у пациента не было обезвоживания.
При токсикологических отравлениях (спиртовые суррогаты) возникает диарея и болит живот, при передозировке лекарственными средствами также может развиться понос водой, а живот начнет болеть из-за спазмов.
Болит живот при поносе – в этом могут быть повинны следующие виды шигелл: Sh. Sonnei, Sh. Boydi, Sh. Dysenteriae?, Sh. Flexneri, источником заражения является человек-бактерионоситель и больной. Тяжелые формы сопровождаются температурой, развивается диарея, живот болит чаще схваткообразно, в области сигмовидной кишки. Легкие формы дизентерии можно лечить в домашних условиях, при тяжелых обязательна госпитализация.
- Диарея, газы и болит живот
Это следствие дисбактериоза, который так же, как и при поносе водой, не бывает самостоятельным заболеванием. При сильном метеоризме живот может быть не мягкий, а напоминает воздушный шарик, лечение дисбактериоза основано сугубо на причинах, его спровоцировавших. Как правило, у взрослых это погрешности в питании или длительное лечение антибиотиками.
Различные виды и цвет жидкого поноса очень информативны для специалиста, поэтому будет намного лучше, если при первых признаках поноса водой не заниматься самолечением, а получить исчерпывающую консультацию у врача. Большинство взрослых людей боятся при сильном расстройстве стула направления в инфекционное отделение, этого не стоит делать, так как при неинфекционных причинах развития жидкого стула лечение будет проходить дома. При наличии серьезной инфекции и поноса водой лечение дома не эффективно, а время будет упущено.
Понос с водой (или диарея) может сигнализировать о серьезных проблемах в организме у взрослого человека, поэтому важно знать причины возникновения данного симптома. Давайте разберемся, какие действия необходимо предпринять в такой ситуации.
От чего бывает понос водой
Среди причин, которые вызывают понос водой у взрослого человека, некоторые зависят от действий самого пострадавшего. При соблюдении правил гигиены можно избежать неприятных последствий. Поводом для других являются особенности организма. Вот основные факторы, при которых может возникать диарея:
- некачественная вода;
- немытые фрукты, овощи;
- употребление несовместимых продуктов;
- отравление ядами;
- аллергия на продукты;
- реакция на прием лекарственных средств;
- беременность у женщин;
- отравление некачественной пищей.

Отдельно следует сказать о поносе с водой, вызванном заболеваниями. Ситуация требует обращения к доктору. Причинами в таких случаях являются:
- ротавирусные инфекции;
- дисбактериоз;
- бактериальные инфекции;
- неправильное переваривание пищи;
- кишечные кровотечения;
- непроходимость желчного пузыря;
- хронические заболевания – колит, энтерит;
- вирусные инфекции;
- заболевания кишечника;
- пищевые интоксикации;
- инфекционные заболевания ЖКТ.
Чем опасен водянистый стул у взрослого
Сильный понос водой у взрослого человека может иметь очень серьезные последствия. Поскольку в этой ситуации происходит огромная потеря жидкости в тканях и органах, это может вызвать обезвоживание всего организма. Вследствие этого процесса:
- сгущается кровь;
- образуются тромбы;
- нарушаются обменные процессы;
- происходит водно-солевой дисбаланс;
- возможны инсульт, летальный исход.
Если жидкий стул водой у взрослого сопровождается болями в животе, это может сигнализировать о заболеваниях печени, поджелудочной железы. О серьезных проблемах говорит изменение цвета стула больного:
- Черный – сигнал о кишечном кровотечении. Требуется вызывать неотложную помощь.
- Белый может являться признаком непроходимости желчного пузыря из-за камня или новообразования.

Что делать при поносе – чем лечить диарею у взрослых
При появлении поноса с водой у взрослого нужно обратить внимание на длительность процесса и дополнительные симптомы. Посетите доктора, чтобы уточнить диагноз и получить рекомендации по лечению, если у вас:
- возникло подозрение на пищевое отравление;
- повышается температура;
- наблюдаются частые (более 6 раз в течение дня) позывы в туалет;
- появились резкие боли в животе;
- понос продолжается более суток.
Чем лечить понос у взрослого? Сначала остановите обезвоживание организма, для чего следует организовать для больного обильное питье. Эффективными в этой ситуации будут:
- соблюдение диеты – исключение вредных продуктов, изменение технологии приготовления;
- прием лекарственных препаратов по назначению врача;
- использование рецептов народной медицины.
Обильное питье
Как лечить понос у взрослого? Начинать следует с воссоздания водно-солевого равновесия. Поскольку все органы человека на 90% состоят из воды, ее дефицит может вызвать большие проблемы в работе организма. Опасно такое состояние для людей пожилого возраста. При поносе водой у взрослого рекомендуют принимать в большом количестве:
- минералку без газа;
- Регидрон, Оралит, разведенные в воде;
- отвар шиповника;
- чай с лимоном;
- двухдневный кефир;
- слабые бульоны.

Соблюдение диеты
Чтобы вылечить понос с водой, необходимо соблюдать диету. Важную роль при этом играет технология приготовления пищи. Необходимо полностью исключить процесс жарки, заменив его запеканием, готовкой на пару, отвариванием. Нужно исключить из рациона такие продукты питания:
- газированные напитки;
- мучную пищу;
- сладости;
- жирную пищу;
- консервы;
- маринованные заготовки;
- молоко;
- свежие фрукты, овощи;
- алкоголь.
Чтобы быстрее поправиться, нужно включить в меню блюда, помогающие избавиться от поноса. Соблюдайте диету постоянно, пока не достигнете полного выздоровления. Водянистый понос у взрослого можно остановить, если отдать предпочтение таким продуктам:
- запеченным овощам;
- кашам на воде;
- сухофруктам;
- нежирному мясу;
- отварной рыбе;
- сухарикам;
- киселю;
- кисломолочным напиткам.

Лекарственные препараты
Как вылечить диарею у взрослых, если народным рецептам вы не доверяете? Эффективно применение лекарственных препаратов, но важно знать причину появления поноса. Только врач после обследования назначит вам необходимые таблетки.
- спазмолитики – Но-шпа;
- противомикробные, сульфаниламидные препараты (при инфекционной диарее) – Фталазол;
- антибиотики – Тетрациклин;
- энтеросорбенты, выводящие токсины, – Смекта, Активированный уголь;
- противогрибковые – Интетрикс;
- антибактериальные (при пищевых интоксикациях) – Фуразолидон.
При поносе с водой помогает такой ряд препаратов:
- противомикробные (при инфекциях ЖКТ) – Энтерофурил, Экофурил;
- пробиотики (при дисбактериозе) – Линекс;
- замедляющие перистальтику кишечника – Имодиум;
- устраняющие вздутие, газообразование – Симетикон;
- растения, оказывающие вяжущее действие – корневища кровохлебки, плоды черемухи, черники.
Узнайте подробнее, какие таблетки от поноса можно приобрести в аптеке при необходимости.
Народные средства
Помощь при поносе водой могут оказать народные средства. Эффективно применение рисового отвара, который пьют в течение четырех часов через каждые 30 минут. Поможет остановить диарею у взрослого имбирный чай, где вместо заварки используют чайную ложку молотого корня растения. Пьют по ложке с интервалом полчаса. Хорошо помогают гранатовые корки. Их настой пьют трижды в день по ложке. Для приготовления:
- Измельчите кожуру одного плода.
- Добавьте стакан воды.
- 15 минут выдержите на водяной бане.
Стул как вода у взрослого причины
Водянистый стул

Характеристика каловых масс имеет большое значение. Ведь они способны менять свой характер в зависимости от заболевания. В кале может появиться слизь или прожилки крови. Отправной точкой считается характеристика нормального кала. Если толстый кишечник работает нормально, каловые массы имеют среднюю густоту, четкое оформление и равномерный окрас без посторонних вкраплений.
Наличие водянистого стула является отклонением от нормы. Каловые массы теряют форму и имеют бледный окрас. При дефекации может появиться ощущение жжения или неполного опорожнения. Масса кала состоит на 70% из воды – это норма.
Признаки водянистого стула
Выявить появление водянистого стула у вас или вашего ребенка вы можете, опираясь на такие характеристики:
- опорожнение кишечника случается более трех раз в сутки;
- увеличен общий объем каловых масс;
- появление неприятных ощущений после опорожнения;
- бесформенные каловые массы непонятного цвета.
Водянистый стул часто сопровождается диареей. Это нарушение правильной работы кишечника, когда нарушен процесс адсорбции воды и жидкости в полости тонкого кишечника. Очень часто это приводит к нарушению электролитного баланса крови и обезвоживанию.
Водянистый стул причины
Известны многие причины и предпосылки водянистого стула, как у детей, так и у взрослых. К таковым относятся нижеописанные состояния.
В большинстве случаев причиной появления водянистого стула являются кишечные инфекции. Это защитная реакция организма в ответ на проникновение в тонкий кишечник болезнетворного агента.
Иммунная система посредством вывода из организма большого количества жидкости пытается избавить его не только от патогенных бактерий, но и от продуктов их жизнедеятельности, предотвращая попадания в кровь ядов и токсинов.
Бесконтрольный прием антибиотиков. В таком случае диарея с водянистым стулом развивается из-за гибели полезной микрофлоры кишечника. Нарушаются процессы всасывания питательных веществ и жидкости. Эти негативные факторы и являются частой причиной появления жидкого стула. В основном подобные симптомы можно наблюдать у детей.
Не менее распространенная причина появления водянистого стула – синдром мальабсорбции. При таком заболевании этот симптом имеет хронический характер и может вызвать снижение массы тела, появление авитаминоза и анемии. Отличительной особенностью является появление жира в каловых массах.
Воспалительные заболевания слизистых оболочек кишечника, имеющие хроническую форму, например, болезнь Крона, полипы, язвенный колит, дивертикулез. В таких случаях водянистый стул не вызывает диарею, а лишь учащение позывов дефекации.
Причинами увеличения массовой доли жидкости в кале могут быть непереносимость компонентов питательных веществ и пищевые аллергии. Зачастую сопровождается многократной и частой диареей, которую практически невозможно купировать при помощи обычных абсорбционных и закрепляющих средств.
Водянистый стул у взрослого
Водянистый стул возникает у взрослых и детей по различным причинам. У взрослых проблемы с появлением большого количества воды в кале зачастую связано с неправильным режимом питания и соблюдением диет.
Если акт дефекации сопровождается жгучими ощущениями, это говорит о том, что биллиардная зона имеет некоторые проблемы. Причиной такого состояния является застой и массовый выход желчи, вызванный приемом желчегонных продуктов. В таких случаях водянистый стул обретает темно-коричневый окрас.
Частота опорожнения не должна превышать 4 раза. Дефекация происходит каждые 10-20 минут, спустя 40 минут после употребления послабляющей пищи.
Жидкий стул у взрослых женщин обычно появляется по причине постоянных голоданий и диет. А также он может появиться из-за чрезмерного употребления жирной пищи, раздражающих веществ и пряностей, например, алкоголя и сильно газированных напитков.
Водянистый стул у ребенка
Начинается инфекция очень внезапно – с болей в животе и поноса. Развитие кишечной инфекции часто сопровождается повышением температуры.
Дети младшего возраста страдают проблемой водянистого стула по причине инфицирования кишечника, развития дисбактериоза или пищевой аллергии.
Зачастую данный симптом проявляется при прорезывании зубов и в период введения прикорма. Новые продукты питания и чрезмерное слюноотделение способствуют появлению процесса эвакуации пищи из организма.
При этом вода полностью не всасывается, влияя на частоту актов дефекации и консистенцию каловых масс.
Нередко водянистый стул является проявлением нарушения нормальной деятельности желудочного кишечного тракта и говорит о наличии у ребенка очень серьезных заболеваний эндокринной системы. При продолжительной диарее, более шести часов – сразу же обращайтесь за помощью к врачу.
Как защитить ребенка от кишечной инфекции?
Для начала обратите внимание на посуду, из которой ест ребенок. Все тарелки, чашки и бутылочки должны быть сухими и хорошо вымытыми. Бывает, что мамочки после кипячения бутылочек оставляют в них часть влаги, которая приводит к размножению бактерий.
Также не стоит часто переливать детское питание из одной емкости в другую. Нельзя облизывать ложки, пустышки и другую посуду, из которой вы кормите ребенка. В полости вашего рта содержаться микробы, которые являются не всегда безопасными для малыша.
Водянистый стул лечение
При появлении водянистого стула, для начала проанализируйте пищевое поведение организма и общее его состояние за последние трое суток. Может вы кушали подозрительные продукты, или чувствовали тяжесть в правом подреберье, или вас преследовало чувство наполненности желудка и тошнота?
Затем проведите оценку своему состоянию по нижеописанным параметрам:
Если акты опорожнения кишечника настолько часты, что составляют более семи раз за час, при этом сопровождаются повышенной температурой тела – это симптомы острого инфицирования кишечника. Срочно обратитесь к врачу. Если в каловых массах наблюдается желчь, необходимо пить больше воды. Когда симптомы исчезнут, в обязательном порядке пройдите детальное медицинское обследование.
Если у вас не болит живот, нет температуры, и отсутствуют симптомы обезвоживания, попробуйте остановить диарею сами. Для этого используйте следующие советы:
- не принимайте пищу на протяжении 12 часов;
- разбавьте пакетик регидрон в одной литре кипяченой воды, и пейте раствор небольшими глотками на протяжении двух часов;
- каждый час принимайте по одному пакетику смекты или по пять таблеток активированного угля каждые три часа.
На время лечения диареи следует оказаться от чая, молочных продуктов, кофе, шоколада. Пейте только минеральную воду без газов и приготовленный раствор Регидрон. По истечению 12 часов, можно начать употреблять кисель, слизистые каши, пшеничные сухари, овсяное печенье.
Затем хотя бы одну неделю попейте травяной чай, наилучший вариант настой аптечной ромашки или желудочный сбор трав. Не забывайте следить за диетой. Попробуйте определить причину появления водянистого стула.
Обратитесь в медучреждение для обследования состояния желудочно-кишечного тракта.
Желтый водянистый стул
Зачастую причиной возникновения проблем с кишечником является употребление в пищу острой или немытой пищи, а также алкогольных напитков и прочих раздражителей. Диагноз, который чаще всего ставят людям с желтым жидким стулом – ротавирусная инфекция.
Ротавирус – это неклеточная форма жизни, которая может выжить даже при низких температурах, в хлорированной воде, в условиях антисептической обработки. Но, несмотря на это ротавирус можно легко удалить с поверхности продуктов при помощи обычного мытья.
Ротавирусная инфекция обсеменяет слизистую оболочку тонкого кишечника, что приводит к развитию острого воспалительного процесса (энтерит). Так по причине воспаления и нарушения усвоения определенной группы продуктов и развивается ротавирусная инфекция.
Первые признаки заболевания: рвота, повышение температуры тела, боли в животе и желтый жидкий стул, который уже на второй день болезни становиться серо-желтого оттенка (а позднее превращается в глинообразную массу). Но при этом заболевание может иметь все признаки респираторно-вирусного заболевания, другими словами кишечного гриппа.
Лечат ротавирусную инфекцию симптоматической терапией, коррекцией водно-солевого баланса, дезинтоксикацией. Пациент должен перорально принимать раствор регидрона. Также внутривенно вводятся солевые растворы (Дисоль, Хлосоль, Трисоль) и дезинтоксикационные растворы (Реополиглюкин, Гемодез). Нельзя кушать молочные продукты и цельное молоко.
Кроме ротавирусной инфекции, жидкий стул желтого цвета у взрослого может быть вызван воспалением поджелудочной железы. Обычно пациенты с такой проблемой имеют эпизоды злоупотребления алкогольными напитками, жирной или чрезмерной пищей. Кроме вздутия живота и диареи, такие пациенты страдают острыми кинжальными болями опоясывающего характера, повышением температуры тела.
Лечиться панкреатит в стационаре под бдительным наблюдением врачей. По назначению лечащего специалиста пациент лечит болезнь спазмолитиками, обезболивающими препаратами, регуляторами желудочной секреции, ферментами. В самых тяжелых случаях при наличии участка некроза поджелудочной железы, нередко требуется хирургическое вмешательство.
Источник:
Жидкий стул как вода у взрослого – причины, лечение
Сейчас довольно часто встречаются случаи, что после употребления каких-либо не слишком качественных продуктов может появиться жидкий стул у взрослого, прямо как вода. Если такая ситуация произошла, нужно четко знать, что делать, чтобы избавиться от ее симптомов.
Что же такое диарея?
В большинстве своем диарея возникает как симптоматическое проявление при нарушении в работе желудочно-кишечного тракта. При этом у больного резко повышается температура тела, начинается боль в животе, тошнота и рвота.
Источник: //kishki-boljat.ru/preparaty/vodyanistyj-stul.html
Сильный понос водой у взрослого: что делать? узнайте из нашей статьи! – Сайт об ОРВ и ЛОР заболеваниях

Диарея, напасть, которая может приключиться с каждым из нас, может иметь разные проявления. В этой статье мы поговорим о причинах и лечении поноса с водой у взрослого, недомогания, которое в медицине называется секреторной диареей.
По норме, каловые массы, которые образуются в организме, имеют достаточно плотную консистенцию, хотя в просвет пищеварительного тракта за сутки поступает около семи литров воды.
Все дело в том, что лишняя жидкость вместе с минеральными солями всасывается стенками толстого кишечника. Когда в организме по каким-либо причинам происходит сбой, кишечник перестает или, из-за повышенной перистальтики, просто не успевает всасывать воду.
В итоге, она вымывается вместе с калом. Все вышеописанное – механизм поноса в виде воды у взрослого.
Что делать, если у ребенка понос и температура 38, узнайте на нашем сайте.
Причины
- Очень жидкий стул, как вода, у взрослых может начаться после чересчур плотного обеда или ужина, перенасыщенного жирными, тяжелыми, острыми блюдами. Органы пищеварения просто не справились с такой нагрузкой, и водный понос с частичками непереваренной еды стал этому результатом.
- Пищевое отравление. Особенно нередки такие случаи летом, в жару.
В это время продукты портятся гораздо быстрее, а патогенные бактерии, находясь в комфортной для себя температуре, размножаются с удвоенной скоростью. Не только внимательно смотрите за сроком годности продуктов в магазине, но и обращайте внимание на их внешний вид и запах. Если вы любитель суши, откажитесь в жару от этого блюда.
Кстати, не стоит его покупать и в непроверенных заведениях. Блюдом из сырой рыбы проще простого отравиться, а можно и вообще подхватить кишечную инфекцию.
- Аллергия или индивидуальная непереносимость каких-либо продуктов в результате недостаточной работы органов пищеварительного тракта (недостаточная ферментация).
В качестве яркого примера можно взять непереносимость лактозы (лактазную недостаточность). В этом случае, в организме человека отсутствует особый фермент (лактаза), способный расщеплять молочный белок. Как результат – сильнейшее расстройство и понос водой.
- Прием лекарственных препаратов.
Некоторые медикаменты, которые нам необходимо принимать по той или иной причине, имеют ярко выраженный слабительный эффект. К таковым относятся антациды, антикоагулянты, препараты, нормализующие сердцебиение, лекарства, содержащие магний и железо. Спровоцировать водную диарею зеленого цвета может и курс антибиотиков.
Прием таких препаратов подавляет микрофлору кишечника, что приводит к дисбактериозу.
- Мы уже говорили о том, что заполучить расстройство пищеварения можно, просто перенервничав. Дело в том, что стрессовые ситуации сопровождаются мощным выбросом гормонов, которые в свою очередь, провоцируют водный понос.
- Многим любителям отдыха в жарких странах знакомо расстройство стула, которое еще называют «диарея путешественника». Возникает она из-за смены климата и необычного рациона и проходит сама, максимум, за три дня.
Но что делать, если сильный понос водой у взрослого продолжается дольше этого срока? Это значит, что причина гораздо серьезнее и нужно срочно обратиться к специалисту.
- Инфекционные заболевания кишечника, вызванные бактериями, вирусами или простейшими организмами.
К таковым относятся дизентерия, сальмонеллез, золотистый стафилококк, рота вирус (желудочный или кишечный грипп) и другие. При кишечных инфекциях, кроме жидкого стула, может быть и рвота, скорее всего, поднимется температура. Вы ощутите сильную слабость и головогружение.
Лечение такого рода заболеваний в обязательном порядке должно осуществляться под контролем врача, иначе последствия могут быть крайне неприятными.
- Заболевания органов желудочно-кишечного тракта (хронические и в острой форме), такие, как гастрит, язвенные болезни, колит. При таких болезнях характерна диарея на протяжении длительного времени, кстати, по каким кроме этой она может возникнуть, узнайте, прочитав еще одну нашу статью.
- Диарея водой характерна при отравлении ядами и токсичными веществами. Это может быть ртуть, свинец или мышьяк. С подобным недомоганием вы столкнетесь при отравлении грибами. Кроме воды и кала в испражнениях будет большое количество слизи.
Диагностика
Диагностировать, по какой причине вы оказались прикованы к уборной, самостоятельно не стоит и пытаться.
Даже если вы сто раз переболели рота вирусом, наблюдали, как проходит это заболевание у детей, родителей, знакомых и родственников, дать гарантию, что лечение пройдет правильно, может только врач.
Ведь при таких же симптомах протекают и инфекции, вызванные бактериями и простейшими микроорганизмами, и терапия в этом случае будет значительно отличаться. Поэтому, не будьте самонадеянны, и обратитесь к врачу, а он, в свою очередь, назначит ряд анализов:
- Анализ кала (общий, на гельминтов, на дисбактериоз, копрограмма)
- Анализ крови (общий, биохимия)
В зависимости от заболевания, может понадобиться ультразвуковое исследование, рентген, романоскопия, ирригоскопия и пр.
Лечение
Что делать, если у взрослого сильная диарея водой? Вот несколько важных правил, которых необходимо придерживаться в этом случае:
- Если, кроме поноса, у вас температура, рвота и прочие опасные симптомы, о которых мы уже упоминали, а также в том случае, если диарея длится более трех дней — вызывайте врача. В некоторых случаях (например, если вы теряете сознание, или температура подскочила до 40), не ждите участкового доктора, срочно звоните в «неотложку».
- При сильной диарее крайне велик риск обезвоживания, а это состояние и само по себе очень опасно. Чтобы его избежать, соблюдайте питьевой режим. При рвоте нужно пить маленькими глоточками, так как большой глоток может спровоцировать новый приступ. Для того, чтобы восстановить баланс солей, вымываемых во время поноса вместе с водой, принимайте водно-солевые растворы.
- Лечение водянистого поноса у взрослого серьезными препаратами может проходить только под контролем врача. Поэтому запрещено самостоятельно пить что-либо, кроме сорбентов, которые, сами по себе, безвредны и не токсичны.
- Старайтесь как можно больше отдыхать. Сколько бы не было дел – прилягте, дайте организму, а в частности, кишечнику, расслабиться, ведь во время поноса он работает в усиленном режиме
- При высокой температуре примите жаропонижающее
Медикаменты
Как лечить сильную диарею с водой у взрослого с помощью аптечных препаратов? Нужен комплексный подход. Подробнее о лекарствах от поноса для взрослого вы можете узнать в отдельной, посвященной этой теме статье.
- Используйте сорбенты (Смекта, активированный уголь, Полисорб, Полифепан). Они помогут очистить организм от токсинов, лишних газов и болезнетворных бактерий
- Подавить перистальтику и снизить частоту позывов к дефекации можно с помощью препаратов на основе Лоперамида (Имодиум, Лопедиум)
- Восстановит водно-солевой баланс (о необходимости этого мы упоминали чуть выше) можно такими растворами, как Регидрон и раствор Рингера
- Для нормализации кишечной микрофлоры нужно принимать препараты-пробиотики. Чтобы предупредить возникновение и развитие дисбактериоза на фоне приема антибиотиков, курс пробиотиков назначают одновременно с антибактериальной терапией.
- При водянистом стуле, начавшемся в результате стрессовой ситуации, помогут, кроме прочих, седативные препараты
- В случае кишечной инфекции будет назначена терапия антибактериальными, или противовирусными, или противогрибковыми препаратами, или кишечными антисептиками. В зависимости от того, что является возбудителем заболевания
Народная медицина
Из народных средств, при диарее с водой можно посоветовать в первую очередь настой из корок граната и отвар из коры дуба. Оба этих лекарства обладают противобактерицидным действием и содержат множество дубильных веществ, способных свести на нет жидкий стул.
Полезными в этой, не самой приятной, ситуации будут рисовый отвар, крахмальная болтушка, кисели, а также вяжущие фрукты (хурма, айва, гранат и пр.) По теме: диета от поноса взрослому.
Напитки (компоты и отвары) из черники и черемухи не только помогут расправиться с диареей за счет своих вяжущих свойств, но и справятся с нарушением водного баланса в организме.
Подробнее о народных средствах от поноса у взрослых узнайте в другой статье на нашем сайте.
Профилактика
Чтобы избежать недомогания, которому была посвящена наша сегодняшняя статья, нужно придерживаться определенных правил:
- Соблюдаем гигиену (моем руки после туалета, перед едой, после возвращения из людных мест)
- Обрабатываем свежие овощи и фрукты, прежде, чем подать их на стол
- Вся еда на нашем столе должна проходить достаточную термообработку
- Стараемся не нервничать, поддерживаем доброжелательную атмосферу дома
- Избегаем мест большого скопления народа во время эпидемий
- Не едим в незнакомых местах общественного питания
- Внимательно смотрим на сроки годности продуктов в магазине
100% пользователей считают эту статью полезной.
Источник:
Что делать при сильном водянистом поносе у взрослого?
Любые проблемы с работой кишечника не только вызывают огромный дискомфорт и рушат все планы, но и серьёзно вредят организму. И одной из самых распространённых патологий является понос водой у взрослого лечение которого должно проводиться с обязательным устранением основной причины недомогания. При этом ввиду угрозы обезвоживания, терапию нужно проводить оперативно.
Что представляет собой понос водой
При нормальной работе желудочно-кишечного тракта, в течение суток происходит до 3 актов дефекации. При этом уровень воды в кале достигает 60%. Поносом же считается явление, когда за день случается более 4 испражнений.
Водянистый понос у взрослого начинается тогда, когда патогенные организмы или некачественная пища, попадают в кишечник и не выводятся сразу.
При этом главная опасность состоит не в самих бактериях, а в токсинах, которые выделяются с продуктами их жизнедеятельности. При этом в отличие от нормального состояния, уровень воды в кале при поносе может достигать 90%.
Чаще всего проблема жидкого как вода стула, возникает в тёплые месяцы года. Это объясняется чрезвычайно низкой активностью кишечных патогенных организмов зимой.
Причины водянистого поноса
Чаще всего причины такого явления, как понос водой у взрослого заключаются в игнорировании правил личной и пищевой гигиены. Иначе говоря, человек попросту забывает о необходимости тщательного мытья рук как после улицы и контакта с животными, даже домашними, так и после посещения туалета. Кроме того, не всегда соблюдается правильная обработка продуктов питания.
Но помимо этого существует ещё немало факторов, которые провоцируют понос водой у взрослого. К ним относятся:
- недостаточное очищение питьевой воды;
- употребление не помытых овощей и фруктов;
- питание очень жирной пищей;
- длительное соблюдение монодиет или голодание;
- перенесённый сильный стресс либо длительное психологическое напряжение;
- неразборчивое питание несовместимыми друг с другом продуктами;
- употребление испортившейся пищи или токсичных продуктов;
- игнорирование повышенной чувствительности к отдельным продуктам и приём их в пищу.
Также подобное явление может возникнуть при беременности, ввиду перестройки работы всего организма, а иногда и во время приёма лекарственных средств.
Однако такое явление, когда выходит практически только вода и частый понос не прекращается, может свидетельствовать о наличии серьёзных патологий или заболеваний. Чаще всего это:
- ротавирусные кишечные инфекции;
- инфекционные поражения ЖКТ;
- кровотечения в кишечнике;
- непроходимость жёлчного пузыря;
- отсутствие необходимого количества ферментов;
- заболевание Крона;
- грипп и простуда;
- болезни хронического характера, основными среди которых являются энтерит и колит;
- неправильный обмен веществ, при котором нарушен процесс пищеварения.
Источник: //medlife-mrt.ru/pochki/silnyj-ponos-vodoj-u-vzroslogo-chto-delat-uznajte-iz-nashej-stati.html
Что такое икота и почему она возникает – причины, что является возбудителем, о какой болезни говорит симптом, как остановить, таблетки, народные средства, профилактические меры
Икота — что это такое, отчего бывает, причины возникновения
Икота у взрослых и детей – это явление, которое не представляет ничего опасного для жизни. По сути, это обычное диафрагменное сокращение, начинающееся непроизвольно и вызывающее икоту. Само состояние весьма неприятное, в определенных случаях доставляет дискомфорт и неудобство. За счет этого многие стараются найти способы и пытаются успокоить икоту. В целом вариантов много, но сокращение диафрагмы может быть патологическим, тогда без лечения не обойтись. Важно понимать, что такое икота и почему она возникает.

Что такое икота?
Приступ возникает в результате физиологического процесса, при непроизвольном сокращении диафрагмы. Основная причина – нагрузка блуждающего нерва, который есть у любого человека. Такой нерв необходим для связки всех органов и нервной системы. Расположен он в грудном отделе, проходит в брюшную полость к другим органам.
Сама диафрагма включает в себя множество мышц и сухожилий. Если есть сбои и другие проблемы с нервом, то мозг получает определенную команду, после которой случается сокращение. Голосовое отверстие становится закрытым и появляется характерный звук во время икания.
Как утверждают ученые, подобный рефлекс абсолютно не нужен современному человеку, он сохранился с тех времен, когда организм был в водной среде. Подобное состояние позволяет передвигаться жидкостям в легких эмбриона. Когда человек рождается, то надобность рефлекса пропадает, но не полностью, икота появляется у взрослого человека время от времени, по разным причинам.
Почему возникает икота?
У взрослого человека причины икоты могут быть самыми разнообразными, и часто проблема возникает в результате болезней. Если рефлекс появляется не по патологическим причинам, то провокаторами могут стать другие факторы:
- Быстрое употребление еды. Когда люди торопливо кушают, то пища не может быть нормально пережевана, за счет этого нерв получает раздражение и травмы, вот почему появляется икота.
- Чрезмерное употребление еды. При больших объемах пищи, переедании желудок начинает растягиваться и может доставать до диафрагмы, происходит ее раздражение.
- Еда в неправильном положении. В данном случае причины икоты могут быть в том, что трапеза происходит лежа, сидя в неудобной позе, за счет чего нерв сжимается и начинается рефлекс.
- Сухомятка и другие правила приема пищи. Если еда сухая, слишком горячая или холодная, то это тоже раздражает желудок и нерв.
- Сильный испуг. По данной причине икота возникает после резкого вдоха воздуха, когда человек испытывает испуг, это негативно влияет на диафрагму, что приводит к ее сокращению. Чтобы избавиться от нее достаточно успокоиться и нормализовать дыхание.
- Употребление газировок. Подобные напитки в больших объемах приводят к газообразованию и зачастую, это провоцирует повышенное давление на нерв.
- Повреждения нерва. В случае получения небольшой травмы приступы могут появляться довольно часто, в таком случае проблема пройдет после восстановления.
- Употребление спиртного. Причина икоты у взрослого нередко связана с употреблением алкоголя в больших количествах. В таком случае организм отравляется, токсины приводят к росту печени и мышечному расслаблению, поэтому пьяные нередко икают.
- Курение. Икота при курении начинается из-за многих провоцирующих факторов, среди которых сильное расслабление сфинктера, что приводит к выбросу кислот в пищевод. При курении организм получает отраву, в виде дыма.
- Переохлаждение. Причиной икоты у взрослого может быть переохлаждение, но чаще это встречается у маленьких детей.
Зная, отчего бывает икота, необходимо еще разобраться с разновидностями, а также узнать причины икоты, указывающие на определенные болезни.
Если явных оснований возникновения икоты нет, то проблема скрывается в эмоциональном фоне людей. Речь идет о психосоматике, ведь это еще один провоцирующий фактор приступа, который указывает на ненормальную привязанность к чему-либо. В данном случае от икоты надо лечиться только у компетентного доктора – психотерапевта.
Разновидности икоты
До того как проводить лечение икоты, необходимо знать все ее подвиды, ведь она бывает не только физиологической и патологической.
Нервная
Для возникновения икоты такого вида характерны различные повреждения готовы, а также психические болезни и расстройства. В некоторых случаях причина может быть в сбоях нервной системы. Нервное сокращение диафрагмы появляется во время сильного стресса и эмоционального потрясения и может быть длительное время.
Физиологическая
Физиологическое проявление рефлекса возможно у абсолютно здорового человека, при этом икота может возникнуть из-за чего угодно. Длительность ее небольшая до четверти часа, но зачастую она проходит на протяжении нескольких минут после приема стакана воды или дыхательных упражнений. Подобное состояние не вызывает осложнений.
Токсическая

Токсический приступ появляется по причине отравления разными веществами, оказывающие вред организму. В данном случае можно выделить:
- Алкогольное отравление.
- Побочные действия от лечения медикаментами.
- Отравление микробами во время инфицирования.
- Патологические сбои у людей с диабетом.
- Почечная недостаточность тяжелой формы, когда орган неспособен выводит токсины, и очищать кровь.
Токсический подвид может принимать частый или постоянный характер. В любом случае если появилась икота и не проходит длительное время, то необходимо обратиться к доктору для диагностирования и проведения необходимой терапии. Нередко такой рефлекс может указывать на развитие серьезных заболеваний.
Икота признак заболевания
Отчего возникает рефлекс и как он проявляется, если указывает на болезни? В таком случае ее длительность будет продолжаться 2 и более суток. Чтобы понять причины икоты и определить лечение, необходимо посетить доктора и пройти диагностирование. У взрослого человека постоянная икота может указывать на следующие болезни:
- Дискинезия гипермоторная. Заболевание, при котором продукты в желудке постоянно воздействуют на пищевод и провоцируют образование рефлекса. У человека дополнительно появляется жжение в груди, кашель, мускулатура на шее напрягается.
- Диафрагменная грыжа. Боли в животе, одышка и сбои работы сердца в результате смещения внутренних органов – эти симптомы могут свидетельствовать о наличии грыжи диафрагмы. Приступ появляется сразу после трапезы, а также во время смены положения туловища.
- Сбои работы легких. При разных легочных болезнях человека постоянно сопровождает сильная икота, дополнительно появляется зевота и сонливость, могут пропадать волосы.
- Шейно-грудной радикулит. В таком состоянии нарушаются части спинного мозга, диафрагма приходит к повышенному тонусу, а печенка больного смещается. При длительном приступе могут быть боли горла, чувство кома, от которого не получается избавиться.
- Сбои нервной системы. Патологии такого рода вызывает онкология, травмы, инфекционные болезни. У людей после инсульта, при склерозе и менингите и других болезнях появляется приступ в хронической форме.
- Повышенное давление в черепе. Если напала икота по такой причине, то она будет очень сильной, которую сложно выдержать и по времени довольно длительно не проходит.
- Болезни ЖКТ. Любая патология способна вызывать приступы.
- Онкоболезни. Речь идет о поражении легких, пищевода, желудка и печени.
Длительная икота признак заболевания, а если появляются дополнительные симптомы, то надо сразу обратиться к доктору. В противном случае рефлекс не даст нормальной жизни, будет выматывать человека, делая его с каждым днем слабее. При описанных заболеваниях приступ может быть от суток до нескольких дней и даже недель.
Провоцирующим фактором с медицинской точки зрения могут стать последствия лечения, когда используется облучение или сильная анестезия. В некоторых случаях после операций на внутренних органах появляется приступ в хронической форме.
Лечение
Физиологический рефлекс, что несвязан с заболеваниями, проходит сам по себе, но что делать при икоте, которая длится долго и не прекращается? От подобного приступа хочет побыстрее избавиться любой человек, особенно если проблема застала на собеседовании или в любом общественном месте. Зачастую используются разные методы от задержки дыхания, употребления воды, до использования народных средств. Если проблема в заболевании, то, что делать с икотой, какие медикаменты принимать скажет только врач.
Препараты от икоты
Нередко для проведения терапии используется медикаментозное лечение, которое позволяет сократить и полностью избавить человека от приступа. У взрослых лечение икоты медикаментами надо проводить в следующих ситуациях:
- Если приступ появляется постоянно и на длительное время.
- Длительность рефлекса больше 2 дней.
- Дополнительно появляется боль и жжение в груди.
Лечение икоты проводится одним или сразу несколькими препаратами, к которым можно отнести:

- Баклофен. Лекарство является миорелаксантом центрального действия, что уменьшает диафрагменные сокращения, оказывает спазмолитическое действие.
- Хлорпомазин. Входит в группу нейролептиков, что может притупить рефлексы, уменьшить непроизвольную активность, а также снижает влияние раздражителей. В начале лечения икоты средство вводится инъекционно, а когда острые приступы проходят, проводится лечение таблетками.
Еще в качестве медикаментозной терапии используют прокинетики. К данной группе препаратов входит Домперидон и Итоприд, они могут нормализовать сократительные функции ЖКТ, а также ускоряют опустошение желудка. Чтобы прошла икота, некоторые медики используют:
- Омепразол
- Эзомепразол
- Лансопразол
Такие таблетки входят в группу ингибиторов протонной помпы, действие препаратов направлено на сокращение секреции соляной кислоты. Если диагностированы болезни ЖКТ, то назначаются вместе с прокинетиками для удаления приступов.
Кроме описанных медикаментов могут использовать иные средства лечения:
- Углекислые ингаляции – улучшают функции дыхательного центра.
- Ввод катера в дыхательные пути для активации нерва.
Если проблема заключается в воспалительных болезнях грудной клетки, то нужно применять новокаиновые блокады.
Домашние средства
Многих интересует, что делать, если приступ икоты застал внезапно, в таком случае можно использовать простые методы. Все они могут быть применены в домашних условиях:
- Метод подразумевает придавливание корня языка, как при вызове искусственной рвоты. За счет сокращения пищевода рефлекс блокируется. Еще можно высунуть язык и максимально сильно тянуть его от головы.
- Многие используют дыхательный способ, при котором делается глубокий вдох и необходимо задержать дыхание максимально долго. Если приступ не проходит, повторить процедуру, но выдох сделать в пакет, а последующие вдохи проводить из него.
- Можно выпить 200-300 мл холодной воды малыми глотками. Для эффективности наклониться, а пить, дотягиваясь до стакана.
- Пить воду можно и по-другому, надо сомкнуть руки за спиной в замок, попросить кого-то держать воду и максимально быстро выпить ее.
- Приступ можно убрать, если съесть или выпить очень кислой или горькой продукт.
- Некоторым помогает обычная щекотка.
- Можно применить спортивный метод, который заключается на отжимании или качании брюшных мышц.
Зная, что представляет собой икота и как с ней бороться, можно подобрать быстрый и подходящий метод, а когда приступ застанет в людном месте сразу его использовать для купирования неприятного ощущения.
Универсального метода лечения не существует, поэтому нужно пробовать разные варианты. При патологическом рефлексе, необходимо следовать советам доктора, изменить образ жизни и правила питания. Это позволит не раздражать блуждающий нерв.
Что такое икота и отчего она возникает?
Установлено, что икота возникает за счет периодического сокращения некоторых дыхательных мышц, расположенных в груди и диафрагме. А вот то, какую функцию в организме она выполняет, науке пока еще точно неизвестно. Чаще всего икота возникает в ответ на какое-то раздражение желудка, когда сигнал по блуждающему нерву (вагусу) идет в мозг, а от него по диафрагмальному нерву (френикусу) направляется к диафрагме, как раз и вызывая ее сокращение, то есть икоту. Как правило, икота бывает, если человек долго не ел или же плохо пережевывал пищу, а также при употреблении большого количества жидкости. Еще она может быть следствием нервного потрясения или общего переохлаждения организма. В принципе периодически возникающая и быстро проходящая икота не опасна для организма, но если она становится мучительной и человек подолгу не может от нее избавиться, тогда это может быть признаком серьезного внутреннего заболевания. Икота возникает иногда у здоровых людей без видимой причины и, как правило, представляет собой безвредное, быстро прекращающееся явление; может появляться, например, после приема алкоголя, при переполненном желудке и др. Глубокий вдох, непродолжительная задержка дыхания, несколько глотков холодной воды облегчают или прекращают икоту. Рекомендуются также сок тысячелистника (из всего цветущего растения) по 1 стол. л. 3 раза в день после еды, сок валерианы (из свежих корней) по 1 стол. л. 2 раза в день перед едой. При отсутствии соков принимают водный настой лекарственных растений: травы пустырника — 1 часть, корневища и корня валерианы — 1 часть. 1 столовую ложку смеси заваривают в 1 стакане кипятка, настаивают 1 ч, процеживают. Принимают в теплом виде по 1/2 стакана 3 раза в день, последний прием на ночь. Иногда икота становится продолжительной и болезненной. В случаях длительной, упорной икоты необходимо обратиться к врачу.
Насколько я знаю, икота — сокращение мышц диафрагмы. Возникает, я так думаю, от резких вдохов, разговоров за едой :))
Фактически икота – это судорожные сокращения мышц диафрагмы – мышечной мембраны, разделяющей грудную и брюшную полости. При этом икающий человек издает специфические сдавленные звуки. Икота — это раздражение диафрагмы, вызывающее спазм. По сути, икота состоит из двух этапов. Первый — это непроизвольное сокращение диафрагмы. Оно происходит потому, что нервы, контролирующие её, по каким-то причинам возбуждаются (например, из-за того, что человек ел или пил слишком быстро) . Поскольку дыхание и процесс еды происходит в одно и то же время, возникает сбой. Второй этап — это выдох, в процессе которого стенки, окружающие пространство между голосовыми связками в задней части горла (голосовая щель) , смыкаются с характерным щелкающим звуком. Его мы и слышим, когда икаем. Существует множество видов лечения икоты. Некоторые люди выпивают залпом стакан воды. Другие задерживают дыхание до тех пор, пока икота не прекращается. Третьи дышат в пакет. Эти техники способны восстановить нормальный ритм диафрагмы. Возможно, это происходит благодаря снижению уровня кислорода и увеличения уровня углекислоты. Другие методы включают в себя раздражение нервной системы отвлекающими тактиками, например щекотанием носа, чтобы вызвать чихание, или вытягиванием языка.
ой-ой, как все серьезно.. . А я всегда думала, что это пузырек воздуха попадает не в то горло после быстрого поглощения пищи.
Ответы@Mail.Ru: От чего происходит икота?
Икота — это неспецифическое нарушение функции внешнего дыхания, которое возникает в результате серии судорожных толчкообразных сокращений диафрагмы и субъективно проявляется неприятными короткими и интенсивными дыхательными движениями. Она возникает иногда у здоровых людей без видимой причины и, как правило, представляет собой безвредное, быстро прекращающееся явление. Икота может возникнуть при общем охлаждении (особенно у детей раннего возраста) , при перерастяжении желудка (переполнении его пищей) , а также при раздражении диафрагмального нерва (описан случай возникновения длительной икоты с частотой сокращений диафрагмы равной частоте сердечного ритма при замыкании поврежденного провода от кардиостимулятора на диафрагмальный нерв) . Икота, возникшая в результате воздействия внешних факторов, довольно легко ликвидируется глубоким вдохом, задержкой непродолжительной дыхания или несколько глотков холодной воды. Икота может быть также симптомом некоторых заболеваний, например, в случае раздражения диафрагмы при воспалительном процессе в брюшной полости. Икота иногда становится продолжительной и болезненной. Икота возникает при некоторых заболеваниях головного и спинного мозга, а также может наблюдаться при инфаркте миокарда, инфекционных заболеваниях и психическом возбуждении. В случаях длительной, упорной икоты необходимо обратиться к врачу, который установит ее причину и назначит лечение.
Спазм диафрагмы
От того, что в желудок попадает воздух. Он туда попадает из за того, что мы спешим когда едим
Резкое сокращение диафрагмы.
Икота — это неспецифическое нарушение функции внешнего дыхания, которое возникает в результате серии судорожных толчкообразных сокращений диафрагмы и субъективно проявляется неприятными короткими и интенсивными дыхательными движениями. Она возникает иногда у здоровых людей без видимой причины и, как правило, представляет собой безвредное, быстро прекращающееся явление. Икота может возникнуть при следующих обстоятельствах: 1. Общем охлаждении (особенно у детей раннего возраста) , в особенности при алкогольном опьянении. 2. При перерастяжении желудка (переполнении его пищей) . По мнению специалистов, подобные непроизвольные сокращения мышц могут исходить от пищевода. Нарушения глотания и застревание пищи в пищеводе провоцируют нервные спазмы в том месте, где пищевод переходит в желудок. 3. При раздражении диафрагмального нерва. Так называемая «обычная» икота представляет собой проявления нервного тика. Это происходит под влиянием диафрагмального нерва, который по неизвестным причинам передает возбуждение мышцам диафрагмы. В результате возникают неконтролируемые спазмы. Икота может быть также симптомом некоторых заболеваний, например, в случае раздражения диафрагмы при воспалительном процессе в брюшной полости. Икота иногда становится продолжительной и болезненной. Икота возникает при некоторых заболеваниях головного и спинного мозга, а также может наблюдаться при инфаркте миокарда, инфекционных заболеваниях и психическом возбуждении.
от сухомятки съеденной..
Дополню интересными фактами об икоте: икота может возникнуть как.. . эпидемия (психически индуцированная икота! ) Такие случаи икотной эпидемии известны медицине: -) Один человек заражает икотой другого, а потом постепенно заражается все окружение.. . Психика- великая вещь! Медведевой В. В. описано возникновение икоты вследствие т. н. психической эпидемии. Больные — женщины, проживающие в Пинежском районе Архангельской области икали месяцами, заражаясь икотой друг от друга (пинежские икотницы) . Бывает так, что икота может послужить основанием для госпитализации икающего -если речь о неукротимой икте или вторичной икоте (когда икота- симптом серьезного заболевания) . Госпитализация может быть как плановой, так и экстренной! Под икотой понимают повторяющиеся непроизвольные сокращения диафрагмы, которые сопровождаются сильным вдохом и сокращением мышц гортани. При этом смыкаются голосовые связки, что и приводит к характерному для икоты звуку. Основной причиной этого феномена является раздражение периферических нервов диафрагмы и гортани, или же повышенной возбуждение определенных центров головного мозга. Второй причиной икоты может быть раздражение межреберных мышц, а так же других мышц, участвующих в акте дыхания. Приступы неукротимой икоты возникают у абсолютно здоровых людей, чаще у мужчин. В то же время икота может быть симптомом органического повреждения органов грудной клетки, брюшной полости или нервной системы. К наиболее частым заболеваниям, имеющим в своих проявлениях симптом икоты, можно отнести патологию нижней части пищевода и желудка. При так называемой ахалазии пищевода (снижении его тонуса и расширении) возможно смещение его нижнего отдела. Из-за этого происходит раздражение диафрагмы, т. к. желудок и пищевод лежат по разные стороны диафрагмы, соединяясь друг с другом через отверстие в ней. Раздражение диафрагмы так же происходит при патологии органов грудной клетки — плеврите, пневмонии, воспалении сердечных оболочек, или расширении стенок аорты в грудном отделе. Неукротимая икота может возникнуть при приеме алкоголя или перерастяжении желудка. Среди неврологических причин икоты надо упомянуть общую интоксикацию при приеме некоторых лекарственных препаратов — например, сульфаниламидов, — а так же при патологии почек и печени с нарушением ими выделительной функции. Приступ банальной икоты можно прервать путём задержки дыхания или дыханием в пакет, а также стимулируя рвотный рефлекс путем раздражения задней стенки глотки, провоцируя чихание. Для лечения неукротимой икоты современная западная медицина применяет лекарственные психотропные препараты — некоторые нейролептики, антидепрессанты, противосудорожные средства. В острых случаях икоты используют зондирование пищевода и желудка, ингаляции дыхательных смесей с высоким содержанием углекислоты. В тяжелых случаях применяют новокаиновые блокады нервов диафрагмы, иногда прибегают к хирургическому вмешательству — избирательной перерезке ветвей нервов, идущих к глотке и диафрагме.
Сокращение диафрагмы желудка!
от охлаждения
Почему появляется икота? Как от неё избавиться?
Икота — результат ритмически повторяющихся сокращений диафрагмы — перегородки, разделяющей брюшную полость и грудную клетку, пишет журнал «Здоровье и мы». Обычно, когда мы делаем вдох, диафрагма, сокращаясь, облегчает попадание воздуха в легкие. При выдохе диафрагма расслабляется, способствуя выходу воздуха. Если же нервные окончания, контролирующие диафрагму, раздражены, они провоцируют спазматические сокращения. При этом голосовая щель неожиданно открывается, вызывая характерный звук, появляющийся из-за внезапного прекращения доступа воздуха. Вызвать икоту способно сильное эмоциональное возбуждение или стресс, раздражение горла или желудка, алкоголь или еда всухомятку. Чаще всего она проходит сама собой через несколько минут. Только в редчайших случаях, при устойчивой, продолжительной икоте, необходимо вмешательство врача. Длящаяся часами, днями или возникающая с заметной повторяемостью, она может быть симптомом заболеваний кишечника, легких или нервной системы. В этих случаях нужно обязательно обратиться к специалисту. Что же нужно сделать для устранения нежелательной икоты? Если икота не проходит даже после предпринятых усилий, когда вы сосредоточены на своей грудной клетке и сознательно напрягаете диафрагму, напрягаетесь и пытаетесь подавить следующий, ожидаемый вами приступ икоты, то вы только осложняете положение. 1 — Проглотите небольшое количество чего-нибудь горького или кислого. При попадании чего-либо необычного в пищеварительную систему может наблюдаться исчезновение спазмов, попробуйте пососать кусочек лимона или проглотите чайную ложку уксуса. 2 — Попытайтесь подавить икоту рефлекторным путем. Положите палец на стенку глотки таким образом, как будто вы собираетесь вызвать рвоту. Однако на самом деле не надо доводить свои действия до такой степени. Таким способом вы можете прервать установившийся ритм икоты. 3 — Попробуйте заглушить икоту водой. Если выпить большой стакан воды мелкими глотками в размеренном темпе, можно добиться прекращения икоты. Таким способом смываются остатки пищи с нижней части глотки и, возможно, устраняется их раздражающее действие на проходящий в этой области нерв. Попейте воду в наклонном положении туловища. Положение типа «вверх дном» предполагает совершенно новый подход к лечению икоты. Наклоните туловище над раковиной и начинайте отпивать воду из стакана, отодвинутого как можно дальше от вас. 4 — Посыпьте немного сахара на спинку языка и проглотите его, можно размешать ложку сахарного песка в небольшом количестве пива и выпить эту смесь. 5 — Подержитесь за язык. В очередной раз, когда вас будет мучить икота, откройте пошире рот, возьмите язык, слегка потяните его и подержите несколько секунд. 6 — Как только вы прекращаете попытки прервать икоту, в игру вступает целый комплекс других мышц, и спазмы исчезают.
мне ничего не помогает
есть метод. наливаете в стакан воды. встаете делаете глоток, считаете до десяти потом еще глоток- до десяти-глоток, мне всегда помогает!
Икота — это рефлекс на удаление пищи или газов из желудка. Она может появиться при переполненном желудке, раздражении органов пищеварения горячей пищей, а может также являться симптомом некоторых заболеваний. При раздражении диафрагмы вследствие воспалительного процесса в брюшной полости икота становится продолжительной и болезненной. Икота часто возникает при некоторых заболеваниях головного и спинного мозга и может появиться при инфаркте миокарда, инфекционных заболеваниях или психическом возбуждении. Когда газ, находящийся в брюшной полости, давит на диафрагму, она давит на легкие. Из-за этого воздух не может пройти, и в момент, когда он останавливается, мы чувствуем «удар» . Средства народной медицины, помогающих избавиться от икоты. • Залить 1 стаканом кипятка 2 столовые ложки лаврового листа и настоять 1 час. Принимать по 10-15 капель. • Выпить несколько глотков холодной воды. • Взять в 1 чайную ложку немного горчицы и столового уксуса. Размешать до кашицеобразного состояния и намазать этой кашицей примерно 1/3 поверхности языка. Потерпеть 2—4 мин и прополоскать рот теплой водой. Икота проходит почти мгновенно. • В начале икоты, нужно задержать дыхание и соединить на обеих руках кончики мизинцев с большими пальцами, сделав кольцо на каждой руке. • При хронической икоте рекомендуется смазывать горло снаружи маслом из душицы, вдыхать, а иногда принимать внутрь по 2—3 капли эфирного масла 3 раза в день. • Задержать дыхание, сцепить кисти рук за спиной и, наклонившись, сделать несколько глотков воды из стакана, стоящего на столе. Икота прекратится сразу. • При стойкой икоте помогает отвар семян укропа. Залить 1 стаканом кипятка 1 чайную ложку семян, настоять 30 мин и процедить. Принимать по 1/3 стакана 3 раза в день или полоскать отваром горло. ———————————————————— Икота обычно продолжается не более 2 минут. Но не оставляйте ее без внимания, если она не унимается в течение 48 часов или случается слишком часто. Хроническая икота может быть признаком более серьезной медицинской проблемы. В этом случае, обязательно обратитесь к врачу. Здоровья вам!!!

 Почему с похмелья болит сердце? Всё по той же причине — нехватка магния. В дополнение, несмотря на мочегонный эффект, алкоголь приводит к утренним отёкам из-за неправильного распределения жидкости в кровеносном русле, которая устремляется в ткани. Отёки любого происхождения — это нагрузка на сердце, ведь главному мотору приходится дополнительно прокачивать лишние объёмы крови.
Почему с похмелья болит сердце? Всё по той же причине — нехватка магния. В дополнение, несмотря на мочегонный эффект, алкоголь приводит к утренним отёкам из-за неправильного распределения жидкости в кровеносном русле, которая устремляется в ткани. Отёки любого происхождения — это нагрузка на сердце, ведь главному мотору приходится дополнительно прокачивать лишние объёмы крови. Избыточное потоотделение. Почему потеешь с похмелья? — это один из способов избавления организма от этанола. Около 10% его удаляется в неизменном виде с помощью лёгких, потовых желёз, почек.
Избыточное потоотделение. Почему потеешь с похмелья? — это один из способов избавления организма от этанола. Около 10% его удаляется в неизменном виде с помощью лёгких, потовых желёз, почек. Первая помощь при похмелье начинается с промывания желудка. Пострадавшим, находящимся в сознании, можно это сделать и в домашних условиях.
Первая помощь при похмелье начинается с промывания желудка. Пострадавшим, находящимся в сознании, можно это сделать и в домашних условиях. Что делать в домашних условиях если с похмелья болит голова? Можно принять тысячу самых замечательных средств, но при этом не помочь организму. Головные боли — это симптом тяжёлой интоксикации. Для правильной помощи прежде всего нужно пить большое количество жидкостей. Хорошо помогает от похмелья ацетилсалициловая кислота — всем привычный «Аспирин». Для более качественной и быстрой помощи лучше подойдёт растворимый шипучий. Его помещают в стакан с водой и выпивают 1–3 раза в день. Но дозы любых препаратов корректируются индивидуально. С этой же целью от похмелья назначают «Парацетамол». Этот противовоспалительный препарат подходит для снятия головной боли из-за алкогольной интоксикации.
Что делать в домашних условиях если с похмелья болит голова? Можно принять тысячу самых замечательных средств, но при этом не помочь организму. Головные боли — это симптом тяжёлой интоксикации. Для правильной помощи прежде всего нужно пить большое количество жидкостей. Хорошо помогает от похмелья ацетилсалициловая кислота — всем привычный «Аспирин». Для более качественной и быстрой помощи лучше подойдёт растворимый шипучий. Его помещают в стакан с водой и выпивают 1–3 раза в день. Но дозы любых препаратов корректируются индивидуально. С этой же целью от похмелья назначают «Парацетамол». Этот противовоспалительный препарат подходит для снятия головной боли из-за алкогольной интоксикации. Что делать в домашних условиях если трясёт с похмелья? Помочь в этом случае, может, восстановление потери жидкости, ведь озноб является результатом обезвоживания организма. Можно использовать минеральную воду, но в неё хорошо бы добавить сахар, пару ложек лимонного сока.
Что делать в домашних условиях если трясёт с похмелья? Помочь в этом случае, может, восстановление потери жидкости, ведь озноб является результатом обезвоживания организма. Можно использовать минеральную воду, но в неё хорошо бы добавить сахар, пару ложек лимонного сока. Тошнота и рвота могут корректироваться с помощью адсорбентов. Помогает ли активированный уголь при похмелье? — да, но, если принять его как можно раньше. Этим он поможет избавиться от избытка алкоголя и от его токсических отходов. С той же целью применяется «Полисорб МП». Как его принимать от похмелья? Назначают по 1–2 ложки препарата до четырёх раз в сутки. Как принимать «Энтеросгель» при похмелье? — используют стандартную дозировку для взрослого человека — один пакетик или полторы ложки 3 раза в день. А также можно использовать любой другой сорбент. Что ещё можно сделать если тошнит с похмелья? — для избавления от этого применяют препарат «Метоклопрамид» (аналог — «Мотилиум»). Он же спасает от постоянной рвоты. Используют лекарство перед едой или до употребления жидкости.
Тошнота и рвота могут корректироваться с помощью адсорбентов. Помогает ли активированный уголь при похмелье? — да, но, если принять его как можно раньше. Этим он поможет избавиться от избытка алкоголя и от его токсических отходов. С той же целью применяется «Полисорб МП». Как его принимать от похмелья? Назначают по 1–2 ложки препарата до четырёх раз в сутки. Как принимать «Энтеросгель» при похмелье? — используют стандартную дозировку для взрослого человека — один пакетик или полторы ложки 3 раза в день. А также можно использовать любой другой сорбент. Что ещё можно сделать если тошнит с похмелья? — для избавления от этого применяют препарат «Метоклопрамид» (аналог — «Мотилиум»). Он же спасает от постоянной рвоты. Используют лекарство перед едой или до употребления жидкости. Применение соды при похмелье. Многие утверждают, что она помогает справиться с интоксикацией после злоупотребления спиртными напитками. И это оправдано. Если растворить соду в воде, сделав щелочной раствор, и пить его во время похмелья, когда pH крови сдвинут в кислую сторону, то восстановится кислотно-щелочное равновесие, что поможет избавиться от многих симптомов интоксикации.
Применение соды при похмелье. Многие утверждают, что она помогает справиться с интоксикацией после злоупотребления спиртными напитками. И это оправдано. Если растворить соду в воде, сделав щелочной раствор, и пить его во время похмелья, когда pH крови сдвинут в кислую сторону, то восстановится кислотно-щелочное равновесие, что поможет избавиться от многих симптомов интоксикации. Старый добрый огуречный рассол. Почему он быстро помогает при похмелье? Это действенный способ народной медицины избавления от симптомов отравления спиртными напитками. Дело в том, что в рассоле содержатся соль, калий, магний, иногда уксусная кислота и пряности. То есть это сбалансированный микроэлементный состав для восстановления работы сердца, нервной системы и других органов! Поэтому практически с первых глотков человек чувствует облегчение, улучшается настроение и самочувствие.
Старый добрый огуречный рассол. Почему он быстро помогает при похмелье? Это действенный способ народной медицины избавления от симптомов отравления спиртными напитками. Дело в том, что в рассоле содержатся соль, калий, магний, иногда уксусная кислота и пряности. То есть это сбалансированный микроэлементный состав для восстановления работы сердца, нервной системы и других органов! Поэтому практически с первых глотков человек чувствует облегчение, улучшается настроение и самочувствие. Можно ли пить «Корвалол», если болит сердце с похмелья? Это неэффективное и небезопасное в этом случае лекарство. Так же, как и пустырник, валерьянка и другие успокоительные средства он непредсказуем, если использовать его при похмелье. Вдобавок «Корвалол» тоже содержит алкоголь.
Можно ли пить «Корвалол», если болит сердце с похмелья? Это неэффективное и небезопасное в этом случае лекарство. Так же, как и пустырник, валерьянка и другие успокоительные средства он непредсказуем, если использовать его при похмелье. Вдобавок «Корвалол» тоже содержит алкоголь. Запивайте алкоголь достаточным количеством жидкости, чтобы не было большой стрессовой для организма потери воды спустя несколько часов.
Запивайте алкоголь достаточным количеством жидкости, чтобы не было большой стрессовой для организма потери воды спустя несколько часов. Можно ли заниматься спортом с похмелья? Даже при лёгкой алкогольной интоксикации это запрещено! Токсины в организме ухудшают работу сердца, при этом учащается его биение, повышается давление. Кроме этого, увеличивается потоотделение, а жидкости в организме из-за мочегонного эффекта алкоголя, итак, мало. Повезёт если последствий не будет, так как возможны острые нарушения работы сердца.
Можно ли заниматься спортом с похмелья? Даже при лёгкой алкогольной интоксикации это запрещено! Токсины в организме ухудшают работу сердца, при этом учащается его биение, повышается давление. Кроме этого, увеличивается потоотделение, а жидкости в организме из-за мочегонного эффекта алкоголя, итак, мало. Повезёт если последствий не будет, так как возможны острые нарушения работы сердца. Цирроз печени. Длительный запой или частые пьянки рано или поздно приведут к циррозу печени, во время которого в органе произойдут необратимые изменения, приводящие к рвоте с кровью. Кроме того, к циррозу приводит инфицирование гепатитом неизлечимой формы. Также это заболевание сопровождается увеличением живота, водянкой, болью в области печени, тошноте. Полностью цирроз вылечить не удаются, однако есть препараты, которые при постоянном приеме, здоровом образе жизни способны поставить человека на ноги и снять симптомы. При циррозе кровяные выделения в рвотной массе имеют темно-красный цвет, возможны сгустки:
Цирроз печени. Длительный запой или частые пьянки рано или поздно приведут к циррозу печени, во время которого в органе произойдут необратимые изменения, приводящие к рвоте с кровью. Кроме того, к циррозу приводит инфицирование гепатитом неизлечимой формы. Также это заболевание сопровождается увеличением живота, водянкой, болью в области печени, тошноте. Полностью цирроз вылечить не удаются, однако есть препараты, которые при постоянном приеме, здоровом образе жизни способны поставить человека на ноги и снять симптомы. При циррозе кровяные выделения в рвотной массе имеют темно-красный цвет, возможны сгустки: