Как подготовиться к осмотру проктолога?

Если Вас беспокоит выраженная боль в области заднего прохода, подготовки для осмотра не требуется. В остальных случаях явка на прием возможна только после подготовки прямой кишки к осмотру. Существуют несколько вариантов:
С помощью клизм
Важным условием для проведения осмотра является тщательное очищение толстой кишки от содержимого. Накануне обследования больным днем назначают малошлаковую диету, вечером — только чай. Исследование проводят натощак.
Для подготовки кишки к исследованию ее очищают при помощи клизм (1,5-2 литра простой воды температуры тела). Первую клизму желательно сделать накануне исследования вечером, примерно за 3-4 часа до исследования ставят еще 2 клизмы с перерывом 45 минут. Для постановки очистительной клизмы используют кружку Эсмарха. Ее можно купить практически в любой аптеке Кружка Эсмарха — это резервуар (стеклянный, эмалированный или резиновый) емкостью 1,5—2 л. У дна кружки имеется сосок, на который надевают толстостенную резиновую трубку. У резинового резервуара трубка является его непосредственным продолжением. Длина трубки около 1,5 м, диаметр—1 см. Трубка заканчивается съемным наконечником (стеклянным, пластмассовым) длиной 8—10 см Наконечник должен быть целым, с ровными краями. Предпочтительно использовать пластмассовые наконечники, так как стеклянным наконечником со сколотым краем можно серьезно травмировать кишку. После употребления наконечник хорошо моют мылом под струей теплой воды и кипятят. Рядом с наконечником на трубке имеется кран, которым регулируют поступление жидкости в кишечник. Если крана нет, его можно заменить бельевой прищепкой, зажимом и т.п.
Для клизм используйте только воду из проверенных источников (такую, которую можно пить). Для детей лучше использовать только кипяченую воду. Температура воды — около 37— 38 градусов. Более холодная вода значительно усиливает двигательную активность кишечника, вызывает неприятные болевые ощущения. Использовать для клизмы воду с температурой более 40 градусов опасно для здоровья.
Один из способов постановки клизмы заключается в следующем. Лягте на кровать ближе к краю на левый бок с согнутыми и подтянутыми к животу ногами. Под ягодицы подложите клеенку (полиэтиленовую пленку), свободный край которой опустите в ведро на случай, если не сможете удержать воду. В кружку Эсмарха налейте 1—1,5 л воды комнатной температуры, поднимите ее кверху на высоту 1—1,5 м и опустите наконечник вниз, чтобы выпустить небольшое количество воды и вместе с нею воздух из трубки. Заполните трубку (выведите немного жидкости из трубки), после чего, не опуская кружку, закройте кран на резиновой трубке. Проверьте, не разбит ли наконечник, смажьте его вазелином (мылом, растительным маслом) и, раздвинув ягодицы, введите наконечник в заднепроходное отверстие легкими вращательными движениями. Первые 3—4 см вводите наконечник по направлению к пупку, затем еще на 5—8 см — параллельно копчику. Если встречаются препятствия и трубка упирается в кишечную стенку или в твердый кал, извлеките ее на 1—2 см и откройте кран. Вода под давлением поступит в толстый кишечник. Почти сразу появится ощущение «наполнения» кишечника, позывы на стул. В эти моменты нужно уменьшить скорость подачи жидкости из кружки, закрыв кран на трубке или пережав ее. Уменьшить неприятные ощущения помогут круговые мягкие поглаживания живота.
При закупорке наконечника каловыми массами его следует извлечь, прочистить и ввести снова. Если прямая кишка наполнена калом, попробуйте размыть его струей воды. Кружку Эсмарха опорожнять нужно не полностью. Оставив на дне немного воды, чтобы в кишечник не попал воздух, закройте кран, регулирующий поступление жидкости, и извлеките наконечник. На промежность положите заранее подготовленную прокладку (тканевую, многократно сложенную ленту туалетной бумаги и т. п.), которую нужно зажать между ног.
С помощью микроклизм ПРОКТУМ
Проктум — выпускается в виде микроклизм с готовым гелем 8 мл.
Микроклизма имеет удобную форму в виде «мягкой гармошки», которая позволяет выдавить все содержимое до конца даже одной рукой.
Слабительный эффект наступает примерно через 5 минут.
Препарат УНИКАЛЕН по своим свойствам:
— не вызывает раздражения и чувства жжения,
— способствует восстановлению микрофлоры,
— обладает противовоспалительным и заживляющим действием.
Все специальные диагностические исследования проводятся только после консультации врача.
Подготовка к проктологическому осмотру.!
1.Подготовка к проктологическому осмотру
Правильная подготовка к проктологическому осмотру — необходимая процедура перед обследованием у врача-проктолога. Основной целью подготовки к проктологическому обследованию является очищение прямой кишки, это позволяет провести диагностику максимально точно.
Следует учитывать, что хотя подготовка к проктологическому осмотру и требуется в большинстве случаев, при сильных болевых ощущениях или сильном кровотечении проктолог осмотрит Вас и без нее. В этом случае для Вас важнее быстро попасть на прием, а не тратить время на подготовку на прием к проктологу. Кроме того, подготовка к проктологическому осмотру при кровотечении и болях может повредить или травмировать чувствительные и раздраженные слизистые оболочки прямой кишки, что совсем не нужно.

Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Основные способы подготовки
Существуют несколько способов того, как подготовиться к проктологическому осмотру. Ваш проктолог всегда поможет подобрать наиболее подходящий для Вас вариант.
К основным способам подготовки относят:
- Очищающие клизмы
- Очищение прямой кишки при помощи медикаментозных средств
- Прием слабительных препаратов

Посетите нашу страницу
Проктология
3.Основные способы подготовки (подробно)
Остановимся на каждом из способов подготовки к проктологическому обследованию более подробно.
1. Постановка очищающих клизм является традиционным методом подготовки к проктологическому осмотру. Возможно, этот способ трудоемкий и не из самых приятных, если можно так сказать, но зачастую именно он наиболее эффективен.
Для клизмы используется кипяченая вода комнатной температуры объемом около 1,5-2 литров. Вводить ее в прямую кишку можно при помощи спринцовки, но это не очень удобно. Предпочтительнее купить в любой аптеке специальную кружку Эсмарха. Ее объем равен рекомендуемому объему клизмы, а присоединяемая к кружке специальная резиновая трубка с наконечником и краном для контроля поступления жидкости облегчит проведение процедуры.
Если осмотр у проктолога запланирован на утро или первую половину дня, для подготовки к проктологическому осмотру клизму следует поставить дважды вечером, с интервалом около одного часа (например, в 8 и 9 часов вечера), а затем два раза утром также с интервалом один час. При этом не рекомендуется ужинать и завтракать. Если проктологическое обследование будет проводиться вечером, то рекомендуется ставить клизму накануне вечером, а затем за 1,5-2 часа до приема. Если такой возможности нет, то можно поставить ее после утреннего стула, или воспользоваться другими методами подготовки к проктологическому осмотру.
2. Очищение прямой кишки медикаментозно – более удобный метод подготовки к проктологическому обследованию. Как правило, в этом случае используются 2-3 микроклизмы «Микролакс» с уже готовым раствором, которые быстро (примерно за 1,5 часа) и довольно эффективно очищают кишечник. В этом случае препарат применяется за 2-3 часа до приема.
3. Прием слабительных препаратов — это третий способ подготовиться к проктологическому осмотру. Самые распространенные варианты – это Дюфалак (200 мл препарата растворяется в двух литрах воды. Принимать этот раствор следует начать за 16 часов до проктологического обследования, выпивая один стакан каждые 15 минут). Второй популярный вариант – это Фортранс, средство в виде порошка. 2 или 3 дозы порошка растворяются в одном литре воды каждая, и принимаются накануне обследования по одному стакану каждые 15 минут.
Этот способ подготовки к проктологическому осмотру может показаться наиболее удобным, но необходимо учитывать, что прием слабительных противопоказан при наличии признаков кишечной непроходимости (отсутствие стула в течение нескольких дней, рвота, тошнота, вздутие кишечника).
В любом случае перед проктологическим обследованием мы рекомендуем проконсультироваться с Вашим лечащим врачом-проктологом, который поможет подобрать наиболее подходящий для Вас способ подготовки к проктологическому осмотру.

О нашей клинике
м. Чистые пруды
Страница Мединтерком!
Как правильно готовиться к осмотру
ЗАПИСЬ НА ПРИЁМ 8(926)265-58-85 EMAIL: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Перед первичной консультацией у колопроктолога необходимо подготовиться к осмотру — очистить конечные отделы толстой кишки от содержимого. Это необходимо для того, чтобы информация, полученная в результате первичной консультации была наиболее полной. Следует помнить, что если причиной обращения являются сильные боли в области ануса, то подготовка к осмотру проктолога не требуется. Достаточно, если в этот день у Вас будет стул. Хирург-проктолог аккуратно проведет осмотр и без специальной подготовки. В случае необходимости Вам будет назначена терапия для снятия обострения или болевого синдрома, а уже после этого вы пройдете необходимые инструментальные обследования.
Во всех других случаях, включая безболезненные выделения крови из ануса, перед первичным обследованием, не позднее чем за 3-4 часа до приема, следует осуществить подготовку к осмотру колопроктолога, то есть очистить нижнюю часть кишечника. Самый известный способ сделать это — выполнить две очистительные клизмы по 1-2 литра каждая с интервалом между ними примерно 35-45 минут. Также существуют и альтернативные способы подготовки к осмотру проктолога, которые описаны ниже.
Накануне обследования не следует употреблять продуктов, провоцирующих метеоризм, если таковые Вам известны. Наиболее часто это капуста, виноград, яблоки и мучное, а если все-таки Вы отмечаете метеоризм — можно принять 3-4 таблетки активированного угля. Эффект от приема сорбента будет лучше, если предварительно Вы его измельчите. Если Вы записаны на прием в вечернее время, а днем нет возможности поставить клизмы, то подготовиться к осмотру можно с утра. В этом случае до приема желательно ограничить употребление пищи до минимума — не крепкий чай, яйцо, шоколад.
Методика постановки очистительной клизмы

Для постановки очистительной клизмы используют т.н. «кружку Эсмарха». Это резервуар (стеклянный, эмалированный, чаще резиновый или одноразовый пластик) емкостью 1,5—2 л. У дна резервуара имеется сосок, на который одевается резиновая трубка, которая оканчивается съемным наконечником (чаще пластмассовым) длиной 8—10 см. Наконечник должен быть целым, с ровными краями. После употребления наконечник хорошо моют мылом под струей теплой воды и кипятят. Рядом с наконечником на трубке имеется вентиль, которым регулируют поступление жидкости в кишечник. Если вентиля нет, его можно заменить бельевой прищепкой, зажимом и т. п.
Для клизм используйте только питьевую воду. Температура воды — около 25-28 градусов. Более холодная вода значительно усиливает двигательную активность кишечника, и может вызвать неприятные болевые ощущения. Использовать для клизмы воду температуры тела или выше — нецелесообразно, так как при такой температуре вода слишком быстро всасывается в кишке. Когда все готово к постановке клизмы — можно приступать.
В кружку Эсмарха налейте 1—1,5 л воды комнатной температуры, поднимите ее кверху на высоту 1—1,5 м и опустите наконечник вниз, чтобы выпустить небольшое количество воды и вместе с нею воздух из трубки. Заполните трубку (выведите немного жидкости из трубки), после чего, не опуская кружку, закройте кран на резиновой трубке.Лягте на кровать ближе к краю на левый бок с согнутыми и подтянутыми к животу ногами. Под ягодицы подложите клеенку (полиэтиленовую пленку), свободный край которой опустите в ведро на случай, если не сможете удержать воду. Смажьте наконечник вазелином (детским кремом, растительным маслом) и, раздвинув ягодицы, введите наконечник в задний проход легкими вращательными движениями. Первые 3—4 см вводите наконечник по направлению к пупку, затем еще на 5—8 см — параллельно копчику, слегка «приподняв» находящуюся снаружи часть наконечника в направлении промежности. Если встречаются препятствия и трубка упирается в кишечную стенку или в твердый кал, извлеките ее на 1—2 см и откройте кран. Вода под давлением поступит в толстый кишечник. Почти сразу появится ощущение «наполнения» кишечника, позывы на стул. В эти моменты нужно уменьшить скорость подачи жидкости из кружки, закрыв кран на трубке или пережав ее. Уменьшить неприятные ощущения помогут круговые мягкие поглаживания живота.
При закупорке наконечника каловыми массами его следует извлечь, прочистить и ввести снова. Если прямая кишка наполнена калом, попробуйте размыть его струей воды. Кружку Эсмарха опорожнять нужно не полностью. Оставив на дне немного воды, чтобы в кишечник не попал воздух, закройте кран, регулирующий поступление жидкости, и извлеките наконечник.
Желательно удерживать воду в течение 10 минут. Для этого лежите на спине и глубоко дышите. Боль, чувство распирания в животе успокаивайте поглаживанием. Если удастся, походите с введенной водой или полежите на животе. При постановке очистительной клизмы нужно следить, чтобы за один раз вводилось не более 1,5—2 л жидкости. Если необходимо поставить две клизмы подряд, следует соблюдать интервал между ними 35 — 45 минут, убедившись, что промывные воды от первой клизмы отошли полностью.
Альтернативные способы подготовки к осмотру проктолога
Если вы испытываете затруднения с постановкой клизмы, или просто не хотите «возиться», существует несколько альтернатив:
Препарат «Микролакс»
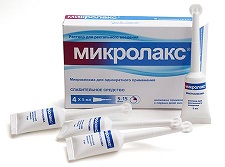
Микролакс — готовый слабительный раствор местного действия в тубах по 5 мл для однократного ректального введения — 4 шт. в упаковке. Эффект от применения микролакса наступает через 5-15 минут после введения. С помощью препарата легко очистить дистальные 20-30 см кишки, что достаточно для полноценного осмотра и ректороманоскопии. Методика применения и форма выпуска такова, что, следуя инструкции можно подготовиться к осмотру практически в любых условиях, где есть санузел — в том числе на работе и и т.п.
Микролакс действует мягко, не раздражая кишечника и не оказывая системных побочных эффектов. Учитывая безопасность Микролакса, его можно применять взрослым и детям, а также во время беременности и лактации.
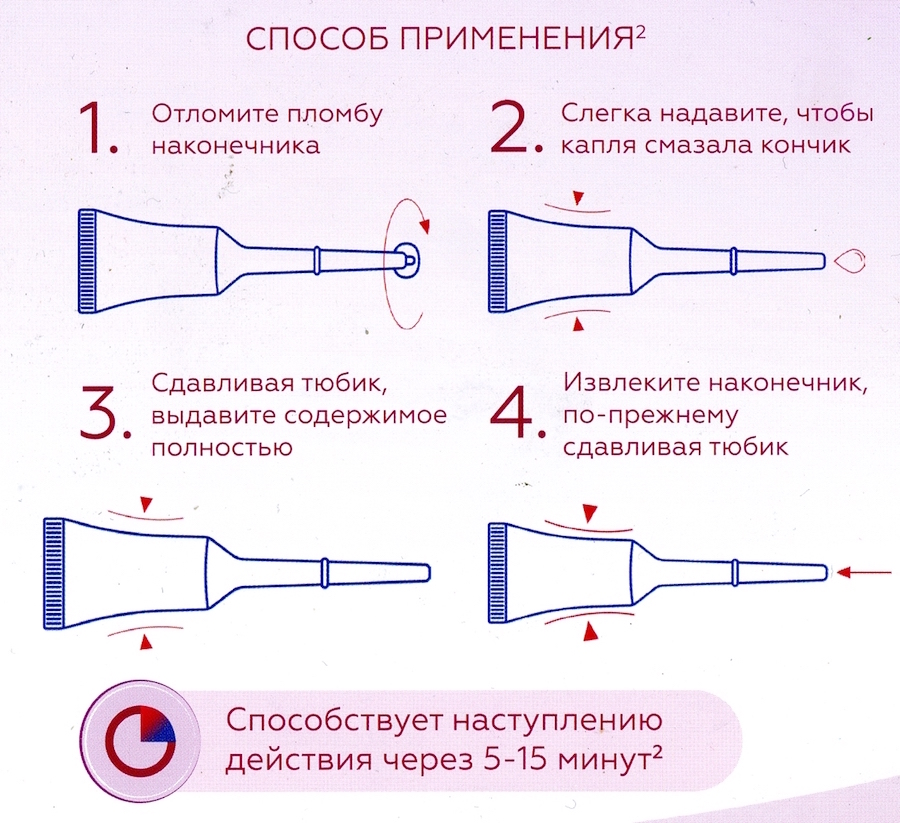
Правила применения Микролакса: отломить пломбу на наконечнике тюбика. Для облегчения процесса введения нужно слегка надавить на тюбик так, чтобы капля препарата смазала кончик клизмы. Затем следует ввести наконечник микроклизмы в прямую кишку и, сдавливая тюбик, выдавить полностью его содержимое. Извлечь наконечник, продолжая слегка сдавливать тюбик.
Для подготовки кишки к осмотру достаточно введения 2-3 х туб с интервалом в 5-10 минут. После введения препарата опорожнение как правило наступает через 5 -20 минут. Если после введения 2-ой микроклизмы опорожнения не наступает, то расстраиваться не следует — это значит вам удалось подготовиться с первого раза и в кишке нет содержимого. Если же после двух микроклизм у Вас есть сомнения в чистоте кишки — можете ввести третий раз. Применять микролакс для подготовки к обследованию следует не позднее чем за 3 часа и не ранее чем за 6 часов до осмотра.
Фортранс

Подготовка Фортрансом – наиболее эффективный способ очищения кишечника для получения максимальных результатов во время осмотра. Как показывает практика, одноразовый прием Фортранса приравнивается к трем клизмам с активированным углем. Подготовка Фортрансом либо другим препаратом, содержащим активное вещество Макрогол, перед обследованием позволит правильно очистить организм в домашних условиях.
Согласно инструкции по применению, дозировка Фортранса прямо пропорциональна массе тела. Нужно принимать 1 литр раствора препарата на 20 кг веса. Готовится такой раствор очень просто. Пакетик порошка Фортранс растворяется в литре очищенной питьевой воды. Принимать вовнутрь полученный раствор необходимо по 200 мл каждые 15-20 минут.Совет: постепенность в приеме данного лекарства очень важна. Это способствует размягчению каловых масс и полному безболезненному их выведению из организма.
Начинают пить Фортранс за день до осмотра. Однако первый прием лекарства должен быть не позднее чем за 18 часов. В инструкции советуют пить раствор в два приема, то есть его нужно применять утром и вечером. Если время осмотра назначено утром либо в первой половине дня, необходимо выпить Фортранс накануне вечером в один прием. Если после обеда, тогда препарат пьют в два приема.
Рекомендованная схема приема Фортранса
Для более эффективного правильного очищения кишечника необходимо придерживаться следующей схемы приема раствора:
Принимать препарат необходимо по времени
· В 12.00 за день перед началом колоноскопии рекомендуется последний прием пищи;
· С 14.00 до 15.00 необходимо выпить 1 литр препарата;
· С 15.00 до 16.00 – прием еще одного литра Фортранса;
· С 17.00 до 19.00 следует принять 2 литра раствора.
Как видно, Фортранс применяют каждые 15 минут по одному стакану. Перед тем как готовить раствор, посоветуйтесь с лечащим врачом, каким образом его лучше пить.
Действие препарата начинается через полтора часа после приема. Если ничего не происходит в течение трех часов, следует сделать мягкий массаж живота и немного походить. Если будет повторный прием раствора утром, тогда очищение происходит в течение получаса.
Пикопреп

Порошок для приготовления раствора нужно разводить аккуратно и строго по инструкции. В противном случае вам придется вновь покупать это недешевое лекарство. В аннотации указано, что один пакет препарата нужно разбавить водой в объеме 150-200 миллилитров. Тщательно размешайте раствор до приобретения однородной консистенции. Выпейте медикамент. Дозировка слабительного зависит от возраста пациента. В инструкции есть следующие рекомендации: дети 1-2 лет по 0,25 пакета утром и днем; с 2 до 4 лет — по половине пакета утром и в течение дня; в 4-9 лет используют 1 пакет утром и 0,5 днем; дети от 9 лет и взрослые пациенты принимают по 1 пакету за день до процедуры (вечером) и через 8 часов (утром). Нужно пить как можно больше жидкости совместно с использованием медикамента «Пикопреп». Когда начинает действовать лекарство, возникает частый стул. Нередко он приобретает жидкую консистенцию и напоминает диарею. Чтобы восполнить недостаток воды, необходимо пить. Иногда пациенту дополнительно назначается регидратационная терапия. Учитывайте, что готовый раствор хранению не подлежит.
Флит
 За день до исследования вместо завтрака выпить стакан жидкости, сразу после этого принять растворенные в 120 мл воды 45 мл Флита. Запить раствор стаканом прохладной воды (или любой прозрачной жидкости).
За день до исследования вместо завтрака выпить стакан жидкости, сразу после этого принять растворенные в 120 мл воды 45 мл Флита. Запить раствор стаканом прохладной воды (или любой прозрачной жидкости).
Вместо обеда выпивается 2-3 стакана (можно больше) прозрачной жидкости на вкус пациента. Это может быть вода, слабый чай, некрепкий бульон.
Вечером вместо ужина надо опять выпить 250 мл любой жидкости (приблизительно в 19 часов) и принять вторую дозу лекарства (45 мл), которую надо опять запить стаканом прохладной воды.
Подготовка к колоноскопии с помощью лекарства Флит, если процедура назначена после обеда.
За день до колоноскопии можно легко позавтракать и позволить неплотный обед в 12-13 часов. После 13 часов есть нельзя (пить можно без ограничения).
В 19 часов ужин заменить стаканом жидкости, принять 45 мл Флита, растворенного в 120 мл воды и запить стаканом прохладной воды. После «ужина» в течение вечера пациент должен выпить не менее 750 мл жидкости (любой).
Утром в день процедуры принять по той же схеме еще одну дозу.
Препарат «Энема Клин»
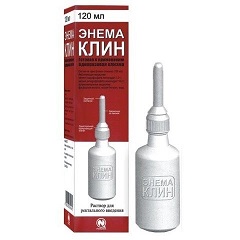
Еще один вариант солевого слабительного местного действия в готовой к применению упаковке со смазаным наконечником. Так же как и у Микролакса, действие его основано на осмотической задержке жидкости в просвете кишки. Это приводит к значительному усилению перистальтики, моментальному увеличению продукции слизи и опорожнению кишечника.
Каждые 135 мл препарата содержат: Натрия дигидрофосфат 21,6 г
Натрия гидрофосфат 8,1 г Вспомогательные вещества: Натрия бензоат 0,54 г, Вода очищенная достаточное количество до 135 мл.
Способ применения: лучше лечь на левый бок так, чтобы правая нога была согнута в коленном суставе, или обе ноги были согнуты в коленно-грудном положении. Снять защитный колпачок с бутылочки и плавно ввести наконечник в прямую кишку. Путем сдавливания бутылочки-баллона ввести жидкость в кишечник. Извлечь наконечник из прямой кишки. Необходимо сохранять указанную позу в течение 2-5 минут до появления позыва на дефекацию.
Подготовку лучше осуществлять за 2-3 часа до приема. Как правило достаточно одного введения, однако, если есть сомнения в результатах подготовки, то манипуляцию можно повторить через 15-25 минут после опорожнения.
Не зависимо от того — смогли Вы подготовиться или по каким либо причинам Вам этого сделать не удалось, перед осмотром проктолога очень важен Ваш психологический настрой. Не следует бояться осмотра. Если Вас что то пугает, подумайте — откуда берутся страхи перед осмотром врача ? Особенно если Вы идете к проктологу первый раз и у Вас еще нет каких либо объективных данных об особенностях осмотра. Если осмотр Вас пугает «как есть» или «просто так», подумайте — а стоит ли боятся чего то абстрактного, что Вам не известно? Или же страхи возникли не на пустом месте, а Вы где то вычитали негативную информацию, о том что «визит к проктологу — это ужасно»… Поверьте — слухи об «ужасах» осмотра проктолога, сильно преувеличены. Даже если Вы очень чувствительны или Вас беспокоят боли, наши доктора обладают большим опытом и имеют достаточную квалификацию, чтобы провести обследование максимально комфортно для Вас, при необходимости выполнив локальное обезболивание.
Немаловажную роль также играет и качество инструментария. Из всего многообразия диагностического оборудования мы отобрали лучшее. Оно произведено самыми известными зарубежными фирмами и сконструировано так, чтобы свести дискомфорт от обследования к минимуму. Если же Вы стесняетесь доктора-мужчину или медсестру-женщину, Вам предоставят специальные одноразовые смотровые шорты, в которых Вы будете чувствовать себя комфортно и безопасно. Возможно еще и поэтому достаточно часто после осмотра приходится слышать: — «И это ВСЕ?! А я ожидал (а) чего-то ужасного…».
Осмотр проктолога — это безопасно, легко переносится пациентами и обладает максимальной информативностью для постановки точного диагноза, который является залогом успешного лечения.
Врач проктолог специализируется на заболеваниях прямой кишки и органов, прилегающих к ней. Если проблемы со здоровьем связаны с прямым или ободочным кишечником, то помочь сможет только проктолог. Многие боятся этого доктора и откладывают к нему визит, но если в области анального кольца возникли боль, зуд или кровотечение, тянуть нельзя. Какая должна быть подготовка к приему у проктолога?
Для чего проводится осмотр проктолога


Не стоит бояться приема у врача!
На сегодняшний день у врачей благодаря современному оборудованию есть возможность диагностировать многие болезни еще в стадии развития. Для такой диагностики используется оборудование, позволяющее доктору изучить организм «изнутри». Врач проктолог с помощью ректоскопии выявляет такие заболевания:
- Геморрой
- Воспалительные процессы толстой кишки
- Непроходимость
- Язву
- Полипы
- Злокачественные образования
- Анальные трещины
- Травмы слизистой
Целью диагностики является раннее обнаружение заболевания для дальнейшего его лечения. Многие болезни, не обнаруженные вовремя, переходят в хроническую стадию или намного осложняются. Для большинства пациентов главной целью проктологического обследования является исключение злокачественных новообразований в области прямой кишки.
Как ведется проктологическое обследование
Проктологическое обследование обычно включает в себя:
- Беседу с врачом
- Пальпацию наружной и внутренней области прямой кишки
- Аноскопию (осмотр с помощью специального оборудования на глубине до 10 см)
- Ректоскопию (глубокий осмотр прибором ректоскопом)
Обследование проводится в удобном для врача и пациента положении, чаще – лежа на боку или в коленно-локтевой позиции в специальном кресле. Длительность приема в среднем занимает полчаса. Для внутреннего обследования могут быть применены обезболивающие препараты в виде гелей. Осмотр проктолога – процедура безопасная, и обычно пациенты ее хорошо переносят. Но для того, чтобы доктор хорошо осмотрел прямую кишку, ее стенки должны быть очищены от содержимого.
Экстренный прием проктолога проводится без специальной подготовки. Такие приемы проводятся если у пациента кровотечение или кишечная непроходимость.
Когда это необходимо больному будет назначена лекарственная терапия для снятия боли или остановки кровотечения. После этого будет проведено инструментальное или аппаратное исследование. Врач в этом случае для исследования будет использовать специальный эндоскоп, в котором имеется широкий биопсионный канал и постоянное орошение оптического устройства.
Как правильно подготовится к приему
Эффективность обследования напрямую зависит от подготовки к нему. Подготовка к приему проктолога может проводиться любым способом, в результате которого стенки кишечника очистятся. Способы очистки кишечника:
- Диета
- Клизма
- Слабительные лекарственные средства
И, конечно, не стоит забывать про психологический настрой – ведь от этого тоже может зависеть эффективность обследования.
Очищение кишечника с помощью диеты


Прием у проктолога
Для страдающих запорами диетологи рекомендуют перейти на специально разработанную для очистки кишечника диету.
1-ый вариант диеты
Исключить из меню:
- Овощи
- Фрукты
- Ягоды
- Бобовые
- Черный хлеб
Рекомендуется:
Переходить на такой рацион лучше за несколько дней до приема проктолога. Вечером накануне приема врача можно пить только жидкие напитки и бульон.
2-ый вариант
За сутки перед исследованием выпить 30 грамм касторового масла. Или растворить 2 столовые ложки касторки в стакане кефира. Можно принять это средство в капсулах (2 – 3 капсулы). Вместо касторового масла можно использовать раствор 30 % сернокислой магнезии в воде. Одновременно с приемом касторки или магнезии требуется исключить из меню продукты, содержащие клетчатку:
- Зелень
- Все овощи
- Ягоды
- В день приема разрешено пить чай с сахаром и обязательно нужно употреблять побольше воды.
Как правильно сделать клизму


Проктолог сможет раскрыть суть проблем с кишечником
Рекомендуется накануне приема проктолога сделать две клизмы с временным промежутком между ними в 6 часов. Для клизмы используют кружку Эсмарха – резервуар объемом 0,5-2 литра. Чаще она выполнена из резины, гораздо реже из стекла или металла, покрытого эмалью. Дно этого устройства заканчивается отверстием, которое закрывается резиновой трубочкой с пластмассовым наконечником. Этот наконечник легко снимается моется и стерилизуется.
Трубочка на конце клизмы должна быть не менее 8 см и иметь гладкую поверхность с ровными краями. На трубке также имеется специальный вентиль, позволяющий регулировать напор жидкости. Для клизмы нужна только чистая и кипяченая вода с температурой в диапазоне от 28 до 36 градусов. Более холодная вода стимулирует активность кишечника. Это может спровоцировать боль во время процедуры. Теплая вода всасывается кишечником и уменьшает эффект от клизмы.
В кружку Эсмарха набирается вода, затем устройство закрепляется на высоте. Перед тем, как ввести наконечник в анальное отверстие, нужно из трубки выпустить весь воздух, имеющийся в ней. Для этого наконечник опускают вниз и по трубочке пускают воду, открыв вентиль. После того как немного воды вытекло, нужно закрыть вентиль и приступать к процедуре. Пациент ложится на левый бок на клеенку. Смазанный вазелином или маслом наконечник осторожно вращением вводится в анальное кольцо.
Вводить наконечник клизмы следует сначала прямо (4 см), затем немного направив его вниз. Если при погружении наконечник наткнется на препятствие, следует его немного вытащить и открыть вентиль. После процедуры нужно немного полежать. Чтобы избежать быстрого опорожнения кишечника нужно перевернуться на спину и глубоко дышать, можно поглаживать живот, если появятся неприятные ощущения.
Подготовка с помощью слабительных средств


Проктолог — врач и его главное задание лечить людей!
Альтернативным способом очищения кишечника от каловых масс является прием лекарственных препаратов с послабляющим эффектом. Этот способ весьма эффективен, но у него есть один недостаток: любой лекарственный препарат, даже натуральный, имеет ряд противопоказаний и побочных эффектов. Если пациент страдает частыми запорами или диареей, то лекарственный препарат может спровоцировать осложнение этих симптомов.
Нередко эффект от слабительного препарата откладывается на длительное время или наоборот, неожиданно резко проявляется. Поэтому, выбирая метод очистки кишечника с помощь лекарств, следует получить разрешение на их прием от лечащего терапевта и проктолога. Для подготовки к проктологическому исследованию могут быть применены слабительные препараты:
- Микролакс
- Бисакодил
- Дульколокс
- Лаксатин
- Лаксбене
- Пирилакс
- Фортранс
- Лавакол
Препарат Микролакс выпускается в достаточно удобной форме в виде микроклизмы. Одна такая спринцовка предназначена для однократного применения. Эффективность от такой микроклизмы обычно достигается спустя 2 часа. Для получения нужного эффекта рекомендуется перед приемом проктолога сделать несколько таких микроклизм. Препарат Фортранс специально разработан для больных готовящихся к осмотру проктолога или к оперативному вмешательству. Но это средство противопоказано больным с диагнозами:
- Неспецифического язвенного колита
- Непроходимостью кишечника
- Болями в животе не выясненной этиологии
Все слабительные препараты имеют ряд преимуществ перед другими видами очистки кишечника:
- Не требуется постановка клизмы
- Не нужна специальная диета
- Не вызывают болей и вздутия в животе
- Можно обойтись без посторонней помощи
К недостаткам слабительных препаратов относятся ряд противопоказаний и побочных эффектов. Кроме всего прочего, перед осмотром проктолога для пациента важен психологический настрой. Нужно правильно оценивать ситуацию и понять, что каким бы ни казалось неприятным это обследование, оно необходимо для избавления от болезни. Доктор не причинит боли и не заставит пациента чувствовать моральное неудобство.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
Записаться на консультацию проктолога в Санкт-Петербурге
Консультация врача-проктолога включает эндоскопическое обследование прямой кишки (аноскопию и по показаниям ректороманоскопию), поэтому перед визитом к доктору необходимо провести подготовку кишки к осмотру. Еще каких-то 10 лет назад этот процесс объективно представлял большую проблему, так как подразумевал безальтернативное использование очистительных клизм, что требовало, помимо наличия самой клизмы, длительного времени и наличия санузла с душем, с достаточным количеством места и отсутствием мельтешащих вокруг любопытных родственников и коллег по работе. В настоящее время все сильно упростилось, благодаря появлению специальных препаратов для самоподготовки. На отечественном рынке самыми известными из них являются:
- Энема Клин
- Микролакс
Подготовка с помощью «Энема Клин» проще (достаточно одного флакона). Ниже приведены схемы подготовки обоими лекарственными средствами.
Когда можно не проводить подготовку к осмотру проктолога
Подготовку к консультации проктолога проводить не нужно, если у Вас:
- стадия обострения с выраженным болевым синдромом;
- обильное кровотечение из заднего прохода;
В таких случаях и при беременности необходимо связаться с нашими администраторами для согласования дальнейших действий.
Схема подготовки препаратом «Энема Клин»
Ужинать нежелательно (только сладкий чай, йогурт, кисломолочные продукты, негустой суп). Легкий завтрак, обед без ограничений. Одна микроклизма вводится за 2-6 часов до визита.
Схема подготовки препаратом «Микролакс»
Если обследование планируется в первой половине дня:
- Вечером накануне в 20:00 – 21:00 ч первая микроклизма.
- Через час после акта дефекации вторая микроклизма.
- Утром, в день исследования, еще одна микроклизма
Если Вы полностью не уверены, что кишечник опорожнен, утреннюю процедуру рекомендуется повторить. Ужинать нежелательно, утром можно выпить сладкий чай и йогурт. При сахарном диабете необходимо позавтракать.
Если обследование планируется во второй половине дня:
- Одна микроклизма вводится за 2-6 часов до визита.
- Вторая сразу после акта дефекации. В большинстве случаев этого достаточно.
Если Вы полностью не уверены, что кишечник опорожнен, процедуру рекомендуется повторить. Легкий завтрак, обед без ограничений.
Если подготовка представляет для вас сложности, возможно ее проведение в нашем офисе непосредственно перед приемом, информацию по данной услуге можно уточнить у администратора.
Перед осмотром проктолога
Чтобы врач проделал тщательный осмотр и сделал правильное заключение, необходима тщательная подготовка к визиту к проктологу, которая поможет сделать прямую кишку чистой от каловых масс, а кишечник по возможности опорожненным.
Подготовка к осмотру у проктолога включает два основных момента:
- очищение прямой кишки,
- соблюдение правил питания.
Очищение клизмой с водой

Если визит к врачу назначен на первую половину дня, то подготовка к осмотру проктолога будет включать проведение двух очистительных клизм: одну вечером накануне и другую за 2 часа до визита. Подготовка к приёму проктолога с помощью клизмы. Для очищения кишечника с помощью клизмы используется кружка Эсмарха. Она имеет она вид грелки емкостью около двух литров, с резиновой трубкой длиной 1,5 метра в нижней части грелки. На конце трубки крепится пластиковый наконечник длиной примерно 10 см.
Совет: Если нет опыта в применении клизмы, то делать ее лучше с помощью других людей.
В полость кружки наливается вода, пригодная для питья, с температурой, равной температуре тела. Кружка фиксируется на высоте 1,5 метров для создания давления на воду. Необходимо лечь на подготовленную клеенку на бок, ноги согнуть в коленях. Смазать наконечник и медленно ввести его в прямую кишку. Тело должно быть максимально расслабленным. После заполнения кишечника водой, лучше полежать на спине, поглаживая живот по часовой стрелке, выдержать это состояние минут десять и только потом при сильных позывах опорожнить кишечник. Для проведения клизмы с водой также рекомендуется поза «колено-локоть», при которой нужно встать на колени, опереться на локти и в таком положении заполнить кишечник водой.
Очищение микроклизмой

Если вы имеете какие-либо противопоказания для применения клизмы с водой, то подготовка к посещению проктолога в первый раз не составит вам особого труда при использовании очень мягкого средства «микролакс».
Микролакс – это микроклизма, рекомендованная для очистки прямой кишки детям до года и старше и беременным женщинам. Представляет собой капсулы с белым густым раствором емкостью 5 мл. Действие микролакса заключается в размягчении каловых масс и увеличении жидкости в кишечнике.
Применение его очень простое. Необходимо открыть капсулу, наконечник ввести в прямую кишку и выдавить содержимое внутрь. Через 15 минут средство начнет действовать.
Подготовка к осмотру проктолога
Подготовка очистительными клизмами — процесс достаточно утомительный, что до недавнего времени было одной из многочисленных причин долгих раздумий пациентов о том, действительно ли им так уж нужен визит к проктологу. В настоящее время все сильно упростилось, благодаря появлению препаратов для самоподготовки. На нашем рынке самыми известными из них являются:
- Энема Клин
- Микролакс
Подготовка с помощью «Энема Клин» проще (достаточно одного флакона). Ниже приведены схемы подготовки обоими лекарственными средствами.
Когда можно не проводить подготовку к осмотру проктолога
Подготовка к консультации проктолога не проводится, если у пациента:
- выраженный болевой синдром
- кровотечение из заднего прохода
В таких случаях и при беременности необходимо связаться с нашими администраторами для индивидуальных инструкций.
Схема подготовки препаратом «Энема Клин»
Ужинать нежелательно (только сладкий чай, йогурт, кисломолочные продукты, негустой суп). Легкий завтрак, обед без ограничений. Одна микроклизма вводится за 2-6 часов до визита.

Схема подготовки препаратом «Микролакс»
Если обследование планируется в первой половине дня:
- Вечером накануне в 20:00 – 21:00 ч первая микроклизма
- Через час после акта дефекации вторая микроклизма
Утром, в день исследования, еще одна микроклизма
Если Вы полностью не уверены, что кишечник опорожнен, утреннюю процедуру рекомендуется повторить. Ужинать нежелательно, утром можно выпить сладкий чай и йогурт. При сахарном диабете необходимо позавтракать.
Если обследование планируется во второй половине дня:
- Одна микроклизма вводится за 2-6 часов до визита
- Вторая сразу после акта дефекации
В большинстве случаев этого достаточно. Если Вы полностью не уверены, что кишечник опорожнен, процедуру рекомендуется повторить. Легкий завтрак, обед без ограничений.
Если Вы планируете визит к нам сразу после работы, либо подготовка к осмотру для Вас затруднительна по другим причинам, возможна подготовка в клинике. Более подробную информацию можно получить у наших администраторов.
Экзамен у проктолога в ОН Клиника Полтава
Комплексная проктологическая диагностика в медицинском центре «ОН Клиника Полтава» (центр проктологии) проводится с использованием анестезирующего геля, одноразовой проктологической одежды и включает в себя несколько видов исследований.
Пальцевое ректальное исследование является первой процедурой, которая является обязательной при жалобах на боль, кровотечение из анального канала, анальный зуд, запоры и другие симптомы проктологических расстройств.Исследование пальца помогает выявить многие заболевания прямой кишки: анальные трещины, геморрой, рубцовые изменения и сужение прямой кишки, доброкачественные и злокачественные новообразования, свищи. Этот метод позволяет определить возможность инструментальной диагностики. В труднодоступных местах осмотр пальца является единственным возможным способом диагностики.
Anoscopy . Во время этой процедуры проктолог осматривает прямую кишку на глубину до 10 см с помощью специального проктологического инструмента — аноскопа, который представляет собой узкую трубку и оснащен миниатюрным видеоустройством, позволяющим просматривать мельчайшие изменения слизистой оболочки.Поскольку геморроидальные узлы обычно расположены неглубоко, большинство случаев геморроя выявляется с помощью аноскопии.
Ректоскопия . Процедура, позволяющая осмотреть прямую кишку на глубину до 20 см с помощью ректороманоскопа. Помимо геморроя и трещин, которые лежат особенно глубоко, он может обнаружить опухоли прямой кишки и части сигмовидной кишки. Это особенно актуально для пациентов старше 40 лет в качестве профилактических мер, позволяющих избежать рака прямой кишки или сигмовидной кишки.Кроме того, благодаря снимкам миниатюрной камеры пациент может наблюдать за процессом заживления на экране вместе с врачом.
Большим преимуществом для пациентов «ОН Клиника Полтава» является возможность проведения обследования лежа на боку. Эта позиция позволяет пациенту расслабиться, почувствовать физический и психологический комфорт, а врач может провести полную диагностику.
По завершении обследования пациенту может быть предоставлено заключение проктолога.
Требуется подготовиться к обследованию проктологом. Вы можете сделать это самостоятельно дома. Во время встречи вы можете узнать по телефону, как правильно подготовиться к посещению проктолога.
Проктологическое обследование включает в себя:
- аноскопия;
- ректоскопия;
- осмотр пальца заднего прохода;
- консультация врача с установлением диагноза;
- определение варианта лечения (при необходимости).
Подготовка к экзамену
За день до посещения исключите из рациона кисломолочные продукты, газированные напитки, алкоголь, сырые овощи и фрукты. Утром в день приема легкий завтрак. Если визит назначен на полдень, вы должны прекратить есть за 3 часа до обследования.
Вечером накануне визита необходимо сделать две очистительные клизмы объемом 1 литр с интервалом в 1 час и одну клизму за 3 часа до посещения.Водопроводную воду можно брать, но обязательно равную температуре тела.
Если возникают проблемы с этим методом приготовления, вы можете взять слабительное «Фортранс» — 1 пакетик, разведенный в 1 литре теплой воды. Вы должны выпить один стакан слабительного в течение 1 часа вечером, накануне визита с 18:00 до 19:00.
,Физическое обследование — это обычный тест, проводимый вашим основным лечащим врачом (PCP) для проверки вашего общего состояния здоровья. PCP может быть врачом, практикующей медсестрой или помощником врача. Экзамен также известен как проверка здоровья. Вам не нужно болеть, чтобы запросить экзамен.
Физическое обследование может быть хорошим временем, чтобы задать своему PCP вопросы о вашем здоровье или обсудить любые изменения или проблемы, которые вы заметили.
Существуют различные тесты, которые могут быть выполнены во время вашего физического обследования. В зависимости от вашего возраста, истории болезни или семейного положения ваш лечащий врач может порекомендовать дополнительное обследование.
Физическое обследование помогает вашему основному лечащему врачу определить общее состояние вашего здоровья. Экзамен также дает вам возможность поговорить с ними о любой продолжающейся боли или симптомах, которые вы испытываете, или о любых других проблемах со здоровьем, которые могут у вас возникнуть.
Физикальное обследование рекомендуется проводить не реже одного раза в год, особенно людям старше 50 лет.Эти экзамены используются для:
- проверки на возможные заболевания, чтобы их можно было лечить на ранней стадии.
- . Выявление любых проблем, которые могут стать медицинскими проблемами в будущем.
- . Обновление необходимых иммунизаций.
- .
- построить отношения с вашим PCP
Подробнее: Что вы хотите знать о прививках? »
Эти экзамены также являются хорошим способом проверки уровня холестерина, артериального давления и уровня сахара в крови.Эти уровни могут быть высокими без каких-либо признаков или симптомов. Регулярное обследование позволяет вашему PCP лечить эти состояния до того, как они станут тяжелыми.
Ваш PCP также может провести медицинский осмотр перед операцией или перед началом лечения по поводу вашего заболевания.
Запишитесь на прием к PCP по вашему выбору. Если у вас есть семейный лечащий врач, он может предоставить вам медицинский осмотр. Если у вас еще нет PCP, вы можете связаться со своей медицинской страховкой для получения списка поставщиков в вашем регионе.
Правильная подготовка к физическому осмотру может помочь вам максимально использовать свое время с вашим основным лечащим врачом. Перед медицинским осмотром вы должны собрать следующие документы:
- список текущих лекарств, которые вы принимаете, включая безрецептурные препараты и любые травяные добавки
- список любых симптомов или боли, которые вы испытываете
- в результате любых недавних или соответствующие тесты
- история болезни и хирургии
- имена и контактная информация для других врачей, которых вы, возможно, недавно посещали
- , если у вас есть имплантированное устройство, такое как кардиостимулятор или дефибриллятор, принесите копию лицевой и обратной стороны карты вашего устройства
- на любые дополнительные вопросы, на которые вы хотели бы получить ответ
Возможно, вы захотите одеться в удобную одежду и избегать лишних украшений, макияжа или других вещей, которые могут помешать вашему основному лечащему врачу полностью осмотреть ваше тело.
Перед встречей с вашим основным лечащим врачом медсестра задаст вам ряд вопросов, касающихся вашей истории болезни, включая аллергию, перенесенные операции или симптомы, которые могут у вас возникнуть. Они также могут спросить о вашем образе жизни, в том числе, если вы занимаетесь спортом, курите или пьете.
Ваш PCP обычно начинает обследование с осмотра вашего тела на наличие необычных следов или наростов. Вы можете сидеть или стоять во время этой части экзамена.
Затем они могут заставить вас лечь и почувствовать ваш живот и другие части вашего тела.При этом ваш PCP проверяет консистенцию, местоположение, размер, нежность и текстуру ваших отдельных органов.
Подробнее: прохождение медицинского осмотра »
Ваш PCP будет использовать стетоскоп — устройство для прослушивания, которое врачи обычно держат за шею, — для прослушивания различных частей вашего тела. Это может включать в себя слушание ваших легких, в то время как вы делаете глубокий вдох и слушание вашего кишечника.
Ваш PCP также будет использовать стетоскоп для прослушивания вашего сердца, чтобы убедиться в отсутствии ненормальных звуков.Ваш PCP может оценить работу вашего сердца и клапана и услышать ритм вашего сердца во время обследования.
Ваш PCP также будет использовать технику, известную как «перкуссия», которая включает в себя постукивание по корпусу, как по барабану. Этот метод помогает вашему основному лечащему врачу обнаружить жидкость в тех местах, где ее не должно быть, а также определить границы, последовательность и размеры органов.
Ваш PCP также проверит ваш рост, вес и пульс (будь он слишком медленным или слишком быстрым).
Обязательно свяжитесь с вашим основным лечащим врачом, если у вас есть какие-либо проблемы на протяжении всего экзамена.Хотя вы всегда можете связаться с вашим основным лечащим врачом по мере необходимости, ваше физическое обследование — это ваше личное время, чтобы задать вопросы о чем-либо, касающемся здоровья. Если вы не понимаете какого-либо теста, который проводит ваш PCP, не стесняйтесь задавать вопросы.
После встречи вы можете заняться своими делами. Ваш PCP может связаться с вами после экзамена по телефону или электронной почте. Обычно они предоставляют вам копию результатов вашего теста и внимательно просматривают отчет. Ваш PCP укажет на любые проблемные области и сообщит вам все, что вам следует делать.В зависимости от того, что обнаружит ваш PCP, вам могут потребоваться другие тесты или проверки на более позднем этапе.
Если дополнительные тесты не требуются и проблем со здоровьем не возникает, вы назначены на следующий год.
Практический экзамен — это проверка, способен ли студент применить теоретические знания в практической жизни. Во время практического экзамена по химии вы должны проявлять особую осторожность во время проведения эксперимента из-за воздействия кислот, которые наносят вред здоровью. В этой статье я хотел бы описать, как подготовиться к практическому экзамену по химии.
Практический экзамен
Практический экзамен — это внедрение теоретических знаний в практическую работу. Из практического документа вы получили представление о том, как работать с соответствующей теорией и как она применяется в современной жизни. На практическом экзамене оцените свои способности в практических работ . У вас очень хорошие навыки практической работы, чтобы получить хорошую работу. Потому что компании нужны профессионалы с хорошими практическими навыками.Любое включение в учебный совет практического предмета во время курса, и это поможет вам ознакомиться с инструментами и узнать, как с этим обращаться, а также с процедурой работы каждого инструмента в различных областях. Сравнивать с теоретическим экзаменом практический экзамен довольно легко, любой, как это будет делать стресс, если мы получим какую-то ошибку во время экзамена. Ошибка может быть связана с вашей ошибкой или с внутренней или внешней ошибкой инструментов, которые используются на практическом экзамене.И вы не получаете практику, как в теоретической работе, поскольку весь инструмент, используемый в практической работе, не доступен в вашем доме, как в школе или колледже. Так что вы должны подготовиться к экзамену с точки зрения начала практического занятия. Так как у вас не должно быть намного больше времени для пересмотра с проведением эксперимента. Вы можете только изучать процедуры, теорию и т. Д. Таким образом, вы должны хорошо понимать основы работы и работы с инструментом или машиной во время самостоятельных занятий.Только на практическом экзамене вы сможете хорошо выполнять. Наибольшая оценка для практического экзамена идет на проведение эксперимента и получение результата. Практический экзамен состоит из следующей процедуры подачи заявки, проведения эксперимента, результатов, составления таблиц и умозаключений и viva.
Существуют разные практические экзамены по разным предметам, а также разные способы написания экзаменов. Здесь я хотел бы рассказать о практических экзаменах по химии и о том, как пройти этот экзамен.
Практический экзамен по химии
Практический экзамен по химии — это время, когда студенты могут испытывать большие трудности, так как любая маленькая ошибка может допустить ошибку в результате. Всегда соблюдайте особую осторожность во время проведения обследования. Вы должны хорошо знать концепцию каждого эксперимента, тогда только вы можете предсказать результат. Вы должны начинать подготовку со времени проведения эксперимента во время эксперимента, при проведении эксперимента необходимо соблюдать осторожность, поскольку он может иметь вероятность несчастного случая из-за использования высококонцентрированных химических веществ.
Этапы проведения практического экзамена по химии:
1. Вы задали вопрос, внимательно прочитаете вопрос и полностью поймете его, тогда только вы сможете решить, какой эксперимент выбрать для экзамена. Если вы знаете о концепции каждого эксперимента, проводимого во время урока, это совсем не трудная задача. Но вы должны тщательно продумать идеи каждого эксперимента. И найдите цель и выполните следующую процедуру после этого.
2.После того, как вы нашли и напишите цель эксперимента, следующая задача — узнать принцип конкретного эксперимента. Здесь вы должны знать основные уравнения и теории по теме. Только тогда вы сможете понять, достигли ли мы результата.
3. Затем следует выполнить процедуру эксперимента. Разные эксперименты имеют разные процедуры. Таким образом, вы должны знать, как проводить конкретный эксперимент, и вы должны знать, что необходимо для проведения эксперимента. Делая процедуру, вы должны провести эксперимент.Это основа эксперимента, который вы должны тщательно провести во время практического занятия. Только тогда вы сможете вспомнить, что делать, выполняя это. При проведении эксперимента вам следует проявлять особую осторожность, поскольку вероятность несчастного случая больше, поскольку мы используем химические вещества, такие как высококонцентрированные кислоты. И вы должны проявлять особую осторожность при приеме химикатов, пытаться взять точное количество, чтобы провести эксперимент, тогда только вы сможете получить реальный результат. И вы должны быть знакомы с каждым инструментом, с которым вы работаете во время эксперимента.И это может быть сделано из стекла, поэтому вы должны быть очень осторожны при обращении с этим оборудованием. Для оценочного эксперимента вы должны сделать взвешивание материала, стандартизацию материала и затем оценку.
4. Следующий шаг — наблюдение и запись эксперимента, который мы проводим. Здесь мы должны предоставить столбцы таблицы для ввода значения наблюдения. Следует соблюдать осторожность, когда мы наблюдаем значение. Ошибка в наблюдении может также привести к ошибке в результате и потере вашей оценки.Поэтому будьте предельно внимательны и внимательны, принимая значение и записывая его. И не забывайте вводить значение каждый раз. Так как повторно ввести значение нелегко, так как статус химических веществ изменился, для повторного ввода мы должны повторить процедуру, и это займет много времени. Поэтому всегда делайте правильные и точные показания, принимая наблюдения .
5. Следующим шагом является расчет. Здесь вы выполняете расчет с наблюдаемым значением. И вы должны знать основное уравнение для выполнения расчета.Только тогда вы можете сделать расчет в соответствии с экспериментом. И после расчета вы должны сделать результат. Результат должен содержать, с какой целью вы провели эксперимент. Предоставьте график, если это необходимо.
,
Предисловие
Обследования прямой кишки (PR) проводятся по ряду клинических причин, таких как изменение привычки кишечника, ректальное кровотечение или симптомы мочеиспускания. Это навык, который хирурги применяют ко всем пациентам, и поэтому его обычно проверяют, поскольку это важный навык, который необходимо знать.
Для целей экзаменов вам будет предоставлен манекен, однако вы должны притвориться, что это настоящий пациент, и поговорить с ним как таковым, поскольку это является частью схемы маркировки.
Этапы процедуры
Шаг 01
Мойте руки, представьтесь пациенту и выясните его личность. Объясните, что вы хотели бы сделать, и получите согласие. Это немного неудобная процедура, поэтому вы должны предупредить пациента об этом.
Для этого экзамена требуется сопровождающий.
Шаг 02
Убедитесь, что у вас есть все необходимое оборудование для станции:
- Перчатки.
- Смазка.
- тканей.
 Ректальный комплект
Реклама
Ректальный комплект
Реклама Шаг 03
Позиционирование пациента в этой процедуре очень важно. Попросите их лечь с левой стороны, вытянув колени к груди, вытолкнув ноги вперед и обнажив анус.
Шаг 04
Мойте руки и надевайте перчатки, отделяйте ягодицы и осматривайте область вокруг заднего прохода.Ищите любые отклонения, включая признаки кожи, геморрой и трещины.
 Внешний осмотр
Внешний осмотрШаг 05
После осмотра смажьте указательный палец правой руки.
 Смажьте правый указательный палец
Реклама
Смажьте правый указательный палец
Реклама Шаг 06
Скажите пациенту, что собираетесь начать процедуру.Поместите палец на задний проход так, чтобы он был направлен вперед, и приложите давление к средней линии заднего прохода.
 Оказывать давление
Оказывать давлениеШаг 07
Поддерживайте давление так, чтобы ваш палец входил в прямую кишку. Сначала вам нужно оценить анальный тонус, попросив пациента сжать палец.
 Поддерживайте давление для вставки
Поддерживайте давление для вставкиШаг 08
Систематически исследуйте каждую часть прямой кишки, проводя пальцем по часовой стрелке и против часовой стрелки по всей окружности.Вы должны чувствовать любые отклонения, такие как испражнения, выделения или язвы.
 Развертка по часовой стрелке
Развертка по часовой стрелке  Развертка против часовой стрелки
Реклама
Развертка против часовой стрелки
Реклама Шаг 09
Одной из основных причин проведения ректального обследования у мужчин является оценка предстательной железы.Это лежит спереди и всегда должно ощущаться. Вы должны проверить размер, последовательность и наличие канавки по средней линии.
Шаг 10
Уберите палец и осмотрите перчатку на цвет фекалий, а также наличие слизи или крови.
 Осмотрите перчатку
Осмотрите перчаткуШаг 11
Удалите всю смазку, оставшуюся вокруг заднего прохода, снимите и утилизируйте перчатки в мусорном баке для клинических отходов.
 Вычистить любую смазку
Реклама
Вычистить любую смазку
Реклама Шаг 12
Позвольте пациенту одеться и поблагодарить его. Мойте руки и сообщайте о своих результатах экзаменатору.
Реклама ,Узи брюшной полости грудничку подготовка: УЗИ брюшной полости грудничку: показания, подготовка, результаты, отзывы – подготовка к исследованию пищевода и желудка, можно ли перед этим кушать и пить воду, особенности у новорожденных и в 2, 3, 6, 7 лет
Как подготовить ребенка к УЗИ брюшной полости – MedPath.ru
В педиатрии УЗИ брюшной полости является популярным методом обследования, который может назначаться с самого рождения. Ему под силу выявить врожденные патологии, обнаружить заболевание на начальной стадии. Эта процедура полностью безболезненна и безопасна.
Однако для того чтобы получить точные результаты, необходимо придерживаться четкой системы подготовки. Причем этот период имеет свои особенности для младенцев грудного возраста и более старших детей. Наша статья расскажет о том, как проводится подготовка ребенка к УЗИ исследованию брюшной полости с учетом возраста ребенка.
Содержание статьи
Правила подготовки
Подготовка ребенка к УЗИ брюшной полости важна для получения точных результатов, которые позволят выставить верный диагноз. Она начинается за 3 дня до назначенного обследования. Наиболее важным является получение ультразвуковой доступности исследуемой области. Для этого брюшная полость ребенка должна быть без остатков пищи, газов, воздуха.
Если процесс пищеварения еще не закончился, то органы ЖКТ также интенсивно функционируют. Например, при этом происходит активное сокращение желчного пузыря, поджелудочная железа слегка увеличена. Во время диагностики у врача не будет возможности получения информации о точности размера органа и его состоянии. Многие родители недоумевают, как подготовить ребенка к УЗИ.
Совет: лучше исследование назначить на утреннее время, так как у малыша аппетит еще не разыгрывается в полную мощь.
Для этого даются следующие несложные рекомендации:
- Если подвергается исследованию новорожденный, то перед диагностикой следует отказаться от кормления за 3 часа до назначенной процедуры. То есть, важно определить время исследования непосредственно перед проведением очередного кормления. Когда малыш вскармливается грудью, то после еды следует выждать 3 часа, если он питается смесью – 3,5.
- Когда обследование проводится деткам от года до 3 лет, то им следует пропустить одно употребление пищи. После последнего кормления должно пройти 3 часа. Если малыш просит еды, то можно ему дать небольшое количество подслащенной сахаром воды.
- Когда диагностика проводится для деток старше 3 лет, то им под силу перенести незначительную голодовку. Для них УЗИ лучше всего назначить на раннее время. Если исследование назначено на день, то после еды должно пройти не меньше 6 часов.
- Если ребенок страдает от повышенного газообразования, то в течение трех дней ему можно попринимать Активированный уголь или Эспумизан. При этом важно, чтобы кишечник не был полным. При необходимости накануне исследования можно провести очищение клизмой.
Диетическое питание
Перед УЗИ брюшной полости ребенку необходимо обратить внимания на питание. Прежде всего следует исключить рацион, вызывающий повышенное газообразование, мешающее получению точного результата. Если ребенок не грудного возраста, то важно за 3 дня до диагностики исключить употребление:
- цельного молока;
- молочных продуктов. Перед УЗИ каши лучше готовить только на воде;
- бобовых;
- сладостей;
- капусты;
- свежих овощей и фруктов.

Врач подскажет, как продукты стоит употреблять, а от каких нужно временно отказаться Совет: если ребенок страдает от запоров или поноса, то во время подготовки ему лучше попить ферментные лекарственные средства.
В подготовительный период к диагностике брюшной полости ультразвуком разрешены к употреблению:
Свободная жидкость в брюшной полости на УЗИ — что это?
- приготовленная на воде каша;
- телятина;
- индейка;
- нежирный сорт рыбы;
- крутое яйцо;
- сыр.
Кроме соблюдения диеты, следует обращать внимание на то, что употреблять пищу лучше частыми маленькими порциями. Накануне исследования важно не кушать плотный ужин. Наиболее подходящим будет являться овощное пюре, так как у него лучшая усвояемость. Перед обследованием нельзя употреблять любую пищу, сосать конфеты, жевать резинку. Конечно, маленькому пациенту трудно подготовиться к исследованию, но это поможет получить точные результаты.
Подготовка почек
Нередко во время обследования брюшной полости также подвергаются изучению почки и мочевой пузырь. К данной процедуре также нужна индивидуальная подготовка. По сути, почечное исследование мало чем отличается от диагностики печени, поджелудочной железы. Перед УЗИ также важна подготовка диетой, исключающая повышенное газообразование.
Тем не менее имеется одно существенное отличие: хорошее наполнение мочевого пузыря. Между ультразвуковой диагностикой почек, брюшной полости должно пройти не меньше 1 часа. Этот период необходим для того, чтобы наполнился мочевой пузырь.

Пить рекомендуется негазированную воду
Желательно за два часа до назначенного обследования не мочиться. Переизбыток жидкости в мочевом пузыре может также показать неверные результаты. Поэтому, когда у ребенка возникает острая необходимость в опорожнении мочевого пузыря, то он может его незначительно опорожнить, после чего выпить еще немного воды.
Психологическая подготовка
Многие родители, которым предстоит пройти УЗИ-диагностику с ребенком в первый раз, переживают, как малыш перенесет данную процедуру. Здесь следует понять, что данное исследование совершенно безболезненно и не несет никакого дискомфорта. Единственное неудобство доставляет гель, при помощи которого датчик скользит по телу. Тем не менее, для успешного прохождения процедуры, врачи дают следующие рекомендации.
Чтобы ребеночек не замерз, лучше принести с собой теплую пеленочку или большое полотенце, так как в клинике выдаются тонкие одноразовые пеленки. На малыша следует надеть свободную одежду, которая обеспечит легкий доступ к животику. Не нужно отдавать предпочтение комбинезонам или обтягивающим кофтам. Лучше всего подойдут рубашки на молниях.
Маленькому ребенку лучше взять любимую игрушку, которая поможет его отвлечь и не даст расплакаться во время проведения процедуры. Малыша, которому уже исполнилось 3 года, можно подготовить к процедуре, рассказать о тонкостях ее проведения. Таким образом, он будет понимать все происходящее. Это избавит ребенка от необоснованного страха.

Правильный психологический настрой ребенка поможет получить верные результаты
Детям более старшего возраста УЗИ проводится с изучением сократительной возможности желчевыводящих протоков. Для этого может потребоваться какое-нибудь лакомство. К этому моменту также лучше быть готовым. Только благодаря правильной ультразвуковой подготовки врачу удастся получить верные результаты, которое позволят выявить заболевание или врожденную аномалию и, соответственно, своевременно начать лечение.
подготовка, особенности исследования новорожденных и детей до года
 Ультразвук брюшной полости у ребенка включает в себя изучение печени, селезенки, желчного пузыря, поджелудочной железы.
Ультразвук брюшной полости у ребенка включает в себя изучение печени, селезенки, желчного пузыря, поджелудочной железы.
Такая диагностика помогает выявить заболевания органов на начальных стадиях, что позволяет начать своевременный процесс лечения. УЗИ проводится в любом возрасте и даже новорожденным детям.
УЗИ брюшной полости ребенку
УЗИ не обеспечивает лучевой нагрузки. Такая процедура абсолютно безболезненна, занимает всего 15-20 минут и не наносит никакого вреда детскому организму.
УЗИ позволяет обнаружить следующие заболевания органов брюшной полости у детей:
- врожденные аномалии;
- внутренние кровотечения;
- абсцесс печени, кисты, новообразования, а также паразиты в печеночных тканях;
- реактивный панкреатит – заболевание поджелудочной железы, которое чаще всего наблюдается у грудничков;
- дискинезия желчного пузыря (нарушение моторики), холецистит, камни в желчном и водянка;
Показания для проведения УЗИ брюшной полости детям
Направление на УЗИ брюшной полости ребенку дает врач-педиатр или гастроэнтеролог.
- Новорожденным в месяц-полтора назначают диагностическое УЗИ с целью выявить врожденные патологии либо убедиться в том, что с малышом все в порядке.
- Диагностика необходима, если ребенок получил травму внутренних органов, жалуется на дискомфорт в верхних отделах живота или опоясывающие боли, чувство тяжести в правом подреберье, горечь во рту, если у него наблюдается повышенное газообразование или желтизна склер и кожных покровов.
Как подготовить ребенка к УЗИ брюшной полости?
- Оденьте ребенка так, чтобы можно было легко обеспечить доступ к зоне обследования.
- Если ребенок в настоящий момент проходит медикаментозную терапию, предупредите об этом врача.
- Желательно принести результаты предыдущих ультразвуковых исследований, если они были, для оценки динамики изменений.
Следование всем правилам о том, как готовиться к УЗИ брюшной полости ребенку, поможет получить наиболее полную картину состояния органов.
УЗИ для новорожденных детей до года
 При исследовании УЗИ брюшной полости у новорожденных необходимо:
При исследовании УЗИ брюшной полости у новорожденных необходимо:
- не кормить 2 часа до процедуры или прийти на исследование перед очередным кормление;
- не поить за 1 час до исследования.
УЗИ для детей старше года
УЗИ брюшной полости детям от года до 3 лет:
- не есть за 4 часа;
- не пить за 1 час до исследования.
Для детей старше 3 лет:
- не есть не менее 6 часов перед процедурой;
- не пить за 1 час до исследования.
Непосредственно перед УЗИ брюшной полости не рекомендуется употреблять жевательную резинку и леденцы.
Диета перед УЗИ брюшной полости
УЗИ брюшной полости выполняется натощак.
При склонности к метеоризму можно в течение нескольких дней принимать ферменты и энтеросорбенты.
Как делается УЗИ брюшной полости ребенку?
 Ультразвуковое сканирование брюшной полости и для новорожденных, и для детей постарше всегда делают одним способом – трансабдоминальным, или внешним.
Ультразвуковое сканирование брюшной полости и для новорожденных, и для детей постарше всегда делают одним способом – трансабдоминальным, или внешним.
Во время обследования пациент лежит на кушетке, а врач водит по его животу небольшим датчиком.
На кожу наносится специальный проводящий гель. Он прозрачен, не имеет запаха и не вызывает аллергии. После сеанса гель легко удаляется влажными салфетками.
Во время УЗИ диагност может поворачивать ребенка на бок, а детей постарше попросить сделать глубокий вдох или ненадолго задержать дыхание. Это нужно для того, чтобы получить более четкое изображение на мониторе.
Расшифровка результатов
Что показывает УЗИ брюшной полости у ребенка:
- УЗИ печени поможет диагностировать доброкачественные и злокачественные новообразования, абсцессы, кисты, цирроз, а также паразитов.
- УЗИ селезенки выявляет увеличение этого органа, что может указывать на различные заболевания крови.
- УЗИ желчного пузыря помогает установить холецистит, желчнокаменную болезнь и ее осложнение – водянку желчного пузыря, а также выявить такое распространенное среди детей явление, как дискинезия желчного пузыря и желчевыводящих путей.
- УЗИ поджелудочной железы нередко обнаруживает у грудных младенцев неспецифические изменения – реактивный панкреатит. Если его вовремя не вылечить, он переходит в острое или хроническое состояние, сопровождаемое резями в животе, тошнотой, рвотой и другими симптомами.
Нормальные показатели
Показатели для новорожденного:
- толщина правой доли печени – в среднем – 50 мм;
- длина селезенки – от 30 до 50 мм, в среднем – 40 мм;
- толщина поджелудочной железы – от 5 до 10 мм, в среднем – 7 мм;
- длина желчного пузыря – от 12 до 25 мм.
Родителям не стоит проводить расшифровку УЗИ брюшной полости ребенку самостоятельно. Норма варьируется для детей различных возрастов – то, что является нормой для грудного младенца, для подростка уже будет патологией.
Противопоказания для проведения УЗИ брюшной полости ребенку
Существует несколько противопоказаний, при которых нельзя делать УЗИ брюшной полости:
- открытые раны в районе живота;
- поражения кожи в области живота.
показания, подготовка, проведение и расшифровка
Содержание статьи:
Ультразвуковая диагностика является информативной и безопасной, поэтому используется для всех возрастных групп пациентов. Подобное исследование внутренних органов в том числе выполняется для новорожденных и грудничков. Оно назначается с профилактической целью или для выявления тяжести развития многих патологических состояний.
Показания и противопоказания для проведения УЗИ брюшной полости грудничкам
 Ультразвуковая диагностика внутренних органов ребенка младенческого возраста может выполняться планово в 1 месяц. Она входит в состав скринингового исследования, которое проводится для раннего выявления опасных патологий. УЗИ брюшной полости новорожденным также делают при наличии следующих жалоб:
Ультразвуковая диагностика внутренних органов ребенка младенческого возраста может выполняться планово в 1 месяц. Она входит в состав скринингового исследования, которое проводится для раннего выявления опасных патологий. УЗИ брюшной полости новорожденным также делают при наличии следующих жалоб:
- частое срыгивание;
- выраженный недобор веса или его стремительное снижение;
- наличие признаков прогрессирующей врожденной желтухи;
- присутствие неприятного запаха из ротовой полости;
- повышенная рефлюксная реакция;
- расстройство процесса дефекации, что не вызвано инфекционными причинами.
УЗИ брюшной полости обязательно делают при травмировании малыша. Диагностика назначается, если при прикосновении к животу грудного ребенка он начинает сильно плакать из-за присутствия болевого синдрома.
Противопоказаний к выполнению УЗИ для месячных детей или новорожденных нет, поскольку процедура абсолютно безопасна и безболезненна.
Подготовка к исследованию
Грудным детям перед УЗИ подготовка не требуется
Если УЗИ выполняется для новорожденного, жесткие ограничения относительно питания будут отсутствовать. В процессе подготовки к УЗИ брюшной полости грудного ребенка разрешается кормить в обычном режиме – материнским молоком или смесью. Рекомендуется лишь сделать пищевую паузу за 1-2 часа до исследования, чтобы увеличить его информативность. В отдельных случаях данное правило может быть нарушено. Если во время диагностики ребенок начал плакать и требует пищи, кормить его разрешается.
Если грудничок страдает от повышенного газообразования, рекомендуется применение газоотводной трубки. Но делать такую подготовку дома нецелесообразно. Если в процессе исследования у врача появятся трудности, он предложит родителям выполнить подобную процедуру непосредственно в своем кабинете. В некоторых случаях для предупреждения метеоризма за 2-3 суток до УЗИ педиатр назначает новорожденному прием Эспумизана. Данный препарат абсолютно безопасен для детей, поскольку воздействует исключительно на пузырьки газа в кишечнике, не попадая в системный кровоток.
Для выполнения УЗИ ребенок должен быть одет в просторную одежду, которая легко снимается. Родителям разрешается взять с собой в кабинет к врачу погремушку или любую другую яркую игрушку для привлечения внимания малыша. В процессе исследования грудничок может спать, что никак не повлияет на результаты. Чтобы ребенок был спокойным и не капризничал, его родители также должны пребывать в уравновешенном состоянии.
УЗИ брюшной полости разрешается делать в один день с другими исследованиями. Процедура может совмещаться с вакцинацией. Она не требует особой реабилитации или изменения привычного образа жизни.
Методика обследования
Ультразвуковая диагностика для детей грудного возраста проводится в следующей последовательности:
- Малыша укладывают на кушетку, которая предварительно застелена полотенцем или пеленкой.
- Родители раздевают ребенка, важно оголить живот. Памперс также следует снять.
- Врач наносит на датчик контактный гель и начинает водить прибором по животу.
- Если необходима диагностика почек, врач просит родителей перевернуть ребенка на бок.
- По завершении процедуры врач вытирает живот малыша одноразовой салфеткой или полотенцем.
Для исследования используется специальный контактный гель, не содержащий красителей и ароматизаторов. Он безопасен для детей, не вызывает аллергических реакций. Гель предотвращает проникновение воздуха в зону между ультразвуковым датчиков и кожным покровом. Пузырьки газа искажают получаемое на экране изображение внутренних органов, что делает невозможным постановку правильного диагноза.
Расшифровка результатов
 После завершения УЗИ врач выдается заключение, которое будет содержать результаты его выполнения. Расшифровку полученных данных может сделать только квалифицированный гастроэнтеролог. На отсутствие патологий указывают следующие признаки:
После завершения УЗИ врач выдается заключение, которое будет содержать результаты его выполнения. Расшифровку полученных данных может сделать только квалифицированный гастроэнтеролог. На отсутствие патологий указывают следующие признаки:
- размер внутренних органов соответствует возрасту ребенка;
- в желчном пузыре, почках отсутствую камни;
- внутренние органы имеют нормальную форму и четкие очертания;
- отсутствуют симптомы аномального строения или размещения сосудов;
- толщина стенок органов соответствует норме.
В брюшной полости должны отсутствовать признаки патологического разрастания тканей, опухоли.
Расшифровка результатов для конкретных органов
При исследовании печени врач может выявить патологически увеличенный орган. Диагностика показывает наличие в данной области кист, опухолей, абсцессов, признаков глистных инвазий. При помощи УЗИ врач обнаруживает гипоплазию, агенезию желчных протоков, которые представляют огромную опасность для жизни ребенка. Без своевременного выявления патологии и проведенного лечения он погибает. Ультразвуковая диагностика помогает выявить и много других заболеваний печени – атрезию, хлестаз, фиброз, гепатит.
Распространенными патологиями желчного пузыря, которые определяются в ходе обследования малыша, называют аномалии формы, размера или размещения органа, наличие дивертикулов. Такие патологии обычно совместимы с жизнью, но требуют определенной коррекционной терапией. Если лечение начато своевременно, развитие ребенка происходит нормально, и он не испытывает дискомфорта.
Аномалии селезенки встречаются довольно редко. Распространенные проблемы – полное отсутствие или маленькие размеры органа, дольчатость. Иногда выявляют увеличение селезенки, что чаще указывает на наличие сопутствующих патологий.
Распространенными патологиями поджелудочной железы называют:
- недоразвитость органа;
- кольцевидная железа;
- расщепление органа;
- добавочная железа;
- врожденные кисты;
- увеличение размера и неоднородность структуры поджелудочной железы, что является признаком реактивного панкреатита.
У новорожденных детей довольно часто выявляют аномалии кишечника – отсутствие или недоразвитие определенного отдела, пилоростеноз, артезия, мегаколон. У младенцев могут диагностировать болезнь Гиршпрунга, дивертикул Меккеля, аноректальные пороки.
Преимущества и недостатки метода
Основными достоинствами диагностики называют ее безопасность и доступность. Во время исследования не осуществляется вмешательства в работу внутренних органов. УЗИ при потребности можно выполнять много раз, что позволяет контролировать ход проводимого лечения.
К недостаткам метода относят его ограниченную информативность. В результате диагностики невозможно визуализировать орган в целом. Также к недостаткам относят субъективность интерпретации полученных результатов. При низкой квалификации врача некоторые патологии внутренних органов могут быть упущены.
УЗИ брюшной полости ребенку (младенцу, детям)
Ультразвуковое исследование для ребёнка начинается ещё до его рождения, когда исследуются его витальные функции, характер развития. Однако и после рождения оно не заканчивается: до года детям проводится обязательное обследование ультразвуком головного мозга, органов брюшной полости, органов мочевыделительной системы и тазобедренные суставы.
УЗИ брюшной полости ребенку – один из немногих инструментальных методов диагностики, который можно проводить без опасений Современные возможности ультразвуковой диагностики позволяют с точностью проводить обследование и оценивать состояние в детском организме, где большинство структур в несколько раз меньше, чем во взрослом. Также свободно проводят допплеровское исследование детям. УЗИ не требует анестезии и абсолютно безвредно для развивающегося организма.
Обследуемые органы
Ультразвуковая диагностика брюшной полости ребёнку включает в себя исследование органов гепатобилиарной системы:
- печень,
- жёлчный пузырь,
- желчевыводящие пути,
- брюшная часть желудочно-кишечного тракта,
- поджелудочной железы,
- селезёнка,
- лимфатические узлы (мезентериальных, чревных и других),
- крупных сосудов брюшной полости (воротная вена, брюшная аорта, нижняя полая вена, крупные сосуды внутренних органов и другие).
Кроме того, к исследованию брюшной полости у детей относится и диагностика состояния почек, почечных сосудов, мочеточников и мочевого пузыря.
При каких симптомах назначают?
Детское обследование до одного года жизни
К числу скрининговых относятся следующие исследования:
В конце первого месяца жизни
Врач обследует детей для выявления возможных нарушений здоровья ребёнка, при этом ультрасонография органов брюшной полости у ребёнка рекомендуется для проведения в числе других ультразвуковых исследований (головного мозга, тазобедренных суставов, почек).
Если педиатр заподозрит при неинструментальном (без использования специальных аппаратов) обследовании какие-либо нарушения работы сердца, он может назначить и эхокардиографию. Ультразвуковой метод исследования может быть использован и раньше – при наличии, например, родовой травмы в анамнезе или недоношенности, нарушениях развития, выявляемых при рождении.
При уменьшении массы тела
Также отдельно рекомендуется провести УЗИ при частых срыгиваниях у ребёнка и отсутствии набора массы тела (в том числе и при его уменьшении). Тогда отдельно проходят ультрасонографическое исследование желудка на предмет врождённого пилоростеноза (состояние, при котором нарушено выведение содержимого желудка дальше в двенадцатиперстную кишку). Такое состояние необходимо диагностировать на первых двух месяцах жизни, как можно раньше.
При крипторхизме
При состоянии, когда у мальчиков одно или оба яичка не опускаются из брюшной полости в мошонку (крипторхизм) может быть показано УЗИ органов данной области, в том числе для вопросов оперативного вмешательства.
Также до года детям могут проводиться скрининговые ультрасонографические обследования сердца, почек, шейного отдела позвоночника, половых органов (и мужских, и женских).
Другие ультразвуковые исследования решаются в более индивидуальном порядке при наличии показаний.
Детское обследование после одного года жизни
Для того, чтобы педиатр или другой врач смогли заподозрить возможные нарушения со стороны брюшной полости, у ребёнка должны быть такие симптомы как:
- боли в животе (пока дети не могут пожаловаться конкретно на боль, доктор понимает это при пальпации области живота – ребёнок корчится либо кричит)
- боли в спине или опоясывающие боли, или иррадиирующие в надключичную область, в поясницу и т.д.
- желтушность видимых слизистых оболочек и конъюнктив (слизистых оболочек глаз), кожи, а также кожный зуд и сыпь (особенно, если на то нет видимых причин)
- тяжесть в животе, частые нарушения стула, стойкий метеоризм
- кислый или горький вкус во рту
- нарушения свёртываемости крови (беспричинное появление кровоподтёков на коже, слизистых, длительные неостанавливаемые кровотечения), гиповитаминозы на фоне адекватного рациона и диеты, отёки
- признаки анемичности (бледность, слабость, постоянные головокружения)
- немотивированное похудение ребёнка.
Перечисленные признаки могут способствовать выявлению заболевания и у детей младше одного года.
Также патологию органов брюшной полости могут вызвать и паразитарные заболевания, которые чаще встречаются всё же у детей: различные гельминтозы (эхинококкоз, аскаридоз), паразитарные заболевания.
Подготовка ребенка к диагностике
Подготовка к УЗИ брюшной полости детям во многом схожа с подготовкой взрослого, однако не такая строгая. Подготовка начинается за несколько (2-3) дней до самого обследования, когда рекомендуется ребёнку начинать соблюдать специальную диету. По возможности нужно исключить газообразующие продукты: молочные и кисломолочные, мучные продукты, хлеб и другая выпечка, сладости (и быстрые углеводы вообще), бобовые, газированные напитки, жирные продукты, свежие фрукты и овощи. Поэтому в эти дни рацион должен состоять из нежирного мяса, яиц отварных, каш, сыра и т.д.

Что касается грудных детей, очевидно, ограничить им приём молока нельзя, однако, если в прикорм входят, например, овощные пюре, их по возможности стоит исключить. Различного рода вмешательства в рацион грудного ребёнка лучше обсудить с педиатром. Помимо диеты подготовка к УЗИ органов брюшной полости включает и ограничение пищи непосредственно перед процедурой.
Дети старше трёх лет достаточно взрослые, чтобы перенести перерыв между приёмами пищи около 6–8 часов, примерно за час до обследования также ограничивается и приём жидкостей. При необходимости вечером накануне ультрасонографии может быть выполнена очистительная клизма.
Дети старше одного года, но ещё младше трёх лет также перед процедурой не едят, но только 3 – 4 часа, им также не следует и пить около часа до начала УЗИ. Для грудных детей рекомендуется ограничить приём пищи примерно за три часа до УЗИ, что не всегда является строгим правилом. Для этого целесообразно назначать обследование сутра, когда ребёнок только проснулся, ещё не кушал.
Если у ребёнка есть склонность к метеоризму, перед процедурой целесообразно принимать мягкий сорбент, такой как эспумизан. Если есть необходимость в приёме лекарственных средств, влияющих на сократимость гладких мышц (прокинетики, спазмолитики и др.), стоит их исключить заблаговременно перед процедурой (в зависимости от их времени действия).
В целом, адекватная подготовка к УЗИ брюшной полости детям обеспечивает хорошие условия для проведения ультразвука, т.к. во-первых, снижено количество газов в кишечнике, которые препятствуют прохождению ультразвуковых волн и, во-вторых, нет сокращения гладких мышц органов пищеварения, которое могло бы несколько исказить результаты.
Также важным моментом является психологическая подготовка ребёнка к обследованию. Стоит позаботиться о том, чтобы с собой были полотенце и, если необходимо, игрушка или пустышка, чтобы можно было занять и успокоить малыша.
Как проходит процедура?
Обследуемый ложится на кушетку, на которой постелено полотенце (иногда полотенца выдают), на переднюю брюшную стенку наносится специальный акустический гель. Этот гель обеспечивает беспрепятственное прохождение ультразвука вглубь тканей.
Всё обследование занимает обычно до 20 минут. Чтобы во время процедуры ребёнку было спокойно, он не капризничал, ему можно дать игрушку или пустышку. С ребёнком постарше желательно поддерживать словесный контакт, успокоить его. В процессе проведения УЗИ врач может просить перевернуться на бок.
Вопрос безопасности
Вопрос, который наиболее волнует, когда дело касается детей. Пока нет данных о том, что ультрасонография может быть опасной в ближайшем или отдалённом периоде. Звуковая волна с частотой более 20000 Гц не вызывает таких колебаний, как менее частые (неспособные проникать в ткани) волны.
Единственное доказанное действие, которое возможно при проведении ультразвука через клетку с жидкой средой внутри – кавитация. Она представляет собой образование небольших полостей в жидкой среде с отрицательным давлением, которые тут же обратно заполняются жидкостью.
В отличие от ультразвуковой терапии мощность ультразвука при диагностике намного ниже и не концентрируется на отдельных точках. Нет оснований полагать, что это опасно для клеток, как и нет данных о том, чтобы у детей после УЗИ были какие-либо осложнения. Поэтому ультрасонография считается одним из самых безопасных методов инструментального обследования, в том числе для беременных и детям.
Что может показать УЗИ брюшной полости
В зависимости от возраста нормы показателей различных органов отличаются, однако в целом для похожих патологических процессов выявляются схожие изменения в органах.
Печень, жёлчный пузырь и жёлчные пути
Для этих органов определяется наличие кист в печени, в том числе и паразитарных (эхинококк, альвеококк), наличие паразитов в желчевыводящих путях. Кисты при гельминтозах довольно большие и неоднородные по структуре.
Исследуется печень на наличие новообразований (отличная от паренхимы печени эхоструктура), в том числе и метастатических (множественны, у детей чаще при лейкозах). Также для многих инфекционных (особенно вирусных герпетических) инфекций, которые характерны для детского возраста, могут быть осложнения в виде гепатитов – отёчная, изменена эхоструктура.
Для жёлчного пузыря исследуется его проходимость (исключается водянка пузыря). Также важно определять сократительную активность жёлчевыводящих путей на предмет дискинезии, которая может быть у детей.
Поджелудочная железа
Для исключения возможности реактивного панкреатита, который на УЗИ выявляется как отёк всей железы. Также панкреатит может быть осложнением перенесённого вирусного паротита.
Селезёнка
Как и печень, селезёнка может быть подвержена воздействию вирусов, что также будет выявлено на УЗИ – она будет отёчна и увеличена. Очень важно, что селезёнка отвечает увеличением при различных заболеваниях крови. Это могут быть как неопластические (лейкозы, реже лимфомы, другие), так и различные врождённые анемии, тромбоцитопении, лейкопении с дефектом этих форменных элементов. Также реагировать может и печень.
Мезентериальные (брыжеечные) лимфатические узлы
При воспалительных заболеваниях кишечника увеличены регионарно, соответственно области поражения.
Очевидно, что только по результатам ультразвукового исследования нельзя определить, какое заболевание у ребёнка, ведь многие признаки схожи при разных патологиях, но учёт результатов ультрасонографии в комплексном обследовании является большим подспорьем в диагностике.
Заключение
УЗИ брюшной полости для детей позволяет оценивать состояние внутренних органов ребёнка, что используется в качестве мониторинга, когда ребёнку исполняется всего месяц, и далее УЗИ является незаменимым способом визуализации, идеально подходящий для исследования в педиатрии.
Кал без запаха у взрослого почему – возможные патологии и причины появления, методы диагностирования по симптомам и профилактика заболеваний, когда нужна консультация врача
Необычный запах кала: причины и лечение
Даже если человек полностью здоров, после опорожнения кишечника в туалете всегда остается неприятный запах. Но если вдруг появился резкий запах кала, то, возможно, в организме развиваются какие-либо заболевания, хотя, зачастую это связано с продуктами питания, которые употреблялись накануне.
Запах отходов жизнедеятельности человека формируется за счет газов, которые вырабатываются в процессе переваривания и расщепления пищи.
Показатели нормы
Нормальный стул должен происходить ежедневно или каждые два дня по 1-2 раза без каких-либо натуживаний. После дефекации должно наступать чувство комфорта. Отклонением от нормы считается, если человек ходит в туалет «по-большому» один раз за трое суток, либо диарея беспокоит на протяжении 5 и более дней.

Количество кала варьируется от 150 до 400 граммов. Чем больше растительной пищи, тем больше испражнений. Цвет кала – коричневый. Отклонения в цвете допустимы после употребления определенных блюд, к примеру, при злоупотреблении морковью кал может приобретать оранжевый оттенок. Но если он приобретает темно-зеленый или черный цвет, и это длится более 5 дней, то, скорее всего, появилось заболевание: цирроз или язва.
Консистенция испражнений также может рассказать о многом. В идеале кал состоит на 30% из остатков переработанной пищи и на 30% из воды. Еще один показатель – форма каловых масс. У здорового человека они должны иметь цилиндрическую и колбасовидную форму.

Запах кала
Если организм здоров, то испражнения должны иметь неприятный, но не резкий запах. При наличии проблем с пищеварительным процессом в кишечнике начинаются застойные процессы, непереваренная пища начинает гнить, появляются патогенные бактерии и, как следствие, неприятный запах.
В целом, независимо от запаха фекалий, причины обычно стандартные — питание или определенные заболевания.
Кислый стул
Самая распространенная причина появления кисловатой вони – продукты, которые были съедены накануне. Реже, но все же некоторые заболевания могут провоцировать кислый запах кала:
- кишечные инфекции;
- болезнь Крона;
- аллергия на определенные продукты питания;
- целиакия;
- недостаточное количество фермента поджелудочной железы;
- воспалительные процессы.
Помимо вони, может появляться понос, и мучить повышенное газообразование. При острых кишечных расстройствах может наблюдаться рвота.
В грудничковом возрасте такая проблема появляется на фоне аллергической реакции на искусственный прикорм. У деток в возрасте до 2-х лет такая проблема может быть связана с ротавирусной инфекцией, колитом, дисбактериозом или бродильной дисперсией.
При повышении температуры тела на фоне кислого запаха кала до 39 градусов рекомендуется незамедлительно обратиться к врачу.
Чаще всего избавиться от этой проблемы очень просто. Нужно нормализовать питание, взрослым необходимо отказаться от приема спиртных напитков, а грудничкам следует сменить рацион питания.

Зловонный стул
Такая проблема очень часто появляется на фоне употребления большого количества овощей, которые в своем составе имеют много фитонцидов. Прежде всего, это чеснок и лук. А связано это с тем, что эти продукты уничтожают патогенную микрофлору, которая присутствует в небольшом количестве в кишечнике каждого человека.
К провоцирующим продуктам также можно отнести бобовые, капусту и продукты, которые содержат большое количество жира. К провокаторам зловонного запаха кала также относят так называемые искусственные продукты питания, то есть те, в которых большое количество стабилизаторов, консерваторов и ароматизаторов.
У деток такой запах зачастую говорит о том, что присутствует дисбактериоз. Параллельно может появляться сыпь по телу. Также это может происходить на фоне проведения противомикробной или антибактериальной терапии.
Самым опасным симптомом является запах кала, схожий с запахом тухлой падали. Такой симптом характерен для злокачественных новообразований в кишечнике, поэтому следует незамедлительно обратиться к врачу. Возможно, причина и не в этом, но обследование обязательно следует пройти.
Устранение запаха кала. Лечение
Если вонь фекалий появилась на фоне дисбактериоза, то в терапии используют следующие препараты: «Бифидумбактерин», «Лактофильтрум» и прочие.
Проблемы часто появляются на фоне аллергической реакции. К одному из самых аллергенных продуктов относят мед, молоко, цитрусы, шоколад. Наряду с изменением запаха фекалий на коже часто появляется сыпь, шелушение. Также может мучить метеоризм, понос и даже озноб. Аллергию на продукты питания можно вылечить лишь одним способом – устранить из рациона продукты, которые ее провоцируют. В симптоматической терапии используют следующие препараты: «Супрастин», «Лоратадин», «Кларитин» и «Тавегил». Помимо приема препаратов, рекомендуется очистить кишечник от токсинов и шлаков, для этого можно использовать активированный уголь, «Полифепан» или «Неосмектин».

Болезни кишечника
Неприятный запах кала у взрослого или ребенка нередко связан с болезнями ЖКТ. Для определения причины необходимо обследовать кишечник и сдать анализ кала, сделать копрограмму.
Если был поставлен диагноз «энтерит» или «колит», то, скорее всего, что наряду с изменением запаха больного беспокоит метеоризм, вздутие, кишечные спазмы, давление в нижней части живота. Для лечения, прежде всего, используют стол № 4 по Певзнеру. В качестве симптоматического лечения используют ветрогонные препараты, спазмолитики, слабительные средства, в крайнем случае — антибиотики.
Глистные инвазии
Запах кала у ребенка зачастую изменяется на фоне наличия глистов. Ведь эта проблема присуща именно деткам, которые еще не достигли 14 лет. В этом возрасте они еще не умеют тщательно следить за гигиеной.
Помимо зловонного запаха, при наличии паразитов может появляться понос или, наоборот, запор, урчание в желудке, бледность кожи, снижение сопротивляемости всего организма в целом.
В этом случае используются антигельминтные препараты, к примеру, «Декарис», «Немозол», «Левамизол» и прочие. Однако самостоятельно назначать их ребенку не следует. Прежде всего, необходимо пройти обследование, определить вид паразитов. К тому же все препараты от глистов очень токсичны, поэтому дозу для ребенка должен определять врач. Главное, в обязательном порядке избавиться от паразитов, так как есть риск, что в дальнейшем у ребенка разовьется системное малокровие, поскольку черви питаются кровью.

Заключение
Помимо кислого зловония фекалий, может появляться гнилостный запах, который характерен для лиц, страдающих запорами. Слабый запах говорит о том, что происходит в тонкой кишке ускоренный процесс эвакуации фекалий. А если запах напоминает аромат прогорклого масла, то, скорее всего, в кишечнике активизировался процесс разложения жиров.
В большинстве случае избавиться от дурнопахнущего стула достаточно просто путем коррекции питания. Помимо этого, рекомендуется качественно готовить пищу (хорошо проваривать, жарить или тушить), тщательно мыть продукты питания и избегать бактериальных инфекций. Следует тщательно следить за личной гигиеной, лучше отказаться от употребления непастеризованного молока. Не стоит нарезать овощи и мясо на одной доске. Обязательно мойте руки после похода в туалет.
почему воняет кал, от чего зависит появление жидкого зловонного стула
Тестирование кишечных заболеваний по запаху каловых масс все чаще находит применение в мире. Британские медики разработали целую систему определения кишечного расстройства по гнилостному запаху кала.

И в этом нет ничего странного – патогенные бактерии и микроорганизмы вызывают гниение пищи и выбрасывают определенные вредные токсины, которые способствуют образованию неприятного запаха испражнений. Подобная система тестирования была создана на основе датчика распознавания запахов, характерных для определенных недугов.
Причины
Кислый запах кала – тревожный симптом. Причина может скрываться не только в нарушениях пищеварения. На патологию оказывают влияние хронические заболевания кишечника, развитие опасной для жизни инфекции – дисбактериоз, нарушенная транспортировка пищевых масс, поражение поджелудочной железы. Если человеческий организм не может в должной мере обеспечить правильный процесс всасывания жизненно необходимых веществ в кишечнике, то развивается хронический недуг. Недостаточная абсорбция и появление очень зловонного кала могут быть вызваны:
- Пищевой аллергией;
- кишечными инфекциями;
- целиакией;
- пищевой непереносимостью;
- болезнью Крона;
- воспалением.
Почему кал имеет неприятный резкий запах? На консистенцию и запах каловых масс оказывают влияние бактерии и микроорганизмы, присутствующие в кишечнике. При различных нарушениях бактерии активизируются и начинают быстро размножаться. Увеличивается рост патогенной микрофлоры. В результате микробы больше отравляют кишечник своими токсинами, и провоцируют усиление гниения пищи. Понос с кислым запахом указывает на хроническое расстройство процессов переваривания и кишечную инфекцию. Противный и жидкий стул у взрослого может возникнуть при недостаточности поджелудочной железы.
Важно! Если понос с запахом, необходимо обратиться к врачу. Вонючему поносу часто сопутствует боль в животе, рвота и тошнота, метеоризм, лихорадка. Все эти состояния могут быть чрезвычайно опасны.
В норме дефекация у здорового человека происходит не более двух раз в сутки. Каловые массы обладают мягкой консистенцией. Опорожнение происходит без усилий и без боли. Цвет стула коричневый, а у грудных детей – светло-желтый. Запах испражнений в норме неприятный, но без бродильных и гнилостных оттенков.
Как пахнут фекалии
От чего зависит запах фекалий? Ответ очевиден – от принятой накануне пищи. Кал без неприятного запаха практически не встречается – определенная пища провоцирует соответствующий «аромат» фекалий. При употреблении мяса наблюдается резко пахнущая какашка, после приема молочных продуктов или пива может возникнуть кислый запах. Зловоние появляется при болезнях и поступлении желчи в отдел кишечника.
- Кислый запах возникает, если человек чрезмерно много употребил сахара, горошек, бобовые, фрукты. Продукты, богатые углеводами, вызывают брожение и диспепсию.
- Зловоние развивается при нарушенной функции поджелудочной железы и панкреатите. Также вонь возникает при гиперсекреции кишечника, если имеют место диареи.
- Гнилостный запах – признак нарушенного пищеварения. Появляется при плохом усвоении белков в пищеварительной системе.
- Маслянистые акценты в запахе свидетельствуют о воздействии бактерий и разложении жиров.
Лечение
В процессе терапии и коррекции нарушений пищеварения необходимо придерживаться определенного рациона питания. Организму крайне вредны переедание, употребление алкоголя, жирного мяса, жареных и острых блюд. При явных нарушениях необходимо обратиться к врачу. Для терапии назначаются препараты, обеспечивающие восстановление пищеварения.
При выявлении инфекции лечение требует применения антибиотика. При отравлении употребляются средства, снимающие интоксикацию. Если инфекция не обнаружена, достаточно соблюдать диету и принимать витаминный комплекс.
На заметку! Понос у взрослого лечат медикаментами, закрепляющими стул. На инфицирование указывают сильно зловонные испражнения и частые дефекации. В некоторых опасных ситуациях может понадобиться лечение в стационаре.
Профилактика
Чтобы избежать различных нарушений в дефекации и пищеварении, важно правильно обрабатывать продукты при приготовлении пищи.
Мясо должно обязательно подвергаться сильной термической обработке. Не следует готовить мясо и овощи на одной разделочной доске. Овощи могут быть заражены сальмонеллой или другой патогенной флорой. Нельзя допустить бактериального заражения кишечника.
При различных патологиях, ожирении, хронических недугах важно откорректировать собственный рацион питания. Меню не должно содержать пищи, которая вызывает брожение в кишечнике или раздражает стенки желудка. Данные меры значительно снизят риск развития осложнений.
Необходимо соблюдать не только режим питания, но и питья. Употребление большого количества воды должно осуществляться ежедневно. Необходимо много пить, употребляя чистую столовую воду, и исключить газировку. Допускается пить чаи, морсы, компоты. От свежевыжатых соков фреш лучше отказаться.
Ежедневная зарядка и прогулки на свежем воздухе способствуют укреплению здоровья. Двигательная активность стабилизирует работу пищеварительной системы и улучшает перистальтику органов. Поступающая в организм пища усваивается намного быстрее.
Все вышеперечисленные меры способствуют тому, что органы пищеварения вскоре начнут работать, как часы. Режим питания предотвращает развитие запоров и поносов, укрепляет иммунитет и обеспечивает нормальный кал и дефекацию.
О чем вам расскажет ваш кал
Кал — индикатор работы желудочно-кишечного тракта
Информация о стуле (кале человека) является, пожалуй, самым важным показателем состояния желудочно-кишечного тракта.
У многих разговор о кале может вызвать смех или смущение. Но если говорить серьезно, то по внешнему виду кала можно многое узнать о состоянии здоровья своего кишечника и, если на то пошло, то и об общем состоянии здоровья.
Все, начиная от формы, размер, запах, цвет, может указывать на заболевания, плохое питание, или другие проблемы желудочно-кишечного тракта (ЖКТ). Даже цвет и запах испражнений могут дать вам подсказку о вашем здоровье в целом.
Я нашла в Сети лучшую инфографику (смотрите ниже) и сделала для вас перевод на русский язык. Она поможет вам лучше понять здоровье своей пищеварительной системы .
А так как средний человек выделяет 7000-8000 кг отходов на протяжении всей своей жизни, это должно помочь всем.
О чем вам расскажет ваш кал
Кал (испражнения, фекалии, экскременты) – содержимое дистального отдела толстых кишок, выделяющееся при дефекации. У здорового человека кал представляет собой смесь, состоящую примерно на 1/3 из остатков принятой пищи, на 1/3 из остатков отделяемого органов пищеварения и на 1/3 из микробов, 95% которых мертвы.
Количество кала зависит от количества и качества принимаемой пищи. При количественно соответствующем потребностям организма смешанном питании вес выделяемого за сутки кала составляет 200-300г, а по некоторым данным до 900г.
Вес кала в значительной степени зависит от содержания в нём воды, поэтому при запорах, когда всасывание воды усилено, вес суточного кала уменьшается, а при поносах увеличен.
Значительное увеличение кала наблюдается при заболеваниях, сопровождающихся усвоением пищи (желудочной ахилии, поражениях поджелудочной железы и т. п.). Особенное обилие кала бывает при поражениях поджелудочной железы, при которых вес его может достигать 1 кг.
Форма каловых масс
Форма каловых масс зависит от консистенции, содержания в них воды, слизи и жира. Нормальный кал содержит около 70-75% воды, имеет колбасовидную форму и однородный плотноватый состав. Плотный, даже твёрдый кал, наблюдающийся при запорах, теряет нормальную форму и состоит обычно из отдельных комков от длительного пребывания его в толстых кишках. При спастических колитах нередко наблюдается «овечий кал», представляющий собой небольшие круглые комочки плотной консистенции. Такой плотный кал содержит около 60% воды.
Изменение формы кала (лентовидная, карандашная) может зависеть как от органических стенозов, так и от спастических сужений сфинктеров. Неоформленный кашицеобразный и особенно жидкий кал представляет собой патологическое явление, он содержит 90-92% воды. Испражнения могут иметь и неоднородный характер, плотные комочки могут плавать в жидкости или слизи, что бывает при воспалительных процессах в толстом кишечнике.
Консистенция каловых масс зависит от ряда причин, главной из которых является время пребывания их в толстом кишечнике. Ускорение перистальтики ведёт к недостаточному всасыванию воды, замедление — к избыточному всасыванию. Более жидкую, чем в норме, консистенцию кал приобретает при обильном выделении стенкой кишечника воспалительного экссудата и слизи, при приёме солевых слабительных. Кал, содержащий много жира, имеет мазеобразную консистенцию.
Цвет кала
Цвет кала у здорового человека может несколько изменяться в зависимости от принимаемой пищи. Наиболее часто бывают различные оттенки коричневого цвета – молочная пища придаёт светло-коричневый, даже жёлтый цвет, мясная – тёмно-коричневый. Растительные продукты придают калу свой оттенок, свёкла – красный, черника, чёрная смородина, кофе, какао – тёмно-коричневый до чёрного. Значительное влияние на цвет кала оказывают и принимаемые внутрь некоторые лекарственные вещества (например, висмут – чёрный, препараты железа – зеленовато-чёрный и т. д.).
Цвет кала изменяется и при патологических процессах в органах пищеварения, этих вариантов много, для примера приведём несколько. При не поступлении желчи в кишечник кал приобретает серовато-белый, глинистый или песочный цвет. Панкреатит (заболевание поджелудочной железы) — также дает почти белый цвет кала. Жировой кал может быть серого цвета. Присутствие крови в кале придаёт калу различный цвет в зависимости от места кровотечения, если в желудке, то тёмно-коричневый, почти чёрный цвет. Чем ниже по ходу кишечника расположен очаг кровотечения, тем меньше тёмного цвета и больше красного.
Запах кала
Запах кала зависит от присутствия в нём продуктов распада пищевых остатков, преимущественно белковых, поэтому при обилии белков в пище запах усиливается. При преобладании в кишечнике гнилостных процессов (гнилостная диспепсия, распад опухолей) кал приобретает зловонный запах, при бродильных процессах – кислый. При плохом разжёвывании пищи, а больше при плохом переваривании в кале могут содержаться не переваренные остатки пищи в виде беловатых или сероватых комков.
При значительном содержании в кале жира поверхность испражнений приобретает своеобразный слегка матовый блеск, а консистенция мазеобразной. Слизь в нормальном кале имеется в минимальном количестве в виде тонкого блестящего налёта, покрывающего поверхность каловых масс. При воспалительных процессах она может появляться в кале в виде комочков беловатого или жёлтого цвета на поверхности кала или между его фрагментами. (Источник: «Жизнь просто человека» )
При проблемах в работе желудочно-кишечного тракта, тем более при кровотечениях, долговременных запорах, обязательно обращайтесь к врачу. Не занимайтесь самолечением!
Улучшить состояние системы пищеварения вам помогут такие сборы и травяные комплексы, как Локло (клетчатка, пищевые волокна, отруби, семена), Жостер Пурша (Каскара Саграда) (легкое слабительное), Нейчелакс (улучшает пищеварение за счет травяных ферменов), Пищеварительные Ферменты ФудЭнзим,
Оформить дисконт на продукцию NSP и приобретать ее через сервис интернет — доставки вы можете на этой странице
Еще статьи по теме желудочно-кишечного тракта и очистки организма:
Программа очистки кишечника или клизмы и колоноскопия?
Кал пахнет едой которую ел. Какой он должен быть в норме? Какие заболевания могут быть, если кал при поносе сильно воняет
Тестирование кишечных заболеваний по запаху каловых масс все чаще находит применение в мире. Британские медики разработали целую систему определения кишечного расстройства по гнилостному запаху кала.
И в этом нет ничего странного – патогенные бактерии и микроорганизмы вызывают гниение пищи и выбрасывают определенные вредные токсины, которые способствуют образованию неприятного запаха испражнений. Подобная система тестирования была создана на основе датчика распознавания запахов, характерных для определенных недугов.
Кислый запах кала – тревожный симптом. Причина может скрываться не только в нарушениях пищеварения. На патологию оказывают влияние хронические заболевания кишечника, развитие опасной для жизни инфекции — дисбактериоз, нарушенная транспортировка пищевых масс, поражение поджелудочной железы. Если человеческий организм не может в должной мере обеспечить правильный процесс всасывания жизненно необходимых веществ в кишечнике, то развивается хронический недуг. Недостаточная абсорбция и появление очень зловонного кала могут быть вызваны:
- Пищевой аллергией;
- кишечными инфекциями;
- целиакией;
- пищевой непереносимостью;
- болезнью Крона;
- воспалением.
Почему кал имеет неприятный резкий запах? На консистенцию и запах каловых масс оказывают влияние бактерии и микроорганизмы, присутствующие в кишечнике. При различных нарушениях бактерии активизируются и начинают быстро размножаться. Увеличивается рост патогенной микрофлоры. В результате микробы больше отравляют кишечник своими токсинами, и провоцируют усиление гниения пищи. Понос с кислым запахом указывает на хроническое расстройство процессов переваривания и кишечную инфекцию. Противный и жидкий стул у взрослого может возникнуть при недостаточности поджелудочной железы.
Важно! Если понос с запахом, необходимо обратиться к врачу. Вонючему поносу часто сопутствует боль в животе, рвота и тошнота, метеоризм, лихорадка. Все эти состояния могут быть чрезвычайно опасны.
В норме дефекация у здорового человека происходит не более двух раз в сутки. Каловые массы обладают мягкой консистенцией. Опорожнение происходит без усилий и без боли. Цвет стула коричневый, а у грудных детей – светло-желтый. Запах испражнений в норме неприятный, но без бродильных и гнилостных оттенков.
Как пахнут фекалии
От чего зависит запах фекалий? Ответ очевиден – от принятой накануне пищи. Кал без неприятного запаха практически не встречается – определенная пища провоцирует соответствующий «аромат» фекалий. При употреблении мяса наблюдается резко пахнущая какашка, после приема молочных продуктов или пива может возникнуть кислый запах. Зловоние появляется при болезнях и поступлении желчи в отдел кишечника.
- Кислый запах возникает, если человек чрезмерно много употребил сахара, горошек, бобовые, фрукты. Продукты, богатые углеводами, вызывают брожение и диспепсию.
- Зловоние развивается при нарушенной функции поджелудочной железы и панкреатите. Также вонь возникает при гиперсекреции кишечника, если имеют место диареи.
- Гнилостный запах – признак нарушенного пищеварения. Появляется при плохом усвоении белков в пищеварительной системе.
- Маслянистые акценты в запахе свидетельствуют о воздействии бактерий и разложении жиров.
Лечение
В процессе терапии и коррекции нарушений пищеварения необходимо придерживаться определенного рациона питания. Организму крайне вредны переедание, употребление алкоголя, жирного мяса, жареных и острых блюд. При явных нарушениях необходимо обратиться к врачу. Для терапии назначаются препараты, обеспечивающие восстановление пищеварения.
При выявлении инфекции лечение требует применения антибиотика. При отравлении употребляются средства, снимающие интоксикацию. Если инфекция не обнаружена, достаточно соблюдать диету и принимать витаминный комплекс.
На заметку! Понос у взрослого лечат медикаментами, закрепляющими стул. На инфицирование указывают сильно зловонные испражнения и частые дефекации. В некоторых опасных ситуациях может понадобиться лечение в стационаре.
Профилактика
Чтобы избежать различных нарушений в дефекации и пищеварении, важно правильно обрабатывать продукты при приготовлении пищи.
Мясо должно обязательно подвергаться сильной термической обработке. Не следует готовить мясо и овощи на одной разделочной доске. Овощи могут быть заражены сальмонеллой или другой патогенной флорой. Нельзя допустить бактериального заражения кишечника.
При различных патологиях, ожирении, хронических недугах важно откорректировать собственный рацион питания. Меню не должно содержать пищи, которая вызывает брожение в кишечнике или раздражает стенки желудка. Данные меры значительно снизят риск развития осложнений.
Необходимо соблюдать не только режим питания, но и питья. Употребление большого количества воды должно осуществляться ежедневно. Необходимо много пить, употребляя чистую столовую воду, и исключить газировку. Допускается пить чаи, морсы, компоты. От свежевыжатых соков фреш лучше отказаться.
Ежедневная зарядка и прогулки на свежем воздухе способствуют укреплению здоровья. Двигательная активность стабилизирует работу пищеварительной системы и улучшает перистальтику органов. Поступающая в организм пища усваивается намного быстрее.
Все вышеперечисленные меры способствуют тому, что органы пищеварения вскоре начнут работать, как часы. Режим питания предотвращает развитие запоров и поносов, укрепляет иммунитет и обеспечивает нормальный кал и дефекацию.
Что такое диарея, сильный понос, знают все люди без исключения. Это жидкий стул, который отличается от обычного, большей частотой. Понос, это явление довольно неприятное, так как помимо расстройства стула оно нередко сопровождается также болезненными ощущениями в животе, тошнотой, рвотой и высокой температурой тела. Однако и это еще не все — в некоторых случаях каловые массы больного при поносе имеют крайне неприятный кислый или тухлый запах. Причин для появления поноса с очень резким и неприятным запахом очень много, достаточно много и установить точный диагноз можно с помощью гастроэнтеролога.
Почему меняется запах кала при поносе, причины?
Запах испражнений при поносе может меняться под воздействием множества факторов, например, употребление непривычной пищи или нарушение моторно-эвакуаторной функции желудочно-кишечного тракта. Установлено, что отказ от животной пищи и регулярные запоры приводят к нейтрализации запаха каловых масс. Если же человек злоупотребляет спиртным или в еде отдает предпочтение белковой пище, то у кала наблюдается выраженный неприятный запах. В случае, если исходные данные остаются неизменными некоторое время, а испражнения при поносе все же изменили свой запах, это может свидетельствовать о различных нарушения работы внутренних органов. Поэтому крайне важно отмечать все изменения запаха и цвета кала и разбираться в их причинах.
Отличия в запахе каловых масс чаще всего вызывает дисбактериоз в кишечнике и дефицит ферментов, участвующих в процессе пищеварения. Любой из этих факторов может привести к началу гнилостных процессов в кишечнике, в результате чего кал приобретает неприя
почему появляется зловонность, как диагностируется наличие патологии, что может помочь в лечении.
 Фото: Decepticreep
Фото: DecepticreepСтулом в медицине называют содержимое нижнего отдела прямой кишки, то есть фекалии. Кал является конечным продуктом пищеварения. Отработанный биоматериал выводится из организма с помощью кишечника через анус. Кислый запах кала указывает на наличие брожения и воспалительного процесса в кишечнике.
Почему кал зловонный
Если пищеварительный процесс происходит медленно и плохо, то переваривание пищи затруднено. В таком случае продукты питания начинают гнить в кишечнике, создаются оптимальные условия для роста патогенной флоры. Некоторые микроорганизмы выделяют в среду сероводород. Он-то и становиться причиной кислой вони.
Важно! Тухлый резкий запах свидетельствует о неполадках в работе всего желудочно-кишечного тракта.
Кислая вонь возникает в результате бродильной диспепсии. Это может случиться после поедания гороха, мучных сладких блюд, кваса и некоторых фруктов. При нарушении оттока желчи фекалии приобретают зловонный запах. Если вы чрезмерно много употребите белка, то стул будет отличаться гнилостным «ароматом».
От чего зависит запах кала? Часто неприятный зловонный стул возникает при колитах, запорах и медленном переваривании пищи в ЖКТ. Если пищеварительные органы атакуют вредные бактерии, то кал пахнет прогорклым маслом. Очень часто гнилостный аромат сопровождается повышенным газообразованием.
Нормой является
- Неприятный, но не резкий запах фекалий;
- цилиндрическая форма кала;
- мягковатая консистенция кала;
- коричневый цвет фекалий;
- легкое выделение кала.
Творожистый, пенистый или жидкий стул указывает на нарушения в работе системы пищеварения. Серовато-белый кал указывает на проблемы с печенью и развитие панкреатита. Любое изменение консистенции фекалий указывает на проблемы в работе кишечника.
Когда в пище преобладает много молочных продуктов, то они плохо перевариваются и придают стулу кислый запах. Если бактерии в кишечнике производят сероводород, то стул приобретает тухлый запах.
Диагностика
Диагностика по запаху кала позволяет выявить причину патологии и диагноз. Присутствие гнилостного, неприятного запаха кала – повод обратиться к врачу. Специальные исследования и тесты помогут разобраться в проблеме. Понос с кислым запахом изучается с помощью специальных реактивов и газового хроматографа.
Совет! Диагностическая система, применяемая в лабораториях, хорошо распознает образцы биоматериала. С ее помощью можно установить причину зловонного стула.
Если возникла сильная диарея с запахом, непременно посетите врача. Расстройство стула – симптом многих инфекционных и воспалительных заболеваний. Жидкий зловонный стул может сопровождаться болезненностью живота, отрыжкой, вздутием.
Жидкий стул у взрослого воняет, если это вызвано проникновением в организм инфекции и действием токсинов. Заболевания такого характера являются наиболее опасными. Происходит сильная интоксикация и обезвоживание организма. Диагностика необходима для оказания быстрой и грамотной медицинской помощи.
При наличии поноса у взрослого проводят такие обследования:
- Ультразвуковое исследование пищеварительных органов;
- копрограмма кала;
- анализ кала на дисбактериоз и инфекции;
- ректороманоскопия;
- рентген толстой кишки (ирригоскопия).
Современные диагностические методы помогают выявить источник возбудителя диареи и противного запаха фекалий, установить точный диагноз и назначить правильное лечение медикаментами.
Лечение
В процессе лечения необходимо добиться появления кала без кислого запаха и восстановить консистенцию фекалий. Терапия назначается только после проведения диагностики.
Понос с запахом часто является следствием инфекции. Требуется выявить возбудителя недуга. Устранение зловонного кала возможно с применением лекарств абсорбентов. Эти препараты связывают токсичные вещества и бережно выводят их из организма.
Также назначается лекарственное средство Имодиум. Оно улучшает моторику желудочно-кишечного тракта и пищеварительные функции. В результате действия лекарства пища легко и полностью переваривается, образовываются фекалии нужной консистенции.
При лечении зловонной диареи необходима нормализация микрофлоры всех отделов кишечника. Для этого принимаются пробиотики и пребиотики. Они устраняют патогенную флору и насыщают слизистую оболочку желудка и кишечника полезными для пищеварения бактериями. Пробиотики содержат полезные микроорганизмы, которые при поступлении в желудочно-кишечный тракт активно заселяют его слизистую.
Для борьбы с обезвоживанием необходимо возместить потраченную жидкость и насытить организм водой. Для этого применяется частое обильное питье. Также используются растворы Регидрона и Полисорба. Лекарственный порошок разводится водой и принимается при поносе согласно инструкции. Пить средство требуется маленькими глотками каждые 20 минут.
Важно! Малое количество поступившей жидкости будет лучше всасываться в слизистую оболочку желудка и не вызовет рвоту.
Для восстановления слизистой оболочки кишечника используются:
- Смекта;
- Активированный уголь;
- Энтеросгель.
Эти препараты выводят вредные токсины из организма и способствуют восстановлению микрофлоры кишечника. В некоторых случаях врач назначает кишечный антисептик – Суметролим, Стопдиар, Энтерофурил.
Народные средства
В комплексе с медикаментозной терапией широко применяются народные средства для устранения вонючего поноса. Помогает укрепить стул и наладить работу кишечника чашка черного или зеленого чая. Принимают чай теплым, а не горячим, чтобы не раздражать слизистую оболочку ЖКТ.
Картофельный крахмал – средство номер один при зловонном поносе. Его размешивают в ста миллилитрах кипяченой воды и выпивают натощак. Крахмал обволакивает слизистую желудка, ликвидирует воспалительный процесс и плохо пахнущий стул.
Также можно использовать мутный и клейкий рисовый отвар. Он напоминает крахмальный кисель и хорошо укрепляет стул.
Вас также может заинтересовать
причины, симптомы, лечение, профилактика, что это такое, что значит и что делать
Причины Симптомы Лечение ПрофилактикаЧто это такое и почему случилось, каковы причины и симптомы кислого запаха кала, как лечить кал с кислым запахом, профилактика и что делать, если кал пахнет кислым запахом.
Запах кала зависит от съеденной ранее еды или проблем со здоровьем. Бактерии и микроорганизмы начинают процесс гниения пищи и выбрасывают вредные токсины, которые образуют запах.
Причины
Самая частая причина — съеденная раннее еда. Редкие, но серьезные причины: хроническое заболевание кишечника, развитие инфекции, нарушение транспортировки еды, поражение поджелудочной железы.
Появлению зловонного кала могут способствовать:
- пищевая аллергией;
- кишечная инфекция;
- целиакия;
- пищевая непереносимость;
- болезнь Крона;
- воспаление.
Причины выше вызывают понос и повышенное газообразования, который воняет кислым запахом. Возможно развитие рвоты при острых кишечных инфекциях.
Понос с кислым запахом указывает на хроническое расстройство пищеварения и кишечную инфекцию. Противный и жидкий стул у взрослого человека может появиться при недостаточном количестве поджелудочной железы.
Нормально ходить в туалет от трех раз в день до одного раза в два дня, кал должен выглядеть мягким, а процесс проходить без усилий и болей. У взрослого человека цвет стула — коричневый, у грудных детей — светло-желтый, запах неприятный, но без бродильного запаха и темных или других оттенков.
От чего зависит запах
На внешний вид и запах кала влияют бактерии и микроорганизмы, которые находятся в кишечнике. При любом нарушении в пищеварении бактерии быстрее размножаются, увеличивается рост нарушенной микрофлоры и микробы отравляют кишечник токсинами, что провоцирует быстрое гниение пищи и неприятный запах.
Причины у всех одинаковы, но есть несколько различий между ребенком и взрослым человеком.
Кислый запах кала у ребенка
Кислый запах у детей может быть из-за расстройства желудка. У малышей и грудничка это может быть связано с пищевой аллергией из-за искусственных смесей или смешанного вскармливания, в редких случаях из-за грудного вскармливания. У ребенка до 2 лет кислый запах кала может сопровождаться рвотой и повышением температуры из-за ротавирусной инфекции.
Есть несколько заболеваний у детей, которые сопровождаются кислым запахом кала:
- дисбактериоз;
- бродильная дисперсия;
- колит;
- проблемы с желудочно-кишечным трактом.
Самостоятельно диагностировать заболевание невозможно, поэтому обратитесь к врачу.
Кислый запах кала у взрослого
Кислый запах может появиться при употреблении большого количества растительной пищи. Если вы употребляете мало продуктов с содержанием клетчатки, со временем это ухудшит микрофлору кишечника. Кислый запах может сопровождаться поносом, метеоризмом, болями в области живота и вздутием. Стоит обратиться к врачу для постановки диагноза.
Симптомы
Симптомы, которые могут возникнуть с кислым запахом кала:
Неприятный запах кала может быть признаком серьезного заболевания. Немедленно обратитесь к врачу, если у вас возникли следующие симптомы:
- Кровь в кале
- Черный стул
- Бледный стул
- Температура выше 39 градусов
- Боль в животе
- Быстрая потеря веса
- Озноб
Лечение
Если инфекции в организме нет, то достаточно соблюдать диету: не переедать, не пить алкоголь и отказаться от жирной и острой еды.
Если смена рациона не помогает восстановить пищеварение, то стоит обратиться к врачу, который назначит антибиотики. При отравлении назначают средства, которые снимают интоксикацию. Если инфекции нет, то достаточно
Профилактика
Обрабатывайте пищу во время готовки еды, мойте горячей водой, готовьте на пару или любым удобным способом. Не стоит готовить мясо вместе с овощами на одной поверхности, потому что в мясе может содержаться патогенная флора, которая исчезнет только после приготовления, то есть термической обработке.
Следует пить достаточно чистой воды, около 1-2 литров в день, в зависимости от активности в течении суток. Следует исключить газированную воду и свежевыжатые соки.
Ежедневные прогулки и зарядка помогут стабилизировать работу пищеварительной системы из-за лучшей циркуляции крови по организму. Поступающая пища будет легче и лучше усваиваться.
Настройте свой режим питания и соблюдайте его, это предотвратит развитие запоров и поносов. Не стоит кушать однообразную еду, меняйте рацион и периодически добавляйте и исключайте продукты.
Видео
Атрофия слизистой – симптомы и лечение народными средствами хронического заболевание с метаплазией, питание при нем и отзывы об этом
Атрофия слизистой носа: симптомы и лечение атрофии
Атрофия слизистой носа — это явление, при котором не только нарушается структура, но и происходит расстройство функции нервных окончаний и слизистой оболочки. При этом у человека страдает не только обоняние, но и физиологическая фильтрация воздуха, его согревание, выведение болезнетворных бактерий. Что это такое, как причины, симптомы, как лечить и восстановить, рассмотрим далее.

Причины атрофии слизистой оболочки носа
Атрофия — это состояние, при котором какой-либо орган человеческого тела перестает выполнять свои функции и уменьшается в размере. Атрофия слизистой носа является хроническим заболеванием, при котором изменяется ее структура, заметна деградация, а также отмечается постепенное отмирание нервных окончаний внутри. В особенно запущенных состояниях слизистая оболочка постепенно замещается костной тканью.
В результате необходимое увлажнение воздуха, которое ранее выполняла слизистая оболочка, не происходит, барьерные функции также значительно снижаются. Кроме того, следует отметить, что при данном патологическом состоянии часто отмечается частичная или полная потеря обоняния.
В настоящий момент точные причины возникновения атрофии неизвестны, но существует ряд проверенных предположений:
- Генетические факторы и наследственность считаются одними из основных причин возникновения этого заболевания. Это заболевание может передаваться не только напрямую, но и миновать несколько поколений и проявляться неожиданно в боковых линиях семьи. Очень часто процесс «запускает» период полового созревания. Важную роль играет гормональный фон, часто заболевание встречается у женщин, особенно у молодых.
- Второй наиболее часто встречающейся причиной таких состояний являются хронические рецидивирующие и затяжные насморки, вызываемые вирусами или бактериальными возбудителями, а также аутоиммунные заболевания вирусного происхождения.
- Третей распространенной причиной считаются гормональные сбои в организме человека.
- Дефицит витаминов и минеральных веществ, например, железа и витамина Д.
- Хроническое состояние воспаления слизистой оболочки носа с ее атрофией называется атрофический ринит, а также Озена, или зловонный насморк.
Факторы риска
Существует большое количество причин и факторов риска, которые могут повлечь за собой атрофию слизистой носа:
- хирургическая операция, в той или иной степени затронувшая полость носа;
- наследственная предрасположенность;
- тяжелая экологическая обстановка;
- гормональные нарушения;
- не долеченная инфекционная болезнь
- заболевания внутренних органов;
- нехватка железа
- появление атрофии слизистой носа после сосудосуживающих капель.
Разновидности
Врачи-оториноларингологи выделяют несколько разновидностей заболеваний, при которых отмечается атрофия слизистой:
- Атрофический ринит — состояние, которое характеризуется ощущением инородного тела в носу, скудными вязкими слизистыми выделениями и редкими носовыми кровотечениями.
- Субатрофический ринит — заболевание без явных признаков. Распознать его можно только по тому, что в носу постоянно образуются корки, а слизистая оболочка на ощупь шероховата.
- Озена — тяжелое состояние, при котором отмечается некроз слизистых оболочек. При этом из носа выделяется большое количество зловонной слизи. Больной постоянно ощущает заложенность носа, у него снижается обоняние, а в носу постоянно образуются корки желто-зеленого цвета.
- Инфекционный ринит — заболевание, при котором к атрофии слизистой подключается инфекция.
Зависит от симптомов лечение атрофического ринита и других его разновидностей. Данные виды имеют различную степень тяжести, поэтому и терапия подбирается соответствующая.
Как проявляется атрофия слизистой носа? Основные симптомы
Несмотря на то, что описание заболевания, похожего на атрофию слизистой носа встречаются с глубокой древности, истинный механизм его развития до сих пор не изучен подробно. Есть предположения, что в этом участвуют нейровегетативные, нейроэндокринные и другие виды нарушений, которые находятся под контролем гипоталамо-гипофизарного отдела ЦНС.

Симптомы атрофии в области слизистой носа проявляются следующим образом:
- Появляются корочки зеленого или желтого цвета, слизисто-гнойного характера, которые с трудом удаляются;
- Отмечается зловонный запах из носа, который сам больной не ощущает;
- Происходит потеря обоняния, при полной атрофии аносмия становится необратимой.
- Расширяются ходы носа, поскольку происходит деструкция носовой раковины или перфорация носовой перегородки;
- Хрящи и кости, образующие полость носа, разрушаются;
- Присоединение других заболеваний — евстахиит, тубоотит, ларингит и др.
- Проявление картины атрофического ринита при риноскопии.
Люди, страдающие такой патологией, ощущают сухость, жжение или зуд в носу, слишком свободный проход через него воздуха. Они чаще, чем другие, болеют воспалительными легочными заболеваниями, так как нарушается естественный барьер, и патогенная микрофлора проходит прямо в бронхи.
Возможные осложнения
Если при атрофии слизистой носа человеку не оказать нужное лечение, то помимо основной проблемы могут возникнуть такие осложнения:
- воспалительный процесс в легких как следствие недостаточной фильтрации воздуха носом;
- менингит;
- трахеит;
- значительное снижение иммунитета;
- воспалительные заболевания гортани;
- гайморит;
- ухудшения слуха.
В крайне редких случаях возможно заражение крови. Для этого должны совпасть несколько факторов — обширная атрофия слизистой, сниженный иммунитет и агрессивные патогенные бактерии или вирусы, попавшие внутрь организма.
Диагностика
По симптоматике и результатам передней риноскопии ЛОР сможет поставить точный диагноз. Внутренние передние стенки носовой пирамиды пациента будут бледными, с засохшим секретом, истонченными.
Затем врач во время осмотра сможет оценить состояние оболочки, насколько сильно распространились патологические изменения, на какой стадии оно находится в данный момент.
Кроме того, важно проверить чувствительность обонятельных рецепторов. Если у пациента наблюдается частичная или полная аносмия, тогда можно ставить диагноз — сухой ринит.
👩🏻⚕️ В заключение врач направляет больного на радиологическую диагностику: КТ или рентген лицевой части черепа. В этом случае специалист проверяет, не протекает ли патология вместе с синуситом, затрагивая придаточные полости. Также определяют, нет ли истончений в костях или хрящах.
Основными направлениями в терапии истощенного состояния зоны секреции являются:
- Стимуляция местного кровообращения.
- Снабжение органа необходимыми питательными веществами.
- Увлажнение и препятствие формированию корок.
- Уничтожение патогенной микрофлоры.
Лечение

Как лечить и восстановить? Запомните, что при малейшем подозрении на атрофию слизистой носа, ни в коем случае нельзя применять для лечения сосудосуживающие капли и спреи (адреномиметики). Подходящие случаю и эффективные методы терапии, которые не нанесут вреда здоровью и помогут справиться с этим недугом, способен подобрать только врач.
Консервативное лечение
Пациенты, страдающие подобным заболеванием, очень сильно жалуются на возникающие в носу сухие корки. Для их мягкого удаления используются разнообразные физиологические изотонические растворы.
После удаления корок в полость носа закладываются лечебные смягчающие мази. Могут использоваться раствор Люголя, нитрат серебра и многие другие.
ЛОР-врач может назначить курс антибиотиков. Конкретный препарат подбирается всегда индивидуально.
Часто для лечения применяются физиотерапевтические процедуры:
- электрофорез;
- облучение ультрафиолетом;
- лазерная терапия.
В народной медицине атрофия слизистой оболочки носа лечится наружно и приемом внутрь отваров различных трав. Наружные методы направлены на удаление дурно пахнущих корок и снижения воспалительного процесса.
С этой целью применяются следующие методы:
- Промывание носовой полости различными растворами, чаще всего это физраствор, соляные растворы или отвары лекарственных трав. Такая процедура хорошо помогает против образования корочек, убирает отек и смягчает воспаленную и пересушенную слизистую оболочку.
- Введение ватных тампонов с маслом облепихи или шиповника. Эти вещества не просто размягчают корки и помогают безболезненно их удалить, но и смазывают слизистые оболочки, ликвидируя сухость и подлечивая трещины, воспаления и травмированные участки.
- Народные лекари рекомендуют использовать для лечения и продукты пчеловодства (мед и прополис), но только в том случае, если у пациента нет на них аллергических реакций. Эти вещества отлично заживляют мелкие ранки, дезинфицируют и помогают быстрее избавиться от этой неприятной болезни.
👩🏻⚕️ Читайте про способы восстановить слизистую носа
Хирургическое лечение атрофии слизистой носа
Целью операций, проводимых в полости носа, является искусственное сужение носовых ходов. Подобные методы лечения применяются только в тех случаях, когда консервативная терапия уже не способна помочь больному.
Существует несколько методик, применяемых в подобных случаях:
- перемещение боковых стенок носа;
- внедрение искусственных материалов имплантатов (например, капрона или лавсана).
Атрофия слизистой желудка. Причины возникновения атрофии слизистой влагалища и методы ее лечения
Атрофический вагинит – это физиологически обусловленные симптомы изменения состояния влагалища в постменопаузальный период. Существует атрофический вагинит в двух формах: постменопаузальный атрофический вагинит, который заявляет о себе спустя несколько лет после естественной менопаузы у пожилых пациенток; атрофический вагинит в репродуктивном возрасте, вызванный искусственной менопаузой.
Поэтому поддерживайте здоровую и сексуально активную жизнь. Используйте смазочные и вагинальные увлажняющие средства в сексуальных отношениях. Если симптомы интенсивны, лучшими являются местные эстрогены в сливках, основанные на проместрине или эстриоле.
Симптомы гастрита могут быть жжение, изжога, ощущение смущения и веса в желудке, боль, тошнота, рвота, отсутствие аппетита и потеря веса. Эти симптомы присутствуют в диспептических синдромах и могут возникать без присутствия гастрита или поражения в слизистой оболочке желудка, но часто смешиваются с ним. Они могут быть вызваны острым раздражением слизистой оболочки желудка из-за оскорбительного употребления алкогольных напитков, чрезмерного стресса, чрезмерного потребления кофе и черного чая или вызванного грыжей пищевода и гастроэзофагеального рефлюкса.
Единственная причина развития атрофического вагинита – абсолютная гипоэстрогения естественного или искусственного происхождения.
Многослойный плоский влагалищный эпителий контролируется эстрогенами. От них зависит и состав нормальной влагалищной микрофлоры. Когда женщина вступает в климактерический период, яичники постепенно снижают продукцию эстрогенов и совсем прекращают ее спустя несколько лет после наступления стойкой менопаузы. Влагалищный эпителий при этом истончается (атрофия), становится «сухим», теряет эластичность и способность противостоять воспалению. Во влагалищном содержимом происходят количественные сдвиги в сторону увеличения условно-патогенных микроорганизмов, а в условиях сниженного иммунитета они легко провоцируют воспаление. Таким образом, атрофический вагинит является заболеванием, которое вызывают физиологические причины, а именно – старение.
Уже гастрит — это воспаление во внутренней части желудка, которое может быть диагностировано только при эндоскопическом обследовании с биопсией. В результате этого обследования и истории болезни пациента врач может диагностировать тип присутствующего гастрита.
Гастроэнтеролог — специалист, прошедший диагностику и лечение заболеваний желудка. Преувеличенное потребление может привести к некоторому вреду, который приписывается использованию кофе. Мочегонное действие и потеря минералов и витаминов, вызывая ослабление организма. Он имеет прямую связь с фиброцистозным заболеванием, которое является предшественником рака молочной железы. Это может вызвать раздражение кожи и другие дерматологические заболевания, такие как бородавки и псориаз, и способствовать появлению полипов кишечника.
Постменопаузальный атрофический вагинит отличается упорным течением. Несмотря на воспалительный генез болезни, в отличие от вагинитов другого происхождения, атрофический вагинит нечасто сопровождается обильными влагалищными белями. Больные ощущают во влагалище сухость, и дискомфорт. Кровотечение при атрофическом вагините наблюдается нечасто. Обычно оно связано с повреждением поверхностных сосудов и не бывает значительным.
Вызывает повышенную секрецию соляной кислоты в желудке, что приводит к возникновению гастрита и язвы. Среди возможных причин боли в груди, помимо гастрита и эзофагита, являются. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ), желудочно-кишечные кровотечения, язвы желудка, воспалительное заболевание кишечника. Люди с гастритом должны есть несколько раз в день и уменьшать питание. Идеальным является сделать от 5 до 6 раз в день, а не оставаться более 3 часов без еды. Таким образом, желудок долго не остается пустым, а пища реагирует с кислотой желудка в течение дня, предотвращая ухудшение воспаления.
Диагностика атрофического вагинита затруднительной не является и не требует большого количества обследований. Предварительный диагноз, поставленный во время первичного гинекологического осмотра, как правило, всегда подтверждается лабораторным исследованием содержимого влагалища и кольпоскопией.
Чтобы вылечить атрофический вагинит, необходимо ликвидировать его непосредственную причину. Даже самое тщательное противовоспалительное лечение не будет эффективным в отсутствие эстрогенного влияния на влагалищный эпителий, поэтому при атрофическом вагините единственным эффективным методом терапии является местное или системное (прием внутрь) использование гормональных препаратов.
Также важно спокойно, спокойно, спокойно и спокойно пить пищу, избегая еды и питья во время еды. Гастроэнтеролог может прояснить любые сомнения и посоветовать о наиболее адекватной диете. Как и в других частях тела, влагалище претерпевает изменения со временем, что особенно после менопаузы, может вызвать дискомфорт и проблемы при сексе. Здесь мы расскажем вам, что это такое и как он лечит атрофию влагалища.
Многие женщины считают, что это то, что делает время в женской сексуальности. Но будьте осторожны: хотя верно, что тело и влагалище меняются со временем, это неправда, что вы должны потерять удовольствие и сексуальное желание. С менопаузой, которую большинство женщин испытывают в возрасте 50 лет, яичники не могут вырабатывать женские гормоны. По мере снижения уровня гормонов происходят другие изменения в репродуктивной системе. Например, стенки влагалища становятся тоньше, суше и менее эластичны и могут раздражаться.
Если на фоне атрофического вагинита развивается инфекционное воспаление, после лабораторной идентификации возбудителя проводится адекватное противовоспалительное (преимущественно местное) лечение.
Своевременное адекватное лечение эстрогенами помогает реабилитировать влагалищный эпителий и устранить негативные симптомы.
Кроме того, слизистая оболочка влагалища становится тоньше и суше, и образуются изменения в балансе флоры и рН, что может способствовать развитию вагинальных инфекций и мочи. Это то, что известно как атрофический вагинит или вагинальная атрофия, вызванная, в частности, снижением уровня эстрогена, что очень важно для поддержания вагинальных тканей, смазываемых и здоровых.
Среди наиболее распространенных симптомов атрофического вагинита. Влагалищная сухость Вагинальное кровотечение Вагинальное кровотечение Легкие выделения из влагалища Во время полового акта Минимизация смазки во время полового акта Мягкое кровотечение после полового акта Мочеиспускание при мочеиспускании Недержание мочи. При этом считается, что вагинальная атрофия является основной причиной рецидивирующей сексуальной боли и цистита у женщин в постменопаузе, а также сексуальной дисфункции, поскольку боль часто заставляет женщин предпочитать избегать половое сношение, которое может привести к проблемам желания, расстройствам возбуждения и отсутствию оргазма.
Не все пациентки правильно формулируют свой диагноз, и говорят не «постменопаузальный», а «постменопаузный атрофический вагинит». Хотя смысл обоих выражений идентичен, диагноз постменопаузный атрофический вагинит считается некорректным.
Причины атрофического вагинита
Все процессы, происходящие во влагалищном эпителии, зависят от гормональной функции яичников. Ежемесячно в циклическом режиме яичники синтезируют эстрогены, благодаря которым влагалищный эпителий выполняет одну из значимых функций: защищает генитальный тракт от инфекции.
Атрофический вагинит может также произойти с более молодыми женщинами, у которых была операция по удалению яичников, а некоторые страдают атрофией влагалища сразу после рождения или во время грудного вскармливания, поскольку уровни эстрогена ниже в эт
причины заболевания и его симптоматика
В настоящее время атрофия слизистой влагалища считается одним из самых распространенных гинекологических нарушений, которые наблюдаются в период менопаузы. Этот недуг связан с дефицитом так называемых эстрогенов (половые гормоны). Обычно дефицит этих гормонов наблюдается после того, как у женщины наступает климакс.
Специалисты утверждают, что спустя 7−10 лет после того, как прекращаются менструации, почти у 50% всех женщин развивается вагинит, а через 10-ть лет и позже частота возникновения болезни увеличивается примерно до 73−75 процентов.
На сегодняшний день врачи выделяют 2 вида атрофического вагинита:
- постменопаузальная атрофия;
- вагинит, который связан с искусственной менопаузой.
Причины возникновения данного заболевания
Вагинальная атрофия развивается по следующим причинам:
- Из-за слабой выработки яичниками гормона под названием эстроген. Как правило, это связано с менопаузой. Так же эта болезнь может развиться после лечения рака какого-либо полового органа. Негативные изменения со временем приводят к утончению половой эпителиальной ткани, всей слизистой вульвы, а так же всего влагалища. Так, при каждом сокращении толщина ткани становится все более хрупкой и тонкой, подвергаясь различным травмам и разного рода раздражениям.
- По причине снижение в клетках вещества гликогена — он, как известно, отвечает за баланс вагинальной микрофлоры.
- Из-за недостаточного увлажнения и слабого притока крови к эпителиальной ткани.
Все это приводит к морфологическим изменениям в тканях и многим функциональным негативным изменениям и физиологическим. Например:
- к сухости влагалища и недостаточному его увлажнению;
- уменьшению вагинальной секреции;
- повышенному уровню рН влагалища, который превышает 5,0;
- снижению показателя вагинальных лактобактерий и увеличению так называемой грам-отрицательной флоры;
- воспалению и неприятному ощущению жжения;
- к зуду и локализованному притоку крови;
- появлению белей и атипичным вагинальным выделениям;
- повышенной чувствительности к трению, а так же к чрезмерной механической нагрузке всех влагалищных стенок;
- сглаживанию вагинальных складок (по причине пониженного коллагена в клетках).
Как распознать заболевание
Атрофия влагалища нередко протекает абсолютно бессимптомно. Однако, к самым распространенным клиническим симптомам атрофического вагинита врачи относят следующие:
- Жжение, чрезмерная сухость, сильный зуд во влагалище.
- Нерегулярные кровянистые влагалищные выделения.
- Облысение, которое наблюдается в области половых губ, а так же лобка.
- Истончение слизистой влагалища.
- Опущение влагалищных стенок.
- Учащенные позывы к мочеиспусканию.
- Ярко выраженная складчатость всех влагалищных стенок.
Кроме того, при наличии атрофического вагинита на слизистой влагалища наблюдается появление значительного количества тонких капилляров. Это, в свою очередь, обусловливает при любом контакте кровоточивость, которая может возникнуть довольно быстро и легко.
Диагностика данной болезни
Атрофия слизистой оболочки влагалища предполагает диагностику, которая основывается на взятии анализов и проведении нескольких исследований.
Так, при подозрении на данное заболевание, врач может назначить:
- Гинекологический осмотр. Он осуществляется с помощью зеркала. Проверяется состояние шейки матки, а так же всего влагалища.
- Полное кольпоскопическое исследование. Необходимо для определения показателя рН содержимого во влагалище.
- Взятие мазков. Мазки берутся с шейки матки, а так же со слизистой влагалища для проведения так называемого цитологического обследования. Данный анализ необходим для исключения наличия какой-либо онкологической патологии. Так же берутся мазки для бактериологического и полного бактериоскопического исследований.
- Ультразвуковое исследование. Проводится при необходимости.
Атрофия влагалища имеет возрастные особенности:
- У женщин пожилого возраста в постменопаузе во время дефицита эстрогенов резко уменьшается количество лактобактерий или они вовсе подлежат исчезновению. В результате исчезновения всех лактобактерий, значительно ослабевают все защитные свойства, что способствует проникновению инфекций во влагалище.
- У пожилых женщин исследование влагалища может быть несколько затрудненным по причине сужения влагалищного входа.
- Дабы исключить злокачественность процесса, врачи могут проводить исследования под наркозом.
Осложнения, которые возможны при запущенном атрофическом вагините
Для постменопаузы, когда, собственно, и возникает атрофический вагинит, распространенным явлением считается особое соотношение размера шейки матки и размера тела матки — примерно 2/1, что аналогично соотношению размеров этих органов в детстве. По этой причине каждой женщине необходимо позаботиться о своевременном лечении.
В противном случае, возможны существенные осложнения:
- Матка и шейка матки могут полностью атрофироваться.
- Может начаться прогрессирующая гипоксия влагалищных стенок, что неизбежно приводит к возникновению маленьких язвочек.
Заразно ли данное заболевание? Атрофия влагалища не передается во время полового акта, а является неприятным следствием негативных изменений женского организма, которые связаны, в первую очередь, с пониженным уровнем эстрогена.
Лечение и профилактика атрофии слизистой влагалища
При лечении данного недуга врачи, как правило, используют несколько методик.
Гормональная терапия
Гормонотерапия считается наиболее эффективным методом лечения атрофии влагалища. Гормональную терапию может подбирать только гинеколог-энодокринолог.
При лечении недуга с помощью данной методики заметны следующие положительные изменения:
- восполняется запас необходимых женскому организму гормонов-эстрогенов, которые были утрачены;
- вагинальная микрофлора восстанавливается до уровня, который характерен для женщины репродуктивного возраста;
- во влагалищной стенке полностью нормализуется кровообращение.
Как правило, лечение атрофии слизистой влагалища может потребовать 2−4 недели.
Антибиотики (в таблетках и капсулах)
Некоторые врачи выписывают женщинам антибиотики, однако, их назначение при атрофии слизистой влагалища, по мнению многих специалистов, является необоснованным, поскольку инфекционный компонент при этом недуге отсутствует.
Вагинальные суппозитории, мази и свечки
Для нормализации кровообращения и полноценной восстановления влагалища и эпителия слизистой в современной практике излечения атрофии влагалища назначаются лекарственные препараты, которые предназначены непосредственно для местного применения.
Таким образом, лечение атрофии влагалища предполагает комплексный подход.
Профилактические мероприятия
Питание:
- Старайтесь употреблять в пищу как можно больше кисломолочных продуктов.
- Употребляйте меньше соленых блюд, не злоупотребляйте острой едой, а также умерьте потребление спиртного.
- Принимайте иммуностимулирующие витамины.
Средства гигиены и вещи:
- Белье приобретайте качественное — из хлопчатобумажной ткани, и меняйте его каждый день.
- Душ следует принимать каждое утро и вечер.
- Подмывание желательно производит трижды в день с использованием слабого раствора перманганата калия, а так же настойки лекарственных трав (например, настойки шалфея). Подобные процедуры следует производить не дольше 4х дней.
Оцените статью: Loading …
Записи по теме:
Лечение атрофии желудка ➠можно ли вылечить атрофию слизистой желудка
Los Angeles, US, 90101, Bukowski
Анапа, РФ, 353450, Рашидова
Гагарин, РФ, 215010, Турчин
Одесса, UA, 65003, Гриневич
Геленджик, РФ, 353460, Рудько
Павловск, РФ, 196620, Санина
Kaunas, LT, 48101, Adamkute
Калининград, РФ, 236004, Кудрявцев
Абакан, РФ, 655012, Гаева
Екатеринбург, РФ, 620141, Червец
Hamburg, DE, 21149, Dietmar
Калуга, РФ, 248011, Зайцева
Tel Aviv, IL, 61231, Granovich
Саратов, РФ, 410031, Варданян
Курск, РФ, 305044, Лобанов
Plovdiv, BG, 4000, Vaganov
Всеволожск, РФ, 188640, Шепелева
Затайск, РФ, 649002, Карубин
Киев, UA, 03150, Величко
Ставрополь, РФ, 355020, Гузеева
Елец, РФ, 399788, Патршев
Taldykorgan, KZ, 040001, Jamaev
Архангельск, РФ, 163060, Журбин
Махачкала, РФ, 367015, Керимов
Энгельс, РФ, 413123, Житковский
Томск, РФ, 634031, Смирнов
Los Angeles, US, 90101, Bukowski
Анапа, РФ, 353450, Рашидова
Гагарин, РФ, 215010, Турчин
Одесса, UA, 65003, Гриневич
Геленджик, РФ, 353460, Рудько
Павловск, РФ, 196620, Санина
Kaunas, LT, 48101, Adamkute
Калининград, РФ, 236004, Кудрявцев
Абакан, РФ, 655012, Гаева
Екатеринбург, РФ, 620141, Червец
Hamburg, DE, 21149, Dietmar
Калуга, РФ, 248011, Зайцева
Tel Aviv, IL, 61231, Granovich
Саратов, РФ, 410031, Варданян
Курск, РФ, 305044, Лобанов
Plovdiv, BG, 4000, Vaganov
Всеволожск, РФ, 188640, Шепелева
Затайск, РФ, 649002, Карубин
Киев, UA, 03150, Величко
Ставрополь, РФ, 355020, Гузеева
Елец, РФ, 399788, Патршев
Taldykorgan, KZ, 040001, Jamaev
Архангельск, РФ, 163060, Журбин
Махачкала, РФ, 367015, Керимов
Энгельс, РФ, 413123, Житковский
Томск, РФ, 634031, Смирнов
Los Angeles, US, 90101, Bukowski
Анапа, РФ, 353450, Рашидова
Гагарин, РФ, 215010, Турчин
Одесса, UA, 65003, Гриневич
Геленджик, РФ, 353460, Рудько
Павловск, РФ, 196620, Санина
Kaunas, LT, 48101, Adamkute
Калининград, РФ, 236004, Кудрявцев
Абакан, РФ, 655012, Гаева
Екатеринбург, РФ, 620141, Червец
Hamburg, DE, 21149, Dietmar
Калуга, РФ, 248011, Зайцева
Tel Aviv, IL, 61231, Granovich
Саратов, РФ, 410031, Варданян
Курск, РФ, 305044, Лобанов
Plovdiv, BG, 4000, Vaganov
Всеволожск, РФ, 188640, Шепелева
Затайск, РФ, 649002, Карубин
Киев, UA, 03150, Величко
Ставрополь, РФ, 355020, Гузеева
Елец, РФ, 399788, Патршев
Taldykorgan, KZ, 040001, Jamaev
Архангельск, РФ, 163060, Журбин
Махачкала, РФ, 367015, Керимов
Энгельс, РФ, 413123, Житковский
Томск, РФ, 634031, Смирнов
причины, симптомы, диагностика и лечение
![]()
С насморками, которые проявляются в виде симптомов сезонной простуды, сталкивались практически все. Однако это не единственная разновидность выделений из носовых ходов. Существует и более опасное состояние — атрофический ринит, который сопутствует атрофии слизистой оболочки носа. Причины возникновения заболевания, его симптомы и лечение описаны в статье.
Определение
Атрофия — это состояние, при котором какой-либо орган человеческого тела перестает выполнять свои функции и уменьшается в размере. Атрофия слизистой носа является хроническим заболеванием, при котором изменяется ее структура, заметна деградация, а также отмечается постепенное отмирание нервных окончаний внутри. В особенно запущенных состояниях слизистая оболочка постепенно замещается костной тканью.
В результате необходимое увлажнение воздуха, которое ранее выполняла слизистая оболочка, не происходит, барьерные функции также значительно снижаются. Кроме того, следует отметить, что при данном патологическом состоянии часто отмечается частичная или полная потеря обоняния.
Причины возникновения
Атрофия слизистой носа может возникать по ряду следующих причин:
- Хирургическая операция, в ходе которой была затронута носовая полость.
- Генетическая предрасположенность.
- Неблагоприятная экологическая обстановка в регионе.
- Нарушения гормонального характера.
- Инфекционная болезнь, лечение которой было некорректным или недостаточным.
- Работа на вредных предприятиях без использования средств защиты дыхательных путей.
- Чрезмерное использование сосудосуживающих капель для носа.

- Слишком сухой воздух в жилище.
- Хронические стрессовые состояния.
- Курение.
- Частое использование ароматизаторов и освежителей воздуха.
- Вирусные инфекции, такие как грипп, ОРВИ.
- Травмы носа.
- Период беременности и лактации.
Также патологические изменения в слизистой носа могут отмечаться при некоторых психических заболеваниях.
Разновидности
Врачи-оториноларингологи выделяют несколько разновидностей заболеваний, при которых отмечается атрофия слизистой:
- Атрофический ринит — состояние, которое характеризуется ощущением инородного тела в носу, скудными вязкими слизистыми выделениями и редкими носовыми кровотечениями.
- Субатрофический ринит — заболевание без явных признаков. Распознать его можно только по тому, что в носу постоянно образуются корки, а слизистая оболочка на ощупь шероховата.
- Озена — тяжелое состояние, при котором отмечается некроз слизистых оболочек. При этом из носа выделяется большое количество зловонной слизи. Больной постоянно ощущает заложенность носа, у него снижается обоняние, а в носу постоянно образуются корки желто-зеленого цвета.
- Инфекционный ринит — заболевание, при котором к атрофии слизистой подключается инфекция.
Зависит от симптомов лечение атрофического ринита и других его разновидностей. Данные виды имеют различную степень тяжести, поэтому и терапия подбирается соответствующая.
Симптоматика
Проявления атрофии слизистой носа могут отличаться в зависимости от заболевания, которое развилось:
- При атрофическом рините человек замечает у себя корки, которые образуются как следствие высыхания слизистой, частичную потерю обоняния, свист при дыхании, частое дыхание ртом, потерю аппетита, бессонницу.
- При инфекционном рините подключаются такие симптомы, как воспалительный процесс в носоглотке, частое чихание, незначительное повышение температуры тела, выделение из носа слизистого секрета, повышенная нервозность. Также при запущенном случае инфекционного ринита может отмечаться асимметрия челюсти, отечность лица, искривление и размягчение носовой перегородки.
При озене часто образуются кровяные корки в носу, которые также значительно затрудняют дыхание. Кроме того, человек постоянно ощущает гнилостный запах.
![]()
Возможные осложнения
Если при атрофии слизистой носа человеку не оказать нужное лечение, то помимо основной проблемы могут возникнуть такие осложнения:
- воспалительный процесс в легких как следствие недостаточной фильтрации воздуха носом;
- менингит;
- трахеит;
- значительное снижение иммунитета;
- воспалительные заболевания гортани;
- гайморит;
- ухудшения слуха.

В крайне редких случаях возможно заражение крови. Для этого должны совпасть несколько факторов — обширная атрофия слизистой, сниженный иммунитет и агрессивные патогенные бактерии или вирусы, попавшие внутрь организма.
Диагностика
Опытный врач-отоларинголог (лор) для постановки диагноза проведет такие исследования:
- Сбор анамнеза и осмотр для сбора информации о симптомах, которые ощущает больной.

- Мазок из носовых ходов, который необходим для выявления патогенной микрофлоры.
- Рентгеновский снимок для выяснения структурных особенностей носовых ходов и перегородки.
- Компьютерная или магнитно-резонансная томография применяется в запущенных случаях, когда при помощи других методов невозможно определить структурные изменения слизистой оболочки носа.
- Лабораторные исследования на уровень гормонов щитовидной железы.
- Общий анализ крови, который может показать наличие воспалительного процесса в организме.
Также применяется эндоскопическое исследование носовых ходов. Поставить предварительный диагноз можно практически сразу после проведения риноскопии и опроса пациента, остальные методики диагностики используются для получения более детальной клинической картины.
Медикаментозное лечение
Терапевтический комплекс, применяемый при атрофии слизистой, следующий:
- Частое орошение слизистой носа физраствором или слабыми растворами морской соли, которые можно приобрести в аптеке.

- Инструкция по применению раствора «Диоксидина» предполагает закапывание носа. Это антибактериальное средство широкого спектра действия. Препарат перед закапыванием следует предварительно развести раствором хлорида натрия, гидрокортизоном или водой для инъекций. Дозировка в нос взрослому — от 2 капель до трети пипетки от 3 до 5 раз в день.

- Орошение слизистой оболочки носа составом из глюкозы и глицерина.
- Антибиотики местного действия применяются в случае наличия патогенной микрофлоры в носу.
- Смягчающие мази в нос на основе растительных компонентов, вазелина или глицерина.
- Иммуномодуляторы для улучшения работы иммунной системы.
- Витаминные комплексы, богатые витаминами группы В и D.
В некоторых случаях необходимо подключение гормональной терапии.
Физиотерапия
Физиотерапевтические процедуры направлены на то, чтобы улучшить кровообращение слизистой носа, а также восстановить ее естественные функции. Наиболее часто применяются такие лечебные процедуры:
- электрофорез;
- лазерное лечение;
- облучение ультрафиолетом;
- индуктотермия носовых ходов;
- аэроионотерапия.
При регулярном посещении кабинета физиотерапии и выполнении предписаний врача-отоларинголога (лора) первые улучшения заметны уже спустя несколько процедур.
Хирургическое вмешательство
Проведение операции показано в тех случаях, когда консервативная терапия не приносит желаемых результатов. Во время хирургического вмешательства хирург может выполнить такие действия:
- Устранение дефекта искривления носовой перегородки.
- Пересадка собственной слизистой оболочки на место пораженных атрофированных участков.
- Пересадка донорской слизистой ткани.
После проведения операции период восстановления значительно увеличивается.
Народные средства
Для увлажнения слизистой оболочки носа могут применяться народные средства:
- облепиховое масло, которое нужно нанести на ватный тампон и вставить в нос на 10 минут, повторять процедуру ежедневно, перед сном;

- закапывание носа оливковым маслом по 1 капле в каждую ноздрю 2 раза в день;
- промывание носа отваром календулы 2 раза в день.
Никакие средства народной медицины не могут применяться как основное лечение, так как они способны только облегчить состояние, но лечебного воздействия не оказывают. Кроме того, применение различных масел для смазывания слизистой оболочки носа неприемлемо при бактериальной природе патологического состояния. Это связано с тем, что любая масляная среда является благоприятной для развития вредоносных микроорганизмов.
Запрещенные приемы
Чего категорически нельзя делать при лечении атрофии слизистой оболочки носа?
- Использовать подсушивающие и сосудосуживающие капли и спреи.
- Курить и употреблять алкогольные напитки.
- Работать или находиться в запыленных местах без использования индивидуальных средств защиты дыхательных путей.
- Извлекать сухие корки из носа без предварительного увлажнения. Это грозит дополнительным травмированием и без того атрофированной слизистой.
Лечение данной патологии всегда должно производиться под наблюдением квалифицированного врача-оториноларинголога.
Атрофия слизистой влагалища в период менопаузы. Как лечить?
На данный момент атрофия слизистой влагалища является самым распространенным заболеванием среди женщин в менопаузальный период, когда начинается снижение функциональной работы яичников. Специалисты говорят о том, что причиной развития такого процесса является недостаточность эстрогенов в организме. Иногда признаки изменений могут возникать при нарушениях и в детородном возрасте, как правило, это женщины проходят лечение от бесплодия и нарушения менструального цикла.
Атрофический вагинит, приводящий к нарушению структуры внутренней оболочки, развивается спустя 10 лет после последней менструации у половины женщин. А еще через 10 лет эта цифра достигает 75%.
Выделяют два вида вагинита, приводящего к атрофии. Это заболевание, возникшее в результате физиологической менопаузы, и патологические изменения вследствие искусственного прекращения менструации.
Почему так происходит?
Гормон эстроген отвечает за многие процессы в организме. Это относится и к нормальному функционированию женских половых органов. Его недостаточность приводит к истончению слизистой оболочки, снижению эластичности влагалища. При запущенном процессе полностью исчезает верхний слой клеток, образующих слизистую оболочку.
Это может происходить при онкопатологии в половых органах и ее лечении с применением химиотерапии или обучения. Иногда начальные признаки атрофии могут наблюдаться в период грудного вскармливания. Признаки деструктивных изменений могут возникать при нарушении функций желез внутренней секреции и в детородном возрасте, как правило, это женщины с первичным бесплодием и нарушением менструального цикла.
В группе риска по этому заболеванию находятся женщины, злоупотребляющие курением, а также те, кто не рожал через естественные пути.
Когда хрупкая и ранимая поверхность слизистой при этом явлении подвергается постоянной травматизации и раздражению, это приводит к усилению процесса атрофии. Кроме того, синтез гликогена, который отвечает за нормальное соотношение микрофлоры влагалища, при менопаузе резко снижается. Слизистая органа становится менее увлажненной, приток крови к ней ослабевает.
Нормальная среда изменяется, возникает нарушение трофики, начинает преобладать грам-отрицательная флора. Складки из-за снижения количества коллагена сглаживаются.
Признаки атрофии влагалища
При таком заболевании, как атрофия влагалища, отмечаются следующие признаки:
- Отмечается жжение и зуд, а также сильная сухость.
- Появляются белесоватые или другие нетипичные, чаще водянистые, выделения.
- Иногда может появляться незначительные следы крови из влагалища, склонность к кровоточивости при незначительном контакте.
- Утрата волосяного покрова в зоне лобка.
- Опущение одной или всех стенок влагалища.
- Постоянные позывы к мочеиспусканию.
Как подтвердить такой диагноз?
Для уточнения диагноза применяется обычный гинекологический осмотр при помощи зеркала. Он позволяет определить состояние слизистой и шейки матки. Для уточнения pH проводится кольпоскопия.
Берется также серия мазков для исследования на наличие патогенной микрофлоры и на цитологию, что помогает вовремя выявить онкологические изменения. Если существует необходимость, то гинеколог может дать направление на исследование при помощи ультразвука. Присоединение инфекции мочевыводящих путей требует проведения анализа мочи.
Присоединение бактериальной флоры при наличии такого процесса, как вагинальная атрофия, происходит достаточно часто, так как изменение среды и снижение количества лактобактерий приводит к снижению защитных сил и присоединению всевозможных инфекций.
Иногда атрофические процессы могут зайти так далеко, что обычный осмотр становиться невозможным из-за выраженного сужения влагалища. В таком случае его следует проводить под наркозом.
Необходимость лечения при атрофии влагалища
Многие женщины после менопаузы и при отсутствии половой жизни не считают нужным проходить обследование у гинеколога. Но это совершенно неправильно. При возникновении атрофического вагинита необходимо обязательно обращаться к врачу, особенно если появляются какие-либо признаки неблагополучия, иначе могут возникнуть осложнения в виде тотальной атрофии не только влагалища, но и мочевыводящих путей и матки. А выраженная гипоксия закончится множественными изъязвлениями и трещинами слизистой оболочки с присоединением трудно поддающейся лечению инфекции.
Для того чтобы не допустить дальнейшее развитие процесса и появление осложнений, врачи предлагают несколько методик в ходе которых успешно проводится лечение атрофии слизистой влагалища:
- Гормональная заместительная терапия. Это лечение позволяет восстановить кровоснабжение и нормализовать вагинальную флору. Кроме того, запас эстрогенов восполняется в организме и позволяет ему функционировать в прежнем режиме. При выраженной атрофии рекомендуется использование местных средств с содержанием женских гормонов (вагинальные кольца, крема и таблетки с эстрогенами), что значительно ускорит процессы восстановления.
- Применение антибиотиков. Многие специалисты считают использование этих средств неэффективным, поскольку причиной заболевания не является патогенная микрофлора.
- Применение местных средств для восстановления функции клеток слизистой. Это могут быть мази, влагалищные таблетки или свечи.
При регулярном лечении заметное улучшение состояния наблюдается уже в первые несколько недель. При более запущенном процессе иногда требуется больше времени. Присоединение инфекции мочеполовой системы требует симптоматического лечения.
Советы:
- В рационе следует ограничить использование соли, а также острых блюд и спиртного. Следует дополнительно принимать поливитаминные препараты. На столе должны преобладать кисломолочные продукты.
- Обязательно следует соблюдать гигиену половых органов. Нижнее белье должно быть натуральным и менять его следует ежедневно. Два раза в день рекомендуется принимать душ.
- При обострении заболевания можно подмываться с использованием отваров лекарственных трав с противовоспалительными свойствами.
- При проведении полового акта рекомендуется использование специальных кремов для влагалища и лубрикантов на водной основе.
- Регулярная половая жизнь может помочь снизить вероятность развития атрофии влагалища.
Атрофия слизистой оболочки влагалища — это не приговор. Самое главное продолжать ходить на ежегодные осмотры к гинекологу, обращаться, как только возникают проблемы, проходить необходимое лечение, и соблюдать определенные правила профилактики заболевания.
Что выпить от спазмов в животе – как принимать обезболивающие таблетки, снимающие спазм при беременности, их названия и лечение
Средство от спазмов в животе, желудке и кишечнике
Спазмы в животе — достаточно болезненное и неприятное состояние организма человека. Они могут исходить от органов пищеварения, кровоснабжения, почек или селезенки. Кроме того, спазмы в брюшной полости являются частым спутником женщин при предменструальном синдроме. К этим судорожным проявлениям может также приводить инфицирование бактериями или вирусами внутренних органов. Именно поэтому нелишним будет знать, какое средство от спазмов в животе наиболее эффективно.
Спазм в животе – что выпить?

Спазм в животе – сокращение гладких мышц стенок желудка или кишечника, наступающее вследствие нарушения нормального функционирования этих органов. Эти мышцы принимают непосредственное участие в процессе прохождения еды по желудочно-кишечному тракту, который носит название перистальтика. Природа спазматических болей различна. Они могут зародиться в области пупка и волнообразно распространяться по всей брюшной полости.
Таблетки от спазмов в животе
В вопросе облегчения болевых ощущений и борьбы против спазмов в области живота, прежде всего, необходимо отдавать себе отчет о природе возникновения такого состояния. Если спазматические боли носят периодический характер, то необходимые препараты должен назначить только лечащий врач. Доктор проведет обследование и установит, достаточно ли ограничиться обезболивающим средством и спазмолитиком или же необходимо применять комплексное лечение.
Средства от спазма в желудке
Что нужно принять при спазмах в желудке? Для снятия болевого состояния, прежде всего, необходимо внести определенные изменения в образ жизни. Нормальный режим дня с достаточным сном и правильным питанием, запрет на вредные привычки окажут эффективное содействие в борьбе с недугом. В выборе же, что выпить от спазмов в желудке, можно остановиться на всем известных препаратах, имеющих спазмолитическое и обезболивающее действие. К ним относятся Но-шпа, Дротаверин, Папаверин.
При выявлении каких-либо конкретных заболеваний желудка, в том числе и хронических, назначение лекарственных препаратов от спазмов в желудке должен делать гастроэнтеролог или как минимум терапевт. Исходя из клинических исследований и вида заболевания, приведшего к спазму, доктор может назначить совместно со спазмолитиками такие лекарственные средства:
- препараты, влияющие на кислотность желудочного секрета – Атропин, Альмагель, Маалокс;
- блокаторы Н2 гистаминовых рецепторов — Ранитидин, Гастромакс, Омепразол;
- средства, стимулирующие моторную функцию желудка – Мотилиум, Ганатон, Тримебутин;
- ветрогонные средства — Эспумизан;
- противорвотные — Церукал, Родаван;
- антидиарейные средства — Смекту, Лоперамид.
Препараты от спазмов в кишечнике
Лекарством от спазмов в кишечнике в домашних условиях в первую очередь выступают спазмолитики и обезболивающие препараты — Но-шпа, Папаверин, Беластезин и другие. Также от спазмов в области живота поможет клизма с теплым отваром мяты либо ректальная свеча с тем же обезболивающим, например, белладонной. Однако следует знать, что использовать в данной ситуации грелку для прогревания области живота, подверженной спазму, не просто не рекомендуется, а категорически запрещено.
Увлекаться самолечением не следует. Если после приема этих препаратов и процедур боль не утихает, а наоборот, усиливается, сопровождается рвотой, диареей или запором, повышением температуры, необходима срочная консультация с врачом и проведение обследования. Только доктор должен назначать конкретные лекарства исходя из диагноза, поскольку спазм в кишечнике проявляет себя как следствие при множестве заболеваний, выходом из которых может быть и оперативное вмешательство.
Читайте также:
Современная медицина еще не создала какого-то одного лекарства от спазмов в животе. Это обусловлено тем, что сами спазмы зачастую являются лишь симптомом заболевания, да и природа их появления до конца не изучена. Поэтому в первую очередь нужна консультация с квалифицированным врачом. Профилактика также имеет немаловажное значение. Она заключается в ведении здорового образа жизни, соблюдении режима и культуры питания, во внесении разнообразия в рацион, в предоставлении организму физических нагрузок. Здоровья вам!
Внимание, только СЕГОДНЯ!
Советуем почитать
Как избавиться от спазмов в животе
Содержание статьи
Спазмы в животе время от времени беспокоят больше половины населения страны, о чем нередко утверждают врачи. При этом, многие занимаются самостоятельным лечением, не задумываясь, что спастическая боль в области живота легко может быть лишь признаком более серьезной болезни.

Причины появления спазмов
Спазмы и боли в области живота могут быть симптомами заболевания не только желудочно-кишечного тракта, но и мочеполовой системы. Но чаще всего они появляются из-за пищевых отравлений, менструальных болей, аппендицита или скопления газов в желудке. Кроме этого, причиной спазмов в животе может быть стресс или аллергия.
К спазмам может привести и интоксикация организма, то есть отравление. Особенно опасным является отравление тяжелыми металлами. Часто причиной спазмов становится употребление несвежих продуктов. Вместе с ними в организм попадают различные бактерии и инфицируют его. Нередко спазмы появляются у тех, кто переедает и плохо пережевывает пищу. Она очень плохо переваривается и сильно нагружает кишечник, из-за чего и возникают спазмы.
как избавиться от вздутия живота
Симптомы спазмов в животе
Обычно спазмы в животе начинаются, когда желудок пуст. Длительность приступа иногда достигает нескольких часов. Из-за того, что мускулатура желудка сокращается, человек может испытывать сильную тошноту и вздутие живота. Может возникнуть бессонница, беспричинная депрессия и нарушение пищеварения.У женщин нередко появляются сложности с менструальным циклом. Основной же симптом – болезненные ощущения. При этом сильная боль необязательно должна указывать на серьезные проблемы со здоровьем. А вот слабая боль при спазмах часто сопровождает аппендицит или рак.
Могут также появиться такие симптомы, как метеоризм, частые позывы к дефекации и диарея. Чаще всего они указывают на синдром раздраженного кишечника или дисбактериоз. Спазмы в животе в этом случае являются лишь признаком заболеваний желудочно-кишечного тракта. При этом у человека могут возникать сильная тошнота и ощущение недостаточного опорожнения кишечника.
Спазмы у детей
У детей в возрасте до 1 года спазмы в животе возникают достаточно часто. Причин этому несколько:
- их организм не вырабатывает в полном объеме фермент лактазы для расщепления молока;
- дисбактериоз из-за приема матерью антибактериальных лекарств;
- развитие пилоростеноза.
Дети постарше могут страдать от спазмов в животе в результате вегето-сосудистой дистонии, аппендицита, глистов или панкреатической колики. Самолечением в этих случаях заниматься не рекомендуется. Ребенку следует давать те препараты, которые назначил врач. Скорее всего, малышу нужно будет принимать пробиотики для восстановления микрофлоры. Нелишней будет и легкая диета, исключающая жирную, острую пищу.
как избавиться от повышенного газообразования в кишечнике
Спазмы у беременных женщин
В период вынашивания ребенка спазмы в животе женщина может ощущать вследствие таких причин:

- токсикоз;
- сдавливание желудка маткой;
- повышенный уровень прогестерона;
- стресс.
Не стоит исключать и развития болезней желудочно-кишечного тракта, например, гастрита, панкреатита или аппендицита. Также не нужно путать спазмы в области живота и сокращение маточных мышц, свидетельствующее о ложных схватках.
Диагностика
Существует несколько специалистов, которые могут обнаружить причину появления спазмов в животе. Это невролог, гастроэнтеролог и терапевт. Диагностика проводится с помощью целого ряда следующих исследований:
- общего анализа крови;
- УЗИ;
- лапараскопии;
- ФЭГДС;
- копрограммы;
- бактериологического исследования кала.
как быстро очистить кишечник в домашних условиях
Что делать при приступах спазмов в животе
Врачи рекомендуют во время приступа спазмов пить чистую воду и не употреблять в пищу тяжелые для желудка продукты. Это помогает облегчить состояние. Можно также лечь и приложить к животу теплую грелку. Обязательно нужно померить температуру и артериальное давление. Если эти показатели сильно отличаются от нормы, следует вызвать «Скорую помощь».

Затем необходимо выяснить причину появления спазмов в животе. Часто избавление от спазмов означает избавление от симптома серьезной болезни, которую благодаря этому обнаруживают слишком поздно. Поэтому лучше не использовать анальгетики, а заменить их спазмолитиками. Эти препараты помогают мышцам расслабиться и устраняют боль. Если же спазмолитические препараты не действуют, значит, причина появления спазмов гораздо серьезнее. Тогда необходимо незамедлительно обратиться к врачу.
Обезболивающие препараты можно спокойно принимать только после медицинского обследования и только по назначению врача. Они помогают улучшить самочувствие, но имеют множество противопоказаний. Нередко избавиться от спазмов в животе помогают специальные массажи, физпроцедуры и седативные препараты. Для того чтобы наладить работу микрофлоры кишечника, следует пропить курс пробиотиков.
Когда спазмы в животе начинают часто беспокоить, лучше всего перестать употреблять в пищу:- крепкий чай и кофе;
- алкоголь;
- копчености;
- жареные блюда;
- маринованные и соленые продукты;
- пряности;
- майонез;
- горячий хлеб.
Ограничение в еде нужно соблюдать не менее 3 месяцев, даже если улучшение наступит раньше. Порции должны быть маленькими, но приемов пище должно быть около 5 в день. Также необходимо избавиться от вредных привычек, в особенности от курения, тем более, натощак. В дальнейшем количество вредных для желудка продуктов лучше всего сократить до минимума. Лечебная диета заключается в употреблении:
- отварного мяса или рыбы;
- овощных супов;
- нежирных молочных продуктов;
- отварных овощей;
- не кислых фруктов.
Если нет никаких серьезных причин для появления спазмов в животе, а лекарства дают лишь временный эффект, обязательно необходимо изменить свой образ жизни. И это не только пересмотр рациона питания. Нужно сделать свою жизнь более активной и уменьшить количество стрессовых ситуаций. Ведь нередко многие заболевания возникают из-за постоянного нервного напряжения.
как избавиться от урчания в животе народными средствами
Видео: упражнения от спазмов, зажимов и скованности в теле
Спазмы в животе
Текст: Алиса Праксина
Фото: TS/Fotobank.ru
Спазмы в животе могут настичь любого человека, в любое время дня. Основная причина спазмов в животе – резкое сокращение мышц, которые находятся в абдоминальной области, или непроизвольная болезненная судорога.
Спазмы в животе могут возникнуть по разным причинам. И далеко не всегда каждый такой приступ боли требует приема лекарств — иногда вполне можно обойтись и более мягкими средствами.
Спазмы в животе: сначала определите причину
Точные причины спазмов в животе не всегда очевидны, особенно когда спазмы вызываются мышечными сокращениями глубоко внутри тела. В некоторых случаях боль может свидетельствовать о более серьёзных проблемах со здоровьем. Таких как, например, пищевое отравление, аппендицит, дивертикулит или менструальные боли.
Иногда очень болезненные спазмы в животе могут быть вызваны совсем незначительными причинами, такими как, например, скопление газов в желудке. И наоборот: слабая боль, от которой иной человек предпочтет и вовсе отмахнуться, может быть признаком опасного заболевания, к примеру, аппендицит или хуже – рак толстой кишки. Иногда точное место спазма в животе довольно часто не получается установить, это явление называется иррадиация – когда болезненные ощущения выходят за пределы источника боли. К таким случаям относятся боли, вызванные проблемами с пищеварением или скоплением газов в желудке. Боль, которая прогрессирует, становится все более интенсивной, может свидетельствовать о блокировке кишечника.
Начните с воды, потом переходите на лекарства
Самое первое и простое, что может сделать человек, у которого случился неожиданный приступ спазмов в животе – пить воду или какие-либо другие чистые нейтральные жидкости. Очевидно, что при спазмах в животе не нужно есть никакую тяжелую пищу в течение в течение нескольких часов, а лучше в течение целого дня. А уж если спазмы сопровождаются рвотой, тогда точно нужно подождать не меньше 6 часов до любой еды, даже самого легкого салата, а еще лучше — обратиться к врачу.
Если говорить про лекарственные препараты, то большинство врачей рекомендует при расстройстве желудка или изжоге принимать антациды или Н2-блокаторы, такие как «Тагамет» или «Фамотидин». Их можно купить без рецепта в любой аптеке. В случае менструальных спазмов лучше всего использовать нестероидные противовоспалительные препараты – блокираторы простагландинов. Они освобождают живот от спазмов в 90 процентах случаев.
список спазмолитиков и других препаратов
Подробная инструкция по препаратам от боли в животе: как подобрать спазмолитик исходя из симптомов и в каких случаях отправлять больного к врачу
На протяжении жизни человек неоднократно испытывает боль в животе. В возрасте до 50 лет чаще всего причина боли носит не органический, а функциональный характер, когда медикаментозная терапия, скорее всего, будет эффективна. Причиной может быть кишечная колика (у детей первых месяцев жизни), синдром разраженного кишечника, дискинезия желчевыводящих путей, дисфункция сфинктера Одди и др. Около трети случаев функциональной боли сопровождаются спазмом гладкой мускулатуры ЖКТ. Именно поэтому так широко используются спазмолитики без назначения врача. Оказывая выраженное обезболивающие действие и нормализуя функционирование органа, они, в отличие от ненаркотических и опиоидных анальгетиков, не вмешиваются в механизмы возникновения боли, то есть не «стирают» картину заболевания, которая критически важна при диагностике.
Nota bene!
При обращении клиента за средством от боли в животе необходимо исключить ургентные ситуации, чтобы вовремя отправить страдальца к врачу. К ним относятся:
- Сильная боль, мешающая спать и делать что бы то ни было, продолжается дольше 1–2 часов.
- Сильная боль в животе сопровождается рвотой.
- Сильная боль сопровождается повышенной температурой тела — 38,5°С и выше.
- Сильная боль сопровождается потерей сознания.
- Сильная боль в животе у беременной женщины.
- Мышцы живота напряжены, и живот жесткий, как доска.
- Диарея с примесью ярко-красной крови.
- Стул темный, дегтеобразный.
- Рвота кровью.
- Боль в животе сопровождается одновременно рвотой, диареей и сильным обезвоживанием.
Клеточный механизм боли
Гладкомышечные клетки в основном находятся в толстой кишке. В тонкой кишке их значительно меньше. Механизм сокращения клеток зависит от концентрации ионов кальция в цитоплазме. Источниками кальция является внеклеточное пространство, связанное с цитоплазмой через кальциевые (медленные) каналы мембран, а также внутриклеточное депо. Высвобождение кальция приводит к сокращению мышечной клетки. Сокращение мышечных клеток образует спазм и человек чувствует боль.
Процесс мышечного сокращения чаще всего запускает медиатор ацетилхолин, связываясь с мускариновыми холинорецепторами (М-холинорецепторами). Таким образом, блокада М-холинорецепторов приводит к снижению тонуса и расслаблению гладкой мускулатуры (а значит, помогает снять боль в животе). На этом, в частности, основан механизм действия группы препаратов под названием М-холинолитики.
Взаимодействие кальция с кальмодулином ведет к взаимодействию актина с миозином и сокращению клетки. ЦАМФ (циклический аденозинмонофосфат) и цГМФ (циклический гуанозинмонофосфат) ослабляют взаимодействие кальция с кальмодулином, а также затрудняют вход ионов кальция внутрь клетки. Уровень цАМФ и цГМФ контролируется фосфодиэстеразой (ФДЭ), которая разрушает избыток этих нуклеотидов. Таким образом, если снизить активность ФДЭ, снизится концентрация ионов кальция в цитоплазме и тонус мышечной клетки снизится.
На основе описанных механизмов регуляции концентрации кальция внутри мышечной клетки, которые нарушаются при патологических условиях и приводят к спазму, созданы основные группы спазмолитиков:
- М-холинолитики (атропин, гиосцина бутилбромид).
- Ингибиторы ФДЭ IV (дротаверин).
- Блокаторы выхода кальция из внутриклеточных депо или блокаторы натриевых каналов (мебеверин).
- Блокаторы кальциевых каналов.
М-холинолитики
М-холинолитики — одна из древнейших групп препаратов. Атропин использовался в составе лекарственных трав с IV века до н. э. Так, древнегреческий естествоиспытатель Теофраст описал мандрагору как средство для лечения ран, подагры и бессонницы, а также как «приворотное зелье». Древнегреческий военный врач Диоскорид (I век нашей эры) описал вино из мандрагоры как анестезирующее средство для лечения боли или бессонницы, которое следовало давать до операции или прижигания.
М-холинолитики наиболее эффективно влияют на верхние отделы ЖКТ. Использование неселективных М-холиноблокаторов (атропин, платифиллин, метацин) ограничено их рецептурностью, а также тем, что они обладают системным эффектом и имеют целый ряд побочных действий, таких как атония кишечника и непроходимость.
Один из относительно старейших селективных М-холинолитиков — гиосцина бутилбромид (впервые зарегистрирован в Германии 1951 году). Он действует на М1- и М3‑подтипы рецепторов, локализованные преимущественно в стенках верхних отделов ЖКТ, желчного пузыря и билиарных протоков. Гиосцина бутилбромид не проникает через гематоэнцефалический барьер и обладает слабым системным эффектом, в отличие от атропина. Однако он противопоказан людям с глаукомой, доброкачественной гиперплазией простаты, а также при органических стенозах желудочно-кишечного тракта и тахиаритмиях. Гиосцина бутилбромид накапливается в гладкой мускулатуре ЖКТ и выводится в неизмененном виде почками. Препарат успешно используется при дисфункции сфинктера Одди, дискинезии желчевыводящих путей и спазме привратника желудка.
Выраженность эффекта гиосцина бутилбромида зависит и от индивидуальной чувствительности пациента к этому препарату. К сожалению, спазмолитическое действие гиосцина бутилбромида на тонкую (кроме 12‑перстной) и толстую кишки может реализоваться при приеме дозы в 2–10 раз выше терапевтической, поэтому его применение бесполезно при спазмах в нижних отделах живота. Большое количество ограничений и рисков при приеме этого препарата требует наблюдения врача, именно поэтому в настоящее время за рубежом известные у нас М-холинолитики используются всё реже. Однако гиосцина бутилбромид по‑прежнему отпускается без рецепта.
Ингибиторы фосфодиэстеразы (иФДЭ) IV типа
Это традиционно широко используемые спазмолитики: дротаверина гидрохлорид и папаверин. Их инъекционные формы продаются по рецепту, а таблетированные — без рецепта. ФДЭ IV широко представлена в гладкой мускулатуре по всей длине кишечника, а также в желчевыводящих и мочевыводящих путях. Таким образом, блокирование ФДЭ IV оказывает универсальное спазмолитическое действие независимо от степени спазма или его причины. Кроме того, дротаверин обладает противоотечным и противовоспалительным эффектами. Дротаверин можно использовать при острой боли в животе — как для купирования острого спазма, так и для длительной терапии дискинезий желчных ходов, желчнокаменной болезни, хронических заболеваний кишечника со спастическим синдромом, которые сопровождаются коликообразными или распирающими болями. В отличие от М-холинолитиков, дротаверин можно использовать у мужчин пожилого возраста с патологией предстательной железы, а также при сопутствующей патологии и совместном приеме с другими препаратами. Терапевтическая концентрация дротаверина в плазме при приеме внутрь достигается через 45 минут.
Блокаторы натриевых каналов
Эти препараты через каскад реакций блокируют внутриклеточные кальциевые депо. Наиболее известный препарат — производное вератровой кислоты — мебеверин. В отличие от холинолитиков, не вызывает гипотонию толстой кишки. Чаще всего этот препарат назначается при функциональных нарушениях ЖКТ или как вспомогательное средство при органических заболеваниях ЖКТ. Используется мебеверин только для курсового лечения. Мебеверин наиболее эффективен в сочетании с другими патогенетическими препаратами. В основном мебеверин отпускается по рецепту, но есть лекарственная форма в таблетках, для приобретения которой назначение врача не требуется.
На блокаторах кальциевых каналов подробней останавливаться не будем, так как у этих препаратов отсутствуют какие‑либо безрецептурные формы.
Особняком стоит безрецептурный миотропный спазмолитик тримебутин. Тримебутин действует на энкефалинергическую систему кишечника и периферические опиатные рецепторы — µ, κ и δ. Обладая сродством к рецепторам усиления и подавления перистальтики, стимулирует сокращение гладкой мускулатуры кишечника при гипокинетических состояниях и оказывается спазмолитиком при гиперкинетических. Тримебутин снижает тонус сфинктера пищевода, способствует опорожнению желудка и усилению перистальтики кишечника, а также ответной реакции гладкой мускулатуры толстой кишки на пищевые раздражители. Его используют при различных функциональных нарушениях ЖКТ.
Спросить и выбрать
Как же подобрать безрецептурный спазмолитик из обширного списка препаратов клиенту аптеки при боли в животе? Помогут наводящие вопросы:
- Есть ли у человека хроническое органическое заболевание ЖКТ — язвенная болезнь желудка или двенадцатиперстной кишки, хронический холецистит, хронический панкреатит, желчная колика, дискинезия желчевыводящих путей? Как правило, пациент уже знает, что ему помогает или какой препарат ему рекомендовал врач при обострении.
- Возраст пациента? Пожилым не подойдут селективные М-холинолитики, из‑за риска развития кишечной непроходимости. Также спазмолитики имеют возрастные ограничения для детей: мебеверин можно применять с двенадцати лет, гиосцина бутилбромид и дротаверин — с шести, тримебутин — с трех.
- Для женщин — наличие беременности, лактация? Применение спазмолитиков при беременности возможно только по назначению врача. При лактации противопоказаны иФДЭ и тримебутин. Холинолитики и блокаторы натриевых каналов можно использовать при лактации.
- Боль в верхних отделах живота, возможно, сопровождающаяся тошнотой или рвотой? Подойдет селективный М-холинолитик для взрослых, при отсутствии противопоказаний, описанных в инструкции к конкретному препарату.
- Боль в нижних отделах живота? Подойдут иФДЭ IV типа и блокаторы натриевых каналов.
Источники
- Синдром абдоминальной боли в практике врача-терапевта Т. М. Бенца «Новости медицины и фармации». Гастроэнтерология (239), 2008.
- Пчелинцев М. В. «Спазмолитики: от клинической фармакологии до фармакотерапии». Лечащий врач 7 (2008): 74–77.
- Михайлов И. Б. Клиническая фармакология (учебник для студентов медицинских вузов) — 5‑е изд., перераб. и доп. — СПб.: изд-во «Сотис-Мед», 2013. — 588 с.
- Яковенко Э. П., et al. «Агонист опиатных рецепторов тримебутин в терапии функциональных расстройств желчного пузыря и сфинктера Одди». Журнал «Лечащий врач» 2–2014 (2017): 56.
- Tytgat GN. Hyoscine butylbromide: a review of its use in the treatment of abdominal cramping and pain. Drugs 2007; 67: 1343–57.
Какие таблетки от гриппа и простуды можно принимать беременным: что можно пить беременным при простуде и гриппе? – Простуда при беременности, чем лечить простуду
что делать, как и чем лечить, последствия
Грипп — острая инфекция, которая передается воздушно-капельным методом. После инфицирования происходит разрушение слизистой оболочки дыхательных путей. По этой причине слизистая не выполняет свои защитные функции. Поэтому при болезни часто возникают такие осложнения, как пневмония, отит, бронхит, синусит. Возможно развитие островоспалительного процесса в мышцах сердца.
Грипп при беременности опасен именно своими осложнениями, которые оказывают негативное воздействие на плод. Рассмотрим в чем опасность, и как лечить грипп при беременности.

Симптомы
Прежде чем рассмотреть вопрос, как лечить грипп беременной женщине, стоит ознакомиться с характерными симптомами. Обычно больную беспокоят:
- резкое повышение температуры до 39-40 градусов;
- общая слабость, бессилие;
- сильные головные боли и неприятные ощущения в мышцах и суставах;
- отечность носа, насморк на 2-3 сутки после инфицирования;
- повышение артериального давления.
Такие симптомы также могут говорить и о начале прогрессирования пневмонии, бронхита, острого фарингита. Поэтому ни в коем случае откладывать консультацию специалиста не стоит. Только врач по симптомам и анализам определит, как лечить грипп беременной.
Воздействие вируса гриппа на ребенка
Очень многое зависит от срока беременности. В первом триместре осуществляется закладка всех внутренних органов. Именно поэтому возбудитель оказывает отрицательное влияние на формирование систем и органов плода. Повышается вероятность появления пороков развития, а в отдельных случаях даже внутриутробной смерти малыша. Врачи говорит о том, что при гриппе во время беременности возбудители оказывают негативное воздействие на нервные ткани эмбриона. Это вызывает пороки развития центральной нервной системы.
На поздних сроках вынашивания у беременных грипп может провоцировать заражение ребенка, привести к неблагоприятному течению беременности и спровоцировать угрозу вынашивания. Но риск для ребенка в этом случае меньший, чем в первые 12 недель.
Если беременная заболела гриппом, то это может повредить плаценту. Такая патология приводит к прогрессированию недостаточности кровообращения в плаценте. Обычно это состояние поддается терапии. Но может появиться и маловодие, задержка внутриутробного роста плода.
Лечение
Лечение гриппа у беременных проводится в домашних условиях. Но заниматься самолечением категорически запрещается, так как последствия могут быть плачевными. Многие женщины задаются вопросом, что можно беременным от гриппа.
Терапия заключается в таких простых действиях:
- Строго постельный режим. Обязательно регулярно проветривать комнату, где находится больная. Желательно соблюдать интервал 1 час. Также очень важно постоянно проводить влажную уборку помещения. Посуду больной обязательно обрабатывать кипятком и не давать из них еду детям и другим родственникам.
- Грипп и беременность — это значительное ослабление организма. Именно поэтому необходимо обеспечить рациональное сбалансированное питание. Диета должна быть богатой витаминами и полноценной. Врачи рекомендуют включить в рацион кисломолочные продукты. Если у женщины нет отечности, то показано обильное питье морсов, компотов, фруктовых соков. Питье поможет вывести из организма все скопившиеся шлаки и токсины.
- Если появляется вопрос, что можно беременным при гриппе, то самым безопасным средством является Парацетамол. Препарат показан при сильных болях в голове и мышцах, а также при температуре более 38 градусов. Но злоупотреблять препаратом нельзя. Употреблять только каждые 4-6 часов. В сутки должно быть максимум 4 приема. Также не стоит забывать, что высокая температура способствует гибели возбудителя гриппа.
- Если начинает болеть горло, то рекомендуется его полоскать раствором Фурацилина. Средство продается в аптеке, а перед применением разводится с теплой водой в соотношении 1 к 1. Также можно сделать раствор самостоятельно. Для этого взять 4 таблетки медикамента и залить 800 мл жидкости. Дождаться полного их растворения и начинать процедуры полоскания. Сеансы также проводят при помощи растворов с добавлением соды. На стакан воды добавляют маленькую ложку соды.

Но ни в коем случае не назначать самостоятельный прием средств. Госпитализация беременных показана в особо тяжелых случаях:
- при наличии осложнений таких, как пневмония, поражения нервной системы;
- при наличии обострившихся сопутствующих болезней таких, как пиелонефрит, сердечно-сосудистые патологии и другие;
- при отсутствии возможности проводить терапию и обеспечить должный уход в домашних условиях.
Во всех остальных случаях лечение проводится дома.
Противовирусные средства
Все антивирусные средства принято делить на такие группы:
- Химические. К этой группе относят Ацикловир, Занамивир.
- Интерфероны. Это особые белки, которые производятся клетками иммунной системы. Они дают ответ на вторжение возбудителей в организм. Лучшим средством этой группы является препарат Виферон.
- Гомеопатические медикаменты. К этой группе относят Анаферон, Оциллококцинум. Гомеопатия подразумевает употребление сильно разведенного активного компонента. Эта область медицины относится к нетрадиционным способам лечения. Но это наиболее безопасные медикаменты, которые применяются даже для профилактики гриппа и ОРВИ.
Врач только после осмотра больной и ее состояния сможет составить грамотную подходящую схему терапии. В противном случае можно навредить малышу.
Самый актуальный вопрос, чем лечить грипп у беременных. Антибактериальные препараты не используются, так как они воздействуют на бактерии. При гриппе целесообразно использовать антивирусные средства.
При беременности разрешены следующие средства:
- Виферон. Активно борется с возбудителями гриппа. Медикамент стимулирует приток иммунных клеток к пораженному недугом месту. Также это средство беременные могут принимать в качестве профилактического препарата.
- Анаферон. Это медикамент, имеющий отношение к интерферонам. Широко применяется беременным при гриппе, а также может использоваться в профилактических целях. Перед началом терапии проконсультироваться с врачом.
- Оциллококцинум. Это гомеопатическое средство, производимое только из натуральных компонентов. Обладает не таким явным действием, но абсолютно безопасен как для будущей мамы, так и для ребенка.
- Тамифлю. Применяется при лечении отдельных штаммов возбудителей гриппа у беременных женщин. Препарат показан только в том случае, если справиться с недугом без его приема невозможно.
Назначать тот или иной медикамент при беременности может только врач, так как любое средство имеет свой список противопоказаний.
Препараты от кашля
Если во время гриппа у беременной появляется кашель, то сразу же становится актуальным вопрос, чем лечить грипп при беременности. Не все спреи и аэрозоли абсолютно безопасны для дам в положении. Многие медикаменты могут нанести вред здоровью плода, поэтому по поводу приема средств необходимо консультироваться с гинекологом и терапевтом.
Если кашель мокрый и продуктивный, то показаны отхаркивающие препараты. Если же он лающий и сухой, то назначают бронхорасширяющие препараты. Если девушка во время беременности заболела гриппом, то разрешено принимать такие средства:
- Спреи от болезненных ощущений в горле Ингалипт и Гексорал. Гексорал имеет в составе антисептические компоненты, которые борются с островоспалительным процессом. Применяется средство в течение трех суток. Второе средство имеет в составе масла, которые борются с болезненностью. Обладает антифлогистическим и антимикробным воздействием.
- Спрей Мирамистин. Оказывают угнетающее воздействие на микробы, вирусы, поддерживает местный иммунитет. Обрабатывать горло этим препаратом трижды в сутки.

Лучший способ борьбы с неприятными ощущениями в горле — это ингаляции. Но во время манипуляций разрешается использовать только безопасные вещества. Отлично подходит аптечная вода Боржоми, физраствор. Травы в раствор для ингаляций добавлять не рекомендуется.
Препараты при насморке
Во время болезни состояние женщины значительно ухудшается за счет постоянной заложенности носовых проходов. Пациентке не хватает воздуха, чтобы дышать, она не может быстро ходить и сильно долго лежать. Такое состояние также оказывает негативное воздействие и на малыша. Через плаценту начинает попадать гораздо меньшее количество кислорода.
Именно по этим причинам не стоит к насморку при беременности относиться халатно. Этот симптом требует пристального внимания. Для скорейшей поправки во время лечения гриппа при беременности врачи назначают такие средства:
- Растворы для промывания носовых проходов. Отлично подходят АкваМарис, Салин, физраствор, Долфин. Постоянное использование медикаментов позволит ускорить процесс выведения слизи, исключает застой и уменьшает отек слизистых оболочек.
- Мази, основным компонентом которых является мята либо эвкалипт. Они применяются для нанесения на крылья носа и область переносицы. Наносить легкими массирующими движениями.
- Соки целебных растений. Они могут провоцировать аллергические реакции, поэтому предварительно необходимо проконсультироваться с терапевтом. Отлично справляется с проблемой при насморке алоэ. Его разводят кипяченой водой в пропорции 1 к 1. Полученным средством закапывать нос по 2 капли трижды в сутки.
Чтобы процесс не перерос в гайморит переносицу необходимо прогревать. Для этого врачи советуют брать теплый песок, помещенный в носочки. Это позволит избежать негативного воздействия и ожога.
Сосудосуживающие капли при вынашивании малыша назначаются только в самых тяжелых случаях. Обычно показаны, если у женщины явная отечность и начался отит. На этой почве появляется вопрос, что делать, когда беременная заболела гриппом, и какие сосудосуживающие капли можно применять. Врач учитывает срок беременности, возраст, тяжесть течения недуга.
Только после этого могут быть назначены детский Називин, Назол Беби, Тизин детский. Именно в этих лекарствах от гриппа для беременных содержится наименьшее количество сосудосуживающих компонентов. При длительном применении такие вещества приводят к кислородному голоданию у малыша.
Народные средства
Если рассматривать вопрос, как лечить грипп у беременных, то невозможно не затронуть народную медицину. Существует множество бабушкиных лекарств от гриппа при беременности, которые обладают высокой эффективностью. Но врачи рекомендуют их включать в состав общей терапии.
Наиболее результативные средства:
- Настой ромашки. Большую ложку высушенной ромашки залить стаканом кипятка. Поставить на малый огонь и подождать 10 минут. Полученное средство профильтровать и полоскать им горло.
- Еще одно полезное лекарство для гриппа для беременных — это настой календулы. Получить его возможно тем же способом, что и в предыдущем рецепте.
- Настой сибирской бузины. Взять 3-4 большие ложки бузины и залить стаканом кипятка. Поставить на небольшой огонь и кипятить четверть часа. Дать лекарству остыть, профильтровать и полоскать горло.
- Настой лекарственного шалфея. Одну большую ложку высушенной травы залить стаканом кипятка, оставить на полчаса, после чего профильтровать и орошать составом горло.

Эти средства максимально безопасны для беременных.
Профилактика
Чтобы не задаваться вопросом, что делать, если беременная заболела гриппом, нужно уделить особое внимание мерам профилактики. Понизить риск инфицирования помогают следующие простые правила:
- Мужчине и женщине следует преждевременно готовиться к зачатию малыша. Необходимо предварительно пропить курс важных витаминов и минералов. Если иммунная система понижена, то применять иммуномодулирующие медикаменты. Важно отказаться от всех вредных привычек и начать вести здоровый образ жизни.
- Чтобы не ждать ответа на вопрос, как лечиться при беременности от гриппа, также необходимо пересмотреть рацион. Ежедневно употреблять свежие овощи и фрукты, рыбу и нежирное мясо, каши. Стоит отказаться от жирного, мучного и сладкого. В результате этого придет в норму функционирование органов желудочно-кишечного тракта, отпустят симптомы токсикоза, не будет набираться лишний вес.
- Уделять внимание одежде, так как подбирать строго с учетом температуры и влажности воздуха на улице. Во время сильного ветра и мороза не гулять без головного убора. Общее переохлаждение организма создает неблагоприятные условия для распространения вирусной инфекции.
- Если в окружении беременной есть люди, кто успел заразиться, то оградить себя от контакта с ними. Но многим интересно, что делать, если это невозможно. Чем лечить грипп беременным? В этом случае в аптеке приобрести специальные маски. Менять их необходимо каждые 2 часа. Также постоянно проветривать помещение, где пребывает больной муж или ребенок.
- Во время эпидемий не стоит посещать общественные места, ездить в общественном транспорте. Это повышает риск инфицирования. По приезду домой обязательно мыть руки с мылом.
Гинекологи часто выписывают витамины и иммуномодуляторы. Принимать такие препараты строго после назначения врача. Запрещается самостоятельно составлять схему терапии, так как это может нести опасность для малыша.
Интересное видео
Какие лекарства принимать от гриппа беременным — Простуда
В период вынашивания ребенка женщине нужно особенно внимательно относиться к своему здоровью. В сезон подъема естественной заболеваемости респираторными инфекциями особую опасность представляют вирусы гриппа. Большинству людей предоставляется возможность привиться от него, но для беременных такая опция не всегда доступна. Учитывая естественную иммуносупрессию, риск заболеть увеличивается. Но еще большую проблему представляют осложнения беременности при гриппе.
Содержание статьи:
В чем особенность вируса гриппа?

Ежегодно в свободном доступе появляется информация об эпидемии вируса гриппа, изменяется только его буквенно-числовое обозначение. Английские буквы H и N обозначают структуру доминирующего вируса.
Человечество знакомо с вирусами гриппа давно, только в 1933 году впервые был выделен тип А. Позже через 7 лет обнаружили тип В, а еще через 9 лет – тип С. Высокая изменчивость возбудителя ставила в тупик исследователей. Но классификацию построили на основе наличия определенных белков-антигенов. Это гемагглютинин (обозначается латинской буквой H) и нейраминидаза (N). Всего выявлено 13 подтипов по антигену гемагглютинина и 10 по нейраминидазе. Они образуют множество комбинаций.
К типу А относятся антигены Н1, 2, 3 и N1 и 2. Тип вируса соответственно обозначается Н1N1, h3N1 и так далее.
Гемагглютинин обеспечивает прикрепление вируса к клеткам и выработку антител к нему. Но под их влиянием происходит мутация этого антигена, которая передается потомству. Нейраминидаза вируса обеспечивает выход вирусных частиц из клетки. Она также способна точечно мутировать. Новые свойства передаются молодым вирусам. Это позволяет возбудителю уходить от иммунного ответа.
Иммунитет формируется к вирусу с определенной структурой. Поэтому иммунологам ежегодно нужно проводить исследования и строить прогнозы относительно того, какой тип вируса гриппа вызовет эпидемию. Поэтому прививки при неверном прогнозе могут оказаться бесполезны.
В чем опасность инфицирования?
Для плода
Опасность вирусной инфекции зависит от периода, когда происходит заражение. На ранних сроках беременности перенесенный грипп может привести к инфицированию эмбриона. Плацента в этот период еще не сформирована, кровь матери свободно притекает к зародышу. Его проникновении в клетки приводит к их разрушению. Для эмбриона утрата нескольких клеток чревата гибелью или появлением грубых уродств, нарушением закладки органов. В первом триместре беременности инфицирование может завершиться выкидышем.
Заражение гриппом во втором триместре не так опасно для плода. Но при проникновении вируса через плаценту появляются признаки задержки внутриутробного развития плода, он будет отставать в размерах и массе тела от нормы.
Заражение в третьем триместре также может привести к внутриутробному инфицированию. Передача вируса иногда происходит после родов. Новорожденный переносит болезнь очень тяжело, часто присоединяются осложнения. Причина в несовершенстве иммунитета. Только материнские антитела, которые передаются с молоком во время кормления, способны немного защитить ребенка.
Для беременной
Осложнения болезни представляют угрозу для матери: на ее организм приходится тяжелая нагрузка в виде растущего плода. Если имеются хронические патологии других органов, то избежать осложнений очень тяжело. Чаще всего возникают патологические состояния со стороны следующих систем:
- дыхательная: бактериальная пневмония, эмпиема, абсцесс легкого;
- верхние дыхательные пути: синусит, отит, трахеит;
- сердечно-сосудистая: миокардит, перикардит;
- неврологические: энцефалит, менингит, менингоэнцефалит, полиневрит, невралгия;
- мышечные: миозит;
- другие системы: нефрит, синдром Рейе, токсико-аллергический шок.
Особенностью вируса является склонность к поражению сосудистой стенки микрососудов, при этом нарушается их проходимость, появляются кровоизлияния. У беременных может развиться нарушение свертываемости крови из-за повышенного расхода факторов свертывания.

Грипп на поздних сроках беременности может привести к кровотечениям, в том числе и в послеродовом периоде.
Вирус способен взаимодействовать с иммунными клетками, вызывать их трансформацию. Это приводит к следующим последствиям:
- нарушает реакцию иммунной системы;
- формирует иммунодефицитное состояние;
- вызывает аутоиммунные реакции.
На иммунологические нарушения реагируют ткани суставов. Могут развиться или обостриться артриты, артрозы. Опасны и кровоизлияния в паренхиматозные органы, миокард.
Как проявляется болезнь?
Начало болезни всегда внезапное, инкубационный период длится 1-3 дня. Первым признаком становится повышение температуры. В первые два дня она поднимается до 39-40 градусов. После этого может снижаться до 38. Примерно через сутки после начала лихорадки появляются другие симптомы гриппа:
- головная боль;
- чувство ломоты в мышцах, суставах;
- заложенность носа;
- сухость слизистой оболочки носоглотки и зева;
- боли при движениях глаз;
- иногда тошнота, боль в животе;
- расстройство сна.
Слизистые выделения из носа появляются только через несколько дней. Характерная особенность зева: он гиперемирован, а на поверхности слизистой выступает мелкая зернистость. Это участки лимфоидной ткани. Этот признак сохраняется до 7-8 дня после падения температуры.
Внешний вид больной приобретает характерные черты:
- лицо кажется отечным, одутловатым;
- резко выражена бледность кожных покровов;
- цианоз носогубного треугольника и губ.
Клинические проявления присоединения осложнений зависят от пораженного органа. Если это сердце или перикард, то появляется боль разной интенсивности, могут быть шумы, признаки нарушения работы.
Присоединение пневмонии сопровождается внезапным подъемом температуры, хрипами в легких, слабостью. Появляется одышка.
Неврологические осложнения сопровождаются признаками поражения мозга, его оболочек. Развивается интенсивная головная боль, которая не снимается анальгетиками, свето- и звукобоязнь. Могут обнаруживаться патологические рефлексы.
Синусит, или воспаление придаточных пазух, сопровождается головной болью, которая усиливается при движениях. Может быть чувство распирания в области пазух: на лбу, по бокам от носа. Боль будет усиливаться при наклоне вперед.
Нужна ли дополнительная диагностика?
Что делать, если появились первые симптомы острой респираторной инфекции? Нужно обратиться к врачу. Лечение беременной женщины должно проходить под строгим наблюдением терапевта и гинеколога, чтобы не допустить негативного влияния на плод. Но предварительно нужно правильно поставить диагноз.
В большинстве случаев, специальной диагностики для определения вируса гриппа не требуется. Диагноз ставят на основании характерных клинических признаков и жалоб больной.
Если грипп затронул 1 триместр, но беременность не прервалась, то в сроке 16-20 недель необходимо проведение обследования плода для выявления пороков развития и скрытых патологий. Для этого проводят тройной тест, который включает в себя:
- альфа-фетопротеин;
- хорионический гонадотропин;
- эстриол.
Анализ только на один гормон неинформативен, обязательно нужно выполнять его в комплексе. Анализ крови дополняется УЗИ плода. По его результатам можно оценить наличие грубых пороков развития внутренних органов. Если результаты обследования указывают на наличие отклонений, может потребоваться амниоцентез. Это процедура забора околоплодных вод через прокол в передней брюшной стенке под контролем УЗИ. Анализ жидкости позволяет выявить генетические отклонения.
Инфицирование во 2 триместре и позже требует других методов обследования. Достаточно проведения:
- УЗИ плода;
- доплерографии сосудов плаценты, пуповины;
- КТГ плода.
Серологические методы диагностики инфекции используются редко. Определение прироста антител проводится с интервалами 8-14 дней. Это отражает только процесс формирования иммунитета. Вирусологические методы необходимы для микробиологических лабораторий в плане изучения распространенности вируса, т.к. исследование требует длительного времени для выращивания возбудителя на культуре клеток.
Возможные методы лечения

Лечение гриппа при беременности начинается с неспецифических приемов. Они включают ограничение контактов с другими людьми, частую влажную уборку комнат, проветривание. Если дома есть кварцевая лампа, то можно проводить кварцевания по 30 минут два раза в сутки.
Питание в период болезни должно быть щадящим, разнообразным и сбалансированным. Чтобы дополнительно не травмировать слизистую рта, не стоит лечиться горячим чаем, молоком. Температура жидкости должна быть такой, чтобы не обжигать, а согревать. Обильное питье является одним из условий выздоровления. Можно пить чай с лимоном, клюквенный морс, компоты, разведенный отвар ромашки.
Устранить местные симптомы помогают полоскания с антисептическими растворами:
- теплый раствор соды;
- фурацилин;
- отвар ромашки, календулы.
Для лечения ринита использовать сосудосуживающие препараты можно только после консультации с врачом. При превышении дозировки они способны оказать системное действие и повысить давление. Можно применять солевые растворы для промывания носа и закапывания – «Аквамарис», физиологический раствор.
Для снижения температуры применяют только Парацетамол. Другие жаропонижающие препараты при беременности строго противопоказаны.
От срока гестации также зависит, какие препараты можно принимать. До 12 недель большинство препаратов запрещены. Это касается и противовирусного Арпетола. Его используют только со 2 триместра беременности.
2 и 3 триместр – период, когда можно применять для лечения интерфероны. Их назначают в форме ректальных свечей на протяжении 10 дней.
Принимать антибиотики для лечения вирусной инфекции не нужно. Они используются только при развитии бактериальных осложнений:
- пневмонии;
- синусита;
- отита;
- миокардита;
- энцефалита.
Выбор препарата находится в компетенции врача. Он учитывает возможный тип микроорганизма и его чувствительность к антибиотику, а также безопасность лекарства для плода. Чаще всего это группа Пенициллинов, Цефалоспоринов. Форма введения и дозировка зависят от патологии и степени тяжести.
Заражение на 37 неделе беременности не является показанием для досрочного родоразрешения. Необходимо, чтобы миновал острый период болезни, плод дозрел. Если не присоединились осложнения, то женщина может находиться дома до появления схваток.
Грипп, выявленный перед родами, является показанием для госпитализации в обсервационное отделение. Болезнь не является противопоказанием для грудного вскармливания. Необходимо только тщательно мыть руки, носить маску, чтобы не допустить заражения ребенка.
Как защититься от гриппа?
Профилактика гриппа при беременности включает прогулки на свежем воздухе, регулярную влажную уборку и проветривание квартиры. В сезон естественного подъема заболеваемости ОРВИ нужно избегать посещения людных мест, меньше передвигаться в общественном транспорте. Можно наносить на слизистую носа Оксолиновую мазь перед выходом из дома. Она не позволяет вирусам прикрепляться к эпителию слизистой оболочки. Помогает мытье рук, лица и промывание носа после улицы. Если приходится бывать в людных местах, то не нужно прикасаться руками к носу, тереть глаза. Также не стоит забывать о сбалансированном питании и достаточном употреблении жидкости.
Относительно противогриппозной вакцинации мнения врачей разделяются. Выносить решение о введении прививки и выбор вакцины должен производить врач, отталкиваясь от желания беременной, общего состояния здоровья, наличия аллергической реакции и т.д.
Читайте также: ОРВИ при беременности.
Source: ginekolog-i-ya.ru
Читайте также
Какие таблетки от гриппа и простуды можно принимать беременным — Простудные заболевания
Содержание статьи:
Лечение простуды у беременных лекарственными препаратами
 Большинство беременных женщин всячески стараются избежать возникновения простудных заболеваний, соблюдая профилактические меры. Но, к сожалению, удается защитить свой организм от проникновения вирусной инфекции не всегда. Лечение заболевания должно проводиться сразу же после обнаружения первых симптомов простуды. В таком случае нужно посетить терапевта, который назначит безопасные лекарства от простуды при беременности. Если простуда одолела женщину вначале беременности, нужно проявить особую осторожность, поскольку в этот период организм ребенка только начинает формироваться и неправильно выбранное средство может привести к необратимым последствиям.
Большинство беременных женщин всячески стараются избежать возникновения простудных заболеваний, соблюдая профилактические меры. Но, к сожалению, удается защитить свой организм от проникновения вирусной инфекции не всегда. Лечение заболевания должно проводиться сразу же после обнаружения первых симптомов простуды. В таком случае нужно посетить терапевта, который назначит безопасные лекарства от простуды при беременности. Если простуда одолела женщину вначале беременности, нужно проявить особую осторожность, поскольку в этот период организм ребенка только начинает формироваться и неправильно выбранное средство может привести к необратимым последствиям.
Какие препараты выбрать?
По словам специалистов, наиболее безопасными, но при этом не менее эффективными средствами от простуды для беременных являются те, что были изготовлены на основе натуральных компонентов. Выбирать препарат можно только по назначению лечащего врача, отказавшись от самолечения. Для лечения каждого из симптомов простуды — насморка, кашля, боли в горле, температуры, должны использоваться специальные лекарства.
При лечении простуды во время беременности нельзя парить ноги, поскольку это может грозить прерыванием беременности.
Жаропонижающие препараты
 При лечении простуды у беременных с целью снижения температуры противопоказаны анальгин, аспирин, а также такие комплексные препараты как Колдрекс, Ферфекс, Антигриппин. В таких лекарственных средствах кроме красителей и вредных пищевых добавок содержится аспирин, кофеин и фенирамин малеат, которые, попадая в организм матери, могут вызвать серьезные осложнения.
При лечении простуды у беременных с целью снижения температуры противопоказаны анальгин, аспирин, а также такие комплексные препараты как Колдрекс, Ферфекс, Антигриппин. В таких лекарственных средствах кроме красителей и вредных пищевых добавок содержится аспирин, кофеин и фенирамин малеат, которые, попадая в организм матери, могут вызвать серьезные осложнения.
При простуде женщина может уверенно принимать парацетамол в виде таких препаратов как Панадол или Эффералган, это действующее вещество оказывает на организм жаропонижающее и обезболивающее действие. Парацетамол имеет способность проникать через плаценту в организм ребенка, однако он не оказывает на него вредного воздействия.
Лекарства от насморка
 Очень часто женщины не знают, чем именно лечиться беременной при простуде, когда беспокоит сильный насморк или заложенность носа, которые становятся причиной плохого состояния. Женщина, которую беспокоит насморк, жалуется на затрудненное носовое дыхание, неспокойный сон, общую слабость, головные боли. Кроме того, что насморк становится причиной плохого самочувствия будущей мамы, он представляет собой большую опасность для ребенка, так как при плохом носовом дыхании или дыхании через рот отмечается поступление недостаточного количества кислорода через плаценту. Продолжительность такого процесса может стать причиной возникновения такого серьезного последствия как кислородное голодание, которое со временем может привести к внутриутробной гипоксии плода. Именно поэтому важно своевременно предпринять меры, позволяющие освободить нос от скопившейся слизи, а также направленные на устранения самого симптома простуды.
Очень часто женщины не знают, чем именно лечиться беременной при простуде, когда беспокоит сильный насморк или заложенность носа, которые становятся причиной плохого состояния. Женщина, которую беспокоит насморк, жалуется на затрудненное носовое дыхание, неспокойный сон, общую слабость, головные боли. Кроме того, что насморк становится причиной плохого самочувствия будущей мамы, он представляет собой большую опасность для ребенка, так как при плохом носовом дыхании или дыхании через рот отмечается поступление недостаточного количества кислорода через плаценту. Продолжительность такого процесса может стать причиной возникновения такого серьезного последствия как кислородное голодание, которое со временем может привести к внутриутробной гипоксии плода. Именно поэтому важно своевременно предпринять меры, позволяющие освободить нос от скопившейся слизи, а также направленные на устранения самого симптома простуды.
Женщина, ожидающая рождения ребенка, должна понимать, что терпеть насморк категорически запрещено, лучше подобрать эффективный препарат, применение которого разрешено при беременности. Однако капать в нос сосудосуживающие капли запрещено. К числу запрещенных препаратов принадлежат:
- Нафтизин;
- Називин;
- Тизин;
- Назол;
- Оксиметазанол.
Каждый раз перед тем, как закапать нос, нужно его промывать солевым раствором или отварами таких трав как ромашка, календула, эвкалипт, чтобы устранить излишки слизи, которую не удалось высморкать. Кроме того, такие действия позволяют удалить патогенные микроорганизмы, являющиеся причиной образования воспалительного процесса. Смело можно применять капли при заложенности носа, изготовленные на основе морской воды или экстрактов лекарственных растений. К числу разрешенных капель и спреев в нос специалисты относят такие препараты против простуды для беременных:
- Аквалор;
- Аквамарис;
- Меример;
- Салин.
 Все они не являются лекарственными препаратами, а всего лишь позволяют увлажнить слизистую и освободить носоглотку от слизи и микробов. Эффективным считается такой препарат как Пиносол, в состав которого входят антимикробные и противовоспалительные эфирные масла. Однако применять его в качестве препарата от простуды при беременности можно только после назначения специалистом или одобрения с его стороны. Обычно при использовании таких масляных капель не возникает каких-либо ухудшений состояния слизистой, наоборот, она начинает быстро восстанавливаться. Рекомендовано проводить лечение насморка с помощью безопасных гомеопатических лекарств Эуфорбиум композитум или ЭДАС-131.
Все они не являются лекарственными препаратами, а всего лишь позволяют увлажнить слизистую и освободить носоглотку от слизи и микробов. Эффективным считается такой препарат как Пиносол, в состав которого входят антимикробные и противовоспалительные эфирные масла. Однако применять его в качестве препарата от простуды при беременности можно только после назначения специалистом или одобрения с его стороны. Обычно при использовании таких масляных капель не возникает каких-либо ухудшений состояния слизистой, наоборот, она начинает быстро восстанавливаться. Рекомендовано проводить лечение насморка с помощью безопасных гомеопатических лекарств Эуфорбиум композитум или ЭДАС-131.
Не стоит недооценивать некоторые средства народной медицины, обладающие мощным лечебным действием. В этих целях беременная женщина может самостоятельно приготовить капли, используя сок алоэ и каланхоэ вместе или отдельно. Сок нужно использовать только в свежем виде, разбавляя его водой 1: 1.
Препараты от кашля
Выбрать средство от простуды при беременности, когда заболевание сопровождается кашлем, не так сложно, ведь существует множество эффективных препаратов, безопасных даже для ребенка. Прежде всего, лечение нужно начинать из применения паровых ингаляций, для которых можно использовать эфирные масла чайного дерева и эвкалипта.
Несмотря на то, что при беременности полезными считаются оба масла, во время кормления грудью от вдыхания эфирных масел чайного дерева и эвкалипта лучше отказаться.
Для проведения процедуры необходимо в резервуар для лекарства залить 150 мл теплой воды и капнуть туда 2-3 капли масла. Дышать через рот не более 7 минут, иначе процедура принесет не пользу будущей маме, а вред.
От кашля можно принимать такие сиропы и таблетки против простуды при беременности:
 Колдрекс бронхо – сироп, в состав которого входит гвайфенезин, безопасный для ребенка и матери. Он не содержит красителей и других вредных добавок. Однако, если кашель не проходит при его применении, нужно обратиться к врачу за назначением другого лекарства. Также стоит исключить его самостоятельное применение.
Колдрекс бронхо – сироп, в состав которого входит гвайфенезин, безопасный для ребенка и матери. Он не содержит красителей и других вредных добавок. Однако, если кашель не проходит при его применении, нужно обратиться к врачу за назначением другого лекарства. Также стоит исключить его самостоятельное применение.- Лазолван – таблетки, сироп, раствор, разрешаются к применению, начиная с 12 недели беременности.
- АЦЦ – препарат, разжижающий мокроту, действующим веществом которого является флуимуцил. Он назначается на всех сроках беременности, но лечение должно проводиться строго под контролем специалиста. Во время приема лекарства нужно пить больше жидкости, что способствует разжижению мокроты.
- Мукалтин – таблетки против простуды для беременных, изготовлены на основе экстракта корня алтея. Принадлежат к отхаркивающим препаратам, назначаются при лечении сухого кашля.
- Амброксол – препарат на основе лекарственных растений, разрешается к применению только втором и третьем триместре беременности под наблюдением специалиста.
Антибиотики при лечении простудного заболевания являются неэффективными, так как они направлены на уничтожение микробов, в то время как вирусы продолжают стремительно размножаться. Более того, это очень опасные препараты для организма ребенка. Единственное, когда не обойтись без антибиотика – развитие ангины или пневмонии, но сам препарат и курс лечения должен назначаться только специалистом.
Что использовать при боли в горле?
При беременности к применению разрешено лишь незначительное количество препаратов от боли в горле. Категорически запрещено использовать лекарственные средства на основе спирта – спреи и настойки. Абсолютно безопасными являются такие спреи, таблетки и растворы для полоскания воспаленного горла у беременной женщины:
 Хлоргексидин – раствор 0, 1 %, имеет слегка горьковатый вкус, не обладает свойством всасываться в кровь, поэтому лекарство не попадает в организм малыша. Препарат эффективный при фарингите и ангине, используется в качестве раствора для полоскания горла в неразведенном виде. Средство имеет один немаловажный недостаток – после него на некоторое время на зубах остается темный налет.
Хлоргексидин – раствор 0, 1 %, имеет слегка горьковатый вкус, не обладает свойством всасываться в кровь, поэтому лекарство не попадает в организм малыша. Препарат эффективный при фарингите и ангине, используется в качестве раствора для полоскания горла в неразведенном виде. Средство имеет один немаловажный недостаток – после него на некоторое время на зубах остается темный налет.- Мирамистин – раствор для полоскания горла, продается в виде спрея. Назначается для беременных при лечении фарингита и ангины, не всасывается в кровь, поэтому не попадает к ребенку. Использовать средство нужно в неразбавленном виде.
- Раствор Люголя – препарат, в состав которого входит йод, глицерин и калия йодин, назначается для смазывания воспаленных миндалин при сильной ангине.
Леденцы, которые так часто применяются при лечении простуды, когда поражается горло, практически не назначаются беременным, поскольку они либо малоэффективны, либо противопоказаны при беременности. Единственное исключение касается двух препаратов, изготовленных на основе природного компонента лизоцима. К этой группе принадлежат леденцы для горла Лизобакт и Ларипронт. Эти препараты против простуды для беременных помогут вылечить не только фарингит, но и запущенную ангину. Простуда для беременной женщины и ее ребенка при правильном лечении не представляет серьезной опасности, главное – правильно выбрать лекарство и придерживаться всех рекомендаций лечащего врача.
NasmorkuNet.ru>
Лекарства для беременных от простуды: список препаратов, отзывы, рекомендации
Лекарства для беременных от простуды выделяются в отдельную подгруппу. Ведь только эти медикаменты проверены и достоверно безопасны. Стоит отметить, что некоторые из них разрешены только на определенных сроках. Данная статья расскажет вам о том, какие лекарства можно беременным при простуде. Вы узнаете об особенностях применения тех или иных средств. Также стоит сказать об отзывах будущих мам в коррекции такого состояния.
Простуда у беременных
В период ожидания ребенка каждая женщина старается уберечь себя от всевозможных болезней. Ведь некоторые патологии могут негативно отразиться на развитии будущего крохи. Однако не всегда получается избежать простуды.

Когда происходит оплодотворение, наступает угнетение иммунной защиты организма женщины. Это необходимо для правильного и нормального течения беременности. В противном случае плодное яйцо может быть воспринято как чужеродное тело. Именно по причине снижения иммунитета наступает заражение некоторыми простудными заболеваниями. Стоит ли вмешиваться в этот процесс?
Простуда у беременных должна обязательно быть вылечена. Какие препараты можно принимать при этом – вы узнаете далее. Многие будущие мамы также прибегают к использованию народных рецептов медицины. В большинстве случаев такое заболевание сопровождается повышением температуры, ознобом, насморком, кашлем и болью в горле. Рассмотрим, какие препараты можно беременным при простуде.
Повышаем иммунитет и боремся с вирусами
Лекарства для беременных от простуды могут иметь противовирусное действие. Но в то же время они повышают собственный иммунитет. Большую популярность имеют препараты, провоцирующие выработку интерферона. Стоит отметить, что данное вещество самостоятельно вырабатывается организмом заболевшего человека. Именно поэтому оно не способно нанести вред будущей маме и ее будущему ребенку.

К медикаментам такого типа можно отнести «Интерферон лейкоцитарный», «Анаферон», «Эргоферон» и так далее. Отдельно стоит выделить лекарство «Виферон». Беременным при простуде он вводится ректально. Такой метод использования позволяет избежать попадания действующего вещества в кровь. Стоит отметить, что не все противовирусные и иммуномодулирующие составы, которые продуцируют интерферон, разрешены к использованию на разных сроках беременности. Такие лекарства, как «Ликопид» и «Изопринозин», можно применять только в третьем и втором триместрах.
Антибактериальные препараты
В некоторых ситуациях могут потребоваться лекарства для беременных от простуды, которые способны устранить бактериальное заражение. Перед их использованием медики рекомендуют обязательно произвести бактериологический посев. Этот анализ позволяет определить местонахождение микробов и выявить их чувствительность к тем или иным препаратам.

Среди антибиотиков, которые разрешены в период ожидания ребенка, можно отметить «Амоксиклав», «Флемоксин», «Аугментин», «Экобол» и так далее. Действующим веществом всех перечисленных лекарств является амоксициллин. Он разрешен к использованию во втором и третьем периодах беременности. В первой трети срока лекарство противопоказано, так как может нанести вред формирующемуся организму. В особо тяжелых ситуациях медики могут рекомендовать и другие антибактериальные составы.
Устраните боль в горле
Если беременная заболела простудой, то главным сопутствующим симптомом становится боль и першение в горле. Устранить эту проблему помогут разрешенные в этот период лекарственные средства. К таким можно отнести препарат «Мирамистин», «Хлоргексидин», «Тантум Верде». Эти медикаменты выпускаются в виде спрея. Вам достаточно просто распылить лекарство в гортань. Описанные средства оказывают противовоспалительный и антибактериальный эффект. Препарат «Тантум Верде» также признан анестетиком. Он снижает выраженность боли и устраняет зуд.

Еще одним разрешенным медикаментом является «Лизобакт». Этот препарат нужно рассасывать медленно во рту. Он воздействует местно и оказывает бактериостатический, обезболивающий и смягчающий эффект.
Борьба с насморком
Какие еще существуют лекарства для беременных от простуды? Если патология сопровождается обильным отделением слизи из носа, то стоит использовать капли. Они подразделяются по своему действию на сосудосуживающие, противовирусные, антибактериальные. Перед нанесением лекарственного средства рекомендуется промыть носовые ходы. Сделать это можно при помощи таких составов, как «Аквамарис», «Долфин», «Аквалор» и так далее. При необходимости можно использовать обычный физраствор. Через несколько минут после проведенной манипуляции разрешено использовать лекарства.

Для борьбы с вирусными заболеваниями применяйте медикамент «Грипферон», «Деринат» или «Назоферон». Если речь идет о бактериальном поражении, то допустимо использовать препараты «Полидекса» или «Изофра». При заложенности носа врачи иногда разрешают применять капли «Називин» или «Виброцил». Однако дозировка сосудосуживающих составов должна быть детской. В некоторых случаях при затяжном насморке медики назначают прогревания.
Что делать при повышении температуры?
Что пить беременной при простуде, если у нее возникла лихорадка? Многие врачи не советуют сбивать температуру до отметки на термометре в 38,5 градусов. Именно в этом состоянии организм может максимально эффективно самостоятельно справиться с инфекцией. Однако это утверждение не распространяется на беременных женщин. Будущие мамы должны очень внимательно следить за своей температурой. Когда шкала на термометре переползла значение в 37,5, нужно подумать о жаропонижающих препаратах.

Самым безопасным средством, которое может снять лихорадку, является парацетамол. С этим действующим веществом выпускаются препараты «Цефекон», «Панадол» и многие другие. Стоит обязательно обращать внимание на дополнительные составляющие. Чем меньше вы их обнаружите, тем безопаснее будет лекарство. Во втором триместре беременности допускается использование препарата «Ибупрофен». Описанные лекарства не только снижают температуру тела, но и способствуют устранению болевого синдрома. В результате, будущая мама чувствует себя гораздо лучше. Врачи не рекомендуют злоупотреблять описанными лекарствами.
Кашель при беременности – опасный враг
Какие еще лекарства можно беременным при простуде? Если будущая мама столкнулась с кашлем, то это может очень нехорошо сказаться на ее состоянии. Во время сокращений бронхов возникает непроизвольный тонус матки. Это может повлечь за собой угрозу выкидыша или преждевременных родов. Именно поэтому нужно как можно скорее начать борьбу с этим симптомом. Для начала стоит определить характер кашля. Он может быть влажным или сухим, продуктивным или приступообразным.

Лучшее средство от кашля – это ингаляция. Проводить процедуру можно с некоторыми лекарственными составами или обычной минеральной водой. Что еще можно предпринять? Какие лекарства можно беременным при простуде, которая сопровождается сильным кашлем? К эффективным средствам можно отнести препарат «Амбробене», «Лазолван», «АЦЦ» и другие. Иногда медики назначают медикамент «Колдрекс Бронхо».
Народные рецепты
Что пить беременной при простуде? Многие будущие мамы придерживаются народной медицины. Они уверены, что натуральные составы не могут навредить будущему ребенку. Однако и в таком лечении нужно соблюдать особую осторожность. Вот несколько действенных народных средств для борьбы с простудой:
- Теплое молоко. Данное средство великолепно устраняет кашель. Усиление эффекта будет в том случае, если вы добавите в белую жидкость кусочек сливочного масла. После использования состава наступает моментальное смягчение миндалин и гортани.
- Чай с малиной. Этот рецепт относится к разряду жаропонижающих. Его используют как в теплом, так и в горячем виде. Стоит отметить, опасность этого средства состоит в том, что малина способствует повышению маточного тонуса. Большие дозы могут привести к угрозе преждевременных родов.
- Лимон и петрушка. В лечении простуды никак не обойтись без витамина С. Это вещество способствует повышению иммунной защиты. Также витамин С может незначительно снизить температуру. Лимон и петрушка содержат большое количество описанного вещества.
- Лук и чеснок. Эти средства признаны природными антибиотиками. Очень эффективно они могут бороться с насморком. Для приготовления капель нужно выдавить сок лука и чеснока, а также добавить чайную ложку оливкового масла.
Отзывы о лечении простуды во время беременности
Многие будущие мамы болеют простудными заболеваниями. Отзывы беременных женщин сообщают о том, что если своевременно начать лечение, то справиться с патологией можно минимальным количеством лекарств. Иногда достаточно обычных народных рецептов. Когда же состояние уже запущено, недуг может вызвать осложнения.

Многие будущие мамы сообщают о том, что лечение простуды должно сопровождаться соблюдением постельного режима. Также следует употреблять большое количество воды и любой теплой жидкости. Пациентки говорят о том, что самолечением в такой ситуации заниматься не стоит. Это может привести к усугублению состояния или развитию побочных эффектов. В некоторых ситуациях оказывается необратимое негативное влияние на плод.
Вместо заключения
Теперь вы знаете, что принимать беременным при простуде. Помните, что даже самые безопасные средства для лечения должны быть согласованы с врачом. В период ожидания малыша вы несете большую ответственность не только за свое самочувствие, но и за состояние будущего крохи. Будьте здоровы и не болейте!
fb.ru>
Лечение простуды при беременности
 У будущей мамы снижена иммунная система, поэтому в холодное время года, женщина часто подвергается простуде, гриппу. Важно вовремя избавиться от заболевания, не стоит его запускать, оно может навредить не только будущей маме, но и малышу.
У будущей мамы снижена иммунная система, поэтому в холодное время года, женщина часто подвергается простуде, гриппу. Важно вовремя избавиться от заболевания, не стоит его запускать, оно может навредить не только будущей маме, но и малышу.
Особенности лечения простуды во время беременности
Химические лекарственные препараты принимать запрещается, также осторожно нужно относиться к фитотерапевтическими процедурам, некоторые травы могут привести к тяжелым последствиям.
Нельзя использовать лекарства, в составе которых содержится спирт, особенно вредны иммуностимулирующие настойки, в которых солодка, лимонник, эхинацея, левзея, заманиха, розовая родиола, женьшень. Они могут сильно повысить артериальное давление, участить пульс, увеличиваются нагрузку на сердце, негативно отражаются на сосудистой системе ребенка. Если вы ускорите работу сердца малыша, все может закончиться сердечной патологией.
Советуют использовать иммуностимуляторы, которые не имеют побочного эффекта на организм. С давних времен во время беременности при простуде разрешается использовать хрен. Необходимо взять корень и натереть его, добавить сахар, настоять в тепле около 12 часов, отфильтровать, принимать не меньше, чем 1 столовую ложку через каждый час, когда простуда обостряется.
Использование сосудосуживающих капель во время беременности
Если беспокоит сильный насморк, который перекрывает дыхание, необходимо использовать Галазолин, Нафтизин, не больше, чем по 2 капли за один раз. Лучше все-таки не использовать такие капли, потому что они имеют сосудосуживающее действие, а оно негативно отражается на состоянии артерий плаценты, приводит к сильнейшему нарушению кровообращения плода, когда вы часто пользуетесь каплями. Часть средства оказывается в слизистой носоглотке, другая в пищеводе, после в крови.
Также сосудосуживающие капли могут привести к серьезному сосудистому спазму, отеку слизистой носа. Действуют на 5 день заболевания, так начинает формироваться зависимость после приема препарата. Когда беременная капает, ей сначала становится легко дышать, спустя час нос еще больше заложен и рука снова тянется к каплям. Современная медицина такие капли относит к наркотикам.
Беременные подвергают такой зависимости намного легче, чем остальные, у них из-за гормонального фона нос заложен в течение 9 месяцев, после родов, нос начинает снова нормально дышать.
Разрешается, как можно чаще промывать нос, используя спринцовку со слабым раствором соли, его легко готовить. Нужно взять 250 мл воды, добавить немного соли. Можно в нос капать лекарственные препараты, в составе которых содержится морская вода – Салин, Аквамарис.
Прием витаминов при простуде во время беременности
Важно вовремя проконсультироваться с лечащим доктором, не все витамины разрешается принимать беременным женщинам. Можно улучшить состояние организма с помощью аскорбиновой кислоты, она помогает быстро побороть инфекцию. Также советуют использовать Аскорутин, с помощью его можно укрепить сосудистые стенки, не дать развиться кровотечению.
Помните всегда о мере, организм должен быть восполнен всеми необходимыми веществами в меру, чтобы не возник гипервитаминоз. Если вы будете злоупотреблять витаминов А на раннем сроке, ребенок может родиться с пороками в развитии. Если в организме у женщины скопится большое количество витамина С, D, может заблаговременно постареть плацента. Лучше всего как можно больше употреблять свежих овощей, фруктов, пить соки. Так организм сможет быстро усвоить витамины и переварит их.
Народные способы лечения простуды во время беременности
Мед является одним из лучших лекарственных средств при вирусной респираторной инфекции. Нельзя его использовать в третьем триместре, может вызвать серьезную аллергическую реакцию у мамы и у малыша, во время беременности часто становится причиной сахарного диабета.
Эффективным способом лечения являются прогревания. Использовать их нужно предельно осторожно. При простуде во время беременности можно принять теплую ванну, не горячую, добавить в нее немного трав, соли. Не советуют парить ноги, это очень опасно для здоровья женщины, может быть выкидыш, потому что горячая вода стимулирует матку. Также горячие процедуры могут привести к преждевременным родам.
Также учитывайте, что во время всех описанных процедур, кровь приливается к венам ног, может возникнуть отечность, ребенок страдает от недостатка кислорода.
Можно попарить под краном руки, так можно избавить от боли в горле и насморка. Приносит пользу сухое тепло. Если вам становится хуже, нужно взять теплый шарф и обмотать им шею, после надеваются носки, советуют в них насыпать немного горчицы, также можно вырезать самостоятельно горчичные стельки. После нужно сразу лечь в постель, наутро вам станет сразу же легче.
Гомеопатические препараты при простуде для беременных
Разрешается использовать Антигриппин, не больше 5 крупинок, также советуют принимать таблетки Грипп-хеля, они оказывают такое же действие. Чтобы закрепить эффект Антигриппин советуют принимать каждые два часа, Грипп-хель через 15 минут.
Беременная должна срочно обратиться к лечащему доктору:
1. Когда на миндалинах, в горле заметен налет.
2. Температура тела выше, чем 38 градусов, при этом выраженная интоксикация организма – женщина чувствует себя постоянно разбитой, ощущается слабость, сильная головная боль, наблюдается рвота.
3. Мокрота, слизь с носа желто-зеленого цвета, иногда наблюдается кровь.
4. Тревожат сильнейшие головные в глазах, во лбу, они увеличиваются, когда беременная наклоняется.
Итак, самолечение беременной женщине заниматься нельзя, потому что можно серьезно навредить малышу. В данной ситуации советуют сразу же консультироваться со специалистом, который поможет подобрать эффективные способы лечения. От лекарственных препаратов, в которых содержаться химические вещества лучше отказаться.
medportal.su>
Простуда во время беременности

Как не стараться уберечься от простуды во время беременности, все равно это произойдет. Но лечить обыкновенными лекарственными препаратами не рекомендуется, поэтому нужен совет врача.
Крайне нежелательным фактором считается простуда на ранних сроках беременности. Избежать этого все-таки не всегда получается. Опасность заключается в том факторе, что в этот период происходит формирование плода, а нежелательные простуды плохо влияют на его развитие.
Но, если простуда случилась во время беременности, то к лечению надо подходить крайне осторожно. Желательно в зимнее время меньше находиться в многолюдных местах, включить в свой рацион больше витаминов и одеваться как можно теплее.
Иногда соблюдение простых правил все равно не помогает и не удается уберечься от простуды. Случиться это может из-за других членов семьи. Также некоторые дремлющие вирусы начинают атаковать изнутри, так как в период беременности снижается иммунитет и ослабленный организм станет подходящей средой.
Простуда у беременной женщины на раннем сроке несет угрозу развития плода, она даже может вызвать самопроизвольный выкидыш. К лечению с помощью лекарственных препаратов на первых неделях беременности нужно подходить с осторожностью и только после рекомендации врача.
Лечение народными средствами
Испробованным народным методом лечения простудных заболеваний на ранних сроках беременности является сок хрена с добавлением сахара. Такое средство улучшает работу иммунной системы и не причиняет никакого вреда. Хрен необходимо натереть на терке, засыпать сахаром и настаивать 2 часа. Принимать перед едой по полчайной ложке в течение 3 дней. В период острой простуды принимать каждый час.
Спиртовые настойки, радиолы розовой, лимонника, женьшеня, солодки – повышают артериальное давление, а значит, увеличивается нагрузка на сердце мамы и сосудистую систему ребенка. Лишние нагрузки на сердечную мышцу малыша станут фундаментом кардиальных проблем в будущем, поэтому лучше отказаться от этих настоек.
KakProsto.ru>
Похожие статьи
Source: neb0ley.ru
Читайте также
«Чем лечить простуду при беременности?» – Яндекс.Кью
Врач акушер-гинеколог, врач УЗД
ПодписатьсяДобрый день! Обычно во время беременности будущая мама отмечает снижение иммунитета, что является вполне физиологическим явлением. Конечно, и для мамы, и для малыша, важно вовремя получить лечение. Оно может включать противовирусные препараты, например, Виферон. В зависимости от срока врач может рекомендовать свечи или гель. Также лечение предполагает санацию носовой и… Читать далее
2 · Хороший ответ3Написать комментарий
При беременности, начинать лечение стоит как только почувствовали первые признаки и стараться не дать болезни набрать обороты. Лучше всего при этом использовать народные средства нежели медикаментозные. Такие варианты как отвары трав и большое количество жидкости будут оптимальными вариантами. Например — неплохо помогает отвер шиповника, чай с лимоном и малиной… Читать далее
2 · Хороший ответ2Написать комментарий
Швейная мастерская для новорожденных Maranis.ru
ПодписатьсяУ беременных женщин иммунитет понижен, поэтому организм не воспринимает оплодотворенную яйцеклетку как чужеродное тело. Таким образом, эмбрион получает возможность спокойно развиваться в лоне матери. Зато сама женщина становится уязвимой для большинства вирусов и бактерий. При переохлаждении или во время эпидемии гриппа беременная может легко заболеть. В этот период… Читать далее
2 · Хороший ответ2Написать комментарий
image.png Пошаговый народный рецепт: 1. Перетереть в мелкую кашицу сухие цветы растения (15 гр.). 2. Растительную массу соединить с крутым кипятком (220 мл). 3. Перемешать смесь, поставить на водяную баню. 4. Проварить средство четверть часа, снять, охладить (заварочную емкость накрыть крышкой). 5. Провести процеживание, после фильтрации поставить в холодильник, перед… Читать далее
Хороший ответ1Написать комментарий
Менеджер среднего звена, доброжелательная, позитивная.
ПодписатьсяТут надо очень осторожно подходить к выбору лекарств, чтобы не нанести вред вашему будущему малышу в процессе лечения. Могу посоветовать прочитать статью http://anginanet.ru/beremennym/lechenie-prostudy-pri-beremennosti/ Там как раз указаны препараты, которые можно покупать без рецепта и принимать в период беременности. Мне здорово помогал Ксимелин.
Грипп у беременных: лечение — что можно пить при беременности, как лечить на 2 и третьем триместре
Грипп – это вирусное заболевание, которое опасно своими последствиями. Инфицироваться клетками вируса можно исключительно воздушно-капельным путем, при контакте с больным человеком.
Если говорить об инфицировании гриппом в период беременности, то заболевание опасно тем, что способно нанести вред ребенку привести к самопроизвольному выкидышу.
Опасность такого заболевания
Беременность у женщин – это период, который навсегда протекает гладко. Действительно сложно встретить женщину, которая бы на протяжении 9 месяцев ни разу не болела. Ситуация осложняется еще и тем, что у будущей мамы организм работает в «авральном режиме». Серьезной нагрузке подвергается иммунная система.
Если иммунитет дает сбой, возрастает риск инфицирования вирусными заболеваниями. Если грипп был диагностирован у беременной женщины, то он может стать причиной следующих осложнений:
- Самопроизвольный выкидыш.
- Пороки развития у плода.
- Нарушения в процессе формирования внутренних органов.
Если болезнь поразила беременную на сроке до 12 недель вероятность осложнений беременности при ОРВИ крайне высока. В этот период органы малыша активно формируются, а вирус, может вмешаться в этот процесс и стать причиной патологических изменений. Осложнения будут настолько серьезными, что у женщины начнется самопроизвольный выкидыш.
На видео – лечение гриппа при беременности:
В такой ситуации сохранять беременность гинекологи не станут, поскольку велика вероятность того, что у ребенка есть пороки, несовместимые с жизнью.
Если начался грипп и симптомы были диагностированы у женщины во 2 триместре, то ситуация не столь плачевна. Несомненно, болезнь способна оказать влияние на процесс развития ребенка, но плод уже полностью сформировался, а это значит, что вызвать пороки, несовместимые с жизнью клетки вируса не смогут.
По ссылке перечислены симптомы свиного гриппа у детей.
Главная опасность – это осложнения, которые может вызвать грипп. Если вирус приведет к развитию пневмонии, пиелонефрита, эндокардита, то шансы родить здорового малыша будут минимальными. 

Гинекологи советуют после перенесенной инфекции пройти через ряд дополнительных диагностических процедур. Сдать скрининг-тест и сделать УЗИ. Нередко рекомендуют проведение процедуры, которая называется пробой околоплодных вод.
В процессе забора материала на исследование возрастает риск выкидыша. Но и по результатам проб судить о здоровье малыша можно лишь в рамках контекста. Прямой информации, указывающей на наличие у ребенка тех или иных патологий проба не даст.
По ссылке читайте, как отличить грипп от ОРВИ.
На 3 триместре беременности вирусная инфекция связана с минимальными рисками. Если грипп протекает легко, без осложнений, то оказать влияние на рост и развитие плода он вряд ли сможет. Конечно, судить о том повлияло ли заболевание на плод можно только после проведения соответствующих исследований.
На УЗИ будут изучать не только самого ребенка, строение его внутренних органов, но и плаценту. Поскольку отслойка плаценты может стать причиной преждевременных родов.
Существует ряд рекомендаций, которые помогут женщине разобраться с ситуацией. Итак, если беременная перенесла грипп, ей необходимо:
- сдать кровь на тройной скрининг-тест;
- сделать УЗИ с доплером.
Это стандартные рекомендации, которые помогут выявить наличие патологических изменений в состоянии плода. Если результаты УЗИ и скрининга указывают на то, что ребенок растет и развивается в соответствии с нормой, то можно «выдохнуть», но терять бдительности не рекомендуется.
По ссылке читайте инструкцию к Снуп (каплей для носа)
Как лечить?
Как лечить грипп в домашних условиях: терапия с использованием различных медикаментов в период беременности чревата последствиями. Поэтому лечение должно проводиться под контролем врача. Есть ряд медикаментов, принимать которые не рекомендуется: 

- Антибиотики.
- Жаропонижающие средства.
- Препараты против кашля.
- Сосудосуживающие капли.
- Противовоспалительные медикаменты.
В первом триместре
В этот период терапия проходит с использованием:
Если болезнь диагностирована у беременной в 1 триместре, то принимать таблетки стоит только после консультации с гинекологом. В этот период, лечение с применением таблеток может привести к самопроизвольному выкидышу.
Во втором триместре
В этот период можно проводить следующие лекарственные процедуры:
- Ингаляции с минеральной водой и отварами трав, при наличии кашля и боли в горле.
- Использовать согревающие мази, для улучшения процесса отхождения мокроты.
- Пить жаропонижающие: Ибупрофен, Парацетамол.


Такие таблетки применяются только по назначению врача
- Использовать иммуностимуляторы.
- Принимать препараты противовирусного действия (на основе Интерферона).
- Закапывать сосудосуживающих капли (используют только предназначенные для лечения детей средства).
Список может быть продолжен и другими лекарствами, но препараты назначаются по усмотрению врача. Подбирают индивидуально, с учетом, что потенциальный вред не будет превышать пользы.
В третьем триместре
Перечень медикаментов, применяемых в этот период значительно шире, назначают:
На видео – грипп в 3 триместре:
В принципе, при наличии осложнений доктор может выписать и разрешенные антибиотики. Это ряд препаратов, которые помогут справиться с пневмонией и другими последствиями, к которым может привести грипп.
Лекарства от гриппа, таблица:
| Период: | От боли в горле: | От кашля: | От насморка: | Противовирусные средства: |
| 1 триместр: | Ингалипт, номинально разрешен, но при условии соблюдения режима дозировки. В состав средства преимущественно входят эфирные масла. Единственное указанное противопоказание в инструкции – гиперчувствительность. Лизобакт – для лечения инфекционных заболеваний в ЛОР практике. | Мукалтин – выпускается в форме таблеток, содержащих смесь из полисахаридов естественного происхождения (вытяжка из трав). Противопоказания: гиперчувствительность, язвенная болезнь желудка. Читайте инструкцию к таблеткам Мукалтин. | Аква Марис и другие капли, и спреи на основе морокой воды. | Не используют. |
| 2 триместр: | Гексорал выпускается в форме аэрозоля, оказывает противовоспалительное, антисептическое действие применяется при лечении заболеваний горла и гортани. Читайте инструкцию по применению к Гексоралу. | Сироп Доктор Тайс – препарат состоит из сиропа подорожника от кашля, мяты перечной, сахара и воды. Обладает мощным отхаркивающим действием, применяется при согласовании с лечащим врачом. Противопоказание-гиперчувствительность. | Пиносол – назальные капли, изготовленные из компонентов растительного происхождения. По ссылке вы найдете инструкцию по применению Пиносола. | Виферон в форме ректальных свечей ( начиная с 14 недели беременности). |
| 3 триместр | Фарингосепт (читайте инструкцию по применению Фарингосепта), Гексорал, Ингалипт аэрозоль(инструкция прилагается). | Гербион (по ссылке описан Гербион с подорожником), Синекод, Фалиминт, Корень солодки, Доктор Мом в сиропе. По ссылке – инструкция к пастилкам от кашля Доктор Мом. | Тизин, Назол Адванс и другие капли сосудосуживающего действия, предназначенные для лечения детей. | Виферон, Арбидол. |
Во втором и третьем триместре беременной пациентке могут назначить антибиотики против гриппа. Этого класса препараты подбирают в индивидуальном порядке, чаще всего выписывают Цефтриаксон. Также могут назначить Цефтриаксон при гайморите.
Профилактика
Поскольку грипп заболевание, носящее вирусный характер инфицировать им можно при следующих обстоятельствах:
- При снижении активности иммунной системы (наблюдается у всех беременных).
- При контакте с инфицированным человеком (то есть воздушно-капельным путем).
- При проведении некоторых манипуляций, связанных с кровью (переливание).
Стоит проявить определенную бдительность:
- заняться укреплением иммунной системы;
- избегать посещения мест группового скопления людей;
- избегать ситуаций, связанных с применением непроверенных биологических материалов.
Самый простой и действенный вариант – это укрепление иммунной системы. Сделать это можно несколькими способами:
- Сделать прививку от гриппа.


Так делается прививка от гриппа беременной
- Принимать иммуностимуляторы растительного происхождения.
- Правильно питаться, заниматься портом, отказаться от вредных привычек.
Профилактика может иметь несколько вариаций, зачастую достаточно придерживаться простых правил питания, регулярно гулять на свежем воздухе и не употреблять алкоголь. В совокупности со здоровым сном и активным отдыхом этого будет вполне достаточно.
На видео – какие средства стоит использовать в домашних условиях:
Но если этого не хватает, то рекомендуется принимать иммуностимуляторы растительного происхождения – это отвары трав и растений, в том числе календулы и эхинацеи.
Наибольшей эффективностью отличается комплексный подход к решению проблемы, то есть стоит сочетать правильное питание, умеренные физические нагрузки с приёмом иммуностимуляторов и витаминов.
Еще рекомендуется до наступления беременности сделать прививку от гриппа. Вакцинация проводится «мертвым» вирусом, то есть неактивным. По этой причине, если прививку сделать заранее, то шанс «столкнуться» с инфекцией значительно ниже.
А вот в период беременности прививку делать не стоит, несмотря на то, что вакцинация проходит с использованием неактивных клеток вируса, на фоне снижения активности иммунитета могут возникнуть определенные проблемы.
Еще рекомендуется избегать мест скопления людей. Магазины и торговые центры – это «рассадник» инфекционных заболеваний. Поскольку помещения толком не проветриваются, их посещают различные люди, которые могут являться переносчиками не только гриппа, но и других опасных для жизни и здоровья женщины заболеваний.
Грипп – это та болезнь, которая по оценкам гинекологов может закончиться плачевно для женщины и ее ребенка. Поэтому так важно вовремя обратиться к врачу и начать своевременное лечение. По ссылке читайте инструкцию по применению сиропа солодки детям.
лечение без лекарств и с ними. Возможная опасность для плода и матери
Нет удивительнее и загадочнее тайны зачатия и рождения ребенка. И хотя наука уверяет, что весь процесс беременности развития плода изучила досконально, зарождение жизни так и остается самой большой загадкой мироздания. Казалось бы, организм матери предназначен для того, чтобы вынашивать и рождать нового человека, но он пытается с самого начала отторгнуть зароды от себя, как чужеродное тело. И маленькому зачаточному эмбриону приходится бороться за свою жизнь уже в утробе матери.

Но хорошо, что природа дала послабление и позволила иммунной системе матери не так яростно отторгать зародыш с самого начала беременности. Но именно это послабление открывает ворота всевозможным инфекциям, отчего организм беременной женщины становится очень ослабленным и податливым для инфекционных заболеваний. На протяжении всех 270 дней беременности женщина становится мишенью для агрессивных вирусов и патогенных микроорганизмов. И самая банальная простуда грозит обернуться для нее и будущего ребенка немалыми проблемами.
Чем опасна простуда при беременности? Какие последствия могут грозить беременным женщинам? И какое лечение простуды показано во время вынашивания ребенка? На эти вопросы мы попытаемся ответить в этой статье.
Чем может обернуться банальная простуда для беременной женщины и будущего ребенка?
Как уже говорилось выше, во время беременности иммунитет женщины значительно снижается, и ее организм не в силах эффективно и адекватно противостоять вирусам и бактериям, которые являются источником возникновения множества ОРВИ и ОРЗ с вероятными дальнейшими осложнениями. Все врачи едины во мнении, что простуда и грипп во время беременности – состояния несовместимые. Простудные заболевания несут угрозу здоровью и жизни будущего ребенка, не говоря о том, что женщина намного тяжелее переносит самые обычные проявления простуды.
И как не пытаются беременные женщины оградить себя от болезней, берегут себя, чтобы не простудиться, все равно 80% будущих матерей переносят ОРВИ. И чаще всего женщины умудряются простудиться именно в начале беременности, когда влияние патогенных микроорганизмов на развивающий плод достаточно велико и опасно. Простуда при ранних сроках беременности – очень распространенное явление. А ведь в этот момент закладываются и начинают развиваться основные органы и системы будущего человека.
Но для начала рассмотрим основные осложнения, которые могут возникнуть у матери и плода. Итак, из-за ОРВИ у будущей мамы могут возникнуть:
- большая кровопотеря во время родов;
- воспалительные заболевания женской половой системы;
- излитие околоплодных вод раньше срока;
- осложнения послеродового периода;
- хронические инфекции.
При простуде плод может серьезно пострадать, поэтому часто диагностируются:
- внутриутробное инфицирование;
- гипоксия плода;
- тяжелые пороки развития плода;
- синдром задержки развития плода;
- фетоплацентарная недостаточность;
- гибель плода.
Один только этот перечень приводит в ужас, поэтому очень важна профилактика простуды в течении беременности всеми возможными методами и способами. И самое главное, не допускать малейшего охлаждения организма и контакта с больными и простуженными. А если пришлось подхватить ОРВИ, то как лечить простуду при беременности, должна знать каждая будущая мама заранее, чтобы не впадать в панику и действовать максимально быстро, эффективно и благоразумно.
>>Рекомендуем: если вы интересуетесь действенными методами избавления от хронического насморка, фарингита, тонзиллита, бронхита и постоянных простуд, то обязательно загляните на эту страницу сайта после прочтения данной статьи. Информация основана на личном опыте автора и помогла многим людям, надеемся, поможет и вам. Сейчас возвращаемся к статье.<<
Почему простуда опасна во время беременности I триместра?
 Многим известно, что вся беременность условно подразделяется на 3 триместра по 3 месяца каждый. Деление это не условное и не субъективное. Так было дано природой, что во время каждого триместра беременности в организме женщины происходят свои отличительные изменения, равно как и с растущим и развивающимся плодом.
Многим известно, что вся беременность условно подразделяется на 3 триместра по 3 месяца каждый. Деление это не условное и не субъективное. Так было дано природой, что во время каждого триместра беременности в организме женщины происходят свои отличительные изменения, равно как и с растущим и развивающимся плодом.
Простуда в 1 триместре беременности считается наиболее опасной как для женщины, так и для маленького зародыша или плода. Поэтому даже не приходится ставить вопрос о том, опасна ли болезнь. Здесь ответ единый – опасна, и даже очень. Вот только простуда на ранних сроках возникает очень часто, не к месту, не ко времени. Хотя какая болезнь возникает своевременно?
В I триместре простуда максимально опасна не до 12 недель, а до 10 недель, потому что именно в этот период происходит закладка в развивающемся организме плода всех систем и внутренних органов будущего младенца. При вирусном или бактериальном заражении очень вероятно, что болезнь может негативно сказаться на процессе эмбриогенеза.
Ведь как раз в этот период происходит закладка нервной системы, органов чувств, сердца, пищевода, конечностей и так далее. К 9-й неделе эмбрион приобретает очертания человека, его уже величают плодом. Он весит 16 грамм и имеет длину 7 см, у него уже бьется сердце, а костная ткань начинает постепенно появляться на месте маленьких хрящей, начинают формироваться система кровообращения, печень, мочевая система, половые органы.
И теперь представьте, как по этому маленькому существу наносят свой удар эти жуткие вирусы. Да, этой крохе очень тяжело противостоять такому воздействию. Не стоит описывать, какие пороки и уродства плода могут вызвать вирусные заболевания, но поверьте, что это крайне опасно при возникновении болезни во время ранней беременности. Кстати, наибольшую опасность представляет вирус краснухи, который удачно маскируется под обычную ОРВИ. Ее отличительной особенностью является появление сыпи. Только она бывает настолько слабо выраженной, что заподозрить краснуху не может даже опытный врач.
Лечение простуды в 1 триместре очень проблематично. Женщина может вовсе не подозревать о том, что в ее чреве зародилась жизнь, поэтому может бесконтрольно употреблять любые лекарства, чтобы снять проявления простудного заболевания. Но в этом-то и кроется опасность! Маленькому плоду страшна не только сама инфекция, но и ее лечение.
Большинство лекарственных средств противопоказаны для употребления в течении беременности. Оставшаяся часть препаратов требует особой осторожности приема и индивидуального подбора дозы, и все это под контролем врача. Порой страшна не сама простуда, и даже не ее осложнения в виде бронхитов, гайморита, отита и т.д., а тот факт, что приходится употреблять сильнодействующие лекарства. А ведь они наносят непоправимый вред плоду, и мать, сама того не подозревая, вредит своему малышу.
Особенно страшно, когда беременная женщина, простудившись, подхватывает такое сложное и опасное осложнение, как пневмония легких. Мало того, что нарушается подача кислорода в организм, мигрирует бактериальная инфекция по всему организму, так еще приходится употреблять сильнейшие антибиотики, гормоны, иммуномодуляторы, ферментные препараты. А многое из терапии является губительным для плода… Но о том, как вылечить простуду при ранней беременности, мы расскажем чуть позже.
Опасность простудных заболеваний во время беременности II триместра не уменьшается
 Второй триместр беременности длится с 12 до 24 недель после зачатия. К этому периоду уже формируется плацента, которая служит не только проводником для поступления питания для будущего ребенка, но и своеобразным щитом от всех опасностей внешнего мира. С момента развития плаценты можно немного вздохнуть с облегчением, потому что будущий малыш оказывается во многом защищенным. К 24 неделе плод имеет вес около 900 граммов, а рост 33 см. Он уже может открывать глаза, у него растут волосы и ресницы, т.е. будущий малыш практически сформирован.
Второй триместр беременности длится с 12 до 24 недель после зачатия. К этому периоду уже формируется плацента, которая служит не только проводником для поступления питания для будущего ребенка, но и своеобразным щитом от всех опасностей внешнего мира. С момента развития плаценты можно немного вздохнуть с облегчением, потому что будущий малыш оказывается во многом защищенным. К 24 неделе плод имеет вес около 900 граммов, а рост 33 см. Он уже может открывать глаза, у него растут волосы и ресницы, т.е. будущий малыш практически сформирован.
Но и в этот относительно благополучный период беременности простужаться женщинам не рекомендуется. Дело в том, что простуда во 2 триместре беременности может привести к фето-плацентарной недостаточности, которая, в свою очередь, способна нанести серьезный вред развивающемуся плоду. При возникновении такой патологии поступление кислорода и питательных веществ к плоду нарушается, и он начинает очень страдать из-за их нехватки. В возникшей ситуации у плода вряд ли смогут возникнуть какие-либо пороки в его развитии, но сама по себе гипоксия для него очень опасна.
Во время 2 триместра простуда может негативно сказаться на развитии нервной системы плода, которая в этот момент активно созревает, а также на развитии ребенка в целом. К тому же, из-за простудного заболевания, приведшего к феоплацентарной недостаточности, ребенок может родиться раньше срока, с очень низким весом, с высокой степенью дистрофии.
Еще, чем опасна простуда во втором триместре, так это возможностью спровоцировать выкидыш на 14 неделе, нарушить развитие эндокринной системы. В период 16-17 недели простуда может негативно повлиять на формирование костной ткани плода. Вследствие того, что на 19-20 неделях происходит закладка яйцеклеток у будущих девочек, может произойти нарушение внутриутробного оогенеза, а это путь к будущему бесплодию будущих женщин.
Порой будущие матери не задумываются чем лечиться во время простуды, и начинают употреблять жаропонижающие, антибиотики, нанося вред своему малышу. Поэтому просьба соблюдать будущих мам максимум осторожности и лечить простуду только народными средствами.
Чем грозит простуда при беременности III триместра?
 Третий триместр беременности начинается с 24 недель и до родов. За этот период плод окончательно формируется, развивается и созревает. Казалось бы, уже ничто не сможет навредить будущему ребенку, который защищен от окружающего мира плацентой, никаких дефектов и пороков развития уже не произойдет. Но именно в этот период будущей маме нужно быть максимально осторожной, относиться с предельным вниманием к своему здоровью, потому что простуда 3 триместре беременности остается по-прежнему опасной для матери и ребенка.
Третий триместр беременности начинается с 24 недель и до родов. За этот период плод окончательно формируется, развивается и созревает. Казалось бы, уже ничто не сможет навредить будущему ребенку, который защищен от окружающего мира плацентой, никаких дефектов и пороков развития уже не произойдет. Но именно в этот период будущей маме нужно быть максимально осторожной, относиться с предельным вниманием к своему здоровью, потому что простуда 3 триместре беременности остается по-прежнему опасной для матери и ребенка.
Даже самые незначительные признаки простуды уже должны насторожить будущую маму и заставить ее срочно принимать все меры, чтобы остановить патологический процесс развития болезни. Иначе любое заболевание способно серьезно подорвать иммунитет беременной женщины и нарушить течение родового процесса.
Во-первых, женщине в положении очень тяжело переносить саму болезнь, кашель, чихание, затрудненность дыхания. Ей и так уже тяжело дышать, лежать, ходить, а здесь увеличивается еще и внутрибрюшное давление во время кашля, к возможной одышке присоединяется еще и заложенность носа. Одним словом, простудные заболевания беременными в 3 триместре субъективно переносятся очень сложно.
Во-вторых, велика вероятность того, что при рождении ребенок может заразиться от матери, поэтому серьезную опасность представляет простуда после 38 недель беременности. В любом случае женщина не успеет после перенесенного заболевания восстановить иммунитет, поэтому заболевших беременных на поздних сроках всегда госпитализируют, а родившегося младенца на время изолируют о матери, чтобы предупредить его заражение вирусами простудных заболеваний. Такая ситуация очень нежелательна, ведь ребенок не может получить сразу очень полезное для него молозиво, да и матери морально будет очень тяжело не видеть своего долгожданного ребенка.
Вирусная простуда во время поздней беременности утяжеляет сам родовой процесс. Рожать с высокой температурой тела очень тягостно и опасно. Приходится врачам прибегать к использованию сильнодействующих лекарств от простуды во время конца срока беременности, что очень нежелательно. И хотя плацента пытается защитить ребенка от передачи опасных вирусов, он может заболеть. Поэтому если и пришлось простудиться на позднем сроке, отсиживаться дома нельзя, нужно срочно обращаться к врачу за помощью, консультацией и лечением.
Особенности течения простуды у беременных
В принципе можно сказать, что течение простудных заболеваний у беременных ничем не отличается от иных ситуаций. Те же симптомы – кашель, чихание, недомогание, заложенность носа, сильный насморк, повышенная температура тела, боли в горле. Вот только иммунитет у беременных изначально ослабленный, поэтому выраженность всех симптомов простуды во время беременности будет очень высокая вместе с большой вероятностью развития опасных осложнений.
Из-за особенностей состояния иммунной системы у беременных температура тела на фоне ОРВИ может оставаться в пределах нормы, или слегка субфебрильной. Очень часто регистрируются случаи простуды без температуры при беременности. Чтобы понять, почему так происходит, для начала давайте вспомним, что такое температурная реакция.
Это ответ организма на чужеродные вирусы и бактерии с выработкой специального вещества – интерферона. Это антивирусное вещества при температуре тела выше 38,5оС прекращает образовываться в организме беременной женщины. А при сильно ослабленной иммунной системе во время беременности температура до 37оС при простуде – вполне обычное явление, только выработка интерферона в этой ситуации не происходит, а это значит, нет полноценной борьбы с вирусной агрессией.
Поэтому при первых признаках простуды нужно сразу же приступать к лечению, но только под контролем врача.
Лечение простуды при беременности – задача не из легких
Как уже писали выше, во время беременности прием многих лекарств противопоказан, потому что они могут нанести непоправимый вред развивающемуся будущему ребенку. В этой связи и лечение беременных от простуд представляет нелегкую задачу. И эту головоломку приходится решать каждый раз по новому, потому что к каждой беременной женщине нужен индивидуальный подход.
При выборе медикаментозных препаратов от простуды нужно руководствоваться принципом – лучше меньше, чем больше, даже если какие-то лекарства и разрешено принимать женщине в положении. Нужно взвешивать тщательно и скрупулезно каждый свой шаг, постоянно консультироваться с врачом, внимательно изучать инструкции к лекарствам и не следовать советам своим знакомых, потому что очень важно в этой ситуации не навредить ребенку.
Какие лекарственные средства противопоказаны
 Если медикаментозная терапия нежелательна или противопоказана, то главный упор делается на народные средства при лечении простуды во время беременности. Но если обойтись без медицинских препаратов не получится, то нужно знать, какие из них запрещено принимать. Категорически нельзя принимать антибиотики без жизненной надобности, особенно Стрептомицин, Левомицетин и Тетрациклин, иммуномодулирующие препараты, спиртовые настойки, повышающие артериальное давление и частоту пульса, а также многие жаропонижающие.
Если медикаментозная терапия нежелательна или противопоказана, то главный упор делается на народные средства при лечении простуды во время беременности. Но если обойтись без медицинских препаратов не получится, то нужно знать, какие из них запрещено принимать. Категорически нельзя принимать антибиотики без жизненной надобности, особенно Стрептомицин, Левомицетин и Тетрациклин, иммуномодулирующие препараты, спиртовые настойки, повышающие артериальное давление и частоту пульса, а также многие жаропонижающие.
К примеру, прием ацетилсалициловой кислоты и ее производных, например, Аскофена, Цитрамона, приводит к сильному разжижению крови и склонности к кровотечениям. А употребление аспирина для снижения температуры тела при простуде в 1 триместре беременности может привести к возникновению серьезных пороков у развивающегося плода. Индометацин приводит к неонатальной гипертензии легочных артерий и смерти плода.
Применение производных ко-тримоксазола, например, Бисептола и Бактрима, при простуде на ранних сроках беременности способно привести к развитию волчьей пасти у плода. Левомицетин вызывает у новорожденных сердечно-сосудистый коллапс, ели его употребляла беременная накануне родов и во время лактации.
Вообще все медицинские препараты по степени риска для плода классифицируются на несколько категорий от безопасных (группа А) до противопоказанных для беременных (группа Д). Есть даже группа Х лекарств от простуды и не только, абсолютно противопоказанных при беременности.
К группе Х относятся Аминоптерин, андрогены, прогестины и эстрогены, Метилтестостерон, Диэтилстильбестрол, Стрептомицин, Дисульфирам, Эрготамин, газовые анестетики, Йод 131, Хинин, Триметадон, ретиноиды. Серьезным тератогенным эффектом обладает снотворное средство Талидомид, который приводит к аномалиям развития конечностей, сердца, ЖКТ и почек плода.
Прием витаминов тоже должен быть осторожным, в пределах разумного. Например, употребление витамина А в дозировки свыше 10 тысяч МЕ в сутки может привести к возникновению дефектов сердечно-сосудистой системы и органа слуха у плода.
Лечим простуду при беременности народными средствами
В лечении простудных заболеваний всегда нужно начинать с использования нетрадиционных методов лечения, в том числе, и при беременности. Поэтому первым делом при возникновении первых признаков простуды у беременной женщины, нужно начинать с теплого обильного питья. Прекрасно подойдут растительный отвары из ромашки, липы, шиповника, некрепкий чай, теплое молоко с медом, соки, негазированная минеральная вода, морсы и компоты из сухофруктов.
Однако увлекаться употреблением чая с мелиссой или мятой не стоит, потому что они снижают вязкость крови. Необходимо контролировать объем принятой жидкости, потому лишняя жидкость у беременных часто может привести к отекам. Не используйте те травы, которые у вас вызывают аллергические реакции, а если они впервые возникли во время лечения болезни, то от них сразу нужно отказаться.
При сильном воспалительном процессе в верхних дыхательных путях, кашле, болях в горле, можно прибегнуть к ингаляциям растительных отваров ромашки, шалфея, зверобоя. Они смягчат воспалительный процесс, уменьшат болевые ощущения в горле и облегчат кашель и отделение мокроты. Для этого способа лечения еще подходит вдыхание паров воды с содой, отвара картошки с шалфеем или ромашкой, листьев эвкалипта, черной смородины, березы и дуба.
В ингаляции можно добавлять различные масла, например шиповника, иссопа, тимьяна и ромашки. Как таковая ароматерапия может быть полезна, но ко многим маслам у беременных может быть непереносимость и аллергия, так что по этому поводу лучше проконсультироваться у врача. Важно сразу же после процедуры ингаляции сразу же прилечь в постель.
Неплохим средством лечения при беременности являются пары сырых чеснока и лука, которые тоже можно вдыхать на протяжении 10 минут до 2 раз в день.
Прекрасным народным средством от простуды является корень хрена, который необходимо для начала натереть на мелкой терке. А уж затем свежеприготовленную измельченную смесь смешать с равной частью сахара и оставить на 12 часов в теплом месте. По истечению этого времени полученную кашицу нужно процедить, а затем можно принимать неоднократно с промежутком в один час по одной столовой ложке во время острого процесса простудного заболевания. Побочных эффектов для этого средства практически не существует, тем более, что хрен – это великолепный природный иммуностимулятор.
Горячие процедуры во время простуды нежелательны, только в крайнем случае можно приложить сухие горчичники к стопам ног и надеть сверху носки. Парить ноги, как советовали раньше наши бабушки, очень опасно. А вот опустить руки в ванночку с горячей водой вполне можно, это поможет смягчить насморк и кашель.
Как избавиться от насморка беременным?
 Простуда без насморка никогда не приходит, а заложенность носа и затрудненное дыхание очень тягостно сказываются на беременной женщине, да и малышу нужно побольше кислорода. Привычные сосудосуживающие капли в нос имеют много противопоказаний, от них придется отказаться. Лишь в крайних случаях в остром периоде возможно использование 1-2 раза в сутки Називина, Виброцила, Назик-спрея, Санорина, Фармазолина, Нафтизина или Галазолина, и то не более 3 дней. Помните, что эти препараты ведут к спазму сосудов не только в слизистой носа, но и в плаценте, что вызывает гипоксию плода.
Простуда без насморка никогда не приходит, а заложенность носа и затрудненное дыхание очень тягостно сказываются на беременной женщине, да и малышу нужно побольше кислорода. Привычные сосудосуживающие капли в нос имеют много противопоказаний, от них придется отказаться. Лишь в крайних случаях в остром периоде возможно использование 1-2 раза в сутки Називина, Виброцила, Назик-спрея, Санорина, Фармазолина, Нафтизина или Галазолина, и то не более 3 дней. Помните, что эти препараты ведут к спазму сосудов не только в слизистой носа, но и в плаценте, что вызывает гипоксию плода.
Появившуюся простуду в носу при беременности попробуйте лечить с помощью народных методов. Для начала можно промывать нос с помощью физраствора или солевого раствора воды. Прекрасным очищающим эффектом носовой полости обладают содово-таниновые капли. Для изготовления их необходимо заварить в стакане кипятка чайную ложку чая, затем его выпарить на медленном огне на протяжении 15 минут, процедить, добавить в чай чайную ложку соды, естественно, питьевой, и закапывать этот раствор 2-3 раза в день, заливая в каждую ноздрю по 1-2 пипетки, после чего сразу же высмаркиваться.
В постели принимайте приподнятое положение головы, чтобы снизить приток крови к слизистой носа. Так станет дышать намного легче. Почаще массируйте пальчиками снаружи основания ноздрей, это помогает избавиться от заложенности носа. Используйте бальзам «Звездочка», который наносите несколько раз в день на виски, переносицу и туда, где испытываете неприятный дискомфорт.
При гайморите и гнойном отделяемом из носа показаны настои подорожника, зверобоя и листьев лесной земляники лесной. Для этого нужно заварить кипятком 2 столовые ложки травы, дать ей настояться 30 минут, процедить и пить по полстакана 2-3 раза в день, после чего процедить отвар и употреблять 2-3 раза в день по полстакана.
В нос можно закапывать фиторастворы из свежих морковного или яблочного соков, а также травяные настои из коры ивы, зверобоя, цветков липы, мяты и коры дуба в такой пропорции (1*1*2*2*2). В этот отвар можно перед употреблением добавить до пяти капель пихтового масла.
Еще один рецепт того, как вылечить простуду и насморк при беременности. Нужно смешать в равных количествах листья шалфея, травы душицы и тысячелистника, корень фиалки и кору калины, залить две столовые ложки сбора стаканом холодной воды, дать постоять в течение часа, затем эту смесь довести до кипения и держать на малом огне 5 минут. Раствор можно закапывать в нос.
Подобный настой готовится из равных частей коры ивы, цветков мальвы лесной, душицы, сосновых почек и листьев мать-и-мачехи.
Как сбить температуру?
 Аспирин и Индометацин использовать для снижения температуры нельзя. Кроме того, никогда не сбивайте температуру, если она не превысила отметку термометра 38,5оС, позвольте организму самостоятельно бороться с вирусной инфекцией. Среди всех жаропонижающих таблеток при простуде во время беременности отдайте предпочтение Парацетамолу.
Аспирин и Индометацин использовать для снижения температуры нельзя. Кроме того, никогда не сбивайте температуру, если она не превысила отметку термометра 38,5оС, позвольте организму самостоятельно бороться с вирусной инфекцией. Среди всех жаропонижающих таблеток при простуде во время беременности отдайте предпочтение Парацетамолу.
Но если есть возможность не принимать медицинские лекарства, то лучше остановить свой выбор на народных средствах лечения простуды в любом периоде беременности или гомеопатии.
При резком подъеме температуре и ознобе нужно выпить побольше потогонного чая, укрыться одеялом и… приложить грелки к ступням, чтобы расширить в них сосуды и вызвать отток крови на периферию от центральных внутренних органов. А когда чувство озноба пройдет, тогда прибегайте к старому проверенному способу обтираний уксусным раствором или водкой. Во время этой процедуры не нужно спешить одеваться и кутаться в одеяла, нужно дать организму отдать максимально тепло воздуху, пока испаряется жидкость с кожи.
При температуре выше 37оС можно принимать травяной чай, приготовленный из 2 столовых ложек ягод малины (можно взять из варенья), четырех листьев мать-и-мачехи, трех листьев травы подорожника и двух — душицы. Этот чай вызывает сильный потогонный эффект, что ведет к снижению температуры. Не забывайте о липовом настое, который можно назвать самым популярным в лечении простудных заболеваний при беременности.
Лечение воспаленного горла у беременных
 Если покраснение и боли в горле длятся долго, присоединилась бактериальная инфекция, то прекрасным лекарством при беременности станет Фарингосепт, который используется для лечения фарингитов, стоматитов и тонзиллитов. Его положительный эффект станет заметным буквально сразу. Но до его использования все-таки попробуйте лечиться без медикаментов. И никаких леденцов от кашля и воспалительных явлений в горле, от них на время беременности придется отказаться.
Если покраснение и боли в горле длятся долго, присоединилась бактериальная инфекция, то прекрасным лекарством при беременности станет Фарингосепт, который используется для лечения фарингитов, стоматитов и тонзиллитов. Его положительный эффект станет заметным буквально сразу. Но до его использования все-таки попробуйте лечиться без медикаментов. И никаких леденцов от кашля и воспалительных явлений в горле, от них на время беременности придется отказаться.
Пока болит горло, пытайтесь не разговаривать, особенно если развился ларингит, чтобы поберечь голосовые связки. В противном случае можно надолго лишиться голоса.
Используйте ингаляции с травами и отварами, указанными выше. А помимо предложенных методов принимайте такие сборы:
- багульник болотный, подорожник и листья мать-и-мачехи в соотношении 0,5*1*2;
- почки сосны (лаванды) и ромашки аптечной в равных частях;
- трава фиалки трехцветной и череды в пропорции 2 к 1,5.
Вообще, народных рецептов настолько много, что самый приемлемый для себя всегда можно выбрать исходя из того сырья, который имеется под рукой или возможно купить в аптеке.
Как избавиться от кашля?
 Кашель для беременной – очень неприятное состояние, от которого нужно избавляться как можно скорее. Проблема кроется в том, что большинство медицинских препаратов употреблять нельзя, иначе последствия для плода из-за такого лечения могут быть очень плачевными. И если придется принимать лекарства, то выбирать лучше те, которые изготовлены на основе лекарственных трав, например, корень солодки или Мукалтин. Но, опять-таки, максимум внимания к народным способам лечения.
Кашель для беременной – очень неприятное состояние, от которого нужно избавляться как можно скорее. Проблема кроется в том, что большинство медицинских препаратов употреблять нельзя, иначе последствия для плода из-за такого лечения могут быть очень плачевными. И если придется принимать лекарства, то выбирать лучше те, которые изготовлены на основе лекарственных трав, например, корень солодки или Мукалтин. Но, опять-таки, максимум внимания к народным способам лечения.
Вашему вниманию приведем наиболее популярные рецепты, которые помогают облегчить кашель, сделать более мягким отхождение мокроты:
- Растворите натуральный мед в соотношении 1 часть к 5 частям горячей воды при температуре около 49 градусов. Пары вдыхать поочередно то одной, то другой ноздрей, затем ртом.
- 2 столовые ложки шалфея залейте одним стаканом крутого кипятка, затем дайте ему настояться в течение 15-20 минут.
- Смешайте 2 ч. л. эвкалипта, ¼ аптечного брикета хвойного экстракта, таблетку Валидола и 1 ч.л. измельченного чеснока, все это положите в кипяток. Используйте для ингаляции.
- Растворите 2-3 ст. л. в литре крутого кипятка и проведите ингаляцию. Спастический кашель быстро ослабевает.
Подход к лечению сухого кашля совсем иной, ведь не нужно стимулировать отхождение мокроты, а, наоборот, вообще остановить надсадный кашлевой рефлекс. Для устранения такого вида кашля лучше использовать частые полоскания отварами и настоями травы шалфея, эвкалипта, календулы, смешанных в равных частях.
Можно приготовить отвар из листьев малины обыкновенной, травы мать-и-мачехи и мяты перечной, цветков ромашки, корня алтея, сосновых почек. Равные части этих растений смешать, залить одним стаканом кипятка и дать настояться на протяжении 15 минут на водяной бане, затем настояться еще 2 часа и принимать внутрь.
Самым популярным способом является употребление теплого молока с медом с добавлением немного сливочного масла и на кончике ножа питьевой соды. Только многие делают ошибку, когда добавляют мед в кипяток или горячий чай, в этом случае он мед теряет все свои целебные свойства. Температура воды или молока не должна превышать 60оС.
Просто содовые ингаляции эффективно снимают спастический надсадный кашель, а когда начнет отделяться мокрота, то тогда переходите на травы с отхаркивающими свойствами. Существует еще десятки таких рецептов, и каждый из них можно использовать вне зависимости от срока беременности.
Если кашель на протяжении недели не ослабевает, то срочно нужно показаться врачу, чтобы не пропустить начало пневмонии. И если все способы лечения не помогают, а состояние ухудшается, сохраняется высокая температура, недомогание и сильный кашель, то немедленно вызывайте «скорую», потому что в это случае промедление опасно как для беременной, так и для будущего ребенка.
Помните, что простуда и грипп — это вовсе не одно и то же. Лечением гриппа заниматься нельзя самостоятельно, потому что он часто дает очень тяжелые осложнения и может привести к летальности плода.
Профилактика
 Профилактика любых заболеваний во время беременности очень важна ради здоровья матери и будущего ребенка. В связи с тем, что всегда иммунитет беременных женщин очень ослабленный, то вполне вероятны частые простуды, что является вполне закономерной особенностью. Но нужно сделать все, чтобы уберечься от болезней, поэтому очень важна эффективная, регулярная и своевременная профилактика.
Профилактика любых заболеваний во время беременности очень важна ради здоровья матери и будущего ребенка. В связи с тем, что всегда иммунитет беременных женщин очень ослабленный, то вполне вероятны частые простуды, что является вполне закономерной особенностью. Но нужно сделать все, чтобы уберечься от болезней, поэтому очень важна эффективная, регулярная и своевременная профилактика.
Для этого соблюдайте следующие принципы профилактики простуды с самых ранних сроков беременности:
- Старайтесь не гулять в дождливую погоду, чтобы не промочить ноги и не намокнуть.
- Принимайте обогащенные витаминами чаи, но не допускайте гипервитаминоза, что опасно для вас не менее, чем дефицит витаминов.
- Если нет аллергии, то используйте ароматических масел розмарина, лаванды, мяты, пихты, чайного дерева, эвкалипта.
- Во время эпидемии или присутствия дома заболевшего простудой человека не постесняйтесь разложить по комнате нарезанные зубчики чеснока и лука.
- В хорошую погоду чаще гуляйте на свежем воздухе.
- Регулярно проветривайте жилье, делайте влажную уборку как можно чаще.
- Одевайтесь по погоде, но лишний раз не кутайтесь, чтобы не потеть.
И тогда беременность станет для вас самым прекрасным моментом в жизни, ведь незабываемые ощущения ожидания рождения ребенка – это высшее счастье, которое дано нам!
Как можно запечь рыбу в фольге в духовке: 10 лучших рецептов вкусной рыбы в духовке – Рыба, запеченная в духовке в фольге
10 лучших рецептов вкусной рыбы в духовке
1. Дорада в соли в духовке
 Фото: Palplaner/Shutterstock
Фото: Palplaner/ShutterstockИнгредиенты
- 2 дорады;
- 300 г крупной соли;
- 2–3 ломтика лимона — опционально.
Приготовление
Рыбу промойте и подсушите бумажными полотенцами. Треть соли высыпьте в форму для запекания, сверху положите дораду. По желанию разместите лимон на тушках и покройте всё оставшейся солью.
Запекайте примерно 15–20 минут при температуре 220 °С. После слегка остудите и снимите соляной панцирь.
Приготовьте 🥘
2. Кефаль в фольге с лимоном в духовке
 Фото: ann_1101.mail.ru / Depositphotos
Фото: ann_1101.mail.ru / DepositphotosИнгредиенты
- 1 небольшой пучок зелени;
- 1 лимон;
- 1 кефаль;
- соль — по вкусу;
- чёрный перец — по вкусу;
- 1–2 чайные ложки лимонного сока;
- 20 г сливочного масла;
- 1–2 столовые ложки растительного масла.
Приготовление
Зелень нарубите. Лимон нарежьте ломтиками.
Рыбу промойте, выпотрошите, удалите жабры и плавники. Посолите и поперчите снаружи и внутри, полейте цитрусовым соком. Посыпьте рубленой зеленью и нафаршируйте лимоном. Сверху положите кусочки сливочного масла.
Форму для запекания застелите фольгой и смажьте растительным маслом. Выложите кефаль и заверните.
Запекайте рыбу примерно 30–40 минут при температуре 180 °С.
Обязательно попробуйте 🍳
3. Треска с болгарским перцем в духовке
 Фото: nataliamylova/Depositphotos
Фото: nataliamylova/DepositphotosИнгредиенты
- 2 болгарских перца;
- 1 луковица;
- 3–4 зубчика чеснока;
- 650 г филе трески;
- соль — по вкусу;
- чёрный перец — по вкусу.
Приготовление
Перец нарежьте соломкой, лук — небольшими кусочками. Чеснок пропустите через пресс.
Филе разрежьте на несколько порционных кусочков. Посолите, поперчите и выложите на фольгу. На рыбу поместите лук с чесноком, после — слегка подсоленный болгарский перец. Плотно заверните фольгу.
Запекайте рыбу примерно 30 минут при температуре 180 °С. После откройте фольгу, слейте выделившуюся жидкость и оставьте треску готовиться ещё 5 минут.
Сделайте без повода 🥫
4. Форель с картошкой и чесноком в духовке
 Фото: kwasny222/Depositphotos
Фото: kwasny222/DepositphotosИнгредиенты
- 2 зубчика чеснока;
- 3 столовые ложки растительного масла;
- соль — по вкусу;
- чёрный перец — по вкусу;
- 4 картофелины;
- 1 форель;
- 1 столовая ложка сливочного масла;
- 1 яичный желток;
- 1 столовая ложка лимонного сока;
- 1 столовая ложка зернистой горчицы.
Приготовление
Чеснок пропустите через пресс и смешайте с 2 столовыми ложками растительного масла, солью и перцем. Картошку избавьте от кожуры и нарежьте кусочками среднего размера.
Рыбу промойте, очистите, выпотрошите и удалите жабры. Смажьте форель чесночным соусом и оставьте в холодильнике на 20–25 минут.
Сливочное масло растопите, немного остудите и смешайте с желтком, лимонным соком, горчицей и солью.
Форму для запекания смажьте оставшимся растительным маслом. Выложите в неё рыбу с картошкой, полейте сливочно‑горчичным соусом. Запекайте примерно 30 минут при температуре 200 °С. Если рыба или картошка начнут подгорать, накройте форму фольгой.
Наслаждайтесь 🥣
5. Рыба с лимоном и майонезом в духовке
 Фото: iaroshenko.marina.gmail.com/Depositphotos
Фото: iaroshenko.marina.gmail.com/DepositphotosИнгредиенты
- 1 лимон;
- 100 г майонеза;
- соль — по вкусу;
- чёрный перец — по вкусу;
- любимые специи — по вкусу;
- 2 сельди или скумбрии.
Приготовление
Лимон нарежьте ломтиками. Смешайте майонез с солью, перцем и специями.
Рыбу очистите и смажьте майонезным соусом. Нафаршируйте лимоном.
Заверните рыбу в фольгу и поставьте в разогретую до 200 °С духовку примерно на 15 минут. После раскройте фольгу и готовьте ещё 10–15 минут.
Возьмите на заметку 🍽️
6. Камбала с луком и сметаной в духовке
 Фото: fanfon/Depositphotos
Фото: fanfon/DepositphotosИнгредиенты
- 1 200 г камбалы;
- 1 чайная ложка соли;
- 2–3 щепотки молотого чёрного перца;
- специи для рыбы — по вкусу;
- 3–4 луковицы;
- 250 г сметаны.
Приготовление
Рыбу очистите, выпотрошите, удалите голову и плавники, после нарежьте порционными кусочками. Промойте, подсушите бумажными полотенцами и натрите солью (используйте примерно ⅔), перцем и остальными специями.
Лук нарежьте небольшими кусочками и выложите примерно ⅔ в форму для запекания. Смажьте половиной сметаны. Сверху поместите рыбу и оставшийся лук. Немного посолите и покройте сметаной.
Запекайте примерно 40 минут при температуре 200 °С.
Удивите гостей 🎣
7. Рыба в духовке, фаршированная рисом и грибами
 Фото: Odelinde/Depositphotos
Фото: Odelinde/DepositphotosИнгредиенты
- 30–40 г риса;
- 200 г шампиньонов;
- 1 луковица;
- 3 столовые ложки растительного масла;
- соль — по вкусу;
- 1 дорада или другая рыба;
- 2 столовые ложки сметаны;
- 2–3 веточки петрушки;
- 50 г твёрдого сыра.
Приготовление
Рис отварите до готовности и остудите.
Грибы и лук нарежьте небольшими кусочками. За 7–10 минут обжарьте в сковороде с 2 столовыми ложками масла на среднем огне. Перемешайте с рисом и солью.
Рыбу почистите и удалите жабры. Сделайте разрез на спине и аккуратно удалите хребет. Поместите в смазанную маслом форму для запекания и нафаршируйте рисом с грибами и луком. Если начинка останется, просто выложите её рядом. Сверху смажьте рыбу сметаной с рубленой зеленью и посыпьте мелко натёртым сыром.
Запекайте примерно час при температуре 180 °С.
Сохраните рецепты 🍔
8. Сельдь с картошкой и сыром в духовке
 Фото: lenyvavsha/Depositphotos
Фото: lenyvavsha/DepositphotosИнгредиенты
- 500 г картофеля;
- 8 филе сельди;
- 100 г твёрдого сыра;
- 4 столовые ложки мягкого сливочного сыра;
- 3 яйца;
- 300 мл сливок;
- соль — по вкусу;
- чёрный перец — по вкусу;
- 1 щепотка молотого мускатного ореха;
- 1 столовая ложка растительного масла.
Приготовление
Очищенную картошку и рыбное филе нарежьте кусочками среднего размера.
Твёрдый сыр натрите на мелкой тёрке. Половину смешайте с мягким сыром, яйцами, сливками, солью, перцем и мускатным орехом.
Форму для запекания смажьте маслом. Выложите в неё картошку с рыбой. Залейте сливочным соусом и посыпьте оставшимся сыром. Запекайте примерно 25–30 минут при температуре 180 °С.
Выберите лучший 🥫
9. Рыба с панировочными сухарями и томатным соусом в духовке
 Фото: nblxer/Depositphotos
Фото: nblxer/DepositphotosИнгредиенты
- 550 г филе трески или другой рыбы;
- 25 г пармезана или другого твёрдого сыра;
- 2–3 веточки петрушки;
- 25 г сливочного масла;
- 500 г томатного соуса;
- соль — по вкусу;
- чёрный перец — по вкусу;
- 50 г панировочных сухарей.
Приготовление
Рыбу нарежьте порционными кусочками. Сыр натрите на мелкой тёрке. Петрушку нарубите.
Форму для запекания смажьте небольшим количеством сливочного масла. Вылейте в неё соус и выложите рыбу одним слоем, посолите и поперчите.
Оставшееся масло растопите, немного остудите и смешайте с сыром, петрушкой и панировочными сухарями.
Накройте форму фольгой и запекайте примерно 10 минут при температуре 180 °С. После снимите фольгу и выложите панировку на рыбу. Готовьте ещё 10–15 минут.
Приготовьте на ужин 👌
10. Фаршированный карп с овощами в духовке
 Фото: teresaterra/Depositphotos
Фото: teresaterra/DepositphotosИнгредиенты
- 1 карп весом до 2 кг;
- соль — по вкусу;
- чёрный перец — по вкусу;
- 2 картофелины;
- 500 г моркови;
- 1 кг лука;
- 1 лимон;
- 1–2 веточки розмарина;
- 150 г копчёного бекона;
- 2–3 веточки петрушки;
- 5–6 зубчиков чеснока;
- 1 столовая ложка растительного масла;
- 250 мл сметаны;
- 100 мл белого вина.
Приготовление
Рыбу очистите, выпотрошите и удалите жабры. Посолите и поперчите.
Картошку, морковь и лук нарежьте небольшими кусочками, лимон — ломтиками.
Смешайте овощи с солью, перцем и рубленым розмарином. Нафаршируйте карпа. Сделайте с одной стороны рыбы поперечные надрезы и вставьте в них ломтики бекона, петрушку и чеснок.
Форму для запекания смажьте маслом. Выложите в неё карпа и оставшиеся овощи. Смажьте сметаной и залейте в форму вино. Запекайте примерно полтора часа при температуре 180–200 °С. Если рыба начнёт подгорать, прикройте её фольгой. Перед подачей украсьте лимоном.
Читайте также 🦐🍴🐟
Как приготовить запеченную рыбу в фольге — Все о еде и ее приготовлении
О пользе рыбы написан не один десяток книг, рыба входит в состав всех без исключения диет, так как в ней содержится минимум жира, и тот является очень полезным для нашего организма, особенно ослабленного.
В рыбе содержится большое количество витаминов и микроэлементов, среди которых особое место занимают Омега-кислоты, которые снижают уровень холестерина и риск заболевания сердечно-сосудистой системы. Для того, чтобы обеспечить свой организм необходимым количеством Омега-кислот, нужно употреблять морскую и океаническую рыбу минимум один раз в неделю.
Рыба в состоянии обеспечить организм необходимым количеством белка.
Систематическое употребление рыбы поддерживает уровень йода в организме на необходимом уровне.
Одним словом, если вы хотите быть здоровыми, нужно употреблять в пищу, как можно больше рыбы. Но для того, чтобы в ней сохранились все полезные вещества, а само блюдо приносило не только вкусовое удовольствие, но и пользу организму, совершенно не обязательно её жарить на большом количестве масла.
Запекание рыбы – это хороший способ сохранить в ней полезные вещества и избежать добавления растительного жира. А если запекать рыбу в фольге, то можно избежать длительного и нудного процесса мытья посуды, после её приготовления.
Речная форель, запеченная в фольге
С приготовлением этого рецепта справится любой человек, даже тот, который оказался на кухне впервые.
Ингредиенты:
Разогреть духовку до 220 градусов. Очищенную речную форель посолить или приправить соевым соусом, вместо соли, поперчить и положить внутрь рыбы веточку розмарина.
Завернуть форель в фольгу и положить в разогретую духовку. Время приготовления форели занимает порядка 20-15 минут, в зависимости от размеров рыбы.
Подавать готовую рыбу в горячем виде, в качестве гарнира можно подать свежий салат или отваренные овощи.
Запеченная дорада, фаршированная овощами
Ингредиенты:
Берем целиковую, предварительно почищенную рыбу, натираем ее солью и специями.
Овощи очистить и мелко нарезать. Немного поджарить на растительном масле.
Переложить слегка припущенные овощи в отдельную миску, добавить соль и перец. Тщательно перемешать.
Положить овощную смесь внутрь рыбы, туда же добавить орегано целыми веточками.
Разогреть духовку до 200-220 градусов.
Положить рыбу на пищевую фольгу, укрыть рыбу веточками орегано и только после этого плотно завернуть. Положить рыбу в разогретую духовку и запекать 30 -35 минут.
Ароматная, сочная рыба готова. Гарниром к ней может служить картофель или рис.
Запеченный лосось
Это блюдо вполне может стать украшением любого праздничного стола.
Ингредиенты:
Готовим соус. Натереть на терке цедру одного лимона. Выжать лимонный сок. Перец чили очистить от семян и измельчить, смешать его с соевым соусом, медом, цедрой, лимонным соком.
Лосось разрезать на два больших продольных куска филе, оставив на них кожу. На лососе в нескольких местах сделать глубокие надрезы.
На противне расстелить фольгу для запекания и положить на нее нитки, которыми перевяжем лосось.
Выкладываем на противень один кусок филе. Кладем на него дольки апельсина и лимона и немного поливаем соусом.
Укладываем сверху второй кусок филе и перевязываем их нитками, поливаем остатками соуса. Завернуть рыбу в фольгу и оставить мариноваться минимум на 4 часа. После этого достаем рыбу из холодильника.
Разогреваем духовку до 200 градусов, укладываем в нее рыбу, но закрываем ее фольгой не полностью, а чтобы одна ее сторона осталась открытой. Запекаем 40-45 минут.
Праздничный лосось готов, гарниром к нему может служить картофель, рис, отваренная спаржа и просто свежий салат.
Запеченная рыба в лимонно-чесночном соусе
Для этого рецепта подходит любая рыба из породы лососей: горбуша, форель, семга и пр.
Ингредиенты:
Измельчить 2 зубчика чеснока и укроп.
Натереть на мелкой терке цедру лимона.
Растопить сливочное масло и смешать его с половиной укропа, чесноком и цедрой. Убрать в холодильник, чтобы оно снова застыло.
На рыбе сделать продольные разрезы.
В миске смешать растительное масло, оставшийся укроп, чеснок, сок лимона, добавить соль и перец.
Смазываем полученным маринадом рыбу с обоих сторон, особенно тщательно смазываем надрезы. Оставляем промариноваться минут на 30.
Достаем из холодильника застывшее масло и кладем его внутрь рыбы, небольшое количество выкладываем на саму рыбу.
Плотно заворачиваем рыбу в фольгу и помещаем ее в разогретую до 200 градусов духовку. Запекаем в течении 20 минут.
По прошествии этого времени, достаем рыбу, разворачиваем и снова ставим в духовку, но уже без фольги, чтобы на ней образовалась румяная корочка. Для этого достаточно 5-7 минут.
«Ленивая» семга на подушке из овощей
Этот рецепт оценят любители вкусно покушать, но не любящие проводить много времени у плиты, запеченная семга – вариант для них.
Ингредиенты:
Для маринада смешаем оливковое масло, лимонный сок, соль и специи, тщательно перемешаем, добавить выдавленный чеснок.
Намазываем стейки маринадом и оставляем немного промариноваться, пока готовим овощи для подушки и разогреваем духовку.
Овощи вымыть и порезать крупными кусками, помидоры черри разрезать на половинки.
Форму для выпекания застилаем фольгой. Выкладываем на нее слой перца, моркови и лука, далее стейки из семги. Между ними кладем томаты черри и смазываем овощи и рыбу сметаной.
Ставим форму в разогретую до 200 градусов духовку. Запекаем 10 минут. После чего снижаем температуру до 160 градусов и запекаем еще минут 20.
Полчаса и вкусный ужин с гарниром готов.
Приятного аппетита!!!
Остальные рецепты вы можете найти на нашем сайте в разделе «Рецепты».
Автор: Vira (специально для Calorizator.ru)
Копирование данной статьи целиком или частично запрещено.
Как приготовить рыбу в духовке в фольге

Если вы еще не знаете как как запекать рыбу в фольге в духовке, то вам непременно стоит почитать нашу статью. Вообще рыба в фольге — это наверно самый простой и самый полезный вариант ее приготовления. Особо и следить за ней во время запекания не нужно, поставила таймер на духовке и иди, валяйся себе на диване после тяжелого трудового дня.
Далее мы раскроем вам секреты запекания рыбы в фольге и предложим один очень вкусный рецептик, по которому вы можете приготовить морскую красавицу на праздник, ну или просто на семейный ужин. Это блюдо по истине является универсальным.
Некоторые секреты и особенности запекания рыбки в фольге:
Если подумать, то в духовке можно запечь совершенно любую рыбку, завернув ее в листок фольги. Это может быть и речная, и морская, и озерная представительница водной стихии. Причем можно ее и целиком запечь, а можно порезать на небольшие кусочки или же вырезать из нее филе и отправить в духовку, обвернув его предварительно фольгой.
Стоит отметить, что рыбу из речки стоит для начала хорошенечко выпотрошить, очистить от чешуи и намыть как следует. А в духовке ее нужно запекать подольше, чтобы она хорошо пропеклась и уничтожились в ней все микроорганизмы, опасные для нашего здоровья. Читайте еще: Фаршированная рыба рецепты приготовления.
Если вы запекаете рыбу из морских глубин, тогда можете отправлять ее в печку прямо из морозилки, если времени на разморозку у вас совершенно нет.
При запекании, под слой фольги обязательно кладите специи, чтобы рыбка у вас не была «пустой», а приобрела отменный вкус и аромат. Можете положить такие приправки, как чесночок, душистый перец, орегано, лаврушка, лимон, молотый черный перчик. А зелень вы можете даже внутрь рыбешки засунуть.
При заворачивании рыбы в фольгу, проследите, чтобы фольга не сильно примыкала к рыбе, иначе продукт у вас плохо пропечется. И заворачивайте так, чтобы из рыбки не вытекал лишний сок.
Если вам кажется, что взятая вами рыба несколько суховата, то добавьте под фольгу кусочек сливочного масла, можно и не один, да и саму рыбешку можете смазать маслицем или каким-либо соусом. Сухая рыба — это, к примеру, семга или треска.
Если вы берете рыбу жирных сортов, то перед отправкой ее в духовку, попробуйте вымочить продукт в соевом соусе или лимонном соке с добавлением приправок.
А на гарнир к готовой рыбе можете подать любой овощной салатик или же вообще запечь в духовке какие-нибудь овощи, завернув их в листок фольги вместе с рыбой.
Рыба в фольге

Если вы хотите приготовить на ужин нечто диетическое, но при этом вкусное и сытное, то попробуйте запечь рыбу, завернув ее в фольгу.
А для этого подготовьте следующие продукты:
- рыба (форель, треска и т. д.) — 700 граммов;
- оливковое масло — 2 столовые ложки;
- чеснок — 1-2 зубка;
- укроп — пара веточек;
- лаврушка — 1 листок;
- перец молоты черный — по вкусу;
- соль — по вкусу;
- зеленый лучок — пара стрелок;
- лимончик — половинка.
Это количество ингредиентов рассчитано на 5 порций готового блюда. На приготовление блюда в общей сложности у вас уйдет минут 40-45.
Как запечь рыбу в фольге в духовке:
- Для начала вымойте рыбку и очистите ее от чешуи и внутренностей. Отрежьте голову ее и плавнички, а потом порежьте на кусочки вашу морскую красотку. А если вы берете филе, то просто промойте его под струей воды из под крана, а потом слегка протрите салфеткой бумажной, чтобы убрать лишнюю влагу.
- Для того, чтобы приготовить маринад, смешайте в миске оливковое масло, толченый чеснок, перчик молотый и мелко порубленный укроп. Потом лаврушку поломайте руками и тоже киньте в маринад. Можете добавить душистого перчика пару горошин.
- Затем натрите рыбку солью, а потом приготовленным маринадом.
- Далее выложите на противень листок фольги побольше, смажьте ее растительным или сливочным маслицем и положите на него кусочки рыбы кожицей вниз.
- Сверху на рыбку положите тоненькие ломтики лимончика и посыпьте мелко порезанным зеленым лучком.
- Потом заверните все это в фольгу, края ее приподнимите.
- Духовку разогрейте до 200 градусов и отправьте туда рыбку на 20 минут.
- Пока рыбка запекается, приступают к приготовлению сливочного соуса. Сначала на сухой сковороде слегка обжаривают муку до светло-золотистого оттенка. Параллельно в сотейнике прогревают сливки.
- Далее к подогретым сливкам постепенно небольшими порциями добавляют муку, мускатный орех и измельченный укроп. Полученную массу тщательно вымешивают — правильно приготовленный соус должен иметь достаточно густую, но однородную консистенцию.
- В качестве декора для блюда можно использовать веточки тимьяна, оливки или дольки авокадо. И еще — попробуйте сбрызнуть теплую семгу сухим белым вином. Оно достойно подчеркнет естественный аромат красной рыбы и придаст ей едва уловимую пикантную кислинку.
- Благодаря подробной инструкции запечь в духовке рыбу в фольге сможет любой желающий вне зависимости от стажа кулинарной практики.
Рыба в фольге рецепт

Ингредиенты к рецепту:
- Тилапия филе 4 шт.
- Сыр Пармезан 100 г
- Сок лимонный 3 ст. л.
- Помидоры 3 мл
- Перец чёрный молотый 5 г
- Масло сливочное 60 г
Как приготовить:
- Разогрейте духовку до 220 градусов. Подготовьте широкий лист фольги. Шаг 2
- Филе рыбы смажьте растопленным сливочным маслом, чтобы предотвратить ее прилипание и, конечно, улучшить вкус.
- Тилапию выложите на фольгу, полейте лимонным соком и щедро поперчите.
- Затем выложите на рыбу кружочки спелых томатов.
- Посыпьте помидоры зеленым луком, нарезанным колечками.
- Заверните рыбу в фольгу и запекайте ее в духовке примерно 20 минут. Перед подачей можно посыпать рыбу тертым сыром.
Запеченная скумбрия в духовке в фольге с картошкой

Ингредиенты:
- Скумбрия — 2 шт
- картофель — 4 шт
- репчатый лук — 1 шт
- сок лимона — 2-3 столовые ложки
- приправа к рыбе — 1 чайная л
- соль, перец, зелень — по вкусу
Способ приготовления:
- В очищенную тушку рыбы выдавливаем из лимона сок, после чего добавляем приправу, солим и перчим по вкусу.
- Для лучшей пропитки делаем небольшие надрезики.
- Дальше нам нужно помыть, почистить и нарезать тоненькими круглишками картофель, а лук полукольцами. Солим, перчим, всыпаем нашинкованную зелень и перемешиваем.
- На подготовленную фольгу выкладываем слой картошки с луком, а поверх кладем скумбрию.
- Заворачиваем рыбу в фольгу и располагаем на противне. Помещаем в разогретую до 180 градусов духовку на один час.
- За минут 5-10 до готовности необходимо открыть фольгу, нанести майонеза и продолжить запекать. Так тушки рыбы приобретут более аппетитный вкус и цвет.
- Блюдо готово и теперь можете угостить им своих родных и близких.
Хек, запеченный в фольге

Ингредиенты:
- 500 г хека (1 рыбина)
- соль
- молотый перец
- 50-60 г сливочного масла
- 20 г свежего укропа
- ½ лимона
- 1 ст. л. растительного масла
Соус к хеку
- 2 ст. л. сливочного масла
- 1 ст. л. муки (без горки)
- 1 стакан рыбного бульона
- 50 мл сливок
- 2-3 ст. л. лимонного сока
- соль
- молотый перец
- укроп (петрушка)
Хек относится к нежирным рыбам, поэтому кусочек сливочного масла ему не помешает. Запекаясь в фольге, он отдает свои соки, которые смешиваются со сливочным маслом, укропом и лимоном, а затем пропитывается этим букетом ароматов. А когда вы подадите к обеду, запеченный хек с лимонным соусом, получится очень и очень неплохое блюдо. Читайте еще: Морская рыба рецепты приготовления.
Приготовление:
- Как выбрать качественный хек. Замороженный хек у нас продается в изобилии, главная задача, купить не перемороженный и не высохший от неудачного хранения.
- Качественный замороженный хек должен быть в меру тяжёлым. Если весы показывают массу, значительно большую, чем предполагает размер рыбы, то это означает, что в мякоти содержится слишком много льда. Количество ледяной глазури на поверхности замороженной рыбы не должно превышать 5%.
- Если филе хека ломаное, значит, его замораживали повторно.
- Чтобы деликатно разморозить хек, положите его в емкость, соответствующую его размеру, накройте фольгой или пленкой и поставьте на нижнюю полку холодильника.
- Как подготовить хек к запеканию. Рыбу вы купили и разморозили, теперь очистите хек от чешуи, она мелкая, ее мало и чистится она легко. Затем обрежьте ножницами плавники, очистите брюшко от внутренностей. Теперь осталось только вынуть хребет и половина дела сделана, к счастью мелких костей у хека нет. Острием ножа подрежьте мякоть рыбы возле хребта и выньте его, затем пальцами проверьте, не остались ли кости.
- Дальше все очень просто. Посолите, поперчите, если у вас есть готовое масло с укропом, нарежьте его не толстыми кусочками и разложите внутри рыбины.
- Или, положите на одну половину хека небольшие кусочки сливочного масла, посыпьте мелко нарезанным укропом
- Тоненько нарежьте лимон и положите несколько долек внутри хека.
- Соедините обе половинки хека, положите на фольгу, смажьте растительным маслом, заверните рыбу в фольгу не очень плотно. Поставьте в горячую духовку и запекайте при температуре 180 градусов 40-50 минут.
- Пока хек запекается в духовке, приготовьте лимонный соус к рыбе.
- Вот такой красавец хек, запеченный в фольге у нас получился.
- Аккуратно разрежьте рыбу на порционные кусочки и подайте с лимонным соусом. Приятным сюрпризом для всех будет отсутствие хребта в рыбе.
Совет: Нежирное мясо хека идеально подходит для диетического и детского питания. Благодаря легкой усвояемости и отменному вкусу данный продукт полезен для всех.
Как приготовить рыбу в духовке в фольге рецепт с фото

Рыбу можно приготовить самыми разнообразными способами, но одним из наиболее вкусных, простых и эффектных вариантов является приготовление рыбы в фольге. Запечь рыбку можно целиком или частями – в любом случае получится очень вкусно!
Если вы хотите чтобы рыба получилась нежной, сочной и ароматной – запеките ее в фольге с вашими любимыми специями, овощами и зеленью. При таком способе приготовления испортить рыбку практически невозможно, как и пересушить. Особенно актуальным такой способ приготовления становится в теплое время года, когда рыбу в фольге можно готовить не только в духовом шкафу, но и в углях на природе – такая рыбка получается совершенно особенной и непременно очень вкусной.
Русские монахи шутят: рыба – это не только очень ценный «рыбий мех», но еще и легкоусвояемое диетическое мясо.
Особенности приготовления рыбы в фольге
- В фольге можно запекать любую рыбу: и речную, и морскую, как кусочками, так и целиком (если она небольшого размера).
- Речную рыбу перед приготовлением нужно как следует промыть, выпотрошить и очистить брюшко. Отметим, что для такой рыбы очень важна соответствующая термическая обработка – в противном случае потребление такой рыбы опасно для здоровья и чревато возникновением паразитарных заболеваний.
- Морскую рыбу можно запекать, не размораживая, но все же лучше использовать свежую рыбку.
- Запекать можно только рыбу со специями или в фольгу также можно положить зелень, овощи, фрукты по вкусу – болгарский перец, репчатый лук, морковь, картофель, петрушку, укроп. Класть можно как один продукт, так и все подряд – они обменяются ароматами и получится очень вкусно.
- Из приправ и специй для рыбы подходят орегано, чеснок, душистый перец, черный перец, лавровый лист, лимон и многие другие специи – вы можете добавлять свои любимые приправы, тогда рыбка получится именно на ваш вкус.
- Зелень и любые дополнительные продукты можно положить в брюшко рыбы и на ее тушку или кусочки.
- Для запекания рыбы фольгу нужно сложить вдвое – получится конверт, а его края в несколько раз складываются – внутри не должен попадать воздух, чтобы конверт не лопнул в процессе готовки, в нем нужно оставить свободное место.
- Оборачивать рыбу фольгой можно и другим способом, главное – сделать так, чтобы из нее не вытекал выделяющийся в процессе приготовления сок, а также фольга не должна сжимать продукты слишком сильно – тогда они плохо пропекутся.
- Если рыба сухая, смажьте ее сливочным маслом, а также положите несколько кусочков масла в фольгу.
- Для суховатых сортов рыбы (семги, трески, горбуши и других маложирных рыб) фольгу лучше смазывать растительным или сливочным маслом, либо в таком случае используются соусы, а кислые маринады для такой рыбы не используют.
- Жирные виды рыбы перед запеканием в фольге можно замариновать в соевом соусе или соке лимона с любыми приправами.
- Отличным гарниром будут запеченные вместе с рыбой в фольге овощи.
Запекаем рыбу в фольге
Процесс запекания рыбы в фольге можно описать буквально в двух словах: подготовьте рыбу, выпотрошив ее, затем, нарезав на кусочки или оставив целой, уложить на фольгу, поперчить и посолить, сбрызнуть соком лимона, либо обложить ломтиками лимона, скрепить края фольги, запекать до готовности.
Другой способ, преимущественно использующийся для речной рыбы: на фольгу уложить крупную соль, на нее – рыбу, на рыбку – кусочки лимона, затем снова крупная соль, завернуть, не оставляя отверстий, запекать не менее 40 мин.
В зависимости от величины рыбы или кусочков для доведения ее до готовности может потребоваться самое разное время. Как правило, для большой речной рыбы нужно минимум 40 мин, для маленькой или мелких кусочков – 10 мин, а для морской рыбы нужно меньше времени. Проверяется готовность рыбки так: если мясо хорошо отделяется от хребта, значит, она готова.
Очень удобно, что в фольге можно приготовить рыбку отдельно для каждого участника трапезы, положив разные продукты и специи по вкусу человека.
Отдельно несколько слов стоит сказать о запекании рыбы в углях. Нужно, чтобы углей было достаточное количество, а подготавливать их нужно столько по времени, чтобы земля успела стать горячей. В большом количестве углей можно сделать углубление и в него положить рыбу в фольге, если их не так много, то можно в сторону убрать угли, положить рыбу на землю, а сверху накрыть ее углями.
Рецепт филе рыбы в фольге с грибами и картофелем
Понадобится: 500 г филе рыбы, 250 г грибов, 3 картофелины, 1 луковица, сок лимона, соевый соус.
Как приготовить рыбу в фольге с картофелем и грибами. Замариновать филе рыбы в соке лимона, перемешанном с соевым соусом, добавив специи по вкусу. Лук обжарить до легкого подрумянивания, затем обжарить грибы (вешенки или шампиньоны) до выпаривания жидкости. Картофель очистить, пластиками не более 1 см толщиной нарезать, выложить на смазанную маслом фольгу, уложить сверху грибы, на них – рыбу, сверху – жареный лук. Завернуть все в фольгу и запечь в духовке или на углях до готовности.
При запекании в духовке для румяной корочки за 10 мин до окончания готовки с рыбы нужно снять фольгу.
Указанные в данном рецепте дополнительные продукты можно легко заменить любыми другими, например, под рыбу уложить морковь с луком, а на нее – кружки помидоров.
Рецепт приготовления целой рыбы в фольге
Понадобится: целая форель (либо кусок форели/семги или др. рыба), лимон, специи по вкусу, петрушка, оливковое масло.
Чтобы рыба не прилипла к фольге, кладите ее на овощную подушку, либо этой неприятности можно избежать, оставив в конверте из фольги много пустого пространства.
Открывая фольгу для зарумянивания рыбы, будьте осторожны и не ошпарьтесь паром.
Запекая рыбу целиком, ее можно нафаршировать.
Рецепт карпа, фаршированного помидорами и зеленью
Понадобится: 1 карп крупный, 4-5 помидоров свежих, 3 луковицы, укроп, петрушка, специи по вкусу, растительное масло, майонез, соль.
Готовьте вкусную, ароматную и аппетитную рыбу в фольге, запекайте ее в духовке или в углях и наслаждайтесь комплиментами близких!
Они это приготовили. Посмотрите, что получилось
Рыба в фольге
Рыба в фольге – что может быть проще и вкуснее. Подготовленную рыбу всего лишь нужно посолить и приправить специями, добавить овощи и травы при желании, завернуть в фольгу и отправить запекаться в духовку. Во время запекания от вас больше не требуется никаких действий, поэтому вы свободно можете заниматься другими делами или просто отдыхать. Несмотря на минимум затрат усилий и времени результат получается отменный – нежная, сочная и ароматная рыбка, которая подойдет как и для обычной трапезы, так и для праздничного застолья.
При использовании фольги рыба готовится в собственном соку, пропитываясь ароматами используемых ингредиентов, что позволяет исключить или минимизировать добавление масла. Благодаря этому такой способ приготовления рыбы идеально подходит для диетического и здорового питания, а также в тех случаях, когда у вас ограничено время. Фольга помогает отлично сохранить все питательные и вкусовые свойства рыбы. Еще одним плюсом приготовления рыбы в фольге является отсутствие запачканной посуды, так как фольга легко удаляется с противня. Кроме того, можно подготовить рыбу заранее, завернуть в фольгу и поместить в холодильник сроком до 6 часов – за это время она как раз успеет хорошо промариноваться. Хороша рыба в фольге и тем, что она вкусная как в горячем, так и в холодном виде. Рыба в фольге может быть приготовлена не только в духовке, но и на углях на природе, что особенно актуально для теплого времени года.
В фольге можно запекать любую рыбу – как речную, так и морскую – но наиболее ароматными в духовке получаются карась, окунь, скумбрия, палтус, форель, семга, карп, судак и морской язык. Вы можете использовать порционные филе для каждого человека индивидуально или же запечь одну большую рыбу, а затем разделить ее на части. В первом случае фольгу можно красиво сложить в виде «узелков» и подать рыбу в фольге на тарелках, чтобы каждый человек мог сам развернуть свой «узелок», тогда как во втором случае рыбу можно нафаршировать, оригинально украсить и подать к праздничному столу.
Самым простым и универсальным дополнением к рыбе, которую вы хотите приготовить в фольге, является нарезанный ломтиками лимон. Что же касается специй, то с запеченной рыбой отлично сочетаются молотый черный перец, душистый перец, кориандр, тимьян, базилик, орегано, розмарин, эстрагон и майоран. Полезный совет – если вы хотите избавиться от неприятного речного запаха, добавьте к рыбе при запекании лук, сельдерей, петрушку, лавровый лист, мелиссу или мяту.

Рыбу хорошо запекать не только с зеленью, но и с овощами, которые станут прекрасным гарниром к ней – например, с картофелем, луком, помидорами и болгарским перцем – тогда как для фаршировки целой рыбы отлично подойдут крупа (гречка или рис), жареные грибы, вареные яйца или те же овощи. При оборачивании рыбы в фольгу следите, чтобы в ней не было отверстий, из которых может вытечь сок. Также не стоит прижимать фольгу к продуктам слишком плотно. При использовании маложирных сортов рыб (например, горбуши) фольгу рекомендуется смазать маслом, а также смазать маслом саму рыбу. Среднее время запекания рыбы в фольге составляет от 20 до 40 минут в зависимости от размера. Рыба считается готовой, когда филе легко отделяется вилкой.
Рыба в фольге уже так и просится на ваш стол, поэтому советуем вам не откладывать дело в долгий ящик и ознакомиться с аппетитными рецептами, которые заботливо подготовил для вас «Кулинарный Эдем».
Форель, запеченная с луком и лимоном

Ингредиенты:
2 филе форели,
1 лимон,
1 столовая ложка растительного или оливкового масла,
2 чайные ложки сушеного чеснока,
10 горошин душистого перца,
соль по вкусу,
зелень укропа.
Приготовление:
Разогреть духовку до 200 градусов. Промыть и высушить филе. Поместить каждое филе на отдельный лист алюминиевой фольги. Смазать филе маслом, после чего натереть солью и сушеным чесноком. Выложить ломтики лимона поверх филе, добавить к каждому филе по 5 горошин душистого перца и завернуть края фольги, чтобы получился пакет. Запекать от 15 до 20 минут в зависимости от размера рыбы. Перед подачей посыпать измельченным укропом.
Треска, запеченная с овощами под сыром

Ингредиенты:
800 г филе трески,
2 луковицы,
2 помидора,
1 морковь,
100 г сыра,
2 чайные ложки сушеного орегано,
2 чайные ложки молотого кориандра,
зелень укропа или петрушки,
майонез,
соль по вкусу,
растительное масло.
Приготовление:
Филе трески разделить на порции, слегка смазать майонезом, посолить по вкусу и приправить молотым кориандром. Выложить каждое филе на отдельный лист фольги. Пока рыба маринуется, обжарить в растительном масле нарезанный полукольцами лук до золотистого цвета. Добавить тертую морковь, сушеный орегано и соль, готовить около 5-7 минут. Выложить поджарку на каждое филе, сверху разместить ломтики помидоров. Завернуть края фольги и запекать в разогретой до 190 градусов духовке около 20 минут. Аккуратно развернуть фольгу, посыпать блюдо тертым сыром и измельченной зеленью. Запекать еще около 10 минут.
Горбуша, запеченная с картофелем и помидорами

Ингредиенты:
1 горбуша,
8-9 картофелин,
1 луковица,
1 помидор,
1/2 пучка укропа,
растительное масло,
соль и специи по вкусу.
Палтус, запеченный с грибами и помидорами

Ингредиенты:
4 стейка палтуса,
12 средних шампиньонов,
12 помидоров черри,
2 болгарских перца,
1 лимон,
соль и черный перец крупного помола.
Скумбрия, запеченная с томатами и болгарским перцем

Ингредиенты:
2 скумбрии,
3 помидора,
2 болгарских перца,
2 моркови,
1 луковица,
3 зубчика чеснока,
1/2 лимона,
2 чайные ложки сушеного тимьяна,
пучок зелени укропа или петрушки,
растительное масло,
соль и молотый черный перец.
Караси, запеченные в сметане

Ингредиенты:
4 средних карася,
250 г жирной сметаны,
2 средних луковицы,
4 зубчика чеснока,
1/2 лимона,
8 лавровых листьев,
соль и черный молотый перец по вкусу,
пучок укропа, петрушки или кинзы.
Запеченный судак, фаршированный рисом и грибами

Ингредиенты:
1 крупный судак (весом около 1,5 кг),
1/2 стакана риса,
200 г грибов,
1 большая луковица,
1 лимон,
50 г сливочного масла,
1/2 пучка петрушки,
1 чайная ложка молотого кориандра,
соль и молотый черный перец по вкусу.
Приготовление:
Судака почистить, выпотрошить и промыть. С помощью ножа сделать на боках несколько разрезов. Сбрызнуть рыбу соком половины лимона, натереть солью, перцем и молотым кориандром снаружи и внутри. Пока рыба маринуется, отварить рис до готовности в стакане подсоленной воды. Растопить сливочное масло в сковороде и обжарить крупно нарезанный лук до золотистого цвета. Добавить нарезанные грибы и жарить около 10 минут. Перемешать готовый рис с жареными грибами и рубленой петрушкой.
Нафаршировать судака начинкой, скрепить брюшко зубочистками или зашить кулинарной нитью. Выложить фаршированного судака на большой лист фольги, смазанный маслом. В разрезы вставить дольки оставшегося лимона, разрезанные пополам. Завернуть рыбу в фольгу и запекать в разогретой до 200 градусов духовке от 30 до 40 минут. Подавать рыбу на листьях салата.
Как видите, рыба в фольге – поистине универсальное блюдо. Используя разные овощи, специи и дополнения, вы каждый раз будете получать новое блюдо, которое будет радовать вас, ваших домочадцев и гостей отличным вкусом и пользой для здоровья. Приятного аппетита!
Как приготовить рыбу в духовке в фольге просто, вкусно, быстро за 30 минут?
С егодня запекаем дорадо. Сказать — что это просто, сказать неправильно. Потому что это мега просто, полезно, особенно для тех, кто сидит на правильном питании, и невероятно вкусно. Главное условие — не пересушить основной ингредиент. Принесла легкий рецепт с фото, как приготовить рыбу в духовке в фольге.
Содержание:
Необходимые ингредиенты на 2 порции:
- Собственно, рыба среднего размера — в моем случае это была дорадо весом около 800 г
- Половиналимона — сорри, что косточки попали на фото
- 0,5 ч. л. сухого розмарина — можно чуть больше или заменить любыми травами по вкусу
- Крупная соль
- Черный молотый перец
- 2 ст. л. оливкового масла
- Фольга
Как приготовить рыбу в духовке в фольге — пошаговая инструкция
Шаг 1:
В первую очередь тушку чистим, потрошим, удаляем жабры, просушиваем бумажными полотенцами. Сразу скажу, что подобным образом можно запекать и красную, и кефаль, и леща, и вообще все виды.
Чтобы отбить активный запах речной рыбы, на полчаса отправляем тушку в кастрюлю с водой и соком целого лимона.
Шаг 2:
Теперь как следует натираем дорадо специями и оливковым маслом внутри и снаружи. Если тушки маленькие, в брюхо кладем по паре кусочков лимона. Если большие — делаем надрезы сверху.
Интересность от «Паштета»: сушеный розмарин, если хочешь, замени свежим — положи по веточке внутрь каждой тушки, а после приготовления выброси.
Шаг 3:
Заворачиваем дорадо в фольгу, отправляем в духовку. Рыбы размером до полкилограмма запекаем 20 минут в закрытом виде и 10 — развернув фольгу. Большие тушки держим 30 и 10 минут соответственно. Температуру устанавливаем на 220 градусов.
Шаг 4:
Профит! А теперь приступаем к приготовлению вкусного гарнира. Например, запеченного батата или салата с фенхелем.
Полезность от «Паштета»: уже готовое блюдо перед подачей неплохо повторно сбрызнуть лимонным соком.
5+ советов, как правильно запечь и приготовить рыбу в духовке в фольге
- Без особого маринада или соуса легко запекать жирные сорта— скумбрию, форель, семгу, сибас и др.
- Такие, как окунь, треска и минтай, относятся к нежирным. Чтобы блюдо не получилось сухим, его можно предварительно замариновать на 30 минут хотя бы в простой смеси соевого соуса, оливкового масла и дижонской горчицы. Специи, зелень, мед, чеснок… Вариаций для маринада тысячи.
- Готовить рыбу в духовке лучше целиком, чтобы в итоге она не развалилась.
- Выбирай сорта с не слишком мелкими костями, иначе романтичная трапеза превратится в игру, кто быстрей подавится или дальше плюнет.
- Фольга нужна именно, чтобы не пересушить тушку, а соусы — чтобы уберечь от слишком сильного жара.
Еще один крутой рецепт, как приготовить вкусно рыбу в духовке в фольге, ты найдешь в видео от гуру кулинарии Джейми Оливера:
“
Как запекать рыбу в фольге в духовке
Как запекать рыбу в фольге в духовкеЕсли вы еще не знаете как как запекать рыбу в фольге в духовке, то вам непременно стоит почитать нашу статью. Вообще рыба в фольге — это наверно самый простой и самый полезный вариант ее приготовления. Особо и следить за ней во время запекания не нужно, поставила таймер на духовке и иди, валяйся себе на диване после тяжелого трудового дня. Далее мы раскроем вам секреты запекания рыбы в фольге и предложим один очень вкусный рецептик, по которому вы можете приготовить морскую красавицу на праздник, ну или просто на семейный ужин. Это блюдо по истине является универсальным.Некоторые секреты и особенности запекания рыбки в фольге
Если подумать, то в духовке можно запечь совершенно любую рыбку, завернув ее в листок фольги. Это может быть и речная, и морская, и озерная представительница водной стихии. Причем можно ее и целиком запечь, а можно порезать на небольшие кусочки или же вырезать из нее филе и отправить в духовку, обвернув его предварительно фольгой.
Стоит отметить, что рыбу из речки стоит для начала хорошенечко выпотрошить, очистить от чешуи и намыть как следует. А в духовке ее нужно запекать подольше, чтобы она хорошо пропеклась и уничтожились в ней все микроорганизмы, опасные для нашего здоровья.
Если вы запекаете рыбу из морских глубин, тогда можете отправлять ее в печку прямо из морозилки, если времени на разморозку у вас совершенно нет.
При запекании, под слой фольги обязательно кладите специи, чтобы рыбка у вас не была «пустой», а приобрела отменный вкус и аромат. Можете положить такие приправки, как чесночок, душистый перец, орегано, лаврушка, лимон, молотый черный перчик. А зелень вы можете даже внутрь рыбешки засунуть.
При заворачивании рыбы в фольгу, проследите, чтобы фольга не сильно примыкала к рыбе, иначе продукт у вас плохо пропечется. И заворачивайте так, чтобы из рыбки не вытекал лишний сок.
Если вам кажется, что взятая вами рыба несколько суховата, то добавьте под фольгу кусочек сливочного масла, можно и не один, да и саму рыбешку можете смазать маслицем или каким-либо соусом. Сухая рыба — это, к примеру, семга или треска.
Если вы берете рыбу жирных сортов, то перед отправкой ее в духовку, попробуйте вымочить продукт в соевом соусе или лимонном соке с добавлением приправок.
А на гарнир к готовой рыбе можете подать любой овощной салатик или же вообще запечь в духовке какие-нибудь овощи, завернув их в листок фольги вместе с рыбой.
Что нужно для приготовления рыбы в фольге?
Если вы хотите приготовить на ужин нечто диетическое, но при этом вкусное и сытное, то попробуйте запечь рыбу, завернув ее в фольгу. А для этого подготовьте следующие продукты:
- рыба (форель, треска и т. д.) — 700 граммов;
- оливковое масло — 2 столовые ложки;
- чеснок — 1-2 зубка;
- укроп — пара веточек;
- лаврушка — 1 листок;
- перец молоты черный — по вкусу;
- соль — по вкусу;
- зеленый лучок — пара стрелок;
- лимончик — половинка.
Это количество ингредиентов рассчитано на 5 порций готового блюда. На приготовление блюда в общей сложности у вас уйдет минут 40-45.
Как запечь рыбу в фольге в духовке?
Для начала вымойте рыбку и очистите ее от чешуи и внутренностей. Отрежьте голову ее и плавнички, а потом порежьте на кусочки вашу морскую красотку. А если вы берете филе, то просто промойте его под струей воды из под крана, а потом слегка протрите салфеткой бумажной, чтобы убрать лишнюю влагу.
Для того, чтобы приготовить маринад, смешайте в миске оливковое масло, толченый чеснок, перчик молотый и мелко порубленный укроп. Потом лаврушку поломайте руками и тоже киньте в маринад. Можете добавить душистого перчика пару горошин.
Затем натрите рыбку солью, а потом приготовленным маринадом.
Далее выложите на противень листок фольги побольше, смажьте ее растительным или сливочным маслицем и положите на него кусочки рыбы кожицей вниз.
Сверху на рыбку положите тоненькие ломтики лимончика и посыпьте мелко порезанным зеленым лучком.
Потом заверните все это в фольгу, края ее приподнимите.
Духовку разогрейте до 200 градусов и отправьте туда рыбку на 20 минут.
Пока рыбка запекается, приступают к приготовлению сливочного соуса. Сначала на сухой сковороде слегка обжаривают муку до светло-золотистого оттенка. Параллельно в сотейнике прогревают сливки. Далее к подогретым сливкам постепенно небольшими порциями добавляют муку, мускатный орех и измельченный укроп. Полученную массу тщательно вымешивают — правильно приготовленный соус должен иметь достаточно густую, но однородную консистенцию.
5 шаг — декорирование блюда.
В качестве декора для блюда можно использовать веточки тимьяна, оливки или дольки авокадо. И еще — попробуйте сбрызнуть теплую семгу сухим белым вином. Оно достойно подчеркнет естественный аромат красной рыбы и придаст ей едва уловимую пикантную кислинку.
Благодаря подробной инструкции запечь в духовке рыбу в фольге сможет любой желающий вне зависимости от стажа кулинарной практики.
Рыба в духовке — рецепты с фото на Повар.ру (887 рецептов рыбы запеченной в духовке)
Осетрина, запеченная в духовке 3.8

Осетрина, запеченная в духовке, — изысканное и эффектное блюдо, на приготовление которого вам потребуется час времени. Запеченная осетрина — нежирная рыба, обладающая насыщенным и незабываемым вкусом. …далее
Добавил: Gertruda 26.11.2014
Минтай в духовке 4.3

Запеченный в духовке минтай получается очень нежным и вкусным. Минтай – отличное диетическое блюдо и способ разнообразить питание тех, кто сидит на диете или постится. …далее
Добавил: Jess 25.03.2014
Тилапия в духовке с картошкой 5.0
Предлагаю приготовить тилапию в духовке с картошкой. Блюдо очень сытное, вкусное и простое в исполнении. …далее
Добавил: Оксана Ч. 26.01.2019
Рыба с картошкой в духовке 4.3
Предлагаю приготовить очень вкусное блюдо, оно может быть и праздничным, и повседневным, очень ароматное и красивое, благодаря сырно-сметанной заливке. Рыбка любая, главное — без костей! …далее
Добавил: Вика Василенко 20.12.2018
Скумбрия в вине 4.5

Скумбрия, запеченная с овощами — это всегда вкусно, полезно и красочно! Отличное блюдо, чтобы поднять себе настроение на ужин. Предлагаю приготовить «взрослый вариант» запеченной рыбы — с вином! …далее
Добавил: Натали 05.12.2018
Мойва с картошкой в духовке 4.3

Запечённая мойва с картошкой — очень вкусное блюдо! Приготовить его просто, получается очень сытно и нравится многим. Попробуйте! …далее
Добавил: Маришка Т. 30.01.2019
Рыба в йогуртовом соусе 5.0
Этот рецепт для меня просто спасение, когда нет времени жарить рыбку. Маринад неострый и вкусный, рыба пропитывается хорошо травами, становится нежной. Запекать можно с сыром или без. Смотрите! …далее
Добавил: Вика Василенко 03.10.2018
Судак с овощами в фольге 5.0

Судак с овощами в фольге, запеченный в духовке. Легкий, но сытный и здоровый обед или ужин можно приготовить всего за 20 минут. Судак — очень вкусная рыба без мелких костей, со сладковатым вкусом. …далее
Добавил: Дарья Вакулова 21.01.2019
Щука с рисом и грибами 4.5

Щука с рисом и грибами — прекрасное блюдо из весьма простых и доступных ингредиентов, которому не стыдно отвести главную роль на праздничном столе. …далее
Добавил: Vaso 03.10.2012
Рыбные оладьи 5.0
Полезное и легкое блюдо для повседневного стола. Оладьи запекаются в духовке и подаются со сметанным соусом. Отлично сочетаются с картофельным пюре или свежими овощами. …далее
Добавил: Оксана Ч. 17.11.2018
Скумбрия, фаршированная овощами 5.0
Предлагаю рецепт очень ароматного и вкусного блюда из скумбрии. Овощи для рыбы могут быть разными, я обычно добавляю сезонные летом, замороженные — зимой. …далее
Добавил: Вика Василенко 06.12.2018
Минтай в рукаве 5.0
Для любителей рыбы предлагаю приготовить минтай, запеченный в духовке, в рукаве. Особую пикантность придает апельсиновый соус. Просто, быстро, полезно и вкусно. …далее
Добавил: Зоя Шунина 21.12.2018
Террин из рыбы 4.4
Террин – это нечто среднее между паштетом и запеканкой. Свое название блюдо получило от формы, в которой оно изначально готовилось. «Террин» значит скорее способ приготовления, нежели само блюдо. …далее
Добавил: Марина Софьянчук 28.09.2018
Пряная скумбрия 4.3

Всем, кто любит рыбные блюда, рассказываю, как приготовить пряную скумбрию. Удачный состав пряностей и запеченная скумбрия получается вкусной и ароматной. Заходите, угощаю! …далее
Добавил: Дарья Вакулова 28.08.2018
Рыба, запеченная с перцем 5.0
Рыба, запеченная с перцем, помидорами, базиликом и чесноком — ароматно и очень вкусно! Выбирая рыбку, отдайте предпочтение крупной и без костей, используйте филе или стейки. …далее
Добавил: Вика Василенко 19.12.2018
Самый вкусный минтай в духовке 4.3
Минтай, несмотря на свою дешевизну, хорошая промысловая рыба. Его варят, готовят на пару, жарят. Но самый удачный рецепт, на мой взгляд, запечь эту рыбу в духовке с овощами. …далее
Добавил: Зоя Шунина 23.01.2019
Скумбрия «Сливочная неженка» 4.4

Скумбрия, фаршированная овощами и грибами, запекается со сливками под сырной корочкой. Такое рыбное блюдо украсит любой праздничный стол. А готовится рыбка просто и быстро! Угощайтесь на здоровье! …далее
Добавил: Дарья Вакулова 29.10.2018
Филе щуки в духовке 3.9

Щука — сочная, вкусная, ароматная и, кстати, весьма полезная рыбка, поэтому ее нужно кушать как можно чаще, а я могу рассказать вам, как приготовить великолепное филе щуки в духовке быстро и просто. …далее
Добавил: Dashuta 13.09.2014
Толстолобик по-домашнему 4.4
Вкусный ужин приготовить легко, я вам сейчас расскажу, как приготовить толстолобика по-домашнему, чтобы получилось вкусно, ароматно и сытно. Смотрите рецепт! …далее
Добавил: Вика Василенко 01.11.2018
Лосось под майонезом, запеченный в рукаве 4.3
Хотите быстро и просто приготовить изысканный ужин? Возьмите на заметку рецепт, как приготовить лосося под майонезом, запеченного в рукаве. При этом полезная рыбка сохранит в себе все соки и ароматы. …далее
Добавил: Дарья Вакулова 04.11.2017
Рыбные оладушки с йогуртовым соусом 5.0
Рыбные оладушки по данному рецепту запекаются в духовке и получаются очень вкусными, диетическими, низкокалорийными! Без соуса такие оладушки с удовольствием едят и дети. Угощайтесь! …далее
Добавил: Натали 16.09.2018
Рыба под соусом с овощами 3.9
Хочу поделиться с вами по-настоящему уникальным рецептом, как приготовить рыбу под соусом с овощами. Уверена, так рыбу вы еще не готовили, поэтому предлагаю не медлить, а приступать к приготовлению! …далее
Добавил: Марина Софьянчук 29.08.2016
Рыба по-французски на ужин 4.8
Хочу предложить очень вкусный и быстрый способ приготовить рыбное блюдо на ужин. Выбирая рыбу, отдайте предпочтение рыбке без костей. Я купила судака весом 600 г, получилось две порции. Смотрите! …далее
Добавил: Вика Василенко 27.02.2017
Запеченная рыба под хрустящей корочкой 4.8
Предлагаю вариант для вкусного, быстрого и полезного ужина или обеда. Вот, как приготовить запеченную рыбу под хрустящей корочкой. Рыбка получается нежной, сочной, а корочка — хрустящей и ароматной. …далее
Добавил: Дарья Вакулова 14.03.2017
Килька, запеченная в духовке 5.0
Предлагаю вам отличный вариант вкусной и простой закуски к пиву. Мой муж просто обожает кильку, запеченную в духовке с различным специями и пряностями. Предлагаю и вам попробовать приготовить ее. …далее
Добавил: Марина Софьянчук 29.10.2016
Щука в духовке с овощами 4.4

Если уж вы собрались устроить рыбный ужин, то самое лучшее, что можно для него приготовить — это щуку в духовке с овощами. Поверьте, такое потрясающее блюдо придется по вкусу всем без исключения. …далее
Добавил: Dashuta 11.09.2014
Пангасиус в духовке под сыром 4.6
Рыба, запеченная в духовке, — это вкусно и полезно, просто и быстро! Пангасиус под сырной корочкой получается просто невероятно сочным. А само блюдо выглядит эффектно и ярко. Попробуйте! …далее
Добавил: Марина Софьянчук 28.05.2016
Мойва, запеченная в фольге в духовке 4.7
Мойва, запеченная в фольге, получается сочной и ароматной. Мойва — источник полиненасыщеных кислот: омега-3 и омега-6, которые помогают снизить холестерин в крови и нормализовать давление. …далее
Добавил: Дарья Вакулова 15.05.2017
Скумбрия в духовке с сыром 4.6

Скумбрия — очень вкусная рыба в любом виде: копченом, консервированном, запеченном. Хочу предложить вам рецепт, как приготовить скумбрию в духовке с сыром. Повторяйте за мной! …далее
Добавил: Дарья Вакулова 20.03.2016
Рыба в сливочном соусе с картофелем 4.5
В нашей семье очень любят рыбку в любом виде. Делюсь с вами секретом, как приготовить рыбу в сливочном соусе с картофелем, потрясающе вкусную. Рыбка получается сочной, нежной, окутанной соусом. …далее
Добавил: Дарья Вакулова 27.03.2017
Горшочки с рыбой и солеными огурцами 4.9
Давайте приготовим настоящее русское блюдо, запеченное в глиняном горшочке, ароматное и сытное — горшочки с рыбой! А чтобы сделать его более пикантным, я добавила бочковых огурчиков. Пробуем? …далее
Добавил: Вика Василенко 21.10.2017
Рыба под соусом «Бешамель» в духовке 4.1
Очень люблю такие рецепты как этот. Когда затрачивается минимум усилий, а получается невероятно вкусный ужин! С удовольствием покажу вам как приготовить нежную рыбу под соусом «Бешамель» в духовке! …далее
Добавил: Вика Василенко 29.08.2016
Рыба под кисло-сладким соусом 4.2
В этом рецепте не столь важно какая именно будет рыба под соусом. Вся изюминка блюда в самом соусе. Отварите, запеките или просто пожарьте рыбу без костей и подайте под ксило-сладким соусом. …далее
Добавил: Вика Василенко 16.08.2016
Рыба в духовке со шпинатом и помидорами 4.7
Предлагаю приготовить запеченную рыбку с овощами. В этом блюде даже самая дешевая рыбка получится очень вкусной и сочной! Блюдо выигрышно смотрится на столе, поэтому подойдет и для Новогоднего стола. …далее
Добавил: Цибульская Наталья 10.01.2018
Запеченное филе тилапии на картофельной подушке 4.0
Вроде бы очень простое блюдо: рыба с картошкой! Но даже такое простое блюдо можно приготовить и подать так, что выглядеть оно будет очень красиво и необычно. Обязательно советую вам его приготовить! …далее
Добавил: Цибульская Наталья 20.12.2017
Тилапия под сыром 4.1

Тилапия под сыром – это одновременно и легкое, и достаточно сытное блюдо. Готовится филе тилапии очень быстро и просто, а получается просто невероятно вкусным, прямо как в дорогих ресторанах! …далее
Добавил: Марина Софьянчук 05.06.2017
Карась, запеченный в рукаве в духовке 4.3

Карась, запеченный в духовке, это отличное блюдо, которое подойдет и тем, кто следит за фигурой, и тем, кто любит вкусно покушать, и тем, кто не любит долго возиться с приготовлением пищи. Идеально! …далее
Добавил: Марина Софьянчук 22.05.2017
Рыба, запеченная в тесте в духовке 5.0
Простой, но очень вкусный рецепт приготовления рыбы, запеченной в слоеном тесте в духовке. Сочно, ароматно и нежно! Отличный вариант как для повседневного ужина, так и для праздничных дней! …далее
Добавил: Оксана Ч. 14.12.2018
Аппетитная дорада 4.7

С недавних пор мой муж перестал есть мясо, поэтому этот рецепт был для мея просто находкой, ведь обычная жареная рыба и рыбные котлеты уже приелись. Предлагаю попробовать фаршированную дорадо! …далее
Добавил: Цибульская Наталья 21.11.2017
Для того чтобы узнать, как запечь рыбу в духовке, вам необходимо определиться с выбором главного ингредиента. Это могут быть речные представители (такие, как окунь, карась и другие) или морские (треска, сельдь, сёмга и т.п.). Помимо этого, перед началом создания блюда вы должны выбрать сопутствующие продукты. От них тоже во многом будет зависеть процесс готовки. Но если вы новичок в этом деле, то вам помогут простые рецепты рыбы, запеченной в духовке. Такие варианты будет легко сделать в будний день на обед или ужин. Если вы уже знаете, как можно приготовить рыбу в духовке, то вам лишь останется подобрать для неё гарнир. В основном он готовится сразу с главным ингредиентом. Но если это не так, то лучше всего данное горячее подать с картофелем, овощами на гриле или с рисом. Вкусная рыба, запеченная в духовке, станет одним из ваших любимых блюд. Главное — следуйте всем советам, которыми с удовольствием делятся наши авторы.
Рыба с овощами в духовке, запеченная в фольге или тушеная

Приготовленная рыба с овощами в духовке является идеальным блюдом для диетического меню или здорового питания, особенно если запечь компоненты в фольге или рукаве. Внушительная питательность кулинарных творений и их отменный вкус не оставит равнодушными даже привередливых едоков.
Как приготовить рыбу в духовке с овощами?
Чтобы пополнить свой рацион массой полезных и вкусных блюд, важно понимать с какими овощами сочетается рыба, какие приправы максимально ожидаемы в подобных кулинарных ансамблях и как долго необходимо запекать компоненты в духовке.
- Блюда из рыбы с овощами могут быть приготовлены из филе, стейков или целых тушек любого сорта.
- Идеальным сопровождением для рыбы будет репчатый лук, морковь, картофель, сладкий болгарский перец, всевозможные сорта капусты, кабачки или баклажаны и другие овощи.
- Кроме минимального набора приправ из соли и молотого перца можно использовать ассорти, включающее сушеный тимьян, орегано, базилик, молотый кориандр, любую сушеную или свежую зелень или пряности на свой выбор.
- При запекании рыбы с картофелем, последний предварительно отваривают до полуготовности или увеличивают время термической обработки блюда. При этом прикрывают емкость фольгой, крышкой или помещают составляющие в рукав.
Красная рыба с овощами в духовке

Красная рыба, запеченная в духовке с овощами, пополнит организм массой полезных аминокислот, витаминов и элементов. Блюдо можно приготовить с участием произвольного овощного набора, составленного по предпочтениям едоков. В любом исполнении результат порадует аппетитным благоуханием и отменным вкусом кушанья.
Ингредиенты:
- филе красной рыбы – 0,5 кг;
- лук и морковь – по 1 шт.;
- помидор и сладкий перец – по 1 шт.;
- укроп – 0,5 пучка;
- соль, перец, растительное масло.
Приготовление
- Ломти красной рыбы солят, перчат, сдабривают приправами и лимонным соком, укладывают в промасленную форму.
- Сверху располагают нарезанный репчатый лук с морковью и ломтики помидоров с болгарским перцем.
- Приправляют овощи, поливают сверху маслом.
- Через 20 минут запекания при 200 градусах рыба с овощами в духовке будет готова.
Речная рыба с овощами в духовке

Вкусной и невероятно сочной получается приготовленная речная рыба с овощами. Тушки подготавливают должным образом, избавив от чешуи, жабр, плавников и хвоста. Головы можно удалить или оставить. Вместо перетертого чеснока можно добавить измельченный лук, а петрушку заменить свежими веточками укропа.
Ингредиенты:
- речная рыба – 1 кг;
- чеснок – 3 зубка;
- помидор и сладкий перец – по 3 шт.;
- петрушка – 1 пучок;
- лимон – ¼ шт.;
- соль, перец, растительное масло.
Приготовление
- Рыбины подготавливают, натирают солью, перцем, лимонным соком и маслом.
- В брюшки вкладывают веточки петрушки и располагают тушки в промасленной форме.
- Притрушивают рыбины сверху чесноком, нарезанными помидорами и сладким перцем.
- Через 40 минут запекания при 180 градусах рыба речная с овощами в духовке будет готова.
Рыба с овощами в томатном соусе

Неизменно сочной, нежной, с приятной кислинкой получается рыба тушеная с овощами в томатном соусе, в который по желанию добавляют сметану. Для приготовления блюда понадобится форма, казан или другая емкость с крышкой. Вместо последней можно воспользоваться отрезом фольги, плотно затянув им поверхность сосуда.
Ингредиенты:
- рыба – 1 кг;
- сок томатный – 500 мл;
- лук и морковь – по 2 шт.;
- чеснок – 4 зубка;
- мука – 30 г;
- розмарин и базилик – по 1 щепотке;
- соль, перец, растительное масло.
Приготовление
- Нарезают рыбу кусочками, солят, перчат, выкладывают в форму.
- Обжаривают на масле лук с морковью.
- Добавляют томатный сок, приправы, доводят соус до кипения, выливают к рыбе.
- Через 30 минут приготовления под крышкой рыба тушеная с овощами в духовке будет готова.
Рыба, запеченная в фольге с овощами

Идеальными вкусовыми свойствами порадует приготовленная рыба с овощами в духовке в фольге. Кроме небывалой сочности к преимуществам можно отнести диетические свойства полученного блюда, которое содержит минимум жира, благотворно сказывается на пищеварении, и, не перегружая его, утоляет чувство голода.
Ингредиенты:
- рыба – 0,5 кг;
- кабачок и баклажан – по 1 шт.;
- лук и морковь – по 1 шт.;
- чеснок – 2 зубка;
- помидор – 1 шт.;
- тимьян и базилик – по 1 щепотке;
- соль, перец, растительное масло.
Приготовление
- Нарезают овощи, приправляют травами, раскладывают по порционным промасленным отрезам фольги.
- Рыбу нарезают, солят, перчат, выкладывают сверху.
- Запечатывают свертки и помещают на противень.
- Через 30-40 минут запекания при 190 градусах рыба с овощами в духовке будет готова.
Рыба с овощами в рукаве

Элементарно готовится, с уверенностью пропекается и удается нежной рыба запеченная с овощами в духовке в рукаве. В качестве овощного сопровождения вместо молодого картофеля можно взять кабачки, баклажаны, соцветия брокколи или молодую спаржу, дополнив при этом ассорти из овощей сладким и по желанию горьким перцем.
Ингредиенты:
- рыба (филе) – 800 г;
- молодой картофель – 450 г;
- фенхель и морковь – по 1 шт.;
- чеснок – 2 зубка;
- маслины без косточек – 100 г;
- лимон – 1 шт.;
- соль, перец, специи, растительное масло.
Приготовление
- Филе рыбы натирают солью, перцем, специями, укладывают в рукав.
- Крупно нарезают картофель, морковь, фенхель, соединяют с измельченным чесноком, маслинами, добавив лимонный сок, масло и приправы.
- Располагают овощи рядом с рыбой, завязывают рукав.
- Отправляют блюдо на 40 минут в прогретую до 180 градусов духовку.
Стейки рыбы с овощами в духовке

Представленный далее рецепт морской рыбы с овощами в духовке предполагает использование стейков или целых рыбных тушек, не содержащих мелких костей. Кроме помидоров с луком, дополнить базовый продукт можно ломтиками корневого или стеблевого сельдерея, более деликатной моркови или другими уместными овощами.
Ингредиенты:
- стейки рыбы – 4 шт.;
- помидоры – 2 шт.;
- лук – 1 шт.;
- укроп – 0,5 пучка;
- лимон – 0,5 шт.;
- соль, перец, специи, растительное масло.
Приготовление
- Приправленные стейки выкладывают на промасленные отрезы фольги.
- Сверху располагают ломтики помидоров, веточки укропа и полукольца лука.
- Запечатывают конверты и готовят рыбу с овощами 30 минут при 190 градусах.
Рыба, фаршированная овощами

Рыба с овощами – рецепт, который можно исполнить путем фарширования подготовленной целой тушки спассерованной овощной смесью, состав которой подобрать индивидуально. Наполнять начинкой можно брюшко рыбины или надрез по спинке, через который предварительно извлечь все внутренности и хребетную кость.
Ингредиенты:
- тушки рыбы – 2 шт.;
- помидоры – 2 шт.;
- лук и морковь – по 2 шт.;
- сельдерей стеблевой – 2 шт.;
- сладкий перец – 1 шт.;
- твердый сыр – 100 г;
- лавр – 1 шт.;
- соль, перец, тимьян, растительное масло.
Приготовление
- Нарезают овощи и припускают на масле с добавлением лавра, тимьяна, соли и перца.
- Подготавливают тушки рыбы, приправляют, наполняют овощной смесью.
- Укладывают рыбины в конверты из фольги и готовят 20 минут при 180 градусах.
- Отворачивают края фольги, посыпают рыбу с начинкой сыром и запекают еще 10-15 минут.
Рыба с картошкой и овощами в духовке

Рыба с овощами в духовке, рецепт которой будет представлен в данном разделе, удается максимально питательной благодаря добавлению в состав картофеля. Клубни следует нарезать тончайшими слайсами для более быстрого пропекания или предварительно отварить в воде до полуготовности в течение 7 минут.
Ингредиенты:
- филе рыбы – 1 кг;
- картофель – 1 кг;
- лук и морковь – по 1 шт.;
- сельдерей стеблевой – 1 шт.;
- специи для рыбы и прованские травы – по 2 щепотки;
- соль, перец, растительное масло.
Приготовление
- Нарезают рыбу, приправляют специями, солью и перцем, оставляют на 1 час.
- Шинкуют картофель, все овощи, сдабривают травами и солью, укладывают в форму, чередуя с промаринованной рыбой.
- Прикрывают емкость фольгой и запекают 40 минут при 180 градусах.
Рыба с овощами в сметане в духовке

Рыба под овощами, запеченная в духовке, станет еще вкуснее и приобретет приятный сливочный вкус, если запечь блюдо с добавлением соуса на основе сметаны. Пикантности придаст мелко нарубленная свежая зелень укропа и базилика и микс прованских сушеных трав, вместо которых можно взять по отдельности розмарин, тимьян, шалфей.
Ингредиенты:
- филе рыбы – 1 кг;
- сметана – 300 г;
- лук – 2 шт.;
- мука – 1 ст. ложка;
- прованские травы – 1 ч. ложка;
- укроп – 1 пучок;
- соль, перец, растительное масло.
Приготовление
- Нарезают рыбное филе, солят, перчат, перемешивают с полукольцами лука, выкладывают в форму.
- В сметану добавляют соль, перец, муку, укроп и травы, перемешивают, выкладывают сплошным слоем к рыбе.
- Запекают блюдо 30 минут при 190 градусах.
Рыба в духовке с овощами и сыром

Филе рыбы в духовке с овощами будет вкусным при приготовлении с перетертым сыром. Подходящими будут как пикантные сорта продукта с остринкой, так и более деликатный плавленный продукт с нежным сливочным вкусом. В последнем случае состав блюда дополнят пряными специями и измельченным чесноком.
Ингредиенты:
- филе рыбы – 1 кг;
- сыр – 250 г;
- лук – 2 шт.;
- помидоры – 2 шт.;
- зелень – 1 пучок;
- соль, перец, специи, масло.
Приготовление
- Шинкуют рыбу порционными ломтиками, приправляют, укладывают в форму, располагая сверху нарезанный лук и помидоры.
- Рыба под овощами в форме притрушивается тертым сыром и запекается в прогретой до 200 градусов духовке в течение 20 минут.
Рыбная запеканка с овощами в духовке

Гармоничным и сбалансированным получается блюдо при приготовлении его в виде запеканки с яично-молочной или сметанной заливкой. Форму нарезки и размер рыбных и овощных ломтиков определяют индивидуально. Для максимально нежного вкуса овощное ассорти предварительно пассеруют до полуготовности.
Ингредиенты:
- филе рыбы – 0,5 кг;
- молоко – 100 мл;
- помидоры и сладкий перец – по 2 шт.;
- картофель – 5 шт.;
- сыр – 150 г;
- итальянские травы – 1 ч. ложка;
- яйца – 3 шт.;
- соль, перец, растительное масло.
Приготовление
- Нарезают и приправляют рыбное филе.
- Отваривают и шинкуют кружками очищенный картофель.
- Укладывают слоями в форму рыбу, картофель, помидоры, перец, сдабривая каждый приправами.
- Смешивают взбитые яйца, молоко и приправы, выливают в форму.
- Запеканка с рыбой и овощами посыпается сыром и готовится при 200 градусах 30 минут.
Как запекать рыбу в духовке в фольге :: SYL.ru
Рыба – продукт, из которого можно сделать полезные и вкусные блюда. При выборе способа приготовления стоит отказаться от жарки, так как такая рыбка принесет больше вреда организму, чем пользы. Отдайте предпочтение запеканию и приготовлению ее на пару. О том, как запекать рыбу в духовке и готовить в пароварке, расскажет эта статья.
Вкусный рецепт рыбы, запеченной в духовке при помощи фольги

Применение пищевой фольги при запекании поможет сделать блюдо ароматным, сочным, равномерно пропеченным. Предлагаю несложный рецепт, который идеально подойдет для семейного ужина или неожиданного приема гостей. Этот рецепт хорош тем, что для приготовления не требуется жира, ведь фольга позволяет рыбе готовиться в собственном соку. Выбирать для этого рецепта желательно рыбу жирную, например сазана, карпа, красных пород. Если вам нужно приготовить судака, щуку, то смажьте фольгу маслом — оливковым или подсолнечным.
Ингредиенты на 4 порции:
- рыба – 1 кг;
- лук репчатый – 2 крупные головки;
- помидоры – 3 шт. или томатная паста – 100 г;
- лимон – 1 шт.;
- зелень петрушки и укропа;
- специи любые и соль.
Как запекать рыбу в духовке

Рыбу очистите от внутренностей и чешуи, удалите жабры, промойте под проточной теплой водой. Тушку натрите солью и приправами, выложите на фольгу. Луковицы нарежьте полукольцами и вложите внутрь тушки вместе с нарезанным лимоном. Помидоры превратите в пюре, переложите в кастрюлю, вскипятите на огне. Если вы планируете использовать томатную пасту, то с ней никаких подготовительных действий производить не нужно. Получившийся томат или пасту выложите на рыбу. Затем сверху украсьте тонкими дольками лимона. Закройте фольгу со всех сторон, чтобы не было доступа воздуха и влаги. Запекайте блюдо на жаровне в духовке 25 минут. Подавать к столу блюдо лучше горячим, выложив на красивую сервировочную тарелку.
Как готовить рыбу в пароварке в фольге
Пароварка чудесным образом позволяет сохранить все витамины во время приготовления. Рыба в пароварке получается нежной и сочной. Если использовать фольгу, то продукты не наберутся лишней влагой, не приобретут водянистый привкус.
 Но время приготовления увеличится до 40-50 минут. Самые вкусные рецепты для пароварки получаются из красной рыбы. Предлагаю сегодня приготовить именно её.
Но время приготовления увеличится до 40-50 минут. Самые вкусные рецепты для пароварки получаются из красной рыбы. Предлагаю сегодня приготовить именно её.Ингредиенты на 2 порции:
- филе рыбы красных пород – 500 г;
- лук репчатый – 1 шт.;
- морковь – 1 шт.;
- сок одного лимона;
- специи и соль по вкусу.
Как запекать рыбу в духовке, вы уже знаете, теперь разберемся, как варить её в пароварке.
Приготовление
Филе рыбы промыть и нарезать на порционные кусочки. Разложить на фольгу, посыпать специями и солью. Полейте куски лимонным соком. Лук нужно нашинковать кольцами, а морковь натереть на терке. Получившуюся овощную смесь выложите на кусочки рыбы. Защипните края фольги. Выставьте на таймере 50 минут. Вне зависимости от размеров ингредиентов, этого времени будет достаточно. А вот домашнее копчение – процесс долгий и травмоопасный. Как коптить рыбу в коптильне? Её можно приготовить самостоятельно только при условии, что у вас есть навыки обращения с этим устройством. Будьте осторожны или поручите это более опытному человеку в таких вопросах. Надеюсь, эта статья помогла вам узнать, как запекать рыбу в духовке, чтобы получилось вкусно, полезно, быстро!
Салат овощной с маслом калорийность на 100 грамм: Салат овощной с маслом — калорийность, состав, описание – Овощной салат с маслом — калорийность, состав, описание
Рецепт Салат овощной с маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «Салат овощной с маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 45 кКал | 1684 кКал | 2.7% | 6% | 3742 г |
| Белки | 0.8 г | 76 г | 1.1% | 2.4% | 9500 г |
| Жиры | 3.2 г | 56 г | 5.7% | 12.7% | 1750 г |
| Углеводы | 3.3 г | 219 г | 1.5% | 3.3% | 6636 г |
| Органические кислоты | 0.2 г | ~ | |||
| Пищевые волокна | 1 г | 20 г | 5% | 11.1% | 2000 г |
| Вода | 90.8 г | 2273 г | 4% | 8.9% | 2503 г |
| Зола | 0.573 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 93.7 мкг | 900 мкг | 10.4% | 23.1% | 961 г |
| бета Каротин | 0.563 мг | 5 мг | 11.3% | 25.1% | 888 г |
| Витамин В1, тиамин | 0.046 мг | 1.5 мг | 3.1% | 6.9% | 3261 г |
| Витамин В2, рибофлавин | 0.041 мг | 1.8 мг | 2.3% | 5.1% | 4390 г |
| Витамин В4, холин | 4.24 мг | 500 мг | 0.8% | 1.8% | 11792 г |
| Витамин В5, пантотеновая | 0.171 мг | 5 мг | 3.4% | 7.6% | 2924 г |
| Витамин В6, пиридоксин | 0.143 мг | 2 мг | 7.2% | 16% | 1399 г |
| Витамин В9, фолаты | 8.169 мкг | 400 мкг | 2% | 4.4% | 4897 г |
| Витамин C, аскорбиновая | 60.13 мг | 90 мг | 66.8% | 148.4% | 150 г |
| Витамин Е, альфа токоферол, ТЭ | 1.7 мг | 15 мг | 11.3% | 25.1% | 882 г |
| Витамин Н, биотин | 0.754 мкг | 50 мкг | 1.5% | 3.3% | 6631 г |
| Витамин К, филлохинон | 7.8 мкг | 120 мкг | 6.5% | 14.4% | 1538 г |
| Витамин РР, НЭ | 0.5851 мг | 20 мг | 2.9% | 6.4% | 3418 г |
| Ниацин | 0.452 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 197.47 мг | 2500 мг | 7.9% | 17.6% | 1266 г |
| Кальций, Ca | 11.74 мг | 1000 мг | 1.2% | 2.7% | 8518 г |
| Магний, Mg | 13.97 мг | 400 мг | 3.5% | 7.8% | 2863 г |
| Натрий, Na | 8.24 мг | 1300 мг | 0.6% | 1.3% | 15777 г |
| Сера, S | 7.81 мг | 1000 мг | 0.8% | 1.8% | 12804 г |
| Фосфор, Ph | 28.9 мг | 800 мг | 3.6% | 8% | 2768 г |
| Хлор, Cl | 21.81 мг | 2300 мг | 0.9% | 2% | 10546 г |
| Микроэлементы | |||||
| Алюминий, Al | 151.3 мкг | ~ | |||
| Бор, B | 52.1 мкг | ~ | |||
| Железо, Fe | 0.501 мг | 18 мг | 2.8% | 6.2% | 3593 г |
| Йод, I | 0.88 мкг | 150 мкг | 0.6% | 1.3% | 17045 г |
| Кобальт, Co | 2.424 мкг | 10 мкг | 24.2% | 53.8% | 413 г |
| Марганец, Mn | 0.0627 мг | 2 мг | 3.1% | 6.9% | 3190 г |
| Медь, Cu | 44.34 мкг | 1000 мкг | 4.4% | 9.8% | 2255 г |
| Молибден, Mo | 2.513 мкг | 70 мкг | 3.6% | 8% | 2786 г |
| Никель, Ni | 4.829 мкг | ~ | |||
| Рубидий, Rb | 80.6 мкг | ~ | |||
| Селен, Se | 0.235 мкг | 55 мкг | 0.4% | 0.9% | 23404 г |
| Фтор, F | 8.85 мкг | 4000 мкг | 0.2% | 0.4% | 45198 г |
| Хром, Cr | 1.9 мкг | 50 мкг | 3.8% | 8.4% | 2632 г |
| Цинк, Zn | 0.1176 мг | 12 мг | 1% | 2.2% | 10204 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.169 г | ~ | |||
| Моно- и дисахариды (сахара) | 3.2 г | max 100 г | |||
| Глюкоза (декстроза) | 0.07 г | ~ | |||
| Сахароза | 0.35 г | ~ | |||
| Фруктоза | 0.065 г | ~ | |||
| Незаменимые аминокислоты | 0.015 г | ~ | |||
| Аргинин* | 0.009 г | ~ | |||
| Валин | 0.001 г | ~ | |||
| Гистидин* | 0.001 г | ~ | |||
| Изолейцин | 0.002 г | ~ | |||
| Лейцин | 0.003 г | ~ | |||
| Лизин | 0.003 г | ~ | |||
| Метионин | 0.001 г | ~ | |||
| Метионин + Цистеин | 0.001 г | ~ | |||
| Треонин | 0.002 г | ~ | |||
| Триптофан | 0.001 г | ~ | |||
| Фенилаланин | 0.002 г | ~ | |||
| Фенилаланин+Тирозин | 0.004 г | ~ | |||
| Заменимые аминокислоты | 0.036 г | ~ | |||
| Аланин | 0.003 г | ~ | |||
| Аспарагиновая кислота | 0.004 г | ~ | |||
| Глицин | 0.002 г | ~ | |||
| Глутаминовая кислота | 0.012 г | ~ | |||
| Пролин | 0.002 г | ~ | |||
| Серин | 0.001 г | ~ | |||
| Тирозин | 0.002 г | ~ | |||
| Цистеин | 0.001 г | ~ | |||
| Стеролы (стерины) | |||||
| бета Ситостерол | 6.104 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.3 г | max 18.7 г | |||
| 16:0 Пальмитиновая | 0.189 г | ~ | |||
| 18:0 Стеариновая | 0.125 г | ~ | |||
| 20:0 Арахиновая | 0.009 г | ~ | |||
| 22:0 Бегеновая | 0.021 г | ~ | |||
| Мононенасыщенные жирные кислоты | 0.726 г | min 16.8 г | 4.3% | 9.6% | |
| 18:1 Олеиновая (омега-9) | 0.723 г | ~ | |||
| Полиненасыщенные жирные кислоты | 1.825 г | от 11.2 до 20.6 г | 16.3% | 36.2% | |
| 18:2 Линолевая | 1.825 г | ~ |
Энергетическая ценность Салат овощной с маслом составляет 45 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт салат овощной с маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «салат овощной с маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 50.3 кКал | 1684 кКал | 3% | 6% | 3348 г |
| Белки | 1.2 г | 76 г | 1.6% | 3.2% | 6333 г |
| Жиры | 3.2 г | 56 г | 5.7% | 11.3% | 1750 г |
| Углеводы | 4.1 г | 219 г | 1.9% | 3.8% | 5341 г |
| Органические кислоты | 0.2 г | ~ | |||
| Пищевые волокна | 1.4 г | 20 г | 7% | 13.9% | 1429 г |
| Вода | 89 г | 2273 г | 3.9% | 7.8% | 2554 г |
| Витамины | |||||
| Витамин А, РЭ | 146.6 мкг | 900 мкг | 16.3% | 32.4% | 614 г |
| бета Каротин | 0.698 мг | 5 мг | 14% | 27.8% | 716 г |
| Витамин В1, тиамин | 0.05 мг | 1.5 мг | 3.3% | 6.6% | 3000 г |
| Витамин В2, рибофлавин | 0.054 мг | 1.8 мг | 3% | 6% | 3333 г |
| Витамин В4, холин | 5.31 мг | 500 мг | 1.1% | 2.2% | 9416 г |
| Витамин В5, пантотеновая | 0.087 мг | 5 мг | 1.7% | 3.4% | 5747 г |
| Витамин В6, пиридоксин | 0.243 мг | 2 мг | 12.2% | 24.3% | 823 г |
| Витамин В9, фолаты | 16.325 мкг | 400 мкг | 4.1% | 8.2% | 2450 г |
| Витамин C, аскорбиновая | 92.92 мг | 90 мг | 103.2% | 205.2% | 97 г |
| Витамин Е, альфа токоферол, ТЭ | 1.753 мг | 15 мг | 11.7% | 23.3% | 856 г |
| Витамин Н, биотин | 0.347 мкг | 50 мкг | 0.7% | 1.4% | 14409 г |
| Витамин К, филлохинон | 26.3 мкг | 120 мкг | 21.9% | 43.5% | 456 г |
| Витамин РР, НЭ | 0.9008 мг | 20 мг | 4.5% | 8.9% | 2220 г |
| Макроэлементы | |||||
| Калий, K | 224.38 мг | 2500 мг | 9% | 17.9% | 1114 г |
| Кальций, Ca | 20.39 мг | 1000 мг | 2% | 4% | 4904 г |
| Магний, Mg | 13.38 мг | 400 мг | 3.3% | 6.6% | 2990 г |
| Натрий, Na | 9.17 мг | 1300 мг | 0.7% | 1.4% | 14177 г |
| Сера, S | 15.15 мг | 1000 мг | 1.5% | 3% | 6601 г |
| Фосфор, Ph | 25.8 мг | 800 мг | 3.2% | 6.4% | 3101 г |
| Хлор, Cl | 35.08 мг | 2300 мг | 1.5% | 3% | 6556 г |
| Микроэлементы | |||||
| Бор, B | 96.4 мкг | ~ | |||
| Железо, Fe | 0.516 мг | 18 мг | 2.9% | 5.8% | 3488 г |
| Йод, I | 2.62 мкг | 150 мкг | 1.7% | 3.4% | 5725 г |
| Кобальт, Co | 3.774 мкг | 10 мкг | 37.7% | 75% | 265 г |
| Марганец, Mn | 0.1525 мг | 2 мг | 7.6% | 15.1% | 1311 г |
| Медь, Cu | 93.5 мкг | 1000 мкг | 9.4% | 18.7% | 1070 г |
| Молибден, Mo | 5.181 мкг | 70 мкг | 7.4% | 14.7% | 1351 г |
| Селен, Se | 0.21 мкг | 55 мкг | 0.4% | 0.8% | 26190 г |
| Фтор, F | 11.49 мкг | 4000 мкг | 0.3% | 0.6% | 34813 г |
| Хром, Cr | 5.21 мкг | 50 мкг | 10.4% | 20.7% | 960 г |
| Цинк, Zn | 0.3445 мг | 12 мг | 2.9% | 5.8% | 3483 г |
Энергетическая ценность салат овощной с маслом составляет 50,3 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт салат овощной с маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «салат овощной с маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 31.4 кКал | 1684 кКал | 1.9% | 6.1% | 5363 г |
| Белки | 1.3 г | 76 г | 1.7% | 5.4% | 5846 г |
| Жиры | 1.6 г | 56 г | 2.9% | 9.2% | 3500 г |
| Углеводы | 3.4 г | 219 г | 1.6% | 5.1% | 6441 г |
| Органические кислоты | 0.1 г | ~ | |||
| Пищевые волокна | 1.4 г | 20 г | 7% | 22.3% | 1429 г |
| Вода | 92 г | 2273 г | 4% | 12.7% | 2471 г |
| Зола | 0.879 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 69.6 мкг | 900 мкг | 7.7% | 24.5% | 1293 г |
| альфа Каротин | 0.274 мкг | ~ | |||
| бета Каротин | 0.455 мг | 5 мг | 9.1% | 29% | 1099 г |
| Лютеин + Зеаксантин | 317.863 мкг | ~ | |||
| Витамин В1, тиамин | 0.031 мг | 1.5 мг | 2.1% | 6.7% | 4839 г |
| Витамин В2, рибофлавин | 0.063 мг | 1.8 мг | 3.5% | 11.1% | 2857 г |
| Витамин В4, холин | 4.68 мг | 500 мг | 0.9% | 2.9% | 10684 г |
| Витамин В5, пантотеновая | 0.203 мг | 5 мг | 4.1% | 13.1% | 2463 г |
| Витамин В6, пиридоксин | 0.125 мг | 2 мг | 6.3% | 20.1% | 1600 г |
| Витамин В9, фолаты | 41.918 мкг | 400 мкг | 10.5% | 33.4% | 954 г |
| Витамин C, аскорбиновая | 30.58 мг | 90 мг | 34% | 108.3% | 294 г |
| Витамин Е, альфа токоферол, ТЭ | 0.786 мг | 15 мг | 5.2% | 16.6% | 1908 г |
| гамма Токоферол | 0.029 мг | ~ | |||
| Витамин Н, биотин | 0.296 мкг | 50 мкг | 0.6% | 1.9% | 16892 г |
| Витамин К, филлохинон | 115.3 мкг | 120 мкг | 96.1% | 306.1% | 104 г |
| Витамин РР, НЭ | 0.4593 мг | 20 мг | 2.3% | 7.3% | 4354 г |
| Ниацин | 0.099 мг | ~ | |||
| Бетаин | 0.082 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 258.68 мг | 2500 мг | 10.3% | 32.8% | 966 г |
| Кальций, Ca | 62.52 мг | 1000 мг | 6.3% | 20.1% | 1599 г |
| Магний, Mg | 17.7 мг | 400 мг | 4.4% | 14% | 2260 г |
| Натрий, Na | 14.36 мг | 1300 мг | 1.1% | 3.5% | 9053 г |
| Сера, S | 1.32 мг | 1000 мг | 0.1% | 0.3% | 75758 г |
| Фосфор, Ph | 39.8 мг | 800 мг | 5% | 15.9% | 2010 г |
| Хлор, Cl | 22.08 мг | 2300 мг | 1% | 3.2% | 10417 г |
| Микроэлементы | |||||
| Алюминий, Al | 141.4 мкг | ~ | |||
| Бор, B | 27.4 мкг | ~ | |||
| Ванадий, V | 50.68 мкг | ~ | |||
| Железо, Fe | 1.279 мг | 18 мг | 7.1% | 22.6% | 1407 г |
| Йод, I | 3.01 мкг | 150 мкг | 2% | 6.4% | 4983 г |
| Кобальт, Co | 1.479 мкг | 10 мкг | 14.8% | 47.1% | 676 г |
| Литий, Li | 6.301 мкг | ~ | |||
| Марганец, Mn | 0.2276 мг | 2 мг | 11.4% | 36.3% | 879 г |
| Медь, Cu | 99.45 мкг | 1000 мкг | 9.9% | 31.5% | 1006 г |
| Молибден, Mo | 1.37 мкг | 70 мкг | 2% | 6.4% | 5109 г |
| Никель, Ni | 3.836 мкг | ~ | |||
| Селен, Se | 0.279 мкг | 55 мкг | 0.5% | 1.6% | 19713 г |
| Фтор, F | 12.88 мкг | 4000 мкг | 0.3% | 1% | 31056 г |
| Хром, Cr | 4.88 мкг | 50 мкг | 9.8% | 31.2% | 1025 г |
| Цинк, Zn | 0.3112 мг | 12 мг | 2.6% | 8.3% | 3856 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.115 г | ~ | |||
| Моно- и дисахариды (сахара) | 2.1 г | max 100 г | |||
| Глюкоза (декстроза) | 0.356 г | ~ | |||
| Сахароза | 0.027 г | ~ | |||
| Фруктоза | 0.301 г | ~ | |||
| Незаменимые аминокислоты | 0.121 г | ~ | |||
| Аргинин* | 0.066 г | ~ | |||
| Валин | 0.055 г | ~ | |||
| Гистидин* | 0.021 г | ~ | |||
| Изолейцин | 0.052 г | ~ | |||
| Лейцин | 0.062 г | ~ | |||
| Лизин | 0.061 г | ~ | |||
| Метионин | 0.009 г | ~ | |||
| Метионин + Цистеин | 0.008 г | ~ | |||
| Треонин | 0.036 г | ~ | |||
| Триптофан | 0.012 г | ~ | |||
| Фенилаланин | 0.037 г | ~ | |||
| Фенилаланин+Тирозин | 0.027 г | ~ | |||
| Заменимые аминокислоты | 0.253 г | ~ | |||
| Аланин | 0.058 г | ~ | |||
| Аспарагиновая кислота | 0.093 г | ~ | |||
| Глицин | 0.042 г | ~ | |||
| Глутаминовая кислота | 0.213 г | ~ | |||
| Пролин | 0.044 г | ~ | |||
| Серин | 0.041 г | ~ | |||
| Тирозин | 0.027 г | ~ | |||
| Цистеин | 0.01 г | ~ | |||
| Стеролы (стерины) | |||||
| Фитостеролы | 0.274 мг | ~ | |||
| бета Ситостерол | 2.74 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.2 г | max 18.7 г | |||
| 16:0 Пальмитиновая | 0.103 г | ~ | |||
| 18:0 Стеариновая | 0.06 г | ~ | |||
| 20:0 Арахиновая | 0.004 г | ~ | |||
| 22:0 Бегеновая | 0.01 г | ~ | |||
| Мононенасыщенные жирные кислоты | 0.392 г | min 16.8 г | 2.3% | 7.3% | |
| 16:1 Пальмитолеиновая | 0.001 г | ~ | |||
| 18:1 Олеиновая (омега-9) | 0.39 г | ~ | |||
| Полиненасыщенные жирные кислоты | 0.851 г | от 11.2 до 20.6 г | 7.6% | 24.2% | |
| 18:2 Линолевая | 0.834 г | ~ | |||
| 18:3 Линоленовая | 0.017 г | ~ |
Энергетическая ценность салат овощной с маслом составляет 31,4 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт салат овощной с оливковым маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «салат овощной с оливковым маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 62.2 кКал | 1684 кКал | 3.7% | 5.9% | 2707 г |
| Белки | 1.2 г | 76 г | 1.6% | 2.6% | 6333 г |
| Жиры | 5 г | 56 г | 8.9% | 14.3% | 1120 г |
| Углеводы | 3.3 г | 219 г | 1.5% | 2.4% | 6636 г |
| Органические кислоты | 0.1 г | ~ | |||
| Пищевые волокна | 1.2 г | 20 г | 6% | 9.6% | 1667 г |
| Вода | 88 г | 2273 г | 3.9% | 6.3% | 2583 г |
| Зола | 1.262 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 147.5 мкг | 900 мкг | 16.4% | 26.4% | 610 г |
| бета Каротин | 0.906 мг | 5 мг | 18.1% | 29.1% | 552 г |
| Лютеин + Зеаксантин | 290.498 мкг | ~ | |||
| Витамин В1, тиамин | 0.041 мг | 1.5 мг | 2.7% | 4.3% | 3659 г |
| Витамин В2, рибофлавин | 0.062 мг | 1.8 мг | 3.4% | 5.5% | 2903 г |
| Витамин В4, холин | 4.44 мг | 500 мг | 0.9% | 1.4% | 11261 г |
| Витамин В5, пантотеновая | 0.182 мг | 5 мг | 3.6% | 5.8% | 2747 г |
| Витамин В6, пиридоксин | 0.16 мг | 2 мг | 8% | 12.9% | 1250 г |
| Витамин В9, фолаты | 28.25 мкг | 400 мкг | 7.1% | 11.4% | 1416 г |
| Витамин C, аскорбиновая | 61.87 мг | 90 мг | 68.7% | 110.5% | 145 г |
| Витамин Е, альфа токоферол, ТЭ | 0.947 мг | 15 мг | 6.3% | 10.1% | 1584 г |
| гамма Токоферол | 0.026 мг | ~ | |||
| Витамин Н, биотин | 0.437 мкг | 50 мкг | 0.9% | 1.4% | 11442 г |
| Витамин К, филлохинон | 107.2 мкг | 120 мкг | 89.3% | 143.6% | 112 г |
| Витамин РР, НЭ | 0.6485 мг | 20 мг | 3.2% | 5.1% | 3084 г |
| Ниацин | 0.36 мг | ~ | |||
| Бетаин | 0.008 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 250.81 мг | 2500 мг | 10% | 16.1% | 997 г |
| Кальций, Ca | 44.2 мг | 1000 мг | 4.4% | 7.1% | 2262 г |
| Магний, Mg | 18.79 мг | 400 мг | 4.7% | 7.6% | 2129 г |
| Натрий, Na | 205.04 мг | 1300 мг | 15.8% | 25.4% | 634 г |
| Сера, S | 5.23 мг | 1000 мг | 0.5% | 0.8% | 19120 г |
| Фосфор, Ph | 32.4 мг | 800 мг | 4.1% | 6.6% | 2469 г |
| Хлор, Cl | 313.5 мг | 2300 мг | 13.6% | 21.9% | 734 г |
| Микроэлементы | |||||
| Алюминий, Al | 135.9 мкг | ~ | |||
| Бор, B | 41.3 мкг | ~ | |||
| Ванадий, V | 43.34 мкг | ~ | |||
| Железо, Fe | 1.163 мг | 18 мг | 6.5% | 10.5% | 1548 г |
| Йод, I | 2.73 мкг | 150 мкг | 1.8% | 2.9% | 5495 г |
| Кобальт, Co | 2.657 мкг | 10 мкг | 26.6% | 42.8% | 376 г |
| Литий, Li | 6.902 мкг | ~ | |||
| Марганец, Mn | 0.1806 мг | 2 мг | 9% | 14.5% | 1107 г |
| Медь, Cu | 90.07 мкг | 1000 мкг | 9% | 14.5% | 1110 г |
| Молибден, Mo | 3.339 мкг | 70 мкг | 4.8% | 7.7% | 2096 г |
| Никель, Ni | 4.735 мкг | ~ | |||
| Рубидий, Rb | 36.8 мкг | ~ | |||
| Селен, Se | 0.222 мкг | 55 мкг | 0.4% | 0.6% | 24775 г |
| Фтор, F | 11.72 мкг | 4000 мкг | 0.3% | 0.5% | 34130 г |
| Хром, Cr | 3.96 мкг | 50 мкг | 7.9% | 12.7% | 1263 г |
| Цинк, Zn | 0.2868 мг | 12 мг | 2.4% | 3.9% | 4184 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.165 г | ~ | |||
| Моно- и дисахариды (сахара) | 2.5 г | max 100 г | |||
| Галактоза | 0.053 г | ~ | |||
| Глюкоза (декстроза) | 0.381 г | ~ | |||
| Сахароза | 0.121 г | ~ | |||
| Фруктоза | 0.426 г | ~ | |||
| Незаменимые аминокислоты | 0.138 г | ~ | |||
| Аргинин* | 0.03 г | ~ | |||
| Валин | 0.04 г | ~ | |||
| Гистидин* | 0.014 г | ~ | |||
| Изолейцин | 0.035 г | ~ | |||
| Лейцин | 0.043 г | ~ | |||
| Лизин | 0.049 г | ~ | |||
| Метионин | 0.009 г | ~ | |||
| Метионин + Цистеин | 0.01 г | ~ | |||
| Треонин | 0.029 г | ~ | |||
| Триптофан | 0.008 г | ~ | |||
| Фенилаланин | 0.031 г | ~ | |||
| Фенилаланин+Тирозин | 0.03 г | ~ | |||
| Заменимые аминокислоты | 0.088 г | ~ | |||
| Аланин | 0.028 г | ~ | |||
| Аспарагиновая кислота | 0.052 г | ~ | |||
| Глицин | 0.021 г | ~ | |||
| Глутаминовая кислота | 0.072 г | ~ | |||
| Пролин | 0.028 г | ~ | |||
| Серин | 0.02 г | ~ | |||
| Тирозин | 0.02 г | ~ | |||
| Цистеин | 0.006 г | ~ | |||
| Стеролы (стерины) | |||||
| Фитостеролы | 0.722 мг | ~ | |||
| бета Ситостерол | 4.815 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.8 г | max 18.7 г | |||
| 14:0 Миристиновая | 0.001 г | ~ | |||
| 16:0 Пальмитиновая | 0.631 г | ~ | |||
| 18:0 Стеариновая | 0.123 г | ~ | |||
| 20:0 Арахиновая | 0.041 г | ~ | |||
| Мононенасыщенные жирные кислоты | 3.277 г | min 16.8 г | 19.5% | 31.4% | |
| 16:1 Пальмитолеиновая | 0.075 г | ~ | |||
| 18:1 Олеиновая (омега-9) | 3.18 г | ~ | |||
| 20:1 Гадолеиновая (омега-9) | 0.024 г | ~ | |||
| Полиненасыщенные жирные кислоты | 0.6 г | от 11.2 до 20.6 г | 5.4% | 8.7% | |
| 18:2 Линолевая | 0.594 г | ~ | |||
| 18:3 Линоленовая | 0.001 г | ~ | |||
| Омега-6 жирные кислоты | 0.6 г | от 4.7 до 16.8 г | 12.8% | 20.6% |
Энергетическая ценность салат овощной с оливковым маслом составляет 62,2 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт Салат овощной с оливковым маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «Салат овощной с оливковым маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 49.1 кКал | 1684 кКал | 2.9% | 5.9% | 3430 г |
| Белки | 1 г | 76 г | 1.3% | 2.6% | 7600 г |
| Жиры | 3.6 г | 56 г | 6.4% | 13% | 1556 г |
| Углеводы | 3.3 г | 219 г | 1.5% | 3.1% | 6636 г |
| Органические кислоты | 0.2 г | ~ | |||
| Пищевые волокна | 1 г | 20 г | 5% | 10.2% | 2000 г |
| Вода | 89.8 г | 2273 г | 4% | 8.1% | 2531 г |
| Зола | 0.685 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 190.6 мкг | 900 мкг | 21.2% | 43.2% | 472 г |
| бета Каротин | 1.144 мг | 5 мг | 22.9% | 46.6% | 437 г |
| Витамин В1, тиамин | 0.051 мг | 1.5 мг | 3.4% | 6.9% | 2941 г |
| Витамин В2, рибофлавин | 0.051 мг | 1.8 мг | 2.8% | 5.7% | 3529 г |
| Витамин В4, холин | 3.83 мг | 500 мг | 0.8% | 1.6% | 13055 г |
| Витамин В5, пантотеновая | 0.16 мг | 5 мг | 3.2% | 6.5% | 3125 г |
| Витамин В6, пиридоксин | 0.202 мг | 2 мг | 10.1% | 20.6% | 990 г |
| Витамин В9, фолаты | 12.085 мкг | 400 мкг | 3% | 6.1% | 3310 г |
| Витамин C, аскорбиновая | 86.81 мг | 90 мг | 96.5% | 196.5% | 104 г |
| Витамин Е, альфа токоферол, ТЭ | 0.923 мг | 15 мг | 6.2% | 12.6% | 1625 г |
| Витамин Н, биотин | 0.649 мкг | 50 мкг | 1.3% | 2.6% | 7704 г |
| Витамин К, филлохинон | 20.6 мкг | 120 мкг | 17.2% | 35% | 583 г |
| Витамин РР, НЭ | 0.7163 мг | 20 мг | 3.6% | 7.3% | 2792 г |
| Ниацин | 0.539 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 206.83 мг | 2500 мг | 8.3% | 16.9% | 1209 г |
| Кальций, Ca | 30.03 мг | 1000 мг | 3% | 6.1% | 3330 г |
| Магний, Mg | 16.8 мг | 400 мг | 4.2% | 8.6% | 2381 г |
| Натрий, Na | 9.96 мг | 1300 мг | 0.8% | 1.6% | 13052 г |
| Сера, S | 5.52 мг | 1000 мг | 0.6% | 1.2% | 18116 г |
| Фосфор, Ph | 29.8 мг | 800 мг | 3.7% | 7.5% | 2685 г |
| Хлор, Cl | 26.86 мг | 2300 мг | 1.2% | 2.4% | 8563 г |
| Микроэлементы | |||||
| Алюминий, Al | 145 мкг | ~ | |||
| Бор, B | 33.3 мкг | ~ | |||
| Железо, Fe | 0.602 мг | 18 мг | 3.3% | 6.7% | 2990 г |
| Йод, I | 1.43 мкг | 150 мкг | 1% | 2% | 10490 г |
| Кобальт, Co | 3.188 мкг | 10 мкг | 31.9% | 65% | 314 г |
| Марганец, Mn | 0.1689 мг | 2 мг | 8.4% | 17.1% | 1184 г |
| Медь, Cu | 76.25 мкг | 1000 мкг | 7.6% | 15.5% | 1311 г |
| Молибден, Mo | 3.733 мкг | 70 мкг | 5.3% | 10.8% | 1875 г |
| Никель, Ni | 3.767 мкг | ~ | |||
| Рубидий, Rb | 44.3 мкг | ~ | |||
| Селен, Se | 0.234 мкг | 55 мкг | 0.4% | 0.8% | 23504 г |
| Фтор, F | 7.78 мкг | 4000 мкг | 0.2% | 0.4% | 51414 г |
| Хром, Cr | 3.49 мкг | 50 мкг | 7% | 14.3% | 1433 г |
| Цинк, Zn | 0.273 мг | 12 мг | 2.3% | 4.7% | 4396 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.155 г | ~ | |||
| Моно- и дисахариды (сахара) | 3.3 г | max 100 г | |||
| Глюкоза (декстроза) | 0.597 г | ~ | |||
| Сахароза | 0.199 г | ~ | |||
| Фруктоза | 0.682 г | ~ | |||
| Незаменимые аминокислоты | 0.093 г | ~ | |||
| Аргинин* | 0.007 г | ~ | |||
| Валин | 0.014 г | ~ | |||
| Гистидин* | 0.004 г | ~ | |||
| Изолейцин | 0.013 г | ~ | |||
| Лейцин | 0.015 г | ~ | |||
| Лизин | 0.02 г | ~ | |||
| Метионин | 0.003 г | ~ | |||
| Метионин + Цистеин | 0.006 г | ~ | |||
| Треонин | 0.013 г | ~ | |||
| Триптофан | 0.003 г | ~ | |||
| Фенилаланин | 0.013 г | ~ | |||
| Фенилаланин+Тирозин | 0.023 г | ~ | |||
| Заменимые аминокислоты | |||||
| Тирозин | 0.009 г | ~ | |||
| Цистеин | 0.003 г | ~ | |||
| Стеролы (стерины) | |||||
| бета Ситостерол | 3.409 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.5 г | max 18.7 г | |||
| 16:0 Пальмитиновая | 0.44 г | ~ | |||
| 18:0 Стеариновая | 0.085 г | ~ | |||
| 20:0 Арахиновая | 0.029 г | ~ | |||
| Мононенасыщенные жирные кислоты | 2.281 г | min 16.8 г | 13.6% | 27.7% | |
| 16:1 Пальмитолеиновая | 0.053 г | ~ | |||
| 18:1 Олеиновая (омега-9) | 2.213 г | ~ | |||
| 20:1 Гадолеиновая (омега-9) | 0.017 г | ~ | |||
| Полиненасыщенные жирные кислоты | 0.413 г | от 11.2 до 20.6 г | 3.7% | 7.5% | |
| 18:2 Линолевая | 0.409 г | ~ | |||
| Омега-6 жирные кислоты | 0.4 г | от 4.7 до 16.8 г | 8.5% | 17.3% |
Энергетическая ценность Салат овощной с оливковым маслом составляет 49,1 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт Салат овощной на масле. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «Салат овощной на масле».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 84.4 кКал | 1684 кКал | 5% | 5.9% | 1995 г |
| Белки | 1.2 г | 76 г | 1.6% | 1.9% | 6333 г |
| Жиры | 7.6 г | 56 г | 13.6% | 16.1% | 737 г |
| Углеводы | 2.7 г | 219 г | 1.2% | 1.4% | 8111 г |
| Органические кислоты | 0.1 г | ~ | |||
| Пищевые волокна | 1.3 г | 20 г | 6.5% | 7.7% | 1538 г |
| Вода | 86.3 г | 2273 г | 3.8% | 4.5% | 2634 г |
| Зола | 0.763 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 148.7 мкг | 900 мкг | 16.5% | 19.5% | 605 г |
| бета Каротин | 0.943 мг | 5 мг | 18.9% | 22.4% | 530 г |
| Лютеин + Зеаксантин | 106.119 мкг | ~ | |||
| Витамин В1, тиамин | 0.03 мг | 1.5 мг | 2% | 2.4% | 5000 г |
| Витамин В2, рибофлавин | 0.05 мг | 1.8 мг | 2.8% | 3.3% | 3600 г |
| Витамин В4, холин | 6.45 мг | 500 мг | 1.3% | 1.5% | 7752 г |
| Витамин В5, пантотеновая | 0.119 мг | 5 мг | 2.4% | 2.8% | 4202 г |
| Витамин В6, пиридоксин | 0.103 мг | 2 мг | 5.2% | 6.2% | 1942 г |
| Витамин В9, фолаты | 31.791 мкг | 400 мкг | 7.9% | 9.4% | 1258 г |
| Витамин C, аскорбиновая | 32.72 мг | 90 мг | 36.4% | 43.1% | 275 г |
| Витамин Е, альфа токоферол, ТЭ | 0.41 мг | 15 мг | 2.7% | 3.2% | 3659 г |
| Витамин Н, биотин | 0.281 мкг | 50 мкг | 0.6% | 0.7% | 17794 г |
| Витамин К, филлохинон | 81.9 мкг | 120 мкг | 68.3% | 80.9% | 147 г |
| Витамин РР, НЭ | 0.5612 мг | 20 мг | 2.8% | 3.3% | 3564 г |
| Ниацин | 0.376 мг | ~ | |||
| Бетаин | 0.003 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 267.16 мг | 2500 мг | 10.7% | 12.7% | 936 г |
| Кальций, Ca | 58.54 мг | 1000 мг | 5.9% | 7% | 1708 г |
| Магний, Mg | 22.24 мг | 400 мг | 5.6% | 6.6% | 1799 г |
| Натрий, Na | 33.67 мг | 1300 мг | 2.6% | 3.1% | 3861 г |
| Сера, S | 7.73 мг | 1000 мг | 0.8% | 0.9% | 12937 г |
| Фосфор, Ph | 38 мг | 800 мг | 4.8% | 5.7% | 2105 г |
| Хлор, Cl | 7.73 мг | 2300 мг | 0.3% | 0.4% | 29754 г |
| Микроэлементы | |||||
| Алюминий, Al | 246 мкг | ~ | |||
| Бор, B | 41.8 мкг | ~ | |||
| Железо, Fe | 0.643 мг | 18 мг | 3.6% | 4.3% | 2799 г |
| Йод, I | 0.63 мкг | 150 мкг | 0.4% | 0.5% | 23810 г |
| Кобальт, Co | 0.627 мкг | 10 мкг | 6.3% | 7.5% | 1595 г |
| Марганец, Mn | 0.1273 мг | 2 мг | 6.4% | 7.6% | 1571 г |
| Медь, Cu | 35.31 мкг | 1000 мкг | 3.5% | 4.1% | 2832 г |
| Молибден, Mo | 2.09 мкг | 70 мкг | 3% | 3.6% | 3349 г |
| Никель, Ni | 3.134 мкг | ~ | |||
| Селен, Se | 0.29 мкг | 55 мкг | 0.5% | 0.6% | 18966 г |
| Фтор, F | 2.09 мкг | 4000 мкг | 0.1% | 0.1% | 191388 г |
| Хром, Cr | 1.04 мкг | 50 мкг | 2.1% | 2.5% | 4808 г |
| Цинк, Zn | 0.2048 мг | 12 мг | 1.7% | 2% | 5859 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.101 г | ~ | |||
| Моно- и дисахариды (сахара) | 2.5 г | max 100 г | |||
| Глюкоза (декстроза) | 0.543 г | ~ | |||
| Сахароза | 0.084 г | ~ | |||
| Фруктоза | 0.334 г | ~ | |||
| Незаменимые аминокислоты | 0.076 г | ~ | |||
| Аргинин* | 0.018 г | ~ | |||
| Валин | 0.012 г | ~ | |||
| Гистидин* | 0.006 г | ~ | |||
| Изолейцин | 0.01 г | ~ | |||
| Лейцин | 0.013 г | ~ | |||
| Лизин | 0.013 г | ~ | |||
| Метионин | 0.005 г | ~ | |||
| Метионин + Цистеин | 0.008 г | ~ | |||
| Треонин | 0.009 г | ~ | |||
| Триптофан | 0.002 г | ~ | |||
| Фенилаланин | 0.012 г | ~ | |||
| Фенилаланин+Тирозин | 0.023 г | ~ | |||
| Заменимые аминокислоты | 0.181 г | ~ | |||
| Аланин | 0.015 г | ~ | |||
| Аспарагиновая кислота | 0.036 г | ~ | |||
| Глицин | 0.01 г | ~ | |||
| Глутаминовая кислота | 0.057 г | ~ | |||
| Пролин | 0.012 г | ~ | |||
| Серин | 0.012 г | ~ | |||
| Тирозин | 0.01 г | ~ | |||
| Цистеин | 0.004 г | ~ | |||
| Стеролы (стерины) | |||||
| бета Ситостерол | 0.418 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.7 г | max 18.7 г | |||
| 16:0 Пальмитиновая | 0.002 г | ~ | |||
| Мононенасыщенные жирные кислоты | 0.001 г | min 16.8 г | |||
| 18:1 Олеиновая (омега-9) | 0.001 г | ~ | |||
| Полиненасыщенные жирные кислоты | 5.062 г | от 11.2 до 20.6 г | 45.2% | 53.6% | |
| 18:2 Линолевая | 0.004 г | ~ | |||
| 18:3 Линоленовая | 0.005 г | ~ |
Энергетическая ценность Салат овощной на масле составляет 84,4 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Рецепт Салат овощной с оливковым маслом. Калорийность, химический состав и пищевая ценность.
Пищевая ценность и химический состав «Салат овощной с оливковым маслом».
В таблице приведено содержание пищевых веществ (калорийности, белков, жиров, углеводов, витаминов и минералов) на 100 грамм съедобной части.
| Нутриент | Количество | Норма** | % от нормы в 100 г | % от нормы в 100 ккал | 100% нормы |
| Калорийность | 64.2 кКал | 1684 кКал | 3.8% | 5.9% | 2623 г |
| Белки | 1 г | 76 г | 1.3% | 2% | 7600 г |
| Жиры | 5 г | 56 г | 8.9% | 13.9% | 1120 г |
| Углеводы | 3.6 г | 219 г | 1.6% | 2.5% | 6083 г |
| Органические кислоты | 0.4 г | ~ | |||
| Пищевые волокна | 1.2 г | 20 г | 6% | 9.3% | 1667 г |
| Вода | 88.3 г | 2273 г | 3.9% | 6.1% | 2574 г |
| Зола | 0.661 г | ~ | |||
| Витамины | |||||
| Витамин А, РЭ | 125.3 мкг | 900 мкг | 13.9% | 21.7% | 718 г |
| альфа Каротин | 2.182 мкг | ~ | |||
| бета Каротин | 0.782 мг | 5 мг | 15.6% | 24.3% | 639 г |
| бета Криптоксантин | 4.636 мкг | ~ | |||
| Лютеин + Зеаксантин | 68.455 мкг | ~ | |||
| Витамин В1, тиамин | 0.047 мг | 1.5 мг | 3.1% | 4.8% | 3191 г |
| Витамин В2, рибофлавин | 0.046 мг | 1.8 мг | 2.6% | 4% | 3913 г |
| Витамин В4, холин | 6.58 мг | 500 мг | 1.3% | 2% | 7599 г |
| Витамин В5, пантотеновая | 0.219 мг | 5 мг | 4.4% | 6.9% | 2283 г |
| Витамин В6, пиридоксин | 0.144 мг | 2 мг | 7.2% | 11.2% | 1389 г |
| Витамин В9, фолаты | 18.897 мкг | 400 мкг | 4.7% | 7.3% | 2117 г |
| Витамин C, аскорбиновая | 32.42 мг | 90 мг | 36% | 56.1% | 278 г |
| Витамин Е, альфа токоферол, ТЭ | 1.103 мг | 15 мг | 7.4% | 11.5% | 1360 г |
| Витамин Н, биотин | 0.81 мкг | 50 мкг | 1.6% | 2.5% | 6173 г |
| Витамин К, филлохинон | 60.7 мкг | 120 мкг | 50.6% | 78.8% | 198 г |
| Витамин РР, НЭ | 0.6373 мг | 20 мг | 3.2% | 5% | 3138 г |
| Ниацин | 0.328 мг | ~ | |||
| Макроэлементы | |||||
| Калий, K | 226.98 мг | 2500 мг | 9.1% | 14.2% | 1101 г |
| Кальций, Ca | 31.96 мг | 1000 мг | 3.2% | 5% | 3129 г |
| Магний, Mg | 20.05 мг | 400 мг | 5% | 7.8% | 1995 г |
| Натрий, Na | 6.04 мг | 1300 мг | 0.5% | 0.8% | 21523 г |
| Сера, S | 6.62 мг | 1000 мг | 0.7% | 1.1% | 15106 г |
| Фосфор, Ph | 33 мг | 800 мг | 4.1% | 6.4% | 2424 г |
| Хлор, Cl | 34.6 мг | 2300 мг | 1.5% | 2.3% | 6647 г |
| Микроэлементы | |||||
| Алюминий, Al | 176 мкг | ~ | |||
| Бор, B | 48.8 мкг | ~ | |||
| Ванадий, V | 9.34 мкг | ~ | |||
| Железо, Fe | 0.751 мг | 18 мг | 4.2% | 6.5% | 2397 г |
| Йод, I | 2.08 мкг | 150 мкг | 1.4% | 2.2% | 7212 г |
| Кобальт, Co | 3.142 мкг | 10 мкг | 31.4% | 48.9% | 318 г |
| Литий, Li | 2.197 мкг | ~ | |||
| Марганец, Mn | 0.1835 мг | 2 мг | 9.2% | 14.3% | 1090 г |
| Медь, Cu | 103.57 мкг | 1000 мкг | 10.4% | 16.2% | 966 г |
| Молибден, Mo | 4.416 мкг | 70 мкг | 6.3% | 9.8% | 1585 г |
| Никель, Ni | 5.26 мкг | ~ | |||
| Рубидий, Rb | 67.1 мкг | ~ | |||
| Селен, Se | 0.34 мкг | 55 мкг | 0.6% | 0.9% | 16176 г |
| Фтор, F | 14.13 мкг | 4000 мкг | 0.4% | 0.6% | 28309 г |
| Хром, Cr | 4.01 мкг | 50 мкг | 8% | 12.5% | 1247 г |
| Цинк, Zn | 0.257 мг | 12 мг | 2.1% | 3.3% | 4669 г |
| Усвояемые углеводы | |||||
| Крахмал и декстрины | 0.198 г | ~ | |||
| Моно- и дисахариды (сахара) | 3 г | max 100 г | |||
| Глюкоза (декстроза) | 0.99 г | ~ | |||
| Сахароза | 0.297 г | ~ | |||
| Фруктоза | 0.779 г | ~ | |||
| Незаменимые аминокислоты | 0.143 г | ~ | |||
| Аргинин* | 0.027 г | ~ | |||
| Валин | 0.026 г | ~ | |||
| Гистидин* | 0.012 г | ~ | |||
| Изолейцин | 0.023 г | ~ | |||
| Лейцин | 0.032 г | ~ | |||
| Лизин | 0.033 г | ~ | |||
| Метионин | 0.008 г | ~ | |||
| Метионин + Цистеин | 0.009 г | ~ | |||
| Треонин | 0.025 г | ~ | |||
| Триптофан | 0.007 г | ~ | |||
| Фенилаланин | 0.021 г | ~ | |||
| Фенилаланин+Тирозин | 0.036 г | ~ | |||
| Заменимые аминокислоты | 0.42 г | ~ | |||
| Аланин | 0.022 г | ~ | |||
| Аспарагиновая кислота | 0.084 г | ~ | |||
| Глицин | 0.02 г | ~ | |||
| Глутаминовая кислота | 0.252 г | ~ | |||
| Пролин | 0.017 г | ~ | |||
| Серин | 0.022 г | ~ | |||
| Тирозин | 0.02 г | ~ | |||
| Цистеин | 0.007 г | ~ | |||
| Стеролы (стерины) | |||||
| бета Ситостерол | 4.83 мг | ~ | |||
| Насыщенные жирные кислоты | |||||
| Насыщеные жирные кислоты | 0.8 г | max 18.7 г | |||
| 16:0 Пальмитиновая | 0.628 г | ~ | |||
| 18:0 Стеариновая | 0.122 г | ~ | |||
| 20:0 Арахиновая | 0.041 г | ~ | |||
| Мононенасыщенные жирные кислоты | 3.234 г | min 16.8 г | 19.3% | 30.1% | |
| 16:1 Пальмитолеиновая | 0.075 г | ~ | |||
| 18:1 Олеиновая (омега-9) | 3.138 г | ~ | |||
| 20:1 Гадолеиновая (омега-9) | 0.024 г | ~ | |||
| Полиненасыщенные жирные кислоты | 0.617 г | от 11.2 до 20.6 г | 5.5% | 8.6% | |
| 18:2 Линолевая | 0.611 г | ~ | |||
| 18:3 Линоленовая | 0.001 г | ~ | |||
| Омега-6 жирные кислоты | 0.6 г | от 4.7 до 16.8 г | 12.8% | 19.9% |
Энергетическая ценность Салат овощной с оливковым маслом составляет 64,2 кКал.
Основной источник: Создан в приложении пользователем. Подробнее.
** В данной таблице указаны средние нормы витаминов и минералов для взрослого человека. Если вы хотите узнать нормы с учетом вашего пола, возраста и других факторов, тогда воспользуйтесь приложением «Мой здоровый рацион».
Сильный похмельный синдром что делать – Как снять похмелье после запоя быстро в домашних условиях, народные средства от сильного похмелья на дому
первая помощь, синдром, за 1 час в домашних условиях
Похмелье, конечно же, лучше предотвратить чем лечить. Но, если такая неприятность уже произошла — не стоит отчаиваться и мучатся от этого коварного недуга – нужно быстрее помочь организму убрать неприятные симптомы. Нужно знать, как быстро вылечить похмелье.
Причины возникновения
Когда в кровь попадает алкоголь, содержащий этиловый спирт, преобразующий жидкость в уксусный альдегид, получается очень токсичное вещество, которое негативным образом влияет на сердечную систему, мозг, печень, почки, распространяясь как яд.
Читайте также
Читайте также
Эритроциты должны быть насыщены кислородом, вместо этого они склеиваются между собой в тромбы, закупоривают сосуды. От этого возникает сильная пульсирующая головная боль, неприятные ощущения в нижних конечностях. Поэтому очень часто сердечный приступ либо инсульт губит внезапно любителей выпить. Отравление мозга влечет за собой такие симптомы, как затяжная депрессия, приступы агрессии, общая слабость, апатия.
При похмелье в домашних условиях развивается обезвоживание организма, тошнота, рвота, сухость во рту – от этого страдает кишечник и желудок. Возникшая жажда может привести к желанию похмелиться. Решение выпить водки или пива дает возможность впасть в продолжительный запой. Развитие цирроза печени возникает, когда жизненно важный орган не может справиться с дозой отравы алкоголя. А ведь это необратимый, разрушительный процесс, приводящий к смерти в муках. В этом случае необходимо приступить немедленно лечить похмельный синдром.
Наши читатели рекомендуют!
 Наша постоянная читательница поделилась действенным методом, который избавил ее мужа от АЛКОГОЛИЗМА. Казалось, что уже ничего не поможет, было несколько кодирований, лечение в диспансере, ничего не помогало. Помог действенный метод, который порекомендовала Елена Малышева. ДЕЙСТВЕННЫЙ МЕТОД
Наша постоянная читательница поделилась действенным методом, который избавил ее мужа от АЛКОГОЛИЗМА. Казалось, что уже ничего не поможет, было несколько кодирований, лечение в диспансере, ничего не помогало. Помог действенный метод, который порекомендовала Елена Малышева. ДЕЙСТВЕННЫЙ МЕТОДХарактерные симптомы похмелья
- Когда у вас слишком частые позывы в туалет, тело лишается натрия и калия, организм обезвоживается.
- Сильная головная боль, головокружение, тошноту, расстройство желудка. Сложно концентрироваться, появляются проблемы с памятью. Все потому, что выход алкоголя вызывает реакцию воспаления иммунной системы.
- Когда повышается концентрация алкоголя в крови, приходит возбужденное состояние, повышается давление, сердцебиение учащается по этой причине невозможно заснуть глубоким сном.
- Может начаться изжога и рвота, потому что алкоголь сильно повышает кислотность в желудке.
- Стресс, который длится примерно сутки. При этом вы чувствуете усталость.
- Дрожь и неврологические нарушения равновесия, это явление вызвано отсутствием поступления алкогольных напитков в организм. Дрожь колеблется от мелкого тремора до судорог.

После длительного злоупотребления спиртными напитками, у страдающего алкогольной зависимостью возникает состояние под названием — алкогольный абстинентный синдром. Длительность явления сопровождается нарушениями вегетативного, соматического, неврологического и психического характера.
Как лечить похмелье
Лечение похмелья включает в себя вывод токсинов и остатков расщепления спиртной массы из организма, любым возможным способом. Физическим – клизма, сорбенты. Натуральным способом — с приемом янтарной кислоты, меда, кисломолочных продуктов. Для уменьшения отеков требуется нормализовать циркуляцию жидкости в организме – это обильное употребление воды. Для такого случая отлично подойдет настой из плодов шиповника, который имеет в составе витамин С и обладает мочегонным действием.
Успокоить нервную систему помогут специальные медицинские препараты или натуральные, природные успокоительные.
Нарушенный кислотно-щелочной баланс поможет восстановить минеральная вода с янтарной, лимонной или молочной кислотой.
Первая помощь при похмелье
Пострадавшего от токсинов нужно положить в постель, создать спокойную окружающую обстановку. Напоить теплым сладким чаем, вместо рассола принять от двух стаканов минеральной воды. Обезвоженному организму требуется восполнить недостающую жидкость и возобновить нехватку микроэлементов.
 Можно принять активированный уголь – две таблетки на каждые 10 кг веса. Для большего эффекта, таблетки угля нужно растолочь, залить холодной водой и дать выпить опохмелявшемуся. Вместо угля подойдут для вывода токсинов: Карболен, Энтеросгель, или препараты на основе белой глины.
Можно принять активированный уголь – две таблетки на каждые 10 кг веса. Для большего эффекта, таблетки угля нужно растолочь, залить холодной водой и дать выпить опохмелявшемуся. Вместо угля подойдут для вывода токсинов: Карболен, Энтеросгель, или препараты на основе белой глины.
Контрастный душ принесет облегчение, улучшит состояние сосудов. Поможет свести к минимуму отравление, так как часть токсинов выходит через кожу.
Чтобы уменьшить головную боль, вместо таблетки Цитрамона, сделайте прохладный компресс. Для поддержки организма в целом поможет аскорбиновая кислота.
Если нет расстройства желудка, рекомендуется принять умеренную дозу слабительного препарата.
Чтобы рвотные массы не попали в дыхательные пути, лежачего рекомендуется положить на бок либо повернуть голову.
При остановке дыхания или сердца, нужно немедленно провести реанимацию – искусственное дыхание, непрямой массаж сердца.
Когда не происходит улучшения после всех принятых мер в течение трех, четырех часов, а пострадавшему становится только хуже, нужно срочно вызывать скорую помощь.
Опасные симптомы – сильная боль в груди, кровь в моче, пропажа зрения.

При похмелье не рекомендуется пить кофе
Не рекомендуется при похмелье:
- Пить кофе, так как это мочегонный напиток. Усилит обезвоживание, который еще и негативным образом усиливает интоксикацию, тяжело влияет на печень.
- Не принимайте аспирин, если употребляли спиртное меньше шести часов назад. Это может вызвать внутреннее кишечное кровотечение.
- Прием парацетамола непосредственно с алкоголем, опасно для печени.
- Не принимайте Менатепам либо его аналоги в сочетании с алкоголем, дают смертельные побочные действия.
Нужно ли похмеляться с утра
Принятие небольшой дозы алкоголя с утра, даст только кратковременный анестезирующий и успокаивающий эффект. Вообще этот популярный метод небезопасный – приводит к еще большему повреждению клеток сосудов, мозга, печени. Если другого выбора нет, лучше выпить водки, которая даст меньшую нагрузку на печень, чем коньяк или виски.
Как вылечить похмелье за 1 час
Если нужно поставить себя на ноги в кратчайший срок, когда стоит вопрос: как облегчить тяжелое состояние алкогольного опьянения — сделав целебный коктейльный напиток из пяти ингредиентов, можно очень быстро вылечиться.
Состав напитка:
- Поможет побороть тошноту.
Понадобится около десяти небольших кусочков свежего корня имбиря. Его нужно варить 10 минут в 750 мл воды. По истечении указанного времени процеженная жидкость будет готова к употреблению для успешной борьбы с позывами рвоты.
- Возместит утраченную энергию.
В отвар из корня имбиря добавьте 250 мл апельсинового сока, который содержит большое количество фруктозы и витамин С, и не приведет к повышению сахара в крови. Этот компонент зарядит коктейль энергией и будет способствовать скорому выходу отравляющих веществ из организма.
- Поможет убрать головную боль.
Добавить в полученную жидкость две таблетки растворимого Аспирина либо Парацетамола. Это поможет немного прояснить голову, вернуть концентрацию, снизить вязкость крови.
- Ускорит вывод алкоголя.
Когда вам плохо от выпитого, ваша бедная печень страдает в двойной мере, перерабатывая спиртное. Чтобы поддержать и защитить печень от этилового спирта и ядовитых продуктов обмена веществ, прибавьте в готовую жидкость витамин В 6. Хорошо подойдет раствор в ампуле (для инъекций) либо можно растереть обычную таблетку Пиридоксина.
- Поможет восстановить обезвоживание.
Для завершения приготовления лечебного напитка нужно всыпать содержимое двух пакетиков специального порошка Регидрона. Этот компонент возобновит в теле электролиты (запас электролитов выводится вместе с мочой). Полученную смесь хорошо размешать и пить в течение часа. Удовольствие и приятный вкус этот напиток не принесет, а результат будет. 
Вылечить алкоголизм невозможно???
- Испробовано множество способов, но ничего не помогает?
- Очередное кодирование оказалось неэффективным?
- Алкоголизм разрушает вашу семью?
Не отчаивайтесь, найдено эффективное средство он алкоголизма. Клинически доказанный эффект, наши читатели испробовали на себе … Читать далее>>
Читайте также
что делать при похмелье, как облегчить похмелье
Похмелье — это результат действия, которое алкоголь оказывает на организм. После новогодней ночи вопрос похмелья особо актуален.
Похмелье после Нового Года может быть особенно тяжелым
Каждый, кто употреблял спиртные напитки в больших количествах испытывал на следующий день симптомы похмелья : сильные пульсирующие головные боли, тошноту, сухость и неприятный вкус во рту и мучительную жажду, упадок сил, раздражительность и плохое настроение. Часто возникает сердцебиение и «перебои» (нарушения ритма) в работе сердца, вегетативные расстройства могут проявляться ознобом, сменяющимся чувством жара.
Что такое похмелье
Похмелье — это дурное самочувствие, которое наступает спустя несколько часов после приёма алкоголя. Похмелье — это результат действия, которое алкоголь оказывает на организм. Врачи называют такое состояние похмельным синдромом.
Механизм действия опохмеления такой: принятый внутрь и всосавшийся в кровь алкоголь обладает легким эйфоризирующим (улучшающим настроение), транквилизирующим (снимающим стрессы) и обезболивающим средством, а это как раз то, чтобы нейтрализовать похмельные жалобы. Кроме того, в головном мозге и в печени, являющейся основной «лабораторией», в которой нейтрализуются все яды, принятый в виде напитка этиловый спирт вступает в конкурентные отношения с веществами, продуктами распада того же алкоголя и вызывающими похмельные жалобы. В результате действия винного спирта все эти яды действуют на клетки и ткани не так уже резко, как бы «на тормозах».
Похмелье — это тяжёлое состояние, выражающееся в головной боли, тошноте и рвоте, расстройстве пищеварения, дрожании рук, слабости, повышении или уменьшении артериального давления и общем недомогании. Также человек с похмелья может испытывать чувство вины (да, это обусловлено биохимией: можно чувствовать себя виноватым, даже если ничего особенного не натворил).
Алкоголь воздействует на клетки мозга
Почему вообще возникает похмелье
Отравление: алкоголь превращается в ядовитые вещества (в частности ацетальдегид), после чего из-за воздействия ацетальдегида в организме появляются другие токсины.
Обезвоживание: на самом деле при похмелье мы страдаем не от абсолютного обезвоживания, а от недостатка объёма циркулирующей крови. Воды же в организме в целом обычно много, иногда даже чересчур: человек опухает с похмелья, то есть страдает от отёков. Как говорят врачи, имеет место быть патологическое перераспределение крови.
Нарушение обмена веществ: борясь с алкоголем и вызванным им отравлением, организм расходует множество витаминов, макро- и микроэлементов. На второй и третий день пьянки организм страдает от нехватки витаминов.
Нарушение кислотно-щелочного баланса (ацидоз): из-за него с утра тошнит и учащается дыхание. Вызвано это тем, что продукты разложения алкоголя являются в основном кислыми: ацетальдегид, уксусная кислота, молочная кислота.
Воздействие на клетки мозга: в результате химического воздействия алкоголя и ацетальдегида на следующее утро нервная система становится сверхчувствительной. Поэтому даже нормальный свет и звук вызывают боль, как если бы всё было слишком ярким или громким.
Нарушение сна: алкоголь мешает возникновению так называемых фаз «быстрого сна» у спящего. А именно в эти периоды, во время которых мозг вовсе не отдыхает, а активно трудится (и мы видим сны), человек набирается новых сил. Без них выспаться невозможно. Поэтому даже после привычных 8– 9 часов сна, если ложиться спать пьяным, человек не высыпается.
При похмелье нужно пить много воды
Как избавиться от похмелья
У этанола есть мочегонный эффект, то есть он выводит жидкость из организма. Без воды тело медленнее избавляется от продуктов распада этанола, то есть похмелье длится дольше. При любом отравлении надо много пить мелкими глотками, при похмелье надо делать так же.
Попробуйте чай с мёдом
Нет стопроцентных доказательств того, что мёд поможет, но с этими средствами от похмелья всегда так: никогда не знаешь, от чего станет легче. Если нет аллергии, мёд — неплохое натуральное средство с массой полезных свойств.
Пейте сорбенты
Кишечные сорбенты надо было пить, конечно, до похмелья, но выводить из организма яды надо всеми доступными способами. Лучше отдавать предпочтение не старому доброму углю, а современным средствам, потому что проглотить 10–20 таблеток угля с похмелья — сомнительное счастье.
Пейте фруктовые соки и бульоны
Это не универсальное лечение, но такое жидкое питание помогает облегчить неприятные симптомы, а фруктоза из сока даёт энергию.
Аспирин при похмелье снимет отёки и как следствие головную боль
Похмелье: таблетки
При похмелье могут пригодиться и такие лекарства, которые есть дома у большинства из нас. А если не найдутся дома, то уж в любой ближайшей аптеке они точно есть.
Активированный уголь — таблетка, проверенная временем. Активированный уголь — энтеросорбент. Это значит, что он поглощает токсины и излишки пищи из желудочно-кишечного тракта, а потом естественным путём выведет их из организма.
Сейчас в аптеке можно найти и более современные сорбенты: Смекта, Энтеросгель, Полисорб, Лигносорб и их многочисленные аналоги — можете выбрать любой. Они действуют более активно и при этом меньше раздражают слизистую желудка. Только не принимайте сорбенты одновременно с другими таблетками от похмелья: сорбенты поглотят и их тоже, и пользы от них не будет. Разнесите приём минимум на полтора часа.
Аспирин снимет отёки и как следствие головную боль, а это одни из самых мучительных похмельных симптомов. Но аспирин можно принимать не раньше чем через 6 часов после последней рюмки алкоголя: с алкоголем аспирин несовместим.
В аптеке есть широкий выбор мягко действующих успокоительных средств на основе валерианы или пустырника. Они помогут в борьбе с похмельной депрессией и бессонницей, успокоят нервы и помогут не уйти в запой. А вот более сильные снотворные и успокоительные препараты обычно несовместимы с алкоголем.
Янтарная кислота — дешёвые, но действенные таблетки, которые помогут при похмелье. Янтарная кислота ускоряет центральное звено обмена веществ (цикл трикарбоновых кислот) и помогает организму быстрее справиться с алкоголем. Противопоказана при язве и гастрите.
Препараты магния — тоже доступное и действенное средство. Магнезия (магния сульфат), магнесол, панангин (аспаркам) — все эти таблетки при похмелье смягчают негативное воздействие алкоголя на сердце, ускоряют обмен веществ, уменьшают головную боль, избавляют от отёков и депрессии.
Фруктовые соки тоже не помешают похмелье
Домашние средства от сильного похмелья
Чтобы облегчить его симптомы можно принять контрастный душ (если у вас нет проблем с сосудами). Или воспользоваться одним из проверенных народных средств:
1. Пейте много воды, лучше, если она будет минеральная и без газа. При изжоге рекомендуется щелочная вода. Можете поставить пару бутылок в изголовье кровати.
2. Безалкогольный мохито. В стакан нужно бросить кружок лимона или лайма, немного свежей мяты и щепотку сахара. Все это залить минеральной водой и добавить лед.
3. Традиционный рассол – капустный, огуречный, от моченых яблок – любой, какой в холодильнике.
4. Фруктовые соки. Они содержат фруктозу, ускоряют выведение токсинов, смягчают синдром похмелья. Дополнительные витамины сейчас не помешают вашему организму, ведь накануне они расходовались быстрыми темпами. По возможности, исключите апельсиновый и грейпфрутовый соки, они могут раздражать желудок.
5. Освежающий коктейль. Чтобы его приготовить, нужно отжать сок моркови и сельдерея, добавить лимонный сок и мяту.
6. Мятный чай. Прекрасно спасает от тошноты. Заранее вечером залейте чай в термос – утром будете себя благодарить.
7. Корица также гасит приступы тошноты. Заварите ее с вечера и остудите. Пейте маленькими глоточками.
8. Говяжий бульон – восстанавливает работу желудка и кишечника.
Если вы заметили ошибку, выделите ее мышкой и нажмите Ctrl+Enter
Как снять похмельный синдром после запоя в домашних условиях без труда
Вопрос, как снять похмельный синдром после запоя в домашних условиях, к сожалению, является актуальным для многих людей. Столкнуться с алкогольной интоксикацией (а это и есть похмельный синдром) могут не только алкоголики или много пьющие люди, действительно употребляющие спиртные напитки в больших количествах. Симптомы похмелья могут проявляться и у тех, кто выпил не так уж много, да и вообще не злоупотребляет алкоголем. Несмотря на то, что с этой темой связано множество забавных историй или даже анекдотов, на самом деле похмелье — это не просто муторное, а очень опасное состояние, и лучше от него избавиться быстро, поскольку оно может приводить к очень неприятным последствиям.

Существует множество средств для выхода из запоя в домашних условиях, но не все они одинаково эффективны, а некоторые могут быть даже опасны. Славяне в старину избавлялись от последствий запоя с помощью огуречного рассола. Есть свои рецепты и у других народов, однако специалисты не рекомендуют пользоваться экзотикой.
Причины похмелья и его признаки
После длительного запоя организм не может быстро восстановить свои силы. Наступает алкогольная интоксикация, которая представляет собой серьезное отравление организма, при котором в наибольшем степени страдают не желудок и почки, а сердце, мозг и печень. Иногда это состояние даже называют синдромом праздничного сердца, поскольку налицо все признаки сердечного приступа. Это, например, перебои в нормальном ритме сердца, слабость. Кроме того, симптомы похмелья включают в себя чувство страха, одышку, в особо опасных ситуациях может развиваться фибрилляция желудочков (сокращения сердца при этом являются хаотичными, и оно перестает качать кровь). Лечение в таких случаях больше направлено не на выход из похмелья как таковой, а на восстановление ритма сердца, иначе все может закончиться его остановкой.
Интересно, что похмельный синдром может появляться не сразу. Иногда он проявляется в течение трех дней после застолья или тем более запоя. И если у человека появляются любые из перечисленных выше симптомов, снимать их в домашних условиях нельзя. Как выйти из ситуации в данном случае? Нужно срочно вызывать бригаду скорой помощи и везти пострадавшего в больницу.
Как снять похмелье
Несмотря на то, что существует много способов бороться с алкогольной интоксикацией, все они являются скорее средствами первой помощи, которые могут относительно быстро устранить симптомы, но не саму причину. Единственное же надежное средство — время. Сколько длится похмелье? Ответ на этот вопрос зависит от того, сколько было выпито накануне. Исследования показали, что организм мужчины при выходе из запоя избавляется от 0,1 г спирта за час, то есть теоретически лечение интоксикации может происходить и за день, и за несколько дней. Женский организм работает медленнее примерно на 20%. И это даже если не просто ждать, но и лечить интоксикацию.
Существуют проверенные фармацевтические средства. Например, активированный уголь. Как правильно его принимать? Это средство эффективно только в течение 12 часов после приема алкоголя. После этого активированный уголь уже не возымеет эффекта.
Как снять похмельный синдром таблетками? Большинство средств, представленных в аптеках, являются психостимуляторами. Ученые доказали, что они ускоряют процесс избавления от симптомов похмелья буквально на 15-20%. Все остальное — это различные средства типа витаминов. Они не только снимают симптомы похмелья, но и поддерживают организм. Например, аскорбиновая кислота. Как правильно ее принимать? В дозировке, указанной на упаковке, и не больше. Также на дому отходят от похмелья после запоя с помощью фруктозы. Она связывает сивушные масла и ускоряет нейтрализацию спирта. Фруктозу можно принимать в чистом виде. Но лучше все-таки съесть пару ложек меда, так она лучше усвоится. Чтобы голова быстрее отходила от похмелья, можно принять витамин В6. Он очень важен для нервной системы. Некоторые источники указывают и фолиевую кислоту среди самых «антиалкогольных» витаминов.
Как снять похмельный синдром народными способами
Почему считается, что готовые фармацевтические препараты не так эффективны, как народные средства от похмелья? Потому что большинство таких лекарств делается на основе ацетилсалициловой кислоты (то есть аспирина), лимонной кислоты и гидрокарбоната натрия (он же — пищевая сода). Хотя может показаться, что это безобидный состав, на самом деле у каждого из этих ингредиентов есть свои противопоказания и побочное действие. Например, когда человек думает, как отойти от похмелья с помощью аспирина, он забывает, что это соединение не самая безопасная вещь. Максимальная суточная доза составляет всего 4 г. Но перед тем как облегчить похмелье с помощью этого лекарства, вспомните, что одной таблетки будет мало, а передозировка этого лекарства может привести к нарушениям со стороны печени, легких, мозга и почек, то есть органов, уже пострадавших от интоксикации. А вот народные средства таких побочных действий не имеют, хотя многие из них все-таки содержат аскорбиновую кислоту — свою роль играет то, что она присутствует в небольших количествах.
Как избавиться от похмелья с помощью народных средств? Не всегда это можно сделать быстро, но результат все-таки будет, и при этом без вредных последствий для здоровья. Для начала нужно как можно больше пить, чтобы восполнить дефицит жидкости в организме и вывести отравляющие вещества. В России принято лечить похмелье рассолом. Классический вариант — это огуречный рассол, хотя сегодня в аптеках продается готовый порошок, растворяемый в воде. Помимо вытяжки из самого огуречного рассола, в его состав входят янтарная и лимонная кислоты, которые помогут опохмелиться и восстановить силы. Из домашних средств подойдет и капустный рассол. Тем более, что в нем содержится молочная кислота, необходимая в таких случаях.
Очень хорошо себя зарекомендовало такое традиционное средство, как квас. Этому есть научное объяснение. В этом напитке содержится этанол, устраняющий ломку.
Некоторые считают, что после обильных возлияний нужно пропотеть, причем желательно в бане. Однако с учетом того, что это нагрузка на сердце, в то время как алкогольная интоксикация ему и так навредила, не стоит с этим экспериментировать. Баню лучше отложить до тех пор, пока состояние не нормализуется.
Правильное питание после запоя
Как облегчить похмелье? Нужно не нагружать свой организм тяжелой пищей.
Врачи рекомендуют не просто опохмелиться рассолом, а съесть лучше тарелку кислых щей. Такое блюдо само по себе действует, как рассол. Но при этом в организм поступает еще достаточное количество аскорбиновой кислоты. Щи варят на бульоне, а он всегда помогает нормализовать работу желудка.
Интересно, что в Италии для того, чтобы опохмелиться, предлагают есть белую пищу — например, белый рис. А вот отечественные врачи для этого рекомендуют кефир. Он нормализует процесс пищеварения и восстанавливает нарушенную микрофлору кишечника. Только постарайтесь запомнить несложные правила: однодневный кефир может дать легкий слабительный эффект, а вот трехдневный кефир, наоборот, останавливает диарею.
При выходе из запоя стоит пить минеральную воду или сок, поскольку они не просто восполняют дефицит жидкости, но и успокаивают желудок и придают тонус организму. В аптеках можно купить напиток на основе яблочного сока, растительных компонентов и глицерина, который позволяет быстрее вывести из организма токсические вещества и нормализовать работу печени. Стоит обратить внимание и на обычный цитрусовый сок или разведенный водой гранатовый сок — в них много полезных веществ.
Что делать с похмелья, когда плохо и сильная слабость?
Похмельный синдром – патологический процесс, протекающий с чувством жажды, головной болью, тошнотой и общей слабостью. Зная, что делать с похмелья, можно ускорить дезинтоксикацию и устранить неприятные симптомы.
Причины возникновения похмелья
Похмельный синдром – результат алкогольной интоксикации, которая возникает при злоупотреблении спиртным. Отравление может проявляться по нескольким причинам. Среди основных следует выделить:
- Высокую концентрацию токсических веществ в крови.
- Понижение скорости реакции окисления.

- Проблемы с электролитным балансом. При появлении отечности объем циркулирующей крови уменьшается, что приводит к ощущению жажды.
- Наличие в выпивке составляющих, которые отрицательно влияют на работу органов и систем.
- Дефицит витаминов, питательных веществ и микроэлементов, который возникает после горячительных напитков.
- Влияние выпивки на головной мозг. После пьянки происходит сбой в фазах сна, поэтому человек не может отдохнуть и восстановиться.
Природа похмелья связана с процессом разложения этанола. Токсическое вещество переваривается печенью. Для этого орган выделяет фермент альдегиддегидрогеназу.
При алкогольной зависимости функция печени нарушается. Вследствие аномалии органа, необходимое количество альдегиддегидрогеназы не вырабатывается. Поэтому при регулярном употреблении выпивки, похмелье может протекать болезненно. С больной печенью даже небольшая порция спиртного провоцирует сильную интоксикацию.
Признаки похмельного синдрома
Для аномалии характерно несколько симптомов. На следующий день после застолья человек сталкивается с головной болью, которая связана с состоянием сосудов. Этиловый спирт имеет свойство расширять их, после чего происходит резкое сужение. Возникает болевой синдром.
После сужения сосудов возможны перепады АД (артериального давления) и аритмия (нарушение ритма сердца).
Во время похмельного синдрома также возникают сильная тошнота, рвота и головокружение. После приема выпивки уменьшается концентрация антидиуретического гормона. Этот эффект приводит к усилению мочеиспускания и обезвоживанию.
Симптомы при сильном похмелье могут включать в себя незначительные провалы в памяти. После продолжительной пьянки человек нередко становится раздражительным и депрессивным. При регулярном употреблении спиртного проявления аномалии усиливаются.
Как избавиться от неприятных симптомов?
Специалисты хорошо знают, что делать, когда возникает сильное похмелье. Простые процедуры, которые можно выполнить самостоятельно дома, помогают справиться с аномальным состоянием. На следующий день после застолья рекомендуется соблюдать водный режим. Подойдет как простая очищенная вода, так и минералка. Последняя поможет решить не только проблему дефицита жидкости в организме и ускорить дезинтоксикацию, но и восстановить нехватку минералов.
Если состояние позволяет, наутро можно устроить прогулку. Свежая порция кислорода поможет очистить дыхательную систему от токсинов, улучшит самочувствие и придаст бодрости больному.
Сон является важной составляющей антипохмельной терапии. Поэтому при интоксикации необходимо хорошо выспаться. Помогут также водные процедуры. Контрастный душ активизирует все системы организма, очистит кожные покровы и позволит вывести токсические вещества.
От горячей ванны, сауны или бани лучше воздержаться. Высокая температура может отрицательно отразиться на работе сердечной мышцы. Особую осторожность следует соблюдать людям с заболеваниями сосудов и сердца.
Пища с высоким содержанием минералов и витаминов также положительно отразится на состоянии больного. При отравлении спиртным лучше отказаться от жирного, жареного и острого. Подойдут овощи, фрукты и кисломолочная продукция. От кофе и крепкого чая также следует воздержаться, так как эти напитки вызывают нарушения сердечного ритма.
В терапии похмельного синдрома используются лекарственные средства. Большинство из них имеют противопоказания и побочные действия, поэтому перед началом лечения необходимо внимательно изучить аннотацию. Устранить неврологические нарушения помогут Глицин, Грандаксин, Мексидол и Ново-пассит. При скачке давления применяется сульфат магния.
В случае повышения сердечного ритма используется хлорид калия. В этом ситуации, спустя час, необходимо принять магнезию. При незначительном нарушении сердцебиения можно ограничиться успокаивающими лекарствами на растительной основе.
В случае сильного тремора (дрожания конечностей) используются антидепрессанты и витамин B6. Избавиться от головной боли помогает Аспирин. Однако следует помнить, что минимальный интервал между препаратом и алкоголем должен составлять 6 часов. Связать и вывести токсины помогают сорбенты (активированный уголь, Смекта, Энтеросгель, Полисорб). Между группой этих препаратов и другими лекарственными средствами необходимо выдерживать паузу минимум в 1,5 часа.
Устранит отечность Верошпирон. Янтарная кислота улучшает обменные процессы и помогает побороть симптомы отравления спиртом. Однако людям, страдающим язвенной болезнью или гастритом, следует отказаться от этого средства. Помогут при похмелье комплексные препараты:
- Встань-ка;
- Дринкофф;
- Гутен Морген;
- Коррда;
- Антипохмелин.
Эти лекарства улучшают функцию печени, нормализуют метаболизм и общее состояние. Принимать их желательно до и после алкогольсодержащих напитков. Это позволит минимизировать неприятные последствия.
Народные рецепты
Не всем известно, что нужно делать, когда плохо с похмелья. Существует несколько народных способов лечения недуга. Следует понимать, что при сильной интоксикации этих методов может быть недостаточно. Однако их можно комбинировать с основными элементами терапии.
В стакан апельсинового сока кладут измельченный лимон (вместе с цедрой) и 100 г меда. Ингредиенты перемешивают и добавляют к ним яичный белок. Средство взбивается до увеличения объема. Принимать напиток желательно после того, как был очищен желудок.
Мелко нарубленная капуста (белокочанная) также помогает в борьбе с недугом. Ее необходимо хорошо размять и заправить кефиром. Последний можно заменить ряженкой или йогуртом.
Хорошие результаты также отмечают после употребления наутро овсяных хлопьев. Их нужно залить ряженкой или кефиром и настоять 2 часа. В кашу можно добавить соль, сахар и лимонный сок. Блюдо помогает вывести токсины и нормализует кислотность желудка.
«Гена виноватый». Как снять похмельный синдром или что помогает от похмелья таблетки
Дело тонкое как снять похмельный синдром и когда похмелье что делать?
Наверно многие хоть раз в жизни задавались подобными вопросами, после наступления хмурого похмельного утра. Рассмотрим потребности организма после праздничных застолий в вопросе как снять похмельный синдром, и что же нашему бедному напряженному организму требуется в первую очередь, ведь когда похмелье что делать, голова плохо соображает.
Жидкость (2-3 литра). Предпочтение можно отдать зеленому чаю с мятой, душицей, ромашкой, зверобоем, шиповником. Китайцами рекомендуется шпинатный чай (его можно подвергнуть съедению, только немного). Эта травка содержит не только витамин С, в ней присутствует калий, магний, железо.
Витамин С. Им активно связываются и после нейтрализуются токсичные вещества. Если под рукой нет овощей – фруктов для восстановления запаса этого витамина, которым «закусил алкоголь», подойдет и классическая аскорбинка.
Витамин В6. Наличие которого почти полностью подвергается уничтожению под напором ударных доз алкоголя. Следовательно, вышеуказанные застолья необходимо заедать бананами, яйцами, бобовыми, картофелем, гречкой, овсянкой, курицей.
Фруктоза. С ее помощью ускоряется нейтрализация алкоголя и связываются сивушные масла. Заедаем мёдом, вареньем, повидлом, джемом.
Лецитин. Употребление яиц, бобовых, семечек, гороха снижает нагрузку на печень.
Глицин. Для ликвидации похмельного синдрома является первейшим средством. Основа для производства многих антипохмельных препаратов. Много его в желатине, поэтому еда, состоящая из крепкого холодца, заливной рыбы, армянского хаша (тот же холодец из говяжьих ножек) или же самого желе, желейные конфеты вполне могут заменить таблеточный вариант.
Молибден. Очищает организм от веществ, могущих стать причиной возникновения депрессии, утомления. Поможет избавлению от альдегидов, крайне вредных продуктов получающихся при распаде алкоголя. Присутствует в любых зерновых и бобовых растениях.
Витамин РР, калий, магний. Необходимы печени, присутствуют в сухофруктах, бананах, моркови, свекле, луке – порее, капусте — брокколи, гречке, молоке, помидорах.
Конечно все эти составляющие, как по волшебству не снимут вопрос снятия похмельного синдрома, но помочь в преодолении после застольного напряжения, скорее всего да, а вообще-то, чтобы снять похмельный синдром надо просто, как говорится перебдеть, хоть это и не просто, но ведь мы знаем, что за все надо платить, ведь в молодости это было до обеда, а с течением выпитого — уже будет побольше, помогая себе вышеуказанным.
Что помогает от похмелья, таблетки?
Ранее мы узнали, что спирт, попадая в организм человека, стремится к воде, он ее и связывает, что в «тонком деле похмелья» могут помочь рассолы, а если оного нет, что помогает от похмелья, таблетки? Не всегда.
Специалисты от наркологии не устают напоминать, что людям с уже имеющейся алкогольной зависимостью, таблетки от похмелья, их эффективность есть только, когда у человека лишь постинтоксикационный синдром, то есть как после отравления.
Антипохмельные препараты медики подразделяют на 3 группы: это наборы солей, для возвращения жидкости в кровоток, детоксикаторы, препараты относящиеся к группе сорбентов и препараты призванные снять определенные симптомы – нормализовать давление, вернуть тонус сосудам, препараты делающие кровь более жидкой.
К примеру, с помощью аскорбиновой кислоты, стенки капилляров приобретают меньшую проницаемость, и жидкость не уходит на периферию, также с ее помощью стимулируется кора надпочечников. Что будет способствовать к выработке антистрессовых гормонов.
А может «хлопнуть рюмашечку» и по новой завалиться на боковую? Подобная мысль у нормального человека должна вызывать отвращение, а вот у алкоголика это свет в конце и другого пути нет. Им «принимается на грудь», далее идет облегчение, ну а где – то спустя час – полтора, все на круг и возвращается. Еже ли человек просыпается с единственной мыслью о выпивке, медики говорят, что это 2-я стадия алкогольной зависимости.
Каким же может быть первый «звоночек»? Такая ситуация – пришли в гости, а там всяческие вкусности и развлечения продуманы, но как ни крути – спиртного ни капли. И идя домой, ежели гложет типа мысль: «Такие – сякие, нельзя было бутылочку коньячку поставить, у них ведь она имеется!».
Что ж, это уже психологическая зависимость, когда отсутствием алкоголя вызывается где – злость, где – то раздражительность, медики обнадеживают, что в такой ситуации еще есть возможность остановиться при помощи силы воли.
Когда наличествует физическая зависимость, а это классическое проявление абстинентного синдрома – то это уже близко – близко ко 2-й стадии алкоголизма. Здесь сила воли скорее не поможет ведь, когда похмелье как избавится от него — вопрос не в первый раз, лечение становится необходимым.
Причины похмелья почти наполовину находятся в генах?
Оказывается, что причины похмелья на 45-40% находятся в генах, и то что с утра, после обильного праздничного застолья, будет плохое самочувствие. Обычно в этом непростом деле винится собственная неосторожность, то ли это пивко с водовкой, то ли это – надо было закусывать, ну а третьими – заранее нужно съесть что-либо типа картошки с маслицем. Но все-таки не нужно переоценивать внешние факторы, почти в половине случаев похмелюги – это просто судьба, вернее гены.
Насколько это похмелье зависимо от генов, было выяснено в Миссурийском университете. Применяемый исследователями метод был донельзя прост – авторами работы было сравнено, как сильно подвержены похмельным страданиям однояйцовые близнецы. В их исследовании приняли участие около четырех тысяч человек, имеющие средний возраст. У них было выяснено, насколько часто и сильно ими страдается от похмельного синдрома, и как часто и как много они выпивают. В результате было выяснена «устойчивость к похмелью», то есть вероятность того, что после алкоголя человек будет себя плохо чувствовать.
С помощью близнецов были сравнены случаи, когда у людей одинаковый геном, ведь у однояйцовых близнецов идентичная ДНК и они зачастую становятся «героями», когда нужно провести генетические и медицинские исследования. С их помощью точно определяется насколько те или иные признаки зависят от последовательностей гена, и насколько, когда присутствует не генетический фактор.
Понятно, что изучая устойчивость к похмелью требовалось тщательно собрать статистические данные, ведь близнецы могли выпивать по разному, один — больше, другой — меньше, а от синдрома страдать одинаково. Результатом исследования действительно явилось то, что вероятность похмелья довольно сильно зависит от генома: 45% у женщин и 40% у мужчин.
Это не означает того, что у вас половина головной боли сутра, после выпитого «вчерашнего», записывается на счет генов. Это означает лишь то, что если вас «достает» похмелюга, то в 40-45% может быть виновен ваш же ген. В этой же степени от генов могла быть устойчивость к похмельному синдрому, если один близнец от него не страдал, то и с высокой вероятностью второй тоже был от него избавлен.
Остальные же 60-55% зависимы от не генетических факторов – слишком много выпито, было съедено что-то такое, что способствовало быстрому всасыванию алкоголя желудком или кишечным трактом. Очевидно, когда человеком регулярно страдается от характерных симптомов, уже не зависимо от количества выпитого, то и есть большая вероятность того, что ему бедному не повезло как раз с генами.
Но это еще как сказать, может все-таки повезло, ведь есть мнение, что именно похмелье работает против алкогольной зависимости; те кто регулярно «болен», вроде не должен и регулярно напиваться. Поэтому полученные результаты важны уже как раз и в свете борьбы с алкоголизацией. Генетическими исследованиями можно уточнить признак группы риска, то есть тем кому следовало бы поосторожнее быть со спиртными и бояться зависимости. Видео, как снять похмельный синдром в домашних условиях, ниже:
10 быстрых способов избавления от похмельного синдрома
Если вы с нетерпением ждете наступления новогодних праздников, то будьте готовы не только к их увеселительной части, но и грустной. Практически ни одно застолье не обойдется без спиртных напитков, поэтому на утро после Нового года наступает похмельный синдром. Избавиться от него помогут 10 быстрых способов. Они легки в запоминании, но эффективны в действии. Узнайте, как избежать похмелья и встать на ноги, и тогда вы не омрачите себе зимний отдых.

Если вы позволили себе лишнего, то на утро у вас будут такие же симптомы, как после отравления: рвота, боль в желудке, спазмы, головная боль. Сюда же добавляются нарушения вестибулярного аппарата и вкусовых рецепторов. Эти неприятные факторы вызваны действием на организм ацетальдегидом – продуктом, получившими в результате распада молекул этанола. Чем быстрее понизить его концентрацию в крови, тем лучше станет ваше самочувствие.
Как избежать похмелья на утро после Нового года
Бывают и такое, что даже после принятия изрядного количества спиртного, похмелья на утро не бывает. Причиной этому является быстрое очищение организма (хороший обмен веществ, подвижный образ жизни).

Если накануне вы правильно питались (сбалансированный рацион, 3-разовая схема питания) и ведете подвижный образ жизни, то скорее всего после гулянки вы будете чувствовать себя как обычно. Можно перед тем, как садиться за стол, размяться в спортзале. В таком случае все органы в организме начинают работать в полную силу и лучше, поэтому алкоголь быстро выйдет.
Еще один действенный метод, что можно сделать перед новогодней вечеринкой – выпить сорбент. Они помогают вывести продукты алкогольного распада за кратчайшее время, а вы будете чувствовать себя в норме. Популярными сорбентами являются:
- активированный уголь. На каждые 10 кг тела нужно взять 1 таблетку;
- «Энтеросгель». 1,5-2 ст.л. вещества разведите в небольшом количестве воды и выпейте залпом;
- «Полисорб». 1-1,5 ст.л. порошка растворите в 50-60 мл воды и выпейте;
- янтарная кислота. Запейте таблетку водой.
Все сорбенты нужно принимать накануне празднования, лучше за пару часов. Так они начнут уже действовать, как только в вашем организме появится алкоголь. Все средства можно принимать уже после вечеринки. Перед сном или на утро, они также сработают. Помимо сорбентов есть специальные препараты, препятствующие возникновению похмельного синдрома. Купите в аптеке «Алкозельцер», а когда проснетесь, сразу растворите таблетку в воде и выпьете. Уже через несколько минут вам станет намного лучше, чем после пробуждения.
Во время новогоднего празднования выпивайте, но, чтобы минимизировать отравление, делайте следующее:
- больше разговаривайте с гостями, двигайтесь, танцуйте;
- хорошо закусывайте;
- делайте перерывы, спиртное пейте небольшими глотками, можно по половине рюмки/бокала;
- пейте помимо алкоголя любую другую жидкость: воду, морс, соки.
И самое главное – держите под контролем ситуацию. Ни в коем случае не мешайте алкогольные напитки, это приведёт к сильнейшему отравлению. Если чувствуете, что уже опьянели, то ложитесь спать или сварите и выпейте чашечку крепкого кофе, она вас взбодрит.
На заметку!
Снять быстро головную боль и убрать спазмы на утро поможет таблетка аспирина или анальгина.10 быстрых способов избавления от похмельного синдрома после Нового года
1 января уже наступило, а вы не можете встать с кровати, потому что очень плохо себя чувствуете. Привести себя в порядок можно, нужно только постараться, так что возьмите себя в руки из последних сил и приступайте к детоксу.

Есть несколько действенных способов, как это сделать максимально быстро:
- промойте желудок. Если чувствуете тошноту или дискомфорт, то выпейте побольше чистой свежей воды (не менее стакана, а лучше парочку) и отправляйтесь в туалет. Можно в воду добавить марганцовки. После промывания вам полегчает;
- сделайте на головку холодный компресс и полежите с ним полчаса. Добавьте в воду пару капель эфирного масла лимона, он взбодрит и пробит органы осязания;
- поспите еще пару часов. Если не получается, то просто отдохните в кровати;
- пейте много воды. Она очищает организм, насыщает кожу влагой;
- сходите душ или примите ванну с морской солью. Помойте голову, сделайте на лицо очищающую маску, а под глаза положите патчи или компрессы из зеленого чая;
- выпейте рассол или минеральную воду. Эти жидкости хорошо восстанавливают баланс солей;
- плотно позавтракайте. Пища должна быть ни в коем случае не жирной и сбалансированной. Обязательно добавьте свежих овощей и белковых продуктов. Можно выпить стакан смузи из помидоров и сметаны или фруктового;
- проветрите окно. Свежий воздух нормализует кровообращение. Если вы в состоянии, то отправляйтесь подышать на улицу. Прогуляйтесь по парку, вам полегчает;
- выпейте сорбенты (уголь, препараты магния). Они ускорят обмен веществ и уменьшат головную боль;
- выпейте крепкий кофе или черный чай с лимоном с сахаром. Глюкоза поступит в кровь, поэтому появится энергия, а горячие напитки запустят желудок в работу.
А вот чего делать не нужно точно – похмеляться. Хоть в народе и говорят, что это помогает, но на самом деле можно сделать только еще хуже. Организм и так перегружен продуктами распада – алкалоидами и борется с их выведением, а тут появляются еще новые. В результате случается перегруз, а ваше самочувствие будет отвратительным. Поэтому не пытайтесь снять похмелье даже баночкой пива или стопкой водки, лучше не станет.
На заметку!
Отвар из овса хорошо помогает очистить организм от токсинов и снять интоксикацию. Залейте стакан овса 1,5 стаканами воды и варите на медленном огне в течение часа. По окончании варки добавьте ч.л. соли, процедите жидкость в стакан. Когда она остынет, выпейте небольшими глотками.Как эффективно избавиться от похмелья и тошноты
Вместе с похмельем наступает тошнота, а то и рвота с диареей. Таким образом организм пытается самоочиститься, и ничего плохого в этом нет.

Поэтому, если вы проснулись или ночью почувствовали внезапный приступ тошноты, то сходите в туалет и облегчитесь. Тошнота отступит, а спазмы в желудке пройдут сами собой. Выпейте стакан чистой прохладной воды и отправляйтесь в постель.
Алкогольная интоксикация сопровождается обезвоживанием, от этого и нарушается работа органов ЖКТ. Чтобы восстановить водно-солевой баланс и нормализовать клеточный метаболизм примите растворы лекарственных средств:
- «Тригидрон»;
- «Регидрон»;
- «Гидровит»;
- «Реосолан».
Они предотвратят обезвоживание, а входящая в состав глюкоза помогает быстро восполнить утраченный запас энергии. Если тошнота не отступает, то воздержитесь от плотного завтрака. Сделайте легкий фруктовый салат с йогуртовой заправкой, можно выпить чашку травяного чая (мятного, ромашкового, с мелиссой). Съешьте 1-2 ст.л. меда. Он благотворно воздействует на слизистую желудка, повышает физическую работоспособность.
Внимание!
Не занимайтесь с похмелья спортом или любой физической активностью, вам станет только хуже.Все представленные способы проверены в действии много раз, поэтому их можно назвать самыми эффективными. Хочется верить, что они вам не пригодятся, но взять их на заметку все-таки стоит, на случай форс-мажора. Отмечайте Новый год весело и не увлекайтесь алкоголем, особенно крепким и всевозможными коктейлями, тогда утро 1 января будет добрым и солнечным. С наступающим Новым годом и здоровья вам!
Сказать спасибо автору! (1)
 Подписывайтесь на наш канал в Яндекс.Дзен!
Нажмите «Подписаться на канал», чтобы читать Vcusnyatina.ru в ленте «Яндекса»
Подписывайтесь на наш канал в Яндекс.Дзен!
Нажмите «Подписаться на канал», чтобы читать Vcusnyatina.ru в ленте «Яндекса»Молоко очищает легкие курильщика или нет: козьего и коровьего, очищает ли легкие и как именно, 5 простых рецептов, как восстановить работу легких с помощью молока – Как молоко очищает легкие: рекомендации и лучшие рецепты
козьего и коровьего, очищает ли легкие и как именно, 5 простых рецептов, как восстановить работу легких с помощью молока
Ни для кого не секрет, что курение оказывает негативное влияние на организм в целом, но особенно сильно в этом случае страдают легкие.
Табачный дым содержит множество вредных веществ, которые могут спровоцировать развитие серьезных заболеваний.
Вне зависимости от того было ли принято решение избавиться от пагубной привычки или нет, легкие нуждаются в дополнительной помощи.
Из статьи вы узнаете
Очищает ли молоко легкие после курения?
Терапевтический курс молоком позволит ускорить выведение токсических веществ из организма. Его систематическое употребление способствует усилению сопротивляемости к различным заболеваниям, активизирует защитные механизмы, помогает противостоять неблагоприятным условиям внешней среды.
Для ускорения процесса очищения легких подойдет любой продукт, не содержащий в себе дополнительных добавок. Лучшим вариантом будет именно свежее козье или коровье молоко.
Что свидетельствует о том, что легкие чистятся?
Основной признак, указывающий на активизацию процесса очищения легких, это кашель, сопровождающийся выделением мокроты. Наличие симптома свидетельствует о том, что вредоносные вещества начали выводиться из организма.
Также характерным признаком выступает уменьшение одышки. Это говорит о том, что кровь насыщается кислородом, а содержание в ней угарного газа постепенно снижается.
Людям, у которых не получается отказаться от пагубной привычки, рекомендуется дважды в год проводить мероприятия по очищению организма от никотиновых скоплений. Это позволит улучшить общее состояние, снизит выраженность отдышки и кашля.
Мнение специалистов об этом
По мнению большинства специалистов, никакие процедуры не помогут ускорить процесс очищения легких. Только время является единственным помощником в этом деле. То есть с момента отказа от курения орган самостоятельно начинает очищаться и восстанавливаться без дополнительной помощи.
Что касается молока, то врачи-токсикологи утверждают, что его лечебное действие на легкие сильно преувеличенно. При взаимодействии с желудочным соком продукт створаживается и абсорбирует токсические вещества исключительно в органах пищеварения. Это способствует улучшению общего состояния не более.
Однако положительные отзывы людей, опробовавших этот метод на себе, свидетельствуют о том, что молоко не такой уж и бесполезный продукт.
Польза козьего молока для курильщиков
Козье молоко, является одним из самых распространенных способов очищения легких от токсинов. Это уникальный продукт отличается множеством полезных свойств. Его применение способствует восстановлению поврежденных тканей не только при курении, но и при воспалительных процессах и даже туберкулезе.
Козье молоко имеет легче усваиваемый жир и белок, лучше переваривается, не вызывает аллергических реакций, благоприятно воздействует на иммунную систему.
В его составе содержится значительно больше биологически активных веществ, необходимых человеческому организму. Употребление козьего молока обеспечивает такие положительные действия:
- улучшение состояния ногтей и зубов;
- нормализация работы органов пищеварительной системы;
- стабилизация психоэмоционального состояния;
- активизация метаболических процессов;
- очищение организма от токсинов;
- восстановление функциональности почек и печени.
Кроме этого, молочный продукт обладает антибактериальными свойствами, благоприятно влияет на регенеративные процессы в тканях, производит общеукрепляющий эффект.
Как очистить молоком легкие? Рецепты и рекомендации
В своем арсенале народная медицина имеет множество рецептов для очищения легких, в которых главным компонентом выступает молоко. Далее расскажем о пяти наиболее действенных рецептах.
Сосновое молоко
Средство очищает легкие и бронхи, может использоваться для профилактики развития астмы, а также при различных заболеваниях дыхательной системы.
Для его приготовления необходимо небольшой кусок сосновой смолы и 3 зеленые шишки залить 0,5 л кипящего молока. Оставить настаиваться на 3-4 часа. Перед приготовлением шишки следует хорошенько промыть под проточной водой.
По истечении времени отвар процеживается через марлевый отрез. Готовое средство принимать по 1 стакану дважды в сутки перед употреблением пищи.
Молоко и овес
Овес содержит в себе множество полезных микроэлементов, способствующих выведению слизи и токсинов из организма. В совокупности ингредиенты дополняют и усиливают действие друг друга.
Приготовить средство можно следующим образом: 1 стакан зерен овса залить 0,5 л вскипяченного молока, полученную смесь варить на небольшом огне до тех, пор, пока количество жидкости не уменьшится вдвое. Готовая смесь должна иметь коричневатый оттенок, густую консистенцию, немного сладковатую на вкус. Принимать ее следует три раза в день до еды.
Молоко с медом
Одним из самых легких, но действенных способов очищения легких, является употребление 1 стакана молока с добавлением 1 ч. ложки меда.
Для сохранения полезных свойств ингредиентов данную смесь не следует кипятить, лучшим в этом случае будет подогреть ее на водяной бане.
Продолжительность терапевтического курса неограниченна. Использовать средство можно до тех пор, пока полностью исчезнут симптоматические проявления.
Бальзам с живицей с козьим молоком
Кроме прочего, добиться положительного эффекта можно применяя бальзам с живицей (сосновой смолой). Для усиления лечебных свойств средство следует запивать козьим молоком.
Приготовить его можно взяв в равных частях смолу сосны, мед, пчелиный воск и оливковое масло холодного отжима. Все компоненты смешиваются и растапливаются на водяной бане до получения однородной массы.
Готовый бальзам принимается до употребления пищи по 1 ч. ложке, запивая стаканом козьего молока.
Напиток на основе козьего молока с маслом
Хороший терапевтический эффект наблюдается при употреблении козьего молока с добавлением 1 ч. ложки сливочного масла и небольшого количества соды.
Такое средство оказывает обволакивающее действие, смягчает слизистую оболочку, улучшает отхождение слизи, отделяемой при кашле.
Употребление напитка может спровоцировать усиление влажного кашля, особенно в утреннее время, что является естественным процессом, поэтому не должно вызывать беспокойств.
Противопоказания к очистке
Несмотря на несомненную пользу молока, все же его употребление имеет некоторые ограничения. Запрещено прибегать к подобной терапии людям, у которых отмечаются такие состояния:
- непереносимость лактозы;
- аллергическая предрасположенность;
- повышенная чувствительность к отдельным компонентам, входящим в рецепты;
- недостаток пищеварительных ферментов;
- желчнокаменная болезнь;
- кальциноз;
- атеросклероз;
- наличие злокачественных новообразований;
- воспалительные заболевания органов пищеварительной системы.
Кроме этого, не рекомендуется использовать данный метод пациентам преклонного возраста, детям до 12 лет, а также во время беременности и в период лактации.
Неграмотное применение лечебных средств на основе молока, может спровоцировать развитие негативных реакций со стороны организма, выражающихся в виде нарушения пищеварения, расстройства аппетита, болезненных ощущений в животе.
Как еще очистить легкие после курения?
Человеческий организм – удивительный механизм, способный самостоятельно справиться с последствиями практически любого заболевания. Даже самый заядлый курильщик, приложив немного усилий, сможет помочь своим легким очиститься от многолетних отложений. Для этого достаточно придерживаться некоторых рекомендаций:
- Обильный питьевой режим. Ежедневное употребление 2-2,5 л очищенной воды поможет растворить токсины и ускорить их выведение из организма. Такой же эффект дает и зеленый чай.
- Здоровое питание. Следует исключить жареные, копченые, острые блюда. Также для получения желаемых результатов необходимо отказаться от употребления алкогольных напитков. Важно обогатить рацион питания овощами и фруктами, полезно употреблять свежие соки, продукты из отрубей, лук, чеснок.
- Банные процедуры. Традиционная парилка благоприятно влияет на дыхательную систему в целом. Подобного рода процедуры способствуют ускорению выведения мокроты. Вдыхаемые пары разжижают слизистый секрет, тем самым облегчая его отхождение. Таким образом, легкие быстрее очищаются от никотиновых скоплений.
- Ингаляции. На протяжении первых двух недель, с момента отказа от пагубной привычки, рекомендуется ежедневно проводить ингаляционные процедуры. Для ингаляций можно использовать лечебные травы, обладающие очищающими свойствами, такими как: мята, можжевельник, полынь, ромашка. Такие лечебные мероприятия оказывают положительное воздействие на состояние слизистой, способствуют снижению вязкости мокроты, улучшают ее отхождение.
- Спорт. Помочь организму быстрее справиться с последствиями табакокурения помогут физические нагрузки. Это могут быть как пешие прогулки, так и усиленные тренировки, плавание или бег. Регулярная физическая активность поможет ускорить процесс выведения вредных веществ.
Заключение
Способов очищения легких после курения существует немалое количество, употребление молока относится к числу самых распространенных.
Многообразие рецептов позволяет выбрать наиболее подходящее средство для себя, исходя из индивидуальных особенностей организма, лечебного эффект, доступности. Важно помнить, что только грамотный подход к делу позволит добиться положительного результата.
Не можешь бросить курить? Прими решение, закажи одно из этих средств от курения: Ты уже достаточно был зависимым! Бросай без боли, набора веса и раздражительности. Не можешь бросить курить? Прими решение, закажи одно из этих средств от курения: Ты уже достаточно был зависимым! Бросай без боли, набора веса и раздражительности.Как молоко очищает легкие: рекомендации и лучшие рецепты
Курение вредно в первую очередь поступлением в организм человека тяжелых металлов, их солей и смол. Такое же воздействие испытывает и житель больших городов, где неблагоприятная экологическая обстановка оказывает пагубное влияние на состояние органов дыхательной системы. Еще с древних времен известен выраженный детоксикационный эффект очищения молоком. Это вещество способно выводить металлы и нейтрализовать токсические соединения.
Как молоком очистить легкие?
Молоко способно эффективно выводить токсические вещества из легких. После отказа от курения органы дыхания восстанавливают свою структуру примерно через 2-3 года. Употребление молока может ускорить этот процесс, либо замедлить необратимые изменения при курении в случае, если человек не может отказаться от вредной привычки.
Молоко очищает легкие, при этом не только нейтрализует металлы, но и способствует выведению слизи, которая в больших количествах вырабатывается слизистой оболочкой дыхательных путей курильщика, так как мерцательный эпителий замещается на бокаловидные клетки, выделяющие, в свою очередь, секрет. Кроме того, молоко обладает целым набором витаминов и минералов, необходимых для нормального функционирования внутренних органов, а курение и жизнь в крупном городе — факторы, предрасполагающие к возникновению гиповитаминозов и других метаболических нарушений.
Противопоказания к применению
Перед проведением процедур на основе рецептов народной медицины необходимо проконсультироваться с врачом, чтобы избежать возникновения осложнений.
Существуют некоторые противопоказания к очистке легких молоком:
- непереносимость молока — лактазная недостаточность, патология характеризуется отсутствием фермента, расщепляющего компоненты молочных продуктов;
- аллергические реакции на молочный белок;
- хроническая почечная недостаточность;
- острые болезни органов дыхательной системы.
ВашНарколог рекомендует: Инструкция к методике
К показаниям к очистке молоком легких относится:
- хроническая зависимость от употребления табачной продукции;
- проживание в крупных городах;
- частые острые болезни респираторной системы;
- вредное производство.
Процедура осуществляется в утреннее время на голодный желудок. Продукт должен быть теплым, на уровне температуры тела, прием осуществляется небольшими глотками.
По окончанию очистительной манипуляции следует исключить из рациона питания острые, копченые, жирные продукты. После очистки органов дыхания рекомендуется отказаться от курения, либо не употреблять табачные изделия в течение суток.
Рецепты для очищения
Существует несколько эффективных рецептов средств на основе молока, которые чистят легкие.
Сосновое молоко
Смесь готовят из свежего молока и зеленых сосновых шишек. Такое средство не только выводит тяжелые металлы и смолы из легких, гл и оказывает бактерицидное, противовоспалительное и обезболивающее действие.
Для приготовления необходимо залить три зеленые шишки горячим молоком объемом 0,5 л. Смесь следует настоять в течение 3-5 часов, после чего полученное средство фильтруют.Принимать сосновое молоко необходимо утром и вечером натощак по одному стакану. Курс лечения обычно составляет от одного до двух месяцев.
Овес и молоко
Овес благоприятно сказывается на состоянии легочной ткани и является наиболее эффективным средством народной медицины при отказе от курения и очищения органов дыхания. Для приготовления смеси берут один стакан зерен и заливают 0,5 л молока.
Полученное средство доводят до кипения, после чего охлаждают и фильтруют. Прием смеси должен осуществляться на голодный желудок 1-2 раза в день, курс лечения составляет от одной до двух недель.
Молоко и мед
Эффективным методом очищения легких является смесь молока с медом, которую рекомендуется принимать перед сном.
Средство помогает избавить легочную ткань от смол и металлов, а также обладает седативным эффектом при синдроме отмены.
Как молоко очищает легкие: самые эффективные рецепты
Есть множество народных методов очищения организма от слизи и вредных веществ, но практика показывает, что молоко очищает легкие максимально надежно, безвредно и безболезненно. Ведь оно содержит только полезные и легко усваиваемые вещества, благодаря чему благотворно влияет на все внутренние процессы, в частности на выведение токсинов и слизи из легких.

Помощь молока при очистке легких
Очистительная терапия может понадобиться как заядлому курильщику или человеку с болезнями дыхательных путей, так и простому обывателю, который стремится поправить собственное здоровье. Ведь причинами скопления слизи в легких могут быть:
- курение;
- простуды, бронхит, пневмония, и другие заболевания органов дыхания;
- лекарственный препараты;
- загрязненный воздух;
- испарения химикатов с поверхностей пластиковых и других бытовых предметов;
- нерациональное питание и употребление вредных продуктов, и проч.
В результате на слизистых бронхиального дерева скапливается большое количество секрета железистого эпителия в виде слизи, который является ответной реакцией на токсины, раздражающие бронхи. Чаще всего провоцирующие секрецию вещества попадают в легкие из внешней среды, но могут быть и продуктами распада метаболических процессов внутри организма.Это может стать причиной развития заболеваний органов дыхания. В свою очередь ухудшение функционирования бронхолегочной системы может привести к функциональным нарушениям нервной системы и системы кровообращения, а впоследствии – к гипоксии и кислородному голоданию внутренних органов.
Полный курс лечения молоком по особому рецепту поможет избавиться от таких проблем. Первыми признаками выведения токсичных веществ из легких станет сильный и длительный кашель с отхаркиванием вязкой мокроты специфического цвета, одышка. Исчезновение этих симптомов будет сигнализировать о полном очищении легких.
Противопоказания к применению
Увы, но такой полезный и вкусный способ избавления от токсинов в легких будет помогать далеко не всем. Использование молока имеет и свои противопоказания, среди которых:
- лактозная и лактазная недостаточность, при которой в первом случае у человека нет достаточного количества фермента, расщепляющего в кишечнике углевод лактозу на глюкозу и галактозу, а во втором – организм не способен усваивать молочный сахар, его потребление приводит к расстройству желудка, встречается у 15% населения;
- склонность к аллергии, в частности непереносимость молочных продуктов, которая может привести к зуду и сыпи на коже, тошноте, рвоте и другим проблемам с желудком;
- болезни почек, в том числе склонность к образованию в них фосфатных камней;
- кальциноз, при которой соли кальция становятся частью сосудистой стенки, делая ее хрупкой и ломкой;
- атеросклероз или риск его развития, который увеличивается после 50 лет, требует ограничить употребление молока в больших количествах;
- индивидуальная чувствительность к компонентам, которые добавляются по рецепту.
При наличии таких заболеваний от терапии молоком следует отказаться, и даже при крайней необходимости строго ограничивать его употребление.
Рецепты для очищения
Существует множество методик очистки легких, основанных на использовании молока. Но наиболее действенными считаются:
- молодые шишки и смола сосны в молоке;
- цельнозерновой овес, желательно неочищенный;
- мед;
- эфирное масло эвкалипта или сосны.
Чистить организм рекомендуется строго по рецепту, чтобы не появилось нежелательных реакций, и польза была максимальной.
Сосновое молоко
Готовится по довольно простому рецепту, в котором нам понадобится:
- частичка сосновой смолы;
- три зеленые шишки;
- 0,5 л горячего молока.

Шишки вымыть и подготовить смолу, а затем залить горячим молоком и настаивать в герметичной посуде на 3-4 часа. Полученную смесь процедить, а шишки промыть – их можно будет использовать снова. Пить сосновое молоко по 1 стакану 2 раза в день: утром натощак и вечером, курс можно продлить до 1-3 месяцев.
Молоко по этому рецепту позволяет быстро и эффективно избавиться от никотина в легких курящего человека, а также от слизи у людей, которые болеют хроническим бронхитом, астмой, пневмонией, или же обычными простудными заболеваниями.
Овес и молоко
Овес в комплексе с молоком деликатно, и в то же время эффективно выводит никотин, слизь и различные токсины из легких. Такая терапия попутно позволит улучшить работу органов пищеварения, и стимулировать обмен веществ.

Для приготовления смеси нужно взять:
- 1 ст. овсяных зерен;
- 0,5 л молока.
Все смешать и томить на минимальном огне, пока количество молока не станет вдвое меньше, а затем процедить. Выйдет около 0,5 ст. густой сладковатой жидкости коричневатого цвета. Ее выпивают за 1 прием, за полчаса до еды.
При возникновении легочной инфекции можно применить доработанный рецепт. Для этого 1 стакан овсянки час варить в 1 л молока, перетереть через сито и добавить в отвар 1 ч.л. меда и сливочное масло. Курс лечения состоит из 3 приемов в сутки, на протяжении 7 дней, а при необходимости его можно продлить. Для запущенных случаев можно готовить дополнительную порцию, настояв остатки жмыха с кипяченым молоком и процедив его.
Молоко и мед
Более легким, но не менее действенным средством для очистки легких, станет ежедневный прием перед сном 1 ст. теплого молока с добавлением 1 ч.л. меда. Чтобы не потерять полезные свойства продуктов, такую смесь не стоит кипятить, а следует подогреть на водяной бане примерно до 50 градусов. Курс лечения при этом не ограничен, и может длиться до полного устранения симптомов кашля.

Для курильщиков можно применить немного другой рецепт: вместо меда добавить капельку эвкалиптового или соснового масла, что дает эффект ингаляции.
Как видим, способов и рецептов очищения легких молоком достаточно. Благодаря этому, вам достаточно легко будет выбрать наиболее подходящий, оценив переносимость, доступность и действенность отдельных компонентов именно в вашем случае.
Способы очищения легких курильщика – Здоровье – Домашний
Овсяное очищение.
Целебные свойства овсяных зерен не имеют границ. Они также помогут очистить легкие от табачного никотина. Народными рецептами овсяного очищения пользовались еще наши прабабушки, таким образом, спасая своих мужчин от последствий «смока».
Рецепт овсяного очищения следующий: В ½ л молока добавьте 1 стакан зерен овса и доведите до кипения. Помешивая на слабом огне, выпарите полученную смесь вдвое. В результате должно остаться примерно ½ стакана густой светло-коричневой кашицы.
Не стоит думать, что вы справились с проблемой по очищению легких. Народные способы эффективны, но не всегда приятны – примерно через 7 дней вы можете наблюдать усиление кашля или одышки, с которым будет выходить зеленовато-серая мокрота. Не волнуйтесь, это означает, что ваши легкие начали очищаться.
Молочное очищение.
Достаточно действенно очищение легких молоком даже без применения овсяных зёрен. Теплое молоко освобождает легкие от слизи простудного типа, также облегчает дыхание. Конечно, сильных изменений данный способ не даст, зато аналогичные народные методы очень просты и приятны. Просто следует пить подогретое теплое молоко перед сном.
Отвар из фиалки и душицы.
Данный отвар является не просто очищением лёгких после курения. Он очищает реснитчатый эпителий, расположенный в дыхательных путях. Таким образом, в определенной степени можно смело утверждать, что похожие народные рецепты являются лечебными. Только не стоит думать, что попробовав полезного отвара, можно выкурить две пачки сигарет без вреда для здоровья. Данный отвар является всего лишь «глотком воздуха» для ваших легких.
Рецепт приготовления отвара: возьмите 1 ст.л. фиалки трехцветной и 1 ст.л. душицы. Залейте все ½ л кипятка и настаивайте 1 ч, плотно закрыв емкость с жидкостью.
Это один из самых простых и эффективных способов того, как прочистить легкие после курения в домашних условиях, так как готовый отвар нужно просто принимать 2-3 раза в сутки в теплом виде и без сахара. Главное преимущество данного метода – легкие очищаются от смол без отхаркивания. Если мокрота начала выходить – сразу же идите к врачу.
Ингаляцию для очищения легких можно проводить с помощью медицинских препаратов, а можно воспользоваться народными способами: вскипятите в кастрюле воду, уберите с огня и добавьте в кипяток 1 ч.л. эфирного масла. Наклонившись над кастрюлей, накройте голову полотенцем или покрывалом и вдыхайте пар ртом.
Данное очищение легких после курения следует проводить 1-2 недели по 1 разу в день. Процедуру желательно проводить перед сном, так как она хорошо расслабляет. Для ингаляции подойдут пихтовое или эвкалиптовое масло. Чтобы не возникло привыкания, масла можно применять поочередно.
Ингаляция с эфирными маслами также является прекрасной профилактикой заболеваний простуды.
Все перечисленные способы помогут вам очистить свои легкие после курения. Однако если вы продолжаете курить, данные процедуры необходимо будет проводить регулярно.
Очищает ли молоко легкие курильщика
Полезное действие молока не только помогает чистить организм от вредных элементов, но и способствуют очищению легких. Молоко содержит в себе много белка, аминокислоты и различные минералы. Активные минералы помогают восстановить кровь с лимфой. Потому его можно использовать, при отравлениях (противоядие), курильщикам после курения.

Полезное действие молока способствуют очищению легких
Рецепты для очищения легких молоком
Для приготовления смесей понадобится:
- цельный овес;
- молоко;
- сосновые шишки и смола.
Каждый из способов очищения дает свой положительный эффект и уменьшает в разы риск появления различных заболеваний.
Сосновые шишки
Рецепт на основе сосновых шишек с этим молочным продуктом отлично чистит легкие и подходит курильщикам и тем у кого хронический бронхит. В легких курильщика оседает большое количество никотина после курения, а чистка подобным методом его выводит.
Для приготовления настоя необходимо заранее подготовить сосновую смолу и хорошо промытые зеленые шишки. Смолу с шишками залить 0,5 литром горячего молока. Дать настояться не меньше 4 часов. Далее, настой процедить. Сосновые шишки промыть холодной проточной водой. Их можно применить еще дважды для приготовления настоя. Принимать следует натощак и дважды в день утром и вечером. Продолжительность курса очищения не более 2 месяцев.

Рецепт на основе сосновых шишек отлично чистит легкие
Овес
По древнему методу легкие очищали молоком с овсом. Курильщики этим способом выводили никотин. По этому рецепту необходимо стакан овса залить 0,5 литрами молока. Томить смесь на маленьком огне до тех пор, пока ее не станет в два раза меньше, регулярно помешивая. Готовый овес протирать через сито пока не образуется полстакана жидкости.
Принимать настой натощак, дважды в день. А остатки жмыха залить кипячёным молоком и пропустить через сито. Это будет дополнительная порция, которую следует принять при сильном загрязнении легких.
Продолжительность курса очищения овсом длится 7 дней. На начальном этапе возможны приступы кашля. При легочных заболеваниях, кашель способствует выведению остатков зелёной слизи. Этот метод можно использовать после курения, овес чистит легкие и выводит никотин.

Легкие очищают молоком с овсом
Молоко
Чтоб вывести слизь, никотин из легких, можно на ночь выпивать стакан молока с добавлением мёда или капли эфирного масла хвои. Этот метод также можно применить после курения. Молоко с добавками отлично чистит легкие от никотина.
Противопоказания к применению
У любых методов очищения существует ряд противопоказаний, особенно если это применение народных рецептов, потому следует соблюдать четкую дозировку всех компонентов.
Нельзя чистить легкие молоком тем, у кого лактозная недостаточность, болезни почек и индивидуальная чувствительность к применяемым компонентам. Очищение молоком имеет один минус — приготовление специфических очистительных средств.
Все способы очищения молоком подходят курильщикам. Так как после курения никотин оседает на стенках легких, тем самым загрязняя их. Если нет возможности избавиться от такой пагубной привычки, то хоть раз в полгода следует проводить подобные очищения. Они помогут предупредить заболевания дыхательной системы, и уменьшает риск онкологических заболеваний. Наше здоровье в наших руках.
Как молоко очищает легкие курильщика
Есть множество народных методов очищения организма от слизи и вредных веществ, но практика показывает, что молоко очищает легкие максимально надежно, безвредно и безболезненно. Ведь оно содержит только полезные и легко усваиваемые вещества, благодаря чему благотворно влияет на все внутренние процессы, в частности на выведение токсинов и слизи из легких.

Помощь молока при очистке легких
Очистительная терапия может понадобиться как заядлому курильщику или человеку с болезнями дыхательных путей, так и простому обывателю, который стремится поправить собственное здоровье. Ведь причинами скопления слизи в легких могут быть:
- курение;
- простуды, бронхит, пневмония, и другие заболевания органов дыхания;
- лекарственный препараты;
- загрязненный воздух;
- испарения химикатов с поверхностей пластиковых и других бытовых предметов;
- нерациональное питание и употребление вредных продуктов, и проч.
В результате на слизистых бронхиального дерева скапливается большое количество секрета железистого эпителия в виде слизи, который является ответной реакцией на токсины, раздражающие бронхи. Чаще всего провоцирующие секрецию вещества попадают в легкие из внешней среды, но могут быть и продуктами распада метаболических процессов внутри организма.Это может стать причиной развития заболеваний органов дыхания. В свою очередь ухудшение функционирования бронхолегочной системы может привести к функциональным нарушениям нервной системы и системы кровообращения, а впоследствии – к гипоксии и кислородному голоданию внутренних органов.
Полный курс лечения молоком по особому рецепту поможет избавиться от таких проблем. Первыми признаками выведения токсичных веществ из легких станет сильный и длительный кашель с отхаркиванием вязкой мокроты специфического цвета, одышка. Исчезновение этих симптомов будет сигнализировать о полном очищении легких.
Противопоказания к применению
Увы, но такой полезный и вкусный способ избавления от токсинов в легких будет помогать далеко не всем. Использование молока имеет и свои противопоказания, среди которых:

- лактозная и лактазная недостаточность, при которой в первом случае у человека нет достаточного количества фермента, расщепляющего в кишечнике углевод лактозу на глюкозу и галактозу, а во втором – организм не способен усваивать молочный сахар, его потребление приводит к расстройству желудка, встречается у 15% населения;
- склонность к аллергии, в частности непереносимость молочных продуктов, которая может привести к зуду и сыпи на коже, тошноте, рвоте и другим проблемам с желудком;
- болезни почек, в том числе склонность к образованию в них фосфатных камней;
- кальциноз, при которой соли кальция становятся частью сосудистой стенки, делая ее хрупкой и ломкой;
- атеросклероз или риск его развития, который увеличивается после 50 лет, требует ограничить употребление молока в больших количествах;
- индивидуальная чувствительность к компонентам, которые добавляются по рецепту.
При наличии таких заболеваний от терапии молоком следует отказаться, и даже при крайней необходимости строго ограничивать его употребление.
Рецепты для очищения
Существует множество методик очистки легких, основанных на использовании молока. Но наиболее действенными считаются:
- молодые шишки и смола сосны в молоке;
- цельнозерновой овес, желательно неочищенный;
- мед;
- эфирное масло эвкалипта или сосны.
Чистить организм рекомендуется строго по рецепту, чтобы не появилось нежелательных реакций, и польза была максимальной.
Сосновое молоко
Готовится по довольно простому рецепту, в котором нам понадобится:
- частичка сосновой смолы;
- три зеленые шишки;
- 0,5 л горячего молока.

Шишки вымыть и подготовить смолу, а затем залить горячим молоком и настаивать в герметичной посуде на 3-4 часа. Полученную смесь процедить, а шишки промыть – их можно будет использовать снова. Пить сосновое молоко по 1 стакану 2 раза в день: утром натощак и вечером, курс можно продлить до 1-3 месяцев.
Молоко по этому рецепту позволяет быстро и эффективно избавиться от никотина в легких курящего человека, а также от слизи у людей, которые болеют хроническим бронхитом, астмой, пневмонией, или же обычными простудными заболеваниями.
Овес и молоко
Овес в комплексе с молоком деликатно, и в то же время эффективно выводит никотин, слизь и различные токсины из легких. Такая терапия попутно позволит улучшить работу органов пищеварения, и стимулировать обмен веществ.

Для приготовления смеси нужно взять:
- 1 ст. овсяных зерен;
- 0,5 л молока.
Все смешать и томить на минимальном огне, пока количество молока не станет вдвое меньше, а затем процедить. Выйдет около 0,5 ст. густой сладковатой жидкости коричневатого цвета. Ее выпивают за 1 прием, за полчаса до еды.
При возникновении легочной инфекции можно применить доработанный рецепт. Для этого 1 стакан овсянки час варить в 1 л молока, перетереть через сито и добавить в отвар 1 ч.л. меда и сливочное масло. Курс лечения состоит из 3 приемов в сутки, на протяжении 7 дней, а при необходимости его можно продлить. Для запущенных случаев можно готовить дополнительную порцию, настояв остатки жмыха с кипяченым молоком и процедив его.
Молоко и мед
Более легким, но не менее действенным средством для очистки легких, станет ежедневный прием перед сном 1 ст. теплого молока с добавлением 1 ч.л. меда. Чтобы не потерять полезные свойства продуктов, такую смесь не стоит кипятить, а следует подогреть на водяной бане примерно до 50 градусов. Курс лечения при этом не ограничен, и может длиться до полного устранения симптомов кашля.

Для курильщиков можно применить немного другой рецепт: вместо меда добавить капельку эвкалиптового или соснового масла, что дает эффект ингаляции.
Как видим, способов и рецептов очищения легких молоком достаточно. Благодаря этому, вам достаточно легко будет выбрать наиболее подходящий, оценив переносимость, доступность и действенность отдельных компонентов именно в вашем случае.
Ни для кого не секрет, что курение оказывает негативное влияние на организм в целом, но особенно сильно в этом случае страдают легкие.
Табачный дым содержит множество вредных веществ, которые могут спровоцировать развитие серьезных заболеваний.
Вне зависимости от того было ли принято решение избавиться от пагубной привычки или нет, легкие нуждаются в дополнительной помощи.
Из статьи вы узнаете
Очищает ли молоко легкие после курения?
Терапевтический курс молоком позволит ускорить выведение токсических веществ из организма. Его систематическое употребление способствует усилению сопротивляемости к различным заболеваниям, активизирует защитные механизмы, помогает противостоять неблагоприятным условиям внешней среды.
Что свидетельствует о том, что легкие чистятся?
 Основной признак, указывающий на активизацию процесса очищения легких, это кашель, сопровождающийся выделением мокроты. Наличие симптома свидетельствует о том, что вредоносные вещества начали выводиться из организма.
Основной признак, указывающий на активизацию процесса очищения легких, это кашель, сопровождающийся выделением мокроты. Наличие симптома свидетельствует о том, что вредоносные вещества начали выводиться из организма.
Также характерным признаком выступает уменьшение одышки. Это говорит о том, что кровь насыщается кислородом, а содержание в ней угарного газа постепенно снижается.
Людям, у которых не получается отказаться от пагубной привычки, рекомендуется дважды в год проводить мероприятия по очищению организма от никотиновых скоплений. Это позволит улучшить общее состояние, снизит выраженность отдышки и кашля.
Мнение специалистов об этом
По мнению большинства специалистов, никакие процедуры не помогут ускорить процесс очищения легких. Только время является единственным помощником в этом деле. То есть с момента отказа от курения орган самостоятельно начинает очищаться и восстанавливаться без дополнительной помощи.
Что касается молока, то врачи-токсикологи утверждают, что его лечебное действие на легкие сильно преувеличенно. При взаимодействии с желудочным соком продукт створаживается и абсорбирует токсические вещества исключительно в органах пищеварения. Это способствует улучшению общего состояния не более.
Однако положительные отзывы людей, опробовавших этот метод на себе, свидетельствуют о том, что молоко не такой уж и бесполезный продукт.
Польза козьего молока для курильщиков
 Козье молоко, является одним из самых распространенных способов очищения легких от токсинов. Это уникальный продукт отличается множеством полезных свойств. Его применение способствует восстановлению поврежденных тканей не только при курении, но и при воспалительных процессах и даже туберкулезе.
Козье молоко, является одним из самых распространенных способов очищения легких от токсинов. Это уникальный продукт отличается множеством полезных свойств. Его применение способствует восстановлению поврежденных тканей не только при курении, но и при воспалительных процессах и даже туберкулезе.
В его составе содержится значительно больше биологически активных веществ, необходимых человеческому организму. Употребление козьего молока обеспечивает такие положительные действия:
- улучшение состояния ногтей и зубов;
- нормализация работы органов пищеварительной системы;
- стабилизация психоэмоционального состояния;
- активизация метаболических процессов;
- очищение организма от токсинов;
- восстановление функциональности почек и печени.
Кроме этого, молочный продукт обладает антибактериальными свойствами, благоприятно влияет на регенеративные процессы в тканях, производит общеукрепляющий эффект.
Как очистить молоком легкие? Рецепты и рекомендации
В своем арсенале народная медицина имеет множество рецептов для очищения легких, в которых главным компонентом выступает молоко. Далее расскажем о пяти наиболее действенных рецептах.
Сосновое молоко
Средство очищает легкие и бронхи, может использоваться для профилактики развития астмы, а также при различных заболеваниях дыхательной системы.
Для его приготовления необходимо небольшой кусок сосновой смолы и 3 зеленые шишки залить 0,5 л кипящего молока. Оставить настаиваться на 3-4 часа. Перед приготовлением шишки следует хорошенько промыть под проточной водой.
По истечении времени отвар процеживается через марлевый отрез. Готовое средство принимать по 1 стакану дважды в сутки перед употреблением пищи.
Молоко и овес
 Овес содержит в себе множество полезных микроэлементов, способствующих выведению слизи и токсинов из организма. В совокупности ингредиенты дополняют и усиливают действие друг друга.
Овес содержит в себе множество полезных микроэлементов, способствующих выведению слизи и токсинов из организма. В совокупности ингредиенты дополняют и усиливают действие друг друга.
Приготовить средство можно следующим образом: 1 стакан зерен овса залить 0,5 л вскипяченного молока, полученную смесь варить на небольшом огне до тех, пор, пока количество жидкости не уменьшится вдвое. Готовая смесь должна иметь коричневатый оттенок, густую консистенцию, немного сладковатую на вкус. Принимать ее следует три раза в день до еды.
Молоко с медом
Одним из самых легких, но действенных способов очищения легких, является употребление 1 стакана молока с добавлением 1 ч. ложки меда.
Продолжительность терапевтического курса неограниченна. Использовать средство можно до тех пор, пока полностью исчезнут симптоматические проявления.
Бальзам с живицей с козьим молоком
Кроме прочего, добиться положительного эффекта можно применяя бальзам с живицей (сосновой смолой). Для усиления лечебных свойств средство следует запивать козьим молоком.
Приготовить его можно взяв в равных частях смолу сосны, мед, пчелиный воск и оливковое масло холодного отжима. Все компоненты смешиваются и растапливаются на водяной бане до получения однородной массы.
Готовый бальзам принимается до употребления пищи по 1 ч. ложке, запивая стаканом козьего молока.
Напиток на основе козьего молока с маслом
Хороший терапевтический эффект наблюдается при употреблении козьего молока с добавлением 1 ч. ложки сливочного масла и небольшого количества соды.
Такое средство оказывает обволакивающее действие, смягчает слизистую оболочку, улучшает отхождение слизи, отделяемой при кашле.
Употребление напитка может спровоцировать усиление влажного кашля, особенно в утреннее время, что является естественным процессом, поэтому не должно вызывать беспокойств.
Противопоказания к очистке
Несмотря на несомненную пользу молока, все же его употребление имеет некоторые ограничения. Запрещено прибегать к подобной терапии людям, у которых отмечаются такие состояния:

- непереносимость лактозы;
- аллергическая предрасположенность;
- повышенная чувствительность к отдельным компонентам, входящим в рецепты;
- недостаток пищеварительных ферментов;
- желчнокаменная болезнь;
- кальциноз;
- атеросклероз;
- наличие злокачественных новообразований;
- воспалительные заболевания органов пищеварительной системы.
Кроме этого, не рекомендуется использовать данный метод пациентам преклонного возраста, детям до 12 лет, а также во время беременности и в период лактации.
Как еще очистить легкие после курения?
Человеческий организм – удивительный механизм, способный самостоятельно справиться с последствиями практически любого заболевания. Даже самый заядлый курильщик, приложив немного усилий, сможет помочь своим легким очиститься от многолетних отложений. Для этого достаточно придерживаться некоторых рекомендаций:
- Обильный питьевой режим. Ежедневное употребление 2-2,5 л очищенной воды поможет растворить токсины и ускорить их выведение из организма. Такой же эффект дает и зеленый чай.
- Здоровое питание. Следует исключить жареные, копченые, острые блюда. Также для получения желаемых результатов необходимо отказаться от употребления алкогольных напитков. Важно обогатить рацион питания овощами и фруктами, полезно употреблять свежие соки, продукты из отрубей, лук, чеснок.
- Банные процедуры. Традиционная парилка благоприятно влияет на дыхательную систему в целом. Подобного рода процедуры способствуют ускорению выведения мокроты. Вдыхаемые пары разжижают слизистый секрет, тем самым облегчая его отхождение. Таким образом, легкие быстрее очищаются от никотиновых скоплений.
- Ингаляции. На протяжении первых двух недель, с момента отказа от пагубной привычки, рекомендуется ежедневно проводить ингаляционные процедуры. Для ингаляций можно использовать лечебные травы, обладающие очищающими свойствами, такими как: мята, можжевельник, полынь, ромашка. Такие лечебные мероприятия оказывают положительное воздействие на состояние слизистой, способствуют снижению вязкости мокроты, улучшают ее отхождение.
- Спорт. Помочь организму быстрее справиться с последствиями табакокурения помогут физические нагрузки. Это могут быть как пешие прогулки, так и усиленные тренировки, плавание или бег. Регулярная физическая активность поможет ускорить процесс выведения вредных веществ.
Заключение
Способов очищения легких после курения существует немалое количество, употребление молока относится к числу самых распространенных.
Многообразие рецептов позволяет выбрать наиболее подходящее средство для себя, исходя из индивидуальных особенностей организма, лечебного эффект, доступности. Важно помнить, что только грамотный подход к делу позволит добиться положительного результата.
Полезное действие молока не только помогает чистить организм от вредных элементов, но и способствуют очищению легких. Молоко содержит в себе много белка, аминокислоты и различные минералы. Активные минералы помогают восстановить кровь с лимфой. Потому его можно использовать, при отравлениях (противоядие), курильщикам после курения.

Полезное действие молока способствуют очищению легких
Рецепты для очищения легких молоком
Для приготовления смесей понадобится:
- цельный овес;
- молоко;
- сосновые шишки и смола.
Каждый из способов очищения дает свой положительный эффект и уменьшает в разы риск появления различных заболеваний.
Сосновые шишки
Рецепт на основе сосновых шишек с этим молочным продуктом отлично чистит легкие и подходит курильщикам и тем у кого хронический бронхит. В легких курильщика оседает большое количество никотина после курения, а чистка подобным методом его выводит.
Для приготовления настоя необходимо заранее подготовить сосновую смолу и хорошо промытые зеленые шишки. Смолу с шишками залить 0,5 литром горячего молока. Дать настояться не меньше 4 часов. Далее, настой процедить. Сосновые шишки промыть холодной проточной водой. Их можно применить еще дважды для приготовления настоя. Принимать следует натощак и дважды в день утром и вечером. Продолжительность курса очищения не более 2 месяцев.

Рецепт на основе сосновых шишек отлично чистит легкие
По древнему методу легкие очищали молоком с овсом. Курильщики этим способом выводили никотин. По этому рецепту необходимо стакан овса залить 0,5 литрами молока. Томить смесь на маленьком огне до тех пор, пока ее не станет в два раза меньше, регулярно помешивая. Готовый овес протирать через сито пока не образуется полстакана жидкости.
Принимать настой натощак, дважды в день. А остатки жмыха залить кипячёным молоком и пропустить через сито. Это будет дополнительная порция, которую следует принять при сильном загрязнении легких.
Продолжительность курса очищения овсом длится 7 дней. На начальном этапе возможны приступы кашля. При легочных заболеваниях, кашель способствует выведению остатков зелёной слизи. Этот метод можно использовать после курения, овес чистит легкие и выводит никотин.
Легкие очищают молоком с овсом
Молоко
Чтоб вывести слизь, никотин из легких, можно на ночь выпивать стакан молока с добавлением мёда или капли эфирного масла хвои. Этот метод также можно применить после курения. Молоко с добавками отлично чистит легкие от никотина.
Противопоказания к применению
У любых методов очищения существует ряд противопоказаний, особенно если это применение народных рецептов, потому следует соблюдать четкую дозировку всех компонентов.
Нельзя чистить легкие молоком тем, у кого лактозная недостаточность, болезни почек и индивидуальная чувствительность к применяемым компонентам. Очищение молоком имеет один минус — приготовление специфических очистительных средств.
Все способы очищения молоком подходят курильщикам. Так как после курения никотин оседает на стенках легких, тем самым загрязняя их. Если нет возможности избавиться от такой пагубной привычки, то хоть раз в полгода следует проводить подобные очищения. Они помогут предупредить заболевания дыхательной системы, и уменьшает риск онкологических заболеваний. Наше здоровье в наших руках.
Как очистить легкие после курения
Всем известно, что курение сильно вредит здоровью людей, которые зависимы от сигарет. Особенно большому риску подвержены легкие. Дым, который вдыхают курильщики, обжигает слизистую оболочку дыхательных путей. В этом дыме содержатся токсины и другие вредные вещества, которые могут стать причиной возникновения различных болезней.
Легкие курильщика принимают ужасный вид, они приобретают темный цвет, наполняются слизью, а мелкие сосуды и вовсе закупориваются. Все эти последствия курения нарушают работу дыхательной системы, вызывают хрипы, кашель, одышку.
Если ты решился избавиться от этой пагубной привычки, твоим легким всё равно требуется дополнительная помощь, потому что токсины далеко не сразу выводятся из организма. Ниже приведено 4 эффективных способа, которые помогут тебе очистить легкие после курения.
Очищение легких
- Овсяное очищение
Овсянка в сочетании с молоком поможет тебе вывести из организма токсины. Для этого залей один стакан овсяных зерен 0,5 литра свежего молока, после этого прокипяти. Пускай половина молока упарится на медленном огне, но не забывай в это время помешивать.В результате у тебя должно получиться около половины стакана жидкой кашицы светло-коричневого цвета. Употребляй ее за один раз в теплом виде ежедневно за 30 минут до приема пищи. Уже через 5–7 дней начнется очищение легких. Тебя может беспокоить кашель, а также могут отходить зеленые или серые мокроты в виде плотных сгустков.
- Отвар из душицы и фиалки
Отвар этих растений стимулирует реснитчатый эпителий, который находится в дыхательных путях. Для приготовления отвара залей одну ст. ложку фиалки трехцветной и одну ложку душицы 0,5 л кипящей воды. Настаивай отвар около одного часа, накрыв смесь полотенцем.
Употребляй этот настой в теплом виде несколько раз в день, но не добавляй в него сахар. Если ты будешь употреблять этот отвар регулярно, твои легкие быстро очистятся от смол и мокрот без отхаркивающего эффекта.
- Ингаляции
Ингаляции также являются эффективным способом очищения легких от токсинов, которые остаются в органах дыхания после курения. Ингаляции необходимо делать следующим образом: наполни эмалированную кастрюлю водой и поставь на плиту. Когда вода закипит, уменьши огонь и добавь в воду одну чайную ложечку соснового, майоранового или эвкалиптового эфирного масла, после чего накрой голову полотенцем, наклонись над кастрюлей и наслаждайся ароматным паром около 5–10 минут. Дыши только ртом, делая полные выдохи и вдохи.Такие ингаляции нужно делать ежедневно на протяжении двух недель.
- Молоко
Молоко является самым известным способом очищения легких от токсинов. Пей ежедневно перед сном теплое молоко, а чтобы усилить эффект, добавляй в него чайную ложку жидкого мёда или капельку хвойного эфирного масла. Так ты сможешь избавиться от слизи в легких.
Ты еще куришь? Быстрее избавляйся от этой привычки, которая вредит твоему и здоровью и здоровью твоих близких. А эти 4 способа помогут тебе очистить легкие, когда ты перестанешь быть курильщиком!
Автор статьи
Редакция «Так Просто!»
Это настоящая творческая лаборатория! Команда истинных единомышленников, каждый из которых специалист в своем деле, объединенных общей целью: помогать людям. Мы создаем материалы, которыми действительно стоит делиться, а источником неиссякаемого вдохновения служат для нас любимые читатели!




 Колдрекс бронхо – сироп, в состав которого входит гвайфенезин, безопасный для ребенка и матери. Он не содержит красителей и других вредных добавок. Однако, если кашель не проходит при его применении, нужно обратиться к врачу за назначением другого лекарства. Также стоит исключить его самостоятельное применение.
Колдрекс бронхо – сироп, в состав которого входит гвайфенезин, безопасный для ребенка и матери. Он не содержит красителей и других вредных добавок. Однако, если кашель не проходит при его применении, нужно обратиться к врачу за назначением другого лекарства. Также стоит исключить его самостоятельное применение. Хлоргексидин – раствор 0, 1 %, имеет слегка горьковатый вкус, не обладает свойством всасываться в кровь, поэтому лекарство не попадает в организм малыша. Препарат эффективный при фарингите и ангине, используется в качестве раствора для полоскания горла в неразведенном виде. Средство имеет один немаловажный недостаток – после него на некоторое время на зубах остается темный налет.
Хлоргексидин – раствор 0, 1 %, имеет слегка горьковатый вкус, не обладает свойством всасываться в кровь, поэтому лекарство не попадает в организм малыша. Препарат эффективный при фарингите и ангине, используется в качестве раствора для полоскания горла в неразведенном виде. Средство имеет один немаловажный недостаток – после него на некоторое время на зубах остается темный налет.