11 возможных причин, 3 способа избавиться
Если после приема пищи вас начало тошнить, появилась рвота, необходимо разобраться, с чем связано чувство дискомфорта. Эти симптомы могут говорить, как о безобидной причине, так и о наличии серьезного заболевания.
Возможные причины
Рвоту после еды нельзя назвать естественным состоянием. Это отклонение от нормы. Но в некоторых ситуациях ее появление не так опасно.
- Переедание, большое количество жирной или жареной пищи. Если вы съели слишком много или пища была тяжелой, органы ЖКТ вынуждены работать в усиленном режиме. Организм не успевает выработать необходимые ферменты, без которых невозможна переработка пищи. Она застаивается, что провоцирует брожение, скопление газов, тошноту и рвоту. Переедать вредно, лучше отказаться от этой привычки. Если вы съели слишком много, выпейте ферментные препараты: Алмагель, Фестал, Мезим, а потом прилягте в удобной позе и расслабьтесь.
- Активность после приема пищи. После сытного обеда, завтрака или ужина нельзя заниматься спортом, делать упражнения, прыгать и бегать. Лучше спокойно посидеть, а иначе желудок будет давить на диафрагму, появятся неприятные ощущения.
- Крепкий кофе на голодный желудок. В кофе присутствуют хлорогеновые кислоты, которые провоцируют активную выработку желудочного сока. Эта кислота, также, как и соляная, содержащаяся в желудочном соке, раздражают стенки желудка, что может стать причиной тошноты. Если пить кофе каждый день натощак, можно заработать язву желудка. Любителям этого напитка лучше пить его после завтрака, добавив немного молока или сливок.
- Беременность. Токсикоз в первой половине беременности появляется у 70% женщин. Их мутит от запахов пищи, пропадает аппетит, мучает рвота. Сам по себе токсикоз не опасен и проходит на 14 неделе, но, если рвет более 5 раз в день, женщина стремительно худеет, стоит сообщить об этом врачу, который ведет беременность.
- Страх и тревога. Стресс тоже может быть причиной появления тошноты. Если тошнит не сильно, рвоты нет и только в тот момент, когда человек переживает сильный стресс, а в течение часа все неприятные симптомы проходят, лечиться не обязательно. Когда причиной появления тошноты являются неврозы, панические атаки, необходимо посетить психотерапевта или психиатра, который поможет справиться с этими заболеваниями.
- Побочный эффект от приема некоторых лекарств. Часто тошнит от противоревматических препаратов: Лефлуномида, Метотрексата. Неприятные ощущения могут появиться после приема НПВС и некоторых антидепрессантов: Венлафаксина, Дулоксетина. Чтобы справиться с тошнотой, пейте все назначенные препараты после еды. Ешьте не менее 5 раз в день, питайтесь полезной пищей, между приемами пейте больше воды. Также помогает лимонная вода или напиток с имбирем.
- Глистная инвазия. Гельминты живут в организме человека и отравляют его продуктами своей жизнедеятельности, поэтому появляется тошнота или рвота. Также она возникает после приема токсичных противоглистных средств. Чтобы справиться с гельминтозом, обратитесь к паразитологам. Они назначат специальные медикаменты, которые помогут уничтожить паразитов.
Симптом заболевания
Есть заболевания, одним из симптомов которых является тошнота с рвотой, которые дают о себе знать после еды. Основные заболевания, при которых этот симптом встречается чаще всего.
Отравление испорченными продуктами
Отравления могут быть токсическими, когда в организм попадают яды, тяжелые металлы, красители. Причиной такого отравления могут стать ядовитые растения или грибы, химические вещества. Выделяют и инфекционные отравления, которые вызывают вирусы и микробы. Такой вид называют токсикоинфекцией. Признаки такого отравления появляются через 1-6 часов после еды. Кроме тошноты и рвоты дают о себе знать следующие симптомы:
- температура;
- живот болит и вздувается, диарея;
- холодный пот;
- давление падает.

При пищевом отравлении нужно промыть желудок, вызвав искусственную рвоту. Потом принять энтеросорбенты: Смекту, активированный уголь, Энтеросгель. Чтобы не было обезвоживания, постоянно пить, в том числе и Регидрон. Лучше отказаться от пищи, полежать, дожидаясь прихода врача. При отравлении обратиться к терапевту.
Профилактика отравления:
- не ешьте просроченные продукты и те, у которых почти истек срок годности;
- не покупайте продукты с вмятинами на упаковке, у которых нарушена целостность упаковки;
- если изменился цвет и запах продукта, от него лучше отказаться.
Болезни органов пищеварения
Часто причиной появления тошноты становятся заболевания ЖКТ: гастродуоденит, гастрит, язва желудка.
Гастрит – это воспаление слизистой желудка. Есть несколько видов гастрита, но у каждого из них наблюдаются характерные симптомы: боль в верхней части живота, отрыжка, рвота.
Гастродуоденит – это одновременное воспаление желудка и 12-перстной кишки. Симптомы заболевания: постоянная слабость, утомляемость, кожа становится бледной, быстро снижается вес. Через несколько часов после еды возникает ноющая боль в животе, которая сопровождается тошнотой, отрыжкой, иногда рвотой.
При язве желудка появляются язвенные дефекты. Боль возникает сразу после приема пищи. Характерный симптом – рвота, приносящая облегчение. У многих появляется изжога, метеоризм, тяжесть в желудке.
Если неприятные ощущения появились из-за проблем с ЖКТ, необходимо посетить гастроэнтеролога. Он назначит ряд обследований, и если диагноз подтвердится, порекомендует соблюдать диету и принимать лекарственные препараты.

Самостоятельно избавиться от этих серьезных заболеваний не получится, т.к. необходимо провести гастроскопию, выяснить причину появления болезни. Такие же симптомы могут появиться при холецистите, панкреатите, поэтому назначать лекарственные препараты до обследования нельзя.
Профилактика болезней ЖКТ:
- правильное питание;
- избегать стрессовых ситуаций, по возможности посещать психолога;
- отказаться от вредных привычек;
- прием лекарственных препаратов только по рекомендации врача.
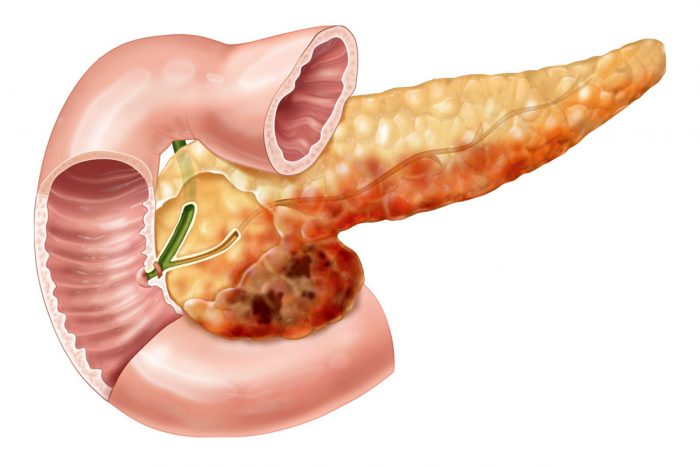
Заболевания поджелудочной железы
Воспаление поджелудочной железы называют панкреатитом. Он бывает острым и хроническим.

Симптомы острой формы:
- постоянная боль в животе;
- икота;
- отрыжка;
- частая рвота с примесью желчи, после нее легче не становится;
- кашицеобразный пенистый стул с неприятным запахом.
При хронической форме симптомы менее выражены, но тоже беспокоит боль, после жирной пищи появляется рвота, тошнит, больной быстро худеет.
Самостоятельно справиться с заболеванием не получится, острую форму болезни лечат в стационаре. Пациенту назначаются лекарственные препараты и строгая диета. При появлении признаков болезни нужно обратиться к терапевту, он направит к гастроэнтерологу. Чтобы не беспокоил панкреатит, важно правильно питаться. Лучше отказаться от спиртного, жирной пищи, особенно опасно их сочетание.
Заболевания желчного пузыря
Холецистит – воспалительное заболевание желчного пузыря. При хроническом холецистите бывают следующие симптомы, появляющиеся в период обострения:
- боль в правой части живота после тяжелых физических нагрузок или стресса, неправильного питания;
- слабость;
- потливость;
- бессонница;
- неврозоподобное состояние;
- рвота с примесью желчи;
- вздутие живота;
- нарушение стула;
- незначительное повышение температуры;
- горькая отрыжка.

Если период обострения прошел, симптомы пропадают, но остается чувство дискомфорта в животе, тошнота и расстройство стула.
При появлении неприятных симптомов посетите гастроэнтеролога. Он назначит обследования, диету и лекарства.
Если образуются камни в желчном пузыре или желчных протоках, диагностируют желчнокаменную болезнь. После острых, жареных, пряных, жирных продуктов или алкоголя может появиться печеночная колика – сильная боль под правым ребром.
Также беспокоит рвота, которая не приносит облегчения, может повыситься температура. При появлении этих симптомов необходимо посетить гастроэнтеролога. Он назначит лечение, порекомендует диету. Профилактика заболеваний желчного пузыря – правильное питание, отказ от алкоголя, активный образ жизни.
Как избавиться от тошноты
Тошнота – это не болезнь, а симптом. Чтобы избавиться от нее, нужно вылечить основное заболевание, а для постановки точного диагноза пройти обследование.
Таблетки, которые помогут справиться с приступами тошноты, должен выписывать только врач, самостоятельно принимать их не стоит.
Но, чтобы облегчить свое состояние, можно использовать народные средства от тошноты:
- Листья мяты и мелиссы. Возьмите 2 ст. ложки высушенных листьев мяты или мелиссы и залейте их стаканом кипятка. Настаивайте полчаса. Сначала выпиваем полстакана напитка, через час – оставшуюся часть. Можно пить перед каждым приемом пищи по полстакана.
- Семена укропа. Поможет, если тошнота появилась из-за расстройства желудка. Возьмите 1 ч.л. семян укропа, залейте их 1 кружкой кипятка. Поставьте смесь на огонь и доведите до кипения. Процедить и выпить.
- Зеленый чай. Если вас мучает тошнота, в течение дня пейте зеленый чай, станет легче.

Тошнота после еды – это не норма, а тревожный симптом. Иногда она говорит о наличии серьезных заболеваний, особенно если есть и другие признаки: боль, слабость, температура. Тогда стоит показаться врачу, т.к. своевременное лечение поможет избавиться от болезни до появления осложнений, вылечить которые намного сложнее. Если тошнота появилась из-за отравления, переедания, тревоги, важно правильно питаться, не заниматься спортом сразу после приема пищи, контролировать эмоциональный фон.
Тошнота после еды — причины и профилактика
 Тошнота – мучительное болезненное чувство в области желудка, сопровождаемое рвотными позывами. В основном возникает тошнота после еды, причины могут быть различные. Частое проявление такого симптома свидетельствует о сбое функционирования желудочно-кишечного тракта или о наличие других заболеваний.
Тошнота – мучительное болезненное чувство в области желудка, сопровождаемое рвотными позывами. В основном возникает тошнота после еды, причины могут быть различные. Частое проявление такого симптома свидетельствует о сбое функционирования желудочно-кишечного тракта или о наличие других заболеваний.
Тошнота – причины
Гастрит или язвенная болезнь желудка. При данных заболеваниях тошнота проявляется после употребления пищи. Также может возникать изжога и тяжесть в животе. Диагноз поставит только доктор после необходимых исследований. В любом случае стоит исключить из рациона жирную, жаренную и острую пищу.
- Заболевание желчного пузыря. Больные с этим заболеванием дополнительно ощущают привкус горечи и боль под ребрами с правой стороны.
- Воспаление в почках. Часто тошнота заканчивается рвотой. Нарушается мочеиспускание и появляются болезненные ощущения в пояснице.
- Гипертония. При таком заболевании тошнота проявляется по утрам. У людей с подобной болезнью часто наблюдается покраснение лица, отечность, головокружения.
- Аппендицит. Здесь тошнота дополняется болью внизу живота справа и повышением температуры.
- Инфаркт и острая сердечная недостаточность. При подобных болезнях синдром тошноты остается даже после рвоты. При этом присутствуют и такие признаки: неестественно бледная кожа, отрыжка с икотой, боль вверху живота, чувство удушья.
- Сбой в работе вестибулярного аппарата. От смены положения тела может возникнуть сильное головокружение и тошнота. Появляется шум в ушах, звездочки перед глазами, теряется равновесие.
 Отравление или инфекция. Спустя какое-то время после приема пищи появляется тошнота, рвота, слабость, головокружение, резь в области пупка. Здесь необходимо незамедлительно принимать меры, потому что может начаться обезвоживание организма. Сначала нужно выпить большое количество жидкости для того, чтобы вызвать рвоту. После очищения желудка требуется пополнить запас жидкости. Хорошо пить воду, зеленый чай, морсы, можно принять активированный уголь. Если рвоту остановить не получается и в ней стала наблюдаться желчь, необходимо немедленно обратиться в службу скорой помощи. Это свидетельствует о серьезной кишечной инфекции.
Отравление или инфекция. Спустя какое-то время после приема пищи появляется тошнота, рвота, слабость, головокружение, резь в области пупка. Здесь необходимо незамедлительно принимать меры, потому что может начаться обезвоживание организма. Сначала нужно выпить большое количество жидкости для того, чтобы вызвать рвоту. После очищения желудка требуется пополнить запас жидкости. Хорошо пить воду, зеленый чай, морсы, можно принять активированный уголь. Если рвоту остановить не получается и в ней стала наблюдаться желчь, необходимо немедленно обратиться в службу скорой помощи. Это свидетельствует о серьезной кишечной инфекции.- Сотрясение мозга. Если после травмы головы наблюдается тошнота и головокружение, обязательно нужно обратиться к доктору.
- Прием лекарственных препаратов. Нужно внимательно читать аннотацию приобретаемых препаратов, у многих из них есть побочный эффект тошнота. Как правило, это антибиотики, противовоспалительные средства, препараты железа и другие.
- Стресс. При сильном эмоциональном волнении человека начинает тошнить. При глубоком дыхании идет снижение адреналина и тошнота исчезает.
- При менингите. Чувство тошноты сопровождается сильной болью в затылке и высокой температурой.
- Голод. Резко падает сахар в крови. Это и провоцирует тошноту.
- Сладкая еда. Хорошо помогает снять синдром кусочек несладкого фрукта.
- Опухоли. Длительная тошнота в совокупности со рвотой могут стать сигналом наличия злокачественных опухолей.
- Беременность. Обычно синдром тошноты проявляется в первые три месяца беременности, потом проходит. Следует отметить, что это чувство испытывают далеко не каждая беременная женщина.
Причины тошноты у женщин
Можно выделить ряд причин появления тошноты, связанных с физиологическим состоянием женщины. При климаксе она может испытывать тошноту. Симптомы климакса проявляются в приливах. Повышается потоотделение, учащается сердцебиение и пульс, появляется головная боль. Перед таким приливом женщину начинает тошнить. Для облегчения состояния хорошо побыть на свежем воздухе, глубоко дышать. Уменьшить тошноту при климаксе помогает настойка пиона, валериана, иногда врач назначает гормональные препараты.
В пожилом возрасте женский организм может испытывать чувство тошноты. Причиной могут являться сердечно-сосудистые заболевания, болезни пищеварительных органов, неврологические заболевания, сахарный диабет, последствия инсульта, неправильное питание, отсутствие налаженного режима дня.
 Тошнота при беременности. В таком состоянии не стоит пить таблетки. Следует кушать часто небольшими порциями, воздержаться от вредных продуктов и как можно дольше гулять на свежем воздухе.
Тошнота при беременности. В таком состоянии не стоит пить таблетки. Следует кушать часто небольшими порциями, воздержаться от вредных продуктов и как можно дольше гулять на свежем воздухе.
Часто женщину тревожит тошнота вместо месячных. Здесь кроются разные причины. Это может быть беременность. Чтобы точно удостовериться можно пройти тест или посетить гинеколога.
Также причиной может стать изменение уровня содержания прогестерона в организме. Эндокринная система перестраивается, жидкость застаивается. Это все провоцирует набухание молочных желез, неприятные тянущие ощущения в груди и небольшое увеличение брюшной полости. Все эти симптомы в совокупности и провоцируют тошноту вместо месячных.
Зачастую тошнота у женщин наблюдается в совокупности с другими симптомами. Например, головокружение и тошнота. Как правило, основными причинами такого состояния могут быть:
- Остеохондроз шейного отдела;
- Патология глазных мышц. Сопровождается появлением звездочек перед глазами;
- Заболевание лабиринтит или болезнь меньера. Это вирусная инфекция, при которой наблюдается боль в ушной полости и нарушение слуха;
- Опухоль мозга. При такой болезни даже могут возникать слуховые галлюцинации.
Тошнота может сопровождаться головной болью. Такие симптомы чаще всего бывает при нарушении терморегуляции, когда резко меняется температура тела. Подобное проявление еще может наблюдаться при травмах шейного отдела и ушибах головы, когда резко меняется внутричерепное давление.
Также тошнота может возникнуть вместе с болью в животе. Такое может быть связано с почечной недостаточностью, грыжей, нарушением печени, отравлением и сбоем работы органов малого таза. Очень часто причиной тошноты и боли в животе бывает воспаление аппендикса. В таких случаях нужна быстрая госпитализация.
Также у женщин может проявляться тошнота, рвота и слабость одновременно. Чаще всего это происходит при отравлении или аллергии. Также подобное может возникнуть у женщин, которые зависят от метеорологической обстановки или сильно реагируют на колебания артериального давления. Кроме вышеописанных причин могут быть и иные.
Причины тошноты при беременности
Особенно остро при беременности проявляется тошнота утром в первом триместре. Иногда такая реакция может быть на резкие запахи. Лекарствами от такого состояния не избавиться, ведь в тот период необходимо думать о состоянии малыша, а лекарственные средства во время беременности нужно применять с особой осторожностью. К основным причинам тошноты можно отнести:
- Привычка неправильно питаться. Употреблять в своем рационе ненужные вредные продукты.
- Воспалительные процессы женских органов.
- Простудные заболевания.
- Стрессы
Со всеми этими проблемами поможет справиться гинеколог, но и самой женщине нужно постараться уменьшить эти неприятные симптомы. Необходимо принимать пищу регулярно в одни и те же часы. Перед едой и вечером совершать прогулки, отказаться от вредных привычек, спать, когда этого требует организм.
Чтобы подготовить желудок к пищеварению хорошо за полчаса до приема пищи выпить стакан теплой воды.
Не следует принимать пищу, которая вызывает тяжесть в желудке. Убрать из своего меню соленые, копченые, жареные вкусности.
Полностью исключить никотин и алкоголь. Их употребление не только негативно сказывается на развитие плода, но и усиливает токсикоз.
Двигаться лучше плавно размеренно, не совершать резких движений, иначе можно спровоцировать рвоту.
Не пребывать в душных помещениях с резкими запахами. Чаще проветривать квартиру.
Думать только о хорошем. В таком замечательном положении общаться исключительно с позитивными людьми.
Если все же утром тошнота стала подбираться, нужно не вставая с постели съесть сухарик, крекер или орешек, иногда спасает мятный чай.
Иногда женщину начинает тошнить, когда у нее пустой желудок. В этом случае даже легкий перекус облегчит состояние. Важно помнить, если тошнота у беременной женщины возникает во втором или третьем триместре, это не нормально. Тошнота не должна резко начинаться и резко проходить, это признак замершей беременности. Врач обязательно должен выяснить причину такого самочувствия.
Тошнота у детей
 Тошнота у детей может быть вызвана не только приемом некачественной пищи, но и быть связана с индивидуальными особенностями и нарушениями здоровья.
Тошнота у детей может быть вызвана не только приемом некачественной пищи, но и быть связана с индивидуальными особенностями и нарушениями здоровья.
- Это может быть переедание. Не следует давать ребенку слишком большие порции, не нужно заставлять его доедать все до конца, если он этого не хочет.
- Аллергия может спровоцировать тошноту. В этом случае аллерголог подскажет, какие продукты необходимо исключить из рациона.
- Стрессовые ситуации. Ребенка может начать тошнить по причине сильного испуга, обиды или нервозного припадка. Если это произошло, для прекращения приступа тошноты прежде всего требуется успокоить ребенка и потом провести с ним дыхательную гимнастику.
- Причиной тошноты также может быть внутричерепное давление. При таком заболевании тошнит ребенка утром и сопровождается это головной болью. В таком случае необходимо показаться педиатру, чтобы он назначил лечение.
- При менингите и энцефалите тошнота является одним из первых синдромов. При этом после рвоты самочувствие не улучшается. Ребенок вялый, капризный, аппетит отсутствует. Может появиться светобоязнь, приступ крика и головной боли, высокая температура, в некоторых случаях даже судороги. Если ребенок в таком состоянии, необходимо незамедлительно вызывать скорую помощь.
- От обезвоживания организма у ребенка тоже может появиться тошнота. Такое может возникнуть от чрезмерных физических нагрузок, активных игр, когда начинается повышенное потоотделение. В этом случае лучшим лекарством будет несколько глотков минеральной воды без газа.
- Иногда тошнота может возникнуть во время поездки в транспорте. Это свидетельствует о проблеме с вестибулярным аппаратом. Здесь лучший выход не кушать перед дорогой, направлять взгляд только вперед и давать пить ребенку немного жидкости.
Что делать при тошноте после еды
 Тошнота после еды может быть вызвана различными причинами. В зависимости от этого, необходимо принимать правильные меры.
Тошнота после еды может быть вызвана различными причинами. В зависимости от этого, необходимо принимать правильные меры.
Если тошнота после еды сопровождается резкими болями в животе, изжогой, тяжестью, скорее всего это заболевание органов пищеварения. Здесь следует полностью исключить тяжелую, жирную, острую, жареную пищу и ввести в свой рацион только полезные продукты. Не стоит заниматься самолечением и самостоятельно ставить диагноз, это должен сделать доктор.
Когда тошнота началась после некачественной еды, нужно незамедлительно вызвать рвоту, чтобы очистить желудок от ядов. Для этого потребуется чистая теплая вода. После очищения хорошо принять активированный уголь из расчета на 10 кг веса одну таблетку.
Если появились симптомы, указывающие на аппендицит, врач нужен незамедлительно.
Тошнота после еды во время беременности является обычным симптомом. Здесь таблетки не понадобятся. Лучшим средством будет прогулка, отдых. Можно выпить травяной или зеленый чай.
Если помимо тошноты ощущается боль в правом подреберье и горьковатый неприятный привкус во рту, скорее всего это проблема с желчевыводящими путями. В первую очередь необходимо диетическое питание и обязательная консультация специалиста.
При мигрени тошноту после еды помогут устранить горький шоколад, твердый сыр и немного вина. В этих продуктах содержится тирамин. Справятся с этой проблемой и лекарственные препараты триптановой группы.
Следует помнить, что тошнота может быть следствием тяжелых заболеваний. Если эта проблема становится регулярной, не стоит откладывать визит к врачу.
Как избавиться от тошноты народными средствами
Существуют безопасные методы избавления от тошноты. Противопоказанием может быть только аллергическая реакция на какие-либо продукты.
- Самый известный способ – это нашатырный спирт. Его вдыхают через нос, одновременно под язык можно положить мятную конфету или валидол.
- Хорошо помогает аромат лимона. Разрезанный лимон подносят максимально близко к носу и вдыхают очень медленно. Через пару минут тошнота отступит.
- Отвар из молока с крапивой. На стакан горячего молока положить чайную ложку крапивы и томить на медленном огне в течение 5 минут. Треть выпить сразу, а затем каждые 2 часа принимать по столовой ложке до улучшения состояния.
- Кубики льда можно обернуть и приложить ко лбу и задней части шеи.
- Хорошо заваривать чай из шалфея ромашки и розмарина. Пьют такой чай мелкими глотками.
- В некоторых случаях приступ тошноты легко снимается водой с содой. На стакан кладется половина чайной ложки соды и пьется мелкими глотками.
- За несколько минут можно избавиться от приступов тошноты с помощью эфирного масла мяты. Достаточно нанести на хлопковую ткань пару капель масла и глубоко вдыхать этот аромат.
- Многих спасает отвар из корня имбиря. Измельчается небольшой кусочек корня имбиря и настаивается на водяной бане в течение получаса. Отвар пьется мелкими глотками.
- Если тошнота беспокоит именно по утрам, то с вечера можно приготовить чай из мяты. Он заваривается из расчета одной чайной ложки мяты на стакан и настаивается всю ночь. Утром такой напиток пьется не вставая с постели. Следует помнить, что такой чай нельзя употреблять вместе с лекарственными препаратами седативного действия.
- Гвоздика быстро избавляет от тошноты. Бывает достаточно пожевать эту пряность или выпить чай с ее добавлением. Также применяется гвоздичное масло. Необходимо капнуть пару капель на ткань и глубоко вдыхать аромат гвоздики. Через пару вдохов неприятные ощущения исчезнут. Многие беременные женщины всегда носят с собой такой пропитанный платочек. Это для них как скорая помощь.
Всегда следует помнить, если тошнота стала регулярным явлением, нужно обязательно обратиться за медицинской помощью.
Почему тошнит после еды – видео
Что делать если тошнит после еды
2. Тошнота при пищевом отравлении
Некоторые пищевые продукты (моллюски, орехи, яйца, молоко, ) могут обмануть вашу иммунную систему, и она идентифицирует их как вредных чужеродных захватчиков. Когда вы едите один из этих продуктов, иммунная система запускает серию процессов, которые провоцируют высвобождение гистамина и вызывают симптомы аллергии: отечность и зуд, тошноту, рвоту, боль в животе (колику) или диарею.
Дополнительные симптомы:крапивница, нарушеня дыхания, одышка.
Как избавиться: Избегайте аллергенных продуктов, внимательно следите за составом блюд, которые заказываете в ресторанах. В некоторых случаях избавиться от чувствительности к раздражающей пище помогает строгая гипоаллергенная диета, но аллергия на арахис, моллюски или молоко может оставаться пожизненно.
Тошнота – причины
Надо разобраться, из-за чего появляется при приеме пищи тошнота. Физиологической причиной этого явления будет защитный механизм организма, реагирующий на какие-либо отрицательные воздействия извне. Когда вас постоянно тошнит после еды, нарушается процесс переваривания пищи, то следует пройти консультацию у врача.
Механизм такой реакции представляет собой усиление защиты через уменьшение расхода энергии на переваривание, при котором организму просто необходимо избавиться от лишнего груза в виде не переваривающейся пищи в желудочно-кишечном тракте. При этом появляются рвотные позывы, происходит обратная перистальтика.
Вестибулярный аппарат — средство обеспечения прямой походки и равновесия. Во внутреннем ухе человека располагается специальный орган, который называется улиткой.
В состав этого органа входят очень маленькие частицы — отолиты, а также рецепторы, которые находятся на внутренней поверхности улитки. Эти рецепторы и посылают в соответствующие отделы головного мозга электрический импульс, сообщающий о смене положения человека в пространстве.
При таком изменении в улитке происходит перемещение частиц отолитов, которое напоминает пересыпание песчинок в песочных часах.
Поехав на транспортном средстве, человек подвергается беспорядочному сложному перемещению в пространстве, при котором импульсы, посылаемые рецепторами улитки, не соответствуют сигналам от глаз или органов слуха.
Этим несоответствием и объясняется то, что у человека в транспорте появляется неприятное ощущение, или у него начинает кружиться голова. Дополнительными причинами будут плохая вентиляция, высокая температура окружающей среды, различные запахи.
Справиться с укачиванием можно попробовать, зафиксировав взгляд на неподвижных предметах. Если тошнит после еды в транспорте, можно попробовать отвлечься, поделать дыхательную гимнастику либо положить в рот дольку лимона.
Рвоту после еды нельзя назвать естественным состоянием. Это отклонение от нормы. Но в некоторых ситуациях ее появление не так опасно.
Причин вызывающих тошноту много, они бывают соматического характера или физиологические. Первые вызывают нарушения в организме в связи с болезнью, их нужно правильно распознать, как и любой другой симптом, он сам по себе не лечится, тут нужно искоренить саму причину, то есть, болезнь.
- Заболевания желудочно-кишечного тракта, абсолютно все сопровождаются тошнотой.
- Сбои в работе нервной системы, как ни странно, но рвотный центр находится у нас в мозгу.
- Проблемы с сердцем.
- Практически все заболевания в желчном пузыре, в том числе холецистит.
- Перебои в работе поджелудочной железы, в том числе панкреатит.
- Болезни эндокринной системы.
- Мигрень.
- Инфекционные заболевания, все кишечные инфекции.
Каждый симптом соматического характера можно распознать самим, по дополнительным ощущениям и по характеру, частоте и длительности тошноты, но лучше всего это сделает специалист, который проведёт полное обследование и выявит точно проблему. С физиологическими причинами вы можете легко справиться сами или даже не допустить их.
8. Тошнота при болезнях желчного пузыря
Многие медики тошноту относят к отдельному симптому, не к болезни. Указывает на нарушение в работе организма. Частая фонтанирующая рвота – признак инфекционных заболеваний, острых хирургических заболеваний брюшной полости, сепсиса.
Общие причины тошноты
Желчный пузырь находится в правой части живота и помогает организму переваривать жиры. Патологии желчного пузыря могут повлиять на способность усваивать пищу, в результате чего после еды (особенно – после употребления жирных, жареных блюд, шоколада) человек может ощутить боль в животе и тошноту.
Дополнительные симптомы: боль в верхней правой части живота, рвота.
Как избавиться: Лечением заболеваний желчного пузыря занимается гастроэнтеролог. При наличии осложнений или отсутствии эффекта от медикаментозного лечения и диеты, может понадобиться хирургическое вмешательство.
5. Тошнота при кислотном рефлюксе
Отличительной чертой и главным симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ) является изжога, но эта патология может также вызывать тошноту. ГЭРБ разивается, когда мышечный клапан между пищеводом и желудком работает плохо, и желудочная кислота затекает в пищевод.
Дополнительные симптомы: жгучее ощущение в груди, кислая отрыжка, ощущение сдавленности в груди, кашель.
Как избавиться: Лечить ГЭРБ следует под наблюдением врача. Рекомендуется избегать продуктов и напитков, повышающих кислотность желуочного сока, отказаться от курения, принимать назначенные средства от изжоги и препараты, защищающие органы пищеварения.
Если тошнит после еды, что делать?
Тошнота после еды может быть вызвана различными причинами. В зависимости от этого, необходимо принимать правильные меры.
Если тошнота после еды сопровождается резкими болями в животе, изжогой, тяжестью, скорее всего это заболевание органов пищеварения. Здесь следует полностью исключить тяжелую, жирную, острую, жареную пищу и ввести в свой рацион только полезные продукты. Не стоит заниматься самолечением и самостоятельно ставить диагноз, это должен сделать доктор.
Когда тошнота началась после некачественной еды, нужно незамедлительно вызвать рвоту, чтобы очистить желудок от ядов. Для этого потребуется чистая теплая вода. После очищения хорошо принять активированный уголь из расчета на 10 кг веса одну таблетку.
Если появились симптомы, указывающие на аппендицит, врач нужен незамедлительно.Тошнота после еды во время беременности является обычным симптомом. Здесь таблетки не понадобятся. Лучшим средством будет прогулка, отдых. Можно выпить травяной или зеленый чай.
Если помимо тошноты ощущается боль в правом подреберье и горьковатый неприятный привкус во рту, скорее всего это проблема с желчевыводящими путями. В первую очередь необходимо диетическое питание и обязательная консультация специалиста.
При мигрени тошноту после еды помогут устранить горький шоколад, твердый сыр и немного вина. В этих продуктах содержится тирамин. Справятся с этой проблемой и лекарственные препараты триптановой группы.
Следует помнить, что тошнота может быть следствием тяжелых заболеваний. Если эта проблема становится регулярной, не стоит откладывать визит к врачу.
Как избавиться от тошноты народными средствами
Существуют безопасные методы избавления от тошноты. Противопоказанием может быть только аллергическая реакция на какие-либо продукты.
- Самый известный способ – это нашатырный спирт. Его вдыхают через нос, одновременно под язык можно положить мятную конфету или валидол.
- Хорошо помогает аромат лимона. Разрезанный лимон подносят максимально близко к носу и вдыхают очень медленно. Через пару минут тошнота отступит.
- Отвар из молока с крапивой. На стакан горячего молока положить чайную ложку крапивы и томить на медленном огне в течение 5 минут. Треть выпить сразу, а затем каждые 2 часа принимать по столовой ложке до улучшения состояния.
- Кубики льда можно обернуть и приложить ко лбу и задней части шеи.
- Хорошо заваривать чай из шалфея ромашки и розмарина. Пьют такой чай мелкими глотками.
- В некоторых случаях приступ тошноты легко снимается водой с содой. На стакан кладется половина чайной ложки соды и пьется мелкими глотками.
- За несколько минут можно избавиться от приступов тошноты с помощью эфирного масла мяты. Достаточно нанести на хлопковую ткань пару капель масла и глубоко вдыхать этот аромат.
- Многих спасает отвар из корня имбиря. Измельчается небольшой кусочек корня имбиря и настаивается на водяной бане в течение получаса. Отвар пьется мелкими глотками.
- Если тошнота беспокоит именно по утрам, то с вечера можно приготовить чай из мяты. Он заваривается из расчета одной чайной ложки мяты на стакан и настаивается всю ночь. Утром такой напиток пьется не вставая с постели. Следует помнить, что такой чай нельзя употреблять вместе с лекарственными препаратами седативного действия.
- Гвоздика быстро избавляет от тошноты. Бывает достаточно пожевать эту пряность или выпить чай с ее добавлением. Также применяется гвоздичное масло. Необходимо капнуть пару капель на ткань и глубоко вдыхать аромат гвоздики. Через пару вдохов неприятные ощущения исчезнут. Многие беременные женщины всегда носят с собой такой пропитанный платочек. Это для них как скорая помощь.
Всегда следует помнить, если тошнота стала регулярным явлением, нужно обязательно обратиться за медицинской помощью.
6. Тошнота из-за стресса

Стресс влияет не только на эмоции, но и на физическое здоровье. Острое беспокойство или длительное напряжение часто заставляет людей терять аппетит или чувствовать себя плохо после еды. Тошнота должна пройти, как только вы возьмете свои эмоции под контроль.
Дополнительные симптомы: мышечные боли, усталость, снижение либидо, нарушения сна, печаль, раздражительность.
7. Тошнота при химиотерапии
Некоторые химиотерапевтические препараты (Цисплатин, Циклофосфамид, Ломустин, Дактиномцицин, Карбоплатин, Метотрексат, Доксорубицин, Иринотекан, Мелфалан, Прокарбазин, Эпирубицин, Идарубицин, Ифосфамид, Гексален и проч.) вызывают тошноту в качестве побочного эффекта. Это обусловлено эметогенными («тошнотворными») свойствами
Как избавиться: Для устранения тошноты и рвоты при химиотерапии обычно назначают фенотиазины, бутирфеноны, бензодиазепины, каннабиноиды, кортикостероиды или антагонисты серотониновых рецепторов. Также во время химиотерапии рекомендуют ограничивать прием пищи, отказаться от соленой, пряной, жирной или жареной еды, кушать медленно и небольшими порциями.
Тошнота должна уйти после того, как пациент закончит лечение.
10. Тошнота при укачивании в транспорте
Некоторые люди особенно чувствительны к движению. Если вы из их числа, движение транспортного средства заставит вас чувствовать себя больным. Еда перед или после поездки может сделать тошноту еще хуже.
Как избавиться: Чтобы избавиться от тошноты в дороге, врач может порекомендовать вам следующие препараты: холинолитики, угнетающие парасимпатическую нервную систему, нейролептики, болеутоляющие, антигистаминные и противорвотные средства. Некоторые из них можно приобрести только по рецепту, потому не занимайтесь самолечением и проконсультируйтесь с врачом.
Когда нужно обратиться к врачу
Если тошнота после еды прошла через пару минут, беспокоится не о чем, но если неприятное чувство не уходит в течение недели, обратитесь к врачу. Особенно тревожными являются следующие симптомы:
- Понос и рвота с кровью .
- Спутанность сознания.
- Диарея, которая длится больше суток.
- Сильная жажда , небольшое количество мочи, слабость или головокружение , которые являются признаками обезвоживания.
- Сильная боль в животе.
- Температура выше 39 градусов.
- Мучительная рвота, которая длится несколько часов.
Наверное каждому человеку известно, что такое тошнота после еды, причины её бывают самые разные, она может быть симптомом серьёзной болезни. К своему организму стоит прислушиваться и вовремя определять все его сигналы о внутренних сбоях, одним из которых и является тошнота.
Тошнота всегда неприятно ощущается в верхней части живота и дополняется рвотными позывами. Иногда такое ощущение бывает единоразовым и скоро проходит, но бывает, что тошнить начинает каждый день и после каждого приёма пищи, подолгу и к этому добавляются боли, вот тогда нужно бить тревогу. Тошнота может быть симптомом от банального переедания до серьёзного сердечного заболевания.
Давайте рассмотрим все факторы проявления тошноты, чтобы вам было удобнее различить, чем вызвано ощущение, как с ним бороться и как определить его этиологию.
Почему тошнит после еды? Причины тошноты
Причин вызывающих тошноту много, они бывают соматического характера или физиологические. Первые вызывают нарушения в организме в связи с болезнью, их нужно правильно распознать, как и любой другой симптом, он сам по себе не лечится, тут нужно искоренить саму причину, то есть, болезнь.
- Заболевания желудочно-кишечного тракта, абсолютно все сопровождаются тошнотой.
- Сбои в работе нервной системы, как ни странно, но рвотный центр находится у нас в мозгу.
- Проблемы с сердцем.
- Практически все заболевания в желчном пузыре, в том числе холецистит.
- Перебои в работе поджелудочной железы, в том числе панкреатит.
- Болезни эндокринной системы.
- Мигрень.
- Инфекционные заболевания, все кишечные инфекции.
Каждый симптом соматического характера можно распознать самим, по дополнительным ощущениям и по характеру, частоте и длительности тошноты, но лучше всего это сделает специалист, который проведёт полное обследование и выявит точно проблему. С физиологическими причинами вы можете легко справиться сами или даже не допустить их.
- Самые разные воспалительные и язвенные процессы в желудке и кишечнике не обходятся без тошноты. Обычно они возникают сразу после еды, особенно после жирной, солёной или копчёной пищи. Сопровождаются тяжестью, отрыжкой, изжогой, иногда болью. Самим можно только временно снять некоторые симптомы, тут обязательно вмешательство медиков.
- При панкреатите тошнота тоже появляется после еды, вместе с ней вы будете чувствовать привкус горечи, боль под рёбрами справа и вздутие живота.
- При аппендиците вначале появляется болевое ощущение вверху живота, лишь потом оно переходит в правую сторону и начинает тошнить, к тому же поднимается температура тела выше 38-ми градусов.
- При воспалениях почек тошнота то появляется, то исчезает, при этом постоянно болит в поясничном отделе спины, иногда отдаёт в живот, повышается температура, нарушается мочеиспускание.
- Желчный пузырь тоже даёт знать о сбое тошнотой, к этому вдобавок вы можете ощущать неприятный металлический привкус во рту, вздутие живота, боли в правом подреберье.
- Сердечную недостаточность можно распознать по непрерывным, изнуряющим приступам тошноты, обычно заканчивающимся рвотой, икота, нехватка воздуха и побледнение кожи лица должно сразу насторожить и указать на серьёзную причину.
- У гипертоников ощущение тошноты присутствует почти всегда, обязательно присутствуют головокружение, отёки конечностей и всего тела, красные пятна на лице, головные боли, непонятная усталость.
- При гипотериозе, пониженной функции работы щитовидной железы, тошнота бывает и после еды, и по утрам. К этому ощущению добавляются снижение аппетита, сонливость, хроническая усталость и апатия.
- При нарушении вестибулярного аппарата возникает тошнота и головокружение при резкой смене положения тела, плюс к этому вы, резко встав, можете видеть мерцание перед глазами и ощущать заложенность в ушах или шум.
- При отравлении просроченными или испорченными продуктами тошнота проявит себя не сразу, а через пару часов после еды, обычно это всё закончится рвотой, иногда в заключении вас ждёт понос. При этих симптомах нужно вначале промыть желудок, а потом кишечник.
- У тех, кто часто испытывает приступы мигрени постоянно возникают тошнота и головокружение, которые держаться иногда очень долго.
- Беременность всегда сопровождается тошнотой, иногда для этого достаточно просто взглянуть на еду или почувствовать её запах. Это нормальное явление, особенно на первых неделях.
- При менингите тошнота ощущается не только после еды, а постоянно, при этом сильно болит голова, особенно затылочная часть и повышается температура выше 38 градусов.
- Сотрясение мозга тоже является причиной тошноты, при сильном ушибе головы тошнота и головокружение держатся постоянно.
- Приём лекарственных препаратов, особенно антибиотиков, даёт побочный эффект в виде тошноты. Иногда тошнота вызвана неправильным приёмом лекарств. В этом случае тоже необходима консультация у медиков.
- Тошнота после еды может быть симптомом глистной инвазии, если вы ощущаете приступы и никак не можете определить их причину, сдайте анализы на присутствие в организме паразитов.
- После переедания, особенно большого количества жирной, тяжёлой пищи тошнота обязательно проявит себя. Контролируйте своё питание, чтобы не ощущать неприятностей.
- Все кишечные инфекции сопровождаются тошнотой, и не только после еды, к ним дополнительно обязательно идёт диарея, в некоторых случаях высокая температура. тут без врача точно не обойтись.
- Если вы иногда испытывали сильный стресс или тревогу, то могли заметить ощущение лёгкой тошноты.
Чем вызваны симптомы тошноты
- Все нарушения мозговой деятельности, в том числе атеросклероз, опухоль мозга, гипертония — это тип мозговой тошноты.
- К типу вестибулярной тошноты относятся беременность, стрессы, нервные заболевания, тошнота при климаксе.
- Рефлекторная тошнота возникает в случаях воспаления или язвы желудка, она всегда возникает после еды по причине активного воздействия на рецепторы.
- Токсическая тошнота возникает после отравления любыми ядами, некачественной едой, попаданием в организм токсинов.
- Метаболическая тошнота возникает в следствие нарушения обмена веществ, различных диетах, голодании, сахарном диабете, нехватке витаминов и полезных веществ.
Тошнота при беременности
Особенно сильно ощущается тошнота в первом триместре, это явление нормальное и знакомо каждой женщине. Причём лекарственными средствами от неё не избавиться, ведь в интересном положении нужно думать не столько о своём комфорте, сколько о здоровье малыша.
У некоторых беременных тошнота появляется при виде или запахе пищи. Иногда это реакция на духоту и спёртый воздух, иногда вызвана ощущением голода.
Обоняние в этот период обостряется и тошнить начинает буквально от всего, но помните, что беременности и токсикоз это не болезнь, это состояние нужно перетерпеть. Хотя в некоторых случаях буквально весь период беременности сопровождается сильной тошнотой, из-за этого бывают проблемы, женщина может вообще перестать нормально питаться и начать терять вес.
В таких случаях, конечно же, поможет гинеколог, наблюдающий женщину. Но можно самим постараться уменьшить неприятные симптомы:
- Питаться нормально, установить режим регулярного приёма пищи в одно и то же время, чтобы организм начал сам готовиться к нему. Перед едой и вечером гулять по часу на свежем воздухе, оставить все вредные привычки, побольше отдыхать, спать когда хочется.
- Распределить количество еды по приёмам пищи, порцию уменьшить, а число увеличить. В таком случае желудок не будет перегружен, ведь на него и так идёт давление.
- Исключить пищу, которая вызывает тошноту и тяжесть в желудке. За полчаса до еды выпивать стакан тёплой воды, чтобы подготовить желудок к процессу пищеварения.
- Исключить резких движений, двигаться плавно и не торопясь. Иногда быстро поменяв положение тела можно потерять равновесие и упасть.
- Не появляться в душных помещениях с сильным запахом.
Есть некоторые продукты, которые снижают тошноту при токсикозе, у каждой женщины они могут быть свои, но часто к таким относят квашеную капусту.
Тошнота у детей
Часто родители ошибочно считают причину тошноты у ребёнка, связанную с некачественной пищей. Но у малышей, как и у взрослых могут быть причины, связанные со сбоями в организме:
- Это может быть повышенное или пониженное давление. Тогда ребёнок может жаловаться на головные боли.
- Тошнота может быть вызвана обезвоживанием. Малыши, заигравшись, особенно в душном помещении или на жаре, не всегда контролируют чувство жажды.
- Аллергия на пищевые продукты или другие раздражители очень часто вызывают тошноту.
- Стресс у ребёнка чаще вызывает приступы тошноты, чем у взрослых.
- Слабый вестибулярный аппарат у детей причина укачиваний в дороге, на каруселях, при морских прогулках. В этом случае лучше воздержаться или ограничить дальние поездки и отдых в парке на аттракционах.
Если тошнит после еды, что делать?
- При подозрении на воспаление в ЖКТ, с явными симптомами, такими как тяжесть, ноющая боль вверху живота, изжога, сразу ограничьте себе питание, составьте рацион из полезных продуктов, исключите еду, тяжёлую для переваривания. Ни в коем случае не назначайте себе сами лечение и не ставьте диагноз, по возможности идите в больницу.
- Ощутили боль в правом подреберье и неприятный привкус во рту, помимо тошноты? В проблемах с желчевыводящими путями так же лучше поможет доктор, вы сами можете только обеспечить себе правильное диетическое питание.
- Если тошнота возникла после некачественной еды, тогда нужно вызвать рвотный рефлекс, чтобы очистить желудок, потом промыть его выпив большое количество тёплой воды, обязательно принять активированный уголь, из расчёта 1 таблетка на каждые 10 кг веса.
- Если вы беременны и вас часто тошнит, никаких лекарств принимать не нужно, попейте чай из ароматных трав и немного полежите, сходите прогуляться или отдохните.
- Если помимо тошноты появились симптомы, показывающие аппендицит, тогда немедленно нужно вызвать врача.
Если вас тошнит после еды, это не всегда причина переедания или отравления пищей, это может быть первым сигналом серьёзного заболевания, которое можно выявить на ранней стадии. Никогда не занимайтесь самолечением в случаях постоянных приступов тошноты, сразу старайтесь установить правильный диагноз.
Как избавиться от тошноты народными средствами
- Самыми действенными средствами при любом виде тошноты считаются мятные леденцы, валидол или ватка с нашатырём под нос.
- Можно заварить чай из двух частей аптечной ромашки и по одной части шалфея и розмарина, пить такой чай нужно медленно, мелкими глоточками, как бы смакуя.
- Заварите измельчённый небольшой кусочек корня имбиря, настоите его на водяной бане 20 минут и так же мелкими глотками выпейте отвар.
- Иногда от приступа тошноты может спасти всего пол чайной ложки соды, размешанной в стакане воды.
- Заварите ложку перечной мяты стаканом кипятка, дайте настояться и пейте в течение дня по несколько глотков.
Тошнота после еды при беременности. Видео
Тошнотой называют ощущение тяжести, которое развивается в верхнем отделе желудочно-кишечного тракта, предшествует развитию рвотного синдрома, в результате которого желудка освобождается от плохо переваренных продуктов.
Тошнота развивается после приема пищи и может свидетельствовать как о незначительном раздражении внутренних слизистых тканей острыми блюдами, так о расстройстве пищеварительной функции. Чтобы с точностью определить провоцирующий фактор, врач оценивает симптомы, проводит комплексное обследование.

Причины появления
К причинам развития тошноты относят расстройство желудочно-кишечного тракта, пищевое отравление и аллергическую реакцию.
Заболевания ЖКТ
Нарушение функционирования желудочно-кишечного тракта обусловлено развитием заболеваний пищеварительной системы, наиболее распространенным из которых считается гастрит.
Кроме дискомфорта в области диафрагмы, пациент жалуется на изжогу, отрыжку, обуславливающую наличие кисловатого привкуса во рту, рвоту и болезненные ощущения, которые усугубляются спазмами.
Еще одна причина – дуоденит, способствующий образованию болевых ощущений в области ложечки. Отличительная особенность тошноты как признака дуоденита состоит в том, что она проявляется по утрам, когда желудок опустошен: дискомфорт распространяется из диафрагмы на ротоглотку.
Чувство тяжести в верхнем отделе желудка обусловлено развитием панкреатита. Характерными симптомами заболевания являются метеоризм, выраженный болевой синдром, который принимает опоясывающий характер, расстройство дефекации, рвота.
Отравление
Некачественное хранение продуктов и несоблюдение правил во время приготовления блюд предшествует развитию в них вредоносных бактерий. Проникая в желудочно-кишечный тракт, микроорганизмы стремительно размножаются и продуцируют токсины, которые оказывают на организм отравляющее воздействие.
Тошнота, как симптом интоксикации сопровождается гипертермией, рвотным синдромом, расстройством стула и слабостью. Кроме сбоя работы пищеварительной системы, интоксикация становится причиной нарушения функционирования печени, которая выступает в роли природного фильтра.
Аллергическая реакция
Дискомфорт в зоне диафрагмы развивается как защитная реакция иммунитета на попадание в желудок продуктов, которые содержат в своем составе аллергический компонент.
Аллергеном считается пищевой белок: его высокая концентрация присутствует в рыбе и морепродуктах, орехах, яйцах, мясе курицы, а также пшеничной каше.
Другие причины
К другим причинам, провоцирующим возникновение тошноты, относят:
- Аппендицит – чувство тяжести дополняется такими симптомами, как высокая температура, болезненные ощущения в центре брюшины и правой подвздошной области, мышечное напряжение.
- Кишечная инфекция проявляется тошнотой, которая усиливается после приема пищи, высокой температурой, продолжительным рвотным синдромом и болевыми ощущениями в пупочной зоне.
- Сотрясение головного мозга нередко сопровождается потерей сознания. Через несколько часов после получения травмы симптоматика усугубляется: у пациента образуется дискомфорт в верхнем отделе желудка, развивается рвотный синдром и увеличивается потоотделение.
- Инфаркт усугубляется анемией и нехваткой кислорода, в результате нарушается дыхательная функция. Больной жалуется на тошноту, которая сменяется рвотой, диарею и боль режущего характера в эпигастральной зоне.

Тошнота, как побочный эффект, развивается в результате передозировки лекарственными препаратами и в результате злоупотребления кофеином.
Симптоматика
В зависимости от формы проявления тошноты, выделяют единичный и постоянный дискомфорт в зоне диафрагмы. Единичное чувство тяжести характеризуется временным характером, не усугубляется дополнительными признаками.
Постоянное плохое ощущение, характеризуется хроническим течением и свидетельствует о расстройстве желудочно-кишечного тракта.
Хроническую тошноту сопровождают симптомы:
- изжога;
- отсутствие аппетита;
- чувство тяжести в области желудка;
- нарушение дефекации: вздутие живота, сменяющееся жидким стулом;
- ком в глотке;
- сильное головокружение, которое обуславливает потерю сознания;
- головная боль.
Дискомфорт в области диафрагмы как симптом отравления усугубляется такими признаками:
- озноб;
- тахикардия;
- учащенный пульс;
- общая слабость.
Тошнотное чувство, развивающееся в результате поражения желудочно-кишечного тракта глистной инвазией, дополняется следующими клиническими проявлениями:
- зуд, возникающий вблизи от заднего сфинктера преимущественно в ночное время суток;
- невротическое расстройство;
- болезненные ощущения в центре брюшной полости;
- хронический запор.
Если причиной дискомфорта является нарушение психоэмоционального состояния, у пациента наблюдается болезненная бледность кожи, повышенное выделение слюнной жидкости, отечность нижних конечностей.
Когда необходимо посетить врача
Незначительный дискомфорт в желудке, который возник после употребления острых специй или приправ и исчез самостоятельно, является естественной реакцией организма и не требует проведения лечебных мероприятий.
Поводом для посещения гастроэнтеролога считается тошнота, которая сохраняется на протяжении длительного времени.
На медицинской консультации пациент подробно озвучивает врачу клиническую картину, чтобы доктор имел возможность составить анамнез. После устного опроса гастроэнтеролог выполняет осмотр внешней брюшной стенки, изучает её посредством пальпации и направляет больного на комплексную диагностику: полученные результаты исследования учитываются врачом при определении лечебной схемы.
Методы лечения
Для устранения тошноты применяют медикаментозные препараты и народные средства. Если чувство тяжести в желудке обусловлено расстройством работы желудочно-кишечного тракта, в качестве вспомогательного метода лечения используют сбалансированную диету.
Медикаментозная терапия
В зависимости от причины, спровоцировавшей проявление тошноты, с целью снятия неприятного симптома пациенту назначают лекарственные препараты:
- Димедрол обеспечивает расслабление мышечных тканей, поэтому назначается пациентам с расстройством вестибулярного аппарата.
- Мотилиум стабилизирует кишечную перистальтику и купирует рвотный синдром. Основное показание к приему данного лекарственного средства – чувство тяжести в желудке, обусловленное нарушением оттока желчной кислоты.
- Церукал устраняет тошноту, спровоцированную воспалением пищеварительных органов.
- Валидол помогает справиться с чувством тяжести, которое образовалось вследствие неврологического расстройства.

Для устранения провоцирующего фактора применяют медикаментозные средства:
- Антибиотики – Клацид и Амоксициллин – уничтожают вредоносные бактерии, которые способствуют развитию гастрита.
- Ноотропные препараты (Глицин и Пирацетам) – улучшают состояние больного с сотрясением головного мозга.
- Седативные средства – Корвалол и Валериана – купируют нервное расстройство.
- Абсорбенты – Энтеросгель и активированный уголь – ускоряют естественный вывод токсических веществ.
- Противопаразитарные препараты – Декарис и Немазол – назначаются пациентам с диагнозом глистная инвазия.
Существует риск проявления побочных симптомов (головная боль, пересыхание слизистых оболочек, рвота), пациенту нужно соблюдать дозировку, установленную врачом. Определять суточную дозу самостоятельно, исходя из состояния, категорически запрещено.
Народные средства
Купирование единичной тошноты обеспечивает настойка из мандариновой кожуры. Для её приготовления необходимо очистить четыре мандарина, измельчить их корки, залить сырье 0,25 л спирта и настоять полученное снадобье в течение 7 суток. Готовый настой показано принимать при развитии дискомфорта в желудке в объеме пятнадцати капель.
Чувство тяжести в желудочно-кишечном тракте как результат стресса является показанием к приему мятной настойки. Рецепт приготовления простой: 50 г свежей мяты измельчаются до получения кашицы и заливаются 1 л водки, после чего напиток настаивается в прохладном месте на протяжении 14 дней. Разовая доза мятной настойки составляет двадцать капель.
Диета
Поскольку основополагающей причиной развития тошноты считается расстройство пищеварительной системы, больному необходимо скорректировать собственный рацион питания.
При наличии дискомфорта в желудке пациент отказывается от употребления острой, жирной и копченой пищи, шоколадных и мучных изделий, газированных, спиртных и кофейных напитков, а также продуктов быстрого приготовления.
Рацион при сбалансированной диете состоит из тушеных и вареных блюд, нежирных бульонов, салатов из свежих овощей, также несладких фруктов, зеленого чая, натурального компота.
Чтобы пища усваивалась правильно, больному показано дробное питание, которое основывается на частом потреблении малых порций.
Тошнота как признак беременности
Тошнота считается типичным симптомом токсикоза, который развивается у беременных девушек, как на раннем, так и на позднем сроке вынашивания малыша. Чтобы устранить дискомфорт, спровоцированный ранним токсикозом, будущей маме показано позавтракать несладким фруктом, съесть небольшое количество орехов либо выпить мятный чай.
Если тошнота проявляется при позднем токсикозе – это свидетельствует о расстройстве мочеполовой или нервной системы. Во избежание развития эклампсии, которая характеризуется образованием отеков, проявлением рвоты и повышением артериального давления, беременной девушке необходимо обратиться к врачу.
Профилактика
Во избежание развития тошноты нужно придерживаться правил:
- соблюдение питания: исключение из рациона продуктов, способных спровоцировать развитие аллергии;
- изучение противопоказаний и инструкции по применению перед приемом лекарственных препаратов;
- поддерживание водного баланса: потребление не менее двух литров плохо газированной воды в сутки;
- быстрое лечение хронических заболеваний желудочного тракта.
Чувство тяжести в области диафрагмы развивается в результате переутомления. Чтобы предотвратить возникновение плохих ощущений, пациенту надо соблюдать режим дня.
Почему тошнит после еды — причины
Приступы неприятных ощущений после приема пищи – явление нередкое, оно может проявляться как у взрослых, так и у детей. Причины, почему тошнит после еды, могут быть различными, начиная от качества и количества пищи, заканчивая серьезными нарушениями в работе пищеварения. Чтобы определить их, нужно учесть и другие сопутствующие тошноте признаки и симптомы.
Почему тошнит после приема пищи?
Прежде чем перейти к причинам, стоит отметить, что тошнота – это нормальная реакция организма на возникшую проблему с пищеварением. Причины того, что тошнит после приема пищи, могут быть связаны с физиологическим или соматическими факторами и нарушениями. В любом случае для выяснения патологии необходимо пройти обследование.
Соматические причины того, что тошнит от еды, являются следствием, но не прямым проявлением определенных заболеваний и патологических состояний:
- Дисфункция желудка. Состояние сопровождается слабостью непосредственно после приема пищи, нередко к этому состоянию добавляется изжога и отрыжка.
- Воспалительный процесс печени или желчного пузыря. Первым признаком этого состояния является горьковатый привкус во рту во время или после еды, а также болевые ощущения в области печени (справа под нижними ребрами).
- Прединфарктное состояние. Проявляется часто незначительным дискомфортом даже при употреблении легких и здоровых продуктов питания.
- Инфекционные поражения ЖКТ. Сопровождается повышением температуры, вздутием и метеоризмом, в критической форме проявляется рвота с диареей и сильным жаром.
- Панкреатит. Для этой патологии характерны дискомфорт и боль в области диафрагмы, вздутие живота и рвота.
- Почечная недостаточность. Характерными признаками этой болезни являются тянущая боль в пояснице, ощущение озноба даже в теплом помещении, тошнота может продолжаться долго после принятия пищи.
- Гипертензия. Помимо общей слабости и нарушения координации может проявляться отеками и ощущением тяжести в желудке.
- Гипотриоз (недостаточность выработки гормонов щитовидной железы). Сопровождается запорами, ознобом, отеками лица и конечностей.
В отличие от соматических проявлений физиологические факторы напрямую связаны с нарушением работы органов пищеварения и могут являться следствием неправильного рациона и режима питания. Например, если вас тошнит от жирного, то возможно просто злоупотребление продуктами с большим содержанием животных или растительных жиров.
К физиологическим причинам того, что тошнит от сладкого, острого или жирного, относится также ферментная недостаточность поджелудочной железы. При таком состоянии недостаток вырабатываемых ферментов приводит к непереносимости определенного вида пищи, особенно это касается жирных, мясных, острых блюд.
Патология сопровождается тяжестью в желудке, болью в костях, коликами, вздутием живота, нарушением стула. Для выявления конкретного заболевания поджелудочной железы, которое вызвало такое состояние необходимо пройти ряд лабораторных исследований.
Что делать, если тошнит после еды?
Если тошнота и дискомфорт после приема пищи проявляются регулярно, а также имеют острую форму, то в домашних условиях выяснить причины этого невозможно. Необходимо обратиться к врачу и пройти обследование. Если у вас симптомы отравления, нужно принять любой энтеросорбент (Смекта, Полисорб, Энтеросгель, активированный уголь) и вызвать врача.
При условии, что общее состояние в норме, но беспокоят периодические проявления тошноты после употребления определенных блюд, то нужно принять такие меры:
- разработать оптимальный режим питания, лучше всего принимать пищу через каждые 3-4 часа небольшими порциями;
- исключить из рациона тяжелую и неполезную пищу – фастфуд, жареное, острое, жирное, алкоголь;
- в качестве безопасных средств для улучшения пищеварения можно употреблять отвары подорожника и кукурузных рылец за 30 мин. до еды.
Для быстрого снятия симптомов тошноты можно воспользоваться медикаментозными препаратами, такими как Мезим, Панкреатин, Фестал. Только следует помнить, что эти средства помогают справиться только с симптомами, но не лечат причины заболевания.

 Отравление или инфекция. Спустя какое-то время после приема пищи появляется тошнота, рвота, слабость, головокружение, резь в области пупка. Здесь необходимо незамедлительно принимать меры, потому что может начаться обезвоживание организма. Сначала нужно выпить большое количество жидкости для того, чтобы вызвать рвоту. После очищения желудка требуется пополнить запас жидкости. Хорошо пить воду, зеленый чай, морсы, можно принять активированный уголь. Если рвоту остановить не получается и в ней стала наблюдаться желчь, необходимо немедленно обратиться в службу скорой помощи. Это свидетельствует о серьезной кишечной инфекции.
Отравление или инфекция. Спустя какое-то время после приема пищи появляется тошнота, рвота, слабость, головокружение, резь в области пупка. Здесь необходимо незамедлительно принимать меры, потому что может начаться обезвоживание организма. Сначала нужно выпить большое количество жидкости для того, чтобы вызвать рвоту. После очищения желудка требуется пополнить запас жидкости. Хорошо пить воду, зеленый чай, морсы, можно принять активированный уголь. Если рвоту остановить не получается и в ней стала наблюдаться желчь, необходимо немедленно обратиться в службу скорой помощи. Это свидетельствует о серьезной кишечной инфекции.





















 Появление болевых ощущений или сильного дискомфорта в нижней части брюшной области у мужчины, является показателем развития заболевания или воспалительного процесса. Боль — это всего лишь симптом, который свидетельствует о присутствии патологии, но никогда не является самостоятельным заболеванием.
Появление болевых ощущений или сильного дискомфорта в нижней части брюшной области у мужчины, является показателем развития заболевания или воспалительного процесса. Боль — это всего лишь симптом, который свидетельствует о присутствии патологии, но никогда не является самостоятельным заболеванием. Чтобы узнать, к какому врачу обращаться за медицинской помощью, необходимо определить все ощутимые отклонения работы организма, наличие дискомфорта в области расположения органов.
Чтобы узнать, к какому врачу обращаться за медицинской помощью, необходимо определить все ощутимые отклонения работы организма, наличие дискомфорта в области расположения органов. При нормальном общем здоровье проблема решается самостоятельно, реже применяют медикаментозные препараты и физиологические процедуры. При соблюдении диеты, рецидивы прекращаются и редко когда переходят в острую или хроническую форму.
При нормальном общем здоровье проблема решается самостоятельно, реже применяют медикаментозные препараты и физиологические процедуры. При соблюдении диеты, рецидивы прекращаются и редко когда переходят в острую или хроническую форму. Применение медикаментов в домашних условиях, позволяется только в тех случаях, когда отсутствует продолжительная диарея, запор или признаки инфекционного заболевания. Перед применением препаратов нужно проконсультироваться у гастроэнтеролога.
Применение медикаментов в домашних условиях, позволяется только в тех случаях, когда отсутствует продолжительная диарея, запор или признаки инфекционного заболевания. Перед применением препаратов нужно проконсультироваться у гастроэнтеролога.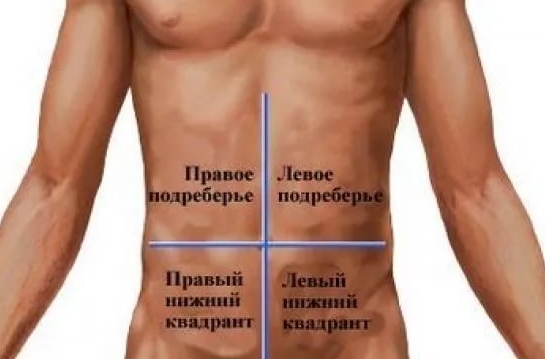






 Употребление продуктов, богатых балластными веществами: орехи, семечки, грибы, жилистое мясо, сырые овощи.
Употребление продуктов, богатых балластными веществами: орехи, семечки, грибы, жилистое мясо, сырые овощи. Синдром раздражённого кишечника. При ускоренной перистальтике пища не успевает полностью усвоиться, её частицы выходят с каловыми массами.
Синдром раздражённого кишечника. При ускоренной перистальтике пища не успевает полностью усвоиться, её частицы выходят с каловыми массами. комочки в стуле присутствуют постоянно, вне зависимости от рациона;
комочки в стуле присутствуют постоянно, вне зависимости от рациона; Анализ на яйца глист – выявляют вегетативные формы и цисты простейших, яйца гельминтов.
Анализ на яйца глист – выявляют вегетативные формы и цисты простейших, яйца гельминтов. Для уменьшения нагрузки на желудок и кишечник принимайте пищу 6 раз в день (примерно каждые 3 часа) небольшими порциями.
Для уменьшения нагрузки на желудок и кишечник принимайте пищу 6 раз в день (примерно каждые 3 часа) небольшими порциями.

 Что вызывает слизь в кале: причины и лечение заболеванийВ состав слизи входит гликопротеин – своеобразная органическая смазка для защиты желудка и кишечника. Без наличия небольшого количества слизи в кале человек будет испытывать трудности с опорожнением. Также каловая слизь содержит немного лейкоцитов и клеток эпителия, которые предотвращают появление запоров. Однако подобные выделения не должны превышать норму.
Что вызывает слизь в кале: причины и лечение заболеванийВ состав слизи входит гликопротеин – своеобразная органическая смазка для защиты желудка и кишечника. Без наличия небольшого количества слизи в кале человек будет испытывать трудности с опорожнением. Также каловая слизь содержит немного лейкоцитов и клеток эпителия, которые предотвращают появление запоров. Однако подобные выделения не должны превышать норму.







 У человека чаще всего светлые или белые вкрапления в стуле являются частицами непереваренной организмом пищи, что может быть вызвано нарушением в работе желчевыделительной системы, некоторыми заболеваниями, пищевой непереносимостью и другими причинами.
У человека чаще всего светлые или белые вкрапления в стуле являются частицами непереваренной организмом пищи, что может быть вызвано нарушением в работе желчевыделительной системы, некоторыми заболеваниями, пищевой непереносимостью и другими причинами. Белые членики ленточного червя, которые выходят вместе с калом. На фото собачий стул, но людей определенные виды этой группы гельминтов поражают также.
Белые членики ленточного червя, которые выходят вместе с калом. На фото собачий стул, но людей определенные виды этой группы гельминтов поражают также. Колонии грибка Кандида в виде белых пятен, которые всплывают на поверхность воды
Колонии грибка Кандида в виде белых пятен, которые всплывают на поверхность воды Загрузка…
Загрузка…











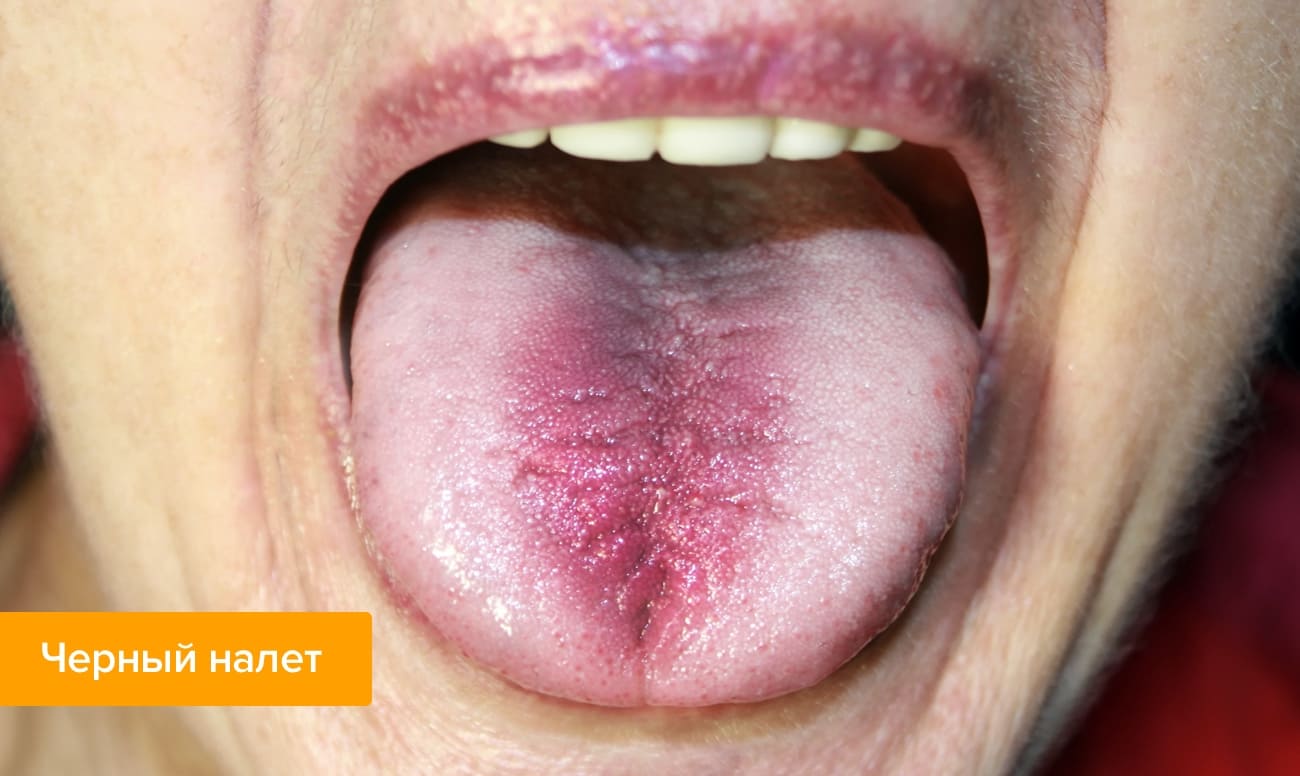

















 С гастритом шутки плохи
С гастритом шутки плохи Капустный сок повышает кислотность
Капустный сок повышает кислотность Подорожник — средство для повышения кислотности
Подорожник — средство для повышения кислотности Корень девясила
Корень девясила Корни аира
Корни аира Мед и сок каланхое — основные компоненты для лечебной настойки
Мед и сок каланхое — основные компоненты для лечебной настойки Масло облипихи
Масло облипихи Растения: зверобой, пастушья сумка и ноготки
Растения: зверобой, пастушья сумка и ноготки Тмин, корень лапчатки, шалфей, бессмертник
Тмин, корень лапчатки, шалфей, бессмертник Тысячелистник, семена льна, листья мяты, корень дягиля
Тысячелистник, семена льна, листья мяты, корень дягиля Бананы — противовоспалительное средство
Бананы — противовоспалительное средство Зеленые яблоки регулируют расщепление кислот
Зеленые яблоки регулируют расщепление кислот Шиповник
Шиповник Семена укропа
Семена укропа Корень петрушки
Корень петрушки Свекольный и капустный соки
Свекольный и капустный соки Кисель полезен благодаря своей структуре
Кисель полезен благодаря своей структуре Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно
Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно Шиповник — рекордсмен среди лекарственных растений по содержанию аскорбиновой кислоты
Шиповник — рекордсмен среди лекарственных растений по содержанию аскорбиновой кислоты Необходимо учитывать что длительное кипячение разрушает витамин С поэтому лучше для терапии гастрита использовать настой и готовить его в термосе
Необходимо учитывать что длительное кипячение разрушает витамин С поэтому лучше для терапии гастрита использовать настой и готовить его в термосе Наибольшее распространение при использовании шиповника в качестве лечебного средства получил отвар из его плодов
Наибольшее распространение при использовании шиповника в качестве лечебного средства получил отвар из его плодов Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно
Специалисты-фитотерапевты говорят что пить шиповник при гастрите не просто можно а еще и крайне полезно При пониженном и нормальном уровне соляной кислоты напиток из шиповника пойдет только на пользу
При пониженном и нормальном уровне соляной кислоты напиток из шиповника пойдет только на пользу Отвар шиповника используется для борьбы с самыми различными заболеваниями в том числе и с гастритом
Отвар шиповника используется для борьбы с самыми различными заболеваниями в том числе и с гастритом Специалисты рекомендуют употреблять отвар шиповника два раза в сутки примерно за полчаса до еды хватит 0,5 стакана
Специалисты рекомендуют употреблять отвар шиповника два раза в сутки примерно за полчаса до еды хватит 0,5 стакана Экстракт шиповника налаживает пищеварение при гастрите с пониженной и нормальной кислотностью
Экстракт шиповника налаживает пищеварение при гастрите с пониженной и нормальной кислотностью Гастрит с пониженной кислотностью лечат употребляя аптечный или домашний сироп шиповника
Гастрит с пониженной кислотностью лечат употребляя аптечный или домашний сироп шиповника


















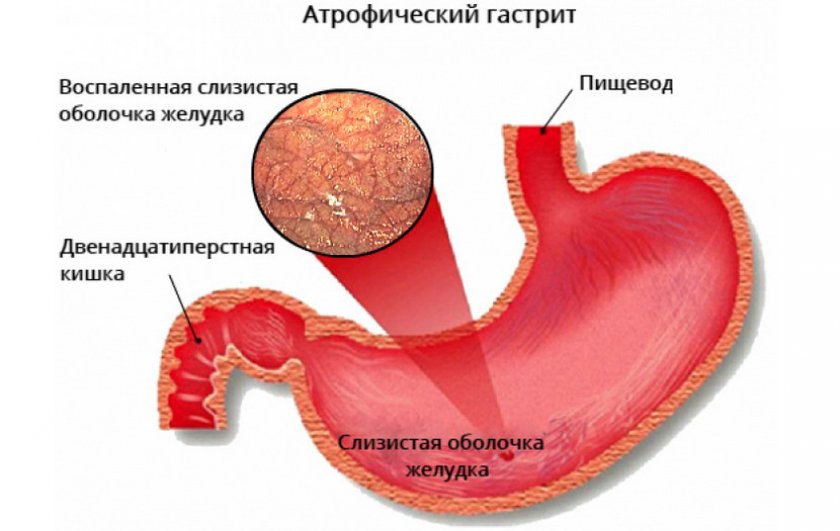 Народные целители советуют пить для облегчения состояния при атрофическом гастрите средство из шиповника в такой же дозировке, как и при обычной форме болезни.
Народные целители советуют пить для облегчения состояния при атрофическом гастрите средство из шиповника в такой же дозировке, как и при обычной форме болезни. Пить отвар рекомендовано по 100 мл не чаще, чем 2 раза в сутки. Приём средства должен обязательно сопровождаться диетическим питанием.
Пить отвар рекомендовано по 100 мл не чаще, чем 2 раза в сутки. Приём средства должен обязательно сопровождаться диетическим питанием.















 Загрузка…
Загрузка…