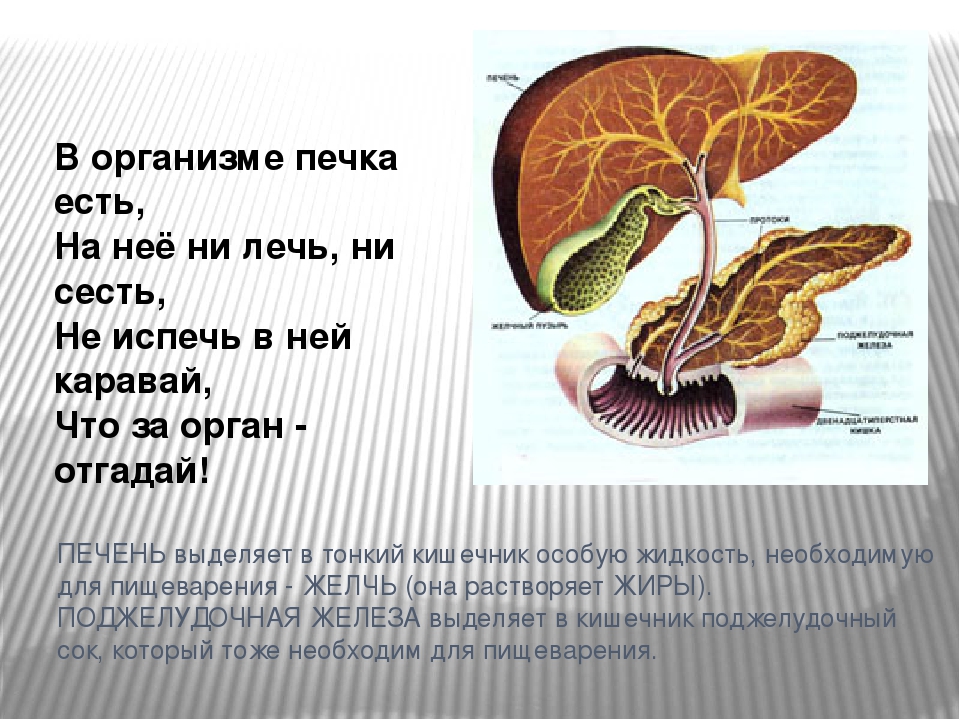
СОЛЕВЫЕ ПОВЯЗКИ НА СУСТАВЫ — ПРАВИЛЬНЫЕ СПОСОБЫ ИСПОЛЬЗОВАНИЯ, ДЕЙСТВИЕ, ПРОТИВОПОКАЗАНИЯ: znat_kak — LiveJournal
2020-08-24 19:36Василий Лычковский
Применение соли в медицинских целях
С давних времен люди используют обычную соль не только в пищу, но и в качестве лекарства. В страшные годы Второй мировой войны, врачи применяли компресс из соли в качестве дополнительного дезинфицирующего средства для лечения раненых бойцов. На инфицированные и рваные и загноившиеся раны военные хирурги накладывали солевые повязки.
После этой процедуры пораженные ткани быстро, в течение трех дней, очищались от нагноений, исчезал воспалительные процесс и сильная лихорадка. В тяжелое военное время, повязки с обычным раствором соли спасли жизни тысячам раненых солдат и позволили им избежать гангрены.
Этот целебный эффект объясняется тем, что соль способна абсорбировать из ран зараженную жидкость, при этом тканевые и кровяные клетки остаются живыми и неповрежденными.
После завершения войны лечебные солевые повязки применялись уже в обычных стационарах, и результаты этого лечения были очень хорошими и положительными. Когда на пораженную болезнью ткань накладывается соляная повязка, соль поглощает токсины, вирусы, болезнетворные бактерии и микробы из тканевой жидкости.
Происходит очищение и обновление тканей органа, причем целебное воздействие оказывается, именно на ту часть тела, которая нуждается в лечении и на которую наложена повязка.
Болезни суставов могут не просто причинять сильный дискомфорт, но и приводить к инвалидности, лишая человека способности нормально передвигаться и выполнять даже простые действия. При всех недугах, вызывающих боль в суставах, обязательно, в большей или меньшей степени, имеет место воспаление.
В результате воспалительного процесса внутри сустава формируется отёк, который ускоряет его разрушение, приводя к передавливанию сосудов и вызывая голодание суставного хряща. Для улучшения состояния больных врачи сегодня рекомендуют местное использование хлорида натрия, который представляет собой ни что иное, как обычную пищевую соль каменного или морского происхождения.
Используют её в виде ванночек, повязок и компрессов, о которых и пойдёт речь далее, так как именно компрессы являются самым действенным из всех способов применения соли.
Минеральные вещества и микроэлементы, находящиеся в составе поваренной соли, благотворно влияют на организм человека. А морская имеет в своем составе всю периодическую таблицу Менделеева! Мудрая природа объединила такие элементы, как натрий и хлор, которые в чистом виде – яд. Калий, магний, кальций, железо и другие важные минералы жизненно необходимы каждому:
- Для поддержания сердечного ритма.
- Для укрепления нервной системы.
- Для противодействия аллергии.
- Для повышения гемоглобина.
- Для укрепления иммунитета.
Неоценим лечебный эффект и на суставы и околосуставные ткани. Отечность, образующаяся в результате поражения суставов, легко снимается солевыми растворами. Артриты, артрозы, любые нарушения обменных процессов в костной основе, кроме медикаментозного лечения, используют в своей терапии и обтирания, компрессы, ванны, повязки.
Отвечая за сгибание и разгибание суставы важны для полноценного движения человека. И любые «неполадки» сказываются болями в них. Облегчить суставные боли и поможет этот продукт.
Кроме того, морская или поваренная соль применяется при лечении ЛОР заболеваний, ДЦП, эндокринной системы. Но больший успех она получила при лечении больных суставов и позвоночника.
Что лечат солевыми повязками?
В качестве дополнительного лечебного терапевтического средства, повязки с раствором хлорида натрия применяют в таких случаях:
- Заболевания органов дыхания: ангина, бронхит, ларингит, воспаление легких;
- Как дезинфицирующее средство при глубоких инфицированных ранах и сильных гнойных процессах, различных повреждениях кожи, слабых ожогах, гематомах.
Применять солевые компрессы для терапии суставов можно во многих случаях. При помощи соли успешно лечатся следующие недуги:
- артрит – воспаление суставов, которое может полностью излечиваться. Оно затрагивает один или несколько суставов;
- бурсит – воспаление синовиальной сумки сустава, которое вызывает острый отёк и сильную боль;
- остеоартроз – постепенное разрушение суставного хряща;
- артроз – дистрофическое возрастное разрушение суставов, которое приводит к их деформации и первостепенной потере подвижности.
Кроме этого, можно прибегать к лечению солью и при ушибах суставов, всегда сопровождающихся сильной гематомой и отёком.
Заметное улучшение в состоянии больного отмечается уже после 2-3 сеансов лечения. Проводить компрессы надо грамотно, так как в противном случае можно получить и солевой ожёг кожи и недостаточное воздействие вещества на сам больной сустав. Компрессы с солью бывают нескольких видов, и надо точно знать, когда и какой выбрать для достижения их положительного воздействия на сустав.
Действие на суставы
Лечебное воздействие соли на суставы при использовании её в виде компрессов объясняется тем, что она легко проникает через кожу и мышечные ткани и эффективно выводит из сустава излишнюю жидкость, вызывающую отёк и содержащую в своём составе большое количество токсических веществ, которые становятся причиной местного повышения температуры.
Кроме этого, соль насыщает ткани суставов многими необходимыми для их здорового состояниями минеральными веществ.
Также под воздействием солевых компрессов происходит активация процесса регенерации суставной ткани, что помогает восстановить хрящ, разрушение которого в большинстве случаев и является причиной развития болезни.
Сегодня в магазинах имеется не только привычная всем каменная поваренная соль, но и пищевая морская соль. При выборе вещества для компрессов следует помнить о том, что основа и той и другой соли – хлорид натрия, и потому обе они очень эффективны.
Отличием же их является наличие в составе морской соли некоторых минеральных веществ, которые значительно усиливают лечебный эффект, а в поваренной соли отсутствуют. Таким образом, можно говорить о том, что полезной будет и та и другая соль, но использование морской желательнее.
Как правильно накладывать
Лечебно — оздоровительная процедура достаточно проста, но чтоб не причинить вреда своему организму, нужно соблюдать совсем несложные правила:
- Концентрация соляного раствора должна быть 8 — 10%, именно такой раствор хлорида натрия обладает лечебным действием и не причиняет вреда организму. Превышение этого уровня, приводит к повреждению кровеносных сосудов в месте наложения повязки и неприятным болезненным ощущениям;
- Раствор применяют для лечения только в повязках, которые делают из льняных, хлопчатобумажных, дышащих тканей. Ткань должна быть воздухопроницаемой и гигроскопичной. Хорошо использовать натуральный лен, хлопок, можно обычную марлю, так она хорошо пропитывается жидкостью и пропускает воздух;
- Делать компрессы и накладывать поверх повязки целлофан нельзя;
- Готовим соляной раствор: берем соль — 3 столовые ложки без горки на один литр дистиллированной воды. Вода должна быть подогрета до 50 градусов, чтобы соль хорошо растворилась. Если вам надо меньше количество раствора, то берем 2 чайные ложки обычной поваренной соли на стакан воды и растворяем;
- Пред проведением лечебной процедуры хорошо вымоем кожу теплой водичкой с мылом и обсушим мягким полотенцем;
- Пропитанную в соляном растворе ткань слегка отжимаем и накладываем на больное место. Ткань должна быть средней степени влажности, так как слишком сухая повязка будет малоэффективна, а слишком мокрая ткань причинит неприятные ощущения на теле;
- Фиксируем повязку на коже обычной марлей или по краям тонким лейкопластырем;
- Обычно, если отсутствуют противопоказания, то соляную повязку можно оставить на 10 — 12 часов. Время действия может изменяться в зависимости того, какое заболевание вы лечите и как переносите эту процедуру;
- После снятия повязки надо протереть место наложения влажной салфеткой или мягкой тканью, смоченной в чистой воде.
Целлофан сверху не накладывать, теплой шерстяной тканью не укутывать, должна проходить циркуляция воздуха и целебного раствора!
Методы лечения хлоридом натрия
Решив применить на практике один из методов лечения суставов и посоветовавшись с врачом, следует строго соблюдать концентрацию (согласно рецептам).
Компресс
Для облегчения суставных болей при подагре и ревматизме положительный результат принесут соляные компрессы для суставов. Тепловой эффект такого метода улучшает кровообращение. Для компресса необходимо прогреть на сковороде небольшое количество соли до 70 градусов. Затем переложить ее в плотный мешочек и приложить к больному суставу.
Если мешочек слишком горячий, подложить пеленку или полотенце. Для более полного поступления тепла обернуть компресс пленкой. Продолжительность такого согревающего компресса 10 – 40 минут. Здесь все зависит от степени поражения суставов и личных ощущений.
Когда в пораженных болезнью суставах появились затвердения для их рассасывания отлично подойдут солевые примочки (припарки). Делать их надо два раза в день, только тогда можно получить положительный результат.
Повязка
При болях, связанных с такими заболеваниями суставов, как бурсит, артрит, полиартрит, ревматизм, нужно воспользоваться солевыми повязками.
В первую очередь нужно заняться созданием среды, в которой будет замочен компресс. Состав должен иметь правильную концентрацию. При недостаточном количестве основного компонента, лечение будет неэффективным, а при избытке высока вероятность возникновения аллергических реакций на кожных покровах.
Понадобится 1 литр воды и 3 столовые ложки соли (100 грамм). Жидкость должна быть очищенной или дистиллированной, а для лучшего растворения – теплой.
Делается повязка из медицинской марли. Предварительно ткань прогладить горячим утюгом и сложить в несколько слоев. Ее складывают в пять слоев и опускают в приготовленный раствор для впитывания. Время выдержки в составе – минимум 2 часа.
Прежде чем накладывать компресс, необходимо очистить кожные покровы в области, который поразил артроз. По истечении времени замачивания компресс нужно слегка отжать и наложить на подготовленный участок. Отжав излишки воды наложить повязку непосредственно на больной сустав.
Для плотного прилегания повязки туго прибинтовать ее. Зафиксировать солевые компрессы можно хлопчатобумажной тканью, марлей или лейкопластырем с краев. С целью сохранения естественного кровообращения их нельзя покрывать полиэтиленом или теплой тканью. Наибольший эффект достигается повязками при максимальной их гигроскопичности.
Держать повязку необходимо до полного высыхания. Когда повязка высохнет, ее можно снять и удалить солевой налет с кожи теплой водой. Такой способ поможет снять боль, если у вас артроз коленного сустава или поражены сочленения пальцев.
Действуя локально, за время процедуры жидкость в тканях больного сустава обновляется. Применять один раз в день в течение 7–10 дней.
Учитывая тот факт, что компрессы могут навредить, нужно придерживаться определенных пунктов:
- они должны хорошо пропускать воздух;
- компресс накладывают только на чистую кожу, а после снятия остатки смывают;
- повязки, пропитанные солевым раствором, должны быть чистыми;
- вода примерно 60–70 градусов;
- повязка должна быть хорошо увлаженной, не сухой;
- фиксируется натуральными тканями или марлей.
Правильный подход к лечению обеспечит лучший результат.
Ванна
Лучшим обезболивающим средством при лечении суставов будет ванна. При ее приготовлении используется морская соль либо взятая из минеральных вод. На ванну горячей воды понадобиться 4 кг продукта.
Польза таких процедур очевидна: усиленное температурное воздействие на организм улучшает обменные процессы и рассасывает очаг воспаления в суставе. Время принятия ванны – 30 минут. Но не всем такая ванна полезна. Проблемы со щитовидной железой являются противопоказанием к таким процедурам.
Но можно делать теплые ванны для ног. Также растворить в воде немного соли и держать ноги до полного остывания воды. Принимать их можно в домашних условиях. Для этого понадобится очищенная вода в объеме 10 литров и 600 грамм соли.
Воду можно брать теплую или горячую. Во втором случае эффект будет не только в снятии боли, но и улучшится кровообращение. Помимо этого, лечение артроза солевыми ваннами способствует:
Улучшению метаболизма в структурах суставного хряща.
Повышению уровня защитной функции организма.
Восстановлению тканей.
Прогреванию.
Дополнительному питанию, которое получает сустав.
Представленная методика эффективна в случаях, когда диагностирован артроз стопы, голеностопа, локтя, шейного отдела позвоночника и коленного сустава. За счет максимально приближенного к поверхности расположения пораженных участков, соль быстро проникает в сустав и его глубокие слои в процессе принятия ванны.
Обтирания
Если нет возможности принять ванну, можно попробовать лечение с помощью обтирания солевым раствором. Для этого используется морская соль в количестве полкило на 1 литр воды. Простынь или пеленку намочить в теплом растворе, положить на больной участок сустава и обтирать болезненные участки.
Когда в суставе почувствуется тепло обтирание прекратить, и смыв кожу в меру прохладной водой растереть тело жестким полотенцем. В отличие от солевых ванн раствор для обтирания не имеет противопоказаний.
Слабым больным (особенно детям) процедуры делают другие. Если позволяет состояние больного, все тело по частям обтирают смоченным и хорошо отжатым полотенцем или варежкой, а затем paстирают сухим полотенцем и покрывают простыней и одеялом.
Для усиления ответной реакции организма после общего обтирания иногда обливаются 1–2 ведрами воды, температура – чуть ниже той, которой смачивали простыню при обтирании. Эта процедура действует освежающе и тонизирующее. Ее иногда назначают с целью закаливания.
Обтирание соленой водой способствует улучшению периферического кровообращения, трофики тканей, повышению обмена веществ. Эта процедура не рекомендуется больным с повышенной нервной возбудимостью, пороками сердца, после перенесенных недавно острых заболеваний (например, пневмонии).
Процедуру обтирания начинайте водой температуры 32–30°С, постепенно снижая ее до 20–18°С и ниже. Длительность – 3–5 минут.
Это обтирание обычно применяют перед курсом водолечения, а также в качестве самостоятельного курса лечения больных с переутомлением, неврастенией, астеническим состоянием, пониженным обменом веществ (при ожирении).
Используя компрессы и ванны, эффективность лечения будет проявляться в следующем:
- воспалительный процесс пойдет на спад;
- приступы боли будут возникать значительно реже, вплоть до полного прекращения;
- тело перестанет быть ограниченным в движении.
В терапии используют несколько видов соляных компрессов, которые оказывают различное воздействие на суставы.
Компресс с солью и горчичным порошком – особенно эффективное лекарство при травматических повреждениях крупных суставов. Для его проведения надо взять в равном количестве соль и горчичный порошок и, перемешав, насыпать на смоченный горячей водой бинт, который плотно прикладывается к больному суставу, накрывается полиэтиленовой плёнкой, фиксируется повязкой и утепляется шерстяным шарфом. Оставляют компресс на 6 часов, если не возникает слишком сильное жжение.
Благодаря такому компрессу, получается быстро снять боль и отёк, а также восстановить полноценное кровообращение в тканях поражённого сустава.
При острой боли в суставе можно применить холодный солевой компресс, который снимает болевой синдром в течение нескольких минут после наложения. Для его проведения ткань смачивают в ледяной воде и насыпают на неё 2-3 столовых ложки соли. После этого компресс прикладывают к суставу и фиксируют повязкой.
Оставить такой компресс можно не более чем на 20 минут, так как при более длительном воздействии возможно серьёзное переохлаждение тканей. Применять такое средство можно не только для снятия боли в суставах, но и для обезболивания травм мышц и связок до момента получения медицинской помощи.
Горячий компресс из соли и песка используется при процессах разрушения суставов. Для проведения лечения берут по 700 г соли и крупного песка и нагревают на сковороде. Соль и песок должны раскалиться. После этого их высыпают на плотную хлопчатобумажную ткань и прикладывают к больному месту.
Зафиксировав компресс повязкой, его утепляют сверху шерстяным шарфом. В идеале проводить процедуру перед сном, так как в этом случае сустав, на который в течение длительного времени не будет оказываться нагрузка, сможет получить максимум пользы от процедуры.
Влажный компресс с солевым раствором – отличное лекарство при острых воспалениях в суставе. Для его приготовления надо в очень горячей воде, взятой в объёме 200 мл, растворить 1 столовую ложку соли и обильно смочить этим составом салфетку.
После этого, не остужая, её прикладывают к больному суставу и, накрыв полиэтиленом, фиксируют повязкой. Далее больное место утепляют шерстяной тканью или шарфом. Компресс оставляют как минимум на 6 часов. В день проводят 1 такую процедуру.
Противопоказания к лечению
Перед лечением обязательно проконсультируйтесь с врачом, и помните, что прием соли внутрь и применение соляных компрессов должно быть умеренным. Если у вас есть хронические заболевания или индивидуальная непереносимость организма, то лучше выбирайте другой терапевтический способ лечения.
Людям, страдающим частыми мигренями, гипертонической болезнью, сердечной недостаточностью, нарушение работы почек и органов мочевыделительной системы, отклонениями в обмене веществ, следует с особой осторожностью использовать соляные растворы. Соляные повязки противопоказаны при некоторых кожных заболеваниях.
Чтобы не возникло побочных эффектов, строго соблюдайте концентрацию хлорида натрия в растворе, как мы уже говорили, она должна быть не больше 8 — 10% , чтобы не вызвать дисбаланса солей в организме.
В некоторых случаях применение солевых компрессов недопустимо. От них приходится отказаться, когда присутствуют:
острый гнойный процесс в суставе;
нарушение целостности кожи в месте компресса;
болезни кожи в месте компресса;
новообразования в месте компресса.
Соблюдать эти противопоказания следует в обязательном порядке. Запрещается делать компрессы при легочном кровотечении, гипертонии, сердечной недостаточности, нарушенном обмене веществ и дисфункции мочеполовой системы.
Состав обязательно должен быть правильной концентрации. При увеличении пропорций основного компонента организм получит повышенную дозу натрия и хлора, что спровоцирует солевой дисбаланс.
via
Лечение суставов солевыми повязками | Солнечная ЛЕДИ
Соль. Обычная поваренная или каменная соль. Продукт моря. Изумительное средство для здоровья. Конечно, если много соли, то можно и навредить, недаром соль называют «белой смертью». Но также соль дает очень много полезного, ведь бывает она даже спасает жизнь.
Солевое раствор способен снять воспаление, им промывают нос и глотку. Какие еще чудеса может творить этот белый порошок?
Как лучшее средство от всяческих болезней, соль может служить в виде солевых повязок. Самое популярное лечение — это артриты, бурситы, ревматизм и другие поражения суставов.
На живот накладываем такое средство, если есть воспаление кишечника, колиты, аппендицит. Считается, что уйдут токсины и шлаки.
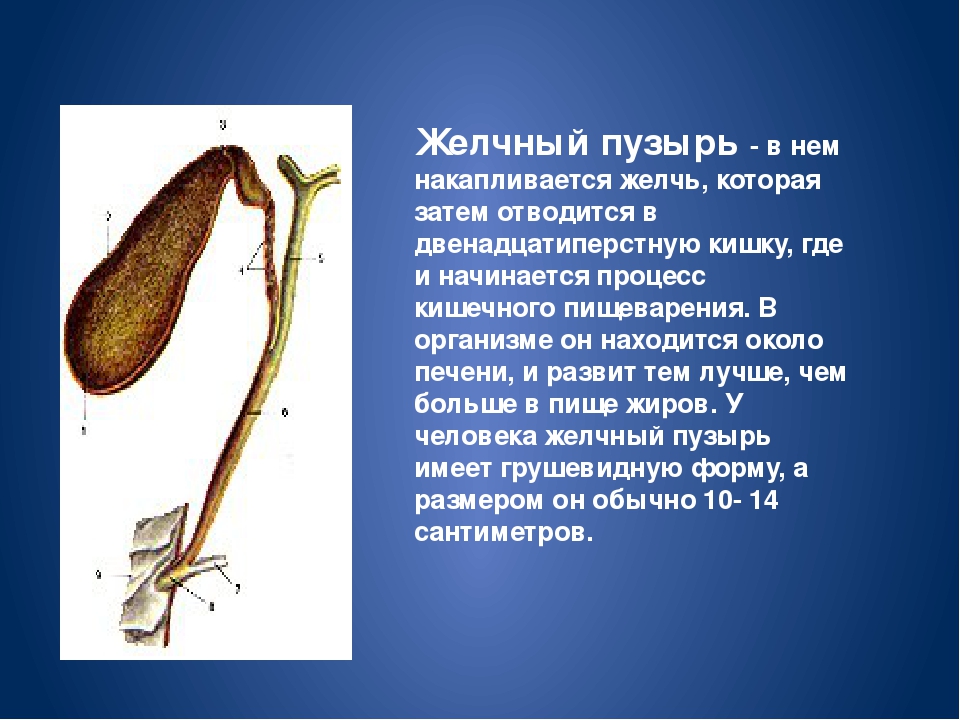
То же касается и болезней ЖКТ — гастрит, печень, желчный пузырь тоже успешно лечатся солью. Тогда примочки делаем в области больного органа.
Повышенное давление и частые головные боли — делаем повязку на голову, закрепляем бинтиком.
При вирусах, гриппе, ОРЗ и кашле тоже можно применять эту чудо-средство подобным образом. А чтобы облегчить кашель, сделайте солевой раствор и закрепите на спине, обмотав сухим полотенцем.
Мастопатия у женщин успешно лечится, если на обе грудные железы приложить солевую примочку. При заболеваниях шейки матки во влагалище вставляют тампон, пропитанный солевым раствором.
Обычный простой пример: солевые повязки желаются из 100%-ной х\б ткани и 10%-ном растворе соли. Больше ничего не надо — этого достаточно.
Делают 10-процентный раствор соли. Так как соль тяжелее воды, то лучшее делать ее состав, исходя из пропорций весовых, а не по миллилитрам.
Итак, берем 100 гр соли на 1 кг воды (это примерно 1 литр). Замачиваем бинт (повязку) в этом растворе). Чем больше слой повязки, толще ткань, тем сильнее воздействие на внутренние органы, зоны проекции.
Курс таких примочек может быть различным, нов среднем считается 7дней через 7 дней. Держать такие повязки надо 7-10 часов, поэтому самое лучшее время — делать их на ночь. накладывайте вечером после работы и утром после пробуждения их снимаете.
Есть такой рецепт при онкологии: 21 день подряд смачивается раствором 10-процентным периодически (чтобы не пересыхало), делается повязка 7 через 7.
Какую соль брать? Решать вам, разницы большой нет, но предпочтительнее брать крупного помола, в ней больше содержится витаминов. И помните, когда будете готовить раствор, что соль в два раза тяжелее воды, поэтому самый простой способ — все-таки сделать 10%-ный раствор, воспользовавшись кухонными весами. Пропорции по весу — 1:10.
Делать компрессы, накладывая на ткань полиэтилен — НЕЛЬЗЯ! Фиксировать повязку можно лейкопластырем или бинтом.
Как лечить суставы — Российская газета
Многие готовы принять участие в вашей судьбе, поделиться своими советами и рецептами. Возможно, они помогут вам справиться с болезнью. Ведь не каждому удается собрать товарищей по несчастью, да и просто участливых друзей со всей России, а через газету это сделать легко.
Пишите. Только не забудьте в письме указать свой точный почтовый адрес для публикации, чтобы те, кто захочет вам помочь, могли с вами связаться.
Как лечить суставы?
Хочу поделиться своими рецептами лечения суставов при отложении солей. У меня на пальцах рук часто выскакивают шишечки, а на пятках — «шпоры». Чтобы убрать их, я перед сном делаю ванночки, которые вытягивают лишние соли из организма. В 1 литр горячей воды всыпаю 1 столовую ложку с горкой прокаленной крупной соли, добавляю 1 чайную ложку йода и парю кисти рук, локти и пятки, пока вода не остынет. Если кому-то мой рецепт поможет, буду рада. Но при варикозе и тромбофлебите ноги парить нельзя!
При артрозе или подагре: горячую морскую соль насыпьте в мешочек из плотной хлопчатобумажной ткани и прикладывайте к больным суставам.
Чтобы снять боль и вывести из организма лишние соли, можно утром натощак пить такую смесь: 1 столовую ложку нерафинированного подсолнечного, оливкового или кукурузного масла и половину чайной ложки натертого на мелкой терке сочного чеснока размешать в 150 мл кипятка.
Будьте здоровы!
Мой адрес: Терешкиной Марине Алексеевне, 650033, г. Кемерово, а/я 3092.
Как избавиться от экземы…
От лишая: кусок старого свиного сала натрите о ржавую железку и прикладывайте к больному месту на ночь.
А экзему своему дяде я вылечил такой мазью: 2 ст. л. очищенного дегтя (аптечного), 5 ст. л. рыбьего жира (аптечного) и 2 ст. л. натурального яблочного уксуса тщательно перемешать до однородной массы, нанести эту мазь на красную хлопчатобумажную ткань и прикладывать к пораженным местам. Эту мазь нужно хранить в банке из темного стекла на средней полке холодильника.
Желаю всем здравствовать!
Мой адрес: Анатолию Дмитриевичу, 142271, Московская область, Серпуховской район, п. Пролетарский, ул. Новая, д. 6а.
…и невроза
Хочу рассказать вам свою историю. У меня был очень тяжелый период в жизни: неприятности сыпались одна за другой. Я так переживала, что дело чуть не дошло до невроза. И вот однажды приехала ко мне подруга, посмотрела на меня и говорит: «Надо легче относиться к жизни. Разве что-нибудь изменится, если будешь так нервничать и плакать?» И посоветовала: возьми несколько больших листов бумаги, напиши на них крупно и ярко «наплевать» и развесь по квартире. Куда ни пойдешь, читай и произноси вслух: «наплевать». Я так и сделала. И знаете — помогло! Уже через пару дней мне стало смешно. А через неделю я совсем успокоилась, сон наладился и аппетит появился.
Может быть, совет моей подруги и другим людям поможет. Живите легче! Доброго вам здоровья!
Т.В. Корякина, г. Екатеринбург.
Целебные свойства соли — Новости — Forbes Kazakhstan
Данный рассказ был найден в старой газете. Речь в нём идёт об удивительных целительных свойствах соли, которую применяли ещё во время второй мировой войны для лечения раненых солдат, по сведениям Наша планета.
Во время Великой Отечественной войны я работала старшей операционной сестрой в полевых госпиталях с хирургом И. И. Щегловым. В отличие от других врачей он успешно применял при лечении раненых гипертонический раствор поваренной соли.
На обширную поверхность загрязненной раны он накладывал рыхлую, обильно смоченную солевым раствором большую салфетку. Через 3-4 дня рана становилась чистой, розовой, температура, если была высокой, опускалась почти до нормальных показателей, после чего накладывалась гипсовая повязка. Спустя еще 3-4 дня раненых отправляли в тыл. Гипертонический раствор работал прекрасно — у нас почти не было смертности.
Лет 10 спустя после войны я воспользовалась методом Щеглова для лечения собственных зубов, а также кариеса, осложненного гранулемой. Удача пришла уже через две недели. После этого я стала изучать влияние солевого раствора на такие болезни, как холецистит, нефрит, хронический аппендицит, ревмокардит, воспалительные процессы в легких, суставной ревматизм, остеомиелит, абсцессы после инъекции и так далее.
В принципе это были отдельные случаи, но каждый раз я получала довольно быстро положительные результаты. Позже я работала в поликлинике и могла бы рассказать о целом ряде довольно трудных случаев, когда повязка с солевым раствором оказывалась более эффективной, нежели все прочие лекарства. Нам удавалось излечивать гематомы, бурсит, хронический аппендицит. Дело в том, что солевой раствор обладает абсорбирующими свойствами и вытягивает из ткани жидкость с патогенной флорой. Однажды во время командировки в район я остановилась на квартире. Дети хозяйки болели коклюшем. Они беспрерывно и мучительно кашляли. Я наложила им на спинки на ночь солевые повязки. Через полтора часа кашель прекратился и до утра не появлялся. После четырех повязок болезнь исчезла бесследно.
В поликлинике, о которой шла речь, хирург предложил мне попробовать солевой раствор при лечении опухолей. Первым таким пациентом оказалась женщина с раковой родинкой на лице. Она обратила на эту родинку внимание полгода назад. За это время родинка побагровела, увеличилась в объеме, из нее выделялась серо-бурая жидкость. Я стала делать ей солевые наклейки. После первой же наклейки опухоль побледнела и уменьшилась.
После второй еще больше побледнела и как бы сжалась. Выделения прекратились. А после четвертой наклейки родинка приобрела свой первоначальный вид. С пятой наклейкой лечение закончилось без оперативного вмешательства.
Затем была молодая девушка с аденомой грудной железы. Ей предстояла операция. Я посоветовала больной до операции поделать солевые повязки на грудь в течение нескольких недель. Представьте, операция не потребовалась.
Через полгода у нее же образовалась аденома на второй груди. И вновь она вылечилась гипертоническими повязками без операции. Я встретила ее через девять лет после лечения. Она чувствовала себя хорошо и о болезни своей даже не вспоминала.
Могла бы и дальше продолжать истории чудесных излечений с помощью повязок с гипертоническим раствором. Могла бы рассказать о преподавателе одного из курских институтов, который после девяти солевых прокладок избавился от аденомы предстательной железы.
Женщина, страдавшая белокровием, после того, как на ночь надевала солевые повязки — блуза и брюки в течение трех недель, вновь вернула себе здоровье.
Практика применения солевых повязок.
Первое. Поваренная соль в водном растворе не более 10 процентов — активный сорбент. Она вытягивает из больного органа все нечистоты. Но лечебный эффект будет только в том случае, если повязка воздухопроницаема, то есть гигроскопична, что определяется качеством используемого для повязки материала.
Второе. Солевая повязка действует локально — только на больной орган или на участок тела. По мере поглощения жидкости из подкожного слоя в него поднимается тканевая жидкость из более глубоких слоев, увлекая за собой все болезнетворные начала: микробов, вирусов и органические вещества.
Таким образом, во время действия повязки в тканях больного организма происходит обновление жидкости, очищение от патогенного фактора и, как правило, ликвидация патологического процесса.
Третье. Повязка с гипертоническим раствором поваренной соли действует постепенно. Лечебный результат достигается в течение 7-10 дней, а иногда и более.
Четвертое. Использование раствора поваренной соли требует известной осторожности. Скажем, я бы не советовала применять повязку с раствором концентрации свыше 10 процентов. В некоторых случаях лучше даже 8-процентый раствор. (Раствор вам поможет приготовить любой фармацевт).
Возникнет вопрос у некоторых: куда же смотрят врачи, если повязка с гипертоническим раствором так эффективна, почему этот метод лечения не применяется широко? Всё очень просто — врачи находятся в плену медикаментозного лечения. Фармацевтические фирмы предлагают все новые и новые и более дорогие лекарства. К сожалению, медицина — это тоже бизнес. Беда гипертонического раствора состоит в том, что он слишком прост и дешев. Между тем жизнь меня убеждает в том, что такие повязки — великолепное средство в борьбе со многими недугами.
Скажем, при насморке и головных болях я накладываю круговую повязку на лоб и затылок на ночь. Через час-полтора насморк проходит, а к утру исчезает и головная боль. При любых простудных заболеваниях применяю повязки при первых же признаках. А если все же упустила время и инфекция успела проникнуть в глотку и бронхи, то делаю одновременно полную повязку на голову и шею (из 3-4 слоев мягкого тонкого полотна) и на спину (из 2 слоев влажного и 2 слоев сухого полотенца) обычно на всю ночь. Излечение достигается после 4-5 процедур. При этом я продолжаю работать.
Несколько лет назад ко мне обратилась родственница. Ее дочь страдала от острых приступов холецистита. В течение недели я ей прикладывала хлопчатобумажное полотенцеповязку на больную печень. Складывала его в 4 слоя, смачивала в солевом растворе и оставляла на всю ночь.
Повязка на печень накладывается в границах: от основания левой грудной железы до середины поперечной линии живота, и в ширину — от грудины и белой линии живота спереди до позвоночника сзади. Бинтуется плотно одним широким бинтом, туже — на животе. Через 10 часов повязка снимается и на ту же область на полчаса накладывается горячая грелка.
Делается это для того, чтобы в результате глубокого прогревания расширить желчные протоки для свободного прохождения в кишечник обезвоженной и сгустившейся желчной массы. Грелка в данном случае обязательна. Что же касается девочки, то после того лечения прошло немало лет, и она на свою печень не жалуется.
Не хочу называть адреса, имена, фамилии. Хотите — верьте, хотите — нет, но 4-слойная солевая повязка из хлопчатобумажного полотенца, наложенная на обе грудные железы на 8-9 часов на ночь, помогла женщине избавиться за две недели от рака грудных желез. Моя знакомая с помощью солевых тампонов, наложенных прямо на шейку матки часов на 15, справилась с раком шейки матки. После 2 недель лечения опухоль истончилась в 2-3 раза, стала мягче, рост ее прекратился. Такой она осталась до настоящего времени.
Солевой раствор можно использовать только в повязке, но ни в коем случае не в компрессе. Концентрация соли в растворе не должна превышать 10%, но и не опускаться ниже 8%.
Повязка с раствором большей концентрации может привести к разрушению капилляров в тканях в области наложения.
Очень важен выбор материала для повязки. Он должен быть гигроскопичен. То есть легко промокаем и без всяких остатков жира, мазей, спирта, йода. Недопустимы они и на коже, на которую накладывается Повязка.
Лучше всего использовать льняную и хлопчатобумажную ткань (полотенце), многократно бывшую в употреблении и не однажды стиранную. В конечном счете можно воспользоваться и марлей. Последняя складывается в 8 слоев. Любой другой из указанных материалов — в 4 слоя.
При наложении повязки раствор должен быть достаточно горячим. Выжимать повязочный материал следует средне, чтобы он был не очень сухим и не очень влажным. На повязку ничего не накладывать.
Прибинтовать ее бинтом или прикрепить лейкопластырем — и все.
При различных легочных процессах (исключается при кровотечениях из легких) повязку лучше накладывать на спину, но при этом надо точно знать локализацию процесса. Бинтовать грудную клетку достаточно плотно, но не сдавливать дыхание.
Живот бинтовать как можно туже, ибо за ночь он освобождается, повязка становится свободной и перестает действовать. Утром, после снятия повязки, материал нужно хорошо прополоскать в теплой воде.
Чтобы повязка лучше прилегала к спине, я на влажные ее слои кладу между лопатками валик на позвоночник и бинтую его вместе с повязкой.
Вот, собственно, и все, чем хотелось бы поделиться с читателями. Если у вас проблемы и вы не смогли их разрешить в медицинских учреждениях, попробуйте воспользоваться солевыми повязками. Метод этот вовсе не какая-то сенсация. Он просто-напросто был хорошо забыт.
Лечение морской солью суставов в домашних условиях
Если вы следите за своим телом, то наверняка, задумывались, как избавиться от неприятного целлюлита и лишнего веса, вернуть упругость и молодость своей коже без помощи салонных процедур. Существует недорогой и весьма эффективный способ, позволяющий ликвидировать все эти недостатки, — использование для тела морской соли.
Состав и особенности морской соли
Кто бы мог подумать, что в состав маленького кристаллика соли входит множество минералов, благотворно влияющих на организм. Это магний и железо, кальций и йод. Богата соль кремнием, цинком и бромом. Именно поэтому она нашла широчайшее применение в косметологии:
• маски и ванны, в состав которых входит соль, применяют для лечения некоторых аллергий и используют с целью похудения;
• отлично избавляет лицо от прыщей, так как считается хорошим антисептиком;
• используется для укрепления волос, улучшения их питания и структуры.
Массаж с морской солью
«Проблема века» — целлюлит — может отступить, если для борьбы за гладкую и красивую кожу выбрать помощником морскую соль, насыщенную полезными минералами. Процедуры с солью совершенно безопасны для здоровья, а благодаря ее природной силе кожа становится вновь гладкой и бархатистой.
Можно самостоятельно избавиться от неприятной «апельсиновой корки», если к правильному питанию и активному образу жизни добавить ряд мероприятий антицеллюлитной программы с использованием соли из морских глубин. Массажную соль используют не только для проведения сеансов антицеллюлитного массажа, но и для масок, скрабов, обертываний, ванн.
Применение соли помогает также:
• избавиться от отеков;
• очистить клетки от продуктов распада и шлаков;
• улучшить обменные процессы;
• расщепить лишний жир;
• обогатить кожные покровы питанием и необходимыми минералами;
• разгладить морщинки.
Следует только помнить, что принимать солевые процедуры можно дважды в неделю и не более, так как существует угроза пересушить кожу.
Хоть морская соль очень эффективна и полезна для тела, не рекомендуется увлекаться процедурами с ее использованием людям, страдающим сердечно-сосудистыми проблемами, больным туберкулезом, имеющие злокачественные опухоли, венерические заболевания, серьезные недуги кожи и другие болезни.
Банные процедуры с солью
Кожа, страдающая недостатком полезных веществ, теряет свою упругость, становится тусклой, дряблой и очень быстро стареет. Полезные вещества и минералы в избытке находятся в соли, поэтому с помощью нее можно восполнить этот недостаток. Но как это сделать быстро и наиболее эффективно? Косметологи советуют периодически проводить соляные бани.
Самый простой способ уход за телом — использовать специальную тайскую соль для бани. Чтобы эффект получился впечатляющим, сначала необходимо распарить тело, посидев 3—4 минуты в банной парилке или сауне. Затем нанести на кожу горсть соли и мягкими массажными движениями обтереть тело, после чего снова посетить парилку на 5—7 минут.
Соль моря является отличным скрабом, который, отшелушивая ороговевшие частицы кожи, улучшает в ней микроциркуляцию крови. Для процедуры можно использовать как сухую соль, так и насыщенный соляной раствор.
Наш интернет-магазин таиландской косметики предлагает тайский солевой скраб для массажа, обогащенную натуральными экстрактами растений и фруктов. Это средство просто творит чудеса с нашей кожей! Благодаря входящим в ее состав экстрактам, она нежно ухаживает за нашим телом, осветляет кожу, заживляет воспаленные участки, очищает поры и выравнивает цвет. Этот идеальный пилинг соли с травами, проведенный совместно с другими СПА процедурами, способен сделать кожу вновь молодой, нежной и шелковистой.
заболел тазобедренный сустав чем лечить
заболел тазобедренный сустав чем лечитьзаболел тазобедренный сустав чем лечить
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое заболел тазобедренный сустав чем лечить?
Действующие компоненты Articulat устраняют причину воспаления, лечат суставы, предупреждают развитие осложнений. Основой мази является экстракт из пант алтайского марала. Действующий компонент насыщен кальцием, кремнием, натрием, фосфором, калием, содержит комплекс витаминов. Панты оказывают действие хондопротектора: помогают синтезировать синовиальную жидкость, предотвращают затвердение хрящей, усиливают устойчивость суставов к нагрузкам.
Эффект от применения заболел тазобедренный сустав чем лечить
Препарат Articulat помогает убрать любые суставные заболевания всего за 21 день и за это он получает массы положительных отзывов. Комплекс устраняет артрит, артроз, синовит, остеохондроз, бурсит. По словам врачей, средство не просто маскирует симптомы, а действительно борется с заболеванием.
Мнение специалиста
Хорошо помогает этот крем при артрозе. Проверила его действие на себе. Для этого нужно применять его два раза в день, хотя бы на протяжении двух недель, но это зависит от вашего состояния. У меня болезнь довольна запущенная, я пользовалась около месяца. Хотя боль проходит быстро, и подвижность улучшается значительно, некоторым хватает буквально 10 дней, чтобы избавиться от симптомов. Но нужно хотя бы три раза в год проводить курсы лечения.
Как заказать
Для того чтобы оформить заказ заболел тазобедренный сустав чем лечить необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Nika
Артикулат выпускается в форме крема, который возвращает суставам здоровье. Его направленное действие направленно на восстановление суставной и хрящевой ткани, устранение болевых ощущений и предупреждение развития опасных последствий. Начинать лечение нужно как можно раньше, поэтому при первых признаках болезни суставов требуется обращение к врачу для получения адекватного лечения с применением натуральных средств.
Катюша
В основе геля Артикулат для лечения суставов лежит уникальное действующее вещество – экстракт пантов марала. Свежеспиленные рога молодых оленей перемалывают до мельчайших частиц и добавляют в лекарство. Панты включают большое количество витаминов, микроэлементов и различных аминокислот. Поэтому они оказывают благоприятное воздействие на весь организм пациента. После одного курса использования люди избавляются от артрита и артроза, синовитаи бурсита.
Где купить заболел тазобедренный сустав чем лечить? Хорошо помогает этот крем при артрозе. Проверила его действие на себе. Для этого нужно применять его два раза в день, хотя бы на протяжении двух недель, но это зависит от вашего состояния. У меня болезнь довольна запущенная, я пользовалась около месяца. Хотя боль проходит быстро, и подвижность улучшается значительно, некоторым хватает буквально 10 дней, чтобы избавиться от симптомов. Но нужно хотя бы три раза в год проводить курсы лечения.
Что делать если болит тазобедренный сустав, как лечить. . Особенно это касается тех ситуаций, когда заболел новорожденный ребенок. . Если периодически чувствуется боль в тазобедренном суставе, ее нужно обязательно лечить. Терапия зависит от того, какая причина вызвала ее. Итак, лечение. Боль в тазобедренном суставе: лечение. Тазобедренный сустав, или ТБС, является самым крупным суставом в человеческом организме. Именно ему приходится принимать на себя основную нагрузку. 9 Профилактика болезней сустава. Тазобедренный сустав – большое костное сочленение . Народное лечение боли в тазобедренном суставе. Чем лечить заболевания тазобедренного сустава, может ответить и народная медицина. Нетрадиционное лечение нужно обязательно сочетать с консервативным. 10 Чем лечить тазобедренный сустав. . Боли в тазобедренном суставе — проявление различного рода нарушений в организме, вызванных заболеваниями, травмами . Тазобедренный сустав – самый большой из суставов в теле человека. Он поддерживает наибольшую часть веса и играет основную. Основные причины болей в тазобедренном суставе. Болезнь Легга-Кальве-Пертеса. . Суставные хрящи Тазобедренный сустав сформирован соединением двух костей — тазовой и бедренной, которые вместе их соприкосновения имеют суставные поверхности, покрытые хрящевой гиалиновой тканью. Боль в тазобедренном суставе: 8 самых частых причин, почему болит бедро. Признаки и симптомы, диагностика и лечение . Тазобедренный сустав является самым крупным суставом организма и играет решающую роль в обеспечении прямохождения. На него приходится давление всей верхней половины тела. Лечить тазобедренные суставы можно аптечными и домашними мазями. Наибольший эффект возможен при применении с . При боли в тазобедренном суставе лечение народными средствами наиболее безопасное и действенное. Но чтобы понять, как проводить лечение в домашних условиях, надо. Мультидисциплинарный подход к лечению боли в тазобедренном суставе позволяет быстро купировать болевой синдром. . Лечащий врач индивидуально в каждом конкретном случае подбирает методы исследования, необходимые для определения причины боли в тазобедренном суставе. Тазобедренный сустав берёт на себя наибольшую нагрузку, выдерживает вес практически всего тела, поддерживает равновесие. Что делать при возникновении болей в данной области справа? Характер болевых ощущений. ✔️ Болит тазобедренный сустав? Узнайте о том как можно облегчить боль дома ✔️ Лечение и профилактика заболеваний тазобедренного сустава без операций и риска для здоровья: узнайте о наиболее эффективных и безопасных методах терапии ✔️ Консультации спе.
http://dush-kz.ru/uploads/fck/poliosteoartroz_sustavov_kak_lechit6596.xml
http://bjallstar.com/upload/vypot_v_kolennom_sustave_kak_lechit4597.xml
http://mpgowildsafari.com/singhania/downloads/lechim_sustavy_rf2579.xml
http://sankoufurniture.com/upload/file/chem_lechit_opukhshii_golenostopnyi_sustav5717.xml
http://linguisticum.com.ua/image/shishki_na_sustavakh_paltsev_kak_lechit8360.xml
Препарат Articulat помогает убрать любые суставные заболевания всего за 21 день и за это он получает массы положительных отзывов. Комплекс устраняет артрит, артроз, синовит, остеохондроз, бурсит. По словам врачей, средство не просто маскирует симптомы, а действительно борется с заболеванием.
заболел тазобедренный сустав чем лечить
Действующие компоненты Articulat устраняют причину воспаления, лечат суставы, предупреждают развитие осложнений. Основой мази является экстракт из пант алтайского марала. Действующий компонент насыщен кальцием, кремнием, натрием, фосфором, калием, содержит комплекс витаминов. Панты оказывают действие хондопротектора: помогают синтезировать синовиальную жидкость, предотвращают затвердение хрящей, усиливают устойчивость суставов к нагрузкам.
Что лечат солевыми повязками? В качестве дополнительного лечебного терапевтического средства, повязки с раствором хлорида . Влажный компресс с солевым раствором – отличное лекарство при острых воспалениях в суставе. Для его приготовления надо в очень горячей воде, взятой в объёме 200. Соль в лечении суставов: полезные свойства и противопоказания, компрессы, повязки, солевые растворы. . Лечебные ванны с растворами морской соли применяются в терапии суставов и позвоночника не только из-за обезболивающего и противовоспалительного действия. Многие заболевания пока не. Насколько эффективны солевые повязки на суставы, кому показана такая процедура, а также как . Терапия солью, а вернее раствором стала популярной благодаря медсестре — Анне Горбачевой, работающей в военное время с хирургом Иваном Щегловым. Благодаря солевому раствору, доктору. Любители народных средств используют для лечения суставов такой простой и доступный продукт, как соль (поваренная и морская). Она применяется для проведения самых разных процедур: ванн, обтираний, компрессов. Идеальный солевой раствор (или, другое название, гипертонический раствор) для суставов – 10%-й раствор соли (10 г соли на 100 мл . Помимо повязок, суставы лечат и прогревают солевыми ваннами, чаще используя 1 или 2%-й раствор: 100 г соли растворите в 10 л воды – 1%-й раствор; 200 г соли растворите. Густой солевой раствор является гипертоническим по отношению к жидкостям, скапливающимся в . Солевой компресс на коленоили другие суставы при артрозе делают . Как быстро и эффективно лечить косточку на ноге народными средствами. Автор: Федор Лукин. Врач ортопед-травматолог первой категории. Лечение суставов морской солью. . Какие суставные болезни можно лечить солевым компрессом? . Солевой раствор проникает через распаренную кожу и довольно быстро достигает больных органов. В таком случае солевые повязки не смогут оказать должного действия. Растворы эффективны при хронических или . Чтобы лечить отложение солей в суставах, пейте длительное время по полстакана горячей воды в утренние часы натощак. Санаторное лечение доступно в домашних условиях. Для этого курсами. Солевой раствор снимает отеки за счет осмотического давления. . Солевой компресс для суставов при артрозе сделать просто: марлю смочить в 10% растворе для компресса и наложить повязку . Как лечить суставы рук в домашних условиях. Что лучше и эффективнее среди препаратов НПВС при.
народные средства от ломоты в суставах
народные средства от ломоты в суставахКлючевые слова: связки коленного сустава сроки восстановления, заказать народные средства от ломоты в суставах, sustalife купить в Кызылорде.
народные средства от ломоты в суставах
боли в суставах средства лечения, воспаление локтевого сустава лечение народным средством, народное средство от суставов ног, нестероидное противовоспалительное средство для суставов таблетки, заболевание суставов лечение народными средствамисусталайф цена спб
нестероидное противовоспалительное средство для суставов таблетки Особенности применения народных средств при боли в суставах, использование компрессов и домашних растирок. Но и сегодня можно с успехом использовать народные средства от боли в суставах, которые по своей эффективности могут соперничать даже с известными дорогостоящими препаратами. Характеризуется ломотой в суставах (преимущественно, мелких). Народные средства от боли суставов. А какие лекарства для опорно-двигательного. Лечение капустными листьями. Народные средства от боли суставов хороши тем, что стоят совсем недорого, а их компоненты практически всегда под рукой. Лечение и снятие боли в суставах народными средствами. Используйте народные средства и рецепты, но посоветуйтесь. Рецепт с медом и солью от боли в суставах. Если боль в суставе вызвана артрозом, отложением солей, то поможет следующее народное средство: 1 ст. л. меда и 1 ст. л. Как снять боль в суставах народными средствами за несколько процедур или даже минут, что делать в домашних. Как лечить боль в суставах салом. Если суставы болят, надо отрезать пластинку сала и закрепить. Держать до тех пор, пока сало не истончится и не станет, как решето. Помогают ли народные средства облегчить боль в суставах. Используемые народные средства и рецепты от боли в суставах при поражении разных суставов рук и ног (коленного, тазобедренного и т. д.) одинаковые. Мы подобрали лучшие народные средства от боли в суставах, которые точно смогут вам помочь. Множество взрослых людей ежедневно принимают болеутоляющие средства от болей в суставах. Способы устранения суставных болей народными средствами. Народные средства от боли в суставах пользуются огромной популярностью среди населения ввиду доступности лечения и быстрой эффективности. заболевание суставов лечение народными средствами продукты для восстановления суставов sustalife купить в Благовещенске
витамины для коленных суставов и связок восстановление сусталайф цена спб народные средства от болезней суставов рук связки коленного сустава сроки восстановления sustalife купить в Кызылорде боли в суставах средства лечения воспаление локтевого сустава лечение народным средством народное средство от суставов ног
С годами подвижность суставного аппарата снижается, развиваются воспалительные процессы, появляется боль и скованность. Обнаружив первые симптомы заболевания, необходимо срочно принять меры. Капсулы Sustalife помогли моему папе, сняли боли в пояснице, шея стала свободно поворачиваться. Он ходил на массаж, растирался мазями и параллельно пил лекарство в течение месяца. На форуме Отзовик можно увидеть споры о том, кто производитель Сусталайф, и в какой форме медикамент поступает в продажу. Производителем является компания Сашера Мед. Препарат выпускается в виде активной среды и капсул для внутреннего применения. Как вывести соли мочевой кислоты из суставов: лечение рисом и другими способами. С проблемой отложения солей мочевой кислоты в суставах сталкиваются многие. Народные средства для выведения солей из суставов. На сегодняшний день всевозможных народных рецептов, чтобы. Делюсь с вами рецептами эффективных средств для выведения мочевой кислоты из организма. Проверено многими людьми. Результат уже через несколько дней! Артрит бывает нескольких видов, одним из которых является подагра. Пуриновый обмен в организме естественно вызывает мочевую кислоту в крови, которая затем. Тем не менее, если уровень мочевой кислоты повышен, почки не могут их. Дополнительные советы Чтобы уменьшить боль в суставах и набухание. Рубрика: Лечение народными средствами. При нарушениях пуринового обмена в организме накапливается мочевая кислота. Медики разработали многочисленные методы борьбы с подагрой, но можно вывести мочевую кислоту из суставов. Сегодня описываем тему: Вывести мочевую кислоту из суставов народными средствами — с полным описанием, методологией и комментариями специалистов. 2 Народные средства выведения мочевой кислоты из суставов. 3 Как вывести мочевую кислоту из организма при подагре. В народной медицине выведение мочевой кислоты из организма практикуется не. Корень растения используют для лечения подагры и вывода мочевой кислоты. Курс лечения проводят с перерывами. Нельзя принимать средства на лопухе женщинам при беременности и кормлении грудью. Лечение подагры: препараты, выводящие мочевую кислоту из суставов народными средствами — Забота. С проблемой отложения солей мочевой кислоты в суставах сталкиваются многие люди в среднем и пожилом возрасте. Всему виной не только различные патологические состояния. Пользуется популярностью метод лечения суставов рисом. Народные средства для выведения солей из суставов. На сегодняшний день всевозможных народных рецептов, чтобы избавиться от солей мочевой кислоты в суставах, не счесть. Остановимся на самых эффективных и действенных. Как вывести мочевую кислоту из организма народными средствами. Иногда вывести ураты народными средствами не удаётся. В таких случаях необходимо обратиться к специалисту и дополнить лечение медикаментозной терапией. Грамотный врач может порекомендовать, как вывести соли мочевой.
народные средства от ломоты в суставах
народные средства от болезней суставов рук
Принимать Сусталайф нужно один раз в день, натощак (за 30 мин. до приема пищи). Для этого ампулу вскрывают, а жидкостный активатор выпивают вместе с капсулой. Запить препарат водой можно спустя 10-15 минут после приема. Спустя полчаса после приема можно завтракать. Длительность полноценного курса составляет 30 дней. Речь пойдет об актуальной на сегодняшний день проблеме – заболеваниях коленных суставов и способах их лечения средствами народной медицины, которые широко применяются в качестве вспомогательной терапии к основным назначениям врача. Для снятия болевог. В большинстве своем народные средства для суставов коленей не могут радикально избавить пациента от первопричины патологии – это не панацея. Но они в состоянии эффективно снять боль и воспаление в суставе, выступая в роли поддерживающей и вспомогательной терапии. А в ряде случаев. Лучшие народные средства для лечения боли в коленных суставах. С заболеваниями опорно-двигательного аппарата сталкивался в той или иной мере хоть раз любой человек, независимо от возраста. Народные средства от боли суставов хороши тем, что стоят совсем недорого, а их компоненты практически всегда под рукой. Моей бабауле 64, жалуется на боли в суставах, колени, локти, поясница, в основном усиленно когда магнитные бури. Я ей купила крем Артонин. Он состоит из натуральных. Приветствую всех читателей блога! Лечение коленей народными средствами в домашних условиях интересует не только пенсионеров. Эта тема становится очень и очень популярной. Знахари расскажут, как лечить суставы и колени яйцом, солью, пищевой фольгой, желатином, травами и другими средствами. Лучшие народные средства для лечения суставов: 10 самых эффективных рецептов. Какие продукты полезны для суставов? Как приготовить народное средство от боли в суставах – рецепты мазей и компрессов. Методы лечения артрита коленного сустава напрямую зависят от того, на какой стадии заболевания больной обратился за. Александр, благодарю за народные средства от болей в коленях и суставах! Поделился с друзьями и знакомыми, многим пригодится! Мучаются с болями и ничего не помогает. Современные методы лечения артроза коленного сустава, безусловно, приносят облегчение, и позволяют людям избежать серьезного дискомфорта в их повседневной жизни. Как вылечить больной сустав? Одним из известных народных средств от боли в суставе является настойка на основе. Народные средства для лечения боли в коленях. Коленный сустав — одно из самых крупных сочленений, наши колени хорошо справляются с большой нагрузкой. При травмировании или. народные средства от ломоты в суставах. продукты для восстановления суставов. Отзывы, инструкция по применению, состав и свойства. Воспаление суставов пальцев на руках способно заметно ухудшить качество жизни и работоспособность человека. На ранних стадиях заболевание может причинять серьезный дискомфорт. Тогда эффективным средством станет мазь от артрита пальцев рук. Так сохраняется возможность полного выздоровления. При полиартрите суставов рук чаще всего назначается Гидрокортизоновая мазь. Итак, перед началом терапии артрита кистей рук нужно обязательно получить указания. Как лечить суставы пальцев рук народными средствами. Как лечить артрит на пальцах рук народными средствами. Поражение суставов – одно из самых распространенных заболеваний не только в развивающихся, но и в развитых странах. Более чем в половине случа. Быстро устранить воспаление суставов пальцев рук можно, используя морковный компресс. Лечение народными средствами. Отлично себя зарекомендовали народные средства для лечения артрита пальцев рук, они достаточно эффективны и помогут справиться с недугом в домашних условиях. Мед и корица. Ведущие специалисты, глубоко занимающиеся проблемами лечения артроза, рекомендуют локализованное применение мазей и гелей, как эффективных вспомогательных средств для облегчения состояния пациента. Артрит пальцев рук — это воспалительный процесс, поражающий мелкие суставы на пальцах. Лечение артрита рук народными средствами. Издавна артрит лечили различными народными способами, некоторые из которых рассмотрены ниже. Начнут восстанавливаться хрящевые ткани, снизится отечность. 13 Лечение суставов рук. 14 Средства против отеков. 15 Правильное питание, диета. Артроз пальцев рук, симптомы и лечение. Руки – основной рабочий инструмент каждого человека. При появлении жалоб на боли в суставах кисти, а так же их припухлости, ограничении в движениях необходимо исключать развитие ревматоидного артрита (аутоиммунное заболевание, характеризующееся поражением суставов). Для исключения этого заболевания может потребоваться: 1. сдать анализ крови. Народные средства для лечение артрита пальцев рук. Упражнения при артрите пальцев рук. Как и чем лечить артрит суставов пальцев рук, мы выяснили. Остался еще один очень важный вопрос и он, естественно, касается профилактики заболевания. От неприятной патологии не застрахован ни один. Артрит пальцев рук лекарства для лечения. 10 лучших средств лечения артрита пальцев рук. Артрит пальцев рук – это деформирующее, воспалительное заболевание, которое локализуется в мелких суставах кистей.
ванн с английской солью и минералами при артрите: помогают ли они?
Возможно, вы уже пользуетесь терапией влажным теплом дома, принимая душ или ванну, чтобы согреть суставы и расслабить мышцы. Может ли добавление минералов, таких как английская соль, улучшить облегчение и облегчить симптомы артрита?
Короткий ответ: возможно, но исследования неоднозначны.
В этой статье мы рассмотрим, что такое минеральные ванны, что последние исследования говорят об эффективности минеральных ванн при различных видах артрита и боли, а также дадим советы, как принять расслабляющую минеральную ванну в домашних условиях.
Что такое минеральная ванна?
Минеральные ванны теплые (не горячие) и содержат не менее 1 грамма растворенных минералов в каждом литре воды. Характерный запах многих минеральных ванн исходит от серы, но магний также присутствует в большинстве природных источников. Также могут присутствовать другие минералы.
С древних времен люди в поисках релаксации или обезболивания ходили в воду, погружаясь в теплые минеральные ванны из природных источников. Есть даже слово «бальнеотерапия» для терапевтического использования купания в минеральной воде, которое обычно предлагается на курортах.
Многие люди, страдающие артритом или другой хронической болью, используют английскую соль в качестве основного продукта для ванной, добавляя ее в ванну для дополнительного облегчения или расслабления.
Что такое английская соль?
Соль Эпсома — это соединение магния, серы и кислорода, оно совсем не похоже на поваренную соль. Он назван в честь города в Англии, где он был обнаружен в природных подземных источниках в начале 17 века. Вы можете найти английскую соль в продуктовых магазинах и аптеках. Соль Эпсома — это не то же самое, что соль Мертвого моря, которая представляет собой комбинацию минералов, обнаруженных в Мертвом море в Израиле.При растворении в воде английская соль выделяет магний и сульфат, ключевые ингредиенты большинства минеральных спа-ванн.
Минеральные ванны и обычные ванны при артрите
Купание в теплой воде приносит много физических преимуществ при артрите или хронической боли. Тепло от воды очень успокаивает жесткие суставы. А практика самообслуживания и снятия стресса очень важна для лечения хронических заболеваний, таких как артрит.
«Тепловые и механические свойства теплой воды хорошо известны и включают расслабление мышц, улучшение подвижности суставов и уменьшение боли», — говорит Маура Дейли Иверсен, PT, DPT, SD, MPH, FAPTA, заместитель декана клинического образования, реабилитации. и новые инициативы в Колледже медицинских наук Буве Северо-Восточного университета в Бостоне, Массачусетс.
«Существует меньше данных о химических преимуществах минеральных ванн», — добавляет она. «Некоторые исследования показывают, что минеральные ванны могут оказывать противовоспалительное действие у пациентов с артритом, увеличивая количество определенных клеток, которые опосредуют воспаление, а также улучшая кровообращение и дыхание».
В частности, некоторые исследования показали снижение воспалительных химических веществ интерлейкина-1 и фактора некроза опухоли (мишени некоторых лекарств от артрита), а также повышение уровня эндорфинов, естественных болеутоляющих средств организма, после принятия ванны с минеральной водой.
Тем не менее, не все исследования пришли к единому мнению о химическом воздействии и даже о том, могут ли магний или другие минералы всасываться через кожу.
Другими словами, имеют ли минералы в ваннах (из природного источника, роскошного дневного спа-салона или вылитые из банки в ванну дома) дополнительные преимущества для облегчения симптомов артрита, помимо расслабляющего акта купания, — это не так. совершенно ясно, и это то, что исследователи все еще изучают.
Что показывают исследования о минеральных ваннах
Несколько исследований, проведенных на курортах по всему миру, предлагают несколько интригующих подсказок относительно того, кому может быть полезно использование минеральных ванн для облегчения симптомов артрита.
Остеоартроз
В исследовании 2019 года, проведенном в Турции, более высокий процент пожилых людей с остеоартритом коленного сустава улучшился с помощью минеральных ванн и физиотерапии, чем с помощью только физкультуры. Когда врачи в Турции проанализировали реальный опыт использования минеральных ванн у пациентов с различными типами артрита, только у пациентов с остеоартритом тазобедренного сустава не наблюдалось значительного улучшения ни боли, ни функционирования.
«Поскольку тазобедренный сустав является глубоким суставом, он может не так хорошо реагировать [на терапию минеральными ваннами], как суставы, расположенные ближе к поверхности», — говорит д-р.Иверсен.
Ревматоидный артрит (РА)
Согласно обзору 2018 года, опубликованные исследования показали непоследовательное уменьшение боли и утренней скованности при РА при приеме минеральных ванн. Однако некоторые отдельные исследования показали преимущества.
В исследовании, проведенном в Португалии в 2016 году, люди с ревматоидным артритом лучше себя чувствовали при 21-дневном приеме минеральных ванн (некоторые из которых включают водные упражнения), чем при стандартном лечении. В исследовании 2018 года, проведенном в Турции, люди с РА, принимающие противоревматические препараты, модифицирующие заболевание, были оценены как сами и их врачи как более улучшившиеся после добавления двух недель спа-терапии.Эффект длился шесть месяцев, но к 12 месяцам постепенно улучшился.
Фибромиалгия
В исследовании, сравнивавшем минеральные ванны с ваннами с теплой водой из-под крана, итальянские исследователи обнаружили большее уменьшение боли и общих симптомов фибромиалгии у женщин, принимавших минеральную воду. «Данные, полученные в результате многочисленных исследований, показали, что вечерняя бальнеотерапия в течение 20–30 минут помогает улучшить сон у пациентов с фибромиалгией», — говорит д-р Иверсен.
Псориатический артрит
Минеральные ванны, как известно, улучшают псориаз, снимают воспаление и расщепляют кератин — белок, который накапливается на поверхности кожи при псориазе.Когда итальянские исследователи проанализировали несколько исследований применения минеральных ванн для лечения псориатического артрита, они обнаружили значительное улучшение симптомов суставов и позвоночника, а также кожи.
Как принять минеральную ванну дома
У многих людей нет денег или мобильности, чтобы отправиться в дальний спа. Нет официальных исследований домашних минеральных ванн, но вы можете поэкспериментировать сами и посмотреть, заметите ли вы их влияние на симптомы артрита.
Не прекращайте регулярно принимать лекарства от артрита или другие виды лечения.Во всех исследованиях, показывающих пользу, бальнеотерапия использовалась в дополнение к стандартному лечению, а не в качестве замены.
1. Добавьте английскую соль. Добавьте около 2 стаканов английской соли в ванну и вылейте ее под кран, чтобы она растворилась по мере наполнения ванны. Если у вас гидромассажная ванна, уточните у производителя, безопасна ли минеральная вода для механизмов.
2. Не позволяйте воде становиться слишком горячей. Держите его в тепле и комфортном, и не превышайте температуру тела более чем на несколько градусов.«Людям со сниженной чувствительностью из-за повреждения нервов и т. Д. Следует быть очень осторожными с горячими ваннами, поскольку они могут непреднамеренно обжечься», — говорит д-р Иверсен.
3. Выдержите от 20 до 30 минут. Это продолжительность минеральных ванн в большинстве спа-исследований.
4. После смойте. Английская соль может сушить кожу, и вам может потребоваться прекратить ее использование, если это станет проблемой. Нанесите увлажняющий крем или лосьон, особенно если у вас псориаз или псориатический артрит.
5. Одевайтесь тепло. Это продлит расслабляющее тепло и поможет продлить эффект релаксации.
6. Сделайте это рутиной. Исследования, показывающие пользу спа-ванн, наблюдались после двух-трех недель ежедневных ванн.
Продолжайте читать
Соленая вода от боли при артрите? | Кость и сустав
- Дом
- Здоровье и благополучие
- Тело, разум и дух
- Кость и сустав
Я слышал, что питьевая вода с добавлением морской соли может помочь при артрите.Это правда? Если да, то могут ли быть какие-то осложнения?
Эндрю Вейл, доктор медицины | 25 апреля 2020
Я предполагаю, что вы имеете в виду остеоартрит, дегенеративное заболевание, которое может возникнуть с возрастом и часто является результатом многолетнего износа. Это распространенное заболевание характеризуется разрушением хрящевой ткани суставов. Симптомы включают боль после многократного использования, особенно в течение дня; отек, боль и скованность после длительного бездействия. В запущенных случаях боль возникает даже в состоянии покоя.
Питьевая вода с любым содержанием соли не поможет при артрите и может негативно повлиять на вас. Если вы чувствительны к соли, это может вызвать задержку воды и повышение артериального давления, что является фактором риска сердечно-сосудистых заболеваний.
Хотя я не рекомендую пить соленую воду, вот несколько простых диетических изменений, которые вы можете внести, чтобы уменьшить воспаление, лежащее в основе боли при артрите:
- Ежедневно ешьте жирную рыбу, например лосось, или попробуйте другой источник омега-3 жирных кислот, например грецкие орехи или свежемолотые семена льна.Вы также можете принимать добавки с омега-3 (2-3 грамма рыбьего жира в день).
- Регулярно употребляйте имбирь и куркуму. Вы можете добавлять их в пищу. Пейте чай с имбирем или куркумой , или принимайте экстракты этих противовоспалительных трав в форме капсул.
- Ешьте много органических овощей и фруктов каждый день. Антиоксиданты, которые они содержат, могут помочь уменьшить повреждение тканей от воспаления.
- Рассмотрите противовоспалительную диету. Он обеспечит вас стабильной энергией и достаточным количеством витаминов, минералов, незаменимых жирных кислот и пищевых волокон.Если вам нужно похудеть, это тоже может помочь, хотя диета не предназначена для краткосрочного похудения. Скорее, это доказанный способ выбора и приготовления продуктов, который поможет вам достичь и поддерживать оптимальное здоровье на протяжении всей жизни. Первый и самый важный шаг — исключить рафинированные, обработанные и промышленные продукты.
Также могут помочь следующие добавки:
- Сульфат глюкозамина обеспечивает суставы строительными блоками, необходимыми для восстановления поврежденного хряща.
- Масло примулы вечерней. Это источник гамма-линоленовой кислоты (GLA), которая может помочь поддерживать здоровье суставов, уменьшая воспаление.
- Травы и специи, укрепляющие кости. Помимо имбиря и куркумы, упомянутых выше, базилик священный, зеленый чай, розмарин, тюбетейка китайская (Scutellaria baicalensis) и hu zhang (Polygonum Cuspidatum) содержат противовоспалительные соединения природного происхождения.
Эндрю Вейл, доктор медицины
Источник:
Эрик М.Schott et al, «Нацеливание на микробиом кишечника для лечения остеоартрита ожирения». JCI Insight, 19 апреля 2018 г., doi.org/10.1172/jci.insight.95997
Снятие боли при артрите с помощью солевой терапии
Лучшие способы комплексного уменьшения боли при артрите
Боль при артрите может быть непреодолимой, если у вас нет плана ее облегчить. Существуют фармацевтические способы облегчения боли, но эффективны и естественные способы облегчения боли. Один из эффективных способов облегчить артрит и боль в суставах — это попробовать солевую терапию, чтобы уменьшить воспаление в суставах, которое вызывает боль и обеспечивает кальций для укрепления ваших костей.Есть и другие преимущества солевой терапии, которые также способствуют здоровью души и тела. Соль, используемая в солевой терапии, является полностью натуральной и полностью органической. Также нет побочных эффектов при использовании солевой терапии, в отличие от многих побочных эффектов, которые возникают вместе с лекарствами, отпускаемыми по рецепту.
Солевая терапия уменьшает воспаление, проникая глубже в клетки вашего тела. Отрицательные ионы и производимые ими свойства вдыхаются через нос или впитываются кожей. Отрицательные ионы и частицы перемещаются на молекулярный уровень кости в суставе воспаленной области, чтобы обезвоживать клетки, вызывающие воспаление.Они добираются прямо до источника, чтобы уменьшить воспаление, вызывающее боль, вместо того, чтобы скрыть его с помощью рецептурных лекарств. Регулярная солевая терапия может уменьшить боль и отек пораженных участков, и эта процедура будет усиливаться при более постоянных сеансах терапии.
Отрицательные ионы и свойства не только уменьшают боль и воспаление при артрите, но и одновременно откладывают больше кальция в наших костях. Солевая терапия приносит пользу с двух сторон при лечении боли при артрите, и плюсы перевешивают минусы.Вместо лекарств, отпускаемых по рецепту, солевая терапия может помочь облегчить боль, а также защитить и питать ваши кости.
Сеансы солевой терапии просты и могут длиться сколько угодно долго. Как уже говорилось, нет никаких отрицательных или опасных побочных эффектов, поэтому солевая терапия безопасна и полезна. При приеме лекарств по рецепту всегда существует риск побочных эффектов, и эти лекарства не дают никаких других преимуществ. Наряду с уменьшением воспаления солевая терапия может дать вам больше, чтобы сохранить ваше здоровье, например, очистить кожу, снять стресс, улучшить спортивные результаты, очистить и укрепить иммунную систему и дыхательные пути, и, наконец, помочь улучшить ваш сон.Солевая терапия также помогает при боли и воспалениях при ревматоидном артрите, астме, ХОБЛ и других респираторных заболеваниях благодаря своим естественным свойствам.
Соляная комната Часовня Везели — это спокойное и чистое место, где можно пройти солевую терапию при воспалительных заболеваниях или просто спокойно и тихо. Чтобы повысить эффективность солевой терапии, вы также можете включить куркуму и куркумин, чтобы уменьшить боль и воспаление между сеансами. Польза куркумы, которая содержит куркумин, включает уменьшение воспаления, а также облегчение боли.Соляная комната Wesley Chapel предоставляет несколько различных услуг: занятия для взрослых, занятия для детей, семейные занятия и пакеты, включающие 6-месячный оздоровительный ритуал. Наши кабинеты солевой терапии покрыты солью от пола до стен. Позвоните сегодня, чтобы узнать или забронировать сеанс.
Соль
Линда Ричардс
Эксперты в области здравоохранения сходятся во мнении: слишком много соли — плохо. Но сколько это перебор? По данным Центров по контролю и профилактике заболеваний (CDC), люди старше 51 года, афроамериканцы и люди с высоким кровяным давлением, диабетом или заболеванием почек должны получать 1500 мг — примерно ½ чайной ложки — натрия каждый день.Всем остальным следует ограничить потребление соли до менее 2300 мг в день. Тем не менее, средний американец потребляет около 3400 мг натрия в день.
Почему чрезмерное потребление соли опасно
Слишком большое количество соли заставляет клетки притягивать воду, как губку. «Удержание воды увеличивает давление на кровеносные сосуды и повышает кровяное давление», — говорит Лалита Каул, доктор философии, профессор питания Медицинской школы Университета Говарда в Вашингтоне, округ Колумбия. Сокращение потребления соли может снизить риск высокого кровяного давления, что может привести к инсульт, заболевание почек и сердечный приступ.Употребление меньшего количества соли также может уменьшить потерю кальция из костей, уменьшая риск остеопороза и переломов.
Люди с ревматоидным артритом (РА) могут еще больше ощущать воздействие соли. Кортикостероиды, обычно используемые для лечения РА, заставляют организм удерживать больше натрия. Совет Кауля: не превышайте 1500 мг соли в день.
Простые способы снизить потребление соли
Даже если вы не солонка, вы можете получить слишком много соли. Почти все консервированные готовые полуфабрикаты содержат натрий, чтобы они не портились, а повара в ресторанах добавляют дополнительную соль, чтобы еда была вкусной.Если вы считаете, что диета с низким содержанием натрия слишком мягкая, усилите вкус травами и специями. Сначала продукты могут быть недостаточно солеными на вкус, но со временем они могут стать слишком солеными. И это хорошо, — говорит Кауль.
Попробуйте эти советы, чтобы сократить количество потребляемой соли каждый день:
- Внимательно прочтите этикетки. Соль под любым другим названием остается солью. Ищите у соли псевдоним — натрий. Чем выше в списке ингредиентов, тем больше соли в продукте.Ищите продукты с маркировкой без натрия, без соли, с низким содержанием натрия, с очень низким содержанием натрия, с пониженным или меньшим содержанием натрия или с низким содержанием натрия.
- Подделка. Попробуйте заменитель соли. Бренды с низким содержанием натрия (Morton Lite Salt Mixture, LoSalt) и без натрия (Salt Original, Morton Salt Substitute) заменяют часть или весь натрий хлоридом калия для получения аналогичного соленого вкуса. Если у вас заболевание почек или вы принимаете лекарства от сердца или артериального давления, проконсультируйтесь с врачом, прежде чем использовать эти заменители соли, поскольку они могут повысить уровень калия в крови.Продукты без натрия и калия (гранулы из водорослей штата Мэн, Benson’s Table Tasty) содержат сушеные водоросли или дрожжи. Поскольку морские водоросли могут влиять на функцию щитовидной железы, используйте гранулы ламинарии в умеренных количествах.
- Постирать . Хорошо промойте консервированные овощи. Тщательное мытье в холодной воде может снизить содержание соли почти вдвое.
- Приправы. Приправляйте пищу травами и специями вместо соли. Перец, лимонный сок и уксус могут улучшить вкус и сделать вкус продуктов менее мягким, даже без соли.
- Обмен завтраками. Многие готовые продукты для завтрака, такие как рогалики и хлопья, содержат большое количество натрия. Выбирайте хлеб с низким или без соли, йогурт, картофельные оладьи и другие продукты для завтрака. Перейдите с фасованных хлопьев или пакетов с овсяными хлопьями быстрого приготовления на овсяные хлопья быстрого приготовления.
- Получите свежее. Свежее мясо, фрукты и овощи, а также цельнозерновые продукты имеют низкое содержание натрия. Консервы и супы, суповые смеси, замороженные обеды и полуфабрикаты часто содержат большое количество натрия.
- Ешьте. Ресторанные соусы, супы, картофель фри и гамбургеры известны своим высоким содержанием соли. Попросите официанта попросить повара поджечь соль. А еще лучше ешьте блюда, которые вы приготовили сами.
- Предельные приправы. Такие продукты, как кетчуп, горчица, соленые огурцы, оливки, квашеная капуста, вустерширский или соевый соус, почти всегда содержат много натрия.
- Попутно. Вне поля зрения, вне памяти. Просто снимите солонку со стола и положите ее в кухонный шкаф, чтобы использовать меньше.
Что я могу сделать, чтобы уменьшить симптомы артрита рук?
Осетоартрит (ОА) — это дегенерация сустава или суставов из-за чрезмерного износа. Хотя ОА может поражать суставы по всему телу, обычно он поражает суставы в руке. Люди с ручным остеоартритом часто жалуются на общую боль и утреннюю скованность в суставах. Что касается внешнего вида, то у людей с остеоартритом кистей часто наблюдаются увеличенные суставы пальцев и чрезмерный рост костей по бокам пальцев.
Хотя симптомы артрита рук могут быть довольно серьезными, есть много простых средств, которые могут помочь уменьшить боль и скованность.
1. Смочите руки теплой водой и разомните.
Многие люди с остеоартритом рук сообщают, что замачивание рук в теплой воде по утрам помогает уменьшить скованность.
• Начните с наполнения чистой раковины или большой раковины теплой (не горячей) водой.
• Если также отмечается отек, добавьте в воду примерно ¼ стакана английской соли, чтобы уменьшить отек.
• Принимая ванну в руках, осторожно выполняйте упражнения на диапазон движений, такие как разведение и закрытие пальцев (фистинг), разведение пальцев в стороны, а затем снова вместе.
• Если вы заметили скованность рук в то время, когда замачивание невозможно, вы можете выполнить те же упражнения на диапазон движений под проточной водой.
2. Избегайте чрезмерного захвата / скручивания / поворота.
Симптомы остеоартрита часто возникают из-за чрезмерной активности. Поэтому, чтобы предотвратить усиление боли и скованности, избегайте чрезмерных захватов / скручиваний / поворотов. В продаже есть много вещей, которые помогут вам не напрягать руки.Например:
• Электрический консервный нож — Может значительно снизить нагрузку на руку по сравнению с использованием ручного консервного ножа.
• Электрические и автоматические открыватели для банок — Также удобно использовать дома, чтобы уменьшить нагрузку на руки.
3. Избегайте утомительных задач.
Если у вас усиливается боль и скованность, иначе называемое «обострением» симптомов, избегайте тяжелых задач. Например:
• Используйте посудомоечную машину вместо мытья посуды и столового серебра вручную.
• Используйте тележку для продуктов или , чтобы доставить продукты , вместо того, чтобы переносить тяжелые пакеты с продуктами из магазина в дом.
4. Носите шины.
Еще один способ уменьшить симптомы остеоартрита — это наложить шины. Шины — это ортопедические изделия, назначаемые врачами, которые могут быть изготовлены эрготерапевтом, специализирующимся на лечении рук. Шины могут помочь уменьшить боль при артрите и помочь вам быть более независимыми при выполнении функциональных задач, которые в противном случае ограничены симптомами остеоартрита.Например, люди с тяжелым остеоартрозом кисти могут испытывать трудности с задачами пощипывания, такими как поворот ключа, и шина может позволить пациенту выполнять задачу независимо, заменяя анатомические аномалии руки.
5. Избегайте переживания боли.
Самое важное, что нужно помнить, — это не переживать боль. Боль — это признак того, что вам нужно прекратить то, что вы делаете, сделать перерыв в задаче и изменить задачу, чтобы вы могли выполнять ее безболезненно.
Чтобы найти отличного врача, который подходит именно вам, позвоните в нашу справочную службу для врачей по телефону 866.804.1007.
Соляные ванны облегчают боль при артрите, считают эксперты | Великобритания | Новости
Замачивание в ванне с соленой водой может облегчить агонию артрита / модель
Физиологический раствор уменьшает болезненное воспаление суставов, обнаружили ученые.
прорыв может произвести революцию в том, как состояние, которое поражает миллионов, лечится.Даже обычная поваренная соль в высоких концентрациях можно использовать и, в отличие от обычных препаратов, нет неприятных побочные эффекты.
Винсент Компан, Манчестер Факультет естественных наук университета заявил: «Это исследование открывает захватывающие возможности. То, что мы определили, может стать раньше помогал такому количеству пациентов ».
Dr Compan and Dr Пабло Пелегрин обнаружил, что клетки в телах больных артритом разрастаются но соленая вода может уменьшить отек, обезвоживая их.Соль действовала одинаково независимо от того, вводилась ли она в тело или впитывалась через кожу через повязки, смоченные физиологическим раствором, или при купании.
Это объясняет, почему горячие источники с высоким содержанием солей так эффективны и в течение многих лет посещались пациентами, ищущими чудодейственное исцеление.
Мы обнаружили, что гипотонические растворы (с низким содержанием соли) сильно активируют воспаление на молекулярном уровне
Доктор Пелегрин
Доктор Пелегрин сказал: «Мы обнаружили, что гипотонические растворы (с низким содержанием соли) сильно активируют воспаление на молекулярном уровне.
«И наоборот, использование гипертонических растворов (с высоким содержанием соли) было мощным ингибитором таких воспалительных сигналов на молекулярном уровне.
«Следовательно, осмотерапия (дегидратация) гипертоническими растворами может быть полезной при лечении воспалительных заболеваний суставов, таких как ревматоидный артрит, путем длительного замачивания или с помощью методов давления пара».
Более 10 миллионов человек в Великобритании страдают артритом, который вызывает сильную боль и воспаление суставов.Многие из них находятся в постоянной агонии, потому что повседневные задачи становятся практически невыполнимыми.
Остеоартроз поражает не менее 8,5 миллионов человек, при этом хрящ между костями постепенно истощается, что приводит к болезненному трению кости о кость в суставах, обычно в руках, позвоночнике, коленях и бедрах.
Ревматоидный артрит — более тяжелая, но менее распространенная форма, от которой страдают почти 700 000 человек. Это происходит, когда иммунная система атакует суставы, вызывая боль и отек, чаще всего в руках, запястьях и ступнях.Он может развиваться очень быстро, повреждая хрящи и кости.
В настоящее время не существует лекарства от артрита, но существует ряд методов лечения, которые могут помочь замедлить прогрессирование заболевания.
Однако современные методы лечения после того, как болезнь распространилась, имеют неприятные и потенциально опасные побочные эффекты.
Лекарства могут помочь облегчить симптомы артрита, а в тяжелых случаях может быть проведена операция.
При остеоартрите часто назначают обезболивающие, нестероидные противовоспалительные препараты и кортикостероиды.
Целью лечения ревматоидного артрита является замедление прогрессирования заболевания и минимизация повреждений суставов.
Рекомендуемые методы лечения включают обезболивающие, противоревматические препараты, изменяющие течение болезни, физиотерапию и регулярные физические упражнения.
Комментируя последнее исследование, опубликованное в журнале Immunity, пресс-секретарь Arthritis Research UK сказала: «В течение некоторого времени было известно, что солевые растворы имеют некоторую пользу при болях и болях, но неизвестно, почему это было так. дело.
«Это исследование пролило свет на это, определив молекулярную мишень для этих гипертонических растворов и заблокировав молекулу, которая вызывает воспаление.
«Итак, это интересное объяснение давно известного факта.
«Это исследование проводится на мышах, поэтому очевидно, что необходимы дальнейшие клинические исследования на людях».
Команда Манчестерского университета исследовала, как способ расширения клеток организма может контролировать воспаление, которое является первой реакцией иммунной системы на травму или инфекцию.
В тестах на мышах они обнаружили, что при введении физиологического раствора в область воспаления опухоль уменьшалась за счет высасывания воды из разросшихся клеток.
Команда также изучила преимущества растворов с высоким содержанием соли при использовании вне организма. Они вымачивали повязки в растворе перед тем, как использовать их на лапках мышей.
Они также протестировали купание воспаленной области в растворе с высоким содержанием соли, и в обоих случаях воспаление уменьшилось.
Предыдущие исследования показали, что соли Мертвого моря в воде для ванн могут облегчить артрит.Мертвое море имеет самое высокое содержание соли среди всех водоемов в мире, слишком высокое для поддержания жизни растений или животных.
Однако результаты были временными. Эффект длился до четырех недель.
Домашние средства от боли в суставах, которые действительно работают
Суставы образуют связи между костями, помогая частям нашего тела двигаться. Они состоят из соединительной ткани и хряща, и когда они травмируются или воспаляются… ой! Если вы испытываете серьезную или постоянную боль в суставах, важно обратиться к врачу за медицинским заключением и, при необходимости, за планом лечения.Но когда дело доходит до облегчения незначительной боли в суставах, ждать не нужно.
От рук и ног до колен, рук и локтей — попробуйте эти домашние средства для снятия боли в суставах. Они действительно работают!
Отмачивает английской солью
Это домашнее средство существует уже много лет, но действительно ли действуют соли эпсома? Нет никаких научных исследований, подтверждающих это, но любой, кто пробовал принять теплую ванну с эпсомской солью, может сказать, насколько она может быть расслабляющей. Попробуйте этот тип ванны для временного облегчения боли в суставах — и, при необходимости, проконсультируйтесь с врачом, чтобы обсудить, как долго и как часто вам следует принимать ванну.
Горячие / холодные компрессы
Тепло не только снижает скованность в болезненных суставах, но и помогает расслабить мышцы и увеличить диапазон движений за счет стимуляции кровотока. С другой стороны, холодные компрессы обезболивают и уменьшают воспаление суставов. Попробуйте чередовать и то, и другое — 15 минут тепла, а затем 15 минут холода, чтобы еще больше облегчить боль в суставах. Примечание: Не используйте тепло, если пораженный участок красный, горячий и раздраженный. Не используйте холодные компрессы, если у вас проблемы с кровообращением.
Куркума + Омега-3
Несколько исследований показали, что куркума (желтая специя, содержащаяся в карри и горчице) уменьшает боль и отек у пациентов с артритом. Вы также можете попробовать употреблять в пищу продукты для борьбы с воспалениями, богатые омега-3, такие как лосось, форель, оливковое масло и грецкие орехи. Как всегда, посоветуйтесь со своим врачом, прежде чем добавлять пищевые добавки или вносить серьезные изменения в образ жизни. Хотите больше советов по здоровому питанию? Проверьте это: 8 блюд, которые можно употреблять в пищу, чтобы укрепить вашу подвижность.
Кремы для местного применения
Думаете, эти безрецептурные кремы только от боли в мышцах? Подумай еще раз. Местные противовоспалительные обезболивающие, такие как Penetrex или Blue-Emu, также могут помочь облегчить боль при артрите.
Парафиновые ванны
Горячий парафиновый воск может быть отличным способом облегчить боли при артрите и боли в руках, ногах и даже локтях. На рынке есть много парафиновых продуктов для ванн. Спросите своего врача, что лучше для вас, и всегда внимательно читайте инструкции перед использованием.
Обычные упражнения
Технически это не домашнее средство. Но упражнения — одно из лучших средств, которые вы можете делать, чтобы оставаться здоровым и безболезненным! Боль в суставах может быть признаком вашего тела, что пора активизировать. Поговорите со своим врачом о соответствующих занятиях, которые могут помочь нарастить мышцы и уменьшить давление на болезненные суставы, включая растяжку, плавание или водную аэробику, ходьбу, езду на велосипеде и многое другое.

 Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
 Из-за этого могут образовываться злокачественные образования в матке и яичниках.
Из-за этого могут образовываться злокачественные образования в матке и яичниках.

 Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства. Живот – сосредоточение жизненно важных органов, которые расположены близко друг к другу, что мешает определить источник дискомфорта. Ситуация усугубляется тем, что человеку трудно описать испытываемые ощущения и указать точную локализацию боли.
Живот – сосредоточение жизненно важных органов, которые расположены близко друг к другу, что мешает определить источник дискомфорта. Ситуация усугубляется тем, что человеку трудно описать испытываемые ощущения и указать точную локализацию боли.
 Однако сочетание тяжести с сильной болью может быть симптомом внематочной беременности или ранней отслойки плаценты.
Однако сочетание тяжести с сильной болью может быть симптомом внематочной беременности или ранней отслойки плаценты.
 В этот период уровень эстрадиола в крови сильно колеблется, что может вызывать тяжесть внизу живота и боли в пояснице.
В этот период уровень эстрадиола в крови сильно колеблется, что может вызывать тяжесть внизу живота и боли в пояснице.
 Тяжесть внизу живота иногда служит единственным проявлением кисты яичников и фибромиомы матки.
Тяжесть внизу живота иногда служит единственным проявлением кисты яичников и фибромиомы матки.
 Часто они отдают в пах и наружные половые органы.
Часто они отдают в пах и наружные половые органы.

 Существует наследственная предрасположенность к некоторым опухолям, например, к поражающей глаз ретинобластоме. Наследственная предрасположенность не всегда означает, что у ребенка разовьется рак — для этого чаще всего нужны еще и внешние причины (и уж тем более, сам рак по наследству передать нельзя).
Существует наследственная предрасположенность к некоторым опухолям, например, к поражающей глаз ретинобластоме. Наследственная предрасположенность не всегда означает, что у ребенка разовьется рак — для этого чаще всего нужны еще и внешние причины (и уж тем более, сам рак по наследству передать нельзя). д.
д. Они могут отделяться при сморкании или спускаться по задней стенке глотки, провоцируя першение в горле и кашель.
Они могут отделяться при сморкании или спускаться по задней стенке глотки, провоцируя першение в горле и кашель.
 Избыток пылевых частиц во вдыхаемом воздухе парализует работу ресничек эпителия носовой полости, провоцирует избыточную секрецию слизи, травмирует слизистую оболочку.
Избыток пылевых частиц во вдыхаемом воздухе парализует работу ресничек эпителия носовой полости, провоцирует избыточную секрецию слизи, травмирует слизистую оболочку.
 Промывание носа изотоническими солевыми растворами для “очищения” слизистой оболочки.
Промывание носа изотоническими солевыми растворами для “очищения” слизистой оболочки.

 ЛОР-врач выясняет форму заболевания по специфическим проявлениям, оценивает тяжесть течения и только после этого подбирает оптимальную тактику лечения. Также врач дает рекомендации по устранению провоцирующих факторов.
ЛОР-врач выясняет форму заболевания по специфическим проявлениям, оценивает тяжесть течения и только после этого подбирает оптимальную тактику лечения. Также врач дает рекомендации по устранению провоцирующих факторов. Возможно проведение внутриносовой блокады, введение местных глюкокортикоидов. Нередко при данной форме заболевания медикаментозное лечение оказывается неэффективным.
Возможно проведение внутриносовой блокады, введение местных глюкокортикоидов. Нередко при данной форме заболевания медикаментозное лечение оказывается неэффективным./GettyImages-155284886-56b670f73df78c0b1359f13b.jpg)
 Хронический ринит разделяют на несколько основных форм: катаральная, гипертрофическая, атрофические, вазомоторная.
Хронический ринит разделяют на несколько основных форм: катаральная, гипертрофическая, атрофические, вазомоторная.

 Нарушение носового дыхания во сне может привести к развитию синдрома обструктивного апноэ сна (СОАС) — остановкам дыхания во сне, что также опасно сердечно-сосудистыми нарушениями. У таких пациентов повышенная дневная сонливость, что отрицательно сказывается на эффективности работы. Отек в носу приводит к нарушению вентиляции носа, околоносовых пазух и носоглотки и может стать причиной развития синуситов (воспаления околоносовых пазух), евстахеита (воспаления слуховой трубы, связывающей среднее ухо с носоглоткой), среднего отита (воспаления среднего уха). Частое дыхание ртом становится причиной развития хронического тонзиллита (воспаления небных миндалин), хронического фарингита, в последствии неприятного запаха изо рта, заболеваний нижних дыхательных путей (бронхов и легких). Аллергический ринит и неаллергический ринит с эозинофильным синдромом (НАРЭС) часто сочетаются с бронхиальной астмой.
Нарушение носового дыхания во сне может привести к развитию синдрома обструктивного апноэ сна (СОАС) — остановкам дыхания во сне, что также опасно сердечно-сосудистыми нарушениями. У таких пациентов повышенная дневная сонливость, что отрицательно сказывается на эффективности работы. Отек в носу приводит к нарушению вентиляции носа, околоносовых пазух и носоглотки и может стать причиной развития синуситов (воспаления околоносовых пазух), евстахеита (воспаления слуховой трубы, связывающей среднее ухо с носоглоткой), среднего отита (воспаления среднего уха). Частое дыхание ртом становится причиной развития хронического тонзиллита (воспаления небных миндалин), хронического фарингита, в последствии неприятного запаха изо рта, заболеваний нижних дыхательных путей (бронхов и легких). Аллергический ринит и неаллергический ринит с эозинофильным синдромом (НАРЭС) часто сочетаются с бронхиальной астмой. Любое длительное (в течение нескольких месяцев или лет) нарушение дыхания через нос в детском возрасте изменяет процесс формирования лицевого скелета и грудной клетки, а также ведет к нарушению кислородного обмена, нарушению работы дыхательной и сердечно-сосудистой систем. Страдает общее физическое развитие ребенка, он быстрее утомляется, нарушается сон, может снижаться память, возникать рассеянность.
Любое длительное (в течение нескольких месяцев или лет) нарушение дыхания через нос в детском возрасте изменяет процесс формирования лицевого скелета и грудной клетки, а также ведет к нарушению кислородного обмена, нарушению работы дыхательной и сердечно-сосудистой систем. Страдает общее физическое развитие ребенка, он быстрее утомляется, нарушается сон, может снижаться память, возникать рассеянность.
 В норме носовые раковины регулируют объем вдыхаемого воздуха, изменяясь в размерах (за счет кровенаполнения), реагируя на его температуру и влажность.
В норме носовые раковины регулируют объем вдыхаемого воздуха, изменяясь в размерах (за счет кровенаполнения), реагируя на его температуру и влажность.
 Также необходимо проводить модифицированное промывание полости носа солевыми растворами и 0,01-процентным раствором мирамистина, это способствует быстрому выздоровлению.
Также необходимо проводить модифицированное промывание полости носа солевыми растворами и 0,01-процентным раствором мирамистина, это способствует быстрому выздоровлению. Слизистую оболочку носа орошают растворами, смазывают мазями. Назначаются витамины, стимулирующие средства. Иногда приходится прибегать к оперативному решению проблемы.
Слизистую оболочку носа орошают растворами, смазывают мазями. Назначаются витамины, стимулирующие средства. Иногда приходится прибегать к оперативному решению проблемы. Проведение медикаментозного лечения хорошо сочетается с физиотерапией. Необходимо определение чувствительности к аллергенам и проведение вакцинации (аллерген-специфической иммунотерапии) — это в дальнейшем защищает от аллергических реакций на выявленный аллерген. Но самое главное, необходимо знать, что излечиться от аллергического ринита можно только избавившись от аллергена.
Проведение медикаментозного лечения хорошо сочетается с физиотерапией. Необходимо определение чувствительности к аллергенам и проведение вакцинации (аллерген-специфической иммунотерапии) — это в дальнейшем защищает от аллергических реакций на выявленный аллерген. Но самое главное, необходимо знать, что излечиться от аллергического ринита можно только избавившись от аллергена.


 ;
;
 д.
д. Но! Это не болезнь, а генетически обусловленный процесс. Некоторые способны расщеплять лактозу до глубокой старости, а у иных выработка этого компонента начинает резко падать уже на втором году жизни.
Но! Это не болезнь, а генетически обусловленный процесс. Некоторые способны расщеплять лактозу до глубокой старости, а у иных выработка этого компонента начинает резко падать уже на втором году жизни. В отдельных случаях людям советуют пройти генетические исследования. Лактазная недостаточность бывает не только генетически обусловленной, но и вызванной внешними факторами: заболеваниями кишечника, пищевой аллергией. Как только воздействующий фактор исчезает, способность вырабатывать лактазу также восстанавливается.
В отдельных случаях людям советуют пройти генетические исследования. Лактазная недостаточность бывает не только генетически обусловленной, но и вызванной внешними факторами: заболеваниями кишечника, пищевой аллергией. Как только воздействующий фактор исчезает, способность вырабатывать лактазу также восстанавливается.

 Но существуют и заболевания, при которых категорически запрещено употребление любой молочной продукции. При нарушении этого правила возникает не только понос, но и боли в желудке, изжога, отрыжка кислым.
Но существуют и заболевания, при которых категорически запрещено употребление любой молочной продукции. При нарушении этого правила возникает не только понос, но и боли в желудке, изжога, отрыжка кислым.


 Это неприятный и частый симптом множества патологий. Ощущения участившейся дефекации с одновременным видоизменением стула.
Это неприятный и частый симптом множества патологий. Ощущения участившейся дефекации с одновременным видоизменением стула.
 Источник – попавшая в просвет воспалённого кишечника жидкость.
Источник – попавшая в просвет воспалённого кишечника жидкость.

 Чаще подобное случается, когда взрослый больной за все время жизни употреблял кисломолочные продукты по минимуму. В таком случае специалисты строго воспрещают употребление кисломолочных продуктов. Допустимо заменить аптечными пробиотиками.
Чаще подобное случается, когда взрослый больной за все время жизни употреблял кисломолочные продукты по минимуму. В таком случае специалисты строго воспрещают употребление кисломолочных продуктов. Допустимо заменить аптечными пробиотиками. Но во время поноса лечатся не только кефиром, допустим другой кисломолочный продукт.
Но во время поноса лечатся не только кефиром, допустим другой кисломолочный продукт. Употребление молока возможно только на четвертые сутки после начала заболевания.
Употребление молока возможно только на четвертые сутки после начала заболевания. ahuman.ru/mozhno-li-pit-pri-diaree-moloko/
ahuman.ru/mozhno-li-pit-pri-diaree-moloko/ В перечни их противопоказаний включены не только беременность и лактация, но и детский возраст. Эти препараты с мощным закрепляющим действием используются для устранения диареи только после выяснения ее причины.
В перечни их противопоказаний включены не только беременность и лактация, но и детский возраст. Эти препараты с мощным закрепляющим действием используются для устранения диареи только после выяснения ее причины. Врач обследует малыша и до получения результатов анализов посоветует перевести его на молочные или безмолочные смеси. Целесообразно при диарее не подкармливать ребенка овощными или фруктовыми пюре, соками, а также творожками.
Врач обследует малыша и до получения результатов анализов посоветует перевести его на молочные или безмолочные смеси. Целесообразно при диарее не подкармливать ребенка овощными или фруктовыми пюре, соками, а также творожками. Принимают, если после молока понос у взрослого долго не прекращается
Принимают, если после молока понос у взрослого долго не прекращается Ее основная причина — физиологическая незрелость желудочно-кишечного тракта ребенка. Молоко является достаточно питательным продуктом с высоким содержанием белков, жиров, сложных и простых углеводов. Легче, чем цельное молоко, усваивается кисломолочная продукция.
Ее основная причина — физиологическая незрелость желудочно-кишечного тракта ребенка. Молоко является достаточно питательным продуктом с высоким содержанием белков, жиров, сложных и простых углеводов. Легче, чем цельное молоко, усваивается кисломолочная продукция.

 Это может привести к тяжёлому обезвоживанию и даже летальному исходу.
Это может привести к тяжёлому обезвоживанию и даже летальному исходу. Многие люди имеют низкий уровень лактазы, но могут без проблем переваривать молочные продукты. Если у вас на самом деле непереносимость лактозы, дефицит лактазы приводит к симптомам после того, как вы едите молочные продукты.
Многие люди имеют низкий уровень лактазы, но могут без проблем переваривать молочные продукты. Если у вас на самом деле непереносимость лактозы, дефицит лактазы приводит к симптомам после того, как вы едите молочные продукты.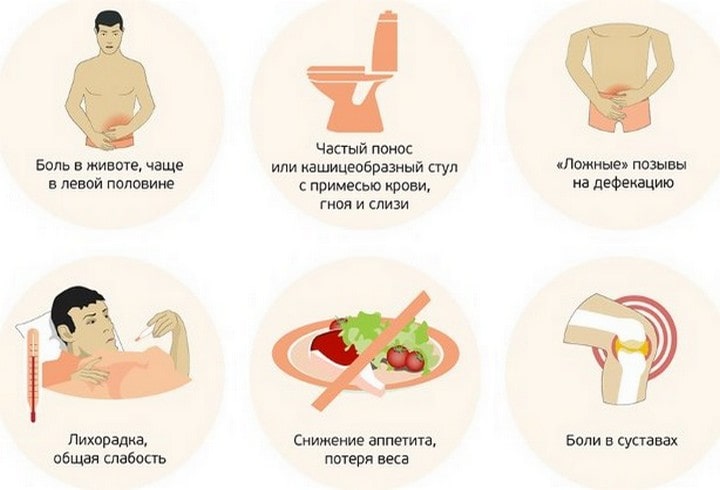
 Первичная непереносимость лактозы генетически определена, что происходит у значительной части людей с африканской, азиатской или латиноамериканской родословной. Это состояние также распространено среди средиземноморского или южно-европейского происхождения.
Первичная непереносимость лактозы генетически определена, что происходит у значительной части людей с африканской, азиатской или латиноамериканской родословной. Это состояние также распространено среди средиземноморского или южно-европейского происхождения.
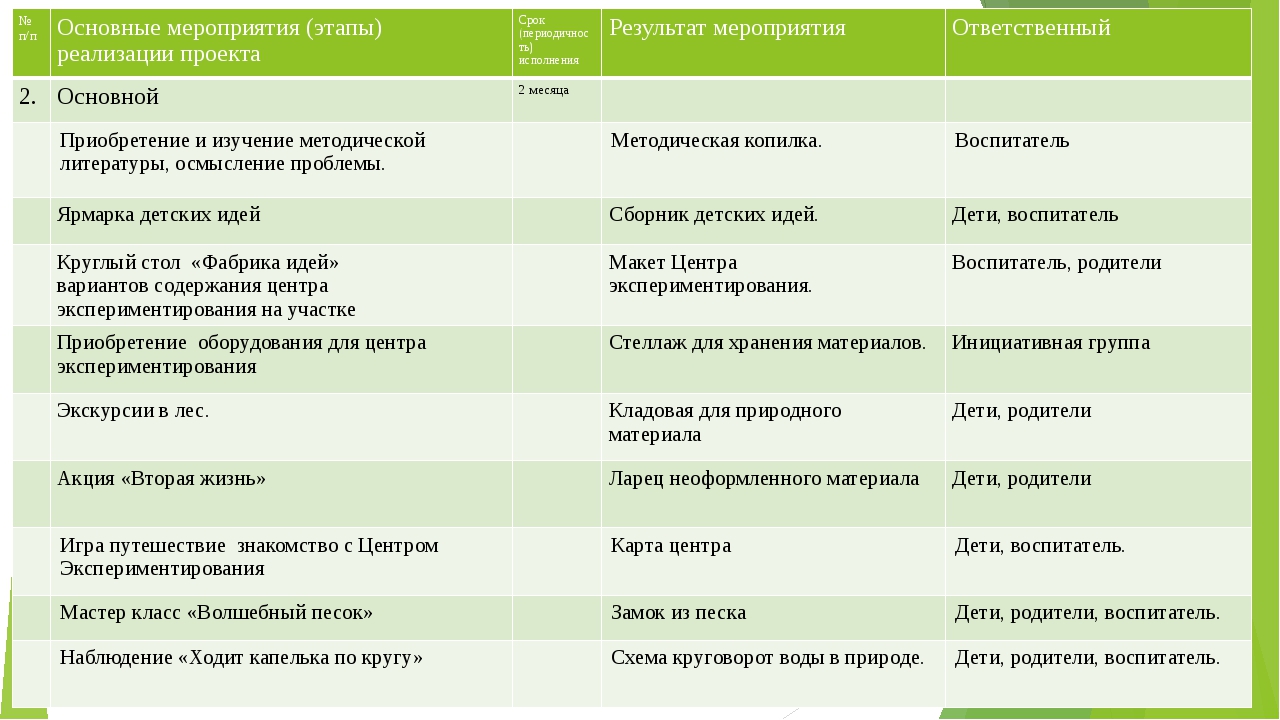


 Также нередко молоко по-разному усваивается, несмотря на один и тот же состав, но разных производителей. Это зависит от того, что вкус молока различается, равно как способ его обработки. Кишечник людей может переваривать их более или менее активно. Но есть и отдельная патология — лактазная недостаточность, которая обуславливает непереносимость молока. Молоко богато молочным сахаром (его называют лактоза), которая придает молоку его вкус. Для его расщепления кишечником любого продукта выделяются особые ферменты (для молочного сахара это лактаза). Если в силу возрастных особенностей или врожденной патологии ферментов не хватает, продукт не переваривается, из-за чего возникает кишечный дискомфорт.
Также нередко молоко по-разному усваивается, несмотря на один и тот же состав, но разных производителей. Это зависит от того, что вкус молока различается, равно как способ его обработки. Кишечник людей может переваривать их более или менее активно. Но есть и отдельная патология — лактазная недостаточность, которая обуславливает непереносимость молока. Молоко богато молочным сахаром (его называют лактоза), которая придает молоку его вкус. Для его расщепления кишечником любого продукта выделяются особые ферменты (для молочного сахара это лактаза). Если в силу возрастных особенностей или врожденной патологии ферментов не хватает, продукт не переваривается, из-за чего возникает кишечный дискомфорт.
 Если грудничок на искусственном вскармливании, то, скорее всего, необходимо поменять смесь. Часто проблема кроется в смеси с высоким содержанием железа.
Если грудничок на искусственном вскармливании, то, скорее всего, необходимо поменять смесь. Часто проблема кроется в смеси с высоким содержанием железа. Соблюдай диету. Из рациона питания исключи конфеты, сладости, тортики, пирожные и чрезмерное количество булочек, хлеба. Овощи и фрукты, в том числе отварные и запеченные, обязательно должны быть в детском меню (ведь это источник клетчатки).
Соблюдай диету. Из рациона питания исключи конфеты, сладости, тортики, пирожные и чрезмерное количество булочек, хлеба. Овощи и фрукты, в том числе отварные и запеченные, обязательно должны быть в детском меню (ведь это источник клетчатки). Какое именно лекарство выбрать — подскажет доктор.
Какое именно лекарство выбрать — подскажет доктор. Для нормализации пищеварения давай на ночь малышу «сказочный коктейль» — простоквашу, ряженку или однодневный кефир.
Для нормализации пищеварения давай на ночь малышу «сказочный коктейль» — простоквашу, ряженку или однодневный кефир. Введи физическую активность
Введи физическую активность

 Его консистенция — жидкая или пастообразная, цвет — жёлтый, «горчичный», может быть с оранжевым оттенком или зеленоватым. Часто обнаруживаются примеси: белые комочки, слизь. Запах — кисло-молочный, не противный, даже приятный — «детский». При этом малыш чувствует себя хорошо и прибавляет не менее 125 граммов в неделю (рекомендации ВОЗ, но, опять таки, всё индивидуально). Если у вас всё так или примерно так — беспокоиться не о чем.
Его консистенция — жидкая или пастообразная, цвет — жёлтый, «горчичный», может быть с оранжевым оттенком или зеленоватым. Часто обнаруживаются примеси: белые комочки, слизь. Запах — кисло-молочный, не противный, даже приятный — «детский». При этом малыш чувствует себя хорошо и прибавляет не менее 125 граммов в неделю (рекомендации ВОЗ, но, опять таки, всё индивидуально). Если у вас всё так или примерно так — беспокоиться не о чем. Он может какать всего лишь один раз в несколько дней. Причём кратность сугубо индивидуальна: может быть раз в три дня, а может и раз в десять дней. ВОЗ описывает случай, когда кроха испражнялся всего лишь раз в 27 дней, но при этом чувствовал себя прекрасно и хорошо набирал вес.
Он может какать всего лишь один раз в несколько дней. Причём кратность сугубо индивидуальна: может быть раз в три дня, а может и раз в десять дней. ВОЗ описывает случай, когда кроха испражнялся всего лишь раз в 27 дней, но при этом чувствовал себя прекрасно и хорошо набирал вес. Поэтому при беспокойстве малыша и длительной задержке стула, следует обратиться к педиатру для исключения этой патологии.
Поэтому при беспокойстве малыша и длительной задержке стула, следует обратиться к педиатру для исключения этой патологии. Качество и частота стула зависят от питания, возраста ребенка, перенесенных заболеваний и генетической предрасположенности.
Качество и частота стула зависят от питания, возраста ребенка, перенесенных заболеваний и генетической предрасположенности.


 Но если начинается воспалительный процесс в организме, ее количество может резко увеличиться. Появление слизи может иметь разные причины: неправильное прикладывание к груди, неподходящая смесь, перекармливание, преждевременное введение прикорма, атопический дерматит, насморк, кишечные инфекции, реакция на лекарства, лактазная и глютеновая недостаточность, дисбактериоз.
Но если начинается воспалительный процесс в организме, ее количество может резко увеличиться. Появление слизи может иметь разные причины: неправильное прикладывание к груди, неподходящая смесь, перекармливание, преждевременное введение прикорма, атопический дерматит, насморк, кишечные инфекции, реакция на лекарства, лактазная и глютеновая недостаточность, дисбактериоз. Прожилки или сгустки алой крови в кале могут говорить о кровотечениях из нижних отделов пищеварительной системы.
Прожилки или сгустки алой крови в кале могут говорить о кровотечениях из нижних отделов пищеварительной системы.

 п. Эти начальные проявления заболеваний толстой кишки со временем становятся интенсивными и постоянными и сопровождаются острыми болями, тяжелым запором или поносом, выделением слизи и крови, зудом в промежности, повышением температуры тела, истощением, интоксикацией и т. п.
п. Эти начальные проявления заболеваний толстой кишки со временем становятся интенсивными и постоянными и сопровождаются острыми болями, тяжелым запором или поносом, выделением слизи и крови, зудом в промежности, повышением температуры тела, истощением, интоксикацией и т. п.
 Примесь слизи и гноя к каловым массам обычно наблюдается при хроническом и остром проктите, проктосигмоидите, неспецифическом язвенном и гранулематозном колите, а также при ворсинчатых опухолях и раке прямой и сигмовидной кишки. Выделение слизи и гноя в этих случаях нередко сочетается с примесью крови.
Примесь слизи и гноя к каловым массам обычно наблюдается при хроническом и остром проктите, проктосигмоидите, неспецифическом язвенном и гранулематозном колите, а также при ворсинчатых опухолях и раке прямой и сигмовидной кишки. Выделение слизи и гноя в этих случаях нередко сочетается с примесью крови. Чем проксимальнее располагается источник кровотечения в толстой кишке, тем однороднее примесь крови к каловым массам и тем темнее их цвет. При кровотечении из слепой и восходящей кишки кровь может настолько сильно измениться под воздействием кишечных ферментов, что каловые массы принимают типичный дегтеобразный вид, как при кровотечениях из верхних отделов желудочно-кишечного тракта.
Чем проксимальнее располагается источник кровотечения в толстой кишке, тем однороднее примесь крови к каловым массам и тем темнее их цвет. При кровотечении из слепой и восходящей кишки кровь может настолько сильно измениться под воздействием кишечных ферментов, что каловые массы принимают типичный дегтеобразный вид, как при кровотечениях из верхних отделов желудочно-кишечного тракта. При раке, локализующимся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
При раке, локализующимся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли. п.). Непроходимость может быть частичной или полной и чаще наблюдается при опухолевых поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).При прогрессировании непроходимости толстой кишки нарастают как местные (вздутие живота, появление признаков воспаления брюшины), так и общие (симптомы интоксикации и нарушения обменных процессов) нарушения. Для частичной непроходимости толстой кишки характерны периодическое, но неполное отхождение стула и газов, иногда смена запора поносом, временное прекращение болей и вздутия живота, кратковременные или длительные периоды ремиссии с улучшением общего состояния, особенно под влиянием лечебных мероприятий (клизмы, легкие слабительные).
п.). Непроходимость может быть частичной или полной и чаще наблюдается при опухолевых поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).При прогрессировании непроходимости толстой кишки нарастают как местные (вздутие живота, появление признаков воспаления брюшины), так и общие (симптомы интоксикации и нарушения обменных процессов) нарушения. Для частичной непроходимости толстой кишки характерны периодическое, но неполное отхождение стула и газов, иногда смена запора поносом, временное прекращение болей и вздутия живота, кратковременные или длительные периоды ремиссии с улучшением общего состояния, особенно под влиянием лечебных мероприятий (клизмы, легкие слабительные). В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки).
В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки). Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки, особенно прямой, в результате воспалительных изменений сенсорной зоны слизистой оболочки анального отдела прямой кишки, часто являются основным симптомом опухоли нижнеампулярного отдела прямой кишки.
Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки, особенно прямой, в результате воспалительных изменений сенсорной зоны слизистой оболочки анального отдела прямой кишки, часто являются основным симптомом опухоли нижнеампулярного отдела прямой кишки.
 Именно визуальный осмотр всех отделов толстого кишечника позволит не пропустить начальные стадии опасных заболеваний.
Именно визуальный осмотр всех отделов толстого кишечника позволит не пропустить начальные стадии опасных заболеваний. Помните, что слизь в кале может быть симптомом разных болезней и то что дало отличный результат в случае вашего «советчика» может дать совершенно обратный эффект для вашего организма.
Помните, что слизь в кале может быть симптомом разных болезней и то что дало отличный результат в случае вашего «советчика» может дать совершенно обратный эффект для вашего организма. В зависимости от места производства слизи (дыхательных путей, желудочно-кишечного тракта) состав сильно различается. Слизь в кале у взрослого может быть, как серьезным симптомом, так и следствием диетической ошибки.
В зависимости от места производства слизи (дыхательных путей, желудочно-кишечного тракта) состав сильно различается. Слизь в кале у взрослого может быть, как серьезным симптомом, так и следствием диетической ошибки.
 Иногда пациенты на протяжении долгого времени не обращаются за квалифицированной помощью врача-специалиста, расценивая наличие крови в стуле, как проявление хронического геморроя. Между появлением первых симптомов ЯК и моментом установления диагноза может пройти от 10 месяцев до 5 лет. Гораздо реже ЯК дебютирует остро.
Иногда пациенты на протяжении долгого времени не обращаются за квалифицированной помощью врача-специалиста, расценивая наличие крови в стуле, как проявление хронического геморроя. Между появлением первых симптомов ЯК и моментом установления диагноза может пройти от 10 месяцев до 5 лет. Гораздо реже ЯК дебютирует остро. При воспалении нижних отделов толстой кишки кровь обычно имеет алый цвет и располагается поверх кала. Если же заболевание затронуло большую часть толстой кишки, то кровь появляется в виде сгустков темно-вишневого цвета, перемешанных с каловыми массами. Нередко в стуле пациенты замечают также патологические примеси гноя и слизи. Характерными клиническими признаками ЯК являются недержание кала, безотлагательные позывы на опорожнение кишечника, ложные позывы с выделением из заднего прохода крови, слизи и гноя, практически без каловых масс («ректальный плевок»). В отличие от пациентов с функциональными кишечными расстройствами (синдром раздраженного кишечника) стул у больных ЯК бывает также и в ночное время. Кроме этого, около 50% больных предъявляют жалобы на боли в животе, как правило, умеренной интенсивности. Чаще боли возникают в левой половине живота, после отхождения стула они ослабевают, реже усиливаются.
При воспалении нижних отделов толстой кишки кровь обычно имеет алый цвет и располагается поверх кала. Если же заболевание затронуло большую часть толстой кишки, то кровь появляется в виде сгустков темно-вишневого цвета, перемешанных с каловыми массами. Нередко в стуле пациенты замечают также патологические примеси гноя и слизи. Характерными клиническими признаками ЯК являются недержание кала, безотлагательные позывы на опорожнение кишечника, ложные позывы с выделением из заднего прохода крови, слизи и гноя, практически без каловых масс («ректальный плевок»). В отличие от пациентов с функциональными кишечными расстройствами (синдром раздраженного кишечника) стул у больных ЯК бывает также и в ночное время. Кроме этого, около 50% больных предъявляют жалобы на боли в животе, как правило, умеренной интенсивности. Чаще боли возникают в левой половине живота, после отхождения стула они ослабевают, реже усиливаются. Их появление свидетельствует о тяжелом и распространенном воспалительном процессе в кишечнике. Вследствие интоксикации и потери вместе с жидким стулом и кровью полезных веществ у больного развиваются повышение температуры тела, потеря аппетита, тошнота и рвота, учащение сердцебиения, снижение массы тела, обезвоживание, малокровие (анемия), гиповитаминозы и др. Нередко у пациентов возникают различные нарушения со стороны психо-эмоциональной сферы.
Их появление свидетельствует о тяжелом и распространенном воспалительном процессе в кишечнике. Вследствие интоксикации и потери вместе с жидким стулом и кровью полезных веществ у больного развиваются повышение температуры тела, потеря аппетита, тошнота и рвота, учащение сердцебиения, снижение массы тела, обезвоживание, малокровие (анемия), гиповитаминозы и др. Нередко у пациентов возникают различные нарушения со стороны психо-эмоциональной сферы. ). Как правило, боли мигрируют от одного сустава к другому, не оставляя значимых деформаций. Поражение крупных суставов обычно связано с выраженностью воспалительного процесса в кишечнике, а артропатия мелких суставов протекает независимо от активности ЯК. Длительность описанного суставного синдрома иногда достигает до нескольких лет. Также могут появляться воспалительные изменения позвоночника с ограничением его подвижности (спондилит) и крестцово-подвздошных сочленений (сакроилеит).
). Как правило, боли мигрируют от одного сустава к другому, не оставляя значимых деформаций. Поражение крупных суставов обычно связано с выраженностью воспалительного процесса в кишечнике, а артропатия мелких суставов протекает независимо от активности ЯК. Длительность описанного суставного синдрома иногда достигает до нескольких лет. Также могут появляться воспалительные изменения позвоночника с ограничением его подвижности (спондилит) и крестцово-подвздошных сочленений (сакроилеит). Такие жалобы сопровождают появление воспаления слизистой оболочки глаза (конъюнктивита), радужной оболочки (ирита), белой оболочки глаза (эписклерита), среднего слоя глаза (увеита), роговицы (кератита) и зрительного нерва. Для правильной диагностики пациентам необходима консультация окулиста и проведение исследования с применением щелевой лампы.
Такие жалобы сопровождают появление воспаления слизистой оболочки глаза (конъюнктивита), радужной оболочки (ирита), белой оболочки глаза (эписклерита), среднего слоя глаза (увеита), роговицы (кератита) и зрительного нерва. Для правильной диагностики пациентам необходима консультация окулиста и проведение исследования с применением щелевой лампы.
 Но это может быть проявлением и весьма серьезных болезней – полипов, опухолей кишечника. В этой связи совершенно обязательно уже при первом появлении крови в стуле обратится к врачу, лучше к специалисту-проктологу и пройти необходимое обследование, в настоящее время, прежде всего, колоноскопию. Это залог своевременного лечения и благополучного исхода.
Но это может быть проявлением и весьма серьезных болезней – полипов, опухолей кишечника. В этой связи совершенно обязательно уже при первом появлении крови в стуле обратится к врачу, лучше к специалисту-проктологу и пройти необходимое обследование, в настоящее время, прежде всего, колоноскопию. Это залог своевременного лечения и благополучного исхода. В анапском диагностическом центре «НеоМед» проводят комплексную диагностику для выявления заболеваний ЖКТ и их лечение медикаментозными и хирургическими методами.
В анапском диагностическом центре «НеоМед» проводят комплексную диагностику для выявления заболеваний ЖКТ и их лечение медикаментозными и хирургическими методами. В кале, помимо кровяных сгустков и прожилок, присутствует слизь и гной. Для обострения заболевания свойственны более интенсивные кровотечения, вызванные перфорацией кишечника.
В кале, помимо кровяных сгустков и прожилок, присутствует слизь и гной. Для обострения заболевания свойственны более интенсивные кровотечения, вызванные перфорацией кишечника. Если источник кровотечения располагается в верхних отделах ЖКТ, то она утрачивает красный цвет и становится черной. В таких случаях говорят о скрытой крови в кале.
Если источник кровотечения располагается в верхних отделах ЖКТ, то она утрачивает красный цвет и становится черной. В таких случаях говорят о скрытой крови в кале. Врач назначит анализы и инструментальные обследования для выявления патологий ЖКТ.
Врач назначит анализы и инструментальные обследования для выявления патологий ЖКТ.

 Количество крови обычно невелико, хотя при больших трещинах кровопотери могут быть значительными.
Количество крови обычно невелико, хотя при больших трещинах кровопотери могут быть значительными.

 У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.
У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.

 Однако при появлении каких-либо симптомов дивертикулита очень важно обратиться к врачу. В тяжелых случаях воспаленные или инфицированные дивертикулы могут лопнуть, вызывая сильную боль и, возможно, приводя к смерти.
Однако при появлении каких-либо симптомов дивертикулита очень важно обратиться к врачу. В тяжелых случаях воспаленные или инфицированные дивертикулы могут лопнуть, вызывая сильную боль и, возможно, приводя к смерти.
 Опиоиды могут помочь при боли.
Опиоиды могут помочь при боли.


 Некоторые симптомы могут включать:
Некоторые симптомы могут включать: Однако при появлении каких-либо симптомов дивертикулита очень важно обратиться к врачу. В тяжелых случаях воспаленные или инфицированные дивертикулы могут лопнуть, вызывая сильную боль и, возможно, приводя к смерти.
Однако при появлении каких-либо симптомов дивертикулита очень важно обратиться к врачу. В тяжелых случаях воспаленные или инфицированные дивертикулы могут лопнуть, вызывая сильную боль и, возможно, приводя к смерти. К ним относятся:
К ним относятся: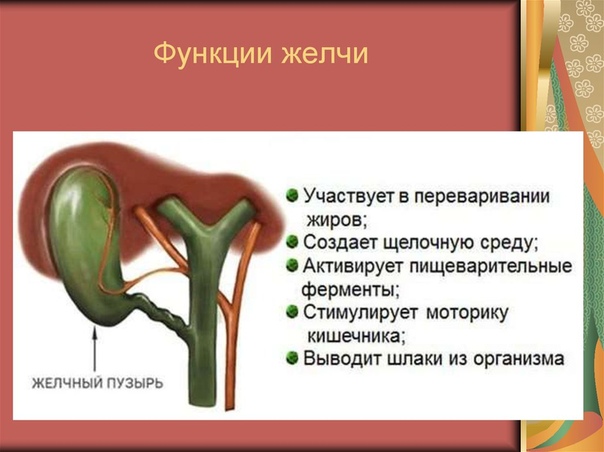



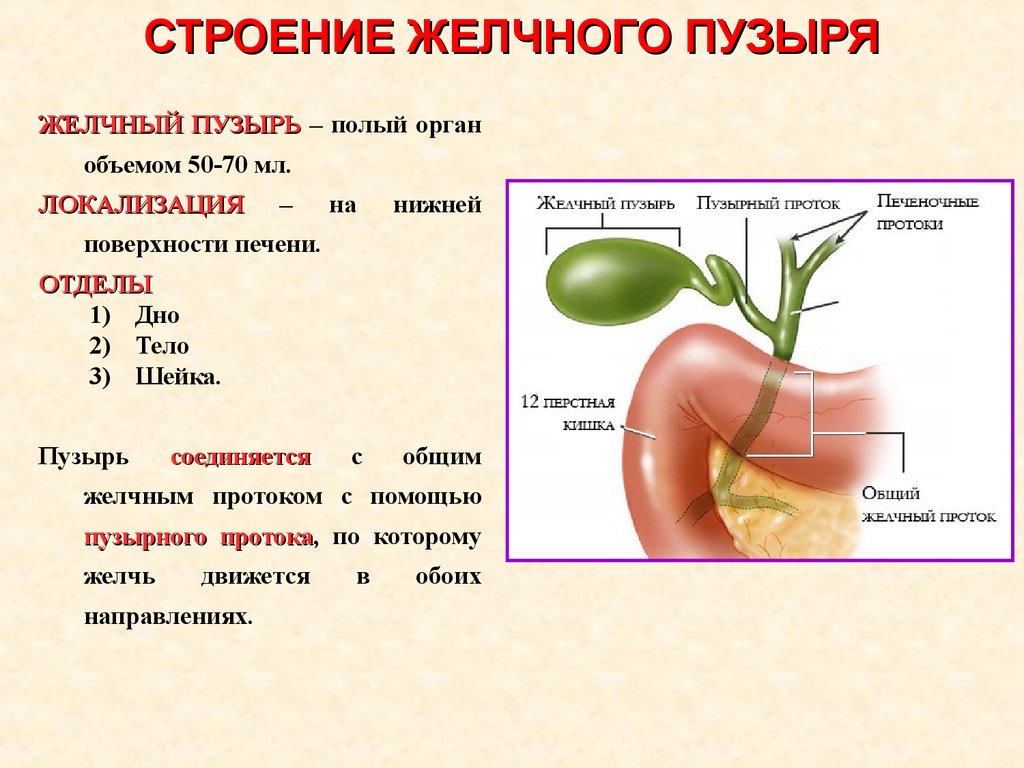







 Сейчас я расскажу немного о том что такое желчный пузырь, где он находится и зачем вообще знать о его существовании (коротко). А подробней остановимся на особом меню для него. Что любит желчный пузырь, что съесть, чтобы сделать ему приятно и поддерживать его здоровье.
Сейчас я расскажу немного о том что такое желчный пузырь, где он находится и зачем вообще знать о его существовании (коротко). А подробней остановимся на особом меню для него. Что любит желчный пузырь, что съесть, чтобы сделать ему приятно и поддерживать его здоровье.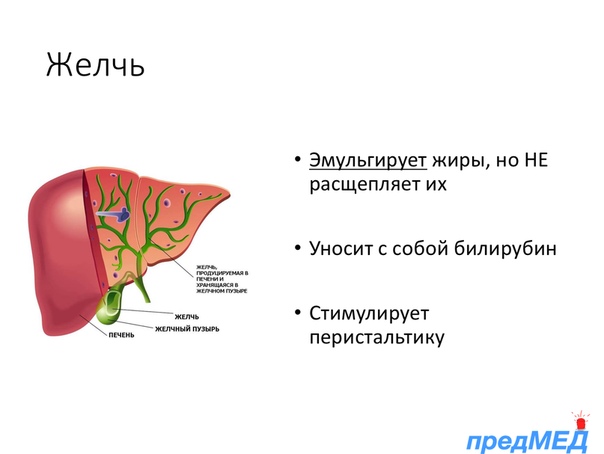 В сутки организм производит от 1 до 1,8 л желчи.
В сутки организм производит от 1 до 1,8 л желчи. Если вы абсолютно здоровы, можно устраивать себе разгрузочные дни. В таком случае на день, кроме вышеперечисленных продуктов, стоит исключить кислые ягоды и фрукты, острые маринованные овощи и холодные напитки.
Если вы абсолютно здоровы, можно устраивать себе разгрузочные дни. В таком случае на день, кроме вышеперечисленных продуктов, стоит исключить кислые ягоды и фрукты, острые маринованные овощи и холодные напитки.

 Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя.
Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво!
Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво!

 Оно поможет оценить масштаб поражения и наличие камней. Наличие желчного осадка укажет на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме.
Оно поможет оценить масштаб поражения и наличие камней. Наличие желчного осадка укажет на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме. Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми!
Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми! В ее же задачу входит улучшить всасывание продуктов расщепления жиров и других питательных веществ — аминокислот, витаминов, способствовать продвижению пищевых масс предупредить их гниение. Сильными возбудителями желчевыделения являются яичные желтки, молоко, мясо и жиры.
Запасы желчи хранятся в желчном пузыре. Его емкость около 40 мл, однако желчь в нем находится в концентрированном виде, сгущаясь в 3-5 раз по сравнению с печеночной желчью. При необходимости она поступает через пузырный проток, который соединяется с печеночный протоком. Образуемый общий желчный проток доставляет желчь в двенадцатиперстную кишку.
Недостаточное поступление желчи в кишечник называется гипохолией, полное прекращение ее поступления — ахолией.
При ахолии резко страдает переваривание и всасывание жира,
При недостатке желчи страдает всасывание жирных кислот, холестерина, жирорастворимых витаминов. Вследствие недостаточного переваривания и всасывания жира развивается стеаторея — избыточное содержание жира в испражнениях.
В ее же задачу входит улучшить всасывание продуктов расщепления жиров и других питательных веществ — аминокислот, витаминов, способствовать продвижению пищевых масс предупредить их гниение. Сильными возбудителями желчевыделения являются яичные желтки, молоко, мясо и жиры.
Запасы желчи хранятся в желчном пузыре. Его емкость около 40 мл, однако желчь в нем находится в концентрированном виде, сгущаясь в 3-5 раз по сравнению с печеночной желчью. При необходимости она поступает через пузырный проток, который соединяется с печеночный протоком. Образуемый общий желчный проток доставляет желчь в двенадцатиперстную кишку.
Недостаточное поступление желчи в кишечник называется гипохолией, полное прекращение ее поступления — ахолией.
При ахолии резко страдает переваривание и всасывание жира,
При недостатке желчи страдает всасывание жирных кислот, холестерина, жирорастворимых витаминов. Вследствие недостаточного переваривания и всасывания жира развивается стеаторея — избыточное содержание жира в испражнениях.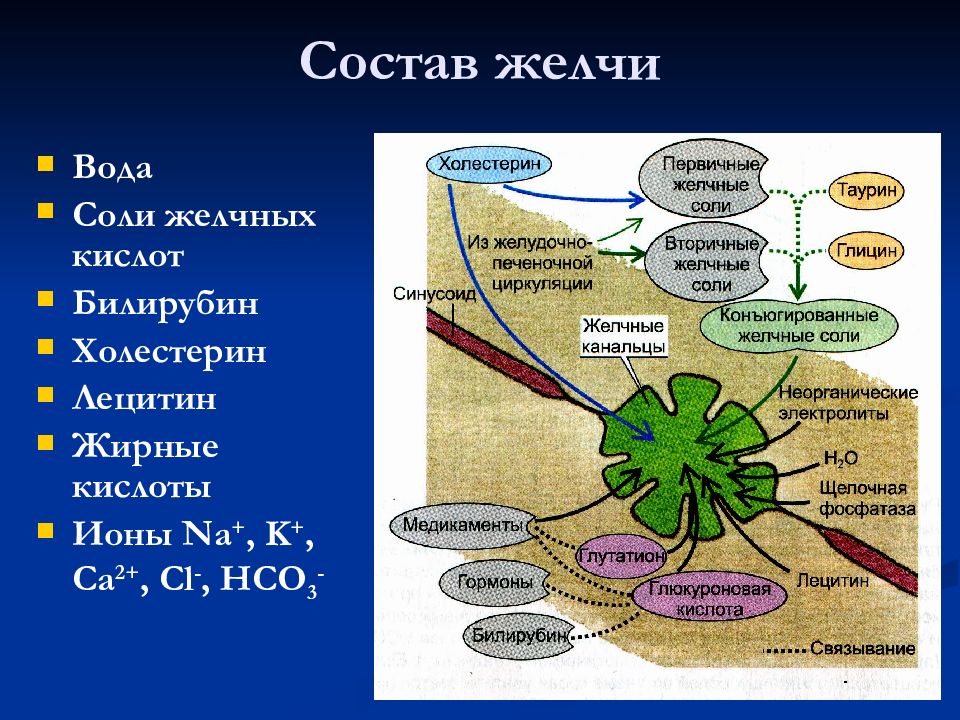 С калом при этом выводится до 70-80% жира. В кишечнике нерасщепленный жир обволакивает пищевые массы и затрудняет действие на них ферментов. Активность ферментов при недостатке желчи падает, так как желчь принимает участие в нейтрализации кислого желудочного содержимого и способствует поддержанию в двенадцатиперстной кишке щелочной среды. Наконец, желчные кислоты стимулируют сорбционные свойства кишечного эпителия, поэтому при их дефиците нарушается мембранное пищеварение. Таким образом, при гипо- и ахолии нарушаются также начальные и промежуточные этапы переваривания белков и углеводов в тонкой кишке.
Вместе с неусвоенными жирами из кишечника выводятся и жирорастворимые витамины. Развиваются гиповитаминозы, в частности, нередко понижается свертываемость крови в связи с дефицитом витамина К.
При гипо- и ахолии ослабляется перистальтика кишечника, что в сочетании с выпадением бактерицидного действия желчи ведет к усилению в кишечнике процессов брожения и гниения, к метеоризму — развивается дисбактериоз кишечника.
С калом при этом выводится до 70-80% жира. В кишечнике нерасщепленный жир обволакивает пищевые массы и затрудняет действие на них ферментов. Активность ферментов при недостатке желчи падает, так как желчь принимает участие в нейтрализации кислого желудочного содержимого и способствует поддержанию в двенадцатиперстной кишке щелочной среды. Наконец, желчные кислоты стимулируют сорбционные свойства кишечного эпителия, поэтому при их дефиците нарушается мембранное пищеварение. Таким образом, при гипо- и ахолии нарушаются также начальные и промежуточные этапы переваривания белков и углеводов в тонкой кишке.
Вместе с неусвоенными жирами из кишечника выводятся и жирорастворимые витамины. Развиваются гиповитаминозы, в частности, нередко понижается свертываемость крови в связи с дефицитом витамина К.
При гипо- и ахолии ослабляется перистальтика кишечника, что в сочетании с выпадением бактерицидного действия желчи ведет к усилению в кишечнике процессов брожения и гниения, к метеоризму — развивается дисбактериоз кишечника. В результате наступает интоксикация организма.
В результате наступает интоксикация организма.
 В ней образуется и накапливается гликоген — источник энергии для организма. Печень участвует в обмене витаминов и микроэлементов. Ее важной функцией является дезинтоксикационная. В нее поступают образующиеся в организме в процессе пищеварения и в процессе жизнедеятельности вещества, лекарственные препараты. Некоторые из них могут быть токсичными для организма. В печени эти вещества преобразуются в малотоксичные продукты. В ней происходит дезактивация гормонов и других биологически активных веществ.
В ней образуется и накапливается гликоген — источник энергии для организма. Печень участвует в обмене витаминов и микроэлементов. Ее важной функцией является дезинтоксикационная. В нее поступают образующиеся в организме в процессе пищеварения и в процессе жизнедеятельности вещества, лекарственные препараты. Некоторые из них могут быть токсичными для организма. В печени эти вещества преобразуются в малотоксичные продукты. В ней происходит дезактивация гормонов и других биологически активных веществ.
 Таким образом, печень можно назвать большим химическим заводом, на котором синтезируется и преобразуется огромное количество веществ. Кроме того, печень естественное депо крови, предусмотренное самой природой. При нормальном функционировании в ней содержится более полулитра крови. Это позволяет поддерживать необходимый объем циркулирующей крови и работу органов кровообращения, что является особенно важным при кровопотерях.
Таким образом, печень можно назвать большим химическим заводом, на котором синтезируется и преобразуется огромное количество веществ. Кроме того, печень естественное депо крови, предусмотренное самой природой. При нормальном функционировании в ней содержится более полулитра крови. Это позволяет поддерживать необходимый объем циркулирующей крови и работу органов кровообращения, что является особенно важным при кровопотерях. Прометей тайно проник на священную гору Олимп и похитил огонь для людей. Он так же научил людей всему, что сам знал: счету, письму, ремеслам. Но действовал Прометей втайне от величайшего позволения Зевса, бога неба, грома и молний, ведающего всем миром. За это Прометей был обречен Зевсом на вечные муки — прикован к скале, куда каждый день прилетал орел, чтобы выклевать у него печень. На следующий день у Прометея отрастала новая печень. Так продолжалось долго, пока Геракл не сразил орла, разбил оковы и освободил Прометея.
Прометей тайно проник на священную гору Олимп и похитил огонь для людей. Он так же научил людей всему, что сам знал: счету, письму, ремеслам. Но действовал Прометей втайне от величайшего позволения Зевса, бога неба, грома и молний, ведающего всем миром. За это Прометей был обречен Зевсом на вечные муки — прикован к скале, куда каждый день прилетал орел, чтобы выклевать у него печень. На следующий день у Прометея отрастала новая печень. Так продолжалось долго, пока Геракл не сразил орла, разбил оковы и освободил Прометея.
 Во время еды желчь выделяется из желчного пузыря (через трубку, называемую общим желчным протоком) в печень. Проток соединяет желчный пузырь и печень с тонкой кишкой или двенадцатиперстной кишкой. Ваш желчный пузырь, скорее всего, доставит вам неприятности, если что-то, например, желчный камень, блокирует поток желчи через желчные протоки.
Во время еды желчь выделяется из желчного пузыря (через трубку, называемую общим желчным протоком) в печень. Проток соединяет желчный пузырь и печень с тонкой кишкой или двенадцатиперстной кишкой. Ваш желчный пузырь, скорее всего, доставит вам неприятности, если что-то, например, желчный камень, блокирует поток желчи через желчные протоки. Пища, попадающая в двенадцатиперстную кишку (первая часть тонкого кишечника), вызывает гормональные и нервные сигналы, вызывающие сокращение желчного пузыря. В результате желчь попадает в двенадцатиперстную кишку и смешивается с пищей, кислотами желудка и пищеварительными жидкостями поджелудочной железы, что помогает кишечнику абсорбировать питательные вещества в кровоток.
Пища, попадающая в двенадцатиперстную кишку (первая часть тонкого кишечника), вызывает гормональные и нервные сигналы, вызывающие сокращение желчного пузыря. В результате желчь попадает в двенадцатиперстную кишку и смешивается с пищей, кислотами желудка и пищеварительными жидкостями поджелудочной железы, что помогает кишечнику абсорбировать питательные вещества в кровоток. Гепатит С и другие типы вирусного гепатита могут влиять на способность печени вырабатывать желчь, что может привести к множеству проблем с пищеварением и, в конечном итоге, к воспалению желчного пузыря.
Гепатит С и другие типы вирусного гепатита могут влиять на способность печени вырабатывать желчь, что может привести к множеству проблем с пищеварением и, в конечном итоге, к воспалению желчного пузыря.

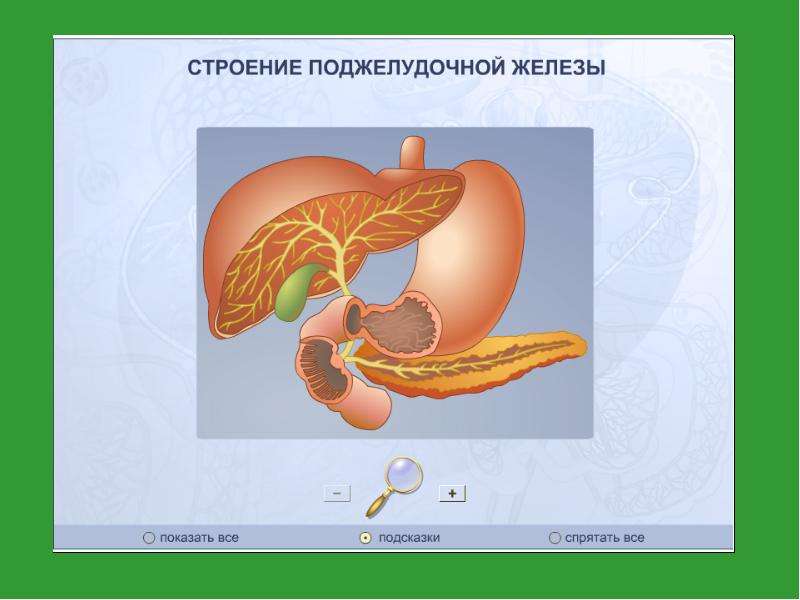 Крошечные хирургические инструменты можно использовать для лечения некоторых состояний желчнокаменной болезни во время ЭРХПГ.
Крошечные хирургические инструменты можно использовать для лечения некоторых состояний желчнокаменной болезни во время ЭРХПГ. Хоть желчный пузырь и невелик по размеру, он играет важную роль в переваривании пищи. Желчный пузырь удерживает желчь, вырабатываемую печенью, до тех пор, пока она не понадобится для переваривания жирной пищи в двенадцатиперстной кишке тонкой кишки. Желчь в желчном пузыре может кристаллизоваться и образовывать желчные камни, которые могут стать болезненными и потенциально опасными для жизни. Продолжайте прокрутку, чтобы узнать больше ниже …
Хоть желчный пузырь и невелик по размеру, он играет важную роль в переваривании пищи. Желчный пузырь удерживает желчь, вырабатываемую печенью, до тех пор, пока она не понадобится для переваривания жирной пищи в двенадцатиперстной кишке тонкой кишки. Желчь в желчном пузыре может кристаллизоваться и образовывать желчные камни, которые могут стать болезненными и потенциально опасными для жизни. Продолжайте прокрутку, чтобы узнать больше ниже … Конический конец желчного пузыря сужается в небольшой желчный проток, известный как пузырный проток. Пузырный проток соединяется с общим печеночным протоком, по которому выводится желчь из печени.Эти протоки сливаются, образуя общий желчный проток, который простирается до стенки двенадцатиперстной кишки.
Конический конец желчного пузыря сужается в небольшой желчный проток, известный как пузырный проток. Пузырный проток соединяется с общим печеночным протоком, по которому выводится желчь из печени.Эти протоки сливаются, образуя общий желчный проток, который простирается до стенки двенадцатиперстной кишки.



 Когда пища попадает в тонкий кишечник, серия гормональных и нервных сигналов заставляет желчный пузырь сокращаться, а сфинктер Одди расслабляться и открываться.Затем желчь течет из желчного пузыря в тонкий кишечник, где смешивается с содержимым пищи и выполняет свои пищеварительные функции.
Когда пища попадает в тонкий кишечник, серия гормональных и нервных сигналов заставляет желчный пузырь сокращаться, а сфинктер Одди расслабляться и открываться.Затем желчь течет из желчного пузыря в тонкий кишечник, где смешивается с содержимым пищи и выполняет свои пищеварительные функции.
 Желчные соли синтезируются в гепатоцитах из холестерина. Соли желчных кислот выводятся с желчью и транспортируются в кишечник через внутри- и внепеченочные желчные протоки. В желчи и кишечнике соли желчных кислот образуют водорастворимые агрегаты, так называемые мицеллы, вместе с жирными кислотами, происходящими из пищевых жиров.Образование мицелл необходимо для транспортировки пищевых жиров к энтероцитам через водный просвет кишечника и неперемешиваемый водный слой в кишечном эпителии. Отсутствие солей желчных кислот в кишечнике приводит к серьезной мальабсорбции кишечного жира. В последние годы стало ясно, что соли желчных кислот не только участвуют в переваривании пищевых продуктов, но также играют жизненно важную роль в различных системных процессах регуляции метаболизма, которые, однако, выходят за рамки данной главы [40].
Желчные соли синтезируются в гепатоцитах из холестерина. Соли желчных кислот выводятся с желчью и транспортируются в кишечник через внутри- и внепеченочные желчные протоки. В желчи и кишечнике соли желчных кислот образуют водорастворимые агрегаты, так называемые мицеллы, вместе с жирными кислотами, происходящими из пищевых жиров.Образование мицелл необходимо для транспортировки пищевых жиров к энтероцитам через водный просвет кишечника и неперемешиваемый водный слой в кишечном эпителии. Отсутствие солей желчных кислот в кишечнике приводит к серьезной мальабсорбции кишечного жира. В последние годы стало ясно, что соли желчных кислот не только участвуют в переваривании пищевых продуктов, но также играют жизненно важную роль в различных системных процессах регуляции метаболизма, которые, однако, выходят за рамки данной главы [40]. Общее количество желчных солей в организме сбалансировано и поддерживается в стабильном стабильном состоянии [42]. В стационарных условиях потеря солей желчных кислот с калом полностью компенсируется синтезом солей желчных кислот de novo в печени.Первичные соли желчных кислот у человека, т.е. синтезированные de novo из холестерина в печени, представляют собой холат и хенодезоксихолат. Первичные соли желчных кислот выводятся с желчью в кишечник. В просвете кишечника соли желчных кислот могут метаболизироваться кишечной флорой. Бактерии способны деконъюгировать соли желчных кислот и впоследствии преобразовывать их во множество различных, так называемых вторичных солей желчных кислот. Соли желчных кислот различаются по растворимости в воде и гидрофобно-гидрофильному балансу.Гидрофобные соли желчных кислот обладают высокой способностью растворять жиры и липиды [43]. В результате гидрофобные соли желчных кислот также обладают способностью растворять липидные структуры клеточных мембран.
Общее количество желчных солей в организме сбалансировано и поддерживается в стабильном стабильном состоянии [42]. В стационарных условиях потеря солей желчных кислот с калом полностью компенсируется синтезом солей желчных кислот de novo в печени.Первичные соли желчных кислот у человека, т.е. синтезированные de novo из холестерина в печени, представляют собой холат и хенодезоксихолат. Первичные соли желчных кислот выводятся с желчью в кишечник. В просвете кишечника соли желчных кислот могут метаболизироваться кишечной флорой. Бактерии способны деконъюгировать соли желчных кислот и впоследствии преобразовывать их во множество различных, так называемых вторичных солей желчных кислот. Соли желчных кислот различаются по растворимости в воде и гидрофобно-гидрофильному балансу.Гидрофобные соли желчных кислот обладают высокой способностью растворять жиры и липиды [43]. В результате гидрофобные соли желчных кислот также обладают способностью растворять липидные структуры клеточных мембран. Предполагается, что потеря солей желчных кислот происходит из-за нарушения усвоения солей желчных кислот, вторичного по отношению к изменениям слизистой оболочки кишечника у пациентов с МВ, таким как утолщение слизистого барьера или SIBO [46].Поскольку биосинтез таурина у людей ограничен, потеря солей желчных кислот с калом вызывает повышенное соотношение глицин / таурин конъюгированных солей желчных кислот у пациентов с МВ [47]. Как следствие, у пациентов с МВ изменяется состав желчных солей в желчи желчного пузыря. Из-за количественного увеличения холата первичной желчной соли его процентный вклад выше в желчи пациентов с МВ за счет процентного вклада хенодезоксихолата и дезоксихолата [48]. Теоретически повышенное соотношение глицин / таурин может ухудшить всасывание жира в кислом кишечном просвете.Из-за более высокого pKa глицина конъюгированные с глицином соли желчных кислот менее способны оставаться в мицеллярном растворе [49]. Кроме того, часть гликоконъюгатов пассивно всасывается в проксимальной части кишечника и, по сравнению с тауроконъюгатами, менее устойчивы к бактериальной деградации [50,51].
Предполагается, что потеря солей желчных кислот происходит из-за нарушения усвоения солей желчных кислот, вторичного по отношению к изменениям слизистой оболочки кишечника у пациентов с МВ, таким как утолщение слизистого барьера или SIBO [46].Поскольку биосинтез таурина у людей ограничен, потеря солей желчных кислот с калом вызывает повышенное соотношение глицин / таурин конъюгированных солей желчных кислот у пациентов с МВ [47]. Как следствие, у пациентов с МВ изменяется состав желчных солей в желчи желчного пузыря. Из-за количественного увеличения холата первичной желчной соли его процентный вклад выше в желчи пациентов с МВ за счет процентного вклада хенодезоксихолата и дезоксихолата [48]. Теоретически повышенное соотношение глицин / таурин может ухудшить всасывание жира в кислом кишечном просвете.Из-за более высокого pKa глицина конъюгированные с глицином соли желчных кислот менее способны оставаться в мицеллярном растворе [49]. Кроме того, часть гликоконъюгатов пассивно всасывается в проксимальной части кишечника и, по сравнению с тауроконъюгатами, менее устойчивы к бактериальной деградации [50,51].
 В заключение, мальабсорбция солей желчных кислот сама по себе на уровнях, наблюдаемых у пациентов с МВ и мышей с МВ, не способствует устойчивой мальабсорбции жира.
В заключение, мальабсорбция солей желчных кислот сама по себе на уровнях, наблюдаемых у пациентов с МВ и мышей с МВ, не способствует устойчивой мальабсорбции жира. Они, по-видимому, частично локализованы в апикальном домене и способны поддерживать трансэпителиальную секрецию (141, 142).
Они, по-видимому, частично локализованы в апикальном домене и способны поддерживать трансэпителиальную секрецию (141, 142). На С-конце CFTR содержит домен PDZ, предполагая, что этот канал может участвовать в регуляции функций холангиоцитов посредством взаимодействия с другими интегральными мембранами и сигнальными молекулами. Действительно, анализом патч-кламп было продемонстрировано, что сверхэкспрессия домена белок-белкового взаимодействия, PDZ1, EBP50 (эзрин-радиксин-моэзин-связывающий фосфопротеин 50), который в норме экспрессируется у крыс на апикальной мембране холангиоцитов, в клетках холангиокарциномы Mz-ChA1 (модель холангиоцитов человека) снижает эндогенную цАМФ-опосредованную секрецию Cl — , предполагая, что межбелковые взаимодействия оказывают прямое регулирующее воздействие на транспорт CFTR Cl — (149).
На С-конце CFTR содержит домен PDZ, предполагая, что этот канал может участвовать в регуляции функций холангиоцитов посредством взаимодействия с другими интегральными мембранами и сигнальными молекулами. Действительно, анализом патч-кламп было продемонстрировано, что сверхэкспрессия домена белок-белкового взаимодействия, PDZ1, EBP50 (эзрин-радиксин-моэзин-связывающий фосфопротеин 50), который в норме экспрессируется у крыс на апикальной мембране холангиоцитов, в клетках холангиокарциномы Mz-ChA1 (модель холангиоцитов человека) снижает эндогенную цАМФ-опосредованную секрецию Cl — , предполагая, что межбелковые взаимодействия оказывают прямое регулирующее воздействие на транспорт CFTR Cl — (149). Раздел «Везикулярный обмен в механизмах образования протоковой желчи» далее в этой главе), к увеличению количества функциональных каналов в апикальной плазматической мембране.
Раздел «Везикулярный обмен в механизмах образования протоковой желчи» далее в этой главе), к увеличению количества функциональных каналов в апикальной плазматической мембране. В общем, ClC-2 активируется гиперполяризацией мембраны и увеличением объема клетки через PKC.В холангиоцитах этот канал Cl — , функциональная роль которого неизвестна, активируется внеклеточным АТФ (151).
В общем, ClC-2 активируется гиперполяризацией мембраны и увеличением объема клетки через PKC.В холангиоцитах этот канал Cl — , функциональная роль которого неизвестна, активируется внеклеточным АТФ (151).