Трофическая язва на ноге: лечение, препараты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фолиевая кислота
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
Лечение трофических язв нижних конечностей в домашних условиях
Появление язвенных новообразований на нижних конечностях — один из симптомов, который сопровождает ишемию тканей на фоне проблем с венами или метаболизмом. Эта патология требует внимательного отношения, так как может осложниться сепсисом и гангреной. Чтобы вылечить трофическую язву на ноге, медицина предлагает несколько эффективных методов, однако без применения дополнительных домашних средств будет сложно достигнуть положительной динамики.
Основная особенность патологии — длительное заживление, которое сопровождается повышенным риском дополнительного инфицирования открытой ранки. Поэтому в рамках лечения трофических язв нижних конечностей в домашних условиях усилия направляются на поддержание гигиены и стимуляцию регенерации. Выбор методов и средств терапии зависит от типа незаживающего участка, продолжительности болезни и других факторов. В этой статье будут рассмотрены разнообразные способы, как лечить трофическую язву на ноге с применением народных и безрецептурных аптечных средств в домашних условиях.
Лечение трофической язвы в домашних условиях
Чтобы вылечить трофическую язву на ноге, необходимо четко представлять последовательность действий и их цель. Убрать патологический очаг универсальными средствами вряд ли получится, так как это заболевание имеет особую природу: заживление тканей идет очень медленно, так как мягкие ткани недостаточно хорошо снабжаются питательными веществами и кислородом.
Чтобы трофические язвы на ногах начали постепенно заживать, важно учитывать их тип:
- Варикозная выглядит темной и блестящей, с выделяющимися капельками бесцветной или слегка желтоватой жидкости. Такое новообразование почти всегда располагается на нижней трети голени, и редко подвергается нагноению.
- Артериальные образуются преимущественно на стопах и тыльной стороне подошвы. Их форма округлая, а по краям есть желтоватый валик. Дно таких язв очень глубокое, нередко достигает сухожилий и костей. Они чаще других подвергаются инфицированию и нагноению.
- Диабетическая располагается преимущественно на стопах и в нижней трети голени. Она имеет неправильные «рваные» края, сильно мокнущее дно с выделением гнойного экссудата. Основная особенность — интенсивная болезненность, которая не дает больному спать.
Перед началом лечения трофических язв нижних конечностей народными средствами необходимо выяснить причину их появления, а также проконсультироваться с врачом по поводу безопасности препаратов, которые планируется использовать.
При любом типе трофических язв назначают средства, призванные уменьшить симптоматику и исключить ее дальнейшее углубление:
- для уменьшения риска инфицирования поверхность открытой раны рекомендовано обрабатывать перекисью водорода и противомикробными средствами, например, ксероформом и стрептоцидом;
- лечить мокнущую трофическую рану рекомендуется с помощью подсушивающих средств — порошок «Банеоцин», гель «Левомеколь» и другие;
- дли стимуляции регенерации тканей рекомендовано использовать спрей «Гипозоль» или «Пантенол», гель «Солкосерил» и т. д.;
- для уменьшения болей применяют обезболивающие препараты из группы анальгетиков в форме таблеток, инъекций и нежирных мазей — НПВС (аспирин, «Амбене Н»), «Кеторолак», «Лорноксикам», «Кетанол» и прочие.
Дополнительно могут назначаться антигистамины («Тавегил», «Супрастин»), антиагрегантные средства, улучшающие кровоснабжение тканей. При любом виде патологии, кроме мокнущих, рекомендовано использовать тугое бинтование, призванное улучшить отток крови и лимфы из нижних конечностей.
Основные правила
Чтобы лечение трофических язв на ноге в домашних условиях было таким же эффективным, как в больнице, необходимо строго следовать основным правилам ухода за поверхностью раны и применения назначенных врачом препаратов. Использовать средства нужно в строгой последовательности:
- На первом этапе проводится обработка раневой полости от некротических тканей, покрывающих все дно новообразования и его края. Для этого используются выделяющие активный кислород растворы (чаще простую перекись водорода). Образующаяся при контакте с раневой поверхностью пена отшелушивает омертвевшие ткани и способствует их отслоению.
- На втором этапе проводится антисептическое очищение раневой поверхности, призванная уничтожить патогенную микрофлору и предотвратить инфицирование тканей. На этом этапе необходимо обрабатывать ткани растворами противомикробных препаратов, наносить гели на водной основе и т. д. Использовать в качестве антисептика спиртосодержащие продукты нежелательно, так как они «обжигают» ткани, провоцируют усиление некротических процессов и рост болезненных ощущений.
- После тщательной обработки приступают к нанесению средств для заживления и защиты ранки. Для этого используют препараты, усиливающие процесс грануляции тканей на основе воды или с низким содержанием жиров и масел.
Чтобы устранить трофическую язву на ноге в домашних условиях без негативных последствий и осложнений, стоит использовать те средства, которые порекомендовал врач. Любой препарат, даже самый эффективный, имеет противопоказания или не оказывает должного положительного действия на определенные виды трофических новообразований.
Лечение трофической язвы при варикозе
Основным направлением, как лечить трофические язвы на ногах, является противодействие основному заболеванию. Пациентам рекомендуется уделить внимание улучшению состояния вен на ногах и снижению нагрузки на них. Для этого применяется компрессия тугими повязками. Можно использовать обычные эластичные бинты или специальный трикотаж с классом компрессии 2 или 3.
Помимо антисептических средств и препаратов для улучшения регенерации применяются лекарства с венотонизирующим действием:
- гель «Лиотон»;
- таблетки «Тромбоасс»;
- препараты линейки «Варитонус» и т. д.
Хороший результат показывают местные средства на основе гепарина. Дополнить лечение можно физиотерапевтическим воздействием: приемом солнечных ванн, грязевых аппликаций, солевых ванн и компрессов из отваров лекарственных растений. Для скорейшего заживления язвенной поверхности можно использовать мази с серебром («Аргосульфан»), ферментом коллагеназа («Ируксол») и противомикробными веществами («Левомеколь»).
Во время лечения можно выполнять комплекс упражнений ЛФК, которые подберет специалист в клинике. Массажи и иные воздействия на ткани в области трофической язвы строго противопоказаны.
Особенности лечения язвы при диабете
Домашнее лечение диабетических язв возможно только при их небольшом размере, отсутствии активного процесс нагноения и обильного выделения жидкости. В ходе лечения необходимо оберегать ранку от загрязнений, попадания бактерий и высыхания. Для этого применяется три группы средств:
- антисептики — растворы «Мирамистина», «Флуконазол», «Гексикон»;
- регенерирующие средства — «Актовегин», «Эбермин», «Сульфаргин»;
- для уменьшения болей — «Пармидин», «Цефекон» и их аналоги.
Удаление некротических тканей и гнойного отделяемого из трофической язвы рекомендовано проводить с помощью раствора хлоргексидина или обычного физраствора. Частота перевязок зависит от состояния язвы: чем больше отделяемого и гноя, тем чаще нужно менять повязку.
В отличие от варикозных язв, патологические очаги при диабете не рекомендуется подвергать длительному воздействию ультрафиолета и воздуха.
Тугие повязки при диабетических трофических язвах не рекомендуется покрывать тугой повязкой. Это может усугубить состояние мягких тканей и послужить распространению патологического процесса. Наряду с целенаправленным лечением повреждений на ногах рекомендуется следить за уровнем глюкозы в крови, соблюдать диету и воздерживаться от физических нагрузок, включая ЛФК.Народные средства
Аптечные лекарственные препараты можно дополнить народными средствами от трофических язв на ногах. Условно их можно разделить на несколько групп:
- компресс с лекарственными травами;
- противовоспалительные и обезболивающие, заживляющие примочки;
- мази с заживляющим действием;
- отвары трав для обработки раны перед нанесением основных средств.
Наиболее эффективными себя показывают компрессы и примочки. Их использование позволяет сочетать лечение народными средствами и препаратами из аптеки. При варикозных и диабетических язвах на ногах можно использовать следующие отвары и настои:
- Антисептический компресс с лавандой. Для приготовления средства необходимо взять 2 столовые ложки сухих соцветий (колосков вместе со стеблем), залить их 500 мл горячей воды в термосе и оставить на 4-5 часов, а лучше на всю ночь. Полученный состав процеживают и охлаждают, используют для компресса, который накладывают на 1-2 часа под изолирующую повязку. Также настой используют для промывания гнойных трофических язв.
- Антисептический и заживляющий компресс с календулой и эвкалиптом. Для приготовления настоя потребуется по три столовые ложки высушенных корзинок календулы и листьев эвкалипта. Их смешивают и заливают половиной литра воды, медленно нагревают в течение 10 минут и оставляют до полного остывания. Отцеженный отвар используют в виде компресса на мокнущие раны.
- Очищающий и заживляющий компресс из ромашки, душицы и кипрея. Три столовые ложки смеси из равных частей высушенных трав заливают стаканом кипятка и оставляют в термосе на ночь. В полученный настой добавляют столовую ложку настойки прополиса, взбалтывают. Этим составом рекомендуется проводить лечение трофической язвы на ноге всех форм и видов.
 При необходимости обезболить трофическую язву на ноге народными средствами, используют охлаждающие примочки. Они готовятся и используются немного иначе. Концентрация трав в их составе выше: не пара столовых ложек на 500 мл воды, а 4-6 ложек на стакан жидкости. Приготовленные настои после процеживания охлаждают в холодильнике, чтобы они были ощутимо холодные. Ими смачивают тонкие слои марли и накладывают на поврежденное место на несколько минут, пока ткань не прогреется. Затем марлю вновь смачивают холодным настоем и опять накладывают на несколько минут. Так повторяют от 4 до 10 раз.
При необходимости обезболить трофическую язву на ноге народными средствами, используют охлаждающие примочки. Они готовятся и используются немного иначе. Концентрация трав в их составе выше: не пара столовых ложек на 500 мл воды, а 4-6 ложек на стакан жидкости. Приготовленные настои после процеживания охлаждают в холодильнике, чтобы они были ощутимо холодные. Ими смачивают тонкие слои марли и накладывают на поврежденное место на несколько минут, пока ткань не прогреется. Затем марлю вновь смачивают холодным настоем и опять накладывают на несколько минут. Так повторяют от 4 до 10 раз.
Самыми действенными примочками считаются:
- отвар эквалипта с добавлением прополиса;
- раствор каменного масла;
- отвар травы дурмана с крапивой в равных пропорциях;
- отвар крапивы с добавлением настойки прополиса.
Для устранения воспалительного процесса и ускорения регенерации трофических язв народная медицина предлагает использовать мазь, приготовленную на масляно-восковой основе по следующим рецептам:
- Серная мазь. Для приготовления потребуется лист пчелиного воска (около 80 г) и четверть пачки сливочного масла, две небольшие луковицы, чайная ложка серы и небольшой кусочек еловой смолы. Все твердые компоненты измельчают в мелкую крошку или кашицу, помещают на водяную баню и мешают до получения пластичной однородной массы. Полученную мазь наносят на натуральную ткань, желательно на лен, прикладывают к трофической язве, сверху бинтуют. Оставляют на ночь.
- Желтковая мазь. Из половины стакана оливкового масла, 50 г воска и 4 сваренных вкрутую перепелиных желтков готовят жидковатую мазь. Ее наносят непосредственно на язву и оставляют на 2-3 часа. Это средство рекомендуется использовать при трофической язве на нижних конечностях при варикозе.
- Мазь из почек. В основу из 100 г сливочного масла добавляют 4 столовые ложки ржаной муки и по 6 столовых ложек высушенных и растертых в ступке тополиных и осиновых почек. Смесь прогревают на водяной бане 20 минут, постоянно мешая деревянной ложкой или лопаткой. Остужают, наносят на трофическую язву ежедневно на 1-2 часа. Этот рецепт рекомендуется использовать при диабетической язве.
Некоторые рецепты, которые предлагает народная медицина для лечения трофических язв на ногах, по словам врачей не относятся к эффективным. Более того, они могут быть опасными для здоровья. К ним относятся согревающие народные средства от трофических язв. Локальное нагревание, по мнению специалистов, ускоряет процесс отмирания тканей, способствует распространению гнойного процесса и может спровоцировать заражение крови (сепсис).
Использовать приведенные в статье средства можно только после консультации с врачом. Важно помнить, что лечение трофических язв требует постоянного наблюдения специалиста, поэтому не стоит скрывать от лечащего врача применяемые способы терапии.
лечение в домашних условиях медикаментами, народными средствами
Под трофической язвой понимают незаживающую более месяца открытую рану на стопе или голени. Чаще всего заболевание встречается у пожилых людей, поскольку с возрастом нарушается кровообращение в нижних конечностях, клетки кожи недостаточно снабжаются кровью и в итоге отмирают.
Трофические язвы могут быть вызваны сахарным диабетом, псориазом или артериальной и венозной недостаточностью, но не являются самостоятельной патологией. При лечении используется комплексный подход, включая медикаменты и народные средства.
Стадии развития язвы
В медицине выделяют 4 стадии развития трофической язвы и каждая из них имеет отличительные признаки:
- Начальная стадия — характеризуется поверхностным поражением кожи и появлением красноватых, белесых или синюшных пятен на ноге. В этих местах наблюдаются отёки и кожа приобретает глянцевый блеск. Иногда больной испытывает судороги, озноб и лёгкую слабость. На коже образуются мелкие язвочки. Первая стадия длится от 1 дня до 1,5 месяцев.
- Вторая — характеризуется отторжением отмерших тканей, язвы приобретают чёткие очертания, при этом из них сочится гной, слизь или кровянистые выделения. Появляется зуд и неприятный запах. Больной чувствует слабость и у него повышается температура тела. Вторая фаза длится до полутора месяцев.
- Третья — происходит нарушение структуры мягких тканей, возникают глубокие раны (до кости). На данном этапе, как правило, не обходится без хирургического вмешательства.
- Четвёртая — на этой стадии начинается процесс выздоровления, размеры ран уменьшаются, происходит заживление тканей. Данная фаза может затянуться на длительный срок.


Но независимо от стадии болезни раны требуют ежедневного ухода и лечения.
Народные средства
Лечение трофических язв с помощью народной медицины — медленный процесс, требующий терпения. Вот наиболее действенные средства:
Золотой ус
Золотой ус используется для лечения трофических язв при варикозе на ногах у женщин. Лист растения промывают под проточной водой, рвут на мелкие кусочки и разминают в ступе. Полученную кашицу выкладывают на поражённые места, накрывают стерильной марлевой салфеткой и перебинтовывают. Компресс держат в течение 3 часов и делают ежедневно (до облегчения состояния).
Обратите внимание! При нанесении компресса человек может испытывать сильную боль.
Капустный лист
Свежий капустный лист смачивают в облепиховом масле, прикладывают к больному месту и закрепляют с помощью бинта. Процедуру делают на ночь, утром компресс снимают. Средство используют ежедневно в течение 2х недель.
Картофель
Одну сырую картофелину промыть, очистить от кожуры и натереть на мелкой тёрке. Полученную массу приложить к поражённому участку кожи (тонким слоем) и оставить на 30 минут. Затем ногу необходимо ополоснуть тёплой водой. Выполнять процедуру рекомендуется 2 раза в день на протяжении 10 дней.
Алоэ при трофических язвах
Свежесрезанный лист алоэ промывают под проточной водой и пропускают через мясорубку. Полученную массу выкладывают на стерильную марлевую салфетку или ватный тампон и фиксируют на месте язвы с помощью бинта (чтобы мякоть алоэ прикасалась к ране). Компресс необходимо держать в течение 1-2 часов и менять с периодичностью 1 раз в сутки. Лечение не прекращают до тех пор, пока не заживёт рана.
Полезный совет! Оставшийся сок растения можно использовать для обработки язвы в перерывах между компрессами.
Лечение при помощи мёда
Смешать 1 ст. л. жидкого мёда с яичным белком, взбить смесь и нанести на поражённое место. Сверху ногу рекомендуется обернуть плёнкой и перебинтовать. Держать повязку необходимо в течение 8-10 часов, поэтому лучше его делать на ночь. Курс лечения: 7-10 дней.
Берёзовый дёготь
Берёзовый дёготь можно приобрести в аптеке. Способ применения: на трофическую язву наносят небольшое количество дёгтя (чтобы он полностью покрывал рану), а сверху накладывают стерильную марлевую повязку и держат компресс в течение нескольких часов. Процедуру выполняют 1 раз в сутки. Продолжительность терапии составляет 1-6 месяцев.
Борная кислота
Стерильный ватный тампон смачивают в спиртовом растворе борной кислоты и ежедневно (2 раза в сутки) протирают больное место. Лечение проводят до полного выздоровления. При этом важно не допустить излишнего пересыхания раны.
Облепиховое масло
Облепиховое масло не только очищает рану от инфекции, но и способствует регенерации эпителиальных тканей. Препарат рекомендуется приобрести в аптеке. Применение: стерильный ватный тампон обмакнуть в масло и смазать рану. Процедуры необходимо выполнять 2 раза в день — утром и вечером (в течение месяца).
Морская соль
Приготовить солевой раствор (100 г морской соли растворить в литре чуть тёплой воды) и далее выполнить следующие действия:
- Промыть рану чистой проточной водой.
- Прикрыть язву сухой стерильной салфеткой (можно марлевой).
- Сложенную в несколько слоёв марлю смочить в солевом растворе и наложить поверх салфетки.
- Закрепить пластырем.
Повязку необходимо держать 1-2 часа. Процедуры выполнять ежедневно в течение недели.

 как выглядят язвы на ноге
как выглядят язвы на ногеДругие домашние средства
Наряду с народной терапией можно использовать не менее эффективные аптечные средства (в т. ч. мази, пластыри и пр.). Вот некоторые из них:
Губка метуракол
Метуракол — комбинация метилурацила и коллагена, выпускается в виде мелкопористых сухих пластин белого цвета со слабым специфическим запахом. Препарат выполняет следующие функции:
- Впитывает жидкость с поверхности раны.
- Устраняет бактерии и омертвевшие клетки кожи.
- Способствует восстановлению эпителия в месте повреждения кожи.
Перед применением рану очищают раствором антисептика и прикладывают губку (чтобы она полностью прикрывала язву и даже немножко выходила за её пределы). Сверху её фиксируют марлевой повязкой. Замену аппликации проводят раз в 2-3 дня и используют до полного выздоровления.
Повязка с Хлорофиллиптом
Хлорофиллипт — противомикробное и противовоспалительное средство, которое используют следующим образом:
- Стерильную марлевую салфетку смачивают в спиртовом растворе Хлорофиллипта.
- Прикладывают к больному месту и фиксируют повязкой.
Салфетки нужно менять ежедневно, средство использовать в течение двух месяцев.
Димексид
Димексид — местное противовоспалительное и противомикробное средство в виде раствора, геля и мази. В качестве терапии можно использовать все 3 варианта. Но раствор имеет самую высокую концентрацию действующего вещества, поэтому его следует разбавлять чистой водой, купленной в аптеке (1:1). Способ применения:
- Марлевую салфетку смочить в растворе Димексида и приложить на поражённую область, закрепив бинтом.
- Через 15-20 минут компресс можно снять.
Процедуры показано выполнять ежедневно в течение двух недель. Препарат особенно эффективен при язве голени.
Стрептомицин в виде порошка
Стрептомицин — антибактериальное средство в виде белого порошка без ярко выраженного запаха. Применение:
- Порошок Стрептомицина (5 г) развести в таком же количестве физического раствора.
- Промыть рану или обработать с помощью стерильного ватного тампона.
Процедуру рекомендуется выполнять ежедневно (2 раза в день) до полного выздоровления.
Важно! При отсутствии физраствора язву можно просто посыпать порошком.
Перекись водорода и Стрептоцид
На язву нужно капнуть 2 капли раствора перекиси водорода и сверху посыпать порошком Стрептоцида. Далее смешивают 50 мл кипячёной воды и 2 ч. л. перекиси, в полученном растворе смачивают марлевую салфетку и прикладывают к поражённому месту. Сверху компресс накрывают полиэтиленом и перевязывают плотной тканью. Компресс следует менять несколько раз в день. Курс лечения: 2-3 недели.
Компрессионные повязки
Компрессионные повязки предназначены для ухода за повреждёнными участками кожи. Они представляют собой приклеивающуюся основу, на которой находится сорбционная подушечка, поглощающая избыточную влагу. Наиболее популярны следующие виды компрессионных повязок:
- Бранолинд — пропитана перуанским бальзамом, изготовлена из крупноячеистой воздухопроницаемой ткани.
- Атрауман — изготовлена из гидрофобного полиэфирного материала, пропитана нейтральной мазью (без добавления вазелина и парафинов).
- Джелонет — тканевая марлевая повязка, пропитанная мягким парафином (в индивидуальной упаковке). Обладает болеутоляющим и абсорбирующим действием.
Каждую компрессионную повязку можно держать в течение суток.
Пластыри
Для лечения трофических язв используются следующие виды пластырей:
- Гидрофилм — изготовлен из полиуретановой плёнки и предназначен для фиксации повязок с иными лечебными покрытиями. Пластырь хорошо пропускает воздух, защищает раны от инфекции и механических повреждений. Безболезненно удаляется.
- Пластофикс — хорошо прилегает к ноге, поддерживает лечебную повязку, не вызывает раздражение кожи.
- Омнификс Эластик — выпускается в виде рулона, используется посредством нанесения на основную повязку для устойчивой фиксации.
Пластырь рекомендуется менять 1-3 раза в день.
Мази
Мази — один из основных и эффективных способов лечения трофических язв. Так, наиболее популярны следующие:
- Стелланин — наносят на повреждённую поверхность кожи (чтобы рана была полностью покрыта мазью) 2 раза в сутки. Курс лечения устанавливается в индивидуальном порядке.
- Мазь Вишневского — выдавить на стерильную марлевую ткань или ватный тампон и приложить на поверхность трофической язвы. Сверху зафиксировать медицинским пластырем. Повязку необходимо держать 2-3 часа и менять ежедневно в течение двух недель.
- Мази на основе серебра — заживляют трофические язвы в запущенной стадии, курс лечения и дозировку определяет врач. Среди мазей на основе серебра выделяют Эбермин, Аргосульфан, Дермазин и др.
- Цинковая мазь — наносят непосредственно на проблемные места 2-3 раза в день, предварительно обработав кожу антисептическим раствором. Курс лечения определяется в индивидуальном порядке.
Внимание! При использовании мазей возможны аллергические реакции (кожный зуд, сыпь и т. д.).
Уход за раной, как очистить от гноя
При обильных гнойных выделениях или наличии некрозов, трофические язвы требуют ежедневного ухода, т. е. очищения. Для этого рану промывают с помощью губки, намыленной хозяйственным мылом (72%), а для удаления омертвевших тканей используют порошок Химотрипсин, которым посыпают язву после мытья (как только нога подсохнет). Если гноя слишком много, рану очищают 2 раза в день.
Лечение при диабете
Трофическую язву при сахарном диабете лечат медикаментозным способом (используют антигистаминные препараты, НПВС, обезболивающие, антибиотики, мази и т. д.) и посредством операции (вакуумирование, виртуальная ампутация — резекция кости и плюснефалангового сустава).
В дополнение к медикаментозному лечению больным назначают физиопроцедуры (использование низкочастотного ультразвука, применение барокамеры Кравченко, лечение магнитом, лазерная терапия, применение ультрафиолета и др.).
Как лечить трофическую язву нижних конечностей народными средствами

Содержание:
Чем лечить трофическую язву? Трофические язвы на ногах трудно поддаются лечению. Порой, не смотря на все усилия врачей, они продолжают увеличиваться. Часто лечение народными средствами оказывается более эффективным, по сравнению с медикаментозным.

Что такое трофическая язва нижних конечностей – Причины.
Советы дает врач — сосудистый хирург Р.Ю. Юдин.
Открытая рана на голени или стопе, которая не заживает больше месяца – результат нарушения кровотока в ногах и недостаточного питания сосудов (трофики). В этом случае говорят, что у человека трофическая язва нижних конечностей. Прежде чем приступать к лечению, надо определить, какой причиной она вызвана, и к какому виду относится. Это может быть венозная, артериальная или диабетическая язва. Кроме того, вызвать ее могут некоторые заболевания кожи. Поэтому, в первую очередь, надо лечить первопричину – венозную недостаточность, варикозное расширение вен, сахарный диабет, заболевание артерий.
Основная причина появления трофических язв – варикоз, в этом случае для лечения необходим компрессионный трикотаж, который позволяет уменьшить венозное давление и тем самым создает максимально хорошие условия для правильной циркуляции крови и заживления. В остальных случаях компрессионный трикотаж может только навредить.
Трофическая язва — препараты для лечения.
Мокнущая рана всегда «грязная», т. е. инфицированная, в ней присутствуют патогенные бактерии. И чем больше площадь раны, тем больше видов микробов в ней присутствуют. В гнойный процесс может вовлекаться не только кожа, но и мышцы и даже кости. Обычно врач должен сделать анализ зараженной ткани на чувствительность к антибиотикам, чтобы проводить прицельную антибактериальную терапию и использовать самые эффективные препараты для лечения трофической язвы в конкретном случае.
Обязательный метод лечения – механическая очистка раны салфетками от гнойного содержимого и мертвых тканей, которые служат идеальной средой для размножения бактерий. Очищающие перевязки делают 1 раз в день, а еще лучше – 2 раза в день. Предварительно надо промыть все антисептическими препаратами (перекись водорода, хлоргексидином), затем смазать антибактериальной и заживляющей мазью левомеколь. Затем наложить стерильную повязку, при варикозе надеть сверху компрессионный чулок. Мазь левомеколь очищает рану, вытягивая из нее некротическое содержимое. Входящий в нее метилурацил заживляет и восстанавливает ткани. Основным признаком того, что препарат работает – восстановление розового цвета раны, а также уменьшение количества погибшей ткани. Через две недели рана должна полностью очиститься.
Тогда левомеколь можно заменить на другие регенерирующие заживляющие мази (метилурацил, солкосерил, офломелид). Эти препараты способствуют рубцеванию ран, восстанавливают эпителий.
Итак, лечение трофической язвы препаратами можно разбить на три этапа:
- очищение изъязвленной поверхности от омертвевших тканей (источника инфекции),
- уничтожения бактериальной заразы,
- заживление, восстановление эпителия.
Трофическая язва — лечение народными средствами.
Помимо медикаментозных препаратов существует немало проверенных народных рецептов, но применять их желательно на начальной стадии заболевания.
Раны очищают соком папоротника, соком тысячелистника.
На язвенные очаги накладывают травяные компрессы, используя измельченные листья сирени, подорожника, медуницы, мать-и-мачехи. Их держат 5-6 часов в день, и лечение продолжается 1-1,5 месяца.
Применяют продукты пчеловодства: 10 г мумие на 100 г меда, 1 ст. л. меда и 1 белок куриного яйца.
Живицу смешивают с растопленным сливочным маслом или свиным нутряным жиром.
Используют облепиховое масло, масло из семян шиповника или зверобоя.
При лечении трофической язвы народными средствами надо не забывать, что это открытая рана, возникшая после отторжения омертвевших тканей. Поэтому народные средства надо применять с осторожностью, соблюдая стерильность, чтобы не вызывать грибковое или микробное осеменение раны.
Если же, несмотря на все ваши усилия, рана не заживает, размеры ее увеличиваются, инфекция распространяется, кровоснабжение не восстанавливается, необходимо срочно обратиться к сосудистому хирургу или флебологу.
Нужна ли гимнастика?
Ответ на этот вопрос зависит от характера язвенного поражения. Если оно вызвано варикозным расширением вен, то гимнастика очень полезна, поскольку упражнения улучшают венозный отток. В этом случае очень полезно делать следующее:
- Встать, опереться руками на высоте плеч на стену, подниматься на носки и опускаться на пятки 10-20 раз
- Стоя, переминаться с ноги на ногу
- Перекатываться с носков на пятки.
Главное: не лениться и делать упражнения 2 раза в день.
При диабете или артериальной причине болезни лечебную физкультуру не используют. Приток артериальной крови с помощью упражнений не увеличить в достаточном количестве, это более сложная медицинская задача.
Профилактика.
Даже после полного выздоровления возможны рецидивы, поэтому надо не забывать о профилактике.
Рецепт из газеты «Вестник ЗОЖ» 2016 год, №9, стр. 20-21.
Места с зарубцевавшимися ранами надо время от времени смазывать кремами на основе календулы или ромашки. Для профилактики следует позаботиться о лечении основной болезни, вызвавшей изъязвление нижних конечностей. Основным условием профилактики язвы при варикозе служит ношение компрессионного трикотажа.
Еще немного о профилактике язвы. Женщина 60 лет, инвалид 1 группы обратилась в газету за советом. У нее были трофические язвы нижних конечностей, после лечения левомеколем все вроде подсохло. Но она боится, что снова раны откроются и потекут. А ухаживать за ней некому. Что делать, чтобы этого не случилось.
Отвечает флеболог, доктор мед. наук, профессор В. Ю. Богачев.
Актуальным теперь является правильный уход за кожей, поддержание её в тонусе, чтобы болезнь не вернулась. Если читательница не в силах добраться до аптеки, а дома нет эффективных мазей, то помогут обычное сливочное или растительное масло. Сначала ноги надо помыть в слабом растворе марганцовки, а если ее нет, то в отваре череды, ромашки или чая. Затем просушите полотенцем и намажьте маслом.
Делать эту процедуру надо несколько раз в день, пока кожа не приобретет нормальный тонус и не исчезнут сухие корочки.
Обязательно во время отдыха надо держать ноги на некотором возвышении. Желательно каждые 2-3 часа ложиться минут на 15-20, расположив ноги так, чтобы они находились чуть выше уровня сердца.
Советы врача-флеболога из газеты «Вестник ЗОЖ» 2015 год, №19, стр. 12.
Лечение трофической язвы в домашних условиях – самые эффективные народные средства
Народное лечение трофических язв прополисом.
Мед и прополис при трофической язве.
Смешать 1 ст. л. меда, 1 ст. л. подсолнечного масла и 1 ст. л. спиртовой настойки прополиса. Используя полученную смесь, делать компрессы на пораженные места. Рецепт из газеты «Вестник ЗОЖ» 2002 год, №4, стр. 19.
Лечение трофической язвы в домашних условиях с помощью продуктов пчеловодства.
Отзыв из газеты «Вестник ЗОЖ» 2005 год, №22, стр. 11.
У мужчины в 85 лет вдруг заболела раненная на войне 60 лет назад нога, открылась язва на голени. Сам он был пчеловод, поэтому стал лечить её народными средствами на основе продуктов пчеловодства: варил прополис в барсучьем сале 2 часа, пока не получалась густая масса. На пораженный участок наносил сначала мед, потом прополисную мазь, прикрывал листьями лопуха и закреплял марлей. Через 2 дня повязку менял. Так удалось быстро вылечить язву и восстановить кожу.
Трофические язвы при сахарном диабете на ногах, раны и их лечение.
Отзыв из газеты «Вестник ЗОЖ» 2006 год, №10, стр. 30.
У женщины был сахарный диабет, появились язвы и незаживающие раны на пальце ноги. Долго держали её в больнице, потом выписали домой без улучшений, сказали, это уже не заживет. Дочь нашла подходящее народное лечение – солевые повязки и прополисную мазь.
Чтоб приготовить прополисную мазь, надо взять 100 гр нутряного свежего свиного сала и натереть туда 50 гр прополиса. Смесь томить на водяной бане 20 минут, процедить, охладить о теплого и добавить витамин А (1 бутылочку) и гентомицин (1 баллончик).
Чтобы приготовить солевой раствор 2 ч. л. соли растворить в 1 стакане горячей кипяченой воды.
На ночь к ране привязать сложенный в 8 слоев бинт, смоченный в солевом растворе. Утром ополоснуть кожу, смазать мазью, не бинтовать. Смазывать язвы и раны в течение дня 4-5 раз до вечера, затем на ночь мазь смыть и снова наложить солевой компресс. И так каждый день, пока раны не затянутся. Эти процедуры позволили больной снова встать на ноги, язвы зажили, палец пришел в норму.
Трофическая язва на ноге лечение в домашних условиях фракцией АСД.
С многими поражениями кожи успешно справляется фракция АСД. Процесс выздоровления пойдет быстрее, если одновременно с наружным использованием АСД-3 в виде компрессов, применять АСД-2 внутрь по общей схеме.
Как лечить трофическую язву на ноге.
Отзыв из газеты «Вестник ЗОЖ» 2009 год, №20, стр. 32.
Мужчина полол огород, его укусил комар. Не подумав о том, что руки грязные, он расчесал место укуса. На этом месте появилось розовое пятно, стало расти и расползаться. Образовалась трофическая язва на голени, ногу сильно раздуло. Врач-дерматолог выписал мазь, которой больной лечился 2 месяца, но результата не было. Стал искать другое средство, прочитал про фракции АСД. Стал использовать АСД-3 наружно и принимать внутрь АСД-2. Буквально за неделю рана очистилась и начала стягиваться, а через 2 месяца полностью зажила.
Лечение трофической язвы на ноге с помощью фракции АСД.
Из беседы с кандидатом медицинских наук врачом-дерматологом Гариной Т.А. «Вестник ЗОЖ» 2009 год, №22, стр. 14-15.
С согласия пациентов, врач начала лечить у них язвенные поражения с помощью АСД.
Внутрь надо принимать АСД-2 по общей схеме, т. е. пить 5 дней по 0,5 мл, разводя в 100 мл воды или чая, 3 дня перерыв.
Внутрь также принимать венотонизирующее средство эскузан (вытяжка из плодов каштана) по 1 таблетке 3 раза в день. На пораженные места делать аппликации- 1 ч. л. АСД-3 на 20 ч. ложек растительного масла (если после наложения повязки в ране будет жжение или подергивание, количество масла увеличить).
Перед тем, как наложить аппликацию, рану надо промыть перекисью водорода или раствором марганцовки. Затем несколько слоев марли смочить в смеси масла с АСД, отжать, положить на пораженное место, обернуть пергаментной бумагой. Сверху наложить толстый слой ваты, чтобы уменьшить испарение смеси и неприятный запах. Забинтовать, можно надеть чулок. Держать от нескольких часов до суток, как получится по обстоятельствам. На следующий день повторить. Процедуру делать до полного излечения
Через несколько дней на поверхности язвы появится тонкая белесая пленочка, её надо беречь – это будущая кожа, поэтому промывание перекисью на этом этапе надо прекратить. Пленочка будет утолщаться, а рана уменьшатся. Может возникать сильный зуд, но надо терпеть. После того как язва исчезнет, на её месте кожа будет синюшно-красная, тонкая. Чтобы её восстановить надо привязывать к коже на несколько часов листья капусты, или смазывать мазью с АСД (на 1 часть АСД-3 — 20 частей нутряного растопленного свиного сала). Лечение занимает в среднем 1,5-2 месяца.
Лечение трофической язвы на ноге при сахарном диабете.
Отзыв из газеты «Вестник ЗОЖ» 2010 г., №13, стр. 22-23.
У женщины на фоне сахарного диабета открылись трофические язвы на голени. 4 месяца она почти не спала, испытывая то страшные боли, то невозможный зуд. Обошла множество лечебных заведений, лечилась различными средствами, которые ей назначали врачи, но ничего не помогало. Подруга ей посоветовала почитать «Вестник ЗОЖ», выписать народные рецепты и особое внимание обратить на фракцию АСД. Больная решила применить это средство, в итоге боли прекратились почти сразу, а через две недели стало видно, что процесс заживления активно пошёл.
Лечение трофической язвы народными средствами — фракция АСД.
С помощью фракций АСД-2 и АСД-3 женщине удалось вылечить трофическую язву на голени. До этого от результата не было, хотя больная использовала в лечении все препараты, которые ей выписывал врач. Потом женщина вспомнила, что в ЗОЖ №22 за 2009 год была опубликована беседа с врачом-дерматологом Гариной Т. А. Стала выполнять все рекомендации из этой статьи, и через три месяца кожа восстановилась, осталось только красное пятно.
Отзыв из газеты «Вестник ЗОЖ» 2015 год, №1, стр. 7.
Мазь для заживления трофической язвы.
Для лечения язвенных поражений в домашних условиях чаще всего применяется мази. По рецепту врача можно купить готовую мазь в аптеке, приготовить её самим из смеси аптечных препаратов. Можно так же приготовит мазь по народным рецептам на основе масла, воска и лекарственных растений.
В газете «Вестник ЗОЖ» за 2010 год был опубликован рецепт чудо — мази от трофических язв из смеси аптечных препаратов. Многие читатели воспользовались этим рецептом и получили отличный результат, о чем и написали в газету. Затянулись даже многолетние незаживающие раны.
Многочисленные отзывы о применении этого рецепта и отзывы о лечении другими домашними и аптечными мазями можно прочитать в статье «Лечение язв мазями».
А вот сам рецепт чудо-мази.
Рецепт из газеты «Вестник ЗОЖ» 2010 г., №3, стр. 31.
Перемешать в стерильной банке по 1 тюбику гиоксизоновой, гентамициновой, синофлановой и митилурациновой мази, 100 г вазелина и 4 пакетика стрептоцида в порошке. Ежедневно, лучше перед сном наносить мазь на стерильную салфетку и прикладывать к язвенным поверхностям. Мазь хранить при комнатной температуре, если потемнеет – не пугаться, так и должно быть. Раны стараться не мочить, хотя бы 1 раз в неделю обрабатывать перекисью водорода.
Как лечить язвы нижних конечностей в домашних условиях травами.
Самое подходящее растение для лечения язвенных поражений – золотой ус. Он быстро очищает рану и способствует эффективной регенерации тканей. Так же успешно можно лечить трофические язвы нижних конечностей с помощью календулы, чистотела, лопуха и других трав.
Золотой ус от язвы.
Сок растения золотой ус (дихоризандра, живой волос) хорошо лечит кожные болезни, язвы, нарывы. Для этого надо ежедневно делать аппликации стерильным ватным тампоном, пропитанным соком из усов и листьев растения.
Отзыв о лечении трофической язвы при диабете золотым усом
.
У женщины был сахарный диабет, появились язвы на ногах. Мазь Вишневского не помогала – ранки мокли и увеличивались. Она стала прикладывать к ним листья растения золотой ус. Процесс заживления пошел прямо на глазах. Рецепт из газеты «Вестник ЗОЖ» 2001 год, №20, стр. 16.
Отзыв. Как лечить трофическую язву золотым усом.
Рана была диаметром в 7 см, образовалась в результате тромбофлебита. Женщина брала один лист растения золотой ус, хорошо промывала горячей водой, вырезала из него темные и сухие места, резала на куски примерно в 1,5 см, клала в чашку и разминала деревянной ложкой, чтобы выделился сок, и кусочки стали влажными. Эту массу накладывала на язву, закрывала стерильной салфеткой и бинтовала. Процедуру надо делать на ночь. Если появится гнойная корочка, то очистить её перекисью водорода и наложить новые мятые листья золотого уса, а также забинтовать. Эти процедуры вначале болезненны, особенно обработка перекисью, но постепенно боль проходит, язва начинает затягиваться участок за участком. Женщине потребовалась 8 процедур, чтоб полностью залечить язву с помощью золотого уса. (Рецепт из газеты «Вестник ЗОЖ» 2004 год, №7, стр. 7). Если рану начнет дергать, надо потерпеть – это идет её очищение от некротических тканей. (Народный рецепт из газеты «Вестник ЗОЖ» 2011 год, №15, с. 41)
Отзыв. Лечение трофической язвы на голени.
1 ч. л. сока золотого уса смешать с 2-3 ч. л. детского крема, положить в стеклянную баночку. Мазь для лечения готова. У женщины появилась трофическая язва на ноге, на голени. Много народных средств перепробовала, но результат был неважный. Стала мазать рану этой мазью три раза в день. Через несколько дней рана затянулась. Народный способ из газеты «Вестник ЗОЖ» 2008 год, №23, стр. 16.
Об использовании других лекарственных растений можно прочитать в статье «Как лечить трофические язвы травами»
Лечение трофических язв солевыми повязками по методике доктора Капралова.
Язвенные поражения кожи ни в коем случае нельзя смазывать мазями. Они закупоривают рану, очищения не происходит, инфекция распространяется по всей ноге, и дело кончается рожистым воспалением и слоновостью. Для лечения лучше воспользоваться антисептиками: раны промыть теплой водой с хозяйственным мылом, наложить антисептик и перевязать. Такие повязки чередуют аппликациями из раствора морской или поваренной соли. Рецепт солевой повязки: 1 ст. л. соли растворить в 1 литре воды. Марлю сложить в 4 слоя, смочить в солевом растворе, слегка отжать и наложить на рану, сверху компрессная бумага, держать 3 часа. Процедуру повторять дважды в день. Между аппликациями перерыв 3-4 часа, в это время язвы держать открытой. Вскоре они начнут уменьшаться в размерах, края, зарозовеют — значит, идет процесс заживления. Язва – это бессосудистая зона, поэтому кроме солевых растворов для притока крови необходим массаж тканей. Рецепт из газеты «Вестник ЗОЖ» 2007 год, №5, стр. 7.
Отзыв о лечении трофической язвы солевыми повязками в домашних условиях.
8 лет назад у женщины появилась трофическая язва нижних конечностей. Лечила ее разными препаратами, но результата не было, кожа начала чернеть. И тут пришел ЗОЖ со статьей В. Н. Капралова «Как избежать операции при тромбофлебите», затем в 2007 году последовали другие статьи хирурга на эту же тему. Женщина решила начать лечение по его рекомендациям солевыми повязками, и через две недели всё зарубцевалось.
А в этом году снова появилась та же проблема, но на этот раз испытанный метод не помог. Решила попробовать свой способ.
Сначала мыла больную ногу хозяйственным мылом. Брала листик алоэ, снимала кожицу и шипы и прикладывала к ране. Сложенную в 4 слоя марлю смачивала в отваре трав и покрывала ею алоэ, сверху компрессная бумага, затем закрепляла тканью на 2-3 часа. После этого снимала повязку на 2-3 часа. В день делала 2-3 таких процедуры.
Настой готовила из смеси травы шалфея, зверобоя, подорожника, ромашки и в равных пропорциях. 1 ст. л. сбора заливала 1 стаканом кипятка и настаивала 1 час. Настой использовала для компрессов и пила по 1/3 стакана 3 раза в день. Процедуры делала до полного заживления. Отзыв из газеты «Вестник ЗОЖ» 2014 год, №18, стр. 30.
Трофические язвы при варикозе – успешное лечение народными средствами.
Луковое масло от варикозной язвы.
У женщины на фоне варикозного расширения вен образовались трофические язвы нижних конечностей, которые долго не заживали. Перепробованы были все мази, ничего не помогало. Ей посоветовали воспользоваться таким народным средством: в растительном масле пожарить до золотистого цвета измельченную луковицу среднего размера, затем сковороду наклонить и выбрать подсолнечное масло в рюмочку. Больная смазывала этим маслом раны, и они быстро затянулись. Народный метод из газеты «Вестник ЗОЖ» 2006 год, №8, стр. 32.
Лечение трофической язвы при варикозе перекисью водорода и стрептоцидом.
Из-за запущенного варикоза у женщины открылась мокнущая трофическая язва на ноге. Перепробовала все народные средства лечения: лопух, подорожник, алоэ и т. д., но безуспешно, рана сочилась и увеличивалась в размерах. Решила лечить её перекисью. Капала на рану перекись водорода, засыпала её стрептоцидом, сверху накладывала салфетку, смоченную в растворе перекиси (2 ч. л. на 50 г воды). Накрывала компресс полиэтиленом и завязывала платком. Компресс меняла несколько раз в день, подсыпала стрептоцид по мере увлажнения раны. За 10 дней всё зарубцевалось. До этого случая, 7 лет назад у неё уже была такая же проблема, тогда ей удалось вылечиться аж за полтора года аптечными мазями и препаратами. Так что перекись оказалась намного эффективнее прописанных врачом средств. Отзыв из газеты «Вестник ЗОЖ» 2003 год, №21, с. 26.
Как лечить трофическую язву на ноге при варикозе — мумиё с медом.
У женщины из-за хронического варикоза образовалась трофическая язва на ноге диаметром 2 см. Вылечить её в домашних условиях помог такой рецепт: на 100 гр меда – 4-5 гр мумиё. Таблетки мумиё в меду не растворяются, поэтому их нужно сначала растереть, потом смешать с 1 ст. ложкой кипяченой воды, а уже затем перемешать с медом. Этой смесью женщина смазывала рану и вены вокруг. Это средство помогло избавиться от язвы за 1 месяц. Отзыв из газеты «Вестник ЗОЖ» 2013 год, №2, стр. 35.
Картофельные компрессы.
У женщины застарелый варикоз, тромбофлебит, два раза образовывались трофические язвы на ногах. Рецепт лечения подсказала знакомая, а ей в свою очередь дал рецепт врач-флеболог из столичной клиники.
Женщина брала очищенную картофелину, терла на мелкой терке, слегка отжимала. В кашицу добавляла примерно 0,5 ч. л. линимента Вишневского и 3-4 капли рыбьего жира. Из полученной массы делала тонкую лепешку. Летом эту лепешку накладывала на лист подорожника или лопуха и прикладывала к пораженному участку кожи. Затем марлевую салфетку и слой ваты. Сверху трубчатый бинт и носок. С этой лепешкой женщина ходила весь день, она не мешала. Компресс меняла 1 раз в сутки, давала коже передышку в 1-2 часа. В это время ногу обмывала, раны смачивала перекисью водорода и снова накладывала тертый картофель на язвы.
Зимой вместо листьев женщина брала пергаментную бумагу. Пробовала и на полиэтилене, но после него кожа имела плохой вид. Лечение длилось 2-2,5 месяца. Сначала появилась тонкая кожица, а затем и обычная, язвы исчезли. Отзыв из газеты «Вестник ЗОЖ» 2014 год, №17, стр. 26.
Еще некоторые народные средства от трофической язвы на ногах, которые помогают вылечиться.
Два чудодейственных рецепта
У женщины десять лет были трофические язвы на ногах, она испытывала адские боли. Знакомые посоветовали ей два народных метода, которые помогли исцелиться.
Рецепт 1. Сухие листья верблюжьей колючки (татарника) смолоть в муку, просеять сквозь сито, пересыпать в баночку и поставить в темное место. На ночь обработать пораженные участки риванолом (продается в аптеке), опудрить порошком из татарника и перебинтовать. Утром, не промывая ранки, снова обсыпать порошком и забинтовать. Они будут подсыхать, покрываться корочкой, которая вскоре отпадет. Женщина вылечила ноги по этому рецепту, но вскоре упала, сильно повредила кожу и снова открылась язва на голени, т. к. у неё сахарный диабет. Тогда ей дали рецепт народного средства на основе творога.
Рецепт 2 — лечение язвы простоквашей и творогом. Взять 0,5 литра хорошего молока, сделать простоквашу и налить её в двойную марлю, подвесить. Перед сном обмыть голень стекшей сывороткой, а творог из мешочка (он будет чуть гуще сметаны) приложить к ране. Сверху бумагу для компрессов, и забинтовать. Женщина сделала эту процедуру и в первую же ночь спала как убитая – никакой боли не было. Утром вокруг ранки образуется желтая корочка, ранка будет чистая. Надо снова наложить творог и бумагу для компрессов. Со временем язва полностью прошла. Отзыв из газеты «Вестник ЗОЖ» 2000 год, №23, стр. 16
Компресс из творога.
Вот еще пример народного лечения язв на ногах. Женщине удалось вылечить трофическую язву нижних конечностей с помощью творога, который она делала в домашних условиях без нагревания. Сшила марлевый мешочек в два слоя, в него наливала 2-3 ст. л. простокваши, сыворотка стекала в стакан, в мешочке оставалась гуща. Сывороткой обмывала рану и прикладывала к ней мешочек с творожком, закрепляла, держала до полного высыхания повязки, затем прикладывала другую порцию творожка. Раны постепенно зажили. Отзыв из газеты «Вестник ЗОЖ» 2011 год, №18, стр. 38.
Деготь в лечении язвы на ноге народными средствами.
Женщина 15 лет страдала незаживающими язвами на щиколотках ног. Лечение помогало лишь частично – раны на ногах появлялись снова. Вылечил её молодой хирург – прикладывал к щиколоткам тампоны, пропитанные дегтем, меняя их через 2-3 дня до полного излечения. Отзыв из газеты «Вестник ЗОЖ» 2004 год, №21, стр. 25.
Лечение язвы стрептомицином.
Очень простое и доступно
лечение, стадии и их симптомы, осложнения
Под понятием трофическая язва в медицине понимают дефект тканей, возникший на фоне нарушенных процессов питания и кровоснабжения. Это заболевание считается сопутствующим сосудистым патологиям состоянием, их осложнением или следствием неправильного лечения, а иногда его отсутствия. Лечить его достаточно сложно, хотя диагностика не вызывает трудностей. Чаще всего такие дефекты тканей наблюдаются у пожилых людей на фоне сосудистых заболеваний.
Что такое трофические язвы и причины их появления
 Трофическая язва — трудно заживающий дефект, который имеет тенденцию к постепенному расширению и углублению. Заживление таких повреждений происходит очень слабо, что превращает даже небольшую по площади ранку в ворота для разнообразных инфекций. Чтобы успешно лечить заболевание, пациентам стоит уяснить, что трофическая язва — такая же опасная болезнь, как вызвавший ее патологический процесс.
Трофическая язва — трудно заживающий дефект, который имеет тенденцию к постепенному расширению и углублению. Заживление таких повреждений происходит очень слабо, что превращает даже небольшую по площади ранку в ворота для разнообразных инфекций. Чтобы успешно лечить заболевание, пациентам стоит уяснить, что трофическая язва — такая же опасная болезнь, как вызвавший ее патологический процесс.
По статистике большая часть больных с ранней стадией трофических изменений не понимают, что это такое — трофическая язва. Сначала этот дефект выглядит как небольшое пятно на коже, которое постепенно увеличивается и со временем превращается в крупную мокнущую рану с неровными краями. Вылечить ее самостоятельно практически невозможно.
Возникновению патологии способствуют нарушенные процессы питания покровных тканей, которые развиваются достаточно долгое время. Основные причины возникновения дефекта связаны с нарушением венозного или артериального кровотока:
- Варикозная болезнь вен. Распространенность венозной трофической язвы считается самой высокой, на нее приходится максимальное количество всех зарегистрированных случаев. При этом заболевании наблюдаются выраженные застойные процессы, которые при длительном сохранении приводят к острой нехватке питательных элементов и кислорода в мягких тканях и коже.
- Тромбоз. Вторая по распространенности причина возникновения трофических язв, которая по механизму повторяет варикозное расширение вен: застойные явления провоцируют недостаток кислорода и питательных элементов в тканях, в результате чего они начинают разрушаться.
- Атеросклеротическая болезнь. При поражении сосудов холестериновыми отложениями кровь, насыщенная питательными веществами и кислородом, поступает в ткани в незначительном количестве. На фоне этого развивается ишемия и гипоксия тканей, а затем образуются некротические очаги. На долю этой причины приходится около 8% трофических патологий.
- Сахарный диабет (диабетическая нейроангиопатия). На долю этого эндокринного нарушения приходится около 3% диагностированных кожных дефектов. Возникают они на фоне масштабного разрушения сосудов под действием глюкозы. На участках, которые снабжались питательными веществами от разрушенных сосудов, образуются масштабные очаги ишемии, а затем и некроз. Опасность трофических язв при диабете состоит в том, что из-за нарушения иннервации тканей больной долгое время не замечает их, из-за чего лечение начинается на поздних стадиях.
Наименее распространенная причина формирования воспаленных и некротических очагов — кожные инфекции. Такой тип дефекта, несмотря на бактериологическое происхождение, не передается, то есть не является заразным. Процесс формирования возможен только при поражении кожи инфекцией одновременно с нарушением питания тканей и локальным снижением иммунитета.
Продуктивное лечение трофических язв при тромбофлебите, варикозе, диабете и других заболеваниях возможно только после устранения основной болезни или частичной стабилизации состояния сосудистой системы пациента.
Какой врач занимается их лечением
Так как патология является следствием сосудистых нарушений, для ее устранения следует обращаться к врачам того профиля, который соответствует основному заболеванию:
- лечением трофических язв при варикозе и тромбофлебите будет заниматься флеболог или сосудистый хирург;
- возникший на фоне сахарного диабета дефект кожного покрова будет лечить эндокринолог;
- при инфекционном происхождении заболевания стоит обращаться за лечением к дерматологу.
Так как трофическую язву на ноге вылечить только консервативными способами не всегда возможно, к лечению могут привлекаться хирурги, а при сочетанных заболеваниях лечащий врач может рекомендовать консультации у терапевта общей практики.
Симптомы
В большинстве случаев симптомы трофической язвы появляются задолго до того, как на коже появится повреждение. Такие признаки называют ранними, и к ним относятся:
- истончение кожи и отек, из-за которого покров становится блестящим и очень гладким, «лаковым»;
- постоянный зуд кожи, который дополняет шелушение — сначала появляются небольшие отделяющиеся чешуйки, а затем кожа отделяется хлопьями;
- мышечные судороги, которые свидетельствуют о недостаточном питании мышечной ткани.
 Позже клиническая картина расширяется за счет изменения пигментации кожного покрова — покраснение, побледнение или появление синюшного оттенка на ограниченной площади. Уже на этом этапе врач может определить причину заболевания по характеру пигментации. Например, при венозной трофической язве преобладает краснота и гиперпигментация (приобретение кожей коричневого оттенка), а при патологии артерий на первый план выходит бледность и синюшность.
Позже клиническая картина расширяется за счет изменения пигментации кожного покрова — покраснение, побледнение или появление синюшного оттенка на ограниченной площади. Уже на этом этапе врач может определить причину заболевания по характеру пигментации. Например, при венозной трофической язве преобладает краснота и гиперпигментация (приобретение кожей коричневого оттенка), а при патологии артерий на первый план выходит бледность и синюшность.
К поздним симптомам патологии относятся явные повреждения кожного покрова:
- «росинки» лимфы на поверхности кожи;
- образование открытых ранок, которые не заживают, а распространяются вширь и в глубину;
- мокнущие трофические язвы с воспаленным краем, на дне которых виден гной, начинают источать неприятный запах;
- для трофической язвы стопы характерно формирование темного, почти черного валика или наплывов вокруг кожного дефекта;
- при локализации язвы на пальце ноги может наблюдаться отслоение ногтевой пластины.
На поздних этапах патологический очаг уже не чешется, а доставляет ощутимую боль. Исключение составляют только диабетические новообразования. При этом заболевании изменена иннервация тканей, и больной может долгое время не замечать патологических изменений на конечностях.
Стадии трофических язв
Как любые заболевания, трофическая язва развивается в несколько этапов. В клинической практике различают следующие степени патологии:
- Экссудация — начальная стадия патологии, при которой на передний план выходят воспалительные и ишемические процессы. Так как начинаются трофические язвы постепенно, в эту стадию входят «нулевые» признаки — ишемия тканей, истончение кожи, ее шелушение и зуд. На этой же стадии происходит формирование кожного дефекта, обсеменение очага микроорганизмами, воспаление и некроз тканей.
- Репарация — вторая стадия заболевания, для которой характерно затихание воспалительных и некротических процессов. По краю дефекта образуются грануляционные ткани, дно язвы выделяет меньше серозного и гнойного содержимого, благодаря чему ранка подсыхает.
- Эпителизация — завершающая стадия заболевания, для которой характерно формирование свежего эпителия по краям дефекта. Дно раны на этом этапе почти полностью покрыто грануляциями, серозные выделения скудные.
Даже на фоне постепенного заживления возможны повторные повреждения кожи с возобновлением воспалительного процесса.
При запущенном состоянии у пациента наблюдаются многочисленные язвенные дефекты на различных стадиях.
Методы диагностики
Диагностировать непосредственно трофическую язву не представляет труда — ее внешний вид настолько характерен, что спутать ее с другими кожными патологиями практически невозможно. Однако это не означает, что пациента будут лечить без проведения необходимых исследований. Развернутая диагностика трофической язвы необходима для установления причин ее возникновения. Для этого используют:
- общий и биохимический анализ крови для выявления инфекций, эндокринных нарушений, установления уровня холестерина и глюкозы в крови;
- микроскопическое исследование экссудата с открытой раневой поверхности для определения типа присутствующей микрофлоры;
- ревмопробы для выявления скрытых аутоиммунных процессов, которые могут провоцировать формирование воспалений и некроза;
- УЗ-допплерография для выявления патологий сосудов и определения границ ишемии тканей;
- МРТ или МСКТ ангиография для определения локализации сосудистых дефектов, установления границ ишемии и гипоксии тканей;
- лазерная флуорометрия — более современный и точный аналог допплерографии, который позволяет с точностью до миллиметра установить границы тканей, в которых есть признаки недостаточного кровоснабжения;
- ангиография с контрастом — классический метод обнаружения патологий сосудистого русла.
Полученная в ходе диагностики информация о состоянии сосудов и тканей позволит врачу подобрать максимально эффективную терапию.
Лечение
 К лечению трофических язв на нижних конечностях важно подходить комплексно — только всестороннее влияние на само новообразование и борьба с причинами его появления способна дать результат. Прежде всего, для их устранения необходимо сосредоточиться на устранении основного заболевания. Рекомендован тщательный уход за раневой поверхностью и устранение текущей симптоматики: болей и зуда. Пациентам с выраженной симптоматикой показаны при трофических язвах обезболивающие средства системного действия: НПВС и анальгетики в форме таблеток.
К лечению трофических язв на нижних конечностях важно подходить комплексно — только всестороннее влияние на само новообразование и борьба с причинами его появления способна дать результат. Прежде всего, для их устранения необходимо сосредоточиться на устранении основного заболевания. Рекомендован тщательный уход за раневой поверхностью и устранение текущей симптоматики: болей и зуда. Пациентам с выраженной симптоматикой показаны при трофических язвах обезболивающие средства системного действия: НПВС и анальгетики в форме таблеток.
В начале терапия трофической язвы при сахарном диабете не сильно отличается от того, как лечат трофическую язву на ноге при варикозе. Для пациента и врача важно затормозить болезнь, не дать ей прогрессировать и осложняться сопутствующими расстройствами.
Прежде чем лечить трофические язвы радикальными способами, специалисты рекомендуют регулярное очищение ее поверхности и защиту от возможного инфицирования. Для этого используют:
- стерильный физраствор для промывания поверхности раны от экссудата;
- антибактериальные местные средства (мази), которые наносятся после каждой санации;
- защитные повязки.
При всех разновидностях и стадиях показано использование одноразовых абсорбирующих салфеток для лечения трофических язв на ногах. Они не только оберегают кожные дефекты от проникновения инфекций и механических воздействий, но и обеспечивают поступление к ее поверхности воздуха. Специально разработанные для язв повязки стимулируют более быстрое отторжение некротических тканей и способствуют ее заживлению.
Многие пациенты сомневаются, можно ли мочить трофические язвы на ногах, ведь они и без того склонны к намоканию. Специалисты отмечают, что для очищения важно использовать только стерильные растворы, и ни в коем случае не водопроводную воду, так как в ней могут находиться микроорганизмы.
Консервативное
Консервативные методы лечения трофической язвы голени и расположенных ниже частей тела подразумевает использование препаратов системного и локального действия. Они требуются для усиления восстановительных функций кожного покрова. Такой вид лечения трофической язвы на ногах при варикозе и эндокринных патологиях эффективен при незначительном распространении дефекта.
Для заживления трофических язв можно использовать как местные, так и системные средства, но врачи предпочитают действовать локально с помощью следующих препаратов:
- антибиотики и противомикробные средства — ими проводят обработку трофических язв при воспалении и инфицировании, а также применяют в качестве профилактики подобных осложнений;
- стимуляторы регенерации — применение ранозаживляющих мазей при трофических язвах ускоряет восстановление кожного покрова.
В каждую группу входит множество средств, подбирать которые будет лечащий врач. Он учтет причины появления кожного дефекта, особенности его развития и стадию распространения, а также индивидуальные особенности больного.
Противомикробные мази от трофических язв на ногах содержат антибиотик и антисептик. Лучше, если они будут иметь гелеобразную, не слишком жирную структуру, чтобы не препятствовать доступу воздуха к раневой поверхности. Наиболее подходящими мазями для лечения трофических язв из этой группы врачи называют:
- Левомицетин;
- Борная мазь;
- Банеоцин;
- Гальманин.
 В их состав помимо антибиотиков входят антисептики и цинк, которые подсушивают поверхность раны и ускоряют ее регенерацию. Дополнительно для санации можно использовать растворы антибиотиков при трофических язвах нижних конечностей: Гексикон, Мирамистин, Хлоргексидин.
В их состав помимо антибиотиков входят антисептики и цинк, которые подсушивают поверхность раны и ускоряют ее регенерацию. Дополнительно для санации можно использовать растворы антибиотиков при трофических язвах нижних конечностей: Гексикон, Мирамистин, Хлоргексидин.
Для стимуляции регенерации тканей врачи советуют использовать при трофических язвах нижних конечностей мази с серебром, витаминами группы В и аминокислотами. К ним относятся:
- Банеоцин;
- Солкосерил;
- «Аргосульфан»;
- мазь Вишневского;
- цинковая мазь.
Все регенерирующие мази от трофических язв на ногах рекомендуется наносить после обработки дефекта растворами антисептиков. Чтобы действующие вещества проникли глубже, после их нанесения рекомендуется использовать изоляцию. Важно помнить, что повязки при трофических язвах не должны прекращать доступ воздуха к поверхности раны, поэтому желательно использовать рыхлые бинты или марлю. Нежелательно применять для этих целей пластырь, так как он не пропускает воздух и может повредить кожу при удалении повязки.
Вместо некоторых мазей можно приобрести специальные регенерирующие и антисептические салфетки «Активтекс» для лечения трофических язв. Они уже пропитаны необходимыми веществами, поэтому наносить под них мази не потребуется. Пациенту останется зафиксировать их на коже марлевым бинтом.
Важно! Выбор, чем трофические язвы мазать, а чем нет, стоит предоставить лечащему врачу. Одно и то же лекарство может быть эффективным для одного больного, а у другого вызовет ухудшения.
Местная терапия
Стимулировать заживление помогает и физиолечение. Эта разновидность консервативной терапии подразумевает использование различных волн и токов определенной частоты. Иногда ее применяют совместно с лекарственными средствами. Наиболее эффективными в лечении трофических язв считаются следующие процедуры:
- Гипербарическая оксигенация. Метод насыщает ткани кислородом, повышает местный иммунитет и усиливает антимикробную терапию.
- УЗК (ультразвуковая кавитация). Метод уничтожает патогенную микрофлору, улучшает микроциркуляцию, снимает воспаление и усиливает регенеративные свойства тканей.
- УФ-терапия. Метод повышает регенеративные способности тканей, подавляет активность патогенной микрофлоры, активирует микроциркуляцию и способствует нормализации локального кровообращения.
- Магнитотерапия. Метод хорошо устраняет венозные трофические язвы за счет локального расширения сосудов, стимуляции кровоснабжения тканей в области воздействия. Процедура помогает уменьшить отечность и ослабляет болевые ощущения.
- Лазеротерапия. Метод помогает устранить некротические ткани, уменьшает воспаление, стимулирует процессы регенерации.
Выбор метода физиотерапии зависит от многих факторов. У каждой процедуры есть противопоказания и показания, на которые ориентируется врач при выборе методики.
Хирургическое вмешательство
 Хирургическое вмешательство показано в случаях, когда консервативные методы не оказывают положительного влияния. В зависимости от клинической картины применяют различные виды хирургического или малоинвазивного вмешательства:
Хирургическое вмешательство показано в случаях, когда консервативные методы не оказывают положительного влияния. В зависимости от клинической картины применяют различные виды хирургического или малоинвазивного вмешательства:
- Операция по пересадке кожи при трофических язвах выполняется при устойчивом отсутствии регенерации и тенденции к углублению некротических процессов. Кожу берут с другой части тела пациента или выращивают ее в лабораторных условиях.
- Восстановление кровоснабжения методом флебэктомии (при варикозе), шунтирование артерии (при атеросклерозе).
- Санация трофической язвы с последующим иссечением некротических тканей. Операция нередко сочетается с манипуляциями по восстановлению кровотока (шунтированием, флебэктомией и т. д.).
После проведения вмешательства продолжают консервативное лечение: используют местные и системные препараты, назначают физиопроцедуры.
Чем опасно заболевание. Осложнения
При отсутствии своевременной диагностики и терапии высока вероятность осложнений трофической язвы — при диабете, варикозе и тромбозе они имеют одни и те же особенности:
- присоединение вторичной инфекции — грибков, бактерий (в том числе опасных палочек и кокков) — с развитием рожистого воспаления, гнойного варикотромбофлебита;
- распространение воспаления на лимфатическую систему с развитием лимфангита, лимфаденита, вторичной лимфидемы и т. д.;
- распространение некротического процесса по кровеносной системе с развитием флегмоны.
При запущенной форме заболевания значительно повышается риск возникновения гангрены и сепсиса. Эти состояния угрожают жизни пациента.
Профилактика
 Единственной мерой профилактики трофических язв на ногах считается своевременное лечение основных заболеваний. При варикозном расширении вен важно носить компрессионное белье, избегать длительных статических нагрузок и использовать комплекс лекарственных средств для улучшения кровоснабжения. При сахарном диабете необходимо соблюдение рекомендованных принципов питания, а при тяжелом течении прием препаратов инсулина.
Единственной мерой профилактики трофических язв на ногах считается своевременное лечение основных заболеваний. При варикозном расширении вен важно носить компрессионное белье, избегать длительных статических нагрузок и использовать комплекс лекарственных средств для улучшения кровоснабжения. При сахарном диабете необходимо соблюдение рекомендованных принципов питания, а при тяжелом течении прием препаратов инсулина.
Особое внимание следует уделить диете при трофических язвах на ногах. Она необходима для стабилизации веса, контроля уровня глюкозы и холестерина в крови. Для этого питание при трофической язве должно включать:
- продукты с высоким содержанием клетчатки — от них зависит иммунитет и качественное усвоение питательных веществ;
- продукты с витаминами А, С, Е — они повышают сопротивляемость организма к инфекциям, усиливают регенерацию, способствуют укреплению соединительных тканей;
- продукты с Омега-3 — это вещество способствует очищению сосудов, укрепляет их стенки, нормализует кровоснабжение мягких тканей.
У больных при трофической язве диета должна включать морепродукты, диетические сорта мяса, свежие фрукты и ягоды, обезжиренные молочные продукты, крупы и свежие овощи. Исключить из рациона необходимо алкоголь, полуфабрикаты, продукты, в которых содержится много жиров, соли или сахара. Предпочтение стоит отдавать вареным и тушеным блюдам. Кофе и черный чай следует заменить натуральными соками и травяным чаем. Питаться следует дробно: в день должно быть не менее 5 приемов пищи.
Видео
правильное лечение, народные средства, рецепты, видео
При разнообразных недугах ног могут появляться особые незаживающие раны – так называемые трофические язвы на ноге, лечение самостоятельно в домашних условиях которых вполне эффективно. Выздоровление – это очень трудный и долгий процесс, который включает ряд методов и мероприятий.
Трофические язвы — это открытые раны разных размеров, располагающиеся в районе стоп и голеней. Как правило, болезнь проявляется при нарушениях кровообращения, а также проблемах с кровеносными сосудами.
Лечение трофической язвы на ноге народными средствами заключается в местном воздействии на пораженный участок кожи и трофику, и в устранении причин развития данной патологии. При отсутствии правильной терапии начинается процесс гноения, при котором воспаление переходит на суставы, мышцы и сухожилия.
Содержание статьи :
Причины
Есть очень много разных причин, из-за которых появляются трофические раны. Обычно заболевание провоцируют какие-то патологические процессы, которые затрагивают кровообращение, а также повреждение на месте, где мокнущая рана будет в дальнейшем активно развиваться. Из множества причин, которые способны вызвать возникновение таких ран.
Причины возникновения:
- Осложнения недугов вен, к примеру, варикозного расширения, либо тромбофлебита – самая частая причина появления недуга.
- Переохлаждения и ожоги.
- Различные осложнения на ногах при сахарном диабете – самый сложный случай проявления заболевания.
- Аутоиммунные болезни соединительных тканей.
- Любые травмы нервных стволов.
- Болезни лимфатических сосудов – лимфостаз хронического или острого типа.
- Нарушение обмена веществ.
Симптомы болезни
Трофические язвы на ногах не развиваются просто так, на пустом месте. Существуют определенные признаки, которые им обязательно предшествуют.
Вот симптомы трофических язв на ногах:
- Отечность.
- Боли в ногах.
- Тяжесть в голени.
- Жжение и зуд кожи.
- Огрубение кожи.
- Визуальное изменение кожных покровов – они натягиваются, становятся более глянцевыми, на них возникают фиолетовые пятна.
(Видео: симптомы трофической язвы на ногах и лечение)
Лечение заболевания
Общие сведения
Как лечить трофическую язву? Как вылечить? Чем лечить и почему?
При описываемом недуге предусмотрено два разных направления лечения трофической язвы: общее, а также местное воздействие.
Общая терапия нужна для нормализации кровообращения, а также локализации основной болезни. Местное лечение трофических язв нижних конечностей необходимо для непосредственного устранения ран на ноге в домашних условиях.
На начальных этапах болезни возможно лечение трофических язв на ногах в домашних условиях, без хирургического вмешательства. Главные принципы консервативной терапии:
- Подавление бактериальной или грибковой инфекции.
- Удаление участков кожи с некрозом ткани.
- Регенерация больных участков кожи.
Можно ли мочить трофическую язву, смачивать? Больному прописывается постельный режим, а также гигиена ног.
Для уменьшения риска попадания инфекции, на ранку накладываются повязки с особым раствором. Для регенерации, обеззараживания пораженного участка применяются лечебные мази для лечения трофических язв и гели. Любые препараты для лечения трофических язв должен назначать лишь лечащий врач.
Хирургическое вмешательство
Самый эффективный метод трофическая язва на ноге лечения, если антибиотики не помогают, — это хирургическое вмешательство. Правда этот способ не дает гарантии полного отсутствия рецидивов от трофических язв, как и антибиотики. При трофических язвах и операции больные участки удаляются, устраняется главная причина недуга.
В настоящее время есть несколько хирургических методов:
- Вакуумная терапия, позволяющая быстро удалить гной, уменьшить отек, а также создать влажную среду в ране, что будет мешать бактериям развиваться.
- Катеризация – подходит для ран, которые не заживают на протяжении длительного времени.
- Чрезкожное прошивание – хорошо подходит для трофические язвы нижних конечностей лечения так называемой гипертонической язвы. Метод разобщает венозно-артериальные фистулы.
- Виртуальная ампутация. Отсекается плюснефаланговый сустав и плюсневая кость, однако не нарушается анатомическая целостность стопы – зато полностью удаляются очаги костной инфекции. Это позволяет бороться с нейротрофической болезнью.
Лечение в домашних условиях

Правила
Медикаментозное лечение заболевания можно осуществлять и в домашних условиях медикаментами с соблюдением некоторых правил:
- Диета, которая подразумевает ограничение числа потребляемых углеводов, отказ от пряных и острых блюд, увеличение количества свежих фруктов и овощей.
- Частый отдых.
- Выполнение упражнений, которые предотвращают застои в крови, улучшают процессы метаболизма.
- Ношение специальной ортопедической обуви с качественной подошвой, для исключения травмирования тканей.
Лекарства
Лечение гнойных болезней на ноге дома подразумевает прием лекарств, которые улучшают процесс обращения крови, а также устраняют причину развития:
- Аспирин (ацетилсалициловая кислота по таблетке): средство обладает антиагрегантным свойством (блокирует процессы агрегации и адгезии тромбоцитов).
- Препараты-венотоники: используются при развитии варикозных язв.
- Антибиотики широкого спектра действия.
- Нестероидные противовоспалительные лекарства.
- Антигистаминные препараты.
Местное лечение от язв направлено на очищение ранки от омертвевших участков кожи и ликвидацию болезнетворных микробов:
- Промывание ранки антисептическими растворами (хлоргексидин, марганцовка, фурацилин).
- Наложение повязок, применяя лечебный гель (или воспользовавшись мазями): диоксиколь, левомиколь, стрептолавен.
При язвенной обработке больного участка кожи растворами антисептиков надо максимально удалить нежизнеспособные участки тканей. Затем наложить повязку. Перевязку надо делать раз каждые три дня. Более частая обработка способна спровоцировать травму тканей.
Язвенные дефекты заживают спустя две недели регулярного лечения трофической язвы на ноге при варикозе. Однако обработку и перевязки следует делать до полного зарубцевания ран.
Народные средства
Лечение хозяйственным мылом
Язвенное поражение необходимо мыть, смазывать темным хозяйственным мылом. Подобное лечение народными средствами сопровождается ношением компрессионных чулок или гольфов, которые предназначены для больных, у которых варикозное расширение сосудов на ногах.
Заметное улучшение наступает через неделю, спустя пять недель можно ожидать полноценного заживления. Таким образом вылечить трофическую язву на ноге можно даже мылом.
(трофическая язва на ноге — лечение в домашних условиях)
Лечение маслом
Для данного рецепта на оливковом масле надо пожарить репчатый лук до золотистого цвета. Остывшее масло хорошо процеживают через марлю в любую стерильную емкость и применяют для аппликаций утром и вечером, нанося на рану.
Корочку, которая появится на поверхности раны, срывать не надо. Постепенно язвочка будет очищаться от гноя, мочить ее нельзя.
Ощущения покалывания говорят о том, что процесс заживления начался. Регулярное использование этого рецепта приведет к очень скорому рубцеванию раны.
Народный рецепт
На рану надо нанести кашицу из таких компонентов:
- Хозяйственное темное мыло, натертое на мелкой терке – 100 г.
- Вода – 100 г.
- Мелко нарезанный лук – 100 г.
- Пшенная крупа – 100 г.
- Старое свиное сало – 100 г.
Все компоненты смешивают до получения особой однородной массы. Наносят на рану утром и вечером и держат, пока будет возможно терпеть сильное жжение. Эффективно при уже застарелых ранах, в частности у больных сахарным (диабетическом) диабетом.
Хлорофиллипт
Для трофической язвы на ноге лечения в домашних условиях хорошо помогают аппликации стерильными салфетками для лечения трофических язв на ногах, которые пропитаны Новокаином и Хлорофиллиптом. Салфетки надо менять каждый день, сверху фиксировать их сеткой, носить специальные компрессионные чулки.
Рана будет заживать, если на ней появится небольшая корочка. Спустя два месяца ранка затянется. На месте смоченной язвы не останется никакого следа, помимо темного пятна.
Перекись водорода
Надо капнуть на рану перекись, затем посыпать это место стрептоцидом. Поверх следует положить салфетку, заранее смоченную в 50 мл кипяченой воды. В воду добавьте две чайных ложки перекиси водорода. После этого накройте компресс пакетом, перевяжите платком.
Меняйте компресс пару раз в сутки. А стрептоцид подсыпайте, если рана станет увлажняться.
Губка Метуракол
Губка Метуракол отечественного производства – это комбинация метилурацила и коллагена, которая представляет собой белые пластинки с мелкопористой поверхностью. Коллаген производится из голени крупного рогатого скота. Губка имеет специфический запах.
Использовать эту губку очень просто. Ее надо наложить на рану таким образом, чтобы края выходили за пределы пораженной области на 1-1,5 см. Перед этим рана очищается от некротических тканей антисептическим раствором.
Губка должна прилегать к поверхности кожи плотно. Она фиксируется специальной повязкой для лечения трофических язв на ногах. Замена аппликации выполняется раз в два-три дня, если в этом будет потребность, то есть, если препарат полностью рассосется.
Промокшие участки губки следует заменять свежими пластинками. Если Метуракол не рассосался и промокших участков нет, то губку оставляют до полноценной грануляции тканей.
Профилактика
Успех в профилактике развития трофических язв зависит от эффективности лечения заболевания, которое их вызывает. К общим профилактическим мерам относят следующие:
- Умеренная физическая активность, а также регулярные занятия лечебной физкультурой и обкалывания.
- Недопущение перегревания и переохлаждения.
- Предотвращение травматизма.
- Диета.
- Контроль уровня сахара в крови (при диабете лечение).
- Отказ от курения и алкоголя.
- Применение компрессионного белья, можно воспользоваться эластичным бинтом (трофических язв при варикозе).
- Разумный выбор обуви.
Вывод
Лечение народными средствами – это трудоемкий и длительный процесс. Выздоровление наступает лишь при постоянной обработке больных участков кожи, соблюдении правильного режима питания, ЗОЖ.
Используемые народные средства лечения должны быть прописаны лечащим врачом. Самолечение вполне может привести к развитию всяческих осложнений.
Зажившие мокрые язвы ног зарубцовываются. Рубцы тоже надо лечить трофические язвы, для уменьшения риска возникновения рецидивов. В качестве специальной профилактики их можно обрабатывать натуральными маслами (зверобоя, ромашки, календулы).
Долгая нагрузка на ноги, прогулки на очень большие расстояния способны спровоцировать повторное развитие недуга.
Лечение в домашних условиях язвы на ноге целесообразно лишь на начальной стадии недуга, причем при комплексном подходе к проблеме. В очень тяжелых случаях требуется полноценное хирургическое вмешательство. При своевременной и правильной терапии возможно полное выздоровление пациента.
Лечение язвы трофической на ноге (ЗОЖ)
Чтобы язва затянулась
Трофическая язва
Из-за сужения сосудов нижних конечностей я приобрела слоновость, рожистое воспаление, через год — обширные трофические язвы, а на пятый год — гангрену. У меня ампутировали правую ногу, оставив 2/3 бедра. Другую ногу врачи решили спасти. Наружно лечу язвы присыпкой «Банеоцин» и мазью «Левосин». Подскажите, как еще лечить мои обильно сочащиеся лимфой трофические язвы?
Попова Н. В.
Комментарий доктора Капралова В.Н.: Язвы ни в коем случае нельзя лечить мазями. Они закупоривают рану, очищения не происходит, инфекция распространяется по всей ноге, и дело кончается рожистым воспалением и слоновостью.
Вначале язвы промывают теплой водой с хозяйственным мылом и перевязывают. Повязки чередуются с аппликациями из морской и поваренной соли (1 ст. ложка на 1 л воды). Делается это так: намочите марлю, сложенную в 3-4 слоя, и прикладываете к ране на 3 часа. Покрывать компрессной бумагой, а не целлофаном. Процедуру повторяют дважды в день. Между аппликациями соблюдаете 4-часовой перерыв, чтобы кожа подышала. Язвы при этом должны быть открытыми. Вы увидите, они сразу начнут уменьшаться в объеме, а края их зарозовеют — значит, идет процесс заживления.
Язва — это бессосудистая зона. Поэтому кроме солевых растворов для притока крови необходим массаж.
Про подорожник
Язва трофическая на голени
Хочу внести маленький вклад и поделиться опытом лечения трофической язвы на голени. Болела моя мама, у нее был сахарный диабет. Спас обыкновенный подорожник. Это чудо природы поможет многим. Лечение очень простое: вымыть кипяченой водой свежий лист подорожника, обтереть чистой, проглаженной горячим утюгом хлопчатобумажной тряпочкой, взять другую тряпочку и помять его в ней хорошенько. Потом наложить через стерильный бинт подорожник на рану и плотно забинтовать. Менять повязки следует один раз в день, промывая перед этим рану раствором марганцовки. После процедуры необходимо дать ране немного «подышать», хотя бы час. Мама, например, выходила на улицу (было лето) и подставляла рану под лучи солнца, от пяти минут в первые дни и до 15 в дальнейшем. Рана стала постепенно заживать.
Корсунова Г. П.
Еще раз о пользе зверобоя
Язва трофическая
Много читала противоречивых мнений о зверобое, мне хочется добавить кое-что к его положительным свойствам. У бабушки была язва голени диаметром 10 см. Бабушке в ту пору было 80 лет, и врач говорил, что уже не заживет. Так вот, она делала примочки — днем — мочу, на ночь — настой зверобоя, и язва затянулась бесследно. А когда у деда на руках выступили гнойнички — мы тоже стали ему делать примочки из зверобоя. Причем не соблюдая никаких пропорций. Зверобой же собирали и сушили тоже сами, не зная, правильно ли делаем.
Лукьяненко Л. Ф.
Про лук, мед и церковную свечу
Язва трофическая
В ноябре 1998 г. моему мужу сделали операцию на ноге по поводу закупорки сосудов. Когда швы сняли, под ними был сплошной гной. За три месяца его так и не вылечили. Я нашла в городе одну бабку, которая спасла тысячи людей с язвами. И для тех, кто болеет, пишу рецепт. Муж лечился им один месяц, и все зажило.
Рецепт: 4 луковицы среднего размера мелко нарезать, 50 г сливочного несоленого масла, 50 г меда, 1 церковную свечу из воска, 50 г сока алоэ, сера елки. Все это смешать и довести до кипения. Проварить 10 минут, снять и процедить два раза через марлю. Мазь готова. Держать в холодильнике. Мазать 1 раз в сутки.
Испытано на себе. Лечитесь на здоровье.
Микрюкова А.С.
Мазь из прополиса от трофической язвы
Трофическая язва
Мазь из прополиса — это хорошее народное средство от трофической язвы. Чтобы изготовить мазь, надо взять 20-25 г прополиса (желательно свежего) и 200 г свежего сливочного масла.
Достать прополис из холодильника. Пока он холодный размельчить ножом. Растопить масло в эмалированной кастрюле. Когда начнет закипать, медленно засыпьте прополис. Закрыть крышкой и не открывать 10 минут. На слух определите кипение массы. Приподнимите кастрюлю и кругами водите ее над огнем, как бы размешивая. Спустя 10 минут снять кастрюлю с огня. Через марлю перелить массу в баночку и закрыть крышкой. После остывания мазь готова. Хранить в холодильнике.
Нарезать салфетки из бинта в три слоя размером немного шире язвы. Нанести на салфетку мазь тонким слоем, наложить на рану и накрыть целлофановым пакетом. Оставить на сутки. И так каждый день до излечения.
Через некоторое время (месяц, полгода, год) в этом месте снова могут появиться небольшие язвочки. Не беспокойтесь. Нужно повторить лечение до полного выздоровления.
Осипов А.Ш.
Трофическую язву лечил стрептомицином
Язва трофическая
Знаю очень простое и доступное средство помощи в лечении трофической язвы — стрептомицин. Нужно мелко раскрошить таблетки и посыпать раны. Боли уйдут, а язвы заживут очень быстро. Рецепт проверен.
Валов В. М.
Пять лет без трофических язв
Язвы трофические
У меня сахарный диабет. Хочу сообщить рецепт, при помощи которого я избавилась от трофических язв. Болела лет десять. Где только не лечилась — все бесполезно. Боли адские, врагу не пожелаешь.
Однажды упала, ударила ногу, лопнули сосуды, и голень заболела — открылась язва. Тут мне посоветовали полечиться творогом. Я покупала молоко и в пол-литровой баночке делала простоквашу. Наливала ее в марлевый мешочек, сшитый из двух слоев марли, и вешала на гвоздик. Вечером перед сном промывала язву стекшей сывороткой, а творог из мешочка (он был чуть гуще сметаны) — прикладывала к язве. Сверху клала компрессную бумагу (не целлофан) и бинтовала. В первую же ночь спала как убитая — никакой боли. Творог быстро ее снимает. К утру вокруг ранки образовалась желтая корочка, сама ранка чистая. Я снова клала на нее творог, компрессную бумагу и бинтовала. Со временем все прошло. И вот уже 5 лет живу без язв.
Романова Е.М.
Мед и конопляное семя от трофических язв
Язвы трофические
Часто встречаю письма людей, которые просят рецепт от трофических язв. Многим ответила лично, но хочется помочь всем, поэтому решила поделиться этим простым, доступным и эффективным способом. Смешать 1 ст. ложку меда, 1 ст. ложку подсолнечного нерафинированного масла, 1 ст. ложку спиртовой настойки прополиса (продается в аптеке). Мазь готова.
Чистякова З.Ф.
Для лечения трофической язвы возьмите конопляное семя, насыпьте его в кувшин до половины, закройте кувшин крышкой (металлической или керамической) и замажьте глиной, чтобы не было щелей. Поставьте в разогретую русскую печь и держите до полного остывания. В кувшине будет перегоревшее семя и черная жидкость со специфическим запахом. Жидкость процедить, семя выбросить. Жидкостью обильно смазывать раны. Можно делать компрессы.
Мальвина Ф.
«Золотой» рецепт: водка плюс березовый сок
Язвы трофические, прыщи, кожный зуд, укусы, раны
Мне 75 лет. Хочу предложить поистине «золотой» проверенный рецепт для лечения трофических язв, прыщей, кожного зуда, укусов, ран… Смешайте березовый сок и водку в пропорции 1:1. Смочите ватный тампон в этом растворе и приложите к больному месту.
Смирнова А.М.
Про мазь из кедровой смолы
Язвы трофические, артроз, артрит, боли в области поясницы
Поделюсь рецептом кедровой мази, перешедшим ко мне от бабушки. Бабушка лечила им трофические язвы. Смолу я собираю со стволов кедра. Аккуратно отделяю наплывы, оставляя немного на ране кедра, чтобы не навредить дереву.
Рецепт: Растопить смолу кедра в металлической посуде на сильном огне, процедить через марлю. В равных долях (1:1:1) смешать смолу кедра, домашнее сливочное масло и натуральный мед. Кипятить на медленном огне 10 минут, интенсивно помешивая.
У меня сильно болели и мерзли колени — признавали артроз и артрит. Чем только не лечилась: медью, лопухом, керосином, редькой с медом, свеклой с медом, коровьим навозом, настойкой мухомора, а ноги все болели, даже хуже становилось. Вот как-то сгоряча намазала колени и голень кедровой мазью, укутала шалями из собачьей шерсти, сверху положила электрическую грелку. Так приятно стало, не заметила, как боль прошла. После грелку сняла, а ноги так укутанные и оставила, потом опять помазала мазью, около месяца ходила с компрессом, изредка обновляя мазь. С тех пор хожу нормально и в лес по грибы, и на покос.
Беспокоили меня сильные боли в области поясницы. Еще в молодые годы упала с лошади, а с возрастом спина стала часто болеть, ночью спать не могла. Решила кедровой мазью полечиться, намазала спину, сделала повязку, как компресс, и легла на грелку. Сразу уснула. Проснулась часа через три, встала — а спина не болит. С тех пор таким методом лечу все больные суставы.
Лидова О.В.
Как я лечила трофическую язву
Трофическая язва
Я диабетик. Как-то появился у меня на большом пальце ноги бугорок с горошину, ходить больно. Бугорок прорвало, и из ранки стала выделяться густая бесцветная жидкость. Через какое-то время снова бугорок, снова жидкость. Я — к врачам-дерматологам. Лекарства, мази не помогают. Я — к эндокринологу. Определила: трофическая язва, неизлечима. Но делать ведь что-то надо, ходить больно. Самолечение — живое дерево, алоэ, подорожник — не помогает.
Вспомнил о печеном луке, его свойстве вытягивать всякую жидкость из загноившихся ран, чирьев. Стал прибинтовывать его к язве. Вроде все вытянет, язва исчезнет; через 2-3 недели снова появляется. Отчаялся я. Неужели неизлечима? Снова луковица, потом выдавливание руками, потом луковица — и так несколько раз. Когда уж совсем не стало выделений, приложил к язве ватный тампон, смазанный 5% мазью актовегин. И так — несколько раз. Помогло. Вот уже 4 месяца язва не проявляется (тьфу-тьфу). Попробуйте, может, и вам поможет.
Юферев М.П.
«Закрываю» ее за два месяца
Язва трофическая
Недуг этот очень коварный: трофические язвы лечить трудно, к тому же они «любят» возвращаться. Как я борюсь с ними.
Потребуется купить в аптеке лечебные салфетки активтекс и приготовить раствор фурацилина. Сделать его просто: нужно взять чуть больше чем полстакана теплой кипяченой воды, растворить в ней 2 таблетки фурацилина и в этом желтом растворе смочить салфетку активтекс. Положить салфетку на язву, сверху — стерильную марлевую салфетку или стерильный бинт и зафиксировать бинтом-сеткой или повязкой. Когда смоченная в фурацилине салфетка подсохнет, снова смочите ее в растворе. Одной салфеткой можно пользоваться двое-трое суток, регулярно смачивая. Сколько раз в день делать процедуру, зависит от вашей занятости.
Недели через полторы увидите положительную динамику: «дно» должно приподняться — трофические язвы заживают снизу. Когда «дно» дорастет до ее краев, лечебные салфетки активтекс можно уже не применять, а закрывать язву обычной стерильной марлевой салфеткой, смоченной в фурацилине. Когда ситуация станет еще лучше, достаточно просто сухой стерильной марлевой салфетки.
Кстати, как только увидите положительные результаты, на некоторое время открывайте язву — пусть «подышит». Итого на все лечение до заживления у меня обычно уходит 2-2,5 месяца.
Мунтян Л.П.
О трофических язвах
Трофические язвы, мокрая экзема, венозные свищи, чирии, нарывы, язвы после военного ранения с сине-черной кожей вокруг раны, пяточные трещины
Свежесорванные спелые помидоры, кислые на вкус, разрезать на куски и срезом приложить на язву, замотать платком. Держать сутки, менять утром. Лечение до 2-х месяцев. Во время лечения больше есть овощей, фруктов, поменьше мяса, хлеба, сладкого.
Власова С.
Свежим майским медом смазывать больные места или накладывать медовые повязки. Если мед густой, разогревать его только теплым, горячим он уже теряет лечебные свойства. Для лечения потребуется дней 20.
Галкина А.
Взять свежайшее яйцо от домашней курицы, которая живет полноценной жизнью (в курином стаде есть Петух). Осторожно отделить пленку от скорлупы и наложить внутренней стороной на язву. Не снимать пленку до 5 дней. Может появиться боль, если переносимо — потерпеть. Процедуру повторить. Ее применял мой старый друг, врач-хирург, своим больным.
Стенина Ф.
Мазь испытана на мокрой экземе, венозных свищах, чирьях, нарывах, на язве после военного ранения с сине-черной кожей вокруг раны, на пяточных трещинах.
Рецепт мази: Взять касторовое масло — 30 г, облепиховое масло — 10 г, живица — 20 г, сок каланхоэ перистого — 20 г, воск пчелиный — 10 г. Сок каланхоэ перистого можно купить в аптеке, в ампулах. Живицу и прополис (воск пчелиный) сутки подержите в холодильнике. Затем разотрите в порошок и просейте через сито. В разогретое на водяной бане касторовое масло всыпать порошок живицы и прополиса, помешивая до однородной массы. Сняв заготовку с водяной бани, добавляют воск, сок каланхоэ (его можно заменить соком столетника) и облепиховое масло. Если мазь густовата, можно добавить касторовое масло.
Рану обработать перекисью водорода и наложить повязку с мазью. Можно чередовать с медовой повязкой.
Владимир Кук
Хороший способ лечения трофической язвы
Трофическая язва
Хочу с вами поделиться рецептом, как быстро излечить трофическую язву. Нужно взять в равных частях березовый деготь (аптечный) и сок каланхоэ. Намочить бинт и наложить на язву в виде компресса. Я проделала 3 раза, и язва затянулась. Правда, у меня она была небольшая.
Черкашина Л.Д.
Золотой ус язвы лечит
Трофические язвы
Хочу поделиться рецептом лечения трофических язв при тромбофлебите. Этим способом моя мама, а ей 81 год, залечила очень большую язву (в диаметре около 7 см) на ноге.
Взять один листочек растения золотой ус, промыть в теплой водой, затем обдать кипятком. Коричневые ободки по краям или коричневые пятнышки надо удалить ножницами. Разорвите листочек на мелкие кусочки сложите их в эмалированную чашку. Разминать деревянной ложкой, чтобы выделился сок и кусочки стали влажными. Эту массу выложить на язву, накрыть стерильной марлевой салфеткой и забинтовать на ночь.
Если после процедуры появится гнойная корочка или гнойный налет — не пугайтесь. Смочите марлевую салфетку перекисью и обработайте рану. После обработки на дно язвы выложите влажную массу из золотого уса, накройте марлевой салфеткой и забинтуйте.
Все эти процедуры болезненные вначале, но потом боль проходит. Постепенно участок за участком язва затягивается и заживляется. Маме потребовалось 8 процедур. Попробуйте этот способ. Желаю вам удачи и выздоровления.
Филимонова Л.В.
Всех прошу, присылайте рецепты, не жалейте совета, они для больного — луч света!
Берегите себя, Ваш Диагностер!



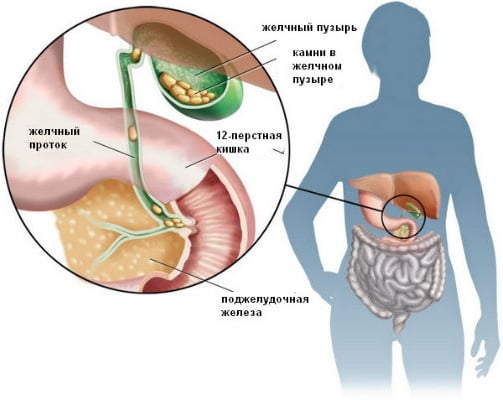
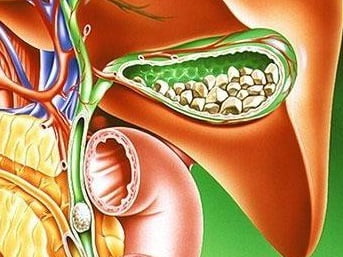



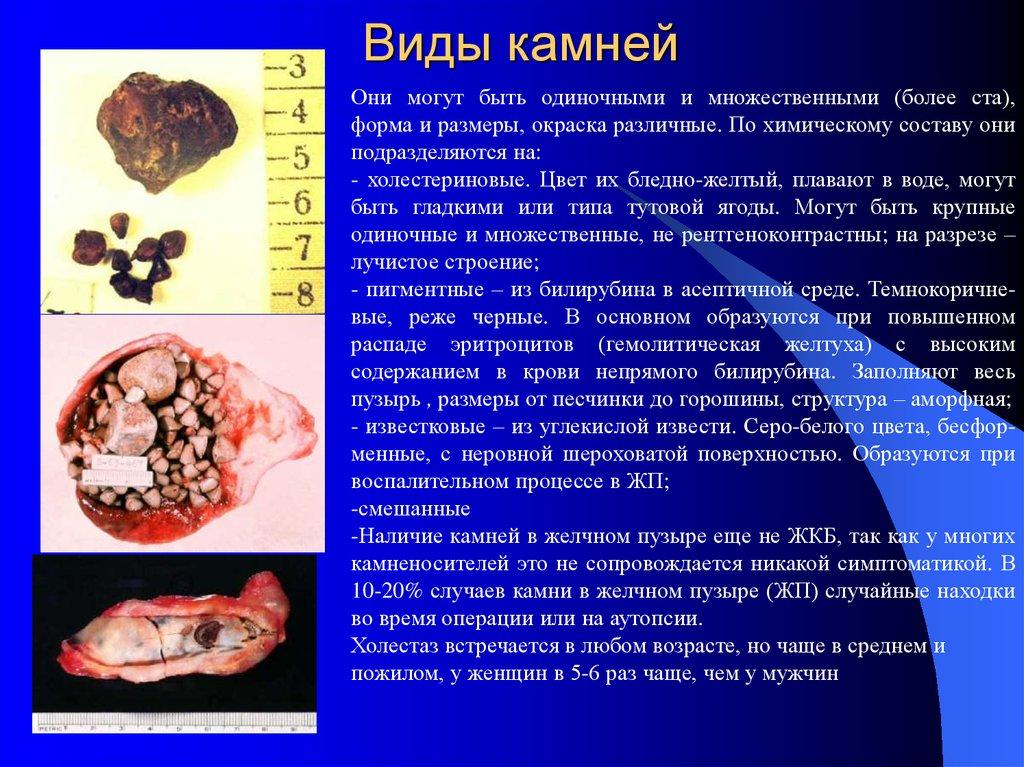



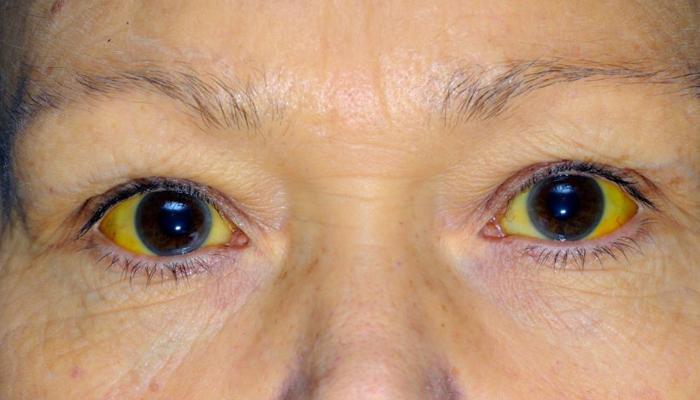







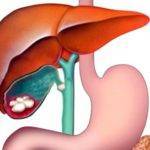




 Прочитайте про симптомы и лечение желчнокаменной болезни (ЖКБ).
Прочитайте про симптомы и лечение желчнокаменной болезни (ЖКБ).





















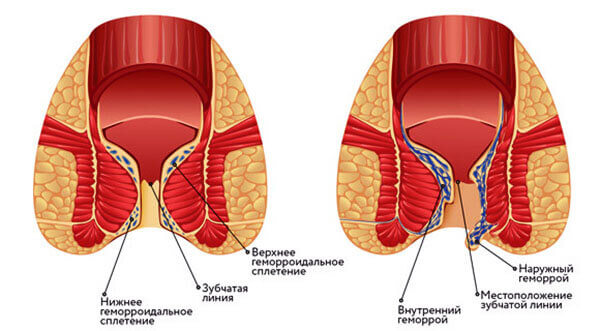






 Перед месячными отмечается то, что базальная температура несколько снижается по сравнению со своими обычными значениями.
Перед месячными отмечается то, что базальная температура несколько снижается по сравнению со своими обычными значениями. Базальная температура в период овуляции не устанавливается на одной определенной отметке.
Базальная температура в период овуляции не устанавливается на одной определенной отметке.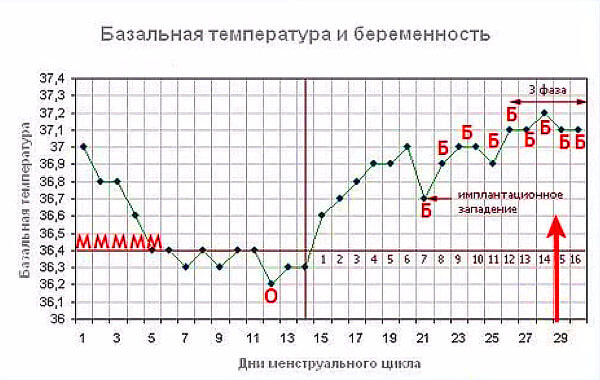 Показатели базальной температуры могут стать весьма явным показателем беременности, однако для этого женщина должна регулярно вести график температур и хорошо знать собственный менструальный цикл.
Показатели базальной температуры могут стать весьма явным показателем беременности, однако для этого женщина должна регулярно вести график температур и хорошо знать собственный менструальный цикл. К ним относятся:
К ним относятся:
















 Как острая, так и хроническая язва двенадцатиперстной кишки подразумевает абсолютное запрещение употребления:
Как острая, так и хроническая язва двенадцатиперстной кишки подразумевает абсолютное запрещение употребления: Перфоративная, или прободная, язва двенадцатиперстной кишки является острой патологией желудочно-кишечного отдела, которая при отсутствии своевременного надлежащего лечения может иметь губительные последствия. Заболевание сопровождается возникновением сквозного отверстия в кишке, из-за чего ее содержимое попадает в полость живота. Это приводит к развитию перитонита и необходимости хирургического вмешательства.
Перфоративная, или прободная, язва двенадцатиперстной кишки является острой патологией желудочно-кишечного отдела, которая при отсутствии своевременного надлежащего лечения может иметь губительные последствия. Заболевание сопровождается возникновением сквозного отверстия в кишке, из-за чего ее содержимое попадает в полость живота. Это приводит к развитию перитонита и необходимости хирургического вмешательства. Наиболее частой причиной возникновения прободной язвы двенадцатиперстной кишки является несвоевременное обнаружение и бессимптомное протекание простой язвы, которая в результате разъедает стенки кишки до состояния перфорации. К частым признакам обострения болезни относят пренебрежение советами и наставлениями врача, отказ от диеты и вредных привычек. Бывают ситуации, когда перфоративная язва развивается на фоне сезонных обострений: заболевания ЖКТ усугубляются в осенне-весенний период.
Наиболее частой причиной возникновения прободной язвы двенадцатиперстной кишки является несвоевременное обнаружение и бессимптомное протекание простой язвы, которая в результате разъедает стенки кишки до состояния перфорации. К частым признакам обострения болезни относят пренебрежение советами и наставлениями врача, отказ от диеты и вредных привычек. Бывают ситуации, когда перфоративная язва развивается на фоне сезонных обострений: заболевания ЖКТ усугубляются в осенне-весенний период. Во время второй фазы наступает ложное улучшение самочувствия, показатели приходят в норму, но при этом наступает ощущение жажды, сухости в ротовой полости, язык меняет цвет. На последней стадии состояние пациента ощутимо ухудшается, повышается температура тела, вздувается живот, начинается рвота. При пальпации можно ощутить жидкость в брюшине.
Во время второй фазы наступает ложное улучшение самочувствия, показатели приходят в норму, но при этом наступает ощущение жажды, сухости в ротовой полости, язык меняет цвет. На последней стадии состояние пациента ощутимо ухудшается, повышается температура тела, вздувается живот, начинается рвота. При пальпации можно ощутить жидкость в брюшине. Рентгенологическая диагностика
Рентгенологическая диагностика Гастроскопическая процедура слизистой оболочки желудка и кишечника позволяет узнать месторасположения язвы, ее размер и морфологические особенности, дает информацию о наличии кровотечений и рубцевании тканей. При эндоскопическом исследовании можно взять образцы материалов из желудка и дуоденального отдела двенадцатиперстной кишки для биопсии и гистологического исследования.
Гастроскопическая процедура слизистой оболочки желудка и кишечника позволяет узнать месторасположения язвы, ее размер и морфологические особенности, дает информацию о наличии кровотечений и рубцевании тканей. При эндоскопическом исследовании можно взять образцы материалов из желудка и дуоденального отдела двенадцатиперстной кишки для биопсии и гистологического исследования. Данное исследование считается самым эффективным, но требует погружения пациента в состояние наркоза, что несет за собой некоторые риски.
Данное исследование считается самым эффективным, но требует погружения пациента в состояние наркоза, что несет за собой некоторые риски. Консервативная методика исключает возможность операции, лечение проводится медикаментозно. Основное действие препаратов направлено на локализацию и устранение бактерии Хеликобактер пилори, которая является причиной язвенной болезни.
Консервативная методика исключает возможность операции, лечение проводится медикаментозно. Основное действие препаратов направлено на локализацию и устранение бактерии Хеликобактер пилори, которая является причиной язвенной болезни. Заключается в проведении операции лапаротомии. Больного вводят в состояние общего наркоза, вскрывают живот путем проведения продольного разреза мышц брюшной полости. В это время из организма могут выйти остатки скопившегося воздуха и газы, о чем сообщит характерный звук. Кроме того, в пустотах брюшной полости может обнаружиться мутная жидкость с серо-зеленоватым оттенком. Ее удаляют специальным отсосом.
Заключается в проведении операции лапаротомии. Больного вводят в состояние общего наркоза, вскрывают живот путем проведения продольного разреза мышц брюшной полости. В это время из организма могут выйти остатки скопившегося воздуха и газы, о чем сообщит характерный звук. Кроме того, в пустотах брюшной полости может обнаружиться мутная жидкость с серо-зеленоватым оттенком. Ее удаляют специальным отсосом. Режим питания ограничивается следующими правилами:
Режим питания ограничивается следующими правилами: Если периодически болит переносица и голова, возможно, причиной тому стали неврологические нарушения. Как правило, боли имеют распирающий или давящий характер. Иногда во время приступов у больных отмечаются вегетативные нарушения – слезотечение, отек слизистой носоглотки и обильные выделения из носа. К наиболее распространенным неврологическим расстройствам относятся:
Если периодически болит переносица и голова, возможно, причиной тому стали неврологические нарушения. Как правило, боли имеют распирающий или давящий характер. Иногда во время приступов у больных отмечаются вегетативные нарушения – слезотечение, отек слизистой носоглотки и обильные выделения из носа. К наиболее распространенным неврологическим расстройствам относятся: Сенная лихорадка (аллергический ринит) – заболевание, которое характеризуется воспалением слизистой носоглотки. Провокатором патологического процесса является аллергическая реакция на пыльцу растений, перхоть, резкие запахи, загазованный воздух, испарения лакокрасочных изделий и т.д. По причине воспаления носоглотки нарушается отток слизи из околоносовых пазух, что впоследствии может привести к их поражению.
Сенная лихорадка (аллергический ринит) – заболевание, которое характеризуется воспалением слизистой носоглотки. Провокатором патологического процесса является аллергическая реакция на пыльцу растений, перхоть, резкие запахи, загазованный воздух, испарения лакокрасочных изделий и т.д. По причине воспаления носоглотки нарушается отток слизи из околоносовых пазух, что впоследствии может привести к их поражению.
 Консервативное лечение предполагает использование физиотерапевтических процедур, с помощью которых удается очистить околоносовые пазухи от слизи и патогенов. Именно аппаратное лечение позволяет добиться стойкого результата в случае развития хронического воспаления в верхних отделах дыхательной системы.
Консервативное лечение предполагает использование физиотерапевтических процедур, с помощью которых удается очистить околоносовые пазухи от слизи и патогенов. Именно аппаратное лечение позволяет добиться стойкого результата в случае развития хронического воспаления в верхних отделах дыхательной системы. Ринит (насморк) – острое или вялотекущее воспаление слизистой носоглотки, вызванное инфекционными или аллергическими агентами. Спровоцировать заболевания может переохлаждение, загазованный воздух, гормональные и сосудосуживающие средства и т.д. При остром течении насморка в слизистой образуются очаги воспаления, из-за которых носоглотка отекает. Надавливание на кончик и крылья носа может вызвать дискомфорт в области носовых раковин и гайморовых пазух.
Ринит (насморк) – острое или вялотекущее воспаление слизистой носоглотки, вызванное инфекционными или аллергическими агентами. Спровоцировать заболевания может переохлаждение, загазованный воздух, гормональные и сосудосуживающие средства и т.д. При остром течении насморка в слизистой образуются очаги воспаления, из-за которых носоглотка отекает. Надавливание на кончик и крылья носа может вызвать дискомфорт в области носовых раковин и гайморовых пазух. Специфическое лечение герпетической инфекции не требуется. Чтобы устранить нежелательные проявления болезни, достаточно обработать внутреннюю поверхность носовых ходов цинковой или тетрациклиновой мазью.
Специфическое лечение герпетической инфекции не требуется. Чтобы устранить нежелательные проявления болезни, достаточно обработать внутреннюю поверхность носовых ходов цинковой или тетрациклиновой мазью. Методы лечения болей внутри носовой полости определяются причинами их возникновения. В подавляющем большинстве случаев дискомфортные ощущения связаны с развитием респираторных инфекций, которые поддаются медикаментозному и физиотерапевтическому лечению. Для их лечения отоларингологи обычно назначают:
Методы лечения болей внутри носовой полости определяются причинами их возникновения. В подавляющем большинстве случаев дискомфортные ощущения связаны с развитием респираторных инфекций, которые поддаются медикаментозному и физиотерапевтическому лечению. Для их лечения отоларингологи обычно назначают: Физиотерапия – один з самых действенных методов устранения болей в носовой полости. В период обострения воспалительных процессов в слизистой носа могут использовать следующие виды аппаратного лечения:
Физиотерапия – один з самых действенных методов устранения болей в носовой полости. В период обострения воспалительных процессов в слизистой носа могут использовать следующие виды аппаратного лечения:

























 Для того чтобы вывести из организма бактерии хеликобактер рекомендуется к лечению подойти комплексно и вместе с Омезом принимать Де-нол.
Для того чтобы вывести из организма бактерии хеликобактер рекомендуется к лечению подойти комплексно и вместе с Омезом принимать Де-нол.











 Загрузка…
Загрузка…







