Шум в ушах и голове, причины и препараты для лечения
Шум в ушах и голове (тиннитус) не обязательно указывает на какое-то заболевание. Это состояние может появиться в результате переутомления, физической нагрузки и разрешиться самостоятельно. Но довольно часто постоянный шум в ушах и голове служит симптомом заболевания, требующего обязательного лечения.Установить причину появления дискомфорта очень сложно. Нередко точно установить, что вызвало снижение слуха, не удается. В подобных случаях прибегают к маскировке навязчивого гула с помощью тиннитус-аппаратов (тиннитус маскеров) или слуховых аппаратов с функцией тиннитус маскера для подавления шума в ушах.

Шум в ушах, какой он бывает?
В медицинской терминологии шум в ушах получил название тиннитуса. Под этим термином понимают различные звуки, которые ощущает человек в ухе или голове без объективных (внешних) причин (шипение, звон, жужжание, писк, гул, щёлканье). Тиннитус формируется внутри слухового аппарата человека и классифицируется по нескольким признакам.
Медики различают субъективный и объективный тиннитус:
- Объективный – встречается редко. Он слышен не только больному человеку, но также врачу (при прослушивании уха фонендоскопом). Такой звук возникает при некоторых патологиях глотки, евстахиевой трубы (она соединяет глотку с внутренним ухом), или патологию височно-нижнечелюстного сустава.
- Субъективный – тот, который слышит только сам пациент.
Кроме того, шумы делят на низко- и высокочастотные. Звуки низкой тональности переносятся легче. Высокочастотные звуки (звоны, свисты) – доставляют максимум неприятных ощущений. Они часто сопровождают патологии звуковоспринимающего аппарата, тугоухость. При этом возникает заложенность ушей и шум в голове, снижается способность воспринимать окружающие наружные звуки, возрастают внутренние шумы.
По силе проявления тиннитусы делят на три степени:
- Тихая. Проявляется редко, обычно не нарушает качество жизни больного.
- Средняя. Носит раздражающий характер и мешает человеку нормально заснуть.
- Сильная. Человек постоянно слышит посторонние шумы в голове, что мешает нормально спать.
- Очень тяжёлая. От сильного проявления шумов, человек лишается трудоспособности, страдает бессонницей, впадает в депрессивное состояние, так как вынужден постоянно отвлекаться на сильный шум в ушах и голове.
Первую и вторую стадии называют «компенсированными». Они не доставляют человеку большого беспокойства. Однако их наличие чревато дальнейшим развитием процесса. Последние стадии называют «декомпенсированными» по причине мучительных, неприятных ощущений у больного человека.
Причины шума в голове и ушах
Причин шума, ощущаемого в голове, очень много, от банальной усталости, переутомления до опаснейших заболеваний, таких как, например, опухоли мозга. Выделяют основные причины, приводящие к неприятному симптому, о которых мы поговорим ниже, но не следует проводить самостоятельную диагностику и выставлять себе диагноз – в этом компетентен только врач.
Итак, при шуме в голове и ушах, причинами подобного дискомфорта могут быть следующие патологические состояния:
- Остеохондроз шейного отдела. При изнашивании позвоночных дисков шейного отдела происходит нарушение тока крови по сосудам. Это может стать причиной их дальнейшего сужения, что и является причиной неприятного симптома.
- Нестабильное артериальное давление. Оно может быть низким или высоким, при любом варианте ощущается звон в голове.
- Закупорка ушного прохода серной пробкой или какими-либо чужеродными телами. В данном случае достаточно удалить пробку или инородное тело для того, чтобы патология была устранена. Самостоятельно не следует предпринимать никаких действий, необходима помощь специалиста. Самостоятельное вмешательство может привести к повреждению органа слуха.
- Анемия. Снижение уровня гемоглобина может стать причиной постоянного шума в голове, головокружений, упадка сил и раздражительности.
- Вегето-сосудистая дистония (ВСД) – заболевание, которое характеризуется пониженным артериальным давлением; это приводит к недостаточному кровоснабжению важных органов, в том числе и головного мозга; заболевание требует постоянной профилактики;
- Слабые слуховые нервы с возрастом. У пожилых людей органы слуха утрачивают свою функциональность, что и приводит к различным звуковым проявлениям.
- Вертебро-базилярная недостаточность. Нарушение функций мозга в результате уменьшения кровоснабжения. Характеризуется сильными головокружениями, повышением потливости, раздражительностью и шумом в ушах.
- Метеочувствительность. Резкие перемены атмосферного давления вызывает спазм сосудов, нарушение давления и звон в голове.
- Атеросклероз сосудов головного мозга. Заболевание, которое характеризуется формированием атеросклеротических бляшек в сосудах головного мозга. Начало болезни носит бессимптомный характер, а по мере поражения сосудов появляется шум в ушах, головные боли, бессонница, снижение работоспособности и головокружения.
- Осложнения после простудных заболеваний, особенно если были затронуты органы слуха.
- Травмы. Если были травмированы уши, барабанные перепонки или голова, то звон в ушах будет осложнением.
- Заболевания ушных раковин. Например, при атеросклерозе в среднем ухе нарастает костная ткань, передача звука нарушается.
- Побочные действия лекарств. Приём некоторых препаратов имеет такой побочный эффект – звон в ушах. К таким лекарствам относятся антибиотики.
- Гипертония. Длительное повышение артериального давления ведет к снижению притока артериальной крови к головному мозгу, что приводит к головокружениям, шуму и звону в голове.
Причины шума без диагностических процедур выявить их невозможно. При патологиях сердца, почек, анемии и гипертонии наблюдаются практически одинаковые проявления шума, и установить основное заболевание самостоятельно невозможно. Нередко причиной звона в ушах является банальное переутомление или наличие серной пробки.
Другие причины гула
Часто люди испытывают гудение в голове повышенной чувствительности, в медицине такая проблема называется гиперакузия. Она может возникнуть как при нормальном слухе, так и при тугоухости. Повседневные звуки слышны как крики, уличный шум воспринимается мучительно.
Патологические шумы в голове могут возникать по причине возрастных изменений. Большинство людей ближе к 60 годам испытывают проблемы со слухом. Шум приводит к болям в голове, иногда вызывает тошноту. Причины такого состояния у пожилых людей, включая перечисленные выше, могут быть даже из-за халатности зубного врача, который неправильно установил зубные протезы. Даже увеличение громкости на радио или телевизоре служит поводом для патологического гула.
Слуховой аппарат с возрастом ослабевает и остро реагирует на любое проявление шума (барабанная дробь, падение посуды, удары молотка). Необходимо обязательно посетить врача, если в голове шумит несколько часов или дней. Медицинская диагностика поможет определить причину патологических звуков. Чем раньше начать лечение шума в ушах и голове, тем благоприятнее прогноз. Отсутствие своевременного лечения в таких случаях приводит к ослаблению слуха на определенных частотах либо грозит полной глухотой.

Диагностика
Если вас мучают постоянные шорохи в голове, первым верным шагом будет поход к докторам. К кому идти? Для начала следует посетить терапевта. После собранного анамнеза пациент может быть направлен к неврологу или отоларингологу, всё зависит от природы происхождения шума.
Далее больному предстоит пройти ряд обследований. Для установки точного диагноза специалисты рекомендуют следующие исследования:
- КТ и МРТ (томографии головного мозга). Эти современные методы диагностики позволяют точно определить наличие нарушений в головном мозге. Чаще всего их назначают, чтобы исключить опухоль.
- Анализ крови, мочи (общий и узкий). Некоторые заболевания (включая онкологию) достаточно просто определить по определенной картине назначенных анализов.
- МРТ шейного отдела для оценки состояния позвонков и межпозвоночных дисков.
- Ангиография сосудов. Это исследование позволяет оценить состояние сосудов, которые снабжают головной мозг.
- Помимо этого, существуют и методики определения нарушений в слуховом аппарате – аудиограмма и слуховой тест. Они назначаются и проводятся врачом с целью определения поражения органов слуха.
После полученных результатов врач назначит лечение. Гадать на кофейной гуще и самостоятельно устанавливать диагноз не стоит, иначе можно усугубить ситуацию и затянуть процесс лечения. Доктор, исходя из причины и лечение назначит соответствующее состоянию больного.
Можно помочь устранить шумы в голове в домашних условиях. Если причина заключается в сосудистых патологиях, травники советуют несколько способов облегчения состояния.

Как лечить шум в ушах и голове?
Лечение осуществляют с учётом основного заболевания, все усилия должны быть направлены на его устранение.
Лечение тиннитуса проводят комплексно: медикаментозное лечение сочетается с физиотерапией и средствами народной медицины. Но этого недостаточно, пациент должен изменить свой образ жизни, начать правильно питаться, отказаться от вредных привычек и регулярно заниматься умеренной физической активностью. Прогулки на свежем воздухе рекомендованы пациентам ежедневно.
Физиотерапия, которая может быть прописана пациентам с тиннитусом, включает следующие процедуры:
- массаж барабанной перепонки воздушными массами;
- электрофонофорез;
- УВЧ-терапия;
- ртутно-кварцевое прогревание;
- лазерная терапия;
- ультразвуковое воздействие;
- инфракрасная терапия;
- светотерапия;
- применение метода диаметрии.
Полезными станут такие виды занятий, как йога, дыхательная гимнастика, медитация, водные процедуры (плавание, водолечение, аквааэробика).
Лечить основную болезнь
Что касается шумов в ушах и голове, ставших следствием патологии сосудов, новообразований и других патологических процессов, то с ними нужно бороться, воздействуя на основное заболевание:
- От шума в голове при мигрени спасают противомигренозные лекарственные средства, которые индивидуально подбирает лечащий врач.
- В качестве таблеток от шума в ушах хорошо идут сосудистые лекарственные средства: кавинтон, актовегин, глиатилин, антистен, капилар, циннаризин, в общем, кому что помогает. За счет своих способностей улучшать мозговое кровообращение, они действительно эффективны во многих случаях и, если пациенту покажется, что данные препараты слишком дорогие или по другим причинам недоступные, то известный и, кстати, весьма популярный глицин всегда есть в аптеках. И стоит недорого.
- Лечение болезнь Меньера – систематическое, симптоматическое, профилактическое, комплексное периодически проходит в стационаре. К сожалению, справиться с такой патологией очень сложно, поэтому преимущественно усилия направлены на купирование мучительных приступов, замедление прогрессирования снижения слуха, уменьшение выраженности симптомов (головокружение, тошнота).
- Проблемы в шейном отделе могут ослабить привычные для пациента приемы: использование воротника Шанца, физиотерапевтические процедуры, нестероидные противовоспалительные препараты (НПВП) в период обострения.
- При спазмах сосудов и артериальной гипертензии назначают сосудорасширяющие и гипотензивные средства.
Словом, к каждой конкретной причине – свой подход.

Профилактика
Профилактика направлена на своевременное выявление любых сбоев в работе организма. Чаще всего шум в голове и ушах сопровождается другими неприятными симптомами. К ним можно отнести:
- Головокружения;
- Головные боли;
- Раздражительность и депрессия;
- Повышением температуры тела;
- Озноб;
- Общая слабость;
- Рассеянность и снижение внимания.
Ни в коем случае не стоит игнорировать симптомы, которые перечислены выше. Они могут выступать признаком заболеваний совершенно разных органов и систем. Чтобы выявить и установить, что привело к неприятному симптому в конкретном случае, нужно посетить специалиста, которые назначит диагностические процедуры.
Шум в ушах и голове
Шум в ушах и в голове – достаточно неприятное явление, с которым могут столкнуться абсолютно все, и дети, и взрослые. Но согласно данным статистики, на такой симптом жалуются больше люди, достигшие 45-летнего возраста, и аллергики. Каковы причины появления такого симптома и можно ли избавиться от него?
Классификация патологии
Согласно медицинскому словарю, шум в ушах именуется как тиннитус. Под этим термином понимают всевозможные звуки, которые ощущает человек в ушах и голове без объективных причин, внешних либо внутренних. К звукам в данном случае относят:
- шипение;
- звон;
- жужжание;
- писки;
- щелканье;
- шумы;
- гул.
Тиннитус формируется на уровне слухового аппарата организма и делится на несколько групп в зависимости от признаков.

По силе проявления тиннитус разделяется на 4 типа:
- Первый. Наиболее тихая и незаметная форма патологии. В процессе ее развития человек не ощущает явного дискомфорта, а звон и шумы практически не заметны.
- Второй. Средняя форма тиннитуса по силе проявления симптомов. На фоне звуков, появляющихся в ушах и голове, человек чувствует раздражительность. Симптомы время от времени мешают спать, тем самым снижая качество жизни.
- Третий. Форма тиннитуса, сопровождающаяся достаточно ощутимыми внутренними симптомами, которые существенно ухудшают состояние пациента, в частности, нарушая сон и оказывая негативное воздействие на работу центральной нервной системы.
- Четвертый. Наиболее сложная форма патологии, сопровождающаяся достаточно громкими внутренними звуками. Шумы, звон, свист и гул в ушах настолько сильные, что они не дают человеку уснуть. Пациент становится очень раздражительным, менее внимательным. У него снижается работоспособность и нередко такое состояние переходит в депрессию.
Медики называют первую и вторую форму компенсированными. Проблема в данном случае не доставляет особого дискомфорта и не особо беспокоит человека. Но тем не менее, если не купировать причину развития симптома, то из этих стадий патология перейдет в дальнейшие, которые уже существенно снижают качество жизни и доставляют неприятные ощущения.
Евгения Чеботарева, врач-отоларинголог высшей категории: «Шумы в ушах и голове, именуемые в медицине как тиннитус, — не самостоятельное заболевание. Это симптом, обозначающий, что в организме происходит патологический процесс!»
Четвертая стадия тиннитуса именуется в медицине декомпенсированной, что обусловлено мучительными, неприятными ощущениями, сопровождающими человека.
Кроме рассмотренных разновидностей патологии, шумы в ушах и голове бывают субъективного и объективного характера:
- Объективный тип. Встречается в редких случаях. Шумы слышит не только больной, но и врач при прослушивании уха через фонендоскоп. Тиннитус такого типа наблюдается при некоторых патологиях глотки, евстахиевой трубы, либо на фоне патологических изменениях височно-нижнечелюстного сустава.
- Субъективный тип. Шумы ощущает только пациент.

Также по частоте так называемого звучания тиннитус делится на низко- и высокочастотный. Шумы и звуки низкой частоты тотально переносятся легко и не доставляют больному дискомфорта. А вот шумы, звоны, свисты высокой частоты очень тяжело переносятся пациентом и существенно ухудшают качество жизни. Нередко такие звуки в ушах появляются при патологиях звуковоспринимающего аппарата и тугоухости. Проблема при этом дополняется заложенностью слухового канала. На фоне этого наблюдается снижение способности восприятия окружающих наружных звуков.
Читайте дальше, каковы причины шума в ушах.
Пульсация и пощелкивания в ушах и голове
Если звон в ушах возникает не постоянно и больше похож на пульсацию и пощелкивания. В таком случае речь идет об объективных шумах и по типу их звучания квалифицированный специалист сможет определить причину развития патологи:
- На фоне сосудистой патологии прослушивается пульсирующий звук. Физиологическая причина таких шумов определяется в ходе проведения диагностики головного мозга. Как правило, в таких случаях врач назначает магнитно-резонансную томографию.
- Мышечный шум. Звучит как щелчки или пулеметная очередь. Такой симптом – результат судорожных сокращений мышечной ткани, расположенной в непосредственной близости к барабанной перепонке. Чаще всего речь идет о мышцах носоглотки либо мышечных волокон евстахиевой трубы. Такой постоянный шум в левом ухе либо в обоих органах слуха одновременно, является результатом патологий ЛОР-органов. И только при диагностическом осмотре врачом-отоларингологом возможно определить специфику и течение заболевания, спровоцировавшего такой неприятный симптом.
Причины развития тиннитуса
Важно! Если постоянно звенит в ушах и это доставляет большой дискомфорт, то необходимо обратиться к врачу. Только квалифицированный специалист поможет устранить шум в ушах и голове, предварительно определив этиологию развития проблемы.
Шум может возникать как в одном из слуховых органов, так и в обоих одновременно. Также тиннитус нередко сопровождается шумами в голове. Такие проявления, особенно если они очень беспокоят человека, должны как можно быстрее купироваться. В противном случае имеющаяся патология может усугубиться и нанести необратимый вред.
Рассмотрим причины появления шумов в голове и ушах.
Сосудистые и неврологические заболевания
Как оговаривалось ранее, звон в ушах обозначает, что в организме человека происходят патологические изменения. Какие же нарушения со стороны сосудистой системы и невралгии могут вызвать тиннитус:
- Склероз сосудов. Заболевание характеризуется образованием на стенках сосудов холестериновых хлопьев. На фоне этого происходит сужение сосудистого просвета, что приводит к затруднению кровоснабжения. В результате этого нарушается обеспечение головного мозга кровью и кислородом. И именно тиннитус является типичным признаком наличия рассеянного склероза.
- Инсульт. На фоне патологии происходит отмирание части клеток головного мозга. Заболевание сопровождается целым рядом симптомов, среди которых тиннитус проявляется практически самым первым. И если у человека появляются посторонние звуки в ушах и, тем более, в голове, то в первую очередь ему необходимо пройти обследование у врача на предмет развития инсульта либо предынсультного состояния.
- Невралгия. Рассматриваемая проблема может являться предвестниками неврологических заболеваний. К примеру, такой признак может указывать на вегетососудистую дистонию, развивающуюся на фоне сниженного давления.
- Пребывание в стрессовом либо шоковом состоянии. И при стрессе, и при шоке у человека наблюдается резкое изменение артериального давления. На фоне скачков давления происходят нарушения мозгового кровоснабжения, и именно это может спровоцировать появление шумов в голове либо ушах.
Причины тиннитуса, не связанные с работой сосудистой системы
Звон, жужжания, свист и шум может иметь и другую природу возникновения, никоим образом не связанную с патологией сосудов.
| Наименование патологии | Описание |
| Остеохондроз шейного отдела позвоночника | Заболевание характеризуется развитием острых отростков и солевых отложений, которые сдавливают артерии, что, в свою очередь, приводит к нарушению кровотока. На фоне этого развивается хроническая гипоксия клеток мозга. Помимо этого, патологические изменения в шейных позвонках провоцируют нарушение процесса оттока венозной крови, что в последствие может привести к накоплению токсинов в клетках мозга. Все эти изменения и провоцируют рассматриваемый. |
| Анемия | Дефицит красных кровяных телец, именуемых эритроцитами. И именно посредством этих телец осуществляется доставка кислорода по всем органам человеческого организма. На фоне кислородного голодания в ушах и голове может наблюдаться тиннитус. |
| Гипертония и гипотония | В случае гипертонии, повышенного давления, скорость кровотока в организме возрастает, что ощущается нами как шум внутри головы. В случае гипотонии, сниженного давления, наблюдается ярко выраженная гипоксия, на фоне которой появляются и посторонние звуки. Тут же стоит отметить, что скачки давления могут быть обусловлены и неправильным питанием. Так, к примеру, соленая пища провоцируется повышение артериального давления. |
| ЛОР-заболевания | В этом случае шумы в ушах и голове могут указывать на развитие некоторых патологических процессов. Повреждения и невриты слуховых нервов, развитие воспалительного процесса в среднем и внутреннем ухе, синуситы и даже серные пробки. Все это и многое другое сможет спровоцировать тиннитус. На фоне большинства ЛОР-заболеваний наблюдается нарушение естественной вентиляции слуховых проходов, что может сопровождаться заложенностью ушного прохода – отсюда шумы, гул и свист в ушах. Помимо этого, заболевания ЛОР-органов зачастую сопровождаются развитием воспалительного процесса, отечности, спазма мышечных волокон и тканей. Что также может спровоцировать появление посторонних звуков в голове и ушах. |
| Интоксикация медпрепаратами и алкоголем | Интоксикацию с осложнением на качество звука вызывают те препараты, которые токсично воздействуют на слуховой нерв и нервную систему. К таковым относятся диуретики, антибиотики, химиопрепараты, лекарства из противотуберкулезной группы. Спровоцировать развитие шума в ушах могут также нестероидные противовоспалительные препараты – диклофенак, аспирин, салицилаты, и ряд некоторых успокоительных средств. Ну а нарушения восприятия звуков после алкогольной инстанции связаны со скачками давления и нарушением кровообращения в мозгу. Как правило, токсические вещества вызывают появление сложного шума, звуки которого напоминают оркестр. В медицинской терминологии такое явление получило название слуховой галлюцинации, свойственных хроническим алкоголикам. |
| Заболевания щитовидки | При дефиците йода в организме может наблюдаться тиннитус. Как правило, в таком случае врач назначает пациенту курс йод-содержащих препаратов. Они и помогают вернуть внутреннюю тишину в ушах и голове. |
| Наличие травм и баротравм | Таковые возникают в процессе резкого скачка давления в ушах – во время полета, прыжков с парашютом, глубокого дайвинга и т.п. |
Хроническая гипоксия и тиннитус

Чтобы обеспечить мозговые клетки достаточным количеством кислорода, требуется 1/5 часть крови. Данный орган является рекордсменом по потреблению кислорода в сравнении с другими органами и системами человеческого организма. При дефиците кислорода, в медицине такое явление именуется как гипоксия либо кислородное голодание, клетки в мозге страдают в первую очередь. А это очень плохо для кровообращения в головном мозге.
Хроническая гипоксия может возникнуть и при сосудистых патологиях, сниженном давлении. Головная боль и шум в ушах – не единственные симптомы хронической гипоксии. Дефицит кислорода сопровождается еще такой симптоматикой:
- частые зевания;
- постоянная и беспричинная усталость;
- повышенная раздражительность;
- головокружения;
- проблемы со сном из-за того, что шумит в ухе;
- сонливость;
- апатия и депрессивное состояние.
Читайте дальше, можно ли вылечить постоянный шум в ушах и голове.
Что делать при появлении тиннитуса
Что делать, если звенит в ухе? Шум в ушах может появиться внезапно и если он не проходит по истечению 2-3 дней, то необходимо посетить врача-отоларинголога. Специалист проведет осмотр наружного и среднего уха, барабанной перепонки и проверит слух. Как правило, в ходе такого диагностического обследования отоларинголог уже может поставить предварительный диагноз.
В случае необходимости дополнительно назначаются консультации у других врачей:
- невролог;
- эндокринолог;
- кардиолог;
- психиатр.
Для подтверждения диагноза нередко назначаются и клинские исследования в виде мазков, биопсии и соскобов. Также актуальна для установки диагноза магниторезонансная диагностика головного мозга и реоэнцефалография, в процессе которой проводится исследование сосудистой системы мозга.
Внимание! Лечение шума в ушах должно быть связано непосредственно с устранением причины основной болезни, которая спровоцировала развитие данной проблемы.

Лечение шума в ушах лекарственными препаратами
Как говорилось ранее, шум в ушах – это не самостоятельное заболевание, а симптом, указывающий на наличие патологии в организме. Поэтому избавиться от тиннитуса можно, достаточно лишь устранить причину появления данной проблемы.
Как убрать шум в ушах? В медицине не существует определенного лекарства, которое бы помогало избавиться от тиннитуса. Но, тем не менее, возможно подобрать медпрепараты, активно устраняющие непосредственно причину заболевания и снижающие возникающие звуки внутри слухового органа и головы.
Важно! Лекарственные препараты, необходимые для устранения того или иного симптома, должны подбираться только врачом. Квалифицированный специалист может определить этиологию проблемы и подобрать максимально подходящую терапию, учитывая все риски и противопоказания конкретного пациента!
Устранение шума в ушах, связанного с нарушением работы сосудистой системы
Если в ходе обследования оказалось, что шум в ушах является одним из симптомов сосудистого заболевания, то помочь избавиться от неприятного симптома смогут помочь препараты, рассмотренные в таблице.
Внимание! Самодиагностика и самолечение могут спровоцировать усугубление имеющегося заболевания и свести к минимуму положительную динамику при лечении истинной причины развития тиннитуса!
| Название медпрепарата | Фармакологическое действие |
| Вазобрал | Препарат, который относится к группе нейропротекторов. Он поддержит эластичность мембран на клеточном уровне и будет способствовать передаче нервных импульсов. |
| Антистен | Способствует активизации метаболизма на клеточном уровне, обеспечивает кислородное питание клеток нервных окончаний. |
| Глиастилин | Улучшает кровообращение, способствует нормализации обменных процессов на клеточном уровне. |
| Актовегин | Улучшит работу обменных процессов, ускорит регенерацию тканей. Препарат часто назначается врачами при нарушениях кровообращения в мозгу. Также Актовегин показывает хороший результат при лечении всевозможных травм головного мозга. К примеру, речь может идти о родовых травмах у новорожденных, за счет чего обеспечивается адаптация и восстановление функций клеток мозга. |
| Капилер | Медикамент, изготавливаемый из растительного сырья – в качестве основы используется сибирская лиственница. Эффективен для лечения болезней, связанных с истончением мембраны мозговых клеток. Капилер способствует укреплению сосудистых стенок мозговых клеток, а также снижает риск развития сосудистых воспалений, за счет чего фиксируется улучшение работы сосудов, капилляров, а также происходит восстановление микроциркуляции крови. |
| Нейромедин | Способствует стимуляции процессов восстановления нервно-мышечных волокон и передачи импульсов. |
| Нобен | Показан к применению при расстройствах церебрального кровообращения. |
| Церебролизин | Стимулирует улучшение обменных процессов на клеточном уровне, оказывают положительный эффект на работу мозговых клеток. |
Указанные в таблице медпрепараты относятся к группе ноотропов, а это значит, что они требуют врачебного назначения.

Тиннитус на фоне шейного остеохондроза
Если звон в ушах является симптомом остеохондроза в шейном отделе позвоночника, то в этом случае необходимо купировать проявление самой болезни. Как избавиться от шума в ушах и голове при таком диагнозе, подскажет только квалифицированный специалист.
Главная терапия шейного остеохондроза – массаж и физическая, а именно, двигательная активность. Поэтому, каким методом убрать тиннитус, зависит от характера течения болезни. Все способы купирования симптомов заболевания сводятся к тому, что необходимо активизировать кровообращение вокруг шейных позвонков, за счет чего будет достигаться растворение солевых отложений. Работая в этом направлении, в правой и левой части головы, с обеих сторон позвоночного столба, удастся улучшить кровоток и, как следствие, вернуть тишину внутри головы.
Использование ноотропных препаратов при шейном остеохондрозе помогут только временно купировать болевой синдром, не останавливая течение имеющегося заболевания. Чаще всего шейный остеохондроз лечится мануальной терапией и лечебной гимнастикой.
Серная пробка как причина тиннитуса
Если причина постоянного звона в голове и ушах – серная пробка, то устранить неприятный симптом помогут процедуры, способствующие очищению слухового прохода от скопившейся серы.
Совет! Чистить уши с помощью ватной палочки и пытаться ею достать серу из слухового прохода не рекомендуется. Использование такого предмета гигиены только дальше отодвинет серу внутрь ушного канала.
Для устранения серной пробки медики назначают различного рода препараты. Все зависит от причины скопления серного экссудата и от индивидуальных противопоказаний. Среди основных медикаментов, помогающих избавиться от серной пробки, следующие:
- Кандибиотик;
- Софрадекс;
- Отипакс;
- Отинум;
- Отофа.
В домашних условиях, чтобы достать скопившуюся серу из слухового канала, можно использовать перекись водорода, закапывая ее по схеме 2-3 капли в каждое ухо. По такому же принципу используют и содовый раствор. Удалив серную пробку, удастся и купировать звон в ушах.
Важно! Категорически запрещено самостоятельно вытаскивать серную пробку, используя острые предметы. Только врач может качественно и безболезненно провести такую процедуру.

Народная медицина в борьбе с шумами в ушах и голове
Чтобы убрать шум в ушах, в народной медицине есть несколько полезных рецептов. Но и их допускается использовать только после предварительной консультации с врачом. Ведь в первую очередь необходимо определить этиологию проблемы.
Чаще всего, если шумит в голове и ушах, значит есть проблемы с сосудистой системой и кровообращением мозговых клеток. Для лечения сосудистых заболеваний возможно использовать такие средства:
- Хрен, репчатый лук и чеснок. В виде кашицы, в свежем виде и т.п., эти продукты способствуют растворению холестериновых отложений, очищая тем самым сосуды и улучшая кровоток.
- Валериана, пустырник. Если тиннитус спровоцирован нервными расстройствами либо стрессами, то эти средства помогут успокоить нервную систему, и устранят неприятный симптом.
- Ягоды, витаминные травы, свежевыжатые соки. Окажут качественное питание сосудистых тканей, очистят ее и ускорят процесс регенерации.
- Синий йод/йодоинол. Помогут в случае, когда шумы спровоцированы заболеванием щитовидной железы. Чтобы получить синий йод, достаточно смешать пару капель коричневого йода с киселем.
- Гирудотерапия/установка пиявок. Пиявки используются для отсасывания застоявшейся крови из сосудов.
На усмотрение врача могут назначаться и физиотерапевтические процедуры, а также ряд других средств, учитывающих все риски и противопоказания конкретного пациента.

Заключение
Резюмируя все вышесказанное, подведем небольшой итог:
- Звон в ушах может носить временный и постоянный характер. Если шум проходит через несколько дней самостоятельно, то причин для беспокойства нет. В случае, когда тиннитус постоянен, то он требует обследования и лечения.
- Тиннитус – не самостоятельное заболевание, а следствие определенной болезни. Поэтому чтобы избавиться от шумов в голове и ушах, необходимо устранить причину, провоцирующую симптом.
- Существует масса причин, способных вызвать такой неприятный признак, начиная от пробки в ушах и заканчивая проблемами в невралгии.
- Лечение при тиннитусе назначает врач. Для этого он проводит осмотр пациента и, при необходимости, назначает дополнительные процедуры. Самолечение и самодиагностика опасно для здоровья.
Берегите себя и будьте здоровья!
причины и лечение препаратами и народными средствами
При возникновении каких ситуаций человек иногда слышит шум, звон в голове и в ушах, испытывая при этом дискомфорт? Объяснений с точки зрения медицины может быть несколько. Узнайте, отчего может появиться и как избавиться от шума в голове и в ушах навсегда, применяя медицинские препараты или народные методы.
Причины шума в ушах и голове

Звуки, которые мешают больному – субъективны. Это может быть свист, шум волн, гул, треск, звон, писк, жужжание, неслышимые другими людьми. Возникать могут независимо от пола и возраста, от банального переутомления или от более серьезных причин, как следствие некоторых заболеваний. Постоянный шум в голове и в ушах, когда неожиданно что-то начинает булькать, свистеть, звенеть, носит медицинский термин «тиннитус». Причинами такого дискомфорта могут служить:
- утомляемость;
- прием некоторых медицинских препаратов;
- внешние раздражители, как громкие высокочастотные звуки;
- интоксикация после чрезмерного употребления алкоголя или никотина;
- серные пробки ушных раковин;
- длительная заложенность носа;
- легкие травмы головы;
- зубные протезы несоответствующего размера;
- воспалительный процесс, идущий внутри среднего уха;
- повышенное артериальное кровяное давление;
- резкие скачки атмосферного давления;
- попадание внутрь ушной раковины воды или насекомого;
- низкий показатель гемоглобина крови;
- слабая подвижность, связанная с изменениями структуры шейного отдела позвоночника.
Сопутствующие заболевания

Сам по себе звон внутри головы или уха не может являться заболеванием как таковым, но сигнализирует о том, что внутри организма происходят нежелательные процессы, иногда скрытые. Существует ряд болезней, при которых гудение, звон в ушах, тошнота, головокружение, общая слабость являются показателями того, что нужно пройти медицинское обследование. Часто шум в голове и в ушах появляется, если присутствует:
- ВСД – вегетососудистая дистония с резкими скачками артериального кровяного давления как вниз, так и вверх;
- остеохондроз верхней части позвоночника;
- болезнь Меньера – воспаление среднего уха;
- отит, отосклероз;
- невринома – повреждение нерва внутри уха;
- анемия;
- сахарный диабет;
- мигрень;
- сотрясение головного мозга;
- запущенная простуда, грипп;
- баротравма;
- сосудистый атеросклероз головного мозга;
- Кессонная болезнь;
- гайморит.
Диагностика шума в ушах

Диагностирование возникающих звуков поможет понять причину, почему шумит в голове или ушах. Первоначально следует посетить отоларинголога. Внимательный опрос и осмотр больного поможет выявить характер появляющихся звуков. Если же основная причина появления шума не будет выявлена, то следует обратиться к терапевту, неврологу, эндокринологу, кардиологу и пройти более детальное обследование.
При нарушениях работы сосудистой системы появляется пульсирующий шум в ухе и голове. Подтвердить и зафиксировать его поможет МРТ головного мозга или компьютерная томография. При заболевании мышечной ткани шум выглядит как щелканье, выстрелы. Фарингоскопия с помощью шпателя поможет врачу отоларингологу рассмотреть судорожные сокращения мягких тканей носоглотки или уха. Чтобы диагностировать звон, свист в ушах применяется:
- аудиометрия;
- рентгенография;
- УЗИ сосудов головы.
Как лечить шум в ушах и голове
Как избавиться от шума в ушах и голове? Вовремя начатое лечение поможет за более краткий срок уменьшить дискомфорт, вызываемый посторонними звуками. Контроль над слуховыми и пульсирующими вибрациями облегчит жизнь больного. Комплексное лечение выявленного источника болезни может полностью избавить человека от неприятных ощущений, появляющихся при возникновении шума внутри головы, ушей. Индивидуальный подход к проблеме шума внутри головы или звона, щелканья закончится эффективным результатом лечения.
Таблетки от шума в голове
Противопоказано принимать самостоятельно таблетки от шума в голове и ушах, без врачебных рекомендаций. Назначение лечащим доктором следует выполнять неукоснительно, только тогда выздоровление наступит быстро, без возможных повторений. Единого рецепта, как панацеи от шума, возникающего внутри головы, не существует. Первоначальные стадии болезней легче устраняются с помощью таблеток. Исходя из выявленной причины, врачом назначаются такие таблетки, которые помогут вылечить от шума внутри уха и головы:
- Аэрон – поможет при частых перелетах или при перемещении на водном транспорте, вследствие чего возникает заложенность ушей, легкие щелчки.
- Антистен, Кавинтон, Глиатилин, Актовегин, Капилар, Циннаризин, Глицин – для лучшего кровообращения внутри головного мозга.
- Аугментин, Левомицетин, Цефуроксим – антибиотики, воздействующие на подавление, прекращение процессов воспаления внутри уха.

Ушные капли
Назначение капель происходит, когда выявлены воспалительные процессы, происходящие внутри среднего уха. Исходя из поставленного диагноза, доктор может назначить следующие жидкие растворы для закапывания ушей:
- Полимиксин, Риванол, Резорцин – снимают воспаления, помогают удалить гной, при его наличии внутри уха.
- Отинум, Альбуцид, Отипакс, Софрадекс – применяют при осложненных формах простудных заболеваний, приведших к отекам внутри уха.
Упражнения от шума в ушах
После лечения шума внутри головы во время реабилитации и как профилактика помогут некоторые несложные упражнения, которые следует выполнять ежедневно. Самостоятельный массаж и гимнастика закрепят позитивные результаты лечения и помогут избежать рецидива болезни. Вот самые доступные, но не менее эффективные упражнения:
- Кончик карандаша или ручки зажать зубами. Рисовать воображаемые разные геометрические фигуры, писать буквы, цифры. Активизация и укрепление мышц помогает улучшить кровоснабжение головы в целом и конкретно среднего уха.
- Массажируя самостоятельно или с помощью специалиста воротниковую зону, можно снять напряжение мышц, восстановить подвижность позвонков. Поочередно каждой рукой от плеча по направлению к затылку легкими, слегка надавливающими движениями, выполнять не меньше 10 минут.
- Круговые движения головой поочередно влево – вправо при этом держать спину ровной. Не делать резких движений. Если голова начнет кружиться, остановить упражнение.
Лечение шума в ухе народными средствами

Бывают случаи, когда народные методы, практикуемые от шумов, возникающих внутри ушей или головы, помогают лучше и быстрее, чем лекарства. Посоветовавшись с доктором и обсудив возможность такого варианта лечения, можете присоединить его к комплексу процедур, направленных на выздоровление. На пользу пойдет окружающая тишина и устранение причин, провоцирующих звуковой дискомфорт внутри головы, ушей. Вот некоторые рецепты народных средств, которые используют при выявлении шума внутри ушей:
- Настойка мелиссы. Высушенную траву (одну часть) залить водкой (три части). В темном помещении настаивать не менее недели. Процедив, закапывать по три капли для каждого уха, предварительно подогрев до комфортной температуры.
- Компресс с нашатырным спиртом. К охлажденной кипяченой воде (один стакан) добавить столовую ложку спирта нашатырного. Хлопчатобумажную ткань положить на лоб, смочив в свежеприготовленном растворе. Компрессом пользоваться до 5-7 дней по 40-45 минут ежедневно.
- Калина с медом. Ягоды растереть с медом, небольшое количество завернуть в отрезок бинта и положить на ночь внутрь уха. Лечиться не менее двух-трех недель.
- Луково-тминный сок. Головку репчатого лука начинить семенами тмина, запечь внутри духовки. Остудив, выжать максимальное количество сока. Закапывать приготовленный сок из расчета на каждое ухо по две – три капельки дважды за сутки.
- Картофельный компресс. Сырую картофелину измельчить через мясорубку или на терке, добавить мед. Завернув кашицу в марлю или кусочек бинта, поместить внутрь уха. Когда симптомы шума начнут проходить, ушной компресс использовать еще не менее двух дней.
Видео: Почему шумит в ушах
439Была ли эта статья полезной?
Да
Нет
0 человек ответили
Спасибо, за Ваш отзыв!
человек ответили
Что-то пошло не так и Ваш голос не был учтен.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Как вылечить шум в ушах и голове: обследование и народные рецепты
Как вылечить шум в ушах и голове? Почему он появляется, в чем причины? Узнайте, как проводится медицинская диагностика, какие бывают методы обследования, рецепты народной медицины.
Почему может возникать шум в голове и ушах
![]()
![]()
Традиционно мы начнем с изучения самого происхождения и такого понятия, как шум в ушах и голове.
О различных шумах в голове и ушах нет смысла говорить, как о какой-то самостоятельной патологии или заболевании. Данный эффект напрямую связан с каким-то заболеванием или воспалительным процессом в организме человека.
Шум может возникать у каждого человека, независимо от возраста, деятельности и пола. При частых и постоянных шумах, у человека в основном диагностируют такие типы заболеваний, как:
- Остеохондроз.
- Авитаминоз
- Атеросклероз.
- Гипертония.
- Анемия.
Но будьте осторожны, ведь наличие шумов еще не говорит о таких серьезных заболеваниях, ведь шум в ушах и голове могут вызвать и другие причины.
Смотрите еще на блоге: Какие витамины нужны организму
Какие заболевания вызывают шум в ушах
![]()
![]()
Причинами появления различных шумов могут быть различные факторы: начиная от самого банального переутомления, усталости, недосыпания, заканчивая до таких очень серьезных болезней таких, как опухоль головного мозга, отит уха, гипертония.
В связи с чем, не стоит заниматься самолечением и устанавливать самостоятельно диагноз.
Ниже мы предлагаем вам список болезней, которые могут вызвать дискомфортные ощущения в ушах:
- Недостаточность йода.
- Остеохондроз.
- Атеросклероз.
- Инсульт.
- ВСД.
- Менингит.
- Воспалительные процессы и заболевание среднего уха.
- Шизофрения.
- Доброкачественная опухоль мозга.
- Черепно-мозговая травма.
Исходя из списка выше, можно понять, что лечение требуется не самих шумов, а их возбудителей, то есть заболеваний, которые способствуют развитию шума в ушах и голове. Таким образом, чтобы найти истинную причину возникновения дискомфортных ощущений, вам нужно посетить не только ЛОРа, но и других специалистов.
Диагностика шума в ушах и голове
ШУМ В УШАХ (ТИННИТУC). КАК ЛЕЧИТЬ ШУМ В УШАХ? ПОЯСНЕНИЯ НЕВРОЛОГА.

Watch this video on YouTube
Прежде чем приступать к разнообразным манипуляциям, проводить определенное лечение, следует пройти полную диагностику организма и найти причины, которые вызывают слабость, головокружение, различного рода боли и шумы.
Самое первое при исследовании: стоит сразу исключить или, наоборот, подтвердить наличие проблем со слухом или же с центральной нервной системой. После того, как будет установлен диагноз, можно проводить диагностические мероприятия.
Стандартный план обследований включает в себя следующее.
Обширное и глубокое исследование крови и мочи
Любые значительные отклонения в показателях, зачастую являются свидетельством того или иного заболевания, которое, и приводит к появлению различных шумов, писков, постукиваний и прочих дискомфортных ощущений в ушах и голове.
По факту данные анализы могут исключить или подтвердить наличие онкологии, анемии, предрасположенность к образованию тромбов, и многим другим заболеваниям организма.
ЭЭГ
Данное исследование исключает судорожную готовность организма, которая и стимулирует появление шумов перед эпилептическим припадком.
ЭХО-ЭГ
Позволяет выявить любые изменения патологического характера в головном мозге.
МРТ и КТ
Два исследования, которые проводятся при помощи томографии в области головного мозга.
МРТ в районе шейного позвонка
При помощи данной процедуры, возможно, вычислить изменения в позвонках и межпозвоночных дисках.
Ангиография
Данное обследование позволяет выявить патологически суженые сосуды и атеросклеротические дефекты стенок в сосудах.
Аудиограмма
Дает возможность исследовать функционирование ушных каналов.
Слуховой тест
Данная методика дает возможность исследовать скоростное преодоление электронных импульсов от внутреннего уха до центров головного мозга.
Важно отметить, что к каждому пациенту нужен индивидуальный подход, что может включать в себя расширение списка диагностики. Но как показывает практика, уже после двух-трех процедур уже можно установить точный диагноз.
В случае, когда причина не обнаружена в области головы, то обследованию подвергаются остальные систему функционирования организма и его органы на предмет патологий, которые могут вызывать шум в ушах и голове.
После обследования, когда человек абсолютно здоров физически, его отправляют на лечение к психотерапевту, так как шумы могут быть спровоцированы депрессией, навязчивыми идеями и многими другими факторами.
После того, как было пройдено полное обследование, мы знаем точный диагноз, наступает момент, когда нужно проходить лечение. О том, какими лекарствами можно излечить заболевание и устранить шумовой дискомфорт, мы расскажем ниже.
Читайте также
Железодефицитная анемия у женщин: лечение, симптомы
Гемоглобин, красный пигмент крови, переносит к тканям кислород и забирает углекислый газ. Основным компонентом…
Какие бывают методы лечения
![]()
![]()
Каждый из нас часто сталкивается с тем, что болит голова, появляется дискомфортный звон в ушах и слышны различные шумы. Все это не только доставляет определенный дискомфорт, но также является свидетельством острого заболевания.
Все это мы рассмотрели выше. Даже рассказали о том, как пройти обследование. Теперь мы поговорим о том, как можно пройти лечение, принимая препараты и таблетки, а также какие бывают еще методы и способы лечения.
Стоит отметить, что каждая причина появления шума лечится соответственно по-разному, поэтому мы разделим все причины по подгруппам.
1. Сердечно-сосудистая система
Если шум возникает на фоне проблем с сердцем, то следует пройти комплексное лечение по укреплению всей сердечно-сосудистой системы, принимая сосудистые препараты, гликозиды и прочее.
2. Нарушения в работе слухового аппарата
В этом случае, вам необходимо будет пройти курс медикаментозного лечения в связке с иглорефлексотерапией и магнитной терапией. Если же у вас инфекционное заболевание, которое и способствует появлению шумов, то вам требуется пройти курс этиотропной антибактериальной терапии.
3. Онкологический процесс на мозге или же в структуре внутреннего уха
В данном случае без хирургического вмешательства не обойтись. Данную проблему можно устранить проблему при помощи лучевой терапии. Все зависит от локализации заболевания.
4. Атеросклероз
Если шум в ушах и голове появился в результате такого заболевания, как атеросклероз, то вам необходимо принимать таблетки от холестерина, а также проходить длительное лечение при помощи медикаментозного комплекса.
5. Гипоксия головного мозга
При такой патологии сразу же назначают препараты, которые улучшают кровообращение в мозгу. Также, когда такое заболевание обнаруживается у людей пожилого возраста, данные препараты могут быть выписаны на длительное время или же вовсе на постоянной основе.
Несомненно, лечение всегда дороже профилактики. По этой причине мы хотим рассказать вам также о народной медицине, которая является идеальным решением в профилактике появления шумов в ушах и голове.
Читайте также
Способы лечения внутричерепного давления
Лечение внутричерепного давления требует установки точной причины и комплексного грамотного подхода в терапии. Одним…
Народная медицина против шума в ушах и голове
![]()
![]()
Заложенность в ушах, головокружение и многие другие проблемы, стимулирующие появление шума в ушах и голове, в большей своей части можно устранить в домашних условиях, применяя народное лечение. В связи с тем, что шумное сопровождение чаще всего встречается у пожилых людей, мы приведем несколько доступных и действенных рецептов.
Лимон и чеснок
Возьмите среднего размера лимон, тщательно помойте его, можете обдать его кипятком. После чего вместе с кожурой максимально измельчите.
К готовой кашице добавьте среднюю головку чеснока, предварительного прогнав его под прессом. Всю эту смесь тщательно смешайте и налейте в нее 0,5 литра кипяченной воды. Все это поставьте в теплое и темное место.
Очищенную жидкость необходимо принимать по 50 грамм каждое утро перед едой в течение 3 месяцев. После чего обязательно сделайте 30-дневный перерыв.
Лук и семена тмина
Возьмите среднюю луковицу, нафаршируйте ее семенами тмина. И все это нужно запечь в духовом шкафу. Дайте готовой луковице остыть, после чего выжмите сок, и принимайте его по 5-10 капель дважды в день. После того, как шум в ушах и голове пропадет, принимайте сок еще пару дней.
Трио: чабрец, сирень, васильки
Возьмите 20 грамм сиреневого цвета, 40 грамм василька и чабреца. После чего, берете 2 столовые ложки готовой смеси и заливаете стаканом кипятка. Настаиваете на протяжении 1 часа, процеживаете и выпиваете настойку за два подхода. Интервал приема 30 минут.
Одуванчики
Возьмите 2 килограмма одуванчиков. Все это поместите в тару объемом три литра и перекладывая слоями, уложите одуванчик с сахаром. После заполнения посуды, все утрамбуйте, чтобы растения пустили сок. Через пару дней, как масса настоится, принимайте настойку в виде сиропа. Для этого чайную ложку настойки нужно разбавить ¼ стакана воды. Принимать три раза в сутки.
Есть и другие народные рецепты. Здесь я привожу те, которые представляются мне разумными.
Мелисса
Заваривать мелиссу лекарственную и пить, как чай. Хорошо еще добавлять при заваривании мяту, душицу, листья земляники (ни в коем случае не клубники!). Помните, что мелисса снижает артериальное давление.
Свекла
Натереть на терке вареную свеклу, после чего, из нее необходимо отжать сок. Этот сок по закапывать в каждое ухо по 3-4 капли 2-3 раза в день. Неплохо совместить это лечение с трехразовым приемом в день свежего свекольного или клюквенного сока по 3-4 столовые ложки.
Укроп
Целую горсть свежих соцветий (розеток) с семенами (или 2 чайные ложки сухого укропа) заварить в 0,5 литра кипятка и держать 1 час в термосе. Пить по столовой ложке три раза в день до еды до двух месяцев. Имейте в виду, что укроп — хорошее ветрогонное.
Картофель с медом
Порезать мелко сырой картофель, добавить чуть-чуть меда, завернуть в марлечку и засунуть на ночь в уши. Делать так до полного выздоровления. Не рекомендуется держать всю ночь. Достаточно 1 часа.
Нет сомнений в том, что народные средства — это хороший профилактический метод, который позволяет устранить шум в ушах и голове на короткое время. При этом не стоит забывать, что шум в голове и ушах это уже следствие более серьезных заболеваний и лечить нужно именно заболевания.
Не делаем глупостей
Итак, мы рассмотрели причины, почему возникает шум в ушах и голове. Мы узнали, что сам по себе шум это симптом определенного заболевания, которое можно выявить лишь, пройдя полное обследование организма.
Вылечить данные дискомфортные звуки можно, использовав препараты и таблетки, которые лечат саму болезнь, способствующую появлению шумов.
Также нам стало известно, что народное лечение способствует кратковременному устранению шума в ушах и голове и данные профилактические действия можно проводит в домашних условиях. Самое главное, о чем следует помнить: самолечение и игнорирование таких признаков заболевания может привести к тяжелым последствиям.
Мы же в свою очередь, желаем вам крепкого здоровья, и не забывайте, что только квалифицированный специалист сможет оказать вам необходимую помощь.
причины, лечение, препараты :: SYL.ru
Шум, звон в ушах, голове нарушают работоспособность и привычный образ жизни человека. С такими симптомами больной не может концентрировать внимание, нарушается память, появляется рассеянность. В большинстве случаев на фоне шума в ушах развиваются мигрени, общая слабость организма, депрессии. Каковы причины такого состояния, и каким образом можно с ним справиться, мы расскажем ниже.
Тиннитус – что это такое?
Посторонний субъективный шум в голове и в ухе имеет медицинский термин – тиннитус. Принято считать, что появляется такой симптом у человека из-за совокупности нарушений работы отдельных систем или органов организма, негативных социальных и психоэмоциональных факторов. Часто встречается у современных жителей мегаполисов. Люди XXI века не имеют возможности насладиться тишиной. Из-за этого развиваются расстройства сна, раздражительность, появляются различные страхи и психологические расстройства и, как следствие, болит голова, шум в ушах. Такой симптом может сопровождать человека долгие годы, не вызывая осложнений. Но бывают звуки, доставляющие немалый дискомфорт больному, нарушающие привычный образ жизни. Тиннитус является симптомом, сигнализирующим о нарушениях в работе организма. О том, какие бывают виды шума, причины его возникновения и способы лечения, мы расскажем подробнее.

Виды шума в голове и причины его возникновения
Пациенты, которые жалуются на то, что кружится голова, шум в ушах, слышат различные по длительности и интенсивности звуки. В некоторых случаях врачи, основываясь лишь на описании шума, могут установить вероятный диагноз больного. Одни люди слышат резкие короткие звуки. Других же беспокоит слабовыраженное, но постоянное «шуршание». Во многих таких случаях больные перестают обращать внимание на незначительный дискомфорт и не идут к врачу за диагностикой и медицинской помощью. Тем временем первопричина симптома развивается, поражает все большую область, перерастает в хроническую форму заболевания. Поэтому, какими бы ни были звуки, обязательно нужно обратиться к врачу для медицинского обследования. Различают следующие причины шума в голове и ушах:
- Часто травмы головы и воспалительные процессы слухового нерва сопровождаются монотонным шумом в ушах и голове.
- Резкий пульсирующий звук возникает при сужении кровеносных сосудов головного мозга или полной их закупорке атеросклеротическими бляшками. А также при других нарушениях, которые приводят к гипоксии мозга, например, при опухолях различного происхождения.
- Постоянный равномерный шум в голове и в ухе возникает при нестабильности шейного отдела позвоночника.
- При нарушениях вестибулярного аппарата дискомфорт проявляется во время изменения положения тела, наклонах, поворотах головы.
- Проблемы психологического характера также нередко вызывают звуки в ушах и голове: нервное перенапряжение, затяжные депрессии, неврозы, психические расстройства.
- Шум в голове является побочной реакцией на прием некоторых лекарственных препаратов: сосудосуживающих, противоопухолевых, нестероидных противовоспалительных средств, антидепрессантов и антибиотиков.
- Передозировка некоторыми веществами, например, хинином или мочегонными препаратами, может спровоцировать возникновение симптома.

Шум в ушах и голове у людей пожилого возраста
Шум в голове у пожилых людей может возникать на фоне различных нарушений, связанных с возрастными изменениями. Такое состояние может быть вызвано сердечно-сосудистыми заболеваниями, нарушениями опорно-двигательного аппарата, возрастными изменениями слухового аппарата, неправильно установленными зубными протезами и многими другими причинами. Отсутствие своевременного лечения может привести к тугоухости или полной глухоте.

Диагностика заболеваний, вызывающих шум в ушах
Чтобы одолеть субъективный шум в голове и в ухе, необходимо выявить причину, по которой он возник. Для этого понадобится пройти ряд диагностических процедур:
- В первую очередь необходим осмотр хирурга и отоларинголога для исключения физического повреждения черепа и уха. При необходимости ЛОР может провести дополнительные исследования для определения остроты слуха, например, слуховой тест или аудиограмму.
- Общие исследования крови и мочи помогут выявить эндокринные расстройства, воспалительные процессы и онкологические заболевания, которые могут быть причиной возникновения шума в голове и в ухе.
- Компьютерная томография и магнитно-резонансный метод обследования головного мозга выявят мелкие новообразования и другие нарушения в черепно-мозговом отделе и внутреннем ухе.
- Магнитно-резонансная томография назначается и при подозрении в нарушениях структур позвоночника, в том числе шейного отдела.
- Ангиография сосудов головного мозга позволяет обнаружить их патологическое сужение и закупорку.
Лечение шума в голове и ушах
Как следует из вышесказанного, шум в ушах – лишь симптом конкретного заболевания. Соответственно, лечение назначается в зависимости от диагностированной проблемы со здоровьем. Применяют таблетки от шума в голове при сердечно-сосудистых заболеваниях, при инфекциях слухового канала назначают антибактериальную терапию, опухоли головного мозга излечиваются хирургическим вмешательством, при проблемах с шейными позвонками помогают методы физиотерапии.
Шум в голове: лечение, препараты
Как уже было сказано, нет единой схемы лечения при шуме в ушах. Врач подбирает препараты и физиотерапевтические методы борьбы с заболеванием в индивидуальном порядке, опираясь на результаты обследований и анамнеза пациента. Но существуют таблетки от шума в голове, которые помогают нормализовать кровоток в отделах головного мозга, улучшить циркуляцию кислорода и всасывание полезных веществ, восстанавливают нервные процессы, снимают перенапряжение. Такие лекарственные средства не помогут справиться с первопричиной возникновения симптома, но значительно улучшат состояние пациента, снимут дискомфорт. К таким препаратам можно отнести следующие:
- «Актовегин»;
- «Вазобрал»;
- «Глиатилин»;
- «Инстенон»;
- «Капилар»;
- «Нейромидин»;
- «Церебролизин».
Физиотерапевтические методы лечения
Заложило уши, шум в голове? Помогут физиотерапевтические процедуры. Врач назначит сеансы физиотерапии параллельно с приемом лекарственных препаратов. Доказано, что эффективными методами лечения шума в ушах являются следующие:
- электронные методы физиотерапии;
- ультразвуковое влияние;
- инфракрасное излучение;
- лечение светом;
- ртутно-кварцевое прогревание;
- УВЧ-терапия;
- метод диаметрии;
- лазеротерапия.

Альтернативные методы лечения
Кроме традиционной медицины, шум в голове и в ухе лечат альтернативными методами. К ним относятся такие процедуры:
- Ортопедическое лечение. Такой метод применяют при шуме в ушах, спровоцированном заболеваниями опорно-двигательного аппарата. Используют ортопедические матрацы и подушки, воротник Шанца, различные массажеры для шеи и головы.
- Гирудотерапия и лечение пчелиным ядом.
- Рефлексотерапия, а именно акупунктура, лазеропунктура, электропунктура.
- Звукотерапия и музыкотерапия. Применяют монотонные, успокаивающие звуки. Они подавляют интенсивность шума в ушах и голове.
Акупунктурный массаж при шумах в ушах и голове
Акупунктурный массаж предполагает воздействие на определенные точки на теле человека, которые непосредственно влияют на работу тех или иных органов и систем. При шуме в ушах и голове выполняйте такой массаж:
- Указательным пальцем нажимайте на носогубную складку в течение 7 секунд. Повторите 5 раз с перерывом в несколько секунд.
- Удерживайте 5–7 секунд указательным пальцем в ямке между бровями. Также выполните 5 раз с небольшим интервалом.
- Указательными и большими пальцами захватите верхние края ушной раковины (на обоих ушах). Круговыми интенсивными движениями спускайтесь к мочке, затем поднимайтесь обратно.
- Надавливайте безымянным пальцем сначала в месте соединения мочки уха и лица в течение 7 секунд. Затем поднимитесь к «язычку» уха и задержитесь в этой области на такое же время. Последней акупунктурой точкой станет верхняя часть ушной раковины.
Выполнять такой массаж необходимо 3–5 раз в день до исчезновения шума в ушах.

Рекомендации для уменьшения шума в голове и ушах
При таком симптоме, как шум в голове и ухе, рекомендуется сократить потребление кофеина, алкоголя, никотина и аспирина. Стоит позаботиться о регулярных прогулках на свежем воздухе. Эффективно справляются с неприятным симптомом «перевернутые» позы йоги – самое время записаться на курсы восточной практики.
В народе применяют необычный способ уменьшения проявления интенсивности шума в ушах: нужно включать радио для создания шумового фона. При этом звук должен быть монотонным, без отдельных слов. Такой способ применяют в тот момент, когда возникает необходимость в концентрации внимания и сосредоточенности.
Быстро справиться с навязчивым шумом поможет громкое сглатывание слюны, широкое раскрытие рта или резкое зажмуривание глаз.
Народные средства лечения
В народной медицине существуют различные средства от шума в голове и ушах:
- Помогает фиточай из цветков земляники. Заварите их как обычный чай и наслаждайтесь целебным напитком ежедневно.
- Помогает от заболевания стакан теплого молока с несколькими каплями йода. В первые 10 дней приема средства увеличивайте количество капель йода на 1 каждый день, начав с двух капель. Таким образом, на 10-й день капель в молоке будет 11. Следующие 10 дней, наоборот, каждый день уменьшайте количество капель на одну ежедневно.
- Растворите столовую ложку нашатыря в стакане воды. Смочите полотенце составом и прикладывайте компресс на лоб. Держите 30–40 минут.
- Из картофеля вырежьте «пробки» для ушей. Смажьте их медом и вставьте неглубоко в слуховой проход. Голову обмотайте теплым платком и держите полчаса. Выполняйте процедуру ежедневно до полного исчезновения симптома.
Шум в голове и в ухе может быть симптомом серьезного заболевания головного мозга, требующего немедленного хирургического вмешательства. Поэтому не откладывайте визит к врачу и выполняйте все его рекомендации. Несвоевременное обследование и лечение могут привести к развитию осложнений.






 Я уже написала подробные посты про демодекоз и купероз кожи, теперь на очереди розацеа. Название красивое, однако никаких красивостей в жизнь оно привнести не может, одни лишь расстройства.
Я уже написала подробные посты про демодекоз и купероз кожи, теперь на очереди розацеа. Название красивое, однако никаких красивостей в жизнь оно привнести не может, одни лишь расстройства. Причины появления розацеа
Причины появления розацеа Розацеа лица встречается чаще у…
Розацеа лица встречается чаще у…
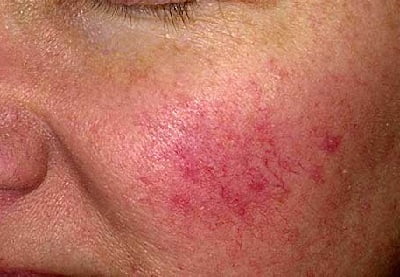
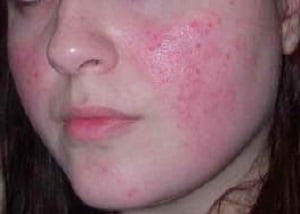
 Розацеа имеет волнообразное течение. Первыми симптомами, которые должны насторожить, являются ощущения прилива и жара в коже лица. Затем возникают участки покраснения. Приступ розацеа может спровоцировать:
Розацеа имеет волнообразное течение. Первыми симптомами, которые должны насторожить, являются ощущения прилива и жара в коже лица. Затем возникают участки покраснения. Приступ розацеа может спровоцировать: Покрасневшие участки со временем становятся синюшными (процесс охватывает подкожные вены), появляются сосудистые звездочки, развивается отек лица. Симптомы сопровождаются чувством жжения и шелушения кожи.
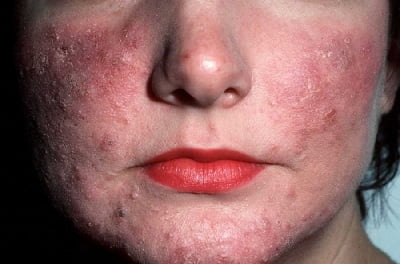
Покрасневшие участки со временем становятся синюшными (процесс охватывает подкожные вены), появляются сосудистые звездочки, развивается отек лица. Симптомы сопровождаются чувством жжения и шелушения кожи.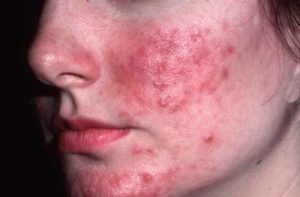 Высыпания распространяются по лицу, охватывают заушные области и веки. Патологический процесс прогрессирует , начинают появляться прыщи с гнойными головками. Стадия длится несколько недель. Воспаленные участки с гнойничками локализуются группами на лице, затем переходят на волосистую часть головы, покрывают верхнюю часть груди и спину. Гнойничковые инфильтраты, как правило, не оставляют после себя рубцов, на их месте возникают пятна более темного оттенка, которые со временем проходят. На этой стадии пациенты часто жалуются на сильный зуд головы, жжение и покалывание на воспаленных участках.
Высыпания распространяются по лицу, охватывают заушные области и веки. Патологический процесс прогрессирует , начинают появляться прыщи с гнойными головками. Стадия длится несколько недель. Воспаленные участки с гнойничками локализуются группами на лице, затем переходят на волосистую часть головы, покрывают верхнюю часть груди и спину. Гнойничковые инфильтраты, как правило, не оставляют после себя рубцов, на их месте возникают пятна более темного оттенка, которые со временем проходят. На этой стадии пациенты часто жалуются на сильный зуд головы, жжение и покалывание на воспаленных участках.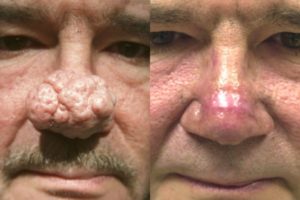 Участки воспаленной кожи по мере развития заболевания могут утолщаться, приобретая вид апельсиновой корки. У мужчин часто такое происходит на носу, приводя к развитию огромных размеров шишки , ринофимы, которая пронизана множеством кровеносных сосудов, имеет синюшный оттенок и бороздчатую рыхлую структуру. У некоторых пациентов утолщаются веки, кожа лба или переносица. У женщин фиматоидная стадия практически не возникает, что связано с действием эстрогенов и гестогенов.
Участки воспаленной кожи по мере развития заболевания могут утолщаться, приобретая вид апельсиновой корки. У мужчин часто такое происходит на носу, приводя к развитию огромных размеров шишки , ринофимы, которая пронизана множеством кровеносных сосудов, имеет синюшный оттенок и бороздчатую рыхлую структуру. У некоторых пациентов утолщаются веки, кожа лба или переносица. У женщин фиматоидная стадия практически не возникает, что связано с действием эстрогенов и гестогенов.












 Кровь из заднего прохода. Причины Выделения крови. Проктолог Мухин А.Г.
Кровь из заднего прохода. Причины Выделения крови. Проктолог Мухин А.Г.

























 Нарушение баланса кислотности может беспокоить жжением в верхней области живота.
Нарушение баланса кислотности может беспокоить жжением в верхней области живота.
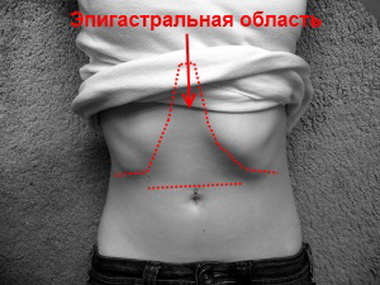 Дискомфорт в подложечной области может быть спровоцирован заболеваниям пищеварительной системы. При гастрите аутоиммунного характера страдает слизистая оболочка желудка. При этом пациент может ощущать тупую боль, изжогу и тяжесть в эпигастральной зоне.
Дискомфорт в подложечной области может быть спровоцирован заболеваниям пищеварительной системы. При гастрите аутоиммунного характера страдает слизистая оболочка желудка. При этом пациент может ощущать тупую боль, изжогу и тяжесть в эпигастральной зоне. При наличии болевого синдрома и любого дискомфорта в эпигастральной области назначается комплексная терапия, в рамках которой предусматривается изменение привычного режима питания, прием лекарственных препаратов и психотерапевтические мероприятия. В случае необходимости исключают любые эмоциональные и физические нагрузки, оказывающие негативное влияние на моторику желудочно-кишечного тракта. При этом недопустимыми считаются продолжительные перерывы между приемами пищи, употребление жареных, жирных и острых блюд, копченых изделий и консервантов. Также, обязательным условием является отказ от алкоголя, курения и употребления газированных напитков.
При наличии болевого синдрома и любого дискомфорта в эпигастральной области назначается комплексная терапия, в рамках которой предусматривается изменение привычного режима питания, прием лекарственных препаратов и психотерапевтические мероприятия. В случае необходимости исключают любые эмоциональные и физические нагрузки, оказывающие негативное влияние на моторику желудочно-кишечного тракта. При этом недопустимыми считаются продолжительные перерывы между приемами пищи, употребление жареных, жирных и острых блюд, копченых изделий и консервантов. Также, обязательным условием является отказ от алкоголя, курения и употребления газированных напитков.



 Голос является уникальной особенностью каждого человека, которая обеспечивает возможность нормально общения.
Голос является уникальной особенностью каждого человека, которая обеспечивает возможность нормально общения.
 Химическими ожогами может быть вызвано раздражение тканей гортани;
Химическими ожогами может быть вызвано раздражение тканей гортани;
 А для этого есть стимулирующие лекарства, в составе которых находятся витамины группы В, настойка корня элеутерококка, неостигмин метилсульфат.
А для этого есть стимулирующие лекарства, в составе которых находятся витамины группы В, настойка корня элеутерококка, неостигмин метилсульфат.
 Таблетки от осиплости голоса действительно пользуются популярностью, так как при неосложненном заболевании способны довольно быстро снять все симптомы.
Таблетки от осиплости голоса действительно пользуются популярностью, так как при неосложненном заболевании способны довольно быстро снять все симптомы. И стоит ли отдавать предпочтение более прогрессивным медикаментам.
И стоит ли отдавать предпочтение более прогрессивным медикаментам. Помогает восстанавливать речевую активность.
Помогает восстанавливать речевую активность. Лекарство нужно рассасывать.
Лекарство нужно рассасывать. Нужно принимать 2-3 раза по одной таблетке, продолжительность лечения определяется врачом.
Нужно принимать 2-3 раза по одной таблетке, продолжительность лечения определяется врачом. Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.
Загрузка…
У вас есть опыт или вопросы по теме? Задайте вопрос или поделитесь опытом в комментариях.









 В статье описаны эффективные таблетки для восстановления голоса.
В статье описаны эффективные таблетки для восстановления голоса.





 Ларингит – это воспалительные процессы гортани, которые возникают вследствие острых респираторных и инфекционных заболеваний.
Ларингит – это воспалительные процессы гортани, которые возникают вследствие острых респираторных и инфекционных заболеваний. При заболевании трахея под действием воспалительных процессов начинает сужаться, поэтому может развиваться дыхательная недостаточность и даже удушье. Также в ходе болезни поражаются голосовые связки, которые также увеличиваются в размерах.
При заболевании трахея под действием воспалительных процессов начинает сужаться, поэтому может развиваться дыхательная недостаточность и даже удушье. Также в ходе болезни поражаются голосовые связки, которые также увеличиваются в размерах. Если процессы не слишком интенсивные, то между голосовыми связками может остаться просвет, и человек хотя и с трудом, но может говорить. При этом попытка говорить громче или изменить тембр приводит к болевым ощущениям в горле и к приступам кашля.
Если процессы не слишком интенсивные, то между голосовыми связками может остаться просвет, и человек хотя и с трудом, но может говорить. При этом попытка говорить громче или изменить тембр приводит к болевым ощущениям в горле и к приступам кашля. В течение первых двух суток необходимо не просто не перенапрягать связки, но и полностью исключить все разговоры, тем более шепотом – постоянное шептание может привести к патологическим разрастанием, которые также известны как ложные голосовые связки.
В течение первых двух суток необходимо не просто не перенапрягать связки, но и полностью исключить все разговоры, тем более шепотом – постоянное шептание может привести к патологическим разрастанием, которые также известны как ложные голосовые связки. для снятия воспалений и отеков используют спреи гексорал или каметон, которые дополнительно выполняют обеззараживающие функции;
для снятия воспалений и отеков используют спреи гексорал или каметон, которые дополнительно выполняют обеззараживающие функции; Полезным будет и регулярное употребление теплого молока, на стакан которого необходимо добавлять щепотку пищевой соды. Средство от ларингита эффективно и безопасно как для взрослых, так и для детей.
Полезным будет и регулярное употребление теплого молока, на стакан которого необходимо добавлять щепотку пищевой соды. Средство от ларингита эффективно и безопасно как для взрослых, так и для детей.








 Самым надежным домашним способом лечения начинающегося геморроя является смазывание натуральным…
Самым надежным домашним способом лечения начинающегося геморроя является смазывание натуральным… Геморрой лечится в домашних условиях за три дня. Зачем врачи нас обманывают?…
Геморрой лечится в домашних условиях за три дня. Зачем врачи нас обманывают?… Начавшийся геморрой проходит мгновенно, после использования самого обыкновенного…
Начавшийся геморрой проходит мгновенно, после использования самого обыкновенного…








 Подобные выпуклости не возникают внезапно, как правило, это результат какой-то патологии, чаще всего запора. Клинические проявления зависят от расстройства, провоцирующего рост шишек. Среди них:
Подобные выпуклости не возникают внезапно, как правило, это результат какой-то патологии, чаще всего запора. Клинические проявления зависят от расстройства, провоцирующего рост шишек. Среди них: